Развитие недоношенных детей по месяцам стадии и нюансы
Развитие недоношенных детей — слабое здоровье будущей мамочки, различные заболевания, слишком активный образ жизни беременной женщины – все это может привести к тому, что карапуз появится на свет раньше установленного срока.
Однако, чтобы недоношенный ребенок в будущем был здоровым, его развитию следует уделить гораздо больше внимания, чем обычному младенцу. На процесс его развития влияет не только своевременная медицинская помощь в роддоме, но и социальный статус семьи, моральное состояние родителей карапуза, питание, уход и прочие факторы. О том, как оказать помощь таким деткам и на что обратить внимание, мы расскажем в этой статье.
[Скрыть]
Содержание
Как определить стадию недоношенности новорожденного?
Согласно общепринятым медицинским правилам, недоношенными детьми принято считать тех малышей, которые появились на свет с двадцать второй по тридцать седьмую неделю беременности.
Малышей, родившихся раньше срока согласно весу, подразделяют на следующие категории:
- Экстремальная масса — дети весом от 500 грамм до килограмма;
- Низкая масса — дети весом от 1 до 1,5 килограмм;
- Средняя масса — малыши от 1,5 до 2,5 килограмм.
Показатели недоношенности проявляются не только в массе, но и в отставании развития некоторых систем и органов. Часто на свет появляются дети с неправильно сформированной ушной раковиной или слишком тонкими кожными покровами. Пупочная впадина находится у них внизу живота, в то время как у доношенных малышей она располагается посередине.
Внешние признаки недоношенности исчезают до годовалого возраста, а вот за правильностью развития систем и органов нужно тщательно следить, чтобы не упустить появление отклонений. Помочь в этом могут плановые посещения педиатра и тщательное обследование недоношенного малыша на протяжении нескольких лет после появления на свет.

Внешние признаки недоношенного ребенка
Каких-то серьезных различий между детьми, рожденными раньше срока и доношенными малышами нет, однако при сравнении можно увидеть ряд признаков явной недоношенности.
К ним можно отнести следующие особенности в строении тела карапуза:
- Очень тонкая кожа красного оттенка с ярко выраженной морщинистостью;
- Тело малыша покрыто легким пушком;
- Череп у недоношенных детей непропорционален туловищу;
- Ушные хрящи и ногтевые пластины истончены и практически прозрачны;
- Половые органы сформировались не до конца. Влагалище у девочек не прикрыто половыми губами, а яички у мальков пока не опустились в мошонку;
- Маленький родничок, находящийся на голове у малыша на некоторых участках может не иметь кожного покрова, а лишь тонкую защитную пленку;
- Большой родничок пока смещен, так как череп еще неполноценно сформирован.
Глядя на вышеперечисленные отклонения в строении тела ребенка можно определить степень недоношенности, хотя чем ближе срок приближается к нормальному появлению на свет, тем сложнее определить признаки недоношенности, сделать это может только опытный неонатолог.

Нюансы и различия в развитии недоношенных детей
Невзирая на то, что появление на свет недоношенным может вызвать у ребенка определенные проблемы в развитии, чаще всего никаких отклонений у таких детей в будущем не наблюдается. Основное отличие недоношенного ребенка от доношенного, заключается в том, что все навыки и умения кроха постигает позже, чем его развитые сверстники. К примеру, если малыш рожденный в срок держит головку уже в два месяца, то недоношенный карапуз научится ее держать в три.
Отставание в развитии будет зависеть от состояния здоровья крохи при появлении на свет и от степени недоношенности. Если ребенок родился после наступления тридцать второй недели, то различия в развитии с обычными детьми будут составлять около месяца, а для тех детей, которые появились на свет раньше тридцати недель отставания будет составлять от трех до четырех месяцев.
У недоношенных детей ЦНС также функционирует по-особому. Такие малыши требуют к себе повышенного внимания, так как они пока не могут жить отдельно от организма своей мамы. Недоношенный ребенок постоянно должен чувствовать материнское тепло, поэтому таких малышей зачастую помещают в специальный бокс, в котором поддерживается оптимальная температура и условия для дыхания. Подобная атмосфера позволяет детскому организму корректно развиваться, избегая каких-либо осложнений.
У деток, родившихся раньше срока существуют серьезные проблемы с адаптацией к окружающей обстановке. Чтобы помочь малышу быстрее привыкнуть к миру, в который он попал, необходимо окружить его заботой и создать комфортную для него атмосферу. До годовалого возраста, родители недоношенных детей должны проводить с ними много времени, при этом не ограничивая общения малыша со сверстниками, так как оно позволяет крохе быстрее освоить некоторые навыки, глядя на то, как другие дети уже пользуются ими в повседневной жизни.
Если за недоношенным карапузом правильно ухаживать, кормить его качественным питанием и обеспечивать ему комфортную атмосферу для роста и развития, то он быстро догонит сверстников, избежав каких-либо отклонений в развитии.

Развитие недоношенных детей по месяцам
Чтобы вовремя выявить отклонения в развитие недоношенных детей и предотвратить их последствия, необходимо знать, как происходит развитие карапуза, рожденного раньше срока по месяцам:
- С первого по второй месяц ребенок улыбается и может фокусироваться на заинтересовавшем его предмете. Если его положить на живот, он будет приподнимать голову и пытаться ее удержать;
- Со второго по третий месяц у малыша становится более четкий слух, он начинает прислушиваться к звукам, которые его окружают, реагировать и поворачиваться на знакомые голоса и отвечать улыбкой на общение с ним;
- С третьего по пятый месяц карапуз начинает гулить, радоваться появлению в поле зрения родителей, проситься на руки и в положении стоя упираться ногами в поверхность;
- Начиная с четвертого и по шестой месяц у крохи начнет развиваться мелкая моторика. Если дать карапузу новую игрушку, он ловко схватит ее руками и ее будет сложно у него забрать. У крохи настолько хорошо развит слух, что он может улавливать даже самые слабые звуки. Радостные эмоции он выражает заливистым и громким смехом;
- С пятого по седьмой месяц у ребенка активно развиваются конечности. Он уже может уверенно стоять при поддержке взрослых, поднимается на ноги в манеже и переворачивается со спины на живот;
Развитие недоношенных детей после полугода
- Шестой — восьмой месяц малыш начинает ползать, интересуется взрослой пищей и пробует есть с ложки. Кроме этого, он пытается говорить, произнося простые слоги;
- С седьмого по десятый месяц кроха уже хорошо берет игрушки, ползает и понимает о чем говорят родители. Также он выполняет их простые просьбы;
- С восьмого по двенадцатый месяц карапуз уже может разговаривать, но только в том случае, если родители развивали этот навык все это время. Малыш умеет самостоятельно вставать, садится и на протяжении длительного времени играть с игрушками;
- Девятый — тринадцатый месяц кроха учится понимать свое имя и откликаться на него, самостоятельно играть, ходить с поддержкой и проходится вдоль опоры;
- С десятого по четырнадцатый месяц малыш будет осваивать навыки залезания на высокие поверхности, преодолевать препятствия, самостоятельно стоять, играть со сложными игрушками типа пирамидок и кубиков, выполняя с ними различные действия;
- С двенадцатого по шестнадцатый месяцы ребенок начнет самостоятельно ходить, узнавать предметы и понимать их предназначение и делать то, что его просят взрослые.
Конечно, это далеко не все, что может и должен делать недоношенный малыш на той или иной стадии развития. Каждый карапуз индивидуален и поэтому развиваться он будет по-своему. Однако, если в вышеописанных показателях будет иметься существенное отставание, ребенка будет необходимо показать специалисту.

Заключение
Развитие недоношенных детей — если раньше недоношенность считалась чуть ли не смертельной для ребенка, то сейчас таких детей выхаживают и у них практически не наблюдается проблем в развитии. Чтобы карапуз, появившийся на свет раньше срока не болел и не имел никаких отклонений, за ним нужно тщательно следить, окружать любовью и заботой, своевременно проходить профилактические осмотры у педиатра, и тогда он очень быстро догонит сверстников и не будет иметь проблем со здоровьем в будущем.
Недоношенные дети — особенности развития по месяцам до года, питание, набор веса и уход за новорожденным
На сегодняшний день у недоношенных малышей гораздо выше шансы выжить и прожить без болезней.
Первое упоминание в научной литературе о ребенке, рожденном намного раньше срока 25 декабря 1642 года, описывается такими словами: «ребенок был настолько мал, что помещался в литровую пивную кружку».
Судя по описанию, малыш родился с экстремально низким весом. Причем, несмотря на столь малые размеры, ребенок не только выжил, но и прожил до 84 лет.
Сейчас весь мир знает его, как человека, описавшего законы всемирного тяготения: это сэр Исаак Ньютон.
Список известных людей, родившихся недоношенными, можно продолжить: Наполеон Бонапарт (900 грамм), Леонардо Да Винчи (900 грамм), сэр Уинстон Черчилль, Марк Твен, Пабло Пикассо и многие другие. Не правда ли, неожиданно, что в далекие времена такие детки выживали?
Рост и вес в таблице
Появившись на свет, недоношенные детки отличаются от своих вовремя рожденных сверстников весом и ростом. Чем меньше срок беременности, на котором произошло рождение крохи, тем ниже показатели.
Вес и рост недоношенного ребенка в момент рождения в зависимости от недели беременности
| Неделя беременности | Вес | Рост |
| 24-28 неделя | 0,85-1,3 кг | менее 35 см |
| 29 неделя | 1,15-1,5 кг | 35-36 см |
| 30 неделя | 1,25-1,7 кг | 35-37 см |
| 31 неделя | 1,3-1,75 кг | 36-37 см |
| 32 неделя | 1,4-1,95 кг | 36-38 см |
| 33 неделя | 1,55-2,3 кг | 36-39 см |
| 34 неделя | 1,8-2,5 кг | 37-40 см |
| 35-36 неделя | 1,95-2,5 кг | 40-47 см |
Для деток, рожденных раньше 34 недели, характерна сильная незрелость пищевого тракта, поэтому их питание и скорость набора веса сильно отличаются от показателей детей, доношенных до этого срока.
Дети, появившиеся на свет с 27 по 34 неделю, имеют незрелую легочную систему, поэтому в большинстве случаев дышат с помощью аппарата искусственной вентиляции легких (ИВЛ). Вскармливание таких малышей осуществляется через зонд в течение ближайших 3-4 месяцев.
Степень недоношенности ребенка во многом определяет скорость набора им веса и роста в последующие месяцы. Незрелость нервной, легочной, пищевой систем не позволяет крохе в первые месяцы жизни быстро прибавлять заветные граммы. Но к 3 месяцам процессы стабилизируются, малыш к году догоняет сверстников, рожденных в срок.
Таблица набора веса и роста ребенка за первый год жизни в зависимости от степени недоношенности
| Возраст | 4 степень | 3 степень | 2 степень | 1 степень | ||||
| Прибавка в весе | Прибавка в росте | Прибавка в весе | Прибавка в росте | Прибавка в весе | Прибавка в росте | Прибавка в весе | Прибавка в росте | |
| 1 месяц | 180 г | 3,9 см | 190 г | 3,7 см | 190 г | 3,8 см | 300 г | 3,7 см |
| 2 месяца | 400 г | 3,5 см | 650 г | 4 см | 750 г | 3,9 см | 300 г | 3,6 см |
| 3 месяца | 650 г | 2,5 см | 650 г | 4,2 см | 750 г | 3,6 см | 800 г | 3,6 см |
| 4 месяца | 600 г | 3,5 см | 650 г | 3,7 см | 750 г | 3,8 см | 750 г | 3,3 см |
| 5 месяцев | 650 г | 3,7 см | 750 г | 3,6 см | 800 г | 3,3 см | 800 г | 2,3 см |
| 6 месяцев | 750 г | 3,7 см | 800 г | 2,8 см | 700 г | 2,3 см | 700 г | 2 см |
| 7 месяцев | 500 г | 2,5 см | 950 г | 3 см | 600 г | 2,3 см | 700 г | 1,6 см |
| 8 месяцев | 500 г | 2,5 см | 600 г | 1,6 см | 700 г | 1,8 см | 700 г | 1,5 см |
| 9 месяцев | 500 г | 1,5 см | 600 г | 1,6 см | 700 г | 1,8 см | 700 г | 1,5 см |
| 10 месяцев | 450 г | 2,5 см | 500 г | 1,7 см | 400 г | 0,8 см | 400 г | 1,5 см |
| 11 месяцев | 500 г | 2,2 см | 300 г | 0,6 см | 500 г | 0,9 см | 400 г | 1 см |
| 12 месяцев | 450 г | 1,7 см | 350 г | 1,2 см | 400 г | 1,5 см | 300 г | 1,2 см |
| Средние показатель в 1 год | 7, 08 кг | 68-70 см | 8,45 кг | 69-72 см | 8,65 кг | 70-73 см | 9,45 кг | 71-74 см |
Средний вес детей на первом году жизни в зависимости от степени недоношенности
| Месяц жизни | 4 степень | 3 степень | 2 степень | 1 степень |
| Вес при рождении | 500-1000 г | 1000-1500 г | 1500-2000 г | 2000-2500 г |
| 1 месяц | 680-1180 г | 1190-1690 г | 1690-2190 г | 2300-2800 г |
| 2 месяц | 1080-1580 г | 1840-2340 г | 2440-2940 г | 2600-3100 г |
| 3 месяц | 1680-2260 г | 2590-3090 г | 3190-3690 г | 3400-3900 г |
| 4 месяц | 2300-900 г | 3340-3840 г | 3940-4440 г | 4150-4650 г |
| 5 месяцев | 2950-3550 г | 4090-590 г | 4740-5240 г | 4950-5400 г |
| 6 месяцев | 3700-4300 г | 4890-5390 г | 5440-5940 г | 5650-6100 г |
| 7 месяцев | 4200-4800 г | 5840-6340 г | 6040-6540 г | 6350-6800 г |
| 8 месяцев | 4700-5300 г | 6440-6940 г | 6740-7240 г | 7050-7500 г |
| 9 месяцев | 5200-5800 г | 7040-7540 г | 7440-7940 г | 7750-8200 г |
| 10 месяцев | 5650-6250 г | 7540-8040 г | 7840-8340 г | 8150-8600 г |
| 11 месяцев | 6150-6750 г | 7840-8340 г | 8340-8840 г | 8550-9000 г |
| 12 месяцев (1 год) | 6600-7200 г | 8190-8690 г | 8740-240 г | 8850-9300 г |
В таблице среднего набора веса и роста недоношенными детьми в течение первого года жизни указаны приблизительные цифры, полученные статистическим путем. Каждый ребенок индивидуален, развивается с собственной скоростью. Рекомендуется в большей степени ориентироваться на рекомендации педиатров и узких специалистов, учитывая конкретную ситуацию, особенности крохи.
Анатомо-физиологические особенности ребенка
В зависимости от степени тяжести, у малыша, который родился раньше срока, выделяют следующие анатомо-физиологические особенности:
- Сердечно-сосудистая система характеризуется наличием тахикардии (150-180 уд/мин), приглушенности тонов, функциональной гипотонией новорожденного. При третьей и четвертой степени часто присутствуют дефекты сердечной перегородки (открытое овальное окно).
- Дыхательная система. У недоношенных отмечаются узкие верхние дыхательные пути, высокое стояние диафрагмы, что располагает к возникновению апноэ и дыхательной недостаточности. Дети с третьей и четвертой степенью недоношенности длительное время находятся на искусственной вентиляции легких, т.к. органы не созрели и не могут выполнять свою функцию.
- Кожа и подкожная клетчатка. У новорожденных, родившихся раньше срока, практически полностью отсутствует подкожно-жировая клетчатка, не функционируют потовые и сальные железы, вследствие чего организм не в состоянии самостоятельно регулировать температуру тела.
- Желудочно-кишечный тракт. У недоношенных отмечается функциональная недостаточность всех отделов ЖКТ, низкая ферментативная активность поджелудочной железы и желудка.
- Выделительная система. Незрелость мочевыделительной системы приводит к нарушению электролитного баланса в организме, декомпенсированному метаболическому ацидозу и склонности к возникновению отеков, быстрому обезвоживанию.
Ребенок дома
Разумеется, выписывая ребенка домой, врач даст маме все необходимые рекомендации по дальнейшему уходу за ним. Мы же в рамках статьи ограничимся только самыми общими соображениями.
- Вам придется и дома поддерживать определенный температурный режим — в комнате ребенка должно быть около 22-23°С. Хотя к моменту выписки терморегуляция ребенка обычно уже работает, ему все равно приходится тратить много собственной энергии на обогрев своего тела, поэтому вы должны создать ему комфортные условия, иначе все калории, извлеченные из с трудом добытой пищи уйдут на поддержание температуры тела, а не на прибавку в весе. Но не забывайте — ребенка можно и перегреть, что не менее опасно.
- Стерилизуйте бутылочки и соски, которыми вы пользуетесь для кормления ребенка. Постарайтесь, чтобы хотя бы в первое время ребенок не контактировал со всеми родственниками и друзьями, которым не терпится вас навестить, — его сопротивляемость инфекции слаба, а болеть ему вовсе незачем.
- Кормите ребенка часто, не волнуйтесь, если он подолгу о
Недоношенный ребенок: набор веса, прибавки роста и развитие
При появлении на свет малыша раньше срока — большинство его жизненно необходимых органов развиты не полностью и постепенно созревают по мере роста ребенка.
По статистики ВОЗ каждый год в мире рождаются 15 миллионов детей, около 10% всех новорожденных на планете относится на долю недоношенных.
Смертность у недоношенных детей выше, чем у доношенных новорожденных.
Чем отличается недоношенный малыш
Внешне малыши, рожденные раньше срока, напоминают маленьких птенчиков в связи с несоответствием пропорций телосложения:
- большая голова и короткие конечности;
- рост менее 45 см;
- кожные покровы красные;
- обилие пушковых волос на теле;
- ушки малыша анатомически прижаты к головке;
- задний родничок, расположенный на затылке, открыт;
- мышечный тонус снижен.
При глубокой и экстремальной недоношенности к вышеуказанным признакам добавляются следующие признаки:
- сосок груди не выделяется над уровнем кожи;
- бороздки на подошве есть только на определенной части;
- ногти полностью не покрывают ногтевое ложе;
- анатомическая неразвитость половых органов: у девочек половая щель не прикрыта половыми губами, а у мальчиков яички не опущены в мошонку.
Однако проблемы недоношенности состоят не только в отклонениях внешнего вида, проблема в более серьезных моментах, незрелости развития органов и систем.
Центральная нервная система
При рождении раньше положенного срока центральная нервная система не успевает пройти все стадии развития, поэтому физиологические рефлексы характеризуются быстрым угасанием, соответственно, нарушается терморегуляция, тонус снижается, развиваются патологические рефлексы.
Дыхательная система
В связи с преждевременным рождением малыша легкие не в состоянии самостоятельно расправится в связи с отсутствием вещества, которое помогает расправлению при первом вдохом и называется сурфактантом. При отсутствии данного вещества развивается синдром дыхательной недостаточности, присоединяются инфекции. Такое критическое состояние требует неотложных реанимационных мероприятий.
Сердечно-сосудистая система
Закладка сердечнососудистой системы проходит на ранних сроках беременности, однако некоторые факторы могут привести к аномальному развитию и порокам развития.
Желудочно-кишечный тракт
Как правило, незрелость желудочно-кишечного тракта приводит к недостатку ферментной функции, нарушению метаболизма, дисбиоза, снижению ферментной функции. Поэтому недоношенные детки страдают вздутием, частым срыгиванием, рвотой, что приводит к обезвоживанию и гибели в случае не своевременной терапии.
Выхаживают таких деток врачи – неонатологи, а именно специалисты, которые занимаются проблемами новорожденных с первых моментов рождения до 28 дней его жизни, затем наблюдением и лечением занимаются врачи – педиатры.
Прирост длинны тела помесячно у недоношенных
Набор веса у недоношенного ребенка при разных степенях недоношенности
Нормы прибавки веса здоровых новорожденных до года составляют:
У недоношенных грудничков другие нормы помесячных прибавок веса. Они зависят от веса и срока гестации при рождении:
Физическое развитие недоношенного ребенка по месяцам
Родители должны понимать, что психомоторное развитие недоношенного малыша первого года жизни отличается от деток, которые родились в срок.
| Месяц | Особенности развития |
| 1 месяц | В первый месяц кроха, как правило, основное время проводит в спящем режиме. Это часто пугает родителей, но следует помнить о незрелости всех органов и систем ребенка, а особенно центральной нервной системы, что порой и является причиной сниженных рефлексов, включая чрезмерную сонливость. |
| 2 месяц | Второй месяц жизни недоношенного ребенка характеризуется возможными изменениями состояния здоровья малыша: патологические изменение психомоторного состояния, судорожный синдром и т.д. Родители должны быть внимательны к любым изменениям и своевременно обращаться к врачу. В этот период прибавка в весе намного ощутимее, чем в предыдущий месяц. |
| 3 месяц | Этот период характеризуется следующими навыками малыша: — он начинает фиксировать взгляд; — он делает неловкие попытки поднятия головы; — он реагирует на шум, тактильный контакт |
| 4 месяц | Малыш уверенно поднимает голову и удерживает ее на короткий период. Издает звуки, пытается захватить игрушку, удерживая ее на несколько минут. Появляется симптом гипертонуса, который подается корректировке с помощью квалифицированного массажа. |
| 5 месяц | Рефлексы совершенствуются, малыш удерживает игрушку на долгое время, следит за движением предмета и фиксирует взгляд, поворачивает голову на звук. |
| 6 месяц | В этот период своей жизни малыш значительно прибавляет в весе. Поворачивается со спины на животик. Узнает близких, проявляет эмоции радости, улыбается, лепечет. |
| 7 месяц | Это время характеризуется следующими моментами: — малыш уверенно сидит; — улыбается осознано; — лепечет; — держит уверенно игрушку; — начинают прорезываться первые зубы. |
| 8 месяц | Месяц довольно насыщенный — малыш начинает самостоятельно изучать окружающий его мир, пытается ползать и дотянуться до заинтересовавшего его предмета. Возможно появление первого зуба. Ребенок различает интонацию речи взрослого: на более резкий тон может расплакаться, при мягком тоне проявляет радостные эмоции. |
| 9 месяц | В этом возрасте малыш уже окреп и в зависимости от степени недоношенности нагоняет своих сверстников, рожденных в срок, в психомоторном развитии. Он хорошо ползает, сидит, захватывает предметы, проявляет эмоции. |
| 10 месяц | В этот период малыш может делать попытки к первым шагам с помощью взрослых. Продолжается прорезывание зубов. |
| 11 месяц | Этот период жизни малыша насыщен новыми навыками, он может делать первые шаги самостоятельно, держать свою ложечку или кружку. |
| 12 месяц | К году ребенок развивается согласно критериям психомоторного и физического развития доношенных детей. |
При правильном уходе и своевременном устранении всех возникающих проблем, постоянном наблюдении и внимании — недоношенные дети не имеют серьезных проблем со здоровьем (кроме малышей с выраженной незрелостью всех систем организма).
Поэтому малыши с недоношенностью, особенно глубокой или экстремальной до года наблюдаются в специальных центрах или отделениях, которые созданы при каждой областной или краевой больнице. Это необходимо для того, чтобы наблюдать за их ростом и развитием, своевременно выявлять и корректировать любые проблемы со здоровьем по мере роста ребенка.
Post Views:
1 458
Прибавка в весе недоношенных детей
Прибавка в весе недоношенных детей
Недоношенными называют детей, родившихся на сроке до 37 недель беременности, начиная от даты последней менструации, и имеющих массу тела ниже 2500 грамм. Существует 4 степени недоношенности в зависимости от гестационного возраста и массы ребенка при рождении:
I степень – недоношенные дети, рожденные на 35-37 неделе с весом при рождении 2000-2500 грамм;
II степень – недоношенные дети, рожденные на 32-34 неделе с весом 1500-2000 грамм;
III степень – глубоко недоношенные дети, рожденные на 29-31 неделе с весом 1000-1500 грамм;
IV степень – экстремально недоношенные дети, рожденные до 29 недели с весом меньше 1000 грамм.
Конечно же, для таких детей прибавка в весе – это один из определяющих факторов физического развития и здоровья ребенка. Хорошая прибавка в весе может быть обеспечена только при налаженном полноценном питании ребенка, удовлетворяющем его энергетическим затратам, когда малыш получает все необходимые ему питательные вещества, микроэлементы, защитные комплексы. Трудности же с кормлением могут возникнуть вследствие незрелости желудочно-кишечного тракта ребенка, низкой ферментативной активности, частых срыгиваний, непринятия желудком пищи, отсутствия глотательного и сосательного рефлексом. В зависимости от проблемы врачи кормят ребенка через зонд, применяют парентеральное питание, когда питательные растворы вводятся ребенку внутривенно.
Самое лучшее питание для недоношенного ребенка – это грудное молоко матери. Учеными доказано, что молоко подстраивается под потребности ребенка, потому молоко женщины, родившей раньше срока, имеет свой уникальный состав, адаптированный под недоношенного младенца. Пока малыш не может сосать грудь, его кормят сцеженным молоком, после того как кроха научится сосать и глотать (обычно, когда он набирает 1,6 кг, проявляются эти рефлексы) его постепенно переводят сначала на частичное, а затем на полное грудное вскармливание. При невозможности кормить грудью ребенка переводят на донорское молоко или специальную адаптированную смесь для недоношенных детей. Показатели прибавки в весе определяют качество и полноценность питания, необходимость введения или отмены докорма.
Период новорожденности для недоношенных малышей доктора делят на 3 основных этапа, которые отличаются по потребности ребенка в питании и наборе им веса.
На 1-м этапе новорожденный не набирает, а теряет вес. Это физиологическая особенность всех детей, но если доношенный ребенок обычно теряет 5-6% веса, то недоношенный – с весом более 1,5 кг – 10%, а глубоко недоношенный с весом до 1,5 кг – 15%. Длится этот период обычно первые 7 дней от рождения. Несмотря на то, что в этот период объем питания минимален, он должен обеспечивать организм крохи всеми необходимыми питательными веществами.
На 2-м этапе добиваются постоянной прибавки в весе, хотя бы на уровне внутриутробного периода. Когда состояние ребенка стабилизируется, он может самостоятельно сосать грудь или бутылочку, достиг веса 2,5 кг, мать с ребенком выписывают из отделения для недоношенных детей. Прибавка в весе за неделю должна составлять 125-200 грамм в зависимости от веса ребенка при рождении. Расчет прибавки ведется так: + 15 гр/кг ежедневно.
На 3-м этапе вес ребенка нормализуется, длится период до года (для глубоко недоношенных детей дольше). Задача родителей в этом периоде обеспечить ребенка полноценным питанием с достаточным количеством калорий и всех питательных веществ, которые нужны для роста ребенка, ведь недоношенному малышу нужно более интенсивно развиваться, чтобы догнать сверстников. Обычно если малыш родился на 1 месяц раньше срока, то он догоняет в развитии сверстников к 1 году, на 2 месяца раньше срока – к 2 годам, и на 3 месяца – к 3 годам соответственно.
Ниже приведем таблицу прибавки веса для недоношенных детей в зависимости от возраста и степени недоношенности.
Таблица дает приближенный результат для детей, которые находятся на полном грудном вскармливании, цифры могут отличаться, как в большую, так и в меньшую сторону. Ежемесячно ребенок должен быть обследован педиатром, который даст оценку физическому развитию и здоровью ребенка. Корректировка питания, расчет нормы докорма, рекомендации по введению прикорма, витаминных добавок должны проводиться только врачом.
Рассчитать примерный набор веса недоношенного ребенка до года в режиме онлайн
]]>
Развитие недоношенного ребёнка по месяцам до года: таблица веса
Рождение недоношенного ребёнка всегда омрачено тревогой за его жизнь. Развитие такого крохи будет отставать в сравнении с ребёнком, который рождён в срок. Недоношенным считается ребёнок, родившийся в промежутке между 21 и 37 неделей беременности. Вес недоношенного ребёнка не превышает 2500 кг, рост составляет около 47 см или меньше.
Выделяют четыре степени недоношенности, которые характеризуются весовыми различиями и зрелостью организма крохи:
- Первая степень – рождение произошло в промежутке между 35-37 неделей, вес крохи составляет около 2,5 кг
- Вторая степень – рождение случилось между 32 -34 неделями беременности, вес ребёнка колеблется от 1,5 до 2 кг.
- Третья степень недоношенности присутствует, если малыш родился на сроке 29 – 31 неделя беременности, при весе до 1,5 кг.
- Четвёртая степень характеризуется рождением раньше 29 недели и весом не больше 1 кг.
Особенности развития недоношенных детей
Дети, рождённые раньше срока, имеют некоторые особенности. В большей степени это касается внешнего вида. Физическое развитие недоношенных детей имеет такие особенности:
- Маленькая масса тела.
- Непропорциональность частей тела.
- Отсутствие или недостаточность мышечной активности.
- Слабые голосовые связки.
- Наличие пуха по телу.
- Недоразвитие больших половых губ у девочек.
- Пустая мошонка у мальчиков.
- Мягкие ушные раковины.
- Преобладание мозгового черепа над лицевым.
- Гиперемия кожных покровов.
- Недоразвитие ногтей на руках.
Если недоношенность небольшая и рождение произошло не ранее 32 недель беременности, то рост ребёнка осуществляется скорыми темпами. Если имеет место глубокая недоношенность, то развитие и прибавление в весе не происходят быстро. Ведь большая недоношенность не позволяет малышу питаться самостоятельно. Введение пищи осуществляется через зонд, внутримышечно или внутривенно. Через определённое время развивается сосательный рефлекс и малыш начинает кушать грудное молоко или смесь.
Развитие недоношенного ребёнка сопряжено с трудностями. В большинстве случаев у недоношенных детей после года наблюдается:
- Задержка речи, неправильное формирование звуков. В будущем будет необходимо посещать логопеда.
- Познавательные процессы замедлены.
- Концентрация внимания значительно снижена.
- Сложная адаптация и привыкание в любых ситуациях.
- Возбудимость, психоэмоциональная нестабильность, отсутствие стрессоустойчивости.
Развитие недоношенного ребёнка по месяцам до года
К концу третьего месяца жизни ребёнок весит в два раза больше, чем при рождении. После полугода вес крохи – утраивается. В норме, чем меньше вес при рождении, тем больше малыш набирает. Вес недоношенного ребёнка по месяцам выглядит так:
- 1 месяц — 500-700 г;
- 2 месяц — 400-800 г;
- 3 месяц — 500-700 г;
- 4 месяц — 500-800 г;
- 5 месяц — 500-700 г;
- 6 месяц — 500-600 г.
После полугода вес недоношенного малыша прибавляется так же, как у детей рождённых вовремя.
Рост и вес имеют прямую взаимосвязь. До полугода недоношенный малыш может вырастать по 6 см в месяц. После – интенсивность роста снижается и составляет пару см в месяц.
Окружность головы недоношенного ребёнка должна увеличиваться на 1 см в месяц и к концу первого год жизни сравняться с объёмом груди.
У деток, которые родились раньше положенного срока, отмечается позднее прорезывание зубов. Обычно первые зубы такие малыши получают ближе к 9 месяцам. При глубокой недоношенности появление зубов может осуществиться после года.
Таблица развития недоношенных детей
https://yadi.sk/d/khKFFPJFqnqFu
Теги по теме:
здоровьемалыш 0-1
Оцените материал:
спасибо, ваш голос принят
таблица веса недоношенных детей — 25 рекомендаций на Babyblog.ru
Схема введения прикорма
Признаки готовности к вводу прикорма
Прикорм вводится отнюдь не по достижению какого-то возраста – возраст лишь один из факторов. О готовности можно судить лишь по наличию совокупности факторов:
1. Возраст не менее 4х месяцев. (для деток, которые родились раньше срока, за основу берется гестационный возраст).
2. Ребенок удвоил вес от рождения. Для недоношенных деток коэффициент х2,5.
3. У ребенка ушел выталкивающий рефлекс языка. Есть дать попить из ложки, то ее содержимое не окажется на подбородке (а прикорм даем ИСКЛЮЧИТЕЛЬНО с ложки, чтобы он проходил обработку слюной).
4. Ребенок умеет сидеть. Может наклониться корпусом по направлению к ложке или отклониться назад, отказываясь от еды. Умеет контролировать поворот головы – может в случае отказа отвернуться. Или наклонить голову.
5. Если искусственник, то ест более литра смеси в день, и не наедается. Если на грудном вскармливании, то в каждое кормление съедает обе груди и очень хочет еще.
6. Ребенок может что-либо зажать в кулачок и засунуть целенаправленно в ротик.
7. И главное – дети проявляют ОГРОМНЫЙ интерес к пище родителей и стремятся ее попробовать. Природа сама дает знать, когда организм ребенка уже в состоянии принять иную еду, кроме адаптированной (смесь или молоко мамы).
У каждого ребенка этот период, когда уже проявлены ВСЕ факторы готовности, приходит индивидуально. В среднем в промежутке между 5 и 9 месяцами. Кстати, даже двойняшки могут по-разному давать признаки. Есть ситуации, когда ребенок дает все признаки готовности уже в 4 месяца, а есть ситуации, когда ребенок может ждать и до года – но это больше экстремальные ситуации, хотя они так же являются вариантом нормы.
Поэтому НЕ ТОРОПИТЕСЬ с прикормом. Лучше «чуть-чуть» позднее, чем поторопиться. Если у ребенка хорошее адекватное питание (грудное молоко или хорошая адаптированная смесь) – он не будет обделен источником пищевых веществ.
Основные правила введения прикорма
· Начинать вводить прикорм только здоровому ребенку или, в крайнем случае, в период выздоровления, при нормальном стуле;
· первый прикорм рекомендуется давать во второе кормление;
· прикорм вводится теплым перед кормлением грудью или смесью;
· прикорм дается с ложечки, овощное пюре можно сначала добавить в бутылочку с молоком, что бы ребенок легче привык к новому вкусу;
· каждое блюдо прикорма вводится постепенно, с малых количеств (1-2 чайных ложки) и в течение двух недель доводится до возрастной дозы;
· к новому виду прикорма переходят спустя 1,5-2 недели после введения предыдущего;
· густота прикорма должна постепенно возрастать;
/>
Прикорм – овощи
Важный момент!!! Первым овощем должен быть «типичный для данной семьи и местности». Малыш из Египта загнется от горошка в качестве прикорма, но идеально перенесет апельсинку. От которой «среднего украинца» будут годами лечить.
К примеру морковь в Германии считается гипоаллергенным продуктом. Теория «яркой окраски» считается мифом. Патиссоны и р епу не рекомендуют до года давать… а сельдерей и морковь считаются наилучшим решением для первого прикорма. Та же самая тыква – лучшим сортом считается «Хокайдо» – ярко-рыжая маленькая тыковка.
Обязательно смотрите на этикетку, чтобы в пюре не было добавлено специй, соли, рисового крахмала. Это очень важно! В первом пюре (да и в последующих, кстати, тоже) не должно быть ничего, кроме овощей и воды
Таблица с овощными пюре:http://www.pregnancy.h2.ru/baby/kormlenie/veget.htm
Как давать:
· Прикорм вводится начиная с четверти чайной ложки раз в день, лучше в первой половине дня. С каждым днем объем увеличивается постепенно, приблизительно в 2 раза. До возрастной нормы доводится за 7 – 10 дней. Ежедневно оценивается состояние кожи ребенка, проблемы с пищеварением, если появляются какие-либо изменения, то введение прикорма приостанавливается.
· Постепенно объем доводится до 50-100 мл, убедившись, что все в порядке можно попробовать дать другой овощ. Правила введения те же самые начиная с небольшого количества объем предлагаемого ребенку пюре постепенно увеличивают.
· Общее правило для ЛЮБОГО прикорма – не чаще одного продукта в 1-2 недели!
· не давайте два новых овоща сразу, только моно-пюре. Примерно через пару месяцев после ввода овощей можно начинать давать ребенку растительное масло, добавляя небольшое количество в овощное пюре. Очень полезно давать масла, полученные «холодным» способом, так как они содержат полиненасыщенные жирные кислоты, благоприятно влияющие на состояние кожи. Такими кислотами богато льняное масло.
· Чтобы свести возможную аллергическую или иную реакцию на овощи к минимуму, нужно вводить овощи (да и любой другой продукт) максимально осторожно, тем более если малыш склонен к диатезу, аллергии, запорам, диарее и т.д.
· Предложите новый овощ в конце кормления, по возможности смешайте ее со старой знакомой пищей ребенку. Если Вы кормите грудью, то каждый новый прикорм давайте запить малышу грудью (по его желанию, конечно), это поможет малышу переварить и усвоить новый для его ЖКТ продукт. Если малыш находится на искусственном вскармливании, то оптимально после ввода нового продукта дать немного знакомой смеси. Если у малыша это не первый прикорм, то смешайте овощ со «старой» (знакомой ребенку) пищей.
· Это делается для подготовки ЖКТ к новой пищи, для того, чтобы ферментативным системам, кишечнику, желудку было легче работать, переваривая «знакомую пищу». Вводя прикорм в конце кормления, Вы «не застанете врасплох» организм ребенка и не навредите ему.
· Чем с меньших доз Вы начнете прикорм, тем лучше. Чем меньше первоначальное количество овощей, чем медленнее оно увеличивается, тем меньше вероятность возникновения диатеза.
Самодельные овощи
Если у вас недостаточно средств для покупных баночек, или у Вас есть какое-то предубеждение перед оными, Вы можете сами готовить малышу овощное пюре – или из замороженных овощей, или из свежих овощей. Это зависит от времени года – если на дворе осень, сезон овощей, то Вы безусловно будете готовить пюре из свежих рыночных овощей, если овощей в продаже нет, то покупайте замороженные овощи в пакетах и готовьте пюре из них.
Если у Вас есть блендер – вообще замечательно! Готовите цветную капусту, цуккини, тыкву или репу как обычно варите для себя (с той лишь разницей, что для себя Вы добавляете соль и специи, а для малыша Вы варите овощи просто на воде). Потом немного остужаете овощи и перемалываете их в блендере. Единственное исключение составляет картофель – его не рекомендуется перемалывать в блендере, потому как имеющийся в нем крахмал превратит пюре в липкий клейстер, мало похожий на нежное картофельное пюре.
Когда Вы введете моно-пюре из свежих или замороженных овощей, можете делать самые различные вариации из пюре, делайте на вкус малыша и его усмотрение: варите морковь, картофель, цветную капусту. Варите вместе горошек, перец, томат и картофель и т.д. Вариантов – множество!
С возрастом малыша можете не измельчать овощное пюре в блендере – достаточно будет просто помять мягкие отварные овощи вилочкой (малыш будет приучаться есть кусочками, а так как овощи обычно мягкие, то малышу будет легче привыкнуть кушать кусочками).
Если Вы не доверяете не только баночному детскому питанию, но и замороженным овощам, то можете заморозить овощи впрок сами. Хранить их можно при температуре – 6°С – неделю, при – 12° С – 1 месяц, при – 18° С – 3 месяца.
· в качестве первого прикорма рекомендуется вводить овощное пюре;
· второй прикорм – злаковые каши – начинать вводить нужно с каш без глютена (рисовой, кукурузной, гречневой) и готовить их на том молоке или молочной смеси, которую получает ребенок;
· детское питание в баночках содержит оптимальное количество соли и сахара и поэтому добавлять их не следует.
/>
Прикорм – каши.
Первая каша для малыша должна быть обязательно безглютеновая – рисовая, гречневая или кукурузная каши (кстати, одна из составных частей обычной кукурузной каши – кукурузных крахмал, который на 80% состоит из глютена). Поэтому говоря о кукурузной каше, имеется в виду промышленно изготовленная каша специально для детей, а не молотую кукурузу, которая еще называется «полента»). Остальные каши: овсяная, манная, пшенная, ячменная и др. – содержат глютен и в качестве первого прикорма не подходят.
Кашу лучше всего готовить на воде, но допускается, если малыш находится на грудном вскармливании, готовить кашу на сцеженном мамином молочке. То же самое касается и искусственников – допустимо готовить кашу на той смеси, которую обычно потребляет малыш.
Если у малыша есть склонности к запорам, то начинать прикорм желательно не с рисовой каши. Лучше всего с гречневой. Хотя говорят, что гречка очень аллергенна, но это нужно смотреть по ребенку. Если есть склонность к аллергии, то начинайте прикорм с риса, если есть запоры, то начинайте с гречки. Если же есть склонность и к аллергии и к запорам одновременно, то начинайте прикорм с кукурузы, а потом вводите овсянку.
Если никаких проблем у малыша нет, то можно вводить в таком порядке – рис, гречка, кукуруза или гречка, рис, кукуруза. После того, как введены эти каши, можно попробовать овсяную кашку. Манную кашу в виду ее большой питательной ценностью, но малой витаминизированности и полезности, лучше отложить на потом и предлагать ее малышу после года
Таблица с безмолочными, молочными и фруктово-зерновыми кашами: http://www.pregnancy.h2.ru/baby/kormlenie/cereals.htm
Как давать?
Ни в коем случае не давайте даже самому маленькому ребенку кашу из бутылочки. Лучше сделайте жиденькую кашу и дайте ее из ложечки, пусть малыш съест немного, но зато правильно! Для малыша в первый прикорм не так важно количество еды, оно для него все равно является лишь ознакомительной, пробной, а не насыщающей. При кормлении из бутылочки пища не проходит ферментивной обработки слюны, что отрицательно сказывается на пищеварительном процессе. Дело в том, что в слюне малыша находятся специальные ферменты – амилаза и лизоцим. При попадании пищи в рот малыша из ложечки, она успевает полностью, так сказать, пропитаться слюной, и попадает в желудок уже тщательно «пропитанная» слюной. А амилаза очень способствует пищеварению и расщеплению пищи. Она уже в желудке помогает быстрее расщепить пищу на более мелькие компоненты и тем самым она способствует более быстрому пищеварению. Когда же малышу дают пищу из бутылочки, она не успевает пропитаться слюной и почти сразу попадает в горло, не задерживаясь во рту. Тем самым она попадает в желудок без первичной обработки амилазой.
Чтобы свести возможную аллергическую или иную реакцию на кашу к минимуму, нужно вводить кашу (да и любой другой продукт) максимально осторожно, тем более если малыш склонен к диатезу, аллергии, запорам, диарее и т.д.
Предложите новую кашку в конце кормления, по возможности смешайте ее со старой знакомой пищей ребенку. Если Вы кормите грудью, то каждый новый прикорм давайте запить малышу грудью (по его желанию, конечно), это поможет малышу переварить и усвоить новый для его ЖКТ продукт. Если малыш находится на искусственном вскармливании, то оптимально после ввода нового продукта дать немного знакомой смеси. Если у малыша это не первый прикорм, то смешайте кашку со «старой» (знакомой ребенку) пищей.
Это делается для подготовки ЖКТ к новой пищи, для того, чтобы ферментативным системам, кишечнику, желудку было легче работать, переваривая «знакомую пищу». Вводя прикорм в конце кормления, Вы «не застанете врасплох» организм ребенка и не навредите ему.
Чем с меньших доз Вы начнете прикорм, тем лучше. Чем меньше первоначальное количество каши, чем медленнее оно увеличивается, тем меньше вероятность возникновения диатеза.
Когда давать?
Ввод каши в рацион малыша зависит только от самого малыша и его мамы. Традиционно, если у малыша есть недобор веса, если малыш худенький, то начинать прикорм желательно именно с каш. Если малыш пухленький, если у него есть небольшой (или большой) переизбыток веса, то начинать прикорм для такого малыша лучше всего с моно-овощного пюре.
Время дня для ввода каши принципиального значения не имеет. Традиционно каша дается либо с утра, либо на ужин. Но для первого прикорма лучше выбрать утреннее время, чтобы в течение дня увидеть, какая будет реакция малыша на новый продукт. Если Вы дадите новый продукт на ночь, то можете этого не заметить. Когда Вы уже ввели кашу в рацион ребенка и убедились, что малыш нормально на нее реагирует, можете давать кашу на ночь (или же так и оставьте ее утром).
/>
Фрукты
Фруктовые пюре лучше всего вводить после каш и овощей. Если Вы уже ввели Вашему малышу кашу и овощи, тогда самое время дать попробовать ребенку и фруктовое пюре.
Для первого прикорма нужно обязательно брать продукты с низкой степенью алергенности – это яблоки зеленой окраски, белая черешня, белая смородина, крыжовник, слива. Когда введены низкоалергенные овощи, можно водить овощи «среднеалергенные», такие как персики, абрикосы, красная смородина, бананы, клюква. И нужно оставить на самую последнюю очередь высокоалергенные продукты, типа клубники, малины, земляники, черной смородины, ежевики, ананаса, винограда, дыни, хурмы, граната, цитрусовые и другие
После того, как введен первый прикорм моно-фруктами, можно предложить ребенку пюре-ассорти из разных фруктов. Таких пюре очень много!
Таблица с фруктовыми пюре:http://pregnancy.h2.ru/baby/kormlenie/fruits.htm
Как давать?
· Прикорм вводится начиная с четверти чайной ложки раз в день, лучше в первой половине дня. С каждым днем объем увеличивается постепенно, приблизительно в 2 раза. До возрастной нормы доводится за 7 – 10 дней. Ежедневно оценивается состояние кожи ребенка, проблемы с пищеварением, если появляются какие-либо изменения, то введение прикорма приостанавливается.
· Постепенно объем доводится до 50-100 мл (в среднем 70 грамм в первый прикорм, потом увеличивается до 100 г, а потом до 180 г ), убедившись, что все в порядке можно попробовать дать другой фрукт. Правила введения те же самые начиная с небольшого количества объем предлагаемого ребенку пюре постепенно увеличивают.
· Общее правило для ЛЮБОГО прикорма – не чаще одного продукта в 1-2 недели!
· Не давайте два новых фрукта сразу, только моно-пюре.
· Чтобы свести возможную аллергическую или иную реакцию на фрукты к минимуму, нужно вводить фрукты (да и любой другой продукт) максимально осторожно, тем более если малыш склонен к диатезу, аллергии, запорам, диарее и т.д.
· Предложите новый фрукт в конце кормления, по возможности смешайте ее со старой знакомой пищей ребенку. Если Вы кормите грудью, то каждый новый прикорм давайте запить малышу грудью (по его желанию, конечно), это поможет малышу переварить и усвоить новый для его ЖКТ продукт. Если малыш находится на искусственном вскармливании, то оптимально после ввода нового продукта дать немного знакомой смеси. Если у малыша это не первый прикорм, то смешайте фрукт со «старой» (знакомой ребенку) пищей.
· Это делается для подготовки ЖКТ к новой пищи, для того, чтобы ферментативным системам, кишечнику, желудку было легче работать, переваривая «знакомую пищу». Вводя прикорм в конце кормления, Вы «не застанете врасплох» организм ребенка и не навредите ему.
· Чем с меньших доз Вы начнете прикорм, тем лучше. Чем меньше первоначальное количество фруктов, чем медленнее оно увеличивается, тем меньше вероятность возникновения диатеза.
/>
СХЕМА ПРИКОРМА ОТ ГАСТРОЭНТЕРОЛОГА
Каждый новый продукт давать не менее 7 дней. Начинать с 1 ч.л. и за неделю доводить до нормы.
6 месяцев
Примерно в 12 часов дня (будущий обед) – овощи.
«Сквош» (кабачок-тыква) – это все-таки разновидность тыквы, причем не нашей полосы – не давать.
Тыкву, морковку – убрать.
Все желтое оставить на потом. Начинать с зеленого.
Можно варить самим или из замороженных овощей делать пюре.
Кабачок – замороженный. Например, фирмы «4 сезона»
Цветная капуста – «Семпер» или замороженная
Брокколи – «Семпер», «Топ-топ» (не путать с «Тип-топ» )
Зеленая фасоль – делать самим
Зеленый горошек – «Гербер»
Картофель – «Гербер» обычный, сладкий не давать, (так же не нашей полосы), делать самим (вымачивать перед этим 2 часа в кипяченой холодной воде, при выделении крахмала – менять воду)
Пастернак и шпинат – после года, т.к. сокращает уровень всасывания железа в организме ребенка более чем на 76%
Когда все попробуете, можно смешивать, но не более 3-х видов.
Растительное масло с 8 мес.
7 месяцев
Каша.
Постепенно полностью заменить одно кормление.
Гречка, кукуруза, рис без добавок.
Овсянку, манку, молочные, соевые каши до года не вводят в питание. Это вредно.
На упаковке должно быть написано: «без сахара, соли, глютена, молока, красителей».
Лучше всего давать на воде, так как с добавлением молока большая нагрузка на ЖКТ.
«Гербер», «Бэби Ситтер», «Малышка низкоаллергенная»
7 месяцев
В 17 часов (будущий полдник) – фрукты:
Зеленое яблоко – «Семпер», «Топ-топ». Самим запекать.
Красное позже.
Груша – (если нет запоров) «Семпер».
Банан – делать самим.
Абрикосы, персики – банки, летом делать сами, их ничем вредным не поливают,
что касается и черешни с вишней – позже, летом делать самим.
Творог – после 8 мес. На полдник добавлять во фруктовое пюре.
Например, 0% творог «Домик в деревне». Каждый день новая пачка.
Строго не больше нормы, если ребенка перекармливать творогом, у него возникнет анорексия.
Мясо – после 12 м. (нагрузка на ЖКТ) добавлять в овощное пюре.Норму мяса не превышать! Строго готовые пюре с овощами.
«Гербер» – индейка, поросенок, ягненок, говядина.
Хотя бы до года нельзя давать детям мясной бульон. В нем слишком много канцерогенов. Дают суп на овощном бульоне.
Кефир – после 12 м.( у него слишком высокая кислотность, а у детей с перинатальным поражением ЦНС (90% детей) и так повышенная кислотность жкт.
Кефир у детей до года вызывает м и к р о к р о в о т е ч е н и я в кишечнике, что приводит к тяжелой гипохромной анемии), дают на ночь.
Бифи, Агуша без сахара. Если ребенок отказывается, не настаивайте.
Пить давать лучше перед едой, не запивать.
Соки, разведенные водой (мин. 1/1), после года.
Соль после года, сахар, вообще, чем позже, тем лучше.
Кормить ребенка всегда за своим столом, чтобы ничего не отвлекало.
Между кормлениями не перекусывать – яблоко, хлеб, сушки
Итого:
7 м. Фрукты – 60 гр., овощи – 150 гр., каша – 150 гр.
8 м. Ф. – 70, О. – 170, К. – 150
9 м. Ф. – 80, О. – 180, К. – 180
…
12 м. Ф. – 90-100, О. – 200, К. – 200,
Масло – 5 гр., мясо – начинать 5-30гр., потом 70, творог 10-30, потом 50 г. потом 60
Таблица с мясными пюре: http://pregnancy.h2.ru/baby/kormlenie/meat.htm
Таблица с овощно-мясными пюреhttp://pregnancy.h2.ru/baby/kormlenie/meat_veget.htm
/>
Кормление малыша из баночки:
1. После открытия банки отберите порцию для кормления, а остатки уберите в холодильник.
2. Строго следуйте инструкции по хранению вскрытых баночек с детским питанием.
3. Разогрейте только такое количество пищи, которое потребуется для одного кормления.
4. Не возвращайте не съеденную порцию в банку – это вызовет рост бактерий, а ферменты слюны будут разжижать смесь.
5. Не замораживайте детское баночное питание, оно становится несъедобным.
7 и 8 месяцев, последствия в будущем
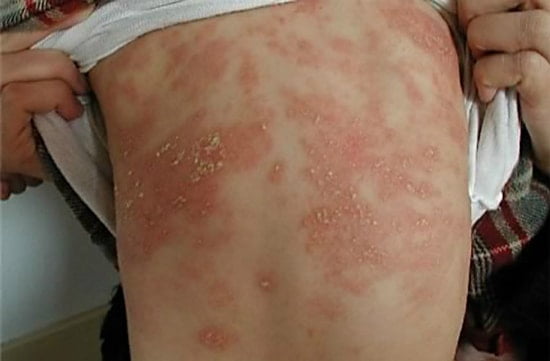
Родители малышей, появившихся на свет преждевременно, вынуждены столкнуться с различными проблемами, включая сложности выхаживания крохи в роддоме и создания нужных условий дома, налаживание грудного вскармливания или подбор подходящей смеси, регулярные визиты к врачу и переживания о будущем здоровье карапуза. Однако им нужно всегда помнить, что при повышенном внимании к малютке и правильном уходе у них получится помочь младенцу быстрее «догнать» сверстников и вырасти здоровым и веселым малышом, что подтверждают популярные фоторафии «До и после».
Больше подобных фотографий вы можете увидеть в галерее фотографий в конце статьи.
Какой ребенок считается недоношенным?
Официальная медицина относит малышей к недоношенным, если они родились на сроке беременности меньше 37 недель. У таких деток меньшие показатели роста и веса, а органы незрелые.
Причины
Факторами, вызывающими роды раньше положенного срока, считают:
- Пренебрежение медицинским сопровождением беременности.
- Наличие у беременной вредных привычек.
- Недостаточное или несбалансированное питание женщины во время вынашивания.
- Возраст будущей мамы или будущего отца меньше 18 и больше 35 лет.
- Работа беременной во вредных условиях.
- Низкий вес беременной (меньше 48 кг).
- Проживание будущей мамы в плохих бытовых условиях.
- Вынашивание в условиях неблагоприятной психологической обстановки.
- Аборт в прошлом.
- Многоплодная беременность.
- Возникновение гестоза во время беременности.
- Преждевременное отслоение плаценты.
- Короткий интервал между родами (после предыдущих родов прошло меньше двух лет).
- Несовместимость крови малыша и матери по резус-фактору.
- Гинекологические воспалительные заболевания у матери.
- Пороки развития половых органов женщины.
- Экстрагенитальные болезни у беременной, например, гипертонию, пиелонефрит или сахарный диабет.
- Операции и травмы у будущей матери.
- Острые инфекции во время беременности.
- Генетические либо хромосомные болезни у плода.
- Инфицирование младенца во время внутриутробного развития.
- Тяжелые пороки развития малыша.
Классификация недоношенности
Разделение на степени недоношенности основано на сроке беременности, на котором малыш появился на свет, а также на таких физических параметрах карапуза, как вес и длина тела. Выделяют такие степени недоношенности:
- Первую – ребенок рождается в 36-37 недель беременности с массой тела от 2 до 2,5 кг и длиной тела от 41 до 45 см.
- Вторую – малыш появляется на сроке от 32 до 35 недель, его масса тела составляет менее 2 кг, но больше 1,5 кг, а длина тела – от 36 до 40 см.
- Третью – кроха появляется на свет на 28-31 неделе вынашивания с весом от 1 до 1,5 кг и длиной тела от 30 до 35 см.
- Четвертую – младенец рождается в срок до 28 недель беременности с массой менее одного килограмма и длиной тела меньше 30 см.
Самые необычные и поистине волшебные истории о выживании недоношенных деток здесь:
Признаки
Внешний вид
По сравнению с рожденными в срок малышами недоношенные младенцы отличаются:
- Более тонкой кожей.
- Меньшим количеством подкожного жира или его отсутствием.
- Большим размером головы по отношению к туловищу.
- Большим размером живота и низким расположением пупка.
- Незакрытым малым родничком.
- Очень мягкими ушными раковинами.
- Тоненькими ногтями, которые могут не закрывать полностью фаланги пальцев.
- Открытой половой щелью у младенцев-девочек.
- Не успевшими опуститься в мошонку яичками у мальчиков.
- Более поздним отпаданием пуповинного остатка.
Эти признаки тем больше выражены, чем выше степень недоношенности, а у младенцев с первой-второй степенью многие из них могут отсутствовать.
Анатомо-физиологические особенности
На функционирование систем органов родившегося преждевременно крохи влияет степень недоношенности, ведь чем меньше плод был в материнской утробе, тем в большей степени его органы не успели сформироваться до состояния, позволяющего быстрее адаптироваться к жизни после родов.
- Дыхание у недоношенных более частое, чем у рожденных в срок малышей, что связано с узкими верхними дыхательными путями, более податливой грудной клеткой и более высоким расположением диафрагмы. К тому же, легкие карапуза недостаточно зрелые, что обуславливает частое появление пневмоний и приступов апноэ.
- Из-за преждевременного появления на свет система кровообращения младенца может быть не полностью сформированной. Результатом бывают различные сердечные патологии, ухудшающие состояние крохи. А так как сосудистые стенки более ломкие и проницаемые, у младенца нередко появляются кровоизлияния.
- Головной мозг даже при глубокой недоношенности вполне сформирован, а вот проводящие пути на последних сроках беременности еще развиваются, поэтому у рожденных раньше времени деток нервные импульсы плохо проводятся к разным тканям. Если у малютки поражена нервная система, его двигательная активность будет снижена, как и тонус мышц. Рефлексы у такого ребенка могут быть угнетенными или вообще отсутствовать, часто наблюдается тремор.
- Механизмы, регулирующие выработку и трату тепла в теле, у недоношенного малыша развиты плохо. Преждевременно рожденные детки быстрее теряют тепло, а производится оно в их теле с большим трудом. Кроме того, из-за недоразвитых и нефункционирующих потовых желез малыши могут легко перегреваться.
- Пищеварительный тракт недоношенного карапуза также работает хуже, чем у родившихся в срок младенцев. В первую очередь это обусловлено недостаточной выработкой ферментов и желудочного сока, а также дисбиозом микрофлоры кишечника. Кроме того, моторная функция ЖТК страдает из-за ухудшенного проведения нервных импульсов, что приводит к замедлению продвижения пищи по кишечнику.
- В костях недоношенных деток после родов продолжаются процессы минерализации, что является причиной дополнительного назначения кальция малюткам. У таких младенцев повышена склонность к развитию рахита и дисплазии суставов таза.
- Из-за незрелых функций почек у недоношенного малыша быстро появляются признаки обезвоживания или отеки, если уход за крохой будет неадекватным.
- Эндокринная система при недоношенности работает неполноценно, из-за чего гормоны выделяются в недостаточном количестве, а железы быстро истощаются.
Последствия недоношенности и жизнеспособность
Выживаемость рожденных преждевременно младенцев зависит от срока беременности и причин, спровоцировавших роды. Если появившиеся на свет на сроке 23 недели выживают лишь в 20-40% случаев, то младенцы со сроком гестации 24-26 недель выживают в 50-70% случаев, а выживаемость деток, срок развития которых составляет больше 27 недель, превышает 90%.
Детки, рождение которых произошло раньше предполагаемого срока, набирают массу и растут в длину очень интенсивно. Многие из них догоняют доношенных сверстников по этим показателям к 1-2 годам, но есть малыши, разница между которыми со сверстниками сглаживается лишь к 5-6-летнему возрасту.
Анемия при недоношенности развивается более быстро. Риск появления сепсиса и гнойных инфекций костей, кишечника или мозговых оболочек у недоношенных малюток повышен. В более старшем возрасте у детей, родившихся недоношенными, чаще встречаются неврологические патологии, проблемы со зрением или слухом, частые ОРВИ и проблемы с половыми органами.
Желтуха у рожденных преждевременно деток выражена больше и длится дольше. Это физиологическое состояние, возникающее вследствие распада фетального гемоглобина, обычно проходит к 3-недельному возрасту, но у многих недоношенных требует лечения, для которого преимущественно используется фототерапия.
Экстремальная недоношенность
Так называют состояние малышей с весом меньше 1 килограмма. Они рождаются в менее чем 5% случаев недоношенности, часто не могут самостоятельно дышать и требуют искусственной и медикаментозной поддержки. Даже если таких младенцев выхаживают, процент инвалидизации и появления разных осложнений у этих детей очень высокий.
Глубокая недоношенность
Это состояние отмечают у младенцев, масса тела которых при преждевременных родах составляет 1-1,5 кг. Чтобы выходить таких малышей, требуется применять ИВЛ, давать им кислород, вводить питание в вену и через зонд. Чтобы малютка быстрее рос и развивался, ему вводят аминокислоты, глюкозу, гормональные средства и другие вещества.
7 месяцев
На этом сроке беременности рождаются малютки с весом 1,5-2 кг, но самостоятельно функционировать большинство из них не может. Карапузов помещают в инкубаторы с нужной температурой и влажностью, проводят им нужные обследования и оказывают медикаментозную поддержку. После набора веса до 1,7 кг младенца переводят в кроватку, которая подогревается. Когда ребенок набирает вес до 2 кг, тепловая поддержка ему больше не требуется.
8 месяцев
Родившиеся на таком сроке младенцы, как правило, имеют вес 2-2,5 кг, могут самостоятельно сосать и дышать. У них повышен риск приступов апноэ, поэтому малюток некоторое время наблюдают в стационаре, но при отсутствии осложнений и быстром наборе веса до нормы кроху отправляют домой с новоиспеченными родителями.
О том, как живут и развиваются недоношенные малыши после рождения в современных перинатальных центрах, рассказано в видео:
Диспансеризация
Выписанные домой недоношенные малыши должны постоянно наблюдаться педиатром.
Измерения и осмотры в течение первого месяца после выписки проводят раз в неделю, далее до 6-месячного возраста – раз в две недели, а с 6 месяцев до года – ежемесячно. Малышу назначают осмотры хирурга, невролога, кардиолога, ортопеда и офтальмолога, а в возрасте старше года – психиатра, а также логопеда.
С каким весом выписывают?
Как правило, мама возвращается с новорожденным младенцем домой после того, как вес крохи увеличился минимум до 2 кг. Также для выписки важно, чтобы у малыша отсутствовали осложнения, наладилась терморегуляция и крохе не требовалась поддержка сердца и дыхания.
Особенности ухода
Младенцам, рождение которых произошло преждевременно, требуется особый уход. Их поэтапно выхаживают с помощью неонаталогов и педиатров, сначала в роддоме, потом в стационаре, а после этого дома под контролем специалистов. Наиболее важные составляющие ухода за малюткой:
- Обеспечить оптимальную температуру и влажность в помещении.
- Проводить рациональное лечение.
- Обеспечить адекватное потребностям вскармливание.
- Обеспечить контакт с матерью, используя метод «кенгуру».
- После выписки ограничить контакты с посторонними людьми.
- Купать и гулять с малышом после разрешения врача.
- Выполнять с младенцем гимнастику и провести курсы массажа после разрешения педиатра.
Несколько советов о том, как избежать проблем в развитии малышей рожденных раньше срока, рассказывается в видео:
Что делать, если есть тревожные симптомы?
Если маму что-либо настораживает, ей обязательно следует обратиться за медицинской помощью. Специалист понадобится при:
- Нежелании ребенка сосать грудь или есть из бутылочки.
- Приступах рвоты.
- Длительной желтухе.
- Постоянном громком плаче.
- Остановке дыхания.
- Сильной бледности.
- Болезненной реакции ребенка на звуки, взгляды или прикосновения в возрасте старше 1,5 месяца.
- Отсутствии ответного взгляда в возрасте больше 2 месяцев.
Вакцинация: когда стоит делать прививки?
Прививать недоношенного малыша допустимо лишь тогда, когда младенец достаточно окрепнет, а его масса тела увеличится.
Вакцинацию БЦЖ в роддоме деткам с весом менее 2 кг не делают. Она показана при наборе веса до 2500 г, а при наличии противопоказаний может быть отложена на 6-12 месяцев. Сроки начала введения других вакцин должен определить педиатр с учетом здоровья и развития карапуза.
Мнение Е. Комаровского
Как известно, популярный педиатр рекомендует растить детей первого года жизни так, чтобы малыши не перегревались. Комаровский всегда акцентирует внимание на частом проветривании, увлажнении воздуха до 50-70% в детской и поддерживании температуры в комнате не выше +22°С.
Однако в отношении недоношенных младенцев его рекомендации существенно меняются. Комаровский поддерживает коллег в мнении, что терморегуляция у таких малышей развита плохо, поэтому более высокая температура воздуха в комнате сразу после выписки (не ниже +25°С), по его мнению, является необходимостью.
Пока кроха не наберет вес до 3000 г, а его возраст не будет составлять 9 месяцев после зачатия, все экстремальные эксперименты (в данном случае снижение температуры воздуха до рекомендуемых Комаровским показателей для доношенных младенцев) запрещены.
Советы родителям
- Не стоит искать виноватых в том, что младенец родился преждевременно, лучше сосредоточиться на нынешних проблемах и помогать крохе адаптироваться к новой жизни, поддерживая других членов семьи.
- Старайтесь больше общаться с крохой, как только врач разрешит брать младенца на руки. Помните о высокой потребности недоношенных в тесном телесном контакте с родителями. Это поможет малютке быстрее прибавлять в весе и ускорить психическое развитие.
- Делайте фото и ведите дневник жизни карапуза. В будущем это будет интересная семейная ценность.
- Помните, что каждый малыш развивается индивидуально, поэтому не сравнивайте преждевременно родившегося кроху ни с другими недоношенными детками, ни с рожденными в срок малышами.
- Расспрашивайте врачей обо всех интересующих моментах, просите разъяснить термины и объяснить, какие диагнозы поставлены малютке. Это поможет вам в организации режима, ухода и занятий с растущим младенцем после выписки.
Фото «До и после»
Об особенностях ухода за недоношенными детками смотрите в следующем видео.
Средний вес ребенка и ребенка в возрасте 9000 лет 1
Многие родители задаются вопросом, больше ли их ребенок или меньше других детей их возраста. Приведенные ниже таблицы дают вам представление о том, как вес и рост вашего ребенка (длина для младенцев) соотносятся со средним весом и ростом детей в его возрастной группе.
Цифры на этих диаграммах являются лишь ориентиром. Вероятно, вес и рост вашего ребенка выше или ниже среднего. Если так, не волнуйтесь — это не значит, что с вашим ребенком что-то не так.
Дети растут с разной скоростью, и это нормально, когда вес и рост значительно различаются у детей одного возраста. Что еще более важно, ваш ребенок стабильно растет.
Лечащий врач вашего ребенка будет взвешивать и измерять его во время каждого посещения, чтобы убедиться, что он растет. (Если вашему ребенку 24 месяца или меньше, он также измерит окружность головы вашего ребенка, что даст информацию о его растущем мозге). Обязательно поговорите с врачом, если у вас есть какие-либо опасения по поводу роста вашего ребенка.
Для получения более персонализированной информации о том, как размер вашего ребенка сравнивается с другими детьми, а также для отслеживания роста и веса вашего ребенка с течением времени, воспользуйтесь нашим калькулятором диаграммы роста ребенка.
Вот дополнительная информация о графиках роста и понимании результатов.
График среднего веса и длины ребенка по месяцам
В Соединенных Штатах средний ребенок при рождении весит около 7 фунтов 3 унции (3,3 кг). Девочки (7 фунтов, 1 унция / 3,2 кг) немного меньше мальчиков (7 фунтов 4 унции / 3 фунта).3 кг) по прибытии. Средний новорожденный имеет длину 19 1/2 дюймов (49,5 см), девочки — 19 дюймов (49 см), а мальчики — 19 3/4 дюйма (50 см).
Хотя большинство детей (как на искусственном вскармливании, так и на грудном вскармливании) теряют вес в течение первых нескольких дней жизни, через пару недель они возвращаются к своему весу при рождении. До 3-месячного возраста большинство детей набирают около 30 граммов каждый день. К 4 месяцам у большинства младенцев вес при рождении увеличивается вдвое, а к 1 году — у большинства — втрое. Большинство детей к своему первому дню рождения вырастают примерно на 25 см.
Имейте в виду, что у младенцев и детей тоже бывают скачки роста, а это означает, что рост не всегда является постепенным и предсказуемым процессом. Когда вы начинаете задаваться вопросом, достаточно ли вырос ваш ребенок за последнее время, он может подняться в чартах!
Данные в таблицах ниже получены от Всемирной организации здравоохранения для детей младше 2 лет и Центров США по контролю и профилактике заболеваний для детей от 2 лет и старше.
Подсказка: Для недоношенных детей используйте гестационный возраст (а не возраст с момента рождения), когда вы смотрите их количество в этой таблице.Вы также можете найти здесь графики роста, специально предназначенные для недоношенных детей. Если у вас есть ребенок с особыми потребностями, ваш врач может дать вам другую карту.
| Возраст | Размер | Мальчики | Девочки |
|---|---|---|---|
| Рождение | Вес | 7 фунтов 4 унции (3,3 кг) | 7 фунтов 1 унция (3,2 кг) |
| Длина | 19 3/4 дюйма (49,9 см) | 19 1/4 дюйма (49.1 см) | |
| 1 месяц | Вес | 9 фунтов 15 унций (4,5 кг) | 9 фунтов 4 унции (4,2 кг) |
| Длина | 21 1/2 дюйма (54,7 см) | 21 дюйм (53,7 см) | |
| 2 месяца | Вес | 12 фунтов 6 унций (5,6 кг) | 11 фунтов 4 унции (5,1 кг) |
| Длина | 22 3/4 дюйма (57.9 см) | 22 1/2 дюйма (57,1 см) | |
| 3 месяца | Вес | 14 фунтов 2 унции (6,4 кг) | 12 фунтов 13 унций ( 5,8 кг) |
| Длина | 24 дюйма (60,8 см) | 23 1/2 дюйма (59,8 см) | |
| 4 месяца | Вес | 15 фунтов 7 унций (7 кг) | 14 фунтов 2 унции (6.4 кг) |
| Длина | 25 1/4 дюйма (63,9 см) | 24 1/2 дюйма (62,1 см) | |
| 5 месяцев | Вес | 16 фунтов 9 унций (7,5 кг) | 15 фунтов 3 унции (6,9 кг) |
| Длина | 26 дюймов (65,9 см) | 25 1/4 дюйма (64 см) | |
| 6 месяцев | Вес | 17 фунтов 7 унций (7.9 кг) | 16 фунтов 2 унции (7,3 кг) |
| Длина | 26 1/2 дюйма (67,6 см) | 26 дюймов (65,7 см) | |
| 7 месяцев | Вес | 18 фунтов 5 унций (8,3 кг) | 16 фунтов 12 унций (7,6 кг) |
| Длина | 27 1/4 дюйма (69,2 см) | 26 1/2 дюйма (67,3 см) | |
| 8 месяцев | Вес | 18 фунтов 15 унций (8.6 кг) | 17 фунтов 7 унций (7,9 кг) |
| Длина | 27 3/4 дюйма (70,6 см) | 27 дюймов (68,7 см) | |
| 9 месяцев | Вес | 19 фунтов 10 унций (8,9 кг) | 18 фунтов 2 унции (8,2 кг) |
| Длина | 28 1/4 дюйма (72 см) | 27 1/2 дюйма (70,1 см) | |
| 10 месяцев | Вес | 20 фунтов 5 унций (9.2 кг) | 18 фунтов 12 унций (8,5 кг) |
| Длина | 29 дюймов (73,3 см) | 28 1/4 дюйма (71,5 см) | |
| 11 месяцев | Вес | 20 фунтов 12 унций (9,4 кг) | 19 фунтов 3 унции (8,7 кг) |
| Длина | 29 1/4 дюйма (74,5 см) | 28 3/4 дюйма (72,8 см) | |
Хотите больше информации о том, как растут и развиваются дети до 1 года? Узнайте об этапах развития вашего ребенка и о том, насколько он вырастет в первый год.Вы также можете проверить, здорова ли прибавка в весе у вашего новорожденного.
Типичный вес и рост малышей
В период от 12 до 24 месяцев большинство малышей вырастают примерно на 4 или 5 дюймов (от 10 до 12 см) и набирают примерно 5 фунтов (2,27 кг). Ваш малыш начнет больше походить на ребенка, чем на младенца, поскольку он начнет немного худеть и стать более мускулистым.
| Возраст | Размер | Мальчики | Девочки |
|---|---|---|---|
| 12 месяцев | Вес | 21 фунт 3 унции (9.6 кг) | 19 фунтов 10 унций (8,9 кг) |
| Высота | 30 дюймов (75,7 см) | 29 дюймов (74 см) | |
| 15 месяцев | Вес | 22 фунта 11 унций (10,3 кг) | 21 фунт 3 унции (9,6 кг) |
| Высота | 31 дюйм (79,1 см) | 30 1/2 дюйма ( 77,5 см) | |
| 18 месяцев | Вес | 24 фунта 1 унция (10.9 кг) | 22 фунта 8 унций (10,2 кг) |
| Высота | 32 1/2 дюйма (82,3 см) | 31 3/4 дюйма (80,7 см) | |
| 21 месяц | Вес | 25 фунтов 6 унций (11,5 кг) | 24 фунта 1 унция (10,9 кг) |
| Высота | 33 1/2 дюйма (85,1 см) ) | 33 дюйма (83,7 см) | |
| 22 месяца | Вес | 26 фунтов (11.8 кг) | 24 фунта 8 унций (11,1 кг) |
| Высота | 34 дюйма (86 см) | 33 1/4 дюйма (84,6 см) | |
| 23 месяца | Вес | 26 фунтов 7 унций (12 кг) | 24 фунта 15 унций (11,3 кг) |
| Высота | 34 1/4 дюйма (86,9 см) | 33 1/2 дюйма (85,5 см) | |
Таблица веса и роста дошкольников
Большинство детей набирает около 4.4 фунта ежегодно в возрасте от 2 лет до полового созревания. Они также вырастают на 3 дюйма (8 см) в возрасте от 2 до 3 лет и на 2 3/4 дюйма (7 см) от 3 до 4 лет. Вы можете не подумать об этом, глядя на них, но к 24–30 месяцам дети достигают половины своего взрослого роста.
| Возраст | Размер | Мальчики | Девочки |
|---|---|---|---|
| 2 года | Вес | 28 фунтов (12,7 кг) | 26 фунтов 11 унций (12.1 кг) |
| Высота | 2 фута 11 дюймов (87,7 см) | 2 фута 10 дюймов (86,2 см) | |
| 2 ½ года | Вес | 30 фунтов (13,6 кг) | 28 фунтов 11 унций (13 кг) |
| Высота | 3 фута (92,1 см) | 3 фута (91,1 см) | |
| 3 года | Вес | 31 фунт 12 унций (14.4 кг) | 30 фунтов 10 унций (13,9 кг) |
| Высота | 3 фута 2 дюйма (95,3 см) | 3 фута 1 дюйм (94,2 см) | |
| 3 ½ года | Вес | 33 фунта 12 унций (15,3 кг) | 32 фунта 14 унций (14,9 кг) |
| Высота | 3 фута 3 дюйма (99 см) | 3 фута 2 дюйма (97,6 см) | |
| 4 года | Вес | 35 фунтов 15 унций (16.3 кг) | 35 фунтов 1 унция (15,9 кг) |
| Высота | 3 фута 4 дюйма (102,5 см) | 3 фута 4 дюйма (101 см) | |
| 4 ½ года | Вес | 38 фунтов 6 унций (17,4 кг) | 37 фунтов 4 унции (16,9 кг) |
| Высота | 3 фута 6 дюймов (105,9 см) | 3 фута 5 дюймов (104,5 см) | |
Средний вес и рост большого ребенка
В возрасте от 5 до 8 лет дети вырастают примерно на 2–3 дюйма (5–8 см) в год.Они также набирают от 4 до 7 фунтов (2-3 кг) в год в возрасте от 6 лет до полового созревания.
| Возраст | Размер | Мальчики | Девочки |
|---|---|---|---|
| 5 лет | Вес | 40 фунтов 13 унций (18,5 кг) | 39 фунтов 11 унций (18 кг) |
| Высота | 3 фута 7 дюймов (109,2 см) | 3 фута 7 дюймов (108 см) | |
| 6 лет | Вес | 45 фунтов 14 унций (20.8 кг) | 44 фунта 12 унций (20,3 кг) |
| Высота | 3 фута 10 дюймов (115,7 см) | 3 фута 9 дюймов (115 см) | |
| 7 лет | Вес | 51 фунт 2 унции (23,2 кг) | 50 фунтов 8 унций (22,9 кг) |
| Высота | 4 фута (122 см) | 4 фута (121,8 см) | |
| 8 лет | Вес | 56 фунтов 14 унций (25.8 кг) | 56 фунтов 14 унций (25,8 кг) |
| Высота | 4 фута 2 дюйма (128,1 см) | 4 фута 2 дюйма (127,8 см) | |
Какие факторы могут повлиять на вес и рост моего ребенка?
Гены вашего ребенка — самый важный фактор, определяющий, какой он вырастет и насколько тяжелым. Но есть и другие факторы:
- Беременность. Если ваш ребенок родился позже положенного срока, он может быть больше среднего, а если он родился преждевременно, он, вероятно, будет меньше.(Поскольку близнецы обычно рождаются рано, они, как правило, тоже меньше.)
- Здоровье вашей беременности . Если вы курили или плохо ели во время беременности, у вас больше шансов родить маленького ребенка. Если вы сильно прибавили в весе во время беременности или страдали гестационным диабетом, у вас больше шансов родить более крупного ребенка.
- Пол: Девочки при рождении обычно немного меньше (длина и вес), чем мальчики.
- На грудном вскармливании или на искусственном вскармливании. В первый год жизни младенцы, находящиеся на грудном вскармливании, будут набирать вес медленнее, чем младенцы на искусственном вскармливании, которые будут набирать вес быстрее примерно после 3 месяцев. (В течение первых нескольких месяцев дети, находящиеся на грудном вскармливании, растут быстрее.) К 2 годам дети, находящиеся на грудном вскармливании и на искусственном вскармливании, весят примерно одинаково.
- Гормоны. Если у вашего ребенка гормональный дисбаланс, например низкий уровень гормона роста или низкий уровень щитовидной железы, это может замедлить его рост.
- Лекарства. Некоторые лекарства, такие как регулярный прием кортикостероидов, могут замедлить рост.
- Проблемы со здоровьем . Если у вашего ребенка хроническое заболевание (например, рак, заболевание почек или муковисцидоз) или какое-либо расстройство, влияющее на его способность есть или усваивать питательные вещества (например, желудочно-кишечные проблемы), его рост может замедлиться.
- Генетические условия. Помимо общей генетической структуры вашего ребенка (например, вы и его отец высокий), наличие определенных генетических заболеваний, таких как синдром Дауна, синдром Нунана или синдром Тернера, может повлиять на его рост.
- Сон. Младенцы растут после сна, поэтому, если ваш ребенок хорошо спит, он также может стать хорошим садовником!
Что означают процентили диаграммы роста?
Таблицы роста дают вам общее представление о том, как растет ваш ребенок. Они используют процентили для сравнения роста вашего ребенка с другими младенцами того же возраста и пола.
Приведенные ниже диаграммы показывают рост и вес (или длину тела для младенцев) для детей обоих полов в 50-м процентиле, который является средним.Все, что выше, означает, что ваш ребенок крупнее среднего. Все, что ниже, означает, что он меньше среднего.
Например, если ваша двухмесячная дочь весит 13 фунтов, она тяжелее среднего. Если она 20 дюймов в длину, она меньше среднего.
Ваш врач обычно рассчитывает вес и рост вашего ребенка как процентиль. Например, если ваш ребенок находится в 75-м процентиле по весу, это означает, что 74 процента детей его возраста и пола весят меньше, а 24 процента — больше.
Врачи обычно используют разные графики роста в зависимости от возраста вашего ребенка. Детей младше 2 лет измеряют с помощью диаграмм Всемирной организации здравоохранения (ВОЗ), которые основаны на моделях здорового роста детей, находящихся на грудном вскармливании, и одобрены Центрами по контролю и профилактике заболеваний (CDC) и Американской академией педиатрии. Когда вашему ребенку исполнится 2 года, ваш врач, вероятно, воспользуется графиками роста CDC.
Подробнее:
Что на самом деле означают цифры на графике роста
Калькулятор роста ребенка
Как правильно измерить ребенка
Неспособность набрать вес
Помощь детям с избыточным весом
Таблица
: Средняя длина и вес плода
Растут ли младенцы на грудном вскармливании вначале медленнее?
Меня беспокоит, что мой ребенок слишком толстый
Назад к хронологии »
.
ВОЗ | Описание
Показатели роста ребенка и их интерпретация
У детей три наиболее часто используемых антропометрических показателя для оценки их статуса роста — это масса тела к росту, рост к возрасту и масса тела к возрасту. Эти антропометрические показатели можно интерпретировать следующим образом:
Низкое соотношение веса и роста: истощение или худоба в большинстве случаев указывает на недавний и тяжелый процесс потери веса, который часто связан с острым голоданием и / или тяжелым заболеванием.Однако истощение также может быть результатом хронического неблагоприятного состояния. При отсутствии острой нехватки продовольствия распространенность истощения обычно составляет менее 5% даже в бедных странах. Индийский субконтинент, где наблюдается более высокая распространенность, является важным исключением. Распространенность, превышающая 5%, вызывает тревогу, учитывая параллельный рост смертности, который вскоре становится очевидным (2). По индексу серьезности распространенность от 10 до 14% считается серьезной, а выше или равной 15% — критической. Обычно распространенность низкого соотношения веса к росту достигает пика на втором году жизни.Отсутствие доказательств истощения среди населения не означает отсутствие текущих проблем с питанием: может присутствовать задержка роста и другие нарушения (3).
Высокое соотношение веса и роста: «Избыточный вес» — предпочтительный термин для описания высокого соотношения веса и роста. Несмотря на то, что существует сильная корреляция между высоким соотношением массы тела к росту и ожирением, измеряемым по ожирению, большая безжировая масса тела также может способствовать высокому соотношению массы тела к росту. Поэтому на индивидуальной основе термины «полнота» или «ожирение» не должны использоваться для описания высокого соотношения веса к росту.Однако в масштабах всей популяции высокое соотношение массы тела к росту можно рассматривать как адекватный индикатор ожирения, поскольку большинство людей с высоким соотношением массы тела к росту страдают ожирением. Строго говоря, термин «ожирение» следует использовать только в контексте измерения ожирения, например толщины кожной складки.
Низкий рост к возрасту: задержка роста отражает процесс неспособности достичь потенциала линейного роста в результате неоптимальных условий здоровья и / или питания.В популяции высокие уровни задержки роста связаны с плохими социально-экономическими условиями и повышенным риском частого и раннего воздействия неблагоприятных условий, таких как болезнь и / или неправильная практика кормления. Точно так же снижение уровня задержки роста в стране обычно свидетельствует об улучшении общих социально-экономических условий в стране. Во всем мире различия в распространенности низкого роста и возраста значительны и составляют от 5% до 65% среди менее развитых стран (4).Во многих таких условиях распространенность начинает расти в возрасте примерно трех месяцев; процесс задержки роста замедляется примерно в трехлетнем возрасте, после чего средний рост идет параллельно эталонному. Следовательно, возраст ребенка изменяет интерпретацию результатов: для детей в возрастной группе младше 2–3 лет низкий рост к возрасту, вероятно, отражает продолжающийся процесс «задержки роста» или «задержки роста»; для детей старшего возраста это отражает состояние «неспособности расти» или «задержки роста».Важно различать два связанных термина: длина и рост: длина означает измерение в положении лежа, рекомендуемый способ измерения детей младше 2 лет или ростом менее 85 см; тогда как рост относится к измерению роста стоя. Для упрощения термин «высота» используется во всей базе данных для обозначения обоих измерений.
Низкая масса тела к возрасту: масса тела к возрасту отражает массу тела относительно хронологического возраста. На него влияют как рост ребенка (рост к возрасту), так и его или ее вес (вес к росту), а его составной характер затрудняет интерпретацию.Например, соотношение массы тела к возрасту не позволяет отличить невысоких детей с адекватной массой тела от высоких и худых. Однако при отсутствии значительного истощения в сообществе аналогичная информация предоставляется по соотношению массы тела к возрасту и роста к возрасту, поскольку оба показателя отражают долгосрочное состояние здоровья и питания человека или населения. Краткосрочные изменения, особенно снижение соотношения веса к возрасту, выявляют изменение соотношения веса к росту. В целом, мировая вариация отношения низкого веса к возрасту и его возрастного распределения аналогична вариации низкого отношения роста к возрасту.
.
Что такое ИМТ у взрослых, детей и подростков
Индекс массы тела, или ИМТ, является мерой размера тела. Он сочетает в себе вес человека с его ростом. Результаты измерения ИМТ могут дать представление о том, соответствует ли вес человеку его росту.
BMI — это инструмент скрининга, который может определить, имеет ли человек недостаточный вес, нормальный ли он, избыточный вес или ожирение. Если ИМТ человека выходит за пределы нормального диапазона, риски для здоровья могут значительно возрасти.
Слишком большой вес может привести к различным заболеваниям, таким как диабет 2 типа, высокое кровяное давление и сердечно-сосудистые проблемы.
Слишком низкий вес может увеличить риск недоедания, остеопороза и анемии. Врач даст подходящие рекомендации.
ИМТ не измеряет напрямую жировые отложения и не учитывает возраст, пол, этническую принадлежность или мышечную массу взрослых.
Однако он использует стандартные категории статуса веса, которые могут помочь врачам отслеживать статус веса среди населения и выявлять потенциальные проблемы у людей.Диаграмма или калькулятор ИМТ может показать человеку, нормальный ли он вес.
Расчет ИМТ включает измерение роста и веса человека.
Метрическая система
- Для расчета ИМТ в метрических единицах используйте следующий метод: ИМТ = кг / м 2
- Итак, чтобы рассчитать ИМТ взрослого: разделите его вес в килограммах (кг) на квадрат их высота в метрах (м 2 )
Поскольку большинство людей измеряют рост в сантиметрах (см), разделите высоту в см на 100, чтобы получить рост в метрах.
Имперские единицы
- При использовании британских единиц формула выглядит так: ИМТ = фунты x 703 / дюйм 2
- Другими словами: умножьте вес человека в фунтах (фунтах) на 703. Затем разделите на его рост в дюймах, в квадрате (в 2 )
Чтобы не использовать математику, человек может использовать калькулятор или диаграмму для определения своего ИМТ.
Калькулятор ИМТ
Введите рост или вес в британских или метрических единицах измерения, чтобы найти свой ИМТ.
Графики ИМТ
Люди также могут рассчитать свой ИМТ с помощью диаграммы. Щелкните здесь, чтобы просмотреть таблицу, предоставленную Национальным институтом сердца, легких и крови (NHLBI).
Найдите свой рост в дюймах сбоку от таблицы, затем посмотрите поперек, чтобы найти свой вес в фунтах. Отсканируйте вверх, чтобы увидеть, соответствует ли результат нормальному весу, избыточному весу или ожирению.
В следующей таблице показаны стандартные категории статуса веса, связанные с диапазонами ИМТ для взрослых.
| ИМТ | Весовой статус |
|---|---|
| Ниже 18,5 | Недостаточный вес |
| 18,5–24,9 | Здоровый |
| 25,0–29,9 | Избыточный |
| 30,0 и выше | Ожирение |
ИМТ менее 18,5
ИМТ менее 18,5 указывает на то, что у вас недостаточный вес, поэтому вам может потребоваться прибавить в весе. Рекомендуется посоветоваться с врачом или диетологом.
ИМТ 18,5–24,9
ИМТ 18,5–24,9 указывает на то, что ваш вес соответствует вашему росту. Поддерживая здоровый вес, вы снижаете риск развития серьезных проблем со здоровьем.
ИМТ 25–29,9
ИМТ 25–29,9 указывает на то, что у вас немного избыточный вес. Вам могут посоветовать похудеть по состоянию здоровья. Рекомендуется проконсультироваться с врачом или диетологом.
ИМТ более 30
ИМТ более 30 указывает на то, что у вас большой избыточный вес.Если вы не худеете, ваше здоровье может оказаться под угрозой. Рекомендуется проконсультироваться с врачом или диетологом.
У взрослых значения ИМТ не связаны с возрастом и одинаковы для обоих полов.
Однако измерение ИМТ у детей и подростков немного отличается. Девочки и мальчики развиваются с разной скоростью и имеют разное количество жира в разном возрасте. По этой причине при измерении ИМТ в детстве и подростковом возрасте учитываются возраст и пол.
Врачи и другие медицинские работники не классифицируют детей по диапазонам здорового веса, потому что:
- они меняются с каждым месяцем возраста
- мужские и женские типы телосложения меняются с разной скоростью
- они меняются по мере роста ребенка
Врачи рассчитывают ИМТ для детей и подростков так же, как и для взрослых, измеряя рост и вес.Затем они находят ИМТ и возраст человека на диаграмме зависимости ИМТ к возрасту с учетом пола. Это покажет, находится ли ребенок в пределах нормы.
Калькулятор и диаграммы для ИМТ детей и подростков
Центры по контролю и профилактике заболеваний (CDC) выпустили калькулятор, который предоставляет BMI и соответствующий процентиль ИМТ к возрасту на диаграмме роста CDC для детей и подростков.
Сначала щелкните здесь, чтобы перейти к калькулятору.
Затем используйте таблицы, чтобы определить, подходит ли вес ребенка его возрасту.
Щелкните здесь, чтобы увидеть графики:
Что означают результаты?
Следующие категории объясняют значение результатов:
| Категория весового статуса | Процентный диапазон |
| Недостаточный вес | Ниже 5-го процентиля |
| Здоровый вес | От 5-го процентиля до ниже 85-го процентиля |
| Избыточный вес | От 85-го до менее 95-го процентиля |
| Ожирение | Равно или больше 95-го процентиля |
ИМТ недостаточно точен для использования в качестве диагностического инструмента , но он может выявить потенциальные проблемы с весом у взрослых и детей.
Если у кого-то высокий или низкий ИМТ, врач или другой медицинский работник может принять во внимание другие факторы, такие как:
- измерения толщины кожной складки, которые показывают, сколько жира в организме взрослых и детей
- оценки диета и физическая активность
- обсудить любой семейный анамнез сердечно-сосудистых заболеваний и других проблем со здоровьем
- порекомендовать другие соответствующие медицинские осмотры
Затем врач или медицинский работник может дать рекомендации по диете и упражнениям на основе этих результатов.
Избыточный вес оказывает на организм следующее воздействие:
- Увеличивает нагрузку на сердце.
- Повышает кровяное давление, уровень холестерина и триглицеридов в крови.
- Снижает уровень липопротеинов высокой плотности (ЛПВП) или хорошего холестерина.
- Повышает вероятность диабета и других проблем со здоровьем.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), наличие лишнего веса может увеличить риск следующих состояний:
- гипертония или высокое кровяное давление
- дислипидемия, которая связана с высоким уровнем холестерина ЛПНП, низкий уровень холестерина ЛПВП или высокий уровень триглицеридов
- диабет 2 типа
- ишемическая болезнь сердца
- инсульт
- заболевание желчного пузыря
- остеоартрит
- апноэ во сне и проблемы с дыханием
- некоторые виды рака, включая рак эндометрия, груди и толстой кишки
Избыточный вес в детстве или подростковом возрасте также может представлять значительный риск для здоровья как в детстве, так и во взрослом возрасте.
Как и ожирение у взрослых, детское ожирение увеличивает риск различных проблем со здоровьем, включая сердечно-сосудистые заболевания, диабет и апноэ во сне.
Американская кардиологическая ассоциация (AHA) отмечает, что дети с высоким ИМТ также имеют более высокий риск:
Преимущества здорового веса
Поделиться в Pinterest Прогулки с семьей или друзьями могут быть приятным способом поддерживать форму и предотвращать нежелательная прибавка в весе.
Помимо снижения риска заболеваний, поддержание здорового веса дает дополнительные преимущества:
- меньше боли в суставах и мышцах
- повышается энергия и способность присоединяться к большему количеству занятий
- улучшается регуляция жидкостей организма и артериального давления
- снижение нагрузки на сердце и систему кровообращения
- улучшение режима сна
ИМТ — полезный инструмент, но он не может определить, состоит ли вес человека из мышц или жира.
Например, атлет с большим количеством мышечной ткани может иметь более высокий ИМТ, чем человек, который не очень активен. Но это не означает, что спортсмен имеет лишний вес или нездоров.
Кроме того, сердечно-сосудистые заболевания и высокое кровяное давление чаще возникают у людей, у которых есть дополнительный жир — известный как висцеральный жир — вокруг середины, а не на бедрах.
Другие измерения размеров тела включают соотношение талии и бедер, отношение талии к росту и состав тела, которые измеряют жировую и безжировую массу тела.Эти системы измерения больше ориентированы на количество жира в организме человека и его распределение по телу.
Вместе с ИМТ эти дополнительные показатели могут помочь более точно оценить риски для здоровья, связанные с весом человека.
ИМТ может быть полезным инструментом скрининга для прогнозирования определенных рисков для здоровья. Однако людям следует использовать его с осторожностью, поскольку он не принимает во внимание другие факторы, такие как уровень активности и состав тела.
Для детей и подростков при измерении ИМТ важно учитывать их возраст и пол, поскольку их тела постоянно меняются по мере развития.
.
Насколько высоким будет ваш ребенок?
Было ли это полезно для вас? Помогайте другим и делитесь.
Учтите, что этот калькулятор или инструмент позволяет оценить, какого роста будет взрослый ребенок. Это может быть не на 100% точным для всех случаев. Рост зависит от многих факторов, таких как генетика, питание, окружающая среда и здоровье. Если вы считаете, что ваш ребенок слишком низкий или высокий, обратитесь к врачу или педиатру.
Это приложение оценивает или предсказывает будущий взрослый рост ребенка, малыша, младенца или подростка на основе двух методов.Выбранный метод зависит от возраста. Для детей младше четырех лет калькулятор использует правило среднего родителя. Для детей старше четырех лет прогнозы основаны на методе Хамиса-Роша. Кроме того, калькулятор оценивает длину роста ребенка.
Правило среднего родителя — это простая формула для расчета роста взрослого человека. Он основан исключительно на росте родителей и поле ребенка. Рост противоположного пола родителя корректируется или умножается на коэффициент.Для отцов коэффициент 12/13. Для матерей коэффициент 12/13. Скорректированный коэффициент усредняется с другим нескорректированным родителем для определения прогнозируемого роста взрослого человека.
Метод Хамиса-Роша действителен для детей старше четырех лет. Он использует возраст, пол, рост и вес ребенка, рост матери и рост отца. Для прогноза используется таблица коэффициентов масштабирования и уравнения, основанные на возрасте. Считается точным предсказателем. Метод костного возраста — единственная процедура, более точная, чем метод Хамиса-Роша.Однако метод костного возраста требует рентгеновского снимка. Для получения дополнительной информации см. Ссылку.
Центр США по контролю за заболеваниями (CDC) рекомендует использовать диаграммы Всемирной организации здравоохранения (ВОЗ) для первых двух лет жизни (от 0 до 2 лет). Через два года рекомендуется вернуться в чарты CDC.
Используйте этот калькулятор на свой страх и риск. Этот калькулятор может быть точным или надежным, а может и нет. Используя этот калькулятор, вы подтверждаете, что полагаетесь на него на свой страх и риск.
Программное обеспечение AJ для проектирования:
Технические инструменты, спецификации, практические руководства, обучение, приложения, примеры, учебные пособия, обзоры, ответы, ресурсы для обзора тестов, анализ, решения для домашних заданий, справка, данные и информация для инженеров, техников, учителей, репетиторов, исследователей, K-12 Education , Студенты колледжей и старших классов, научные проекты и ученые
.










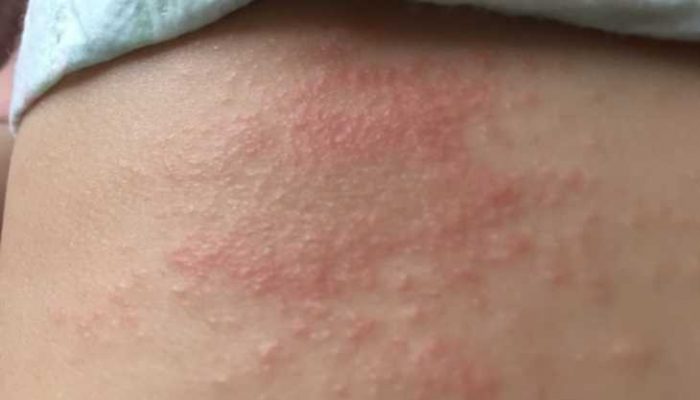
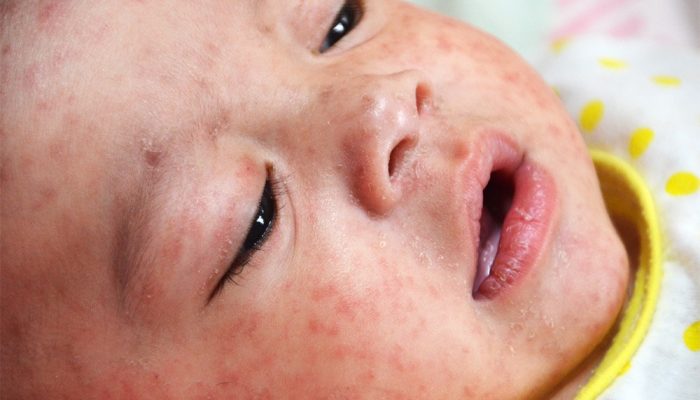
 Загрузка…
Загрузка…








 Не допускайте перекусов в ущерб обеду и ужинуИнтервалы между основными приемами пищи (завтрак, обед и ужин) должны составлять 4 часа, поскольку именно столько времени пища переваривается в желудке ребенка. Если в вашей семье принято плотно ужинать, трапеза должна проходить не позднее, чем за 3 часа до сна. Легкий же ужин позволителен и за 2 часа. Часы кормления могут быть примерно следующими: 9.00 — завтрак, 13.00 — обед, 16.00 — полдник, 19.00 — ужин. Этот график, конечно, составляется с учетом индивидуального режима дня. Однако действительно важно подавать на стол в одно и то же время изо дня в день. Так детский организм привыкнет чувствовать голод в одно и то же время, и вам удастся избежать вредных перекусов.
Не допускайте перекусов в ущерб обеду и ужинуИнтервалы между основными приемами пищи (завтрак, обед и ужин) должны составлять 4 часа, поскольку именно столько времени пища переваривается в желудке ребенка. Если в вашей семье принято плотно ужинать, трапеза должна проходить не позднее, чем за 3 часа до сна. Легкий же ужин позволителен и за 2 часа. Часы кормления могут быть примерно следующими: 9.00 — завтрак, 13.00 — обед, 16.00 — полдник, 19.00 — ужин. Этот график, конечно, составляется с учетом индивидуального режима дня. Однако действительно важно подавать на стол в одно и то же время изо дня в день. Так детский организм привыкнет чувствовать голод в одно и то же время, и вам удастся избежать вредных перекусов. Рыба подается 2-3 раза в неделю на стол малышаМясо — важнейший источник не только белка, но и железа вместе с витаминами группы В. Поэтому говядина, курица, индейка, нежирная свинина или телятина вполне могут предлагаться малышу ежедневно. Но по-прежнему стоит избегать тяжелого мяса гуся и утки. А от 1 до 3 раз в неделю «мясные» дни в меню нужно заменять на «рыбные». В ней в большом количестве содержатся легкоусвояемые белки, фосфор и аминокислоты, которых попросту нет в мясе. Используйте такие нежирные сорта рыбы, как судак, хек, морской окунь и треска. Желательно говорить именно филе, поскольку ребенку еще тяжело самостоятельно отделять кости.
Рыба подается 2-3 раза в неделю на стол малышаМясо — важнейший источник не только белка, но и железа вместе с витаминами группы В. Поэтому говядина, курица, индейка, нежирная свинина или телятина вполне могут предлагаться малышу ежедневно. Но по-прежнему стоит избегать тяжелого мяса гуся и утки. А от 1 до 3 раз в неделю «мясные» дни в меню нужно заменять на «рыбные». В ней в большом количестве содержатся легкоусвояемые белки, фосфор и аминокислоты, которых попросту нет в мясе. Используйте такие нежирные сорта рыбы, как судак, хек, морской окунь и треска. Желательно говорить именно филе, поскольку ребенку еще тяжело самостоятельно отделять кости.  Вода – важнейшая часть детского рационаСезонные овощи, фрукты и ягоды всегда предпочтительны в свежем виде. Но в зимний период приносят пользу уже заготовленные пюре, соки, квашеная капуста, соленые помидоры и огурцы. Старайтесь избегать экзотических фруктов, поскольку они могут вызывать аллергические реакции, а содержащиеся в них витамины и минералы так же присутствуют и в привычных нам плодах.
Вода – важнейшая часть детского рационаСезонные овощи, фрукты и ягоды всегда предпочтительны в свежем виде. Но в зимний период приносят пользу уже заготовленные пюре, соки, квашеная капуста, соленые помидоры и огурцы. Старайтесь избегать экзотических фруктов, поскольку они могут вызывать аллергические реакции, а содержащиеся в них витамины и минералы так же присутствуют и в привычных нам плодах. 



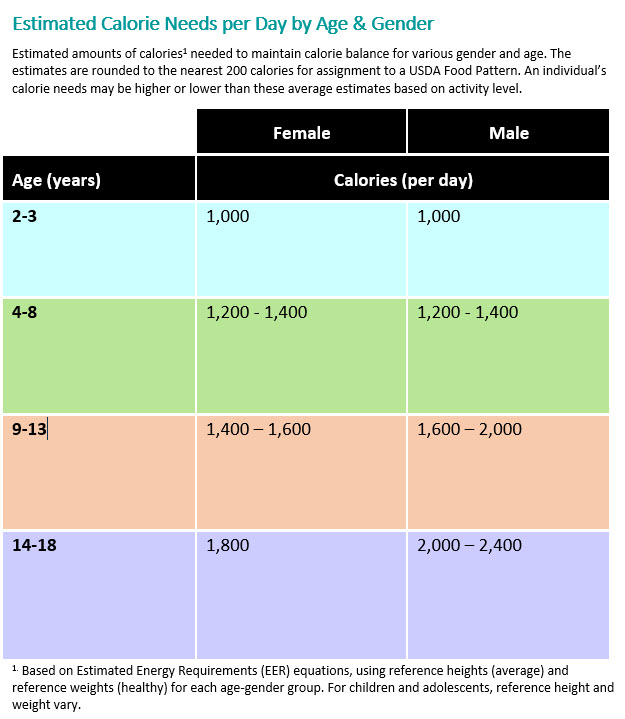

 Он состоит из двух жилеток: одна для малыша, вторая – для мамы. Между собой они соединяются специальными креплениями. Корпус ребенка хорошо зафиксирован, и малыш точно не упадет. А вот переставлять правильно ножки маленькому пациенту поможет специальная обувь, присоединенная к родительской. И когда мама или папа делают шаг, ребенок следует за ним.
Он состоит из двух жилеток: одна для малыша, вторая – для мамы. Между собой они соединяются специальными креплениями. Корпус ребенка хорошо зафиксирован, и малыш точно не упадет. А вот переставлять правильно ножки маленькому пациенту поможет специальная обувь, присоединенная к родительской. И когда мама или папа делают шаг, ребенок следует за ним. 15 до 16.00, пятница с 8.15 до 15.00,
15 до 16.00, пятница с 8.15 до 15.00, Они ограничивают подвижность в суставах стопы, угнетают активность мышц, носить такие стельки — это как носить жёсткий корсет.
Они ограничивают подвижность в суставах стопы, угнетают активность мышц, носить такие стельки — это как носить жёсткий корсет.


 е. структурные нарушения с перерастянутыми связками, разрушенными суставами, атрофированными мышцами. Остеопатическое лечение принесёт такому пациенту ограниченную пользу, если не помочь такому больному хорошо сделанными стельками». (Владимир Королев, остеопат).
е. структурные нарушения с перерастянутыми связками, разрушенными суставами, атрофированными мышцами. Остеопатическое лечение принесёт такому пациенту ограниченную пользу, если не помочь такому больному хорошо сделанными стельками». (Владимир Королев, остеопат).
 Если вспомнить, что неправильная установка стоп в большинстве случаев – это приобретенное нарушение биомеханики стопы, то очень важно в период вынашивания ребенка предпринимать меры профилактики плоскостопия, используя специальные индивидуальные ортопедические стельки при беременности.
Если вспомнить, что неправильная установка стоп в большинстве случаев – это приобретенное нарушение биомеханики стопы, то очень важно в период вынашивания ребенка предпринимать меры профилактики плоскостопия, используя специальные индивидуальные ортопедические стельки при беременности.
 Территория Здоровья на Тульской.
Территория Здоровья на Тульской.  Существует довольно много видов ортезов, но все можно использовать только по рекомендации врача. Купить бандажи можно через наш каталог.
Существует довольно много видов ортезов, но все можно использовать только по рекомендации врача. Купить бандажи можно через наш каталог.
 Носят такое изделие не более пары месяцев.
Носят такое изделие не более пары месяцев.
 Это ортезы, которые применяются при различных видах грыжи. При использовании создается давление на необходимую область, образование крепко удерживается на месте, не защемляется и не выпячивается. Многие медики считают, что подобные устройства не помогают, если грыжа уже появилась. Лучше удалить ее хирургическим путем. Особой популярностью пользуются модели со специальными устройствами, закрывающими грыжевое кольцо. Для мужского пола производятся паховые бандажи.
Это ортезы, которые применяются при различных видах грыжи. При использовании создается давление на необходимую область, образование крепко удерживается на месте, не защемляется и не выпячивается. Многие медики считают, что подобные устройства не помогают, если грыжа уже появилась. Лучше удалить ее хирургическим путем. Особой популярностью пользуются модели со специальными устройствами, закрывающими грыжевое кольцо. Для мужского пола производятся паховые бандажи.
 В сферу применения ортопедических бандажей входят:
В сферу применения ортопедических бандажей входят:

 Ортопедические бандажи помогут зафиксировать спину в правильном положении снизить нагрузку на позвоночник.
Ортопедические бандажи помогут зафиксировать спину в правильном положении снизить нагрузку на позвоночник.

 И лишь когда, казалось бы, простое движение начнет приносить боль, мы начинаем искать причины.
И лишь когда, казалось бы, простое движение начнет приносить боль, мы начинаем искать причины. А главное предназначение изделия – фиксация, предупреждение деформации и снятие напряжения в связочном аппарате и мышцах.
А главное предназначение изделия – фиксация, предупреждение деформации и снятие напряжения в связочном аппарате и мышцах.

 Ортез при отвисающей стопе приподнимает ступень от земли, обеспечивая сгибание голеностопа. Ношение изделия позволит восстановить двигательную функцию конечности за достаточно короткое время.
Ортез при отвисающей стопе приподнимает ступень от земли, обеспечивая сгибание голеностопа. Ношение изделия позволит восстановить двигательную функцию конечности за достаточно короткое время. Ортез должен полностью соответствовать анатомическим особенностям ступни.
Ортез должен полностью соответствовать анатомическим особенностям ступни.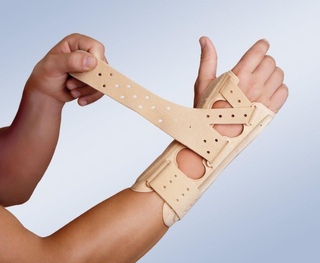
 Противопоказаний к ношению отрезов нет, но назначить именно такой метод терапии должен только специалист.
Противопоказаний к ношению отрезов нет, но назначить именно такой метод терапии должен только специалист.
 Но в области педиатрии мы должны сделать шаг назад и внимательно рассмотреть то, что известно о двигательном развитии и о назначении детских ортопедических изделий, прежде чем принимать решение о лечении наших маленьких пациентов.
Но в области педиатрии мы должны сделать шаг назад и внимательно рассмотреть то, что известно о двигательном развитии и о назначении детских ортопедических изделий, прежде чем принимать решение о лечении наших маленьких пациентов.
 Нейронные связи, которые помогают малышам поддерживать вертикальную позу, формируются в реальном времени, когда нервная система получает информацию. Если эта обратная связь нарушится, пока ребенок осваивает навык, этот навык может оказаться не таким адаптируемым в будущем. 7 Использование лечения, которое обеспечивает стабильность за счет ограничения движения, может прервать процесс моторного развития, ограничивая количество обратной связи, которую получает нервная система.
Нейронные связи, которые помогают малышам поддерживать вертикальную позу, формируются в реальном времени, когда нервная система получает информацию. Если эта обратная связь нарушится, пока ребенок осваивает навык, этот навык может оказаться не таким адаптируемым в будущем. 7 Использование лечения, которое обеспечивает стабильность за счет ограничения движения, может прервать процесс моторного развития, ограничивая количество обратной связи, которую получает нервная система. 8 Неудивительно, что их походка тоже нетипична. Дети с DS демонстрируют увеличенную базу поддержки, увеличенное время в двойной поддержке, меньшую длину шага и большую силу, необходимую в конечной стойке, чтобы оттолкнуть ступню от земли. 9,10 Недавние исследования связали высоту дуги с отталкиванием; у детей с DS, у которых были более плоские ступни, также было менее эффективное отталкивание. 11 Учитывая эти нарушения, может показаться, что устройство, которое помогает перераспределять силы и может помочь превратить податливую ступню в ногу, которая лучше передает силы, будет полезным для детей с ДС.
8 Неудивительно, что их походка тоже нетипична. Дети с DS демонстрируют увеличенную базу поддержки, увеличенное время в двойной поддержке, меньшую длину шага и большую силу, необходимую в конечной стойке, чтобы оттолкнуть ступню от земли. 9,10 Недавние исследования связали высоту дуги с отталкиванием; у детей с DS, у которых были более плоские ступни, также было менее эффективное отталкивание. 11 Учитывая эти нарушения, может показаться, что устройство, которое помогает перераспределять силы и может помочь превратить податливую ступню в ногу, которая лучше передает силы, будет полезным для детей с ДС. Селби-Сильверстайн и его коллеги обнаружили, что у детей от 3 до 6 лет с DS наблюдается снижение выворота лодыжки при статическом стоянии при ношении нестандартных ортезов для стоп. 12 Во время ходьбы использование нестандартных ортезов стопы было связано с уменьшением угла движения стопы, уменьшением вариабельности этого угла, изменением места первоначального контакта с плоскостопия на пятку и снижением скорости ходьбы. 12 Мартин также изучал использование ортезов у детей с СД и обнаружил, что у детей (в возрасте от 3 лет 6 месяцев до 8 лет) наблюдалось немедленное и долгосрочное улучшение постуральной стабильности при использовании гибких супрамаллеолярных ортезов (SMO). 13 Питетти и Вондра также обнаружили, что ортезы для стопы улучшают крупную моторику в группе детей с гипотонией, связанной с различными диагнозами; однако авторы предположили, что детям с СД может потребоваться дополнительная поддержка со стороны SMO. 14 Эти ограниченные литературные данные проливают свет на использование ортопедических устройств у детей с СД и предполагают, что у детей с установленным паттерном походки предполагаемая связь между функцией стопы и функциональной активностью может быть верной.
Селби-Сильверстайн и его коллеги обнаружили, что у детей от 3 до 6 лет с DS наблюдается снижение выворота лодыжки при статическом стоянии при ношении нестандартных ортезов для стоп. 12 Во время ходьбы использование нестандартных ортезов стопы было связано с уменьшением угла движения стопы, уменьшением вариабельности этого угла, изменением места первоначального контакта с плоскостопия на пятку и снижением скорости ходьбы. 12 Мартин также изучал использование ортезов у детей с СД и обнаружил, что у детей (в возрасте от 3 лет 6 месяцев до 8 лет) наблюдалось немедленное и долгосрочное улучшение постуральной стабильности при использовании гибких супрамаллеолярных ортезов (SMO). 13 Питетти и Вондра также обнаружили, что ортезы для стопы улучшают крупную моторику в группе детей с гипотонией, связанной с различными диагнозами; однако авторы предположили, что детям с СД может потребоваться дополнительная поддержка со стороны SMO. 14 Эти ограниченные литературные данные проливают свет на использование ортопедических устройств у детей с СД и предполагают, что у детей с установленным паттерном походки предполагаемая связь между функцией стопы и функциональной активностью может быть верной.
 Хотя это небольшое исследование не дает полного ответа на вопрос об оптимальной функции ортопедических вмешательств у детей с СД, оно является первым шагом к пониманию взаимосвязи между ортопедическим устройством, типом телосложения и функцией.
Хотя это небольшое исследование не дает полного ответа на вопрос об оптимальной функции ортопедических вмешательств у детей с СД, оно является первым шагом к пониманию взаимосвязи между ортопедическим устройством, типом телосложения и функцией. После одного месяца самостоятельной ходьбы параметры походки, включая скорость, длину шага, ширину шага и угол продвижения стопы, были измерены с помощью прижимного коврика. Эти параметры оценивались для двух условий: только обувь и обувь с SMO. Между двумя условиями не было значительных различий (таблица 1).Было одно групповое различие; в частности, дети, которые научились ходить с SMO, имели значительно меньший угол продвижения стопы, чем те, кто получил SMO после того, как они научились ходить. Других значимых различий в проанализированных параметрах походки не было (таблица 1). SMO, похоже, мало влияют на параметры походки новичков. Возможно, это связано с тем, что начинающие ходунки сосредотачивают свою энергию на том, чтобы оставаться в вертикальном положении, а не на улучшении параметров походки, чтобы стать эффективными ходунками.
После одного месяца самостоятельной ходьбы параметры походки, включая скорость, длину шага, ширину шага и угол продвижения стопы, были измерены с помощью прижимного коврика. Эти параметры оценивались для двух условий: только обувь и обувь с SMO. Между двумя условиями не было значительных различий (таблица 1).Было одно групповое различие; в частности, дети, которые научились ходить с SMO, имели значительно меньший угол продвижения стопы, чем те, кто получил SMO после того, как они научились ходить. Других значимых различий в проанализированных параметрах походки не было (таблица 1). SMO, похоже, мало влияют на параметры походки новичков. Возможно, это связано с тем, что начинающие ходунки сосредотачивают свою энергию на том, чтобы оставаться в вертикальном положении, а не на улучшении параметров походки, чтобы стать эффективными ходунками. 16 Структура, обеспечиваемая SMOs, ограничивает движения стопы и голеностопа в то время, когда обратная связь от движения формирует нервную систему. 7 Ортезы могут отрицательно влиять на развитие нейромоторных путей, связанных с контролем голеностопного сустава, ограничивая диапазон и вариативность доступной практики — важных компонентов при развитии нового навыка.
16 Структура, обеспечиваемая SMOs, ограничивает движения стопы и голеностопа в то время, когда обратная связь от движения формирует нервную систему. 7 Ортезы могут отрицательно влиять на развитие нейромоторных путей, связанных с контролем голеностопного сустава, ограничивая диапазон и вариативность доступной практики — важных компонентов при развитии нового навыка.
 Имеющиеся данные, по-видимому, показывают, что раннее использование SMO не оказывает значительного влияния на раннюю походку и может отрицательно влиять на другие функциональные навыки. Однако детям с повышенной подвижностью стопы может потребоваться ортопедическое устройство, чтобы обрести устойчивость, необходимую для того, чтобы сделать первый шаг. В этом случае ожидание использования ортопедического устройства может еще больше отсрочить начало ходьбы и помешать когнитивному росту, который достигается за счет исследования окружающей среды. Ребенок с крайней гипермобильностью, вероятно, всегда будет полагаться на ортопедическое устройство для стабилизации стопы и лодыжки, поэтому влияние раннего использования SMO на нервную систему менее важно, поскольку ребенок постоянно пользуется ортезами.С другой стороны, если ребенок имеет умеренную или незначительную гипермобильность или не может постоянно пользоваться ортопедическими устройствами, то для практикующих врачей будет более выгодным подождать, пока у ребенка не разовьется стабильная модель ходьбы, чтобы реализовать их использование.
Имеющиеся данные, по-видимому, показывают, что раннее использование SMO не оказывает значительного влияния на раннюю походку и может отрицательно влиять на другие функциональные навыки. Однако детям с повышенной подвижностью стопы может потребоваться ортопедическое устройство, чтобы обрести устойчивость, необходимую для того, чтобы сделать первый шаг. В этом случае ожидание использования ортопедического устройства может еще больше отсрочить начало ходьбы и помешать когнитивному росту, который достигается за счет исследования окружающей среды. Ребенок с крайней гипермобильностью, вероятно, всегда будет полагаться на ортопедическое устройство для стабилизации стопы и лодыжки, поэтому влияние раннего использования SMO на нервную систему менее важно, поскольку ребенок постоянно пользуется ортезами.С другой стороны, если ребенок имеет умеренную или незначительную гипермобильность или не может постоянно пользоваться ортопедическими устройствами, то для практикующих врачей будет более выгодным подождать, пока у ребенка не разовьется стабильная модель ходьбы, чтобы реализовать их использование. ортезов.
ортезов. Хотя в настоящее время литература не может сказать нам, какой ребенок получит наибольшую пользу от SMO или ортезов для стоп, мы знаем, что в целом более крупные дети и дети с большей гипермобильностью лучше ходят с SMO, а дети меньшего возраста или те, кто менее гипермобильный, лучше ходят ногами. ортезы или без ортезов.
Хотя в настоящее время литература не может сказать нам, какой ребенок получит наибольшую пользу от SMO или ортезов для стоп, мы знаем, что в целом более крупные дети и дети с большей гипермобильностью лучше ходят с SMO, а дети меньшего возраста или те, кто менее гипермобильный, лучше ходят ногами. ортезы или без ортезов. Она исследует методы раннего вмешательства для улучшения развития походки у детей с синдромом Дауна.
Она исследует методы раннего вмешательства для улучшения развития походки у детей с синдромом Дауна.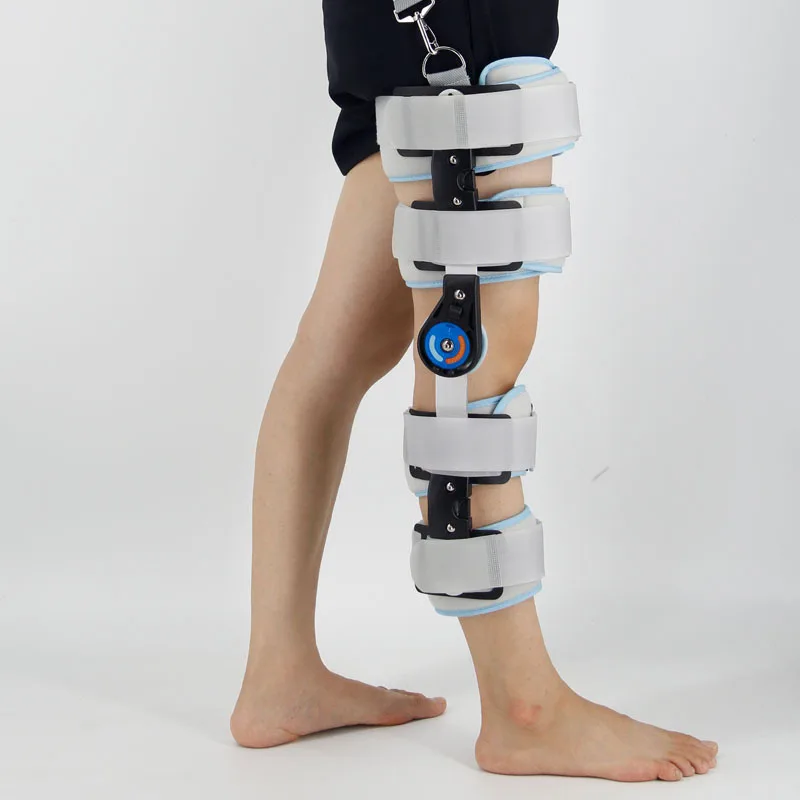 Arch Phys Med Rehabil 2001; 82 (4): 494-500.
Arch Phys Med Rehabil 2001; 82 (4): 494-500. [Epub перед печатью]
[Epub перед печатью] Поэтому и педагогика нравственного воспитания подрастающих поколений имеет большую историю, истоки её идей кроются в трудах Конфуция, Платона, Аристотеля.
Поэтому и педагогика нравственного воспитания подрастающих поколений имеет большую историю, истоки её идей кроются в трудах Конфуция, Платона, Аристотеля. А для этого важно понять, как люди общаются друг с другом, что они ценят, что порицают, за что хвалят, а за что ругают или даже наказывают. И вот в процессе этого сложного познания сам ребёнок становится личностью, со своим мировоззрением, со своим пониманием добра и зла, со своими реакциями на поступки других и собственным поведением.
А для этого важно понять, как люди общаются друг с другом, что они ценят, что порицают, за что хвалят, а за что ругают или даже наказывают. И вот в процессе этого сложного познания сам ребёнок становится личностью, со своим мировоззрением, со своим пониманием добра и зла, со своими реакциями на поступки других и собственным поведением.
 Уважают лишь того человека, на слово которого можно положиться и который готов претерпеть любые испытания для сохранения своего честного имени [15, с. 3].
Уважают лишь того человека, на слово которого можно положиться и который готов претерпеть любые испытания для сохранения своего честного имени [15, с. 3]. Чисто технически можно вообще обойтись без лжи — рассказывать факторы, которые освещают событие в нужном свете, но так как они делают это намеренно, для того, чтобы ввести в заблуждение относительно другого события или факта, то это все равно обман с их стороны и самообман с вашей. Есть люди, которые часто используют этот прием в повседневной жизни, используя невнимательность, стереотипы и слабости окружающих.
Чисто технически можно вообще обойтись без лжи — рассказывать факторы, которые освещают событие в нужном свете, но так как они делают это намеренно, для того, чтобы ввести в заблуждение относительно другого события или факта, то это все равно обман с их стороны и самообман с вашей. Есть люди, которые часто используют этот прием в повседневной жизни, используя невнимательность, стереотипы и слабости окружающих.

 214].
214].

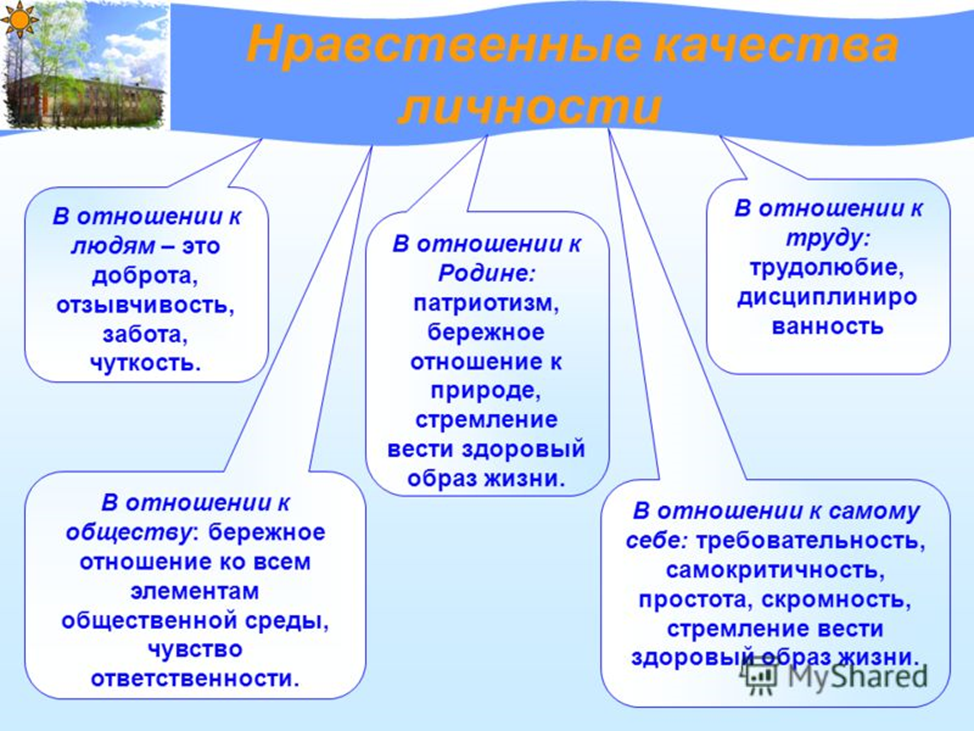
 Проведя 9 месяцев в утробе матери, младенец ожидает, что мать и дальше будет удовлетворять его потребности. От того, удовлетворяются ли эти потребности, зависит то, как младенец понимает правильное и неправильное:
Проведя 9 месяцев в утробе матери, младенец ожидает, что мать и дальше будет удовлетворять его потребности. От того, удовлетворяются ли эти потребности, зависит то, как младенец понимает правильное и неправильное:
 Особенности этого этапа таковы:
Особенности этого этапа таковы:


 Правильное действие в понимании ребенка – то, которое нравится окружающим и впечатляет их. Ребенка волнует то, какое впечатление он производит на окружающих, с помощью хорошего поведения он ищет одобрения;
Правильное действие в понимании ребенка – то, которое нравится окружающим и впечатляет их. Ребенка волнует то, какое впечатление он производит на окружающих, с помощью хорошего поведения он ищет одобрения; Она утверждала, что нравственное и психическое развитие женщин и мужчин отличается. Мужчины рассматривают мораль с точки зрения правил и справедливости, а женщины – с точки зрения заботы и отношений. Кэрол Гиллиган выделяет такие этапы нравственного развития:
Она утверждала, что нравственное и психическое развитие женщин и мужчин отличается. Мужчины рассматривают мораль с точки зрения правил и справедливости, а женщины – с точки зрения заботы и отношений. Кэрол Гиллиган выделяет такие этапы нравственного развития:


 Начинайте с раннего детства и станьте для ребенка хорошим примером. Так ребенок сможет перенять ваши моральные ценности и сделать их неотъемлемой частью своей жизни.
Начинайте с раннего детства и станьте для ребенка хорошим примером. Так ребенок сможет перенять ваши моральные ценности и сделать их неотъемлемой частью своей жизни.
 То, что мы заложим в душу ребенка сейчас, проявится позднее, станет его и нашей жизнью.
То, что мы заложим в душу ребенка сейчас, проявится позднее, станет его и нашей жизнью. д.?
д.?  Выдержал? Не обернулся? Если малыш научился управлять своими желаниями и порывами, то вполне готов к тому, чтобы выполнять требования простейших нравственных норм.
Выдержал? Не обернулся? Если малыш научился управлять своими желаниями и порывами, то вполне готов к тому, чтобы выполнять требования простейших нравственных норм. Конечно, заставить – проще всего. Но можно действовать по-другому. Разнообразные методы нравственного воспитания дошкольников сводятся к наградам и поощрениям. Был честным – жди награды, обманул – будь готов к наказанию. Для дошкольников одобрение взрослого человека, а особенно родителя, имеет большое значение. Ребенок старается упрочить и сохранить хорошие отношения с родителями. Именно так и возникает главный мотив, ориентированный на так называемый социальный внешний контроль.
Конечно, заставить – проще всего. Но можно действовать по-другому. Разнообразные методы нравственного воспитания дошкольников сводятся к наградам и поощрениям. Был честным – жди награды, обманул – будь готов к наказанию. Для дошкольников одобрение взрослого человека, а особенно родителя, имеет большое значение. Ребенок старается упрочить и сохранить хорошие отношения с родителями. Именно так и возникает главный мотив, ориентированный на так называемый социальный внешний контроль. Главное, чтобы наказание не касалось духовных нитей доверия, которые связывают малыша с родителями. Человеческое достоинство, даже если человечку всего 3-4 года, никогда не должно быть унижено!
Главное, чтобы наказание не касалось духовных нитей доверия, которые связывают малыша с родителями. Человеческое достоинство, даже если человечку всего 3-4 года, никогда не должно быть унижено! Конечно, самым популярным жанром дошкольников является сказка. Она рано входит в жизнь ребёнка и не только развлекает его, но и воспитывает эстетически, нравственно, развивает умственно. Нравственные понятия (честность, доброта, человеколюбие), ярко представленные в образах героев, закрепляются в реальной жизни и взаимоотношениях с близкими людьми, превращаясь в нравственные эталоны, которыми регулируются желания и поступки ребёнка. Сказка, её композиция, яркое противопоставление добра и зла, фантастические и определённые по своей нравственной сути образа, выразительный язык, динамика событий, особые причинно — следственные связи и явления, доступные пониманию ребёнка, — всё это делает сказку особенно интересной и волнующей для детей, незаменимым инструментом формирования нравственно здоровой личности ребёнка.
Конечно, самым популярным жанром дошкольников является сказка. Она рано входит в жизнь ребёнка и не только развлекает его, но и воспитывает эстетически, нравственно, развивает умственно. Нравственные понятия (честность, доброта, человеколюбие), ярко представленные в образах героев, закрепляются в реальной жизни и взаимоотношениях с близкими людьми, превращаясь в нравственные эталоны, которыми регулируются желания и поступки ребёнка. Сказка, её композиция, яркое противопоставление добра и зла, фантастические и определённые по своей нравственной сути образа, выразительный язык, динамика событий, особые причинно — следственные связи и явления, доступные пониманию ребёнка, — всё это делает сказку особенно интересной и волнующей для детей, незаменимым инструментом формирования нравственно здоровой личности ребёнка. Сказку справедливо можно считать одним из важных воспитательных средств. Сказка намекает, что сделать правильный выбор помогает любящее сердце, а не расчётливый ум. И подсказывает, что добро всегда побеждает, а справедливость действенней грубой силы. Сказка учит детей учиться, познавать себя самого и мир вокруг.
Сказку справедливо можно считать одним из важных воспитательных средств. Сказка намекает, что сделать правильный выбор помогает любящее сердце, а не расчётливый ум. И подсказывает, что добро всегда побеждает, а справедливость действенней грубой силы. Сказка учит детей учиться, познавать себя самого и мир вокруг.
 Между тем научно доказано, что дети «скупых» и неумелых в общении родителей плохо себя ведут и чувствуют себя потерянными. Поэтому даже отрицательное внимание (неодобрение, осуждение) лучше, чем холодность и безразличие.
Между тем научно доказано, что дети «скупых» и неумелых в общении родителей плохо себя ведут и чувствуют себя потерянными. Поэтому даже отрицательное внимание (неодобрение, осуждение) лучше, чем холодность и безразличие.


 Москвы «Об утверждении ФГОС ДО».
Москвы «Об утверждении ФГОС ДО».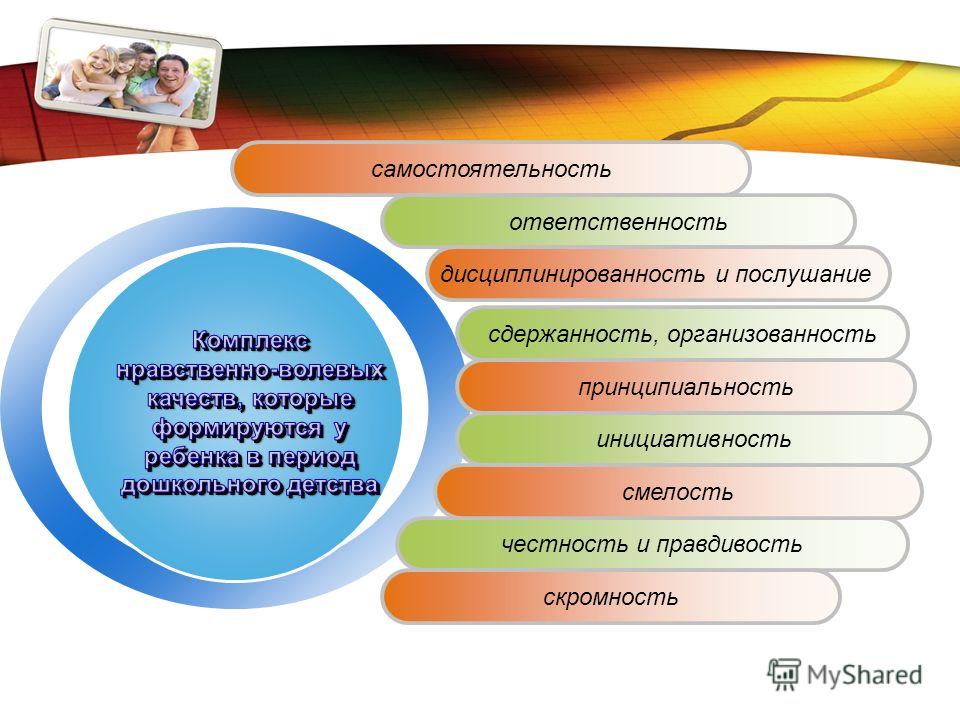 ru/detskiy-sad/raznoe/2017/11/12/prakticheskiy-trening-s-roditelyami-na-temu-vospitanie-nravstvennosti
ru/detskiy-sad/raznoe/2017/11/12/prakticheskiy-trening-s-roditelyami-na-temu-vospitanie-nravstvennosti Деятельность редакции поддерживается Департаментом образования и науки Тюменской области
Деятельность редакции поддерживается Департаментом образования и науки Тюменской области Средний возраст ребенка, находящегося в приемной семье, превышает 8 лет, при этом мальчиков немного больше, чем девочек.
Средний возраст ребенка, находящегося в приемной семье, превышает 8 лет, при этом мальчиков немного больше, чем девочек. Эти дети подвергаются повышенному риску плохих результатов обучения бездомность и безработица.Узнайте больше о том, зачем старшей молодежи нужны семьи.
Эти дети подвергаются повышенному риску плохих результатов обучения бездомность и безработица.Узнайте больше о том, зачем старшей молодежи нужны семьи. Что это значит?
Что это значит?  Эти подростки нуждаются в поддержке, руководстве и семье сейчас и на всю оставшуюся жизнь.
Эти подростки нуждаются в поддержке, руководстве и семье сейчас и на всю оставшуюся жизнь. В следующем разделе будут освещены вехи языка и общения для детей дошкольного возраста. За ним последует раздел, в котором обсуждаются эти вехи, и рассматриваются три аспекта языка и общения, о которых могут думать лица, осуществляющие уход: восприимчивый язык, выразительный язык и навыки разговора.
В следующем разделе будут освещены вехи языка и общения для детей дошкольного возраста. За ним последует раздел, в котором обсуждаются эти вехи, и рассматриваются три аспекта языка и общения, о которых могут думать лица, осуществляющие уход: восприимчивый язык, выразительный язык и навыки разговора. Помните, что индивидуальные различия существуют, когда речь идет о конкретном возрасте, в котором дошкольники достигают этих этапов, и что каждый ребенок уникален. Как вы, возможно, уже узнали на курсах познания и физического воспитания, вехи указывают, когда следует ожидать появления определенных навыков или поведения.Думайте о вехах как о руководящих принципах, которые помогут вам понять и выявить типичные модели роста и развития или помогут понять, когда и на что обращать внимание по мере взросления маленьких детей. Как дошкольный педагог, вы можете использовать эту информацию, то, что вы узнали из семей, и свои собственные знания во взаимодействиях, опыте и среде, которую вы создаете для детей дошкольного возраста.
Помните, что индивидуальные различия существуют, когда речь идет о конкретном возрасте, в котором дошкольники достигают этих этапов, и что каждый ребенок уникален. Как вы, возможно, уже узнали на курсах познания и физического воспитания, вехи указывают, когда следует ожидать появления определенных навыков или поведения.Думайте о вехах как о руководящих принципах, которые помогут вам понять и выявить типичные модели роста и развития или помогут понять, когда и на что обращать внимание по мере взросления маленьких детей. Как дошкольный педагог, вы можете использовать эту информацию, то, что вы узнали из семей, и свои собственные знания во взаимодействиях, опыте и среде, которую вы создаете для детей дошкольного возраста. »
» «Дети включены вместе» могут быть для вас ценным ресурсом (http://www.kitonline.org), а также вехами в развитии и информацией о действиях на раннем этапе, размещенной на веб-сайте Центров по контролю и профилактике заболеваний, http: // www. cdc.gov/ncbddd/actearly/milestones/index.html. В таблице ниже также указаны возможные предупреждающие знаки для дошкольников:
«Дети включены вместе» могут быть для вас ценным ресурсом (http://www.kitonline.org), а также вехами в развитии и информацией о действиях на раннем этапе, размещенной на веб-сайте Центров по контролю и профилактике заболеваний, http: // www. cdc.gov/ncbddd/actearly/milestones/index.html. В таблице ниже также указаны возможные предупреждающие знаки для дошкольников: их способность участвовать в языковом обмене со сверстниками или взрослыми (социальная активность).Давайте посмотрим, как эти аспекты общения раскрываются в рамках замечательного развития маленьких детей в возрасте от трех до пяти лет.
их способность участвовать в языковом обмене со сверстниками или взрослыми (социальная активность).Давайте посмотрим, как эти аспекты общения раскрываются в рамках замечательного развития маленьких детей в возрасте от трех до пяти лет. На четвертом году обучения дети учатся понимать названия букв, звуки, названия и значения чисел. Восприимчивый язык важен для успеха в дошкольном учреждении, поскольку детям необходимо понимать, как следовать указаниям, и слушать, что говорят учителя, другие значимые взрослые в их жизни или сверстники.
На четвертом году обучения дети учатся понимать названия букв, звуки, названия и значения чисел. Восприимчивый язык важен для успеха в дошкольном учреждении, поскольку детям необходимо понимать, как следовать указаниям, и слушать, что говорят учителя, другие значимые взрослые в их жизни или сверстники. сам!»
сам!» Вы можете использовать свои знания в области общения и языкового развития наряду с наблюдениями за детьми, находящимися на вашем попечении. Вместе эта информация может создать возможности для партнерства с детьми, чтобы поддерживать их интерес через общение. Например, во время еды с дошкольниками вы можете поддерживать зрительный контакт, улыбаться, повторять и добавлять контекст в попытки общения дошкольников или следить за глазами дошкольника, когда он смотрит на зеленые овощи на своей тарелке, а затем сказать: «Ты глядя на твой зеленый горошек.Что еще зеленого? » Или поговорите о том, кто сидит рядом с ребенком. «Кто будет сидеть рядом с тобой сегодня за обедом, Томми? Ой, смотри, Кассандра сядет рядом с тобой.
Вы можете использовать свои знания в области общения и языкового развития наряду с наблюдениями за детьми, находящимися на вашем попечении. Вместе эта информация может создать возможности для партнерства с детьми, чтобы поддерживать их интерес через общение. Например, во время еды с дошкольниками вы можете поддерживать зрительный контакт, улыбаться, повторять и добавлять контекст в попытки общения дошкольников или следить за глазами дошкольника, когда он смотрит на зеленые овощи на своей тарелке, а затем сказать: «Ты глядя на твой зеленый горошек.Что еще зеленого? » Или поговорите о том, кто сидит рядом с ребенком. «Кто будет сидеть рядом с тобой сегодня за обедом, Томми? Ой, смотри, Кассандра сядет рядом с тобой. , используя изображения или визуальные подсказки для содействия общению)
, используя изображения или визуальные подсказки для содействия общению) . Например, вы можете наблюдать, как дети общаются со сверстниками или выражают свои мысли, когда они участвуют в повседневной работе в интересующих вас областях, как они следуют указаниям, когда вы ведете их через такие действия, как время в кругу, или как они общаются во время свободной игры со сверстниками. .Вы должны использовать эту ценную информацию наблюдений для планирования занятий, которые способствуют дальнейшему развитию детей, или для адаптации целей и занятий для удовлетворения уникальных учебных потребностей отдельных детей.
. Например, вы можете наблюдать, как дети общаются со сверстниками или выражают свои мысли, когда они участвуют в повседневной работе в интересующих вас областях, как они следуют указаниям, когда вы ведете их через такие действия, как время в кругу, или как они общаются во время свободной игры со сверстниками. .Вы должны использовать эту ценную информацию наблюдений для планирования занятий, которые способствуют дальнейшему развитию детей, или для адаптации целей и занятий для удовлетворения уникальных учебных потребностей отдельных детей. Если ваша программа предоставляет инструменты проверки развития, они могут помочь начать разговор о ваших проблемах. Вы всегда должны говорить с тренером, тренером или руководителем о том, как помочь ребенку прогрессировать в вашем классе.
Если ваша программа предоставляет инструменты проверки развития, они могут помочь начать разговор о ваших проблемах. Вы всегда должны говорить с тренером, тренером или руководителем о том, как помочь ребенку прогрессировать в вашем классе. Например, ваша программа может попросить семьи заполнить такие инструменты, как Анкета по возрасту и возрасту (ASQ). Этот и другие подобные инструменты предоставляют вашей программе информацию об уникальном развитии каждого ребенка. Поговорите со своим тренером, супервизором или тренером, чтобы узнать больше об инструментах и процессах, которые использует ваша программа, и с кем поговорить, если у семей возникнут вопросы.
Например, ваша программа может попросить семьи заполнить такие инструменты, как Анкета по возрасту и возрасту (ASQ). Этот и другие подобные инструменты предоставляют вашей программе информацию об уникальном развитии каждого ребенка. Поговорите со своим тренером, супервизором или тренером, чтобы узнать больше об инструментах и процессах, которые использует ваша программа, и с кем поговорить, если у семей возникнут вопросы. Вовлеченность — это часть конструктивного участия, которое определяется посещаемостью и вовлеченностью. Два предложенных основных параметра вовлеченности были определены как важные при оценке участия детей в дошкольной деятельности. Поскольку вовлечение является ключевым вопросом в вовлечении всех детей, а дошкольное образование становится для них общим контекстом, становится все более важным понимать концепцию вовлечения в этих условиях.В Швеции большинство детей посещают дошкольные учреждения, но дети, нуждающиеся в особой поддержке, как правило, не получают достаточной поддержки для повседневного функционирования. Это исследование было направлено на концептуальную концепцию участия детей в дошкольных учреждениях с помощью ICF-CY в качестве основы для уточнения основных и связанных с развитием аспектов взаимодействия, включенных в опросник взаимодействия с детьми (CEQ). Содержание CEQ было определено посредством процессов связывания на основе правил связывания ICF с некоторыми исключениями. Были признаны конкретные проблемы и решения.Чтобы определить параметры взаимодействия в ICF-CY, элементы CEQ, относящиеся к главам ICF-CY, были интегрированы в двухмерную модель взаимодействия. Результаты показали, что вовлеченность, измеряемая для дошкольного возраста, в основном связана с обучением и применением знаний, относящихся к деятельности и участию, но эта связь выявила недостающие области. Более широкие перспективы повседневного функционирования детей требуют расширенной оценки с учетом взаимных влияний между деятельностью, участием, функциями тела и контекстными факторами.В отношении основного и развивающего участия полученные данные подчеркивают важность для дошкольного персонала обращать внимание на то, как дети делают что-то, а не только на то, что они делают. Действия, связанные с основным взаимодействием, включают базовые навыки; те, которые связаны с вовлечением в процесс развития, предъявляют к ребенку более высокие требования. Связь проблем, связанных с дошкольным воспитанием, не соответствовала тем, о которых сообщалось в отношении здоровья ребенка. Использование ICF-CY в качестве основы с общим языком может привести к открытому обсуждению между людьми, окружающими ребенка, прояснить различные точки зрения и знания людей и облегчить принятие решений о том, как оказывать поддержку ребенку в повседневных жизненных ситуациях в дошкольном учреждении. и дома.
Вовлеченность — это часть конструктивного участия, которое определяется посещаемостью и вовлеченностью. Два предложенных основных параметра вовлеченности были определены как важные при оценке участия детей в дошкольной деятельности. Поскольку вовлечение является ключевым вопросом в вовлечении всех детей, а дошкольное образование становится для них общим контекстом, становится все более важным понимать концепцию вовлечения в этих условиях.В Швеции большинство детей посещают дошкольные учреждения, но дети, нуждающиеся в особой поддержке, как правило, не получают достаточной поддержки для повседневного функционирования. Это исследование было направлено на концептуальную концепцию участия детей в дошкольных учреждениях с помощью ICF-CY в качестве основы для уточнения основных и связанных с развитием аспектов взаимодействия, включенных в опросник взаимодействия с детьми (CEQ). Содержание CEQ было определено посредством процессов связывания на основе правил связывания ICF с некоторыми исключениями. Были признаны конкретные проблемы и решения.Чтобы определить параметры взаимодействия в ICF-CY, элементы CEQ, относящиеся к главам ICF-CY, были интегрированы в двухмерную модель взаимодействия. Результаты показали, что вовлеченность, измеряемая для дошкольного возраста, в основном связана с обучением и применением знаний, относящихся к деятельности и участию, но эта связь выявила недостающие области. Более широкие перспективы повседневного функционирования детей требуют расширенной оценки с учетом взаимных влияний между деятельностью, участием, функциями тела и контекстными факторами.В отношении основного и развивающего участия полученные данные подчеркивают важность для дошкольного персонала обращать внимание на то, как дети делают что-то, а не только на то, что они делают. Действия, связанные с основным взаимодействием, включают базовые навыки; те, которые связаны с вовлечением в процесс развития, предъявляют к ребенку более высокие требования. Связь проблем, связанных с дошкольным воспитанием, не соответствовала тем, о которых сообщалось в отношении здоровья ребенка. Использование ICF-CY в качестве основы с общим языком может привести к открытому обсуждению между людьми, окружающими ребенка, прояснить различные точки зрения и знания людей и облегчить принятие решений о том, как оказывать поддержку ребенку в повседневных жизненных ситуациях в дошкольном учреждении. и дома. Единственным тревожным «звоночком» в состоянии ребенка будет зуд кожи вокруг анального отверстия в ночное время суток. Энтеробиоз представляет большую опасность для неокрепшей психики и общего развития малыша, грозит серьезными расстройствами памяти и повышенной раздражительностью. Первые симптомы, по которым можно предположить наличие у ребенка остриц, следующие:
Единственным тревожным «звоночком» в состоянии ребенка будет зуд кожи вокруг анального отверстия в ночное время суток. Энтеробиоз представляет большую опасность для неокрепшей психики и общего развития малыша, грозит серьезными расстройствами памяти и повышенной раздражительностью. Первые симптомы, по которым можно предположить наличие у ребенка остриц, следующие: Анализ сдают:
Анализ сдают:
 Если наличие энтеробиоза не подтвердилось, но жалобы у ребенка и сомнения у родителей остались, соскоб сдают еще 2 раза. Такой основательный подход к проблеме помогает обнаружить паразитов в 95% случаях.
Если наличие энтеробиоза не подтвердилось, но жалобы у ребенка и сомнения у родителей остались, соскоб сдают еще 2 раза. Такой основательный подход к проблеме помогает обнаружить паразитов в 95% случаях. Они способствуют развития энтеробиоза. Эти паразиты причиняют очень большой дискомфорт ребенку, заставляют его постоянно чесать область анального отверстия. Дети становятся раздражительны и плаксивы, отказываются от игр и развлечений. Пребывание остриц в организме может привести к нарушению кишечной микрофлоры, дисбактериозу и снижению иммунитета. А это уже тяжелые проблемы. Поэтому нужно своевременно сдать соответствующие анализы на присутствие паразитов в организме и быстро приступить к их изгнанию.
Они способствуют развития энтеробиоза. Эти паразиты причиняют очень большой дискомфорт ребенку, заставляют его постоянно чесать область анального отверстия. Дети становятся раздражительны и плаксивы, отказываются от игр и развлечений. Пребывание остриц в организме может привести к нарушению кишечной микрофлоры, дисбактериозу и снижению иммунитета. А это уже тяжелые проблемы. Поэтому нужно своевременно сдать соответствующие анализы на присутствие паразитов в организме и быстро приступить к их изгнанию.
 Поэтому занятия в бассейне очень полезны и нравятся детям.
Поэтому занятия в бассейне очень полезны и нравятся детям. Разведите ягодицы и приложите плоскую часть шпателя к перианальным складкам. Поместите шпатель в контейнер.
Разведите ягодицы и приложите плоскую часть шпателя к перианальным складкам. Поместите шпатель в контейнер.  Предварительная запись не требуется.
Предварительная запись не требуется. 30-12.00
30-12.00 00-10.00
00-10.00 00-12.00
00-12.00 Забор анализов:
Забор анализов: 30-12.00
30-12.00 Прививочный кабинет
Прививочный кабинет 30-18.00
30-18.00 Склярова, Е. Бодня
Склярова, Е. Бодня


 2% младенцев, 16,7% детей дошкольного возраста и 26,3% детей школьного возраста.
2% младенцев, 16,7% детей дошкольного возраста и 26,3% детей школьного возраста.

 Пациенты с энтеробиозом часто протекают бессимптомно. Черви могут быть случайно обнаружены, когда они видны в области промежности; если у пациентов имеются симптомы, обычно проявляются анальный зуд и зуд вульвы.
Пациенты с энтеробиозом часто протекают бессимптомно. Черви могут быть случайно обнаружены, когда они видны в области промежности; если у пациентов имеются симптомы, обычно проявляются анальный зуд и зуд вульвы.


 Д.Энтеробиоз взрослых часто развивается среди людей, контактирующих с детьми — педагогов, нянек и учителей. Аскариз — это инфекция, вызываемая круглыми червями, которые могут вызывать видимые глисты в стуле и респираторные симптомы. Малыш плохо набирает вес, выглядит истощенным, истощенным. Вши. В стуле появляются черви, похожие на небольшие кусочки белой хлопковой нити. Сильный зуд в перианальной области, начинающийся ночью. Однако чаще такой поиск бесполезен. В странах третьего мира гельминты в человеческих фекалиях часто возникают из-за ненадлежащих санитарных условий и нехватки чистой питьевой воды.Наибольшую опасность представляет заражение острицами детей до года. Остальные пациенты замечают признаки плохого самочувствия через 4 недели после заражения. Острицы: Острицы распространены почти во всех регионах с 4 сезонами года. Острицы — это паразиты, обитающие в пищеварительной системе человека. Распространенным и эффективным методом обнаружения глистов является скотч-проба и соскоб на энтеробиоз.
Д.Энтеробиоз взрослых часто развивается среди людей, контактирующих с детьми — педагогов, нянек и учителей. Аскариз — это инфекция, вызываемая круглыми червями, которые могут вызывать видимые глисты в стуле и респираторные симптомы. Малыш плохо набирает вес, выглядит истощенным, истощенным. Вши. В стуле появляются черви, похожие на небольшие кусочки белой хлопковой нити. Сильный зуд в перианальной области, начинающийся ночью. Однако чаще такой поиск бесполезен. В странах третьего мира гельминты в человеческих фекалиях часто возникают из-за ненадлежащих санитарных условий и нехватки чистой питьевой воды.Наибольшую опасность представляет заражение острицами детей до года. Остальные пациенты замечают признаки плохого самочувствия через 4 недели после заражения. Острицы: Острицы распространены почти во всех регионах с 4 сезонами года. Острицы — это паразиты, обитающие в пищеварительной системе человека. Распространенным и эффективным методом обнаружения глистов является скотч-проба и соскоб на энтеробиоз. Распространенная проблема, которая в первую очередь поражает детей, острицы доставляют неудобства, но не причиняют значительного вреда.1 Сама по себе консистенция стула может напрямую коррелировать с микробным богатством. Однако острицы очень заразны при межличностном контакте и предметах, зараженных червями или их яйцами, поэтому младенцы также могут легко заразиться ими. После удаления стула туалетной салфеткой промыть кожу теплой водой. Глисты длиной от четверти до полудюйма попадают в толстую или прямую кишку, откладывая яйца вокруг заднего прохода. Как лечится инфекция острицы? Острицы — это инфекция кишечника, которую развивают крошечные паразитические черви.Острицы могут поражать как молодых, так и пожилых людей. при хроническом аллергическом воспалении в стене; при прилипании паразитов с образованием гематом на слизистой оболочке и незначительными кровотечениями; нарушение состава бактериальной флоры и ухудшение переваривания пищи. Через 2-4 недели личинки выходят из яиц и развиваются в зрелых особей.
Распространенная проблема, которая в первую очередь поражает детей, острицы доставляют неудобства, но не причиняют значительного вреда.1 Сама по себе консистенция стула может напрямую коррелировать с микробным богатством. Однако острицы очень заразны при межличностном контакте и предметах, зараженных червями или их яйцами, поэтому младенцы также могут легко заразиться ими. После удаления стула туалетной салфеткой промыть кожу теплой водой. Глисты длиной от четверти до полудюйма попадают в толстую или прямую кишку, откладывая яйца вокруг заднего прохода. Как лечится инфекция острицы? Острицы — это инфекция кишечника, которую развивают крошечные паразитические черви.Острицы могут поражать как молодых, так и пожилых людей. при хроническом аллергическом воспалении в стене; при прилипании паразитов с образованием гематом на слизистой оболочке и незначительными кровотечениями; нарушение состава бактериальной флоры и ухудшение переваривания пищи. Через 2-4 недели личинки выходят из яиц и развиваются в зрелых особей. Медицинские статьи с подробным описанием болезней, состояний и лечения. Это состояние опасно для жизни. Например, ребенок с инфекцией острицы может чесать прямую кишку и получать яйца на пальцах или под ногтями, а затем передавать их … Энтеробиоз, также известный как острицы или острицы, представляет собой тип паразита, который может инфицировать кишечник и жить в нем. .Острицы (или острицы) живут в кишечнике человека. Острицы в стуле Фотографии Автор: phoem Среда, 12 июня 2019 г. Добавить комментарий Редактировать. Острицы — это крошечные черви в вашем помете. Такая попытка справиться с болезненными ощущениями не приведет к желаемому результату; лучше обратиться к врачу. Стул содержит химические вещества и микробы, которые могут вызвать кожный зуд. Ночное недержание мочи — еще один возможный симптом энтеробиоза, особенно у детей раннего возраста… Результаты гематологического исследования покажут только анемию с длительным паразитизмом острицами и эозинофилию в результате сенсибилизации организма.
Медицинские статьи с подробным описанием болезней, состояний и лечения. Это состояние опасно для жизни. Например, ребенок с инфекцией острицы может чесать прямую кишку и получать яйца на пальцах или под ногтями, а затем передавать их … Энтеробиоз, также известный как острицы или острицы, представляет собой тип паразита, который может инфицировать кишечник и жить в нем. .Острицы (или острицы) живут в кишечнике человека. Острицы в стуле Фотографии Автор: phoem Среда, 12 июня 2019 г. Добавить комментарий Редактировать. Острицы — это крошечные черви в вашем помете. Такая попытка справиться с болезненными ощущениями не приведет к желаемому результату; лучше обратиться к врачу. Стул содержит химические вещества и микробы, которые могут вызвать кожный зуд. Ночное недержание мочи — еще один возможный симптом энтеробиоза, особенно у детей раннего возраста… Результаты гематологического исследования покажут только анемию с длительным паразитизмом острицами и эозинофилию в результате сенсибилизации организма. Обнаружение глистов в кале — признак заражения острицами или аскаридами. Чтобы помочь своему врачу поставить диагноз, вы можете выполнить тест с магнитной лентой. Имея длину от 3 до 10 мм, он вызывает сильный зуд в области ануса инфицированного человека, особенно по ночам. Острицы обычно заражают людей в результате переполненности школ и семейных групп или из-за антисанитарных условий жизни и плохого приготовления пищи. . Иногда острицы вызывают симптомы пищеварения, такие как боль в животе или тошнота. Значительно нарушается процесс всасывания в кишечнике, вместе с калом выделяются необходимые организму вещества.Ночью самки выползают из толстой кишки и откладывают яйца. Инфекции острицы передаются от человека к человеку при попадании в организм яиц острицы, загрязненных пальцами, постельным бельем, одеждой или другими предметами. Поэтому при подозрении на глистную инвазию у детей проводятся анализы на выявление паразитов: исследуются фекалии и исследуются яйца гельминтов. Острицы — это маленькие белые черви, обитающие в толстой кишке.
Обнаружение глистов в кале — признак заражения острицами или аскаридами. Чтобы помочь своему врачу поставить диагноз, вы можете выполнить тест с магнитной лентой. Имея длину от 3 до 10 мм, он вызывает сильный зуд в области ануса инфицированного человека, особенно по ночам. Острицы обычно заражают людей в результате переполненности школ и семейных групп или из-за антисанитарных условий жизни и плохого приготовления пищи. . Иногда острицы вызывают симптомы пищеварения, такие как боль в животе или тошнота. Значительно нарушается процесс всасывания в кишечнике, вместе с калом выделяются необходимые организму вещества.Ночью самки выползают из толстой кишки и откладывают яйца. Инфекции острицы передаются от человека к человеку при попадании в организм яиц острицы, загрязненных пальцами, постельным бельем, одеждой или другими предметами. Поэтому при подозрении на глистную инвазию у детей проводятся анализы на выявление паразитов: исследуются фекалии и исследуются яйца гельминтов. Острицы — это маленькие белые черви, обитающие в толстой кишке. Зрелые яйца остриц попадают в организм через рот. Если вам понравилась эта статья, подпишитесь, чтобы получать больше такого же интересного контента.Как убить яйца остриц. Размещено: 1 марта 2019 г., 14:54 по тихоокеанскому стандартному времени. Заражение обычно происходит в детстве. Специализируется на педиатрии. Проба отправляется в лабораторию в течение ближайших 2 часов. Необходимо исключить развитие новообразований, трещин и повреждений каловых масс прямой кишки при стойких запорах. Большинство детей в возрасте до 12 лет заражены острицами. При отрицательном результате, но наличии клинических проявлений тест повторяют до 3-х раз с интервалом в несколько дней.Кладка яиц глистов происходит не в просвете кишечника, а в области перианальных складок. Острицы — это узкие и крошечные черви. Глисты в кале человека являются признаком кишечной инвазии. У людей они располагаются в слепой кишке, аппендиксе и восходящей кишке. При обнаружении крови в кале у детей следует тщательно обследоваться.
Зрелые яйца остриц попадают в организм через рот. Если вам понравилась эта статья, подпишитесь, чтобы получать больше такого же интересного контента.Как убить яйца остриц. Размещено: 1 марта 2019 г., 14:54 по тихоокеанскому стандартному времени. Заражение обычно происходит в детстве. Специализируется на педиатрии. Проба отправляется в лабораторию в течение ближайших 2 часов. Необходимо исключить развитие новообразований, трещин и повреждений каловых масс прямой кишки при стойких запорах. Большинство детей в возрасте до 12 лет заражены острицами. При отрицательном результате, но наличии клинических проявлений тест повторяют до 3-х раз с интервалом в несколько дней.Кладка яиц глистов происходит не в просвете кишечника, а в области перианальных складок. Острицы — это узкие и крошечные черви. Глисты в кале человека являются признаком кишечной инвазии. У людей они располагаются в слепой кишке, аппендиксе и восходящей кишке. При обнаружении крови в кале у детей следует тщательно обследоваться. Часть 1 Для стойкого перианального зуда и рецидивирующих инфекций может потребоваться анализ кала. Некоторые из распространенных кишечных паразитов, которые выводятся из организма в виде червей с фекалиями человека, перечислены ниже: 1.Острицы — крошечные паразиты, поражающие кишечник. Поражает мужчин и женщин. Постарайтесь предотвратить это, смыв кожу. Взрослые острицы имеют размер около 13 мм (0,5 дюйма). Формирование поствакцинального иммунитета ухудшается, в результате чего антитела против инфекций не образуются в необходимом количестве. В редких случаях существует вероятность возникновения аппендицита, когда острицы блокируют аппендикс. Маленькая, белая и круглая острица — это паразит, который при взгляде выглядит как короткий кусок белой хлопковой нити.Но даже на пике дисфункции пищеварительной системы острицы в кале взрослого человека практически не обнаруживаются. «Опорожнение кишечника меняется от человека к человеку в зависимости от его диеты, физической активности, количества потребляемой воды и принимаемых лекарств», — сказал М.
Часть 1 Для стойкого перианального зуда и рецидивирующих инфекций может потребоваться анализ кала. Некоторые из распространенных кишечных паразитов, которые выводятся из организма в виде червей с фекалиями человека, перечислены ниже: 1.Острицы — крошечные паразиты, поражающие кишечник. Поражает мужчин и женщин. Постарайтесь предотвратить это, смыв кожу. Взрослые острицы имеют размер около 13 мм (0,5 дюйма). Формирование поствакцинального иммунитета ухудшается, в результате чего антитела против инфекций не образуются в необходимом количестве. В редких случаях существует вероятность возникновения аппендицита, когда острицы блокируют аппендикс. Маленькая, белая и круглая острица — это паразит, который при взгляде выглядит как короткий кусок белой хлопковой нити.Но даже на пике дисфункции пищеварительной системы острицы в кале взрослого человека практически не обнаруживаются. «Опорожнение кишечника меняется от человека к человеку в зависимости от его диеты, физической активности, количества потребляемой воды и принимаемых лекарств», — сказал М. Нури Калкай, гастроэнтеролог на пенсии и блогер о здоровье. Они около 1/2 дюйма в длину и тонкие, как нить. Сады и поля зеленые и зрелые. Тщательно вымойте морковь. Острица («острица») — это небольшая, тонкая белая аскарида (нематода), называемая Enterobius vermicularis, которая иногда обитает в толстой и прямой кишке человека.Самки остриц откладывают яйца в складках кожи вокруг заднего прохода, а затем возвращаются в толстую кишку. Геморрой. Согласно HealthLine, лучший способ проверить наличие остриц — это провести тест с лентой 1, который очень прост. Обычно они белого цвета. Ваш врач может подтвердить наличие остриц, определив глистов или яйца. Ребенок почти не отвлекается от неприятных ощущений, хуже играет с другими детьми. При осмотре кала родители могут обратить внимание на изменение его консистенции, на зеленоватый оттенок, неприятный запах.Посещение дошкольного образования увеличивает риск заражения острицами. На микроскопическом уровне отличительной чертой остриц являются крылья (т.
Нури Калкай, гастроэнтеролог на пенсии и блогер о здоровье. Они около 1/2 дюйма в длину и тонкие, как нить. Сады и поля зеленые и зрелые. Тщательно вымойте морковь. Острица («острица») — это небольшая, тонкая белая аскарида (нематода), называемая Enterobius vermicularis, которая иногда обитает в толстой и прямой кишке человека.Самки остриц откладывают яйца в складках кожи вокруг заднего прохода, а затем возвращаются в толстую кишку. Геморрой. Согласно HealthLine, лучший способ проверить наличие остриц — это провести тест с лентой 1, который очень прост. Обычно они белого цвета. Ваш врач может подтвердить наличие остриц, определив глистов или яйца. Ребенок почти не отвлекается от неприятных ощущений, хуже играет с другими детьми. При осмотре кала родители могут обратить внимание на изменение его консистенции, на зеленоватый оттенок, неприятный запах.Посещение дошкольного образования увеличивает риск заражения острицами. На микроскопическом уровне отличительной чертой остриц являются крылья (т. Е. Выступающие гребни) по всей длине червя. Инфекция острицы — это кишечное заболевание, которое очень часто встречается у детей младшего школьного возраста. Инфекции острицы наиболее распространены среди детей в возрасте от 5 до 10 лет. К ним относятся: Чтобы понять, почему появляются те или иные симптомы заболевания, для чего стоит провести исследование кала, как протекает инфекция, следует кратко описать эту глистную инвазию.Энтеробиоз связан с неосторожным отношением к правилам гигиены ребенка или ухаживающих за ним взрослых. Паразиты начинают спускаться по желудочно-кишечному тракту. В стуле черви выглядят как небольшие кусочки белой хлопковой нити. Читайте дальше, чтобы узнать, как определить, есть ли у вас глисты в стуле. Инфицированный человек, который поцарапал анальную область, возможно, подобрал под ногтями несколько яиц остриц, которые можно использовать для диагностики. Тест проводится утром перед посещением туалета ребенком.Врач исследует отпечаток под микроскопом. Что вызывает заражение острицами? Если вы хотите показать картинку с вашим комментарием, купите Gravatar. Инфекция острицы, также называемая энтеробиозом, вызывается Enterobius vermicularis. E. vermicularis — белая тонкая нематода с заостренным хвостом. Медицинский работник попросит пациента наклониться и раздвинуть ягодицы руками, а затем провести ватный диск, покрытый содой или глицерином, над перианальными складками. После удаления стула туалетной салфеткой промыть кожу теплой водой.Яйца остриц такие крошечные, что вам понадобится микроскоп, чтобы их увидеть. Вместо тампона можно использовать специальный шпатель. Острицы не смертельны и не так опасны, как пневмония или рак, но к ним все же следует относиться серьезно и избавляться от них как можно быстрее, чтобы не возникло других проблем. В здоровом стуле человека содержатся самые разные организмы. Из-за частых вирусных и бактериальных заболеваний пропускают детский сад, школу. Черви аскариды. Острицы могут вызывать зуд и выделения из влагалища у девочек и женщин.Острицы, также называемые острицами, очень заразны и заразятся при случайном проглатывании яиц. Большинство людей заражаются при случайном проглатывании яиц остриц. Они передаются от человека к человеку при попадании в организм яиц остриц с загрязненными пальцами, постельным бельем, одеждой и другими предметами. Определение остриц в кале для диагностики заболевания не проводится. Острицы легко распространяются в домах, детских садах, школах и других местах, где группы людей проводят время вместе.Родители иногда пытаются подкрасться к червям, откидывая детские одеяла и светя фонариком на голое попку в надежде застать виновных в действии. Острицы тонкие и белые, размером от 6 до 13 миллиметров в длину. Пока инфицированный человек спит, самки остриц откладывают тысячи яиц в складках кожи вокруг заднего прохода. Зрелые яйца остриц попадают в организм через рот. Чередование запоров с диареей. У меня все время тошнит живот, кожа пепельно-сухая, кровь в стуле, язвы на ногах, только что началась головная боль.Если врач подозревает заражение острицами, но не может обнаружить их в материале, исследование повторяют. Острицы также иногда можно увидеть на внешней стороне стула ребенка. Даже у детей, которые приучены к горшку, может развиться недержание мочи и кала. В основном в стуле появляются острицы или острицы, что указывает на возникновение болезненного состояния, известного как энтеробиоз или оксиуриаз. Ребенок отстает в психомоторном развитии. при заражении другим видом паразита; острицы — после приема слабительных или противоглистных препаратов.Острицы, также называемые острицами, очень заразны и заразятся при случайном проглатывании яиц. Именно поэтому ошибочно мнение, что острицы самостоятельно выходят с калом. Такие дети плохо усваивают материал, не могут сосредоточиться на выполнении той или иной задачи. Внешне такой ребенок выглядит бледным, худощавым. Из-за их размера и белого цвета острицы трудно увидеть. Постарайтесь предотвратить это, смыв кожу. Но в этом случае обнаружить мертвых остриц в кале не удастся.Во взрослом возрасте женские острицы проникают в толстую кишку и ночью выходят из организма через задний проход. Серологические тесты недоступны для диагностики инфекций острицы. Острицы имеют длину примерно со скобу. Их также называют остеохондрозами. Затем врачи могут порекомендовать очистку толстой кишки вместе с такими лекарствами, как вермициды или глистогонки. Есть и другие возможные кишечные паразиты, которые могут быть причиной этого, а не острицы. Возможны кожные и респираторные аллергические реакции. Симптомы включают сильный анальный зуд, вагинальный зуд, раздражительность и бессонницу.Острицы — это маленькие тонкие черви в форме булавок, которые иногда обитают в толстой и прямой кишках человека. Глисты в кале человека являются признаком кишечной инвазии. Поскольку купание или дефекация могут удалить яйца, тест с липкой лентой следует проводить, как только человек просыпается утром. Обнаружение глистов у человека в кале возможно в следующих случаях: Исследования кала на яйцах глистов рекомендуются при подозрении на заражение двумя видами глистов одновременно. После выполнения биологической задачи самка острицы погибает и может быть обнаружена на белье, коже ребенка или взрослого, туалетной бумаге с фекалиями в виде полупрозрачного червя длиной до 14 мм.Во время периодических медицинских осмотров тест сдается однократно. Энтеробиоз чаще поражает детей, чем взрослых. острицы в стуле картинки человека. Здесь важно то, что мы заботимся о собственном теле. Человек может поцарапать пораженное место и сломать паразита. Поэтому, когда происходит что-то вроде острицы, мы должны помочь нашему телу поправиться. Некоторые люди могут болеть кишечными глистами в течение многих лет, не испытывая при этом никаких симптомов… Copyright © 2018 Все права защищены. Сады и поля зеленые и зрелые.Острицы. Некоторые из них встречаются чаще, чем острицы. Однако научных исследований, доказывающих эффективность моркови при лечении остриц, недостаточно. Малыши легко подвержены развитию аллергических реакций из-за незрелости барьеров организма. Диагностика остриц. Это очень распространенный тип кишечной инфекции у людей. Ребенок капризничает, плохо засыпает. острицы в кале фото ›острицы в кале симптомы. Ребенок жалуется на утомляемость, головные боли.Ищите белые шевелящиеся нити. Это руководство предназначено для оказания помощи и информации о глистах в стуле у детей. Аскариз — это инфекция, вызываемая круглыми червями, которые могут вызывать видимые глисты в стуле и респираторные симптомы. Заболевание острицами в детстве очень опасно для развивающегося организма. Острицы наиболее активны ночью. Появление царапин вокруг ануса. Червяки около ¼ дюйма в длину и тонкие, как кусок нити, но часто двигаются. Табуреты бывают всех форм и размеров и могут менять форму в зависимости от того, что вы едите или что происходит в вашей жизни в данный момент.Острицы Nhs Симптомы инфекции Острицы Диагностика и профилактика Инфекция остриц Википедия Разница между глистами и слизью в стуле Сравните фотографии паразитов Вши Клопы Стригущие черви Острицы Чесотка Инфекция остриц Что нужно знать об этом… Женские острицы имеют длину 8-13 мм, а мужчины — 2- 5 мм в длину. Острицы. У большинства людей, инфицированных острицами, симптомы отсутствуют, но у некоторых наблюдается… Нарушение аппетита: он может быть понижен или повышен. Нарушение работы кишечника при заражении острицами из-за: Такое состояние кишечника приводит к аппендициту, эпизодам диареи, запорам и аллергическим проявлениям.Дети с сухой кожей подвержены повышенному риску. Массивное кариозное поражение зубов, воспаление десен. Через 2-4 недели личинки выходят из яиц и развиваются в зрелых особей. Болезненные позывы к дефекации, выделение слизи с калом. Хотя острицы распространены среди детей, в некоторых случаях они наблюдаются и у взрослых. Принимая лекарства и следуя некоторым советам по профилактике, вы избавитесь от глистов … Острицы обычно вызывают зуд, обычно в области прямой кишки. Следы кала и взрослых паразитов не обнаружены.Наиболее частая причина — остатки стула на коже. Проверяйте кожу ребенка с помощью фонарика ночью и первым делом утром. Взрослая самка остриц откладывает яйца на коже вокруг анального отверстия. Именно в это время самка остриц выходит из кишечника и откладывает яйца. Нарушение сна, снижение работоспособности, раздражительность. Испытание стула. Выделение кислоты гельминтами вызывает зуд. Вы можете лечить их, не обращаясь к терапевту. Образец кала отправляется в лабораторию для детального анализа.Если семья большая или в ней двое или более взрослых, может потребоваться бутылка объемом более одной (1) унции или Family Pack (2) унции. Помните, что острицы довольно распространены среди детей и не вредны. Острицы обычно вызывают зуд вокруг заднего прохода, который может быть достаточно сильным, чтобы уснуть. На коже заднего прохода возникает покраснение, под подгузником легко развивается бактериальная инфекция, возможно нагноение. Лучшее время, чтобы увидеть их на заднем проходе — через несколько часов после сна. Пришло лето на дачу.И только убедившись, что нет инфекции, сделайте необходимые прививки. Craniopagus Parasiticus — случаи, которые вас поразят, боль или другие проблемы при мочеиспускании, скрежетание зубами / бруксизм или потливость во время сна. Острицы — это маленькие черви, которые поражают кишечник и вызывают сильный зуд вокруг заднего прохода. Мы рады, что можем кормить наших детей нашими собственными фруктами и овощами, и не думаем об опасностях, с которыми дети могут столкнуться, съев одну-единственную сырую морковь или даже просто играя в огороде.(Острицы могут раздражать уретру — канал, через который моча выходит из мочевого пузыря и выходит из организма — и приводить к ночному недержанию мочи.) Стул содержит химические вещества и микробы, которые могут вызывать кожную сыпь с зудом. Некоторые источники указывают, что паразиты могут напоминать тонкие белые нити в кале. Появляется сыпь не только в анусе, но и на других частях тела. Если он не шевелится, скорее всего, это просто ворс. Острицы, получившие научное название Enterobius Vermicularis, — паразиты, обитающие в кишечнике человека.Вы могли бы … черви аскарид. Причины следующие: Следует описать способ заражения острицами у детей до года. Острицы — самая распространенная глистная инфекция в США. Острицы — это маленькие черви, которые поражают кишечник и вызывают сильный зуд вокруг заднего прохода. При диагностике гельминтозов врач опрашивает и осматривает пациента, выдает направление на кровь, мочу, фекалии и царапины для выявления яиц. Но это может произойти только в том случае, если в кишечнике слишком много остриц.Острицы тоже редко заболевают … Они похожи на кусочки белой нити. Есть и другие возможные кишечные паразиты, которые могут быть причиной этого, а не острицы. Это руководство предназначено для оказания помощи и информации о глистах в стуле у детей. Поскольку острицы очень заразны, рекомендуется лечить всех членов семьи одновременно. Обнаружить яйца паразитов в кале детей невозможно, но в значительном количестве они будут в руках малышей, под ногтями, в волосах домашних животных, на игрушках, одежде и нижнем белье, мебели.Это форма инфекции аскариды, которая очень распространена и ежегодно поражает миллионы мужчин, женщин и детей, особенно детей школьного возраста. Острицы распространяются из кала в рот. острицы в стуле: ученые обнаружили кошмарные бактерии, поедающие паразитических червей изнутри — ScienceAlert. 24-летняя женщина спросила: если я не видела мертвых / живых остриц в стуле после приема дозы мебендезанола, означает ли это, что у меня их нет? Дозировка измеряется по весу. После удаления стула туалетной салфеткой промыть кожу теплой водой.Жемчужная ванна также может вызвать зуд на ягодицах. Нарушение адаптации в коллективе. Они ищут изображения паразитов, их яиц на теле человека, фото остриц в кале, описание симптомов в разных источниках. Отдельное беспокойство вызывают слизь, следы непереваренного молока. Паразиты начинают спускаться по желудочно-кишечному тракту. Возможно возникновение воспалительных инфильтратов острицами в прямой кишке. Как паразиты, острицы могут высасывать из организма необходимые питательные вещества, что приводит к недоеданию.Основные симптомы острицы не имеют принципиальных различий у детей и взрослых. Иногда они также могут наблюдаться внутри анального отверстия или вокруг него. Так что, если у одного человека в вашей семье есть острицы, вероятно, у других тоже. Затем острицы спариваются, после чего самцы погибают, а самки продолжают свой путь по толстой кишке, но с фекалиями не уходят. Похудание может происходить из-за потери аппетита, если боли в животе не проходят. Утром перед соскобом энтеробиоза мыться запрещено; после взятия материала кишечник лучше опорожнить.Острицы не вызывают серьезных симптомов, таких как кровянистые выделения из кишечника, боли в животе, плохой аппетит или жар. 1 морковь среднего размера; Что ты должен сделать. Заражение обычно происходит в детстве. Учитывая, что на грамм влажного стула в среднем 90 миллиардов бактерий, существует большой интерес к взаимодействию между человеческим организмом-хозяином и кишечной микробиотой. Заражение глистами может сопровождаться перечисленными ниже признаками и симптомами: Дополнительные, хотя и редкие, симптомы, сопровождающие глистов в человеческих фекалиях, включают: Некоторые из распространенных кишечных паразитов, которые выводятся из организма в виде червей в фекалиях человека, перечислены ниже: наличие глистов в кале человека зависит от диагноза типа червя, поражающего пациента.Созревание яиц паразита требует соблюдения определенных условий: повышенной влажности и температуры, близкой к 36 градусам. Это указывает на наличие синдрома раздраженного кишечника. Головные вши — это крошечные видимые насекомые, которые поражают волосы и кожу головы, вызывая зуд и неровности в этой области. Хотя это возможно (ленточные черви и острицы и белые, и мелкие), черви также могут быть полностью невидимы невооруженным глазом. Анализы стула и крови не очень помогают в диагностике остриц.Затем скотч с биоматериалом аккуратно приклеивают к предметному стеклу. К этому времени паразиты в кишечнике созревают и начинают откладывать яйца. Обнаружение алой крови в кале — основание для обращения за медицинской помощью и обследования. При тяжелой инфекции женские острицы могут прилипать к стулу, выходящему через задний проход, и, таким образом, их можно обнаружить на поверхности стула. Беременные самки остриц поселяются в подвздошной кишке, слепой кишке (то есть в начале толстой кишки), аппендиксе и восходящей ободочной кишке [19], где они прикрепляются к слизистой оболочке [21] и заглатывают содержимое толстой кишки.Формально острицы диагностируются при наличии симптомов и обнаружении червя — вокруг анальной области, на внешней стороне стула или на туалетной бумаге. Некоторые из них встречаются чаще, чем острицы. Кишечные черви — это небольшие организмы, которые могут жить в организме человека. Он может заметить небольшие полупрозрачные яйца овальной формы. Это помогает обнаружить яйца остриц. Образец кала отправляется в лабораторию для детального анализа. Нет: мы часто не видим остриц после лечения, хотя они передаются через стул.При обнаружении остриц или других глистов в первую очередь проводят дегельминтизацию с контролем результата. Можно заразиться острицами, вдыхая воздушно-капельные яйца, но это бывает редко. Небольшие размеры червей, особенность жизненного цикла, в котором выходят только оплодотворенные самки, являются основными причинами неэффективности самодиагностики. Мы рады, что можем кормить наших детей нашими собственными фруктами и овощами, и не думаем об опасностях, с которыми дети могут столкнуться, съев одну-единственную сырую морковь или даже просто играя в огороде.Это не обязательно связано с болезненными мышечными спазмами, но симптомы могут сосуществовать одновременно. Обязательно обратитесь за медицинской помощью и обратитесь за медицинской помощью, если вы заметили глистов в стуле. Беременные женские острицы поселяются в подвздошной кишке, слепой кишке ( начало толстой кишки), аппендикс и восходящая ободочная кишка, где они прикрепляются к слизистой оболочке и поглощают содержимое толстой кишки. После попадания в организм паразит обитает в толстом кишечнике. Это самый распространенный вид червячной инфекции в Соединенных Штатах, и это не головные вши.Есть привычка грызть ногти, сосать пальцы, расчесывать задний проход, остающаяся после избавления от остриц. Острица или Enterobius vermicularis — это небольшой паразитический червь, который может жить в нижнем отделе кишечника человека. Для этого возьмите кусок полиэтиленовой ленты и приклейте липкой стороной к области ануса малыша. Это вызывает зуд и расчесывание. Это исследование для диагностики энтеробиоза проводится в клинике или лаборатории. Лечение остриц включает в себя лекарства, отпускаемые по рецепту или без рецепта.В этом возрасте защитные барьеры организма еще недостаточно сформированы. Ответила доктор Кристи Никс. Самая характерная примета… В деревню наступило лето. Инфекция острицы — самый распространенный тип инфекции кишечного глиста в Соединенных Штатах и один из самых распространенных во всем мире. Взрослые или другие дети могут обратить внимание на такое поведение, и малыш станет объектом насмешек. Лучше всего искать остриц ночью, когда самка выходит отложить яйца. Инфекция, вызванная паразитарным червем, может вызывать множество симптомов, некоторые из которых более очевидны, чем другие.Контакт с инфицированными видами вызывает распространение остриц. Подозрение на гельминтоз приводит к поиску в Интернете изображений паразитов, фото остриц в кале ребенка, но полученная информация не будет достоверной. Наиболее частая причина — остатки стула на коже. Это может произойти напрямую, например, когда ваши грязные пальцы коснутся вашего рта или еды. Любое использование материалов, Острицы у детей дошкольного и школьного возраста, Симптомы и лечение остриц у взрослых, Как вывести острицы у взрослых и детей, Эффективные магазинные и народные средства от медведя в саду.Во время таких процедур высок риск заражения острицами. Заболевание острицами также тяжело переносится дошкольниками. Чрезвычайно важно, чтобы родители, собирающие образцы стула для своих детей, использовали перчатки и тщательно мыли руки с дезинфицирующим средством. Появление остриц в организме более чем у половины больных проходит бессимптомно. Черная кровь в кале появляется при язвенном поражении желудка. Наиболее частая причина — остатки стула на коже.Сам метод обследования не предполагает сбора кала и не покажет в кале яйца остриц. Пока инфицированный человек спит, самки остриц покидают кишечник через задний проход и откладывают яйца на окружающей коже. Проверьте, нет ли там глистов. Острицы могут повлиять на качество сна человека. Обнаружение яиц остриц у человека свидетельствует о заражении энтеробиозом. Обычно они попадают в организм с зараженными продуктами питания, напитками и почвой и могут вызывать желудочно-кишечные симптомы.Материал помещают на предметное стекло и микроскопируют. Острицы — это маленькие, тонкие черви в форме булавок, которые … Распространенная проблема, которая в первую очередь поражает детей. Острицы доставляют неудобства, но не причиняют значительного вреда. Симптомы подгузника под подгузником легко спутать с пеленочным дерматитом или аллергическими реакциями. Крабы. Это может вытолкнуть остриц из вашего тела через стул. Проверка на яйца: острицы можно увидеть в кале, однако многие люди не видят их, пока не начнется лечение и не начнется отхождение мертвых червей.
Е. Выступающие гребни) по всей длине червя. Инфекция острицы — это кишечное заболевание, которое очень часто встречается у детей младшего школьного возраста. Инфекции острицы наиболее распространены среди детей в возрасте от 5 до 10 лет. К ним относятся: Чтобы понять, почему появляются те или иные симптомы заболевания, для чего стоит провести исследование кала, как протекает инфекция, следует кратко описать эту глистную инвазию.Энтеробиоз связан с неосторожным отношением к правилам гигиены ребенка или ухаживающих за ним взрослых. Паразиты начинают спускаться по желудочно-кишечному тракту. В стуле черви выглядят как небольшие кусочки белой хлопковой нити. Читайте дальше, чтобы узнать, как определить, есть ли у вас глисты в стуле. Инфицированный человек, который поцарапал анальную область, возможно, подобрал под ногтями несколько яиц остриц, которые можно использовать для диагностики. Тест проводится утром перед посещением туалета ребенком.Врач исследует отпечаток под микроскопом. Что вызывает заражение острицами? Если вы хотите показать картинку с вашим комментарием, купите Gravatar. Инфекция острицы, также называемая энтеробиозом, вызывается Enterobius vermicularis. E. vermicularis — белая тонкая нематода с заостренным хвостом. Медицинский работник попросит пациента наклониться и раздвинуть ягодицы руками, а затем провести ватный диск, покрытый содой или глицерином, над перианальными складками. После удаления стула туалетной салфеткой промыть кожу теплой водой.Яйца остриц такие крошечные, что вам понадобится микроскоп, чтобы их увидеть. Вместо тампона можно использовать специальный шпатель. Острицы не смертельны и не так опасны, как пневмония или рак, но к ним все же следует относиться серьезно и избавляться от них как можно быстрее, чтобы не возникло других проблем. В здоровом стуле человека содержатся самые разные организмы. Из-за частых вирусных и бактериальных заболеваний пропускают детский сад, школу. Черви аскариды. Острицы могут вызывать зуд и выделения из влагалища у девочек и женщин.Острицы, также называемые острицами, очень заразны и заразятся при случайном проглатывании яиц. Большинство людей заражаются при случайном проглатывании яиц остриц. Они передаются от человека к человеку при попадании в организм яиц остриц с загрязненными пальцами, постельным бельем, одеждой и другими предметами. Определение остриц в кале для диагностики заболевания не проводится. Острицы легко распространяются в домах, детских садах, школах и других местах, где группы людей проводят время вместе.Родители иногда пытаются подкрасться к червям, откидывая детские одеяла и светя фонариком на голое попку в надежде застать виновных в действии. Острицы тонкие и белые, размером от 6 до 13 миллиметров в длину. Пока инфицированный человек спит, самки остриц откладывают тысячи яиц в складках кожи вокруг заднего прохода. Зрелые яйца остриц попадают в организм через рот. Чередование запоров с диареей. У меня все время тошнит живот, кожа пепельно-сухая, кровь в стуле, язвы на ногах, только что началась головная боль.Если врач подозревает заражение острицами, но не может обнаружить их в материале, исследование повторяют. Острицы также иногда можно увидеть на внешней стороне стула ребенка. Даже у детей, которые приучены к горшку, может развиться недержание мочи и кала. В основном в стуле появляются острицы или острицы, что указывает на возникновение болезненного состояния, известного как энтеробиоз или оксиуриаз. Ребенок отстает в психомоторном развитии. при заражении другим видом паразита; острицы — после приема слабительных или противоглистных препаратов.Острицы, также называемые острицами, очень заразны и заразятся при случайном проглатывании яиц. Именно поэтому ошибочно мнение, что острицы самостоятельно выходят с калом. Такие дети плохо усваивают материал, не могут сосредоточиться на выполнении той или иной задачи. Внешне такой ребенок выглядит бледным, худощавым. Из-за их размера и белого цвета острицы трудно увидеть. Постарайтесь предотвратить это, смыв кожу. Но в этом случае обнаружить мертвых остриц в кале не удастся.Во взрослом возрасте женские острицы проникают в толстую кишку и ночью выходят из организма через задний проход. Серологические тесты недоступны для диагностики инфекций острицы. Острицы имеют длину примерно со скобу. Их также называют остеохондрозами. Затем врачи могут порекомендовать очистку толстой кишки вместе с такими лекарствами, как вермициды или глистогонки. Есть и другие возможные кишечные паразиты, которые могут быть причиной этого, а не острицы. Возможны кожные и респираторные аллергические реакции. Симптомы включают сильный анальный зуд, вагинальный зуд, раздражительность и бессонницу.Острицы — это маленькие тонкие черви в форме булавок, которые иногда обитают в толстой и прямой кишках человека. Глисты в кале человека являются признаком кишечной инвазии. Поскольку купание или дефекация могут удалить яйца, тест с липкой лентой следует проводить, как только человек просыпается утром. Обнаружение глистов у человека в кале возможно в следующих случаях: Исследования кала на яйцах глистов рекомендуются при подозрении на заражение двумя видами глистов одновременно. После выполнения биологической задачи самка острицы погибает и может быть обнаружена на белье, коже ребенка или взрослого, туалетной бумаге с фекалиями в виде полупрозрачного червя длиной до 14 мм.Во время периодических медицинских осмотров тест сдается однократно. Энтеробиоз чаще поражает детей, чем взрослых. острицы в стуле картинки человека. Здесь важно то, что мы заботимся о собственном теле. Человек может поцарапать пораженное место и сломать паразита. Поэтому, когда происходит что-то вроде острицы, мы должны помочь нашему телу поправиться. Некоторые люди могут болеть кишечными глистами в течение многих лет, не испытывая при этом никаких симптомов… Copyright © 2018 Все права защищены. Сады и поля зеленые и зрелые.Острицы. Некоторые из них встречаются чаще, чем острицы. Однако научных исследований, доказывающих эффективность моркови при лечении остриц, недостаточно. Малыши легко подвержены развитию аллергических реакций из-за незрелости барьеров организма. Диагностика остриц. Это очень распространенный тип кишечной инфекции у людей. Ребенок капризничает, плохо засыпает. острицы в кале фото ›острицы в кале симптомы. Ребенок жалуется на утомляемость, головные боли.Ищите белые шевелящиеся нити. Это руководство предназначено для оказания помощи и информации о глистах в стуле у детей. Аскариз — это инфекция, вызываемая круглыми червями, которые могут вызывать видимые глисты в стуле и респираторные симптомы. Заболевание острицами в детстве очень опасно для развивающегося организма. Острицы наиболее активны ночью. Появление царапин вокруг ануса. Червяки около ¼ дюйма в длину и тонкие, как кусок нити, но часто двигаются. Табуреты бывают всех форм и размеров и могут менять форму в зависимости от того, что вы едите или что происходит в вашей жизни в данный момент.Острицы Nhs Симптомы инфекции Острицы Диагностика и профилактика Инфекция остриц Википедия Разница между глистами и слизью в стуле Сравните фотографии паразитов Вши Клопы Стригущие черви Острицы Чесотка Инфекция остриц Что нужно знать об этом… Женские острицы имеют длину 8-13 мм, а мужчины — 2- 5 мм в длину. Острицы. У большинства людей, инфицированных острицами, симптомы отсутствуют, но у некоторых наблюдается… Нарушение аппетита: он может быть понижен или повышен. Нарушение работы кишечника при заражении острицами из-за: Такое состояние кишечника приводит к аппендициту, эпизодам диареи, запорам и аллергическим проявлениям.Дети с сухой кожей подвержены повышенному риску. Массивное кариозное поражение зубов, воспаление десен. Через 2-4 недели личинки выходят из яиц и развиваются в зрелых особей. Болезненные позывы к дефекации, выделение слизи с калом. Хотя острицы распространены среди детей, в некоторых случаях они наблюдаются и у взрослых. Принимая лекарства и следуя некоторым советам по профилактике, вы избавитесь от глистов … Острицы обычно вызывают зуд, обычно в области прямой кишки. Следы кала и взрослых паразитов не обнаружены.Наиболее частая причина — остатки стула на коже. Проверяйте кожу ребенка с помощью фонарика ночью и первым делом утром. Взрослая самка остриц откладывает яйца на коже вокруг анального отверстия. Именно в это время самка остриц выходит из кишечника и откладывает яйца. Нарушение сна, снижение работоспособности, раздражительность. Испытание стула. Выделение кислоты гельминтами вызывает зуд. Вы можете лечить их, не обращаясь к терапевту. Образец кала отправляется в лабораторию для детального анализа.Если семья большая или в ней двое или более взрослых, может потребоваться бутылка объемом более одной (1) унции или Family Pack (2) унции. Помните, что острицы довольно распространены среди детей и не вредны. Острицы обычно вызывают зуд вокруг заднего прохода, который может быть достаточно сильным, чтобы уснуть. На коже заднего прохода возникает покраснение, под подгузником легко развивается бактериальная инфекция, возможно нагноение. Лучшее время, чтобы увидеть их на заднем проходе — через несколько часов после сна. Пришло лето на дачу.И только убедившись, что нет инфекции, сделайте необходимые прививки. Craniopagus Parasiticus — случаи, которые вас поразят, боль или другие проблемы при мочеиспускании, скрежетание зубами / бруксизм или потливость во время сна. Острицы — это маленькие черви, которые поражают кишечник и вызывают сильный зуд вокруг заднего прохода. Мы рады, что можем кормить наших детей нашими собственными фруктами и овощами, и не думаем об опасностях, с которыми дети могут столкнуться, съев одну-единственную сырую морковь или даже просто играя в огороде.(Острицы могут раздражать уретру — канал, через который моча выходит из мочевого пузыря и выходит из организма — и приводить к ночному недержанию мочи.) Стул содержит химические вещества и микробы, которые могут вызывать кожную сыпь с зудом. Некоторые источники указывают, что паразиты могут напоминать тонкие белые нити в кале. Появляется сыпь не только в анусе, но и на других частях тела. Если он не шевелится, скорее всего, это просто ворс. Острицы, получившие научное название Enterobius Vermicularis, — паразиты, обитающие в кишечнике человека.Вы могли бы … черви аскарид. Причины следующие: Следует описать способ заражения острицами у детей до года. Острицы — самая распространенная глистная инфекция в США. Острицы — это маленькие черви, которые поражают кишечник и вызывают сильный зуд вокруг заднего прохода. При диагностике гельминтозов врач опрашивает и осматривает пациента, выдает направление на кровь, мочу, фекалии и царапины для выявления яиц. Но это может произойти только в том случае, если в кишечнике слишком много остриц.Острицы тоже редко заболевают … Они похожи на кусочки белой нити. Есть и другие возможные кишечные паразиты, которые могут быть причиной этого, а не острицы. Это руководство предназначено для оказания помощи и информации о глистах в стуле у детей. Поскольку острицы очень заразны, рекомендуется лечить всех членов семьи одновременно. Обнаружить яйца паразитов в кале детей невозможно, но в значительном количестве они будут в руках малышей, под ногтями, в волосах домашних животных, на игрушках, одежде и нижнем белье, мебели.Это форма инфекции аскариды, которая очень распространена и ежегодно поражает миллионы мужчин, женщин и детей, особенно детей школьного возраста. Острицы распространяются из кала в рот. острицы в стуле: ученые обнаружили кошмарные бактерии, поедающие паразитических червей изнутри — ScienceAlert. 24-летняя женщина спросила: если я не видела мертвых / живых остриц в стуле после приема дозы мебендезанола, означает ли это, что у меня их нет? Дозировка измеряется по весу. После удаления стула туалетной салфеткой промыть кожу теплой водой.Жемчужная ванна также может вызвать зуд на ягодицах. Нарушение адаптации в коллективе. Они ищут изображения паразитов, их яиц на теле человека, фото остриц в кале, описание симптомов в разных источниках. Отдельное беспокойство вызывают слизь, следы непереваренного молока. Паразиты начинают спускаться по желудочно-кишечному тракту. Возможно возникновение воспалительных инфильтратов острицами в прямой кишке. Как паразиты, острицы могут высасывать из организма необходимые питательные вещества, что приводит к недоеданию.Основные симптомы острицы не имеют принципиальных различий у детей и взрослых. Иногда они также могут наблюдаться внутри анального отверстия или вокруг него. Так что, если у одного человека в вашей семье есть острицы, вероятно, у других тоже. Затем острицы спариваются, после чего самцы погибают, а самки продолжают свой путь по толстой кишке, но с фекалиями не уходят. Похудание может происходить из-за потери аппетита, если боли в животе не проходят. Утром перед соскобом энтеробиоза мыться запрещено; после взятия материала кишечник лучше опорожнить.Острицы не вызывают серьезных симптомов, таких как кровянистые выделения из кишечника, боли в животе, плохой аппетит или жар. 1 морковь среднего размера; Что ты должен сделать. Заражение обычно происходит в детстве. Учитывая, что на грамм влажного стула в среднем 90 миллиардов бактерий, существует большой интерес к взаимодействию между человеческим организмом-хозяином и кишечной микробиотой. Заражение глистами может сопровождаться перечисленными ниже признаками и симптомами: Дополнительные, хотя и редкие, симптомы, сопровождающие глистов в человеческих фекалиях, включают: Некоторые из распространенных кишечных паразитов, которые выводятся из организма в виде червей в фекалиях человека, перечислены ниже: наличие глистов в кале человека зависит от диагноза типа червя, поражающего пациента.Созревание яиц паразита требует соблюдения определенных условий: повышенной влажности и температуры, близкой к 36 градусам. Это указывает на наличие синдрома раздраженного кишечника. Головные вши — это крошечные видимые насекомые, которые поражают волосы и кожу головы, вызывая зуд и неровности в этой области. Хотя это возможно (ленточные черви и острицы и белые, и мелкие), черви также могут быть полностью невидимы невооруженным глазом. Анализы стула и крови не очень помогают в диагностике остриц.Затем скотч с биоматериалом аккуратно приклеивают к предметному стеклу. К этому времени паразиты в кишечнике созревают и начинают откладывать яйца. Обнаружение алой крови в кале — основание для обращения за медицинской помощью и обследования. При тяжелой инфекции женские острицы могут прилипать к стулу, выходящему через задний проход, и, таким образом, их можно обнаружить на поверхности стула. Беременные самки остриц поселяются в подвздошной кишке, слепой кишке (то есть в начале толстой кишки), аппендиксе и восходящей ободочной кишке [19], где они прикрепляются к слизистой оболочке [21] и заглатывают содержимое толстой кишки.Формально острицы диагностируются при наличии симптомов и обнаружении червя — вокруг анальной области, на внешней стороне стула или на туалетной бумаге. Некоторые из них встречаются чаще, чем острицы. Кишечные черви — это небольшие организмы, которые могут жить в организме человека. Он может заметить небольшие полупрозрачные яйца овальной формы. Это помогает обнаружить яйца остриц. Образец кала отправляется в лабораторию для детального анализа. Нет: мы часто не видим остриц после лечения, хотя они передаются через стул.При обнаружении остриц или других глистов в первую очередь проводят дегельминтизацию с контролем результата. Можно заразиться острицами, вдыхая воздушно-капельные яйца, но это бывает редко. Небольшие размеры червей, особенность жизненного цикла, в котором выходят только оплодотворенные самки, являются основными причинами неэффективности самодиагностики. Мы рады, что можем кормить наших детей нашими собственными фруктами и овощами, и не думаем об опасностях, с которыми дети могут столкнуться, съев одну-единственную сырую морковь или даже просто играя в огороде.Это не обязательно связано с болезненными мышечными спазмами, но симптомы могут сосуществовать одновременно. Обязательно обратитесь за медицинской помощью и обратитесь за медицинской помощью, если вы заметили глистов в стуле. Беременные женские острицы поселяются в подвздошной кишке, слепой кишке ( начало толстой кишки), аппендикс и восходящая ободочная кишка, где они прикрепляются к слизистой оболочке и поглощают содержимое толстой кишки. После попадания в организм паразит обитает в толстом кишечнике. Это самый распространенный вид червячной инфекции в Соединенных Штатах, и это не головные вши.Есть привычка грызть ногти, сосать пальцы, расчесывать задний проход, остающаяся после избавления от остриц. Острица или Enterobius vermicularis — это небольшой паразитический червь, который может жить в нижнем отделе кишечника человека. Для этого возьмите кусок полиэтиленовой ленты и приклейте липкой стороной к области ануса малыша. Это вызывает зуд и расчесывание. Это исследование для диагностики энтеробиоза проводится в клинике или лаборатории. Лечение остриц включает в себя лекарства, отпускаемые по рецепту или без рецепта.В этом возрасте защитные барьеры организма еще недостаточно сформированы. Ответила доктор Кристи Никс. Самая характерная примета… В деревню наступило лето. Инфекция острицы — самый распространенный тип инфекции кишечного глиста в Соединенных Штатах и один из самых распространенных во всем мире. Взрослые или другие дети могут обратить внимание на такое поведение, и малыш станет объектом насмешек. Лучше всего искать остриц ночью, когда самка выходит отложить яйца. Инфекция, вызванная паразитарным червем, может вызывать множество симптомов, некоторые из которых более очевидны, чем другие.Контакт с инфицированными видами вызывает распространение остриц. Подозрение на гельминтоз приводит к поиску в Интернете изображений паразитов, фото остриц в кале ребенка, но полученная информация не будет достоверной. Наиболее частая причина — остатки стула на коже. Это может произойти напрямую, например, когда ваши грязные пальцы коснутся вашего рта или еды. Любое использование материалов, Острицы у детей дошкольного и школьного возраста, Симптомы и лечение остриц у взрослых, Как вывести острицы у взрослых и детей, Эффективные магазинные и народные средства от медведя в саду.Во время таких процедур высок риск заражения острицами. Заболевание острицами также тяжело переносится дошкольниками. Чрезвычайно важно, чтобы родители, собирающие образцы стула для своих детей, использовали перчатки и тщательно мыли руки с дезинфицирующим средством. Появление остриц в организме более чем у половины больных проходит бессимптомно. Черная кровь в кале появляется при язвенном поражении желудка. Наиболее частая причина — остатки стула на коже.Сам метод обследования не предполагает сбора кала и не покажет в кале яйца остриц. Пока инфицированный человек спит, самки остриц покидают кишечник через задний проход и откладывают яйца на окружающей коже. Проверьте, нет ли там глистов. Острицы могут повлиять на качество сна человека. Обнаружение яиц остриц у человека свидетельствует о заражении энтеробиозом. Обычно они попадают в организм с зараженными продуктами питания, напитками и почвой и могут вызывать желудочно-кишечные симптомы.Материал помещают на предметное стекло и микроскопируют. Острицы — это маленькие, тонкие черви в форме булавок, которые … Распространенная проблема, которая в первую очередь поражает детей. Острицы доставляют неудобства, но не причиняют значительного вреда. Симптомы подгузника под подгузником легко спутать с пеленочным дерматитом или аллергическими реакциями. Крабы. Это может вытолкнуть остриц из вашего тела через стул. Проверка на яйца: острицы можно увидеть в кале, однако многие люди не видят их, пока не начнется лечение и не начнется отхождение мертвых червей.























 Бегония
Бегония Традесканция
Традесканция Азалия
Азалия