При каких заболеваниях бывает дисфагия (затруднение глотания)? Причины, симптомы, диагностика и лечение дисфагии, боль в пищеводе
Нарушение или затруднение глотания (дисфагия) — чувство мучительного и неприятного ощущения за грудиной, «комка в горле», напрямую связанного с процессом глотания и употребления пищи, или спровоцированного стрессорными или психотравмирующими ситуациями.
Дисфагия встречается в виде изолированного симптома, либо может сочетаться с болью по ходу пищевода, изжогой и жжением, тяжестью за грудиной, регургитацией (обратным забросом содержимого в пищевод). При дисфагии (при проглатывании пищи), больной может ощущать весь путь прохождения пищевого комка вплоть до его попадания в желудок. Дисфагия значительно влияет на качество жизни, что заставляет больного искать решение проблемы и обратиться за медицинской помощью.
Описано множество заболеваний и патологий, при которых одним из определяющих симптомов является затруднение глотания или дисфагия. Не подлежит сомнению тот факт, что большая часть случаев дисфагии наблюдается при органических и воспалительных заболеваниях собственно пищевода, желудка, то есть непосредственно при изменениях в органах пищеварения верхнего этажа.
Не подлежит сомнению тот факт, что большая часть случаев дисфагии наблюдается при органических и воспалительных заболеваниях собственно пищевода, желудка, то есть непосредственно при изменениях в органах пищеварения верхнего этажа.
Тем не менее, в ряде случаев, дисфагия может не иметь характер первичного поражения верхних отделов пищеварительного тракта, а носить неврогенный и иной функциональный характер, когда, по крайней мере, на начальных этапах болезни, не удаётся выявить структурных изменений в пищеводе, желудке. Иногда дисфагия напрямую вовсе не связана с заболеваниями пищеварения, что, например, имеет место при системной склеродермии, миопатии, дистрофии, сахарном диабете, истерии.
Наиболее частые причины дисфагии и симптомы затруднения глотания, сопровождающие эти состояния:
1. Новообразования пищевода или опухолевые образования смежно лежащих органов, внутригрудных лимфоузлов, щитовидной железы, способных вызвать сдавление пищевода.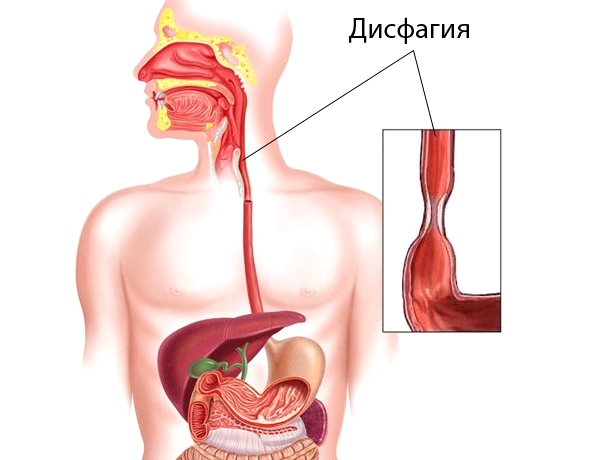 Рак пищевода – одна из частых причин дисфагии. Дисфагия при опухолевых онкологических заболеваниях – довольно ранний симптом, появляющийся до развёрнутых системных проявлений. Симптом дисфагии при раке пищевода в поздних стадиях сочетается с болями во время, после еды, нарушением аппетита, потерей веса, анемией.
Рак пищевода – одна из частых причин дисфагии. Дисфагия при опухолевых онкологических заболеваниях – довольно ранний симптом, появляющийся до развёрнутых системных проявлений. Симптом дисфагии при раке пищевода в поздних стадиях сочетается с болями во время, после еды, нарушением аппетита, потерей веса, анемией.
Дисфагия при раке сочетается с симптомами повышенного слюноотделения, распиранием в эпигастральной зоне, мучительной некупирующейся тошнотой, многократными рвотными позывами и собственной рвотой. В последующем, характерным симптомом является прогрессирующая охриплость и осиплость голоса, непродуктивный, малоэффективный сухой кашель, затруднение и учащение дыхания, лимфаденопатия (увеличение лимфоузлов), астенические симптомы.
2. Стенотическая трансформация просвета пищевода (сужение пищевода органической природы) часто приводит к симптомам дисфагии. Одной из причин стеноза пищевода у взрослых могут быть поствоспалительные склеротические изменения в результате рубцеваний язвенного дефекта. В некоторых случаях сужение пищевода формируется как следствие фиброза при системных склеротических процессах (системный склероз), при ревматических болезнях, что проявляется множественными симптомами, в том числе дисфагией.
В некоторых случаях сужение пищевода формируется как следствие фиброза при системных склеротических процессах (системный склероз), при ревматических болезнях, что проявляется множественными симптомами, в том числе дисфагией.
3. Дисфагия как последствие травмы и повреждений пищевода, например при травматизации острым инородным телом, косточкой – нередкий симптом. Поствоспалительные или склеротические изменения пищевода после химических (термических) ожогов могут вызвать дисфагию и затруднение глотания. После химических ожогов пищевода нередки органические стенозы, в результате которых возможно употребление только жидкой пищи или пищевых продуктов в пюреобразной форме. Подобная дисфагия может быть ликвидирована часто только оперативным путём.
4. Ахалазия кардии. Ахалазия представляет собой моторно-нейрогенное нарушение двигательной функции гладких мышц пищевода. Ахалазия кардии — состояние, сущностью которого является отсутствие содружественного открытия пищеводного сфинктера при попадании пищи в нижнюю часть пищевода в процессе глотания, а также повышения его тонуса.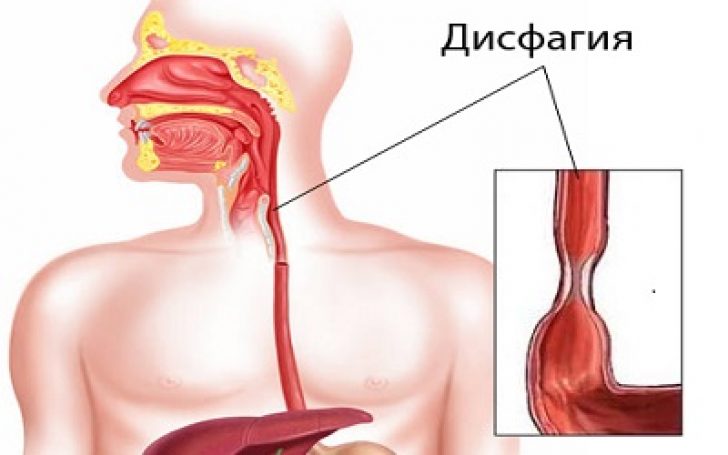 В результате больным ощущается чувство «комка в горле», затруднения при глотании, то есть все проявления дисфагии.
В результате больным ощущается чувство «комка в горле», затруднения при глотании, то есть все проявления дисфагии.
Ахалазия кардия, главным симптомом которой является дисфагия, в своём развитии проходит ряд стадий. На начальном этапе болезни дисфагия и затруднение глотания непостоянны, расширения просвета пищеводной трубки ещё не наблюдается. При прогрессировании, просвет пищевода расширяется, в то время как дистальная часть его остаётся суженной. На последней стадии кардиальная часть постоянно сужена за счёт склерозирования, вышележащие отделы пищеводной трубки резко дилятированы (расширены), пассаж пищи по пищеводу крайне затруднителен.
Дисфагия и затруднение глотания на первых порах не носит постоянного характера. Чаще симптом дисфагии проявляется при спешной, быстрой еде, с недостаточным пережёвыванием. Дисфагия при данном заболевании вначале может проявляться парадоксально. Твёрдая пища не представляет трудности при проглатывании, в то время как употребление жидкости вызывает дисфагию. Стрессы, некоторые виды пищи, особенно с повышенным содержанием клетчатки, способны вызвать дисфагию.
Стрессы, некоторые виды пищи, особенно с повышенным содержанием клетчатки, способны вызвать дисфагию.
Дисфагия при ахалазии кардии не является единственным симптомом. Часто одновременно наблюдается дискомфорт и тяжесть за грудиной, боль, локализующаяся за грудиной, ощущение переполнения в животе (в эпигастральной области). При наличии длительного застоя пищи в пищеводе, наряду с дисфагией наблюдается ее обратное поступление в полость рта (срыгивание). Способствовать этому может повышение внутрибрюшного давления, наклон вперёд, подъём тяжестей. Ночной заброс пищеводного содержимого чреват попаданием пищи в дыхательные пути (возможна пневмония, астма и бронхит).
Длительное нахождение пищи в пищеводе приводит к его воспалительной трансформации, что проявляется болями, отрыжкой тухлым, пищеводной рвотой, запахом изо рта, похуданием, дисфагия на этой стадии постоянна.
5. Эзофагоспазм (сегментарный или тотальный). Причина спазма — нарушение нервной регуляции миоцитов пищевода.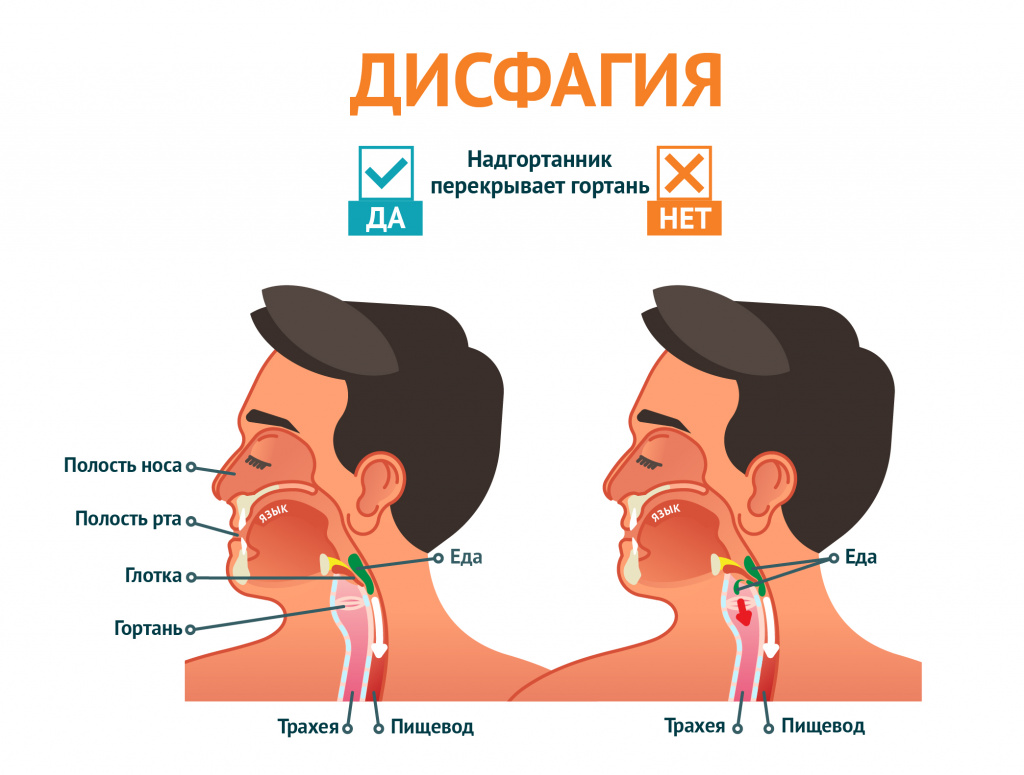 При спазме пищевода на ограниченном участке органа больного беспокоит дисфагия и умеренные боли с различной локализацией. Дисфагия и боль начинаются и прекращаются не резко. Если пищевод спазмирован на всём протяжении, симптомы болезни более яркие, боли носят характер чрезвычайно выраженых, локализующихся за грудиной, отдающих в эпигастрий, напоминающих боли при стенокардии. Отличием является чёткая связь симптомов и болевых ощущений с приёмом пищи. Приступ болей и дисфагии может длиться несколько часов, уменьшаться при глотании воды и срыгивании. Жидкая пища и вода чаще вызывает дисфагию (парадоксальность дисфагии). Изменение положения тела, приём антацидов может уменьшать боль и дисфагию.
При спазме пищевода на ограниченном участке органа больного беспокоит дисфагия и умеренные боли с различной локализацией. Дисфагия и боль начинаются и прекращаются не резко. Если пищевод спазмирован на всём протяжении, симптомы болезни более яркие, боли носят характер чрезвычайно выраженых, локализующихся за грудиной, отдающих в эпигастрий, напоминающих боли при стенокардии. Отличием является чёткая связь симптомов и болевых ощущений с приёмом пищи. Приступ болей и дисфагии может длиться несколько часов, уменьшаться при глотании воды и срыгивании. Жидкая пища и вода чаще вызывает дисфагию (парадоксальность дисфагии). Изменение положения тела, приём антацидов может уменьшать боль и дисфагию.
6. Дивертикулез пищевода (одиночный, либо множественный) часто приводит к дисфагии и другим тягостным симптомам (пищеводным болям, изжоге, срыгиванию и отрыжке). Дивертикул можно сравнить с мешковидным образованием, локализованным в любой области пищевода, стенкой которого являются все слои пищеводной трубки. Во время еды в дивертикуле депонируются остатки пищи, эпителия, защитной слизи. При длительном нахождении пищи в мешотчатом образовании создаются условия для размножения бактерий и последующего воспаления. Усугубляет воспаление механическое сдавление пищевода самим дивертикулом, что неизбежно проявляется дисфагией, симптомами затруднённого глотания.
Во время еды в дивертикуле депонируются остатки пищи, эпителия, защитной слизи. При длительном нахождении пищи в мешотчатом образовании создаются условия для размножения бактерий и последующего воспаления. Усугубляет воспаление механическое сдавление пищевода самим дивертикулом, что неизбежно проявляется дисфагией, симптомами затруднённого глотания.
7. Нередко к дисфагии может приводить эзофагит. Эзофагит может развиться в результате длительных алиментарных погрешностей (грубая, острая, горячая пища, крепкий алкоголь). Пептический фактор в виде постоянного раздражения слизистой пищевода соляной кислотой и пепсином – один из главных причинных моментов хронического эзофагита. Длительно протекающий эзофагит, особенно эрозивный, язвенный, приводит к гипертрофии и дисплазии пищеводного эпителия, отеку слизистого и подслизистого слоя. Эти патологические изменения находят отражения в виде дисфагии. Дисфагия ощущается как «комок в горле, за грудиной», переполнение, неприятные ощущения по ходу пищевода.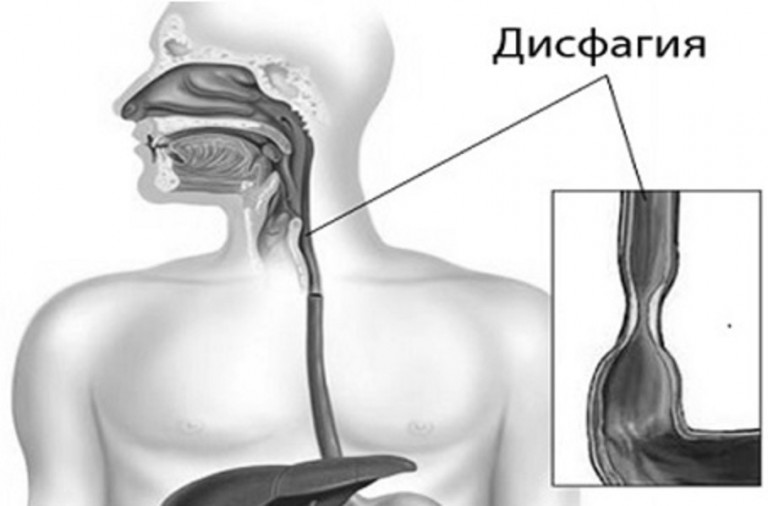 В периоды обострений дисфагия усиливается и сочетается с другими симптомами (типичные боли, связанные с приёмом пищи, жжение и изжога).
В периоды обострений дисфагия усиливается и сочетается с другими симптомами (типичные боли, связанные с приёмом пищи, жжение и изжога).
8. Рефлюкс (обратный заброс) содержимого желудка, имеющего кислый характер, в просвет пищевода. Эпителий пищевода на всём своём протяжении обладает сниженной резистентностью по отношению к агрессивному соку желудка. Длительная агрессия соляной кислотой и веществом — пепсином пищеводного эпителия, неизбежно ведёт к гастроэзофагеальной болезни, в основе которой лежит рефлюкс (ГЭРБ), что часто проявляется симптомами дисфагии.
9. Грыжа отверстия диафрагмы, через которое пищевод из грудной полости попадает в брюшную (ГПОД). В норме через это физиологическое отверстие, имеющее небольшой размер, проходит только пищеводная трубка. Диафрагмальная грыжа формируется, если, по той или иной причине, отверстие в диафрагме становится больше и пропускает в грудную полость часть желудка (иногда довольно значительную). При грыже создается значительный дискомфорт, больные при этом испытывают симптомы тяжести за грудиной, болей по ходу пищевода, затруднения глотания, чувство комка, икоту, кислый вкус, затруднение дыхания и дисфагию.
При грыже создается значительный дискомфорт, больные при этом испытывают симптомы тяжести за грудиной, болей по ходу пищевода, затруднения глотания, чувство комка, икоту, кислый вкус, затруднение дыхания и дисфагию.
Пищеводные грыжи формируются при длительно повышенном давлении в брюшной полости (ожирение, подъем тяжестей, длительные запоры и напряжение брюшной стенки) в сочетании со слабостью соединительнотканных образований указанной области.
10. Затруднение глотания в детском возрасте (с рождения) проявляется при врожденных дефектах закладки внутренних органов и формирования полых структур (пищевода). Из наиболее часто встречающихся подобных аномалий можно выделить стенозы, сужения, кисты, дивертикулы пищевода врожденного характера, свищи пищеводно-трахеальные. Дисфагия у младенцев проявляется с рождения неукротимой рвотой, невозможностью принимать пищу, потерей массы.
11. Истерия, неврозы и невротические реакции часто сопровождаются субъективными ощущениями затруднения глотания при отсутствии органической причины. Дисфагия чаще проявляется тем, что больной не может проглотить воду, употребление твёрдой пищи не сопровождается дисфагией.
Дисфагия чаще проявляется тем, что больной не может проглотить воду, употребление твёрдой пищи не сопровождается дисфагией.
12. Редкой причиной дисфагии может служить воспаление глотки, гортани различного генеза, при которых наряду с кашлем и болями в горле может присутствовать дисфагия. Как правило, дисфагия обратима после купирования воспаления и отека в этих органах.
13. Дисфагия при нахождении в пищеводе инородного тела – основной симптом этого патологического состояния, требующего ургентных (неотложных) мер.
14. Дисфагия при поражении мышц и нервной системы – состояния, не связанные с дисфункциями пищеварительной системы. Затруднение глотания часто осложняет инсульты (нарушение мозгового кровообращения), миопатии, нейродистрофии.
Лечение и диагностика дисфагии
Таким образом, каждая разновидность дисфагии требует индивидуального подхода и лечения в зависимости от причины, её вызывающей.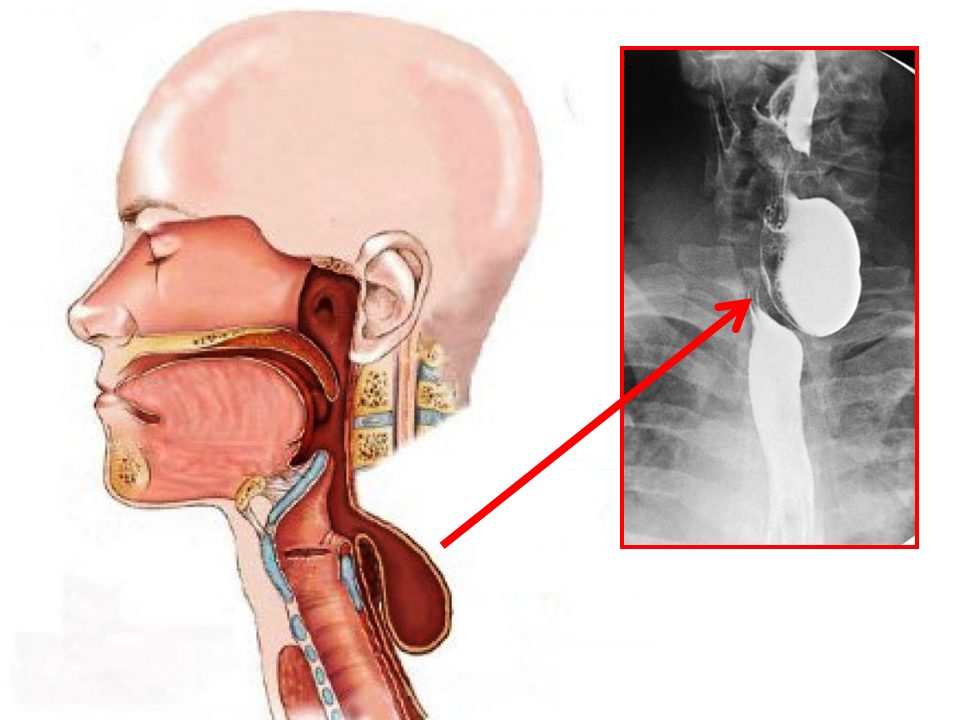 Затруднение глотания, причиной, которого является органическое поражение (опухоль, стеноз, сужение, дивертикул), требует хирургического (комбинированного) лечения. В случае воспаления или язвенного поражения, лечение, направленное на купирование этого процесса, принесёт больному облегчение и исчезновение тягостных симптомов дисфагии. Функциональные патологии нервно-мышечной регуляции тонуса пищевода требуют комплексного лечения, в том числе с использованием фармакологических и психотерапевтических методов лечения.
Затруднение глотания, причиной, которого является органическое поражение (опухоль, стеноз, сужение, дивертикул), требует хирургического (комбинированного) лечения. В случае воспаления или язвенного поражения, лечение, направленное на купирование этого процесса, принесёт больному облегчение и исчезновение тягостных симптомов дисфагии. Функциональные патологии нервно-мышечной регуляции тонуса пищевода требуют комплексного лечения, в том числе с использованием фармакологических и психотерапевтических методов лечения.
Диагностические подходы для уточнения характера дисфагии диктуются сопутствующими жалобами больного. Используются рентгенологические (с помощью контрастирования барием) и эндоскопические (ЭФГДС) визуализирующие методики выявления причины дисфагии. Уточняют диагноз с помощью R- графии лёгких, УЗИ смежных органов, сосудов, исследования состава периферической крови.
Важно!!! Дисфагия может быть симптомом серьёзного заболевания, эффективность лечения которого зависит от своевременности обращения к врачу.
ТРУДНО ГЛОТАТЬ: ЧТО ТАКОЕ ДИСФАГИЯ И НА КАКИЕ БОЛЕЗНИ ОНА УКАЗЫВАЕТ?
Затруднения при глотании в медицине называется дисфагией. Это состояние, при котором перемещение пищи из полости рта в пищевод и желудок требует больше усилий, чем обычно. Это симптом множества заболеваний, патологических состояний и чаще регистрируется у людей в возрасте и маленьких детей.
Классификация дисфагии
Акт глотания – чрезвычайно сложный, в нем участвует множество различных мышц и нервов. И любое нарушение в этом слаженном механизме может стать причиной нарушения глотания. В клинической практике выделяют три основных типа дисфагии:
Ее называют высокой, причина скрывается непосредственно в полости рта. Например, такой тип затрудненного глотания связан со слабостью языка после инсульта. Признаки сводятся к затрудненному пережевыванию пищи, проблемам с перенаправлением еды из полости рта далее по пищеводу.
Причины скрыты в горле, и связаны с неврологическими заболеваниями, поражающими нервы, например, это может быть симптомом болезни Паркинсона или бокового амиотрофического склероза.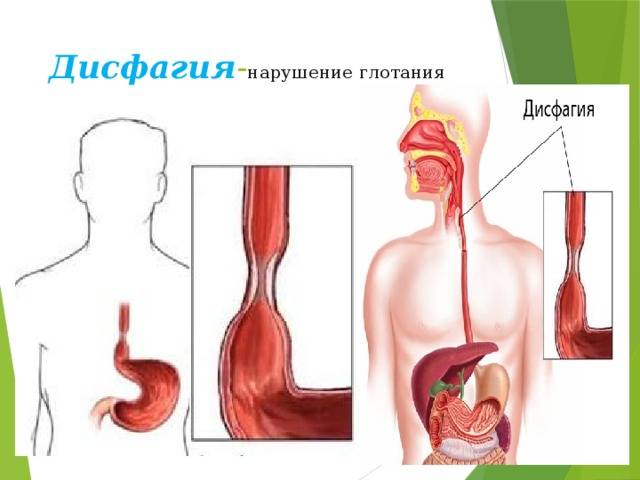
- Дисфагию пищевода
Или слабую, при которой причины скрыты в пищеводе. Ее появление связано с закупоркой или раздражением сфинктеров.
Боль при глотании и затрудненное глотание – разные состояния, но могут быть неразрывно связаны друг с другом.
Причины
Дисфагия – это симптом, сопровождающий серьезные заболевания. Но если затруднения появляются однократно, вряд ли можно говорить о серьезной патологии. Другое дело, когда такие симптомы сохраняются длительное время, носят хронический характер – это повод посетить врача. Одной из возможных причин может стать боковой амиотрофический склероз – это неизлечимая форма прогрессирующей нейродегенерации. При этом нервы в позвоночнике и головном мозге постепенно теряют возможность выполнять свои функции. К числу болезней нервной системы, для которых характерно затрудненное глотание, – ахализия, когда мышцы пищевода не могут расслабиться в должной степени, чтобы пропустить пищу в желудок. Нарушается координация мышц пищевода – диффузный спазм.
Нарушается координация мышц пищевода – диффузный спазм.
Эозинофильный эзофагит – повышение уровня эозинофилов, клеток крови, которые начинают бесконтрольно расти и атаковать желудочно-кишечный тракт. К числу характерных признаков относят многократную рвоту, трудности с проглатыванием пищи. Болезнь Паркинсона и синдромы паркинсонизма – постепенно прогрессирующие дегенеративные неврологические заболевания, приводящие к нарушению двигательных навыков пациента. Эти изменения затрагивают и центры, контролирующие акт глотания.
Аутоиммунные и другие причины
Кроме неврологических болезней, существует целый перечень аутоиммунных и других заболеваний, симптомами которых может стать дисфагия:
Это группа редких заболеваний, при которых кожа и соединительная ткань, образующая пищеварительный тракт (и не только), становится более плотной и жесткой.
- Рассеянный склероз
Собственная иммунная система атакует миелиновую оболочку нервов, что приводит к множественным симптомам, в зависимости от локализации поврежденных нервов.
Это тяжелое аутоиммунное заболевание, поражающее нервы и мышцы человека. Со временем только прогрессирует и приводит к гибели.
- Гастроэзофагеальная рефлюксная болезнь
За счет постоянного раздражения пищевода, полости рта и сфинктеров могут формироваться стриктуры пищевода, что нарушает акт глотания и затрудняет его.
- Онкопатологии и их лечение
Рак пищевода – одна из возможных причин появления такого симптома, причем нарушение глотания может быть ранним признаком. Лучевая терапия, как метод комплексного лечения онкопатологий, особенно головы и шеи, также может стать причиной нарушения акта глотания.
Симптомы дисфагии
Многие пациенты даже не подозревают о наличии проблемы, а те признаки дисфагии, которые возникают, остаются без должного внимания. Промедление в лечении и диагностике повышает вероятность развития аспирационной пневмонии, истощения и обезвоживания. Поэтому при появлении удушья при приеме пищи, кашля, вплоть до рвоты, повышенного слюноотделения, если пища постоянно попадает «не в то горло», нужно проконсультировать с врачом и начать обследование. К числу явных признаков патологии можно отнести упорную изжогу, охриплость голоса, необъяснимую потерю веса, а также невозможность контролировать слюноотделение.
К числу явных признаков патологии можно отнести упорную изжогу, охриплость голоса, необъяснимую потерю веса, а также невозможность контролировать слюноотделение.
Какое обследование необходимо
Обследование начинается с выяснения жалоб: когда появились трудности, есть ли другие симптомы, обязательно нужно изучить сопутствующие заболевания. Этих данных врачу хватит, чтобы предположить ту или иную причину, но для подтверждения диагноза необходимы дополнительные методы обследования и привлечение нескольких специалистов. Исследуется акт глотания, чтобы понять, что вызывает затруднения. Визуальные методы исследования с введением контрастных веществ помогут зрительно оценить картину, выявить структурные изменения и образования. Дополнить картину поможет КТ, МРТ. Возможно, понадобится проведение эндоскопии, которая дает возможность сделать биопсию. Этот метод обследования обязателен при подозрении на развитие онкопатологии.
Лечение дисфагии
Тактика лечения определяется причиной появления затрудненного глотания, видом, состоянием пациента и рядом других факторов. Поскольку чаще причиной затрудненного глотания являются неврологические заболевания, лечение сложное и требует комплексного подхода. Но оно позволит улучшить состояние, снизить выраженность признаков. Логопед может рекомендовать глотательную терапию. В процессе обучения, мышцы, участвующие в акте дыхания и глотания, становятся сильнее и выносливее. Чтобы обеспечить поступление всех необходимых питательных веществ, витаминов и минералов, врач рекомендует внести изменения в питание. Вся пища, которая попадает на стол, должна быть жидкой и полужидкой. В сложных случаях может потребоваться питание через зонд. Эту необходимость определяет врач после осмотра и оценки состояния пациента. В сложных случаях может потребоваться хирургическое вмешательство, особенно если причиной затрудненного глотания стали онкопатологии или структурные нарушения, когда пищевод нужно расширить.
Поскольку чаще причиной затрудненного глотания являются неврологические заболевания, лечение сложное и требует комплексного подхода. Но оно позволит улучшить состояние, снизить выраженность признаков. Логопед может рекомендовать глотательную терапию. В процессе обучения, мышцы, участвующие в акте дыхания и глотания, становятся сильнее и выносливее. Чтобы обеспечить поступление всех необходимых питательных веществ, витаминов и минералов, врач рекомендует внести изменения в питание. Вся пища, которая попадает на стол, должна быть жидкой и полужидкой. В сложных случаях может потребоваться питание через зонд. Эту необходимость определяет врач после осмотра и оценки состояния пациента. В сложных случаях может потребоваться хирургическое вмешательство, особенно если причиной затрудненного глотания стали онкопатологии или структурные нарушения, когда пищевод нужно расширить.
Текст: Юлия Лапушкина
Поделиться в социальных сетях:
Читайте также
Каждый волос на теле – это ороговевший придаток кожи. Волосы покрывают большую часть…
Волосы покрывают большую часть…
Отвечает хирург, врач высшей категории Алексей Александрович ЛЮБСКИЙ
От отитов чаще всего страдают дети.
Нарушение глотания: причины трудностей, симптомы патологий, лечение
Что может проще, чем съесть кусок хлеба или выпить стакан воды? Мы глотаем, не задумываясь, иногда на бегу, а иногда неспешно смакуем любимое блюдо. Но что, если мы вдруг не сможем глотать? Об этом хорошо известно людям с дисфагией.
Глотание является естественным процессом нашего организма. На протяжении дня мышцы горла совершают более сотни различных движений. Акт глотания воспринимается человеком как само собой разумеющееся явление, однако это довольно сложный механизм. Эти процессы едва заметны человеку. О них вспоминают лишь при возникновении патологических изменений.
Всякий раз, когда человеку нужно что-то проглотить, он должен на мгновение перестать дышать. Возобновить дыхание невозможно до тех пор, пока горло не очистится от питья и еды. Этот процесс регулируется центром глотания в продолговатом мозге, а также нервами, которые расположены в стенке пищевода.
Возобновить дыхание невозможно до тех пор, пока горло не очистится от питья и еды. Этот процесс регулируется центром глотания в продолговатом мозге, а также нервами, которые расположены в стенке пищевода.
В ротовую полость постоянно поступает слизистый секрет из носа и слюна из желез. Наш организм снабжен рефлекторной системой сглатывания. Благодаря этому человек не захлебнется. Это система работает круглосуточно и без выходных. И неважно, спит человек или бодрствует.
Нарушение глотания может возникнуть один раз, а может появляться многократно, что требует обращения к специалисту. В этой статье мы подробно поговорим о том, почему беспокоят затруднения в глотании, а также узнаем, как с ними бороться.
Причины и симптомы
Причины нарушения глотания делят на две основные группы – механические и функциональные. Первые возникают при несоответствии размера просвета пищевода и употребляемого куска пищи. Функциональная дисфагия появляется при нарушениях перистальтики.
Подобного рода нарушения обычно связывают с параличем языка, поражением языкоглоточного нерва, инсультом, алкоголизмом, миопатией или нейропатией. Постоянные трудности при глотании чреваты появлением кашля, потерей веса, истощением организма. На фоне дисфагии может даже развиться пневмония.
Сужение просвета пищевода может происходить вследствие целого ряда причин:
- отек – при стоматите или ангине;
- пищевой и глоточный стеноз;
- рубцы – после ожогов или операции;
- злокачественные опухоли;
- доброкачественные новообразования, например, ангиомы или полипы.
Факт! В пятидесяти процентах всех случаев у больных с расстройствами глотания был диагностирован инсульт.
Внешнее давление на пищевод может быть обусловлено такими провоцирующими факторами:
- остеофит;
- увеличение щитовидной железы в размерах;
- шейный спондилит;
- дивертикулит.
Дисфагия возникает и на фоне травм пищевода. Сюда можно отнести ножевые и пулевые ранения грудной клетки, повреждение пищевода изнутри, например, при проглатывании острого предмета. Виной нарушения функций глотания могут быть патологические состояния ротоглотки:
Сюда можно отнести ножевые и пулевые ранения грудной клетки, повреждение пищевода изнутри, например, при проглатывании острого предмета. Виной нарушения функций глотания могут быть патологические состояния ротоглотки:
- отек Квинке;
- ангина;
- наличие инородных тел;
- паралич глоточных мышц из-за инсульта, атеросклероза, опухолей или травм.
Зачастую дисфагия появляется на фоне инсульта
Вызвать сложности при проглатывании пищи могут и более редкие причины:
- рассеянный склероз;
- болезнь Паркинсона;
- хроническая пневмония;
- церебральный паралич;
- системная красная волчанка;
- инородное тело в пищеводе;
- расширение эзофагеальных вен вследствие портальной гипертензии;
- эзофагит;
- гастроэзофагеальная рефлюксная болезнь;
- системная склеродермия.
Внимание! Для полноценного и беспрепятственного перемещения пищевого комка из ротоглотки в желудок, мышцы пищевода должны пребывать в тонусе.
Нарушение глотание обычно сопровождается появлением следующих неприятных симптомов:
- боль;
- одышка;
- кашель;
- удушье – нехватка воздуха;
- осиплость голоса;
- обильное слюноотделение;
- фагофобия – страх глотания;
- ощущение инородного предмета за грудиной;
- трудности при глотании жидкой пищи.
Провоцирующие заболевания
В обширный список патологических процессов, которые провоцируют развитие дисфагии, входят заболевания щитовидной железы, позвоночника, нервной системы, а также воспаления в лимфатических узлах и мышцах.
Ветераны войн являются в группе повышенного риска развития нарушения глотания. Куртки для военных закрывают тело до основания шеи, а шлемы и козырьки оставляют не закрытыми подбородок, челюсть и шею, закрывая только рот и нос. Это увеличивает вероятность ранений в этой области и, как следствие, развития дисфагии.
Стеноз пищевода
Сужение органа бывает двух типов – доброкачественное и злокачественное. В первом случае причиной патологии могут стать опухоли, рубцы, механические повреждения. Стеноз может быть следствием химического ожога, вызванного щелочами или кислотами.
В первом случае причиной патологии могут стать опухоли, рубцы, механические повреждения. Стеноз может быть следствием химического ожога, вызванного щелочами или кислотами.
Заболевание сопровождается появлением таких симптомов:
- сдавливающие боли во время проглатывания пищи;
- рвота после еды;
- потеря веса;
- изжога;
- срыгивание;
- в тяжелых случаях появляется кровотечение.
Причиной дисфагии может быть сужение просвета пищевода
При рубцовой форме стеноза в качестве лечения назначается бужирование. Больному вводятся специальные трубки, которые растягивают ткани. Однако спустя время недуг возвращается снова и возникает необходимость в повторном проведении процедуры.
Грыжи пищевода
На начальных стадиях грыжевого выпячивания появляется эпизодический дискомфорт во время приема пищи и через некоторое время после него. По мере развития патологии пациенты жалуются на икоту, кашель, рвоту с примесями крови, боли в грудине и верхней части живота.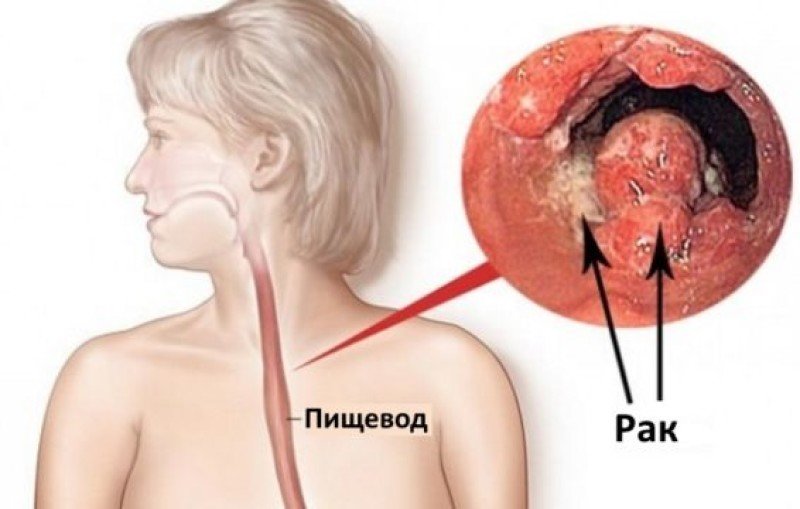
На ранних этапах патологии целесообразным будет проведение консервативного лечения и лечебной физкультуры. При стойком развитии клинических симптомов не обойтись без оперативного вмешательства.
Лишний вес и малоподвижный образ жизни являются предрасполагающими факторами к расслаблению пищеводных сфинктеров. Немаловажную роль играют и наследственные факторы. Слабость соединительно-мышечной ткани формируется еще на генетическом уровне.
Тактика лечения во многом зависит от объема грыжевого выпячивания и клинической картины. Лекарственная терапия включает в себя использование таких препаратов:
- антациды для нормализации уровня соляной кислоты;
- прокинетики для улучшения прохождения пищевого комка по пищеводу;
- блокаторы гистаминовых рецепторов для снижения выработки кислоты;
- ингибиторы протонной помпы;
- желчные кислоты для нормализации секреторного фона.
Инсульт
Среди всех причин смерти инсульт занимает второе место. В зависимости от этиологии, то есть причины возникновения, заболевание делится на два типа. Ишемический инсульт является следствием нарушений, вызывающих ухудшение кровоснабжения участков головного мозга. Геморрагический тип подразумевает излитие крови из сосудистого русла.
В зависимости от этиологии, то есть причины возникновения, заболевание делится на два типа. Ишемический инсульт является следствием нарушений, вызывающих ухудшение кровоснабжения участков головного мозга. Геморрагический тип подразумевает излитие крови из сосудистого русла.
К инсульту могут привести следующие причины:
- артериальная гипертензия;
- сахарный диабет;
- заболевания сердца;
- курение;
- избыточный вес;
- алкоголизм;
- хронический стресс.
Заболевание чаще всего проявляется в виде асимметрии лица. Человек даже не может улыбнуться. Развивается полная или частичная потеря зрения. У пациента возникают затруднения в разговоре или понимании речи. Наблюдается внезапная головная боль. Присутствует слабость в руке, ноге или одной половине туловища. В качестве осложнения инсульта развивается нарушение глотания.
Дисфагия у детей
В детском возрасте дисфагия имеет свои особенности, последствия и осложнения.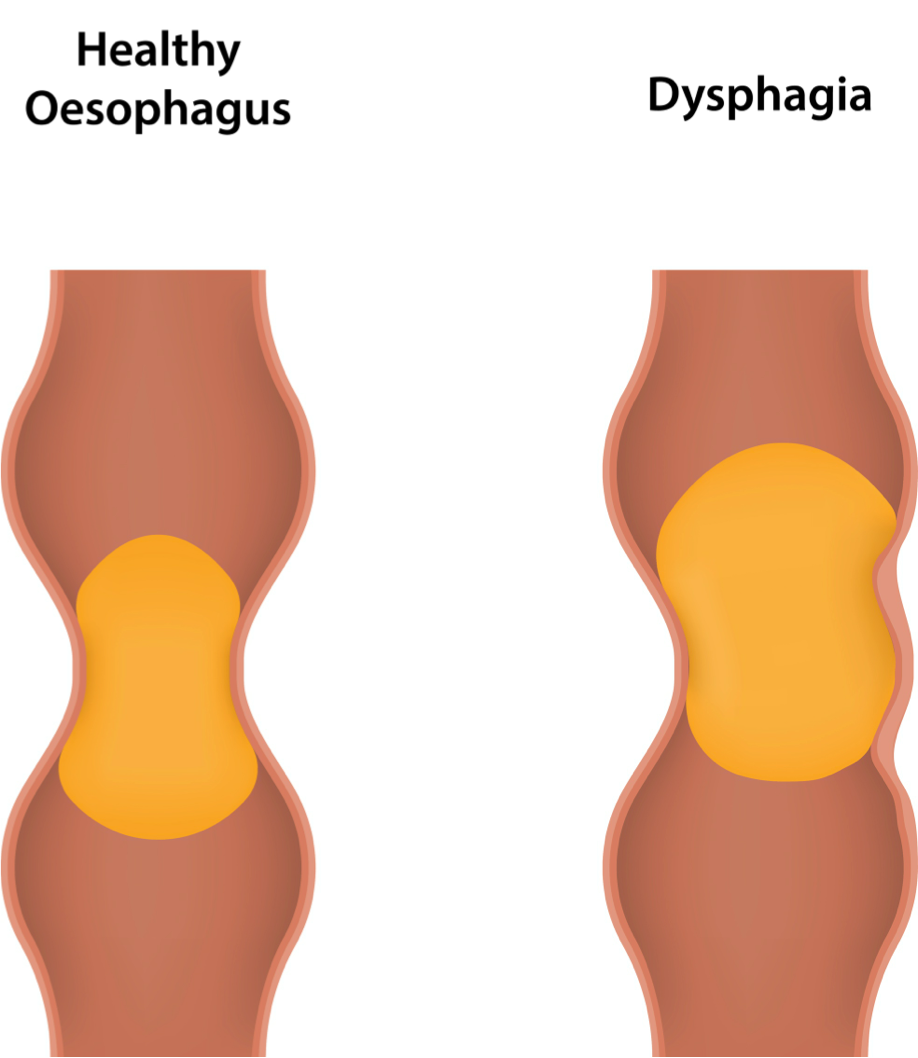 Глотательный акт – это сложный процесс. С помощью жевания происходит измельчение пищи. Это необходимо для более легкого проглатывания. На этом этапе происходит усиленное слюноотделение и выработка желудочного сока.
Глотательный акт – это сложный процесс. С помощью жевания происходит измельчение пищи. Это необходимо для более легкого проглатывания. На этом этапе происходит усиленное слюноотделение и выработка желудочного сока.
Слюна смачивает пережеванное блюдо, превращая его в пищевой комок. Далее пища продвигается к корню языка. Именно здесь расположена рефлекторная зона, которая отвечает за проглатывание и продвижение пищевого комка в глотку. Стоит отметить, что сознательно происходит только пережевывание пищи и ее проталкивание к корню языка. Весь остальной процесс происходит бессознательно. Он контролируется нервной системой и глоточно-пищеводными структурами.
Если говорить конкретно о дисфагии, то в основу ее развития ложится нарушение именно бессознательных этапов акта глотания. Это может проявляться в следующем:
- Обратный заброс пищевого комка из глотки в ротовую полость.
- Боли в грудине – по ходу продвижения пищи.
- Формирование кома в горле, при котором детям кажется, что пища застряла.

В зависимости от локализации патологического процесса, специалист разделяют дисфагию на четыре основные формы. При ротоглоточном типе затруднен переход пищевого комка из глотки в пищевод. Для эзофагеального типа характерно перекрытие просвета пищевода и нарушение двигательной активности мышц.
Кроме того, дисфагия может быть следствием несогласованности сокращений круговых волокон верхнего пищеводного сфинктера или передавливания пищевода кровеносными сосудами. В зависимости от степени тяжести, выделяют четыре основных стадии дисфагии:
- Трудности с проглатыванием некоторых видов твердой пищи.
- Затруднено проглатывание твердых блюд, при этом с жидкой пищей не возникает никаких проблем.
- Больной способен проглотить только жидкую пищу.
- Невозможность что-либо проглотить.
Чаще всего дисфагия диагностируется у детей с церебральным параличом
Причиной дисфагии у детей могут стать такие заболевания:
- Детский церебральный паралич.
 Для патологии характерны многочисленные сбои в центральной нервной системе.
Для патологии характерны многочисленные сбои в центральной нервной системе. - Гиперкинез. Заболевание, при котором характерны непроизвольные движения отдельными частями тела.
- Склероз.
- Полиомиелит.
- Увеличение щитовидной железы.
- Воспалительные или опухолевые процессы.
В формировании дисфагии играют наследственные факторы и состояние женщины во время беременности. Оперативные вмешательства в глотке или ротовой полости могут стать причиной развития расстройств рефлекса глотания.
Важно! Чем младше ребенок, тем труднее диагностировать у него проблемы с глотанием.
Специалисты диагностируют дисфагию по следующим признакам:
- Во время кормления малыш длительно держит грудь губами, но не глотает молоко.
- Дети плачут и капризничают, при этом аппетит у них остается хорошим.
- В носовой полости могут появляться остатки грудного молока или молочной смеси.
- Кашель при кормлении. Это объясняется попаданием молока в трахею.

- Поворот головы или необычная поза при кормлении.
- Проблемы с формированием речи у детей старшего возраста.
- У детей школьного возраста присутствует общее недомогание, а также склонность к простудным заболеваниям. Формирование дефицита массы тела.
Лечение подбирается в индивидуальном порядке после проведения диагностического обследования. Терапевтические мероприятия проводят в условиях стационара под присмотром специалистов.
Диагностика и лечение
Не всегда дисфагия проявляется в виде полной невозможности глотания. При подозрении на это расстройство специалисты рекомендуют провести один несложный тест. Для этого человека нужно попросить выпить сто миллилитров воды не останавливаясь. Если в течение минуты после этого у него появился кашель или охриплость голоса, скорее всего, присутствует дисфагия.
Также можно в течение дня просто понаблюдать за человеком. Обратить на себя внимание могут следующие признаки: рвотные спазмы, нарушение речи, дисфония – нарушение образования голоса, хронический кашель, осиплость голоса после питья.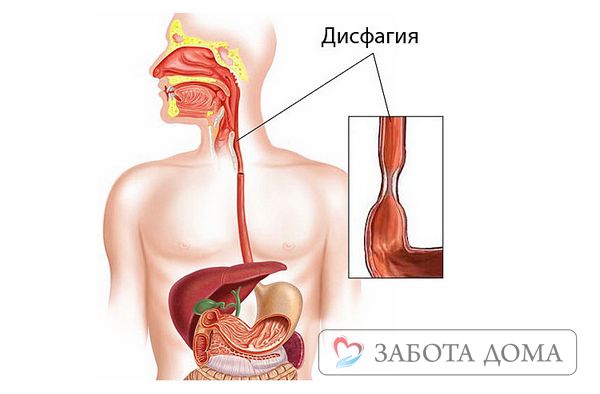 При дисфагии человек может захлебываться слюной.
При дисфагии человек может захлебываться слюной.
Выбор тактики лечения напрямую зависит от причины возникновения проблем с глотанием. Дисфагия не представляет серьезной угрозы для жизни при своевременном обращении к специалисту. Врач поможет выявить провоцирующий фактор и полностью устранить его.
Больным назначаются препараты местного действия для облегчения клинической симптоматики. Основные терапевтические мероприятия направлены на ликвидацию этиологического фактора, то есть провоцирующей причины. В сутки слюнные железы вырабатывают до полутора литров секрета. Человек просто не в состоянии проглотить образовавшуюся слюну. Таким пациентам назначают специальные слюноотсасывающие устройства.
При неотложных состояниях, например, забросе пищевого комка обратно в носоглотку, проводится очистка дыхательных путей, чтобы пациент не задохнулся. Для больного в индивидуальном порядке подбирают диету. Чтобы не раздражать пищевод, блюда лучше употреблять в виде пюре. В тяжелых случаях больного придется кормить через зонд или внутривенно.
Употреблять пищу следует небольшими порциями. Продукты важно тщательно пережевывать. Специалисты рекомендуют в достаточных количествах употреблять жидкость. Из рациона исключают пищу, способную раздражать стенки пищевода:
- Крепкий чай и кофе.
- Фастфуды.
- Острые, слишком горячие или холодные блюда.
- Газированные напитки и алкоголь.
Лечение дисфагии направлено на устранение основного провоцирующего фактора
Во избежание аспирации, то есть заброса пищи в дыхательные пути, специалисты рекомендуют во время трапезы сидеть с прямой спиной. Больному следует сосредоточиться на еде, исключив внешние раздражители, например, телевизор или радио. Не стоит запрокидывать голову назад.
Интересно! Американские ученые выяснили, что дисфагия влияет не только на физиологические, но и на психологические процессы, лишая человека возможности наслаждаться пищей. Суть предложенной специалистами вкусовой терапии заключалась в том, что пациентам предлагалось вспомнить вкус их любимых блюд. Для этого специальные полоски бумаги пропитывались ароматизаторами. Это значительно улучшало психологическое состояние пациентов.
Для этого специальные полоски бумаги пропитывались ароматизаторами. Это значительно улучшало психологическое состояние пациентов.
В западных странах для пациентов с дисфагией были разработаны специальные продукты. Например, продается хлеб, который практически не впитывает слюну. Он в пятнадцать раз менее липкий и легко разминается языком. Несколько лет назад американские отоларингологи разработали устройство для имплантации в горло. Оно позволяет в ручном режиме регулировать акт глотания.
Часто специалисты рекомендуют пищу делать более густой, чтобы она не разбрызгалась и не попала в дыхательные пути. Однако стоит понимать, что сгущенное питание не всегда защищает от развития аспирационной пневмонии. В этом случае развивается другая проблема. Из-за нехватки поступающей в организм жидкости, повышается риск обезвоживания, пневмонии и инфицирования мочевыводящих путей.
При дисфункции мышц рекомендованы специальные упражнения, которые расширяют просвет пищевода. При дисфагии также эффективен массаж. Если проблемы с глотанием связаны с гастроэзофагеальной болезнью, пациентам назначаются ингибиторы протонного насоса. Эта группа препаратов снижает уровень кислотности. Если же причиной дисфагии стало бактериальное поражение, показана антибактериальная терапия.
Если проблемы с глотанием связаны с гастроэзофагеальной болезнью, пациентам назначаются ингибиторы протонного насоса. Эта группа препаратов снижает уровень кислотности. Если же причиной дисфагии стало бактериальное поражение, показана антибактериальная терапия.
Хирургическое вмешательство показано при ожоговых сужениях пищевода, воспалениях и опухолях. При помощи операции можно полностью избавиться от неприятных симптомов. Если медлить с лечением, дисфагия может привести к развитию серьезных осложнений:
- остановке дыхания;
- к хроническому воспалению пищевода;
- злокачественному новообразованию;
- аспирационной пневмонии;
- абсцессу легких;
- пневмосклерозу;
- обезвоживанию;
- потере веса.
Стоит также понимать, что в слюне, помимо воды и электролитов, содержатся бактерии. Чем больше их концентрация в слюне и чем дольше секрет задерживается в ротовой полости, тем выше риск развития инфекционных осложнений. Зубы у таких больных быстрее разрушаются из-за неестественного поступления и переработки пищи.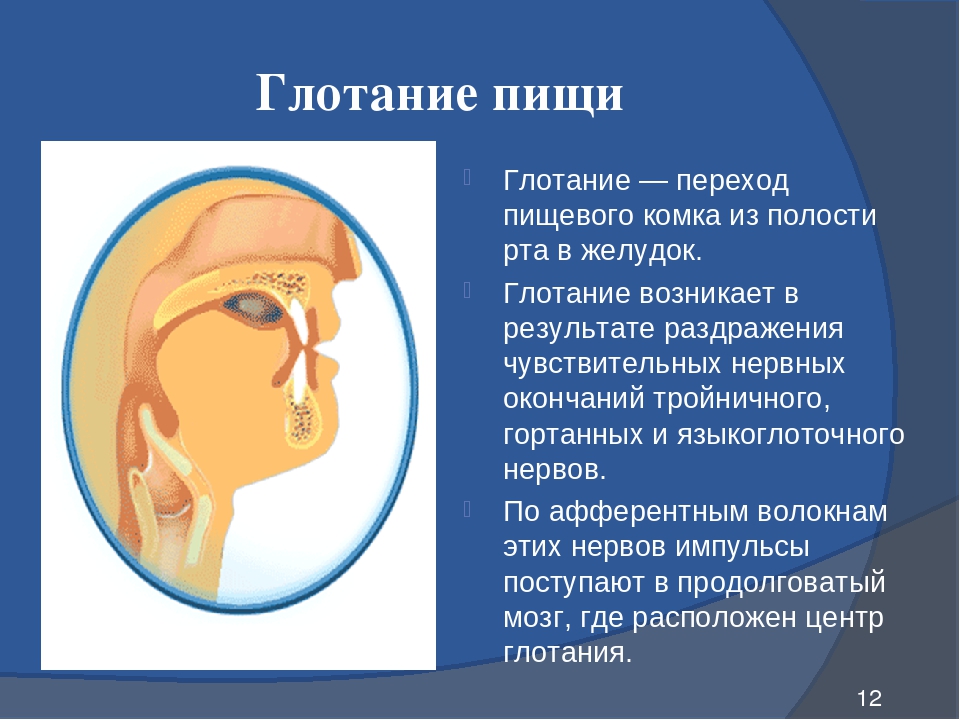
Самое важное
Дисфагия – это нарушение акта глотания. Проблемы возникают при употреблении твердой и мягкой пищи. Это не самостоятельное заболевание, а следствие какого-то уже имеющегося в организме патологического процесса. У взрослых дисфагия часто возникает на фоне инсульта. В детском возрасте нарушение глотание часто диагностируется наряду с церебральным параличом.
Имеются случаи внезапного появления дисфагии, но чаще расстройство возникает постепенно, на фоне патологических процессов. Расстройство глотания может оказаться смертельно угрозой. Проблемы во время проглатывания пищи являются серьезным поводом обращения к специалисту. Возможно, что причина дисфагии потребует экстренной помощи.
Загрузка…
Затруднение глотания: причины, типы и симптомы
Затруднение глотания — это неспособность легко глотать пищу или жидкость. Люди, которым трудно глотать, могут подавиться пищей или жидкостью при попытке глотать. Дисфагия — это еще одно медицинское название затрудненного глотания. Этот симптом не всегда свидетельствует о заболевании. Фактически, это состояние может быть временным и пройти само по себе.
Этот симптом не всегда свидетельствует о заболевании. Фактически, это состояние может быть временным и пройти само по себе.
По данным Национального института глухоты и других коммуникативных расстройств, существует 50 пар мышц и нервов, которые помогают вам глотать.Другими словами, есть много вещей, которые могут пойти не так, что может привести к проблемам с глотанием. Некоторые состояния включают:
- Кислотный рефлюкс и ГЭРБ: Симптомы кислотного рефлюкса возникают, когда содержимое желудка поднимается из желудка обратно в пищевод, вызывая такие симптомы, как изжога, боль в желудке и отрыжка. Узнайте больше о причинах, симптомах и лечении кислотного рефлюкса и ГЭРБ.
- Изжога: Изжога — это ощущение жжения в груди, которое часто возникает с горьким привкусом в горле или во рту.Узнайте, как распознать, лечить и предотвратить изжогу.
- Эпиглоттит: Эпиглоттит характеризуется воспалением ткани надгортанника.
 Это потенциально опасное для жизни состояние. Узнайте, кто получает это, почему и как с этим обращаются. Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь.
Это потенциально опасное для жизни состояние. Узнайте, кто получает это, почему и как с этим обращаются. Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь. - Зоб: Щитовидная железа — это железа, расположенная на шее чуть ниже кадыка. Состояние, при котором увеличивается щитовидная железа, называется зобом.Подробнее о причинах и симптомах зоба.
- Эзофагит: Эзофагит — это воспаление пищевода, которое может быть вызвано кислотным рефлюксом или некоторыми лекарствами. Узнайте больше о типах эзофагита и способах их лечения.
- Рак пищевода: Рак пищевода возникает, когда злокачественная (раковая) опухоль образуется в слизистой оболочке пищевода, что может вызвать затруднения при глотании. Узнайте больше о раке пищевода, его причинах, диагностике и лечении.
- Рак желудка (аденокарцинома желудка): Рак желудка возникает, когда раковые клетки образуются в слизистой оболочке желудка.
 Поскольку это трудно обнаружить, часто не диагностируют, пока не достигнут более продвинутой стадии. Узнайте о симптомах, диагностике, лечении и прогнозе рака желудка.
Поскольку это трудно обнаружить, часто не диагностируют, пока не достигнут более продвинутой стадии. Узнайте о симптомах, диагностике, лечении и прогнозе рака желудка. - Герпетический эзофагит: Герпетический эзофагит вызывается вирусом простого герпеса 1 типа (ВПГ-1). Инфекция может вызвать боль в груди и затруднение глотания. Узнайте больше о том, как диагностировать и лечить герпетический эзофагит.
- Рецидивирующий простой лабиальный герпес: Рецидивирующий простой герпес на губах, также известный как оральный или оролабиальный герпес, представляет собой инфекцию полости рта, вызываемую вирусом простого герпеса. Прочтите о симптомах, лечении и профилактике этой инфекции.
- Узелок щитовидной железы: Узелок щитовидной железы — это уплотнение, которое может образоваться в вашей щитовидной железе. Он может быть твердым или заполненным жидкостью. У вас может быть один узелок или скопление узелков. Узнайте, что вызывает узелки щитовидной железы и как их лечить.

- Инфекционный мононуклеоз: Инфекционный мононуклеоз, или мононуклеоз, относится к группе симптомов, обычно вызываемых вирусом Эпштейна-Барра (EBV). Узнайте о симптомах и методах лечения инфекционного мононуклеоза.
- Укусы змей: Укус ядовитой змеи всегда требует неотложной медицинской помощи. Даже укус безобидной змеи может вызвать аллергическую реакцию или инфекцию. Узнайте больше о том, что делать в случае укуса змеи.
Глотание происходит в четыре этапа: орально-подготовительный, оральный, глоточный и пищеводный.Проблемы с глотанием можно разделить на две категории: ротоглоточные (включающие первые три фазы) и пищеводные.
Орофарингеальная
Орофарингеальная дисфагия вызвана поражением нервов и мускулов в горле. Эти нарушения ослабляют мышцы, из-за чего человеку становится трудно глотать без удушья или рвоты. Причинами ротоглоточной дисфагии являются состояния, которые в первую очередь влияют на нервную систему, например:
Глоточная дисфагия также может быть вызвана раком пищевода и раком головы или шеи. Это может быть вызвано закупоркой верхней части глотки, глотки или глоточных мешков, в которых собирается пища.
Это может быть вызвано закупоркой верхней части глотки, глотки или глоточных мешков, в которых собирается пища.
Пищевод
Дисфагия пищевода — это ощущение, что что-то застряло в горле. Это состояние вызвано:
- спазмами в нижних отделах пищевода, такими как диффузные спазмы или неспособность сфинктера пищевода расслабиться
- герметичность в нижних отделах пищевода из-за периодического сужения пищеводного кольца
- сужения пищевода от наростов или рубцов
- инородных тел, застрявших в пищеводе или горле
- опухоли или сужении пищевода из-за воспаления или ГЭРБ
- рубцовой ткани в пищеводе из-за хронического воспаления или пострадиационного лечения
Если вы думаете, что вы может иметь место дисфагия, могут присутствовать определенные симптомы наряду с затруднением глотания.
К ним относятся:
- трудности с пережевыванием твердой пищи
Эти ощущения могут заставить человека избегать еды, пропускать приемы пищи или терять аппетит.
Дети, которым трудно глотать во время еды, могут:
- отказываться от определенных продуктов
- иметь утечку пищи или жидкости изо рта
- срыгивать во время еды
- испытывать затруднения с дыханием во время еды
- худеть, не пытаясь Поговорите со своим врачом о своих симптомах и о том, когда они начались.Ваш врач проведет медицинский осмотр и осмотрит вашу ротовую полость, чтобы проверить наличие аномалий или отеков.
Для определения точной причины могут потребоваться более специализированные тесты.
Рентгеновский снимок с барием
Рентгеновский снимок с барием часто используется для проверки внутренней части пищевода на наличие аномалий или закупорок. Во время этого обследования вы проглотите жидкость или таблетку, содержащую краситель, которая обнаруживается на рентгеновском снимке брюшной полости. Когда вы проглотите жидкость или таблетку, врач посмотрит на рентгеновское изображение, чтобы увидеть, как функционирует пищевод.
 Это поможет выявить любые слабые места или отклонения от нормы.
Это поможет выявить любые слабые места или отклонения от нормы.Видеофлюороскопическая оценка глотания — это рентгенологическое исследование, в котором используется рентгеновский снимок, называемый рентгеноскопией. Этот тест проводится патологоанатомом. Он показывает оральную, глоточную и пищеводную фазы глотания. Во время этого исследования вы проглотите различные консистенции, от пюре до твердых веществ и жидких и густых жидкостей. Это поможет врачу обнаружить попадание пищи и жидкости в трахею.Они могут использовать эту информацию для диагностики мышечной слабости и дисфункции.
Эндоскопия
Эндоскопия может использоваться для проверки всех областей пищевода. Во время этого обследования врач вставит в пищевод очень тонкую гибкую трубку с насадкой для камеры. Это позволяет врачу детально осмотреть пищевод.
Манометрия
Манометрия — это еще один инвазивный тест, который можно использовать для проверки внутренней части горла. В частности, этот тест проверяет давление мускулов в горле при глотании.
 Врач вставит трубку в пищевод, чтобы измерить давление в ваших мышцах, когда они сокращаются.
Врач вставит трубку в пищевод, чтобы измерить давление в ваших мышцах, когда они сокращаются.Некоторые трудности с глотанием невозможно предотвратить, поэтому необходимо лечение дисфагии. Специалист по речевым патологиям проведет оценку глотания, чтобы диагностировать вашу дисфагию. После завершения оценки логопед может порекомендовать:
- изменение диеты
- упражнения на ротоглоточное глотание для укрепления мышц
- компенсаторные стратегии глотания
- изменения осанки, которым вы должны следовать во время еды
Однако, если проблемы с глотанием сохраняются , они могут привести к недоеданию и обезвоживанию, особенно у очень молодых и пожилых людей.Также вероятны рецидивирующие респираторные инфекции и аспирационная пневмония. Все эти осложнения серьезны и опасны для жизни и требуют окончательного лечения.
Если ваша проблема с глотанием вызвана сужением пищевода, для его расширения можно использовать процедуру, называемую дилатацией пищевода. Во время этой процедуры в пищевод помещается небольшой баллон для его расширения. Затем баллон удаляется.
Если в пищеводе есть аномальные новообразования, может потребоваться хирургическое вмешательство для их удаления.Для удаления рубцовой ткани также может использоваться хирургическое вмешательство.
Если у вас кислотный рефлюкс или язвы, вам могут назначить лекарства для их лечения и рекомендовать соблюдать диету для лечения рефлюкса.
В тяжелых случаях вас могут поместить в больницу и кормить через зонд. Эта специальная трубка проходит прямо в желудок, минуя пищевод. Также может потребоваться модифицированная диета до тех пор, пока затруднение глотания не улучшится. Это предотвращает обезвоживание и недоедание.
Облегчение затрудненного глотания
Что такое дисфагия?
Дисфагия — это затруднение глотания.Вы можете испытать это, если у вас гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Дисфагия может возникать время от времени или более регулярно. Частота зависит от тяжести рефлюкса и вашего лечения.
Хронический рефлюкс желудочной кислоты в пищевод может вызвать раздражение горла. В тяжелых случаях это может вызвать дисфагию. В пищеводе может образоваться рубцовая ткань. Рубцовая ткань может сузить пищевод. Это известно как стриктура пищевода.
В некоторых случаях дисфагия может быть прямым результатом повреждения пищевода.Выстилка пищевода может измениться, напоминая ткань кишечника. Это состояние называется пищеводом Барретта.
Симптомы дисфагии у разных людей разные. Вы можете испытывать проблемы с глотанием твердой пищи, но не испытываете проблем с жидкостями. Некоторые люди испытывают обратное и испытывают затруднения при глотании жидкости, но могут без проблем справляться с твердой пищей. Некоторым людям трудно глотать какие-либо вещества, даже собственную слюну.
У вас могут быть дополнительные симптомы, в том числе:
- боль при глотании
- боль в горле
- удушье
- кашель
- бульканье или срыгивание пищи или желудочного сока
- ощущение, что еда застряла за грудиной
- ощущение жжения позади ваша грудина (классический признак изжоги)
- охриплость
Симптомы могут проявиться, когда вы потребляете продукты, которые часто вызывают кислотный рефлюкс, например:
- продукты на основе томатов
- цитрусовые фрукты и соки
- жирные или жареные продукты
- алкоголь
- напитки с кофеином
- шоколад
- мята перечная
Лекарства
Лекарства — одно из первых средств лечения дисфагии, связанной с рефлюксом.Ингибиторы протонной помпы (ИПП) — это лекарства, которые снижают кислотность желудка и облегчают симптомы ГЭРБ. Они также могут помочь излечить эрозию пищевода, вызванную рефлюксом.
Препараты ИПП включают:
- эзомепразол
- лансопразол
- омепразол (Прилосек)
- пантопразол
- рабепразол
Ингибиторы протонной помпы обычно принимают один раз в день. Другие лекарства от ГЭРБ, такие как блокаторы h3, также могут уменьшить симптомы. Однако на самом деле они не могут излечить повреждение пищевода.
Изменения образа жизни
Изменения образа жизни могут сделать прием пищи и глотание более комфортным. Важно исключить из своей жизни алкогольные напитки и никотиновые продукты. Курение и алкоголь могут раздражать и без того нарушенный пищевод, а также увеличивают вероятность изжоги. Если вам нужна помощь в отказе от употребления алкоголя или курения, обратитесь к врачу за направлением для получения лекарств или обратитесь в группу поддержки.
Ешьте чаще небольшими порциями вместо трех обильных приемов пищи в день.От умеренной до тяжелой дисфагии может потребоваться мягкая или жидкая диета. Избегайте липкой пищи, такой как джем или арахисовое масло, и обязательно нарежьте ее на мелкие кусочки, чтобы облегчить глотание.
Обсудите с врачом потребности в питании. Проблемы с глотанием могут повлиять на вашу способность поддерживать вес или получать витамины и минералы, необходимые для здоровья.
Хирургия
Хирургия может потребоваться пациентам с тяжелым рефлюксом, которые не реагируют на лекарства и изменения образа жизни.Некоторые хирургические процедуры, используемые для лечения ГЭРБ, пищевода Барретта и стриктур пищевода, также могут уменьшить или устранить эпизоды дисфагии. Эти процедуры включают:
- Фундопликация: в этой процедуре верхняя часть желудка окружает нижний сфинктер пищевода (LES), чтобы действовать как поддерживающая система. LES, мышца у основания пищевода, становится сильнее и с меньшей вероятностью открывается, так что кислоты не могут попадать в горло.
- Эндоскопические процедуры: укрепляют НПС и предотвращают кислотный рефлюкс.Система Stretta создает рубцовую ткань в области LES посредством серии небольших ожогов. Процедуры NDO Plicator и EndoCinch укрепляют LES с помощью швов.
- Расширение пищевода: это распространенное хирургическое лечение дисфагии. В этой процедуре крошечный баллон, прикрепленный к эндоскопу, растягивает пищевод для лечения стриктур.
- Частичное удаление пищевода: эта процедура удаляет части сильно поврежденного пищевода или области, которые стали злокачественными из-за пищевода Барретта, и хирургическим путем прикрепляет оставшийся пищевод к желудку.
Дисфагия может пугать, но не всегда является хроническим заболеванием. Сообщите врачу о любых проблемах с глотанием и других симптомах ГЭРБ, которые вы испытываете. Проблемы с глотанием, связанные с ГЭРБ, можно лечить с помощью рецептурных лекарств, снижающих кислотность желудка.
Забыть, как глотать: причины и методы лечения
Обзор
Глотание может показаться простым маневром, но на самом деле оно включает в себя тщательную координацию 50 пар мышц, множества нервов, гортани (голосового аппарата) и пищевода.
Все они должны работать вместе, чтобы собрать и приготовить пищу во рту, а затем переместить ее из горла через пищевод в желудок. Это должно происходить при одновременном закрытии дыхательных путей, чтобы пища не попала в дыхательное горло. В результате есть большая вероятность того, что что-то пойдет не так.
Проблемы при глотании могут варьироваться от кашля или удушья из-за попадания пищи или жидкости в дыхательное горло до полной неспособности что-либо проглотить.
Заболевания головного мозга или нервной системы, такие как инсульт, или ослабление мышц горла или рта, могут привести к тому, что кто-то забудет, как глотать. В других случаях затруднение глотания является результатом закупорки глотки, глотки или пищевода или сужения пищевода из-за другого состояния.
Медицинский термин для обозначения затруднений с глотанием — дисфагия.
Любая проблема, которая ослабляет различные мышцы или нервы, участвующие в глотании, или препятствует свободному попаданию пищи и жидкости в пищевод, может вызвать дисфагию.Дисфагия чаще всего встречается у пожилых людей.
Дисфункция мозга
Повреждение головного и спинного мозга может повлиять на нервы, необходимые для глотания. Причины включают:
Потеря памяти и снижение когнитивных функций, вызванные слабоумием или болезнью Альцгеймера, также могут затруднить жевание и глотание.
Дисфункция оральных или глоточных мышц
Заболевание нервов и мышц в горле может ослабить мышцы и привести к тому, что кто-то захлебнется или захлебнется при глотании.Примеры включают:
- церебральный паралич: расстройство, влияющее на движения и координацию мышц
- врожденные дефекты, такие как расщелина неба (щель в небе)
- миастения: нервно-мышечное расстройство, вызывающее мышечную слабость используется для передвижения; Симптомы включают проблемы с речью, паралич лицевого нерва и затруднение глотания
- травму головы, повреждающую нервы или мышцы в горле
Потеря расслабления сфинктера (ахалазия)
Там, где пищевод и желудок встречаются, есть мышца называется нижним сфинктером пищевода (LES).Эта мышца расслабляется, когда вы глотаете, чтобы позволить пище пройти. У людей с ахалазией LES не расслабляет.
Считается, что ахалазия является результатом аутоиммунного состояния, при котором ваша иммунная система по ошибке атакует нервные клетки в пищеводе. Другие симптомы включают боль после еды и изжогу.
Сужение пищевода
Повреждение пищевода может привести к образованию рубцовой ткани. Рубцовая ткань может сузить пищевод и привести к проблемам с глотанием.
К состояниям, которые могут привести к образованию рубцовой ткани, относятся:
- кислотный рефлюкс: когда желудочная кислота возвращается в пищевод, вызывая такие симптомы, как изжога, боль в желудке и проблемы с глотанием
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ): более серьезная и хроническая форма кислотного рефлюкса; со временем он может вызвать образование рубцовой ткани или воспаление пищевода (эзофагит)
- Инфекции, такие как герпес-эзофагит, рецидивирующий простой герпес на губах или мононуклеоз
- лучевая терапия груди или шеи
- повреждение эндоскопа (прикрепленная трубка) на камеру, которая используется для осмотра полости тела) или назогастральный зонд (трубка, по которой пища и лекарства попадают в желудок через нос)
- склеродермия: заболевание, при котором иммунная система ошибочно атакует пищевод
Пищевод также может сужаться из-за закупорки или аномального роста.Причины этого включают:
- опухоли пищевода
- зоб: увеличение щитовидной железы; большой зоб может оказывать давление на пищевод и вызывать затруднения при глотании или дыхании, а также кашель и охриплость.
- Застрявшая в горле или пищеводе пища, которую нельзя смыть водой. Это неотложная медицинская помощь.
Позвоните 911, если вы или кто-то еще подавитесь едой.
Тревога
Тревога или панические атаки могут привести к чувству стеснения или комка в горле или даже к ощущению удушья.Это может временно затруднить глотание. К другим симптомам беспокойства относятся:
- нервозность
- чувство опасности, паники или страха
- потливость
- учащенное дыхание
Если вы думаете, что у вас проблемы с глотанием, есть определенные симптомы, на которые следует обратить внимание. У вас могут возникнуть трудности с глотанием целиком или только с глотанием твердой пищи, жидкости или слюны.
Другие симптомы проблемы с глотанием включают:
После сбора медицинского и семейного анамнеза ваш врач назначит анализы, чтобы выяснить, не блокирует ли что-то пищевод, есть ли у вас нервные расстройства или проблемы с мышцами в горле.
Некоторые тесты, которые может назначить ваш врач, включают:
Верхняя эндоскопия или EGD
Эндоскоп — это гибкая трубка с камерой на конце, которая вводится в рот и через пищевод в желудок. Во время эндоскопии врач может визуализировать изменения в пищеводе, такие как рубцовая ткань или закупорка пищевода и горла.
Манометрия
Манометрический тест проверяет давление мышц в горле при глотании с помощью специальной трубки, подключенной к регистратору давления.
Тест импеданса и pH
Тест pH / импеданса измеряет количество кислоты в пищеводе в течение определенного периода времени (обычно 24 часа). Это может помочь диагностировать такие состояния, как ГЭРБ.
Модифицированное исследование глотания с барием
Во время этой процедуры вы будете употреблять различные продукты и жидкости, покрытые барием, при этом будут сделаны рентгеновские снимки ротоглотки. Патологоанатомы диагностируют любую проблему с глотанием.
Эзофаграмма
Во время этой процедуры вы проглотите жидкость или таблетку, содержащую барий, которые обнаруживаются на рентгеновском снимке.Врач будет смотреть на рентгеновские снимки, пока вы глотаете, чтобы увидеть, как функционирует пищевод.
Анализы крови
Ваш врач может назначить анализы крови для выявления других основных заболеваний, которые могут вызвать проблемы с глотанием, или чтобы убедиться, что у вас нет дефицита питательных веществ.
Лечение проблем с глотанием зависит от основной причины. Большинство проблем можно решить, обратившись к логопеду, неврологу, диетологу, гастроэнтерологу, а иногда и к хирургу.
Лекарства
Кислотный рефлюкс и ГЭРБ обычно лечат такими лекарствами, как ингибиторы протонной помпы (ИПП). Проблемы с глотанием, вызванные тревогой, можно лечить с помощью успокаивающих лекарств.
Ахалазию иногда можно лечить с помощью инъекции ботулотоксина (ботокса), чтобы расслабить мышцы сфинктера. Другие лекарства, такие как нитраты и блокаторы кальциевых каналов, также могут помочь расслабить НПС.
Операции
Врач может помочь расширить суженный участок пищевода с помощью процедуры, называемой дилатацией пищевода.Внутри пищевода надувается небольшой баллон для его расширения. Затем баллон удаляется.
Также может быть проведена операция по удалению опухоли или рубцовой ткани, блокирующей или сужающей пищевод.
Изменения образа жизни
Если ваши проблемы с глотанием вызваны неврологическим расстройством, например болезнью Паркинсона, вам может потребоваться изучить новые техники жевания и глотания. Патологоанатомы могут порекомендовать изменения в диете, упражнения на глотание и изменения осанки во время еды.
Если симптомы тяжелые и вы не можете есть или пить достаточно, вам может потребоваться зонд для кормления. Трубка PEG вводится прямо в желудок через стенку желудка.
Наиболее частой причиной проблем с глотанием является инсульт, но есть много других состояний, которые могут затруднить глотание. Если у вас проблемы с глотанием или вы часто срыгиваете, задыхаетесь или рветесь после глотания, важно обратиться к врачу, чтобы выяснить причину и получить лечение.
Проблемы с глотанием могут привести к удушью. Попадание пищи или жидкости в дыхательные пути может вызвать опасное для жизни состояние, называемое аспирационной пневмонией. Проблемы с глотанием также могут привести к недоеданию и обезвоживанию.
Если вы не можете глотать, потому что вам кажется, что еда застряла в горле или груди, или если у вас проблемы с дыханием, обратитесь в ближайшее отделение неотложной помощи.
Затруднения при глотании (дисфагия) | Michigan Medicine
Обзор темы
Что такое трудности с глотанием (дисфагия)?
Затрудненное глотание также называется дисфагией.Обычно это признак проблемы с горлом или пищеводом — мышечной трубкой, по которой пища и жидкости перемещаются из задней части рта в желудок. Хотя дисфагия может случиться с кем угодно, она чаще всего встречается у пожилых людей, младенцев и людей с проблемами мозга или нервной системы.
Есть много разных проблем, которые могут помешать нормальной работе горла или пищевода. Некоторые из них незначительны, а другие более серьезны. Если вам сложно проглотить один или два раза, вероятно, у вас нет проблем со здоровьем.Но если у вас есть проблемы с глотанием на регулярной основе, у вас может быть более серьезная проблема, требующая лечения.
Что вызывает дисфагию?
Обычно мышцы горла и пищевода сжимаются или сокращаются, чтобы без проблем перемещать пищу и жидкости изо рта в желудок. Однако иногда пища и жидкости не могут попасть в желудок. Есть два типа проблем, которые могут затруднить прохождение пищи и жидкостей по пищеводу:
- Мышцы и нервы, которые помогают перемещать пищу через горло и пищевод, работают неправильно.Это может произойти, если у вас:
- Инсульт, травма головного или спинного мозга.
- Определенные проблемы нервной системы, такие как постполиомиелитный синдром, рассеянный склероз, мышечная дистрофия или болезнь Паркинсона.
- Проблема иммунной системы, вызывающая отек (или воспаление) и слабость, например полимиозит или дерматомиозит.
- Спазм пищевода. Это означает, что мышцы пищевода внезапно сжимаются. Иногда это может препятствовать попаданию пищи в желудок.
- Склеродермия. В этом состоянии ткани пищевода становятся твердыми и узкими. Склеродермия также может ослабить нижнюю мышцу пищевода, что может привести к попаданию пищи и желудочной кислоты обратно в горло и рот.
- Что-то блокирует ваше горло или пищевод. Это может произойти, если у вас:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Когда желудочная кислота регулярно попадает в пищевод, это может вызвать язвы в пищеводе, которые затем могут вызвать образование рубцов.Эти шрамы могут сузить пищевод.
- Эзофагит. Это воспаление пищевода. Это может быть вызвано различными проблемами, такими как ГЭРБ, инфекция или попадание таблетки в пищевод. Это также может быть вызвано аллергической реакцией на пищу или предметы в воздухе.
- Дивертикулы. Это небольшие мешочки в стенках пищевода или горла.
- Опухоли пищевода. Эти новообразования в пищеводе могут быть злокачественными или не злокачественными.
- Образования вне пищевода, например лимфатические узлы, опухоли или костные шпоры на позвонках, которые давят на пищевод.
Сухость во рту может усугубить дисфагию. Это связано с тем, что у вас может не хватать слюны, чтобы помочь вывести пищу изо рта и через пищевод. Сухость во рту может быть вызвана лекарствами или другой проблемой со здоровьем.
Каковы симптомы?
Дисфагия может приходить и уходить, быть легкой или тяжелой или со временем ухудшаться. Если у вас дисфагия, вы можете:
- У вас проблемы с доставкой еды или жидкости, чтобы слиться с первой попытки.
- Рвот, удушье или кашель при глотании.
- Пища или жидкость снова выходят через горло, рот или нос после глотания.
- Ощущение, будто еда или жидкость застряли в какой-то части горла или груди.
- Боль при глотании.
- У вас есть боль или давление в груди или изжога.
- Худеете, потому что вы не получаете достаточно еды или жидкости.
Как диагностируется дисфагия?
Если вы испытываете затруднения при глотании, ваш врач задаст вопросы о ваших симптомах и осмотрит вас.Он или она захочет узнать, есть ли у вас проблемы с глотанием твердой или жидкой пищи или того и другого. Он или она также захотят узнать, где, по вашему мнению, застревают продукты или жидкости, и как долго у вас была изжога и как долго вы испытывали трудности с глотанием. Он или она может также проверить ваши рефлексы, силу мышц и речь. Затем ваш врач может направить вас к одному из следующих специалистов:
Чтобы помочь найти причину дисфагии, вам может потребоваться один или несколько тестов, включая:
- Рентген.На них изображена ваша шея или грудь.
- Бариевая ласточка. Это рентген горла и пищевода. Перед рентгеном вы выпьете меловую жидкость под названием барий. Барий покрывает внутреннюю часть пищевода, поэтому он лучше виден на рентгеновском снимке.
- Рентгеноскопия. В этом тесте используется тип глотания с барием, который позволяет записывать ваше глотание на видео.
- Ларингоскопия. Этот тест исследует заднюю часть вашего горла с помощью зеркала или оптоволокна.
- Эзофагоскопия или эндоскопия верхних отделов желудочно-кишечного тракта. Во время этих тестов тонкий гибкий инструмент, называемый прицелом, помещается вам в рот и в горло, чтобы посмотреть на пищевод и, возможно, на желудок и верхнюю часть кишечника. Иногда для биопсии берут небольшой кусочек ткани. Биопсия — это тест, который проверяет наличие воспаления или раковых клеток.
- Манометрия. Во время этого теста вам в пищевод вводят небольшую трубку. Трубка подключена к компьютеру, который измеряет давление в пищеводе при глотании.
- pH-мониторинг, который определяет, как часто кислота из желудка попадает в пищевод и как долго она там остается.
Как лечится?
Ваше лечение будет зависеть от того, что вызывает дисфагию. Лечение дисфагии включает:
- Упражнения для мышц глотания. Если у вас проблемы с мозгом, нервами или мышцами, вам может потребоваться выполнять упражнения, чтобы научить мышцы работать вместе, чтобы помочь вам глотать. Вам также может потребоваться научиться правильно позиционировать свое тело или как класть пищу в рот, чтобы лучше глотать.
- Изменение продуктов, которые вы едите. Ваш врач может посоветовать вам есть определенные продукты и жидкости, чтобы облегчить глотание.
- Расширение. Во время этого лечения в пищевод помещается устройство, которое осторожно расширяет любые узкие участки пищевода. Возможно, вам потребуется пройти курс лечения более одного раза.
- Эндоскопия. В некоторых случаях для удаления застрявшего в пищеводе предмета можно использовать длинный тонкий эндоскоп.
- Хирургия. Если у вас есть что-то, что блокирует ваш пищевод (например, опухоль или дивертикул), вам может потребоваться операция по его удалению.Хирургическое вмешательство также иногда используется у людей, у которых есть проблема, связанная с поражением нижних мышц пищевода (ахалазия).
- Лекарства. Если у вас дисфагия, связанная с ГЭРБ, изжогой или эзофагитом, лекарства, отпускаемые по рецепту, могут помочь предотвратить попадание желудочной кислоты в пищевод. Инфекции в пищеводе часто лечат антибиотиками.
В редких случаях человеку с тяжелой дисфагией может потребоваться зонд для кормления, потому что он или она не может получать достаточно еды и жидкости.
Дисфагия (затруднение глотания): симптомы, причины и диета
Дисфагия (затруднение глотания) ежегодно поражает примерно 1 из 25 взрослых в США (1). Но что удивительно, так это то, что лишь очень немногие из этой группы обращаются за медицинской помощью по поводу своего состояния.
Знакомо ли вам чувство беспомощности, когда вы почти подавляетесь едой? Если да, то у вас тут же случился приступ дисфагии. Это довольно распространенный сценарий, когда вы пытаетесь проглотить большой кусок хлеба или пирога, не пережевывая его.
В то время как почти все из нас, возможно, время от времени сталкивались с этим состоянием, для людей с дисфагией ситуация немного отличается. Практически каждый день им приходится бороться с проблемами глотания. А знаете, что хуже? В большинстве случаев дисфагия является признаком серьезной болезни. Следовательно, вам необходимо хорошо знать об этом состоянии и доступных вариантах его лечения. Чтобы узнать больше о дисфагии и о том, как от нее избавиться, продолжайте читать.
Содержание
Что такое дисфагия?
Типы дисфагии
Признаки и симптомы
Причины и факторы риска
Диагноз
Дисфагия против. Одинофагия
Методы лечения
Лучшая диета при дисфагии
Советы по профилактикеЧто такое дисфагия?
Дисфагия — это заболевание, при котором возникают затруднения при глотании пищи, т. Е. Требуется на одно усилие больше, чем обычно, чтобы проглотить пищу. Это состояние является результатом нервных или мышечных проблем и может быть довольно болезненным.В основном он поражает пожилых людей и младенцев. Дисфагия также может быть симптомом основного заболевания.
Это состояние обычно делится на три основных типа.
Типы дисфагии
Три типа дисфагии:
- Оральная дисфагия: Этот тип возникает из-за слабости языка, которая иногда может проявляться после инсульта.
- Дисфагия глотки: Возникает из-за проблем с горлом и может быть вызван неврологическими проблемами, влияющими на нервы, например, в случае болезни Паркинсона, инсульта или бокового амиотрофического склероза.
- Дисфагия пищевода: Этот тип появляется, когда есть проблема с пищеводом из-за закупорки или раздражения. В некоторых случаях для лечения этого состояния может потребоваться хирургическая процедура.
Примечание: Если вы испытываете более сильную боль при глотании, у вас может быть одинофагия. Однако некоторые люди могут иметь и то, и другое одновременно.
Помимо затруднения глотания, с дисфагией связаны еще несколько симптомов.Они перечислены ниже.
Вернуться к TOC
Признаки и симптомы
Признаки и симптомы, связанные с дисфагией:
- Удушье от еды
- Рвота или кашель при попытке проглотить
- Желудочная кислота возвращается назад
- Изжога
- Слюнотечение
- Охриплость
- Рецидивирующая пневмония
- Ощущение, что еда застряла в горле / груди
- Срыгивание или возвращение еды
- Неспособность контролировать количество слюны во рту
- Трудности при пережевывание пищи или контроль за ней во рту
- Внезапная и необъяснимая потеря веса
Дисфагия может быть вызвана рядом различных потенциальных состояний, подобных следующим.
Вернуться к TOC
Причины и факторы риска
Некоторые из возможных причин дисфагии включают:
- Инсульт — разрушение клеток головного мозга из-за недостатка кислорода.
- Боковой амиотрофический склероз — неизлечимое заболевание, вызывающее прогрессирующую нейродегенерацию.
- Диффузный спазм — возникает, когда мышцы пищевода сокращаются ненормальным образом.
- Пищеводное кольцо — сужение небольшого участка пищевода.
- Рассеянный склероз — Разрушение миелина (который защищает нервы) иммунной системой.
- Болезнь Паркинсона — дегенеративное неврологическое заболевание, которое может ухудшить ваши двигательные навыки.
- Медицинские методы лечения, такие как облучение
- Склеродермия — группа аутоиммунных заболеваний, вызывающих уплотнение и уплотнение кожи и соединительных тканей.
- Рак пищевода
- Ксеростомия — сухость во рту
Несколько факторов также могут повысить риск развития дисфагии.Это:
- Неврологические заболевания
- Возраст: Пожилые люди подвергаются более высокому риску, чем молодые люди, из-за износа, который их тела претерпевают с течением времени. Некоторые младенцы также могут подвергаться риску.
- Распитие алкоголя
- Курение
Если вы решите обратиться за медицинской помощью по поводу дисфагии, ваш врач или логопед может диагностировать ваше состояние с помощью следующих тестов.
Вернуться к TOC
Диагностика
Если вы посещаете дефектолога по поводу вашего состояния, он может сначала попытаться выяснить, какая фаза процесса глотания вызывает у вас трудности.Затем вас могут спросить о симптомах, которые вы испытывали.
Вот несколько исследований и тестов, которые могут помочь диагностировать дисфагию:
- Исследование глотания: Пациента заставляют глотать продукты разной консистенции, чтобы увидеть, какая из них вызывает затруднения при глотании.
- Тест с проглатыванием бария: Пациента просят проглотить жидкость, содержащую барий. Проглоченный барий обнаруживается на рентгеновских снимках, и врач может детально проанализировать пищевод и его мышечную активность.
- Эндоскопия: Для исследования пищевода используется камера. Биопсия может быть проведена дополнительно, если врач подозревает рак.
- Манометрия: Это исследование для измерения изменений давления, возникающих во время функционирования мышц пищевода.
Прежде чем мы перейдем к процедурам лечения дисфагии, давайте рассмотрим путаницу, которую многие испытывают между дисфагией и одинофагией. Одно из этих условий почти всегда сопровождается другим.Некоторые из основных различий между ними обсуждаются ниже.
Вернуться к TOC
Дисфагия Vs. Одинофагия
Дисфагия
- Ощущение непроходимости или покалывания при глотании твердой и / или жидкости.
- Обычно это вызвано основным неврологическим расстройством.
- Риск развития дисфагии увеличивается с возрастом.
- Это один из распространенных симптомов аутоиммунных заболеваний.
Одинофагия
- Это вызывает боль, когда вы пытаетесь проглотить пищу, а не затруднения при глотании, как в случае дисфагии.
- Обычно возникает из-за разрушения или раздражения слизистой оболочки.
- Мышечные расстройства повышают риск развития этого состояния.
- Люди с иммунодефицитом подвержены более высокому риску развития одинофагии.
Перейдем к вариантам лечения дисфагии.
Вернуться к TOC
Методы лечения
Лечение дисфагии может варьироваться в зависимости от причины и типа состояния.
Дисфагия полости рта или ротоглоточная дисфагия (выраженная дисфагия) обычно развивается из-за основной неврологической проблемы, что делает ее лечение сложным процессом.
Некоторые естественные способы лечения ротоглоточной дисфагии:
- Глотательная терапия: Логопед поможет пациенту научиться новым способам глотания, а также будет выполнять некоторые оральные моторные и дыхательные упражнения для улучшения работы мышц ( 2).
- Питание через зонд: Пациентам с риском развития пневмонии, обезвоживания или недоедания может потребоваться кормление через назальный зонд (назогастральный зонд). Трубки ПЭГ (чрескожная эндоскопическая гастростомия) иногда могут быть имплантированы в желудок хирургическим путем через небольшой разрез (3).
Для лечения дисфагии пищевода может потребоваться хирургическое вмешательство.
Лечение низкой дисфагии включает:
- Расширение: Небольшой баллон вводится в пищевод и надувается, когда последний необходимо расширить.Баллон удаляется после того, как он выполнил свою задачу (4).
- Ботулинический токсин или ботокс: Ботулинический токсин — это сильный токсин, способный парализовать жесткие мышцы, чтобы уменьшить их сокращение. Этот метод лечения используется, когда мышцы пищевода становятся жесткими (ахалазия) (5). Это лечение также может помочь при дисфагии ротоглотки.
- Установка стента: Стент или пластиковая трубка вставляется в сужающийся или заблокированный пищевод (6).
- Лапароскопическая миотомия Хеллера: Она включает разрезание мышцы на нижнем конце пищевода. Это происходит, когда пищевод не открывается для выпуска пищи в желудок (7).
Если дисфагия вызвана ГЭРБ, ее можно лечить пероральным приемом лекарств. В то время как при эозинофильном эзофагите могут потребоваться кортикостероиды, при спазмах пищевода для восстановления могут потребоваться миорелаксанты.
Для тех, кто страдает дисфагией из-за сопутствующих заболеваний, таких как инсульт, иглоукалывание — подходящий вариант лечения, который может помочь, если проводится профессионалом.
Лечение дисфагии также включает в себя несколько существенных изменений в диете, чтобы облегчить глотание. Ниже приведены некоторые советы по диете, которые могут помочь тем, кто борется с дисфагией.
Вернуться к TOC
Лучшая диета при дисфагии
В зависимости от тяжести дисфагии ваш врач может порекомендовать любой из трех уровней дисфагической диеты.
Диета при дисфагии, уровень 1
Эта диета рекомендуется для людей, страдающих дисфагией от умеренной до тяжелой.Он включает мягкие и хорошо протертые продукты, такие как:
- Пюре из хлеба
- Заварной крем
- Йогурт
- Пудинги
- Пюре из фруктов
- Суфле
- Супы
- Пюре из овощей
7 Пюре из мяса
- Уровень 2 диеты при дисфагии
Этот уровень диеты включает мягкую, влажную и полутвердую пищу и предназначен для людей с дисфагией от легкой до умеренной. В него входят такие продукты, как:
- Мягкий хлеб и блины
- Смоченные пельмени
- Вареные овсяные хлопья
- Влажные хлопья
- Влажные лепешки и печенье
- Вареные или запеченные овощи
Дисфагия Уровень 3
Продвинутый уровень для людей с легкой дисфагией.Эти продукты требуют большего пережевывания по сравнению с продуктами двух других уровней. Это:
- Яйца
- Тонко нарезанные рыба и мясо
- Рис
- Лапша
- Супы
- Жевательные конфеты
- Тофу
- Творог
После консультации с врачом вы можете решить, какой поставщик медицинских услуг Вам лучше всего подходят три уровня диеты при дисфагии.
Пострадавшие люди также должны избегать определенных продуктов:
- Сухой хлеб
- Крекеры
- Сухие злаки
- Печенье или пирожные, содержащие сухие фрукты или орехи
- Нарезанные фрукты и / или овощи
- Сухое мясо
- Картофельные чипсы
- Кукуруза
- Попкорн
- Кокос
- Орехи
- Семена
- Липкие продукты, такие как нуга и жевательные конфеты
Людям с дисфагией, возможно, также потребуется следовать дополнительным советам, чтобы предотвратить ухудшение своего состояния.
Вернуться к TOC
Советы по профилактике
- Избегайте употребления алкоголя.
- Бросить курить.
- Выполняйте упражнения, предписанные вашим врачом.
- Регулярно выполняйте физические упражнения, чтобы предотвратить такие осложнения, как инсульт — одна из многих причин дисфагии.
- Поддерживайте нормальный вес.
- Ешьте меньше, если вы страдаете от таких заболеваний, как ГЭРБ.
- Избегайте длительного воздействия низких температур, чтобы предотвратить развитие ахалазии.
Профилактика лучше, чем лекарство от большинства болезней. Дисфагия — одно из таких состояний.
Однако для тех, кто борется с дисфагией, еще не поздно. Своевременное лечение и соблюдение строгой диеты могут помочь выздороветь намного быстрее.
Также не забывайте сообщать своему врачу обо всех небольших изменениях, с которыми вы сталкиваетесь в процессе выздоровления. Это связано с тем, что часто дисфагия является признаком основного заболевания, которое может потребовать немедленного лечения.
Надеюсь, эта статья развеяла все ваши сомнения и вопросы относительно дисфагии.
Если у вас возникнут какие-либо вопросы, свяжитесь с нами в поле для комментариев ниже.
Вернуться к оглавлению
Ответы экспертов на вопросы читателей
Каковы тревожные признаки рака пищевода?
Затруднение при глотании (дисфагия) и боль при глотании (одинофагия) являются одними из первых признаков рака пищевода. Другие симптомы могут включать несварение желудка, рвоту и потерю веса.Следовательно, если глотание становится для вас сложной задачей, не относитесь к этому симптому случайно и обратитесь за медицинской помощью как можно скорее.
Сколько существует стадий глотания?
Есть в основном три стадии глотания. Это:
- Оральная фаза: Эта стадия включает жевание и смешивание пищи со слюной. Это придает пище мягкую консистенцию (болюс), что облегчает ее проглатывание.
- Фаза глотки: на этой фазе ваши голосовые связки остаются закрытыми, чтобы предотвратить попадание пищи и жидкости в дыхательные пути.
- Стадия пищевода: это последняя стадия глотания. На этом этапе пищевой болюс перемещается в пищевод, который, в свою очередь, проталкивает болюс в желудок.
Как долго длится дисфагия?
Дисфагия — это состояние, которое может появляться и исчезать время от времени, а также каждый раз разной степени тяжести. В большинстве случаев дисфагия вызвана основным заболеванием, и лечение этого состояния также облегчает дисфагию.
Когда обращаться к врачу при дисфагии?
Если вы регулярно испытываете дисфагию и если она сопровождается другими симптомами, такими как необъяснимая потеря веса или рвота, лучше немедленно обратиться к врачу.
Ссылки
1. «Распространенность дисфагии среди взрослых в Соединенных Штатах» Отоларингология — хирургия головы и шеи, Национальная медицинская библиотека США
2. «Влияние раннего вмешательства глотательной терапии на выздоровление от дисфагии после инсульта» Иранский Журнал неврологии, Национальная медицинская библиотека США,
3. «Прерывистое питание через ротоглотку через дыхательные пути у пациентов с дисфагией», Анналы реабилитационной медицины, Национальная медицинская библиотека США,
4.«Расширение пищевода при злокачественной дисфагии» Рак, Национальная медицинская библиотека США,
5. «Инъекция ботулинического токсина при дисфагии: слепой ретроспективный анализ видеофлюороскопического исследования глотания» Американский журнал физической медицины и реабилитации, Национальная медицинская библиотека США
6. «Паллиативное лечение» стентирование для облегчения дисфагии у пациентов с неоперабельным раком пищевода: влияние на качество жизни »Заболевания пищевода, Национальная медицинская библиотека США,
7.« Лапароскопическая миотомия Геллера устраняет дисфагию при ахалазии, когда пищевод расширен »Хирургическая эндоскопия, Национальная Библиотека медициныБыла ли эта статья полезной?
Связанные
Следующие две вкладки изменяют содержимое ниже.
Шахин имеет ученую степень в области генетики человека и молекулярной биологии. Она — генетик со знаниями в области биотехнологии, иммунологии, медицинской генетики, биохимии, микробиологии и генетического консультирования. Ее страсть к писательству и ее образование существенно помогли ей в написании качественного контента на темы, связанные со здоровьем и благополучием. В свободное время Шахин любит исследовать мир и различные вкусы / кухни, которые он может предложить. Фотография — еще одно увлечение, которое она приобрела в последнее время.
ПОСЛЕДНИЕ СТАТЬИ
- Что такое кратковременная потеря памяти? Причины, симптомы, лечение и профилактика
- Как естественным образом снизить уровень холестерина
- Коронавирусная болезнь (COVID-19): симптомы, профилактика и лечение
- Разоблачение 17 мифов о коронавирусе
- Свиной грипп (грипп h2N1) — симптомы , Причины и методы лечения
- Бурситы — симптомы, причины и естественные методы лечения
- Типы зубов — их форма и функции
- Как бороться с параноидальным расстройством личности
- Нервная анорексия (расстройство пищевого поведения) — симптомы, причины и лечение
Дисфагия (проблемы с глотанием) — NHS
Дисфагия — это медицинский термин, обозначающий затруднения глотания.
Некоторые люди с дисфагией испытывают проблемы с глотанием определенных продуктов или жидкостей, в то время как другие не могут глотать вообще.
Другие признаки дисфагии включают:
- кашель или удушье во время еды или питья
- возвращение еды, иногда через нос
- ощущение, что еда застряла в горле или груди
- постоянное слюноотделение
- неспособность правильно пережевывать пищу
- «булькающий» влажный голос во время еды или питья
Со временем дисфагия также может вызывать такие симптомы, как потеря веса и повторяющиеся инфекции грудной клетки.
Когда обращаться за медицинской помощью
Если вы или кто-то из ваших близких испытываете затруднения при глотании или какие-либо другие признаки дисфагии, вам следует обратиться к терапевту, чтобы вы могли получить лечение, чтобы облегчить симптомы.
Раннее обследование также может помочь исключить другие более серьезные заболевания, такие как рак пищевода.
Ваш терапевт оценит вас и может направить для дальнейших анализов.
Подробнее о диагностике дисфагии.
Лечение дисфагии
Лечение обычно зависит от причины и типа дисфагии.
Многие случаи дисфагии можно вылечить с помощью осторожного лечения, но вылечить их не всегда возможно. Лечение дисфагии включает:
- речевую и языковую терапию для изучения новых методов глотания
- изменение консистенции пищи и жидкости, чтобы сделать их более безопасными для проглатывания
- другие формы кормления, такие как кормление через нос или желудок
- операция по расширению пищевода путем его растяжения или введения пластиковой или металлической трубки (стента)
Подробнее о лечении дисфагии.
Причины дисфагии
Дисфагия обычно вызвана другим состоянием здоровья, например:
У детей дисфагия также может быть следствием нарушения развития или обучаемости, например церебрального паралича.
Подробнее о причинах дисфагии.
Осложнения дисфагии
Дисфагия иногда может привести к дальнейшим проблемам.
Одной из самых распространенных проблем является кашель или удушье, когда пища поступает «не туда» и блокирует дыхательные пути.Это может привести к инфекциям органов дыхания, таким как аспирационная пневмония, которые требуют неотложной медицинской помощи.
Аспирационная пневмония может развиться после случайного вдыхания чего-либо, например небольшого кусочка пищи.
Предупреждающие признаки аспирационной пневмонии включают:
- влажный булькающий голос во время еды или питья
- кашель во время еды или питья
- затрудненное дыхание — дыхание может быть частым и поверхностным
Если вы или кто-то из ваших близких , если у вас диагностирована дисфагия, и у вас развиваются эти симптомы, немедленно обратитесь к врачу или позвоните в NHS 111.
Дисфагия может означать, что вы избегаете еды и питья из-за страха подавиться, что может привести к недоеданию и обезвоживанию.
Дисфагия также может повлиять на качество вашей жизни, поскольку она может мешать вам получать удовольствие от еды и встречаться с людьми.
Дисфагия у детей
Если дети с хронической дисфагией недоедают, они могут не получать необходимые питательные вещества, необходимые для физического и умственного развития.
Дети, испытывающие трудности с едой, также могут испытывать стресс во время еды, что может привести к поведенческим проблемам.
Информация:
Руководство по социальной помощи и поддержке
Если вам:
- нужна помощь в повседневной жизни из-за болезни или инвалидности
- Регулярный уход за кем-то из-за болезни, пожилого возраста или инвалида, включая членов семьи
В нашем руководстве по уходу и поддержке объясняются ваши варианты и где вы можете получить поддержку.

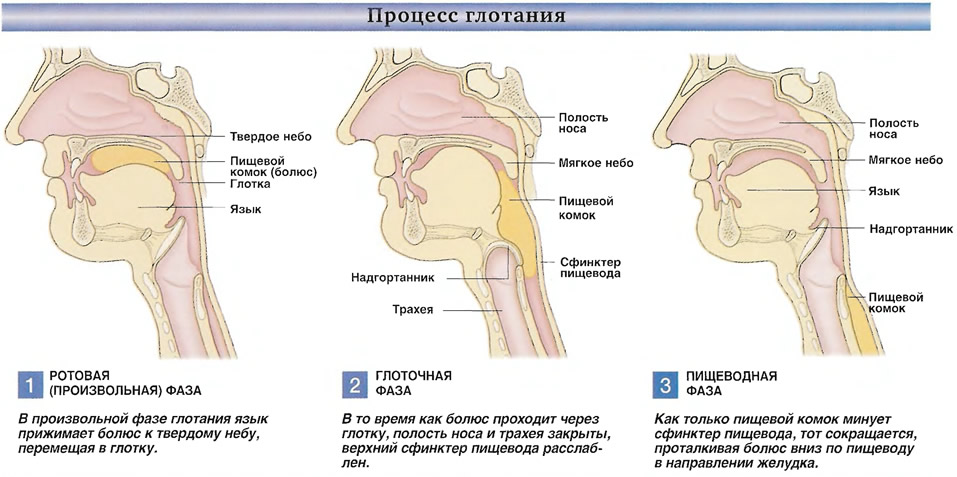
 Для патологии характерны многочисленные сбои в центральной нервной системе.
Для патологии характерны многочисленные сбои в центральной нервной системе.
 Это потенциально опасное для жизни состояние. Узнайте, кто получает это, почему и как с этим обращаются. Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь.
Это потенциально опасное для жизни состояние. Узнайте, кто получает это, почему и как с этим обращаются. Это состояние считается неотложной медицинской помощью. Может потребоваться неотложная помощь. 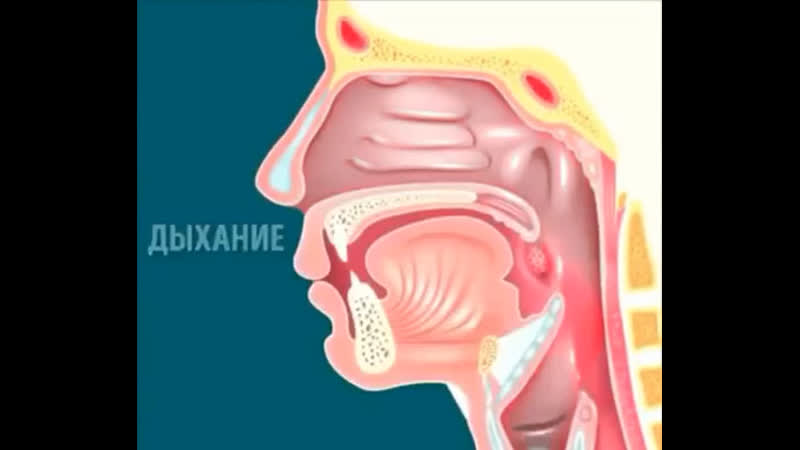 Поскольку это трудно обнаружить, часто не диагностируют, пока не достигнут более продвинутой стадии. Узнайте о симптомах, диагностике, лечении и прогнозе рака желудка.
Поскольку это трудно обнаружить, часто не диагностируют, пока не достигнут более продвинутой стадии. Узнайте о симптомах, диагностике, лечении и прогнозе рака желудка.
 Это поможет выявить любые слабые места или отклонения от нормы.
Это поможет выявить любые слабые места или отклонения от нормы. Врач вставит трубку в пищевод, чтобы измерить давление в ваших мышцах, когда они сокращаются.
Врач вставит трубку в пищевод, чтобы измерить давление в ваших мышцах, когда они сокращаются.









 Вербицкая М. В. Вперед. Английский язык для 11 класса. Блок 1 Преодоление разрыва — Преодоление разрыва (Наводим мосты)
Вербицкая М. В. Вперед. Английский язык для 11 класса. Блок 1 Преодоление разрыва — Преодоление разрыва (Наводим мосты)  Поражение серозной оболочки брюшины — сложное заболевание. Оно вызывает нарушение сразу нескольких функций полости: защитной, обменной и экссудативной. При развитии калового перитонита происходит воспаление соседних участков и их отек, отравление кишечника токсическими веществами, обезвоживание и отравление всего организма.
Поражение серозной оболочки брюшины — сложное заболевание. Оно вызывает нарушение сразу нескольких функций полости: защитной, обменной и экссудативной. При развитии калового перитонита происходит воспаление соседних участков и их отек, отравление кишечника токсическими веществами, обезвоживание и отравление всего организма. Формирование воспаления происходит стремительно. Болезнь развивается в несколько стадий: от реактивной до терминальной. Лучше всего она поддается лечению в срединной фазе — реактивной. На терминальной организм уже перестает бороться с инфекцией и многие органы не могут полноценно выполнять свои функции даже при поддерживающей терапии.
Формирование воспаления происходит стремительно. Болезнь развивается в несколько стадий: от реактивной до терминальной. Лучше всего она поддается лечению в срединной фазе — реактивной. На терминальной организм уже перестает бороться с инфекцией и многие органы не могут полноценно выполнять свои функции даже при поддерживающей терапии. Болезнь относится к группе состояний под общим названием «острый живот». Чтобы поставить точный диагноз, проводится глубокая пальпация. При наличии патологии возникают специфические симптомы:
Болезнь относится к группе состояний под общим названием «острый живот». Чтобы поставить точный диагноз, проводится глубокая пальпация. При наличии патологии возникают специфические симптомы: Каловые перитониты требуют многоэтапной хирургической санации и комплексного медикаментозного лечения. Все мероприятия проводятся в условиях стационара.
Каловые перитониты требуют многоэтапной хирургической санации и комплексного медикаментозного лечения. Все мероприятия проводятся в условиях стационара.
 Статистика и опыт кормящих мам свидетельствуют о том, что грудные дети намного меньше подвержены заболеваниям, чем «искусственники».
Статистика и опыт кормящих мам свидетельствуют о том, что грудные дети намного меньше подвержены заболеваниям, чем «искусственники». Заболевший малыш нуждается в обильном питье, а мамина грудь полностью удовлетворяет эту потребность, если малыш буквально висит на груди любое количество времени. А кроме питья прикладывание к груди поможет младенцу скорее успокоиться и крепко спать.
Заболевший малыш нуждается в обильном питье, а мамина грудь полностью удовлетворяет эту потребность, если малыш буквально висит на груди любое количество времени. А кроме питья прикладывание к груди поможет младенцу скорее успокоиться и крепко спать. Близость, чувство привязанности к маме формируют в ребенке
Близость, чувство привязанности к маме формируют в ребенке А преимущества грудного вскармливания для матери
А преимущества грудного вскармливания для матери Окситоцин благоприятно действует на сокращение матки и предупреждает развитие кровотечения после родов.
Окситоцин благоприятно действует на сокращение матки и предупреждает развитие кровотечения после родов.
 Один из немаловажных плюсов гв — это удобство, особенно в дороге. Длительные поездки на поезде или машине довольно комфортны, не нужно брать с собой банки со смесью, бутылки и стерилизаторы. Даже в том случае, если малыш уже подросший (от года), ему также можно дать грудь, он успокоится и будет сыт.
Один из немаловажных плюсов гв — это удобство, особенно в дороге. Длительные поездки на поезде или машине довольно комфортны, не нужно брать с собой банки со смесью, бутылки и стерилизаторы. Даже в том случае, если малыш уже подросший (от года), ему также можно дать грудь, он успокоится и будет сыт.
 Важно знать о преимуществах ГВ, чтобы принять решение о долгосрочном кормлении малыша.
Важно знать о преимуществах ГВ, чтобы принять решение о долгосрочном кормлении малыша. Натуральные белки быстро перевариваются в ЖКТ, снижается риск появления аллергических реакций.
Натуральные белки быстро перевариваются в ЖКТ, снижается риск появления аллергических реакций.

 У малыша формируется положительное отношение к окружающему миру, восстанавливаются доверительные отношения с матерю.
У малыша формируется положительное отношение к окружающему миру, восстанавливаются доверительные отношения с матерю. Железистые ткани заменяются жировыми, грудь становится упругой и не провисает.
Железистые ткани заменяются жировыми, грудь становится упругой и не провисает. 


 Существует много информации по грудному вскармливанию. Кормящей маме иногда сложно разобраться в таком объеме разных советов и рекомендаций. Давайте попробуем выделить основные правила и рекомендации по грудному вскармливанию.
Существует много информации по грудному вскармливанию. Кормящей маме иногда сложно разобраться в таком объеме разных советов и рекомендаций. Давайте попробуем выделить основные правила и рекомендации по грудному вскармливанию.
 периоды: токсемии, септикотоксемии и реконвалесценции.
периоды: токсемии, септикотоксемии и реконвалесценции.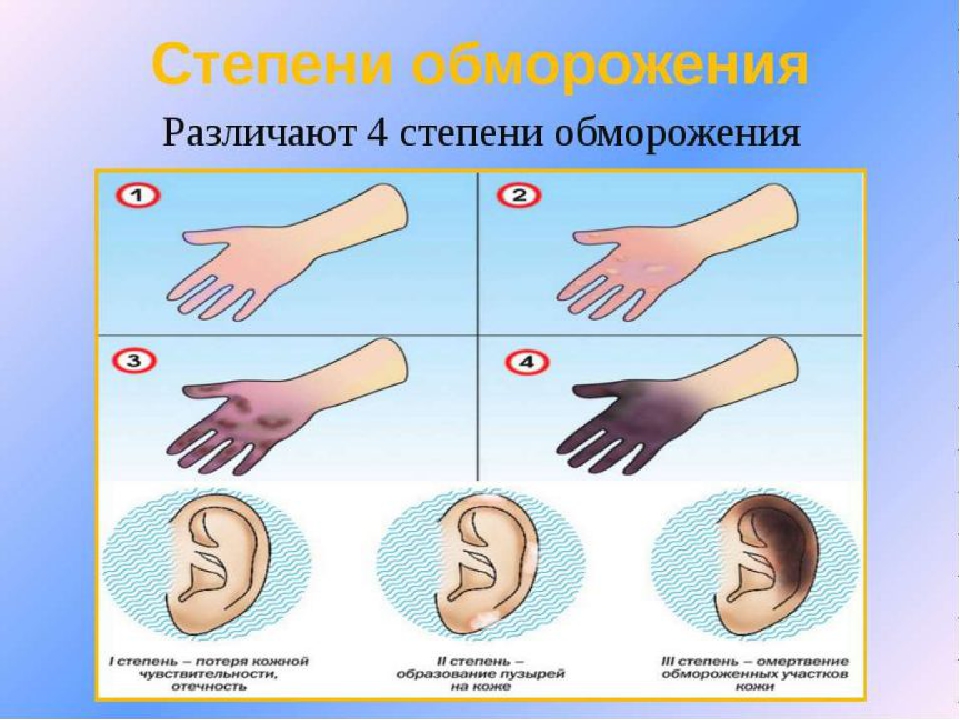 Необходимо введение антибиотиков и противостолбнячной сыворотки.
Необходимо введение антибиотиков и противостолбнячной сыворотки.
 Культю формируют на несколько сантиметров проксимальнее демаркационной линии.
Культю формируют на несколько сантиметров проксимальнее демаркационной линии. Понятно, что проблема эта актуальна в холодное время года, продолжительность которого в нашей стране колеблется в довольно широком диапазоне. Отморозить себе руки, ноги или нос можно, если температура воздуха достигает 10 градусов мороза и ниже. Если же регион характеризуется повышенной влажностью, частыми порывистыми ледяными ветрами, холодовую травму несложно получить уже при 5 градусах ниже нуля.
Понятно, что проблема эта актуальна в холодное время года, продолжительность которого в нашей стране колеблется в довольно широком диапазоне. Отморозить себе руки, ноги или нос можно, если температура воздуха достигает 10 градусов мороза и ниже. Если же регион характеризуется повышенной влажностью, частыми порывистыми ледяными ветрами, холодовую травму несложно получить уже при 5 градусах ниже нуля. Вот почему отморожения, к примеру, бедра или ягодичной области, имеющих значительную массу мышц, практически не встречается. Причиной поражения тканей на морозе также является централизация кровообращения. Это процесс перераспределения объема циркулирующей крови так, чтоб не нарушалось кровоснабжение жизненно важных органов. Организм воспринимает холодовой фактор как угрозу, происходит спазм периферических сосудов, снижается кровоток в тканях конечностей и кожи.
Вот почему отморожения, к примеру, бедра или ягодичной области, имеющих значительную массу мышц, практически не встречается. Причиной поражения тканей на морозе также является централизация кровообращения. Это процесс перераспределения объема циркулирующей крови так, чтоб не нарушалось кровоснабжение жизненно важных органов. Организм воспринимает холодовой фактор как угрозу, происходит спазм периферических сосудов, снижается кровоток в тканях конечностей и кожи. И холодный ветер, и повышенная влажность воздуха способствуют увеличению теплоотдачи в несколько раз.
И холодный ветер, и повышенная влажность воздуха способствуют увеличению теплоотдачи в несколько раз.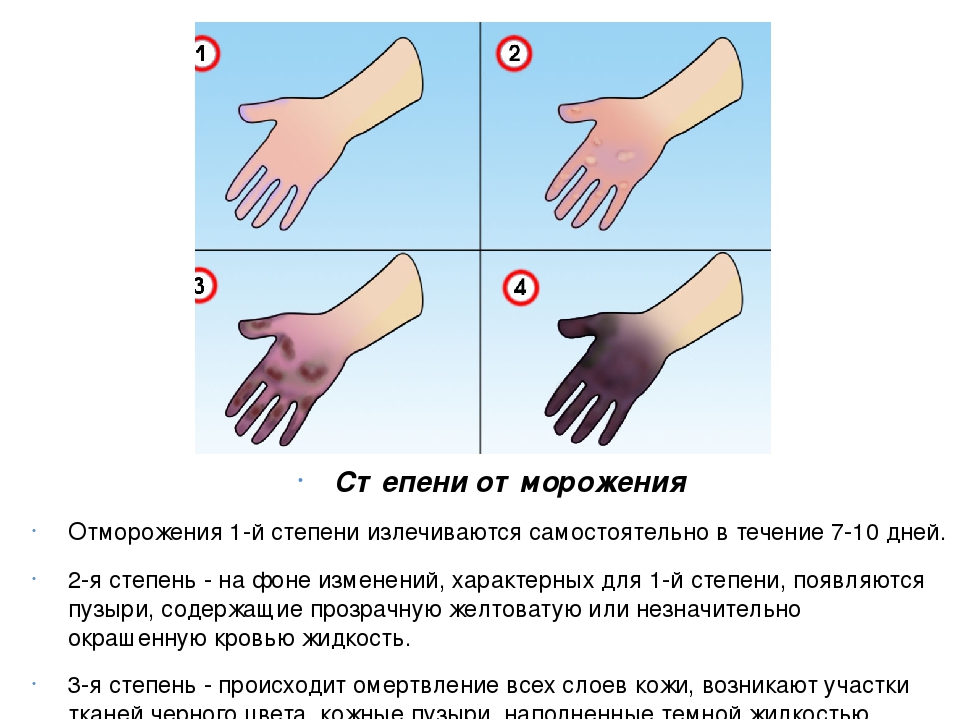
 Классическим примером является примерзание к металлическим предметам влажной руки или языка. Металл обладает отличной теплопроводностью, мгновенно забирает тепло с поверхности той части тела, которая к нему прикасается. Влага превращается в лед и намертво приклеивает ткани к металлу. Усугубляет травму возможность механического повреждения тканей при попытке освободить язык, ладонь, другую часть тела.
Классическим примером является примерзание к металлическим предметам влажной руки или языка. Металл обладает отличной теплопроводностью, мгновенно забирает тепло с поверхности той части тела, которая к нему прикасается. Влага превращается в лед и намертво приклеивает ткани к металлу. Усугубляет травму возможность механического повреждения тканей при попытке освободить язык, ладонь, другую часть тела. Пораженная кожа бледнеет, после согревания становится багровой, слегка отекает. Чувствительность кожи не нарушается. Процесс полностью обратимый. Разрешается отморожение шелушением, выздоровление наступает в течение недели
Пораженная кожа бледнеет, после согревания становится багровой, слегка отекает. Чувствительность кожи не нарушается. Процесс полностью обратимый. Разрешается отморожение шелушением, выздоровление наступает в течение недели Выздоровление длится от одного месяца и более
Выздоровление длится от одного месяца и более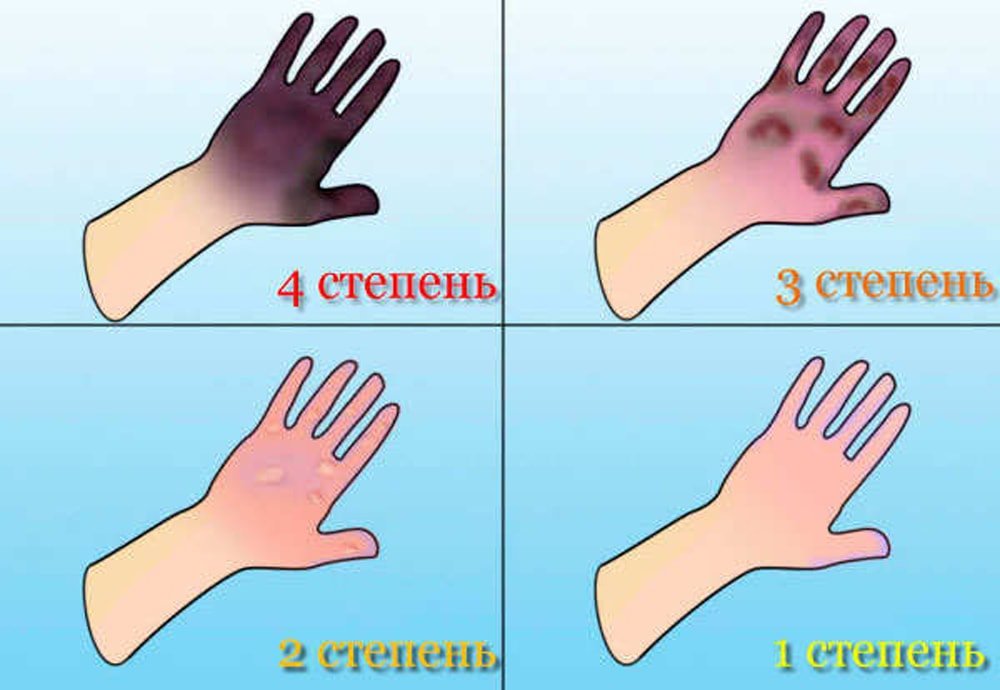

 Если на коже появились пузыри, вскрывать их ни в коем случае не стоит. Следует наложить по возможности стерильную повязку и как можно скорее показать больного врачу.
Если на коже появились пузыри, вскрывать их ни в коем случае не стоит. Следует наложить по возможности стерильную повязку и как можно скорее показать больного врачу.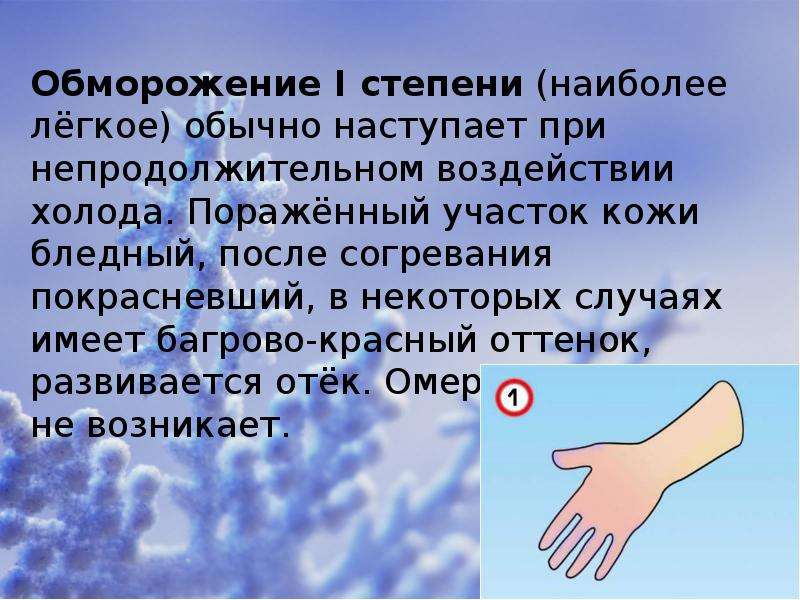 Берегите себя и своих детей.
Берегите себя и своих детей. Все эти три дня рекомендуется применение ватно-марлевых повязок. Реактивный период начинается после согревания отмороженных частей тела.
Все эти три дня рекомендуется применение ватно-марлевых повязок. Реактивный период начинается после согревания отмороженных частей тела. Лечение включает в себя определение границ нежизнеспособных тканей и проведение некрэктомии.
Лечение включает в себя определение границ нежизнеспособных тканей и проведение некрэктомии. Специалистами установлено, что основным источником поражения при воздействии низких температур являются микро-сосуды тканей. Снижается кровообращение в поврежденных сосудах, а из-за этого они получают мало кислорода. При низких температурах это не приводит к ярко выраженному органическому расстройству. Но при резкой смене температуры ткани нагреваются неравномерно: сначала тепло оказывает воздействие на поверхностные ткани, а только затем глубинные. Все это препятствует восстановлению нормального кровообращения, поэтому обмороженные ткани отмирают.
Специалистами установлено, что основным источником поражения при воздействии низких температур являются микро-сосуды тканей. Снижается кровообращение в поврежденных сосудах, а из-за этого они получают мало кислорода. При низких температурах это не приводит к ярко выраженному органическому расстройству. Но при резкой смене температуры ткани нагреваются неравномерно: сначала тепло оказывает воздействие на поверхностные ткани, а только затем глубинные. Все это препятствует восстановлению нормального кровообращения, поэтому обмороженные ткани отмирают. Для этого можно использовать марли, бинты, перчатки либо носки. Самый лучший выход – согреть потерпевшего теплом своего тела или хорошенько одеть и обложить бутылками с теплой водой, постепенно улучшая ему кровообращение. Если обморожены обширные участки тела, то рекомендуется обильное употребление теплого (не горячего) питья, которое восстановит потерю жидкости.
Для этого можно использовать марли, бинты, перчатки либо носки. Самый лучший выход – согреть потерпевшего теплом своего тела или хорошенько одеть и обложить бутылками с теплой водой, постепенно улучшая ему кровообращение. Если обморожены обширные участки тела, то рекомендуется обильное употребление теплого (не горячего) питья, которое восстановит потерю жидкости. Нередко сопровождается общим переохлаждением организма и особенно часто затрагивает выступающие части тела, такие как ушные раковины, нос, недостаточно защищённые конечности, прежде всего пальцы рук и ног. Распространяется от более удаленных областей (кончиков пальцев, носа, ушей) органов к менее удаленным. Отличается от «холодных ожогов», возникающих в результате прямого контакта с крайне холодными веществами, такими как сухой лёд или жидкий азот. Чаще всего отморожения возникают в холодное зимнее время при температуре окружающей среды ниже −20—10 °C. При длительном пребывании вне помещения, особенно при высокой влажности и сильном ветре, отморожение можно получить осенью и весной при температуре воздуха выше нуля[1].
Нередко сопровождается общим переохлаждением организма и особенно часто затрагивает выступающие части тела, такие как ушные раковины, нос, недостаточно защищённые конечности, прежде всего пальцы рук и ног. Распространяется от более удаленных областей (кончиков пальцев, носа, ушей) органов к менее удаленным. Отличается от «холодных ожогов», возникающих в результате прямого контакта с крайне холодными веществами, такими как сухой лёд или жидкий азот. Чаще всего отморожения возникают в холодное зимнее время при температуре окружающей среды ниже −20—10 °C. При длительном пребывании вне помещения, особенно при высокой влажности и сильном ветре, отморожение можно получить осенью и весной при температуре воздуха выше нуля[1]. При употреблении алкоголя происходит расширение периферических сосудов, что характеризуется усиленной потерей тепла, в то время как в норме при действии холода происходит их сужение. Достаточно часто тяжёлые отморожения, приводящие к ампутации конечностей, происходят именно в состоянии сильного алкогольного опьянения,[2] по причинам скорее не физиологического свойства, а в первую очередь из-за неспособности нетрезвого человека своевременно принять меры против замерзания; в случае же тяжёлого опьянения пропадает способность нормально передвигаться, осознание опасности исчезает, и человек может просто заснуть на морозе, что нередко приводит и к смертельному исходу.
При употреблении алкоголя происходит расширение периферических сосудов, что характеризуется усиленной потерей тепла, в то время как в норме при действии холода происходит их сужение. Достаточно часто тяжёлые отморожения, приводящие к ампутации конечностей, происходят именно в состоянии сильного алкогольного опьянения,[2] по причинам скорее не физиологического свойства, а в первую очередь из-за неспособности нетрезвого человека своевременно принять меры против замерзания; в случае же тяжёлого опьянения пропадает способность нормально передвигаться, осознание опасности исчезает, и человек может просто заснуть на морозе, что нередко приводит и к смертельному исходу. При действии температуры до −10 — −20 °C, при котором наступает большинство отморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов, значительно снижается поступление кислорода к тканям.[3]
При действии температуры до −10 — −20 °C, при котором наступает большинство отморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов, значительно снижается поступление кислорода к тканям.[3] Артериальное давление нормально или несколько повышено. Дыхание не нарушено. Возможны отморожения I—II степени.
Артериальное давление нормально или несколько повышено. Дыхание не нарушено. Возможны отморожения I—II степени. Возникает при температуре выше 0 °C. Впервые описана в период Первой мировой войны 1914—1918 у солдат при длительном пребывании их в сырых траншеях. В лёгких случаях появляются болезненное онемение, отёчность, покраснение кожи стоп; в случаях средней тяжести — серозно-кровянистые пузыри; при тяжёлой форме — омертвение глубоких тканей с присоединением инфекции, возможно развитие влажной гангрены.
Возникает при температуре выше 0 °C. Впервые описана в период Первой мировой войны 1914—1918 у солдат при длительном пребывании их в сырых траншеях. В лёгких случаях появляются болезненное онемение, отёчность, покраснение кожи стоп; в случаях средней тяжести — серозно-кровянистые пузыри; при тяжёлой форме — омертвение глубоких тканей с присоединением инфекции, возможно развитие влажной гангрены.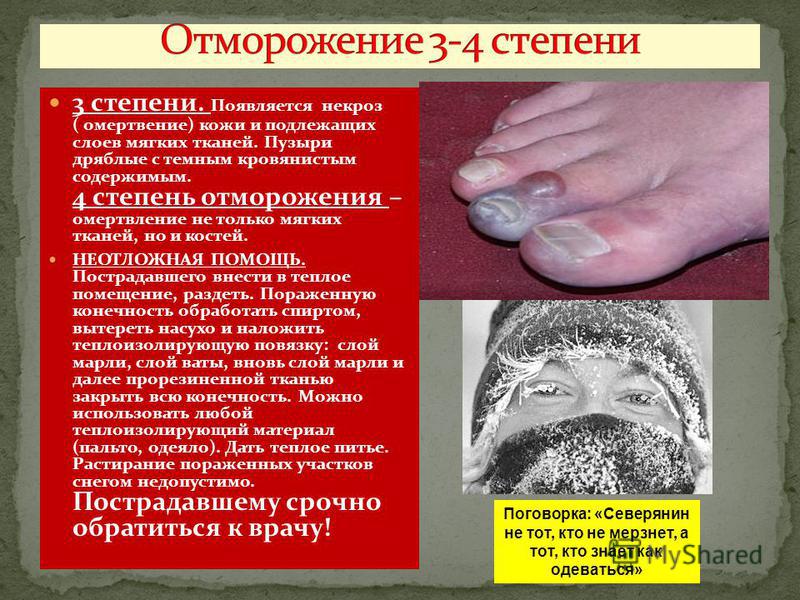 Первые признаки такого отморожения — чувство жжения, покалывания с последующим онемением поражённого участка. Затем появляются кожный зуд и боли, которые могут быть и незначительными, и резко выраженными.
Первые признаки такого отморожения — чувство жжения, покалывания с последующим онемением поражённого участка. Затем появляются кожный зуд и боли, которые могут быть и незначительными, и резко выраженными. Происходит гибель всех элементов кожи с развитием в исходе обморожения грануляций и рубцов. Сошедшие ногти вновь не отрастают или вырастают деформированными. Отторжение отмерших тканей заканчивается на 2 — 3-й неделе, после чего наступает рубцевание, которое продолжается до 1 месяца. Интенсивность и продолжительность болевых ощущений более выражена, чем при обморожении II степени.
Происходит гибель всех элементов кожи с развитием в исходе обморожения грануляций и рубцов. Сошедшие ногти вновь не отрастают или вырастают деформированными. Отторжение отмерших тканей заканчивается на 2 — 3-й неделе, после чего наступает рубцевание, которое продолжается до 1 месяца. Интенсивность и продолжительность болевых ощущений более выражена, чем при обморожении II степени.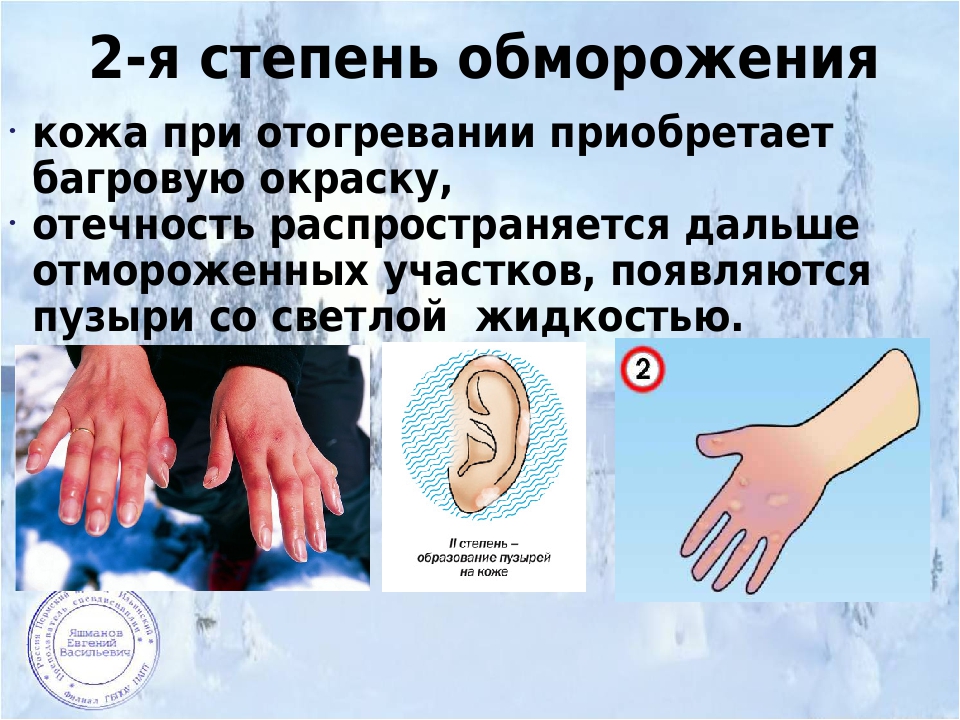
 Различают четыре степени обморожения кожи.
Различают четыре степени обморожения кожи. Обморожение 4 степени может добраться до суставов. Поврежденные участки кожи имеют синеватый оттенок, после согрева возникает увеличивающийся в размерах отек, чувствительность кожи не восстанавливается. Итогом становится развитие гангрены и ампутации травмированных участков.
Обморожение 4 степени может добраться до суставов. Поврежденные участки кожи имеют синеватый оттенок, после согрева возникает увеличивающийся в размерах отек, чувствительность кожи не восстанавливается. Итогом становится развитие гангрены и ампутации травмированных участков.
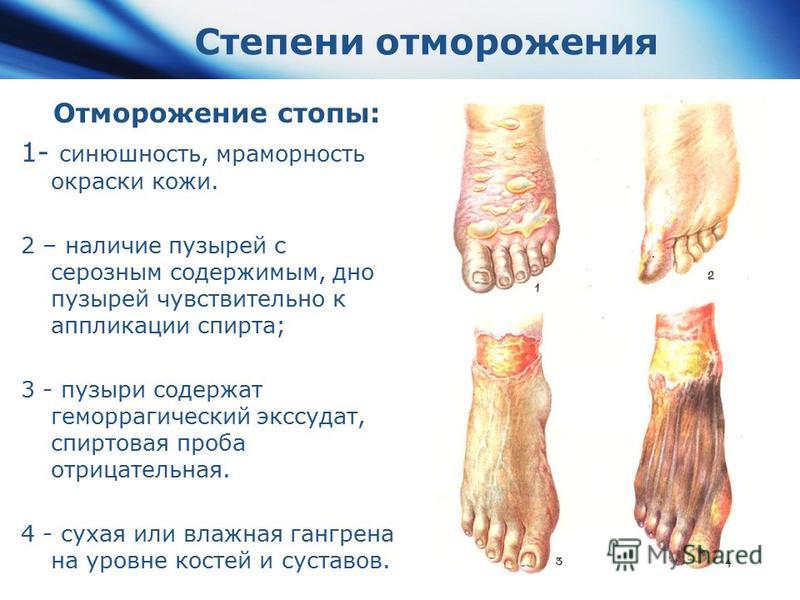 При общей заторможенности можно применить до 100 грамм алкогольного напитка.
При общей заторможенности можно применить до 100 грамм алкогольного напитка.



 Структура сердца
Структура сердца Основные причины болезни
Основные причины болезни Экг при перикардите, как диагностика болезни
Экг при перикардите, как диагностика болезни Признаки болезни
Признаки болезни Воспаление перикарда у детей
Воспаление перикарда у детей


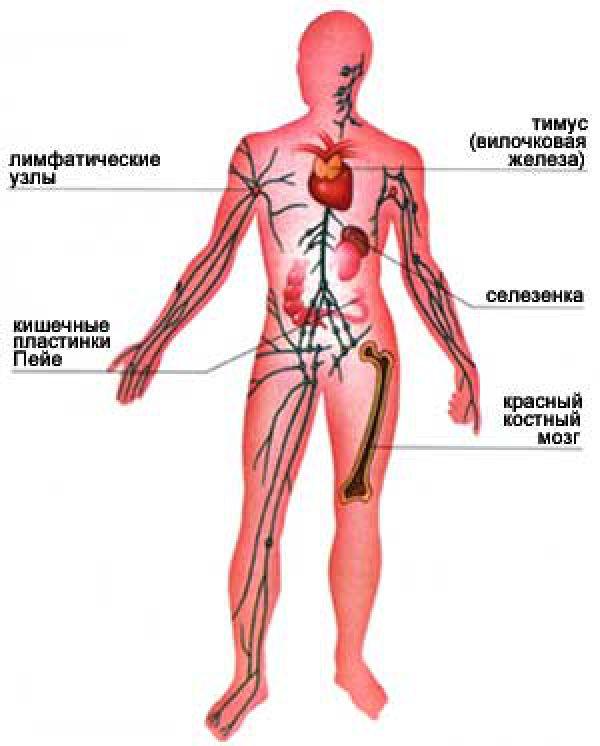 Кроветво́рная система — система органов организма, отвечающих за постоянство состава крови. Основная функция кроветворных органов крови заключается в пополнении клеточных элементов крови, которую и принято называть кроветворением или гемопоэзом.
Кроветво́рная система — система органов организма, отвечающих за постоянство состава крови. Основная функция кроветворных органов крови заключается в пополнении клеточных элементов крови, которую и принято называть кроветворением или гемопоэзом. ериям и вирусам и является началом развития инфекционных процессов.
ериям и вирусам и является началом развития инфекционных процессов.