Как себя вести в роддоме. Портрет идеальной роженицы
Не только сам процесс родов пугает многих беременных женщин, но и отношение врачей. На самом деле, если внимательно слушать их рекомендации, проблем ( а тем более конфликтов) не возникнет. Мы попросили составить портрет идеальной роженицы руководителя Семейной Академии Здоровья, акушера-гинеколога роддома №5 г. Минска Диану Мардас. А заодно опровергли некоторые распространенные мифы.
Источник фото: nuestrohijo.com
1. Приезжает в роддом заранее, при первых схватках?
А еще лучше – ложится в отделение патологии беременности на последних неделях, чтобы постоянно находиться под надзором врачей и ничего не пропустить.
Ответ: Это верно лишь в некоторых случаях. На самом деле, идеальная роженица должна приехать в роддом тогда, когда это будет идеально конкретно для ее состояния.
Как это определить? Если у женщины есть какие-либо показания для дополнительного наблюдения (что обычно известно заранее) или возникают острые ситуации в виде сильных болей или кровотечения, то, конечно, надо как можно скорее ехать в роддом.
В тех же случаях, когда последние недели беременности протекают у женщины спокойно, спешить в роддом ей нет смысла.
Я как акушер-гинеколог считаю, что беременность и роды – это не болезнь. И в идеале женщина приезжает в роддом в схватках, а через 3 дня уезжает домой с ребенком.
2. Заранее ищет врача-акушера и заключает с ним договор?
Этот же врач контролирует состояние женщины на завершающем этапе беременности.
Ответ: Это утверждение не верное, но не потому что неправильно выбрана сама тактика, а потому, что у нас пока только начала внедряться система заключения договора на роды с клиникой под конкретного врача.
Сейчас только в нескольких родильных домах Беларуси официально разрешено выбирать врача. Но мне кажется, что именно за таким подходом будущее.
Источник фото: mamascom.ru
Гораздо удобнее, если акушер и роженица познакомятся до родов, медик узнает историю пациентки, побеседует с ней, обсудит ее страхи, и уже будет знать, на что обращать внимание в ходе родов.
А женщине, в свою очередь, будет гораздо спокойнее ехать в роддом в схватках, когда она знает, кто будет с ней рядом.
3. Настроена на максимально естественное течение родов?
Отказывается от клизм, стимуляций, обезболиваний и приходит в роддом с желанием минимального врачебного вмешательства.
Ответ: Я думаю, любая женщина хочет, чтобы её роды прошли максимально естественно. И это правильно. Но, когда женщина пересекает порог родильного дома, она тем самым говорит: «Я согласна с вашими правилами, я вам доверяю».
Мы, врачи, сами за использование минимального количества препаратов, за то, чтобы роды прошли максимально естественно. Но если для вмешательства будут какие-то показания, то от введения препаратов роженице отказываться точно не стоит. Мы ответственны за женщину и нам очень хочется, чтобы все прошло хорошо. И отлично, когда в родах есть команда: врач и пациент, у которых присутствуют синхронность в действиях и доверие друг к другу.
Доктор и роженица должны слышать друг друга. И если женщина просит какие-то элементарные вещи, которые не выходят за рамки нашего медицинского протокола, конечно, надо пойти ей навстречу.
4. Берет с собой на роды мужа?
Ответ: Я очень люблю партнерские роды, как и многие мои коллеги. Женщине очень важно, чтобы рядом с ней в такой важный и сложный момент, как роды, был близкий и родной человек.
 Источник фото: nazdorovie.info
Источник фото: nazdorovie.info
Партнерские роды, когда они являются осознанным решением обоих партнеров, а не ситуацией, когда один заставил другого, это супер.
Роженица, ее муж и высококвалифицированные врачи – может получиться очень хорошая команда.
5. Отлично знает теорию родов, владеет техникой дыхания?
Прочла кучу специальной литературы, пересмотрела видео родов, сходила на несколько курсов, умеет дышать четырьмя способами и контролирует весь процесс собственных родов вместе с доктором.
Ответ: Хорошо, когда женщина разбирается в том, что с ней происходит. Но ведь она совершенно не обязана изучать тома медицинской литературы перед тем, как ехать в роддом. Впрочем, не скрою: врачам легче работать, когда у женщины есть определенные знания.
Но не менее важно то, как она этими знаниями пользуется. Например, в ходе родов она может сказать: «Я отказываюсь от вскрытия плодного пузыря, потому что это плохо для ребенка», а может сказать: «Доктор, подскажите, пожалуйста, по какой причине вы сейчас предлагаете мне вскрыть пузырь? Какие у меня для нее показания? Я в этом не совсем разбираюсь. Давайте вместе обсудим».
Чувствуете разницу? В родах идеальная роженица должна использовать свои знания, чтобы работать в команде, а не указывать врачу, что тот делает правильно, а что — нет.
6. Берет с собой в роддом только самое необходимое?
А не пытается протащить с собой в родзал целый баул вещей на все случаи жизни.
Ответ: Женщина должна понимать, что едет в роддом не на всю жизнь, а всего на три дня.
Большинство из акушеров-гинекологов – женщины, и мы прекрасно понимаем, как сложно бывает отфильтровать, что может реально понадобиться, а что — нет. Тем более, если речь идет о таком неизвестном для нее месте, как роддом.
Но когда в приемном отделении в руках женщины оказывается 5-6 сумок, тут уже приходится вмешаться.
Источник фото: i-exc.ccm2.net
По-хорошему роженица должна брать в родзал маленький пакет только с самым необходимым – мобильником, зарядкой, водой без газа, пульверизатором, чтобы освежиться во время родов, гигиенической помадой, туалетной бумагой.
Все остальное, особенно вещи на выписку, в родовой палате вообще не нужны.
7. Готова заплатить за отдельную палату?
Ответ: Это вполне нормально, что женщина хочет быть и в родах, и после них в максимально комфортных условиях. И приятно, что все наши роддома сегодня работают в этом направлении.
Если женщина хочет получить дополнительный комфорт в виде отдельной палаты, телевизора, холодильника, отдельного санузла, возможностей посещения мужем, — почему бы и нет?
Другое дело, что такие пожелания роженице лучше высказывать в начале родов, когда она только поступает к акушерке, которая ее будет вести, а не тогда, когда она уже поступает в палату и вдруг понимает, что хочет в другую.
Если женщина выскажет свои пожелания вовремя, за те 5-6 часов, что будут длиться роды, акушер сможет выяснить всю информацию о наличии таких палат, а в послеродовом отделении одну из них подготовят пациентке.
8. Дает право врачу решить, нужно ли делать кесарево?
Наверное, стоит сказать главное: «Нет идеальных рожениц, равно как и нет идеальных врачей!». Есть слаженная команда, которая умеет слышать друг друга. И главное – есть в этой команде доверие.
Если все так, вопрос о том, кто же будет принимать решение о методе родоразрешения не будет стоять. Так как это решение будет принято совместно.
Ирина Латыш
Партнер проекта
Philips Avent
Набор «В роддом. Для малыша и мамы»
Продукты из этого набора станут отличными помощниками во время пребывания в роддоме. А также могут стать отличной идеей для подарка.
В комплекте есть продукты, как для мамы, так и для новорожденного малыша – чтобы сделать первые моменты вместе приятными и незабываемыми.
Наборы можно приобрести в сети магазинов «Буслик», Mothercare и на molokootsos.by
Список продуктов после родов в роддом
В роддом можно приносить любую еду, но в ограниченном количестве
Большинство будущих мам волнуются перед предстоящими родами, скрупулезно собирают необходимые вещи в роддом, в первые дни жизни малыша, общаются на форумах с другими мамами, которые уже прошли этот путь. Но не все задаются вопросом «что можно в роддом из еды после родов?» Приехав в роддом, ожидание долгожданных родов может затянуться и в это время, будущие мамы занимаются поглощением вредной еды, привезенной с собой или купленной в автоматах. Но можно ли им продолжать так питаться после родов?
Что могут передавать родственники?
Наступил долгожданный момент, роды позади, малыш появился на свет. Муж и все родные спешат в роддом поздравить роженицу и угостить каким-нибудь, на их взгляд, полезным продуктом, для скорого восстановления сил. Придя в роддом, потратив денежные средства и силы, счастливые мужья, бабушки и дедушки сталкиваются со списком, который висит в каждом роддоме: Запрещенные продукты. Давайте ознакомимся со списком, что могут передавать родственники, чтобы не навредить маме, малышу и не потерять средства:
- Среди полезной еды, которую можно принести в роддом после родов, первое место занимает молоко и кисломолочная продукция. Молоко кипячёное, творог, сметана, кефир, йогурт (натуральный, без вкусовых добавок). Все они верные друзья для грудного молока матери, в них содержатся нужные белки, аминокислоты для его построения. Но будьте внимательны, общий объем принесенного в роддом не должен превышать 1 кг.
- Фрукты и овощи. Отдайте предпочтение сезонным фруктам и овощам российского производства. Зимой сделайте выбор в пользу сушеных фруктов. Фрукты выбирать желательного зеленого цвета. У импортных производителей можно приобрести бананы. Что касается выбора овощей, тут всё просто. Разрешены любые овощи в отварном, сыром, тушенном или пареном виде, кроме капусты, бобовых и острых (лук, чеснок, горький перец). Вся эта еда станет основным источником клетчатки. Позаботьтесь заранее о чистоте фруктов и овощей. Молодой маме в роддоме после родов будет сложно их мыть.
- Курица, рыба, мясо. Мясо можно передавать в роддом в отварном виде или можно приготовить паровые котлеты. Это может быть телятина, филе куриной грудки, мясо индюка, особенно полезно и не вызывает аллергию мясо кролика. Так же можно употреблять жидкую пищу. Но только бульонные отвары с домашними сухарями. Рыба станет незаменимым источником полезных жиров и белка. Но обязательно после термической обработки. Её можно отварить, запечь в духовке или приготовить рыбные котлеты на пару.
- Натуральные соки, компоты, отвары, минеральная вода без газов, не крепкие травяные чаи. Употребляются в соответствии с нормой суточного употребления жидкости, а именно 2,5-3 литра.
- Отварные каши из цельного зерна на воде. Это может быть гречка, перловка, рис, овсянка, пшено. Они послужат главным источником энергии и силы после родов для роженицы в роддоме.
- Сладкоежки в этот период могут побаловать себя не сдобным печеньем, зефиром, сухофруктами. Но с употреблением большого количества сладкого, особенно мёда, стоит быть осторожной. Необходимо пристально держать под наблюдением и следить за реакцией ребенка на определенную еду.
 Что могут передавать родственники в роддом
Что могут передавать родственники в роддом
Продукты, которые не примут
Посмотрев список разрешенных продуктов из роддома, мужья бегут приобретать натуральное, свежее коровье молоко, кисломолочную продукцию. Бабушки литрами отваривают бульоны, килограммами мясо, крутят фарш и парят котлеты. Ничего не подозревая, несут всю полезную пищу большими сумками в роддом, забывая о том, что у всего есть срок годности и определенные условия хранения, которые не могут быть соблюдены в условиях палат роддома. Не стоит запасаться большим количеством скоропортящегося товара, несмотря на его пользу. Все лишние принесенные продукты медсестры вернут на месте. Так сколько и какие продукты можно принести в роддом?
Что не рекомендуется приносить
Существуют продукты, потребление которых не запрещено, но употребляя их надо быть предельно внимательной и осторожной. К ним относятся: фрукты с большим содержанием витамина С (киви, апельсин, мандарин, помело). Помимо фруктов, витамин С содержится в определенных овощах, зелени и ягодах, которые тоже рекомендуется ограничивать в этот период (болгарский перец, петрушка, шиповник, облепиха, черная смородина, жимолость). Стоит уменьшить употребление овощей, вызывающих брожение кишечника мамы и ребенка (горох, фасоль, бобы, капуста). Плохо перевариваемая пища может негативно сказаться на пищеварении, например: грибы, огурцы. С осторожностью употреблять яйца и дары моря. Вся еда должна строго дозироваться для комфортного пищеварения.
 Не рекомендованные продукты для мам в роддом
Не рекомендованные продукты для мам в роддом
Еда под запретом к употреблению после родов
Заботясь о здоровье мамы и малыша, надо уделить особое внимание запрещенным продуктам после родов. Ни в коем случае не передавайте роженице в роддом покупную и готовую еду, в которой содержится много сахара (сдобная выпечка, шоколад, конфеты, торты), красителей, эмульгаторов, консервантов, усилителей вкуса. Вредная пища навредит роженице и ребенку. Также необходимо исключить из рациона жирную и с большим содержанием соли пищу, например: колбасы, консервы, соленья, копчености. Такой еды не должно быть в холодильниках роддома.
 Не употребляйте еду с высоким содержанием соли или сахара, так как это может навредить вам и вашему ребенку
Не употребляйте еду с высоким содержанием соли или сахара, так как это может навредить вам и вашему ребенку
Список рекомендованных продуктов
Чтобы молодая мама и малыш чувствовали себя комфортно и быстро восстановились после родов в роддоме, необходимо выбирать и употреблять продукты с максимальной пользой для организма. Особое внимание уделяется продуктам, способствующим грудному вскармливанию:
- Пастеризованное молоко, кисломолочные продукты, нежирный сыр (без фруктовых наполнителей)
- Мясные бульоны (телятина, курица, кролик, индюшатина)
- Фрукты: зеленые яблоки и бананы. В них содержится большое количество нужных витаминов для улучшения лактации
- Минеральная вода без газа
- Компот из сухофруктов
- Орехи, сухофрукты
- Хлебобулочные изделия (сухари, без добавления вредных приправ, сушки, крекеры, галеты)
 Имейте ввиду. что в период лактации питание мамы должно быть очень строгим, так как именно через молоком малышу передаются витамины
Имейте ввиду. что в период лактации питание мамы должно быть очень строгим, так как именно через молоком малышу передаются витамины
Как должна питаться кормящая мама?
Питание сразу после родов для кормящих мам в первую неделю в роддоме должно быть очень строгим, заранее обдуманным. Начинается период кормления грудью, самое важное время в жизни малыша. С молоком матери ребенок получает множество витаминов для активного развития и роста, закладывается и укрепляется иммунитет. В это время необходимо очень внимательно следить за реакцией маленького организма. Врач не расскажет о наличии определенной аллергии у малыша. Аллергия может проявиться в любой момент. Аллергическая реакция, в столь раннем возрасте, очень опасна. Признаки аллергии могут выражаться не только в коликах в животе, высыпаниях, но и анафилактическим шоком, что в свою очередь, может привести к летальному исходу. Необходимо употреблять продукты, которые разрешены в первые дни после родов в роддоме.
 Разрешенная еда употребляется маленькими порциями, тогда молодая мама не будет чувствовать голод, переедание и тяжесть в животе
Разрешенная еда употребляется маленькими порциями, тогда молодая мама не будет чувствовать голод, переедание и тяжесть в животе
По истечению первой недели после родов, выписавшись из роддома, молодая родительница может соблюдать обычную диету кормящих мам и постепенно вводить по одному новому продукту в свой рацион, наблюдая за малышом.
Основа диеты — дробное питание. 5-6 приемов пищи в день. Это выглядит следующим образом:
- Завтрак на утро – это время для потребления злаковых продуктов, чтобы зарядиться энергией и силами в начале дня.
- Между завтраком и обедом обязательно должен присутствовать перекус. На перекус можно поесть фрукты, полезные сладости. Далее наступает время обеда. Самый полноценный прием пищи за целый день.
- Обед должен включать в себя небольшую порцию бульона. На второе гарнир и нежирный белок на выбор (мясо, курица, рыба). Обязательно добавляем салат, для легкого усвоения белка.
- Через два-три часа после обеда наступает время полдника. Как правило, это фрукты или овощи.
- Вечером, за 3-4 часа до сна наступает время ужина. Ужин представляет собой белковый продукт (мясо, курица, рыба) и овощи. Вместо мяса можно отдать предпочтение творогу. Непосредственно перед сном, если чувство голода не уходит, выпейте стакан кефира или другую кисломолочную продукцию.
Разрешенная еда употребляется маленькими порциями, тогда молодая мама не будет чувствовать голод, переедание и тяжесть в животе. Очень важно не забывать употреблять большое количество минеральной воды без газа, для лучшей лактации и пищеварения. А вот от кофе, крепкого чая, цикория и какао лучше отказаться.
Что кушать в роддоме? Домашняя или больничная еда?
Перед тем как переехать из дома в больницу, будущие мамы задумываются, что и как они будут кушать в роддоме после родов. Питание в столовой роддома, наводит ужас на роженицу. Поэтому часто берут еду с собой. Конечно же, домашняя еда будет намного вкуснее больничной, поскольку будет приготовлена по привычным для нас рецептам, но можно ли её есть после родов? Не зря врачи настаивают на больничном питании в роддоме после родов, так как оно уже является максимально сбалансированным, питательным, не вызывающим аллергию, легким и полезным. Не стоит пугаться пресной, отварной, пареной пищи. В первую неделю после родов она является единственным верным питанием.
На какой день выписывают из роддома после родов?
После родов женщина еще какое-то время находится в роддоме для наблюдения. Кто-то лежит в лечебном учреждении 3 дня, а кто-то неделю. На самом деле время, проведенное в роддоме после родоразрешения зависят от:
— способа родоразрешения;
— состояния мамы и ребенка;
— отсутствия осложнений после родов.
Если роды прошли без проблем, молодая мама и новорожденный здоровы и никаких осложнений после родов не было, то выписка происходит на 3-4 день после рождения ребенка. После кесарева сечения маме и малышу придется полежать в больнице дольше — на 7–9-е сутки после родов. Здесь все будет зависеть от того, как пройдет восстановление организма мамы, как будет протекать послеоперационный период и как заживут швы.
На самом деле чем больше мама и кроха проведут в роддоме, тем лучше. За ними круглосуточно будут наблюдать акушер-гинеколог и педиатр (неонатолог). Акушер-гинеколог следит за течением послеродового периода у женщины, а педиатр — за состоянием и развитием малыша. И именно эти два врача совместно принимают решение о выписке. Дома маме нужно будет полагаться только на себя. Долгий плач новорожденного, проблемы с грудным вскармливанием, странный стул у малыша… спросить квалифицированной помощи будет не у кого.
Важно знать, что если у мамы возникли какие-то осложнения после родов, то ребенка оставят в роддоме, пока мама не станет здоровой. А вот если мама здорова, а малышу нужно наблюдение или лечение в стационаре, то женщину могут выписать из роддома, а ребенка оставить в специальном детском отделении до выздоровления.
Здоровье мамы после родов: на что нужно обратить внимание?
Акушер-гинеколог смотрит на целый ряд признаков выздоровления после родоразрешения. Прежде всего врач обращает внимание на самочувствие мамы, сокращение матки, послеродовые выделения (лохии). Очень важно оценить заживление швов на половых органах или швы на животе после кесарева сечения. Такжегинеколог оценит молочные железы — нет ли трещин, набухания, как выделяется молозиво, появилось ли молоко и т.д.
В последнее время все больше роддомов вводит обязательное УЗИ внутренних половых органов перед выпиской. Правда, его делают не во всех роддомах. УЗИ нахначают и после естественных родов, и после кесарева сечения.Исследование показывает, не остались ли в матке части плаценты и какие кровяные сгустки выделяются после родов.
Еще один стандартный анализ — общий анализ крови и мочи. Анализ Крови позволяет выявить анемию, воспалительный процесс в организме и просто оценить общее состояние. Анализ мочи поможет исключить заболевания мочевыводящей системы или гестоз. Только после комплексного проведения обследования и всех анализов акушер-гинеколог принимает решение о выписке мамы.
Почему женщину долго не выписывают из роддома?
В первую очередь задержать выписку мамы из роддома могут отклонения в самих родах или в послеродовом периоде. Например, наложение швов на промежность, влагалище, шейку матки могут задержать выписку на 1-2 дня. То есть маме придется пробыть в роддоме 4-5 дней. Если разрывы были незначительными и заживают хорошо, то врач может принять решение о выписке.
На 5–7-й день домой выписывают если во время родов были более серьезные ситуации: кровотечение, выскабливание или ручное отделение плаценты или другие ситуации с оперативным вмешательством.
Если после родов у мамы возникают воспалительные процессы — плохо заживает рубец после кесарева сечения, эндометрит, то необходима антибактериальная терапия или операция. При таком вмешательстве женщину выписывают гораздо позже.
При анемии в роддоме проводят лечение железосодержащими препаратами и витаминами, либо переливают компоненты донорской крови. Это также может задержать выписку от 7-10 дней.
Также потребуется время, если у женщины обнаружили гестоз — появление отеков, белка в моче, повышение артериального давления во время беременности.
Какие бумаги должны выдать в роддоме при выписке?
1. Справку о рождении ребенка для ЗАГСа — для регистрации малыша.
2. Обменную карту ребенка — для детской поликлиники.
3. Обменную карту мамы — для женской консультации.
4. Также на руках у мамы остается «остаток» родового сертификата — два талона, которые она относит в детскую поликлинику, где будет наблюдаться ребенок в первый год жизни.
Здоровье ребенка после родов: на что обратить внимание?
Повторимся, что пока маму и малыша не выписали из роддома, за ними наблюдают врачи. Осмотр происходит ежедневно. Неонатолог осматривает кожу и пуповину, оценивает стул и мочеиспускание, его мышечный тонус, рефлексы, вес.
Ребенок тоже сдает анализы: общий анализ крови и мочи, анализ крови на пять врожденных заболеваний (гипотиреоз, фенилкетонурии, галактоземия, муковисцидоз и адреногенитальный синдром). Также крохе еще в роддоме делают прививки от гепатита В и прививку от туберкулеза (БЦЖ).
Если анализы хорошие, а осмотры не вызывают нареканий, то детский врач выписывает малыша из роддома.
Почему новорожденного не выписывают из роддома?
Большая потеря массы тела. Обычно потеря веса не превышает 6–8% от первоначальной массы тела. Если малыш стремительно худеет, то важно быстро найти причину и лишь потом выписывать ребенка.
• Желтуха новорожденных. Может проявиться при конфликте между группами и/или резус-факторами крови матери и плода (гемолитическая болезнь). Для лечения проводят инфузионную терапию, фототерапию.
• Незрелые или недоношенные дети. Таким малышам нужны специальные условия для жизни: инкубаторы или кувезы для выхаживания. Поэтому быстро выписаться из роддома не получится.
• Внутриутробная гипоксия или гипоксия в родах. После кислородного голодания у ребенка могут выявить нарушения нервной системы. Если признаки патологии (нарушение рефлексов, мышечного тонуса) появились в первые сутки после родов, малыша оставляют для лечения в отделении патологии новорожденных.
• Инфекционные заболевания. К ним относятся: инфекция мочевых путей, кожная инфекция или цитомегаловирус. После выявления требуется курс антибактериальной или противовирусной терапии.
Если новорожденный нуждается в лечении, то его переводят в специализированные отделения патологии новорожденных или переводят в детскую больницу.
Нужно отметить, что большинство родов протекает благоприятно, так же проходит и послеродовой период и у женщины, и у ребенка. Большинство мам и малышей выписываются из роддома в первые три, максимум четыре-пять дней после родов.
Как вести себя в роддоме
Появление малыша в жизни женщины – одно из самых важных событий. Но не каждая мать умеет правильно вести себя после родов в роддоме. Этот период очень значителен, ведь первые несколько суток говорят об общем состоянии здоровья младенца и его готовности самостоятельно существовать. Важно самочувствие роженицы, а также умение ее организма регенерировать.
Поступление в роддом и роды
Первое, с чем сталкивается рожающая — оформление в родильное отделение. Все начинается со встречи с дежурным врачом, особенно, Когда визит будет ночным. Если роды по контракту – это значительно упростит всю процедуру. Сначала требуется оформить документы – отдать постовой медсестре обменную карту, паспорт и страховку (лучше дождаться возвращения документов, чтобы не потерялись).


Далее будущую мать ждет смотровая комната, для чего необходимо иметь одноразовую пеленку и стерильные перчатки. Акушер проверит степень раскрытия шейки матки. При отсутствии патологий, роженицу будут готовить к естественным родам. По желанию беременной санитарка ставит очистительную клизму и бреет зону бикини.
Следующий этап – предродовая палата. Это помещение, где будут находиться все необходимые вещи из списка для мамы, малыша и родов. Тут понадобиться помощь мужа, это не один пакет.
Как вести себя в роддоме перед родами:
- заправить постель в предродовой палате;
- выложить перчатки для осмотров;
- переодеться в ночную рубашку;
- распустить волосы;
- фиксировать схватки.
Периодически врач проводит осмотр беременной, чтобы оценивать наличие или отсутствие прогресса родовой деятельности. Если околоплодный пузырь долго не трескается, его пробивают специальной спицей. Во время проведения амниотомии, следует вести себя спокойно и не двигаться, чтобы акушер не повредил головку плода. При отхождении околоплодных вод, малыш начинает давить на матку, и родовой процесс входит в новую стадию.
Схватки – болезненный период, но чрезмерно заострять на них внимание и жалеть себя не стоит. Лучше настроиться позитивно и ждать успешного их завершения. При сильных, частых и длительных спазмах, главное правильно дышать. Важно пытаться передохнуть в промежутках между сокращениями. Это реально, если не тратить силы на крики и слезы.
Массирование с надавливанием на пояснице немного облегчит боль. Во избежание возникновения натираний, рекомендуется использовать крем. В конце этапа схваток, роженице следует находиться в вертикальном положении. Это способствует мягкому перемещению малыша по шейке, что убережет женщину от разрывов.
Следует оставаться бдительным до конца, чтобы не пропустить потуги. Это чревато разрывами или затиханием схваток. После остановки родовой деятельности, сложно восстановить процесс, поэтому ребенка приходится выдавливать. При потугах важно правильно тужиться. Тут придет на помощь врач, он скажет, в какой момент дуться, и когда отдыхать.
Второй этап родоразрешения заканчивается появлением малыша, затем роженице необходимо изгнать послед. Важно проконтролировать, чтобы все детское место вышло наружу, так как остатки плаценты провоцируют воспалительные процессы. После отделения последа, матери на грудь кладут новорожденного.
Первые сутки
Мама еще два часа от родоразрешения находится еще в родзале. Это время опасное из-за вероятности маточного кровотечения. Каждые 15-20 мин. акушерка надавливает на матку для более интенсивного выхода сгустков крови. Это больно, но необходимо, при застое лохий, без чистки не обойтись.
Как вести себя после родов в роддоме:
- долго не лежать, а пораньше попытаться вставать с кровати;
- отдыхать при малейшей возможности;
- достаточно кушать и пить;
- сообщить родственникам о важном событии.
Сразу после родов, женщины чувствуют себя по-разному. Одни ощущают облегчение, а другие – усталость, но в обоих случаях следует отдохнуть для перезагрузки организма. Для нормализации работы мочеполовой системы, и улучшения обращения крови, требуется вставать с кровати. Далее новорожденный будет нуждаться в постоянном внимании и возникнет куча вопросов. Важно выяснить основные моменты с детским врачом и медсестрой до выписки.
Ребенок в роддоме после родов проходит обследование. При появлении на свет его забирает медсестра, обтирает стерильными пеленками и вытягивает слизь из рта и ушек. Далее его взвешивают, измеряют рост, обхват головы и грудной клетки. В соответствии с результатами первичного осмотра и показаний метрики, выставляется балл по шкале Апгар. Только потом малыша отдают матери, которая к этому времени уже переехала в послеродовую палату.
Как вести себя с новорожденным ребенком в роддоме:
- кормить по требованию или каждые три часа;
- подмывать 2-3 раза в день, менять подгузник;
- успокаивать, когда плачет;
- измерять температуру;
- фиксировать количество мочеиспусканий и дефекаций.
Забот с малышом в роддоме хватает. Обычно новорожденные в первые сутки спят в перерывах между кормлениями. При явной тревожности младенца и отсутствии сна, нужно сообщить врачу. Причина в коликах или адаптации к новому миру.
Кормят младенца молозивом или смесью, так как молоко крайне редко появляется сразу же после родов. Тем не менее давать ребенку грудь нужно перед каждым кормлением.
Помощь партнера находящегося вместе с роженицей заключается в присмотре за малышом, чтобы мать немного отдохнула. Муж также справиться с уходом за новорожденным – помыть, переодеть, сменить подгузник. Если женщине налаживали швы на промежность или разрывы, ей нельзя брать ребенка на руки, поэтому успокоить грудничка может и папа.
Жизнь в роддоме
Как правило, при естественных родах, мама и малыш остаются в родильном отделении не более 3 суток. Все это время медперсонал тщательно следит за состоянием обоих пациентов. Распорядок дня в роддоме спланированный и состоит из многих пунктов, которые требуется успевать сделать до выписки.
С самого утра в палату будут приходить медсестры, которые меряют давление и температуру. Далее проводится ежедневный обход, во время которого неонатолог взвешивает младенца, диагностирует животик и пупок.
Режим дня в роддоме после родов предполагает выход из палаты при необходимости, никто не прогуливается по коридорам просто так. Ребенка лучше вообще не выносить из комнаты, чтобы не подвергать опасности заболеть. Младенец рождается со стерильной микрофлорой, которая очень восприимчива к бактериям и вирусам, поэтому требуется приглашать доктора к себе.
Начиная со второго дня после родоразрешения, у матери формируется молозиво. Оно очень полезное и питательное. Малышу достаточно съедать 5-10 г для полного насыщения. С этого момента матери следует контролировать питье и питание. Обычно кормящим мамам предлагается специальное меню, основанное на нежирной пище.
Родственники или муж могут приносить еду для роженицы. Подойдет суп на втором бульоне из кролика или курицы, картофельное пюре без масла, рыба на пару, кашки. Сырые овощи и фрукты под запретом. Нельзя есть продукты, которые ухудшают вкус молока – чеснок, лук, специи. Пить разрешено компот из сухофруктов, чай и нежирное молоко.
Что дают в роддоме после родов:
- супы;
- каши;
- пюре;
- чай.
Не все блюда с больничной столовой можно есть кормящим мамам. Лучше попросить родственников готовить питание в такие дни дома и приносить. Кроме того, ужин в роддоме заканчивается в 18.00, а кушать нужно и в 22.00 если хочется. Пить следует достаточно, но не усердствовать. Некоторое время требуется подождать, для наладки лактации. Чрезмерное питье провоцирует набухание груди и лактостаз.
Одежда роженицы должна быть удобной для грудного вскармливания. Также стоит учесть наличие обильных послеродовых выделений, взять с собой прокладки для рожениц.
В чем ходить в роддоме после родов:
- халат с молнией или на запах;
- ночная рубашка на пуговицах сверху;
- одежда для кормящих мам.
Стоит учесть, что в палате вне зависимости от времен года будет тепло. Брать махровый халат не нужно. Сразу после получения известия о рождении ребенка, появится много желающих поздравить мать с долгожданным событием. Это бабушки, дедушки, подружки и родственники.
Можно ли навещать в роддоме после родов? Да, при наличии пройденной флюорогаммы. Новорожденный восприимчив к сторонним запахам, бактериям, поэтому лучше ограничиться близкими родственниками. Малыш должен окрепнуть для визитов чужих людей.
Поведение при кесаревом сечении
Оперативные роды делают планово по медицинским показаниям и экстренно, если в ходе обычной родовой деятельности выявлено патологию. Когда кесарево запланировано, женщина заранее знает дату родов. За сутки она ложиться в стационар, где выбирает наркоз, сдает анализы, консультируется с хирургом и анестезиологом.
Беременная соблюдает диету и не ест за 12 часов до операции. Также она готовит все необходимое для реабилитационной терапии. Далее будущая мать переходит в операционную, где извлекают малыша и зашивают разрез.
При экстренном кесаревом сечении, все происходит спонтанно, без подготовки, поэтому медики действуют исходя из ситуации. Времени на выбор анестезии нет, делают ту, что наиболее подходящая в конкретном случае.
Первые сутки роженица проводит в палате интенсивной терапии, где закреплена медсестра, которая следит за ее самочувствием. Женщине делают большое количество уколов и капельниц. Это обезболивающие, сокращающие и антибиотики. Первые день не рекомендуется ничего есть, чтобы не вызвать рвоту. Обычно мать проводит эти сутки, не вставая с постели. Лучше пригласить мужа или бабушку, которые помогали бы передвигаться и ухаживать за малышом.
Спустя 24 часа, мать и ребенка переводят в послеродовую палату. Там их каждое утро обследуют до самой выписки. Операционная медсестра делает перевязки и обрабатывает шов. На второй день нужно стараться подняться, для чего понадобиться послеоперационный бандаж. Он поможет снизить давление на разрезанную область.
Молозиво приходит позже, к третьему дню, до которого новорожденный ест смесь. Питание кормящей матери при кесаревом сечении, ничем не отличается от рациона женщины, после обычных родов.
Чем заняться в роддоме:
- научиться мыть, переодевать, пеленать грудничка;
- выяснить и обсудить интересующие вопросы с неонатологом;
- почитать литературу об уходе за новорожденным;
- отдыхать.
Первые дни в роддоме трудные, так как появились новые обязанности по уходу за ребенком, которые сложно выполнять из-за швов. Если младенец весит более 3 кг, запрещено брать его на руки матери, чтобы не разошелся рубец.
Новорожденный проходит адаптацию к миру: учится есть грудь, регулировать температуру тела. Каждый день педиатр проводит осмотр и взвешивает малыша, чтобы оценить потерю и набор веса.
Выписка при кесаревом сечении откладывается на 5-6 день. К этому времени женщине снимают швы (сейчас все чаще практикуют саморассасывающиеся нити, не требующие снятия). Перед поездкой домой ее отправляют на УЗИ для контроля внутренних рубцов и осматривают на кресле, оценивая размер и структуру матки. Поведение рожениц в роддоме должно быть спокойным и уравновешенным. Паника ни к чему хорошему не приведет.
Насилие в родах — Афиша Daily
В 2016 году флешмоб #насилиевродах вскрыл огромную проблему: абьюз медицинского персонала в родильных домах. Самые страшные случаи заканчивались смертью или инвалидизацией ребенка из‑за необоснованных и грубых действий персонала. К 2020 году проблема не потеряла свою актуальность. Мы записали истории женщин, которые столкнулись с насилием в родах.
Татьяна, 35 лет
Роды в мае 2020 года, роддом при ГКБ № 29, Москва
Моя беременность протекала отлично, я чувствовала себя хорошо и готовилась к родам. Побывав на дне открытых дверей, я влюбилась в атмосферу 29-го роддома в Москве. Приветливые лица акушерок, есть психолог, красивые родовые палаты, передовое оборудование, к работе привлечены специалисты по грудному вскармливанию. Я решила не заключать контракт и рожать по ОМС. Никаких проблем со здоровьем ни у меня, ни у моего ребенка не было — и никакого особого отношения мне не требовалось.
Когда отошли воды, мы приехали в роддом. С самого начала все было хорошо. Меня вежливо встретили, оформили документы, объяснили тактику ведения родов. Когда начались интенсивные схватки, меня перевели в родовую палату. Появилась врач, и тут начался мой личный ад. Она грубо осмотрела меня, причинив ужасную боль. Я вскрикнула, из меня хлынула кровь. Отругав меня за несдержанность, врач вышла. Я осталась в палате одна и была очень этому рада, потому что боялась, что она своими действиями причинит вред моему ребенку.
Спустя четыре часа пришел анестезиолог и предложил мне эпидуральную анестезию. Я согласилась: терпеть уже не было сил. После укола стало легче, но схватки все еще чувствовались. Пришла врач и спросила, почему я не сплю. Я ответила, что не могу уснуть от волнения и чувствую схватки. Она сказала, что роддом зря переводит медикаменты на таких, как я. Каких «таких» — я не знаю.
Действие эпидуральной анестезии закончилось, стало действительно больно. Я металась по кровати и стонала. Ребенок все никак не появлялся, хотя прошло уже десять часов. Врачу надоело ждать, и они с акушеркой решили ускорить процесс. Они изо всех сил потянули мои ноги к голове в момент схватки. Это было чудовищно больно. Ударив меня по ногам, врач закричала на меня, чтобы я сама взяла себя за ноги и немедленно закрыла рот. Но дело не сдвинулось, ребенок не торопился появляться на свет. На меня обрушился шквал ругани.
Врач говорила, что я старородящая и не умею рожать, что ненавижу своего ребенка и поэтому убиваю его в родах. Ответить я не могла. Ругань не прерывалась, и когда от боли я уже ничего не слышала, последовал удар сначала по ногам, а затем и по лицу. А потом еще один.
Мои щеки вспыхнули, в палате повисла тишина. Молчание прервала заведующая отделением, которая заглянула к нам и предложила изменить тактику родов: принести мне стул (имеется в виду полукруглый стул для родов в сидячем положении — более физиологичном и удобном, чем роды, лежа на спине), чтобы я посидела и смогла отдохнуть. Врач грубо ответила, что стула в палате нет и у нее нет ни желания, ни времени бегать за ним для такой истерички, как я. Пожалев меня, заведующая сходила сама за стулом.
Спустя полчаса моя малышка родилась. Мне несказанно повезло, что в мою палату зашла заведующая и мой ребенок родился абсолютно здоровым, но до сих пор я не знаю, что бы было, если бы она не пришла. Я помню остервенелое лицо врача, искаженное гримасой отвращения. Нужно было заключать контракт, и, возможно, отношение было бы совсем другое. Но ведь даже без него очевидно, что врач не может бить. Видимо, и за это необходимо платить.
Действия персонала я попыталась обжаловать через Министерство здравоохранения, но ответа пока не получила. Если честно, то я не верю, что эту врача снимут с должности. Я знаю, что от ее действий пострадала не только я, но у молодых мам после родов нет никаких ресурсов, чтобы разбираться.
Настя (имя изменено по просьбе героини)
Роды в 2019 году, Тула
Это мои вторые роды, первые были 20 лет назад. Сын умер после рождения. И сами роды, и последующая смерть ребенка были для меня адом. Я долго восстанавливала тело и психику. Детей не хотела после этого очень долго. Но в 39 лет я снова забеременела желанным ребенком. Я сразу решила, что не пойду в бесплатную женскую консультацию, где врачи запугивают женщин, и не буду рожать в роддоме. Я прекрасно помнила пыточные процедуры во время первых родов.
Я очень тщательно готовилась к родам. Много читала, смотрела и слушала. Я видела, что женское тело само умеет рожать, если ему не мешать. Моя беременность была прекрасной, без давления врачей и ненужных обследований. Родить дома, как планировалось, мне не удалось: у мужа был выходной, и он настоял на роддоме. Но все схватки я продышала и честно пережила дома, чему несказанно счастлива. Начались потуги. Под давлением мужа пришлось ехать в роддом. Как в кино: рожающая жена на заднем сиденье, и муж, нарушающий ПДД.
Приехали в роддом. У меня не было обменной карты, которую выдают беременным в женской консультации. Отношение врачей было уничижительно-пренебрежительным — общались грубо, морально давили и завуалированно оскорбляли: у тебя нет обменной карты, наверняка ты наркоманка, у тебя СПИД или сифилис.
У меня потуги — а медсестра задает вопросы из анкеты. Меня заставили лежать на спине, в удобном врачам положении. Рожать на спине, подняв таз, нефизиологично. Я была полностью голая, даже не дали больничную рубашку. Мне сразу попытались вколоть в ноги окситоцин (искусственный гормон, широко применяется в роддомах для того, чтобы ускорить родовую деятельность. — Прим. ред.). Крайне удивились моему решительному отказу. Я, как могла, между потугами объясняла им, что не хочу вмешательств. Очень тяжело одновременно защищаться и рожать.
Когда ребенок родился, мне положили его на живот всего на секунду, потом унесли. Сразу перерезали пуповину, несмотря на мою просьбу дождаться, пока она отпульсирует (поздний зажим пуповины может предотвращать желозодефицитную анемию у новорожденных. — Прим.ред.). Акушерка выдернула из меня плаценту, не подождав даже положенное по протоколу время (плацента выходит вскоре после ребенка, выдергивать ее чревато осложнениями. — Прим. ред.)
Из‑за спешки этой женщины я получила ручную чистку под общим наркозом (плацента вышла не полностью, пришлось удалять остатки ткани из матки). Пока я отходила от наркоза в ледяном помещении, моего ребенка накормили смесью без моего разрешения. К тому же потеряли мои документы, которые привез муж.
Последствия — психологическая и физическая травма. Общий наркоз, потеря крови, ненужные раны, роды в нефизиологичном положении.
Сейчас я восстанавливаю тело и душу. Я бы родила еще, но боюсь. А на нормальные, человеческие, платные роды у нас нет денег. Наше правительство стимулирует рождаемость финансами — это прекрасно, но систему родовспоможения тоже надо перетрясти. Там работают люди, которые не на своем месте и ненавидят женщин. Женщины ненавидят женщин.
Подробности по теме
«Я задыхалась от слез»: истории женщин, столкнувшихся с насилием в кабинете гинеколога
«Я задыхалась от слез»: истории женщин, столкнувшихся с насилием в кабинете гинеколога
Анна (имя изменено по просьбе героини), 36 лет
Роды осенью 2019 года, роддом при ГКБ № 24, Москва
Это мои вторые роды, первого ребенка я родила шесть лет назад в США. Роддом, в который я попала по направлению, позиционируется как адепт ведения мягких родов, имеет международный статус «больницы, доброжелательной к ребенку», внедряет раннее прикладывание к груди, партнерские роды, отсутствие нежелательных вмешательств. Все это обнадеживало и внушало доверие.
Предварительный ознакомительный тур в роддом, где доктора очень бережно рассказывают о ведении родов, сильно сбил с толку и произвел, как я теперь понимаю, необоснованно благоприятное впечатление. В родах по ОМС все это хорошее отношение персонала обернулось равнодушием, халатностью и грубостью.
Мы приехали в роддом ночью после отошедших вод. У нас с собой были все необходимые документы, которые требовал роддом, в том числе разрешение заведующего на партнерские роды. Нас с мужем разлучили в приемном отделении, и он должен был присоединиться к родам позднее, по регламенту роддома, когда женщину переводят в родовой блок.
С момента приема в роддоме и дальше ни один врач не представился и не сообщил, какие намеревается проводить манипуляции. Врачи вяло здоровались в ответ на мое приветствие и желание наладить хоть какой‑то человеческий контакт.
Около шести часов я была в предродовом отделении на аппарате КТГ, [который измеряет сердцебиение плода], почти все время. Ходить было можно, но не всегда. В схватках это очень важно — проживать роды свободно, не будучи ограниченной в движениях. За все время мне ни разу не посмотрели раскрытие шейки матки, я не знала, в какой фазе родов нахожусь. Я чувствовала, что процесс идет активно, и по моим ощущениям я уже должна находиться в родовом блоке с мужем. Схватки я проживала одна в медитации. Очень хотелось пить, но персонал отказывался приносить воды. Вообще было ощущение, что до тебя никому нет дела.
В какой‑то момент я почувствовала, что идут потуги (это активная фаза родов), и потребовала акушерку позвать врача. Она очень грубо и настойчиво стала предлагать мне анестезию, на что я сказала: «Зовите врача, я уже рожаю!» Пришедшая врач грубо ответила мне: «Да мы уже ждем не дождемся все, пока ты тут родишь». Но после осмотра сказала срочно переводить меня в родблок.
В родовом блоке я потребовала (уже потребовала, так как на просьбы никто не реагировал) поднять мужа. Мне грубо ответили, что не знают, где он, и вообще они этим «не занимаются». Тогда я набралась сил позвонить ему и крикнуть «беги скорее», и он каким‑то чудом буквально прорвался, потому что внизу его тоже не пускали.
На момент, когда головка показалась, врача не было в родблоке, акушерка сдерживала головку насильно, чтобы ребенок не шел, это было очень болезненно. В родблоке не было необходимых людей, она их звала криком на помощь. В итоге роды приняла акушерка. Все прошло очень быстро, но сам процесс коммуникации был грубым: обращение на ты и просьбы «не орать». Никакого ведения родов, тем более мягкого, не было. Было грубое руководство процессом, в котором тем не менее мне удалось самой, отвечая на природу своего тела, максимально мягко родить ребенка.
Последняя фаза была самой ужасной — послеродовой осмотр без анестезии. Это как будто тебя насилуют десятью острыми железными предметами.
На мою просьбу делать это хотя бы бережнее или медленнее — или дать мне отдохнуть — были ответы в духе «я тут врач, я знаю, что делаю: что ты, как мямля». В итоге швы, которые, по заверению врача, должны были рассосаться через несколько дней, болели больше месяца, целый месяц выходили нитки. Процесс родов был необоснованно травмирующим.
С этим опытом мне еще предстоит разобраться внутренне и как‑то его прожить, а также поблагодарить свое тело за огромную самостоятельную работу, за силу и доверие — и моего мужа за поддержку. Персонал роддома могу благодарить лишь за то, что почти не мешали мне родить самой.
Лера (имя изменено по просьбе героини), 29 лет
Роды в июле 2020 года, роддом при ГКБ № 27, Москва
Моя первая беременность была замершей. И вторую беременность я очень ждала. Хотела рожать с доулой (помощница в родах. — Прим. ред.), пошла на курсы подготовки к родам. Они были нацелены на естественное ведение беременности и родов. Там нам рассказали про вред ненужных медицинских вмешательств. Я хотела родить максимально естественно, без эпидуральной анестезии и прочего.
Я очень боялась насилия в родах, потому что когда моя старшая сестра рожала своего первого ребенка, акушерка била ее по ногам. С ней очень грубо обращались, пока она не сказала: «Помогите мне родить, я вас отблагодарю». Тогда отношение изменилось.
К сожалению, из‑за коронавируса партнерские роды отменились, и я не смогла взять с собой доулу на роды. Муж привез меня в роддом со схватками. В приемном отделении все было довольно мило. Это роддом, где не так давно сменили руководство, против бывшей главврача Марины Сармосян было заведено уголовное дело за то, что она выдавливала детей (прием Кристеллера, при котором ребенка выдавливают из живота матери, в России запрещен из‑за высокого риска травматизации и смерти ребенка. — Прим.ред.) Весь состав роддома был заменен. Из‑за этой истории я долго не хотела у них рожать, но мне сказали, что сейчас там все нормально.
В родильном блоке пришла доктор. Во время осмотра мне стало резко больно, и я почувствовала, что из меня вылилась вода. Она проколола мне околоплодный пузырь, даже не предупредив. Это было очень неожиданно и неприятно. Я закричала от боли, на что она грубо сказала: «Не ори! Чего ты орешь, я тебе всего два пальца засунула, а у ребенка голова 10 см, как ты рожать-то собираешься?» Потом она спросила: «Ты вообще обезболиваться собираешься?» Я сказала, что нет. Она неприятно засмеялась.
Схватки усиливались. Я была одна, периодически ко мне заходила акушерка. Она была довольно милой, но постоянно уговаривала меня сделать эпидуральную анестезию. Я долго держалась. Боли были уже очень сильные. Ко мне зашла другая врач, которая потом принимала роды. Она тоже склоняла к обезболиванию: «Давай сделаем эпидуральную анестезию, это же как королевские роды, боли не будет». Меня осмотрели, раскрытие 5 см. Акушерка сказала: «Представь, еще столько же [ждать полного раскрытия]». К тому моменту прошло три часа таких болезненных схваток, и я подумала, что если еще столько же ждать, то сойду с ума от боли. В итоге я согласилась на эпидуральную анестезию.
Через час у меня было уже полное раскрытие. Я перестала чувствовать схватки. Акушерка объяснила мне, как тужиться, но я не поняла, как это сделать. Тужиться надо было на схватку, а я не ощущала их. Во время схватки живот становится твердым, так что я постоянно трогала живот, не понимая, когда тужиться.
Пришли врач и еще какая‑то женщина. Вместе с акушеркой они втроем начали на меня наседать: «Народу много, у нас там еще две девочки лежат с полным раскрытием, давай, тужься». Я тужусь изо всех сил, но, видимо, как‑то неправильно. Они начали: «Ты ничего не делаешь, ты полный ноль, ты спортом никогда не занималась в жизни, вот хоть сейчас позанимаешься» (у меня лишний вес).
Врач подошла и нажала на живот. Я сказала ей: «Не давите мне на живот». Она возмущенно отпрянула: «Да мы сейчас вообще вакуум принесем, раз такое дело! Мне нужно, чтобы ребенок родился живым». То есть какое будет состояние ребенка, неважно. Мне было безумно страшно.
Все это время я была в своей ночнушке, трикотажной. Врач сказала мне: «Твоя ночнушка говно, если бы были наши [из более жесткого хлопка], было бы проще». Она наклонилась надо мной, натянула край своей рубашки и давила мне им на живот. Акушерка раздвигала мне руками промежность. В итоге ребенок вылетел как пробка.
Когда дочка родилась, мне положили ее на грудь. Я плакала и просила у нее прощения, я боялась, что с ней что‑то случится, что ей нанесли вред выдавливанием. Через минуту ее уже унесли. А потом акушерка начала говорить, какая врач молодец, как она мне помогла, что без нее я сама бы не родила, что я сама ничего не хотела делать. Они без конца повторяли, как мне «повезло» и как все хорошо получилось. Когда я сказала акушерке, что мне давили на живот, она сделала вид, что я все выдумываю: «Да не давили тебе на живот».
После родов врач накладывала швы на разрывы, это было очень больно, хотя действие анестезии еще сохранялось. Прошло уже три месяца, но я до сих пор чувствую дискомфорт и боль в области швов. Я ходила потом к двум врачам, мне объяснили, что зашили очень грубо, небрежно.
Я родила в 19.30. Ночью я не могла спать — меня накрыло тревогой из‑за того, что мне давили на живот. В послеродовой палате вместе со мной лежала еще одна женщина, у которой роды принимала моя врач. Она рассказала, что врач тоже оскорбляла ее и давила на живот.
В первые дни после родов вся радость материнства пропала, я очень переживала, плакала весь первый месяц. Обращалась к нескольким врачам, мне нужно было убедиться, что с ребенком все в порядке. Мне очень обидно и больно, что мои первые роды так прошли. Преследует чувство бессилия, что с такими врачами ничего нельзя сделать.
Подробности по теме
Со мной произошло то, о чем не говорят: что такое замершая беременность
Со мной произошло то, о чем не говорят: что такое замершая беременность
Дарья Уткина
Доула, психолог, соосновательница проекта «Бережно к себе» о ментальном здоровье матерей
К сожалению, такие истории — не «перегибы на местах», а системная практика, которая распространена повсеместно. Об этом рассказывают женщины на консультациях после родов и на подготовке к следующим. Эти истории звучат везде, стоит только задать вопрос: «Как ты? Как прошли твои роды?»
Мы в «Бережно к себе» недавно записали подкаст о травме с психологом Верой Якуповой и перевели текст о пирамиде насилия в родах — это такая классическая идея, как рождаются те самые жуткие «перегибы на местах», где женщину бьют или применяют один из семи видов насилия в родах (по классификации ВОЗ). Все начинается с банальных вещей вроде обращения на ты и «мамочка», подшучивания над выбором женщины и игнорирования ее потребностей.
Это то, что исчезает там, где есть гуманизация родов. Не только прием Кристеллера (выдавливание) или вмешательства без информированного согласия, но и унижение и обесценивание опыта женщины.
Насилие в родах — системная ошибка, и чтобы она исчезла, нужны серьезные перемены на уровне образования, менеджмента организации, оценки и поощрения персонала, распределения ответственности и базовых протоколов.
Действительно, в родах по ОМС медики редко могут уделить женщине необходимое внимание. И множество конфликтов рождается в плоскости несовпадения ожиданий и ценностей. Например, конфликт спасения жизни и оказания медицинской услуги. До сих пор роды по ОМС считаются «бесплатными», и медики нередко вслух так и говорят: хочешь рожать «по-своему» — плати. В то же время женщины недоумевают, почему должны платить за роды, как иностранки. Да, это несправедливо. Но современная неформальная культура родов именно такова.
Было бы здорово ее изменить. И я вижу, как потихоньку усилиями женщин, медиков и помогающих практиков вроде доул и психологов все меняется. Но гуманизация родов — медленная, а рожать приходится здесь и сейчас.
Внимание к современной культуре родов может помочь и женщинам, и медикам по-другому посмотреть на происходящее и увидеть системные факторы, которые повышают риск насилия в родах. Тут важно сказать, что в каждом отдельном случае только автор насилия несет ответственность за причиненный вред. И я ни в коем случае не хотела бы, чтобы показалось, что часть вины за происходящее, как это бывает, стоит переложить на женщину.
Наоборот, хочется подчеркнуть, что в существующей системе медицинской помощи в родах специалистам очень сложно работать в гуманном подходе. И часто естественным образом остаются те, кому нормально в культуре насилия. Возникновение каких‑то других подходов внутри того, как все устроено сейчас, похоже на чудо, не вполне ожидаемо и часто держится на личности конкретного руководителя, врача.
Мария Молодцова
Порой кажется, что уже все и везде знают о невозможности проведения медицинских манипуляций без получения информированного добровольного согласия пациента или родителей маленького пациента (ст. 20 Федерального закона № 323-ФЗ), однако на практике это требование нередко либо не выполняется, либо выполняется формально. Иногда при поступлении роженицы в роддом ей сразу дают подписать пачку согласий «на все», вплоть до эпизиотомии (рассечения промежности) и применения вакуума для извлечения малыша. Это совершенно неправильно и нивелирует саму идею, ведь каждая манипуляция должна быть маме разъяснена. И здесь никак не работают спекуляции на тему «счет может идти на секунды, там не до согласий». Если при спасении жизни мамы или малыша счет идет на секунды, ни у кого потом никаких претензий не возникает. Но амниотомия (прокол плодного пузыря), любой вид анестезии, введение искусственного окситоцина — не моментальные процессы, и всегда есть время на разъяснение и получение согласия либо отказа.
Что касается крика, побоев, запрещенного российским клиническим пр
Куда девается пуповина после родов у матери и что делают с плацентой в роддоме
Весь период беременности пуповина связывала плод с телом матери, поставляя ребенку питание и удаляя продукты жизнедеятельности. Но вот настал счастливый момент – ребенок появился на свет. Сразу с первым вздохом малыша и криком, которым он заявляет о своем рождении, пуповина перерезается. На месте соединения остается ранка, которая со временем затягивается, но остается метка, напоминающая о матери, подарившей жизнь ребенку – пупок. Куда девается пуповина у матери после родов и что с ней делают – этот вопрос в результате волнует всех рожениц. Для начала следует разобраться, что она собой представляет.
Содержание статьи
Что такое пуповина
Пуповина – это анатомическое образование, которое появляется сразу после зачатия. По структуре она представляет собой часть хориона (наружная оболочка плода) и часть плодного яйца. Из него сначала образуется плацента, а от нее уже отходит и сама пуповина. Результатом этих формирований является единое анатомическое образование с медицинским названием послед – это плацента вместе с пуповиной.

Последней в представленной цепочке отводится огромная роль в процессе вынашивания ребенка. Именно через нее малышу доставляются различные питательные вещества и микроэлементы, а также отбираются продукты переработки. Через представленную оболочку к плоду поступает кислород и происходит процесс кроветворения. Обменные процессы происходят через вену и две артерии, которые проходят через пуповину.
Участь во время родов
Начало родов – это своевременный разрыв оболочек плодового яйца и последующее отхождение вод (околоплодных). Плодный пузырь защищает младенца от ударов, шума и инфекций. После этого матка начинает изгонять плод из себя.
Обратите внимание: Как только ребенок родится, сразу отсекается пуповина, не дожидаясь выхода последа. Он может выйти спустя 1,5-2 часа после родов. Рассекают пуповину следующим образом: зажимают в двух местах и после остановки пульсации в ней, отрезают. В теплом помещении пульсация может длиться до 15 минут, а в прохладном все происходит намного быстрее.
Только что родившегося ребенка помещают ниже уровня матки, чтобы кровь его не перетекала в плаценту. Немного лишних минут связи малыша с матерью дают возможность насытить кровь гемоглобином. Плацента должна выходить после рождения ребенка сразу – это гарантирует снижение вероятности послеродовых осложнений и для мамы, и для новорожденных. Выход последа считается третьим родовым периодом, он бывает самым коротким. Если он не выходит самостоятельно, его вынимают вручную – это зачастую происходит, когда женщина во время родов теряет много крови, а также в случае нахождения биоматериала в утробе матери более двух часов. После того, как плацента выйдет, ее проверяют на целостность, чтобы в матке не остался даже малейший кусочек последа. Затем решается вопрос о том, что с ней делать – это прерогатива медиков или самой новоиспеченной матери.
Что делают после родов
Многих рожениц интересует, куда девается плацента после родов, ведь несмотря на тот факт, что в современном мире, плацента с пуповиной считается собственностью женщины, родившей ребенка, большинство из них не видят ее даже «в лицо».
Видео
А тем не менее роженица должна решить, что делать с «детским местом»:
- забрать себе;
- оставить в роддоме;
- заморозить, чтобы сохранить стволовые клетки, содержащиеся в нем, тем самым подстраховаться на будущее.
Это интересно: Стволовые клетки представленного биоматериала могут спасти ребенка в экстренных случаях. В медицинских учреждениях Америки и Европы плаценту с пуповиной можно передать в собственность клиники за неплохое вознаграждение, что подтверждается договором. Из этого биологического материала производят медицинские препараты, косметику и стимуляторы.
У России это практикуется далеко не во всех клиниках, поэтому будущая мать должна еще до прибытия в роддом решить, что делать с последом после родов. Если в роддоме, в котором женщина собирается рожать не предусмотрена заморозка, следует заранее договориться с другими клиниками, куда медперсонал передаст материал для хранения сразу после родов.
Что делают с последом при отсутствии указаний
Что делают с пуповиной после родов, если роженица не решает самостоятельно, куда ее поместить. Сразу, как плацента и пуповина выходят из утробы женщины, их утилизируют в данном медицинском учреждении. В каждом регионе и даже медицинском учреждении есть свои законы и правила, что необходимо делать с отходами биологических тканей, какими и являются эти биоматериалы. Уничтожают их в соответствии с утвержденными требованиями и по технологии, принятой в данном учреждении. Если роды происходили с патологиями, то послед сохраняется, и по назначению врача проводятся соответствующие исследования полученного биоматериала. В случае рождения мертвого ребенка, плацента и пуповина отправляются на гистологический анализ – это поможет определить причину печального исхода.
Послед могут взять для научных исследований, лабораторных экспериментов, получения некоторых веществ. Делается это по согласию роженицы, но в большинстве случаев без ее ведома. Забор стволовых клеток и крови из пуповины, их глубокая заморозка – это дорогостоящее мероприятие, поэтому его не поддерживают ни медики, ни сами роженицы. Хотя и необоснованно. Следует также отметить, что, если законами клиники предусмотрена только утилизация последа, его не выдадут матери, даже если она этого пожелает. Обычно женщин, родивших ребенка, больше не интересует судьба «детского убежища».
Языческие обряды предков
Предки придавали пуповине сакральное значение и выполняли некоторые обряды с ее использованием:
- Мать хранила кусочек высушенной пуповины. Считалось, что он препятствует разрушению родственных связей, а отношения матери с ребенком в этом случае только улучшается.
- Кусочек собственной пуповины, который надлежало носить в нагрудном медальоне, наделяет человека мудростью и дарует ему силу всего рода. Умершие родственники помогут преодолеть трудности и подскажут верный путь.
- Славянские ведуньи поили внучек настоем из высушенной пуповины самого ребенка – это придавало ей силы, девочка приобретала способность к тайным знаниям.
- Следуя народному поверью, в пуповине содержится вся информация о владельце. Если она попадет в руки врагу, он сможет магически воздействовать на жизнь, здоровье, его поступки и мысли.
Это еще не все поверья, дошедшие до современного человечества из древности. Пусть они кажутся смешными, но в старину люди придавали им большое значение. Славяне считали послед младшим братом или сестрой новорожденного ребенка и закапывали его в землю, высаживая на этом месте березу или плодовое дерево. В некоторых племенах африканского народа, родившая женщина просто съедала последующий биоматериал ребенка. В странах Востока считалось, что детское место является вместилищем души ребенка, поэтому его следует вернуть Богам, а взамен получить здоровье и счастливую судьбу ребенку. Поэтому все останки последа закапывали в надежном месте или в знаковом: послед мальчика хоронили на поле битвы, что предрекало ему воинскую славу и множество побед в боях. Также его закапывали рядом с домашним очагом, чтобы из нее выросла хорошая хозяйка и хранительница очага. Конечно, в современное время послед не наделяется столь священными качествами, и люди относятся к нему проще. Главное, чтобы он вышел из чрева женщины полностью и, как можно быстрее – это признак благополучно пройденных родов и своевременного формирования и развития ребенка в утробе матери.
Hospital Tour 101: о чем спрашивать, когда посещать и многое другое!
Одна из моих работ — руководить поездкой в родильную больницу для тех, кто планирует роды в больнице. Мне немного забавно, что я провожу эти туры, учитывая, кто я (педагог / блогер по родам, доула, инкапсулятор плаценты и т. Д.) И кто обычно ведет такие туры (медсестры). Как активный сторонник информированного согласия, я даю понять участникам тура, что они могут и должны спрашивать меня о чем угодно .А я, в свою очередь, максимально честно отвечу на их вопросы.
К сожалению, большинство родителей не приходят со списком вопросов о поездке в больницу и обычно смотрят на оленей в свете фар. Я понял. Попасть в больницу — все равно что вылить на голову ведро с ледяной водой. «Проснуться! У тебя скоро будет ребенок! » Впервые все может показаться очень реальным.
Тем не менее, туры в больницу могут помочь родителям узнать, чего ожидать, узнать, какие варианты доступны для них, и даже могут помочь родителям лучше представить себе свой родовой опыт.(Трудно представить себе роды, если вы никогда не ступали ногой в то место, где будут разворачиваться ваши роды.) неизвестные роды и сразу после родов. Давайте начнем!
Необходима ли госпитализация?
Можно ли рожать в больнице без предварительного посещения родильного отделения? Конечно.
Рекомендую ли я просто явиться на роды, никогда не видев того места, где вы родите? Конечно, нет.
Вот некоторые преимущества посещения больницы:
- Карта родов и родов во время родов не понадобится, если вы уже решили, куда поехать. Экскурсия по больнице во время беременности помогает заранее определить направления движения, где припарковаться, куда пойти и т. Д. Поверьте, это само по себе стоит посещения больницы.
- Если есть документы, которые нужно заполнить, часто это можно сделать во время посещения больницы. Чем меньше бумажной волокиты, тем лучше.
- Когда родители ВИДЯТ, где они будут рожать, им будет легче визуализировать рождение. Это может быть чрезвычайно полезно, особенно при преодолении страха перед неизвестным.
- Посещение больницы дает широкие возможности задать вопросы о планах родов, желаниях родов, политике и процедурах. Это хорошее время, чтобы увидеть, совпадают ли ваши родовые желания с тем, что предлагает данная больница новым родителям.
Когда проводить экскурсию по больнице
Если вы уверены, что выбранная вами больница является правильным выбором для вас и вашей семьи, я думаю, что экскурсия в больницу подойдет лучше всего в конце второго или начало третьего триместра.
Однако, если вы все еще не определились с тем, где вы хотите рожать и с кем, я предлагаю совершить экскурсию намного раньше, возможно, в начале второго триместра.
Удивительно, но я часто встречаю в туре родителей, которые все еще не уверены, где они хотят рожать. Если возможно, не оставляйте дела нерешенными до третьего триместра. Выберите качественного поставщика медицинских услуг и место для родов на ранней стадии, чтобы мысленно успокоиться и подготовиться к родам.
Как запланировать визит в больницу
Чтобы запланировать визит в больницу, позвоните в местную больницу, чтобы узнать об их расписании и доступности. Я провожу экскурсии исключительно по воскресеньям во второй половине дня, но я знаю, что, если бы кто-то вошел без предупреждения, его бы с радостью устроили экскурсию прямо сейчас. Однако я работаю в небольшой больнице, и в других больницах, вероятно, нет возможности проявить такую гибкость.
(Некоторые больницы могут не предлагать личные туры и вместо этого рекомендуют родителям «виртуальный тур».Это досадно и досадно. Виртуальному туру не хватает глубины и он оставляет желать лучшего. Как я объясняю на уроках родовспоможения, если вас это расстраивает — жалуйтесь! Движущими силами в вашем сообществе являются вы (платящие клиенты). Если говорить открыто, особенно массово, политика меняется к лучшему. Вы можете это сделать!)
Вопросы, которые следует задать во время посещения больницы
Ниже приводится список возможных вопросов, которые можно задать во время посещения больницы. Выберите несколько важных для вас вещей, запишите их и возьмите с собой в поездку.Вы будете счастливы, что спросили и получили информацию!
Посещение больницы Вопросы по родам, родам и немедленному послероду
- Рожает ли мой врач или акушерка в этой больнице?
- Куда мне в первую очередь обратиться, когда я рожу? Я пойду на сортировку или куда-нибудь еще?
- В какой момент родов мне следует явиться в больницу? Приду ли я, как только замечаю признаки схваток, или какое-то время я работаю дома?
- На каком расстоянии должны быть мои схватки до того, как я попаду в больницу?
- Сколько пациентов закреплено за каждой медсестрой?
- Как часто доулы рожают в этой больнице?
- Присутствуют ли при моем рождении резиденты или студенты? Если мне это не нравится, как мне заявить о своих желаниях?
- Родовые и родильные залы частные или общие?
- Все номера такого размера? Чем отличаются другие комнаты?
- Будет ли у меня доступ к холодильнику?
- Есть ли в каждой комнате ванна для родов? Могут ли женщины рожать в воде?
- Есть ли в каждой комнате родильный мяч? Арахисовый шарик? А что насчет штанги для приседаний?
- Сколько подушек в каждой комнате? Я должен принести свой? (Это может показаться глупым, но в больничных палатах часто не хватает подушек.Подушки очень полезны для беременных!)
- Есть ли кровать или детская кроватка для помощника?
- Следует ли мне принести план родов? Как принимаются планы родов?
- Я надеюсь на ______________ рождение. Как персонал этой больницы поможет в этом?
- Какие у меня есть варианты обезболивания?
- Какие рабочие места поощряются? Продвигать позиции?
- Я хочу носить свою одежду, как с этим поступить?
- Я хочу есть и пить во время родов, и мне интересно узнать о правилах, касающихся еды и питья во время родов.
- Какие варианты питания доступны для рожениц? А как насчет партнеров по рождению? Есть кафетерий? Во сколько закрывается кафетерий? Есть ли торговые автоматы?
- Какова политика наблюдения во время немедикаментозных родов?
- Могу ли я находиться под беспроводным контролем во время прогулки по залам? Могу ли я находиться под наблюдением в ванне или мне нужно выбраться наружу?
- Каковы правила в отношении фото- и видеосъемки во время родов и родов?
- Какова политика посетителей? Сколько посетителей допущено к работе и доставке? Каковы часы приема для работы и родов?
- В какой момент я могу разлучиться со своим биологическим партнером?
- Сколько людей могут оказать поддержку в операционной после кесарева сечения? Могут ли доулы находиться в операционной?
- Доступны ли доулы для кормления грудью сразу после кесарева сечения?
- Предлагает ли эта больница какие-либо семейные варианты кесарева сечения?
- Если мой ребенок нуждается в отделении интенсивной терапии, как с этим поступить?
- Регулярно ли вводят питоцин после рождения?
- Как мне забрать плаценту домой?
- Каковы ваши обычные процедуры для новорожденных? Как обычно проходит первый час после родов?
Послеродовой тур по больнице. Вопросы
- Есть ли отдельные палаты для выздоровления или послеродовые? В какой момент меня переедут в другую комнату?
- Помещения для выздоровления и родовспоможения общие?
- Сколько посетителей разрешено в послеродовой палате? Какие часы посещения во время моего послеродового пребывания?
- Могут ли маленькие дети навещать?
- Будет ли у меня доступ к холодильнику?
- Какие варианты питания доступны для пациентов во время послеродового пребывания? Это касается моего партнера?
- Подходит ли эта больница для детей?
- Как правило, дети остаются в детской комнате?
- Будет ли мой ребенок разлучен со мной в какой-то момент?
- Какие меры безопасности предусмотрены для моего ребенка? Как это обеспечивается?
- Есть ли в штате консультант по грудному вскармливанию? Они IBCLC? Какие у них часы? Как мне получить доступ к этому человеку?
- В какой момент вы бы хотели, чтобы моему ребенку была смесь, и как вы вовлекаете родителей в это решение?
- Даются ли пустышки младенцам?
- Какие прокладки или подгузники для взрослых поставляются в послеродовой период?
- Есть ли беспроводной интернет?
- Кому я могу позвонить, если у меня возникнут дополнительные вопросы после экскурсии?
Посетите больницу и отметьте это в своем списке дел по беременности.Они веселые, информативные и помогают родителям подготовиться к родам.
Вы посещали больницу? Что для вас выделилось? Вы задавали много вопросов или в основном молчали? Какие вопросы вы хотели бы задать?
Оставьте комментарий и поделитесь своим опытом!
Ознакомьтесь с моей НОВЕЙШЕЙ электронной книгой: Простое руководство по сложным частям труда! Что внутри? —- >> ВСЯ моя лучшая информация о том, как пройти через тяжелый труд. Хотите копию? Просто щелкните изображение выше, следуйте инструкциям, и оно будет доставлено вам сегодня же!
Больничные роды — Канал лучшего здоровья
Большинство рожениц в Виктории рожают в больнице.Выбираете ли вы государственную или частную больницу — это ваш личный выбор, который может зависеть от вашего финансового положения, расстояния до ближайшей больницы и предпочтений в отношении родов. В государственных больницах Виктории предоставляются безопасные, доступные и высококачественные услуги по уходу за беременными.
Посещение родильного отделения больницы, где вы будете рожать, поможет подготовить вас к тому, чего ожидать, когда вы начнете рожать.
Рождение ребенка в больнице
Как в государственных, так и в частных больницах во время родов за вами будут ухаживать в основном акушерки.
Телефонный звонок в больницу во время родов сообщит вам, когда пора приходить.
Когда вы приедете, акушерка позвонит:
- выполнять базовые проверки здоровья, такие как измерение пульса и температуры, а также артериального давления
- проверьте положение ребенка, пощупав живот
- прислушивайтесь к сердцу вашего ребенка
- , возможно, проведет внутреннее обследование, чтобы увидеть, насколько расширилась ваша шейка матки (это позволит акушерке узнать, насколько далеко продвинулись ваши роды).
Акушерки будут следить за вами и вашим ребенком с помощью этих проверок на протяжении ваших родов. Обязательно спрашивайте, есть ли у вас вопросы.
Во время родов за вами будут ухаживать акушерки. В зависимости от вашего выбора в отношении ухода за беременными это могут быть:
- количество разных акушерок, в зависимости от того, кто в смену — возможно, вы не встречали этих акушерок до
- акушерки из небольшой группы акушерок, которые совместно заботились о вас во время вашей беременности (групповая акушерская помощь)
- одна известная основная акушерка и резервная акушерка (акушерская помощь в большом количестве)
- ваша личная акушерка.
В частной больнице или в качестве частного пациента в государственной больнице акушерки будут поддерживать связь с вашим акушером, который обычно проверяет вас во время родов и будет там во время родов. В государственной больнице вы обратитесь к акушеру только в случае осложнений или если вам потребуется экстренная процедура, например, кесарево сечение.
После родов о вас позаботятся акушерки. Ваш акушер (если он присутствовал на родах) посетит вас и проверит, что с вами и вашим ребенком все в порядке.
В государственной больнице большинство женщин остаются в течение двух дней после родов через естественные родовые пути и трех или четырех дней после кесарева сечения. В частной больнице большинство остается в течение четырех дней после родов через естественные родовые пути и пяти дней после кесарева сечения. В обоих случаях, если вы и ваш ребенок здоровы и счастливы вернуться домой, ваше пребывание может быть короче.
Государственная больница
Чтобы записаться на роды в государственной больнице, вам потребуется направление от вашего терапевта. В какую больницу вас направят, будет зависеть от того, где вы живете, от вашего здоровья, истории болезни и ваших предпочтений.Вы можете обсудить возможные варианты со своим терапевтом, но, скорее всего, вас направят в ближайшую к вам больницу.
После того, как вы получите направление, вам нужно будет позвонить в женскую консультацию больницы, чтобы записаться на прием. Спросите друга, родственника или медицинского работника, нужна ли вам в этом помощь. Если у вас есть языковые или культурные потребности, обратитесь в больницу за помощью для удовлетворения этих потребностей.
Во многих государственных больницах сейчас есть родильные дома, в которых работают акушерки.Если вы живете в сельской местности, возможно, вам придется пойти в более крупную районную больницу для родов.
Если у вас есть возможность выбрать больницу, подумайте о:
- Ваши предпочтения в отношении родов и возможность их размещения в этой больнице (например, роды в воде)
- Подход больницы к уходу, политика ее посетителей и то, как она может удовлетворить потребности вашего партнера
- услуг, которые больница может предложить после родов.
Уход за беременными
Государственные больницы сегодня предлагают множество вариантов родов.Выбор, который вы сделаете, определит, кто вам небезразличен и где. Хорошая идея — обсудить свои варианты и предпочтения на ранних сроках беременности, потому что некоторые варианты могут быть недоступны в ближайшей больнице или могут не подходить для вас из-за состояния вашего здоровья.
Основные варианты ухода за беременными включают:
- Поликлиническая помощь
- акушерская клиника
- общий уход
- Групповая акушерская практика
- (дополнительную информацию см. В информационном бюллетене «Варианты беременности и родов»).
Командная акушерская помощь
Расходы государственной больницы
В государственной системе затраты на рождение ребенка в больнице минимальны. Для держателей карт Medicare обслуживание бесплатное. Однако другие больничные расходы могут включать:
- анализы и ультразвуковое сканирование, хотя вы часто можете получить скидку через Medicare
- дородовых занятий.
Если за вами ухаживают по модели «коллективного ухода», возможно, вам также придется заплатить за услуги терапевта.
Если вы решите лечиться как частный пациент в государственной больнице, это повлечет за собой дополнительные расходы.Если вы хотите поговорить с кем-нибудь о расходах, обратитесь к частному специалисту по связям с пациентами в вашей больнице или в вашу частную медицинскую кассу, если она у вас есть.
Для получения дополнительной информации см. Информационный бюллетень «Оплата беременности, родов и ухода за новорожденным».
Частная больница
Выбор сначала собственного акушера может ограничить выбор частных больниц, которые вы можете посетить во время родов, потому что каждый акушер будет иметь договоренности только с определенными больницами.
Если вы сначала выберете свою частную больницу, она может предоставить список акушеров, которые там практикуют.
Все частные больницы предоставят вам возможность совершить экскурсию и провести множество информационных вечеров или предложить виртуальные туры онлайн. Воспользуйтесь этими возможностями, чтобы хорошо подготовиться к родам.
Уход за беременными
Если у вас есть частный акушер, ваши приемы, скорее всего, будут проходить в его кабинетах. Некоторые акушеры работают в команде с другими акушерами, а многие нанимают акушерку, чтобы помочь с обычными проверками, организовать тесты и сканирование и ответить на общие вопросы о беременности и родах.
Стоимость частной больницы
Если вы решите рожать в частной больнице, вы и ваша частная медицинская касса (если она у вас есть) оплатите большую часть вашего лечения.
Если у вас есть частная медицинская страховка, убедитесь, что ваше покрытие включает в себя услуги по беременности и родам, и имейте в виду, что у некоторых фондов здравоохранения есть период ожидания, прежде чем вы сможете требовать возмещения расходов, связанных с беременностью.
Вы можете родить ребенка в частной больнице, если у вас нет частной медицинской страховки, но это будет дорого.
Некоторые из затрат, которые вы можете ожидать от частных больниц, включают:
- Больничные сборы за ваше пребывание (размер будет зависеть от того, есть ли у вас частная медицинская страховка и что покрывает ваш полис)
- анализов и УЗИ, хотя часто можно вернуть деньги через Medicare
- дородовых занятий, но узнайте в своем фонде о возможных скидках.
Куда обратиться за помощью
Вот информация о вашем первом послеродовом помете
Когда вы ожидаете, вот что вам никто не говорит: у вас будет три рождения.
Она только что сказала три рождения? Почему да, я это сделал.
Позвольте мне объяснить:
- Рождение # 1: ребенок
- Рождение # 2: плацента
- Рождение # 3: ваше первое опорожнение кишечника
Я не собираюсь обязательно приравнивать эту первую какашку к рождению ребенка, но это страшно .
После родов у вас могли быть слезы, наложены швы, возможно, вам сделали операцию в виде кесарева сечения. В любом случае, у вас гарантированно будет рикошет гормонов, ослабленное тазовое дно, которое прошло через звонок, и промежность, которая была растянута до предела.
Итак, выталкивать еще еще один объект из своего тела — это просто единственное, чего вы абсолютно не хотите делать.
Но, увы. Вам придется пойти вторым, и вы, вероятно, уйдете в течение двух-четырех дней после рождения. Итак, давайте поговорим о том, как избавиться от страха и минимизировать воздействие.
В больнице или родильном доме, скорее всего, предложат смягчитель стула, например Colace, который можно безопасно принимать в рекомендуемых дозах, даже если вы кормите грудью.
Примечание. Размягчители стула не совпадают с и стимулирующими слабительными, такими как Дульколакс. Смягчители стула работают, добавляя влагу к стулу, чтобы смягчить его и облегчить отхождение. С другой стороны, стимулирующее слабительное средство заставляет ваш кишечник сокращаться и вызывает желание покакать. Размягчитель стула не предназначен для длительного использования; это поможет вам пройти через начальное замедление после рождения.
Вы прошли около 10 марафонов, так что пейте.
Гидратация необходима для здорового опорожнения кишечника.Вот почему: когда пища проходит через толстый кишечник, она впитывает воду, переваривая и поглощая питательные вещества. А ваш толстый кишечник жаждет воды, как поле для гольфа в Аризоне.
Убедитесь, что вокруг достаточно h3O, чтобы смазать дорожки и — простите меня — создать пухлый, мягкий, гидратированный стул, который легко выводится. Вы ищете твердую массу; ряд мелких камешков — признак обезвоживания.
Выпейте много воды и добавьте в смесь кокосовую воду.Он с высоким содержанием калия и действует аналогично напитку с электролитом, но без особых добавок.
Ешьте чернослив, эти богатые клетчаткой ингредиенты, теплые жидкости и хлопья с клетчаткой или добавляйте в свой напиток клетчатку, такую как метамуцил. Ваша система будет медленно работать в течение первой послеродовой недели, однако запор может стать проблемой в течение трех месяцев после родов.
Купите небольшую табуретку и поставьте на нее ступни. Положите локти на колени и наклонитесь вперед. Чем ближе вы к интуиции, тем лучше.Туалеты — это здорово, но сидеть на них вертикально противоречит естественному способу избавления от мусора.
Многие из нас переводят дыхание, задерживают дыхание и давят. Это эффективно для выталкивания младенцев, но плохие новости для второго уровня.
Вот что нужно делать вместо этого: вдохните, а затем начните легкий толчок, постоянно выдыхая. Здесь нужно быть очень осторожным, особенно если у вас есть швы. Кроме того, пытайтесь уйти только тогда, когда у вас есть желание!
В первую или две недели вам нужно будет просто использовать пери-бутылку (наполненную теплой водопроводной водой) и осторожно промокнуть супермягким TP или, что еще лучше, лечебными салфетками (например, Tucks).Вас должны отправить домой из больницы с бутылкой с периметаном — если нет, попросите ее перед отъездом.
Для нас это обычное дело, с первого дня отслеживая детские привычки в ванной, как маньяки, и полностью теряем из виду свои собственные. Не закатывайте глаза, но записывать испражнения рядом с детским — это разумно. Нет необходимости в подробностях — просто строка для подтверждения вашего посещения.
В первые несколько недель все становится одним большим пятном, и невероятно легко потерять счет времени.Вы можете подумать, что пропустили всего день, но с тех пор, как вы ушли, может быть три или четыре дня, а — это — большое дело.
Послеродовой запор болезненен, а также может привести к другим, более серьезным ситуациям, таким как геморрой или трещина заднего прохода (небольшие разрывы в слизистой оболочке заднего прохода, которые вызывают кровотечение и вызывают ощущение при дефекации, как будто вы выходите горячими углями).
Помните: Профилактика всегда легче, чем лечение. Не ждите, чтобы испытать мучительную боль.Если вы следуете приведенным выше советам и по-прежнему регулярно выполняете резервное копирование или чрезмерно напрягаетесь, позвоните своему провайдеру.
Как бы ребенок ни появился в этом мире, вы родили человека. Следовательно, вы волшебны! И даже волшебные люди какают. Давайте поговорим об этом. Давайте нормализуем это. Будем к этому готовы. Послеродовой период протекает тяжело и достаточно сложно.
Мэнди Мейджор — мама, журналистка, сертифицированная послеродовая доула PCD (DONA) и основательница Motherbaby Network, онлайн-сообщества для поддержки четвертого триместра.Следуй за ней @motherbabynetwork .
Смертей при родах для цветных женщин?
Американские матери умирают при родах чаще, чем в любой другой развитой стране, и наиболее подвержены риску цветные матери.
Элисе Салазар было 19 лет, когда она родила на Гавайях. Ее наблюдали в военном госпитале, и, как латиноамериканки смешанной расы, она рано почувствовала, что ее мнение не имеет значения для бригады акушеров-гинекологов, оказывающих ей помощь.
На самом деле, когда она попросила сделать эпидуральную анестезию, анестезиолог сказал ей, что сначала она должна доказать, что у нее достаточно боли.
«Мне пришлось испытать родовые схватки, как он ожидал, прежде чем он разрешит эпидуральную анестезию», — сказал Салазар Healthline.
Когда эпидуральная анестезия была окончательно одобрена, Салазар был удивлен, что ее ей дал не анестезиолог, а студент, которому он передал задачу.
Салазар говорит, что студентка промахнулась трижды, в итоге получив четыре удара ножом в позвоночник до того, как было доставлено лекарство.Затем она установила эпидуральную анестезию всего на 40 минут, сказав, что она хочет, чтобы она прекратилась до того, как у Салазара начнутся роды.
«После того, как эпидуральная анестезия прошла, я испытал самую ужасную боль в моей жизни. Я кричал, мне было трудно дышать, и я паниковал. В палату вошла медсестра и сказала мне «заткнуться», потому что я пугаю других пациентов. К тому времени, когда я был готов к родам, я уже полтора часа работал без лекарств, — сказал Салазар.
За этим последовали слезы третьей степени после того, как медицинская бригада не сделала ей эпизиотомию (которую она перенесла с первым ребенком).
Медперсонал также вымыл ее ребенка вскоре после родов, но оставил Салазара лежать на простыне, пропитанной кровью и жидкостями, и в загрязненной области влагалища более часа после родов.
Большинство людей могло услышать историю Салазара и надеяться, что это отдельная история. Но правда в том, что истории, подобные ее, гораздо более распространены в Соединенных Штатах, чем следовало бы.
Число плохих показателей материнского здоровья в Америке — не новость. NPR объединилась с ProPublica для шестимесячного расследования материнской смертности в США в 2017 году.Они обнаружили тревогу:
- В Соединенных Штатах уровень материнской смертности выше, чем в любой другой развитой стране.
- Излечимые осложнения часто являются причиной смерти матерей, когда правильный уход мог бы предотвратить эти смерти.
- Больницы по-прежнему не готовы к оказанию неотложной помощи матери.
- Лишь 6 процентов грантов, выделенных на «здоровье матери и ребенка», фактически идут на охрану здоровья матерей.
CNN, The New York Times и USA Today опубликовали аналогичные истории с убедительными данными о том, что, в то время как в других развитых странах наблюдается снижение материнской смертности, в Соединенных Штатах наблюдается резкий рост.
Еще один аспект недавних отчетов о результатах материнского здоровья в Соединенных Штатах, кажется, в значительной степени игнорируется: для цветных женщин результаты еще хуже.
Центр американского прогресса сообщает: «Вероятность смерти афроамериканок от родов в три-четыре раза выше, чем у белых женщин неиспаноязычного происхождения, и социально-экономический статус, образование и другие факторы не защищают от этого неравенства».
На самом деле Салазар находится в хорошей компании со своей историей о травматических родах, поскольку и Бейонсе, и Серена Уильямс в начале этого года рассказали свои собственные истории.
Джин Деклерк, доктор философии, профессор общественных наук о здоровье и заместитель декана докторантуры Бостонского университета. Он также является исследователем, который несколько лет пытался собрать точные цифры по показателям материнского здоровья в США.
«Правительство не публикует официальный рейтинг с 2007 года», — сказал он Healthline. «Для этого есть полулегальные причины, потому что произошли некоторые изменения в измерениях. Но мы подумали, что сможем составить общую оценку, а затем начали разбираться в несоответствиях.”
Его цель — сместить дискуссию с только результатов материнского здоровья на обсуждение общественного здравоохранения в целом. В своем исследовании он узнал, что, в то время как уровень смертности женщин в возрасте до 15 и старше 45 лет в Соединенных Штатах снижается, уровень смертности женщин от 15 до 44 лет (детородный возраст) и особенно от 25 до 34 лет растет. Он считает, что эта проблема связана со здоровьем женщин в целом.
Отвечая на вопрос о неравенстве результатов для цветных женщин, Деклерк упомянул о том, что им не следует прислушиваться к мнению матерей из числа меньшинств и не принимать всерьез проблемы, о которых они сообщают, — как и Салазар.
«Это большой кусок», — сказал он. «Но мы также не можем игнорировать тот факт, что для многих женщин во многих штатах, если они не имеют частной страховки, они не получат государственную страховку, пока не забеременеют».
Он объяснил, что система страхования Medicaid создана во многих штатах, чтобы облегчить получение разрешения после беременности. Но в этот момент она переносит все свои предыдущие, неконтролируемые проблемы со здоровьем в беременность, и ей может быть трудно найти поставщика, который позаботится о ней.Она найдет место для родов, но в большинстве штатов ее исключат из государственной страховки в течение 60 дней после родов.
«Это, безусловно, дает понять женщинам, что их единственная важность — это переноска ребенка, и после рождения ребенка нам уже все равно», — сказал Деклерк. «Они не проваливаются, трещин нет. Для них вообще нет системы ухода.
Это проблема Рева Томпсон, практикующая женщина-врач из государственной клиники в Нью-Йорке, слишком хорошо известная.Доктор Томпсон недавно участвовал в подкасте для HealthCetera о последствиях для здоровья матери для цветных женщин, где одной из докладчиков была молодая мать, которая поделилась своей травматической историей рождения.
Обращаясь к Healthline как об истории, которая была представлена в этом подкасте, так и об общих показателях материнского здоровья для цветных женщин, Томпсон сказала: «Я знаю, что все начинается с отсутствия дородового ухода. И тогда возникает проблема, что этих женщин просто не слышат ».
Она рассказала о страхе, который она видит среди латиноамериканских женщин, особенно когда речь идет о заботе о материнском здоровье.Томпсон указала, что многие будут избегать ухода как можно дольше, потому что у них нет документов и они беспокоятся о депортации.
Но это лишь небольшая часть тревожной картины материнского здоровья.
«Также не хватает осведомленности», — добавила она. «И экономические факторы. Они могут не осознавать, что могут получить Medicaid, или им может быть сложно найти поставщика, когда он у них есть. Отсутствие знаний, страх, плохой или недостаточный доступ, стигма в отношении подростков или незапланированная беременность — все это может удерживать женщин от обращения за необходимой им помощью.
Обсуждая недавние случаи Серены Уильямс и Бейонсе, а также ее собственный опыт в области медицины, Томпсон сказала: «Когда вы смотрите на результаты материнского здоровья для цветных женщин и понимаете, что они бедны даже среди женщин более высокий социально-экономический статус, вот когда вы должны учитывать влияние институционального расизма. Существует тенденция смотреть на женщин с культурной точки зрения, а не на то, что они говорят объективно ».
Центр американского прогресса пришел к такому же выводу, назвав расизм и сексизм проблемами, которые «со временем ставят под угрозу здоровье женщин.
Однако борьба с этими проблемами — это не то, что можно сделать в одночасье. По словам Деклерка, Universal Healthcare станет большим шагом на пути к тому, чтобы все женщины имели доступ к необходимой им помощи — не только во время беременности, но и до, и после нее.
Он также считает, что социальную систему в целом необходимо пересмотреть, ссылаясь на такие проблемы, как декретный отпуск и отпуск для отца.
Соединенные Штаты — единственная развитая страна, в которой отсутствует политика обязательного оплачиваемого отпуска по беременности и родам.В результате, как объяснил Деклерк, женщины ждут до последней минуты, чтобы взять отпуск с работы, чтобы они могли максимально использовать то немного времени, которое у них есть с ребенком, и минимизировать время, которое они проводят без зарплаты.
«С точки зрения их здоровья и здоровья ребенка, — пояснил он, — очень важен перерыв до и после. Но они хотят проводить больше времени дома со своими младенцами, а наша нынешняя социальная структура не позволяет им делать то, что лучше для их здоровья ».
По его словам, «это не только проблема системы здравоохранения.Именно социальная система играет роль в лучших результатах, которые видят другие страны ».
Томпсон сказала, что хотела бы, чтобы поставщики медицинских услуг были более внимательными. «С самого начала своего медицинского образования они должны узнавать о культурных особенностях».
Она также сказала, что хочет положить конец ограничениям, налагаемым в настоящее время на поставщиков медицинских услуг страховыми компаниями, диктующими, что они могут и не могут назначать.
«Мы можем делать только как поставщики.Наша система здравоохранения должна позволять нам удовлетворять индивидуальные потребности пациента », — сказал Томпсон.
На вопрос, что женщины могут сделать, чтобы защитить себя и улучшить состояние своего здоровья, она ответила: «Лучшее — это образование, знания и установление взаимопонимания с вашим лечащим врачом с самого начала. Но мы должны видеть вас раньше и чаще, чтобы иметь возможность это сделать ».
Салазар, которая сейчас почти на двадцать лет удалена от своего травматического опыта родов, дает свой собственный совет для женщин, которые могут чувствовать, что их не слышат.«Я был молод и наивен. Я понятия не имел, что люди в таком положении могут быть такими небрежными или такими злыми. Если бы я пережил этот опыт сейчас, я бы не позволил медсестре игнорировать нас или говорить с нами так, как она, а также я не позволил бы анестезиологу разыграть Бога с моей болью ».
Она сказала, что хотела бы, чтобы она жаловалась на недостаточную заботу и профессионализм, которые она получила.
Салазар сказала, что она надеется, что ее история поможет другим высказаться, если они окажутся в аналогичной ситуации, и поймут, что то, что сотрудники больницы обращаются с ними определенным образом, не означает, что это нормально.
Классы по родам | Больница Винчестера
ГоспитальВинчестер предлагает различные классы по подготовленным родам. Зарегистрируйтесь онлайн для участия в любом из наших занятий или позвоните в Центр здорового образа жизни больницы Винчестера по телефону 781-756-4700 для получения дополнительной информации.
Информацию о возмещении платы за дородовое обучение уточняйте в своей страховой компании. Квитанция / письмо с подтверждением будет отправлено по запросу.
Посетите страницу календаря мероприятий нашего веб-сайта, чтобы узнать о вариантах дистанционного обучения / онлайн-занятий во время пандемии COVID-19 или позвоните по телефону 781-756-4700 для получения дополнительной информации.
Роды
Классы родов
Эти классы разработаны с учетом потребностей будущих родителей. Основное внимание уделяется трудовым процессам, включая техники расслабления и дыхания, этапы родов и меры по обеспечению комфорта.
- Занятия по родам в течение всего дня: Занятия проходят по субботам с 9 до 17 часов. Все занятия включают экскурсию по родильному отделению. $ 190
- Подготовленная серия родов: Встречи вечером, один раз в неделю в формате серии.$ 160
Сеанс гипнотерапии и родов
Гипноз — это измененное состояние сознания, которое будущие матери и их партнеры могут использовать для уменьшения страха и напряжения. Сессия научит, как работает самовнушение и как использовать его в течение недель, предшествующих сроку, а также во время родов и родоразрешения. Оба партнера могут использовать этот инструмент, чтобы сохранять спокойствие и сосредоточиться на позитивных образах. Перед родами вы получите аудиозапись для практики.$ 85
Грудное вскармливание
Класс пренатального грудного вскармливания
Предоставляет образование, информацию и поддержку женщинам, рассматривающим возможность кормления грудью. Занятия проводят дипломированные медсестры, которые также являются сертифицированными консультантами по грудному вскармливанию Международного совета (IBCLC). 60 долларов за пару (* Если вы рожаете в больнице Винчестера, этот курс теперь предлагается бесплатно из-за щедрого пожертвования. Пожалуйста, позвоните 781-756-4700 для информации.)
Амбулаторный центр грудного вскармливания
Наш амбулаторный центр грудного вскармливания, расположенный в Центре здорового образа жизни, открыт для всех будущих и молодых матерей в нашем сообществе.Наш сертифицированный консультант по грудному вскармливанию (IBCLC), который также является дипломированной медсестрой, доступен для индивидуальных консультаций. Для посещения офиса принимается страховка. В Центре также работает бутик для кормления грудью, в котором продаются качественные продукты и принадлежности для грудного вскармливания по разумной цене. Чтобы записаться на консультацию или связаться с бутиком, позвоните по телефону 781-756-4788.
Группа поддержки кормящих матерей
NEW — Виртуальная группа поддержки кормящих мам
Еженедельная группа поддержки кормящих матерей будет проводиться онлайн через Google Hangouts Meet.Эта виртуальная бесплатная группа работает каждую среду с 14:00. Чтобы получить информацию для входа, щелкните предстоящую среду на странице календаря мероприятий на веб-сайте больницы Винчестера и найдите группу поддержки кормящих матерей — виртуальная встреча.
https: // www.
Эта виртуальная группа является временной во время пандемии COVID-19.
Уведомление: Персональная группа поддержки кормящих матерей отложена до дальнейшего уведомления.Пожалуйста, смотрите выше информацию о виртуальной группе.
Кормящие матери и их дети каждую неделю собираются вместе с сертифицированным консультантом по грудному вскармливанию (IBCLC), который также является дипломированной медсестрой, чтобы задать общие вопросы по грудному вскармливанию, встретиться с другими кормящими матерями и получить друг от друга поддержку и информацию по грудному вскармливанию. Группа бесплатна для всех участников и собирается каждую среду с 14 до 15:30 в конференц-залах первого этажа (A&B) по адресу 200 Unicorn Park Drive, Woburn.Обратите внимание — Политика в отношении плохой погоды: классы и программы Центра здорового образа жизни при больнице Винчестера по адресу 200 Unicorn Park Drive, Woburn будут отменены, если система государственной школы Woburn объявит о закрытии. Вы также можете позвонить по основному телефону 781-756-4700 для получения дополнительной информации.
Соска для новорожденных
Американская академия педиатрии утверждает, что использование соски-пустышки лучше всего только после грудного вскармливания является общепринятым, и его следует избегать во время начала грудного вскармливания.Если вы хотите, чтобы у вашего новорожденного была пустышка, вы можете принести соску с собой в больницу.
Уход за ребенком и безопасность
Уход за новорожденными — класс
Обучает родительским навыкам, необходимым для комфортного ухода за новорожденным. Темы включают поведение младенца, потребности, безопасность, пеленание, купание и кормление. 60 $ / пара
СЛР для семьи и друзей
Изучите спасательные навыки по СЛР и предотвращению удушья младенцев, детей и взрослых. Этот класс подходит для молодых родителей, бабушек и дедушек, тётушек, дядюшек и друзей.45 $ / чел
Первая педиатрическая помощь
Однодневный сертификационный курс, охватывающий серьезные и распространенные заболевания и травмы у детей. Этот класс подходит для любых родителей (новых или будущих), воспитателей, нянек и других воспитателей. CPR не является компонентом этого класса. 65 $ / чел.
Чтобы просмотреть расписание занятий и зарегистрироваться, перейдите по адресу https: // www.
Уход за беременными и молодыми мамами
Центр здорового образа жизни больницы
Винчестер — ведущий поставщик комплексных методов лечения в регионе, который помогает нашим сообществам оставаться здоровыми с помощью наших оздоровительных программ.Новые и будущие мамы могут воспользоваться этими методами лечения, которые включают:
- Дородовой и послеродовой массаж
- Иглоукалывание
- Рейки
Больница Винчестера предлагает бесплатную онлайн-платформу и приложение для обучения материнскому здоровью на платформе YoMingo. Эта платформа предназначена исключительно для тех, кто занимается доставкой в Винчестерской больнице.
Чтобы получить доступ к платформе YoMingo, заполните форму запроса. Затем вы получите электронное письмо от YoMingo с вашим идентификатором пользователя и временным паролем.
После входа в систему у вас будет доступ к информации и образовательным материалам, охватывающим темы от дородового до послеродового периода и до первого года жизни ребенка. Вы также найдете информацию о родах в Винчестерской больнице, а также информацию об учебных курсах Винчестерской больницы и других сопутствующих услугах.
. (. 12) | Pandia.ru
VI. Найдите пары синонимов. Переведите их на русский язык.
1.здравоохранение | А. к голове |
2. для обеспечения | Б. Смертность |
3. контролировать | C. l ife ожидаемая продолжительность |
4. профилактика | D. для ссылки |
5. Срок службы | E. Служба здравоохранения |
6.на прямую | F. Больничное лечение |
7. смертность | г. профилактика |
8. стационарное лечение | H. по гарантии |
VII. Переведите предложения на русский язык.
1. Здравоохранение в Беларуси , поднадзорное Министерству здравоохранения.
2. Основная цель государственной политики в области здравоохранения — создать условия для каждого человека для реализации своего права на охрану здоровья.
3. Участковые врачи консультируют амбулаторных больных при обращении пациентов в поликлинику.
4. Беременные находятся под наблюдением врача приемной женского пола .
5. Республиканский научно-практический центр матери и ребенка оказывает гинекологическую помощь женщинам с различными гинекологическими заболеваниями .
6. Благодаря профилактической вакцинации ликвидирована такая болезнь, как холера.
7. За последние 10 лет младенческая смертность снизилась в 3 раза (до 3,4 на 1000 живорождений в 2012 году).
8. Наблюдается положительная тенденция к увеличению продолжительности жизни (71,4 года в 2012 году).
9. Стационарное лечение — предоставлено районными и районными больницами.
10. Больной может получить лечения в различных медицинских учреждениях.
11. Пациент Иванов был направлен в радиологическое отделение для прохождения рентгена.
12. Достижения системы здравоохранения Беларуси признаны Всемирной организацией здравоохранения самыми высокими среди стран СНГ.
13. Национальная программа демографической безопасности Республики Беларусь на 2011-2015 годы направлена на укрепление здоровья , снижение на заболеваемости и смертности.
14. Высокотехнологичные медицинские услуги — это , оказанных на национальном уровне.
15. В стране обеспечивает санитарно-эпидемического благополучия () населения.
IV. Прочтите и переведите слова с одним корнем.
1) профилактический, профилактический, профилактический; 2) для защиты, защиты, защиты; 3) на обнаружение, обнаружение, детектив; 4) диагностировать, диагностировать, диагностировать; 5) наука, ученый, ученый; 6) лечебный, лечебный; 7) лечить, лечить, лечить; 8) аварийные, аварийные, аварийные; 9) сохранение, консервация; 10) оборудовать, оборудование; 11) практиковать, практиковать, практиковать, практиковать; 12) служить, служить.
V. Вставьте пропущенный предлог.
1. Каждой беременной женщине гарантируется бесплатное медицинское наблюдение в родильном отделении.
2. Конституция Республики Беларусь гарантирует всем гражданам право на охрану здоровья.
3. Медицинские исследования касаются профилактики и лечения сердечно-сосудистых и онкологических заболеваний, а также ВИЧ и.
4. Надзор за работой медицинских учреждений осуществляет Министерство здравоохранения Республики Беларусь.
5. Сельские учреждения здравоохранения обеспечивают людям плановые медицинские осмотры, уход за беременными, иммунизацию, первую помощь и лечение легких травм.
6. Государственная политика Республики Беларусь в области здравоохранения направлена на создание условий для реализации каждым человеком своего права на охрану здоровья.
7. Особое внимание уделяется профилактике заболеваний.
8. Более сложные случаи можно направить в областную больницу.
VI. Прочтите и переведите текст.
Система здравоохранения Республики Беларусь
1.  Приоритеты государственной политики в области здравоохранения
Приоритеты государственной политики в области здравоохранения
Здравоохранение в Беларуси контролируется Министерством здравоохранения. Все граждане Беларуси имеют право на бесплатное медицинское обслуживание в бюджетных учреждениях. Частный сектор здравоохранения составляет около 7,0%.
Основная цель государственной политики Республики Беларусь в области здравоохранения — создание условий для реализации каждым человеком своего права на охрану здоровья.
Профилактика заболеваний и увеличение продолжительности жизни — основные принципы нашей службы здравоохранения. В 2012 году средняя продолжительность жизни белорусов составляла 66,6 года для мужчин и 76,6 года для женщин. Смертность составила 13,3 на 1000 человек.
Отличительной чертой системы здравоохранения Беларуси является внимание, уделяемое профилактике. Одна из основных задач в борьбе с различными заболеваниями — раннее выявление первых признаков болезни.
Особое внимание уделяется охране материнства и детства.Каждой беременной женщине гарантируется бесплатное медицинское наблюдение в учреждениях здравоохранения, стационарное лечение во время и после родов, а также медицинское обслуживание и наблюдение за новорожденными.
2. Структура системы здравоохранения
В 2012 году около 46 760 медицинских работников с высшим образованием и 112 992 среднего медицинского персонала оказывали гражданам медицинские услуги в больницах, поликлиниках и других медицинских учреждениях.
ПМСП в Беларуси оказывают поликлиники. В Беларуси 511 поликлиник, из них 372 сельские поликлиники. Поликлиника предоставляет регулярные медицинские осмотры, санитарное просвещение, иммунизацию, справку о болезни, посещения на дому, дородовую и акушерскую помощь. В большинстве стандартных поликлиник есть ряд специалистов, в том числе кардиологи, гастроэнтерологи и онкологи. Поликлиники имеют собственные лаборатории, рентгенологическое, физиотерапевтическое и хирургическое отделения.
В данном районе есть поликлиники для взрослого населения и поликлиники для детей. Амбулаторных больных осматривают в поликлинике участковые врачи. Тяжело больных пациентов посещает их участковый врач на дому. Часть рабочего дня участковые врачи дежурят.
Служба скорой помощи работает круглосуточно и бесплатно. В случае экстренной ситуации необходимо позвонить по номеру 103, чтобы приехать к врачу.Машины скорой помощи оснащены диагностическим, респираторным и анестезиологическим оборудованием, а также оборудованием для переливания крови и другими устройствами, которые позволяют врачу оказать неотложную хирургическую и медицинскую помощь.
 Вторичная медицинская помощь организована по территориальному принципу, с назначенной больницей, обслуживающей каждый район и область. В стране 834 больницы с более чем 125 000 коек. Районные больницы предоставляют общие услуги, такие как общая медицина и хирургия, акушерство и широкий спектр медицинских услуг.В более сложных случаях можно обратиться в областную больницу, где предлагается более полный спектр специальностей.
Вторичная медицинская помощь организована по территориальному принципу, с назначенной больницей, обслуживающей каждый район и область. В стране 834 больницы с более чем 125 000 коек. Районные больницы предоставляют общие услуги, такие как общая медицина и хирургия, акушерство и широкий спектр медицинских услуг.В более сложных случаях можно обратиться в областную больницу, где предлагается более полный спектр специальностей.
Санаторно-курортное лечение входит в систему медицинской реабилитации. В стране более 100 здравниц. Они специализируются в разных сферах и предоставляют весь спектр услуг современных физиотерапевтов. Ежегодно на отдых и лечение приезжает более 1,3 миллиона человек. Ежегодно белорусские санатории и реабилитационные центры предлагают свои услуги более 170 тысячам иностранцев, 95 процентов из которых — из России и стран Балтии.
3. Направления медицинских исследований
В Беларуси много национальных научно-практических центров, каждый из которых представляет собой комплекс многофункциональных кафедр. Сейчас в Беларуси 16 специализированных центров по лечению отдельных заболеваний: кардиологии, матери и ребенка, детской онкологии и гематологии, радиационной медицине и экологии человека и других. Они обеспечивают тесную связь между исследованиями и практикой.
Что касается научных проблем, то медицинские исследования связаны с профилактикой и лечением сердечно-сосудистых и онкологических заболеваний, а также ВИЧ и.Ученые-медики исследуют проблемы нейрохирургии, травматологии, кардиохирургии, оториноларингологии и разработки искусственных коленных суставов. Успешно развивается и трансплантология. Применяемые в нашей стране высокотехнологичные методы и технологии оказания медицинской помощи соответствуют мировым стандартам.
Словарь текста
анестезиологический аппарат | |
дородовая помощь | |
искусственные коленные суставы | |
специализированная больница | |
аварийное состояние | |
ВИЧ (вирус иммунодефицита человека) | () |
Охрана материнства и детства | |
средний медперсонал | |
акушерская помощь | |
отдых | , |
справка о болезни | |
специальности | |
ТБ (туберкулез) | |
в соответствии с международными стандартами | |
для исследования (в) | (-) |
.


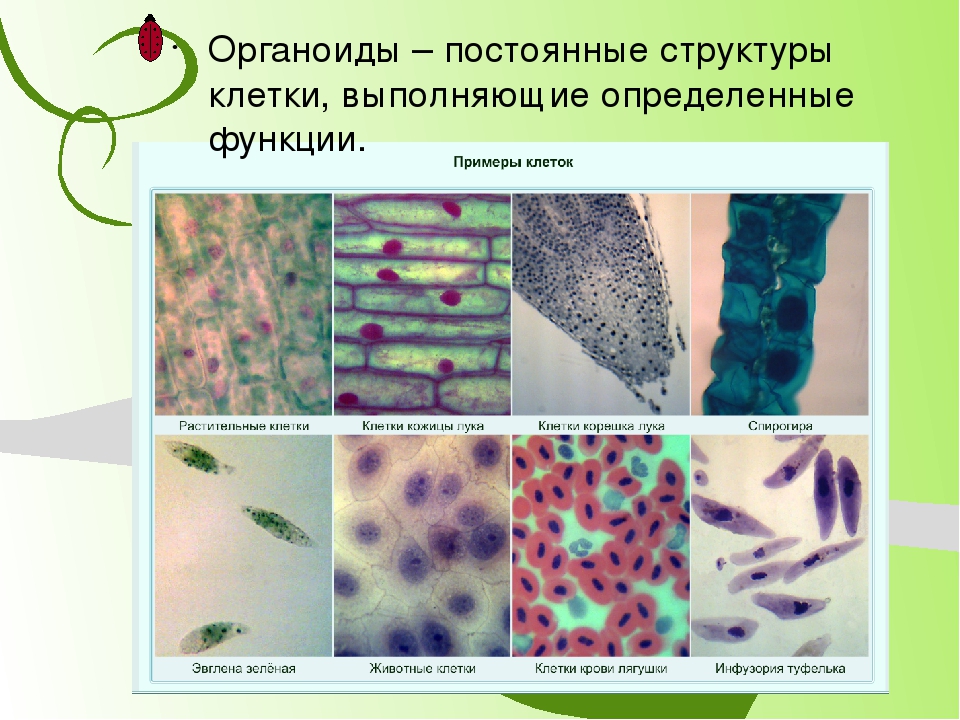
 Когда частица фага прикрепляется своим тонким отростком к бактериальной клетке, ДНК фага проникает в клетку и вызывает синтез новых молекул ДНК и белка бактериофага. Через 30-60мин бактериальная клетка разрушается и из нее выходят сотни новых частиц фага, готовых к заражению других бактериальных клеток.
Когда частица фага прикрепляется своим тонким отростком к бактериальной клетке, ДНК фага проникает в клетку и вызывает синтез новых молекул ДНК и белка бактериофага. Через 30-60мин бактериальная клетка разрушается и из нее выходят сотни новых частиц фага, готовых к заражению других бактериальных клеток. К прокариотам относятся бактерии и цианобактерии.
К прокариотам относятся бактерии и цианобактерии.
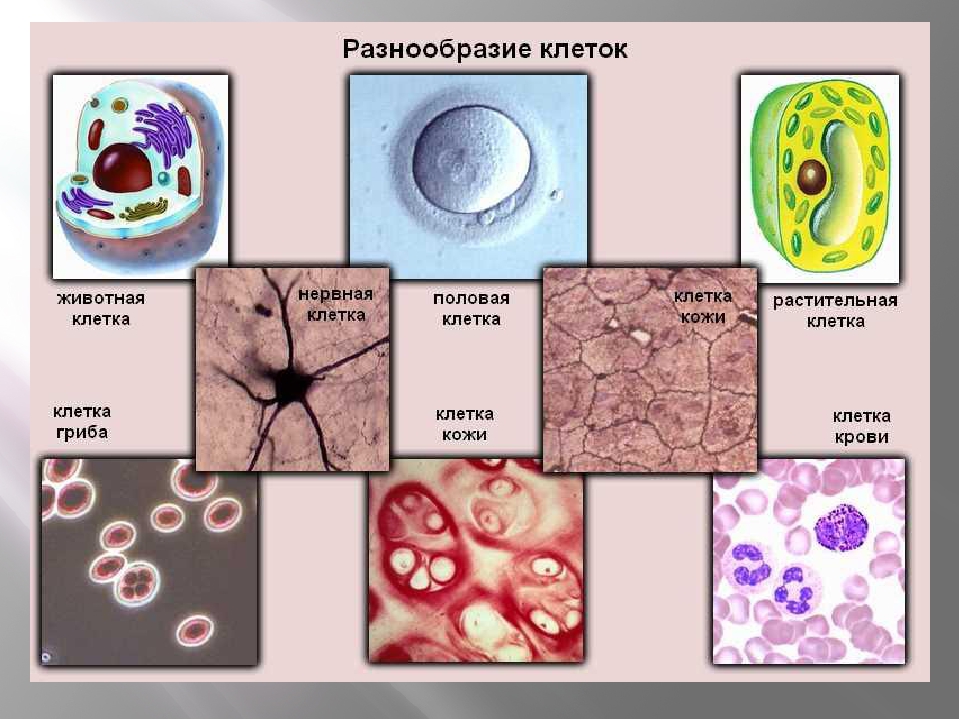 Она дала основу для материалистического понимания жизни, для объяснения эволюционной взаимосвязи организмов, для понимания индивидуального развития.
Она дала основу для материалистического понимания жизни, для объяснения эволюционной взаимосвязи организмов, для понимания индивидуального развития.
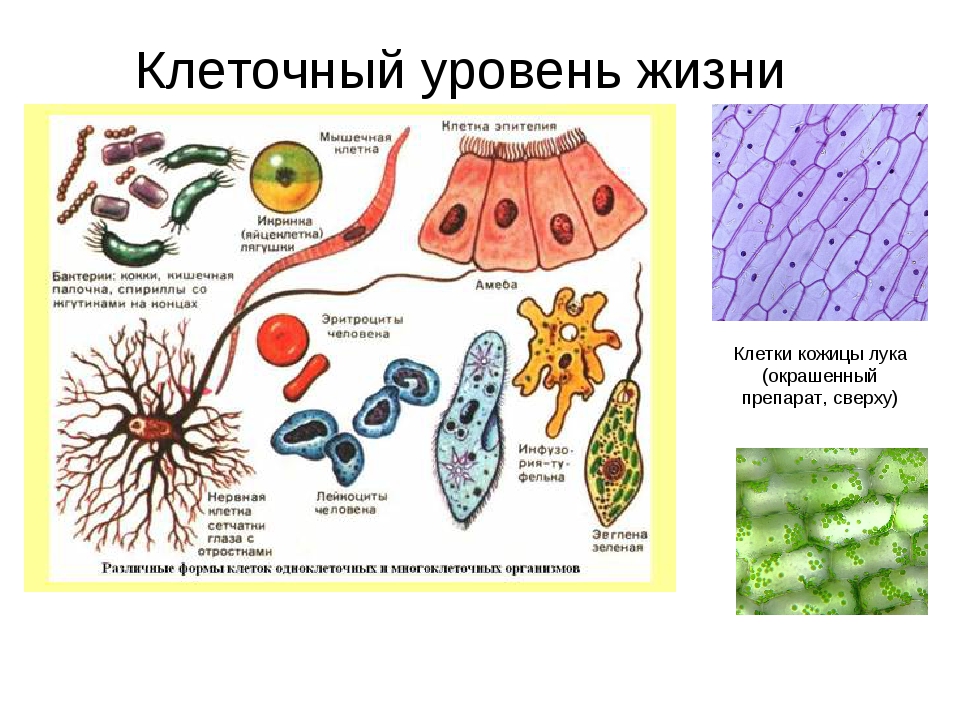 Все органеллы стабилизируются и получают физическую поддержку через цитоскелет, который также участвует в отправке сигналов из одной части ячейки в другую. В эукариотических клетках цитоскелет состоит в основном из трех типов филаментов: микротрубочек, микрофиламентов и промежуточных филаментов. Гелеобразное вещество, которое окружает все органеллы в клетке, называется цитозоль.
Все органеллы стабилизируются и получают физическую поддержку через цитоскелет, который также участвует в отправке сигналов из одной части ячейки в другую. В эукариотических клетках цитоскелет состоит в основном из трех типов филаментов: микротрубочек, микрофиламентов и промежуточных филаментов. Гелеобразное вещество, которое окружает все органеллы в клетке, называется цитозоль.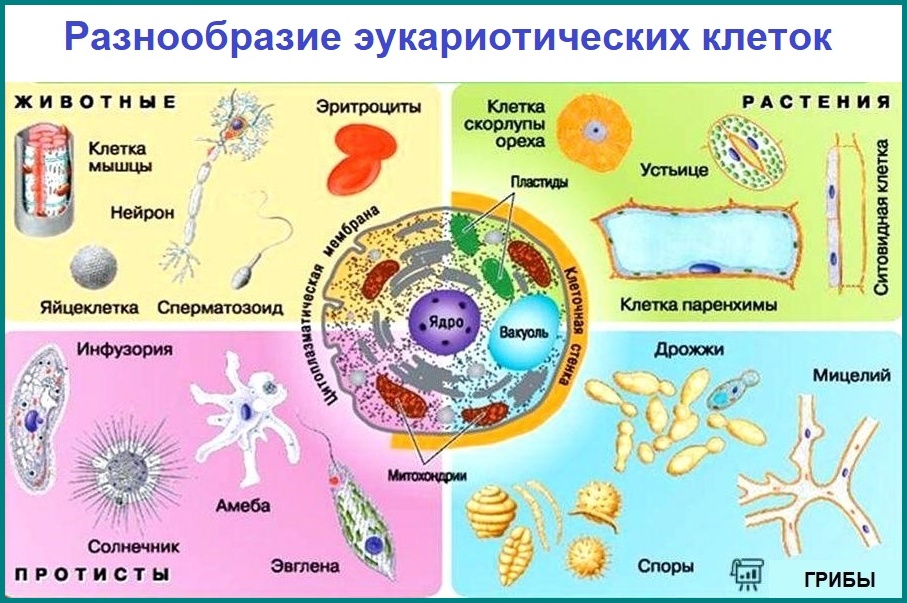 Он также известен как Gap 0 или G0. Эта стадия считается началом клеточного цикла, хотя это тот, который клетки могут достичь, а затем прекратить делиться на неопределенный срок, что завершает клеточный цикл. Печень, желудок клетки почек и нейрон – все это примеры клеток, которые могут достигать этой стадии и оставаться в ней в течение длительных периодов времени. Это также может произойти, когда ДНК клетки повреждена. Однако большинство ячеек вообще не переходят в стадию G0 и могут делиться бесконечно на протяжении всей жизни организм.
Он также известен как Gap 0 или G0. Эта стадия считается началом клеточного цикла, хотя это тот, который клетки могут достичь, а затем прекратить делиться на неопределенный срок, что завершает клеточный цикл. Печень, желудок клетки почек и нейрон – все это примеры клеток, которые могут достигать этой стадии и оставаться в ней в течение длительных периодов времени. Это также может произойти, когда ДНК клетки повреждена. Однако большинство ячеек вообще не переходят в стадию G0 и могут делиться бесконечно на протяжении всей жизни организм.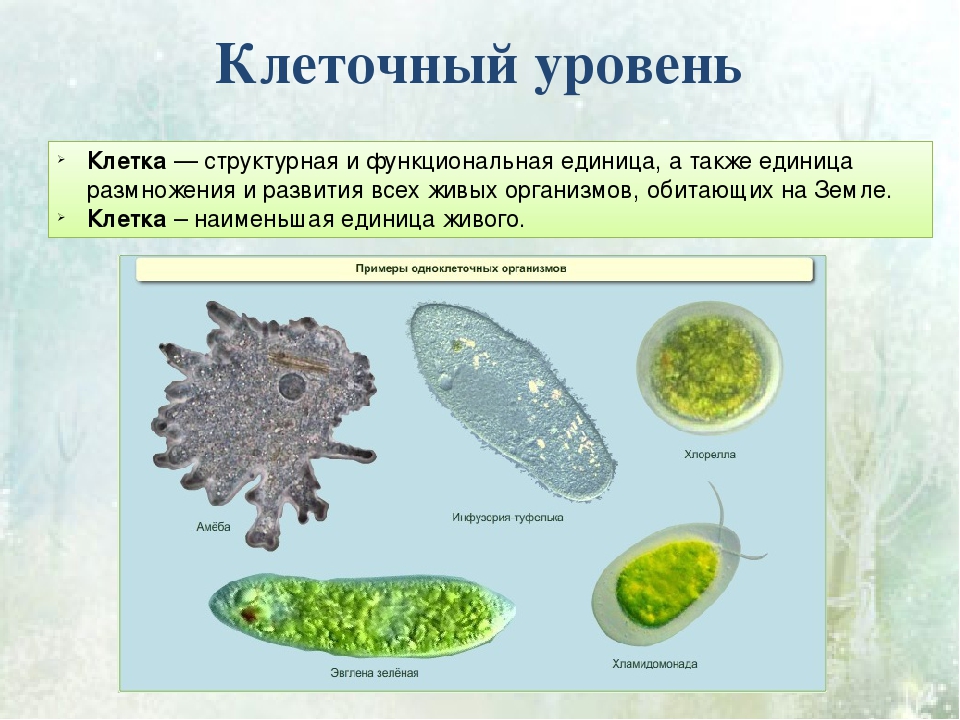
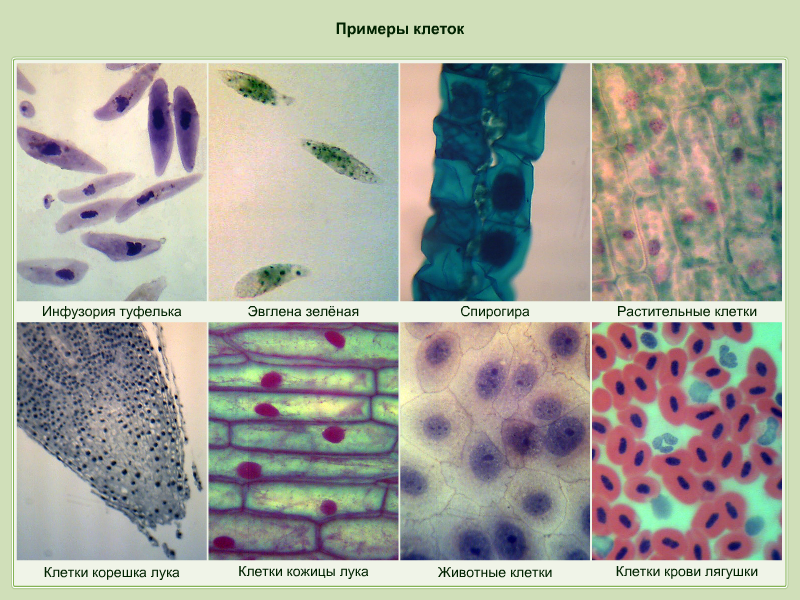 каждый растительная клетка имеет большой вакуоль в центре, что позволяет ему поддерживать тургор давление Это давление, вызванное наличием большого количества воды в клетке, и помогает поддерживать растения в вертикальном положении. Растительные клетки также содержат органеллы, называемые хлоропластами, которые содержат молекулу хлорофилл, Эта важная молекула используется в процессе фотосинтез, когда растение производит свою собственную энергию из солнечного света, углекислого газа и воды.
каждый растительная клетка имеет большой вакуоль в центре, что позволяет ему поддерживать тургор давление Это давление, вызванное наличием большого количества воды в клетке, и помогает поддерживать растения в вертикальном положении. Растительные клетки также содержат органеллы, называемые хлоропластами, которые содержат молекулу хлорофилл, Эта важная молекула используется в процессе фотосинтез, когда растение производит свою собственную энергию из солнечного света, углекислого газа и воды. Отсутствие клеточной стенки позволяет клеткам животных формировать множество различных форм, а также позволяет процессам фагоцитоз «Клеточная еда» и пиноцитоз «Выпить клетки» произойдет. Животные клетки отличаются от растительных клеток тем, что они не имеют хлоропластов и имеют меньшие вакуоли вместо больших центральная вакуоль.
Отсутствие клеточной стенки позволяет клеткам животных формировать множество различных форм, а также позволяет процессам фагоцитоз «Клеточная еда» и пиноцитоз «Выпить клетки» произойдет. Животные клетки отличаются от растительных клеток тем, что они не имеют хлоропластов и имеют меньшие вакуоли вместо больших центральная вакуоль.

 Остается только следить за гигиеной наружного уха, протирая ушную раковину. Бывает, что у детей образуются серные пробки. Если родители замечают, что просвет наружного слухового прохода перекрыт, им нужно посетить лора. Самостоятельно доставать пробку не рекомендуется.
Остается только следить за гигиеной наружного уха, протирая ушную раковину. Бывает, что у детей образуются серные пробки. Если родители замечают, что просвет наружного слухового прохода перекрыт, им нужно посетить лора. Самостоятельно доставать пробку не рекомендуется. В любом случае ухаживать нужно только за ушной раковиной.
В любом случае ухаживать нужно только за ушной раковиной. Когда малыш вырывается, плачет, есть риск травмировать его. К тому же у него может возникнуть неприятная ассоциация с чисткой ушей, и в другой раз, когда кроха увидит у мамы в руках ватную палочку, сразу расплачется.
Когда малыш вырывается, плачет, есть риск травмировать его. К тому же у него может возникнуть неприятная ассоциация с чисткой ушей, и в другой раз, когда кроха увидит у мамы в руках ватную палочку, сразу расплачется. При этом необходимо взять новый тампон или ватную палочку.
При этом необходимо взять новый тампон или ватную палочку. Достаточно протирать ее губкой во время мытья. При этом нужно следить, чтобы вода не попала в ухо. Если это произошло, то после ванны необходимо приложить к нему ватный тампон, чтобы просушить кожу. Затем малыш должен некоторое время полежать на боку, на том ушке, куда залилась вода. Этого достаточно, чтобы избавиться от лишней жидкости, скопление которой может привести к неприятным ощущениям.
Достаточно протирать ее губкой во время мытья. При этом нужно следить, чтобы вода не попала в ухо. Если это произошло, то после ванны необходимо приложить к нему ватный тампон, чтобы просушить кожу. Затем малыш должен некоторое время полежать на боку, на том ушке, куда залилась вода. Этого достаточно, чтобы избавиться от лишней жидкости, скопление которой может привести к неприятным ощущениям.
 Он входит в список обязательных врачей, наряду с другими узкими специалистами.
Он входит в список обязательных врачей, наряду с другими узкими специалистами.
 Как можно раньше научить ребенка избавляться от жидкости, прыгая на ножке и наклоняя голову. До этого класть малыша на бок, чтобы вода свободно вытекала;
Как можно раньше научить ребенка избавляться от жидкости, прыгая на ножке и наклоняя голову. До этого класть малыша на бок, чтобы вода свободно вытекала; Нанести крохе травму действительно несложно, барабанную перепонку легко травмировать обычной ватной палочкой. Если вовремя не принять меры, ребенок может потерять слух. Поэтому так важно действовать осторожно, протирать только наружное ухо, не трогая слуховой проход. Если родители замечают тревожные симптомы, покраснение или выделения, которых раньше не было, нужно идти к врачу. Самостоятельно капать в ухо ничего нельзя, это может навредить здоровью карапуза.
Нанести крохе травму действительно несложно, барабанную перепонку легко травмировать обычной ватной палочкой. Если вовремя не принять меры, ребенок может потерять слух. Поэтому так важно действовать осторожно, протирать только наружное ухо, не трогая слуховой проход. Если родители замечают тревожные симптомы, покраснение или выделения, которых раньше не было, нужно идти к врачу. Самостоятельно капать в ухо ничего нельзя, это может навредить здоровью карапуза. Лопоухие, разноухие, кривоухие, уши со сросшейся мочкой, уши с мясистой мочкой или выступающим валиком. Физиогномисты любят по форме ушей делать выводы о способностях человека: мол, у него музыкальный талант или он классический руководитель. На самом же деле это только вопрос физиологии.
Лопоухие, разноухие, кривоухие, уши со сросшейся мочкой, уши с мясистой мочкой или выступающим валиком. Физиогномисты любят по форме ушей делать выводы о способностях человека: мол, у него музыкальный талант или он классический руководитель. На самом же деле это только вопрос физиологии.
 Как правило, в этом случае может быть частично или полностью закрыт слуховой проход, и тогда операция назначается уже по медицинским показаниям.
Как правило, в этом случае может быть частично или полностью закрыт слуховой проход, и тогда операция назначается уже по медицинским показаниям.
 Как только малыш появляется на свет, родители начинают искать внешнее сходство с собой. По форме ушей новорожденного можно сказать, на кого грудничок больше похож: на маму или папу.
Как только малыш появляется на свет, родители начинают искать внешнее сходство с собой. По форме ушей новорожденного можно сказать, на кого грудничок больше похож: на маму или папу. Кроме того, его может вообще не быть, или на нем окажутся рудиментарные образования;
Кроме того, его может вообще не быть, или на нем окажутся рудиментарные образования; Особенно опасно, если мама переболеет в первый триместр. В этот период крайне негативно на развитии малыша могут сказаться чрезмерные переживания, сильное эмоциональное потрясение, даже сезонные простудные заболевания. Поэтому мама должна беречь себя, помня, что от ее самочувствия зависит здоровье будущего сына или дочки.
Особенно опасно, если мама переболеет в первый триместр. В этот период крайне негативно на развитии малыша могут сказаться чрезмерные переживания, сильное эмоциональное потрясение, даже сезонные простудные заболевания. Поэтому мама должна беречь себя, помня, что от ее самочувствия зависит здоровье будущего сына или дочки.
 Установлено, что за формирование только мочки отвечает 49 генов. Поэтому узнать, какими будут уши у малыша, заранее невозможно. Обычно, если у родителей они маленькие, то и у ребенка не получаются большими.
Установлено, что за формирование только мочки отвечает 49 генов. Поэтому узнать, какими будут уши у малыша, заранее невозможно. Обычно, если у родителей они маленькие, то и у ребенка не получаются большими. Воссоздать ухо искусственным путем можно уже у трехлетнего малыша.
Воссоздать ухо искусственным путем можно уже у трехлетнего малыша.
 Этот метод имеет свои преимущества, поскольку идентификация по глазам несовершенна по причине изменения цвета сетчатки с возрастом, а идентификация по отпечаткам пальцев требует дополнительных усилий, как от специалистов, так и от самого человека.
Этот метод имеет свои преимущества, поскольку идентификация по глазам несовершенна по причине изменения цвета сетчатки с возрастом, а идентификация по отпечаткам пальцев требует дополнительных усилий, как от специалистов, так и от самого человека.
 Неровные маленькие уши, мочка отсутствует.
Неровные маленькие уши, мочка отсутствует. Обладая общительным и добрым характером, эти люди имеют стабильные и теплые отношения со своим окружением.
Обладая общительным и добрым характером, эти люди имеют стабильные и теплые отношения со своим окружением. Каких-либо функций, связанных с приемом звуков мочка не несет, но ее важность в эстетическом плане сложно переоценить, поскольку эта часть уха активно используется для ношения украшений. Хорошо, когда ушная раковина выглядит гармонично и размеры ее отдельных частей соответствуют друг другу, однако это бывает далеко не всегда: могут иметь небольшие или приросшие, а маленькие – очень развитые и несоразмерно крупные мочки.
Каких-либо функций, связанных с приемом звуков мочка не несет, но ее важность в эстетическом плане сложно переоценить, поскольку эта часть уха активно используется для ношения украшений. Хорошо, когда ушная раковина выглядит гармонично и размеры ее отдельных частей соответствуют друг другу, однако это бывает далеко не всегда: могут иметь небольшие или приросшие, а маленькие – очень развитые и несоразмерно крупные мочки.
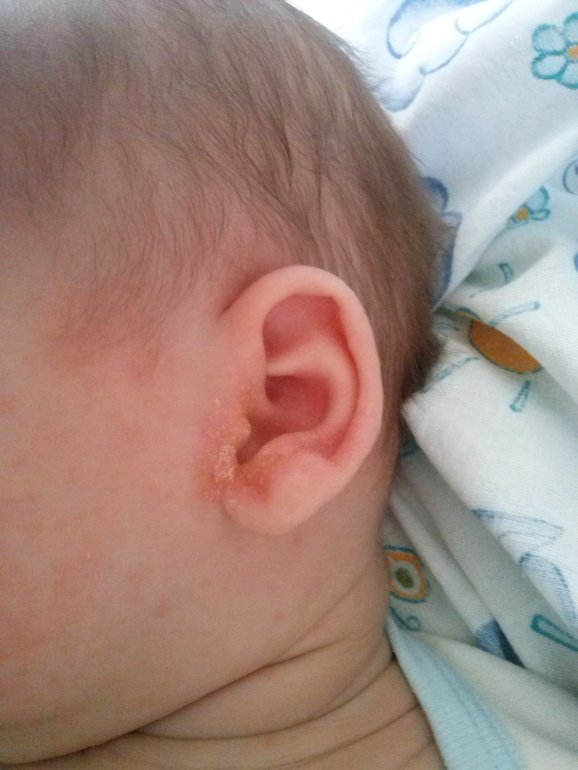 У мальчиков подобные аномалии встречаются в 1,3-2,6 раз чаще, чем у девочек.
У мальчиков подобные аномалии встречаются в 1,3-2,6 раз чаще, чем у девочек. И да, нам сейчас 2 года и ушки наши одинаковые!»
И да, нам сейчас 2 года и ушки наши одинаковые!»






.jpg)



















 Сестринское дело как часть системы здравоохранения является наукой и искусством, направленным на решение существующих проблем со здоровьем в меняющихся условиях окружающей среды (1993).
Сестринское дело как часть системы здравоохранения является наукой и искусством, направленным на решение существующих проблем со здоровьем в меняющихся условиях окружающей среды (1993). “Лекарство не должно быть горше болезни!”
“Лекарство не должно быть горше болезни!”
 Она основана на общечеловеческих принципах этики и морали.
Она основана на общечеловеческих принципах этики и морали. Выбирайте правильный размер и цвет букв. Убедитесь, включена ли в записку вся необходимая информация. Пишите грамотно: ошибки подрывают авторитет медсестры. Выбирайте понятные и простые слова. Обязательно подписывайте ваше сообщение.
Выбирайте правильный размер и цвет букв. Убедитесь, включена ли в записку вся необходимая информация. Пишите грамотно: ошибки подрывают авторитет медсестры. Выбирайте понятные и простые слова. Обязательно подписывайте ваше сообщение.

 Поворот всего тела, а не только плечевого пояса, предотвратит опасность смещения позвоночника, особенно, когда это движение сопровождается подъёмом тяжести.
Поворот всего тела, а не только плечевого пояса, предотвратит опасность смещения позвоночника, особенно, когда это движение сопровождается подъёмом тяжести. Разработан «Обществом фармакоэкономических исследований» и «Ассоциацией медицинских сестер России». Введен в действие Приказом Федерального агентства по техническому регулированию и метрологии РФ от 31 марта 2015 г. N 199-ст
Разработан «Обществом фармакоэкономических исследований» и «Ассоциацией медицинских сестер России». Введен в действие Приказом Федерального агентства по техническому регулированию и метрологии РФ от 31 марта 2015 г. N 199-ст
 7. Формальные и неформальные методы обучения.8. Мотивация обучения.9. Факторы обучения.10. Этапы обучения.11. Требования к медсестре в процессе обучения. Обучение- это неотъемлемая часть сестринской деятельности. Оно является одной из функций в работе медсестры. Обучение – целенаправленно организованный, планомерно и систематически осуществляемый процесс овладения знаниями и умениями опытных лиц. Обучение в сестринском деле — это совместная деятельность медицинской сестры и пациента для получения знаний, формирования умений и навыков у пациента.Цель сестринской педагогики – обеспечить достойную жизнь пациенту в новых для него условиях в связи с заболеванием, чтобы жить в гармонии с окружающей средой. Задачи обучения в сестринском деле: удовлетворять нарушенные потребности пациента, т. е обучить пациента самоуходу;адаптировать пациента к болезни и способствовать повышению качества его жизни;пропагандировать здоровый образ жизни или корректировать существующий. Сферы обучения 1) Познавательная- человек узнает и понимает новые факты, анализирует информацию, отличая важную от второстепенной информации 3) Психомоторная — человек обладает умением, благодаря умственной и мышечной деятельности; обучается новым типам передвижения; уверенно выполняет необходимые действия; психологически, физически и эмоционально готов выполнить действия, связанные с повседневной деятельностью.
7. Формальные и неформальные методы обучения.8. Мотивация обучения.9. Факторы обучения.10. Этапы обучения.11. Требования к медсестре в процессе обучения. Обучение- это неотъемлемая часть сестринской деятельности. Оно является одной из функций в работе медсестры. Обучение – целенаправленно организованный, планомерно и систематически осуществляемый процесс овладения знаниями и умениями опытных лиц. Обучение в сестринском деле — это совместная деятельность медицинской сестры и пациента для получения знаний, формирования умений и навыков у пациента.Цель сестринской педагогики – обеспечить достойную жизнь пациенту в новых для него условиях в связи с заболеванием, чтобы жить в гармонии с окружающей средой. Задачи обучения в сестринском деле: удовлетворять нарушенные потребности пациента, т. е обучить пациента самоуходу;адаптировать пациента к болезни и способствовать повышению качества его жизни;пропагандировать здоровый образ жизни или корректировать существующий. Сферы обучения 1) Познавательная- человек узнает и понимает новые факты, анализирует информацию, отличая важную от второстепенной информации 3) Психомоторная — человек обладает умением, благодаря умственной и мышечной деятельности; обучается новым типам передвижения; уверенно выполняет необходимые действия; психологически, физически и эмоционально готов выполнить действия, связанные с повседневной деятельностью. 2) Эмоциональная (чувственная) — человек, получив информацию, изменяет свое поведение, выражая это чувствами, мыслями, мнением и оценкой каких-либо факторов; человек активно слушает и реагирует на новую информацию как вербально, так и невербально. Функции обучения Методы обучения
2) Эмоциональная (чувственная) — человек, получив информацию, изменяет свое поведение, выражая это чувствами, мыслями, мнением и оценкой каких-либо факторов; человек активно слушает и реагирует на новую информацию как вербально, так и невербально. Функции обучения Методы обучения


 Продолжение ниже
Продолжение ниже

 ПМСП является основным средством, позволяющим реализовать основную цель- достижение удовлетворительного уровня здоровья для всех.
ПМСП является основным средством, позволяющим реализовать основную цель- достижение удовлетворительного уровня здоровья для всех. Население должно активно участвовать в охране здоровья.
Население должно активно участвовать в охране здоровья. ПМСП составляет неотъемлемую часть национальной системы здравоохранения, является ее ядром.
ПМСП составляет неотъемлемую часть национальной системы здравоохранения, является ее ядром. ПМСП должна быть максимально доступной, т.е. любой человек должен иметь возможность получить высококвалифицированную медицинскую помощь в максимально короткие сроки и в должном объёме.
ПМСП должна быть максимально доступной, т.е. любой человек должен иметь возможность получить высококвалифицированную медицинскую помощь в максимально короткие сроки и в должном объёме. Деятельность в области ПМСП должна координировать, с деятельностью социального и экономического секторов на федеральном, территориальном и местном уровнях, взаимосвязана с мерами по улучшению питания, борьбой с нищетой, охраной и оздоровлением окружающей среды и т.д.
Деятельность в области ПМСП должна координировать, с деятельностью социального и экономического секторов на федеральном, территориальном и местном уровнях, взаимосвязана с мерами по улучшению питания, борьбой с нищетой, охраной и оздоровлением окружающей среды и т.д.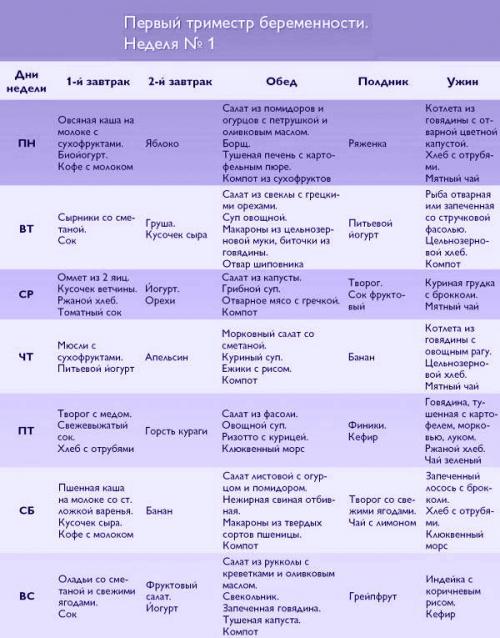 Это может показаться на первый взгляд прописной истиной, но как показывает практика, далеко не все люди пользуются ним. Для кого-то пара дней после истечения срока годности – не повод отложить продукт в сторону. Будущим родителям следует позаботиться о своем здоровье и самочувствии, поэтому выбирать нужно всегда только свежую еду.
Это может показаться на первый взгляд прописной истиной, но как показывает практика, далеко не все люди пользуются ним. Для кого-то пара дней после истечения срока годности – не повод отложить продукт в сторону. Будущим родителям следует позаботиться о своем здоровье и самочувствии, поэтому выбирать нужно всегда только свежую еду. Лучше всего выпивать ее утром за завтраком.
Лучше всего выпивать ее утром за завтраком.
 Аскорбиновая кислота очень важна для будущей матери: она повышает иммунитет, что снижает риск заражения различными инфекциями.
Аскорбиновая кислота очень важна для будущей матери: она повышает иммунитет, что снижает риск заражения различными инфекциями. Во время планирования беременности лучше ограничить употребление жареной пищи.
Во время планирования беременности лучше ограничить употребление жареной пищи. На ужин – рис, кусочек сыра и стакан кефира.
На ужин – рис, кусочек сыра и стакан кефира. Для этого нужно составить такое меню, которое включает в себя продукты:
Для этого нужно составить такое меню, которое включает в себя продукты:

 Необходимо свой вес привести в норму. Как избыточный вес, так и недостаточный, он может оказать негативное влияние на развитие вашего будущего ребенка. Если у вас есть чрезмерный вес, постарайтесь похудеть, но избегайте строгих диет, которые могут привести к нарушению гормонального баланса и вследствие этого – к задержке овуляции. Во время беременности полным женщинам грозят такие осложнения, как гипертония или гестационный диабет. Щадящая диета и сбалансированное питание перед беременностью помогут нормализовать ваш вес.
Необходимо свой вес привести в норму. Как избыточный вес, так и недостаточный, он может оказать негативное влияние на развитие вашего будущего ребенка. Если у вас есть чрезмерный вес, постарайтесь похудеть, но избегайте строгих диет, которые могут привести к нарушению гормонального баланса и вследствие этого – к задержке овуляции. Во время беременности полным женщинам грозят такие осложнения, как гипертония или гестационный диабет. Щадящая диета и сбалансированное питание перед беременностью помогут нормализовать ваш вес.



 Сделайте свои витаминные «закрома» богатыми и полноценными! Правильное питание до беременности поможет вам с этим справиться!
Сделайте свои витаминные «закрома» богатыми и полноценными! Правильное питание до беременности поможет вам с этим справиться!
 д.) создают предпосылки для формирования в дальнейшем у малыша аллергических проявлений и склонности к диатезу.
д.) создают предпосылки для формирования в дальнейшем у малыша аллергических проявлений и склонности к диатезу.
 Часто лишний вес ассоциируется с рядом гинекологических заболеваний: синдромом поликистозных яичников, ановуляцией, бесплодием, эндометриозом, частыми самопроизвольными прерываниями беременности. Если у вас есть лишний вес, необходимо мягко скорректировать ежедневный рацион и похудеть ещё до начала планирования.
Часто лишний вес ассоциируется с рядом гинекологических заболеваний: синдромом поликистозных яичников, ановуляцией, бесплодием, эндометриозом, частыми самопроизвольными прерываниями беременности. Если у вас есть лишний вес, необходимо мягко скорректировать ежедневный рацион и похудеть ещё до начала планирования. Если же ваш показатель находится между 26 и 30 – вы страдаете от лишнего веса, после ИМТ выше 30 – начинается ожирение.
Если же ваш показатель находится между 26 и 30 – вы страдаете от лишнего веса, после ИМТ выше 30 – начинается ожирение.
 д.), крупах (гречка, овсяная крупа), большинстве овощей (тыква, хрен, фасоль, горох и т.д.), рыбе (лосось, тунец), субпродуктах, яйцах и красном мясе, молочных и кисломолочных продуктах.
д.), крупах (гречка, овсяная крупа), большинстве овощей (тыква, хрен, фасоль, горох и т.д.), рыбе (лосось, тунец), субпродуктах, яйцах и красном мясе, молочных и кисломолочных продуктах. Но не забывайте, что многие продукты достаточно калорийны.
Но не забывайте, что многие продукты достаточно калорийны. При его дефиците хуже формируется плацента, выше риск нарушений в системе кровообращения в стенках матки (риск кровотечений, тромбозов и т.д.), токсикоза первой половины беременности. Кроме этого, железо необходимо для полноценного функционирования гемоглобина, специального вещества, содержащегося в эритроцитах (красных кровяных клетках), которое отвечает за перенос кислорода в теле матери.
При его дефиците хуже формируется плацента, выше риск нарушений в системе кровообращения в стенках матки (риск кровотечений, тромбозов и т.д.), токсикоза первой половины беременности. Кроме этого, железо необходимо для полноценного функционирования гемоглобина, специального вещества, содержащегося в эритроцитах (красных кровяных клетках), которое отвечает за перенос кислорода в теле матери. Если сохранение вегетарианского стиля жизни – принципиально, необходимо обратится к диетологу на этапе планирования беременности для составления индивидуального меню.
Если сохранение вегетарианского стиля жизни – принципиально, необходимо обратится к диетологу на этапе планирования беременности для составления индивидуального меню.
 В остальных случаях возможно лечение дома. Больную следует изолировать. При отсутствии
В остальных случаях возможно лечение дома. Больную следует изолировать. При отсутствии
 В период эпидемии гриппа необходимо проведение профилактических мероприятий, направленных на ограничение контактов беременной с окружающими, ношение защитных масок, применение оксолиновой мази, полоскание носоглотки. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности вакцинация от гриппа возможна. Профилактическое лечение ремантадином, амантадином, ингибиторами нейроаминида беременным и кормящим родильницам не проводят.
В период эпидемии гриппа необходимо проведение профилактических мероприятий, направленных на ограничение контактов беременной с окружающими, ношение защитных масок, применение оксолиновой мази, полоскание носоглотки. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности вакцинация от гриппа возможна. Профилактическое лечение ремантадином, амантадином, ингибиторами нейроаминида беременным и кормящим родильницам не проводят.


 Роды у больных бронхитом протекают, в основном, без осложнений.
Роды у больных бронхитом протекают, в основном, без осложнений.
 В более поздние сроки эти пациентки нуждаются в стационарном лечении, которое направлено на улучшение вентиляционной способности легких, лечение гипоксии. В зависимости от результатов лечения решается вопрос о продолжении беременности и ведении родов.
В более поздние сроки эти пациентки нуждаются в стационарном лечении, которое направлено на улучшение вентиляционной способности легких, лечение гипоксии. В зависимости от результатов лечения решается вопрос о продолжении беременности и ведении родов.

 При тяжелом течении заболевания вопрос о пролонгировании беременности решается индивидуально. Тяжелое течение пневмонии с выраженной дыхательной недостаточностью при доношенной беременности может быть показанием к экстренному родоразрешению.
При тяжелом течении заболевания вопрос о пролонгировании беременности решается индивидуально. Тяжелое течение пневмонии с выраженной дыхательной недостаточностью при доношенной беременности может быть показанием к экстренному родоразрешению.
 В ранние сроки беременности показана госпитализация больной в терапевтический стационар для ее обследования и решения вопроса о сохранении беременности. Последующее наблюдение за беременной осуществляется совместно с терапевтом. При ухудшении состояния больной требуется срочная госпитализация при любых сроках беременности. Обязательна госпитализация в стационар за 2-3 недели до родов для обследования и подготовки к родоразрешению. Больные бронхиальной астмой рожают обычно через естественные родовые пути при доношенной беременности. В том случае, если состояние пациентки ухудшается, лечение неэффективно, появляются симптомы легочно-сердечной недостаточности, показано досрочное родоразрешение. Тяжелая дыхательная и легочно-сердечная недостаточность, аномальная родовая деятельность, гипоксия плода служат показаниями для родоразрешения путем кесарева сечения. В раннем
В ранние сроки беременности показана госпитализация больной в терапевтический стационар для ее обследования и решения вопроса о сохранении беременности. Последующее наблюдение за беременной осуществляется совместно с терапевтом. При ухудшении состояния больной требуется срочная госпитализация при любых сроках беременности. Обязательна госпитализация в стационар за 2-3 недели до родов для обследования и подготовки к родоразрешению. Больные бронхиальной астмой рожают обычно через естественные родовые пути при доношенной беременности. В том случае, если состояние пациентки ухудшается, лечение неэффективно, появляются симптомы легочно-сердечной недостаточности, показано досрочное родоразрешение. Тяжелая дыхательная и легочно-сердечная недостаточность, аномальная родовая деятельность, гипоксия плода служат показаниями для родоразрешения путем кесарева сечения. В раннем
 У 15% родильниц наблюдается обострение бронхиальной астмы.
У 15% родильниц наблюдается обострение бронхиальной астмы.
 Во время беременности в системе дыхания происходят следующие изменения: учащение дыхания, увеличение дыхательного объема, возрастание минутного объема дыхания, увеличение альвеолярной вентиляции легких, увеличение жизненной емкости легких, увеличение работы дыхательных мышц из-за повышенной потребности в кислороде, снижение содержания кислорода в артериальной крови, снижение парциального давления углекислого газа в связи с гипервентиляцией.
Во время беременности в системе дыхания происходят следующие изменения: учащение дыхания, увеличение дыхательного объема, возрастание минутного объема дыхания, увеличение альвеолярной вентиляции легких, увеличение жизненной емкости легких, увеличение работы дыхательных мышц из-за повышенной потребности в кислороде, снижение содержания кислорода в артериальной крови, снижение парциального давления углекислого газа в связи с гипервентиляцией.
 Несмотря на смещение вверх, диафрагма во время дыхания у беременных двигается в большей степени, чем у небеременных.
Несмотря на смещение вверх, диафрагма во время дыхания у беременных двигается в большей степени, чем у небеременных.
 Изменения, происходящие до 16 недель беременности, направлены на создание благоприятного иммунного фона для имплантации плодного яйца, роста и развития плода и плаценты.
Изменения, происходящие до 16 недель беременности, направлены на создание благоприятного иммунного фона для имплантации плодного яйца, роста и развития плода и плаценты.

 Увеличение продукции активных форм кислорода у беременных способствует противоинфекционной защите.
Увеличение продукции активных форм кислорода у беременных способствует противоинфекционной защите.
 В большей степени они оказывают местное, а не общее иммуноподавляющее действие. Функциональная активность иммунокомпетентных клеток, в частности, присутствующих в плаценте, обусловливается секрецией ими
В большей степени они оказывают местное, а не общее иммуноподавляющее действие. Функциональная активность иммунокомпетентных клеток, в частности, присутствующих в плаценте, обусловливается секрецией ими
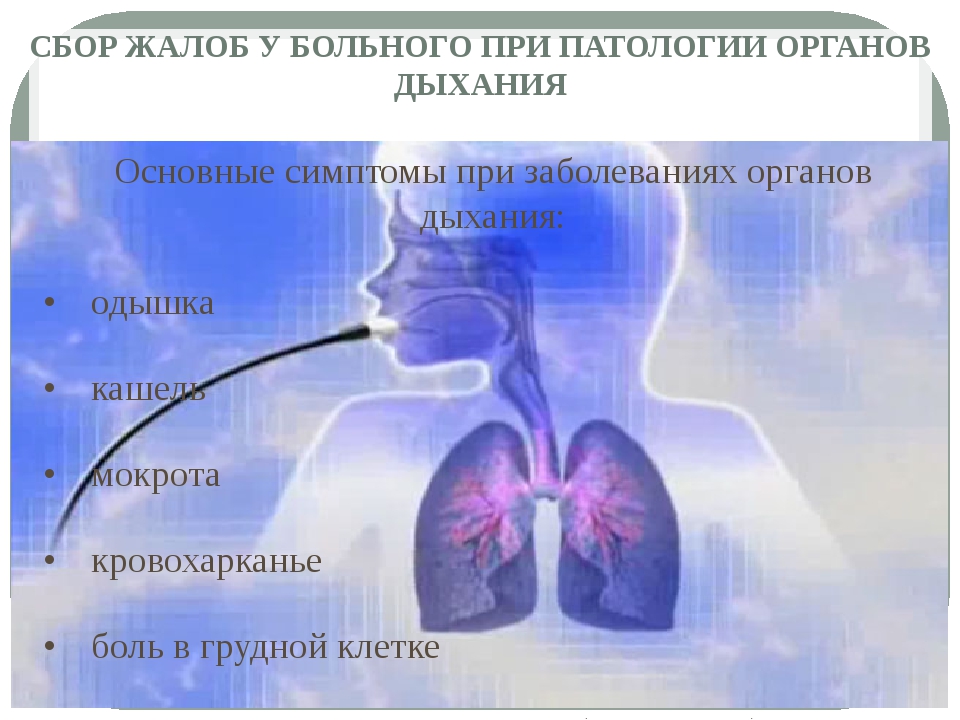 Таким образом, в изменения иммунной системы, возникающие в организме беременной, вовлекаются как клеточное, так и
Таким образом, в изменения иммунной системы, возникающие в организме беременной, вовлекаются как клеточное, так и


 Все эти процессы приводят к гипоксии плода, метаболическим нарушениям в плаценте, микротромбозам и нарушению микроциркуляции с формированием плацентарной недостаточности. Внутриутробная инфекция у беременных с ХОБ и ХОБЛ связана со снижением противовирусной и противомикробной защиты.
Все эти процессы приводят к гипоксии плода, метаболическим нарушениям в плаценте, микротромбозам и нарушению микроциркуляции с формированием плацентарной недостаточности. Внутриутробная инфекция у беременных с ХОБ и ХОБЛ связана со снижением противовирусной и противомикробной защиты. Присоединение инфекции усугубляет все признаки заболевания. Мокрота становится гнойной, появляются признаки интоксикации. Обострения также могут быть связаны с неадекватной физической нагрузкой или повышенным воздействием экзогенных факторов. По мере прогрессирования ХОБ промежутки между обострениями становятся короче.
Присоединение инфекции усугубляет все признаки заболевания. Мокрота становится гнойной, появляются признаки интоксикации. Обострения также могут быть связаны с неадекватной физической нагрузкой или повышенным воздействием экзогенных факторов. По мере прогрессирования ХОБ промежутки между обострениями становятся короче.
 В периоде обострения выслушиваются сухие или влажные хрипы. При бронхоспазме на фоне удлинённого выдоха слышны сухие свистящие хрипы, количество которых увеличивается при форсированном дыхании.
В периоде обострения выслушиваются сухие или влажные хрипы. При бронхоспазме на фоне удлинённого выдоха слышны сухие свистящие хрипы, количество которых увеличивается при форсированном дыхании. Снижение объёма форсированного выдоха менее 80% от нормальных значений, а отношение объёма форсированного выдоха к жизненной ёмкости лёгких менее 70% — признаки бронхиальной обструкции. Прирост объёма форсированного выдоха ³15% от нормы свидетельствует об обратимости бронхиальной обструкции, более характерной для БА, хотя и не исключает диагноз ХОБ. Рентгенологическое исследование органов грудной клетки, позволяющее исключить пневмонию, плеврит, пневмоторакс, опухоль, проводят только по жизненным показаниям при необходимости уточнения диагноза. Всем беременным показано проведение УЗИ на 11–12 нед, 22–24 нед и 30– 32 нед беременности для диагностики возможных пороков развития, НБ, признаков внутриутробной инфекции и ЗРП.
Снижение объёма форсированного выдоха менее 80% от нормальных значений, а отношение объёма форсированного выдоха к жизненной ёмкости лёгких менее 70% — признаки бронхиальной обструкции. Прирост объёма форсированного выдоха ³15% от нормы свидетельствует об обратимости бронхиальной обструкции, более характерной для БА, хотя и не исключает диагноз ХОБ. Рентгенологическое исследование органов грудной клетки, позволяющее исключить пневмонию, плеврит, пневмоторакс, опухоль, проводят только по жизненным показаниям при необходимости уточнения диагноза. Всем беременным показано проведение УЗИ на 11–12 нед, 22–24 нед и 30– 32 нед беременности для диагностики возможных пороков развития, НБ, признаков внутриутробной инфекции и ЗРП.
 Лечение угрозы прерывания беременности проводят по общепринятым правилам.
Лечение угрозы прерывания беременности проводят по общепринятым правилам.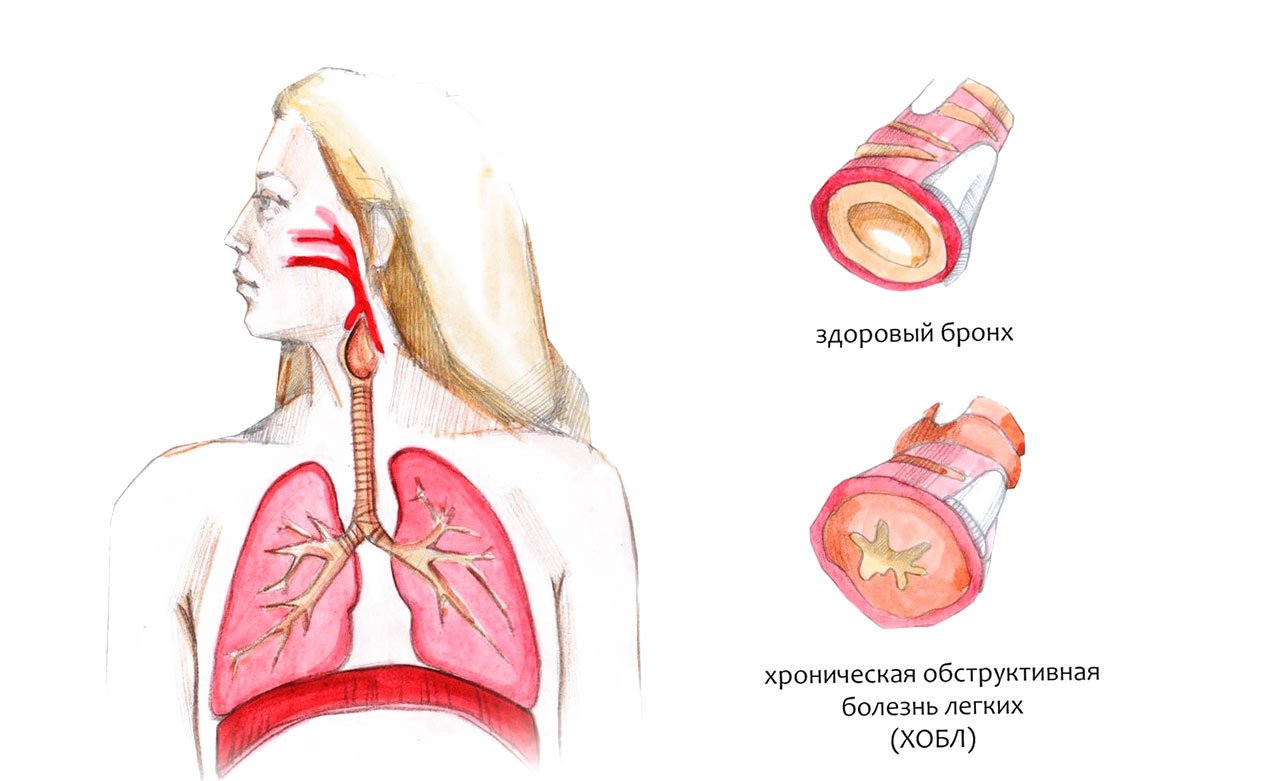
 При стабильном состоянии пациентки, отсутствии обострений заболевания беременность и роды протекают без осложнений.
При стабильном состоянии пациентки, отсутствии обострений заболевания беременность и роды протекают без осложнений.
 Поперечный размер грудной клетки у беременной женщины увеличивается, диафрагма поднимается на 4см, при этом сохраняется функция грудных мышц. Имеют место изменения в показателях функции внешнего дыхания, уменьшается остаточная ёмкость лёгких. Это приводит к снижению дыхательного резерва выдоха на 20 %, повышению ранней обструкции дыхательных путей и снижению содержания кислорода в крови. На 30-50% повышается минутная вентиляция лёгких без изменения частоты дыхания, что приводит к возрастанию потребления кислорода на 20 %. Вследствие воздействия эстрогенов на дыхательный центр беременные ощущают нехватку воздуха. Во время беременности вследствие повышенного содержания в крови кортизола и прогестерона снижается уровень иммунитета, что способствует развитию пневмонии, особенно во II и III триместрах.
Поперечный размер грудной клетки у беременной женщины увеличивается, диафрагма поднимается на 4см, при этом сохраняется функция грудных мышц. Имеют место изменения в показателях функции внешнего дыхания, уменьшается остаточная ёмкость лёгких. Это приводит к снижению дыхательного резерва выдоха на 20 %, повышению ранней обструкции дыхательных путей и снижению содержания кислорода в крови. На 30-50% повышается минутная вентиляция лёгких без изменения частоты дыхания, что приводит к возрастанию потребления кислорода на 20 %. Вследствие воздействия эстрогенов на дыхательный центр беременные ощущают нехватку воздуха. Во время беременности вследствие повышенного содержания в крови кортизола и прогестерона снижается уровень иммунитета, что способствует развитию пневмонии, особенно во II и III триместрах. Нередко заболевание развивается вследствие комбинации пневмококка, вирусов, гемофильной палочки и золотистого стрептококка. Пневмонии на основе сниженного иммунитета чаще наблюдаются у ВИЧ-инфицированных беременных. Причиной воспаления лёгких у них является пневмококк, пневмоциста или синегнойная палочка.
Нередко заболевание развивается вследствие комбинации пневмококка, вирусов, гемофильной палочки и золотистого стрептококка. Пневмонии на основе сниженного иммунитета чаще наблюдаются у ВИЧ-инфицированных беременных. Причиной воспаления лёгких у них является пневмококк, пневмоциста или синегнойная палочка.
 Для подтверждения вирусной природы пневмонии врачи Юсуповской больницы выполняют электронную микроскопию или используют метод полимеразной цепной реакции.
Для подтверждения вирусной природы пневмонии врачи Юсуповской больницы выполняют электронную микроскопию или используют метод полимеразной цепной реакции. В этом случае свистящее дыхание появляется вследствие резкого отека тканей.
В этом случае свистящее дыхание появляется вследствие резкого отека тканей.

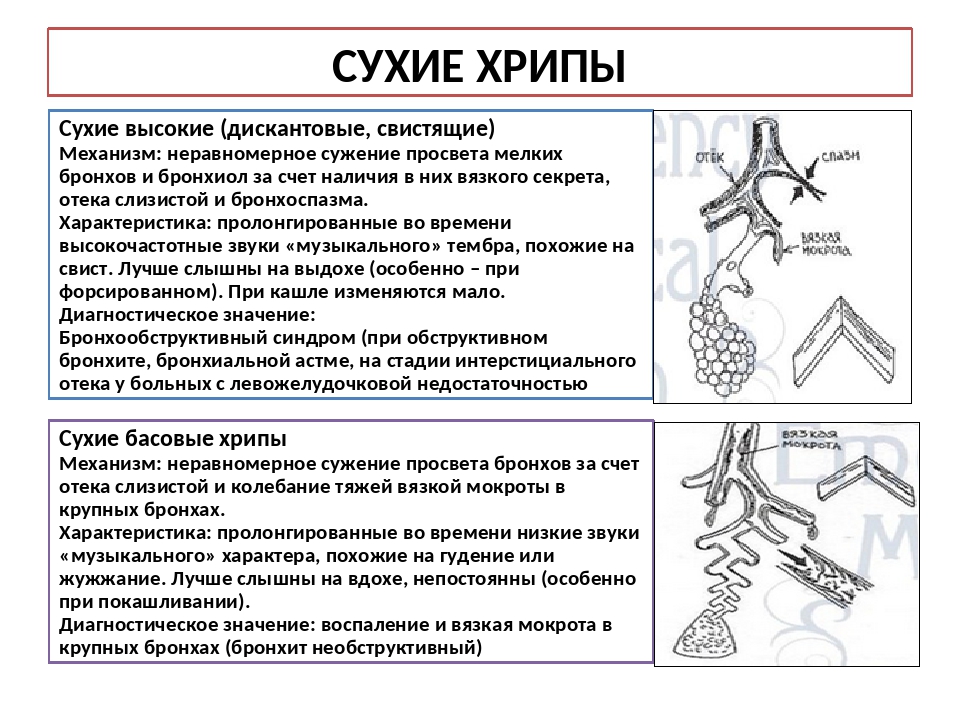



 При астматических или аллергических хрипах применяются антигистаминные (Кларитин, Супрастин) и бронхолитические (Будесонид, Сальбутамол) препараты.
При астматических или аллергических хрипах применяются антигистаминные (Кларитин, Супрастин) и бронхолитические (Будесонид, Сальбутамол) препараты. ..
.. Среди распространенных причин сужения путей дыхания, является бронхоспазм под воздействием бронхиальной астмы. Спазмы приводят к сужению дыхательных путей бронхов и легких, поэтому и появляется свист. Если своевременно не принять лекарство и не начать лечение, свист может стать сильнее. При дальнейшем приступе дыхательные пути сожмутся настолько, что свист может исчезнуть, в этом случае потребуются срочные мероприятия вплоть до госпитализации.
Среди распространенных причин сужения путей дыхания, является бронхоспазм под воздействием бронхиальной астмы. Спазмы приводят к сужению дыхательных путей бронхов и легких, поэтому и появляется свист. Если своевременно не принять лекарство и не начать лечение, свист может стать сильнее. При дальнейшем приступе дыхательные пути сожмутся настолько, что свист может исчезнуть, в этом случае потребуются срочные мероприятия вплоть до госпитализации.
 Среди видов бронхита сопровождающихся такими симптомами, могут быть как острый, так и хронический. Чаще всего возникает свистящее дыхание при сухом кашле.
Среди видов бронхита сопровождающихся такими симптомами, могут быть как острый, так и хронический. Чаще всего возникает свистящее дыхание при сухом кашле.

 Свистящее дыхание при анафилаксии наблюдается за счет резкого сужения просвета бронхов.
Свистящее дыхание при анафилаксии наблюдается за счет резкого сужения просвета бронхов. Может быть тахикардия, потливость, цианоз или покраснение кожи.
Может быть тахикардия, потливость, цианоз или покраснение кожи.
 Другие симптомы включают: кашель с мокротой, повышение температуры, хрипы, признаки конъюнктивита, ринита и ларингита.
Другие симптомы включают: кашель с мокротой, повышение температуры, хрипы, признаки конъюнктивита, ринита и ларингита.

 Паровые или аппаратные. Паровые ингаляции относительно недорогие и проводятся практически в любых условиях. Ингаляции с помощью небулайзера почти не имеют побочных эффектов и распыляют различные лекарственные вещества.
Паровые или аппаратные. Паровые ингаляции относительно недорогие и проводятся практически в любых условиях. Ингаляции с помощью небулайзера почти не имеют побочных эффектов и распыляют различные лекарственные вещества.

 Варить 10-15 мин. Отварной изюм остудить и принимать по 1 ч.л. два раза в день.
Варить 10-15 мин. Отварной изюм остудить и принимать по 1 ч.л. два раза в день. Лечение будет зависеть от вызвавших его причин. К ним можно отнести: курение, травмы различного характера, аллергию, астму, бронхит и другие заболевания дыхательных путей.
Лечение будет зависеть от вызвавших его причин. К ним можно отнести: курение, травмы различного характера, аллергию, астму, бронхит и другие заболевания дыхательных путей.
 Это может быть признаком астмы, острого бронхита, ларингита, проявление аллергии. Туберкулез легких лечится специальными медикаментами в стационарных условиях.
Это может быть признаком астмы, острого бронхита, ларингита, проявление аллергии. Туберкулез легких лечится специальными медикаментами в стационарных условиях.
 Им нужно будет знать, если у вас хрипы и затрудненное дыхание, имеет ли ваша кожа голубоватый оттенок или изменилось ли ваше психическое состояние. Эта информация важна для них, даже если это не ваш первый приступ хрипов.
Им нужно будет знать, если у вас хрипы и затрудненное дыхание, имеет ли ваша кожа голубоватый оттенок или изменилось ли ваше психическое состояние. Эта информация важна для них, даже если это не ваш первый приступ хрипов.
