Гландулярный хейлит — причины, симптомы, диагностика и лечение
Гландулярный хейлит – это заболевание, при котором наблюдаются врожденная или приобретенная гиперфункция, гиперплазия или гетеротопия слюнных желез на границе красной каймы губ (зона Клейна). Характерным признаком данной патологии является расширение протоков слюнных желез и постоянное слюнообразование. Для уточнения диагноза используется гистоморфологическое исследование. Лечение включает в себя комплекс из общей и местной медикаментозной терапии и в ряде случаев — хирургическое вмешательство. Если гландулярный хейлит является последствием другого заболевания губ, необходимо первым делом устранить первопричину.
Общие сведения
Гландулярный хейлит представляет собой врожденное или приобретенное изменение структуры и функции слюнных желез в зоне Клейна, сопровождающееся практически непрерывным выделением слюны. Патологический процесс, как правило, затрагивает железистую ткань нижней губы, слюнные железы верхней губы поражаются реже. Болезнь носит хронический характер и обычно диагностируется в возрасте 50-60 лет. У пациентов моложе 20 лет гландулярный хейлит встречается крайне редко. Риск развития заболевания у мужчин в 2 раза выше, чем у женщин. Патология чаще встречается у лиц с неудовлетворительным состоянием полости рта, воспалительными заболеваниями зубов и десен, курящих и пренебрегающих лечением у врача-стоматолога. Гландулярный хейлит не относится к предраковым заболеваниям, однако он может провоцировать злокачественное перерождение эпителия губ.
Гландулярный хейлит
Причины гландулярного хейлита
В стоматологии выделяют две формы патологии, каждая из которых имеет свои причины. Первичная форма возникает в результате врожденных аномалий слюнных желез. Как правило, если родители страдают от данной болезни, высока вероятность, что у детей возникнет аналогичная проблема. Однако клинические проявления аномалии диагностируются только после 20 лет. В зоне Клейна отмечается гипертрофия слюнных желез, сопровождающаяся повышенным слюнообразованием.
При вторичной форме, которая развивается на фоне таких заболеваний губ, как лейкоплакия, плоский лишай и красная волчанка, из-за постоянного раздражения развивается гиперплазия железистой ткани и гиперфункция желез. Увеличивает вероятность развития вторичной формы наличие хронических воспалений кожи губ, пародонтоза, пародонтита и особенно — разрушенных больных зубов с острыми краями и некорректно зафиксированных протезов. Патологически расширенные протоки слюнных желез могут стать входными воротами для пиогенной инфекции, и тогда возникает гнойный гландулярный хейлит (хейлит Фолькмана).
Симптомы гландулярного хейлита
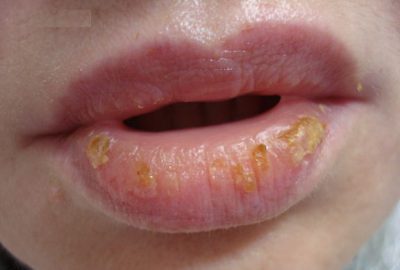
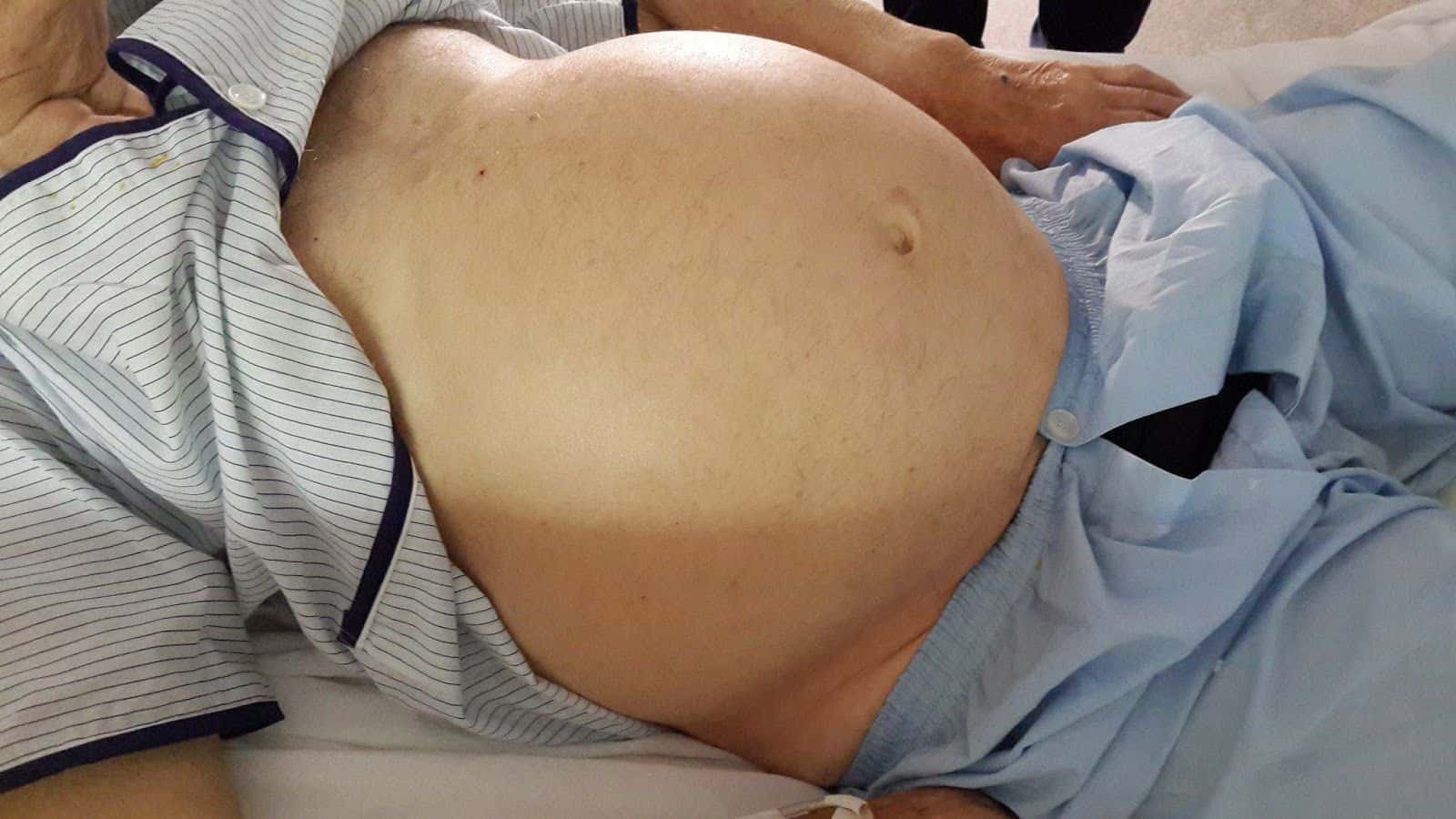
Болезнь имеет характерную клиническую картину и начинается с появления на слизистой губ и красной кайме ярких красных точек. Они представляют собой устья гипертрофированных слюнных желез. Если промокнуть губы, через некоторое время снова появляются капельки слюны. Из-за повышенного слюноотделения поверхность губ постоянно увлажнена, однако после испарения кожа, привыкшая к увлажнению, шелушится и трескается. Некоторые пациенты жалуются на зуд губ. Эпителий пораженной области постепенно ороговевает, кожа становится грубой. Вокруг протоков слюнных желез могут формироваться очаги лейкоплакии, которые выглядят при осмотре как белые кольцевидные образования.
Наиболее ярко выраженная клиническая картина характерна для гнойного гландулярного хейлита. Пациенты предъявляют жалобы на набухание губ и боль. При осмотре выявляется отечность и гиперемия губ, они покрыты гнойными корками. При пальпаторном обследовании отмечается болезненность плотных гипертрофированных слюнных желез. Если нажать на воспаленную железу, из ее протока вытекает слюна с примесью гнойного экссудата. В тяжелых случаях присоединяется регионарный лимфаденит, абсцедирование губ и общая интоксикация организма. Гландулярный хейлит не относится к предраковым заболеваниям, но является благоприятной почвой для злокачественного перерождения эпителиальной ткани.
Диагностика гландулярного хейлита
Заболевание имеет характерную клиническую картину, но для верификации диагноза необходима биопсия слюнных желез с дальнейшим гистологическим исследованием. При гландулярном хейлите выявляется гипертрофия слюнных желез с легким воспалительным инфильтратом вокруг протоков в глубине соединительнотканного слоя. Эпителиальная ткань у одних пациентов не имеет изменений, у других же отмечаются явления акантоза и паракератоза. Зернистый слой отсутствует, в шиповатом и базальном слое изменений нет.
Дифференциальная диагностика проводится с другими видами хейлита (актиническим, экссудативным), которые имеют другие клинические и гистологические признаки, а также с инфекционными поражениями губ при простом герпесе и вторичном сифилисе. Для этого проводятся лабораторные исследования крови и мазки из очагов поражения с целью выявления возбудителей инфекционных заболеваний. Хейлит Фолькмана необходимо отличать от рожистого воспаления и фурункула губы.
Лечение гландулярного хейлита
Заболевание требует комплексного подхода к лечению: необходимо как местное применение терапевтических и хирургических методов, так и общая терапия. Для местного применения назначают следующие группы препаратов: противовоспалительные средства (синтомициновая эмульсия, преднизолоновая мазь), ферменты (трипсин, химотрипсин, лизоцим, рибонуклеаза, дезоксирибонуклеаза), репаративные препараты (дексантенол, дентальная адгезивная паста). Необходимо следить за состоянием полости рта, тщательно проводить гигиенические процедуры и отказаться от вредных привычек. В обязательном порядке проводится лечение основного стоматологического заболевания, спровоцировавшего развитие гландулярного хейлита.
Для улучшения соматического состояния пациента назначают седативные средства и транквилизаторы (валериана, феназепам), сосудистые препараты (винпоцетин) и витаминотерапию. При хейлите Фолькмана обязательно применение антибиотиков широкого спектра действия.
В качестве хирургического лечения осуществляется электрокоагуляции слюнных желез. Для проведения процедуры используется тонкий волосковый электрод, погружаемый на полную глубину в проток железы. Если воздействовать на поверхностную зону выводного протока, лечение будет неэффективным, и разовьется ретенционная киста. Пациентам с большим количеством гипертрофированных слюнных желез рекомендуется их иссечь. Операция выполняется в следующей последовательности: стоматолог-хирург выполняет инфильтрационную анестезию, делает разрез по линии Клейна, вылущивает гипертрофированные железы и накладывает кетгутовые швы.
Прогноз и профилактика гландулярного хейлита
При своевременной диагностике и грамотном лечении прогноз благоприятный. Но в запущенных случаях гландулярный хейлит может стать причиной плоскоклеточного рака губы. Профилактика первичного хейлита невозможна, поскольку ребенок рождается с предрасположенностью к аномальному функционированию слюнных желез. Для профилактики вторичного хейлита необходима тщательная гигиена полости рта, своевременное лечение стоматологических заболеваний и отказ от курения.
причины, симптомы, диагностика, лечение, фото
Хейлит – это заболевание, которое обусловленное воспалительными процессами, развивающимися в так называемой зоне Клейна, на границе красной окантовки губ.
Существует множество видов и типов этой патологии, данная статья поможет разобраться с причинами, симптомами, лечением и прогнозом при диагностировании такой разновидности как гландулярный хейлит.
Классификация хейлита
Все заболевания, диагностируемые как хейлит, разделяются на два основных типа – собственно хейлиты и симптоматические. Первый тип – это самостоятельно возникающие патологии различной этиологии:
Симптоматические хейлиты появляются как следствие болезней слизистой оболочки ротовой полости, кожных покровов и т.д.:
- медикаментозный;
- атопический;
- плазмоклеточный;
- инфекционный;
- макрохейлит (на фоне Мелькерсона – Розенталя).
Таким образом, гландулярный хейлит представляет собой болезнь, поражающую в основном нижнюю губу, характеризующуюся ее увеличением (гиперплазией), атипичной гиперфункциональностью и гетеротопией слюнных желез в так называемой переходной области – зоне Клейна.
В свою очередь сам гландулярный хейлит бывает первичным и вторичным. Главной причиной развития первичной формы большинство медиков считает наследственный фактор, обусловленный врожденной атипичностью слюнных желез.
Вторичный гландулярный хейлит появляется как следствие патологий, развивающихся в области губ, таких как лейкоплакия, красный плоский лишай, красная волчанка и т.д.
Причины развития гландулярного хейлита
Поскольку единого мнения специалистов по поводу причин возникновения и развития гландулярного хейлита нет, то к причинам его появления относят как наследственность, так и состояние психики больного, т.к. есть данные о положительной динамике в результате проведения психотерапии.
Что касается вторичного хейлита, то здесь первопричиной являются аутоиммунные заболевания, развивающиеся в ротовой полости, в частности, красный плоский лишай и системная красная волчанка. Красный плоский лишай – хронический воспалительный процесс слизистых оболочек, обусловленный иммунотоксичностью Т-клеток.
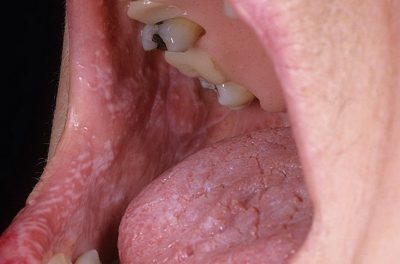 Красный плоский лишай
Красный плоский лишай
Системная красная волчанка – также аутоиммунное заболевание, характеризующееся воспалением не только слизистых рта, но и поражающее кожные покровы на лице больного. Также к причинам вторичного гландулярного хейлита медики относят такое заболевание как лейкоплакия ротовой полости, представляющее собой процесс перерождения слизистых оболочек, покрытых многослойным эпителием, их ороговение. Считается предраковым состоянием, т.к. очаги поражения слизистой могут переродиться в злокачественные новообразования.
Механизм развития вторичной формы гландулярного хейлита объясняется тем, что выделение жидкости из воспаленных тканей раздражает слюнные железы, вызывая их повышенную секрецию и гиперплазию.
Само существование вторичного гландулярного хейлита подтверждает мнение специалистов о том, что очень много людей имеют такую врожденную аномалию, как гетеротипия слюнных желез, однако заболевание развивается не у всех.
Первичный форма патологии встречается достаточно часто. Начало его развития совпадает с завершением периода полового созревания, это возраст после 20 лет. Клиническую выраженность болезнь обретает по достижении больным 40 – 50-летнего возраста, причем чаще мужчины заболевают в 2 раза чаще женщин.
Симптомы и диагностика гландулярного хейлита
Клиническая картина хейлита не вызывает сомнений при диагностировании. В пограничной зоне между слизистой и красной окантовкой губ четко просматриваются выходы слюнных желез, как россыпь красноватых точек, на которых проступает слюна. Иногда гипертрофия тканей усугубляется образованием мелких узелков, также покрытых выходными отверстиями слюнных желез.
При вторичном гландулярном хейлите визуальный осмотр выявляет его признаки на фоне других симптомов, присущих основному заболеванию. Например, если в анамнезе присутствует лейкоплакия, то отчетливо видные перерожденные очаги тканей, подвергшихся ороговению. Чем более запущено заболевание, тем большая площадь слизистой оболочки ротовой полости подвергается изменениям.
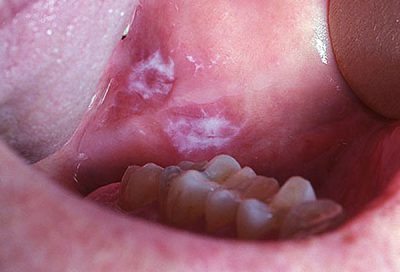 Лейкоплакия полости рта
Лейкоплакия полости рта
Поскольку у больных слюноотделение повышено, испаряется она с поверхности губ также быстро, эпителий пересыхает. Появляются растрескивания, изъязвления, являющиеся дополнительными воротами для инфекции. Далее становится возможным злокачественное перерождение пораженных тканей.
При проведении исследований выясняется, что в более глубоких слоях соединительных тканей слюнные железы увеличены, вокруг выходных протоков скапливается жидкость, выделяющаяся в процессе воспаления.
Кожа губ при гландулярном хейлите не меняется, в отдельных случаях присутствуют признаки паракератоза, разрыхленности рогового слоя, отечности и гиперемии, в наличии признаки присутствия воспалительного инфильтрата.
Как уже говорилось, из-за постоянного пересыхания губ начинается образование микротрещин, с течением времени проявляется ороговение этого участка ротовой полости. Процесс начинается с области вокруг слюновыводящих протоков, затем повсеместно. В гипертрофированные слюновыводящие пути возможно попадание различного рода инфекций, что может привести к развитию абсцесса.
В анамнезе в числе жалоб пациентом делается упор в основном на эстетические дефекты, такие как несоразмерное увеличение губ, а также болевые ощущения. При внешнем осмотре пациента с диагнозом гландулярный хейлит определяется гиперемия губ, отек, пальпация вызывает у пациента болевые ощущения, а из слюнных желез выделяется слюна с частицами гноя, которые частично или полностью закрывают протоки.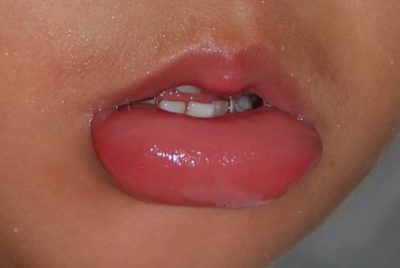
Сами слюнные железы также увеличены, имеют признаки отека, при надавливании больной испытывает боль. В случае лейкоплакии также врачом фиксируются очаги ороговения слизистого слоя эпителия. В комплекс обследования в рамках диагностирования гландулярного хейлита входит биопсия слюнных желез и гистологическое исследование биоматериала.
Лечение гландулярного хейлита
Лечение при гландулярном хейлите обычно состоит из двух стадий. Вначале, на первой стадии, проводится выявление и терапия основного заболевания в сочетании с местным противовоспалительным лечением:
- аппликации на пораженные места губ с Синтомициновой мазью или эмульсией (5%), с мазью на основе преднизолона, Гидрокортизоновой мази, Локакортена, не менее 3 раз в день, длительность 20 минут;
- аппликации Лизоцима, Химопсина, Дезоксирибонуклеаза и иных ферментативных препаратов однократно за день, на 15 минут;
- гигиенические процедуры в полости рта;
- санация ротовой полости препаратами типа Пантенол, Пропосол, Ливиан и т.д. в виде аэрозолей;
- отказ больного от вредных привычек;
- диагностика патологии, ставшей причиной развития гландулярного хейлита;
- лечение основного заболевания.

На второй стадии хейлита проводится комплекс медицинских манипуляций, включающий в себя:
- процедура электрокоагуляции;
- хирургическое иссечение слюнных желез;
- терапия рентгеновским облучением (лучи Букки).
Метод электрокоагуляционного удаления слюнной железы является хирургическим методом лечения гландулярного хейлита. Тончайший электрод вводится в железу по всей длине, т.к. при неполной электрокоагуляции, только устья протока, велика вероятность развития так называемой ретенционной кисты.

В случае если удалению подлежит множество пораженных желез, проводится традиционная хирургическая операция. Через надрез в пограничной области Клейна проводится извлечение всех показанных к удалению слюнных желез.
В зависимости от степени поражения, метод лечения гландулярного хейлита может включать в себя как сразу применение хирургических мер, так и первоначальное медикаментозное лечение.
 При любом варианте дополнительно проводится лечение следующими средствами:
При любом варианте дополнительно проводится лечение следующими средствами:
- витаминами А и В5;
- седативными препаратами;
- сосудистыми средствами;
- поливитаминными и минеральными комплексами.
Прогноз
Как правило, в случае, если болезнь не запущена и отсутствует злокачественное перерождение клеток, прогноз благоприятный. Своевременная диагностика и лечение помогают избавиться от недуга. Первичный гландулярный хейлит, к сожалению, предотвратить невозможно и профилактические меры тут бессильны. Большую роль в профилактике вторичной формы этого неприятного заболевания играет соблюдение норм личной гигиены, своевременное лечение стоматологических заболеваний.
Список литературы
- Банченко Г.В. — Сочетание заболеваний слизистой оболочки полости рта и внутренних органов, М.: Медицина, 1979.
- Муровянникова Ж.Г. – Стоматологические заболевания и их профилактика, Ростов н/Д: Феникс, 2011.
- Грошиков М.И., Патриков В.К. — Учебное пособие по терапевтической стоматологии, М. 1992.
- Ralph E. McDonald, David R. Avery, Jeffrey A. Dean — Dentistry For The Child And Adolescent — Mosby — 2004
- Т. Г. Робустова, В. В. Афанасьев [и другие] — Хирургическая стоматология / 4—е изд., М. : Медицина, 2010.
- Т. Г. Робустова, В. В. Афанасьев [и другие] — Хирургическая стоматология / 4—е изд., М. : Медицина, 2010.
Гландулярный хейлит — симптомы болезни, профилактика и лечение Гландулярного хейлита, причины заболевания и его диагностика на EUROLAB
Что такое Гландулярный хейлит —
Хейлит (cheilitis) — доброкачественное воспалительное заболевание губ. Различают две группы хейлитов: собственно хейлиты и симптоматические хейлиты.
Группа собственно хейлитов объединяет самостоятельные заболевания губ различной этиологии. К ним относятся эксфолиативный хейлит, гландулярный хейлит, метеорологический и актинический контактный хейлиты. Во вторую группу — симптоматических хейлитов — входят поражения губ, являющиеся симптомом заболеваний слизистой оболочки рта, кожи, общесоматических заболеваний. Группа симптоматических хейлитов включает атопический хейлит, экзематозный хейлит, макрохейлит при синдроме Мелькерсона-Розенталя.
Гландулярный хейлит (cheilitis glandularis) — заболевание губы, преимущественно нижней, развивается вследствие гиперплазии, гиперфункции, а иногда гетеротопии мелких слюнных желез в области красной каймы губ и переходной зоне (зона Клейна).
Выделяют первичный и вторичный гландулярный хейлит. Развитие первичного гландулярного хейлита связано с врожденной аномалией слюнных желез. Вторичный гландулярный хейлит возникает, как правило, на фоне различных заболеваний с локализацией на губах (красный плоский лишай, красная волчанка, лейкоплакия и др.).
Что провоцирует / Причины Гландулярного хейлита:
В этиологии первичного гландулярного хейлита ведущую роль отводят наследственным аномалиям нижней губы с гиперплазией, гетеротопией и избыточной секрецией мелких слюнных желез, которые под влиянием неблагоприятных раздражающих факторов (зубной камень, разрушенные зубы, острые края зубов, заболевания пародонта и др.) начинают интенсивно продуцировать слюну.
Вторичный гландулярный хейлит является следствием хронических воспалительных процессов на красной кайме губы. В результате воспалительный инфильтрат при лейкоплакии, красной волчанке и других заболеваниях с локализацией на губах вызывает раздражение, гиперплазию и гиперфункцию железистой ткани. Отмечают увеличение секреции, мацерация губы и инфицирование. Однако эти явления возникают лишь у некоторых людей.
Симптомы Гландулярного хейлита:
Гландулярный хейлит развивается преимущественно у лиц в возрасте старше 50 лет. У мужчин первичный гландулярный хейлит обнаруживают в 2 раза чаще, чем у женщин. Нижняя губа поражается в 2 раза чаще, чем верхняя.
Гландулярный хейлит имеет типичную клиническую картину. В области перехода слизистой оболочки в красную кайму губы, а иногда на красной кайме видны расширенные устья слюнных желез в виде красных точек, из которых выделяются капли слюны — симптом «капель росы». Иногда вокруг устьев слюнных желез развивается лейкоплакия в виде колец, а в некоторых случаях красная кайма губы ороговевает на большом протяжении.
Вследствие частого увлажнения губы слюной и испарения последней возникает сухость красной каймы губ, появляются мацерации, трещины и эрозии. В некоторых случаях вокруг расширенных устьев слюнных желез обнаруживают ги пер кератоз в виде тонких колец (форма Пуэнте-Асеведо). При длительном течении гландулярного хейлита вследствие постоянного раздражения губы с появлением трещин, очагов гиперкератоза возможно неблагоприятное его течение с развитием предраковых поражений.
В результате проникновения в расширенные протоки слюнных желез пиогенной инфекции гландулярный хейлит может перейти в гнойную форму. Она характеризуется болезненностью, отечностью губы, которая покрыта толстыми корками желтозеленого или бурочерного цвета. Из расширенных протоков слюнных желез выделяется гнойное содержимое, вокруг протоков локализуются трещины, эрозии. Иногда устья выводных протоков желез могут быть закупорены гнойным экссудатом, что приводит к множественному или одиночному абсцедированию.
Диагностика Гландулярного хейлита:
Клинические проявления гландулярного хейлита настолько характерны, что диагностика, как правило, не вызывает затруднений. При патогистологическом исследовании выявляют гипертрофию слюнных желез с небольшой воспалительной инфильтрацией, в основном вокруг их выводных протоков. У некоторых больных в эпителии наблюдают акантоз и паракератоз.
Лечение Гландулярного хейлита:
Для лечения первичного гландулярного хейлита используют противовоспалительные мази (преднизолоновая, гидрокортизоновая, нафталанная и др.). Применяют электрокоагуляцию или иссечение гипертрофированных слюнных желез.
Терапия вторичного гландулярного хейлита предусматривает в первую очередь лечение основного заболевания, его вызвавшего, местно проводят противовоспалительную терапию.
При гландулярном хейлите прогноз благоприятный, однако в случае отсутствия своевременного и эффективного лечения на его фоне возможно развитие предраковых заболеваний.
К каким докторам следует обращаться если у Вас Гландулярный хейлит:
- Стоматолог
- Инфекционист
- Челюстно-лицевой хирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гландулярного хейлита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни зубов и полости рта:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Хейлит: причины, симптомы и лечение
Причины возникновения хейлитов
Причины возникновения хейлита самые разнообразные. Для определения этиологии заболевания необходимо знать, к какой именно группе оно принадлежит: первичным или симптоматическим хейлитам. Первые возникают как самостоятельные болезни, тогда как вторые являются проявлением других патологий.
Причины первичных хейлитов
Первичные хейлиты бывают простыми контактными и аллергическими контактными. Простые формы заболевания возникают из-за контакта слизистой оболочки с каким-либо раздражителем: биологическим (насекомые и растения), химическим (щелочи, кислоты, растворители), механическим (трение или давление), низкой или высокой температурой, слюной, ультрафиолетовым излучением. Нередко простой хейлит на губах возникает из-за кусания или облизывания их в зимний период.
Причины метереологического хейлита
Причиной метереологического хейлита является влажность, холод, ветер, солнечная радиация, которые оказывают неблагоприятное воздействие на светлую и чувствительную кожу. Аллергическая форма заболевания возникает из-за контакта с аллергеном: косметическим кремом, губной помадой, жевательной резинкой, пастой.
Причины других типов хейлита
Помимо вышеописанных причин различные виды хейлита могут вызывать и другие факторы. А именно, причиной гиповитаминозного хейлита является нехватка витаминов В 6 и В 2, актинического — чувствительность кожи к воздействию ультрафиолетовых лучей, эксфолиативного — депрессия и тревога, грибкового — инфекция Candida albicans.
Клинические проявления хейлитов
Эксфолиативный хейлит
Эту разновидность хейлита причисляют к группе психосоматических болезней. Зачастую диагностируют ее у детей или молодых людей. У больных обычно обнаруживают два вида психоэмоциональных нарушений: при сухой форме — депрессивные, при экссудативной — тревожные реакции. Заболевание всегда четко локализовано — поражение появляется на красной кайме губ и никогда не смещается на слизистую рта и кожу вокруг губ.
Сухая форма
У пациентов с сухой формой болезни обычно наблюдается застойная гиперемия каймы губ, формирование сухих чешуек серого оттенка, постоянное шелушение губ. Чешуйки снимаются легко, однако в течение недели появляются снова. Пациенты нередко жалуются на сильное жжение и чрезмерную сухость губ. Сухая форма патологии со временем может перейти в экссудативную, для которой характерна большая выраженность симптомов.
Экссудативная форма
Экссудативная форма заболевания обычно сопровождается отеком губ, болезненностью, формированием большого количества чешуек, которые иногда достигают довольно больших размеров и даже свисают с губ. После того, как чешуйки отпадают, на их месте возникает гиперемированная поверхность. Пациенты жалуются также на болезненность губ, что затрудняет прием еды. Во время диагностики заболевания сухую форму стоит отличить от атопической, аллергической и метеорологической форм, а экссудативную — от экзаметозного хейлита и красной волчанки.
Гландулярный хейлит
Гландулярный хейлит — воспаление придаточных слюнных желез, которое преимущественно поражает нижнюю губу. Патологию зачастую диагностируют у пациентов старше 40 лет. Первичная форма заболевания может быть спровоцирована аномалией слюнных желез, вторичная — возникнуть на фоне лейкоплакии или красной волчанки. Простой гландулярный хейлит характеризуется увеличением слюнных желез, появлением на слизистой губ красных точек, активной выработкой серозного секрета, который накапливается в виде росы на внутренней стороне губ.
В редких случаях у больных обнаруживают гнойную форму, которая сопровождается ярко выраженными симптомами и тяжелым течением. Клиническая картина поверхностной формы гнойного заболевания почти такая же, как и при простом гландулярном хейлите, только увеличенные слюнные железы вырабатывают гнойный секрет. Глубокая гнойная форма заболевания протекает очень сложно. У пациента наблюдаются отечность губ, формирование на красной кайме гнойных корок и эрозий. При пальпации появляется сильная боль.
Контактный аллергический хейлит
Данная разновидность хейлита считается замедленной аллергической реакцией на химические вещества, которые проникают в организм через трещины в губах, затем попадают в кровь и в итоге приводят к сенсибилизации организма. При этом период сенсибилизации очень индивидуален, поскольку может составлять как пару дней, так и несколько лет. Длительность сенсибилизации зависит от чувствительности к аллергенам, а также состояния эндокринной, нервной и пищеварительной систем.
Обычно воспаление располагается на красной кайме губ, а также немного распространяется на кожу вокруг них. В месте контакта аллергена и кожи появляется эритема. Из-за воспаления у больного также возникают мелкие пузырьки, трещины и эрозии, из-за чего он жалуется на зуд, отечность и жжение губ. Заболевание иногда протекает без симптомов, больного беспокоит только шелушение губ.
Если аллергический хейлит протекает длительное время, то обычно красная кайма губ пациента становится чрезмерно сухой, на ней образовываются трещины и мелкие борозды. Симптомы этого заболевания схожи с признаками атопического и эксфолиативного хейлита, что обязательно должен учесть врач во время диагностики.
Метеорологический или актинический хейлит
Метеорологический хейлит — воспаление поверхности губ, которое возникает из-за различных климатических раздражителей, в том числе высокий и низкой влажности воздуха, ветра, изменения температуры. Зачастую эту патологию диагностируют у мужчин, поскольку они не пользуются защитными гигиеническими помадами. Пациентов беспокоит чувство стянутости и сухости губ. Наблюдается также поражение нижней губы — ее воспаление и отечность, небольшая инфильтрация. На красной кайме появляются шелушение и чешуйки небольшого размера. Примечательно то, что на слизистую рта и кожу вокруг губ поражение не распространяется.
Как правило, это хроническое заболевание обостряется после воздействия какого-либо агрессивного климатического фактора. Крайне редко врачи диагностируют озлокачествление пораженного участка, однако предраковые процессы все же выявляют. Во время диагностики заболевания стоит учитывать, что его признаки схожи с симптомами таких болезней, как атопический и аллергический хейлиты.
Атопический хейлит
Под атопическим хейлитом подразумевают воспаление красной каймы губ, которое считается одним из проявлений нейродермита. Заболевание возникает из-за генетической предрасположенности. Аллергенами могут быть лекарства, продукты, пыль, декоративная косметика, цветочная пыльца.
Зачастую течение атопического хейлита продолжительное, болезнь то затихает, то снова обостряется. Заболевание обычно переходит в острую стадию в холодное время года, а вот в летний период наблюдается ее ремиссия. В периоды обострения пациенты жалуются на шелушение, покраснение и зуд кожи красной каймы губ. Постепенно появляется также отечность и инфильтрация этой области.
Чрезмерная сухость и инфильтрация нередко приводят к трещинам, из-за которых во время открывания рта у больного появляются болезненные ощущения. Во время ремиссии заболевания у пациентов возникает шелушение и утолщение кожи возле красной линии губ. Примечательно, что воспаление практически никогда не переходит на слизистую рта. Атопическую форму хейлита необходимо отличать от таких патологий, как стрептококковая заеда, контактный и аллергический хейлит.
Макрохейлит
Макрохейлитом называют отек губ и паралич лицевого нерва. Приступ начинается внезапно с отека одной или сразу обеих губ. Сначала пациентов беспокоит зуд губы, затем они замечают, что она начала стремительно расти. При этой разновидности хейлита может возникнуть бесформенное вздутие губы, приобретение ею синюшного оттенка, выворачивание ее края. Со временем отек становится настолько большим, что губа увеличивается в три раза.
Отмечается неравномерное вздутие губ, поскольку одна из них оказывается больше отечной, чем другая. У больных отеки наблюдаются постоянно, однако они то нарастают, то понемногу спадают. В течение дня интенсивность отека обычно меняется. Еще одним выраженным признаком болезни считается паралич лицевого нерва. Больной при этом чувствует неприятное ощущение во рту, у него происходит расширение глазной щели и опущение уголков рта из-за потери пораженной части лица тонуса. Обычно наблюдается неполный паралич, так как у пациента сохраняется вегетативная, чувствительная и моторная функции.
У более чем 60% больных диагностируют складчатый язык, который считается аномалией развития. При этом отмечается выраженная отечность языка, которая как раз и приводит к его увеличению. Стоит отметить, что не у всех пациентов диагностируют все основные симптомы этой разновидности хейлита. Иногда заболевание может проявляться всего одним выраженным клиническим признаком.
Течение макрохейлита всегда хроническое. В самом начале болезни случаются рецидивы, которые чередуются с продолжительными периодами ремиссии. Однако со временем болезнь переходит в хроническую форму, а ее обострения случаются крайне редко — обычно после перенесенных стрессовых ситуаций и вирусных инфекций. Во время диагностики эту патологию стоит отличить от отека Квинке, лимфангиомы, рожистого воспаления, гемангиомы. Обычно трудности с постановкой диагноза возникают, когда болезнь проявляется всего одним ведущим симптомом.
Гиповитаминозный хейлит
Гиповитаминозный хейлит возникает из-за нехватки витаминов группы В. Из-за этого появляются такие признаки заболевания, как жжение и сухость языка. Кроме того, отмечается покраснение и отечность слизистой, появление на красной кайме губ трещин и шелушения. Зачастую трещины оказываются достаточно болезненными и нередко кровоточат. При этой разновидности хейлита у пациентов увеличивается язык, на нем появляются отпечатки зубов.
Лечение хейлита
Лечение грибкового хейлита
Лечение грибкового хейлита начинается с определения грибка, который спровоцировал воспалительный процесс. Затем врач назначает противогрибковые препараты и витамин В2. Для профилактики рецидивов этого заболевания показана диета, предусматривающая ограничение употребления углеводов. Эксфолиативная форма заболевания, вызванная тревогами и депрессией, требует назначения антибактериальных и противовоспалительных мазей, иммуномодуляторов, витаминов, транквилизаторов, седативных препаратов. В наиболее сложных случаях может потребоваться прием у психотерапевта.
Лечение аллергического хейлита
Если у пациента был обнаружен хейлит аллергической этиологии, то ему назначают препараты, которые снижают чувствительность к различным аллергенам, а также витамины и антигистаминные медикаменты. Также показаны наружные препараты: цинковая мазь, примочки раствора борной кислоты, крема, в составе которых есть сера и салициловая кислота. Для устранения актинического хейлита необходимо всячески избегать негативного воздействия солнечных лучей на пораженную воспалением область, пользоваться специальной солнцезащитной косметикой, принимать витамины.
Лечение метерологического хейлита
Метеорологический хейлит лечится путем приема внутрь различных витаминов, в особенности группы РР и В. Полезно также пользоваться специальной защитной косметикой для губ, полоскать рот экстрактами коры дуба и ромашки, как можно меньше времени находиться на ветре и холоде. Для лечения гиповитаминозной формы заболевания показан прием витаминов Е, А, группы В, регулярное использование гигиенической помады, избавление от привычки кусать губы. Пациентам также стоит соблюдать диету: отказаться от чрезмерно острых, соленых и кислых блюд, повысить в рационе количество продуктов, содержащих рибофлавин и железо.
Лечение макрохейлита
Лечение макрохейлита должно быть сосредоточено на устранении трех основных его симптомов. Для этой цели назначают десенсибилизирующую, иммунокоррегирующую и противовирусную терапию. При этом заболевании показан также прием гормональных и антигистаминных препаратов. Свою эффективность в устранении симптомов макрохейлита показали лазеротерапия и стимуляционная терапия Продигиозаном и Пирогеналом. Для устранения неврита можно использовать возможности физиотерапии.
Лечение атопического хейлита
Лечение атопического хейлита начинается с устранения факторов, которые его спровоцировали. На первом этапе лечения врачи назначают местные препараты — мази с противовоспалительным, противозудным и противоаллергическим эффектом. Внутрь назначаются антигистаминные медикаменты. Во время лечения заболевания необходимо придерживаться гипоаллергенной диеты. Если своевременно начать лечение заболевания и подобрать правильную тактику терапии, то прогноз для больного окажется благоприятным. Напротив, длительное течение заболевания и неэффективное лечение приводят к ряду осложнений и увеличивают риск развития раковых болезней.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Гландулярный хейлит — симптомы болезни, профилактика и лечение Гландулярного хейлита, причины заболевания и его диагностика на EUROLAB
Что такое Гландулярный хейлит —
Гландулярный хейлит — хроническое воспалительное заболевание добавочных слюнных желёз, расположенных в слизистой оболочке и подслизистой основе губ, наблюдающееся преимущественно у пожилых людей. Чаще поражается нижняя губа.
Что провоцирует / Причины Гландулярного хейлита:
Развитие патологии полностью связано с нарушениями со стороны мелких слюнных желез, рассыпанных по всей поверхности слизистой ротовой полости.
Патогенез (что происходит?) во время Гландулярного хейлита:
Отмечаются следующие виды патологии железистого аппарата:
- увеличение размеров и соответственно функциональной активности;
- увеличение функциональной активности без увеличения размеров самих желез;
- нарушение расположения желез.
Последнее из перечисленного имеет наибольшее значение. В норме эти слюнные железы находятся только на слизистой оболочке.
При нарушениях они располагаются на красной кайме губ и даже на окружающей коже. В итоге именно сюда постоянно выделяется достаточно большое количество слюны, которая приводит к развитию воспалительных изменений. По своей природе заболевание может быть первичным либо вторичным. Первичный гландулярный хейлит развивается на фоне здоровья, вторичный — на фоне какой-либо патологии, чаще всего со стороны ротовой полости. Заболевание в основном поражает лиц старшего возраста — 40 лет и выше. Мужчины страдают примерно в 2 раза чаще женщин.
Если гландулярный хейлит имеет первичную природу, то признаки его очень характерны, и спутать их практически невозможно ни с каким другим заболеванием. В месте, где происходит переход слизистой оболочки в красную кайму губ, а иногда и на самой красной кайме при рассмотрении можно увидеть отверстия выводных протоков патологически расположенных слюнных желез, которые при этом еще и значительно расширены. Внешне они имеют вид небольших точек красного цвета, которые располагаются в указанных местах. При наблюдении в течение некоторого времени можно заметить, что из этих отверстий постоянно выделяется слюна в виде маленьких капелек. Если при помощи деревянного шпателя осушить губы, то примерно через половину минуты можно видеть новые порции выделяемой слюны. Она покрывает красную кайму губ больного в виде росы. Такие своеобразные очаги поражения не встречаются больше ни при каком другом заболевании.
Симптомы Гландулярного хейлита:
Механизм дальнейших патологических изменений таков. Из устьев слюнных желез постоянно выделяется слюна, которая смачивает губы. Постепенно она испаряется с ее поверхности. Поэтому со временем происходит высушивание красной каймы и появление на ней шелушения. При длительном течении заболевания на губах появляются трещины, дефекты. В дальнейшем на их местах могут появляться опухоли, которые по сути являются предшественниками рака губы.
Вторичный гландулярный хейлит возникает вследствие какого-либо хронического очага воспаления в ротовой полости или в области красной каймы губ. К этому могут приводить такие заболевания, как красный плоский лишай, системная красная волчанка и т. д. Общепринятым объяснением вторичных гландулярных хейлитов является то, что при наличии воспалительного процесса слюнные железы испытывают постоянное раздражение, в результате чего начинают выделять очень большое количество слюны.
На красной кайме появляются характерные красные точки, представляющие собой наружные расширенные отверстия слюнных желез, которых до того у больного не было. Из них постоянно в виде капелек выделяется слюна, дальнейший механизм патологических изменений достаточно подробно рассмотрен выше, при описании первичной формы заболевания.
Лечение Гландулярного хейлита:
Медикаментозная терапия в данном случае совершенно бесполезна, так как воспалительный процесс будет поддерживаться всегда, пока выделяется слюна. Применяют в основном диатермокоагуляцию — прижигание электрическим током — патологически расположенной железы. Для этого используется очень тонкий волосковый электрод. При больших размерах желез и при их больших количествах единственным способом лечения является их иссечение хирургическим путем.
Прогноз
При правильном и своевременном лечении прогноз всегда благоприятный.
Профилактика Гландулярного хейлита:
Профилактика применяется только по отношению к вторичным формам заболевания. Необходимо своевременно и полностью устранять все хронические очаги воспаления в ротовой полости, серьезно заниматься лечением красного плоского лишая и красной волчанки при наличии таковых. Реабилитационные мероприятия не требуются.
К каким докторам следует обращаться если у Вас Гландулярный хейлит:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гландулярного хейлита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Гландулярный хейлит | Компетентно о здоровье на iLive
Как проявляется гландулярный хейлит?
Первичный простой гландулярный хейлит
Самостоятельное заболевание, которое многие исследователи рассматривают как гетерогонию, т.е. врождённую гипертрофию мелких слюнных желёз, заложенных в слизистой оболочке и переходной зоне губ.
На поверхности губ в виде красноватых точек зияют расширенные отверстия малых слюнных желёз, над которыми определяется скопление слюны в виде капель («симптом росы»). Гипертрофированные мелкие слюнные железы прощупываются в толще слизистой оболочки рта в виде плотных округлых образований величиной с булавочную головку или чуть больше (в норме эти мелкие железы мало заметны и их слизисто-серозный секрет выделяется в скудном количестве).
При раздражении губ микробным зубным налётом, обильными твёрдыми зубными отложениями, острыми краями зубов, протезов или при контакте с гнойными пародонтальными карманами развиваются воспалительные явления в выводных отверстиях желёз. Воспаление может поддерживаться непрестанным выделением слюны, что приводит к мацерации губ. Высыхая, губа покрывается чешуйками, трещинами и ороговевает. На слизистой оболочке это проявляется сначала белым ободком вокруг зияющих отверстий, а затем, сливаясь, образуется сплошной очаг гиперкератоэа. Иногда развивается осложнение в форме экзематозной реакции красной каймы и кожи околоротовой области, хроническая трещина губы.
Простой грандулярный хейлит относят к фоновым заболеваниям, способствующим развитию предраковых изменений на красной кайме губ.
Вторичный простой гландулярный хейлит
Может возникнуть а результате хронических воспалительных процессов на красной кайме губ. Гиперплазия слюнных желез при этом не связанна с врождённой патологией, а носит вторичный характер.
Определяются увеличенные зияющие отверстия протоков слюнных желёз на фоне первичного заболевания губ (например, КПЛ, красная волчанка),
В результате присоединения пиогенной инфекции возможно нагноение, что проявляется резким отёком, болезненностью губ. Слизистая оболочка напряжена, гиперемирована, на поверхности её выявляют капельки гноя из зияющих выводных протоков. В толще губ прощупываются плотные, воспалительные инфильтраты. Губа покрыта гнойными корками, рот не закрывается. Регионарные лимфатические узлы увеличены, болезненны.
причины, симптомы, диагностика и лечение
Эксфолиативный хейлит
Является заболеванием красной каймы губ. Диагностируется в основном у женщин и клинически проявляется шелушением губ. В патогенезе эксфолиативного хейлита лежат неврологические расстройства – волнение, тревога, депрессия. Так же имеется связь между заболеваемостью эксфолиативным хейлитом и гиперфункцией щитовидной железы. Доказан тот факт, что возникнув единожды, эксфолиативный хейлит наследуется как изменение иммунной системы.
Шелушение присутствует только на красной кайме губ и не переходит на слизистую оболочку и кожу. Заболевание редко распространяется на всю красную кайму, поэтому часть красной каймы в области уголков рта и на участках, граничащих с кожей, остаются свободными от шелушения. Если эксфолиативный хейлит возникает на фоне сухой кожи, то кроме шелушения пациенты отмечают сухость губ, жжение, иногда появление чешуек, которые скусываются или обдираются руками. Эксфолиативный хейлит имеет длительное вялотекущее течение, с периодами ремиссий и обострений; не склонен к самоизлечению.
Во время осмотра выявляется сухость губ, наличие плотно спаянных с красной каймой чешуек, из-за которых края красной каймы выглядят приподнятыми. Удаление чешуек обычно безболезненно, после их удаления обнажается ярко-красная поверхность без эрозий. Спустя 5-7 дней после удаления чешуйки появляются вновь, свежие чешуйки похожи на слюду, в дальнейшем они также спаиваются с красной каймой губ. При экссудативной форме хейлита пациенты предъявляют жалобы на болезненность и отечность губ; со временем появляются крупные корки, которые затрудняют речь и прием пищи.
Гландулярный хейлит
В патогенезе гландулярного хейлита лежит врожденное или приобретенное разрастание малых слюнных желез, что способствует их инфицированию. У людей с врожденными аномалиями малых слюнных желез симптомы гландулярного хейлита наблюдается практически во всех случаях. В группу риска попадают пациенты с хроническими заболеваниями пародонта, с зубным камнем и с кариозной болезнью зубов, так как эти заболевания способствуют инфицированию расширенных протоков слюнных желез.
Гландулярный хейлит возникает как из-за инфицирования протоков слюнных желез, так и из-за интоксикации токсинами и продуктами жизнедеятельности микроорганизмов. Страдают лица обоего пола в основном после 30-ти лет, при этом поражения нижней губы встречаются в два раза чаще.
В начальном периоде заболевания пациенты отмечают незначительную сухость губ, которая компенсируется средствами по уходу за губами и трещины, появляющиеся на фоне сухости. В дальнейшем образуются глубокие кровоточащие трещины и болезненные эрозии. Пациенты при грандулярном хейлите склонны облизывать губы, чем еще более усугубляют симптомы сухости, иногда это приводит к появлению мокнущих трещин на фоне пересушенной и шелушащейся кожи губ. Позднее трещины носят постоянный характер из-за нарушенной эластичности кожи губ.
Контактный аллергический хейлит
Возникает в ответ на воздействие раздражителя. Основными причинами аллергического хейлита являются вещества, которые входят в состав губных помад и средств по уходу за губами. Аллергический хейлит может развиться в результате дурной привычки держать во рту посторонние предметы: ручки, карандаши. Профессиональный аллергический хейлит развивается у музыкантов в ответ на длительное пребывание мундштуков духовых инструментов во рту.
Пациенты предъявляют жалобы на сильный зуд, жжение, отечность и покраснение губ. При этом после контакта с аллергеном симптомы хейлита выражены ярче. Иногда пузырьки могут быть более крупных размеров и после их вскрытия обнажаются трещины и эрозии. При хронизации аллергического контактного хейлита основными клиническими проявлениями является шелушение и незначительный зуд без воспалительной реакции.
Метеорологический (актинический) хейлит
Входит в группу заболеваний, в патогенезе которых лежит гиперчувствительность к холоду, ветру, солнечному излучению и радиации. Актинический хейлит чаще диагностируется у мужчин в возрасте от 20-ти до 60-ти лет и чаще возникает в ответ на ультрафиолетовое излучение. При опросе выясняется общая метеочувствительность, в частности чувствительность к солнечному облучению.
При экссудативной форме хейлита пациенты предъявляют жалобы на зуд и жжение губ, а так же на появление эрозий и корочек. Иногда при метеорологическом хейлите появляются мелкие пузырьки, после вскрытия которых обнажаются болезненные эрозии, подсыхающие затем в корочки.
При сухой форме метеорологического хейлита основными жалобами являются сухость и жжение губ, иногда боль. В случае длительного течения актинического хейлита возможна малигнизация, при наличии таких факторов как курение, запыленность помещения вероятность озлокачествления повышается. Часто актинический хейлит со временем перерождается в предраковые заболевания – ограниченный гиперкератоз, абразивный преканкрозный хейлит Манганотти и др.
Атопический хейлит
Является одним из проявлений атопического дерматита или нейродерматита. Важным патогенетическим звеном атопического хейлита является аллергическая предрасположенность. При этом аллергенами могут выступать лекарственные вещества, косметические препараты, продукты, микроорганизмы и их токсины.
Пациенты с атопическим хейлитом предъявляют жалобы на покраснение губ, которое сопровождается зудом и шелушением красной каймы губ, характерным является поражение уголков рта. После стихания острого процесса и во время ремиссий отмечается шелушение и лихенизация. Постоянная сухость и инфильтрация уголков рта способствует появлению трещин. У пациентов с атопическим хейлитом имеются клинические проявления атопического дерматита, нейродермита, сухость и шелушение кожи лица.
Макрохейлит
Макрохейлит — это часть синдрома Мелькерсона–Россолимо-Розенталя, другими составляющими триады является неврит лицевого нерва и симптом складчатого языка. В патогенезе этого симптомокомплекса большое значение имеет инфекционно-аллергический фактор и наследственная предрасположенность.
Пациенты предъявляют жалобы на увеличение и зуд губ, иногда отечность переходит на другие отделы лица. Отечность при этом виде хейлита существует неопределенно долго, иногда возможно спонтанное улучшение самочувствия, но вслед за этим возникает рецидив. Цвет губ и кожи не изменен, хотя в местах отека кожа лоснится и имеет синюшно-розовый оттенок.
Обычно поражается одна или обе губы, щеки, веки и другие отделы лица в области иннервации лицевого нерва. При этом неврит лицевого нерва проявляется в виде перекоса лица в здоровую сторону, а носогубная складка сглаживается. Поскольку не всегда проявляются все три симптома триады, диагностика синдрома Мелькерссона – Розенталя может быть затруднена.
Гиповитаминозный хейлит
Развивается при недостатке витаминов группы В, особенно ярко проявляется недостаток витамина В2. Пациенты предъявляют жалобы на жжение и сухость слизистой рта, языка и губ. Во время осмотра видно, что слизистая слегка отечная, покрасневшая, а на красной кайме губ отмечается мелкочешуйчатое шелушение и мелкие вертикальные трещины на фоне сухой и покрасневшей кожи губ. Трещины при гиповитаминозном хейлите склонны с кровоточивости и болезненности. Часто одновременно с развитием хейлита отмечаются изменения и со стороны языка — он увеличивается в размерах, на нем становятся заметны отпечатки зубов.
Лечение эксфолиативного хейлита
В терапии эксфолиативного хейлита основным является воздействие на психоэмоциональную сферу. Необходима консультация невролога или психоневролога с последующим назначением успокоительных препаратов и транквилизаторов. При необходимости проводится коррекция работы желез внутренней секреции.
Местное лечение эксфолиативного хейлита заключается в лазеротерапии, лечении ультразвуком в сочетании с гормональными препаратами, иногда прибегают к лучевой терапии. Для устранения сухости губ используют увлажняющие гигиенические помады. Всем пациентам рекомендуется пройти курс витаминотерапии; аутогемотрансфузия, УФОК и другие методы повышения реактивности организма положительно сказываются на течении хейлита. Нескольких месяцев комплексной терапии достаточно, чтобы достигнуть полного излечения, клиническое улучшение наступает раньше.
Лечение гландулярного хейлита
Заключается в применении противовоспалительных мазей. Показаны тетрациклиновая, эритромициновая и оксолиновая мази; мази с глюкокортикостероидами так же обладают хорошим эффектом. Радикальным методом лечения гландулярного хейлита является электрокоагуляция гипертрофированных слюнных желез или же их вылущивание хирургическим путем, хорошие результаты наблюдаются при использовании лазерной абляции.
После излечения для предупреждения рецидивов гландулярного хейлита показаны мероприятия по устранению сухости или мокнутия губ, санация очагов хронической инфекции в полости рта и нормализация микрофлоры полости рта. Пациенты с гландулярным хейлитом некоторое время после излечения должны находиться на диспансерном наблюдении для своевременного предупреждения рецидивов.
Лечение атопического хейлита
При лечении атопического хейлита необходимо устранить раздражающие факторы. Местное лечение заключается в применении мазей с противозудным, противовоспалительным и противоаллергическим действием. Обычно применяют гормоносодержащие мази. Внутрь принимают антигистаминные препараты – клемастин, фексофенадин, лоратадин и другие. Во время лечения атопического хейлита важно соблюдать гипоаллергенную диету, исключив из рациона сенсибилизирующие организм продукты: земляника, красная рыба и икра, пряности, цитрусовые, острая пища и алкоголь.
Лечение метеорологического хейлита
Терапия начинается с прекращения или минимизации неблагоприятного воздействия метеорологических факторов. Местная терапия предполагает использование гормональных мазей и защитных кремов с высоким УФ-фильром. Пациентам с метеорологическим хейлитом рекомендован прием витаминов группы В, РР, С и других витаминокомплексов.
Лечение макрохейлита
Требует коррекции всех симптомов триады, для этого назначают иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Показан прием антигистаминных препаратов в сочетании с гормональными. Иммунокоррегирующая терапия заключается в приеме глюкозаминилмурамилдипептида, противовирусная терапия включает в себя прием ацикловира, бромнафтохинона и других препаратов.
Лазеротерапия в области губ и области неврита лицевого нерва положительно сказывается как на течении хейлита, так и на динамике всей триады. Тяжело поддающиеся лечению хейлиты требуют стимуляционной терапии пирогенными препаратами во время ремиссии. Для лечения невритов используют физиотерапию; хороший результат наблюдается от электрофореза с гепариновой мазью, а так же от аппликации смеси гепариновой мази с димексидом на область верхней губы.
Гландулярный хейлит (cheilitis glandularis) | Терапевтическая стоматология
Гландулярный хейлит (хейлит glandularis)
Гландулярный хейлит — воспаление мелких слюнных желез — плохая португалия нижней губы. При этом отмечаются гипертрофия, увеличение их количества и появление желез в зоне Клейна, где в нормальных условиях они отсутствуют (рис.151). Иногда гландулярный хейлит обнаруживается и на верхней губе. Мужчины заболевают в 2 раза чаще, чем женщины, преимущественно в возрасте от 40 до 50 лет.
Различают две клинические формы хейлита: простой гландулярный хейлит (простой хейлит glandularis) и гнойный, апостематозный (апостематозный хейлит glandularis).
Простой гландулярный хейлит . Может быть первичным и вторичным. Простой первичный гландулярный хейлит часто протекает без выраженных субъективных ощущений. При осмотре видны расширенные выводные протоки слюнных желез в зоне Клейна и (редко) прилежащих к ней красной кайме. При пальпации определения гипертрофированные мелкие слюнные железы в виде плотных образований, с выделением капель слюны (симптом росы).Вследствие инфицирования и значительного слюны развиваются мацерация, воспаление. Иногда образуются участки гиперкератоза вокруг расширенных отверстий, сливающиеся в очаги лейкоплакии. В тяжелых случаях трещины, эрозии, корки. Вторичный простой гландулярный хейлит развивается на фоне различных заболеваний губ (красный лишай, лейкоплакия и др.), При отсутствии врожденной гиперплазии слюнных желез. Явления вторичного простого гландулярного хейлита уменьшаются устранением или улучшением основного заболевания.
Гнойный гландулярный хейлит . Встречается редко и мешает проникновение в расширенные протоки с помощью заражения инфекцией, происходит абсцедирование желез. В таких случаях появляется боль, губа увеличена в размерах, из протоков желез выделяется слюна с примесью гноя. В толще губы при пальпации плотные, гипертрофированные и инфильтрированные железы. Наблюдаются случаи качественного перерождения простого и гнойного гландулярного хейлита. Усугубляют течение хейлита травма острыми краями зубов, воспалительный процесс в пародонте, плохо изготовленные протезы, несоблюдение правил гигиены полости рта.
При исследовании биоптата появляются резко гипертрофированные железы с кистозно расширенными протоками и воспалительный инфильтрат в строме.
Лечение. Представляет основные трудности и проводится в два этапа. Первый этап — применение противовоспалительной терапии (смазывание губы 5% синтомициновой эмульсией, 0,5% преднизолоновой мазью или мазями, содержащими кортикостероиды и антибиотики — локакортен, синалар и др.). Второй этап — лечение пограничными лучами Букки.Наиболее радикальным методом лечения является электрокоагуляция гипертрофированных желез или их хирургическое иссечение. Важное значение в комплексной терапии имеет санация полости рта.
.
cheilitis glandularis — с английского на русский
Cheilitis glandularis — это состояние, характеризующееся отеком и выворотом нижней губы. [1]: 796 Cheilitis glandularis — приобретенное заболевание неизвестной этиологии, характеризующееся отеком, изъязвлением. , корки, гиперплазия слизистых желез, абсцессы и пазухи…… Википедия
cheilitis glandularis — редкое заболевание, при котором нижняя губа увеличивается, а затем выворачивается, обнажая воспаленные и расширенные отверстия добавочных слюнных желез; сами железы увеличены и иногда имеют узловатую форму.Это может быть связано с карциномой…… Медицинский словарь
Cheilitis glandularis apostematosa — c. glandularis… Медицинский словарь
Хейлит — Классификация и внешние ресурсы МКБ 10 K13.0 (ILDS K13.090) МКБ 9 528.5… Википедия
хейлит, чилит — Воспаление губ или губы. СМОТРИ ТАКЖЕ: хейлоз. [cheil + G. itis, воспаление] актиничный c. SYN: солнечный c.. угловой c. воспаление и трещины, исходящие от спаек ротовой полости, вторичные по отношению к предрасполагающим факторам, таким как потеря…… Медицинский словарь
Угловой хейлит — Классификация и внешние ресурсы Зона поражения внутри черного овала ICD 10 K… Wikipedia
апостематозный хейлит — см. C. glandularis… Медицинский словарь
Список кожных заболеваний — Это неполный список, который, возможно, никогда не сможет удовлетворить определенные стандарты полноты.Вы можете помочь, дополнив его записями из надежных источников. См. Также: Кожные заболевания, Категория: Кожные заболевания и МКБ 10…… Википедия
Потрескавшиеся губы — Классификация и внешние ресурсы Потрескавшиеся губы МКБ 10 K13.0 МКБ 9… Википедия
Десквамативный гингивит — Классификация и внешние источники МКБ 10 K05.1 (ILDS K05.130) МКБ 9 523.10 Десквамативный гингивит — кожное заболевание, характеризующееся диффузной эритемой десен с различной степенью слизистой оболочки… Википедия
Гингивит — Классификация и внешние ресурсы Тяжелый гингивит до (вверху) и после (внизу) тщательной механической обработки зубов и прилегающих тканей десен.МКБ 10… Википедия
.
cheilitis glandularis — с русского на английский
Cheilitis glandularis — это состояние, характеризующееся отеком и выворотом нижней губы. [1]: 796 Cheilitis glandularis — приобретенное заболевание неизвестной этиологии, характеризующееся отеком, изъязвлением. , корки, гиперплазия слизистых желез, абсцессы и пазухи…… Википедия
cheilitis glandularis — редкое заболевание, при котором нижняя губа увеличивается, а затем выворачивается, обнажая воспаленные и расширенные отверстия добавочных слюнных желез; сами железы увеличены и иногда имеют узловатую форму.Это может быть связано с карциномой…… Медицинский словарь
Cheilitis glandularis apostematosa — c. glandularis… Медицинский словарь
Хейлит — Классификация и внешние ресурсы МКБ 10 K13.0 (ILDS K13.090) МКБ 9 528.5… Википедия
хейлит, чилит — Воспаление губ или губы. СМОТРИ ТАКЖЕ: хейлоз. [cheil + G. itis, воспаление] актиничный c. SYN: солнечный c.. угловой c. воспаление и трещины, исходящие от спаек ротовой полости, вторичные по отношению к предрасполагающим факторам, таким как потеря…… Медицинский словарь
Угловой хейлит — Классификация и внешние ресурсы Зона поражения внутри черного овала ICD 10 K… Wikipedia
апостематозный хейлит — см. C. glandularis… Медицинский словарь
Список кожных заболеваний — Это неполный список, который, возможно, никогда не сможет удовлетворить определенные стандарты полноты.Вы можете помочь, дополнив его записями из надежных источников. См. Также: Кожные заболевания, Категория: Кожные заболевания и МКБ 10…… Википедия
Потрескавшиеся губы — Классификация и внешние ресурсы Потрескавшиеся губы МКБ 10 K13.0 МКБ 9… Википедия
Десквамативный гингивит — Классификация и внешние источники МКБ 10 K05.1 (ILDS K05.130) МКБ 9 523.10 Десквамативный гингивит — кожное заболевание, характеризующееся диффузной эритемой десен с различной степенью слизистой оболочки… Википедия
Гингивит — Классификация и внешние ресурсы Тяжелый гингивит до (вверху) и после (внизу) тщательной механической обработки зубов и прилегающих тканей десен.МКБ 10… Википедия
.
Cheilitis glandularis — с английского на все языки
Перевод:
с английского на все языки
См. также в других словарях:
Cheilitis glandularis — это состояние, характеризующееся отеком и выворотом нижней губы. [1]: 796 Cheilitis glandularis — приобретенное заболевание неизвестной этиологии, характеризующееся отеком, изъязвлением, образованием корок, гиперплазией слизистых желез, абсцессами. , и пазухи…… Википедия
cheilitis glandularis — редкое заболевание, при котором нижняя губа увеличивается, а затем выворачивается, обнажая воспаленные и расширенные отверстия добавочных слюнных желез; сами железы увеличены и иногда имеют узловатую форму.Это может быть связано с карциномой…… Медицинский словарь
Cheilitis glandularis apostematosa — c. glandularis… Медицинский словарь
Хейлит — Классификация и внешние ресурсы МКБ 10 K13.0 (ILDS K13.090) МКБ 9 528.5… Wikipedia
хейлит, чилит — Воспаление губ или губы. СМОТРИ ТАКЖЕ: хейлоз. [cheil + G. itis, воспаление] актиничный c. SYN: солнечный c.. угловой c. воспаление и трещины, исходящие от спаек ротовой полости, вторичные по отношению к предрасполагающим факторам, таким как потеря…… Медицинский словарь
Угловой хейлит — Классификация и внешние ресурсы Зона поражения внутри черного овала МКБ 10 K… Wikipedia
апостематозный хейлит — см. C. glandularis… Медицинский словарь
Список кожных заболеваний — Это неполный список, который может никогда не соответствовать определенным стандартам полноты.Вы можете помочь, дополнив его записями из надежных источников. См. Также: Кожные заболевания, Категория: Кожные заболевания и МКБ 10…… Википедия
Потрескавшиеся губы — Классификация и внешние ресурсы Потрескавшиеся губы МКБ 10 K13.0 МКБ 9… Википедия
Десквамативный гингивит — Классификация и внешние источники МКБ 10 K05.1 (ILDS K05.130) МКБ 9 523.10 Десквамативный гингивит — кожное заболевание, характеризующееся диффузной эритемой десен с различной степенью слизистой оболочки… Википедия
Гингивит — Классификация и внешние ресурсы Тяжелый гингивит до (вверху) и после (внизу) тщательной механической обработки зубов и прилегающих тканей десен.МКБ 10… Википедия
.





 Длительность безжелтушного периода составляет от 3 дней до недели.
Длительность безжелтушного периода составляет от 3 дней до недели.
 Желтушный период длится 1-3 недели. Недуг характеризуется тяжёлым протеканием с потемнением мочи, осветлением каловых масс, появлением желтизны кожи, увеличением в размерах печени и селезёнки. На излечение необходимо 1-2 месяца.
Желтушный период длится 1-3 недели. Недуг характеризуется тяжёлым протеканием с потемнением мочи, осветлением каловых масс, появлением желтизны кожи, увеличением в размерах печени и селезёнки. На излечение необходимо 1-2 месяца. Первыми симптомами заболевания считаются:
Первыми симптомами заболевания считаются: Недуг формируется в результате регулярного употребления алкогольными напитками. Печень в таких ситуациях поражена токсическими веществами и теряет некоторые свои функции.
Недуг формируется в результате регулярного употребления алкогольными напитками. Печень в таких ситуациях поражена токсическими веществами и теряет некоторые свои функции.


 Для постановки диагноза врач оценивает результаты следующих исследований:
Для постановки диагноза врач оценивает результаты следующих исследований: Острый гепатит требует комплексное медикаментозное лечение и соблюдение принципов диетического питания. Больному назначается постельный режим. Для защиты печени применяют методы народной медицины. Такое лечение оставляет положительные отзывы на форумах.
Острый гепатит требует комплексное медикаментозное лечение и соблюдение принципов диетического питания. Больному назначается постельный режим. Для защиты печени применяют методы народной медицины. Такое лечение оставляет положительные отзывы на форумах.
 Накоплено немало знаний, поэтому известны пути и механизм передачи.
Накоплено немало знаний, поэтому известны пути и механизм передачи. Само заболевание опасно, а осложнения угрожают жизни и здоровью.
Само заболевание опасно, а осложнения угрожают жизни и здоровью.







 Ортостатическая гипотензия в большинстве случаев вызывается резким изменением положения тела
Ортостатическая гипотензия в большинстве случаев вызывается резким изменением положения тела Лекарства от давления нужно принимать только по назначению врача в том числе и потому, что они способны вызывать гипотензию
Лекарства от давления нужно принимать только по назначению врача в том числе и потому, что они способны вызывать гипотензию ОДД
ОДД Выраженная гипотензия
Выраженная гипотензия Паническая атака вследствие ОДД
Паническая атака вследствие ОДД ЭКГ при ОДД
ЭКГ при ОДД Соль
Соль Гипервентиляция при ОДД
Гипервентиляция при ОДД Мидодрин
Мидодрин Флувоксамин – блокатор обратного транспорта серотонина в пресинаптическое пространство, который широко используется для лечения депрессии
Флувоксамин – блокатор обратного транспорта серотонина в пресинаптическое пространство, который широко используется для лечения депрессии



 Кроме того, он обеспечивает безопасность малыша во время купания. Современные модели сидений гарантируют максимальное удобство для ребенка, не сковывая его, позволяя свободно двигаться.
Кроме того, он обеспечивает безопасность малыша во время купания. Современные модели сидений гарантируют максимальное удобство для ребенка, не сковывая его, позволяя свободно двигаться. На фото стульчиков в ванную для купания можно ознакомиться с различными вариантами. Все стулья можно разделить на несколько категорий:
На фото стульчиков в ванную для купания можно ознакомиться с различными вариантами. Все стулья можно разделить на несколько категорий: У изделия имеется высокая спинка, на задней части которой предусмотрены крепления, посредством которых стульчик фиксируется на бортике ванной. Большинство моделей поддерживают вращение на 180°. Выбирая такой стульчик стоит обратить особое внимание на крепления, они должны быть максимально прочными и надежными.
У изделия имеется высокая спинка, на задней части которой предусмотрены крепления, посредством которых стульчик фиксируется на бортике ванной. Большинство моделей поддерживают вращение на 180°. Выбирая такой стульчик стоит обратить особое внимание на крепления, они должны быть максимально прочными и надежными. Но и тесным стульчик не должен быть;
Но и тесным стульчик не должен быть; Дайте просто посидеть в стульчике. В противном случае стульчик может отпугнуть ребенка.
Дайте просто посидеть в стульчике. В противном случае стульчик может отпугнуть ребенка.
 , 17.04.2020
, 17.04.2020
 Иногда застревают ножки.
Иногда застревают ножки.
 Крепкие присоски. Вращается на 360 градусов
Крепкие присоски. Вращается на 360 градусов 10.2019
10.2019
 , 25.07.2019
, 25.07.2019
 03.2019
03.2019
 Японский производитель Априка создал по настоящему инновационные сидения для грудничков Aprica Bath Chair с повышенной функциональностью. Главной особенностью изделия является повышенная комфортабельность и большой выбор красивых расцветок. С начала 2015 года, производитель выпускает стульчик в:
Японский производитель Априка создал по настоящему инновационные сидения для грудничков Aprica Bath Chair с повышенной функциональностью. Главной особенностью изделия является повышенная комфортабельность и большой выбор красивых расцветок. С начала 2015 года, производитель выпускает стульчик в:

 К настоящему времени вы уже знаете, что что бы вы ни искали, вы обязательно найдете это на AliExpress. У нас буквально тысячи отличных продуктов во всех товарных категориях. Ищете ли вы товары высокого класса или дешевые и недорогие оптовые закупки, мы гарантируем, что он есть на AliExpress.
К настоящему времени вы уже знаете, что что бы вы ни искали, вы обязательно найдете это на AliExpress. У нас буквально тысячи отличных продуктов во всех товарных категориях. Ищете ли вы товары высокого класса или дешевые и недорогие оптовые закупки, мы гарантируем, что он есть на AliExpress. Но вам, возможно, придется действовать быстро, поскольку это лучшее кресло для ванны и душа вскоре станет одним из самых востребованных бестселлеров. Подумайте, как вам будут завидовать друзья, когда вы скажете им, что купили стул для ванны и душа на AliExpress. Благодаря самым низким ценам в Интернете, дешевым тарифам на доставку и возможности получения на месте вы можете еще больше сэкономить.
Но вам, возможно, придется действовать быстро, поскольку это лучшее кресло для ванны и душа вскоре станет одним из самых востребованных бестселлеров. Подумайте, как вам будут завидовать друзья, когда вы скажете им, что купили стул для ванны и душа на AliExpress. Благодаря самым низким ценам в Интернете, дешевым тарифам на доставку и возможности получения на месте вы можете еще больше сэкономить. и ожидаемая экономия.AliExpress гордится тем, что у вас всегда есть осознанный выбор при покупке в одном из сотен магазинов и продавцов на нашей платформе.Реальные покупатели оценивают качество обслуживания, цену и качество каждого магазина и продавца. Кроме того, вы можете узнать рейтинги магазина или отдельных продавцов, а также сравнить цены, доставку и скидки на один и тот же продукт, прочитав комментарии и отзывы, оставленные пользователями. Каждая покупка имеет звездный рейтинг и часто имеет комментарии, оставленные предыдущими клиентами, описывающими их опыт транзакций, поэтому вы можете покупать с уверенностью каждый раз. Короче говоря, вам не нужно верить нам на слово — просто слушайте миллионы наших довольных клиентов.
и ожидаемая экономия.AliExpress гордится тем, что у вас всегда есть осознанный выбор при покупке в одном из сотен магазинов и продавцов на нашей платформе.Реальные покупатели оценивают качество обслуживания, цену и качество каждого магазина и продавца. Кроме того, вы можете узнать рейтинги магазина или отдельных продавцов, а также сравнить цены, доставку и скидки на один и тот же продукт, прочитав комментарии и отзывы, оставленные пользователями. Каждая покупка имеет звездный рейтинг и часто имеет комментарии, оставленные предыдущими клиентами, описывающими их опыт транзакций, поэтому вы можете покупать с уверенностью каждый раз. Короче говоря, вам не нужно верить нам на слово — просто слушайте миллионы наших довольных клиентов. Вы можете найти купоны магазина, купоны AliExpress или собирать купоны каждый день, играя в игры в приложении AliExpress. Вместе с бесплатной доставкой, которую предлагают большинство продавцов на нашем сайте, вы сможете приобрести кресло для ванны и душа по самой выгодной цене.
Вы можете найти купоны магазина, купоны AliExpress или собирать купоны каждый день, играя в игры в приложении AliExpress. Вместе с бесплатной доставкой, которую предлагают большинство продавцов на нашем сайте, вы сможете приобрести кресло для ванны и душа по самой выгодной цене. Стульчик для кормления позволяет ребенку наслаждаться едой так, как он хочет, но ограничивает беспорядок там, где он сидит.
Стульчик для кормления позволяет ребенку наслаждаться едой так, как он хочет, но ограничивает беспорядок там, где он сидит.




 Ткань изготовлена из нейлона, ее можно снимать для стирки.
Ткань изготовлена из нейлона, ее можно снимать для стирки.


 Он поставляется с прилагаемым лотком для еды и крышкой, которую можно мыть в посудомоечной машине (которую я снял для фотографий!). Поскольку вам нужно нажимать кнопки на боковой стороне лотка, это немного сложнее отрегулировать, и вам определенно понадобятся две руки. Я думаю, что этому нужно научиться. Но есть еще большая привлекательность в том, чтобы вообще не использовать поднос и подталкивать ребенка к столу.
Он поставляется с прилагаемым лотком для еды и крышкой, которую можно мыть в посудомоечной машине (которую я снял для фотографий!). Поскольку вам нужно нажимать кнопки на боковой стороне лотка, это немного сложнее отрегулировать, и вам определенно понадобятся две руки. Я думаю, что этому нужно научиться. Но есть еще большая привлекательность в том, чтобы вообще не использовать поднос и подталкивать ребенка к столу.
 Только не со стулом Beyond Junior Y. Она ставит ноги на подножку.
Только не со стулом Beyond Junior Y. Она ставит ноги на подножку.
 Вообщем нужно короткое имя, так как отчество длинное
Вообщем нужно короткое имя, так как отчество длинное
 )))
))) особенно Арина
особенно Арина
 Значение отчества Сергеевна во многом зависит от сезона рождения девушки, но эмоциональность — ее отличительная черта. Она ранима, легко обижается и быстро выходит из себя. Часто она сама жалеет о том, что натворила под влиянием эмоций, и не может найти после логического объяснения своим поступкам. Значение отчества Сергеевна подарит хозяйке не слишком благополучную семейную жизнь и несколько браков. Но она большая оптимистка и никогда не теряет надежду на обретение своего женского счастья.
Значение отчества Сергеевна во многом зависит от сезона рождения девушки, но эмоциональность — ее отличительная черта. Она ранима, легко обижается и быстро выходит из себя. Часто она сама жалеет о том, что натворила под влиянием эмоций, и не может найти после логического объяснения своим поступкам. Значение отчества Сергеевна подарит хозяйке не слишком благополучную семейную жизнь и несколько браков. Но она большая оптимистка и никогда не теряет надежду на обретение своего женского счастья.


 Ульяна, Марина, Наталья
Ульяна, Марина, Наталья Красивые русские имена для девочек особо тщательного выбора не только с эстетической точки зрения, но и с точки зрения его дальнейшего влияния на судьбу. При этом оно несет определенную энергетическую информацию, которая в будущем можно поставить крест на желании юной леди добиться чего-то большого, нежели она будет иметь на тот момент.
Красивые русские имена для девочек особо тщательного выбора не только с эстетической точки зрения, но и с точки зрения его дальнейшего влияния на судьбу. При этом оно несет определенную энергетическую информацию, которая в будущем можно поставить крест на желании юной леди добиться чего-то большого, нежели она будет иметь на тот момент. Оно не будет подходит не под одно из приведенных выше примеров.
Оно не будет подходит не под одно из приведенных выше примеров.
 Александровна.
Александровна.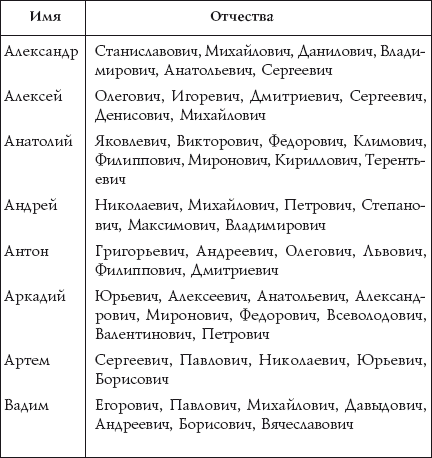 Евгеньевна.
Евгеньевна. Если же говорить о целеустремленности и желании быть лидером и их совместимости с возможным карьерным ростом, то здесь наоборот все очень даже гладко.
Если же говорить о целеустремленности и желании быть лидером и их совместимости с возможным карьерным ростом, то здесь наоборот все очень даже гладко.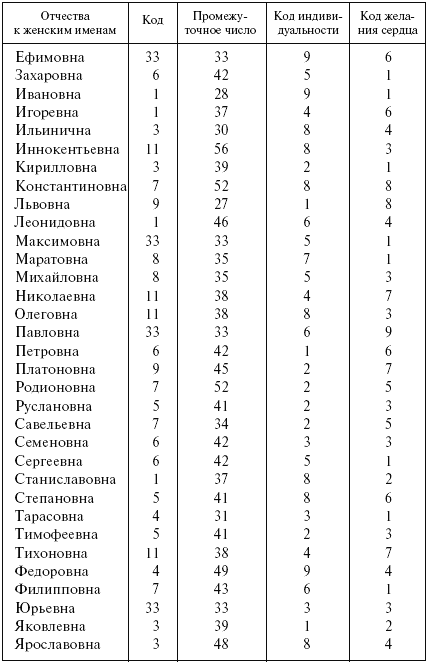
 1 Морфологические и синтаксические свойства
1 Морфологические и синтаксические свойства COM.GH
COM.GH Кроме того, есть даже классические женские имена. Некоторые из этих испанских женских имен стали очень популярными, потому что их носят знаменитости. Итак, давайте взглянем на некоторые категории.
Кроме того, есть даже классические женские имена. Некоторые из этих испанских женских имен стали очень популярными, потому что их носят знаменитости. Итак, давайте взглянем на некоторые категории.



 Это прекрасное имя, которое вы можете дать своей маленькой девочке.
Это прекрасное имя, которое вы можете дать своей маленькой девочке.
 Хасинта
Хасинта


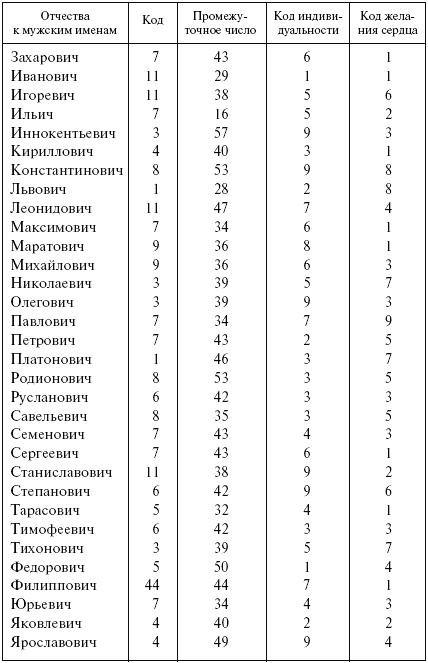
 Фамилии возникли только тогда, когда семьи решили, что они собираются придерживаться «псевдофамилии». Это изменение происходило в разные периоды в разных регионах. Например, фамилии в основном использовались между 11 и 16 веками в Англии, между 16 и 19 веками в Уэльсе и между 11 и 19 веками в Шотландии. Каждую семью нужно брать в индивидуальном порядке. Хотя установить происхождение большинства фамилий невозможно, в некоторых случаях можно сделать обоснованные предположения.
Фамилии возникли только тогда, когда семьи решили, что они собираются придерживаться «псевдофамилии». Это изменение происходило в разные периоды в разных регионах. Например, фамилии в основном использовались между 11 и 16 веками в Англии, между 16 и 19 веками в Уэльсе и между 11 и 19 веками в Шотландии. Каждую семью нужно брать в индивидуальном порядке. Хотя установить происхождение большинства фамилий невозможно, в некоторых случаях можно сделать обоснованные предположения.
 Эта категория фамилий делится на две группы: стандартные занятия и титульные занятия, такие как Стюарт, происходящие от древнего кланового титула в Шотландии.
Эта категория фамилий делится на две группы: стандартные занятия и титульные занятия, такие как Стюарт, происходящие от древнего кланового титула в Шотландии.
 Английский
Английский