Неинфекционные заболевания кожных покровов — Med24info.com
Неинфекционные заболевания кожных покровов
Потница
Представляет собой мелкоточечную сыпь красного цвета на туловище, шее и внутренних поверхностях конечностей. Потница возникает в связи с задержкой пота в
выводных канальцах потовых желез при перегревании ребенка или недостаточном уходе за кожей. Элементы сыпи могут инфицироваться.
Лечение заключается в устранении причины повышенного потоотделения, проведении гигиенических ванн с калия перманганатом (калия перманганат разводят так, чтобы раствор для купания приобрел бледно-розовый цвет) или купают ребенка в ванночке с добавлением настоя череды.
Опрелости
Опрелости возникают при неправильном или недостаточным уходе за ребенком: длительном пребывании ребенка в мокрых пеленках, нерегулярном приеме гигиенических ванн и подмываний, повторном использовании грязных пеленок, недостаточном по времени открытом пеленании. У детей, имеющих в анамнезе экссудативно-катаральный диатез, или при инфицировании опрелостей грибковой флорой наблюдается склонность к быстро возникающим и упорным опрелостям.
Опрелости чаще располагаются в области ягодиц, половых органов, а также в кожных складках. Различают 3 степени опрелости: I — умеренное покраснение кожи; II — яркая краснота с большими эрозиями; III — яркая краснота и мокнутие в результате слившихся эрозий. Опрелости с нарушением целостности кожных покровов могут быстро инфицироваться.
Лечение. Рекомендовано пеленание ребенка перед каждым кормлением. Необходим прием воздушных ванн перед каждым кормлением не менее 10-20 минут. УФО дает также крайне позитивные результаты. При гиперемии (покраснении) кожи ее смазывают простерилизованным растительным маслом (масло стерилизуют на водяной бане в течение 45 минут), жировым раствором витамина А, детским кремом, используют дезинфицирующие и защищающие кожу присыпки. Не рекомендуется одновременное использование на одних и тех же участках кожи присыпок и масел. При эрозиях кожу обрабатывают 5 % раствором калия перманганата, 0,5 % раствором резорцина, 1,25 % раствором нитрата серебра, болтушками, изготовляемыми в аптеках. Гигиенические ванны необходимо проводить с раствором калия перманганата (1: 10000), 1 %, раствором танина, отваром коры дуба или ромашки.
Инфекционные заболевания пупка и кожных покровов у новорожденных
Омфалит
Омфалит — воспаление кожи и подкожной клетчатки в области пупка. Выделяют первичный и вторичный омфалиты.
Первичный омфалит развивается в результате раннего инфицирования пупочной ранки; вторичный связан с присоединением инфекции на фоне врожденных аномалий (неполного пупочного, желточного либо мочевого свища). Вторичный омфалит проявляется в более
поздние сроки и протекает длительно.
По характеру воспалительного процесса различают катаральный и гнойный омфалиты.
Катаральный омфалит (мокнущий пупок) развивается при замедленной эпителизации инфицированной пупочной ранки. Пупочная ранка мокнет, выделяется прозрачное отделяемое, дно ранки покрывается грануляциями (корочками), возможно даже образование кровянистых корочек. Отмечается покраснение и отечность пупочного кольца. Состояние новорожденного, как правило, не нарушено. Температура тела нормальная. Возможно распространение процесса на прилегающие ткани.
Лечение. Пупочную ранку обрабатывают 3-4 раза в день 3 % раствором перекиси водорода, 70 % спиртом или 5 % раствором калия перманганата. Необходимо обязательно при обработке пупка снимать образующиеся корочки.
Гнойный омфалит характеризуется распространением воспалительного процесса на ткани вокруг пупочного кольца (подкожножировую клетчатку, пупочные сосуды) и выраженными симптомами интоксикации. Гнойный омфалит может возникнуть как осложнение катарального омфалита.
Кожа вокруг пупка ярко гиперемирована (ярко выражено покраснение), отечная, отмечается расширение венозной сети на передней брюшной стенке. Пупочная ранка представляет собой язву, покрытую налетом. При надавливании из пупка выделяется гнойное отделяемое. Пупочная область постепенно начинает выбухать над поверхностью брюшной стенки, так как в процесс вовлекаются и предлежащие ткани.
Состояние ребенка тяжелое. Он вялый, плохо сосет, появляются срыгивания. Температура тела повышается. Прибавка в массе тела отсутствует.
При этой форме омфалита состояние расценивается как тяжелое, в связи с тем что оно может привести к такому грозному заболеванию, как сепсис.
Лечение ребенка включает в себя уже не только местное применение лекарственных средств, необходимых для обработки пупка. Целесообразно проведение антибактериальной терапии в условиях стационара. Наиболее грозным осложнением гнойного омфалита является пупочный сепсис.
Пиодермии
Пиодермии — группа острых и хронических поверхностных и глубоких гнойновоспалительных заболеваний кожи.
Везикулопустулез — одна из наиболее распространенных форм пиодермии. Заболевание характеризуется появлением на коже поверхностно расположенных мелких пузырьков величиной 1-3 мм, заполненных прозрачным экссудатом (везикула). Содержимое пузырьков быстро становится гнойным — образуется пустула. Через 2-3 дня элементы вскрываются, появляются поверхностные эрозии, которые подсыхают и эпителизируются. Элементы располагаются преимущественно в области затылка, шеи, кожных складок, на спине, ягодицах. Состояние ребенка, как правило, не страдает.
Несвоевременное лечение и снижение иммунитета может привести к генерализации инфекции.
Пузырчатка новорожденных является особой формой гнойного поражения кожи и относится к высококонтагиозным заболеваниям. Заболевание возникает на 3-5 день, реже на 2-ой неделе жизни. Она характеризуется появлением на коже поверхностных вялых
пузырей различной величины (чаще 0,5-2 см в диаметре) с красным ободком у основания. Пузыри могут располагаться на любом участке тела за исключением ладоней и стоп. Количество высыпаний колеблется от единичных до множественных. Элементы склонны к быстрому распространению или слиянию. Серозное содержимое пузырей через 1-2 дня принимает серозно-гнойный характер. Высыпания происходят толчками, поэтому сыпь полиморфна: одни пузыри вскоре подсыхают, другие, отслаивая эпидермис, увеличиваются в размерах, третьи — вскрываются, обнажая эрозированную поверхность. Эпителизация эрозированных участков идет быстро, на их месте длительно остаются бледно-розовые пятна с фестончатыми или округлыми очертаниями. Общее состояние ребенка не нарушается и при благоприятном течении заболевания через 2-3 недели наступает выздоровление. При обильных высыпаниях возможно ухудшение состояния: повышается температура, появляется беспокойство, ребенок вяло сосет, отмечается остановка или падение массы тела. Заболевание может принять септическое течение.
Лечение. При везикулопустулезе и пузырчатке обрабатывают неповрежденную кожу вокруг высыпаний 70 % раствором этилового спирта. Вскрытие и последующую обработку должен проводить только медицинский работник, соблюдая принципы асептики и антисептики. При осложненных формах этих заболеваний рекомендовано назначение антибактериальной терапии в сочетании с иммунокоррегирующими средствами, витаминотерапией и УФО.
Эксфолиативный дерматит новорожденных (болезнь Риттера) является наиболее тяжелой формой стафилококкового поражения кожи новорожденного. Вокруг пупка или рта ребенка появляется разлитая краснота. Через некоторое время происходит отслойка поверхностного слоя кожи (эпидермиса), при которой обнажаются большие эрозированные участки. Зона поражения постепенно увеличивается и через 8-10 дней кожа новорожденного принимает вид обожженной. Состояние ребенка тяжелое вследствие септического течения заболевания. Ребенок высоко лихорадит. Он вялый, плохо сосет грудь или совсем отказывается от пищи. Плохо прибавляет в массе. Ребенок нуждается в госпитализации.
Лечение. Рекомендовано проведение короткими курсами лечение гормональными мазями «Синалар», «Локакортен». Для местного лечения стафилодермии применяют стафилококковый бактериофаг в виде орошения или примочек. Физиотерапевтическое лечение.
Псевдофурункулез — воспаление потовых желез.
Заболевание может начинаться с потницы или везикул о пустул е-за. Наиболее часто располагается на коже волосистой части головы, задней поверхности шеи, коже спины и ягодиц, а также конечностей (это места наибольшего трения и загрязнения).
На месте выводных протоков потовых желез появляются подкожные уплотнения багрового цвета до 1,5 смв диаметре. В дальнейшем в центре воспалительного очага появляются пустулы. Состояние ребенка нарушено. Периодически поднимается температура тела. Аппетит снижен. Масса тела нарастает плохо. При наличии мелких множественных абсцессов кожи увеличены региональные лимфатические узлы. После заживления абсцессов на коже остаются рубцы. Заболевание протекает волнообразно и длительно.
Лечение. При своевременно начатом лечении выздоровление наступает через 2-3 недели. Неблагоприятное течение заболевания может привести к сепсису.
Необходимо обрабатывать элементы 70 % раствором этилового спирта, накладывать
повязки с 20 % раствором димексида или его мазью. Обязательно проведение антибактериальной терапии, витаминотерапии, иммунокоррекции и физиотерапевтического лечения.
При всех формах гнойно-септической инфекции местной локализации, за исключением случаев, где большие гнойные поражения сочетаются с неэпитализированной пупочной ранкой, показаны лечебные ванны с калия перманганатом, отваром коры дуба и череды.
Гнойный мастит возникает в основном на фоне физиологического нагрубания молочных желез. Развитию заболевания может способствовать пиодермия, а также механическое надавливание на железу с целью выдавливания секрета (при незнании родителями механизма физиологического нагрубания молочных желез). Нагрубание происходит в основном с одной стороны. Выражена гиперемия и отек кожи над поврежденной железой. Воспалительный процесс сопровождается болезненностью и уплотнением подлежащих тканей, позже в центре может появится размягчение. При надавливании из выводных протоков молочной железы выделяется гной. Состояние ребенка ухудшается. Повышается температура тела. Появляются симптомы интоксикации: снижение аппетита, срыгивания. Ребенок плохо прибавляет в массе тела. При затянувшемся течении может развиться флегмона, поэтому необходимо своевременно обратиться к врачу.
Гнойный конъюнктивит характеризуется гиперемией и отечностью век. Сосуды инъецированы (покраснение склер). Отмечается гнойное отделяемое из глаз.
Лечение. Промывать глаза слабыми растворами антисептиков (например, раствором калия перманганата 1: 8000). После промывания закапывают 20 % раствором сульфацила натрия или растворами антибиотиков направленного действия.
Источник: Е. А. Федорова, «Все о детских болезнях. Книга умных родителей» 2010
А так же в разделе «Неинфекционные заболевания кожных покровов »
Болезни кожи — Кожные заболевания, причины и методы лечения
Последнее обновление — 6 ноября 2017 в 13:06
Время на чтение: 5 мин
Кожа – самый большой орган человеческого тела, выполняющий защитные функции относительно внутренних органов.
Аллергические реакции, негативное влияние окружающей среды, паразиты, генетическая предрасположенность к некоторым кожным заболеваниям – лишь неполный список возбудителей, которые могут стать причиной проблем с кожей.
В отличие от других органов, болезни кожи проявляются сразу и видны невооруженным глазом. По состоянию кожного покрова возможно с высокой степенью вероятности определить, какие органы требуют лечения. И чем раньше обратиться в медицинское учреждение за помощью, тем успешнее пройдет лечение.
Основной задачей кожи является не только защитная и иммунная функции, но и регуляция температуры, водного баланса.
Причин, которые способны привести к заболеваниям кожи на сегодняшний день достаточно большое количество.
Негативное влияние окружающей среды, механические повреждения, расстройство эндокринной системы – основные факторы, способные нанести вред здоровью человека.
Кожа, как и любой другой орган, имеет достаточно сложное строение и делится на:
- эпидермис – верхний слой, который способен изменять свой цвет под воздействием ультрафиолетовых лучей и все время обновляться;
- дерму – основной слой кожи, где располагаются железы, волосяные луковицы и рецепторы нервных клеток;
- подкожно-жировую клетчатку – третий слой, который служит для того, чтобы сохранять тепло и питать организм жидкостью и другими жизненно необходимыми полезными веществами.
Каждый из слоев кожи подвержен своим заболеваниям.
Например, эпидермис поражается псориазом, фурункулез опасен для дермы, а вот подкожно-жировой клетчатке грозит образование липомы.
Условно болезни человеческой кожи можно разделить на инфекционные и неинфекционные и основной задачей опытного дерматолога и ряда других специалистов является установление причины возникновения того или иного недуга.
Наследственные болезни кожи
Атопический дерматит – генетическое заболевание, если оба родителя страдают данной разновидностью кожного заболевания, то с большой вероятностью возможно возникновение недуга у ребенка.
Проявляется в возрасте 2-х или 3-х лет у детей в следствие проблем с желудочно-кишечным трактом. Симптомы ярко выражены, среди которых сухость, покраснение и сильное шелушение щек. С первых лет жизни могут беспокоить опрелости кожи, которые беспокоят достаточно длительное количество времени.
Отмечается, что такое состояние может резко обостряться или переходить в стадию ремиссии.
Лечение
При возникновении вышеописанных симптомов не следует ждать, что они пройдут сами по себе. Нужно немедленно обратиться за медицинской помощью, где будет назначено адекватное лечение, а именно:
- лечение с помощью ультрафиолетового излучения;
- назначение необходимой при таком заболевании диеты. Если ребенок находится на грудном вскармливании, то диета назначается матери;
- медикаментозное лечение;
- соблюдение некоторых рекомендаций: купание в воде с добавлением отваров трав, применение увлажняющего и гипоаллергенного средства для кожи, следует максимально избегать агрессивных моющих средств.
Псориаз – является хроническим неинфекционным заболеванием, которое поражает практически всю поверхность кожи. В редких случаях может никак не проявляться и не беспокоить человека, чей организм поражен псориазом.
Отмечается возникновение на коже псориатических бляшек, имеющих красный цвет, с небольшим шелушением. Чаще всего образовываются на локтевых сгибах, ягодицах и в дальнейшем могут распространяться на поверхность головы, спину и живот.
Симптомы беспокоят больного достаточно сильно.
Лечение
Основной сложностью лечения при возникновении псориаза, является то, что одного курса недостаточно. Требуется схематическое и частое прохождение прописанных процедур не реже, чем раз в полгода.
Чаще всего медики рекомендуют следующую схему лечение:
- применение специальных мазей на основе солидола;
- лечение посредством воздействия на кожу ультрафиолетовых лучей;
- диета, исключающая острые продукты питания, жаренное, копченное и слишком соленое;
- фитотерапия, включающая в себя применение различных лекарственных растений;
- методика аппаратной очистки крови;
- медикаментозное лечение, направленное на восстановление функций печени.
Акне – поражение кожи, сопровождающееся образованием угрей, прыщей и кист не только на поверхности лица, но и на других участках тела, таких как грудь, шея, спина.
Медиками отмечается, что данное заболевание может передаваться от одного из родителей ребенку. Увеличение выработки кожного жира и закупорка пор могут привести к плачевным последствиям, доставляя моральные страдания больному человеку в связи с несовершенствами в собственном внешнем виде.
Лечение
В зависимости от тяжести, решение возникнувшей проблемы может занимать от одного месяца до полугода.
Следует обратиться к терапевту и дерматологу для выяснения возникновения причин заболевания. После проведения необходимых анализов, врач назначает наиболее подходящую схему лечения, которая в большинстве случаев включает в себя:
- различные мази на основе салициловой кислоты;
- исключение из рациона жирного, сладкого и молочных продуктов питания;
- пероральные антибиотики;
- инъекции стероидных противовоспалительных препаратов;
- соблюдение всех рекомендаций по уходу за кожей, частую смену постельного белья, личных гигиенических принадлежностей, умывание в воде с добавлением различных отваров трав;
- шлифовка кожи, чистка.
Инфекционные кожные заболевания
Чесотка – кожная инфекция, возникающая вследствие негативного воздействия на кожу чесоточным клещом.
Инкубационный период данного заболевания составляет от нескольких дней до 6 недель. Следует знать, что заболевание может передаваться половым путем или бытовым путем: через одежду и постельное белье инфицированного человека.
Симптомы: высыпания красного цвета образуются чаще всего на стопах, запястьях и подмышечных впадинах. Больного беспокоит постоянный зуд, вызванный аллергией на продукты жизнедеятельности клеща.
Человеку, получившему чесотку половым путем рекомендуется сдать анализы и пройти проверку на ряд венерических заболеваний, именно чесотка является основным маркером, свидетельствующим о наличии других инфекций в организме человека.
Лечение
Кожные болезни такого плана должны лечиться под строгим наблюдением врача во избежание осложнений, вызванных с приемом не тех лекарственных препаратов, которые требуются.
После полного истребления клещей, неприятные симптомы могут сохраняться на протяжении нескольких дней.
Кожное заболевание часто лечат с помощью:
- лекарственных препаратов, содержащих в себе серу;
- раствора тиосульфата натрия и хлористоводородной кислоты;
- инъекций.
Туберкулез кожи – заражение кожи, вызванное воздействием микобактерий туберкулеза. Наиболее подвержены данному виду заболевания люди, переболевшие туберкулезом иной локализации.
Симптомы: наблюдается воспаление лимфатических узлов, образование на коже язв, уплотнений и узелков, сопровождающихся сильным воспалением. Медицинские сотрудники отмечают, что туберкулез кожи быстро диагностируется и хорошо поддается лечению.
В редких случаях могут возникнуть некоторые осложнения в виде не до конца заживших язв и свища, поэтому не следует тратить время напрасно и при возникновении первых симптомов незамедлительно нужно обратиться в медицинское учреждения для получения необходимой помощи.
Лечение
Терапия заболевания кожи в среднем занимает от полугода до года. Экологическая среда, неправильное питание, плохие условия проживания могут стать причиной появления туберкулеза кожи.
При терапии особое внимание уделяют укреплению защитных свойств организма и нейтрализации рубцов, которые могут возникнуть на коже даже после полного выздоровления.
Чаще всего медиками применяется следующая схема:
- назначение иммуномодуляторов;
- включение в рацион молочных продуктов, мяса, рыбы, грецких орехов;
- лечение лекарственными препаратами, такими как изониазид и стрептомицин;
- специальные процедуры, минимизирующие риск рецидива болезни.
Герпес опоясывающий – возбудителем является герпес-вирус, попавший в организм человека.
Острое вирусное заболевание характеризуется возникновением высыпаний на коже человека и поражением нервной системы. В группе риска находятся люди, переболевшие раннее ветряной оспой и люди пенсионного возраста. Заражение может возникнуть и у лиц более молодого возраста.
Отмечается, что ввиду воздействия неблагоприятных факторов, таких как стрессы, опухоли, резкое снижение иммунитета вирус локализуется и вызывает воспаление. Пятна розового цвета постепенно разрастаются по всей поверхности кожи, после чего происходит образование пузырьков с бесцветной жидкостью.
Лечение
При обращении в больницу опытный врач сможет поставить диагноз без различных лабораторных подтверждений. Это объясняется тем, что опоясывающий герпес обладает характерной симптоматикой и заболевания кожи такого плана практически невозможно спутать с другими кожными болезнями.
Лечащий врач назначает:
- седативные препараты;
- антибиотики в случае бактериального инфицирования;
- противовирусные препараты.
В заключение
В данной статье были описаны наиболее часто встречаемые кожные заболевания, их симптоматика и методы лечения.
При возникновении каких-либо симптомов, указывающих на появление вышеописанных болезней, рекомендуется в срочном порядке обратиться в медицинское учреждение для дальнейшей постановки диагноза и правильного лечения.
Неинфекционные заболевания кожи у детей
Наиболее часто в группе неинфекционных заболеваний кожи у детей встречаются следующие состояния: опрелости, потница, диатез.
Опрелости
Опрелость, как ни печально, в подавляющем большинстве случаев сообщает о том, что малышу не хватает родительского внимания.
Что это такое? Опрелость локализуется в области ягодиц, нижней части живота и половых органов. Различают три степени заболевания: сначала появляется легкое умеренное покраснение кожи без нарушения ее целостности, затем краснота становится ярче и в особо тяжелых случаях опрелость начинает мокнуть.
Почему возникает? Влага, грязь и повышенное трение отсюда все беды. Если малыш не «гуляет» голеньким, лежит в мокрых пеленках, постоянно находится в одноразовых подгузниках (да еще и неправильно подобранных), опрелостей не избежать. Иногда опрелость может возникнуть и оттого, что мама постирала пеленки обычным, а не детским порошком, или плохо прополоскала их.
Чем опасно? Если все правила ухода за ребенком выполняются, а опрелости при этом не исчезают, не исключено, что они являются предвестниками экссудативного диатеза. К возникновению опрелостей предрасположены дети, страдающие пищевой аллергией. Продукты-аллергены в рационе малыша (или кормящей грудью мамы) делают стул и мочу ребенка чрезмерно едкими.
Что делать? Главный способ борьбы с опрелостями воздушные ванны. Нельзя допускать, чтобы малыш лежал мокрым и грязным. Пораженные места нужно смазывать детским кремом, желательно на цинковой основе он подсушит кожу. При мокнущих опрелостях применяют открытое пеленание. При купании хорошо добавлять в ванночку «марганцовку», отвары трав. А вот от присыпки стоит отказаться, она имеет обыкновение скапливаться в мокнущих складочках кожи и усугублять состояние ребенка.
Потница
Потница, в отличие от опрелости, поражает кожу малыша не только ниже пояса, но и за ушами, в подмышках, словом, везде, где расположены потовые железы.
Что это такое? Покрасневшая кожа и множество крохотных пузырьков.
Почему возникает? Младенцы легче переносят переохлаждение, нежели перегрев: система терморегуляции у них еще несовершенна, потеть они еще толком не умеют, поэтому устья потовых желез часто закупориваются. Главная проблема при потнице кожа малыша очень сильно чешется, а сообщить о своем дискомфорте он может только громким криком.
Чем опасно? Кожа, пораженная потницей, может стать проницаемой для стафилококковой и стрептококковой инфекции.
Что делать? Рецепт прост: не кутать! А также регулярно и правильно ухаживать за кожей. Можно использовать детскую присыпку.
Диатез
Для мам «диатез» это «синоним» красных щек. На самом деле, диатезом врачи называют определенные состояния организма или отдельных его систем. А нездоровый румянец на щеках лишь один из признаков такого заболевания, как диатез экссудативно-катаральный.
Что это такое? В возрасте 1,52 месяцев воспаление, покраснение и шелушение захватывает область щек.
Почему возникает? Организм малыша с повышенной чувствительностью реагирует на какой-то фактор внешней среды. Чаще всего в 1540% случаев это реакция на продукты питания. В первый год жизни аллергодерматоз, чаще всего, возникает как реакция на белок (например, протеины коровьего молока). Для детей постарше потенциально вредны плоды красной, оранжевой или желтой окраски, яичный желток, мясной бульон, рыба, орехи, шоколад, грибы, мед, морепродукты, острые приправы.
Чем опасно? Из-за того, что сопротивляемость организма понижена, малыш часто страдает насморками, ангиной, бронхитом, конъюнктивитом и отитом. Иногда спутниками диатеза становятся бронхиальная астма и ложный круп. Детям, у которых ди
Врожденные заболевания кожи — Мегаобучалка
И пупочной ранки у новорожденных»
Отделение: «Медсестра»
ПЛАН ЛЕКЦИИ
1. Классификация заболеваний кожи.
2. Особенности врожденных и наследственных заболеваний кожи.
3. Приобретенные неинфекционные болезни кожи и подкожно-жирового слоя.
4. Инфекционные заболевания кожи и подкожно-жирового слоя.
5. Лечение.
6. Профилактика.
7. болезни пупка. Классификация.
8. Врожденные дефекты развития пупка.
9. Приобретенные заболевания.
10. Лечение. Профилактика.
11. Сепсис. Определение. Классификация.
12. Клиника.
13. Диагностика.
14. Особенности ухода, лечения.
15. Профилактика.
БОЛЕЗНИ КОЖИ
Врожденные Приобретенные
Инфекционные Неинфекционные
Стафилодермии Стрептодермии
Врожденные заболевания кожи
1. Телеангиоэктазия ¾ неправильной формы разной величины пятна и полосы розово-красного цвета с синеватым оттенком. Располагаются в области затылка, бровей, лба ¾ на границе волосистой части головы. Встречаются у 30-50% новорожденных. Лечение не требуется.
2. Гемангиомы ¾ опухоли, состоящие из кровеносных сосудов, это самая частая опухоль кожи и мягких тканей. Они бывают простыми (плоскими), кавернозными и комбинированными. При надавливании бледнеют и уменьшаются в размерах. Увеличиваются и изменяют окраску при крике. При первом осмотре необходимо перерисовать гемангиому на кальку. Наблюдают больного педиатр и хирург.
3. Пигментные пятна ¾ пятна или плотные образования бурого или синеватого цвета, иногда коричневого или черного цвета. Ребенка наблюдают дерматолог и хирург.
4. Аплазия кожи и подкожно-жировой клетчатки на ограниченных участках головы, туловища диаметром = 0,2-3 см диагностируется в момент рождения. Этиология неизвестна. Лечение: предупредить инфицирование, стерильная повязка с ихтиолово-висмутовой, нафталановой пастой после смазывания 1% водным раствором анилиновой краски.
5. Врожденный ихтиоз. Группа заболеваний, наследуется различно; сцеплено с Х-хромосомой, аутосомно-рецессивно, аутосомно-доминантно. Ребенок как бы покрыт твердым серым панцирем, кожа ребенка напоминает шкуру змеи, веки вывернуты, нос и ушные раковины деформированы, рот зияет («рыбий рот»), деформация кистей и стоп. Часто имеются пороки развития внутренних органов.
6. Врожденный буллезный эпидермолиз ¾ группа наследственных заболеваний, характеризующихся образованием пузырей (спонтанно, либо при минимальной травме). При злокачественном течении через несколько дней после рождения может наступить летальный исход. Лечение: вит. Е в/м ежедневно 50 мг. Преднизолон 1 мг/кг/сутки в течение 2 недель и гамма-глобулин 1-2 мл в/м ежедневно.
Приобретенные неинфекционные заболевания
1. Опрелости ¾ воспалительные процессы на коже, в местах, где она подвергается раздражению мочой или калом или трению грубыми пеленками. Имеется наследственное предрасположение к развитию опрелостей, чаще возникают у детей с сахарным диабетом, экссудативным диатезом. Опрелости чаще возникают в области ягодиц, нижней части живота, половых органов, в складках тела. Легко инфицируются.
I степень опрелости: умеренное покраснение кожи без нарушения ее целостности.
II степень: яркая краснота с видимыми эрозиями.
III степень: мокнущая краснота кожи, в результате слившихся между собой эрозий, язвочек.
Лечение: часто пеленать, не пользоваться клеенкой. Место опрелости смазывать детским кремом, таниновой мазью. При опрелости II степени применяют отрытое пеленание, местно ¾ УФО, затем метилурациловую или таниновую мазь, реже ¾ водные растворы анилиновых красок. Используют болтушку с цинком, тальком. При сильном мокнутии кожи показаны примочки с буровской жидкостью, 1% раствором танина, 2% раствором танина, 0,1% раствор риванола. Показана ванны с перманганатом калия, отварами дубовой коры, ромашкой, липового цвета.
2. Потница ¾ распространенное поражение кожи связано с гиперфункцией потовых желез и расширением их устьев, кровеносных сосудов вокруг них. Причина: перегревание при высокой температуре воздуха в комнате, чрезмерном укутывании, использовании нерациональной одежды. Клиника: обилие мелких красных узелков (Ø = 1-2 мм) и пятен на шее, внизу живота, в складках кожи и т.д. Общее состояние ребенка не нарушено. Температура нормальная. Может наслоиться гнойная инфекция. Лечение: устранение дефектов ухода, гигиенические ванны в кипяченой воде с добавлением раствора перманганата калия (слабо розового цвета), использование присыпок (тальк с цинком).
3. Адипонекроз ¾ очаговый некроз подкожного жирового слоя. Это отграниченные узлы, инфильтраты диаметром до 1,5 см в подкожно-жировом слое ягодиц, плеч, конечностей. Появляются на 1-2 неделе жизни. Кожа над инфильтратами либо не изменена, либо цианотична. При надавливании ямки не остается. Иногда происходит вскрытие инфильтрата с выделением небольшого количества крошковидной массы. Состояние ребенка не нарушено. Прогноз благоприятный. Ведущее значение в этиологии играет охлаждение и местная травма. Лечение: тепловые процедуры (соллюкс, сухие повязки), СВЧ, витамин Е.
Неинфекционные заболевания — IFPMA
НИЗ являются причиной 63% смертей во всех странах, как богатых, так и бедных, а их распространенность растет быстрее всего в странах с низким и средним уровнем доходов. Социальные факторы, такие как урбанизация, рост доходов, изменения в диете и образе жизни, а также увеличение средней продолжительности жизни, — все они способствовали увеличению заболеваемости НИЗ. Эти заболевания являются основной причиной бедности и препятствием на пути экономического развития многих развивающихся стран.Также существуют серьезные сопутствующие заболевания между НИЗ и психическими и неврологическими расстройствами. В совокупности эти болезни, по оценкам, приведут к совокупной потере продукции в размере 47 триллионов долларов США за следующие два десятилетия. Поскольку заболеваемость многими НИЗ может быть уменьшена путем изменения индивидуального образа жизни — сокращения употребления табака, вредного употребления алкоголя, нездорового питания и отсутствия физической активности, — крайне важно сосредоточить внимание на профилактике.
В 2011 году IFPMA запустила Рамочную программу действий по НИЗ, которая стала основой нашего основного вклада в Глобальный план действий ВОЗ по профилактике НИЗ и борьбе с ними, направляя деятельность нашей отрасли по борьбе с ростом НИЗ в последние годы.
С момента запуска Механизма мы создали ценные альянсы с несколькими заинтересованными сторонами для решения проблемы НИЗ, одновременно участвуя в деятельности, которая приносит пользу правительствам, специалистам в области здравоохранения и пациентам (www.ncds.ifpma.org).
Вслед за принятием Целей устойчивого развития Организации Объединенных Наций (ЦУР) мы пересмотрели нашу Рамочную программу, чтобы подчеркнуть важность НИЗ как ключевого компонента устойчивого развития. Партнерские отношения являются всеобъемлющим принципом и решающим фактором для:
- Инновации, поиск новых путей борьбы с болезнями;
- Доступность, продвижение эффективных политик по расширению доступа к медицинской помощи;
- Расширение прав и возможностей пациентов, устранение разрыва между осознанием и поведенческими изменениями;
- Наращивание потенциала, подготовка систем здравоохранения к управлению пожизненными заболеваниями.
Мы считаем, что прогресс, достигнутый в области глобального здравоохранения за последние годы, показал, что для эффективного решения этой растущей проблемы необходимо применять прогрессивный подход, основанный на сотрудничестве с участием многих заинтересованных сторон. Масштабы проблемы НИЗ, как никогда ранее, требуют обмена нашим коллективным опытом и сильными сторонами, а также координации и приверженности для поддержки широкого спектра необходимых действий.
неинфекционных заболеваний — WMA — Всемирная медицинская ассоциация
Хронические заболевания представляют собой постоянно растущую проблему для всех систем здравоохранения.Помимо хронических заболеваний, передаваемых через инфекцию, многие неинфекционные заболевания (НИЗ) представляют собой серьезную угрозу для здоровья и развития человека в современном мире. Такие заболевания этой категории включают в себя: сердечно-сосудистые заболевания, рак, диабет, ожирение, хронические заболевания органов дыхания, опорно-двигательного аппарата заболевания и психические расстройства. Статистически эти НИЗ являются ведущими причинами смерти в мире. НИЗ являются результатом сочетания различных генетических факторов, факторов окружающей среды и особенно образа жизни, включая курение, злоупотребление алкоголем, нездоровое питание и отсутствие физической активности.НИЗ часто распространены в неблагополучных социально-экономических районах и представляют собой серьезное препятствие на пути экономического развития многих стран.
Бремя болезней, вызываемых НИЗ, часто бывает множественным и хроническим. В результате увеличивается переживание болезни и общие страдания человека. Только комбинированный, основанный на первичной медико-санитарной помощи, совместный и индивидуальный подход может быть успешным.
Всемирная медицинская ассоциация (WMA) выступает за комплексный подход, связывающий индивидуальные факторы риска с социальными детерминантами здоровья (SDH).К ним относятся условия, в которых люди рождаются, растут, живут, работают и стареют, а также влияние общества. С самого начала государства-члены должны решать проблемы НИЗ наряду с СДЗ в дополнение к инфекционным заболеваниям, а не изолированно или в рамках вертикального подхода.
Контроль над табаком
Табак является ведущей предотвратимой причиной смерти в мире и ежегодно вызывает несколько миллионов смертей во всем мире. Употребление табака влияет на каждый орган тела и является фактором риска для шести из восьми основных причин смерти в мире.
Пассивный табачный дым также опасен для здоровья и вызывает болезни сердца и многие серьезные респираторные и сердечно-сосудистые заболевания у взрослых, которые могут привести к смерти. По оценкам, 700 миллионов детей, или почти половина детей в мире, дышат воздухом, загрязненным табачным дымом, особенно дома. Не существует безопасного уровня воздействия вторичного табачного дыма; только окружающая среда, на 100% бездымная, обеспечивает эффективную защиту.
Роль врача в поддержке отказа от табака — это уважаемый и надежный человек, который может просвещать и повышать осведомленность пациентов во время медицинских визитов.
В трудное время отказа от курения врачи могут предложить своим пациентам регулярную поддержку, фармакологическое лечение и профилактику рецидивов. Эти действия увеличивают процент отказа от курения до 15-20%.
Алкоголь и здоровье
Несмотря на негативные социальные, экономические и медицинские последствия вредного употребления алкоголя, потребление алкоголя остается широко распространенным явлением во всем мире. Различные уровни потребления связаны с экономическим развитием, культурными нормами, доступностью алкоголя и законодательством об алкоголе.Например, страны с более высоким доходом обычно потребляют больше алкоголя и имеют наибольшее количество эпизодов запоя. Тем не менее последствия вредного употребления алкоголя ощущаются во всем мире. Фактически, потребление алкоголя стало причиной почти 6% всех смертей во всем мире в 2012 году. Это связано с тем, что алкоголь является важным причинным фактором неинфекционных заболеваний, таких как сердечно-сосудистые заболевания и некоторые виды рака, в дополнение к травмам, связанным с алкоголем, включая дорожно-транспортные происшествия и насилие ( ВОЗ, 2015).
WMA признает вредные последствия чрезмерного употребления алкоголя, стремится к сокращению чрезмерного употребления алкоголя и поддерживает своих членов в их усилиях по продвижению политики снижения вреда, как видно из Заявления WMA о снижении глобального воздействия алкоголя на здоровье и общество и Декларация WMA по алкоголю. В июле 2017 года WMA выступило с заявлением на Форуме Всемирной организации здравоохранения по алкоголю, наркотикам и зависимому поведению, призвав к разработке политики, направленной на потребление алкоголя, и укреплению систем здравоохранения для решения проблемы смертности и заболеваемости, связанной с алкоголем.
Борьба с НИЗ
Укрепление систем здравоохранения и эффективных мер профилактики болезней в целом приведет к улучшению здравоохранения в целом. Это привело бы к улучшению лечения как инфекционных, так и неинфекционных заболеваний одновременно.
Именно по этим причинам WMA сформулировала следующие ключевые положения, касающиеся борьбы с эпидемией НИЗ. WMA поощряет:
- Принятие целостного подхода, основанного на общих факторах риска.Этот подход в равной степени применим к инфекционным заболеваниям.
- Акцент на справедливый доступ к медицинскому обслуживанию как на праве человека для устранения значительных различий внутри одной и той же страны и между разными странами.
Профилактика инфекционных и неинфекционных заболеваний
Перейти к основному содержанию
Смотрите новости агентства во время COVID-19.
Детали
Поиск
- Найти
- Пожертвовать
- Применить
- Волонтер
- Правильно ли Корпус мира
для меня?- Мир
Волонтер корпуса - Peace
Ответ корпуса
- Мир
- Что
Волонтеры делают - Волонтер
Открытий - Преимущества
- Здоровье и безопасность
- Подготовка
и обучение - Университеты
и Корпус мира - Подключить
С рекрутером
- Правильно ли Корпус мира
- Рассказы
- Страны
- Около
- Лидерство
- Global
Инициативы - Партнеры
- История
- Вакансии агентства
- Гражданские права и разнообразие
- Открыть
Правительство - Инспектор
Общий
- Меню
Меню
Поиск
- Волонтер
- Подходит ли мне Корпус мира?
- Мир
Волонтер корпуса - Peace
Ответ корпуса
- Мир
- Чем занимаются волонтеры
- Волонтерских вакансий
- Преимущества
- Здоровье и безопасность
- Подготовка и обучение
- Университеты и мир
Корпус - Подключиться к
Рекрутер
- Подходит ли мне Корпус мира?
- Рассказы
- Страны
- Около
- Лидерство
- Глобальные инициативы
- Партнеры
- История
- Вакансии агентства
- Гражданские права и разнообразие
Инфекционные и неинфекционные заболевания 12 класс Зоология | Примечания
Инфекционные болезни
Брюшной тиф
Это одно из инфекционных заболеваний, обычно называемое кишечной лихорадкой или явной лихорадкой.
Симптомы:
Вначале медленная лихорадка сопровождается повышением температуры, головной болью, потоотделением, ознобом, тошнотой, проблемами желудочно-кишечного тракта, небольшой болью в животе, диареей, учащением сердцебиения, снижением количества лейкоцитов примерно на 3000 на кубический мм, набуханием печени, селезенки, потерей аппетита, похудания, а на хронической стадии кровь может выделяться в стуле, обнаруживать изъязвления в кишечнике и т. д.
Возбудитель:
Основными причинами кишечной лихорадки являются бациллы, называемые сальмонеллами группы энтеробактерий.Сальмонеллы представляют собой виды;
S. paratyphi
S.typhi
S.enteridis
S.typhimurium
Форма и размер: цилиндрическая или резьбовая, 3-4 мкм.
Сальмонеллу в крови пациента можно легко идентифицировать путем культивирования крови в течение 24-48 часов.
Брюшной тиф также часто называют заболеванием, передающимся через воду, потому что бактерии очень быстро передаются через водную среду или любую другую загрязненную пищу.
Меры контроля:
1.Больного необходимо изолировать от других членов семьи.
2. Вещи пациента следует хорошо простерилизовать под прямыми солнечными лучами в течение 4-6 часов.
3. Вещи пациента можно обработать 1% раствором фенола или деттола.
4. Утилизация твердых отходов и мочеиспускания должна осуществляться с соблюдением научных требований.
5. Самый гигиеничный образ жизни — лучший метод борьбы с заражением.
Лечение:
Подтвержденный брюшной тиф должен быть осмотрен врачом и назначены лекарства в соответствии с рекомендациями врача.
А. Цетамол
б. Антибиотики, такие как ципрофлоксацин
c. Хлорфенил
Аскаридоз
Обычно называют сердечной болезнью или болезнью домашних животных в странах Южной Азии, особенно в Индии, Непале, Бангладеш и т. Д.
Симптомы:
У детей: очень острые, у детей обнаруживаются желудочно-кишечные расстройства, сильная боль в животе, привычка к постоянному плачу, глазные яблоки выглядят как ксероптальмия, живот выпячивается, тошнота, рвота, диарея, кашель, может происходить чрезмерный рост паразитов. полость рта при рвоте, похудании, потере аппетита.
У взрослых: заболевание протекает в легкой форме, проявляется небольшая боль в животе, вероятность фарингита, ларингита, тошноты, потери аппетита и т. Д.
Возбудитель:
Вызывается эндопаразитами Ascaris lumbricoides, обычно называемыми круглыми червями.
Форма: тело длинное, цилиндрическое, несегментированное, бесцветное, половое разделение и т. Д.
Самец: короткий с вылеченным задним концом, имеет пару шишковидных щетинок в качестве копулятивных органов, а самка длинный, оба конца прямые, полный жизненный цикл у 2 или более хозяев.Его юношеская стадия является основной, которая достигает кровеносных сосудов головного мозга и может вызвать кисту головного мозга.
Место или местонахождение: кишечник, подвздошная кишка и толстая кишка
Меры контроля:
1. Соблюдайте гигиену при жизни.
2. Научная утилизация твердых отходов.
3. Стерилизация пищевых продуктов перед кормлением.
4. Детям нужно обрезать ногти.
5. Просвещение о воздействии болезни должно быть известно простым людям и т. Д.
Лечение:
Для детей: антивоенный сироп Альбендазола или Гебендазола.
Для взрослых: таблетки Альбендазол, Мебендазол, Пиперизин.
Туберкулез:
Туберкулез (ТБ) — одно из очень распространенных инфекционных заболеваний, особенно в сельской местности. Говорят, что от туберкулеза умерло больше людей, чем от других болезней в Непале. До 60-х годов прошлого века туберкулез был самым опасным заболеванием из-за неизвестного лечения. С 1960-1970 гг. Называются золотым годом болезней, потому что большинство методов лечения болезней были открыты.
Симптомы болезни:
По симптомам туберкулез делится на два типа.
1.Легочный ТБ:
Постепенно низкая температура поднимается до 105-106 o F, усиливается боль в груди, непрерывный кашель, резко снижается масса тела, тело пациента выглядит без кожи, появляются мелкие дыры в легких и коме, учащается сердцебиение, пульс скорость увеличивается, свежая кровь непрерывно выделяется в мокроту окончательно отмирает.
2. Внелегочный туберкулез:
A. Кожа Т. Б. Изменение цвета кожи, морщинистая кожа, повреждения кожи и т. Д.
b. Мышечный туберкулез: частые мышечные судороги, повреждение мышц из-за химического вещества, выделяемого возбудителем.
c Кровь Т. Б.: Лихорадка взлетов и падений, нет. эритроцитов, свинцовая анемия и др.
г. Абдоминальная ТБ: нарушение пищеварения, проблемы с желудочно-кишечным трактом, боли в животе и т. Д.
e.Brain T.B: потеря памяти, притупленность мышления, вялость тела.
f Костная туберкулезная оболочка: низкая выработка эритроцитов и лейкоцитов, медленное заживление перелома и т. Д.
Возбудитель:
Основная причина TB вызвана Bacillus tubercle, широко известной как Mycobacterium tuberculosis группы enterobacteacea. Это обычное явление у человека, но у других домашних животных, инфицированных M.bovis.
Способы заражения:
T.B — это высокоинфекционные заболевания, которые могут легко передаваться через любые инфекционные среды, такие как инфицированные пищевые продукты, овощи, вода, молоко, инфицированная мокрота и т. Д.
Инкубационный период:
В зависимости от места заражения инкубационный период бактерий изменяется, средний период составляет около 4-6 недель.
Меры борьбы:
1. В связи с инфекционными заболеваниями, больной должен быть изолирован.
2. Вещи пациента должны быть хорошо простерилизованы.
3. Заболевание подтверждается кожной воспалительной пробой.
4. Пациент должен находиться на реабилитации или в полном покое.
5. Пациенту следует сделать вакцину БЦЖ.
Лечение:
T.B можно полностью отвердить как на первичной, так и на вторичной стадии. Если у пациента первичная стадия, лекарства назначают не менее 9 месяцев, а на вторичных стадиях лекарства следует давать 18 месяцев регулярно, в зависимости от возраста и веса тела.
Основные лекарственные средства:
Рефампсин капсула, Изонекс таб., Вкладка Этамбутол, вкладка пирагамид, инъекции стрептомицина и т. Д.
СПИД (синдром приобретенного иммунодефицита):
Означает потерю иммунитета организма после родов, точный факт и лечение которых неизвестны. Считается, что болезнь СПИДа передавалась некоторыми зелеными обезьянами, обитающими в Центральной Африке. Первый больной СПИДом был обнаружен на Гаити, позже, в 1981 году, больной СПИДом был обнаружен в Утерянном углу США. Из европейских стран и после 1985 г. поступали из стран Азии.В Непале первый больной СПИДом был заявлен в 1988 году из карантинного офиса Биратнагара.
Общие симптомы, проявляемые больным СПИДом при анализе крови
1. Необъяснимая длительная лихорадка, низкая или высокая
2. Необъяснимая потеря массы тела.
3. Изменение характера голоса.
4. Появление желез в организме.
5. Появление белых или розовых пятен вокруг ротовой полости или в области живота.
6.Максимум танцевальной ночной потливости и жажды.
7. Необъяснимый длительный тянущий кашель.
Симптомы, показанные подтвержденным пациентом со СПИДом, называются заболеваниями ARC.
Пациенты попадают в АРК при повреждении Т-лимфоцитов крови.
1. Диарея или дизентерия.
2. частая или низкая лихорадка.
3. Восприимчив к любым заболеваниям из-за потери иммунитета.
4. частичный паралич тела, иногда паралич всего тела, притупление памяти, вялость тела и т. Д.
5. потеря массы тела.
Способ заражения:
1. Лицо, имеющее привычку к полисексу.
2. Лицо, имеющее привычку к гомосексуализму.
3. Лицо, имеющее привычку к наркомании.
4. Переливание инфицированной крови.
5. Использование одной иглы или операционного оборудования несколько раз.
Возбудители: основными причинами СПИДа являются вирус, называемый иммунным вирусом человека (ВИЧ), вирус Т-лимфоцитов человека HTLV, вирус HTLAV, связанный с лимфоденопатией человека и т. Д.
Меры борьбы:
1. Прекратить полисекс и гомосексуальные отношения.
2. Перед переливанием проверьте кровь.
3. Использование стерилизованного оборудования.
4. Бросить наркоманию.
5. Используйте презерватив во время секса с неизвестным человеком.
Лечение:
До сих пор не найдено таких лекарств, которые могут полностью вылечить СПИД. Препараты, доступные на рынке, предназначены только для увеличения продолжительности жизни.
Доступные лекарства: Азидотимидин (AZT) или зидовудин, Ребавариум.
Дидонозин (DDS) и зальцитабин.
Неинфекционные болезни
Рак:
Гиппократ был первым, кто дал слово каркинос или раковые заболевания. Позже слово каркинос изменилось на карциномы, что означает рак в эпителиальной ткани. Рак — незаразное, но самое опасное заболевание после СПИДа. Рак в основном бывает двух типов;
1. Доброкачественный рак:
Это не опасный рак, при котором клетки растут на ограниченной площади за счет соединительной ткани.В месте роста может появиться боль, а может и не быть. В этом типе клетки никогда не мигрируют из одного органа в другой. Это не плод.
2. Злокачественный рак:
Злокачественный рак обычно называют истинным раком, который также называют опухолью. На основе локализации рак можно разделить на следующие типы;
A. Рак карциномы: рак эпителиальной ткани.
B. Рак лейкомы: рак крови.
C.Рак саркомы: рак костных мышц и т. Д.
Рак D.lymphomas: рак лимфатических узлов или сосудов.
Симптомы:
Ранние симптомы практически невозможно увидеть, потому что на начальной стадии рака нет серьезных симптомов. Основные симптомы появляются на вторичных стадиях.
Симптомы, проявляющиеся при вторичной стадии рака
a Рак крови:
Повышение температуры тела, отек, тело выглядит бледным, Аналогично анемии, уменьшению количества эритроцитов и т. Д.
б. Рак брюшной полости:
Появление злокачественных опухолей, проблемы с желудочно-кишечным трактом, тошнота, рвота, дизентерия, диарея и т. Д.
c. Рак легких:
Появление боли в груди, кашля, тяги или сухости, образование мелких пор в легких, постепенное заполнение альвеол легких лимфой тела и т. Д.
г. Рак мозга:
Умственная отсталость, медленный рост тела, аномальный размер головы, паралич лицевого нерва, задержка движения или передвижения и т. Д.
Возбудитель:
До сих пор не существует точного факта, вызывающего рак в различных органах тела. Есть много факторов, которые являются причинами;
1.Курящие
2. Жевание табака.
3. Физические раздражения или травмы.
4. химикаты.
5.Ультрафиолетовые лучи.
6. Вирусы
7. Онкогены.
Симптомы рака;
1.Любое утолщение или уплотнение в груди или в другом месте.
2. Любое изменение родинки или бородавки.
3. Любая незаживающая рана.
4. Необычное кровотечение или выделения.
5. Упорный кашель или охриплость голоса.
6. Любое изменение нормальной работы кишечника.
Диагноз:
Рак может быть подтвержден на основании определенных патологических исследований. К ним относятся биопсия, микроскопическое исследование жидкостей организма, исследования крови и рентген.
Меры профилактики:
1.Отказ от курения и жевания табака, так как это увеличивает риск рака.
2. Для защиты тела от чрезмерного воздействия рентгеновских лучей, ультрафиолетовых лучей, солнечного света и т. Д.
3. Чтобы знать о возможных опасных симптомах, упомянутых выше.
4.Проходить регулярный медицинский осмотр после 40 лет.
Лечение:
Лечение рака зависит от его природы. Обычным оружием, используемым для борьбы с раком, являются хирургия, лучевая терапия и химиотерапия.
Калазар
Это очень распространенное заболевание в Непале, Индии, Бирме, также зарегистрировано из Шри-Ланки, Африки, Китая, Южной Америки и Средиземного моря.
Симптомы:
Показывает висцеральный лейшманиоз, проявляющийся лихорадкой с холмами, потерей аппетита, анемией, лейкопенией, отеком селезенки.
Возбудители:
Это вызвано простейшими эндемичными кровяными патогенными паразитами, называемыми Leishmania sps.
Меры регулирования:
1. Уничтожить места обитания москитов.
2. Регулярная чистка домашних животных.
3. Стерилизация пищевых продуктов.
5.Просвещение о болезнях.
Лечение:
Аминосидин и амбисон таб., Малифозин.
Гепатит:
Точных причин гепатита нет, но считается, что это бактериальная или вирусная инфекция, повреждение клеток печени или повреждение кровеносных капилляров печени.
Симптомы:
На ранних стадиях проявляется колебание температуры, боли в мышцах или боли, потеря аппетита, тошнота, рвота, желтуха, плохое самочувствие и т. Д.
Возбудитель:
Это вызвано вирусами, такими как вирус гепатита A, вирус B, вирус C и т. Д.
Меры борьбы:
A. Соблюдайте максимальную гигиену при жизни.
б. Прекратите регулярно ходить в людные места.
c. Соблюдайте особую осторожность во время купания, питья и санитарии.
Лечение:
Противовирусные препараты или инфекции назначают врачи.
Страны, ранжированные по причинам смерти, по неинфекционным заболеваниям (% от общего числа)
Определение: Причина смерти — это доля всех смертей для всех возрастов от основных причин. Неинфекционные заболевания включают рак, сахарный диабет, сердечно-сосудистые заболевания, заболевания органов пищеварения, кожные заболевания, заболевания опорно-двигательные и врожденные аномалии.
Источник: Получено на основе данных Глобальных оценок здравоохранения ВОЗ.
См. Также: Тематическая карта, Сравнение временных рядов
Индикатор поиска:
Другие рейтинги:
Африка
|
Азия
|
Центральная Америка и Карибский бассейн
|
Европа
|
средний Восток
|
Северная Америка
|
Океания
|
Южная Америка
|
Мир
|
Ограничения и исключения: Ограниченная доступность данных о состоянии здоровья является основным препятствием при оценке состояния здравоохранения в развивающихся странах.Отсутствуют данные эпиднадзора по многим серьезным проблемам общественного здравоохранения. Для некоторых болезней имеются оценки распространенности и заболеваемости, но они часто ненадежны и неполны. Национальные органы здравоохранения сильно различаются по способностям и готовности собирать или сообщать информацию. Чтобы компенсировать это и повысить надежность и международную сопоставимость, Всемирная организация здравоохранения (ВОЗ) готовит оценки в соответствии с эпидемиологическими моделями и статистическими стандартами.
Статистическая концепция и методология: Данные о причинах смерти собираются ВОЗ, в основном на основе данных из национальных систем записи актов гражданского состояния, а также систем регистрации проб, лабораторий населения и эпидемиологического анализа конкретных состояний.Данные классифицированы на основе Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра. Данные были тщательно проанализированы, чтобы учесть неполный охват регистрацией естественного движения населения и вероятные различия в структуре причин смерти, которые можно было бы ожидать в недостаточно охваченных и часто более бедных подгруппах населения. Особое внимание уделялось неправильной атрибуции или неправильному кодированию причин смерти при сердечно-сосудистых заболеваниях, раке, травмах и общих нечетко определенных категориях.Для получения дополнительной информации обратитесь к первоисточнику.
Метод агрегирования: Средневзвешенное значение
Периодичность: Ежегодно
Инфекционные болезни у детей | Департамент здравоохранения штата Висконсин
Перейти к навигации
Перейти к основному содержанию
Поиск на нашем сайте
Меню
- О DHS
- Бюджет на 2019-2021 годы
- Возможности для бизнеса
- Карьерные возможности
- Гражданские права
- Права клиента
- Контакты по территории обслуживания
- Подразделения и офисы
- Информация о сотрудниках
- Подать жалобу или сообщить о мошенничестве
- Библиотека форм
- Библиотека руководящих документов
- Библиотека заметок
- Библиотека информационных бюллетеней
- Пресс-релизы
- Запросы открытых записей
- Наше местонахождение
- Публикационная библиотека
- Зоны обслуживания
- Обязательные отчеты
- Правления, комитеты и советы
- Понимая нас
- Видеотека
- Видение, миссия и ценности
- Vital Records
- Данные и статистика
- Список тем от А до Я
- Употребление алкоголя и других наркотиков
- Исследование факторов риска поведения
- Рождения / младенческая смертность
- Рак
- Смертей
- Отечественные партнерства
- Отслеживание состояния окружающей среды и общественного здравоохранения
- Обследование здоровья семьи
- Статус медицинского страхования
- ВИЧ / СПИД
- Отравление свинцом, детство
- Ожидаемая продолжительность жизни
- Локальные данные
- Браки / разводы
- Medicaid / BadgerCare Plus
- Статистика психического здоровья
- Оценка населения
- PRAMS (Система мониторинга оценки риска беременности)
- Отчетность данных в DHS
- Болезни, передаваемые половым путем
- WISH (Интерактивная статистика состояния здоровья штата Висконсин) Система запросов
- Данные о вирусе Зика
- Заболевания и состояния
- Список тем от А до Я
- Инфекционные болезни у детей
- Профилактика хронических заболеваний
- COVID-19
- Профилактика болезней
- Отчетность о заболеваниях
- Иммунизация
- Психическое здоровье
- Вспышки в стадии расследования
- Расстройства, связанные с употреблением психоактивных веществ
- Здравоохранение и страхование
- Программа страхования от СПИДа / ВИЧ
- BadgerCare Plus
- Care4Kids
- Руководство для потребителей по здравоохранению
- Информация о запрете реанимации (DNR)
- Планирование срока службы
- Семейный уход
- Услуги только по планированию семьи
- Найдите медицинское учреждение или поставщика медицинских услуг
- Найдите доступное медицинское страхование
- Бесплатные или недорогие клиники
- Закон о переносимости и подотчетности медицинского страхования (HIPAA)
- Иммунизация
- IRIS (Включая, Уважение, Я самонаправляю)
- Партнерство по долгосрочному страхованию ухода (LTCIP)
- Medicaid в Висконсине
- План приобретения Medicaid (MAPP)
- Психическое здоровье
- Неотложный медицинский транспорт
- Пожертвование органов, тканей и глаз
- Помощь в получении рецептурных лекарств
- Услуги для детей с задержкой или инвалидностью
- Использование вещества
- Программа по борьбе с хроническими заболеваниями штата Висконсин (WCDP)
- Wisconsin Well Woman Program (WWWP)
- Долгосрочный уход и поддержка
- Услуги по защите взрослых
- Ресурсные центры по вопросам старения и инвалидности (ADRC)
- Слепые и слабовидящие
- Права клиента
- Глухие, слабослышащие и слепоглухие
- Деменция
- Семейный уход
- Найдите медицинское учреждение или поставщика медицинских услуг
- IRIS (Включая, Уважение, Я самонаправляю)
- Medicaid в Висконсине
- Музыка и память
- Проект основных национальных показателей
- Детские услуги
- Услуги для пожилых людей
- Услуги для людей с нарушениями развития / умственного развития
- Услуги для людей с ограниченными физическими возможностями
- Профилактика и здоровый образ жизни
- Здоровье подростков
- Профилактика хронических заболеваний
- Климат и здоровье
- Здоровье окружающей среды
- Самый здоровый Висконсин 2020 год
- Иммунизация
- Профилактика травм и насилия
- Профилактика отравления свинцом
- Здоровье ЛГБТ (лесбиянки, геи, бисексуалы и трансгендеры)
- Здоровье матери и ребенка
- Психическое здоровье
- Питание и продовольственная помощь
- Программа питания, физической активности и ожирения
- Гигиена труда
- Опиоидные ресурсы
- Программа гигиены полости рта
- Специалисты-коллеги
- Восстановление
- Программа охраны здоровья беженцев
- Устойчивый Висконсин
- Small Talks: Как WI предотвращает употребление алкоголя несовершеннолетними
- Использование вещества
- Контролируемый выпуск
.

 Ринит беременных проявляется только небольшой заложенностью носа и незначительными слизистыми выделениями. К симптомам ринита беременных не относится подъем температуры тела, слабость, нарушение сна. Ко второму триместру он сам пройдет.
Ринит беременных проявляется только небольшой заложенностью носа и незначительными слизистыми выделениями. К симптомам ринита беременных не относится подъем температуры тела, слабость, нарушение сна. Ко второму триместру он сам пройдет. Ринит повышает риск выкидыша, преждевременных родов, приводит к патологиям в развитии.
Ринит повышает риск выкидыша, преждевременных родов, приводит к патологиям в развитии. Беременность провоцирует обострение хронических заболеваний, связанных не только с носоглоткой, а например, с сердечной системой, что так же влияет на снижение иммунитета.
Беременность провоцирует обострение хронических заболеваний, связанных не только с носоглоткой, а например, с сердечной системой, что так же влияет на снижение иммунитета. Нарушается поступление питательных веществ к плоду, в результате он начинает отставать в росте и развитии. На 4-5 месяце беременности происходит становление эндокринной системы малыша, поэтому гипоксия от ринита при беременности может повлиять и на ее формировании.
Нарушается поступление питательных веществ к плоду, в результате он начинает отставать в росте и развитии. На 4-5 месяце беременности происходит становление эндокринной системы малыша, поэтому гипоксия от ринита при беременности может повлиять и на ее формировании. Лечить насморк беременным можно ингаляциями, погреть переносицу сухим теплом. Можно заваривать чай с малиной, лимоном или медом.
Лечить насморк беременным можно ингаляциями, погреть переносицу сухим теплом. Можно заваривать чай с малиной, лимоном или медом. Температура тела поднимается до высоких отметок.
Температура тела поднимается до высоких отметок.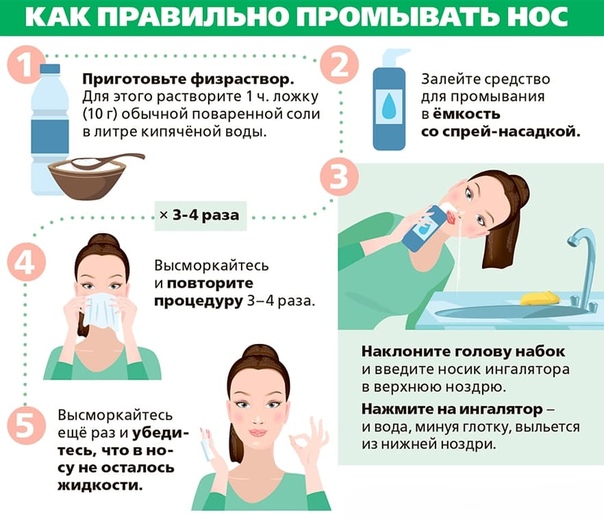 Беспокоят постоянные выделения из носа гнойного или слизистого характера.
Беспокоят постоянные выделения из носа гнойного или слизистого характера.

 Гиперполименорея – это продолжительная и обильная менструация с сохраненной регулярностью. Своевременность наступления менструаций при гиперполименорее отличает ее от прочих менструальных нарушений и служит важным диагностическим признаком.
Гиперполименорея – это продолжительная и обильная менструация с сохраненной регулярностью. Своевременность наступления менструаций при гиперполименорее отличает ее от прочих менструальных нарушений и служит важным диагностическим признаком.

 У каждой самки два яичника. Каждый яичник расположен по обе стороны от матки вдоль ее боковой стенки в области, называемой яичниковой ямкой.
У каждой самки два яичника. Каждый яичник расположен по обе стороны от матки вдоль ее боковой стенки в области, называемой яичниковой ямкой.

 Кормление пациента через зонд, кроме этого, проводится и в случаях, когда была перенесена операция на желудке или пищеводе.
Кормление пациента через зонд, кроме этого, проводится и в случаях, когда была перенесена операция на желудке или пищеводе.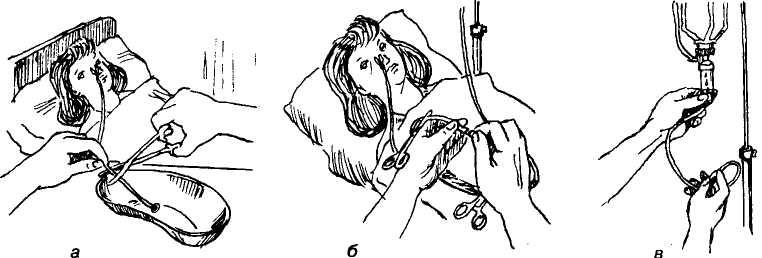 Особенно осторожным нужно быть при введении в дыхательные пути. Поэтому во время процедуры нужно внимательно следить за состоянием больного. А затем следует проверить, верно ли место нахождения установки. Проверку проводят с помощью воздуха.
Особенно осторожным нужно быть при введении в дыхательные пути. Поэтому во время процедуры нужно внимательно следить за состоянием больного. А затем следует проверить, верно ли место нахождения установки. Проверку проводят с помощью воздуха.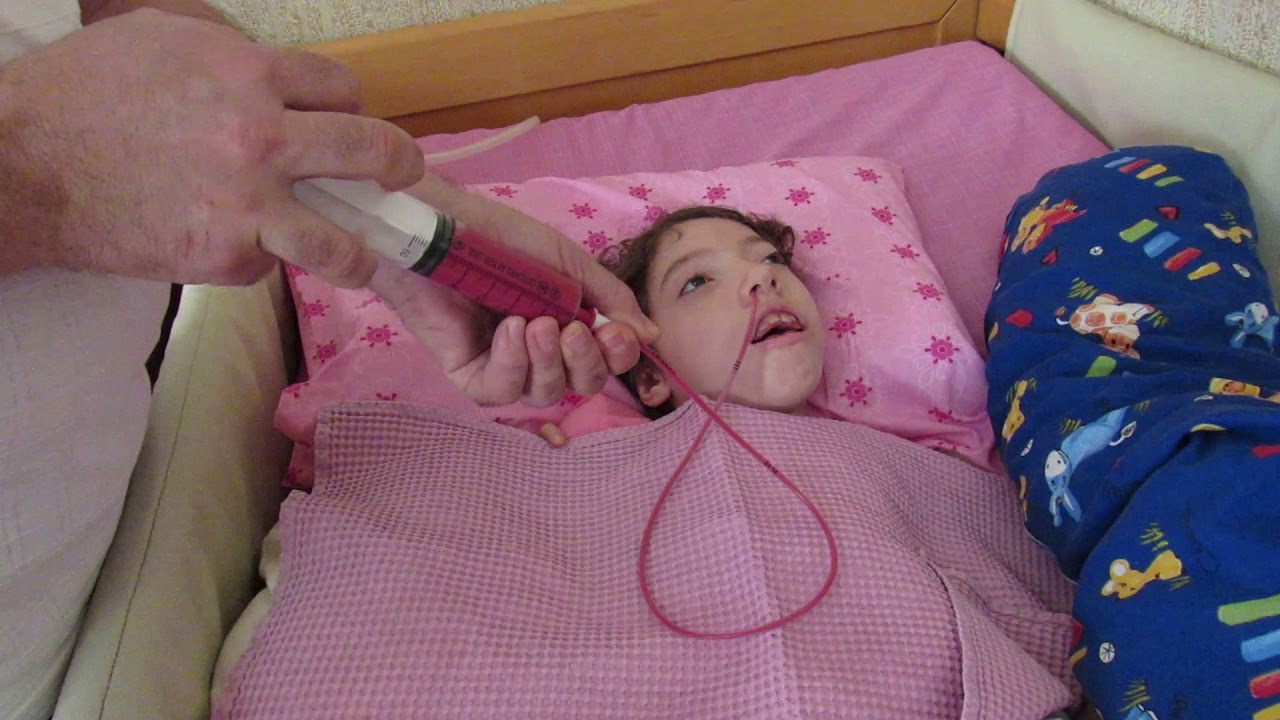
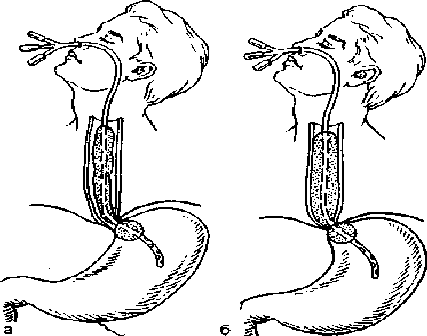
 Но это лишь в том случае, если больной находится дома и ему был назначен такой уход, что обычно редко бывает.
Но это лишь в том случае, если больной находится дома и ему был назначен такой уход, что обычно редко бывает. Также изделие может быть из полиуретана. Врач вводит трубку через нос пациента, проводит его через пищевод и погружает в желудок. Так как материал изготовления такого изделия отличается устойчивостью к соляной кислоте, желудочные соки не способны его разъедать.
Также изделие может быть из полиуретана. Врач вводит трубку через нос пациента, проводит его через пищевод и погружает в желудок. Так как материал изготовления такого изделия отличается устойчивостью к соляной кислоте, желудочные соки не способны его разъедать.
 Это отверстие, которое создается в стенке желудка пациента. Данный метод обладает массой недостатков, главным из которых является необходимость хирургического вмешательства. Но если нет выбора, то врач вынужден прибегнуть к подобным мероприятиям.
Это отверстие, которое создается в стенке желудка пациента. Данный метод обладает массой недостатков, главным из которых является необходимость хирургического вмешательства. Но если нет выбора, то врач вынужден прибегнуть к подобным мероприятиям. Они надежно и герметично соединяются с основным изделием и закрываются при помощи заглушек.
Они надежно и герметично соединяются с основным изделием и закрываются при помощи заглушек. Это значительно упрощает процедуру введения.
Это значительно упрощает процедуру введения. Это необходимо, чтобы трубка приобрела необходимую жесткость. В противном случае ее будет очень сложно ввести. Кроме этого, холод позволяет снизить рвотный рефлекс у пациента.
Это необходимо, чтобы трубка приобрела необходимую жесткость. В противном случае ее будет очень сложно ввести. Кроме этого, холод позволяет снизить рвотный рефлекс у пациента.
 Все продукты питания подбираются врачом. Как правило, предпочтение отдается специальным смесям, которые оптимально сбалансированы для питания через зонд. Также допускается кисломолочная продукция (молоко или кефир).
Все продукты питания подбираются врачом. Как правило, предпочтение отдается специальным смесям, которые оптимально сбалансированы для питания через зонд. Также допускается кисломолочная продукция (молоко или кефир).

 Это приведет к том, что в шприц попадет вода и желудочный сок. Если это произошло, то шприц требуется отсоединить и наложить на зонд специальный зажим, а также закрепить трубку при помощи пластыря. Свободный конец зонда должен находиться в лотке.
Это приведет к том, что в шприц попадет вода и желудочный сок. Если это произошло, то шприц требуется отсоединить и наложить на зонд специальный зажим, а также закрепить трубку при помощи пластыря. Свободный конец зонда должен находиться в лотке.
 Например, зонд нельзя использовать дольше 2,5 недель.
Например, зонд нельзя использовать дольше 2,5 недель.


 Их тоже должно быть 2 штуки.
Их тоже должно быть 2 штуки.
 Чтобы связать такой круг, набираем на крючок из пряжи красного цвета 4 воздушные петли, замыкаем их в кольцо соединительной петлей.
Чтобы связать такой круг, набираем на крючок из пряжи красного цвета 4 воздушные петли, замыкаем их в кольцо соединительной петлей. Расстояние между ножками божьей коровки должно быть 2 столбика без накида.
Расстояние между ножками божьей коровки должно быть 2 столбика без накида.


 Особенно, если перевязка глаз понадобится вашему близкому человеку, а ежедневно посещать перевязочный кабинет нет возможности. Но выход всегда есть, и каждодневные повязки без особых затруднений вы сможете делать самостоятельно в домашних условиях.
Особенно, если перевязка глаз понадобится вашему близкому человеку, а ежедневно посещать перевязочный кабинет нет возможности. Но выход всегда есть, и каждодневные повязки без особых затруднений вы сможете делать самостоятельно в домашних условиях.
 Нет ничего проще, чем пошить руками самостоятельно пиратский наряд, затратив при этом минимум средств. Ребёнок придёт в восторг от такой поделки, и на утреннике персонаж станет запоминающимся.
Нет ничего проще, чем пошить руками самостоятельно пиратский наряд, затратив при этом минимум средств. Ребёнок придёт в восторг от такой поделки, и на утреннике персонаж станет запоминающимся. Рукава у рубашки пирата — свободные и широкие, это приводит образ в соответствие с выбранным временем. Тельняшку подпоясывают кушаком, изготовленным из контрастной ткани.
Рукава у рубашки пирата — свободные и широкие, это приводит образ в соответствие с выбранным временем. Тельняшку подпоясывают кушаком, изготовленным из контрастной ткани. Если в гардеробе завалялись старые и ненужные вещи, их используют. Внизу штаны делают оборванными, длина — как у бриджей. В некоторых костюмах штаны лихо заправлены в сапоги. Сшить штаны, при наличии свободного времени, сможет женщина за один вечер. Часто вместо пиратских штанов надевают джинсы, только прежде придают поношенный и протёртый вид. Низ обрезается и не обрабатывается. На джинсах не будет лишним сделать заплатки из кусочков цветных тканей, или создать их имитацию толстыми цветными нитками. Джинсы сочетаются с полосатой тельняшкой.
Если в гардеробе завалялись старые и ненужные вещи, их используют. Внизу штаны делают оборванными, длина — как у бриджей. В некоторых костюмах штаны лихо заправлены в сапоги. Сшить штаны, при наличии свободного времени, сможет женщина за один вечер. Часто вместо пиратских штанов надевают джинсы, только прежде придают поношенный и протёртый вид. Низ обрезается и не обрабатывается. На джинсах не будет лишним сделать заплатки из кусочков цветных тканей, или создать их имитацию толстыми цветными нитками. Джинсы сочетаются с полосатой тельняшкой.

 Это определяет тактику лечения и дальнейшего наблюдения.
Это определяет тактику лечения и дальнейшего наблюдения.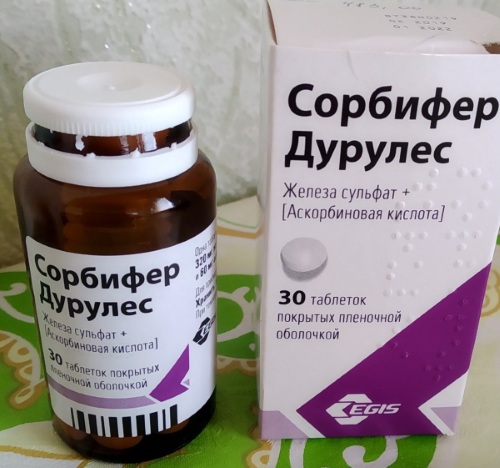 В такой ситуации, как правило, уже требуется назначение железосодержащих препаратов, которые вводятся инъекционным путем.
В такой ситуации, как правило, уже требуется назначение железосодержащих препаратов, которые вводятся инъекционным путем.
 Первые симптомы проявляются у них, когда плод уже начинает активно расти и развиваться. Для компенсации этого состояния потребуются лекарственные препараты и обязательный пересмотр стиля питания, хотя бы на период вынашивания малыша.
Первые симптомы проявляются у них, когда плод уже начинает активно расти и развиваться. Для компенсации этого состояния потребуются лекарственные препараты и обязательный пересмотр стиля питания, хотя бы на период вынашивания малыша. Наиболее опасны эрозивные варианты. Для предупреждения обострения данных патологий во время беременности врачи порекомендуют будущей мамочке принимать особые лекарства.
Наиболее опасны эрозивные варианты. Для предупреждения обострения данных патологий во время беременности врачи порекомендуют будущей мамочке принимать особые лекарства. В этом случае требуется обязательная консультация эндокринолога для составления оптимальной тактики лечения.
В этом случае требуется обязательная консультация эндокринолога для составления оптимальной тактики лечения. У некоторых мамочек данное неприятное и изматывающее состояние может длиться до конца беременности.
У некоторых мамочек данное неприятное и изматывающее состояние может длиться до конца беременности. Наиболее часто такие проявления провоцирует прием иммуносупрессивных и некоторых гормональных препаратов.
Наиболее часто такие проявления провоцирует прием иммуносупрессивных и некоторых гормональных препаратов.





 Такое патологическое состояние негативно влияет на активно развивающийся плод. Длительное течение анемии способствует формированию различных внутриутробных отклонений. В дальнейшем они могут привести к отставанию в физическом развитии малыша.
Такое патологическое состояние негативно влияет на активно развивающийся плод. Длительное течение анемии способствует формированию различных внутриутробных отклонений. В дальнейшем они могут привести к отставанию в физическом развитии малыша.
 В этом случае риск рождения малыша, имеющего гипоксию, существенно возрастает.
В этом случае риск рождения малыша, имеющего гипоксию, существенно возрастает.
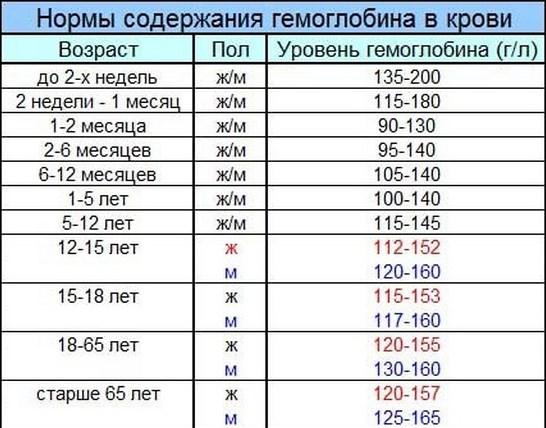 В некоторых случаях может потребоваться консультация гематолога. Этот доктор также занимается проблемами снижения гемоглобина у беременных.
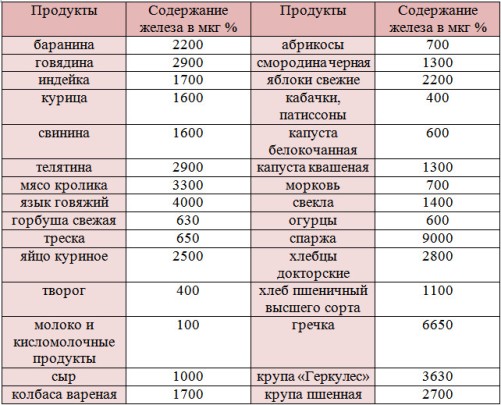
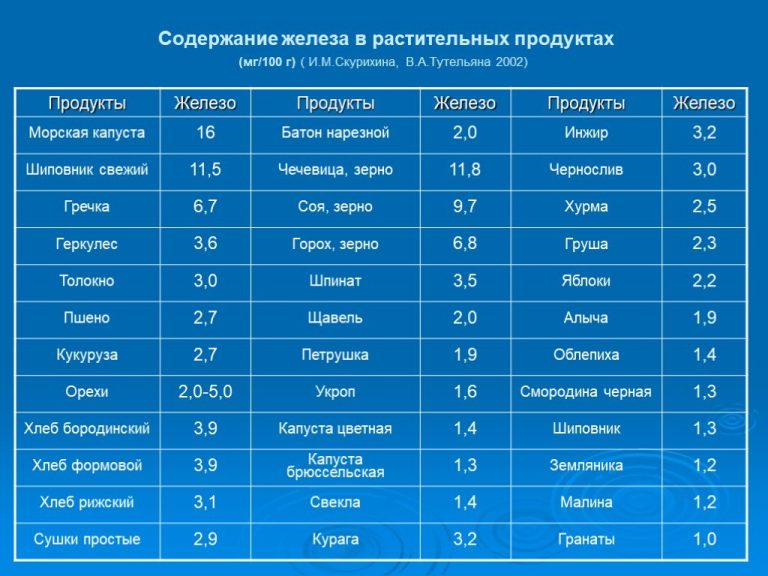
В некоторых случаях может потребоваться консультация гематолога. Этот доктор также занимается проблемами снижения гемоглобина у беременных. Лучше его запечь, потушить или приготовить на гриле. Для компенсации железа следует съедать не менее 1 порции красного мяса или дичи в сутки. Соблюдать эту рекомендацию следует регулярно.
Лучше его запечь, потушить или приготовить на гриле. Для компенсации железа следует съедать не менее 1 порции красного мяса или дичи в сутки. Соблюдать эту рекомендацию следует регулярно.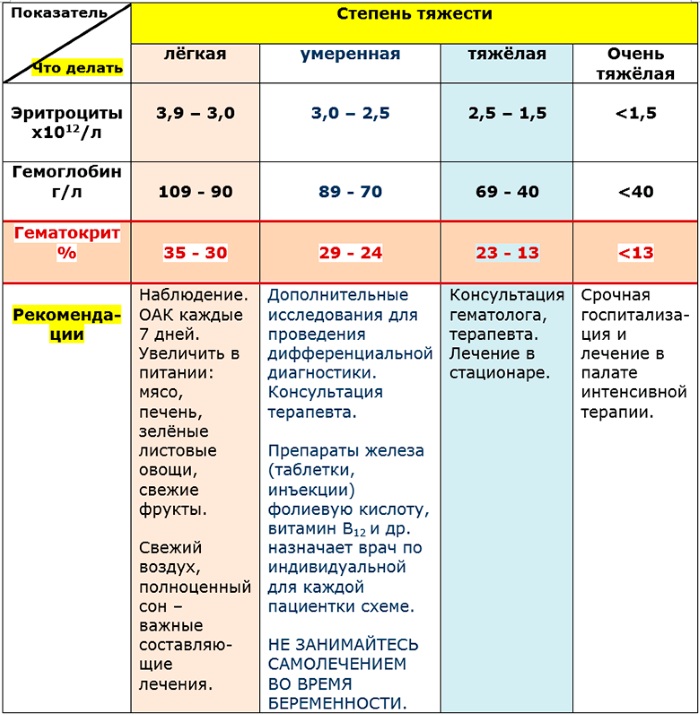 Эти отличные природные антидепрессанты позволят сохранить отличное настроение, а также помогут железу лучше усвоиться в организме.
Эти отличные природные антидепрессанты позволят сохранить отличное настроение, а также помогут железу лучше усвоиться в организме. Они станут отличным перекусом и не принесут вреда женскому организму.
Они станут отличным перекусом и не принесут вреда женскому организму. Как правило, оцениваются показатели общего анализа крови. Положительная динамика характеризуется ростом в крови количества эритроцитов и нарастанием гемоглобина.
Как правило, оцениваются показатели общего анализа крови. Положительная динамика характеризуется ростом в крови количества эритроцитов и нарастанием гемоглобина.

 Вводятся они через уколы.
Вводятся они через уколы.


 Существуют определенные факторы, которые увеличивают риск развития дефицита Fe при беременности. В первую очередь, это проблемы с нехваткой железа до беременности и хронические заболевания. Многоплодие и ранний токсикоз, также вызывают дефицит Fe. Если у женщины до беременности были длительные и обильные менструации, то это еще один фактор развития дефицита железа при беременности.
Существуют определенные факторы, которые увеличивают риск развития дефицита Fe при беременности. В первую очередь, это проблемы с нехваткой железа до беременности и хронические заболевания. Многоплодие и ранний токсикоз, также вызывают дефицит Fe. Если у женщины до беременности были длительные и обильные менструации, то это еще один фактор развития дефицита железа при беременности.
 Лечение нехватки железа в крови во время беременности, осуществляется приемом специальных железосодержащих препаратов и соблюдением диеты с употреблением продуктов, которые богаты данным микроэлементом.
Лечение нехватки железа в крови во время беременности, осуществляется приемом специальных железосодержащих препаратов и соблюдением диеты с употреблением продуктов, которые богаты данным микроэлементом. Нехватка Fe при беременности имеет серьезные последствия, которые являются опасными как для матери, так и для малыша.
Нехватка Fe при беременности имеет серьезные последствия, которые являются опасными как для матери, так и для малыша.


 Точно рассчитать дозировку и время приема поможет лечащий врач.
Точно рассчитать дозировку и время приема поможет лечащий врач. К последним продуктам относится яйца, капуста белокочанная, шпинат. Очень важно, чтобы продукт не только содержал Fe, но и позволял организму быстро усваивать его. Так, таблетка железа в 60 мг намного эффективнее, чем килограмм белокочанной капусты и десяток яиц.
К последним продуктам относится яйца, капуста белокочанная, шпинат. Очень важно, чтобы продукт не только содержал Fe, но и позволял организму быстро усваивать его. Так, таблетка железа в 60 мг намного эффективнее, чем килограмм белокочанной капусты и десяток яиц..gif)
 Важно также знать, что женский организм во время данного процесса создает определенный запас железа, то есть готовиться к родовой потери крови или длительному периоду лактации.
Важно также знать, что женский организм во время данного процесса создает определенный запас железа, то есть готовиться к родовой потери крови или длительному периоду лактации. Необходимо также знать, что если в организме женщины недостаточно сывороточного железа у неё может начаться анемия, которая сопровождается ярко выраженной симптоматикой.
Необходимо также знать, что если в организме женщины недостаточно сывороточного железа у неё может начаться анемия, которая сопровождается ярко выраженной симптоматикой.


 С возрастом возрастает риск летальности (до 40-50%).
С возрастом возрастает риск летальности (до 40-50%). Болезнь демонстрирует устойчивость к препаратам, метаболических проблем не создаёт.
Болезнь демонстрирует устойчивость к препаратам, метаболических проблем не создаёт.



 Эпилепсия – поражает нервную систему. В головном мозге или некоторых его частях возникает электрическая активность. В результате появляется припадок, характерный судорогами и потерей сознания. Достоверно известно, что припадок может быть спровоцирован неврологической болезнью или отдельными медикаментами. Поэтому, если наблюдаются припадки, то это не всегда признаки эпилепсии у ребенка. Порой они указывают на иную патологию.
Эпилепсия – поражает нервную систему. В головном мозге или некоторых его частях возникает электрическая активность. В результате появляется припадок, характерный судорогами и потерей сознания. Достоверно известно, что припадок может быть спровоцирован неврологической болезнью или отдельными медикаментами. Поэтому, если наблюдаются припадки, то это не всегда признаки эпилепсии у ребенка. Порой они указывают на иную патологию. Так как у эпилепсии множество проявлений, то диагностировать еë бывает сложно. Бывает так, что родители описывают судорожные припадки. Они точно такие же, как признаки эпилепсии у ребенка. Но когда малыша обследуют, то выясняются факты, заставляющие сомневаться в указанной патологии.
Так как у эпилепсии множество проявлений, то диагностировать еë бывает сложно. Бывает так, что родители описывают судорожные припадки. Они точно такие же, как признаки эпилепсии у ребенка. Но когда малыша обследуют, то выясняются факты, заставляющие сомневаться в указанной патологии.





 Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Следует дифференцировать истинную эпилепсию от эпилептического синдрома. В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал).
В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал). Прогноз заболевания зависит от возможности устранения причины.
Прогноз заболевания зависит от возможности устранения причины.








