Длина волны маникюрной УФ лампы
Длина волны UV излучения – это наиболее важная
характеристика любой ультрафиолетовой лампы для сушки гель-лаков, поскольку
именно от этого параметра зависит возможность лампы сушить лаки того или иного
типа.
Какой должна быть длина волны УФ лампы для ногтей
В зависимости от длины волны излучаемого света существующие
сегодня ультрафиолетовые лампы для сушки ногтей разделяются на:
- Люминесцентные, работающие в диапазоне 270-400 нанометров.
Являются универсальными приборами и отлично подходят для сушки UV/LED, UV и LED
лаков. - Светодиодные, которые излучают длинноволновый ультрафиолет
(380-400 нм) и подходят исключительно для сушки лаков с маркировкой LED. - CCFL лампы, которые также, как и люминесцентные модели
работают в широком диапазоне UV излучения, за счет чего являются
универсальными.
При этом стоит отметить, что наиболее популярными на
сегодняшний день являются лампы комбинированного типа, в которых в качестве
источников ультрафиолета используются одновременно и светодиоды и газосветные CCFL
лампы, что в своей совокупности обеспечивает быструю полимеризацию (от 10
секунд до одной минуты) лаков любого типа.
Кроме того, современные лампы для сушки гель-лаков могут
иметь различную мощность, что также следует учитывать во время подбора модели.
Она может варьироваться в пределах от 1-2 (компактные переносные модели на
аккумуляторах) до 56 Ватт, от чего также зависит скорость полимеризации
маникюрных лаков.
Купить УФ лампу для ногтей
Наш специализированный интернет-магазин предлагает широкий
выбор ультрафиолетовых ламп для сушки гель-лаков и наращивания ногтей, в
ассортименте которых представлены модели различного типа и мощности. У нас
найдутся лам как для домашнего, так и профессионального использования в
маникюрных салонах по наиболее выгодным на рынке ценам. А их доставка в любой
город Украины сделает покупку максимально комфортной.
Ультрафиолетовое излучение — Интервики
Ультрафиоле́товое излуче́ние (ультрафиолет, УФ, UV) — электромагнитное излучение, занимающее диапазон между видимым и рентгеновским излучением (380 — 10 нм, 7,9×1014 — 3×1016 Гц).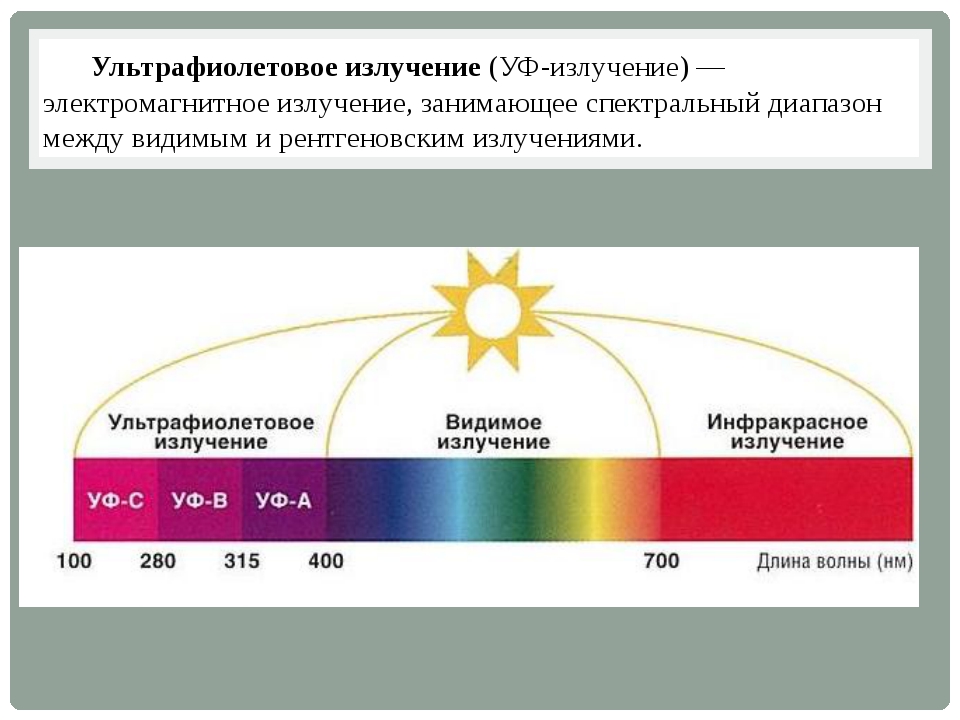 Диапазон условно разделен на ближний (380—200 нм) и дальний, или вакуумный (200—10 нм) ультрафиолет. Последний так назван, поскольку интенсивно поглощается атмосферой земли и исследуется только вакуумными приборами.
Диапазон условно разделен на ближний (380—200 нм) и дальний, или вакуумный (200—10 нм) ультрафиолет. Последний так назван, поскольку интенсивно поглощается атмосферой земли и исследуется только вакуумными приборами.
Изображение солнечной короны в дальнем ультрафиолете (17.1 нм с помощью телескопа Extreme ultraviolet Imaging Telescope на борту Solar and Heliospheric Observatory (SOHO). Ппередано в условных цветах.
История открытия[править]
Понятие об ультрафиолетовых лучах впервые встречается у индийского философа 13-го века Shri Madhvacharya в его труде Anuvyakhyana. Атмосфера, описанной им местности Bhootakasha, содержала фиолетовые лучи, которые невозможно увидеть обычным глазом.
Вскоре после того, как было обнаружено инфракрасное излучение, немецкий физик Иоганн Вильгельм Риттер начал поиски излучения и в противоположном конце спектра, с длиной волны короче, чем у фиолетового цвета.
В 1801 году он обнаружил, что хлорид серебра, разлагающийся под действием света, быстрее разлагается под действием невидимого излучения за пределами фиолетовой области спектра. Тогда, многие ученые, включая Риттера, пришли к соглашению, что свет состоит из трех отдельных компонентов: окислительного или теплового (инфракрасного) компонента, осветительного компонента (видимого света), и восстановительного (ультрафиолетового) компонента. В то время ультрафиолетовое излучение называли также «актиническим излучением».
Тогда, многие ученые, включая Риттера, пришли к соглашению, что свет состоит из трех отдельных компонентов: окислительного или теплового (инфракрасного) компонента, осветительного компонента (видимого света), и восстановительного (ультрафиолетового) компонента. В то время ультрафиолетовое излучение называли также «актиническим излучением».
Идеи о единстве трёх различных частей спектра были впервые озвучены лишь в 1842 году в трудах Александра Эдмона Беккереля, Македонио Меллони и др.
Виды ультрафиолетового излучения[править]
| Наименование | Аббревиатура | Длина волны в нанометрах | Количество энергии на фотон |
|---|---|---|---|
| Ближний | NUV | 400 нм — 300 нм | 3.10 — 4.13 эВ |
| Средний | MUV | 300 нм — 200 нм | 4.13 — 6.20 эВ |
| Дальний | FUV | 200 нм — 122 нм | 6.20 — 10.2 эВ |
| Экстремальный | EUV, XUV | 121 нм — 10 нм | 10.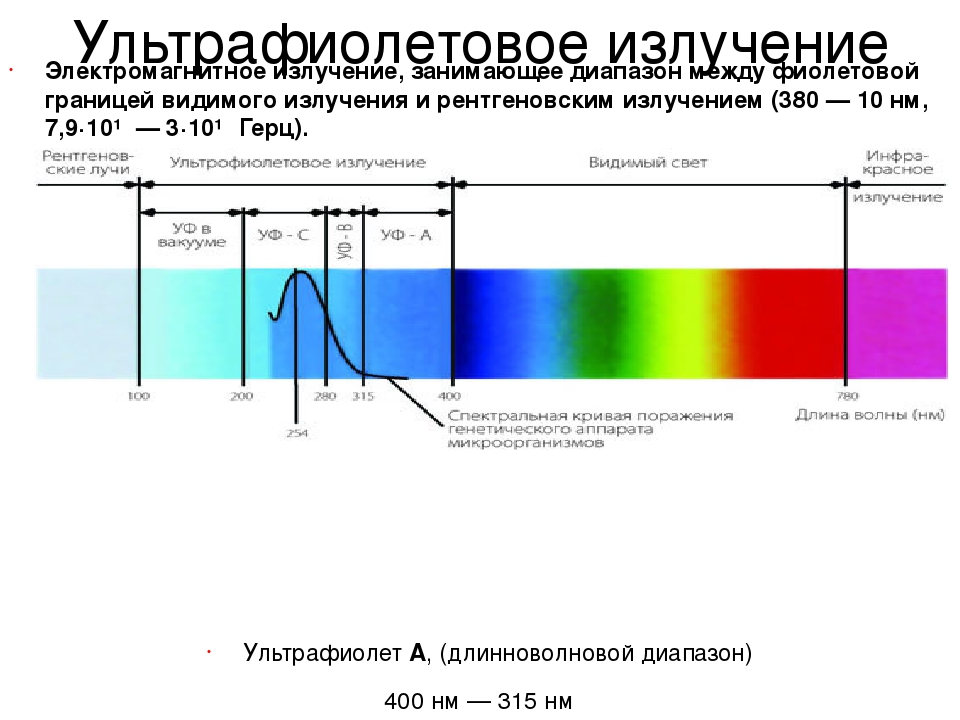 2 — 124 эВ 2 — 124 эВ |
| Вакуумный | VUV | 200 нм — 10 нм | 6.20 — 124 эВ |
| Ультрафиолет А, длинноволновой диапазон, Чёрный свет | UVA | 400 нм — 315 нм | 3.10 — 3.94 эВ |
| Ультрафиолет B (средний диапазон) | UVB | 315 нм — 280 нм | 3.94 — 4.43 эВ |
| Ультрафиолет С, коротковолновой, гермицидный диапазон | UVC | 280 нм — 100 нм | 4.43 — 12.4 эВ |
Чёрный свет[править]
Ближний ультрафиолетовый диапазон часто называют «чёрным светом», так как он не распознаётся человеческим глазом. Некоторые животные, включая птиц, рептилий и насекомых могут видеть в спектре ближего ультрафиолета. Множество фруктов, цветов и семян произрастают более уверенно в ультрафиолетовом спектре, чем в спекре восприятия человеческим глазом.
Воздействие на здоровье человека[править]
Биологические эффекты ультрафиолетового излучения существенно различны в трёх спектральных участках, поэтому биологи иногда выделяют следующие диапазоны, как наиболее важные в их работе:
- Ближний ультрафиолет, УФ-A лучи (UVA, 315—400 нм)
- УФ-B лучи (UVB, 280—315 нм)
- Дальний ультрафиолет, УФ-C лучи (UVC, 100—280 нм)
При прохождении солнечного света через земную атмосферу, практически весь UVC и приблизительно 90 % UVB поглощаются озоном, кислородом, а также водным паром и углекислым газом. Излучение из диапазона UVA достаточно слабо поглощается атмосферой. Поэтому радиация, достигающая поверхности Земли, в значительной степени содержит ближний ультрафиолет UVA, и, в небольшой доле — UVВ.
Излучение из диапазона UVA достаточно слабо поглощается атмосферой. Поэтому радиация, достигающая поверхности Земли, в значительной степени содержит ближний ультрафиолет UVA, и, в небольшой доле — UVВ.
Положительные эффекты[править]
В ХХ веке было впервые показано, почему ультрафиолетовое излучение оказывает благотворное воздействие на человека. Физиологическое действие Уф-лучей было исследовано отечественными и зарубежными исследователями в середине прошлого столетия (Г. Варшавер. Г. Франк. Н. Данциг, Н. Галанин. Н. Каплун, А. Парфенов, Е. Беликова. В. Dugger. J. Hassesser. Н. Ronge, Е. Biekford и др.).
В серии экспериментов было доказано, что излучение в УФ области спектра (290—400 нм) активирует защитные механизмы, повышает тонус симпатико-адреналиновой системы, повышает уровень неспецифического иммунитета, а также увеличивает секрецию ряда гормонов. Под воздействием УФ излучения (УФИ) образуются гистамин и подобные вещества, которые обладают сосудорасширяющим действием, повышают проницаемость кожных сосудов. Изменяется углеводный и белковый обмен веществ в организме. Действие оптического излучения изменяет легочную вентиляцию — частоту и ритм дыхания, повышается потребление кислорода, газообмен, активизируется деятельность эндокринной системы. Особенно значительна роль УФ излучения в образовании в организме витамина Д, укрепляющего костно-мышечную систему и обладающего антирахитным действием.
Изменяется углеводный и белковый обмен веществ в организме. Действие оптического излучения изменяет легочную вентиляцию — частоту и ритм дыхания, повышается потребление кислорода, газообмен, активизируется деятельность эндокринной системы. Особенно значительна роль УФ излучения в образовании в организме витамина Д, укрепляющего костно-мышечную систему и обладающего антирахитным действием.
Особо следует отметить, что длительная недостаточность УФИ может иметь неблагоприятные последствия для человеческого организма, называемые «световым голоданием». Наиболее частым проявлением этого заболевания является снижение иммунитета, нарушение минерального обмена веществ, быстрая утомляемость и т. п.
Несколько позже в работах (Ю.Е.Нефедов, О.Г.Газенко, Е.А.Шепелев, Н.Е.Панферова, С.Н.Залогуев, И.В.Анисимова) указанное специфическое действие излучения было подтверждено в космической медицине. Профилактическое УФ-облучение было введено в практику космических полетов. Выпущены методические указания (МУ) 1989 г. «Профилактическое ультрафиолетовое облучение людей (с применением искусственных источников УФ излучения)».
«Профилактическое ультрафиолетовое облучение людей (с применением искусственных источников УФ излучения)».
Отрицательное действие на кожу[править]
Действие ультрафиолетового облучения на кожу, превышающее естественную защитную способность кожи (загар) приводит к ожогам.
Длительное действие ультрафиолета способствует развитию меланомы, различных видов рака кожи.
Действие на сетчатку глаза[править]
- Ультрафиолетовое излучение неощутимо для глаз человека, но при воздействии вызывает типично радиационное поражение (ожог сетчатки).Так, например, 1 августа 2008 года десятки россиян повредили сетчатку глаза во время солнечного затмения. Они жаловались на резкое снижение зрения и пятно перед глазами. По словам врачей сетчатку можно восстановить.
Источники ультрафиолета[править]
Природные источники[править]
Основной источник ультрафиолетового излучения на Земле — Солнце.
Соотношение интенсивности излучения УФ-А и УФ-Б, общее количество ультрафиолетовых лучей, достигающих поверхности Земли, зависит от следующих факторов:
- от концентрации атмосферного озона над земной поверхностью (см.
 озоновые дыры)
озоновые дыры) - от возвышения Солнца
- от высоты над уровнем моря
- от атмосферного рассеивания
- от состояния облачного покрова
- от степени отражения УФ-лучей от поверхности (воды, почвы)
Искусственные источники[править]
Благодаря созданию и совершенствованию искусственных источников УФ излучения, шедшими параллельно с развитием электрических источников видимого света, сегодня специалистам, работающим с УФ излучением в медицине, профилактических, санитарных и гигиенических учреждениях, сельском хозяйстве и т. д., предоставляются существенно большие возможности, чем при использовании естественного УФ излучения.
Разработкой и производством УФ ламп для установок фотобиологического действия (УФБД) в настоящее время занимаются как ряд крупнейших электроламповых фирм (Philips, Osram, Radium, Sylvania и др.). В России известны производители УФ ламп для УФБД: ОАО «Лисма-ВНИИИС» (Саранск), НПО «ЛИТ» (Москва), ОАО СКБ «Ксенон» (Зеленоград), ООО «ВНИСИ» (Москва).
Номенклатура УФ ламп для УФБД весьма широка и разнообразна: так, например, у ведущего в мире производителя фирмы Philips она насчитывает более 80 типов.
В отличие от осветительных УФ источники излучения, как правило, имеют селективный спектр, рассчитанный на достижение максимально возможного эффекта для определенного ФБ процесса.
Классификация искусственных УФ ИИ по областям применения, детерминированным через спектры действия соответствующих ФБ процессов с определенными УФ диапазонами спектра:
- Эритемные лампы (ЛЭЗО, ЛЭР40) были разработаны в 60-х годах прошлого века для компенсации «УФ недостаточности» естественного излучения и, в частности, интенсификации процесса фотохимического синтеза витамина D3 в коже человека («антирахитное действие»).
В 70-80 годах эритемные ЛЛ, кроме медицинских учреждений, использовались в специальных «фотариях» (например, для шахтеров и горных рабочих), в отдельных ОУ общественных и производственных зданий северных регионов, а также для облучения молодняка сельскохозяйственных животных.
Спектр ЛЭ30 радикально отличается от солнечного; на область В приходится большая часть излучения в УФ области, излучение с длиной волны λ < 300нм, которое в естественных условиях вообще отсутствует, может достигать 20 % от общего УФ излучения. Обладая хорошим «анитирахитным действием», излучение эритемных ламп с максимумом в диапазоне 305—315 нм оказывает одновременно сильное повреждающее воздействие на коньюктиву (слизистую оболочку глаза).
Отметим, что в номенклатуре УФ ИИ фирмы Philips присутствуют ЛЛ типа ТL12 с предельно близкими к ЛЭ30 спектральными характеристиками, которые наряду с более «жесткой» УФ ЛЛ типа ТL01 используются в медицине для лечения фотодерматозов.
Диапазон существующих УФ ИИ. которые используются в фототерапевтических установках, достаточно велик; наряду с указанными выше УФ ЛЛ, это лампы типа ДРТ или специальные МГЛ зарубежного производства, но с обязательной фильтрацией УФС излучения и ограничением доли УФВ либо путем легирования кварца, либо с помощью специальных светофильтров, входящих в комплект облучателя.
- В странах Центральной и Северной Европы, а также в России достаточно широкое распространение получили УФ ОУ типа «Искусственный солярий]», в которых используются УФ ЛЛ, вызывающие достаточно быстрое образование загара. В спектре «загарных» УФ ЛЛ преобладает «мягкое» излучение в зоне УФА Доля УФВ строго регламентируется, зависит от вида установок и типа кожи (в Европе различают 4 типа человеческой кожи от «кельтского» до «средиземноморского») и составляет 1-5 % от общего УФ излучения. ЛЛ для загара выпускаются в стандартном и компактном исполнении мощностью от 15 до 160 Вт и длиной от 30 до 180 см.
- В 1980 г. американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас называют сокращенно SAD (Seasonal Affective Disorders), что связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, SAD подтверждено ~ 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %.
 По странам Северной Европы данные колеблются от 10 до 40 %.
По странам Северной Европы данные колеблются от 10 до 40 %.
В связи с этим, проявляется интерес к так называемым лампам «полного спектра», достаточно точно воспроизводящим спектр естественного света не только в видимой, но и в УФ области. Ряд зарубежных фирм включило ЛЛ полного спектра в свою номенклатуру, например, фирмы Osram и Radium выпускают подобные УФ ИИ мощностью 18, 36 и 58 Вт под названиями, соответственно, «Biolux» и «Biosun», спектральные характеристик которых практически совпадают. Эти лампы, естественно, не обладают «антирахитным эффектом», но помогают устранять у людей ряд неблагоприятных синдромов, связанных с ухудшением здоровья в осенне-зимний период и могут также использоваться в профилактических целях в ОУ школ, детских садов, предприятий и учреждений для компенсации «светового голодания». При этом необходимо напомнить, что ЛЛ «полного спектра» по сравнению c ЛЛ цветности ЛБ имеют световую отдачу примерно на 30 % меньше, что неизбежно приведет к увеличению энергетических и капитальных затрат в осветительно-облучательной установке. Проектирование и эксплуатация подобных установок должны осуществляться с учетом требований стандарта CTES 009/E:2002 «Фотобиологическая безопасность ламп и ламповых систем».
Проектирование и эксплуатация подобных установок должны осуществляться с учетом требований стандарта CTES 009/E:2002 «Фотобиологическая безопасность ламп и ламповых систем».
- Весьма рациональное применение найдено УФЛЛ, спектр излучения которых совпадает со спектром действия фототаксиса некоторых видов летающих насекомых-вредителей (мух, комаров, моли и т. д.), которые могут являться переносчиками заболеваний и инфекций, приводить к порче продуктов и изделий.
Эти УФ ЛЛ используются в качестве ламп-аттрактантов в специальных устройствах-светоловушках, устанавливаемых в кафе, ресторанах, на предприятиях пищевой промышленности, в животноводческих и птицеводческих хозяйствах, складах одежды и пр.
- Ртутно-кварцевая лампа
- Люминесцентные лампы «дневного света» (имеют небольшую УФ-составляющую из ртутного спектра)
Сфера применения[править]
Чёрный свет[править]
На кредитных картах платёжной системы VISA, при освещении УФ-лучами, проявляется изображение парящего голубя
Лампа чёрного света — лампа, которая излучает преимущественно в длинноволновой ультрафиолетовой области спектра (диапазон UVA) и даёт очень немного видимого света.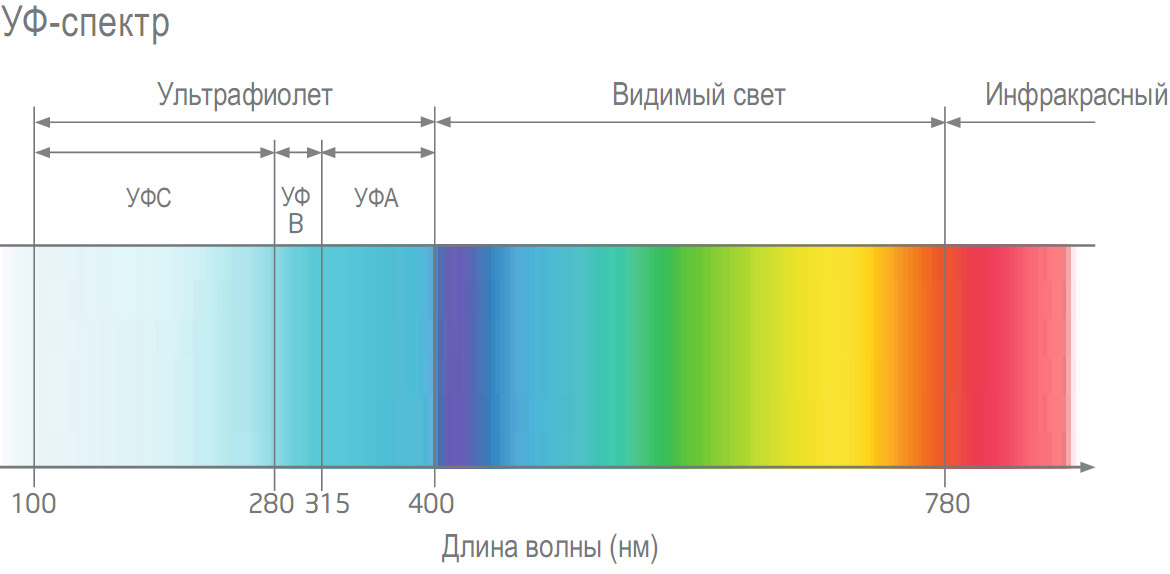
Для защиты документов от подделки их часто снабжают ультрафиолетовыми метками, которые видны только в условиях ультрафиолетового освещения. Большинство паспортов, а также банкноты различных стран содержат защитные элементы в виде краски или нитей, светящихся в ультрафиолете.
Ультрафиолетовое излучение, даваемое лампами чёрного света является достаточно мягким и оказывает наименее серъёзное негативное влияние на здоровье человека.
Стерилизация[править]
Стерилизация воздуха и твёрдых поверхностей[править]
Ультрафиолетовые лампы используются для обеззараживания воды, воздуха и различных поверхностей во всех сферах жизнедеятельности человека.
В наиболее распространённых лампах низкого давления 86 % излучения приходится на длину волны 254 нм, что хорошо согласуется с пиком кривой бактерицидной эффективности (то есть эффективности поглощения ультрафиолета молекулами ДНК).
Этот пик находится в районе длины волны излучения равной 254 нм, которое оказывает наибольшее влияние на ДНК, однако кварцевое стекло, ранее используемое для изготовления колбы лампы, также как и другие природные вещества (например, вода) задерживают проникновение УФ.
Степень дезинфекции зависит от дозы, которая равна произведению интенсивности на время. Излучение «ненужных» для дезинфекции длин волн приводит к тому, что для облучения объекта необходимой дозой УФ лампе требуется большее количество времени, а следовательно снижается КПД устройства. Вот почему в настоящее время на замену морально устаревших кварцевых бактерицидных ламп, которые имели сравнительно низкий КПД по причине низкой пропускной способности, а также из-за того, что излучали весь спектр УФ при необходимой длине волны равной исключительно 254 нм, приходят УФ лампы нового поколения, в которых с внутренней стороны стекла нанесено покрытие, разработанное с применением нано-технологий, позволяющее увеличить пропускную способность стекла только для УФ волн с длиной равной 254 нм. Это позволяет в разы уменьшить энергопотребление УФ лампами и увеличить их эффективность.
Бактерицидное УФ излучение на этих длинах волн вызывает димеризацию тимина в молекулах ДНК. Накопление таких изменений в ДНК микроорганизмов приводит к замедлению темпов их размножения и вымиранию.
Ультрафиолетовая обработка воды, воздуха и поверхности не обладает пролонгированным эффектом. Достоинство данной особенности заключается в том, что исключается вредное воздействие на человека и животных. В случае обработки сточных вод УФ флора водоемов не страдает от сбросов, как, например, при сбросе вод, обработанных хлором, продолжающим уничтожать жизнь задолго после использования на очистных сооружениях.
Дезинфекция питьевой воды[править]
Метод дезинфекции с использованием УФ-излучения [1] доказал свою эффективность при дезактивации переносимых водой болезнетворных микроорганизмов и вирусов без ухудшения вкуса и запаха воды и без внесения в воду нежелательных побочных продуктов. Такой метод дезинфекции завоёвывает популярность в качестве альтернативы или дополнения к традиционным средствам дезинфекции, таким как хлор, из-за своей безопасности, экономичности и эффективности.
Принцип действия УФ-излучения. УФ-дезинфекция выполняется при облучении находящихся в воде микроорганизмов УФ-излучением определённой интенсивности (достаточная длина волны для полного уничтожения микроорганизмов равна 260,5 нм) в течение определённого периода времени. В результате такого облучения микроорганизмы «микробиологически» погибают, так как они теряют способность воспроизводства. УФ-излучение в диапазоне длин волн около 254 нм хорошо проникает сквозь воду и стенку клетки переносимого водой микроорганизма и поглощается ДНК микроорганизмов, вызывая нарушение её структуры. В результате прекращается процесс воспроизводства микроорганизмов.
В результате такого облучения микроорганизмы «микробиологически» погибают, так как они теряют способность воспроизводства. УФ-излучение в диапазоне длин волн около 254 нм хорошо проникает сквозь воду и стенку клетки переносимого водой микроорганизма и поглощается ДНК микроорганизмов, вызывая нарушение её структуры. В результате прекращается процесс воспроизводства микроорганизмов.
На сегодняшний день ультрафиолет — один из самых эффективных и безопасных способов обеззараживания воды.
Химический анализ[править]
УФ — спектрометрия[править]
УФ-спектрофотометрия основана на облучении вещества монохроматическим УФ-излучением, длина волны которого изменяется со временем. Вещество в разной степени поглощает УФ-излучение с разными длинами волн. График, по оси ординат которого отложено количество пропущенного или отраженного излучения, а по оси абсцисс длина волны образует спектр. Спектры уникальны для каждого вещества, на этом основывается идентификация отдельных веществ в смеси, а также их количественное измерение.
Анализ минералов[править]
Многие минералы содержат вещества, которые при освещении ультрафиолетовым излучением начинают испускать видимый свет. Каждая примесь светится по-своему, что позволяет по характеру свечения определять состав данного минерала. А. А. Малахов в своей книге «Занимательно о геологии» (М., «Молодая гвардия», 1969. 240 с) рассказывает об этом так:
«Необычное свечение минералов вызывают и катодный, и ультрафиолетовый, и рентгеновский лучи. В мире мёртвого камня загораются и светят наиболее ярко те минералы, которые, попав в зону ультрафиолетового света, рассказывают о мельчайших примесях урана или марганца, включённых в состав породы. Странным „неземным“ цветом вспыхивают и многие другие минералы, не содержащие никаких примесей.
Целый день я провёл в лаборатории, где наблюдал люминесцентное свечение минералов. Обычный бесцветный кальцит расцвечивался чудесным образом под влиянием различных источников света. Катодные лучи делали кристалл рубиново-красным, в ультрафиолете он загорался малиново-красными тонами. Два минерала — флюорит и циркон — не различались в рентгеновских лучах. Оба были зелёными. Но стоило подключить катодный свет, как флюорит становился фиолетовым, а циркон — лимонно-жёлтым.» (с. 11).
Два минерала — флюорит и циркон — не различались в рентгеновских лучах. Оба были зелёными. Но стоило подключить катодный свет, как флюорит становился фиолетовым, а циркон — лимонно-жёлтым.» (с. 11).
Качественный хроматографический анализ[править]
Хроматограммы, полученные методом ТСХ, нередко просматривают в ультрафиолетовом свете, что позволяет идентифицировать ряд органических веществ по цвету свечения и индексу удерживания.
Ловля насекомых[править]
Ультрафиолетовое излучение нередко применяются при ловле насекомых на свет (нередко в сочетании с лампами, излучающими в видимой части спектра). Это связано с тем, что у большинства насекомых видимый диапазон смещён, по сравнению с человеческим зрением, в коротковолновую часть спектра: насекомые не видят того, что человек воспринимает как красный, но видят мягкий ультрафиолетовый свет.
Искусственный загар и «Горное солнце»[править]
При определённых дозировках искусственный загар позволяет улучшить состояние и внешний вид кожи человека, способствует образованию витамина D. В настоящее время популярны солярии.
В настоящее время популярны солярии.
Ультрафиолет Википедия
Портативная ультрафиолетовая лампа
Ультрафиоле́товое излуче́ние (ультрафиолетовые лучи, УФ-излучение) — электромагнитное излучение, занимающее спектральный диапазон между видимым и рентгеновским излучениями. Длины волн УФ-излучения лежат в интервале от 10 до 400 нм (7,5⋅1014—3⋅1016Гц). Термин происходит от лат. ultra — сверх, за пределами и фиолетовый (violet). В разговорной речи может использоваться также наименование «ультрафиолет»[1].
История открытия
Иоганн Вильгельм Риттер, 1804 год
После того, как было обнаружено инфракрасное излучение, немецкий физик Иоганн Вильгельм Риттер начал поиски излучения и далее противоположного конца видимого спектра, с длинами волн короче, чем у излучения фиолетового цвета.
В 1801 году он обнаружил, что хлорид серебра, разлагающийся под действием света, быстрее разлагается под действием невидимого излучения за пределами фиолетовой области спектра. Хлорид серебра белого цвета в течение нескольких минут темнеет на свету. Разные участки спектра по-разному влияют на скорость потемнения. Быстрее всего это происходит перед фиолетовой областью спектра. Тогда многие учёные, включая Риттера, пришли к соглашению, что свет состоит из трёх отдельных компонентов: окислительного или теплового (инфракрасного) компонента, осветительного компонента (видимого света), и восстановительного (ультрафиолетового) компонента.
Хлорид серебра белого цвета в течение нескольких минут темнеет на свету. Разные участки спектра по-разному влияют на скорость потемнения. Быстрее всего это происходит перед фиолетовой областью спектра. Тогда многие учёные, включая Риттера, пришли к соглашению, что свет состоит из трёх отдельных компонентов: окислительного или теплового (инфракрасного) компонента, осветительного компонента (видимого света), и восстановительного (ультрафиолетового) компонента.
Идеи о единстве трёх различных частей спектра впервые появились лишь в 1842 году в трудах Александра Беккереля, Мачедонио Меллони и др.
Подтипы
Электромагнитный спектр ультрафиолетового излучения может быть по-разному поделён на подгруппы. Стандарт ISO по определению солнечного излучения (ISO-DIS-21348)[2] даёт следующие определения:
| Наименование | Длина волны, нм | Частота, ПГц | Количество энергии на фотон, эВ | Аббревиатура |
|---|---|---|---|---|
| Ближний | 400—300 | 0,75—1 | 3,10—4,13 | NUV |
| Ультрафиолет А, длинноволновой диапазон | 400—315 | 0,75—0,952 | 3,10—3,94 | UVA |
| Средний | 300—200 | 1—1,5 | 4,13—6,20 | MUV |
| Ультрафиолет B, средневолновой | 315—280 | 0,952—1,07 | 3,94—4,43 | UVB |
| Дальний | 200—122 | 1,5—2,46 | 6,20—10,2 | FUV |
| Ультрафиолет С, коротковолновой | 280—100 | 1,07—3 | 4,43—12,4 | UVC |
| Экстремальный | 121—10 | 2,48—30 | 10,2—124 | EUV, XUV |
Ближний ультрафиолетовый диапазон часто называют «чёрным светом», так как он не распознаётся человеческим глазом, но при отражении от некоторых материалов спектр переходит в область видимого излучения вследствие явления фотолюминесценции. Но при относительно высоких яркостях, например, от диодов, глаз замечает фиолетовый свет, если излучение захватывает границу видимого света 400 нм.
Но при относительно высоких яркостях, например, от диодов, глаз замечает фиолетовый свет, если излучение захватывает границу видимого света 400 нм.
Для дальнего и экстремального диапазона часто используется термин «вакуумный» (VUV), в виду того, что волны этого диапазона сильно поглощаются атмосферой Земли.
Источники ультрафиолета
Ультрафиолетовое излучение Солнца
Природные источники
Основной источник ультрафиолетового излучения на Земле — Солнце. Соотношение интенсивности излучения УФ-А и УФ-Б, общее количество ультрафиолетовых лучей, достигающих поверхности Земли, зависит от следующих факторов:
- от концентрации атмосферного озона над земной поверхностью (см. озоновые дыры)
- от высоты Солнца над горизонтом
- от высоты над уровнем моря
- от атмосферного рассеивания
- от состояния облачного покрова
- от степени отражения УФ-лучей от поверхности (воды, почвы)
Две ультрафиолетовые люминесцентные лампы, обе лампы излучают «длинные волны» (УФ-А), длина которых находится в диапазоне от 350 до 370 нм
Лампа ДРЛ без колбы — мощный источник ультрафиолетового излучения. Во время работы представляет опасность для зрения и кожи
Во время работы представляет опасность для зрения и кожи
Искусственные источники
Благодаря созданию и совершенствованию искусственных источников УФ излучения (УФ ИИ), шедшими параллельно с развитием электрических источников видимого света, сегодня специалистам, работающим с УФ излучением в медицине, профилактических, санитарных и гигиенических учреждениях, сельском хозяйстве и т. д., предоставляются существенно большие возможности, чем при использовании естественного УФ излучения. Разработкой и производством УФ ламп для установок фотобиологического действия (УФБД) в настоящее время занимаются ряд крупнейших электроламповых фирм и др. Номенклатура УФ ламп для УФБД весьма широка и разнообразна: так, например, у ведущего в мире производителя фирмы Philips она насчитывает более 80 типов. В отличие от осветительных, УФ источники излучения, как правило, имеют селективный спектр, рассчитанный на достижение максимально возможного эффекта для определённого ФБ процесса. Классификация искусственных УФ ИИ по областям применения, детерминированным через спектры действия соответствующих ФБ процессов с определёнными УФ диапазонами спектра:
- Эритемные лампы были разработаны в 1960-х годах для компенсации «УФ недостаточности» естественного излучения и, в частности, интенсификации процесса фотохимического синтеза витамина D3 в коже человека («антирахитное действие»).

В 1970—1980 годах эритемные люминесцентные лампы (ЛЛ), кроме медицинских учреждений, использовались в специальных «фотариях» (например, для шахтёров и горных рабочих), в отдельных ОУ общественных и производственных зданий северных регионов, а также для облучения молодняка сельскохозяйственных животных.
Спектр ЛЭ30 радикально отличается от солнечного; на область В приходится большая часть излучения в УФ области, излучение с длиной волны λ < 300нм, которое в естественных условиях вообще отсутствует, может достигать 20 % от общего УФ излучения. Обладая хорошим «антирахитным действием», излучение эритемных ламп с максимумом в диапазоне 305—315 нм оказывает одновременно сильное повреждающее воздействие на коньюктиву (слизистую оболочку глаза). Отметим, что в номенклатуре УФ ИИ фирмы Philips присутствуют ЛЛ типа TL12 с предельно близкими к ЛЭ30 спектральными характеристиками, которые наряду с более «жёсткой» УФ ЛЛ типа TL01 используются в медицине для лечения фотодерматозов. Диапазон существующих УФ ИИ, которые используются в фототерапевтических установках, достаточно велик; наряду с указанными выше УФ ЛЛ, это лампы типа ДРТ или специальные МГЛ зарубежного производства, но с обязательной фильтрацией УФС излучения и ограничением доли УФВ либо путём легирования кварца, либо с помощью специальных светофильтров, входящих в комплект облучателя.
Диапазон существующих УФ ИИ, которые используются в фототерапевтических установках, достаточно велик; наряду с указанными выше УФ ЛЛ, это лампы типа ДРТ или специальные МГЛ зарубежного производства, но с обязательной фильтрацией УФС излучения и ограничением доли УФВ либо путём легирования кварца, либо с помощью специальных светофильтров, входящих в комплект облучателя.
- В странах Центральной и Северной Европы, а также в России достаточно широкое распространение получили УФ ОУ типа «Искусственный солярий», в которых используются УФ ЛЛ, вызывающие достаточно быстрое образование загара. В спектре «загарных» УФ ЛЛ преобладает «мягкое» излучение в зоне УФА. Доля УФВ строго регламентируется, зависит от вида установок и типа кожи (в Европе различают 4 типа человеческой кожи от «кельтского» до «средиземноморского») и составляет 1-5 % от общего УФ-излучения. ЛЛ для загара выпускаются в стандартном и компактном исполнении мощностью от 15 до 230 Вт и длиной от 30 до 200 см.
- В 1980 г.
 американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас квалифицируют как заболевание и называют «сезонное расстройство настроения» (Seasonal Affective Disorder, сокращённо SAD). Заболевание связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, синдрому SAD подвержено примерно 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %. По странам Северной Европы данные колеблются от 10 до 40 %.
американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас квалифицируют как заболевание и называют «сезонное расстройство настроения» (Seasonal Affective Disorder, сокращённо SAD). Заболевание связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, синдрому SAD подвержено примерно 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %. По странам Северной Европы данные колеблются от 10 до 40 %.
В связи с тем, что SAD является, бесспорно, одним из проявлений «солнечной недостаточности», неизбежен возврат интереса к так называемым лампам «полного спектра», достаточно точно воспроизводящим спектр естественного света не только в видимой, но и в УФ области. Ряд зарубежных фирм включило ЛЛ полного спектра в свою номенклатуру, например, фирмы Osram и Radium выпускают подобные УФ ИИ мощностью 18, 36 и 58 Вт под названиями, соответственно, «Biolux» и «Biosun», спектральные характеристики которых практически совпадают. Эти лампы, естественно, не обладают «антирахитным эффектом», но помогают устранять у людей ряд неблагоприятных синдромов, связанных с ухудшением здоровья в осенне-зимний период и могут также использоваться в профилактических целях в ОУ школ, детских садов, предприятий и учреждений для компенсации «светового голодания». При этом необходимо напомнить, что ЛЛ «полного спектра» по сравнению c ЛЛ цветности ЛБ имеют световую отдачу примерно на 30 % меньше, что неизбежно приведёт к увеличению энергетических и капитальных затрат в осветительно-облучательной установке. Проектирование и эксплуатация подобных установок должны осуществляться с учётом требований стандарта CTES 009/E:2002 «Фотобиологическая безопасность ламп и ламповых систем».
Эти лампы, естественно, не обладают «антирахитным эффектом», но помогают устранять у людей ряд неблагоприятных синдромов, связанных с ухудшением здоровья в осенне-зимний период и могут также использоваться в профилактических целях в ОУ школ, детских садов, предприятий и учреждений для компенсации «светового голодания». При этом необходимо напомнить, что ЛЛ «полного спектра» по сравнению c ЛЛ цветности ЛБ имеют световую отдачу примерно на 30 % меньше, что неизбежно приведёт к увеличению энергетических и капитальных затрат в осветительно-облучательной установке. Проектирование и эксплуатация подобных установок должны осуществляться с учётом требований стандарта CTES 009/E:2002 «Фотобиологическая безопасность ламп и ламповых систем».
- Весьма рациональное применение найдено УФ ЛЛ, спектр излучения которых совпадает со спектром действия фототаксиса некоторых видов летающих насекомых-вредителей (мух, комаров, моли и т. д.), которые могут являться переносчиками заболеваний и инфекций, приводить к порче продуктов и изделий.

Эти УФ ЛЛ используются в качестве ламп-аттрактантов в специальных устройствах-светоловушках, устанавливаемых в кафе, ресторанах, на предприятиях пищевой промышленности, в животноводческих и птицеводческих хозяйствах, складах одежды и пр.
Лазерные источники
Существует ряд лазеров, работающих в ультрафиолетовой области. Лазер позволяет получать когерентное излучение высокой интенсивности. Однако область ультрафиолета сложна для лазерной генерации, поэтому здесь не существует столь же мощных источников, как в видимом и инфракрасном диапазонах. Ультрафиолетовые лазеры находят своё применение в масс-спектрометрии, лазерной микродиссекции, биотехнологиях и других научных исследованиях, в микрохирургии глаза (LASIK), для лазерной абляции.
В качестве активной среды в ультрафиолетовых лазерах могут использоваться либо газы (например, аргоновый лазер[3], азотный лазер[4], эксимерный лазер и др.), конденсированные инертные газы[5], специальные кристаллы, органические сцинтилляторы[6], либо свободные электроны, распространяющиеся в ондуляторе[7].
Также существуют ультрафиолетовые лазеры, использующие эффекты нелинейной оптики для генерации второй или третьей гармоники в ультрафиолетовом диапазоне.
В 2010 году был впервые продемонстрирован лазер на свободных электронах, генерирующий когерентные фотоны с энергией 10 эВ (соответствующая длина волны — 124 нм), то есть в диапазоне вакуумного ультрафиолета[8].
Воздействие
Деградация полимеров и красителей
Многие полимеры, используемые в товарах широкого потребления, деградируют под действием УФ-света. Проблема проявляется в исчезновении цвета, потускнении поверхности, растрескивании, а иногда и полном разрушении самого изделия. Скорость разрушения возрастает с ростом времени воздействия и интенсивности солнечного света. Описанный эффект известен как УФ-старение и является одной из разновидностей старения полимеров.
К чувствительным полимерам относятся термопластики, такие как, полипропилен, полиэтилен, полиметилметакрилат (органическое стекло), а также специальные волокна, например, арамидные (в том числе кевлар). Поглощение УФ приводит к разрушению полимерной цепи и потере прочности в ряде точек структуры.
Поглощение УФ приводит к разрушению полимерной цепи и потере прочности в ряде точек структуры.
Для предотвращения деградации в такие полимеры добавляются специальные вещества, способные поглощать УФ, что особенно важно в тех случаях, когда продукт подвергается непосредственному воздействию солнечного света.
Воздействие УФ на полимеры используется в нанотехнологиях, трансплантологии, рентгенолитографии и др. областях для модификации свойств (шероховатость, гидрофобность) поверхности полимеров. Например, известно сглаживающее действие вакуумного ультрафиолета (ВУФ) на поверхность полиметилметакрилата.
На здоровье человека
Биологические эффекты ультрафиолетового излучения в трёх спектральных участках существенно различны, поэтому биологи иногда выделяют, как наиболее важные в их работе, следующие диапазоны:
- Ближний ультрафиолет, УФ-A лучи (UVA, 315—400 нм)
- УФ-B лучи (UVB, 280—315 нм)
- Дальний ультрафиолет, УФ-C лучи (UVC, 100—280 нм)
Практически весь УФ-C и приблизительно 90 % УФ-B поглощаются при прохождении солнечного излучения через земную атмосферу.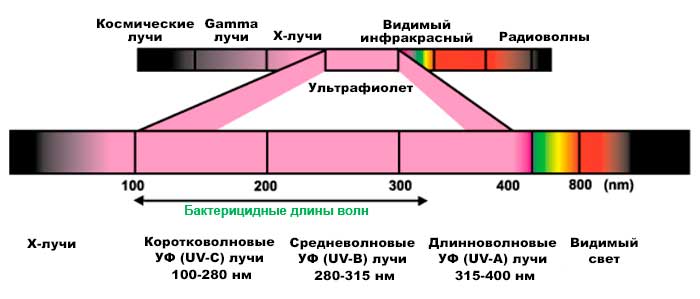 Излучение из диапазона УФ-A поглощается атмосферой слабо, поэтому радиация, достигающая поверхности Земли, в значительной степени содержит ближний ультрафиолет УФ-A и в небольшой доле — УФ-B.
Излучение из диапазона УФ-A поглощается атмосферой слабо, поэтому радиация, достигающая поверхности Земли, в значительной степени содержит ближний ультрафиолет УФ-A и в небольшой доле — УФ-B.
Несколько позже в работах О. Г. Газенко, Ю. Е. Нефёдова, Е. А. Шепелева, С. Н. Залогуева, Н. Е. Панфёрова, И. В. Анисимова указанное специфическое действие излучения было подтверждено в космической медицине. Профилактическое УФ-облучение было введено в практику космических полётов наряду с Методическими указаниями (МУ) 1989 г. «Профилактическое ультрафиолетовое облучение людей (с применением искусственных источников УФ-излучения)». Оба документа являются надёжной базой дальнейшего совершенствования УФ-профилактики.
Действие на кожу
Блокировка ультрафиолетового излучения защитными кремами. Правое фото сделано в УФ лучах, крем нанесён в виде рисунка
Воздействие ультрафиолетового излучения на кожу, превышающее естественную защитную способность кожи к загару, приводит к ожогам разной степени.
Ультрафиолетовое излучение приводит к образованию мутаций (ультрафиолетовый мутагенез). Образование мутаций, в свою очередь, может вызывать рак кожи, меланому кожи и её преждевременное старение. 86 % случаев развития меланомы кожи вызвано чрезмерным воздействием солнечных ультрафиолетовых лучей[9].
- Защита кожи
Эффективным средством защиты от ультрафиолетового излучения служит одежда и специальные кремы от загара c числом «SPF» больше 10. Это число означает коэффициент ослабления экспозиции. То есть число 30 означает, что можно пробыть под солнцем в совокупности 30 часов и получить такое же воздействие, как за один час, но без защиты. Для любителей загара это на практике означает, что использование кремов с большим числом «SPF» — это отсутствие загара вообще и пустое времяпрепровождение на пляже. Рациональным является понижение числа «SPF» по мере появления загара, ограничение времени пребывания под солнцем и паузы в принятии солнечных ванн, чем использование кремов с числом «SPF» больше 6.
- Типы защитных кремов
Синтетические кремы содержат минералы, отражающие ультрафиолет, такие как окись цинка, или сложные органические составы, полимеризующиеся на свету. Их коэффициент защиты достигает «SPF» 50. Натуральные средства защиты известны ещё с Древнего Египта, это различные растительные масла. Их коэффициент защиты невелик: «SPF» не больше 6,5. Долгосрочный прогноз, какова вероятность рака кожи от самих синтетических защитных кремов по сравнению от воздействия солнечного света, пока отсутствует.
Действие на глаза
Ультрафиолетовое излучение средневолнового диапазона (280—315 нм) практически неощутимо для глаз человека и в основном поглощается эпителием роговицы, что при интенсивном облучении вызывает радиационное поражение — ожог роговицы (электроофтальмия). Это проявляется усиленным слезотечением, светобоязнью, отёком эпителия роговицы, блефароспазмом. В результате выраженной реакции тканей глаза на ультрафиолет глубокие слои (строма роговицы) не поражаются, так как человеческий организм рефлекторно устраняет воздействие ультрафиолета на органы зрения, поражённым оказывается только эпителий. После регенерации эпителия зрение, в большинстве случаев, восстанавливается полностью. Мягкий ультрафиолет длинноволнового диапазона (315—400 нм) воспринимается сетчаткой как слабый фиолетовый или серовато-синий свет, но почти полностью задерживается хрусталиком, особенно у людей среднего и пожилого возраста[10]. Пациенты, которым имплантировали искусственный хрусталик ранних моделей, начинали видеть ультрафиолет; современные образцы искусственных хрусталиков ультрафиолет не пропускают (так делается для того, чтобы солнечный ультрафиолет не повреждал сетчатку). Ультрафиолет коротковолнового диапазона (100—280 нм) может проникать до сетчатки глаза. Так как ультрафиолетовое коротковолновое излучение обычно сопровождается ультрафиолетовым излучением других диапазонов, то при интенсивном воздействии на глаза гораздо ранее возникнет ожог роговицы (электроофтальмия), что исключит воздействие ультрафиолета на сетчатку по вышеуказанным причинам. В клинической офтальмологической практике основным видом поражения глаз ультрафиолетом является ожог роговицы (электроофтальмия).
После регенерации эпителия зрение, в большинстве случаев, восстанавливается полностью. Мягкий ультрафиолет длинноволнового диапазона (315—400 нм) воспринимается сетчаткой как слабый фиолетовый или серовато-синий свет, но почти полностью задерживается хрусталиком, особенно у людей среднего и пожилого возраста[10]. Пациенты, которым имплантировали искусственный хрусталик ранних моделей, начинали видеть ультрафиолет; современные образцы искусственных хрусталиков ультрафиолет не пропускают (так делается для того, чтобы солнечный ультрафиолет не повреждал сетчатку). Ультрафиолет коротковолнового диапазона (100—280 нм) может проникать до сетчатки глаза. Так как ультрафиолетовое коротковолновое излучение обычно сопровождается ультрафиолетовым излучением других диапазонов, то при интенсивном воздействии на глаза гораздо ранее возникнет ожог роговицы (электроофтальмия), что исключит воздействие ультрафиолета на сетчатку по вышеуказанным причинам. В клинической офтальмологической практике основным видом поражения глаз ультрафиолетом является ожог роговицы (электроофтальмия).
- Защита глаз
- Для защиты глаз от вредного воздействия ультрафиолетового излучения используются специальные защитные очки, задерживающие до 100 % ультрафиолетового излучения и прозрачные в видимом спектре. Как правило, линзы таких очков изготавливаются из специальных пластмасс или поликарбоната.
- Многие виды контактных линз также обеспечивают 100 % защиту от УФ-лучей (обратите внимание на маркировку упаковки).
- Фильтры для ультрафиолетовых лучей бывают твёрдыми, жидкими и газообразными. Например, обычное стекло непрозрачно при λ < 320 нм[11]; в более коротковолновой области прозрачны лишь специальные сорта стёкол (до 300—230 нм), кварц прозрачен до 110 нм, флюорит — до 120 нм. Для ещё более коротких волн нет подходящего по прозрачности материала для линз объектива, и приходится применять отражательную оптику — вогнутые зеркала. Однако для столь короткого ультрафиолета непрозрачен уже и воздух, который заметно поглощает ультрафиолет, начиная со 180 нм.

Сфера применения
Чёрный свет
На кредитных картах VISA при освещении УФ лучами появляется скрытое изображение
Лампа чёрного света — лампа, которая излучает преимущественно в длинноволновой части ультрафиолетовой области спектра (диапазон UVA), то есть за коротковолновой границей спектральной области, занимаемой видимым светом.
Для защиты документов от подделки их часто снабжают люминесцентными метками, которые видны только в условиях ультрафиолетового освещения. Большинство паспортов, а также банкноты различных стран содержат защитные элементы в виде краски или нитей, светящихся в ультрафиолете.
Ультрафиолетовое излучение, даваемое лампами «чёрного» света, является достаточно мягким и оказывает наименее серьёзное негативное влияние на здоровье человека. Однако при использовании данных ламп в тёмном помещении существует некоторая опасность для глаз, связанная именно с незначительным излучением в видимом спектре: в темноте зрачок расширяется и больше излучения беспрепятственно попадает на сетчатку.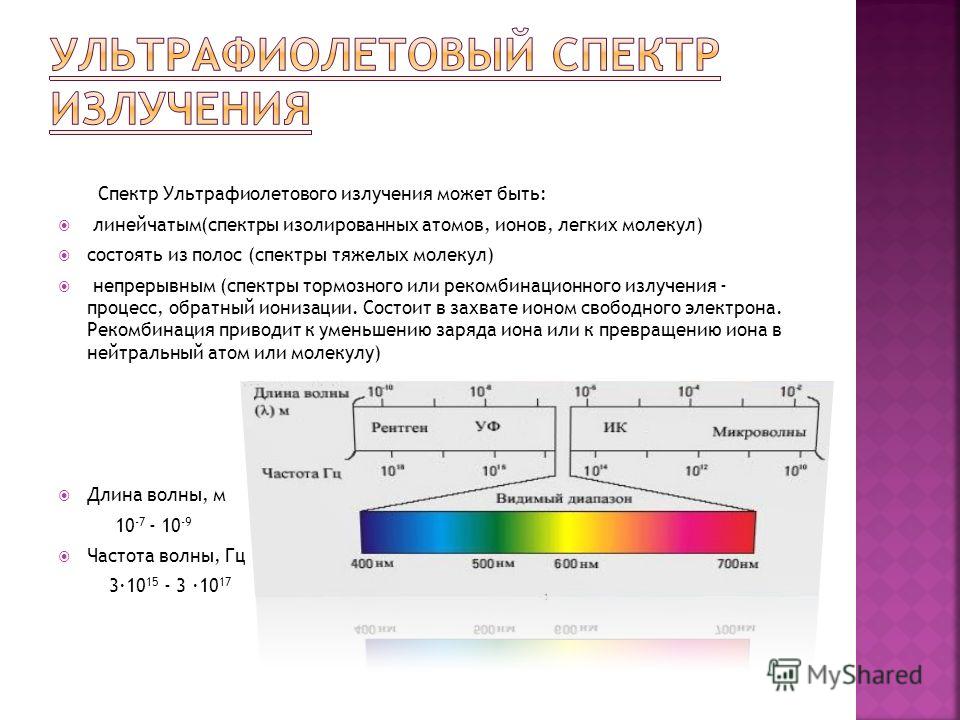
Обеззараживание ультрафиолетовым излучением
Ультрафиолетовые лампы используются для обеспложивания (обеззараживания) воды, воздуха и различных поверхностей во всех сферах жизнедеятельности человека. Полной стерилизации от микроорганизмов при помощи УФ-излучения добиться невозможно — оно не действует на некоторые бактерии, многие виды грибов и прионы[12].
В наиболее распространённых лампах низкого давления почти весь спектр излучения приходится на длину волны 253,7 нм, что хорошо согласуется с пиком кривой бактерицидной эффективности (то есть эффективности поглощения ультрафиолета молекулами ДНК).
Этот пик находится в районе длины волны излучения равной 265 нм[13], которое оказывает наибольшее влияние на ДНК, однако природные вещества (например, вода) задерживают проникновение УФ.
Относительная спектральная бактерицидная эффективность ультрафиолетового излучения — относительная зависимость действия бактерицидного ультрафиолетового излучения от длины волны в спектральном диапазоне 205—315 нм. При длине волны 265 нм максимальное значение спектральной бактерицидной эффективности равно единице.
При длине волны 265 нм максимальное значение спектральной бактерицидной эффективности равно единице.
Бактерицидное УФ-излучение на этих длинах волн вызывает димеризацию тимина в молекулах ДНК. Накопление таких изменений в ДНК микроорганизмов приводит к замедлению темпов их размножения и вымиранию. Ультрафиолетовые лампы с бактерицидным эффектом в основном используются в таких устройствах, как бактерицидные облучатели и бактерицидные рециркуляторы.
Обеззараживание воздуха и поверхностей
Кварцевая лампа, используемая для стерилизации в лаборатории
Ультрафиолетовая обработка воды, воздуха и поверхности не обладает пролонгированным эффектом. Достоинство данной особенности заключается в том, что исключается вредное воздействие на человека и животных. В случае обработки сточных вод УФ флора водоёмов не страдает от сбросов, как, например, при сбросе вод, обработанных хлором, продолжающим уничтожать жизнь ещё долго после использования на очистных сооружениях.
Ультрафиолетовые лампы с бактерицидным эффектом в обиходе часто называют просто бактерицидными лампами. Кварцевые лампы также имеют бактерицидный эффект, но их название обусловлено не эффектом действия, как у бактерицидных ламп, а связано с материалом колбы лампы — кварцевым стеклом.
Кварцевые лампы также имеют бактерицидный эффект, но их название обусловлено не эффектом действия, как у бактерицидных ламп, а связано с материалом колбы лампы — кварцевым стеклом.
Дезинфекция питьевой воды
Дезинфекция воды осуществляется способом хлорирования в сочетании, как правило, с озонированием или обеззараживанием ультрафиолетовым (УФ) излучением.
Обеззараживание ультрафиолетовым (УФ) излучением — безопасный, экономичный и эффективный способ дезинфекции.
Ни озонирование, ни ультрафиолетовое излучение не обладают бактерицидным последействием, поэтому их не допускается использовать в качестве самостоятельных средств обеззараживания воды при подготовке воды для хозяйственно-питьевого водоснабжения, для бассейнов. Озонирование и ультрафиолетовое обеззараживаниe применяются как дополнительные методы дезинфекции, вместе с хлорированием, повышают эффективность хлорирования и снижают количество добавляемых хлорсодержащих реагентов[14].
Принцип действия УФ-излучения. УФ-дезинфекция выполняется при облучении находящихся в воде микроорганизмов УФ-излучением определённой интенсивности (достаточная длина волны для полного уничтожения микроорганизмов равна 260,5 нм) в течение определённого периода времени. В результате такого облучения микроорганизмы «микробиологически» погибают, так как они теряют способность воспроизводства. УФ-излучение в диапазоне длин волн около 254 нм хорошо проникает сквозь воду и стенку клетки переносимого водой микроорганизма и поглощается ДНК микроорганизмов, вызывая нарушение её структуры. В результате прекращается процесс воспроизводства микроорганизмов. Данный механизм распространяется на живые клетки любого организма в целом, именно этим обусловлена опасность жёсткого ультрафиолета.
УФ-дезинфекция выполняется при облучении находящихся в воде микроорганизмов УФ-излучением определённой интенсивности (достаточная длина волны для полного уничтожения микроорганизмов равна 260,5 нм) в течение определённого периода времени. В результате такого облучения микроорганизмы «микробиологически» погибают, так как они теряют способность воспроизводства. УФ-излучение в диапазоне длин волн около 254 нм хорошо проникает сквозь воду и стенку клетки переносимого водой микроорганизма и поглощается ДНК микроорганизмов, вызывая нарушение её структуры. В результате прекращается процесс воспроизводства микроорганизмов. Данный механизм распространяется на живые клетки любого организма в целом, именно этим обусловлена опасность жёсткого ультрафиолета.
Хотя по эффективности обеззараживания воды УФ обработка в несколько раз уступает озонированию, на сегодня использование УФ-излучения — один из самых эффективных и безопасных способов обеззараживания воды в случаях, когда объём обрабатываемой воды невелик.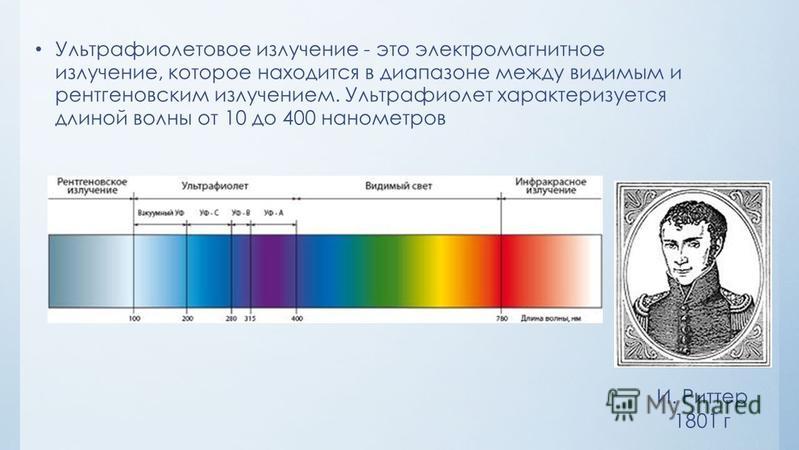
В настоящее время в развивающихся странах, в регионах испытывающих недостаток чистой питьевой воды внедряется метод дезинфекции воды солнечным светом (SODIS), в котором основную роль в очистке воды от микроорганизмов играет ультрафиолетовая компонента солнечного излучения[15][16].
Ультрафиолетовое облучение
УФО — физиотерапевтическая процедура, облучение определённых участков человеческого тела (носоглотки, внутреннего уха, ран и т. д.) ультрафиолетовым излучением того или иного диапазона. Высокоэнергетическое коротковолновое УФ-излучение применяется для лечения острых воспалительных заболеваний кожи, гнойных воспалений и др. Длинноволновое излучение используется при лечении хронических заболеваний кожи[17].
Химический анализ
УФ-спектрометрия
УФ-спектрофотометрия основана на облучении вещества монохроматическим УФ-излучением, длина волны которого изменяется со временем. Вещество в разной степени поглощает УФ-излучение с разными длинами волн.![]() График, по оси ординат которого отложено количество пропущенного или отражённого излучения, а по оси абсцисс — длина волны, образует спектр. Спектры уникальны для каждого вещества, на этом основывается идентификация отдельных веществ в смеси, а также их количественное измерение.
График, по оси ординат которого отложено количество пропущенного или отражённого излучения, а по оси абсцисс — длина волны, образует спектр. Спектры уникальны для каждого вещества, на этом основывается идентификация отдельных веществ в смеси, а также их количественное измерение.
Анализ минералов
Многие минералы содержат вещества, которые при освещении ультрафиолетовым излучением начинают испускать видимый свет. Каждая примесь светится по-своему, что позволяет по характеру свечения определять состав данного минерала. А. А. Малахов в своей книге рассказывает об этом так:
Необычное свечение минералов вызывают и катодный, и ультрафиолетовый, и рентгеновский лучи. В мире мёртвого камня загораются и светят наиболее ярко те минералы, которые, попав в зону ультрафиолетового света, рассказывают о мельчайших примесях урана или марганца, включённых в состав породы. Странным «неземным» цветом вспыхивают и многие другие минералы, не содержащие никаких примесей.
Целый день я провёл в лаборатории, где наблюдал люминесцентное свечение минералов. Обычный бесцветный кальцит расцвечивался чудесным образом под влиянием различных источников света. Катодные лучи делали кристалл рубиново-красным, в ультрафиолете он загорался малиново-красными тонами. Два минерала — флюорит и циркон — не различались в рентгеновских лучах. Оба были зелёными. Но стоило подключить катодный свет, как флюорит становился фиолетовым, а циркон — лимонно-жёлтым.
— «Занимательно о геологии» (М., «Молодая гвардия», 1969. 240 стр.), с. 11
Качественный хроматографический анализ
Хроматограммы, полученные методом ТСХ, нередко просматривают в ультрафиолетовом свете, что позволяет идентифицировать ряд органических веществ по цвету свечения и индексу удерживания.
Ловля насекомых
Ультрафиолетовое излучение нередко применяется при ловле насекомых на свет (нередко в сочетании с лампами, излучающими в видимой части спектра).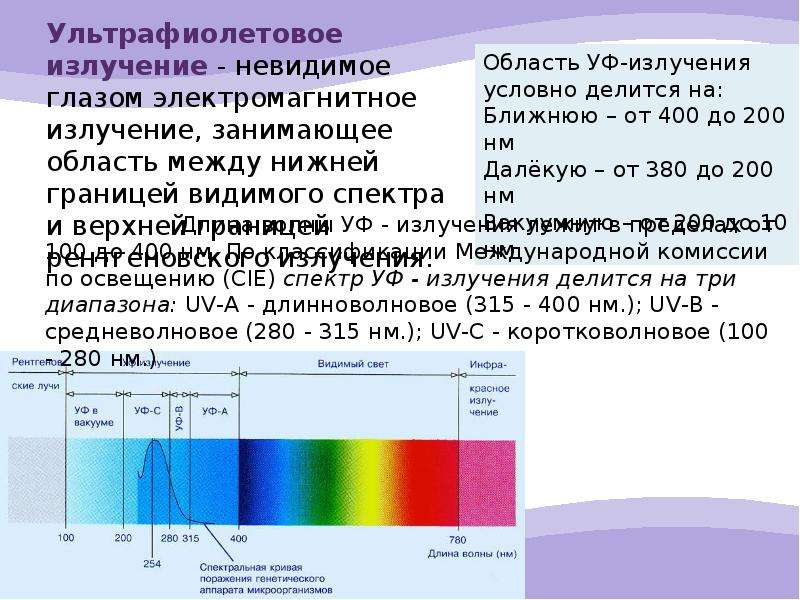 Это связано с тем, что у большинства насекомых видимый диапазон смещён, по сравнению с человеческим зрением, в коротковолновую часть спектра: насекомые не видят того, что человек воспринимает как красный, но видят мягкий ультрафиолетовый свет.
Это связано с тем, что у большинства насекомых видимый диапазон смещён, по сравнению с человеческим зрением, в коротковолновую часть спектра: насекомые не видят того, что человек воспринимает как красный, но видят мягкий ультрафиолетовый свет.
Искусственный загар
При определённых дозировках искусственный загар позволяет улучшить состояние и внешний вид кожи человека, способствует образованию витамина D. В настоящее время популярны фотарии, которые в быту часто называют соляриями. В них используются источники ближнего ультрафиолета: UV-A (400–315 нм) и UV-B (315–280 нм). Самый мягкий ультрафиолет UV-A стимулирует освобождение меланина, запасенного в меланоцитах — клеточных органеллах, где он вырабатывается. Более жесткий ультрафиолет UV-B запускает производство нового меланина, а также стимулирует выработку в коже витамина D. При этом излучение в диапазоне UV-A увеличивает вероятность самого опасного вида рака кожи — меланомы. Излучение UV-B практически полностью блокируется защитными кремами, в отличие от UV-A, которое проникает через такую защиту и даже частично через одежду.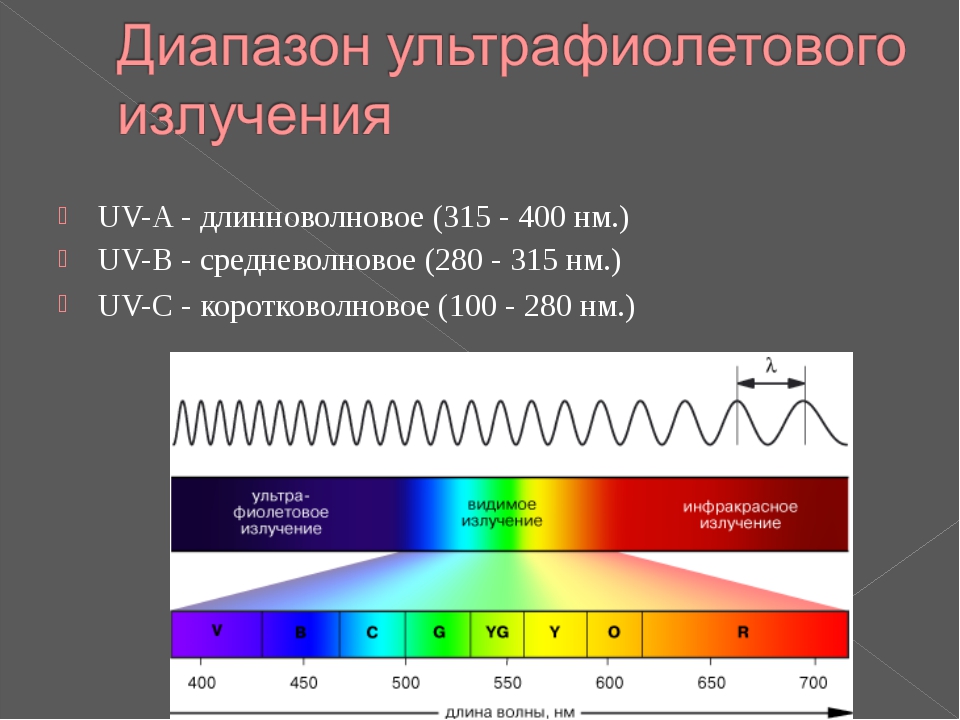 В целом считается, что маленькие дозы UV-B полезны для здоровья, а остальной ультрафиолет вреден[18].
В целом считается, что маленькие дозы UV-B полезны для здоровья, а остальной ультрафиолет вреден[18].
В реставрации
Один из главных инструментов экспертов — ультрафиолетовое, рентгеновское и инфракрасное излучение. Ультрафиолетовые лучи позволяют определить старение лаковой плёнки — более свежий лак в ультрафиолете выглядит темнее. В свете большой лабораторной ультрафиолетовой лампы более тёмными пятнами проступают отреставрированные участки и кустарно переписанные подписи.
В полиграфии
Денежная купюра в ультрафиолетовом излучении
Ультрафиолетовое излучение применяется для:
- Сушки красок и лаков.
- Затвердевания зубных пломб.
- Защиты денежных купюр от подделки.
В биотехнологии
Излучение УФ обладает активным и разносторонним биологическим действием на живые организмы. Проникая в ткани на глубину 0,5–1,0 мм, лучи приводят к активизации биохимических процессов. Под воздействием УФ-излучения изменяются многие морфофизиологические и биохимические параметры растительных клеток. Эти изменения зависят от ткани, стадии развития организма, его генотипа и условий облучения (длительности и спектрального состава излучения). Мишенью коротковолновой УФ-С (коротковолновое УФ-излучение – с длиной волны от 200 до 280 нм) радиации в клетке является ДНК.[19]
Эти изменения зависят от ткани, стадии развития организма, его генотипа и условий облучения (длительности и спектрального состава излучения). Мишенью коротковолновой УФ-С (коротковолновое УФ-излучение – с длиной волны от 200 до 280 нм) радиации в клетке является ДНК.[19]
См. также
Примечания
- ↑ Рябцев А. Н. Ультрафиолетовое излучение // Физическая энциклопедия / Гл. ред. А. М. Прохоров. — М.: Большая Российская энциклопедия, 1998. — Т. 5. — С. 221. — 760 с. — ISBN 5-85270-101-7.
- ↑ ISO 21348 Process for Determining Solar Irradiances (неопр.). Архивировано 23 июня 2012 года.
- ↑ В. К. Попов. Мощные эксимерные лазеры и новые источники когерентного излучения в вакуумном ультрафиолете // УФН. — 1985. — Т. 147. — С. 587—604.
- ↑ А. К. Шуаибов, В. С. Шевера. Ультрафиолетовый азотный лазер на 337,1 нм в режиме частых повторений // Украинский физический журнал.
 — 1977. — Т. 22, № 1. — С. 157—158.
— 1977. — Т. 22, № 1. — С. 157—158. - ↑ А. Г. Молчанов. Лазеры в вакуумной ультрафиолетовой и рентгеновской областях спектра // УФН. — 1972. — Т. 106. — С. 165—173.
- ↑ В. В. Фадеев. Ультрафиолетовые лазеры на органических сцинтилляторах // УФН. — 1970. — Т. 101. — С. 79—80.
- ↑ Ультрафиолетовый лазер // Научная сеть nature.web.ru
- ↑ Laser Twinkles in Rare Color (рус.), Science Daily (Dec. 21, 2010). Дата обращения 22 декабря 2010.
- ↑ Sun and UV facts and evidence (англ.), Cancer Research UK (24 March 2015). Дата обращения 21 апреля 2018.
- ↑ Бобух, Евгений [tung-sten.no-ip.com/Texts/Popsci/VisionOfAnimals.htm О зрении животных] (неопр.). Дата обращения: 6 ноября 2012. Архивировано 7 ноября 2012 года.
- ↑ Советская энциклопедия
- ↑ Л. Б. Борисов Медицинская микробиология, вирусология и иммунология. — МИА, 2005. — С.
 154—156
154—156 - ↑ Р 3.5.1904-04 Использование ультрафиолетового бактерицидного излучения для обеззараживания воздуха в помещениях, Р (Руководство) от 04 марта 2004 года №3.5.1904-04 (неопр.). docs.cntd.ru. Дата обращения: 15 февраля 2018.
- ↑ ГОСТ Р 53491.1-2009 Бассейны. Подготовка воды. Часть 1. Общие требования (DIN 19643-1:1997)
- ↑ Clean water at no cost, the SODIS way (неопр.). // hindu.com. Дата обращения: 17 июня 2012. Архивировано 23 июня 2012 года.
- ↑ New technology uses solar UV to disinfect drinking water (неопр.). // phys.org. Дата обращения: 17 июня 2012. Архивировано 23 июня 2012 года.
- ↑ Ультрафиолетовое облучение (УФО) — physiotherapy.ru. Архивировано 19 ноября 2016 года.
- ↑ Александр Сергеев. Ультрафиолет (неопр.). Плакаты — Электромагнитное излучение. elementy.ru (2009). Дата обращения: 27 октября 2019.

- ↑ ИЗУЧЕНИЕ ВЛИЯНИЯ УЛЬТРАФИОЛЕТОВОГО ИЗЛУЧЕНИЯ НА ПРОЦЕССЫ РАЗМНОЖЕНИЯ РЯСКИ МАЛОЙ
| Некоторые внешние ссылки в этой статье ведут на сайты, занесённые в спам-лист.Эти сайты могут нарушать авторские права, быть признаны неавторитетными источниками или по другим причинам быть запрещены в Википедии. Редакторам следует заменить такие ссылки ссылками на соответствующие правилам сайты или библиографическими ссылками на печатные источники либо удалить их (возможно, вместе с подтверждаемым ими содержимым). Список проблемных ссылок
|
Ультрафиолетовое излучение — Медицинская википедия
Ультрафиолетовое излучение (ультрафиолетовые лучи, УФ-излучение) — электромагнитное излучение, занимающее спектральный диапазон между видимым и рентгеновским излучениями. Длины волн УФ-излучения лежат в интервале от 10 до 400 нм (7,5·1014—3·1016Гц). Термин происходит от лат. ultra — сверх, за пределами и фиолетовый (violet). В разговорной речи может использоваться также наименование «ультрафиолет».
Термин происходит от лат. ultra — сверх, за пределами и фиолетовый (violet). В разговорной речи может использоваться также наименование «ультрафиолет».
История открытия
После того, как было обнаружено инфракрасное излучение, немецкий физик Иоганн Вильгельм Риттер начал поиски излучения и далее противоположного конца видимого спектра, с длинами волн короче, чем у излучения фиолетового цвета.
В 1801 году он обнаружил, что хлорид серебра, разлагающийся под действием света, быстрее разлагается под действием невидимого излучения за пределами фиолетовой области спектра. Хлорид серебра белого цвета в течение нескольких минут темнеет на свету. Разные участки спектра по-разному влияют на скорость потемнения. Быстрее всего это происходит перед фиолетовой областью спектра. Тогда многие ученые, включая Риттера, пришли к соглашению, что свет состоит из трех отдельных компонентов: окислительного или теплового (инфракрасного) компонента, осветительного компонента (видимого света), и восстановительного (ультрафиолетового) компонента.
Идеи о единстве трёх различных частей спектра впервые появились лишь в 1842 году в трудах Александра Беккереля, Мачедонио Меллони и др.
Подтипы
Электромагнитный спектр ультрафиолетового излучения может быть по-разному поделен на подгруппы. Стандарт ISO по определению солнечного излучения (ISO-DIS-21348) даёт следующие определения:
| Наименование | Длина волны в нанометрах | Количество энергии на фотон | Аббревиатура |
|---|---|---|---|
| Ближний | 400—300 нм | 3,10—4,13 эВ | NUV |
| Ультрафиолет А, длинноволновой диапазон | 400—315 нм | 3,10—3,94 эВ | UVA |
| Средний | 300—200 нм | 4,13—6,20 эВ | MUV |
| Ультрафиолет B, средневолновой | 315—280 нм | 3,94—4,43 эВ | UVB |
| Дальний | 200—122 нм | 6,20—10,2 эВ | FUV |
| Ультрафиолет С, коротковолновой | 280—100 нм | 4,43—12,4 эВ | UVC |
| Экстремальный | 121—10 нм | 10,2—124 эВ | EUV, XUV |
Ближний ультрафиолетовый диапазон часто называют «чёрным светом», так как он не распознаётся человеческим глазом, но при отражении от некоторых материалов спектр переходит в область видимого излучения вследствие явления фотолюминесценции. Но при относительно высоких яркостях, например, от диодов, глаз замечает фиолетовый свет, если излучение захватывает границу видимого света 400 нм.
Для дальнего и экстремального диапазона часто используется термин «вакуумный» (VUV), в виду того, что волны этого диапазона сильно поглощаются атмосферой Земли.
Источники ультрафиолета
Природные источники
Основной источник ультрафиолетового излучения на Земле — Солнце. Соотношение интенсивности излучения УФ-А и УФ-Б, общее количество ультрафиолетовых лучей, достигающих поверхности Земли, зависит от следующих факторов:
- от концентрации атмосферного озона над земной поверхностью (см. озоновые дыры)
- от высоты Солнца над горизонтом
- от высоты над уровнем моря
- от атмосферного рассеивания
- от состояния облачного покрова
- от степени отражения УФ-лучей от поверхности (воды, почвы)
Искусственные источники
Благодаря созданию и совершенствованию искусственных источников УФ излучения (УФ ИИ), шедшими параллельно с развитием электрических источников видимого света, сегодня специалистам, работающим с УФ излучением в медицине, профилактических, санитарных и гигиенических учреждениях, сельском хозяйстве и т. д., предоставляются существенно большие возможности, чем при использовании естественного УФ излучения. Разработкой и производством УФ ламп для установок фотобиологического действия (УФБД) в настоящее время занимаются ряд крупнейших электроламповых фирм и др. Номенклатура УФ ламп для УФБД весьма широка и разнообразна: так, например, у ведущего в мире производителя фирмы Philips она насчитывает более 80 типов. В отличие от осветительных, УФ источники излучения, как правило, имеют селективный спектр, рассчитанный на достижение максимально возможного эффекта для определенного ФБ процесса. Классификация искусственных УФ ИИ по областям применения, детерминированным через спектры действия соответствующих ФБ процессов с определенными УФ диапазонами спектра:
- Эритемные лампы были разработаны в 60-х годах прошлого века для компенсации «УФ недостаточности» естественного излучения и, в частности, интенсификации процесса фотохимического синтеза витамина D3 в коже человека («антирахитное действие»).
В 70-80 годах эритемные люминесцентные лампы (ЛЛ), кроме медицинских учреждений, использовались в специальных «фотариях» (например, для шахтеров и горных рабочих), в отдельных ОУ общественных и производственных зданий северных регионов, а также для облучения молодняка сельскохозяйственных животных.
Спектр ЛЭ30 радикально отличается от солнечного; на область В приходится большая часть излучения в УФ области, излучение с длиной волны λ < 300нм, которое в естественных условиях вообще отсутствует, может достигать 20 % от общего УФ излучения. Обладая хорошим «антирахитным действием», излучение эритемных ламп с максимумом в диапазоне 305—315 нм оказывает одновременно сильное повреждающее воздействие на коньюктиву (слизистую оболочку глаза). Отметим, что в номенклатуре УФ ИИ фирмы Philips присутствуют ЛЛ типа TL12 с предельно близкими к ЛЭ30 спектральными характеристиками, которые наряду с более «жесткой» УФ ЛЛ типа TL01 используются в медицине для лечения фотодерматозов. Диапазон существующих УФ ИИ, которые используются в фототерапевтических установках, достаточно велик; наряду с указанными выше УФ ЛЛ, это лампы типа ДРТ или специальные МГЛ зарубежного производства, но с обязательной фильтрацией УФС излучения и ограничением доли УФВ либо путём легирования кварца, либо с помощью специальных светофильтров, входящих в комплект облучателя.
- В странах Центральной и Северной Европы, а также в России достаточно широкое распространение получили УФ ОУ типа «Искусственный солярий», в которых используются УФ ЛЛ, вызывающие достаточно быстрое образование загара. В спектре «загарных» УФ ЛЛ преобладает «мягкое» излучение в зоне УФА Доля УФВ строго регламентируется, зависит от вида установок и типа кожи (в Европе различают 4 типа человеческой кожи от «кельтского» до «средиземноморского») и составляет 1-5 % от общего УФ-излучения. ЛЛ для загара выпускаются в стандартном и компактном исполнении мощностью от 15 до 230 Вт и длиной от 30 до 200 см.
- В 1980 г. американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас квалифицируют как заболевание и называют «сезонозависимое расстройство» (Seasonal Affective Disorder, сокращенно SAD). Заболевание связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, синдрому SAD подвержено ~ 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %. По странам Северной Европы данные колеблются от 10 до 40 %.
В связи с тем, что SAD является, бесспорно, одним из проявлений «солнечной недостаточности», неизбежен возврат интереса к так называемым лампам «полного спектра», достаточно точно воспроизводящим спектр естественного света не только в видимой, но и в УФ области. Ряд зарубежных фирм включило ЛЛ полного спектра в свою номенклатуру, например, фирмы Osram и Radium выпускают подобные УФ ИИ мощностью 18, 36 и 58 Вт под названиями, соответственно, «Biolux» и «Biosun», спектральные характеристики которых практически совпадают. Эти лампы, естественно, не обладают «антирахитным эффектом», но помогают устранять у людей ряд неблагоприятных синдромов, связанных с ухудшением здоровья в осенне-зимний период и могут также использоваться в профилактических целях в ОУ школ, детских садов, предприятий и учреждений для компенсации «светового голодания». При этом необходимо напомнить, что ЛЛ «полного спектра» по сравнению c ЛЛ цветности ЛБ имеют световую отдачу примерно на 30 % меньше, что неизбежно приведет к увеличению энергетических и капитальных затрат в осветительно-облучательной установке. Проектирование и эксплуатация подобных установок должны осуществляться с учетом требований стандарта CTES 009/E:2002 «Фотобиологическая безопасность ламп и ламповых систем».
- Весьма рациональное применение найдено УФ ЛЛ, спектр излучения которых совпадает со спектром действия фототаксиса некоторых видов летающих насекомых-вредителей (мух, комаров, моли и т. д.), которые могут являться переносчиками заболеваний и инфекций, приводить к порче продуктов и изделий.
Эти УФ ЛЛ используются в качестве ламп-аттрактантов в специальных устройствах-светоловушках, устанавливаемых в кафе, ресторанах, на предприятиях пищевой промышленности, в животноводческих и птицеводческих хозяйствах, складах одежды и пр.
Лазерные источники
Существует ряд лазеров, работающих в ультрафиолетовой области. Лазер позволяет получать когерентное излучение высокой интенсивности. Однако область ультрафиолета сложна для лазерной генерации, поэтому здесь не существует столь же мощных источников, как в видимом и инфракрасном диапазонах. Ультрафиолетовые лазеры находят своё применение в масс-спектрометрии, лазерной микродиссекции, биотехнологиях и других научных исследованиях, в микрохирургии глаза (LASIK), для лазерной абляции.
В качестве активной среды в ультрафиолетовых лазерах могут использоваться либо газы (например, аргоновый лазер, азотный лазер, эксимерный лазер и др.), конденсированные инертные газы, специальные кристаллы, органические сцинтилляторы, либо свободные электроны, распространяющиеся в ондуляторе.
Также существуют ультрафиолетовые лазеры, использующие эффекты нелинейной оптики для генерации второй или третьей гармоники в ультрафиолетовом диапазоне.
В 2010 году был впервые продемонстрирован лазер на свободных электронах, генерирующий когерентные фотоны с энергией 10 эВ (соответствующая длина волны — 124 нм), то есть в диапазоне вакуумного ультрафиолета.
Воздействие
Деградация полимеров и красителей
Многие полимеры, используемые в товарах широкого потребления, деградируют под действием УФ-света. Проблема проявляется в исчезновении цвета, потускнении поверхности, растрескивании, а иногда и полном разрушении самого изделия. Скорость разрушения возрастает с ростом времени воздействия и интенсивности солнечного света. Описанный эффект известен как УФ-старение и является одной из разновидностей старения полимеров.
К чувствительным полимерам относятся термопластики, такие как, полипропилен, полиэтилен, полиметилметакрилат (органическое стекло), а также специальные волокна, например, арамидное волокно. Поглощение УФ приводит к разрушению полимерной цепи и потере прочности в ряде точек структуры.
Для предотвращения деградации в такие полимеры добавляются специальные вещества, способные поглощать УФ, что особенно важно в тех случаях, когда продукт подвергается непосредственному воздействию солнечного света.
Воздействие УФ на полимеры используется в нанотехнологиях, трансплантологии, рентгенолитографии и др. областях для модификации свойств (шероховатость, гидрофобность) поверхности полимеров. Например, известно сглаживающее действие вакуумного ультрафиолета (ВУФ) на поверхность полиметилметакрилата.
На здоровье человека
Биологические эффекты ультрафиолетового излучения в трёх спектральных участках существенно различны, поэтому биологи иногда выделяют, как наиболее важные в их работе, следующие диапазоны:
- Ближний ультрафиолет, УФ-A лучи (UVA, 315—400 нм)
- УФ-B лучи (UVB, 280—315 нм)
- Дальний ультрафиолет, УФ-C лучи (UVC, 100—280 нм)
Практически весь УФ-C и приблизительно 90 % УФ-B поглощаются при прохождении солнечного излучения через земную атмосферу. Излучение из диапазона УФ-A поглощается атмосферой слабо, поэтому радиация, достигающая поверхности Земли, в значительной степени содержит ближний ультрафиолет УФ-A и в небольшой доле — УФ-B.
Несколько позже в работах О. Г. Газенко, Ю. Е. Нефёдова, Е. А. Шепелева, С. Н. Залогуева, Н. Е. Панфёрова, И. В. Анисимова указанное специфическое действие излучения было подтверждено в космической медицине. Профилактическое УФ-облучение было введено в практику космических полётов наряду с Методическими указаниями (МУ) 1989 г. «Профилактическое ультрафиолетовое облучение людей (с применением искусственных источников УФ-излучения)». Оба документа являются надёжной базой дальнейшего совершенствования УФ-профилактики.
Действие на кожу
Воздействие ультрафиолетового излучения на кожу, превышающее естественную защитную способность кожи к загару, приводит к ожогам разной степени.
Ультрафиолетовое излучение может приводить к образованию мутаций (ультрафиолетовый мутагенез). Образование мутаций, в свою очередь, может вызывать рак кожи, меланому кожи и её преждевременное старение.
- Защита кожи
Эффективным средством защиты от ультрафиолетового излучения служит одежда и специальные кремы от загара c числом «SPF» больше 10. Это число означает коэффициент ослабления экспозиции. То есть число 30 означает, что можно пробыть под солнцем в совокупности 30 часов и получить такое же воздействие, как за один час, но без защиты. Для любителей загара это на практике означает, что использование кремов с большим числом «SPF» — это отсутствие загара вообще и пустое времяпровождение на пляже. Рациональным является понижение числа «SPF» по мере появления загара, ограничение времени пребывания под солнцем и паузы в принятии солнечных ванн, чем использование кремов с числом «SPF» больше 6.
- Типы защитных кремов
Синтетические кремы содержат минералы, отражающие ультрафиолет, такие как окись цинка, или сложные органические составы, полимеризующиеся на свету. Их коэффициент защиты достигает «SPF» 50.
Натуральные средства защиты известны еще с Древнего Египта, это различные растительные масла. Их коэффициент защиты невелик: «SPF» не больше 6,5
Долгосрочный прогноз, какова вероятность рака кожи от самих синтетических защитных кремов по сравнению от воздействия солнечного света пока отсутствует.
Действие на глаза
Ультрафиолетовое излучение средневолнового диапазона (280—315 нм) практически неощутимо для глаз человека и в основном поглощается эпителием роговицы, что при интенсивном облучении вызывает радиационное поражение — ожог роговицы (электроофтальмия). Это проявляется усиленным слезотечением, светобоязнью, отёком эпителия роговицы, блефароспазмом. В результате выраженной реакции тканей глаза на ультрафиолет глубокие слои (строма роговицы) не поражаются т. к. человеческий организм рефлекторно устраняет воздействие ультрафиолета на органы зрения, поражённым оказывается только эпителий. После регенерации эпителия зрение, в большинстве случаев, восстанавливается полностью. Мягкий ультрафиолет длинноволнового диапазона (315—400 нм) воспринимается сетч
Убивает ли ультрафиолетовый свет новый коронавирус?
Ультрафиолетовый свет десятилетиями использовался для остановки патогенов на их пути. Но работает ли это против SARS-CoV-2, вируса, стоящего за пандемией?
Короткий ответ — да. Но для этого требуется правильный вид УФ-излучения в правильной дозировке — сложная операция, которую лучше всего проводить обученные профессионалы. Другими словами, многие домашние ультрафиолетовые устройства, утверждающие, что убивают SARS-CoV-2, вероятно, не являются безопасной ставкой.
УФ-излучение можно разделить на три типа в зависимости от длины волны: UVA, UVB и UVC.По данным Центра по контролю и профилактике заболеваний , почти все УФ-излучение, которое достигает Земли, — это УФ-А, потому что большая часть УФ-В и весь УФ-световой свет поглощается озоновым слоем. И именно УФС, обладающий самой короткой длиной волны и самой высокой энергией, может действовать как дезинфицирующее средство.
По теме: Что такое ультрафиолетовый свет?
«УФС используется в течение многих лет, это не новость», — сказал Live Science Индермит Кохли, физик, изучающий фотомедицину в дерматологии в больнице Генри Форда в Детройте.По ее словам, УФС с определенной длиной волны, 254 нанометра, успешно использовался для инактивации вируса гриппа h2N1 и других коронавирусов , таких как тяжелый острый респираторный вирус (SARS-CoV) и ближневосточный респираторный синдром (MERS-CoV). Исследование, опубликованное 26 июня в базе данных препринтов medRxiv от коллег Кохли, ожидающих экспертной оценки, теперь подтверждает, что UVC также устраняет SARS-CoV-2.
UVC-254 работает, потому что эта длина волны вызывает повреждения ДНК и РНК.Достаточное воздействие UVC-254 повреждает ДНК, и РНК, так что они не могут реплицироваться, эффективно убивая или инактивируя микроорганизм или вирус.
«Данные, поддерживающие эту технологию, простота использования и бесконтактный характер» UVC делают его ценным инструментом в условиях пандемии, — сказал Кохли. Но ответственное, точное использование имеет решающее значение. По словам Кохли, способность UVC повредить ДНК делает его чрезвычайно опасным для кожи и глаз человека. Она предупредила, что технологии УФ-дезинфекции следует в первую очередь оставить на усмотрение медицинских учреждений, а их безопасность и эффективность должны оценивать бригады, обладающие опытом в фотомедицине и фотобиологии.
Когда дело доходит до домашних УФ-ламп, их способность повреждать кожу и глаза — не единственная опасность, сказал доктор Джейкоб Скотт, врач-исследователь из отделения трансляционной гематологии и онкологических исследований клиники Кливленда. Эти устройства также имеют низкий уровень контроля качества, а это означает, что нет никакой гарантии, что вы действительно устраняете патоген, сказал он.
«UVC действительно убивает вирус, и точка, но проблема в том, что вам нужно получить достаточную дозу», — сказал Скотт Live Science. «В частности, для масок N95, которые являются пористыми, требуется довольно большая доза» UVC-254 нм для устранения SARS-CoV-2.Такая точность невозможна с домашними устройствами.
В больницах, когда эксперты определяют правильную дозировку УФС, необходимую для уничтожения патогенов, учитываются геометрия комнаты, затенение, время и тип дезинфицируемого материала или объекта. Но такая «гарантия качества очень сложна в мире», — сказал Скотт. Он отметил, что домашние устройства не обеспечивают такой точности, поэтому их использование может дать ложную уверенность в том, что SARS-CoV-2 был устранен, хотя этого не произошло.«Иметь что-то, что вы считаете чистым, но это не так, хуже, чем то, что вы знаете, грязное», потому что это влияет на ваше поведение по отношению к этому объекту, — сказал он.
Кохли и Скотт и их команды работают над тем, чтобы сделать УФ-дезинфекцию средств индивидуальной защиты (СИЗ), таких как маски для лица и респираторы N95, более эффективной. Группа Кохли советует больницам и поставщикам перепрофилировать существующее УФ-оборудование для дезинфекции респиратора N95. Группа Скотта разработала , машину , которая может использоваться небольшими медицинскими учреждениями, и программное обеспечение, которое помогает пользователям учитывать геометрию дезинфекционной комнаты, чтобы персонал мог доставить наиболее эффективную дозу УФС.
По словам Кохли, в полевых условиях ведутся разговоры об установке УФ-блоков в потолках для обеззараживания циркулирующего воздуха. А другие изучают другую длину волны UVC, называемую UVC-222 или Far-UVC, которая может не повредить клетки человека, добавила она. Но это потребует дополнительных исследований, сказал Кохли. Тем не менее, очевидно, что «при правильном и ответственном использовании UVC имеет огромный потенциал».
Первоначально опубликовано на Live Science.
Что такое ультрафиолетовые волны? (с иллюстрациями)
Свет состоит как из волн, так и из частиц.Скорость, с которой колеблются эти волны, определяет, какой это тип волны. Ультрафиолетовые волны (УФ-волны) — это волны, которые короче фиолетового света — самая короткая световая волна, которую люди могут обнаружить нашими глазами. Ультрафиолетовые волны составляют от 100 до 4000 ангстрем (10-400 нанометров). Это короче, чем видимый свет, но длиннее, чем рентгеновские лучи и гамма-лучи.
Ультрафиолетовые волны попадают между видимым светом и рентгеновскими лучами в электромагнитном спектре.
Чем короче волна в спектре, тем больше у нее энергии и тем быстрее она колеблется. Чем больше энергии у волны, тем она опаснее для человека. Более высокая энергия означает, что волны могут проникать дальше в человеческое тело и причинять больший ущерб. Ультрафиолетовые, рентгеновские и гамма-лучи — это волны, которые в световом спектре короче фиолетового. Хотя все три могут быть опасными для человека, ультрафиолетовые волны стали наиболее известными.
Атмосфера Земли не может блокировать все вредные солнечные УФ-волны.
Самые вредные ультрафиолетовые волны задерживаются атмосферой Земли, но некоторые из них могут проникать внутрь. Это может быть как хорошо, так и плохо, поскольку ультрафиолетовые волны полезны и вредны. Некоторые животные, например пчелы, могут обнаруживать ультрафиолетовый свет и видеть на цветах особые узоры, которые ведут их к источнику нектара.Кроме того, волны также могут дать ученым другой взгляд на Вселенную. Используя специализированные камеры и оборудование, ученые могут изучать Солнце, звезды, а также различные объекты на нашей планете.
Частая опасность ультрафиолетовых волн — солнечные ожоги.
Еще одно преимущество ультрафиолета — его способность стерилизовать. УФ-волны используются в очистителях воздуха и воды для уничтожения бактерий и вирусов. Волны также способствуют выработке нашим организмом витамина D. Когда УФ-волны попадают на кожу, они стимулируют выработку витамина. Хотя это правда, что УФ-волны способствуют выработке витамина D, важно не подвергать себя чрезмерному воздействию ультрафиолетового света в любой форме.
UVB-лучи необходимы для производства витамина D в организме человека.
Одной из наиболее распространенных форм повреждения, вызванного ультрафиолетовыми волнами, является солнечный ожог. Когда волны ударяются о кожу, они могут повредить или убить клетки кожи. Со временем чрезмерное воздействие УФ-волн также может привести к раку кожи.Поскольку солнечный ожог вызывается ультрафиолетовыми волнами, получить солнечный ожог можно даже в пасмурный день; важно постоянно носить соответствующую защиту. Ограничение воздействия ультрафиолетовых волн на протяжении всей жизни может помочь людям избежать этих катастрофических побочных эффектов.
Продолжительное воздействие УФ-излучения может увеличить риск рака кожи.
Как работают очистители воздуха УФ-светом?
Исторически ультрафиолетовый (УФ) свет использовался для дезинфекции воды, поверхностей и воздуха. Вы можете задаться вопросом, работает ли эта технология против микробов, переносимых по воздуху, или в целом улучшает качество воздуха в вашем доме. В этой статье описывается, как работают УФ-очистители воздуха, доказана ли их эффективность в очистке воздуха и их потенциальные проблемы с безопасностью. Если вам интересно, может ли использование УФ-света снизить вероятность заражения коронавирусом, ознакомьтесь с нашим блогом, чтобы узнать, как УФ-свет убивает Covid-19.
Что такое очистители воздуха УФ-светом?
Ультрафиолетовые очистители воздуха
предназначены для использования коротковолнового ультрафиолетового света (УФ-С) для инактивации переносимых по воздуху патогенов и микроорганизмов, таких как плесень, бактерии и вирусы. У них одна и та же конечная цель, что и у всех очистителей воздуха: уменьшить загрязнение воздуха в помещении. Эта технология также называется бактерицидным ультрафиолетовым облучением или очистителями воздуха UVGI. Это отличается от других технологий очистки воздуха, которые содержат технологию ультрафиолетового излучения, но не используют ее непосредственно против загрязнителей воздуха.
На рынке очистители воздуха UV-C в настоящее время продаются как автономные, отдельно стоящие устройства или как системы, установленные в уже существующие жилые или коммерческие блоки HVAC. Когда воздух проходит через устройство, он проходит через УФ-лампы, которые непосредственно пытаются дезинфицировать воздух с помощью бактерицидного облучения. Самая большая проблема безопасности заключается в том, что во время этого процесса может образовываться озон.
Редко являющиеся автономным продуктом, легкие очистители воздуха UV-C часто требуют дополнительных систем для полной эффективности и чаще всего включаются в более крупные системы фильтрации воздуха с высокой эффективностью защиты от твердых частиц (HEPA).Фактически, EPA утверждает, что очиститель воздуха UV-C не кажется эффективным в качестве автономного устройства, потому что он не может улавливать или удалять частицы.
Фон в ультрафиолете
Бактерицидный УФ-свет используется при лечении туберкулеза и дезинфекции больниц, кухонь, мясоперерабатывающих предприятий и лабораторий. Еще в 1908 году ультрафиолетовый свет C использовался для дезинфекции муниципального водоснабжения во Франции.
Электромагнитное излучение принимает разные формы — от видимого света до радиоволн и ультрафиолетового света.Вот некоторые сведения о том, как разные формы света имеют разные уровни энергии:
Различные формы света
Свет состоит из крошечных частиц, называемых фотонами. Путешествуя, они колеблются взад и вперед и следят за волной в пространстве. Чем быстрее они вибрируют, тем короче расстояние между каждой волной. Чем медленнее вибрация, тем больше расстояние между каждой волной. Это расстояние от волны до волны называется длиной волны света. Длинные волны с более медленными вибрирующими фотонами имеют меньшую энергию.Короткие волны с более быстро колеблющимися частицами обладают большей энергией.
В зависимости от молекулярного состава различные материалы в мире отражают и поглощают свет с разной длиной волны:
- Видимый свет имеет длину волны 400-700 нанометров — диапазон, который влияет на световые рецепторы ваших глаз.
- Инфракрасный свет, который можно почувствовать как тепло, длиннее (от 700 до 1 млн нанометров).
- Ультрафиолет, который вы не можете почувствовать или увидеть, короче видимого света на 100–400 нанометров.
Фотоны передают электромагнитную энергию, когда сталкиваются с веществом, а ультрафиолетовый свет имеет высокий уровень энергии.
Ультрафиолетовый свет: УФ-А, УФ-В и УФ-С
Ультрафиолет разделен на три части:
- УФ-излучение: 315–400 нанометров с фотонами, которые вибрируют немного быстрее, чем видимый свет
- УФ-B свет: 280–315 нанометров, с фотонами, которые вибрируют еще быстрее
- УФ-свет C: 100–280, с фотографиями, которые вибрируют быстрее всех и несут больше всего энергии
Продолжительное воздействие ультрафиолетового излучения может вызвать временное повреждение глаз и кожи, поэтому следует принять дополнительные меры предосторожности при непосредственной работе с ультрафиолетовыми лампами или рядом с ними.Сегодня УФ-свет в основном используется в дополнение к другим общепринятым методам дезинфекции и «стерилизации» чувствительного научного и медицинского оборудования и помещений, хотя такие системы радиационной очистки нашли свое применение в жилых и коммерческих помещениях благодаря популяризации УФ-света в качестве очистителя в прошлом. две декады. Эти продукты относятся к сфере действия и необходимости повышения чистоты и уменьшения загрязнения окружающей среды, а не борьбы с инфекционными заболеваниями.
Как очистители воздуха с ультрафиолетовым излучением используют УФ-свет?
Свет
UV-C отвечает за основное дезинфицирующее действие систем очистки воздуха UV-C.Вся эта дополнительная энергия, намного больше, чем видимый свет, может на самом деле изменять молекулы, которые ее поглощают, и ДНК особенно восприимчива к этим изменениям. Ультрафиолетовый свет бомбардирует микроорганизмы вокруг УФ-лампы и повреждает ДНК, которая им необходима для жизни.
Когда люди обгорают после дня на пляже, они страдают от радиационных ожогов от типа ультрафиолетового света, излучаемого солнцем — покраснение — это воспалительная реакция кожи, когда ее ДНК напрямую повреждается ультрафиолетовым излучением, что потенциально может привести к раку кожи.
Поскольку бактерии — это всего лишь одна клетка, их жизнь зависит от ДНК. Это принцип работы очистителей воздуха с ультрафиолетовым излучением. Если ДНК бактериальной клетки повреждена в достаточной степени, она запускает механизм самоуничтожения, делая ее безвредной.
Очистители воздуха
UV-C можно устанавливать различными способами и с разной степенью успеха (Macher, 1993). В одном исследовании было обнаружено, что размещение бактерицидных ультрафиолетовых ламп на стенах медицинских домов успешно обеспечивает дезинфицирующие свойства без каких-либо статистически значимых побочных эффектов чрезмерного УФ-облучения, что усиливает знакомство этих систем с отраслью здравоохранения (Nardell et al.2008 г.).
Как УФ-очистители очищают воздух?
Принцип работы легких очистителей воздуха UV-C довольно прост. Как обсуждалось выше, они предназначены для использования УФ-ламп, которые потенциально могут изменять ДНК микроорганизмов и инактивировать или уничтожать их. В зависимости от материала излучателя (например, люминофор или кварц) этот свет может быть голубоватым или может быть невидимым для человеческого глаза. По данным EPA, обычно в жилых домах используются ртутные лампы, излучающие ультрафиолетовый свет с длиной волны 254 нм.
Очистители воздуха с ультрафиолетовым излучением
обычно представляют собой комбинацию системы принудительной подачи воздуха и другого фильтра (например, HEPA-фильтра). В результате ультрафиолетовое излучение очистителя воздуха действует вместе с другими процессами очистки воздуха. Окружающий воздух в помещении проходит через установку и вентилируется через камеру с лампами, излучающими свет в диапазоне УФ-C. УФ-лампа обычно устанавливается после фильтра в портативном очистителе воздуха. На ее работу могут влиять различные факторы, такие как тип УФ-лампы, влажность и температура.
Лампы
UV-C, используемые в бактерицидных очистителях UV-C, бесшумны, и свечение многих, в зависимости от установленного вокруг них кожуха, невидимо для человеческого глаза. Как правило, они без запаха. УФ-лампы могут нуждаться в замене ежегодно, в зависимости от марки и модели.
Опасности УФ-очистителей воздуха
Возможно, наиболее важным отрицательным аспектом УФ-очистителей воздуха было доказано, что УФ-С излучение превращает кислород в воздухе в озон (Slonim et al, 1969). Это происходит посредством фотолиза — когда свет заставляет кислород (O 2 ) распадаться на два отдельных атома и объединяться с другими молекулами кислорода с образованием озона (O 3 ).Это может произойти с упомянутыми выше лампами UV-C, особенно если они не имеют покрытия. Из-за этой возможности некоторые производители используют специальное покрытие для УФ-ламп.
Насколько эффективны УФ-очистители воздуха?
Хотя ультрафиолетовое излучение C потенциально может дезактивировать микробы, можно ли это сделать в портативном очистителе воздуха — совсем другое дело. Эти устройства часто рекламируются для уменьшения количества пылевых клещей и аллергенов плесени.
Эффективность УФ-света для дезинфекции воздуха зависит от ряда факторов, в том числе:
- Попадают ли загрязнители в контакт с УФ-светом
- Блокирует ли свет охлаждающий эффект воздушного потока
- Материал колбы, излучающей такой свет
- Требуется высокая доза света
- Как долго загрязнитель подвергается воздействию света
УФ очистители воздуха vs.микроорганизмы
При правильной разработке процесс УФ-фильтрации потенциально может дезактивировать некоторые бактерии и плесень и предложить небольшое снижение количества вирусов, но небольшое уменьшение количества спор бактерий и плесени (Kowalski & Bahnfleth, 2000). Как правило, споры бактерий и плесени устойчивы к УФ-излучению и требуют высоких доз УФ-излучения. EPA заявляет, что для фактического уничтожения спор плесени и бактерий вам потребуются высокие уровни ультрафиолетового света и гораздо более длительное время воздействия.Вам могут потребоваться гораздо более высокие уровни, чем те, которые предлагаются в жилых помещениях, а также длительное воздействие — намного больше, чем несколько секунд, когда воздух проходит через устройство.
УФ-очистители воздуха в сравнении с аллергенами
УФ-очистка не полностью удаляет из воздуха аллергены, химические испарения, пыль, шерсть домашних животных, сигаретный дым или плесень (Olander et al., 1988). Опасные газы и многие твердые частицы часто неуязвимы для УФ-излучения.
EPA утверждает, что частицы плесени могут вызывать аллергию даже в отключенном состоянии, поэтому УФ-очистители воздуха могут оказаться неэффективными при аллергии и астме.
УФ-очистители воздуха в сравнении с летучими органическими соединениями
Многие вредные загрязнители не подвержены воздействию УФ-излучения. Ультрафиолетовый свет не может разрушить летучие органические соединения или ЛОС, которые обычно встречаются в бытовых товарах, от красок и лаков до чистящих, дезинфицирующих и косметических растворов. Интенсивная энергия ультрафиолетового света может даже вызвать выделение ЛОС быстрее, чем обычно, или превратить их в более опасные вещества.
Наша рекомендация
Если имеющийся на рынке УФ-очиститель воздуха производит озон, он может создать угрозу здоровью вас и вашей семьи в вашем доме.Если нет риска озона, системы очистки воздуха с ультрафиолетовым излучением C-света могут предлагать некоторые виды дезинфекции, хотя они также должны иметь фильтрующий материал для улавливания частиц. Как правило, исследования показали, что портативные очистители воздуха с ультрафиолетовым светом C имеют ограниченную эффективность против микроорганизмов и не могут справиться со многими загрязнителями, такими как летучие органические соединения.
Наше решение
До сих пор в отрасли очистки воздуха не было новшеств. Новая технология Molekule PECO предлагает мощную альтернативу УФ-очистителям воздуха.Технология PECO не только уничтожает переносимые по воздуху микроорганизмы, но также уничтожает летучие органические соединения и аллергены, с которыми УФ-очистители воздуха не могут справиться.
Лаборатории исследования и разработки аэрозолей протестировали технологию PECO против высокорезистентных бактерий, Staphylococcus epidermidis . Лаборатория также проверила технологию против вирусов, плесени и эндоспор. Результаты показали, что PECO снижает концентрацию микроорганизмов на 99,99%.
В отличие от очистителей воздуха UV-C, которые пытаются дезактивировать микробы, технология PECO может их уничтожить.Что наиболее важно, процесс PECO не производит озона, что подтверждается независимым отчетом об испытаниях на выбросы озона. Узнайте больше об очистителе воздуха Molekule здесь.
Свет, ультрафиолет и инфракрасный свет — Canada.ca
- Перейти к основному содержанию
- Перейти в раздел «О правительстве»
- Перейти в меню раздела
Выбор языка
Français
пт
/
Gouvernement du Canada
Найти
Найдите Канаду.ок
Поиск
Меню
Главное меню
- Работа и рабочее место
- Иммиграция и гражданство
- Путешествия и туризм
- Бизнес и промышленность
- Преимущества
- Здоровье
- Налоги
- Окружающая среда и природные ресурсы
- Национальная безопасность и оборона
- Культура, история и спорт
- Полиция, правосудие и чрезвычайные ситуации
- Транспорт и инфраструктура
- Канада и мир
- Деньги и финансы
- Наука и инновации
Вы находитесь здесь:
- Канада.ок.
- Культура, история и спорт
- История и наследие
- Музееведение и консервация
- Консервация и консервация
- Профилактическая консервация и риски
- Агенты износа
Стефан Михальски
Содержание
- Дилемма: видеть или спасать
- Количественный свет, УФ и ИК
- Сколько света нам нужно видеть?
- Источники света, УФ и ИК
- Ухудшение под действием света, УФ и ИК
- Контроль света, UV и IR
- Выводы
- Виньетки
- Виньетка 1.Использование оконного колодца в историческом доме для демонстрации
- Виньетка 2: Местная художественная галерея с основным освещением
- Ссылки
- Основные показатели
- Глоссарий
Ультрафиолетовые факты для детей
Ультрафиолет — это часть электромагнитного спектра, показанная в левой части рисунка ниже черным цветом, потому что люди не могут видеть свет такой короткой длины волны (или высокой частоты).Многие животные, такие как насекомые, рептилии, крокодилы, саламандры и маленькие птицы, могут видеть вещи, которые отражают этот свет. UV — общепринятое сокращение от ультрафиолета, в основном используемое в технических контекстах.
Ультрафиолет превосходит видимый фиолетовый свет по частоте, длине волны и энергии. Его длины волн составляют примерно от 10 нанометров (нм) до 400 нанометров. Частота и длина волны тесно связаны. Уравнение, которое показывает эту связь: ν = c / λ.Сказать, что у чего-то короткая длина волны, все равно что сказать, что у этого есть высокая частота.
Ультрафиолетовое излучение
Ультрафиолетовый свет — это разновидность ионизирующего излучения. Он может повредить или убить клетки. Любое электромагнитное излучение (свет) с длиной волны короче 450 нм может вызвать проблемы. Таким образом, люди, которые живут в местах с большим количеством ультрафиолета, адаптировались, получив более темную кожу. Пигменты поглощают ультрафиолетовое излучение, поэтому оно не проходит через кожу, чтобы убить или повредить клетки внутри.Повреждение кожи ультрафиолетом называется «солнечным ожогом».
Фиолетовый свет и ультрафиолетовый свет различаются по длине волны, частоте и энергии квантов. Различия между ультрафиолетовым светом и рентгеновскими лучами также заключаются в длине волны, частоте и энергии квантов. В электромагнитном спектре ультрафиолет выходит за рамки фиолетового, рентгеновские лучи за пределами ультрафиолета, а гамма-лучи за пределами рентгеновских лучей.
Электромагнитные волны с длиной волны от 400 до 10 нанометров обычно называют ультрафиолетовыми.Их характерная энергия фотонов составляет от 3 до 124 электронвольт.
Хотя воздух Земли прозрачен для широкого диапазона ультрафиолета, некоторое количество ультрафиолетового солнечного света поглощается на очень большой высоте озоновым слоем. Недавнее и продолжающееся разрушение озона на больших высотах, вызванное влиянием человека — в основном, промышленными химикатами и воздушным транспортом — значительно увеличило количество ультрафиолетового света, достигающего поверхности Земли. Это, в свою очередь, увеличило риск рака кожи для человечества, и этот риск будет только увеличиваться со временем, если озоновый слой не будет лучше защищен.
Ультрафиолетовые волны с длиной волны менее 200 нанометров, рентгеновские лучи и гамма-лучи вместе называются ионизирующим излучением, поскольку энергия в любом таком кванте света достаточно высока, чтобы «выбить» электрон из атома. Вот почему эти виды излучения опасны для жизни. Ультрафиолетовый свет подразделяется на три основных диапазона. УФ-С имеет самую короткую длину волны и опасен ионизирующим излучением. Азот и кислород поглощают УФ-С солнечного излучения. УФ-B имеет среднюю длину волны и менее опасен для живых существ.Озоновый слой Земли поглощает большую его часть. УФ-А от Солнца полностью проходит через атмосферу. Его длина волны почти равна длине волны видимого света, и многие животные могут его видеть, а люди — нет.
Обычное стекло не пропускает излучение, если его длина волны меньше 200 нанометров, поэтому оно действует как щит от более опасного диапазона ультрафиолетового света, но некоторые специальные виды стекла также не защищают его, в том числе окна многих автомобилей.
Одно из применений ультрафиолетового излучения — это загар.Использование устройств для загара может вызвать рак кожи, потому что ультрафиолет проходит через кожу и вызывает разрушение клеток, вызывая солнечный ожог.
Из-за разрушительной силы ультрафиолетового света его можно использовать для уничтожения микробов. Солнечный свет — мощное дезинфицирующее средство.
Людям необходимо ультрафиолетовое излучение для преобразования холестерина в витамин D.
Ультрафиолетовая лампа
Ультрафиолетовая лампа — это лампа, излучающая в основном ультрафиолетовый свет. Эти бактерицидные лампы часто используются для уничтожения микробов (микробов).Они могут быть очень мощными, поэтому людям, которые работают с ними, когда они включены, возможно, потребуется носить защитные очки и держать кожу закрытой, чтобы избежать травм.
В лаборатории, изображенной на фото, ультрафиолетовое освещение включается, когда рабочие уходят, так что все, что находится на поверхности стола, погибнет. Помимо ультрафиолетового света, который составляет большую часть света, производимого этими лампами, есть также немного фиолетового и синего света. Это позволяет людям узнать, когда включены ультрафиолетовые лампы.
Детские картинки
Ультрафиолетовый светодиод с длиной волны 380 нм заставляет светиться некоторые обычные предметы домашнего обихода.
Демонстрация действия солнцезащитного крема. Солнцезащитный крем виден только на лице мужчины справа. Левое изображение — обычная фотография лица; правое изображение получено отраженным УФ-светом. Сторона лица с солнцезащитным кремом темнее, потому что солнцезащитный крем поглощает УФ-свет.
Знаки часто используются для предупреждения об опасности сильных источников УФ-излучения.
ИК-спектр, показывающий поглощение карбонила из-за разложения полиэтилена под действием УФ-излучения
Портрет, сделанный с использованием только ультрафиолетового света с длинами волн 335 и 365 нанометров.
Птица появляется на многих кредитных картах Visa, когда они находятся под УФ-светом.
Коллекция образцов минералов, ярко флуоресцирующих на различных длинах волн, наблюдаемых при облучении УФ-светом.
Воздействие УФ на готовые поверхности через 0, 20 и 43 часа.
Ультрафиолетовый (УФ) стерилизатор
Ультрафиолетовые лампы для очистки воды производят УФ-С или «бактерицидное УФ» излучение гораздо большей интенсивности, чем солнечный свет. Почти весь выход УФ-лампы сосредоточен в области 254 нанометров (нм), чтобы в полной мере использовать бактерицидные свойства этой длины волны. Большинство систем очистки ультрафиолетом сочетаются с различными формами фильтрации, поскольку ультрафиолетовый свет способен убивать только такие микроорганизмы, как бактерии, вирусы, плесень, водоросли, дрожжи и ооцисты, такие как криптоспоридиумы и лямблии.Ультрафиолетовый свет обычно не влияет на хлор, ЛОС, тяжелые металлы и другие химические загрязнители. Тем не менее, это, вероятно, самая экономичная и эффективная технология, доступная домовладельцам для устранения широкого спектра биологических загрязнителей из их систем водоснабжения. Недавние испытания также показали, что УФ-излучение может эффективно уничтожать некоторые летучие органические соединения, хотя мы не рекомендуем специально использовать эту технологию для снижения выбросов летучих органических соединений.
Обработка воды УФ-излучением имеет много преимуществ по сравнению с другими формами очистки воды от микробиологических загрязнителей.Что наиболее важно, он не вводит никаких химикатов в воду, не производит побочных продуктов и не изменяет вкус, pH или другие свойства воды. Соответственно, это не только производит безопасную питьевую воду, но и не наносит вреда вашей водопроводной и септической системе. Кроме того, его легко и экономично устанавливать и обслуживать без специального обучения.
Trojan Technologies, производитель линейки бытовых ультрафиолетовых стерилизаторов Viqua (Trojan) UVMax, и R-can, выпускающая популярный бренд УФ-стерилизаторов Sterilight, являются пионерами и мировыми лидерами в области УФ-обработки воды.Эти компании даже производят большие системы УФ-стерилизации, которые могут использоваться муниципалитетами и региональными водными округами для крупномасштабной дезинфекции воды.
При ультрафиолетовой очистке используется источник ультрафиолетового излучения (лампа), заключенный в защитный прозрачный рукав (обычно кварцевый). Лампа установлена таким образом, что вода, проходящая через проточную камеру, подвергается воздействию УФ-лучей. Когда вредные микробы подвергаются воздействию ультрафиолетовых лучей, их нуклеиновые кислоты поглощают ультрафиолетовую энергию, которая затем нарушает структуру ДНК организма.Клетка становится стерильной и больше не может воспроизводиться. Теперь ячейка считается мертвой и больше не представляет угрозы. | Ультрафиолетовая обработка — отличный выбор для устранения биологического загрязнения из большей части домашней питьевой воды, независимо от того, находится ли ваш дом в муниципальной системе водоснабжения или в частной неочищенной системе (колодец, вода из озера и т. Д.). Его единственная цель — уничтожить вредные биологические загрязнители, поэтому его всегда следует сочетать с другими формами фильтрации (GAC / угольный блок, KDF или обратный осмос) для снижения содержания тяжелых металлов, хлора, ЛОС и других химических загрязнителей. |
| Какие загрязнения удаляет УФ-излучение? |
|---|
В отличие от хлорирования, не существует известных устойчивых к УФ-излучению микроорганизмов. Известно, что УФ-излучение очень эффективно против бактерий, вирусов, водорослей, плесени и дрожжей, а также ооцист, вызывающих заболевания, таких как криптоспоридии и лямблии. На практике бактерии и вирусы являются причиной большинства основных патогенных заболеваний, передающихся через воду. Было показано, что из этих кишечных вирусов вирус гепатита и Legionella pneumophila выживают в течение значительных периодов времени в присутствии хлора, но легко удаляются УФ-обработкой.Для большинства микроорганизмов эффективность удаления УФ-излучения микробиологических загрязнителей, таких как бактерии и вирусы, обычно превышает 99,99%. В частности, эффективность следующих веществ повышается до более чем 99,99%: кишечная палочка, Salmonella typhi (брюшной тиф), Salmonella enteritidis (гастроэнтерит), холерный вибрион (холера), Mycobacterium tuberculosis (туберкулез), Legionella pneumophila (Legionella pneumophila). ), Вирус гриппа, вирус полиомиелита и вирус гепатита А (более 90%). Настольные УФ-системы, как правило, не рекомендуются для удаления ооцист, таких как лямблии и криптоспоридии, если они не оснащены 0.Предварительный фильтр из угольного блока размером 5 микрон, поскольку время воздействия УФ-лучей на загрязнитель не всегда достаточно велико, чтобы обеспечить адекватную дозу УФ-излучения для дезинфекции этих более сложных организмов. С другой стороны, УФ-системы для всего дома, такие как Trojan UV Max, способны убивать ооцисты, содержащиеся в воде, при расходе в домашних условиях, если для приложения выбрана модель надлежащего размера.
= Эффективно удаляет = Значительно уменьшает = Минимальное удаление или отсутствие удаления
Для получения более конкретной информации об удалении загрязняющих веществ с помощью УФ-дезинфекции и сравнении с другими технологиями фильтрации / очистки,
, НАЖМИТЕ ЗДЕСЬ.
|
|
Viqua (Trojan) UVMax Whole-House UV Systems УФ-системы Sterilight для точек использования и для всего дома 5-ступенчатая система обратного осмоса ClearPlus с УФ |
УФ-лампы (лампы) требуют ежегодной замены для обеспечения оптимальной производительности.Характеристики УФ-лампы, как и любого другого источника света, со временем будут постепенно ухудшаться. По прошествии одного года нет гарантии, что УФ-свет, излучаемый лампой, обеспечит достаточную дезинфекцию. Помните, что УФ-свет нельзя увидеть. Лампа по-прежнему может излучать свет, но не обязательно УФ-лучи. Кварцевую втулку не нужно заменять, если она не сломана, однако ее следует очищать несколько раз в год (только снаружи). |
| Часто задаваемые вопросы об ультрафиолетовой (УФ) очистке |
|---|
Что такое УФ?
Ультрафиолетовый (УФ) свет находится на невидимом фиолетовом конце светового спектра.Несмотря на то, что мы не видим ультрафиолетовый свет, мы подвергаемся воздействию ультрафиолетовых лучей от всех источников света, включая солнце.
Как ультрафиолет очищает воду?
УФ-С лучи проникают в клетки вредоносных бактерий и вирусов в нашей питьевой воде, нарушая их способность к воспроизводству. Без этой способности эти организмы умирают и больше не представляют угрозы для здоровья. Это простой, но очень эффективный процесс, при котором система уничтожает 99,99% вредных микроорганизмов.
Почему бы вместо этого не использовать хлор?
Хлор изменяет вкус и запах воды.При хлорировании также образуются вредные побочные продукты, называемые тригалометанами (THM), которые связаны с заболеваемостью раком.
Использует ли УФ-система много энергии?
Нет, УФ-блок потребляет примерно столько же энергии, что и 60-ваттная лампочка. Это экономичный и естественный способ повысить качество воды.
Почему УФ-очистители требуют предварительной фильтрации осадка?
УФ-системы
требуют предварительной фильтрации для поддержания эффективности, поскольку отложения и другие загрязнители в воде могут создавать «тень», которая препятствует проникновению УФ-лучей и дезинфекции вредных микроорганизмов.
Как часто нужно менять УФ-лампу (лампу)?
Обязательно заменяйте УФ-лампу ежегодно.

 озоновые дыры)
озоновые дыры) По странам Северной Европы данные колеблются от 10 до 40 %.
По странам Северной Европы данные колеблются от 10 до 40 %.
 американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас квалифицируют как заболевание и называют «сезонное расстройство настроения» (Seasonal Affective Disorder, сокращённо SAD). Заболевание связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, синдрому SAD подвержено примерно 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %. По странам Северной Европы данные колеблются от 10 до 40 %.
американский психиатр Альфред Леви описал эффект «зимней депрессии», которую сейчас квалифицируют как заболевание и называют «сезонное расстройство настроения» (Seasonal Affective Disorder, сокращённо SAD). Заболевание связано с недостаточной инсоляцией, то есть естественным освещением. По оценкам специалистов, синдрому SAD подвержено примерно 10-12 % населения земли и прежде всего жители стран Северного полушария. Известны данные по США: в Нью-Йорке — 17 %, на Аляске — 28 %, даже во Флориде — 4 %. По странам Северной Европы данные колеблются от 10 до 40 %.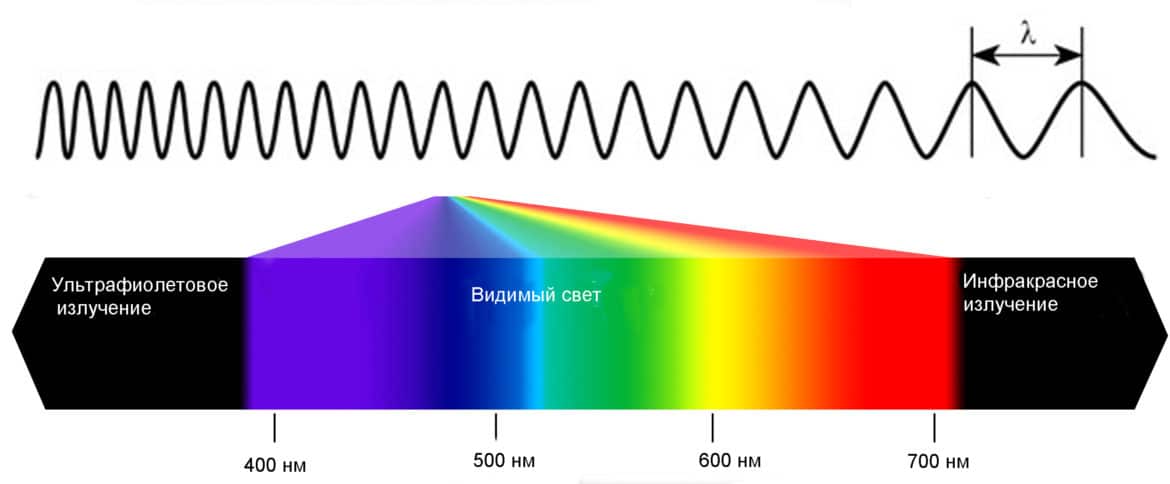

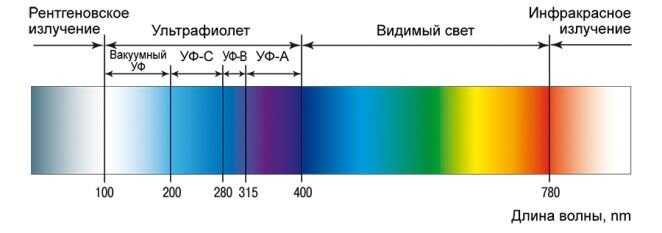
 — 1977. — Т. 22, № 1. — С. 157—158.
— 1977. — Т. 22, № 1. — С. 157—158. 154—156
154—156



 Инкубационный период, в зависимости от иммунитета, может составлять от 10 дней до 2 месяцев. В медицине также установлены случаи, когда симптомы трихомониаза проявились спустя 200 дней после проникновения бактерии в организм.
Инкубационный период, в зависимости от иммунитета, может составлять от 10 дней до 2 месяцев. В медицине также установлены случаи, когда симптомы трихомониаза проявились спустя 200 дней после проникновения бактерии в организм. В зависимости от того, насколько интенсивны клинические проявления, выделяют:
В зависимости от того, насколько интенсивны клинические проявления, выделяют: Но это всё-таки половая инфекция, и как все инфекции этой локализации способна вызывать воспаление органов, ответственных за репродуктивные возможности, и при неблагоприятном стечении клинических обстоятельств, приводить к бесплодию.
Но это всё-таки половая инфекция, и как все инфекции этой локализации способна вызывать воспаление органов, ответственных за репродуктивные возможности, и при неблагоприятном стечении клинических обстоятельств, приводить к бесплодию. Вторая половина даже не подозревает о наличии у них простейшего микроорганизма Trichomonas vaginalis.
Вторая половина даже не подозревает о наличии у них простейшего микроорганизма Trichomonas vaginalis. Но трихомонадой мало интересовались, общемировое признание как естественного представителя нормальной влагалищной флоры, пришло к трихомонаде только в 1916 году, ровно через 70 лет после первого «выхода в свет». Ещё через 20 лет опять же наши соотечественники поняли, что трихомонада не сугубо женский микроорганизм, а общечеловеческий, потому что нашли её в секрете предстательной железы и даже в крови. Тем не менее, только перед Второй мировой войной трихомонаду признали патогенной — вредной для человека. А после ещё два десятилетия гадали, как же ею заражаются, уж не из грязной ли воды она берётся.
Но трихомонадой мало интересовались, общемировое признание как естественного представителя нормальной влагалищной флоры, пришло к трихомонаде только в 1916 году, ровно через 70 лет после первого «выхода в свет». Ещё через 20 лет опять же наши соотечественники поняли, что трихомонада не сугубо женский микроорганизм, а общечеловеческий, потому что нашли её в секрете предстательной железы и даже в крови. Тем не менее, только перед Второй мировой войной трихомонаду признали патогенной — вредной для человека. А после ещё два десятилетия гадали, как же ею заражаются, уж не из грязной ли воды она берётся. Если женщина жалуется на воспаление, а у мужчины всё нормально, то видимо, женщина «подцепила заразу» где-то ещё.
Если женщина жалуется на воспаление, а у мужчины всё нормально, то видимо, женщина «подцепила заразу» где-то ещё. С того времени заболевание, вызываемое Trichomonas vaginalis, признали венерическим.
С того времени заболевание, вызываемое Trichomonas vaginalis, признали венерическим.
 Половой акт может сопровождаться болью, возможны боли в уретре при мочеиспускании. Гинекологи видят отёк и покраснение слизистой, а на шейке матки — кровоизлияния, а сама слизистая шейки очень похожа на зрелую клубничку. Но такая клиническая картина возникает только у части инфицированных, другие же мирно сосуществуют с трихомонадой, что называется носительством.
Половой акт может сопровождаться болью, возможны боли в уретре при мочеиспускании. Гинекологи видят отёк и покраснение слизистой, а на шейке матки — кровоизлияния, а сама слизистая шейки очень похожа на зрелую клубничку. Но такая клиническая картина возникает только у части инфицированных, другие же мирно сосуществуют с трихомонадой, что называется носительством.
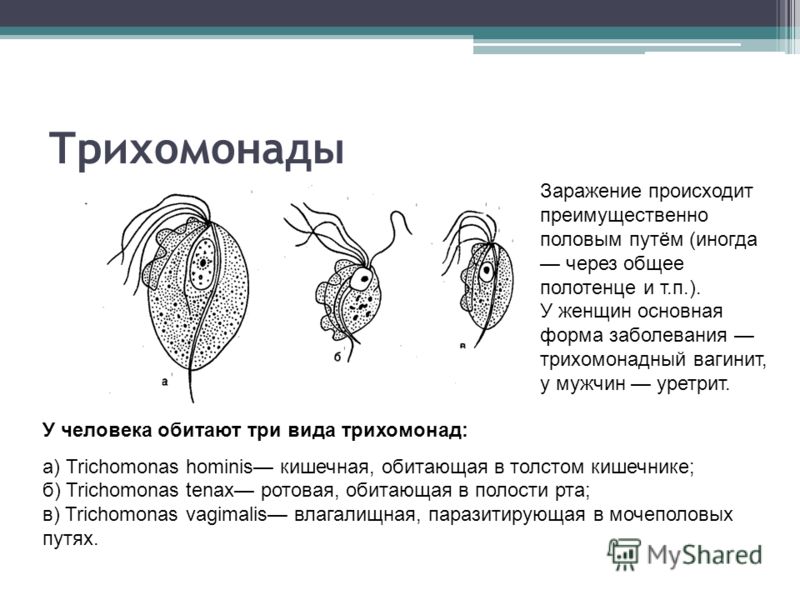
 Даже если симптомы быстро ушли, нужно допить курс, чтобы все паразиты были убиты, иначе трихомониаз может вернуться. Эффективность метронидазола могут снижать некоторые бактерии, обитающие во влагалище, к примеру, гемолитический стрептококк, который «убивает» метронидазол.
Даже если симптомы быстро ушли, нужно допить курс, чтобы все паразиты были убиты, иначе трихомониаз может вернуться. Эффективность метронидазола могут снижать некоторые бактерии, обитающие во влагалище, к примеру, гемолитический стрептококк, который «убивает» метронидазол.
 Инфекция чаще встречается у женщин, но также может обнаруживаться и в мочеполовой системе мужчин. Возбудитель вызывает заболевание — трихомониаз.
Инфекция чаще встречается у женщин, но также может обнаруживаться и в мочеполовой системе мужчин. Возбудитель вызывает заболевание — трихомониаз.  Симптомы влагалищного трихомониаза зависят от тяжести воспаления и у женщин следующие:
Симптомы влагалищного трихомониаза зависят от тяжести воспаления и у женщин следующие:
 При осмотре в гинекологическом зеркале гинеколог видит, что вагинальный щиток шейки матки приобрел характерный вид — многочисленные незначительные поражения шейного эпителия напоминают клубнику, так называемая «клубничная шейка».
При осмотре в гинекологическом зеркале гинеколог видит, что вагинальный щиток шейки матки приобрел характерный вид — многочисленные незначительные поражения шейного эпителия напоминают клубнику, так называемая «клубничная шейка». Эффективность лечения должна контролироваться тестами, которые использовались в процессе диагностики.
Эффективность лечения должна контролироваться тестами, которые использовались в процессе диагностики.

 Всего их около 50 видов. В развитии трихомониаза наибольшая роль принадлежит влагалищному типу. При диагностических исследованиях он определяется в биологическом материале наиболее часто.
Всего их около 50 видов. В развитии трихомониаза наибольшая роль принадлежит влагалищному типу. При диагностических исследованиях он определяется в биологическом материале наиболее часто. Которая защищает ребенка в материнской утробе. В случае с трихомониазом это утверждение справедливо. Однако больные забывают о том, что во время родов ребенок напрямую контактирует со слизистыми оболочками половых путей матери. Это может привести к заражению. Естественно, здоровью малыша не поспособствует контакт с ЗППП.
Которая защищает ребенка в материнской утробе. В случае с трихомониазом это утверждение справедливо. Однако больные забывают о том, что во время родов ребенок напрямую контактирует со слизистыми оболочками половых путей матери. Это может привести к заражению. Естественно, здоровью малыша не поспособствует контакт с ЗППП. В норме он поддерживается с помощью лактобацилл, которые вырабатывают особые ферменты, закисляющие среду вокруг них. Снижение количества лактобацилл ведет к снижению кислотности, что может способствовать развитию заболевания.
В норме он поддерживается с помощью лактобацилл, которые вырабатывают особые ферменты, закисляющие среду вокруг них. Снижение количества лактобацилл ведет к снижению кислотности, что может способствовать развитию заболевания.
 Так как не знает о своей болезни и может способствовать заражению окружающих. Также бессимптомный вариант тяжело поддается диагностики и, соответственно, часто поздно подвергается лечению.
Так как не знает о своей болезни и может способствовать заражению окружающих. Также бессимптомный вариант тяжело поддается диагностики и, соответственно, часто поздно подвергается лечению.
 Этот вариант тоже считается опасным. Наибольшую опасность в этом случае болезнь представляет для плода.
Этот вариант тоже считается опасным. Наибольшую опасность в этом случае болезнь представляет для плода. Затем выполняется осмотр на гинекологическом кресле. В ходе него обычно обнаруживаются воспалительные процессы в области половых органов. Нередко удается увидеть эрозии и язвочки на слизистых оболочках. После пациентке проводятся анализы.
Затем выполняется осмотр на гинекологическом кресле. В ходе него обычно обнаруживаются воспалительные процессы в области половых органов. Нередко удается увидеть эрозии и язвочки на слизистых оболочках. После пациентке проводятся анализы. Во-первых, если человек не знаком с медициной, он не сможет правильно подобрать дозировку препаратов и кратность их использования. Во-вторых, он не сможет отследить динамику патологии и не допустить перехода острой формы болезни в хроническую или бессимптомную.
Во-первых, если человек не знаком с медициной, он не сможет правильно подобрать дозировку препаратов и кратность их использования. Во-вторых, он не сможет отследить динамику патологии и не допустить перехода острой формы болезни в хроническую или бессимптомную.

 Измерение проводят через 72 часа. На сегодняшний день в России это основной метод профилактического обследования детей на инфицирование туберкулезом. Дополнительным методом диагностики туберкулеза является диаскинтест. Он позволяет определить не только наличие микобактерий туберкулеза в организме, но и активность микробактерий. Еще один способ диагностики туберкулеза — иммунологический, тест T-SPOT. Он занимает три-четыре дня, для его проведения нужна кровь исследуемого. Если сравнивать все эти три способа диагностики туберкулеза, у теста T-SPOT абсолютно нет противопоказаний, отсутствует возможность ложного результата. В отличие от пробы Манту, у него нет побочных реакций. Его можно проводить сразу после вакцинации, нет ограничений в период ожидания реакции, диагностика имеет высокую достоверность при иммунодефиците и при латентной форме.
Измерение проводят через 72 часа. На сегодняшний день в России это основной метод профилактического обследования детей на инфицирование туберкулезом. Дополнительным методом диагностики туберкулеза является диаскинтест. Он позволяет определить не только наличие микобактерий туберкулеза в организме, но и активность микробактерий. Еще один способ диагностики туберкулеза — иммунологический, тест T-SPOT. Он занимает три-четыре дня, для его проведения нужна кровь исследуемого. Если сравнивать все эти три способа диагностики туберкулеза, у теста T-SPOT абсолютно нет противопоказаний, отсутствует возможность ложного результата. В отличие от пробы Манту, у него нет побочных реакций. Его можно проводить сразу после вакцинации, нет ограничений в период ожидания реакции, диагностика имеет высокую достоверность при иммунодефиците и при латентной форме.
 Если все выполнено верно, на месте инъекции образуется небольшой узелок, называемый «лимонной корочкой» или «пуговкой». Процедура проходит практически безболезненно, так как срез иглы проникает только под тонкий слой кожи.
Если все выполнено верно, на месте инъекции образуется небольшой узелок, называемый «лимонной корочкой» или «пуговкой». Процедура проходит практически безболезненно, так как срез иглы проникает только под тонкий слой кожи. Это водный раствор, в котором находятся частички тканей туберкулезной бактерии, обработанные химически и термически, а также консервант (фенол) и стабилизатор.
Это водный раствор, в котором находятся частички тканей туберкулезной бактерии, обработанные химически и термически, а также консервант (фенол) и стабилизатор. Измерение реакции Манту: слева верное (измеряется папула), справа неверное (измеряется покраснение).
Измерение реакции Манту: слева верное (измеряется папула), справа неверное (измеряется покраснение). При необходимости могут быть проведены дополнительные исследования. Чаще всего за ребенком устанавливают тщательный контроль.
При необходимости могут быть проведены дополнительные исследования. Чаще всего за ребенком устанавливают тщательный контроль.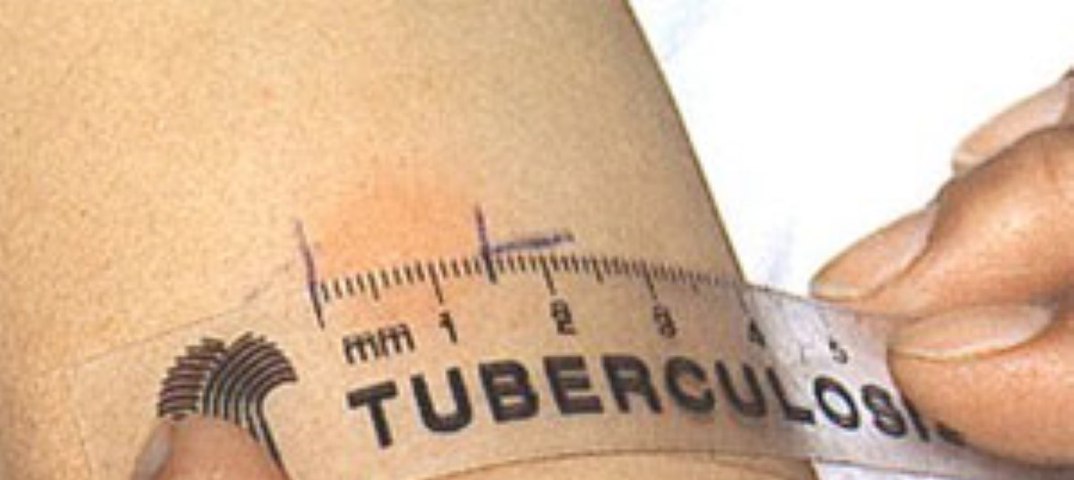
 Особенно сильно преимущество ПЦР-метода при внелегочных формах инфекции. Парадоксально, но метод ПЦР до сих пор не принят во фтизиатрии в качестве официального метода диагностики. К сожалению, на настоящий день ситуация такова, что результаты ПЦР обязательно должны быть подтверждены либо одной из официально принятых методик, либо клинически.
Особенно сильно преимущество ПЦР-метода при внелегочных формах инфекции. Парадоксально, но метод ПЦР до сих пор не принят во фтизиатрии в качестве официального метода диагностики. К сожалению, на настоящий день ситуация такова, что результаты ПЦР обязательно должны быть подтверждены либо одной из официально принятых методик, либо клинически. В его состав входят:
В его состав входят: Особенно тщательно следят за графиком проведения пробы Манту у детей.
Особенно тщательно следят за графиком проведения пробы Манту у детей.


 Если больной не набирает необходимое число баллов – его можно кормить теми способами, что и ранее. При этом нужно проводит скрининг каждую неделю.
Если больной не набирает необходимое число баллов – его можно кормить теми способами, что и ранее. При этом нужно проводит скрининг каждую неделю. Сиппинг – технология перорального приема энтеральных смесей, которое позволяет для больного избежать зондирования, что является значимым шагом в улучшении качества жизни. Разумеется, сейчас используются разные зонды, и некоторые из них могут стоять даже по 30 суток без замены. Разработаны и тонкие зонды, которые не вызывают раздражения у пациента в отличие от зондов старого поколения.
Сиппинг – технология перорального приема энтеральных смесей, которое позволяет для больного избежать зондирования, что является значимым шагом в улучшении качества жизни. Разумеется, сейчас используются разные зонды, и некоторые из них могут стоять даже по 30 суток без замены. Разработаны и тонкие зонды, которые не вызывают раздражения у пациента в отличие от зондов старого поколения.
 С ней меньше риска развития мацерации кожи, а также подтекания содержимого из трубки.
С ней меньше риска развития мацерации кожи, а также подтекания содержимого из трубки.
 Это абсолютно реальные цифры, которые озвучены международными медицинскими сообществами.
Это абсолютно реальные цифры, которые озвучены международными медицинскими сообществами. Применение современных методик нутритивной поддержки также необходимо в лечении онкологических больных, как и инфузионная терапия, антибактериальная терапия, обезболивание и др.
Применение современных методик нутритивной поддержки также необходимо в лечении онкологических больных, как и инфузионная терапия, антибактериальная терапия, обезболивание и др.
 Не стоит забывать о социально-экономических причинах нутритивной недостаточности [10].
Не стоит забывать о социально-экономических причинах нутритивной недостаточности [10].
 Результативным может быть использование прогностического питательного индекса (ППИ) [23, 24]. Достоверно доказано, что определение ППИ и его интерпретация оказывают прямое влияние на предотвращение возможных осложнений в ходе хирургического лечения [25]. ППИ является достоверным при потере массы тела более 6% и рассчитывается по следующей формуле:
Результативным может быть использование прогностического питательного индекса (ППИ) [23, 24]. Достоверно доказано, что определение ППИ и его интерпретация оказывают прямое влияние на предотвращение возможных осложнений в ходе хирургического лечения [25]. ППИ является достоверным при потере массы тела более 6% и рассчитывается по следующей формуле:
 При развитии нутритивной недостаточности функциональные способности лейкоцитов, секреция антител и комплемента могут претерпевать изменения.
При развитии нутритивной недостаточности функциональные способности лейкоцитов, секреция антител и комплемента могут претерпевать изменения.
 Короткий период полужизни, незначительность пула во внесосудистом пространстве и быстрый синтез в печени делают транстиретин и ретинолсвязывающий белок маркерами диагностики нутритивной недостаточности [29].
Короткий период полужизни, незначительность пула во внесосудистом пространстве и быстрый синтез в печени делают транстиретин и ретинолсвязывающий белок маркерами диагностики нутритивной недостаточности [29].

 Еще в 1985 г. А.М. Landel et al. предложили использовать полное парентеральное питание у онкологических пациентов c нарушением моторно-эвакуаторной функции перед оперативным вмешательством [8]. В настоящее время парентеральное питание имеет строгие ограничения к назначению, а развитие и совершенствование состава и способов доставки энтеральных смесей позволило осуществлять питание более физиологичным способом. Самым удобным способом доставки дополнительных нутриентов в условиях хирургических отделений является либо сипинг (пероральное потребление мелкими глотками [sip feeding]), либо зондовое энтеральное питание [4].
Еще в 1985 г. А.М. Landel et al. предложили использовать полное парентеральное питание у онкологических пациентов c нарушением моторно-эвакуаторной функции перед оперативным вмешательством [8]. В настоящее время парентеральное питание имеет строгие ограничения к назначению, а развитие и совершенствование состава и способов доставки энтеральных смесей позволило осуществлять питание более физиологичным способом. Самым удобным способом доставки дополнительных нутриентов в условиях хирургических отделений является либо сипинг (пероральное потребление мелкими глотками [sip feeding]), либо зондовое энтеральное питание [4].
 Внутриклеточное накопление свободного холестерина посредством сложных биохимических механизмов приводит к подавляющему воздействию на рецепторы ЛПНП, уменьшению поступления в клетку и снижению синтеза холестерина, а также усилению его этерификации. Вследствие внутриклеточного накопления жирных кислот ингибируется образование фосфолипидов и триглицеридов [4, 5].
Внутриклеточное накопление свободного холестерина посредством сложных биохимических механизмов приводит к подавляющему воздействию на рецепторы ЛПНП, уменьшению поступления в клетку и снижению синтеза холестерина, а также усилению его этерификации. Вследствие внутриклеточного накопления жирных кислот ингибируется образование фосфолипидов и триглицеридов [4, 5].

 При осмотре обращает на себя внимание увеличенный в размере живот, что связано не только с гепатоспленомегалией, но и со вздутием кишечника, часто, по причине его паралитической непроходимости. Течение заболевания характеризуется прогрессирующей анемией, субфебрилитетом, задержкой физического и психомоторного развития. Нарастают вялость, апатия, астения, гиперрефлексия. Быстро развиваются фиброз и цирроз печени, связанные с массивным накоплением эфиров холестерина и триглицеридов [11]. При использовании визуализирующих методов исследования (рентгенологических, ультразвуковых) определяются кальцинаты надпочечников у половины больных [12]. Прогрессирующие гипотрофия, неврологические расстройства, надпочечниковая и печеночно-клеточная недостаточность, интеркуррентные инфекции приводят к летальному исходу на первом году жизни. Активность фермента составляет менее 1% от нормы [13]. Летальный исход наступает на фоне быстро прогрессирующей полиорганной недостаточности в возрасте 6–12 мес. [8].
При осмотре обращает на себя внимание увеличенный в размере живот, что связано не только с гепатоспленомегалией, но и со вздутием кишечника, часто, по причине его паралитической непроходимости. Течение заболевания характеризуется прогрессирующей анемией, субфебрилитетом, задержкой физического и психомоторного развития. Нарастают вялость, апатия, астения, гиперрефлексия. Быстро развиваются фиброз и цирроз печени, связанные с массивным накоплением эфиров холестерина и триглицеридов [11]. При использовании визуализирующих методов исследования (рентгенологических, ультразвуковых) определяются кальцинаты надпочечников у половины больных [12]. Прогрессирующие гипотрофия, неврологические расстройства, надпочечниковая и печеночно-клеточная недостаточность, интеркуррентные инфекции приводят к летальному исходу на первом году жизни. Активность фермента составляет менее 1% от нормы [13]. Летальный исход наступает на фоне быстро прогрессирующей полиорганной недостаточности в возрасте 6–12 мес. [8].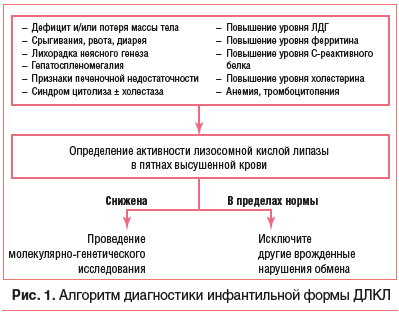
 Активность фермента при данной форме заболевания составляет 1–12% от нормы [15]. Заболевание можно заподозрить на основании указанной клинической симптоматики. Проводятся лабораторные и инструментальные исследования.
Активность фермента при данной форме заболевания составляет 1–12% от нормы [15]. Заболевание можно заподозрить на основании указанной клинической симптоматики. Проводятся лабораторные и инструментальные исследования. 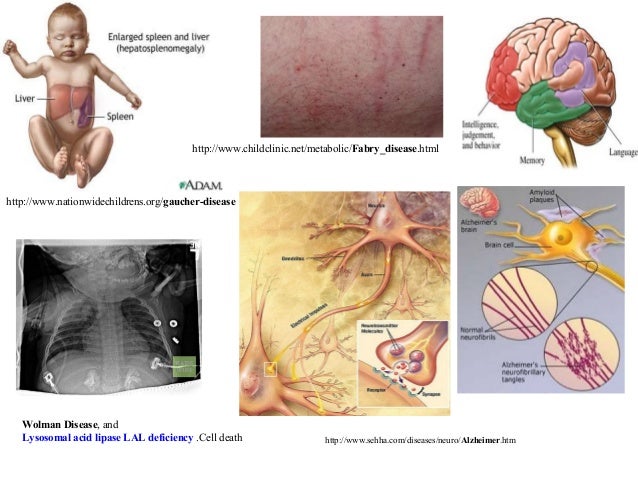 Анемия более выражена у детей с болезнью Вольмана. У части пациентов с ДЛКЛ определяется повышенная СОЭ. При прогрессировании цирроза печени при ДЛКЛ нарастают лейко- и тромбоцитопения.
Анемия более выражена у детей с болезнью Вольмана. У части пациентов с ДЛКЛ определяется повышенная СОЭ. При прогрессировании цирроза печени при ДЛКЛ нарастают лейко- и тромбоцитопения. 
 При УЗИ можно определить кальцинаты в надпочечниках, которые говорят также в пользу болезни Вольмана.
При УЗИ можно определить кальцинаты в надпочечниках, которые говорят также в пользу болезни Вольмана. При морфологическом исследовании ткани печени определяется стадия заболевания.
При морфологическом исследовании ткани печени определяется стадия заболевания. При болезни Вольмана необходимо исключить все заболевания с гепатоспленомегалией, поражением печени, кишечника, мозга: болезнь Ниманна – Пика, тип IA; болезнь Гоше, тип II; GM1- ганглиозидоз; болезнь Фабера; атипичные формы галактосиалидоза; галактоземию, тип I; наследственную непереносимость фруктозы; тирозинемию, тип I. БНЭХ необходимо дифференцировать с большим количеством различных болезней, протекающих с гепатомегалией, синдромом цитолиза и нарушениями липидного обмена, а также с неалкогольной жировой болезнью печени.
При болезни Вольмана необходимо исключить все заболевания с гепатоспленомегалией, поражением печени, кишечника, мозга: болезнь Ниманна – Пика, тип IA; болезнь Гоше, тип II; GM1- ганглиозидоз; болезнь Фабера; атипичные формы галактосиалидоза; галактоземию, тип I; наследственную непереносимость фруктозы; тирозинемию, тип I. БНЭХ необходимо дифференцировать с большим количеством различных болезней, протекающих с гепатомегалией, синдромом цитолиза и нарушениями липидного обмена, а также с неалкогольной жировой болезнью печени. Доза препарата зависит от формы болезни: при болезни Вольмана она составляет 3 мг/кг/сут, при БНЭХ – 1 мг/кг внутривенно капельно. Режим введения при БНЭХ – 1 раз в 2 нед., при болезни Вольмана, при наличии показаний, возможно более частое проведение инфузий – 1 раз в неделю. В клинических исследованиях продемонстрировано улучшение биохимических показателей (нормализация уровня трансаминаз, показателей липидограммы), морфологической картины в биоптатах печени, а также увеличение выживаемости пациентов [21]. Препарат разрешен к применению во многих европейских странах, США, Японии. На территории РФ ожидается регистрация препарата.
Доза препарата зависит от формы болезни: при болезни Вольмана она составляет 3 мг/кг/сут, при БНЭХ – 1 мг/кг внутривенно капельно. Режим введения при БНЭХ – 1 раз в 2 нед., при болезни Вольмана, при наличии показаний, возможно более частое проведение инфузий – 1 раз в неделю. В клинических исследованиях продемонстрировано улучшение биохимических показателей (нормализация уровня трансаминаз, показателей липидограммы), морфологической картины в биоптатах печени, а также увеличение выживаемости пациентов [21]. Препарат разрешен к применению во многих европейских странах, США, Японии. На территории РФ ожидается регистрация препарата.
 Мы неоднократно докладывали о результатах обследования и характере течения болезни [22]. Ниже приведен клинический случай ДЛКЛ у мальчика с установленным диагнозом ДЛКЛ.
Мы неоднократно докладывали о результатах обследования и характере течения болезни [22]. Ниже приведен клинический случай ДЛКЛ у мальчика с установленным диагнозом ДЛКЛ. Гепатомегалия. В 3,5 года при повторном обследовании получены следующие результаты: печень увеличена на +4-5 см, селезенка — на +2–3 см, АЛТ 286 ед/л, АСТ 176 ед/л. Исключены хронические вирусные гепатиты, болезнь Вильсона, дефицит a1-антитрипсина и целиакия. В дальнейшем у ребенка сохранялся синдром цитолиза, отмечалось нарастание размеров печени и селезенки. В 4,5 года: печень увеличена на +5–6 см, селезенка – на +3 см. По данным эластографии: стадия фиброза F1-F2 (по METAVIR). По данным УЗИ брюшной полости: увеличение размеров печени и селезенки, диффузная неоднородность, поглощение ультразвука на 1/4. МРТ брюшной полости: печень расположена обычно, в размерах значительно увеличена преимущественно за счет правой доли. Наибольший передне-задний размер – 130 мм (правая доля), 50 мм (левая доля), вертикальный на уровне правой доли – 156 мм, левой доли – 49 мм. Контуры ровные, четкие. Селезенка увеличена, 110×93×37 мм, контуры четкие, ровные, паренхима однородная. Желчный пузырь, поджелудочная железа, почки, надпочечники не изменены.
Гепатомегалия. В 3,5 года при повторном обследовании получены следующие результаты: печень увеличена на +4-5 см, селезенка — на +2–3 см, АЛТ 286 ед/л, АСТ 176 ед/л. Исключены хронические вирусные гепатиты, болезнь Вильсона, дефицит a1-антитрипсина и целиакия. В дальнейшем у ребенка сохранялся синдром цитолиза, отмечалось нарастание размеров печени и селезенки. В 4,5 года: печень увеличена на +5–6 см, селезенка – на +3 см. По данным эластографии: стадия фиброза F1-F2 (по METAVIR). По данным УЗИ брюшной полости: увеличение размеров печени и селезенки, диффузная неоднородность, поглощение ультразвука на 1/4. МРТ брюшной полости: печень расположена обычно, в размерах значительно увеличена преимущественно за счет правой доли. Наибольший передне-задний размер – 130 мм (правая доля), 50 мм (левая доля), вертикальный на уровне правой доли – 156 мм, левой доли – 49 мм. Контуры ровные, четкие. Селезенка увеличена, 110×93×37 мм, контуры четкие, ровные, паренхима однородная. Желчный пузырь, поджелудочная железа, почки, надпочечники не изменены.
 Небольшие зоны перигепатоцеллюлярного фиброза в дольках. Гепатоциты округлой формы, часть их несколько увеличены в размерах, балочное строение не определяется. Гепатоциты имеют очень светлую, мелкозернистую цитоплазму, большинство содержат вакуоли. При проведении ШИК-реакции обнаружено накопление ШИК-позитивного вещества в гепатоцитах, вакуоли остаются хорошо различимы. Заключение: морфологическая картина болезней накопления. Можно подозревать накопление эфиров холестерина. Явления хронического перипортального гепатита низкой степени активности без учета склероза, вероятно реактивного характера. Индекс гистологической активности по Knodell – 4 балла (I-А, II-C, III-B). Индекс склероза по Десмет – 2 балла (умеренный перигепатоцеллюлярный фиброз). Поэтому было проведено исследование лизосомной кислой липазы в клетках крови: ее уровень составил 27,8 нМ/мг/час (норма 30–118 нМ/мг/час, лейкоциты), что послужило поводом для проведения молекулярно-генетического исследования. Методом прямого автоматического секвенирования исследованы все кодирующие экзоны (2–10) гена LIPA, а также прилегающие интронные области.
Небольшие зоны перигепатоцеллюлярного фиброза в дольках. Гепатоциты округлой формы, часть их несколько увеличены в размерах, балочное строение не определяется. Гепатоциты имеют очень светлую, мелкозернистую цитоплазму, большинство содержат вакуоли. При проведении ШИК-реакции обнаружено накопление ШИК-позитивного вещества в гепатоцитах, вакуоли остаются хорошо различимы. Заключение: морфологическая картина болезней накопления. Можно подозревать накопление эфиров холестерина. Явления хронического перипортального гепатита низкой степени активности без учета склероза, вероятно реактивного характера. Индекс гистологической активности по Knodell – 4 балла (I-А, II-C, III-B). Индекс склероза по Десмет – 2 балла (умеренный перигепатоцеллюлярный фиброз). Поэтому было проведено исследование лизосомной кислой липазы в клетках крови: ее уровень составил 27,8 нМ/мг/час (норма 30–118 нМ/мг/час, лейкоциты), что послужило поводом для проведения молекулярно-генетического исследования. Методом прямого автоматического секвенирования исследованы все кодирующие экзоны (2–10) гена LIPA, а также прилегающие интронные области. В экзоне 7 выявлена мутация с.796G>T в гетерозиготном состоянии, приводящая к преждевременной терминации трансляции аминокислотной последовательности р.Gly266Х. В экзоне 8 выявлена мутация с.894G
В экзоне 7 выявлена мутация с.796G>T в гетерозиготном состоянии, приводящая к преждевременной терминации трансляции аминокислотной последовательности р.Gly266Х. В экзоне 8 выявлена мутация с.894G Наблюдается снижение уровня активности трансаминаз (рис. 1). По данным УЗИ, несмотря на сохраняющуюся гепатоспленомегалию, признаков портальной гипертензии не выявлено.
Наблюдается снижение уровня активности трансаминаз (рис. 1). По данным УЗИ, несмотря на сохраняющуюся гепатоспленомегалию, признаков портальной гипертензии не выявлено. Выявление увеличенных надпочечников с кальцификацией – прямое показание к исследованию уровня кислой лизосомной липазы и молекулярно-генетическому исследованию. Идентичность липидных профилей при БНЭХ с большой группой заболеваний, особенно при выявлении синдрома цитолиза, свидетельствует о том, что необходимо исключать ДЛКЛ, если предполагаются наследственные нарушения липидного обмена.
Выявление увеличенных надпочечников с кальцификацией – прямое показание к исследованию уровня кислой лизосомной липазы и молекулярно-генетическому исследованию. Идентичность липидных профилей при БНЭХ с большой группой заболеваний, особенно при выявлении синдрома цитолиза, свидетельствует о том, что необходимо исключать ДЛКЛ, если предполагаются наследственные нарушения липидного обмена.
 У них часто бывает увеличенная печень , заболевание печени, а под кожей , обычно вокруг век , могут быть желтоватые отложения жира . У взрослых заболевание часто не диагностируется. У человека в анамнезе может быть преждевременное сердечное заболевание или преждевременный инсульт.
У них часто бывает увеличенная печень , заболевание печени, а под кожей , обычно вокруг век , могут быть желтоватые отложения жира . У взрослых заболевание часто не диагностируется. У человека в анамнезе может быть преждевременное сердечное заболевание или преждевременный инсульт. Накопление жира в стенках кишечника и других органах приводит к серьезным проблемам с пищеварением, включая мальабсорбцию , состояние, при котором кишечник не может усваивать питательные вещества и калории из пищи, постоянную и часто сильную рвоту, частую диарею, неприятный запах и т. жирный стул (стеаторея) и задержка роста.
Накопление жира в стенках кишечника и других органах приводит к серьезным проблемам с пищеварением, включая мальабсорбцию , состояние, при котором кишечник не может усваивать питательные вещества и калории из пищи, постоянную и часто сильную рвоту, частую диарею, неприятный запах и т. жирный стул (стеаторея) и задержка роста.
 По оценке аналитика Barclays, препарат будет стоить около 375 000 долларов США в год.
По оценке аналитика Barclays, препарат будет стоить около 375 000 долларов США в год. Дети старшего возраста или взрослые с LAL-D могут оставаться невыявленными или ошибочно диагностированными до тех пор, пока они не умрут раньше от сердечного приступа или инсульта или внезапно не умрут от печеночной недостаточности. Первая заместительная ферментная терапия была одобрена в 2015 году. В этих клинических испытаниях девять младенцев наблюдались в течение одного года; 6 из них прожили более одного года. Дети старшего возраста и взрослые наблюдались в течение 36 недель.
Дети старшего возраста или взрослые с LAL-D могут оставаться невыявленными или ошибочно диагностированными до тех пор, пока они не умрут раньше от сердечного приступа или инсульта или внезапно не умрут от печеночной недостаточности. Первая заместительная ферментная терапия была одобрена в 2015 году. В этих клинических испытаниях девять младенцев наблюдались в течение одного года; 6 из них прожили более одного года. Дети старшего возраста и взрослые наблюдались в течение 36 недель.




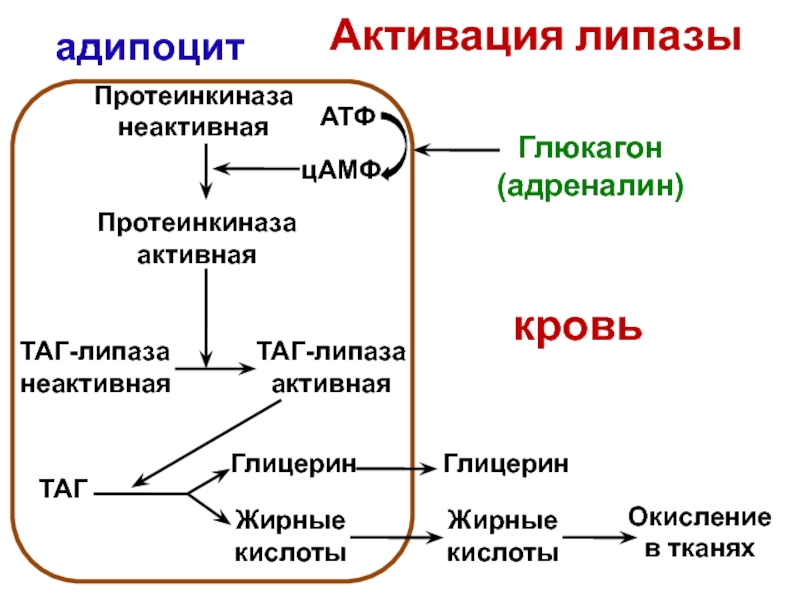 Все формы Смгганглиозидоза
Все формы Смгганглиозидоза
 рт.ст.
рт.ст.
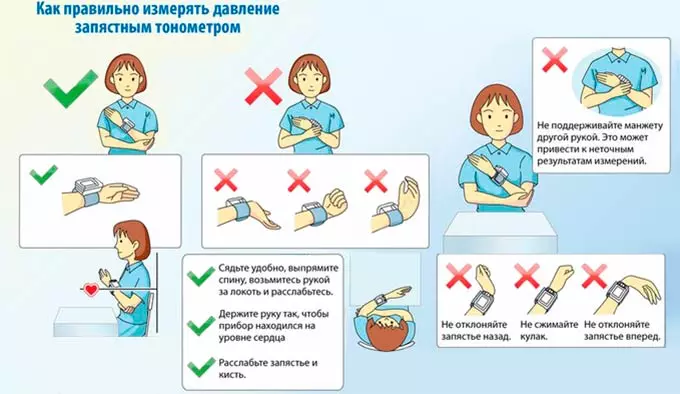
 Но если вы заметили значительные отклонения от нормы, которые случаются систематически и сопровождаются жалобами со стороны ребенка, это повод обратиться к врачу. Для этого и нужен тонометр, но важно знать, что детский прибор отличается от взрослого и имеет некоторые особенности конструкции.
Но если вы заметили значительные отклонения от нормы, которые случаются систематически и сопровождаются жалобами со стороны ребенка, это повод обратиться к врачу. Для этого и нужен тонометр, но важно знать, что детский прибор отличается от взрослого и имеет некоторые особенности конструкции.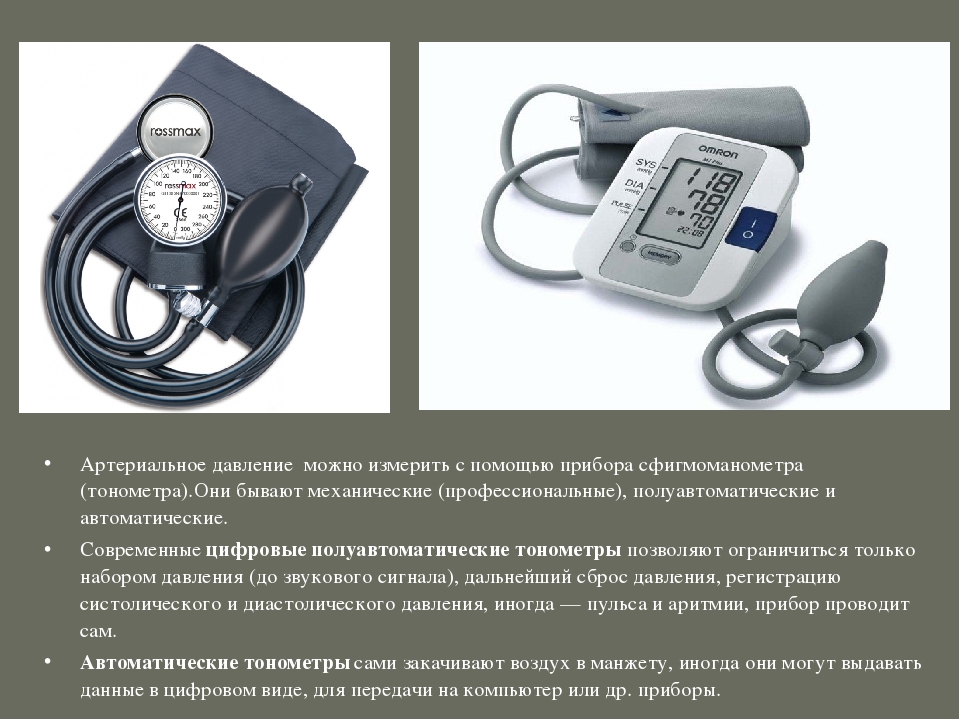
 При выявлении повышенного артериального давления электронным прибором контроль проводиться в лечебном учреждении анероидным измерителем артериального давления.
При выявлении повышенного артериального давления электронным прибором контроль проводиться в лечебном учреждении анероидным измерителем артериального давления.


 В это время нужно удерживать руку расслабленной и неподвижной. Манжету можно снимать на период проведения гигиенических процедур. В ночное время она должна находиться на руке.
В это время нужно удерживать руку расслабленной и неподвижной. Манжету можно снимать на период проведения гигиенических процедур. В ночное время она должна находиться на руке.
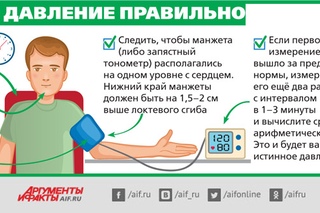
 В локте она должна была немного согнутой и опертой на ровную поверхность, находясь на одном уровне с сердцем.
В локте она должна была немного согнутой и опертой на ровную поверхность, находясь на одном уровне с сердцем.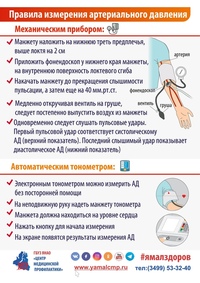
 рт. ст.)
рт. ст.) Если результат отличается более, чем на 5 мм. рт. ст. – через 2 минуты проводят третье измерение и высчитывают среднее значение.
Если результат отличается более, чем на 5 мм. рт. ст. – через 2 минуты проводят третье измерение и высчитывают среднее значение.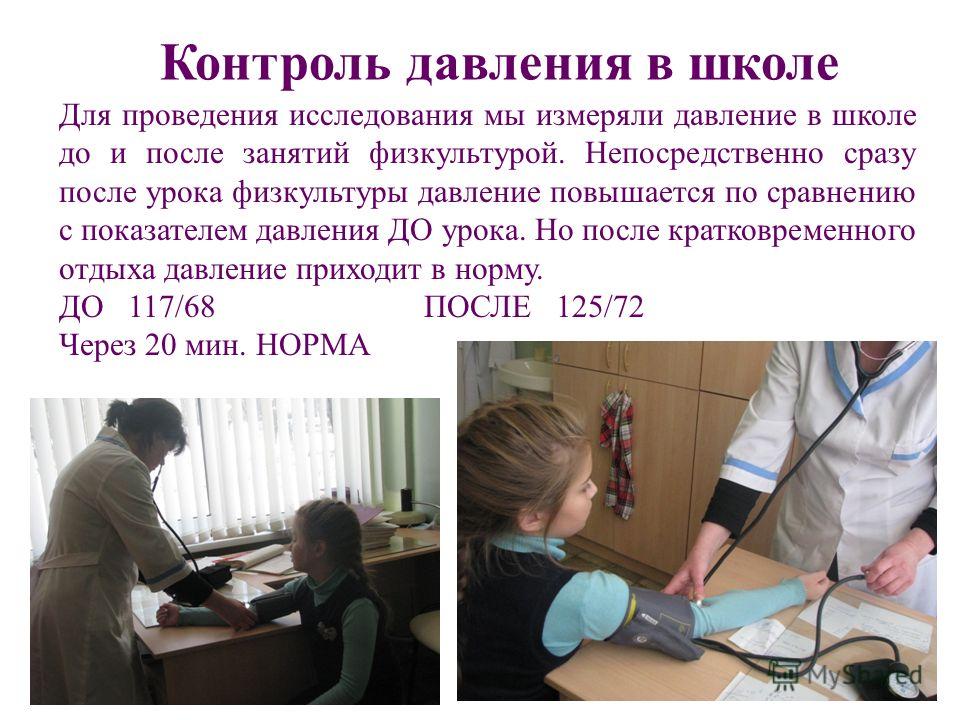
 Доказано, что самоконтроль АД и ведение дневника гипертоника способствуют повышению мотивации пациента на лечение гипертонии, на 15-20% повышают эффективность лечения. При посещении лечащего врача, специалиста-консультанта необходимо приносить с собой дневниковые записи.
Доказано, что самоконтроль АД и ведение дневника гипертоника способствуют повышению мотивации пациента на лечение гипертонии, на 15-20% повышают эффективность лечения. При посещении лечащего врача, специалиста-консультанта необходимо приносить с собой дневниковые записи. Во-первых, именно такие приборы обеспечивают высокую точность измерений. Во-вторых, благодаря удобству и простоте процедуры измерения АД только автоматические тонометры способствуют высокой мотивации и приверженности пациента на постоянное измерение АД и ведение дневника гипертоника.
Во-первых, именно такие приборы обеспечивают высокую точность измерений. Во-вторых, благодаря удобству и простоте процедуры измерения АД только автоматические тонометры способствуют высокой мотивации и приверженности пациента на постоянное измерение АД и ведение дневника гипертоника.
 Только регулярно наблюдая за этими изменениями, вы можете получить точную картину здоровья вашего ребенка.
Только регулярно наблюдая за этими изменениями, вы можете получить точную картину здоровья вашего ребенка. Если вы читали в 10:00 в субботу, постарайтесь придерживаться этого расписания. Записывайте все показания, включая дату и время.
Если вы читали в 10:00 в субботу, постарайтесь придерживаться этого расписания. Записывайте все показания, включая дату и время. н. между 90-м и 95-м процентилями для возраста, пола и роста
н. между 90-м и 95-м процентилями для возраста, пола и роста Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.
Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.
 Все права защищены. Печатать ISSN: \
Все права защищены. Печатать ISSN: \.jpg) Ст.)
Ст.).jpg) Даже самые простые эксперименты могут привести к неприятностям, если они будут выполнены неправильно.
Даже самые простые эксперименты могут привести к неприятностям, если они будут выполнены неправильно.  Поместите мяч для настольного тенниса в широкую часть воронки и сильно дуньте в узкий конец. Почему не выскакивает мяч? Когда вы дуете в воронку, воздух движется быстрее и понижает давление воздуха под мячом.Поскольку давление воздуха над мячом выше, чем под ним, мяч толкается в воронку независимо от того, как сильно вы дунете или в каком направлении вы направите воронку.
Поместите мяч для настольного тенниса в широкую часть воронки и сильно дуньте в узкий конец. Почему не выскакивает мяч? Когда вы дуете в воронку, воздух движется быстрее и понижает давление воздуха под мячом.Поскольку давление воздуха над мячом выше, чем под ним, мяч толкается в воронку независимо от того, как сильно вы дунете или в каком направлении вы направите воронку. Многие вещи могут повлиять на цифры. Но если они выходят за пределы нормы, это может быть признаком возможных проблем со здоровьем.
Многие вещи могут повлиять на цифры. Но если они выходят за пределы нормы, это может быть признаком возможных проблем со здоровьем. Если у вас есть какие-либо проблемы, позвоните своему педиатру.
Если у вас есть какие-либо проблемы, позвоните своему педиатру. Он измеряет давление на стенки артерий каждый раз, когда ваше сердце бьется.
Он измеряет давление на стенки артерий каждый раз, когда ваше сердце бьется.
 Примерно каждый третий человек, у которого в кабинете врача измеряется повышенное артериальное давление, может иметь нормальные значения артериального давления вне его. 1
Примерно каждый третий человек, у которого в кабинете врача измеряется повышенное артериальное давление, может иметь нормальные значения артериального давления вне его. 1 
 3
3 
 Электроотсос, стерильная резиновая груша, стерильная атравматичная пипетка, стерильные ватные тампоны, кровоостанавливающие зажимы,, скобки РОГОВИНА, щипцы для наложения скобок Роговина, стерильные ножницы, весы /детские/, ростометр /детский/, измерительная лента, стерильный бинт, стерильное растительное масло. 30%раствор сульфацила натрия, раствор иодоната или 1% йод, 5%раствор перманганата калия, 96%спирт.
Электроотсос, стерильная резиновая груша, стерильная атравматичная пипетка, стерильные ватные тампоны, кровоостанавливающие зажимы,, скобки РОГОВИНА, щипцы для наложения скобок Роговина, стерильные ножницы, весы /детские/, ростометр /детский/, измерительная лента, стерильный бинт, стерильное растительное масло. 30%раствор сульфацила натрия, раствор иодоната или 1% йод, 5%раствор перманганата калия, 96%спирт.




