Безопасная техника инъекций | Санкт-Петербургский центр последипломного образования работников со средним медицинским и фармацевтическим образованием ФМБА России
Версия для печати
Safe injection techniques
Article 498. Workman B (1999) Safe injection techniques. Nursing Standard. 13, 39, 47-53.
В данной статье Barbara Workman описывает правильную методику внутрикожных, подкожных и внутримышечных инъекций.
Цели и предполагаемые результаты обучения
Поскольку знания о процедурах ежедневной сестринской практики медсестер растут, разумно пересмотреть некоторые рутинные процедуры.
В данной публикации приведен обзор принципов проведения внутрикожных, подкожных и внутримышечных инъекций. Показано, как правильно выбрать анатомическую область инъекции, предусмотреть возможность непереносимости лекарственных препаратов, а также особые потребности пациента, которые могут повлиять на выбор места выполнения инъекции. Освещены аспекты подготовки пациента и кожи, а также особенности оснащения, и способы уменьшения дискомфорта у пациента во время выполнения процедуры.
Основная цель статьи — побудить медицинскую сестру критически пересмотреть собственную технику выполнения инъекций, исходя из принципов медицины, основанной на доказательствах, и обеспечить пациенту эффективную и безопасную помощь.
После прочтения данной статьи медсестра должна знать и уметь следующее:
- Определять безопасные анатомические области для проведения внутрикожных, подкожных и внутримышечных инъекций;
- Определять мышцы — анатомические ориентиры для выполнения внутримышечных инъекций, и объяснять, почему их для этого используют;
- Объяснять, на чем основан тот или иной метод обработки кожи пациента;
- Обсудить способы уменьшения дискомфорта у пациента во время инъекции;
- Описать действия медсестры, направленные на профилактику осложнений инъекций.
Введение
Проведение инъекций — это рутинная, и пожалуй, самая частая работа медсестры, и хорошая техника инъекций может сделать эту манипуляцию относительно безболезненной для пациента. Однако, техническое мастерство без понимания манипуляции подвергает пациента ненужному риску осложнений. Изначально выполнение инъекций было врачебной манипуляцией, но, с изобретением пенициллина в сороковые годы, обязанности медсестры значительно расширились (Beyea and Nicholl 1995). В настоящее время большинство медсестер выполняют эту манипуляцию автоматически. Поскольку сейчас сестринская практика становится основанной на доказательствах, то вполне логично пересмотреть эту фундаментальную процедуру с позиций доказательной медицины.
Лекарственные препараты вводят парентерально потому, что обычно они так всасываются быстрее, чем из желудочно-кишечного тракта, или же, как инсулин, разрушаются под действием пищеварительных ферментов. Некоторые препараты, как например, медокси-прогестерона ацетат или флуфеназин, высвобождаются в течение длительного времени, и требуется такой путь введения, который бы обеспечил постоянное всасывание препарата.
Существуют четыре главных характеристики инъекции: место введения, путь введения, техника инъекции и оснащение.
Внутрикожный путь введения
Внутрикожный путь введения предназначен для обеспечения скорее местного, а не системного действия препаратов, и, как правило, применяется в основном для диагностических целей, например аллерготестов и туберкулиновых проб, или для введения местных анестетиков.
Для выполнения внутрикожной инъекции иглу калибра 25G срезом кверху вводят в кожу под углом 10-15°, исключительно под эпидермис и вводят до 0.5 мл раствора, до появления на поверхности кожи так называемой «лимонной корочки» (Рис. 1). Такой путь введения применяется для выполнения аллерготестов, и место инъекции должно быть обязательно отмечено, чтобы отследить аллергическую реакцию через определенный промежуток времени.
Места для выполнения внутрикожных инъекций аналогичны таковым для выполнения подкожных инъекций (Рис. 2), но также их можно выполнять на внутренней стороне предплечья и под ключицами (Springhouse Corporation 1993).
При проведении аллергопроб очень важно обеспечить наличие противошокового набора в ближайшем доступе, если у пациента будет реакция гиперчувствительности или анафилактический шок (Campbell 1995).
Рис. 1. «Лимонная корочка», которая образуется при внутрикожной инъекции.
ВАЖНО (1):
Вспомните симптомы и признаки анафилактических реакций.
Что вы будете делать при анафилактическом шоке?
Какие препараты, которые вы применяете, могут спровоцировать аллергическую реакцию?
Подкожный путь введения
Подкожный путь введения препаратов используется, когда необходимо медленное равномерное всасывание медикамента в кровь, при этом 1-2 мл препарата вводят под кожу. Этот путь введения идеален для таких лекарственных препаратов, как инсулин, который требует медленного равномерного высвобождения, он относительно безболезненный и подходит для частых инъекций (Springhouse Corporation 1993).
На Рис. 2 представлены места, пригодные для выполнения подкожных инъекций.
Традиционно, подкожные инъекции проводятся путем вкола иглы под углом 45 градусов в складку кожи (Thow и Home 1990). Однако с введением в практику более коротких инсулиновых игл (длиной 5, 6 или 8 мм), инъекции инсулина сейчас рекомендуется выполнять со вколом иглы под углом 90 градусов (Burden 1994). Следует обязательно брать кожу в складку, для того, чтобы отделить жировую ткань от подлежащих мышц, особенно у худых пациентов (Рис. 3). Некоторые исследования с применением компьютерной томографии для отслеживания направления движения инъекционной иглы, показали, что иногда при подкожном введении препарат непреднамеренно оказывается в мышце, особенно при инъекциях в переднюю брюшную стенку у худых пациентов (Peragallo-Dittko 1997).
Инсулин, введенный внутримышечно, всасывается намного быстрее, и это может привести к нестабильной гликемии, и возможно, даже к гипогликемии. Гипогликемические эпизоды могут отмечаться и в том случае, если меняется анатомическая область проведения инъекции, так как инсулин из разных участков всасывается с разной скоростью (Peragallo-Dittko 1997).
По этой причине должна проводиться постоянная смена мест введения инсулина, например, в течение нескольких месяцев используется область плеча или живота, затем место введения меняется (Burden 1994). Когда госпитализируется пациент с диабетом, надо посмотреть, нет ли в местах введения инсулина признаков воспаления, отека, покраснения или липоатрофий, и обязательно отметить это в медицинской документации.
Проводить аспирацию содержимого иглы при подкожном введении в настоящее время признано нецелесообразным. Peragallo-Dittko (1997) сообщает о том, что прокол кровеносных сосудов перед подкожной инъекцией встречается очень редко.
Информацию о необходимости аспирации не содержат и обучающие материалы для пациентов с диабетом. Также было отмечено, что аспирация перед введением гепарина повышает риск образования гематомы (Springhouse Corporation 1993).
Внутримышечный путь введения
При внутримышечном введении лекарственный препарат оказывается в хорошо перфузируемой мышце, что обеспечивает его быстрое системное воздействие, и всасывание достаточно больших доз, от 1 мл из дельтовидной мышцы до 5 мл в других мышцах у взрослых (для детей эти значения следует делить пополам). Выбор места для инъекции должен быть основан на общем состоянии пациента, его возрасте и объеме раствора лекарственного препарата, который нужно ввести.
Предполагаемое место инъекции следует осмотреть на предмет признаков воспаления, отека и инфекции, следует избегать введения препарата в участки повреждений кожи. Аналогичным образом через 2-4 часа после манипуляции место проведения инъекции следует осмотреть, чтобы убедиться, что нет никаких нежелательных явлений. Если инъекции часто повторяются, то надо отмечать места введения, чтобы менять их.
Это снижает дискомфорт у пациента и уменьшает вероятность развития осложнений, например, атрофии мышц или стерильных абсцессов вследствие плохого всасывания препаратов (Springhouse Corporation 1993).
ВАЖНО (2):
При госпитализации пациентов с диабетом должна вестись специальная медицинская документация.
Как вы отмечаете места ротации инъекций?
Как вы мониторируете пригодность места инъекции?
Обсудите это со своими коллегами.
Рис. 2. Анатомические области для внутрикожных и подкожных инъекций. Красные точки — места подкожных и внутрикожных инъекций, черные крестики — места выполнения только внутрикожных инъекций.
Рис. 3. Захват складки кожи при выполнении подкожной инъекции.
У пожилых и истощенных людей мышечная масса меньше, чем у молодых, более активных людей, поэтому перед выполнением внутримышечной инъекции надо оценить, достаточна ли для этого мышечная масса. Если у пациента мало мышц, то можно взять мышцу в складку до того, как проводить инъекцию (Рис. 4).
Рис. 4. Как взять мышцу в складку у истощенных или пожилых пациентов.
Существует пять анатомических областей, пригодных для выполнения внутримышечных инъекций.
На Рис. 5(a-d) подробно показано, как определить анатомические ориентиры всех этих областей. Вот эти анатомические области:
- Дельтовидная мышца на плече, эта область используется в основном для введения вакцин, в частности вакцины от гепатита В и АДС-анатоксина.
- Ягодичная область, большая ягодичная мышца (верхний наружный квадрант ягодицы) — это традиционная область для проведения внутримышечных инъекций (Campbell 1995). К сожалению, существуют осложнения, при использовании данной анатомической области возможно повреждение седалищного нерва или верхней ягодичной артерии при неправильном определении точки введения иглы. Beyea и Nicholl (1995) в своей публикации приводят данные нескольких исследователей, которые использовали компьютерную томографию и подтвердили тот факт, что даже у пациентов с умеренным ожирением, инъекции в ягодичную область чаще приводят к тому, что препарат оказывается в жировой ткани, а не в мышечной, что безусловно замедляет всасывание лекарственного препарата.
- Передне-ягодичная область, средняя ягодичная мышца — это более безопасный способ выполнения внутримышечных инъекций. Он рекомендуется потому, что здесь нет крупных нервов и сосудов, и нет сообщений об осложнениях вследствие их повреждения (Beyea и Nicholl 1995). Вдобавок, толщина жировой ткани здесь более или менее постоянна, и составляет 3.75 см по сравнению с 1-9 см в области большой ягодичной мышцы, что позволяет утверждать, что стандартная внутримышечная игла калибра 21 G (зеленая) окажется в средней ягодичной мышце.
- Латеральная головка четырехглавой мышцы бедра. Эта анатомическая область чаще всего используется для инъекций у детей, при ней есть риск непреднамеренного повреждения бедренного нерва с дальнейшим развитием атрофии мышц (Springhouse Corporation 1993). Beyea и Nicholl (1995) предположили, что эта область безопасна у детей до семимесячного возраста, затем лучше всего пользоваться верхним наружным квадрантом ягодицы.
Рис. 5a. Определение положения дельтовидной мышцы.
Самая плотная часть мышцы определяется так: от акромиального отростка проводится линия до точки на плече на уровне подмышки. Игла вводится примерно на 2.5 см ниже акромиального отростка на глубину 90º.
Следует избегать лучевого нерва и плечевой артерии (Springhouse Corporation 1993).
Можно попросить пациента положить кисть на бедро (как это делают модели во время показов), что облегчает поиск мышцы.
Для определения большой ягодичной мышцы: пациент может лежать на боку со слегка согнутыми коленями, или направив большие пальцы ног вовнутрь. Если ноги слегка согнуты, то мышцы более расслаблены и инъекция менее болезненная (Covington и Trattler 1997).
Рис. 5b. Определение наружного верхнего квадранта ягодицы.
Проведите воображаемую горизонтальную линию от места начала межъягодичной щели до большого вертела бедра. Затем нарисуйте другую воображаемую линию вертикально в середине предыдущей, и вверху латерально будет верхний наружный квадрант ягодицы (Campbell 1995). Мышца, которая в нем лежит — это большая ягодичная мышца. При ошибке во время выполнения инъекции можно повредить верхнюю ягодичную артерию и седалищный нерв. Типичный объем жидкости для введения в этой области составляет 2-4 мл.
Рис. 5c. Определение переднее-ягодичной области.
Положите ладонь правой руки на большой вертел левого бедра пациента (и наоборот). Указательным пальцем нащупайте верхний передний гребень подвздошной кости и отодвиньте средний палец, чтобы образовалась буква V (Beyea и Nicholl 1995). Если у вас маленькие руки, то это получается сделать не всегда, поэтому просто сдвиньте руку в сторону гребня (Covington и Trattler 1997).
Иглу вводят в среднюю ягодичную мышцу в середине буквы V под углом 90º. Типичный объем раствора препарата для введения в этой области составляет 1-4 мл.
Рис. 5d. Определение латеральной головки четырехглавой мышцы бедра и прямой мышцы бедра.
У взрослых латеральную головку четырехглавой мышцы бедра можно определить на ладонь ниже и латеральнее большого вертела, и на ладонь выше колена, в средней трети четырехглавой мышцы бедра. Прямая мышца бедра находится в средней трети передней поверхности бедра. У детей и пожилых, или у истощенных взрослых, иногда эту мышцу приходится брать в складку, чтобы обеспечить достаточную глубину введения препарата (Springhouse Corporation 1993). Ого раствора препарата составляет 1-5 мл, для младенцев — 1-3 мл.
Прямая мышца бедра — это часть передней четырехглавой мышцы бедра, это место редко используется для инъекций медсестрами, но нередко используется при самостоятельном введении лекарственных препаратов, или у младенцев (Springhouse Corporation 1993).
ВАЖНО (3):
Научитесь определять анатомические ориентиры для каждой из этих пяти областей для внутримышечных инъекций.
Если вы привыкли вводить препараты только в верхне-наружный квадрант ягодицы, то научитесь использовать новые области и регулярно совершенствует свою практику.
Методика
От угла введения иглы зависит боль от инъекции. Иглу при внутримышечной инъекции следует вводить под углом 90° и убедиться, что игла достигла мышцы — это позволяет уменьшить боль от инъекции. Исследование Katsma и Smith (1997) выявило, что не все медсестры вводят иглу под углом 90°, считая, что именно такая методика делает инъекцию более болезненной, так как игла быстро проходит сквозь ткани. Растягивание кожи уменьшает вероятность повреждений от иглы и улучшает точность введения препарата.
Чтобы правильно ввести иглу, положите кисть нерабочей руки и натяните кожу над местом вкола указательным и средним пальцем, а запястье рабочей руки положите на большой палец нерабочей. Держите шприц между подушечками большого и указательного пальцев, именно так удается ввести иглу точно и под нужным углом (Рис. 6).
Рис. 6. Методика выполнения внутримышечной инъекции, угол вкола иглы 90º, переднее-ягодичная область.
В Великобритании проводилось мало исследований на эту тему, поэтому у медсестер могут быть совершенно разные навыки и технологии выполнения инъекций (MacGabhann 1998). Традиционная методика выполнения внутримышечных инъекций заключалась в растяжении кожи над местом ее прокола, чтобы снизить чувствительность нервных окончаний (Stilwell 1992) и быстрый укол иглой под углом в 90° к коже.
Однако в обзоре литературы, подготовленном Beyea и Nicholls’ (1995) указано, что использование Z-методики дает меньший дискофморт и сниженное количество осложнений по сравнению с традиционной методикой.
Z—методика
Эта методика изначальна была предложена для введения лекарственных препаратов, которые окрашивают кожу или являются сильными раздражителями. Сейчас она рекомендуется для внутримышечного введения любых медикаментов (Beyea и Nicholl 1995), так как считается, что ее применение уменьшает болезненность, и вероятность вытекания препарата (Keen 1986).
В этом случае кожу на месте инъекции оттягивают вниз или в сторону (Рис. 7). Это сдвигает кожу и подкожную клетчатку примерно на 1-2 см. Очень важно помнить, что при этом направление иглы меняется и можно не попасть в нужное место.
Поэтому, после определения места инъекции, нужно выяснить, какая мышца находится под поверхностными тканями, а не какие кожные ориентиры вы видите. После введения препарата подождите 10 секунд до удаления иглы, чтобы препарат всосался в мышцу. После удаления иглы, отпустите кожу. Ткани над местом инъекции закроют депозит раствора лекарственного средства и предотвратят его утечку. Считается, что если конечность после инъекции будет двигаться, то всасывание препарата ускорится, так как в месте инъекции увеличится кровоток (Beyea и Nicholl 1995).
Рис. 7. Z-методика.
Методика воздушного пузырька
Эта методика была очень популярна в США. Исторически она была разработана во времена использования стеклянных шприцев, в которых требовалось использовать пузырек воздуха для того, чтобы убедиться, что доза препарата правильная. Сейчас «мертвое пространство» в шприце не считается необходимым, так как пластиковые шприцы откалиброваны более точно, чем стеклянные и эта методика больше не рекомендуется производителями (Beyea and Nicholl 1995).
Недавно в Великобритании были проведены два исследования на муляжах (масляный раствор с медленным высвобождением препарата) (MacGabhann 1998, Quartermaine и Taylor 1995), в которых сравнивалась Z-методика и методика воздушного пузырька, предназначеная для предупреждения утечки раствора после инъекции.
Quartermaine и Taylor (1995) предположили, что методика воздушного пузырька более эффективна для предупреждения утечки по сравнению с Z-методикой, но результаты MacGabhann (1998) не позволили сделать каких-то определенных выводов.
Существуют вопросы, связанные с точностью дозировки при использовании данной методики, так как доза препарата в данном случае может существенно повышаться (Chaplin et al 1985). Требуются дальнейшие исследования данной методики, так как для Великобритании она считается относительно новой. Однако, если она используется, медицинская сестра должна убедиться, что она вводит пациенту правильную дозу препарата, и что методика используется строго в соответствии с рекомендациями.
Методика аспирации
Хотя в настоящее время методика аспирации не рекомендована для контроля при проведении подкожных инъекций, ее следует использовать при внутримышечных инъекциях. Если игла по ошибке попала в кровеносный сосуд, то препарат можно непреднамеренно ввести внутривенно, что иногда приводит к эмболии вследствие специфических химических свойств лекарств. При внутримышечном введении препарата, в течение нескольких секунд следует проводить аспирацию содержимого иглы, особенно если используются тонкие длинные иглы (Torrance 1989a). Если в шприце видно кровь, то его вынимают, и готовят свежий препарат для инъекции в другом месте. Если крови нет, то препарат можно вводить, со скоростью примерно 1 мл за 10 секунд, это кажется немного медленным, но позволяет мышечным волокнам раздвинуться для правильного распределения раствора. Перед тем, как удалять шприц, надо подождать еще 10 секунд, а потом убрать шприц и прижать место введения салфеткой со спиртом.
Массировать место инъекции не нужно, так как в этом случае может возникнуть утечка препарата из места введения и раздражение кожи (Beyea и Nicholl 1995).
Обработка кожи
Хотя известно, что очистка кожи салфеткой со спиртом до проведения парентеральных манипуляций снижает число бактерий, на практике имеются противоречия. Протирание кожи для подкожного введения инсулина предрасполагает к уплотнению кожи под действием алкоголя.
Ранее проведенные исследования позволяют предположить, что такое протирание не является необходимым, и что отсутствие подготовки кожи не приводит к инфекционным осложнениям (Dann 1969, Koivisto и Felig 1978).
Некоторые специалисты сейчас считают, что если пациент соблюдает чистоту, а медсестра четко выполняет все стандарты гигиены и асептику во время выполнения процедуры, то дезинфекция кожи при выполнении внутримышечной инъекции не является необходимой. Если практикуется дезинфекция кожи, то кожу нужно протирать не менее 30 секунд, потом давать ей высохнуть в течение еще 30 секунд, в противном случае вся процедура неэффективна (Simmonds 1983). Вдобавок, выполнение инъекции до высыхания кожи, не только увеличивается ее болезненность, но и в толщу тканей могут попасть еще живые бактерии с кожи (Springhouse Corporation 1993).
ВАЖНО (4):
Какие рекомендации по обработке кожи перед инъекциями существуют в вашем учреждении?
Уточните, какие рекомендации есть по проведению инъекций инсулина.
Соответствуют ли эти рекомендации данным исследований, приведенным в статье?
Как вы будете поступать?
ВАЖНО (5):
Представьте себе, что вы наблюдаете за студентом, который собирается выполнить свою первую инъекцию. Какие подсказки или советы вы будете использовать в этом случае, чтобы обучающийся правильно развивал навыки выполнения инъекций?
Оборудование
Иглы для внутримышечных инъекций должны быть такой длины, чтобы они достигли мышцы, и при этом не менее четверти иглы должны оставаться над кожей. Чаще всего для внутримышечных инъекций используются иглы калибра 21G (зеленые) или 23 (синие), длиной от 3 до 5 см. Если у пациента много жировой ткани, то для выполнения внутримышечных инъекций требуются более длинные иглы, чтобы они достигли мышцы. Cockshott et al (1982) обнаружили, что толщина подкожно-жировой клетчатки у женщин в ягодичной области может быть на 2.5 см больше, чем у мужчин, поэтому стандартная инъекционная игла 21 G длиной 5 см достигает большой ягодичной мышцы только у 5% женщин и 15% мужчин!
Beyea и Nicholl (1995) рекомендовали смену иглы при выполнении внутримышечной инъекции после набора препарата из ампулы или флакона, чтобы быть уверенными в том, что игла чистая, сухая и острая.
Если иглой уже прокалывали резиновую крышку флакона, то она тупится, и в этом случае инъекция будет более болезненной, так как кожу приходится прокалывать с большим усилием.
Размер шприца определяется объемом вводимого раствора. Для внутримышечного введения растворов в объеме менее 1 мл, применяются только шприцы малого объема, чтобы точно отмерить нужную дозу препарата (Beyea и Nicholl 1995). Для введения растворов объемом 5 мл и более, лучше разделить раствор на 2 шприца и вводить в разные участки (Springhouse Corporation 1993). Обратите внимание на наконечники шприцов — они имеют разное предназначение.
Перчатки и вспомогательные материалы
В некоторых учреждениях правила требуют использования перчаток и фартуков во время выполнения инъекций. Следует помнить, что перчатки защищают медицинскую сестру от выделений пациента, от развития лекарственной аллергии, но они не обеспечивают защиты от повреждений от игл.
Некоторые медицинские сестры жалуются, что в перчатках им работать неудобно, особенно если изначально они учились выполнять ту или иную манипуляцию без них. Если медицинская сестра работает без перчаток, то нужно проявлять осторожность, и следить за тем, чтобы на руки ничего не попало — ни лекарств, ни крови пациентов. Даже чистые иглы надо сразу же утилизировать, их ни в коем случае нельзя повторно закрывать колпачками, иглы сбрасывают только в специальные контейнеры. Помните, что иглы могут упасть из лотков для инъекций на кровать пациенту, что может привести к травмам как у пациентов, так и у персонала.
Для защиты спецодежды от брызгов крови или растворов для инъекций можно использовать чистые одноразовые фартуки, также это полезно в тех случаях, когда необходим особый санэпидрежим (для профилактики переноса микроорганизмов от одного больного к другому). Нужно аккуратно снимать фартук после процедуры, чтобы попавшие на него загрязнения не вступали в контакт с кожей.
ВАЖНО (6):
Составьте список из всех способов, которые помогают уменьшить болезненность инъекций. Сравните с Таблицей 1.
Как вы сможете использовать больше способов уменьшения болезненности инъекций в вашей практике?
Таблица 1. Двенадцать шагов к тому, чтобы сделать инъекции менее болезненными
| 1 | Подготовьте пациента, объясните ему сущность процедуры, так, чтобы он понял, что будет происходить, и четко выполнял все ваши инструкции |
| 2 | Поменяйте иглу после того, как вы набрали препарат из флакона или ампулы, и убедитесь, что она острая, чистая и достаточной длины |
| 3 | У взрослых и детей старше семи месяцев местом выбора для инъекций является передне-ягодичная область |
| 4 | Расположите пациента так, чтобы одна нога была слегка согнута — это уменьшает болезненность при инъекции |
| 5 | Если вы используете салфетки со спиртом, убедитесь, что до выполнения инъекции кожа полностью высохла. |
| 6 | Можно использовать лед или замораживающий спрей, чтобы обезболить кожу, особенно это важно для маленьких детей и пациентов, которые страдают фобией уколов. |
| 7 | Используйте Z-методику (Beyea и Nicholl 1995) |
| 8 | Меняйте стороны выполнения инъекций и отмечайте это в медицинской документации |
| 9 | Прокалывайте кожу аккуратно, под углом, близким к 90 градусам, чтобы предотвратить болезненность и смещение тканей |
| 10 | Аккуратно и медленно введите раствор, со скоростью 1 мл за 10 секунд, чтобы она распределилась в мышце |
| 11 | Перед тем, как убирать иглу, подождите 10 секунд, и вытаскивайте иглу под тем же углом, что и вводили |
| 12 | Не массируйте место инъекции после ее завершения, просто прижмите участок укола марлевой салфеткой |
Уменьшение боли
Пациенты очень часто боятся выполнения инъекций, поскольку предполагают, что это больно. Боль обычно возникает вследствие раздражения болевых рецепторов кожи, или рецепторов давления в мышце.
Torrance (1989b) привел список факторов, которые могут вызывать боль:
- Игла
- Химический состав раствора лекарственного препарата
- Методика выполнения инъекции
- Скорость введения препарата
- Объем раствора лекарственного препарата
В Таблице 1 перечислены способы уменьшения болезненности от введения препарата.
У пациентов может быть сильная боязнь уколов и игл, страх, беспокойство — все это значительно усиливает болезненность при инъекциях (Pollilio и Kiley 1997). Хорошая техника выполнения процедуры, адекватное информирование пациента и спокойная, уверенная медсестра — лучший путь к уменьшению болезненности манипуляции и уменьшению реакции больного. Можно также использовать методики модификации поведения, особенно в случае, когда пациенту предстоят длительные курсы лечения, а иногда приходится применять безыгольные системы (Pollilio и Kiley 1997).
Предполагается, что обезболивание кожи льдом или охлаждающими спреями до укола позволяет уменьшить боль (Springhouse Corporation 1993), хотя в настоящее время нет доказательств эффективности этой методики, полученных в исследованиях.
Медицинские сестры должны понимать, что пациенты могут даже переживать синкопальные состояния или обмороки после обычных инъекций, даже если в остальном они вполне здоровы. Нужно выяснить, было ли такое ранее, и желательно, чтобы рядом была кушетка, на которую больной может прилечь — это уменьшает риск травм. Чаще всего такие обмороки случаются у подростков и молодых мужчин.
ВАЖНО (7):
Оцените возможность возникновения осложнений, которые мы обсуждали.
Запишите, что вы можете сделать, чтобы их предотвратить.
Осложнения
Осложнения, которые развиваются в результате инфицирования, могут быть предупреждены строгим соблюдением мер асептики и тщательным мытьем рук. Стерильные абсцессы могут возникать в результате частых инъекций или плохого местного кровотока. Если место инъекции отечное или эта область тела парализована, то препарат будет плохо всасываться, и такие участки не стоит использовать для инъекций (Springhouse Corporation 1993).
Тщательный выбор места инъекции позволит избежать повреждения нерва, случайно внутривенной инъекции и последующей эмболии компонентами препарата (Beyea и Nicholl 1995). Систематическая смена места инъекции предупреждает такие осложнения, как инъекционная миопатия и липогипертрофия (Burden 1994). Подходящая длина иглы и использование для инъекций передне-ягодичной области позволяет ввести лекарственный препарат точно в мышцу, а не в подкожно-жировую клетчатку. Применение Z-методики уменьшает боль и окрашивание кожи, характерное для применения некоторых лекарственных препаратов (Beyea и Nicholl 1995).
Профессиональная ответственность
Если препарат введен парентерально, то «вернуть» его уже никак нельзя. Поэтому всегда надо проверять дозу, правильность назначения, и уточнять у пациента его фамилию, чтобы не перепутать назначения. Итак: нужное лекарство нужному пациенту, в нужной дозе, в нужное время, и нужным способом — это позволит избежать медицинских ошибок. Все препараты надо готовить исключительно по инструкции производителя, все медсестры должны знать, как действуют эти препараты, противопоказания к их применению и побочные действия. Медицинская сестра должна оценить, а можно ли вообще применять препарат у данного пациента в данное время (UKCC 1992).
Выводы
Безопасное выполнение инъекций — одна из основных функций медицинской сестры, оно требует знания анатомии и физиологии, фармакологии, психологии, навыков общения, и практического опыта.
Существуют исследования, которые доказывают эффективность методик выполнения инъекций для предупреждения осложнений, но до сих пор есть «белые пятна», которые нуждаются в дополнительных исследованиях. В данной статье акцент сделан на доказанных в исследованиях методиках, чтобы медицинские сестры могли включать данные процедуры в свою ежедневную практику.
Список литературы
Beyea SC, Nicholl LH (1995) Administration of medications via the intramuscular route: an integrative review of the literature and research-based protocol for the procedure. Applied Nursing Research. 5, 1, 23-33.
Burden M (1994) A practical guide to insulin injections. Nursing Standard. 8, 29, 25-29.
Campbell J (1995) Injections. Professional Nurse. 10, 7, 455-458.
Chaplin G et al (1985) How safe is the air bubble technique for IM injections? Not very say these experts. Nursing. 15, 9, 59.
Cockshott WP et al (1982) Intramuscular or intralipomatous injections. New England Journal of Medicine. 307, 6, 356-358.
Covington TP, Trattler MR (1997) Learn how to zero in on the safest site for an intramuscular injection. Nursing. January, 62-63.
Dann TC (1969) Routine skin preparation before injection. An unnecessary procedure. Lancet. ii, 96-98.
Katsma D, Smith G (1997) Analysis of needle path during intramuscular injection. Nursing Research. 46, 5, 288-292.
Keen MF (1986) Comparison of Intramuscular injection techniques to reduce site Koivisto VA, Felig P (1978) Is skin preparation necessary before insulin injection? Lancet. i, 1072-1073.
MacGabhann L (1998) A comparison of two injection techniques. Nursing Standard. 12, 37, 39-41.
Peragallo-Dittko V (1997) Rethinking subcutaneous injection technique. American Journal of Nursing. 97, 5, 71-72.
Polillio AM, Kiley J (1997) Does a needless injection system reduce anxiety in children receiving intramuscular injections? Pediatric Nursing. 23, 1, 46-49.
Quartermaine S, Taylor R (1995) A Comparative study of depot injection techniques. Nursing Times. 91, 30, 36-39.
Simmonds BP (1983) CDC guidelines for the prevention and control of nosocomial infections: guidelines for prevention of intravascular infections. American Journal of Infection Control. 11, 5, 183-189.
Springhouse Corporation (1993) Medication Administration and IV Therapy Manual. Second edition. Pennsylvania, Springhouse Corporation.
Stilwell B (1992) Skills Update. London, MacMillan Magazines.
Thow J, Home P (1990) Insulin injectiontechnique. British Medical Journal. 301, 7, July 3-4.
Torrance C (1989a) Intramuscular injection Part 2. Surgical Nurse. 2, 6, 24-27.
Torrance C (1989b) Intramuscular injection Part 1. Surgical Nurse. 2, 5, 6-10.
United Kingdom Central Council for Nursing, Midwifery and Health Visiting (1992) Standards for Administration of Medicine. London, UKCC.
Техника внутримышечной инъекций.
Мышцы обладают
широкой сетью кровеносных и лимфатических
сосудов, что создает условия для быстрого
и полного всасывания лекарств. При в/м
инъекции создается депо, из которого
лекарственное средство медленно
всасывается в кровеносное русло, и это
поддерживает необходимую его концентрацию
в организме, что имеет определенную
клиническую значимость (например: при
применении антибиотиков).
Для внутримышечных
инъекций чаще используются шприцы
емкостью 5 и 10 мл, иглы диаметром 0,8- 1,0
мм и длиной 40, 60-80 мм. Длина иглы зависит
от толщины слоя подкожно-жировой
клетчатки, т.к. необходимо, чтобы при
введении инъекции игла прошла кожу и
попала в толщу мышц. Так, при слабо и
умеренно развитой подкожно-жировой
клетчатке можно использовать иглу
длиной 40 мм., но при чрезмерно развитой
игла должна составлять 60-80 мм. Во время
инъекции пациент должен лежать на животе
или на боку.
Анатомические
области для внутримышечных инъекций.
— Верхний наружный
квадрант ягодицы.
— Малая и средняя
ягодичные мышцы.
— Латеральная
широкая мышца бедра.
— Дельтовидная
мышца.
Угол
введения иглы: 90о
Определение
верхнего наружного квадранта ягодицы.
Самым идеальным
местом для внутримышечных инъекций
является ягодичная область. Она условно
разделена на 4 части (квадранта).
Внутримышечную инъекцию можно делать
только в верхний наружный квадрант. В
верхний внутренний квадрант делать
инъекцию нельзя, т.к. большую часть,
квадранта занимает крестец, а мышечный
сдой здесь незначительный. В нижнем
внутреннем квадранте проходят крупные
артерия, вена и нерв, поэтому в этой
области делать инъекции нельзя. В нижний
наружный квадрант ягодицы инъекцию
делать нельзя, т. к. мышечный слой
незначительный и большую часть занимает
головка бедренной кости. Зону, пригодную
для инъекции, можно установить по костным
ориентирам. Для этого необходимо мысленно
провести линию от остистого отростка
5 поясничного позвонка к большому вертелу
бедренной кости (горизонтальная), а
вертикальная линия проходит через
седалищный бугор. Седалищный нерв
расположен ниже горизонтальной линии,
поэтому инъекцию делают в верхний
наружный квадрант ягодицы.
Манипуляция № 93 «Техника внутримышечной инъекции».
Цель:лечебная
и профилактическая.
Показания:
— для достижения
более быстрого терапевтического эффекта;
— при невозможности
перорального применения препаратов;
— использование
препаратов применяемых только для
внутри- мышечных введений;
— плохое рассасывание
препаратов при подкожном введении.
Противопоказания:
— индивидуальная
непереносимость препарата;
— использование
препаратов только для внутривенных
инъекций;
— уплотнение
(инфильтрат) в мышцах после предыдущих
инъекций;
— воспалительные
изменения кожи в месте инъекции;
— нарушение
целостности кожи в месте инъекции.
Оснащение:
манипуляционный столик, кушетка,
шприц однократного применения 5-10 мл.,
длина иглы 40 — 60мм.(1 шт.), шприц однократного
применения 2-5 мл., длина иглы 20-25 см.(1
шт.), игла для набора, лоток почкообразный
стерильный (1 шт.), стерильная пеленка,
лоток нестерильный-1 шт., непрокалываемый
контейнер и пакет для использованных
шприцев — 1 шт, дезинфицирующее средства,
антисептик для обработки инъекционного
поля, для обработки рук, марлевые шарики
или салфетки (3 шт.), мыло жидкое, перчатки
стерильные (1 пара).
Алгоритм
манипуляций
Этапы | Обоснование |
I. 1.1. Подготовить Проверить фамилию | Эффективность |
1.2. Разъяснить Убедиться в Информированного | Профилактика |
1.3. Помогите | Гуманное |
1.4. Провести | Инфекционная |
1.5. Надеть перчатки антисептика. | Инфекционная |
1.6. Обработать шариками со | Инфекционная |
1.7. | Правильность |
1.8. Набрать | Правильность |
1.9. Произвести | Инфекционная |
II. 2.1. Предложить инъекции. | Доступ |
2.2. Определите | Предупреждение |
2.3. Обработайте испарится (место | Инфекционная |
2.4. Туго натянуть | Соблюдение |
2.5. Введите иглу 2/3 ее длины, 2-ой палец на убедитесь, что | Инфекционная |
2.6. Медленно на поршень1-ым | Обеспечение |
2.7. Быстро извлечь канюлю. Прижать | Профилактика |
2.8. Сделать легкий | Для |
III .Окончание | |
3.1. Весь | Профилактика |
3.2. Провести | Профилактика |
3.3. Сделать выполнения в | Контроль количества |
Примечание:
1.Объем вводимого
препарата от 0,1 до 10 мл:
— дельтовидная
мышца-0,1-2 мл.
— большая ягодичная
мышца-0,1-10 мл.
— широкая латеральная
мышца – бедра-0,1-5 мл.
При проведении
инъекции в мышцы бедра или плеча шприц
держать в правой руке, как писчее перо,
под углом, чтобы не повредить надкостницу.
2. После введения
лекарственного вещества 1-ый раз
необходимо наблюдать за пациентом 30
мин.(выявление осложнений и аллергических
реакций).
3. Место инъекции
не массируется (т.к. очень быстрое
всасывание лекарственного вещества
при в/м инъекции не всегда допустимо).
4. Если инъекции
назначены длительным курсом, только
через 60 мин. можно пациенту предложить
теплую грелку или сделать йодную сетку
(для профилактики инфильтратов).
Особенности
введения 25% раствора сернокислой
магнезии. Введение масляных растворов.
Внутримышечная инъекция: техника, алгоритм, правила, осложнения
05 11 2018
Head Nurse
Пока нет комментариев
Внутримышечная инъекция — один их обязательных практических навыков, которым должна владеть каждая медицинская сестра. Постановка внутримышечных инъекций проводится в стационаре и в амбулаторной медицинской службе, в педиатрии и в отделениях для взрослых пациентов. Умение «делать уколы» — то, без чего невозможно представить медсестру.
Оглавление
Внутримышечное введение лекарственных веществ
Лекарственные средства, назначаемые врачом, вводятся в организм пациента энтерально (через пищеварительный тракт) и парентерально (минуя ЖКТ). Один из наиболее популярных методов парентерального введения лекарств — внутримышечная инъекция — процедура, которой должна владеть каждая медицинская сестра.
Внутримышечные инъекции проводятся в процедурном кабинете стационара или амбулаторного медицинского учреждения, в палате непосредственно в постели больного и в домашних условиях по назначению участкового врача.
Постановку внутримышечных инъекций в лечебных учреждениях и на дому имеет право сертифицированный либо аккредитованный специалист, имеющий диплом государственного образца об окончании среднего или высшего медицинского учебного заведения по специальности: «Сестринское дело», «Акушерское дело», «Лечебное дело», «Педиатрия».
Целью процедуры является введение лекарственного раствора в мышечную ткань.
Показания к внутримышечным инъекциям определяет исключительно лечащий или дежурный врач.
Противопоказания. Определяются врачом. В месте инъекции не должно быть воспалительных и/или дегенеративных процессов (гнойники, сыпь, ожоги и т.п.)
Достоинства метода. Точная дозировка. Быстрое поступление лекарственного средства в организм, хотя не молниеносное (как при внутривенном введении). Достаточно точное дозирование препарата.
Возможные места введения лекарственных веществ в мышцу
Внутримышечная инъекция производится в одной из анатомических областей:
- верхне-наружный квадрант ягодицы (большая ягодичная мышца)
- бедро, средняя переднебоковая поверхность (прямая мышца бедра и латеральная головка четырехглавой мышцы бедра)
- плечо (дельтовидная мышца)
Оснащение для проведения процедуры
- Мыло для мытья рук
- Кожный антисептик для рук
- Манипуляционный столик
- Кушетка
- Стерильный лоток для шприца с лекарственным средством
- Нестерильный лоток для израсходованных материалов
- Ножницы или пинцет (нестерильные) для открывания флаконов
- Пилка для открывания ампулы
- Шприцы соответствующих объемов
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт этиловый 70%)
- Нестерильные перчатки
- Контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
Подготовка к процедуре
В соответствии с современными требованиями, перед проведением внутримышечной инъекции медицинская сестра должна:
- Пригласить пациента в процедурную или подойти к нему в палату, представиться самой, идентифицировать пациента и проинформировать его о цели и ходе предстоящей процедуры, подчеркнуть, что все делается по назначению лечащего врача
- Убедиться в наличии у пациента информированного согласия на внутримышечное введение лекарственного средства с отметкой о переносимости вводимого препарата. При отсутствии документации уточнить ход дальнейших действий у врача.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и нестерильные перчатки.
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствии внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с достаточной длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
- Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства, встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства, ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона, перевернуть флакон вверх донышком, набрать раствор в шприц.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- Предложить пациенту занять удобное положение лежа на кушетке.
- Выбрать место инъекции, осмотреть и пропальпировать его на наличие признаков воспаления и инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
Внутримышечная инъекция: алгоритм действий при выполнении процедуры
- Выбрать место для инъекции.
- Кожу пациента обработать салфетками с антисептиком дважды. Первая обработка — площадь около 10*10 см протирается салфеткой в одном и том же направлении. Затем вторая обработка — второй салфеткой так же площадь 5*5 см.
- Кожу пациента в районе намечаемого прокола растянуть большим и указательным пальцем одной руки для увеличения объема мышцы и облегчения ввода иглы.
- В другую руку взять шприц (указательный палец на поршне, мизинец — придерживает канюлю иглы, остальные — на цилиндре), расположить его перпендикулярно поверхности тела пациента. При внутримышечных инъекциях в бедро и в плечо шприц необходимо держать под углом, как писчее перо, для предупреждения повреждения надкостницы.
- Быстрым легким движением ввести иглу шприца под углом 90 градусов на 2/3 ее длины. Слегка оттянув поршень, убедиться в отсутствии крови в шприце.
- Придерживая канюлю иглы и нажимая на поршень, медленно ввести лекарственный раствор в мышцу.
- Прижимая салфетку с антисептиком к месту прокола, быстрым движением извлечь иглу.
- Продолжая прижимать салфетку, слегка помассировать место инъекции.
- Салфетку и шприц поместить в лоток для отработанного материала.
- При необходимости наложить лейкопластырную стерильную повязку на место прокола.
Окончание процедуры
- Использованные иглы поместить в контейнер для колющих отходов класса Б с помощью иглосъемника.
- Шприцы, перчатки, использованные салфетки поместить в контейнер для отходов класса Б.
- Вымыть руки гигиеническим способом, высушить одноразовым полотенцем.
- Через 10-15 минут после процедуры справиться о самочувствии пациента и его реакции на введение препарата. При наличии жалоб на самочувствие со стороны пациента сообщить лечащему врачу.
- Занести данные о процедуре внутримышечная инъекция в медицинскую документацию.
Внутримышечная инъекция: возможные осложнения
- Поломка иглы
- Травматизация надкостницы
- Повреждение нервных стволов
- Образование инфильтратов, гематом, абсцессов
- Масляная, суспензионная эмболия
- Тромбофлебит
- Некроз мягких тканей
- Аллергические реакции
- Инфицирование парентеральными гепатитами, ВИЧ-инфекцией
Все факты необычных реакций и осложнения после них должны быть зафиксированы документально. При обнаружении подозрения на развитие осложнения необходимо сообщить лечащему врачу и старшей медицинской сестре. Раннее выявление изменений в самочувствии пациента позволит облегчить или предупредить развитие полноценного осложнения, которое может повлечь за собой внутримышечная инъекция.
Сохраните себе на страничку в любимой социальной сети
Внутримышечная инъекция: цена в Москве
Особенности внутримышечных инъекций
Способов введения лекарственных средств в организм много. Каждый из них имеет свои плюсы, минусы и область использования. Правильно выбранный метод пути введения вещества во многом обеспечивает эффективность лечения.
Из парентеральных способов внутримышечный имеет наибольшее распространение, как оптимально сочетающий высокую эффективность, простоту совершения манипуляций и безопасность.
По скорости всасывания лекарств и уровню их биодоступности он уступает лишь внутривенному введению (инфузионному). Но внутривенный способ имеет достаточное количество ограничений – не все вещества можно ввести в вену. Например нельзя использовать масляные растворы, суспензии, вещества, которые вызывают свертываемость крови или гемолиз.
Справка! Биодоступность определяется количеством лекарственного вещества, попадающим в зону его воздействия в организме.
В чем плюсы внутримышечных инъекций:
- Вещество начинает оказывать лечебное воздействие значительно быстрее, при пероральном или подкожном применении.
- Повышается биодоступность препаратов.
- Их эффективность и усвояемость не зависит от приема пищи.
- Возможно применение веществ, которые разрушаются соляной кислотой желудка или плохо всасываются в желудочно-кишечном тракте.
- Допускается использование суспензий, масляных растворов, веществ с умеренно раздражающим действием.
- Можно применять депо-препараты (с пролонгированным действием).
- Метод хорош, когда глотание затруднено – пациент без сознания, находится под общей анестезией, при желудочных расстройствах.
- Болезненность и требования к безопасности ниже, чем у внутривенного введения.
Лечебное воздействие введенного внутримышечно наступает через 10-30 минут.
К недостатку метода относятся:
- Опасность нарушения целостности больших кровеносных сосудов и нервных стволов.
- Возможность занесения инфекции в месте инъекции.
Внутримышечная инъекция: техника выполнения
Уколы этого вида выполняются строго в определенные участки тела. В них должен присутствовать достаточный слой мышечной ткани, и одновременно не должны близко располагаться кровеносные сосуды и нервные стволы. Для этой цели подходят плечевые, ягодичные, бедренные мышцы.
Хотя быстрее всего распространение действующего вещества происходит от плечевой дельтовидной мышцы, однако инъекции выполняют в ягодицу, так как она имеет наибольший объем. Это особенно важно при необходимости проведения курса инъекционного лечения.
Многих пациентов интересует, не только как правильно делать укол, но и какая при этом должна быть длина иглы. Игла должна достаточно глубоко войти в мышцу, поэтому при большом слое подкожной жировой прослойки ее длина должна быть от 60мм, при умеренном и небольшом – 40 мм. Также выбор длины иглы зависит от вводимых препаратов — некоторые из них можно вводить только глубоко в мышцу.
Выполнение внутримышечных инъекций требует строгого соблюдения правил асептики, чтобы исключить вероятность занесения инфекции пациенту:
- Пациент занимает правильное положение в зависимости от выбранного способа проведения манипуляции.
- Медработник моет руки и/или надевает одноразовые перчатки.
- Проверяется целостность упаковки со шприцем.
- Определяется место укола.
- Затем оно протирается двумя ватными тампонами, предварительно смоченными спиртом. Первым обрабатывается большая область вокруг места инъекции, вторым непосредственно сама зона укола.
- Третий тампон, смоченный антисептиком, медсестра держит под 5-ым пальцем левой руки.
- Медицинская сестра берет шприц определенным образом– мизинец лежит на канюле, указательный палец на поршне, остальные пальцы держат цилиндр.
- Кожа в месте инъекции немного растягивается и придерживается левой рукой.
- Игла вводится строго под углом 90 градусов глубоко в мышцу. Около 2-3 мм иглы должно остаться на поверхности.
- Большим пальцем надавливают на поршень и вводят лекарство.
- Левой рукой прижимают место инъекции спиртовым ватным тампоном.
- Игла извлекается.
- Не отнимая ваты от ягодицы, нужно слегка помассировать место укола.
В зависимости от того, куда выполняется инъекция, техника ее проведения может немного меняться. Рассмотрим, как проводятся уколы в ягодичную мышцу, так как это наиболее распространенный способ.
Техника выполнения уколов в ягодицу:
- Пациент может стоять, но лучше ему лечь на живот или на бок. Лежа на животе, пальцы ног лучше поджать. В положении на боку, нога оказавшаяся сверху должна быть немного согнута в колене, что позволит лучше расслабить мышцы ягодиц.
- Попадание в седалищный нерв может привести к параличу нижних конечностей. Если пациент с малой массой тела, возникает опасность задеть крестцовую кость. Поэтому зона укола должна быть локализована в верхней наружной части ягодичной мышцы примерно на 5-8 см ниже гребня подвздошной кости.
При проведении курса инъекций, особенно при использовании нескольких препаратов, важно чередовать правую и левую стороны ягодиц. Это позволяет снизить болевые ощущения и вероятность осложнений.
Возможные осложнения и противопоказания
К абсолютным противопоказаниям к проведению внутримышечной инъекции относятся:
- Воспалительные процессы в месте запланированного укола.
- Шоковые состояния (кроме введения адреналина).
Относительные противопоказания:
- Заболевания мышечной ткани.
- Нарушения свертываемости крови.
- Состояния после длительного нахождения на диализе.
Проведение внутримышечных инъекций относится к процедурам с малым риском осложнений. Однако они все же случаются.
Осложнения после внутримышечных инъекций:
- Местные воспалительные процессы, инфильтраты («шишки»), абсцессы. Возникают из-за нарушений требований асептики.
- Медленно рассасывающиеся или совсем не рассасывающиеся инфильтраты, нарушение целостности сосудов, нервной ткани (нарушение чувствительности, паралич). Причина – ошибка выбора места укола.
- Некроз ткани, гематомы, инфильтраты, поломка иглы, воздушная эмболия, медикаментозная эмболия. Возникают из-за нарушений правил выполнения манипуляции.
Кроме того возможны осложнения, связанные не со способом введения препарата, а с самим препаратом. Это аллергические реакции вплоть до анафилактического шока.
Наиболее распространенными осложнениями являются инфильтраты и абсцессы.
Инфильтрат – «шишка», которая образуется в результате скопления клеток ткани и лимфы. Организм в норме должен с ним справиться, но это случается не всегда. Инфильтрат может воспаляться и болеть, превращаясь впоследствии в абсцесс.
Абсцесс – гнойное воспаление, которое требует применения антибиотиков или даже хирургического вмешательства.
При появлении «шишки» ее необходимо обязательно показать врачу, так как инфильтрат и начинающийся абсцесс требуют противоположного подхода к лечению. Чтобы инфильтрат скорее рассосался назначают место тепловые процедуры – УВЧ, грелки, сухие теплые компрессы. Это помогает усилить обменные процессы, стимулировать кровообращение и отток лимфы.
При абсцессе тепло приводит к ускоренному размножению патогенных бактерий, а значит к стремительному развитию гнойного процесса, а в худшем случае – к сепсису. Поэтому ни в коем случае не лечите абсцессы самостоятельно!
Делать внутримышечные инъекции лучше всего в манипуляционных и процедурных кабинетах медицинских учреждений. Это гарантирует соблюдение всех правил выполнения манипуляции и обезопасит вас от риска возникновения осложнений.
Выполняя инъекции в процедурном кабинете Поликлиники Отрадное, вы можете быть уверены в высоком уровне безопасности и профессионализма наших медицинских сестер.
алгоритм. Техника выполнения (этапы) внутримышечной инъекции
Всем людям свойственно болеть. В некоторых случаях врачи для более эффективного лечения назначают уколы. В медицинском учреждении вам проведут данную процедуру быстро и практически безболезненно. Но что делать, когда лечение осуществляется в домашних условиях? Данная статья расскажет вам о том, как выполняется внутримышечная инъекция (алгоритм). Вы узнаете об основных частях тела, в которые производится укол. Также выясните особенности, которые имеет техника внутримышечной инъекции. Алгоритм манипуляции будет приведен ниже.
Особенности техники постановки укола
- Перед тем как сделать укол, нужно обязательно ознакомиться с инструкцией к препарату. Некоторые лекарства рекомендуется вводить подкожно.
- Алгоритм проведения внутримышечной инъекции требует предварительного выбора иглы. Если у вас имеется большая жировая прослойка, то и инструмент должен быть соответствующей длины.
- Также для проведения манипуляции вам понадобится стерильная вата или бинт. После постановки укола нужно приложить ее для того, чтобы в рану не попала инфекция, а капельки крови не испачкали вашу одежду.
- Внутримышечная инъекция (алгоритм) предполагает использование спиртового раствора. Им нужно протереть рабочую зону перед постановкой укола.
Внутримышечная инъекция
Алгоритм выполнения укола довольно прост. Однако все пункты нужно выполнять поочередно. Только при соблюдении всех условий манипуляция принесет эффект, и лечение не пройдет даром. Внутримышечная инъекция имеет данное название из-за того, что укол ставится непосредственно в мышцу человеческого тела. Это является основным условием постановки укола. Итак, рассмотрим пошаговый алгоритм выполнения внутримышечной инъекции.
Первый шаг: выбор места для укола
Медики выделяют три основных места, в которые делается инъекция. Это бедро, ягодицы или плечи. Алгоритм выполнения внутримышечной инъекции предполагает выбор рабочей части. Наиболее часто укол вводится в ягодицу. При этом выбирается внешняя верхняя часть. Для правильного разделения границ нужно зрительно разлиновать половину ягодицы. Проведите крестообразное разделение и выберите верхнюю внешнюю часть. Именно туда и нужно вводить лекарство.
Если вы ставите укол в бедро, то нужно приложить две ладони и выставить большие пальцы. Та область, где они сойдутся, является нужной вам.
Когда инъекцию нужно ввести в плечо, то выбирается его верхняя часть. Здесь мышцу довольно просто прощупать при помощи пальцев.
Второй шаг: приготовление лекарства
Вскройте шприц и аккуратно наденьте на него иглу. При помощи пилки откройте инъекцию и наберите инструментом лекарство. Далее нужно выпустить из шприца все пузырьки. Для этого поместите прибор иглой вверх и начните нажимать на поршень. Если мелкие пузырьки воздуха находятся у основания шприца (под лекарством), то постучите по инструменту. При необходимости наберите небольшую порцию воздуха и повторите процедуру.
Третий шаг: расположение пациента
В зависимости от того, куда вы собираетесь ставить укол, нужно правильно расположить больного. Если инъекция предполагается в область ягодицы, то положите человека на живот. Это положение является максимально удобным. Безусловно, укол можно поставить и в вертикальной позиции, однако это непрактично.
Если инъекцию нужно поставить в ногу, то человека лучше посадить. Также больной может принять горизонтальную позицию.
Постановка укола в плечо практически не имеет разницы, в каком положении находится пациент. Однако самой оптимальной позой является сидячая.
Четвертый шаг: обработка кожи
Внутримышечная инъекция (алгоритм выполнения) предполагает обработку кожи перед проколом. Для этого нужно взять небольшой кусочек ваты или бинта и смочить его в спиртовом растворе. Тщательно протрите обозначенную область и положите салфетку в левую руку.
Пятый шаг: постановка укола
Алгоритм постановки внутримышечной инъекции предполагает разделение данного этапа на подпункты. Итак, как поставить укол?
- Снимите с иглы колпачок. Отведите руку примерно на 20 сантиметров от области мышцы.
- Резким движением руки совершите прокол ткани и переместите большой палец на поршень.
- Медленно начинайте вводить лекарство, надавливая на подвижную часть шприца. Следите за тем, чтобы игра при этом оставалась на своем месте.
- Когда все лекарство будет введено в область мышцы, медленно вытащите иглу, потянув шприц на себя.
- Приложите спиртовую или заранее приготовленную стерильную ткань к области прокола.
Шестой шаг: ликвидация инструментов
Алгоритм постановки внутримышечной инъекции предполагает избавление от рабочего материала. Закройте плотно крышку шприца. При этом иглу с инструмента лучше не снимать. Поместите шприц в заводскую упаковку. Туда же можно положить остатки инъекции. Выбросить все нужно незамедлительно.
Возможные проблемы
Итак, вам известны основные пункты алгоритма постановки внутримышечной инъекции. В процессе манипуляции могут возникнуть некоторые проблемы. Все они имеют соответствующие способы решения. Рассмотрим их.
- Попадание иглой в сосуд. Если инструмент вошел в капилляр, то узнаете вы об этом только после извлечения шприца из кожи. Чаще всего это проявляется небольшим кровотечением, которое проходит самостоятельно.
- Возникновение шишки. Если лекарство было введено неправильно или попало под кожу, то через несколько дней может возникнуть шишка. Избавиться от нее можно при помощи рассасывающих средств или народных методов.
- Попадание иглой в седалищный нерв. Такая проблема возникает крайне редко. Если вы попали в нерв, то у пациента возникает временная потеря чувствительности ноги, которая сопровождается неприятным тянущим и выкручивающим ощущением. В этом случае больному некоторое время нужен покой. Иногда может понадобиться медицинская помощь.
Ставьте уколы правильно и всегда соблюдайте стерильность. Только в этом случае лечение будет эффективным и не возникнет никаких осложнений. Крепкого здоровья вам!
Подкожные и внутримышечные инъекции
Инъекции — это эффективный способ введения в организм растворов лекарственных веществ или вакцин. В зависимости от вида лекарственного препарата его можно вводить внутрикожно, подкожно, внутримышечно или внутривенно. В отличие от приёма таблетированных препаратов, инъекционные лекарства поступают в кровоток в полном объёме и в неизменном виде, что делает их действие более эффективным при меньшей дозе.
В нашем медицинском центре проводятся внутримышечные и подкожные инъекции любых лекарственных препаратов, назначенных врачом.
Внутримышечные инъекции.
Мышцы интенсивно кровоснабжаются поэтому введение лекарственных препаратов в крупные мышцы — хороший способ доставить препарат в нужное место организма. Чаще всего уколы делают в дельтовидную мышцу спины или в ягодичные мышцы.
После инъекции в мышце образуется так называемое «депо» препарата, откуда он всасывается в кровеносные и лимфатические сосуды и с токмо жидкости разносится по организму, оказывая лечебное действие. Важным является то, что при внутримышечной инъекции в крови длительное время поддерживается постоянная концентрация лекарственного вещества, что обеспечивает его длительное (постоянное) действие.
При проведении внутримышечных инъекций требуется строгое соблюдение асептики. Так же следует учитывать скорость введения лекарств — она зависит от вида лекарственного препарата. При проведении первых инъекций следует организовать контроль медицинского персонала на случай возникновения аллергической реакции. Следует помнить, что самостоятельное внутримышечное введение лекарств может вызывать осложнения, такие как абсцесс или инфильтрат.
Подкожные инъекции.
Применяются при введении инсулина, гепарина и некоторых других препаратов.
Поскольку подкожная жировая клетчатка обладает разветвлённой сосудистой сетью, подкожные инъекции так же являются эффективными. Вещества, введённые под кожу, оказывают более быстрое воздействие на организм. Такие инъекции делают тонкими иглами, а в процессе процедуры вводится совсем небольшое количество лекарств — не более 2 мл.
Обычно лекарства вводят под кожу в области живота, наружной поверхности плеча, передней поверхности бедра. Здесь коду легко можно захватить в складку, в основание которой и делается укол. В этих зонах нет крупных сосудов или нервных скоплений, а значит отсутствует опасность их травмирования. Не следует вводить лекарства в место предыдущей инъекции, особенно, если там имеется уплотнение.
В нашем медицинском центре вы можете провести внутримышечные и подкожные инъекции. У нас работает квалифицированный персонал и используется импортное оборудование.
Техника выполнения инъекций в походе
Автор: Анна Слепцова
Если в вашей группе нет профессионального медика, вы сами можете сделать необходимую инъекцию товарищу, но при этом нужно соблюдать несколько важных правил.
Подготовка к проведению инъекции
1. Больного нужно уложить, в крайнем случае — удобно усадить. Встречаются любители получать внутримышечные инъекции стоя, соглашайтесь на это только в том случае, если на 100% уверены, что ваш пациент не подпрыгнет во время укола и не упадет в обморок.
2. Тщательно вымойте руки с мылом и протрите их спиртом.
3. Правильно подберите шприц. Шприцы на 2 мл, укомплектованные чаще всего иглой 0.6*25 мм (обычно с голубенькой канюлей), используются, как правило, для подкожных инъекций или внутримышечных инъекций у маленьких детей. Для внутримышечных инъекций у взрослых нужна игла 0.7*30 мм или 0.8*38 мм (обычно с серой или зеленой канюлей), которая продается в комплекте со шприцем на 5 мл. Нельзя брать более тонкую и короткую иглу для того, чтобы сделать укол «не больно»: более короткой вы просто не попадете в мышцу, а введете лекарство под кожу; через тонкую введение будет слишком медленным и мучительным, а при введении масляных препаратов или взвесей — и вовсе не возможным. Шприцы на 10 и 20 мл с иглами 0,8*40 мм используют для внутривенных введений. Использовать можно только шприцы и иглы с неповрежденной упаковкой, иначе они уже не являются стерильными. Обязательно проверяйте перед походом срок годности шприцов и игл в вашей аптечке, так же, как и всех лекарств. Старайтесь не браться руками за тот конец шприца, куда надевается игла. Правильнее всего вскрыть шприц со стороны поршня, вытащить его и вставить в иглу, еще находящуюся в упаковке, а только потом целиком доставать шприц с иглой.
4. Верхушка ампулы с лекарством тоже протирается спиртом, затем надрезается специальной пилочкой (обычно прилагается к упаковке ампул, если вы покупаете ампулы поштучно, просто попросите пилочку у фармацевта). После этого оберните верхушку ампулы кусочком ваты или бинта, чтобы не порезать палец, и сломайте ее. Линия отлома должна быть ровной, следите, чтобы в ампулу не попали осколки. Опустите кончик иглы в ампулу и наберите лекарство, наклонив ампулу. Если лекарство во флакончике с резиновой пробкой и металлической крышечкой, удалите верхнюю часть крышечки, протрите свободную часть пробки спиртом и проткните пробку иглой, при необходимости чрез иглу разведите, а затем наберите лекарство, перевернув флакон.
5. После того, как лекарство набрали, необходимо удалить из шприца воздух. Для этого, держа шприц вверх иглой, слегка постучите по нему для того, чтобы пузырьки воздуха поднялись наверх, а затем выпустите воздух нажатием на поршень до появления струйки лекарства.
6. Обработайте спиртом место инъекции широко, т.е. мазать нужно не только точку, в которую войдет игла, но и окружающую кожу, например, весь локтевой сгиб. Протираем кожу до тех пор, пока ватка со спиртом не будет оставаться чистой.
Техника инъекций
1. Подкожные инъекции обычно проводятся в области наружной поверхности плеча (область плеча — часть руки между плечевым и локтевым суставом) или бедра (соответственно, часть ноги между тазобедренным и коленным суставом), иногда — под лопаткой. Предварительно обработанную спиртом кожу двумя пальцами левой руки захватите в толстую складку вместе с подкожной жировой клетчаткой и подтяните ее кверху. Держа шприц в правой руке, быстрым движением вколите иглу в основание складки и проведите в жировой слой. Нажатием на поршень введите раствор (медленное введение уменьшает болевые ощущения). После окончания инъекции быстрым движением извлеките иглу, а место прокола на коже смажьте спиртом, слегка массируя для лучшего распределения лекарства.
2. Внутримышечные инъекции делают обычно в ягодичные мышцы (см. рис., поз. а), реже — в мышцы передней поверхности бедра (см. рис., поз. б). Ягодицу, выбранную для инъекции, мысленно разделите на 4 квадранта. Попасть иглой нужно в верхненаружный. В этом месте слегка растяните левой рукой предварительно обработанную спиртом кожу, а правой, взяв наполненный шприц, быстрым движением вколите иглу перпендикулярно поверхности кожи на всю длину иглы (только так вы попадете в мышцу). После вкола нужно проверить, не попала ли игла в просвет сосуда. Для этого слегка потяните на себя поршень: если в шприц при этом попала кровь, необходимо немного потянуть иглу на себя, чтобы она вышла из сосуда. Содержимое шприца медленно введите в мышцу, после чего иглу нужно быстро извлечь, а место укола слегка помассировать шариком, смоченным в спирте. При повторных инъекциях старайтесь менять место укола, чередуя правую и левую ягодицы.
3. Внутривенные инъекции, конечно, самые сложные из всех, и не стоит браться за них без крайней необходимости, если у вас нет специальной подготовки. Но во многих случаях помочь человеку можно, только введя лекарство внутривенно, т.к. эффект от введенного лекарства в этом случае наступает наиболее быстро. Чаще всего внутривенные инъекции производят в вены локтевого сгиба, реже — в вены кистей рук, нижних конечностей. Под локоть разогнутой руки пострадавшего желательно подложить плотную подушечку. На 6-8 см выше локтевого сгиба наложите через одежду или матерчатую прокладку жгут так, чтобы отток крови по венам замедлился, и вены стали бы лучше видны, но не затягивайте жгут слишком сильно: не должен нарушаться ток артериальной крови, пульс на запястье должен сохраняться. Завязывать жгут нужно так, чтобы потом его легко можно было распустить. Прощупайте вены, так вам легче будет определить наиболее удобное для инъекции место. Напряжение вен усиливается, если попросить пострадавшего сжимать и разжимать кулак. Область локтевого сгиба обильно протрите спиртом. Фиксируя выбранную для пункции вену пальцами левой руки, в правую руку возьмите шприц и сделайте иглой прокол под острым углом по направлению тока крови, т.е. центрально. Попадание в вену с первого раза удается далеко не всегда даже медикам. О том, что игла в вене, вы узнаете, слегка потянув на себя поршень: в шприц пойдет кровь. Если вы прокололи кожу, но не попали в вену, подтяните слегка иглу к месту входа на коже и повторите попытку, ведя иглу параллельно вене и стараясь, меняя угол, проколоть ее сбоку. Старайтесь не делать резких движений, т.к. вену можно проколоть насквозь, что приведет к кровоизлиянию в месте прокола. Когда вы убедитесь, что игла в вене, снимите жгут и вводите лекарство. Внутривенные введения всегда делаются медленно, равномерно. После окончания введения быстро и аккуратно извлеките иглу, к месту прокола прижмите ватный шарик со спиртом, попросите больного согнуть руку в локтевом суставе на 2-3 минуты.
Возможные осложнения
1. Попадание иглы в сосуд при внутримышечном введении. Это может быть опасным, если вы вводите масляные растворы или взвеси, которые не должны попадать в русло крови (т.н. эмболия). Чтобы убедиться, что шприц не в сосуде, оттяните чуть-чуть назад поршень. Если в шприц поступила при этом кровь, необходимо несколько изменить направление иглы и глубину ее введения.
2. Для предотвращения воздушной эмболии (попадание воздуха в просвет сосудов) обязательно перед инъекцией выпускайте из шприца воздух.
3. Гипертонические растворы (40% раствор глюкозы, 10% раствор кальция хлорида) могут вводиться только внутривенно, т.к. при попадании в окружающие ткани такие растворы вызывают их омертвение. Если во время внутривенного введения несколько капель гипертонического раствора попадет в подкожную клетчатку, это вызовет чувство жжения и боль. В этом случае вливание нужно немедленно прекратить.
4. Нередко на месте укола возникают инфильтраты. Это болезненные уплотнения, возникающие на 2-3-й день или позже после введения. Их причиной может быть недостаточное соблюдение правил асептики (плохо обработано место укола или руки медика, инъекция проведена нестерильным шприцом и т.д.), многократное введение препаратов в одно и то же место, повышенная чувствительность тканей человека к вводимому препарату (масляные растворы, некоторые антибиотики и др.). При возникновении инфильтрата ускорить его разрешение можно применением тепла (грелка, спиртовые компрессы). Если же инфильтрат сильно болезненный, кожа над ним красная и горячая, повысилась температура тела, греть это место ни в коем случае нельзя. Это признаки формирования абсцесса (гнойника), по поводу которого нужно обратиться к врачу, т.к. необходимо его вскрыть.
5. Если при внутривенном введении была нарушена целостность стенки вены, вводимое вами лекарство будет вытекать вместе с кровью из сосуда в подкожную жировую клетчатку. В этом случае вы увидите, что по мере введения препарата кожа над веной «надувается», а тот, кого вы лечите, будет испытывать неприятное ощущение распирания, жжения. В этом случае введение нужно прекратить, место вкола иглы обработать спиртом, прижать ватный шарик и сильно согнуть руку в локтевом суставе не менее чем на 10 минут. Необходимую инъекцию постарайтесь сделать в другую вену.
6. Аллергические осложнения на введенный препарат. Обязательно выясняйте перед введением любого лекарства, были ли когда-нибудь раньше у человека аллергические реакции. Имейте в виду, что даже легкая реакция на этот препарат ранее должна послужить поводом для отмены или замены препарата, т.к. то, что полгода назад у человека на введение этого препарата была легкая сыпь, не значит, что и в этот раз реакция будет той же: этот же человек на этот же препарат может выдать вам анафилактический шок или удушье. Если у человека была аллергия на таблетки или, например, глазные капли какого-то препарата, делать инъекции этого препарата тем более нельзя (т.е. аллергическая реакция не связана с определенным способом введения препарата). Кроме того, аллергия на одно лекарство часто подразумевает наличие аллергической реакции и на другие препараты из той же фармакологической группы (например, непереносимость антибиотиков пенициллинового ряда).
7. Некоторые лекарства вводятся вместе в одном шприце (например, анальгин с димедролом), но если вы не уверены в совместимости препаратов, вводите все по отдельности.
Как сделать внутримышечную инъекцию (внутримышечная инъекция)
- CareNotes
- Как сделать внутримышечную инъекцию
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое внутримышечная инъекция?
Внутримышечная инъекция — это инъекция лекарства в мышцу. Чтобы мышцы работали правильно, необходимо вводить определенные лекарства.
Что мне нужно знать о шприце?
Шприц состоит из 3 частей: иглы, цилиндра и поршня. Игла входит в вашу мышцу. Бочонок держит лекарство и имеет отметки в виде линейки. Маркировка дана в миллилитрах (мл). Поршень используется для ввода и вывода лекарства из шприца.
Где я могу сделать внутримышечную инъекцию?
- Бедро: Посмотрите на свое бедро и разделите его на 3 равные части. Средняя треть — это место, куда пойдет инъекция.Бедро — хорошее место для инъекции, потому что оно хорошо просматривается. Это также хорошее место для детей младше 3 лет.
- Бедро: Попросите человека, которому делают инъекцию, лечь на бок. Чтобы найти правильное место, поместите пятку руки на верхнюю внешнюю часть бедра, где она встречается с ягодицами. Направьте большой палец на пах, а пальцы — на голову человека. Сформируйте букву V пальцами, отделив первый палец от остальных 3 пальцев.Вы почувствуете край кости на кончиках мизинца и безымянного пальца. Место для инъекции находится в середине V. Бедро — хорошее место для инъекции для взрослых и детей старше 7 месяцев.
- Мышца плеча: Полностью обнажить плечо. Вы сделаете инъекцию в центре перевернутого треугольника. Нащупайте кость, проходящую через верхнюю часть плеча. Эта кость называется акромионным отростком. Нижняя его часть сформирует основу треугольника.Острие треугольника находится прямо под серединой основания примерно на уровне подмышки. Правильная область для инъекции находится в центре треугольника, на 1-2 дюйма ниже отростка акромиона. Этот участок не следует использовать, если человек очень худой или мышца очень мала.
- Ягодицы: Открывает одну сторону ягодиц. С помощью спиртовой салфетки проведите линию от вершины трещины между ягодицами к бокам тела.Найдите середину этой линии и поднимитесь на 3 дюйма. С этого момента проведите еще одну линию вниз и поперек первой линии, заканчиваясь примерно на полпути вниз по ягодице. Вы должны были нарисовать крест. В верхнем внешнем квадрате вы почувствуете изогнутую кость. Инъекция будет проходить в верхний внешний квадрат ниже изогнутой кости. Не используйте этот сайт для младенцев или детей младше 3 лет. Их мускулы недостаточно развиты.
Как выбрать лучшее место для внутримышечной инъекции?
- Следите за тем, где делаются инъекции: Составьте список сайтов, которыми вы пользуетесь.Записывайте дату, время и место каждой инъекции.
- Смените места для инъекций: Важно каждый раз использовать другое место для инъекции. Это помогает предотвратить рубцы и изменения кожи. Места, где делаются инъекции, должны находиться на расстоянии не менее 1 дюйма друг от друга. Спросите своего лечащего врача, нужно ли вам вводить лекарство в определенное место.
Что мне нужно для инъекции?
- Одна спиртовая салфетка
- Один стерильный марлевый тампон 2 x 2
- Новая игла и шприц подходящего размера
- Перчатки одноразовые, при наличии
Как сделать внутримышечную инъекцию?
Вымойте руки с мылом и полностью вытрите их.При необходимости наденьте перчатки.
- Откройте спиртовую салфетку: Протрите место, где вы планируете сделать инъекцию. Дайте области высохнуть. Не прикасайтесь к этой области, пока не сделаете инъекцию.
- Подготовьте иглу: Удерживая шприц пишущей рукой, другой рукой снимите крышку. Поместите шприц между большим и указательным пальцами. Держите цилиндр шприца на втором пальце.
- Удерживайте кожу вокруг того места, где вы будете вводить инъекцию: Свободной рукой слегка надавите и потяните кожу так, чтобы она была слегка натянута.
- Введите иглу в мышцу: Крепко удерживая цилиндр шприца, введите запястье через кожу в мышцу под углом 90 градусов.
- Проверьте иглу: Другой рукой отпустите кожу. Держите шприц так, чтобы он оставался направленным прямо внутрь. Слегка оттяните поршень, чтобы убедиться, что вы не попали в кровеносный сосуд. Если кровь вернется, немедленно удалите иглу. Не вводите лекарство инъекцией. Выбросьте шприц и лекарство.Набери еще лекарства в новом шприце. Когда вы сделаете вторую инъекцию, сделайте ее с другой стороны.
- Введите лекарство: Нажмите на поршень, чтобы ввести лекарство. Не заставляйте лекарство сильно надавливать. Некоторые лекарства болят. Вы можете вводить лекарство медленно, чтобы уменьшить боль.
- Удалите иглу: После того, как лекарство введено, выньте иглу под тем же углом, под которым она входила. Поместите марлю на область, в которую вы сделали инъекцию.
Как избавиться от использованных шприцев и игл?
Важно правильно утилизировать иглы и шприцы. Не выбрасывайте иглы в мусор. Вы можете получить жесткий пластиковый контейнер, сделанный специально для использованных шприцев и игл. Вы также можете использовать бутылку из-под газировки или другую пластиковую бутылку с завинчивающейся крышкой. Убедитесь, что и шприц, и игла легко помещаются в контейнер и не могут пробиться сквозь стенки. Спросите у своего лечащего врача или фармацевта, каковы ваши государственные или местные требования по утилизации использованных шприцев и игл.
Каковы риски внутримышечной инъекции?
Внутримышечная инъекция может вызвать инфекцию, кровотечение, онемение или боль.
Когда мне следует связаться с поставщиком медицинских услуг?
- После инъекции появляется лихорадка, чихание или кашель.
- На месте укола есть опухоль, опухоль или синяк, которые не проходят.
- У вас есть вопросы о том, как делать укол.
Когда мне следует немедленно обратиться за медицинской помощью или позвонить по телефону 911?
- После инъекции появляется сыпь или зуд.
- После инъекции развивается одышка.
- Рот, губы или лицо опухают после инъекции.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения.Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
7.4 Внутримышечные инъекции — Клинические процедуры для более безопасного ухода за пациентами
Внутримышечные (IM) инъекции вводят лекарства в мышечную фасцию, которая имеет богатое кровоснабжение, позволяя лекарствам быстрее всасываться через мышечные волокна, чем через подкожный путь (Malkin, 2008; Ogston-Tuck, 2014a; Perry et al. ., 2014). Сайт IM используется для лекарств, которые требуют быстрой абсорбции, но также и достаточно пролонгированного действия (Rodgers & King, 2000).Благодаря обильному кровоснабжению места внутримышечных инъекций могут впитывать большие объемы раствора, что означает, что ряд лекарств, таких как седативные, противорвотные, гормональные препараты, анальгетики и иммунизация, можно вводить внутримышечно по месту жительства и в условиях неотложной помощи. сеттинг (Хантер, 2008; Огстон-Так, 2014а). Кроме того, мышечная ткань менее чувствительна, чем подкожная клетчатка, к раздражающим растворам и концентрированным и вязким лекарствам (Greenway, 2014; Perry et al., 2014; Rodgers & King, 2000).
Техника внутримышечных инъекций изменилась за последние годы в связи с научно-обоснованными исследованиями и изменениями в оборудовании, доступном для этой процедуры. Место проведения IM выбирается в зависимости от возраста и состояния пациента, а также объема и типа вводимого лекарства. При выборе размера иглы вес пациента, возраст, количество жировой ткани, вязкость лекарства и место инъекции влияют на выбор иглы (Hunter, 2008; Perry et al., 2014; Workman, 1999).
Внутримышечные инъекции нужно делать осторожно, чтобы избежать осложнений.Осложнения при IM включают атрофию мышц, повреждение костей, целлюлит, стерильные абсцессы, боль и повреждение нервов (Hunter, 2008; Ogston-Tuck, 2014a). При внутримышечном введении существует повышенный риск введения лекарства непосредственно в кровоток пациента. Кроме того, любые факторы, которые ухудшают приток крови к местной ткани, будут влиять на скорость и степень абсорбции лекарства. Из-за неблагоприятных и задокументированных эффектов боли, связанных с внутримышечными инъекциями, всегда используйте этот способ введения в качестве последней альтернативы; сначала рассмотрите другие методы (Perry et al., 2014).
Участки для внутримышечных инъекций включают вентроглютеальную, латеральную широкую мышцу и дельтовидную область. Литература свидетельствует о несогласованности в выборе участков для глубоких мышечных инъекций: выбор может быть основан на знакомстве и уверенности, а не на «передовой практике» (Ogston-Tuck, 2014a). Однако имеется достаточно доказательств того, что вентроглютеальный участок IM является предпочтительным местом, когда это возможно, и является приемлемым местом для жирных и раздражающих препаратов. Вентроглютеальный участок свободен от кровеносных сосудов и нервов и имеет наибольшую мышечную толщину по сравнению с другими участками (Cocoman & Murray, 2008; Malkin, 2008; Ogston-Tuck, 2014a).Для проникновения в глубокие мышечные ткани требуется более длинная игла с большим диаметром. Игла вводится под углом 90 градусов перпендикулярно телу пациента или как можно ближе к углу 90 градусов. Вставляя иглу, используйте быстрое стремительное движение.
Аспирация означает оттягивание поршня в течение 5 секунд перед инъекцией лекарства (Ipp, Sam, & Parkin, 2006). В настоящее время в отделениях неотложной помощи применяют аспирацию внутримышечных инъекций для проверки возврата крови в шприц.Отсутствие крови в шприце подтверждает, что игла находится в мышце, а не в кровеносном сосуде. Если кровь отсасывается, извлеките иглу, выбросьте ее соответствующим образом и повторно приготовьте и введите лекарства (Perry et al., 2014). Недавние исследования показали, что нет никаких доказательств в поддержку практики аспирации, но, несмотря на изменения в политике, процедура аспирации продолжает преподавать и практиковать (Канадское агентство по лекарствам и технологиям в здравоохранении, 2014; Greenway, 2014; Sepah, Samad , & Altaf, 2014; Sisson, 2015).Вакцинация и иммунизация путем внутримышечных инъекций никогда не аспирируются (Центры по контролю за заболеваниями, 2015).
Метод Z-track — это метод внутримышечной инъекции, который предотвращает прослеживание лекарства через подкожную ткань, герметизирует лекарство в мышцах и сводит к минимуму раздражение от лекарства. Используя технику Z-track, перед инъекцией кожа отрывается от места инъекции сбоку; затем вводится лекарство, игла вынимается и кожа освобождается.Этот метод можно использовать, если вышележащая ткань может сместиться (Lynn, 2011).
Участки инъекций IM
В таблице 7.7 описаны три места инъекции для внутримышечных инъекций.
Участок | Дополнительная информация | ||
| Вентроглютеал | Это место включает среднюю и малую ягодичные мышцы и является самым безопасным местом инъекции для взрослых и детей.Это место обеспечивает наибольшую толщину ягодичных мышц, не имеет проникающих нервов и кровеносных сосудов и имеет тонкий слой жира. Чтобы определить местонахождение вентроглютеального участка, поместите пациента на спину или на бок (на бок). Правая рука используется для левого бедра, а левая рука используется для правого бедра. Положите пятку или ладонь на большой вертел так, чтобы большой палец был направлен в сторону пупка. Вытяните указательный палец к передней верхней подвздошной ости, а средний палец расставьте по направлению к гребню подвздошной кости.Вставьте иглу в иглу V , образованную между указательным и средним пальцами. Это предпочтительное место для всех жирных и раздражающих растворов для пациентов любого возраста. Калибр иглы определяется по раствору. Водный раствор можно вводить с помощью иглы калибра 20-25. Вязкие растворы или растворы на масляной основе можно вводить с помощью игл калибра от 18 до 21. Длина иглы зависит от веса пациента и индекса массы тела. Тонкому взрослому человеку может потребоваться игла от 16 мм до 25 мм (от 5/8 до 1 дюйма), в то время как среднему взрослому может потребоваться игла на 25 мм (1 дюйм), а взрослому человеку большего размера (более 70 кг) может потребоваться игла 25 мм. до иглы 38 мм (от 1 до 1 1/2 дюйма).Детям и младенцам потребуются более короткие иглы. См. Политику агентства в отношении длины иглы для младенцев, детей и подростков. Для вентроглютеальной мышцы среднего взрослого дайте до 3 мл лекарства. Место внутримышечного вентроглютеального введения | ||
| Vastus lateralis | латеральная широкая мышца бедра обычно используется для иммунизации детей от младенцев до малышей. Мышца толстая и хорошо развитая.Эта мышца расположена на передней боковой поверхности бедра и простирается от ширины одной руки над коленом до ширины одной руки ниже большого вертела. Средняя треть мышцы используется для инъекций. Ширина задействованной мышцы простирается от средней линии бедра до средней линии внешней стороны бедра. Чтобы помочь пациенту расслабиться, попросите его лечь ровно, слегка согнув колени, или пусть он сидит в сидячем положении. Длина иглы зависит от возраста, веса и индекса массы тела пациента.Обычно рекомендуемая длина иглы для взрослых составляет от 25 до 38 мм (от 1 до 1 1/2 дюйма). Толщина иглы определяется типом вводимого лекарства. Водные растворы можно вводить с помощью иглы калибра 20-25; Жирные или вязкие лекарства следует вводить с помощью игл от 18 до 21. Иглу меньшего калибра (калибр от 22 до 25) следует использовать с детьми. Длина будет короче для младенцев и детей; см. правила агентства. Максимальное количество лекарства для разовой инъекции — 3 мл. Место внутримышечной инъекции Vastus lateralis | ||
| Дельтовидная мышца | Дельтовидная мышца имеет треугольную форму, ее легко найти и получить доступ, но у взрослых она обычно недоразвита. Начните с того, что пациент расслабит руку. Пациент может стоять, сидеть или лежать. Чтобы найти ориентир для дельтовидной мышцы, обнажите плечо и найдите акромионный отросток, пальпируя костный выступ. Место укола находится посередине дельтовидной мышцы, примерно 2.На 5–5 см (от 1 до 2 дюймов) ниже отростка акромиона. Чтобы определить местонахождение этой области, положите три пальца на дельтовидную мышцу и ниже отростка акромиона. Место инъекции обычно находится на расстоянии трех пальцев ниже, посередине мышцы. Выбирайте длину иглы в зависимости от возраста, веса и массы тела. Как правило, для взрослого мужчины весом от 60 до 118 кг (от 130 до 260 фунтов) достаточно иглы диаметром 25 мм (1 дюйм). Для женщин весом менее 60 кг (130 фунтов) достаточно иглы диаметром 16 мм (5/8 дюйма), а для женщин весом от 60 до 90 кг (от 130 до 200 фунтов) требуется игла диаметром 25 мм (1 дюйм).Игла длиной 38 мм (1 1/2 дюйма) может потребоваться женщинам весом более 90 кг (200 фунтов) для внутримышечной инъекции в дельтовидную мышцу. См. Политику агентства в отношении спецификаций для младенцев, детей, подростков и иммунизации. Максимальное количество лекарства для разовой инъекции обычно составляет 1 мл. Для иммунизации следует использовать иглу меньшего размера от 22 до 25. Место внутримышечной инъекции дельтовидной мышцы Место внутримышечной инъекции дельтовидной мышцы | ||
| Источник данных: Berman & Snyder, 2016; Дэвидсон и Рурк, 2014 г .; Огстон-Так, 2014а; Perry et al., 2014 | |||
Особенности:
- Избегайте истощенных или атрофированных мышц; они плохо усваивают лекарства.
- места внутримышечных инъекций следует менять, чтобы снизить риск гипертрофии.
- Пожилые люди и худые пациенты могут переносить только до 2 мл за одну инъекцию.
- Выберите место, где нет боли, инфекции, ссадин или некроза.
- При внутримышечных инъекциях следует избегать дорсоглютеального участка.Если игла попадает в седалищный нерв, у пациента может развиться частичный или постоянный паралич ноги.
В / м инъекции
При выборе сайта для обмена мгновенными сообщениями учитывайте тип лекарства, а также возраст, состояние и размер пациента. Чередуйте сайты чата, чтобы избежать осложнений. Возможные осложнения включают непрекращающуюся боль, некроз тканей, абсцессы и повреждение кровеносных сосудов, костей или нервов. При проведении вакцинации всегда обращайтесь к руководству по вакцинации для выбора места.Контрольный список 58 описывает шаги для выполнения IM-инъекции.
Заявление об ограничении ответственности: Всегда просматривайте и соблюдайте правила вашей больницы в отношении этого конкретного навыка. | |||
Соображения безопасности:
| |||
Ступеньки | Дополнительная информация | ||
| Оценка | |||
| 1. Соблюдайте гигиену рук. | Гигиена рук предотвращает распространение микроорганизмов.Гигиена рук с ABHR | ||
| 2. Сравните MAR с браслетом пациента и используйте два идентификатора пациента для подтверждения пациента. | Использование двух идентификаторов повышает безопасность лекарств, гарантируя, что вы выбрали правильного пациента. Сравните MAR с браслетом пациента | ||
| 3. Оцените симптомы пациента, его знания о лекарствах, которые следует принимать, историю аллергии, лекарственные аллергии и типы аллергических реакций. | Оцените данные пациента, такие как показатели жизнедеятельности, лабораторные показатели и аллергию, прежде чем готовить и вводить лекарства путем инъекций.Предварительная оценка | ||
| 4. Оцените факторы, которые могут противопоказать внутримышечную инъекцию. | Факторы, на которые следует обратить внимание, включают шок кровообращения, хирургическое вмешательство или атрофию мышц. | ||
| Подготовка | |||
| 5. Проверить приказ практикующего и MAR. | Сравните предписания врача и MAR | ||
| 6. Просмотрите информацию о лекарствах, такую как цель, действие, побочные эффекты, нормальная доза, скорость введения, время начала, пик и продолжительность, а также значение для ухода за больными. | Знание лекарства гарантирует, что правильный пациент получит правильную дозу нужного лекарства в нужное время, по правильному маршруту и по правильной причине с использованием правильной документации. | ||
| 7. Соберите расходные материалы. | Соберите лекарства, нестерильные перчатки, спиртовые тампоны, шприцы, иглы и контейнер для острых предметов. | ||
| 8. Приготовьте лекарство из ампулы или флакона в соответствии с политикой больницы. Всегда сравнивайте MAR с исходными приказами практикующего специалиста, чтобы гарантировать точность и полноту. | Это предотвращает ошибки приема лекарств, обеспечивая дополнительную проверку. Приготовить лекарство из флакона | ||
| 9. НИКОГДА не оставляйте готовое лекарство без присмотра. | Лекарства, оставленные без присмотра, могут привести к ошибкам приема лекарств. | ||
| Процедура | |||
| 10. Соблюдайте гигиену рук. | Гигиена рук предотвращает передачу микроорганизмов. Гигиена рук с ABHR | ||
| 11.Закройте шторы или дверь. | Это обеспечивает конфиденциальность пациента. | ||
| 12. Проверьте пациента с помощью двух уникальных идентификаторов и сравните с MAR. | Этот шаг подтверждает правильность личности пациента. Сравните MAR с браслетом пациента | ||
| 13. Объясните процедуру и лекарства и дайте пациенту время задать вопросы. | Знание того, что происходит, помогает снизить беспокойство пациента. Сообщите пациенту, что в месте инъекции может появиться легкое жжение. | ||
| 14. Наденьте нестерильные перчатки и подготовьте пациента в правильном положении. Убедитесь, что контейнер для утилизации острых предметов находится поблизости, чтобы утилизировать иглу после введения. | Подготавливает пациента к инъекции. Место инъекции Deltoid IM Обеспечение близости контейнера для острых предметов позволяет безопасно избавиться от иглы. | ||
| 15. Найдите правильное место, используя ориентиры, и очистите место спиртом или антисептическим тампоном. Дайте сайту полностью высохнуть. | Если дать месту высохнуть, то во время инъекции не будет покалывания. Очистить место укола | ||
| 16. Поместите чистый тампон или сухую марлю между третьим и четвертым пальцами. | Это обеспечивает легкий доступ к сухой марле после инъекции. Марля между пальцами 3 и 4 | ||
| 17. Снимите колпачок иглы, потянув его прямо с иглы. Держите шприц между большим и указательным пальцами ведущей руки, как будто держите дротик. | Это предотвращает соприкосновение иглы со стороной колпачка и предотвращает загрязнение.Снять колпачок с иглы | ||
| 18. Не доминирующей рукой возьмитесь за кожу вокруг места инъекции. | Защищает область инъекции. | ||
| 19. Ведущей рукой быстро введите иглу в мышцу под углом 90 градусов, используя устойчивое и плавное движение. | Вставьте иглу стремительным движением. Вставить иглу как дротик | ||
| 20. После того, как игла проткнет кожу, удерживайте шприц большим и указательным пальцами не доминирующей руки. | Движение иглы после введения может вызвать дополнительный дискомфорт для пациента. Вставьте иглу стремительным движением | ||
| 21. Если требуется политикой агентства, выполните аспирацию крови. Если кровь не появляется, вводите лекарство медленно и равномерно. Если появится кровь, выбросьте шприц и иглу и снова приготовьте лекарство. | Поскольку места инъекций, рекомендованные для иммунизации, не содержат крупных кровеносных сосудов, при иммунизации аспирация не требуется.Поршень аспиратора для возврата крови | ||
| 22. После полного введения лекарства извлеките иглу плавным, устойчивым движением. Удалите иглу под тем же углом, под которым она была вставлена. | Использование плавных движений предотвращает ненужную боль для пациента. | ||
| 23. Накройте место инъекции стерильной марлей, слегка надавливая, и наложите лейкопластырь по мере необходимости. | Покрытие предотвращает инфицирование места инъекции.Крышка места укола | ||
| 24. Наденьте защитный кожух на иглу и выбросьте шприц в соответствующий контейнер для острых предметов. | Помещение острых предметов в подходящие защищенные от проколов и протечек емкости предотвращает случайные травмы от укола иглой. Выбросьте шприц в контейнер для острых предметов | ||
| 25. Выбросьте расходные материалы, снимите перчатки и выполните гигиену рук. | Этот шаг предотвращает распространение микроорганизмов. Гигиена рук с ABHR | ||
| 26.Процедура оформления документов в соответствии с политикой агентства. | Задокументировать лекарство, время, путь, место, дату приема и действие лекарства; любые побочные эффекты; неожиданные исходы; и любые применяемые вмешательства. | ||
| 27. Оцените реакцию пациента на лекарство по истечении соответствующего периода времени. | Оцените эффективность лекарства (начало, пик и продолжительность). Осмотрите место инъекции на предмет боли, синяков, жжения или покалывания. | ||
| Источник данных: CDC, 2013, 2015; Perry et al., 2014 | |||
Контрольный список 59 описывает шаги для выполнения инъекции Z-track IM.
Заявление об ограничении ответственности: Всегда просматривайте и соблюдайте правила вашей больницы в отношении этого конкретного навыка. | |||
Соображения безопасности:
| |||
Ступеньки | Дополнительная информация | ||
| Оценка | |||
| 1.Соблюдайте гигиену рук. | Гигиена рук предотвращает распространение микроорганизмов. Гигиена рук с ABHR | ||
| 2. Сравните Mar с браслетом пациента и используйте два идентификатора пациента для подтверждения пациента. | Использование двух идентификаторов повышает безопасность лекарств, гарантируя, что вы выбрали правильного пациента. Сравните MAR с браслетом пациента | ||
| 3. Оцените симптомы пациента, его знания о лекарствах, которые следует принимать, историю аллергии, лекарственные аллергии и типы аллергических реакций. | Оцените данные пациента, такие как показатели жизнедеятельности, лабораторные показатели и аллергию, прежде чем готовить и вводить лекарства путем инъекций. | ||
| 4. Оцените факторы, которые могут противопоказать инъекцию. | Факторы, на которые следует обратить внимание, включают шок кровообращения, хирургическое вмешательство или атрофию мышц. | ||
| Подготовка | |||
| 5. Проверить приказ практикующего и MAR. | Проверить заказ врачей на MAR | ||
| 6.Изучите информацию о лекарствах, такую как цель, действие, побочные эффекты, нормальная доза, скорость введения, время начала, пик и продолжительность, а также значение для ухода за больными. | Знание лекарства гарантирует, что правильный пациент получит правильную дозу нужного лекарства в нужное время, по правильному маршруту и по правильной причине с использованием правильной документации. | ||
| 7. Проверьте срок годности и убедитесь в отсутствии твердых частиц, обесцвечивания или потери целостности (стерильности). | Обесцвеченные или устаревшие лекарства могут быть вредными. Если лекарство обесцвечено или мутно, всегда проверяйте спецификацию производителя на лекарство. | ||
| 8. Соберите принадлежности. | Соберите лекарства, нестерильные перчатки, шприцы, иглы и контейнер для острых предметов. | ||
| 9. Приготовьте лекарство из ампулы или флакона в соответствии с политикой больницы. Всегда сравнивайте MAR с исходными приказами практикующего специалиста, чтобы гарантировать точность и полноту. | Это предотвращает ошибки приема лекарств, обеспечивая дополнительную проверку. Подготовить IM инъекцию | ||
| 10. НИКОГДА не оставляйте готовое лекарство без присмотра. | Прием лекарств без надзора может привести к ошибкам при приеме лекарств | ||
| Процедура | |||
| 11. Соблюдайте гигиену рук. | Гигиена рук предотвращает передачу микроорганизмов | ||
| 12. Закройте шторы или дверь. | Это обеспечивает конфиденциальность пациента. | ||
| 13. Проверьте пациента с помощью двух уникальных идентификаторов и сравните с MAR. | Это подтверждает правильность личности пациента. Соблюдайте правила безопасного приема лекарств. Сравните идентификационный и аллергический браслет с MAR | ||
| 14. Объясните процедуру и лекарства, а также дайте пациенту время задать вопросы. | Знание того, что происходит, помогает снизить беспокойство пациента. Сообщите пациенту, что в месте инъекции может появиться легкое жжение. | ||
| 15. Наденьте нестерильные перчатки, выберите правильное место и подготовьте пациента к правильному положению. Убедитесь, что рядом есть острый контейнер для утилизации, чтобы утилизировать иглу после введения. | Подготавливает пациента к инъекции. Обеспечение близости контейнера для острых предметов позволяет безопасно избавиться от иглы. | ||
| 16. Найдите правильное место, используя ориентиры, и очистите место спиртом или антисептическим тампоном. Дайте сайту полностью высохнуть. | Если дать месту высохнуть, то во время инъекции не будет покалывания. | ||
| 17. Поместите чистый тампон или сухую марлю между третьим и четвертым пальцами. | Марля между пальцами 3 и 4 Это обеспечивает легкий доступ к сухой марле после инъекции. | ||
| 18. Снимите колпачок иглы, потянув его прямо с иглы. Держите шприц между большим и указательным пальцами ведущей руки, как будто держите дротик. | Это предотвращает соприкосновение иглы со стороной колпачка и предотвращает загрязнение.Снять колпачок с иглы | ||
| 19. Сдвиньте кожу в направлении Z-образной траектории, потянув кожу вниз или в сторону примерно на 2 см (1 дюйм) не доминирующей рукой. | Метод Z-track создает зигзагообразный путь для предотвращения попадания лекарства в подкожную клетчатку. Этот метод может использоваться для всех инъекций или может быть определен лекарством. | ||
| 20. Держа кожу на одной стороне, быстро введите иглу под углом 90 градусов. После того, как игла проткнет кожу, продолжайте натягивать кожу недоминирующей рукой и одновременно возьмитесь за нижний конец цилиндра шприца пальцами не доминирующей руки, чтобы стабилизировать его.Переместите доминирующую руку к концу поршня. Если это требуется политикой агентства, выполните аспирацию крови. Если кровь не появляется, вводите лекарство медленно. | Вставьте иглу стремительным движением. Быстрая инъекция менее болезненна. Введите лекарство со скоростью 10 секунд / мл. Поскольку места инъекций, рекомендованные для иммунизации, не содержат крупных кровеносных сосудов, при иммунизации аспирация не требуется. | ||
| 21. После введения лекарства оставьте иглу на месте на 10 секунд.Избегайте перемещения шприца. | Оставление иглы на месте позволяет вытеснить лекарство. Движение иглы может вызвать дополнительный дискомфорт у пациента. | ||
| 22. После полного введения лекарства извлеките иглу плавным, устойчивым движением. Затем освободите кожу. | Использование плавных движений предотвращает ненужную боль для пациента. | ||
| 23. Накройте место инъекции стерильной марлей, слегка надавливая, и наложите лейкопластырь по мере необходимости.Не массируйте сайт. | Покрытие предотвращает инфицирование места инъекции. Место укола накрыть марлей | ||
| 24. Установите на иглу защитный кожух или предохранитель иглы и выбросьте шприц в соответствующий контейнер для острых предметов. | Помещение острых предметов в подходящие защищенные от проколов и протечек емкости предотвращает случайные травмы от укола иглой. Выбросьте шприц в контейнер для острых предметов | ||
| 25. Выбросьте расходные материалы, снимите перчатки и выполните гигиену рук. | Этот шаг предотвращает распространение микроорганизмов. Гигиена рук с ABHR | ||
| 26. Порядок оформления документов в соответствии с политикой агентства. | Задокументировать лекарство, время, путь, место, дату приема и действие лекарства; любые побочные эффекты; неожиданные исходы; и любые применяемые вмешательства. | ||
| 27. Оцените реакцию пациента на лекарство по истечении соответствующего периода времени. | Оцените эффективность лекарства (начало, пик и продолжительность).Осмотрите место инъекции на предмет боли, синяков, жжения или покалывания. | ||
| Источник данных: Центры по контролю за заболеваниями, 2013, 2015; Perry et al., 2014 | |||
Видео 7,5
Посмотрите видеоролик «Ориентир — дельтовидная мышца, вводящая IM-инъекцию» — использование Z-track от Рене Андерсон и Венди Маккензи, Университет Томпсон Риверс.
Видео 7,6
Посмотрите видеоролик Landmarking — Ventrogluteal, вводящий IM-инъекцию — использование Z-track , Рене Андерсон и Венди Маккензи, Университет Томпсон Риверс.
Видео 7,7
Посмотрите видеоролик Landmarking — Vastus Lateralus, вводящий IM-инъекцию — с помощью Z-track , Рене Андерсон и Венди Маккензи, Университет Томпсон Риверс.
- Как сделать инъекцию менее болезненной для пациента? Назовите четыре техники.
- Как можно избежать травмы очень худого пациента при внутримышечной инъекции?
Видео 7,8
Посмотрите видео «Введение постоянного подкожного устройства», известного как «подкожная бабочка» , Рене Андерсон и Венди Маккензи, Университет Томпсон-Риверс.
Внутримышечная инъекция: расположение и способ применения
Внутримышечная инъекция доставляет лекарство в мышцу. Врачи часто используют внутримышечные инъекции для введения вакцин и некоторых других лекарств.
Людям с особыми заболеваниями, такими как рассеянный склероз и ревматоидный артрит, возможно, потребуется сделать себе инъекции этого типа в домашних условиях. Они также могут попросить помощи у опекуна.
В этой статье мы объясняем, где и как вводить внутримышечную инъекцию.
Внутримышечные инъекции обладают некоторыми преимуществами по сравнению с другими типами методов доставки, такими как пероральные, внутривенные инъекции в вену и подкожные инъекции в жировую ткань под кожей.
Врач может использовать внутримышечную инъекцию, если:
- они не могут найти подходящую вену
- конкретное лекарство может вызвать раздражение вены
- пищеварительная система сделает таблетки неэффективными
Внутримышечные инъекции имеют и другие преимущества.Мышцы имеют обильный приток крови, что помогает организму быстро усваивать лекарство. Мышечная ткань может содержать больше лекарств, чем жировая ткань.
Врачи вводят большинство инъекционных вакцин в мышцы.
Люди могут получать внутримышечные инъекции в следующие области:
Плечо
Дельтовидная мышца является наиболее частым местом для вакцин. Эта мышца находится в верхней части руки возле плеча.
Он может принимать только небольшие объемы лекарств, обычно 1 миллилитр или меньше.Поэтому врачи не применяют его для лекарств, требующих больших количеств.
Люди, принимающие лекарства самостоятельно, редко используют дельтовидную мышцу в качестве места инъекции, потому что им трудно добраться до нее.
Чтобы найти дельтовидную мышцу, человек прощупывает кость в верхней части плеча. На два пальца ниже находится треугольная мышца. Игла должна войти в центр треугольника.
Бедро
Медицинские работники часто делают внутримышечные инъекции в вентроглютеальную мышцу бедра.
Эта мышца является очень безопасным местом инъекции для взрослых и детей старше 7 месяцев, поскольку она толстая и расположена вдали от основных нервов и кровеносных сосудов. Но самостоятельно вводить лекарство в бедро может быть непросто.
Чтобы определить местонахождение вентроглютеальной мышцы на другом человеке, положите пятку руки на бедро так, чтобы пальцы были направлены в сторону головы. Большой палец должен указывать в сторону паха.
Поместите указательный и средний пальцы в V, затем сделайте выстрел в середину V.
Бедро
Обычно люди, которым необходимо самостоятельно вводить инъекции, используют латеральную широкую мышцу бедра.
Чтобы найти правильное место, представьте, что бедро разделено по вертикали на три равные части.
Сделайте инъекцию во внешнюю верхнюю часть средней секции.
Ягодицы
До того, как врачи начали использовать бедро в качестве места инъекции, они использовали тыльно-ягодичные мышцы ягодиц. Сейчас они стараются избегать использования этих мышц из-за потенциального риска повреждения седалищного нерва.
Людям следует избегать самостоятельного введения лекарств в ягодичные мышцы.
Медицинский работник должен обучить людей и дать им образование, прежде чем просить их сделать внутримышечные инъекции себе или другому человеку.
Следующие шаги могут помочь людям сделать безопасную инъекцию в мышцу:
1. Вымойте руки
Тщательно вымойте руки теплой водой с мылом. Обратите особое внимание на область между пальцами и под ногтями.
2. Соберите все необходимое игла
Врач должен посоветовать, какой тип иглы использовать. Он должен быть достаточно длинным, чтобы проникнуть глубоко в мышечную ткань.
Большинству взрослых потребуется игла диаметром 1 дюйм, но ее точный размер зависит от веса человека.Перед введением инъекции обязательно спросите у врача или фармацевта, какой размер иглы использовать.
3. Подготовьте место инъекции
Найдите место инъекции в соответствии с приведенными выше инструкциями. Осторожно распределите кожу между двумя пальцами и держите мышцы расслабленными. Очистите кожу тампоном со спиртом и дайте высохнуть на воздухе.
4. Подготовьте флакон и шприц
Если вы используете многодозовый флакон, запишите дату, когда вы его впервые открыли. Очистите резиновую пробку спиртовым тампоном.
Снимите колпачок со шприца. Наберите воздух в шприц, оттягивая поршень. Наполните шприц воздухом до уровня дозы лекарства.
Снимите колпачок с иглы и протолкните его через верх флакона. Введите во флакон весь воздух.
Переверните флакон и шприц вверх дном, чтобы игла указывала вверх. Отведите поршень назад, чтобы наполнить шприц нужным количеством лекарства.
Удалите пузырьки воздуха, осторожно постучав по шприцу и нажав на поршень.Не прикасайтесь к игле, чтобы она оставалась чистой.
5. Введите лекарство
Поделиться на PinterestВнутренняя инъекция не должна вызывать появление крови в шприце.
Введите иглу в мышцу под углом 90 градусов. Указательным и большим пальцами стабилизируйте шприц, а другой рукой слегка оттяните поршень, чтобы найти кровь.
Если есть кровь, это означает, что игла находится в кровеносном сосуде, а не в мышце. Возьмите новую иглу, шприц и место инъекции и начните заново.
Если крови нет, игла находится в правильном положении. Нажмите на поршень шприца, чтобы ввести лекарство.
6. Удалите иглу
Быстро извлеките иглу из кожи и выбросьте ее в контейнер, устойчивый к проколам.
7. Надавите на место инъекции
С помощью марли слегка надавите на место инъекции. Легкое кровотечение в месте инъекции — это нормально, но при необходимости можно наложить повязку.
Следующие советы могут уменьшить дискомфорт до и после инъекции:
- Онемение места инъекции льдом или обезболивающим кремом перед очисткой кожи тампоном со спиртом.
- Во избежание жжения убедитесь, что спирт полностью высох.
- Перед тем, как набрать лекарство в шприц, согрейте флакон, потерев его между руками.
- Максимально расслабьте мышцы во время инъекции.
- Обсудите с врачом изменение места инъекции. Слишком много инъекций в одно и то же место может вызвать рубцы и изменения кожи.
Людям, которым трудно вводить себе инъекции, следует попросить друга, члена семьи или опекуна помочь им.
Незначительный дискомфорт после внутримышечной инъекции — это нормально. Реже могут возникнуть более серьезные осложнения, в том числе:
- абсцесс или скопление гноя
- некроз ткани или отмирание ткани
- гранулема или воспаление в ткани
- мышечный фиброз или рубцевание мышечной ткани
- гематома, при которой кровь просачивается из кровеносных сосудов в окружающие ткани
- повреждение кровеносных сосудов и нервов
Людям, которые заметили следующие симптомы, следует немедленно вызвать врача:
- сильная боль в месте инъекции
- продолжительная или чрезмерная кровотечение
- покалывание или онемение вокруг мышцы
- покраснение, отек или тепло в месте инъекции
- дренаж в месте инъекции
- признаки аллергической реакции, например отек или проблемы с дыханием
Внутримышечные инъекции являются обычным явлением и эффективный способ доставки лекарств.Есть несколько возможных мест для введения внутримышечных инъекций, включая плечо, бедро и бедро.
Людям, которым необходимо самостоятельно ввести инъекцию, следует обратиться к своему врачу за советом и руководством, а также ознакомиться с процессом, прежде чем делать себе инъекцию. Кроме того, укол может сделать обученный член семьи или опекун.
Обязательно обратитесь за медицинской помощью, если после инъекции у человека возникнут длительные или серьезные побочные эффекты.
2.03 ПРОЦЕДУРА ВВЕДЕНИЯ ВНУТРИМЫШЕЧНОЙ ИНЪЕКЦИИ
ПРИМЕЧАНИЕ: Этапы в основном одинаковы для всех типов инъекций.
а. Проверьте предписания врача и получите лекарства.
Конечно, без назначения врача инъекции не делают. Заказы проверяются, чтобы гарантировать получение и введение правильных лекарств. Правильная дозировка уже может быть приготовлена в больничной аптеке.
г. Соберите оборудование.
Вам понадобятся игла и шприц, антисептические прокладки, пластыри (например, пластырь) и тележка для оказания неотложной помощи. Тележка неотложной помощи, которая содержит оборудование и материалы для лечения пациента в случае анафилактического шока и остановки сердца, должна быть доступна в непосредственной близости.
IAW AR 40-562, лоток для анафилаксии со специфическим содержимым должен быть установлен в каждой комнате, где проводится иммунизация. Остановка сердца может развиться в результате анафилактического шока, который может быть вызван очень небольшим количеством странных веществ.
г. Мыть руки.
Используйте процедуры для мытья рук по уходу за пациентом.
г. Соберите иглу и шприц.
Используйте процедуры, описанные в первом уроке этого дополнительного курса. Не забывайте придерживаться строгих правил асептики.
эл. Проверьте срок годности лекарства.
Не используйте лекарства, срок годности которых истек. Выбросьте или верните лекарство в аптеку согласно местной политике IAW.
ф.Наберите лекарство в шприц.
Не совмещайте вакцины или другие лекарства в одном шприце, если это специально не предписано врачом. Обычно эти лекарства готовятся в аптеке.
г. Определите пациента.
Найдите имя пациента на бирке с его именем на запястье или спросите пациента: «Как вас зовут?» и сравните с предписаниями врача.
ч. Подготовьте пациента.
(1) Спросите пациента об известных аллергиях, прежде чем вводить какое-либо лекарство.Вы должны спросить о конкретных аллергических реакциях, таких как пенициллин, яйца или лошадиная сыворотка, чтобы освежить его память. Вам следует обратиться к его таблице, чтобы узнать, указаны ли какие-либо аллергии. Если пациентом является маленький ребенок или пожилой человек, они не смогут вам сказать.
Если имеется известная аллергия, проконсультируйтесь со старшим врачом в этом районе. Не вводите инъекцию, если не уверены в отсутствии аллергии. Аллергические реакции могут серьезно ухудшить состояние пациента или даже привести к смерти.
(2) Спросите женщин о возможности нынешней беременности. Некоторые лекарства могут вызвать серьезные врожденные дефекты, если их дать матери во время беременности. Если есть вероятность беременности, не применяйте инъекцию. Направьте пациента к врачу или старшему медперсоналу.
(3) Обеспечьте пациенту уединение при инъекции в ягодицы или боковую часть бедра. Обязательно соблюдайте местный СОП.
(4) Расскажите пациенту о процедуре инъекции. Обязательно будите больного, если он спал.Если пациент без сознания и вы думаете, что он не понимает, что вы ему говорите, все равно сообщите об этом пациенту. Пациент может быть напуган и / или агрессивен. В этом случае вам следует обратиться за помощью.
и. Выберите место инъекции и положение пациента.
Внутримышечная инъекция обычно вводится в область ягодиц, бедра или плеча. Если лекарство превышает 1 мл, сделайте инъекцию в ягодицы. Количество лекарства определяет выбор площадки.
(1) Ягодицы. Ягодицы являются предпочтительным местом для введения внутримышечной инъекции. Мышцы (ягодичные) этой области толстые и часто используются в повседневной деятельности, что приводит к полному всасыванию лекарств.
(a) Тщательный выбор места для введения инъекции сведет к минимуму возможность поражения костью, крупным кровеносным сосудом или седалищным нервом.
(b) Чтобы определить место инъекции, проведите воображаемую горизонтальную линию через ягодицы от бедренной кости до бедренной кости.Затем разделите каждую ягодицу пополам воображаемой вертикальной линией (см. Рисунок 2-1). Четыре воображаемых участка ягодиц называются квадрантами. Правильное место для инъекции — в верхнем внешнем квадранте любой ягодицы.
Рисунок 2-1. Место внутримышечной инъекции в области ягодиц (верхний, внешний квадрант).
(c) Помните, что если инъекция делается за пределами верхнего наружного квадранта, может быть нанесен непоправимый ущерб седалищному нерву или игла может проникнуть в ягодичную артерию, что может вызвать значительное кровотечение из сосуда.
(d) Если необходимо ввести 5 куб. См, лекарство следует разделить на 2 дозы и ввести в отдельные участки с максимальной дозой 2,5 куб.
(e) Длина иглы не должна превышать полутора дюймов. Обычно используется игла размером в одну и одну четверть дюйма.
(f) Если пациент получает несколько внутримышечных инъекций в течение длительного периода, место инъекции следует поменять местами. Для этого в карте пациента должна вестись запись на сайтах.
(g) Откройте ягодицы, чтобы убедиться, что вы не ошиблись при определении места укола. Пациент ляжет лицом вниз, пальцы ног вместе и пятки врозь. Это положение расслабляет мышцы ягодиц (см. Рисунок 2-2).
Рисунок 2-2. Пациент в положении лежа для внутримышечной инъекции в ягодицы.
(h) Если у пациента нет кровати, детской кроватки или стола, на котором он мог бы лечь, пациенту может быть предложено опереться на ближайший предмет (например, стул).Убедитесь, что вы можете визуализировать ягодицы целиком, чтобы гарантировать идентификацию места инъекции. Пациент наклоняется и переносит вес на одну ногу. В этом положении ягодичные мышцы бедра расслабятся, не выдерживая веса тела. Вы сможете сделать инъекцию в среднюю ягодичную мышцу с минимальным дискомфортом для пациента.
(2) Боковая часть бедра (латеральная широкая мышца бедра). Латеральная широкая мышца бедра, часть четырехглавой мышцы бедра, расположена на внешней стороне бедра.Место инъекции находится на ширине ладони выше колена до ширины руки ниже паха (или тазобедренного сустава) (см. Рисунок 2-3). Инъекции за пределами этой области могут попасть в кость, нерв или кровеносный сосуд.
Рисунок 2-3. Место для инъекции в бедро.
(a) Объем лекарства, вводимого на этом сайте, может составлять до двух миллилитров для инъекции взрослому.
(b) Длина иглы не должна быть меньше одного дюйма и не должна превышать полтора дюйма для взрослых. Обычно используется игла размером в одну и одну четверть дюйма.
(c) Чтобы сделать инъекцию, убедитесь, что боковая часть бедра пациента полностью обнажена, чтобы вы могли визуализировать место инъекции. Пациент должен лежать на спине (на спине) или сидеть.
(d) Не вводите инъекции в области, близкие к коленной или тазовой кости.
(e) В латеральном месте инъекции бедра нет магистральных кровеносных сосудов или нервных стволов. Кожный нерв (боковой бедренный нерв) расположен поверхностно, и иногда сообщается о повреждении этих нервов.
(3) Плечо (дельтовидная мышца). Место инъекции в этой области представляет собой прямоугольную область, ограниченную сверху нижним краем плечевой кости (акрамионный отросток), снизу подмышкой (подмышечной впадиной) и боковой третью руки ( см. рисунок 2-4).
Рисунок 2-4. Место для инъекции в плечо.
(a) Безопасная зона для инъекции обычно определяется примерно на три пальца ниже плечевого сустава.
(b) Обычно используется игла длиной один дюйм из-за размера дельтовидной мышцы.
(c) Объем лекарства, предоставляемого на этом сайте, может составлять максимум один миллилитр на инъекцию для взрослого. Чаще используется объем 0,5 миллилитра или меньше.
(d) Плечо должно быть полностью обнажено, чтобы вы могли определить точное место укола. Одежда не должна сворачиваться, чтобы попытаться сделать инъекцию.
(e) Убедитесь, что пациент находится в положении стоя или сидя с расслабленной рукой и мышцами.Посоветуйте пациенту повесить руку.
Дж. Подготовьте место для инъекции.
Тщательно очистить кожу в месте укола антисептической подушечкой (губка со спиртом или бетадином). Используйте круговые движения от центра места инъекции кнаружи. Поместите антисептическую подушечку между двумя последними пальцами, чтобы использовать ее позже, когда закончите инъекцию.
к. Снимите защитный кожух или крышку иглы.
Потяните крышку прямо, а не вращайте ее или двигайте в сторону, так как вы можете погнуть иглу.
(1) Не сгибайте иглу и не прикасайтесь к ней.
(2) Положите колпачок иглы на чистую ровную поверхность.
л. Стабилизируйте место инъекции.
Подтвердите ткань в месте инъекции свободной рукой, защемив кожу большим и указательным пальцами, чтобы она была натянутой.
(1) Подушечка из ткани, образованная захватом кожи, облегчает введение иглы точно в нужное место.
(2) Игла легче входит в тугую или твердую кожу, чем в дряблую кожу.
(3) Помогите пациенту расслабить мышцы, отвлекая его внимание, задав вопрос или попросив пациента сделать что-то вроде выдоха или взгляда на объект на стене.
г. Введите иглу пациенту в место, выбранное для инъекции.
Вставляя иглу, помните следующие рекомендации:
(1) Крепко удерживайте цилиндр шприца между большим и указательным пальцами ведущей руки (см. Рисунок 2-5).
Рисунок 2-5.Удерживайте цилиндр шприца между большим и указательным пальцами.
(2) Переместите кончик иглы примерно на полдюйма от места инъекции скосом вверх и расположите иглу под углом 90 градусов к поверхности кожи. (Все внутримышечные инъекции вводятся под углом 90 градусов в мышечный слой под кожей.)
(3) Плотно и быстро введите иглу в мышцу на глубину иглы устойчивым прямым движением. Быстрое введение иглы минимизирует боль для пациента.
н. Шприц для аспирации.
Выполните аспирацию шприца следующим образом (см. Рисунок 2-6).
Рисунок 2-6. Аспирируйте шприц.
(1) Освободить удерживание кожи.
(2) Переместите свободную руку к поршню шприца.
(3) Оттяните поршень назад, пока не почувствуете легкое сопротивление.
(4) Проверьте, не попадает ли кровь в шприц. Если в шприце появилась кровь, не вводите лекарство. Действуйте следующим образом:
(a) Вытащите иглу из кожи под углом 90 градусов.
(b) Выбросьте иглу и шприц (см. Инструкции в конце этого урока).
(c) Объясните пациенту свои действия.
(d) Получить другую (стерильную) иглу и шприц.
(e) Выберите другое место инъекции.
(f) Начните процедуру инъекции заново, следуя уже предоставленным инструкциям.
ВНИМАНИЕ: Невозможность аспирации крови перед инъекцией может привести к введению лекарства в кровеносный сосуд, что поставит под угрозу жизнь пациента.Это потому, что вся сумма мгновенно доступна организму для использования.
о. Вводите лекарство.
Чтобы ввести лекарство, выполните следующие действия:
(1) Стабилизируйте шприц не доминирующей рукой.
(2) Поместите большой палец доминирующей руки на поршень, а указательный и средний пальцы — под крючок цилиндра шприца.
(3) Вставьте поршень в цилиндр шприца медленным непрерывным движением вниз до упора.
(4) Убедитесь, что введено все лекарство. Любое лекарство, оставшееся в игле в конце инъекции, может капать в подкожную клетчатку по мере удаления. Это может привести к травме тканей.
стр. Вынуть иглу .
Для снятия иглы:
(1) Поместите спиртовую салфетку, которую вы держите, прямо над местом инъекции не доминирующей рукой.
(2) Вытащите иглу прямо в том же направлении, что и инъекция, быстрым движением наружу.
кв. Место инъекции массажа.
Протрите место инъекции спиртовой салфеткой твердыми круговыми движениями в течение примерно пяти секунд. Массаж помогает рассеять лекарство, чтобы оно быстрее впиталось.
р. Закройте место инъекции.
Наложите липкую повязку на место инъекции, чтобы защитить одежду от возможных пятен крови и защитить место инъекции от возможного заражения.
с. Выполните постинъекционный уход за пациентом.
Выполните следующее:
(1) Наблюдайте за пациентом на предмет необычных реакций. Любое лекарство может вызвать анафилактические реакции.
(2) Предоставьте пациенту соответствующую информацию о лекарствах и необходимом времени ожидания в соответствии с местными правилами.
(3) Уход за лежачим пациентом должен осуществляться следующим образом:
(a) Расположите пациента так, чтобы ему было комфортно.
(b) Спросите пациента, можете ли вы еще что-нибудь сделать.
(c) Сообщите пациенту, когда вы собираетесь вернуться, чтобы проверить реакцию и сообщить вам, если у него возникнут какие-либо проблемы.
т. Утилизируйте использованную иглу и шприц.
Поместите иглу и шприц в непроницаемый контейнер в соответствии с местными правилами. Правильная утилизация оборудования предотвращает перекрестное заражение, злоупотребление наркотиками и травмы иглами.
шт. Запишите введение внутримышечной инъекции.
Запишите информацию в медицинскую карту пациента (стационарного или амбулаторного) или в полевую медицинскую карту, принятую в соответствии с местной политикой IAW.
(1) Оперативная запись не позволяет другому персоналу вводить то же лекарство.
(2) После записи информации следуйте местным процедурам по возврату медицинской карты пациента или полевой медицинской карты в место хранения документации.
Лаборатория фармацевтики и рецептур
Внутримышечно
Этот способ введения обычно считается менее опасным и более легким.
использовать, чем внутривенный путь. Начало действия обычно длится дольше, чем
при внутривенном введении, но короче, чем при подкожном введении.Пациенты
обычно испытывают большую боль при внутримышечном введении по сравнению с
внутривенное введение.
Внутримышечный
(IM) инъекции производятся в поперечно-полосатые мышечные волокна, которые находятся под
подкожный слой кожи. Таким образом, иглы, используемые для инъекций, обычно
От 1 до 1,5 дюймов в длину и обычно от 19 до 22 калибра. Главный
места инъекции — ягодичные (ягодицы), дельтовидные (верхняя часть руки) и широкая мышца.
lateralis (бедра) мышцы.При внутримышечном введении в
большую ягодичную мышцу размер иглы следует выбирать исходя из состояния пациента.
отложения жира. Если используется слишком короткая игла, чтобы пройти через нее
жир в мышцу, тогда инъекция будет сделана в жир. Женщины
в этой области обычно больше жира, чем у мужчин, поэтому вероятность интралипоматозного
инъекция значительна. По оценкам, несколько женщин и около 15% мужчин
на самом деле получить предполагаемую внутримышечную инъекцию, потому что неподходящая игла
длина была использована.
Если необходимо сделать серию инъекций, место инъекции обычно меняется.
или повернутый. Обычно внутримышечно можно вводить только ограниченные объемы инъекций.
для инъекций: 2 мл в дельтовидные мышцы и мышцы бедра и до 5 мл в ягодичные мышцы.
Максимус.
Точка инъекции должна располагаться как можно дальше от основных нервов и крови.
сосуды, чтобы избежать повреждения нервной системы и случайного внутривенного введения. К
убедитесь, что кровеносный сосуд не был введен, шприц должен быть слегка
аспирировали после введения и перед инъекцией, чтобы увидеть, попадает ли кровь в шприц.Другие травмы, которые могут возникнуть после внутримышечной инъекции, — это абсцессы,
кисты, эмболия, гематома, шелушение кожи и образование рубцов.
Техника инъекции в Z-тракт полезна для лекарств, окрашивающих верхние ткани, таких как декстран железа, или лекарств, раздражающих ткани, таких как диазепам. Перед инъекцией кожа смещается в боковом направлении, вводится игла и выполняется инъекция. Затем игла извлекается, и кожа освобождается. Это создает Z-образный узор, который блокирует проникновение лекарства в подкожную ткань.Эти инъекции обычно имеют глубину 2-3 дюйма.
Внутримышечные инъекции обычно приводят к более низкому, но более устойчивому кровообращению
концентрации, чем после внутривенного введения. Отчасти причина в том, что
что внутримышечные инъекции требуют стадии абсорбции, которая задерживает время
до пиковых концентраций. Когда препарат вводится, «депо»
образуется внутри мышечной ткани, которая действует как хранилище лекарства. В
скорость абсорбции из этого депо зависит от многих физиологических факторов, таких как
как мышечная нагрузка, глубина инъекции, местное кровоснабжение и т. д.
На скорость абсорбции из депо также влияют многие факторы состава.
Водные растворы обычно обеспечивают максимально быстрое поглощение из
Депо внутримышечно и масляные растворы обеспечивают немного более медленное всасывание. Но
еще больше изменяют скорость абсорбции, лекарства формулируются в виде суспензии или коллоидов
в водных и масляных растворителях или в эмульсиях масло-в-воде и вода-в-масле
эмульсии. Также можно использовать различные солевые формы препарата.
с более медленной скоростью растворения или более низкой растворимостью, присущей соли.Все
из этих факторов можно варьировать для достижения желаемой скорости абсорбции. Например,
для достижения очень медленной скорости всасывания используется солевая форма препарата с низкой растворимостью
может быть помещен в виде суспензии в маслянистый растворитель. Здесь соль будет
медленно растворяются из-за ограниченной растворимости, а затем медленно диффундируют через
маслянистый растворитель.
Или другой подход может заключаться в изготовлении больших частиц лекарства (которые будут
растворяются медленно) и помещают их в масляную фазу эмульсии масло в воде.В этом случае лекарство растворяется медленно, но также медленно диффундирует.
из масляной фазы, и все равно потребуется больше времени для диффузии через
водная фаза эмульсии. Таким образом, есть три процесса, которые влияют на
скорость абсорбции этого типа препарата.
Внутримышечная инъекция — StatPearls — Книжная полка NCBI
Упражнение для повышения квалификации
В этом упражнении подчеркивается и подчеркивается роль межпрофессиональной группы в улучшении ухода за пациентами, которым делают внутримышечные инъекции.Это упражнение также обобщает анатомические ориентиры, контрольные списки мер безопасности, рекомендуемые процедурные шаги и осложнения, о которых следует помнить при выполнении процедуры.
Объективы:
Определите анатомические ориентиры для внутримышечной инъекции.
Опишите внутримышечные инъекции.
Обобщите возможные осложнения внутримышечной инъекции.
Изучите стратегии межпрофессиональной группы для улучшения координации помощи и коммуникации, чтобы продвинуть внутримышечные инъекции и улучшить результаты.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Внутримышечная инъекция — это метод введения лекарств в глубину специально отобранных мышц. [1] Основа этого процесса заключается в том, что объемные мышцы имеют хорошую васкуляризацию, и поэтому введенное лекарство быстро достигает системного кровообращения, а затем в конкретную область действия, минуя метаболизм первого прохождения. [2] Это одна из самых распространенных медицинских процедур, выполняемых ежегодно.Однако до сих пор отсутствуют единые руководящие принципы и алгоритм проведения IM среди медицинских работников во всем мире [2].
Лекарства можно вводить внутримышечно как в профилактических, так и в лечебных целях, и наиболее распространенные лекарства включают [2]:
Антибиотики — пенициллин G, бензатин, пенициллин, стрептомицин
Биологические препараты, иммуноглобины и вакцины.
Гормональные агенты — тестостерон, медроксипрогестерон
Любые нераздражающие и растворимые препараты можно вводить внутримышечно во время чрезвычайной ситуации.
Анатомия и физиология
Анатомические ориентиры
Есть определенные ориентиры, которые следует учитывать при внутримышечных инъекциях, чтобы избежать любых нейроваскулярных осложнений. Конкретные ориентиры для наиболее часто используемых участков обсуждаются ниже.
Задняя ягодичная область [3]
Вентроглютеальная область [3]
Пятка противоположной руки помещается в большой вертел, указательный палец в передней верхней подвздошной ости и на среднем пальце ниже гребня подвздошной кости.Препарат вводится в треугольник, образованный указательным, средним пальцем и гребнем подвздошной кости.
Дельтовидная мышца [1]
Vastus Lateralis
- Средняя треть линии, соединяющей большой вертел бедренной кости. бедренная кость и латеральный мыщелок коленного сустава [4]
Показания
ВМ обычно показан пациентам [2]:
Противопоказания
Активная инфекция, целлюлит или дерматит в месте введения
Известная аллергия или гиперчувствительность к лекарственному средству
Острый инфаркт миокарда — выброс мышечных ферментов может вызвать искажающее предубеждение при постановке диагноза
Тромбоцитопения
Дефекты коагуляции
всасывание препарата может быть затруднено из-за нарушения кровоснабжения мышц 900 09
Миопатии
Сопутствующая мышечная атрофия — приводит к замедленному всасыванию лекарств, а также увеличивает риск нервно-сосудистых осложнений
Оборудование
Шприц калибра 20-25 с длиной иглы 16-38 мм
Фильтровальная игла
Спиртовой раствор антисептика
Правильный препарат в соответствующей дозе
Сухой ватный тампон
Самоклеящаяся повязка
- Устройство для удаления иглы
Подготовка
Необходимое условие — обеспечить 5 «Rs»
Правый пациент
Правильный препарат
Правильная доза
Правый участок
- Спросите о любых побочных реакциях при предыдущих подобных процедурах.
Консультации относительно процедуры и подготовки пациента — чтобы успокоить их, а также минимизировать боль, связанную с процедурой
Согласие
Выбор места [2]
Младенцы — broadus lateralis
Дети — латеральная широкая мышца бедра и дельтовидная мышца
Взрослые — вентроглютеальная и дельтовидная мышцы
Объем препарата [5]
2 мл или менее — дельтовидная инъекция
От 2 до 5 мл 9008 924000
Длина иглы [2]
Vastus lateralis от -16 до 25 мм
Дельтовидная от 16 до 32 мм (дети), от 25 до 38 мм (взрослые)
Вентроглутеал-38 мм
Методика
Последовательный метод в / м. инъекции можно резюмировать следующим образом [2] [1] [5]
Тщательная очистка рук
Применение стерильных перчаток 9000 9
Тщательная очистка вокруг места инъекции антисептическим раствором на спиртовой основе
- Перпендикулярное введение иглы подходящей длины [6]
Приготовьте лекарство и затем отсосите его из иглы фильтра
Обеспечить внутримышечное позиционирование иглы путем подтверждения ограниченного движения иглы из стороны в сторону, в отличие от того, когда игла находится в подкожной плоскости
- Аспирация, чтобы исключить любой выход крови, особенно в случаях дорсоглютеальной инъекции из-за непреднамеренного прокола сосудов ягодичной артерии во время процедуры [7] [8]
Медленное введение препарата со скоростью 10 сек / мл
Медленное извлечение иглы и затем легкое давление на место инъекции с помощью сухого ватного тампона
- Надлежащая утилизация всего оборудования, использованного во время процедуры [9]
Оценка закачанного область возможных ранних и поздних осложнений
Осложнения
Общие осложнения, связанные с внутримышечной инъекцией, можно резюмировать как [5]:
Мышечный фиброз и контрактура
Абсцесс в месте инъекции
- Гангрена
Повреждение нерва — седалищный нерв при инъекции в ягодичную мышцу, бедренный нерв при инъекции в латеральную широкую мышцу бедра
Повреждение сосуда — верхний ягодичный нерв при инъекции в тыльную ягодичную мышцу, бедренный нерв в инъекцию в латеральную широкую мышцу бедра, инъекция лучевого нерва при инъекции в дельтовидную мышцу
Кожный шелушение
Периостит
Передача ВИЧ, вирус гепатита
Постоянная боль в месте инъекции
Клиническая значимость
абсорбция лекарственного средства, особенно водных растворов
Быстрое начало действия по сравнению с пероральным и подкожным путями
Внутримышечная инъекция обходит метаболизм первого прохождения
Она также позволяет избежать желудочного факторы, регулирующие абсорбцию лекарственного средства
Имеет эффективность и действенность, сравнимые с эффективностью системы внутривенной доставки лекарств.
Высокоэффективен в экстренных случаях, таких как острый психоз и эпилептический статус
Депо-инъекции обеспечивают медленное, устойчивое и продолжительное действие
Можно вводить большой объем препарата по сравнению с подкожным путем
Недостатки
Для введения препарата внутримышечно требуется специалист и обученный человек
Абсорбция препарата определяется размером мышцы и ее сосудистой сетью
Начало и продолжительность действия препарата не регулируется
В случае непреднамеренных сценариев, таких как анафилаксия или сосудисто-нервные повреждения, необходимо провести внутривенное (IV) исследование.
Внутривенное введение в соответствующие точки может быть затруднено. ребенок, а также пациенты, требующие физического сдерживания
Непреднамеренная инъекция в подкожную плоскость фасции может привести к замедленному действию препарата
Болезненная процедура
Суспензии, а также масляные препараты нельзя вводить
Может вызывать тревогу. пациент, особенно у детей
Самостоятельное введение препарата может быть затруднено
Осаждение лекарственного средства после более быстрого всасывания растворителя может привести к замедленному и пролонгированному действию препарата
Непреднамеренные длительные последствия после отсроченного высвобождения лекарственного средства из мышечного отдела
Необходимость временного сдерживания пациентов, особенно в случаях с детьми
Улучшение результатов команды здравоохранения
Формулировка установленных руководящих принципов и процедурных алгоритмов для внутримышечных инъекций имеет первостепенное значение в обеспечение эффективных фармакологических окинетика и фармакодинамика препаратов.[7]
Тщательное знание конкретных анатомических ориентиров помогает свести к минимуму нервно-сосудистые осложнения, которые предшествуют процедурам IM.
Строгое соблюдение мер асептики и своевременная утилизация использованного оборудования помогает свести к минимуму передачу инфекций, передающихся через кровь.
Вентроглютеальный участок считается наиболее безопасным для внутримышечной инъекции из-за тонкой плоскости подкожных тканей, а также относительно толстой массы подлежащей мышцы.[10]
Вмешательство группы медсестер, Allied Health и межпрофессиональной группы
Боль, связанная с внутримышечной инъекцией, может быть уменьшена путем растяжения кожи и глубокого давления на мышцу перед инъекцией. [11]
Простой шаг — попросить пациента энергично кашлять непосредственно перед инъекцией, также помогает уменьшить боль, связанную с процедурой. Передача кашлевого импульса происходит быстрее, чем болевого импульса, проходящего по медленным проводящим нервным волокнам; таким образом, это помогает свести к минимуму влияние болевого порога, воспринимаемого мозгом.
Дальнейшее обучение / вопросы для повторения
Рисунок
Внутримышечная инъекция, ягодицы, внутримышечно. Предоставлено Стивом Бхимджи, MS, MD, PhD
Ссылки
- 1.
- Shaw H. Внутримышечная инъекция. Стенд Нурс. 2015 Октябрь 07; 30 (6): 61-2. [PubMed: 26443178]
- 2.
- Николл Л.Х., Хесби А. Внутримышечная инъекция: комплексный обзор исследования и руководство для практики, основанной на доказательствах. Appl Nurs Res. 2002 августа; 15 (3): 149-62.[PubMed: 12173166]
- 3.
- Солиман Э., Ранджан С., Сюй Т., Джи К., Харкер А., Баррера А., Геддес Дж. Повествовательный обзор успеха внутримышечных инъекций ягодиц и их влияния на психиатрию. Biodes Manuf. 2018; 1 (3): 161-170. [Бесплатная статья PMC: PMC6267269] [PubMed: 30546922]
- 4.
- Nakajima Y, Fujii T., Mukai K, Ishida A, Kato M, Takahashi M, Tsuda M, Hashiba N, Mori N, Yamanaka A, Ozaki N. , Накатани Т. Анатомически безопасные места для внутримышечных инъекций: поперечное исследование молодых людей и трупов с акцентом на бедро.Hum Vaccin Immunother. 2020; 16 (1): 189-196. [Бесплатная статья PMC: PMC7012163] [PubMed: 31403356]
- 5.
- Роджер М.А., Кинг Л. Составление и введение внутримышечных инъекций: обзор литературы. J Adv Nurs. 2000 Март; 31 (3): 574-82. [PubMed: 10718876]
- 6.
- Уоррен Б.Л. Угол внутримышечной инъекции: доказательства для практики? Nurs Prax N Z. Июль 2002; 18 (2): 42-51. [PubMed: 12238797]
- 7.
- Sisson H. Аспирация во время процедуры внутримышечной инъекции: систематический обзор литературы.J Clin Nurs. 2015 сен; 24 (17-18): 2368-75. [PubMed: 25871949]
- 8.
- Thomas CM, Mraz M, Rajcan L. Аспирация крови во время внутримышечной инъекции. Clin Nurs Res. 2016 Октябрь; 25 (5): 549-59. [PubMed: 25784149]
- 9.
- Аль-Авайди С., Бавикар С., Дюкло П. Практика безопасных инъекций в учреждениях первичной медико-санитарной помощи в Омане. East Mediterr Health J. 2006; 12 Приложение 2: S207-16. [PubMed: 17361692]
- 10.
- Donaldson C, Green J. Использование вентроглютеального участка для внутримышечных инъекций.Nurs Times. 2005 19-25 апреля; 101 (16): 36-8. [PubMed: 15871375]
- 11.
- Салари М., Эстаджи З., Акрами Р., Рад М. Сравнение растяжения кожи, давления и быстрого высвобождения мышц с традиционным методом при боли при внутримышечной инъекции: рандомизированное клиническое испытание. J Education Health Promoot. 2018; 7: 172. [Бесплатная статья PMC: PMC6332700] [PubMed: 30693308]
Z-Track Injection | Encyclopedia.com
Определение
Z-track инъекция — это метод введения лекарства в большую мышцу с помощью иглы и шприца.Этот метод запечатывает лекарство глубоко в мышце и не оставляет выхода обратно в подкожную ткань и кожу. Это достигается за счет смещения кожи и подкожной ткани на 1-1,5 дюйма (2,5-3,75 см) вбок перед инъекцией и высвобождения ткани сразу после инъекции.
Цель
Метод Z-track внутримышечной инъекции используется, прежде всего, при введении темных растворов лекарственных препаратов, таких как растворы железа , которые могут окрашивать подкожную ткань или кожу.Это также метод выбора при назначении внутримышечных лекарств, которые сильно раздражают ткани, таких как галоперидол или вистарил.
Меры предосторожности
Меры предосторожности, предпринимаемые при инъекции Z-track, направлены на предотвращение попадания лекарства в подкожную ткань или кожу. Эти меры предосторожности включают:
- Не вводите инъекцию Z-track в неровную, покрасневшую, раздраженную, ушибленную, окрашенную или затвердевшую кожу.
- Добавьте в шприц 0,3-0,5 мл воздуха после набора правильной дозировки лекарства.
- Замените иглу после того, как наберете лекарство в шприц.
- Выберите длинную иглу (2–3 дюйма; 5–7,5 см), в зависимости от роста пациента, с иглой 21 или 22 размера, чтобы ввести лекарство глубоко в мышцу.
- Сделайте инъекции Z-образной направляющей в большую мышцу ягодицы (среднюю или малую ягодичную мышцу).
- Аспирируйте шприцем перед инъекцией лекарства, чтобы убедиться, что оно не попало в сосуд крови . Если в шприце появилась кровь, возможно, была повреждена вена.Удалите и выбросьте шприц и лекарство. Начните с нового шприца, свежего лекарства и нового сайта.
- Предупредите пациента, чтобы он не носил ограничительную одежду, которая может оказывать постоянное давление на место инъекции.
- Меняйте места инъекции с одной ягодицы на другую и с места на место.
- Не вводите инъекции в поврежденную конечность. Если кровообращение снижено, абсорбция лекарства будет нарушена, и может произойти образование абсцесса .
- Никогда не вводите более 5 мл лекарства за один раз при использовании метода Z-track. Если заказывается большая доза, разделите ее и введите в два отдельных участка.
Описание
Чтобы сделать инъекцию по Z-образной дорожке, не доминирующей рукой переместите и удерживайте кожу и подкожную клетчатку примерно на 1–1 1/2 дюйма (2,5–3,75 см) сбоку от места инъекции. Оповестите пациентов о предстоящей инъекции лекарства. Попросите их дышать через рот и попытаться расслабить мышцы, чтобы избежать сопротивления мышц.Продолжайте удерживать смещенную кожу и ткань до тех пор, пока игла не будет удалена. Быстро введите шприц в участок под углом 90 °. Выполните аспирацию шприцом, чтобы убедиться, что кровеносный сосуд не проникает. Медленно введите лекарство в мышцу. Перед извлечением шприца убедитесь, что шприц полностью пуст, включая воздух. Вытащите шприц и немедленно освободите кожу и подкожную клетчатку.
Препарат
Вымойте руки и наденьте перчатки.Прежде чем давать лекарство, проверьте этикетку на этикетке, чтобы избежать ошибок при приеме лекарств. Убедитесь, что это правильное лекарство, правильная доза (сила), правильное время, правильный человек и правильный метод. Обратите внимание на срок годности на этикетке. Не используйте устаревшие лекарства. Наберите в шприц нужную дозу, включая 0,3-0,5 мл воздуха. Выбросьте иглу без колпачка в игольную коробку и вставьте новую стерильную иглу. Обеспечьте уединение и положите пациента на бок, слегка согнув колено, чтобы расслабить мышцы ягодиц.Открывайте только ягодицы, используя одежду пациента или простыню. Используйте ориентиры, указанные в разделе внутримышечных инъекций, чтобы определить желаемое место инъекции вдоль средней или малой ягодичной мышцы. Подготовьте участок с помощью спиртового тампона, тщательно протерев тампон по кругу 3 дюйма (7,5 см) от центра кнаружи, чтобы удалить бактерий с кожи. Дайте коже высохнуть на воздухе.
Последующий уход
Слегка надавите на пораженный участок, при необходимости используя сухую марлевую салфетку.Не тереть сайт. При кровотечении продолжайте надавливать, при необходимости наложите повязку. Смените одежду пациента и дайте пациенту 5-минутный отдых. Затем посоветуйте пациенту походить, чтобы усилить всасывание лекарства. Выбросьте использованный шприц и иглу без колпачка в игольную коробку. Поместите перчатки и использованные тампоны в пластиковый мешок для мусора, который можно закрыть и выбросить. После завершения процедуры вымойте обе руки.
Осложнения
Осложнения после инъекции Z-образной дорожки встречаются нечасто, но включают окрашивание тканей, синяки, образование абсцесса в месте инъекции и сильную боль в месте инъекции.Сообщите врачу, если вы заметили какое-либо из этих условий.
Результаты
Лекарство, вводимое с помощью инъекции Z-track, быстро всасывается из мышцы в кровоток. Эффект проявляется в течение нескольких часов или дней, в зависимости от назначенного лекарства.
Роли медицинских бригад
Лекарства, вводимые внутримышечно с использованием метода Z-track, принимает R. N., L. P. N. или врач в медицинском учреждении. В редких случаях врач просит медсестру научить члена семьи или опекуна этой технике инъекции, чтобы инъекции Z-образной дорожки можно было правильно делать дома.Если члены семьи дают лекарства таким образом, назначьте регулярные контрольные посещения врача или медсестры по уходу на дому , чтобы осмотреть и оценить места инъекций.
КЛЮЧЕВЫЕ ТЕРМИНЫ
Gluteus medius— Одна из больших мышц ягодиц, расположенная над большой ягодичной мышью, которая позволяет бедру отводить, вращать и разгибать.
Ягодичная мышца — Одна из крупных мышц ягодиц, расположенная над большой ягодичной мышцей, которая позволяет бедру отводить, вращать и разгибать.
Боковое — Боковое.
Подкожная ткань — Ткань, находящаяся непосредственно под кожей.
Ресурсы
КНИГИ
«Введение Z-образного впрыска». В клиническом руководстве медсестры Springhouse: PA: Springhouse Corporation, 2000.
OTHER
«Введение Z-образной внутримышечной инъекции». Nursing Online , январь 1999 г. 〈http://www.findarticles.com/m3231/1_29/53611660/p1/article.jhtml〉.
«Уколы». Медсестра Минерва Интернет , январь 2001 г. 〈http://www.nurseminerva.co.uk/giving.htm〉.
«Галоперидол. Обновления». F.A. Davis Co. Online , 2000.

 Для того чтобы назогастральный зонд легко вошёл в желудок, его рекомендуется смочить в растворе «Фурацилина». Раствор разводится в соотношении 1 к 2000. Назогастральный зонд смачивается до нанесённой отметки. Далее следует положить больного на кушетку. Он ложится на спину. Под голову кладётся подушка. Необходимо сделать так, чтобы голова была чуть-чуть в наклон. Такое положение обеспечит свободный ввод зонда в носоглотку. На грудь пациента кладётся салфетка. Врач должен проводить данную процедуру в перчатках.
Для того чтобы назогастральный зонд легко вошёл в желудок, его рекомендуется смочить в растворе «Фурацилина». Раствор разводится в соотношении 1 к 2000. Назогастральный зонд смачивается до нанесённой отметки. Далее следует положить больного на кушетку. Он ложится на спину. Под голову кладётся подушка. Необходимо сделать так, чтобы голова была чуть-чуть в наклон. Такое положение обеспечит свободный ввод зонда в носоглотку. На грудь пациента кладётся салфетка. Врач должен проводить данную процедуру в перчатках.

 Прикрепить неразрезанную часть лейкопластыря к спинке носа. Обернуть каждой разрезанной полоской лейкопластыря зонд и закрепить полоски крест-накрест на спинке носа, избегая надавливания на крылья носа.
Прикрепить неразрезанную часть лейкопластыря к спинке носа. Обернуть каждой разрезанной полоской лейкопластыря зонд и закрепить полоски крест-накрест на спинке носа, избегая надавливания на крылья носа. Для этого воронка наклоняется и наполняется едой. Пища должна быть тёплой, ее температура должна быть 38-40 градусов. После того как воронка наполнена едой, ее постепенно поднимают вверх до того момента, пока пища не останется только в горлышке воронки. Далее воронка снова опускается вниз, до уровня желудка. Затем она наполняется пищей, процесс повторяется аналогичным образом. После введения всей пищи в зонд вливается кипяченая вода или чай.
Для этого воронка наклоняется и наполняется едой. Пища должна быть тёплой, ее температура должна быть 38-40 градусов. После того как воронка наполнена едой, ее постепенно поднимают вверх до того момента, пока пища не останется только в горлышке воронки. Далее воронка снова опускается вниз, до уровня желудка. Затем она наполняется пищей, процесс повторяется аналогичным образом. После введения всей пищи в зонд вливается кипяченая вода или чай.

 Для этого пациент зажимает поочередно одну и другую ноздрю и дышит.
Для этого пациент зажимает поочередно одну и другую ноздрю и дышит. 

 Автор — заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи №3, врач анестезиолог-реаниматолог, врач реабилитолог Московского многопрофильного центра паллиативной помощи ДЗМ Варвара Брусницына.
Автор — заведующая отделением длительной респираторной поддержки и отделением паллиативной помощи №3, врач анестезиолог-реаниматолог, врач реабилитолог Московского многопрофильного центра паллиативной помощи ДЗМ Варвара Брусницына. Выбирайте минимальный размер зонда F6/F8/F10/F12/F14/F16/F18/F20/F22/F24. С маленьким зондом пациенту легче, но такой зонд может засориться, и тогда придется его менять.
Выбирайте минимальный размер зонда F6/F8/F10/F12/F14/F16/F18/F20/F22/F24. С маленьким зондом пациенту легче, но такой зонд может засориться, и тогда придется его менять. Поверьте, вам самим станет от этого легче.
Поверьте, вам самим станет от этого легче.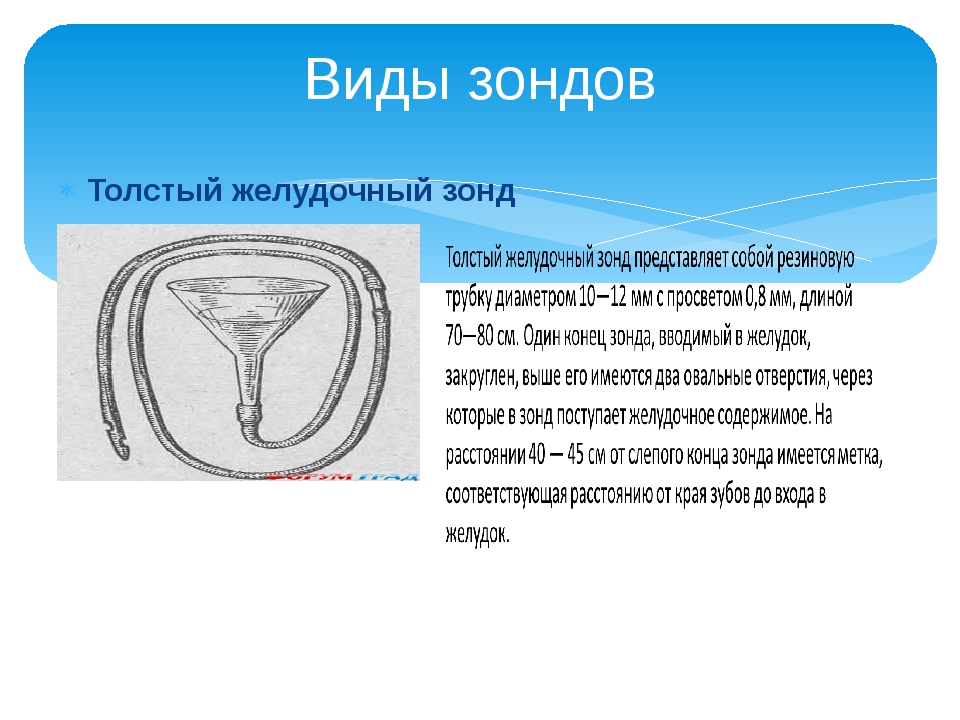 Сразу, как только зонд введен на расстояние от кончика носа до мочки уха, ВАЖНО убедиться, что пациент может говорить и свободно дышать – то есть зонд не попал в трахею. После этого мягко продвигайте зонд до нужной отметки.
Сразу, как только зонд введен на расстояние от кончика носа до мочки уха, ВАЖНО убедиться, что пациент может говорить и свободно дышать – то есть зонд не попал в трахею. После этого мягко продвигайте зонд до нужной отметки. Если врач предполагает стояние зонда более 6 недель, стоит подумать о гастростоме.
Если врач предполагает стояние зонда более 6 недель, стоит подумать о гастростоме. Совместное принятие решенийГлавный врач АНО «Самарский хоспис» Ольга Осетрова о том, как помочь тяжелобольному пациенту сделать сложный выбор
Совместное принятие решенийГлавный врач АНО «Самарский хоспис» Ольга Осетрова о том, как помочь тяжелобольному пациенту сделать сложный выбор

 Современные зонды выпускаются различной длины и диаметра, для взрослых и детей. Благодаря современным материалам, которые устойчивы к соляной кислоте, вырабатывающейся в желудке, зонд питательный назогастральный при правильном использовании можно применять в течение 3 недель.
Современные зонды выпускаются различной длины и диаметра, для взрослых и детей. Благодаря современным материалам, которые устойчивы к соляной кислоте, вырабатывающейся в желудке, зонд питательный назогастральный при правильном использовании можно применять в течение 3 недель.

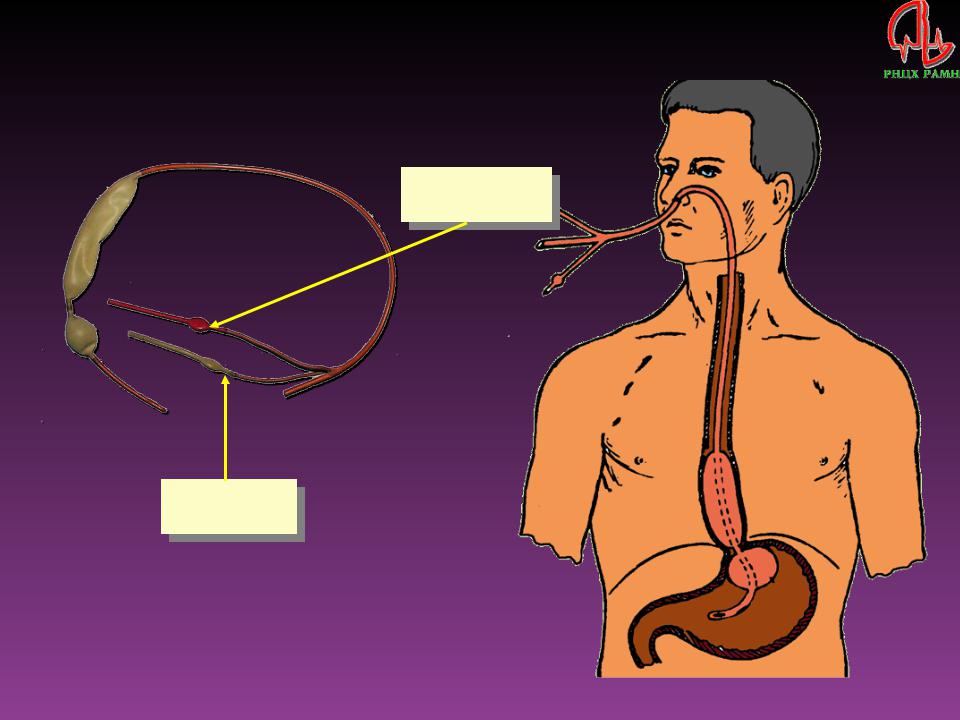 Устойчивость к воздействию желудочных кислот позволяет устанавливать изделие до 30 дней. Рентгеноконтрастная линия по всей длине зонда помогает не терять его в организме пациента – при рентген-исследовании изделие всегда будет видно.
Устойчивость к воздействию желудочных кислот позволяет устанавливать изделие до 30 дней. Рентгеноконтрастная линия по всей длине зонда помогает не терять его в организме пациента – при рентген-исследовании изделие всегда будет видно.
 е. до первой метки. Пациент должен помогать, совершая глотательные движения. Для облегчения глотания можно пить воду маленькими глотками или через соломинку.
е. до первой метки. Пациент должен помогать, совершая глотательные движения. Для облегчения глотания можно пить воду маленькими глотками или через соломинку.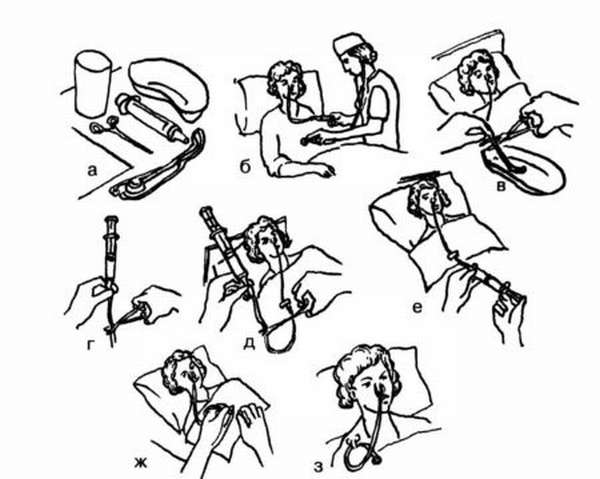
 Самое главное больному уже не грозит обезвоживание.
Самое главное больному уже не грозит обезвоживание.  Мы готовы поставить зонд для питания на дому в любом районе СПб: Василеостровский, Петроградский, Адмиралтейский, Центральный, Красногвардейский, Московский, Приморский, Выборгский, Калининский, Фрунзенский, Кировский, Красносельский.
Мы готовы поставить зонд для питания на дому в любом районе СПб: Василеостровский, Петроградский, Адмиралтейский, Центральный, Красногвардейский, Московский, Приморский, Выборгский, Калининский, Фрунзенский, Кировский, Красносельский. Данная памятка поможет запомнить необходимый порядок действий при проведении кормления на дому. Можно также получить помощь участковой медсестры у Вас на дому.
Данная памятка поможет запомнить необходимый порядок действий при проведении кормления на дому. Можно также получить помощь участковой медсестры у Вас на дому. Несколько раз в день через зонд подается количество жидкой пищи, соразмерное одному приему пищи. Болюсное питание осуществляется с помощью шприца или насоса;
Несколько раз в день через зонд подается количество жидкой пищи, соразмерное одному приему пищи. Болюсное питание осуществляется с помощью шприца или насоса;
 При этом пища будет проходить через зонд самотеком без дополнительного давления. Отрегулируйте угол шприца для питания для управления скоростью потока жидкости.
При этом пища будет проходить через зонд самотеком без дополнительного давления. Отрегулируйте угол шприца для питания для управления скоростью потока жидкости.
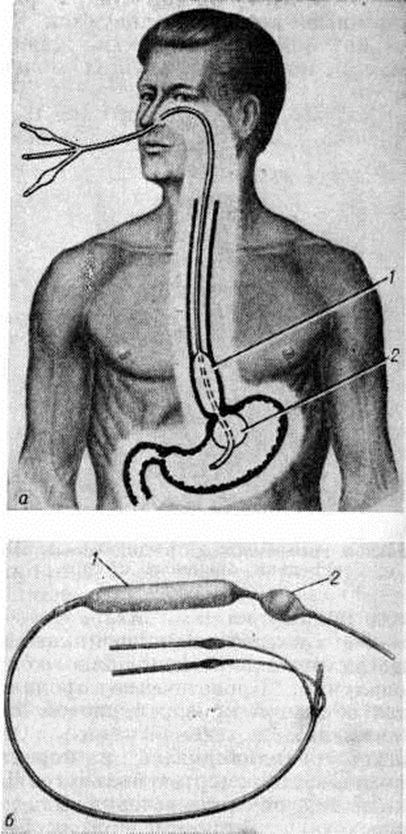
 В некоторых случаях постановка зонда – единственное оптимальное решение для пациента.
В некоторых случаях постановка зонда – единственное оптимальное решение для пациента.
 И еще одной характеристикой является толщина трубки – конечно, чем тоньше зонд, тем меньше он доставляет дискомфорт. Именно поэтому продукты специализированного питания обладают хорошей текучестью, чтобы обеспечить прохождение даже по очень тонкому назогастральному зонду.
И еще одной характеристикой является толщина трубки – конечно, чем тоньше зонд, тем меньше он доставляет дискомфорт. Именно поэтому продукты специализированного питания обладают хорошей текучестью, чтобы обеспечить прохождение даже по очень тонкому назогастральному зонду.
 Тип выбранной трубки зависит от уникального состояния здоровья каждого пациента. Врач вашего ребенка определит наиболее подходящий тип G-трубки для вашего ребенка и подробно объяснит это во время обследования. Ниже приведены два наиболее распространенных типа G-образных трубок, которые помогут вам понять, чего ожидать. Некоторые названия пробирок, которые могут быть размещены, включают: AMT mini-one, MIC, MIC-Key и Cor-Pak.
Тип выбранной трубки зависит от уникального состояния здоровья каждого пациента. Врач вашего ребенка определит наиболее подходящий тип G-трубки для вашего ребенка и подробно объяснит это во время обследования. Ниже приведены два наиболее распространенных типа G-образных трубок, которые помогут вам понять, чего ожидать. Некоторые названия пробирок, которые могут быть размещены, включают: AMT mini-one, MIC, MIC-Key и Cor-Pak. Трубки этого типа устанавливаются в операционной хирургическим путем. Он прокладывает путь к желудку, так что питание и лекарства можно вводить напрямую. Большинство трубок имеют наполненный водой баллон, который помогает надежно удерживать трубку в желудке.
Трубки этого типа устанавливаются в операционной хирургическим путем. Он прокладывает путь к желудку, так что питание и лекарства можно вводить напрямую. Большинство трубок имеют наполненный водой баллон, который помогает надежно удерживать трубку в желудке. Лечащий врач вашего ребенка определит наиболее подходящую процедуру для вашего ребенка.
Лечащий врач вашего ребенка определит наиболее подходящую процедуру для вашего ребенка.
 Если это произойдет после вашей первой смены, родитель / опекун или обученный специалист может заменить G-трубку. Если вас беспокоит смещение трубки вашего ребенка, позвоните хирургу вашего ребенка.
Если это произойдет после вашей первой смены, родитель / опекун или обученный специалист может заменить G-трубку. Если вас беспокоит смещение трубки вашего ребенка, позвоните хирургу вашего ребенка.
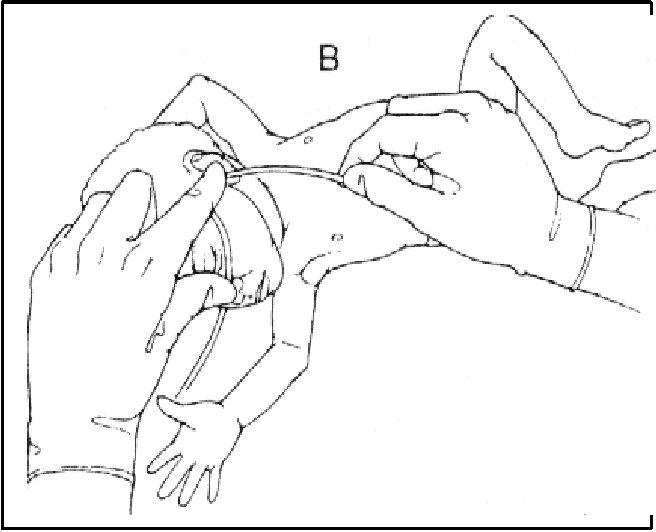 Malecot® пришивают к коже и оставляют на несколько недель. Malecot® позволяет желудочно-кишечному тракту хорошо зажить до того, как будет вставлена гастростомическая трубка баллонного типа. Трубка Malecot® имеет длину около двенадцати дюймов, и большая часть трубки выходит из брюшной полости.
Malecot® пришивают к коже и оставляют на несколько недель. Malecot® позволяет желудочно-кишечному тракту хорошо зажить до того, как будет вставлена гастростомическая трубка баллонного типа. Трубка Malecot® имеет длину около двенадцати дюймов, и большая часть трубки выходит из брюшной полости. Для получения дополнительной информации см. Следующие руководства:
Для получения дополнительной информации см. Следующие руководства: Это предотвращает засорение и сохраняет трубку максимально чистой. Если вы используете баллонную гастростомию, такую как трубка AMT mini-one, каждую неделю проверяйте объем воды в баллоне и доливайте воду по мере необходимости, чтобы поддерживать количество воды, предписанное врачом или медсестрой вашего ребенка (не выполняйте это до тех пор, пока по крайней мере, через 2 месяца после первоначальной установки трубки).
Это предотвращает засорение и сохраняет трубку максимально чистой. Если вы используете баллонную гастростомию, такую как трубка AMT mini-one, каждую неделю проверяйте объем воды в баллоне и доливайте воду по мере необходимости, чтобы поддерживать количество воды, предписанное врачом или медсестрой вашего ребенка (не выполняйте это до тех пор, пока по крайней мере, через 2 месяца после первоначальной установки трубки).
 Вокруг гастростомических трубок часто появляются корки и дренаж. Удалить корку и дренаж можно теплой водой.
Вокруг гастростомических трубок часто появляются корки и дренаж. Удалить корку и дренаж можно теплой водой.
 Это 1) набор болюсов и 2) набор под прямым углом. Набор болюсов используется для кормления самотеком через шприц. Набор под прямым углом используется для медленной или непрерывной подачи с помощью насоса. Любая трубка может служить декомпрессионной трубкой для отвода воздуха или жидкости из желудка.Декомпрессионная трубка используется, если у ребенка слишком много газов (которые невозможно отрыгнуть) или если ребенку очень некомфортно и кажется, что у него вздутие или полный живот. Любой удлинительный набор AMT mini-one подходит для гастростомической трубки AMT или MIC-KEY® любого размера.
Это 1) набор болюсов и 2) набор под прямым углом. Набор болюсов используется для кормления самотеком через шприц. Набор под прямым углом используется для медленной или непрерывной подачи с помощью насоса. Любая трубка может служить декомпрессионной трубкой для отвода воздуха или жидкости из желудка.Декомпрессионная трубка используется, если у ребенка слишком много газов (которые невозможно отрыгнуть) или если ребенку очень некомфортно и кажется, что у него вздутие или полный живот. Любой удлинительный набор AMT mini-one подходит для гастростомической трубки AMT или MIC-KEY® любого размера. Запасная гастростомическая трубка того же размера должна быть всегда с вашим ребенком на тот случай, если баллон разорвется и потребуется его замена.
Запасная гастростомическая трубка того же размера должна быть всегда с вашим ребенком на тот случай, если баллон разорвется и потребуется его замена. Когда ваша посылка прибудет к вам домой, проверьте заказ. Если вам чего-то не хватает или расходные материалы неподходящие, позвоните напрямую в компанию по уходу на дому. Если вы не можете решить проблему, обратитесь за помощью к своему врачу-терапевту или хирургической медсестре. Иногда требуется новый рецепт от врача вашего ребенка.
Когда ваша посылка прибудет к вам домой, проверьте заказ. Если вам чего-то не хватает или расходные материалы неподходящие, позвоните напрямую в компанию по уходу на дому. Если вы не можете решить проблему, обратитесь за помощью к своему врачу-терапевту или хирургической медсестре. Иногда требуется новый рецепт от врача вашего ребенка. Гастростома также может действовать как дренажная трубка, чтобы обойти препятствие, чтобы в желудке вашего ребенка не скапливались кислота и жидкости.Иногда, когда пациент не может переносить назогастральный зонд (или NG-зонд, который достигает желудка через нос), врачи вместо этого используют гастростому, чтобы опорожнить желудок после операции.
Гастростома также может действовать как дренажная трубка, чтобы обойти препятствие, чтобы в желудке вашего ребенка не скапливались кислота и жидкости.Иногда, когда пациент не может переносить назогастральный зонд (или NG-зонд, который достигает желудка через нос), врачи вместо этого используют гастростому, чтобы опорожнить желудок после операции.
 В трубку вводят воздух, чтобы растянуть и увеличить желудок. Врачи смотрят в желудок через гастроскоп с подсветкой.Камера на конце прицела производит изображения внутренней части желудка на видеомониторе. Прицел помогает врачам решить, где сделать разрез, небольшой разрез на левой стороне живота и в животе, куда они поместят трубку.
В трубку вводят воздух, чтобы растянуть и увеличить желудок. Врачи смотрят в желудок через гастроскоп с подсветкой.Камера на конце прицела производит изображения внутренней части желудка на видеомониторе. Прицел помогает врачам решить, где сделать разрез, небольшой разрез на левой стороне живота и в животе, куда они поместят трубку. Внешняя часть трубки также защищена амортизатором. Вокруг места разреза накладывается стерильная марля. Как только трубка установлена, из желудка сдувается воздух и снимается прицел. Трубка PEG прикрепляется к брюшной полости с помощью ленты.
Внешняя часть трубки также защищена амортизатором. Вокруг места разреза накладывается стерильная марля. Как только трубка установлена, из желудка сдувается воздух и снимается прицел. Трубка PEG прикрепляется к брюшной полости с помощью ленты. Трубка вводится через кожу в желудок и зашивается. Затем хирург закрывает разрез.
Трубка вводится через кожу в желудок и зашивается. Затем хирург закрывает разрез. Это может казаться растянутой мышцей. Ваш врач может назначить обезболивающие, чтобы уменьшить дискомфорт. Ему или ей может потребоваться внутривенное (IV) введение жидкости в течение первого или двух дней после установки G-трубки. Как только врач убедится, что желудок и кишечник вашего ребенка готовы, ваш ребенок будет начинать принимать прозрачные жидкости и постепенно переходить к более густым жидкостям и твердой пище через G-трубку, если это допустимо. Вашему ребенку рекомендуется оставаться в вертикальном положении — сидя или стоя — в течение 30–60 минут после еды.Еда, которую ваш ребенок получает сейчас, обычно заранее приготовлена и продается на коммерческой основе. Диетолог поможет выбрать определенную диету в зависимости от потребностей вашего ребенка в питании. В зависимости от причины использования зонда и рекомендации врача ваш ребенок может по-прежнему регулярно есть и пить через рот. Даже если это не так, ваш ребенок не потеряет чувство голода или сытости при использовании G-трубки.
Это может казаться растянутой мышцей. Ваш врач может назначить обезболивающие, чтобы уменьшить дискомфорт. Ему или ей может потребоваться внутривенное (IV) введение жидкости в течение первого или двух дней после установки G-трубки. Как только врач убедится, что желудок и кишечник вашего ребенка готовы, ваш ребенок будет начинать принимать прозрачные жидкости и постепенно переходить к более густым жидкостям и твердой пище через G-трубку, если это допустимо. Вашему ребенку рекомендуется оставаться в вертикальном положении — сидя или стоя — в течение 30–60 минут после еды.Еда, которую ваш ребенок получает сейчас, обычно заранее приготовлена и продается на коммерческой основе. Диетолог поможет выбрать определенную диету в зависимости от потребностей вашего ребенка в питании. В зависимости от причины использования зонда и рекомендации врача ваш ребенок может по-прежнему регулярно есть и пить через рот. Даже если это не так, ваш ребенок не потеряет чувство голода или сытости при использовании G-трубки.
 Если это произойдет, немедленно обратитесь к врачу, так как отверстие в желудке, где расположена G-трубка, заживает очень быстро.Если G-трубка выпадает, ее нужно как можно скорее вставить обратно, чтобы отверстие в желудке не закрылось. Это предотвратит необходимость повторной операции.
Если это произойдет, немедленно обратитесь к врачу, так как отверстие в желудке, где расположена G-трубка, заживает очень быстро.Если G-трубка выпадает, ее нужно как можно скорее вставить обратно, чтобы отверстие в желудке не закрылось. Это предотвратит необходимость повторной операции. Трубка, которая протекает больше, чем немного, вероятно, нуждается в замене, потому что баллон протекает или имеет неправильный размер. Врач вашего ребенка может посоветовать и помочь решить проблему.Иногда также вытекает немного крови. Это тоже не редкость, но вам следует немедленно обратиться к врачу вашего ребенка, если кровотечение обильное или не прекращается.
Трубка, которая протекает больше, чем немного, вероятно, нуждается в замене, потому что баллон протекает или имеет неправильный размер. Врач вашего ребенка может посоветовать и помочь решить проблему.Иногда также вытекает немного крови. Это тоже не редкость, но вам следует немедленно обратиться к врачу вашего ребенка, если кровотечение обильное или не прекращается. Трубка используется для кормления или дренажа. Его можно ввести хирургическим путем или более минимально инвазивными способами, например, под рентгенологическим контролем интервенционного радиолога.
Трубка используется для кормления или дренажа. Его можно ввести хирургическим путем или более минимально инвазивными способами, например, под рентгенологическим контролем интервенционного радиолога. Кроме того, некоторые лекарства, отпускаемые по рецепту, могут повышать риски, связанные с анестезией.
Кроме того, некоторые лекарства, отпускаемые по рецепту, могут повышать риски, связанные с анестезией.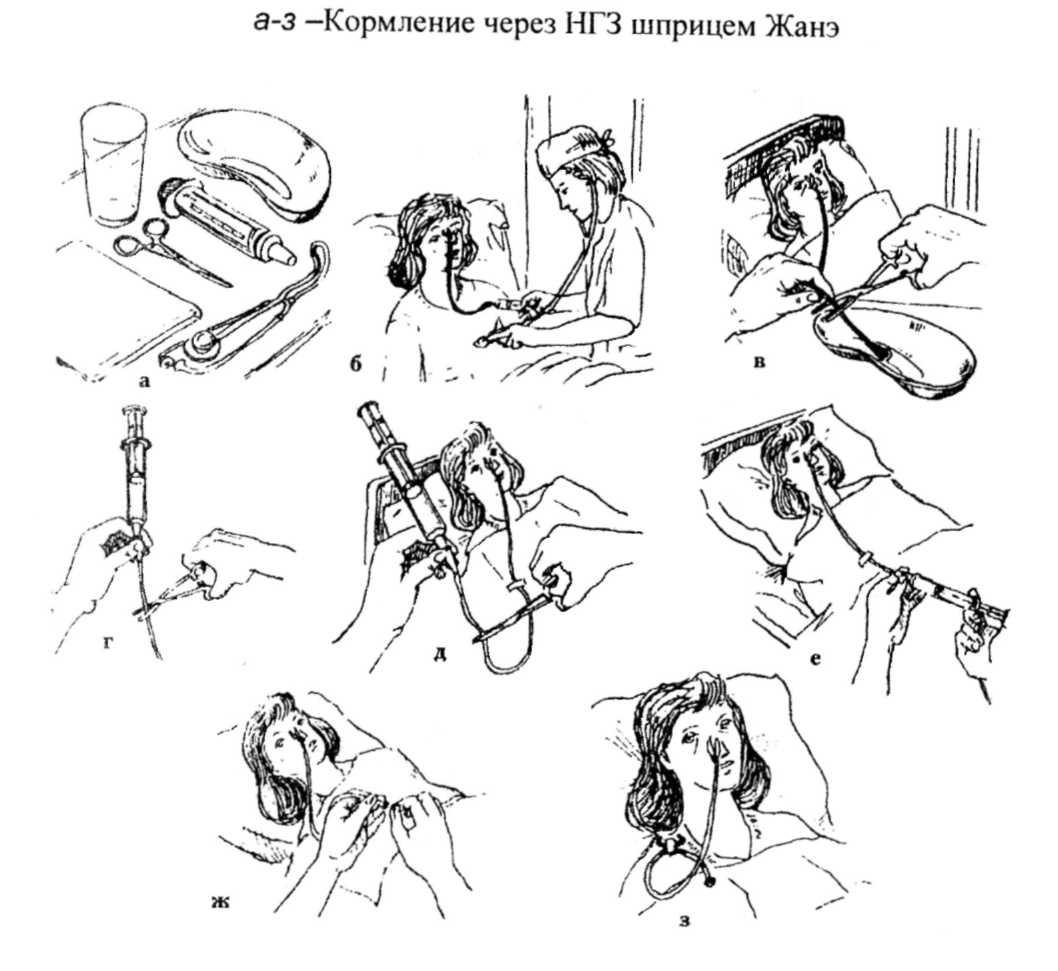 Также будет дано обезболивающее, чтобы свести к минимуму дискомфорт.
Также будет дано обезболивающее, чтобы свести к минимуму дискомфорт. Пациент и его семья будут проинструктированы по уходу за зондом и выписаны после того, как действие седативного лекарства прекратится. Пациент останется примерно через 2 часа после того, как трубка будет помещена в зону восстановления.
Пациент и его семья будут проинструктированы по уходу за зондом и выписаны после того, как действие седативного лекарства прекратится. Пациент останется примерно через 2 часа после того, как трубка будет помещена в зону восстановления. Вы должны сообщить об этих осложнениях, если они не купируются предоставленными лекарствами.Следует немедленно сообщить о смещении трубки.
Вы должны сообщить об этих осложнениях, если они не купируются предоставленными лекарствами.Следует немедленно сообщить о смещении трубки. Эта процедура позволяет врачу вставить в желудок зонд для кормления и закрепить его.Пациенты обычно получают внутривенное седативное средство и местную анестезию, а антибиотик вводится в вену перед процедурой. Пациенты обычно могут пойти домой в день процедуры или на следующий день.
Эта процедура позволяет врачу вставить в желудок зонд для кормления и закрепить его.Пациенты обычно получают внутривенное седативное средство и местную анестезию, а антибиотик вводится в вену перед процедурой. Пациенты обычно могут пойти домой в день процедуры или на следующий день. Если трубка PEG установлена из-за затруднения глотания (например, после инсульта), ограничения на пероральный прием все равно будут.Хотя некоторые пациенты с ПЭГ могут продолжать есть или пить после процедуры, это очень важный вопрос, который следует обсудить с врачом.
Если трубка PEG установлена из-за затруднения глотания (например, после инсульта), ограничения на пероральный прием все равно будут.Хотя некоторые пациенты с ПЭГ могут продолжать есть или пить после процедуры, это очень важный вопрос, который следует обсудить с врачом. Ваш врач может легко удалить или заменить трубку без седативных средств или анестезии, хотя в некоторых случаях ваш врач может предпочесть седацию и эндоскопию. Ваш врач извлечет трубку с твердым натяжением и либо вставит новую трубку, либо закроет отверстие, если замена не требуется.Участки ПЭГ быстро закрываются после удаления трубки, поэтому случайное смещение требует немедленного внимания.
Ваш врач может легко удалить или заменить трубку без седативных средств или анестезии, хотя в некоторых случаях ваш врач может предпочесть седацию и эндоскопию. Ваш врач извлечет трубку с твердым натяжением и либо вставит новую трубку, либо закроет отверстие, если замена не требуется.Участки ПЭГ быстро закрываются после удаления трубки, поэтому случайное смещение требует немедленного внимания. Гастростомическая трубка (также называемая G-трубкой ) — это трубка, вводимая через брюшную полость, которая доставляет питание непосредственно в желудок. Это один из способов, которым врачи могут убедиться, что дети, у которых проблемы с питанием, получают жидкость и калории, необходимые для роста.
Гастростомическая трубка (также называемая G-трубкой ) — это трубка, вводимая через брюшную полость, которая доставляет питание непосредственно в желудок. Это один из способов, которым врачи могут убедиться, что дети, у которых проблемы с питанием, получают жидкость и калории, необходимые для роста. Проведя 1-2 дня в больнице, дети, перенесшие гастростомию, могут довольно быстро вернуться к своей обычной деятельности после заживления разреза.
Проведя 1-2 дня в больнице, дети, перенесшие гастростомию, могут довольно быстро вернуться к своей обычной деятельности после заживления разреза. Поэтому обязательно следуйте инструкциям врача о том, когда следует прекратить есть или пить ребенка (для детей, питающихся только грудным молоком, это обычно за 2 часа до процедуры; для детей ясельного и старшего возраста это может быть до 8 часов до процедуры). .
Поэтому обязательно следуйте инструкциям врача о том, когда следует прекратить есть или пить ребенка (для детей, питающихся только грудным молоком, это обычно за 2 часа до процедуры; для детей ясельного и старшего возраста это может быть до 8 часов до процедуры). . Все методы довольно просты и занимают от 30 до 45 минут.
Все методы довольно просты и занимают от 30 до 45 минут.

 Если ваш врач решит, что ваш ребенок физически может есть, медицинская бригада поможет научить его навыкам, необходимым для самостоятельного питания.
Если ваш врач решит, что ваш ребенок физически может есть, медицинская бригада поможет научить его навыкам, необходимым для самостоятельного питания. Родители или медицинские работники легко могут заменить G-трубку без дополнительной эндоскопической или хирургической процедуры.
Родители или медицинские работники легко могут заменить G-трубку без дополнительной эндоскопической или хирургической процедуры.
 На рынке представлено множество смесей для зондового питания, которые предназначены для 100% удовлетворения ваших потребностей в питании. Кормление можно давать непрерывно в течение нескольких часов, круглосуточно с определенной скоростью и доставлять с помощью специального насоса или несколько раз в день в отмеренных количествах. Адекватное питание зависит от правильного типа и количества смеси. Ваш лечащий врач назначит вам график кормления, формулу и количество воды, необходимые для оптимального питания и гидратации.
На рынке представлено множество смесей для зондового питания, которые предназначены для 100% удовлетворения ваших потребностей в питании. Кормление можно давать непрерывно в течение нескольких часов, круглосуточно с определенной скоростью и доставлять с помощью специального насоса или несколько раз в день в отмеренных количествах. Адекватное питание зависит от правильного типа и количества смеси. Ваш лечащий врач назначит вам график кормления, формулу и количество воды, необходимые для оптимального питания и гидратации.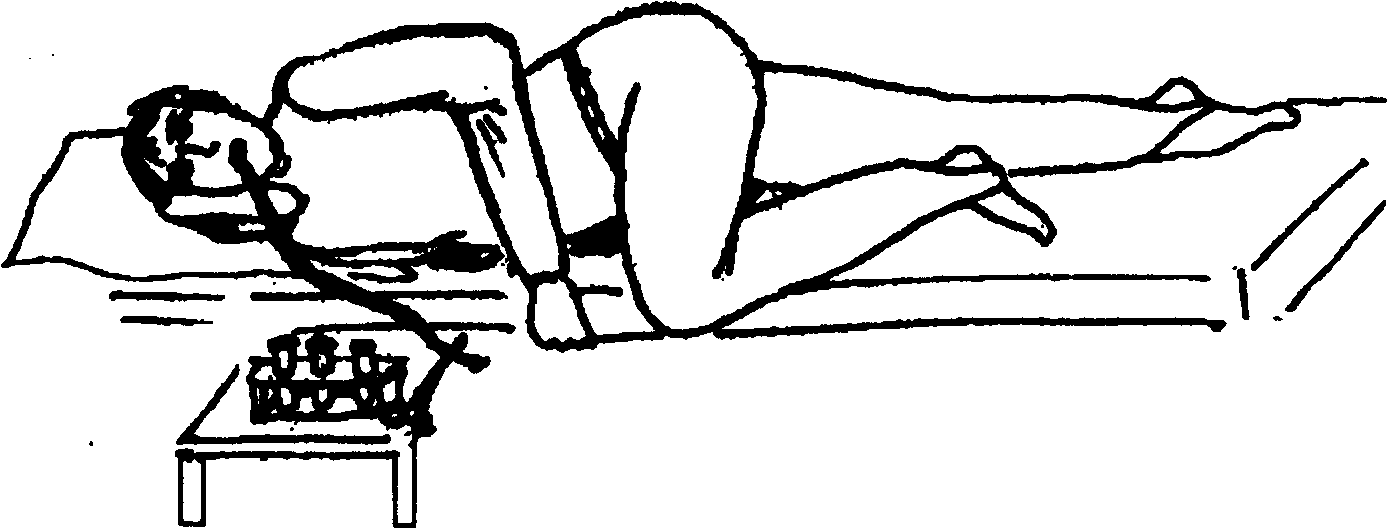 Важно следить за своей массой тела и знать свои цели по весу. Если у вас есть существенные изменения веса (увеличение или уменьшение более чем на 2 фунта за 1 неделю) или если вам разрешено есть у патолога речи, обратитесь к своему врачу, в медицинскую организацию на дому или к зарегистрированному диетологу для корректировки зондового питания.
Важно следить за своей массой тела и знать свои цели по весу. Если у вас есть существенные изменения веса (увеличение или уменьшение более чем на 2 фунта за 1 неделю) или если вам разрешено есть у патолога речи, обратитесь к своему врачу, в медицинскую организацию на дому или к зарегистрированному диетологу для корректировки зондового питания.



 После снижение температуры тела до 37,5 С лечебные гипотермические действия останавливают.
После снижение температуры тела до 37,5 С лечебные гипотермические действия останавливают. д.
д.

 Кривая диссоциации оксигемоглобина смещается вправо, что приводит к уменьшению насыщения и содержания кислорода в крови [5].
Кривая диссоциации оксигемоглобина смещается вправо, что приводит к уменьшению насыщения и содержания кислорода в крови [5].
 Развитие лихорадки на фоне острых микроциркуляторных и обменных нарушений, лежащих в основе токсикоза (спазм с последующей дилатацией капилляров, артериовенозное шунтирование, сладжирование тромбоцитов и эритроцитов, нарастающие метаболический ацидоз, гипоксия и гиперкапния, трансминерализация и др.), приводит к усугублению патологического процесса [8].
Развитие лихорадки на фоне острых микроциркуляторных и обменных нарушений, лежащих в основе токсикоза (спазм с последующей дилатацией капилляров, артериовенозное шунтирование, сладжирование тромбоцитов и эритроцитов, нарастающие метаболический ацидоз, гипоксия и гиперкапния, трансминерализация и др.), приводит к усугублению патологического процесса [8]. В момент судорог может наступить асфиксия, ведущая к смертельному исходу. Часто у детей с гипертермическим синдромом развиваются нарушения кровообращения: падение артериального давления, тахикардия, спазм периферических сосудов и т.п. Наиболее опасным вариантом гипертермического синдрома является злокачественная гипертермия, которая может привести к летальному исходу [9].
В момент судорог может наступить асфиксия, ведущая к смертельному исходу. Часто у детей с гипертермическим синдромом развиваются нарушения кровообращения: падение артериального давления, тахикардия, спазм периферических сосудов и т.п. Наиболее опасным вариантом гипертермического синдрома является злокачественная гипертермия, которая может привести к летальному исходу [9]. Согласно рекомендациям Всемирной организации здравоохранения, препаратами выбора для неотложной помощи при гипертермическом синдроме являются парацетамол, разовая доза 10–15 мг/кг массы (суточная — 60 мг/кг/сут) или ибупрофен — 5–10 мг/кг. В настоящее время создана форма парацетамола для внутривенного использования — Инфулган, что стало безопасной альтернативой раствору анальгина, используемого при оказании неотложной помощи как детям, так и взрослым. Инфулган выпускается в стеклянных емкостях по 20, 50 и 100 мл, содержащих 10 мг парацетамола в 1 мл раствора. Детям с массой тела от 10 до 50 кг Инфулган вводится внутривенно в дозе 15 мг/кг парацетамола на введение, то есть 1,5 мл/кг. Максимальная суточная доза не должна превышать 60 мг/кг массы тела. Для взрослых и детей с массой тела і 50 кг разовая доза составляет 1000 мг парацетамола, максимальная суточная — 4 г. Интервал между повторным введением препарата должен составлять не менее 4 часов.
Согласно рекомендациям Всемирной организации здравоохранения, препаратами выбора для неотложной помощи при гипертермическом синдроме являются парацетамол, разовая доза 10–15 мг/кг массы (суточная — 60 мг/кг/сут) или ибупрофен — 5–10 мг/кг. В настоящее время создана форма парацетамола для внутривенного использования — Инфулган, что стало безопасной альтернативой раствору анальгина, используемого при оказании неотложной помощи как детям, так и взрослым. Инфулган выпускается в стеклянных емкостях по 20, 50 и 100 мл, содержащих 10 мг парацетамола в 1 мл раствора. Детям с массой тела от 10 до 50 кг Инфулган вводится внутривенно в дозе 15 мг/кг парацетамола на введение, то есть 1,5 мл/кг. Максимальная суточная доза не должна превышать 60 мг/кг массы тела. Для взрослых и детей с массой тела і 50 кг разовая доза составляет 1000 мг парацетамола, максимальная суточная — 4 г. Интервал между повторным введением препарата должен составлять не менее 4 часов. е. 18–20 °С).
е. 18–20 °С).

 Каждому врачу следует учитывать, что основу терапии у детей всегда составляет лечение основного заболевания, которое привело к повышению температуры, а жаропонижающая терапия носит лишь симптоматический характер.
Каждому врачу следует учитывать, что основу терапии у детей всегда составляет лечение основного заболевания, которое привело к повышению температуры, а жаропонижающая терапия носит лишь симптоматический характер. — a1302.
— a1302. Pharmacother. — 2010. — Vol. 44. — P. 489-506.
Pharmacother. — 2010. — Vol. 44. — P. 489-506.
 Осмотрев больного, педиатр должен оценить состояние ребенка, поставить предварительный диагноз, решить вопрос о госпитализации или назначить лечение. Цель работы- это изучение неотложной медицинской помощи при гипертермическом синдроме у детей на догоспитальном этапе.
Осмотрев больного, педиатр должен оценить состояние ребенка, поставить предварительный диагноз, решить вопрос о госпитализации или назначить лечение. Цель работы- это изучение неотложной медицинской помощи при гипертермическом синдроме у детей на догоспитальном этапе. Результаты исследования:
Результаты исследования:
 Педиатр ауруды ;арап болган соц баланныц жа гдайын ба галап,бастап;ы диагноз ;ою керек, госпитализациялау немесе емдеу туралы шешлм ;абылдау керек. Тушн сездер: жо гаргы ;ыздыру синдром, балалар,жедел жэрдем.
Педиатр ауруды ;арап болган соц баланныц жа гдайын ба галап,бастап;ы диагноз ;ою керек, госпитализациялау немесе емдеу туралы шешлм ;абылдау керек. Тушн сездер: жо гаргы ;ыздыру синдром, балалар,жедел жэрдем.

 п.) для энтерального
п.) для энтерального


 +
+
 +
+ +
+


 Голова запрокинута, руки согнуты в кистях
Голова запрокинута, руки согнуты в кистях Желтуха, обусловленная грудным вскармливанием, встречается примерно у 12% детей, получающих исключительно грудное молоко. Она появляется на 2-4-е сутки жизни, пик приходится на 3-6-й день, купируется к концу 1-го месяца жизни при условии нормализации веса.
Желтуха, обусловленная грудным вскармливанием, встречается примерно у 12% детей, получающих исключительно грудное молоко. Она появляется на 2-4-е сутки жизни, пик приходится на 3-6-й день, купируется к концу 1-го месяца жизни при условии нормализации веса. Клинические проявления могут отмечаться со 2-3-х суток жизни, причем интенсивность желтухи может меняться каждые 3-5 нед. С диагностической целью может быть использован фенобарбитал в терапевтической дозе 5 мг/кг в сутки коротким курсом в течение 3 дней: характерно снижение билирубина на 50-60%, что позволяет с высокой вероятностью предположить данный синдром. Дополнительное диагностическое значение имеет анализ родословной, свидетельствующий о синдроме Жильбера в семье. Подтверждение диагноза возможно на основании генетического тестирования.
Клинические проявления могут отмечаться со 2-3-х суток жизни, причем интенсивность желтухи может меняться каждые 3-5 нед. С диагностической целью может быть использован фенобарбитал в терапевтической дозе 5 мг/кг в сутки коротким курсом в течение 3 дней: характерно снижение билирубина на 50-60%, что позволяет с высокой вероятностью предположить данный синдром. Дополнительное диагностическое значение имеет анализ родословной, свидетельствующий о синдроме Жильбера в семье. Подтверждение диагноза возможно на основании генетического тестирования.
 В дальнейшем чувствительность гематоэнцефалического барьера снижается, в связи с чем уровень билирубина может подниматься выше 340 мкмоль/л, но, по-видимому, не более чем до 500 мкмоль/л, поэтому продолжительность фототерапии может быть уменьшена до 10-16 ч/сут. К сожалению, у детей старше месячного возраста нет однозначного мнения об уровне билирубина, который является токсичным. Имеющиеся в литературе данные имеют широкий диапазон колебаний — от 500 до 800 мкмоль/л. Наш собственный опыт наблюдения за ребенком с синдромом Криглера-Найяра I типа свидетельствует о повышении билирубина до 650 мкмоль/л без развития признаков билирубиновой энцефалопатии. Радикальным методом лечения служит трансплантация печени или гепатоцитов. В ургентных ситуациях, при высоком риcке развития билирубиновой энцефалопатии, показано проведение операции ОПК или плазмафереза.
В дальнейшем чувствительность гематоэнцефалического барьера снижается, в связи с чем уровень билирубина может подниматься выше 340 мкмоль/л, но, по-видимому, не более чем до 500 мкмоль/л, поэтому продолжительность фототерапии может быть уменьшена до 10-16 ч/сут. К сожалению, у детей старше месячного возраста нет однозначного мнения об уровне билирубина, который является токсичным. Имеющиеся в литературе данные имеют широкий диапазон колебаний — от 500 до 800 мкмоль/л. Наш собственный опыт наблюдения за ребенком с синдромом Криглера-Найяра I типа свидетельствует о повышении билирубина до 650 мкмоль/л без развития признаков билирубиновой энцефалопатии. Радикальным методом лечения служит трансплантация печени или гепатоцитов. В ургентных ситуациях, при высоком риcке развития билирубиновой энцефалопатии, показано проведение операции ОПК или плазмафереза. Отличительной особенностью этой формы служит уменьшение сывороточной концентрации билирубина на фоне 3-дневного применения фенобарбитала не менее чем на 50-60%. При синдроме Криглера-Найяра типа II дефицит глюкуронилтрансферазы менее выражен, уровень билирубина в сыворотке крови широко варьирует (от 91 до 640 мкмоль/л), но чаще всего не превышает 340 мкмоль/л. Развитие билирубиновой энцефалопатии отмечается редко и в основном происходит в раннем неонатальном периоде при участии других патологических факторов. Динамический контроль за показателями НБ в сыворотке крови и раннее назначение фенобарбитала, своевременное и адекватное проведение фототерапии позволяют эффективно снизить уровень билирубина и предупредить развитие энцефалопатии.
Отличительной особенностью этой формы служит уменьшение сывороточной концентрации билирубина на фоне 3-дневного применения фенобарбитала не менее чем на 50-60%. При синдроме Криглера-Найяра типа II дефицит глюкуронилтрансферазы менее выражен, уровень билирубина в сыворотке крови широко варьирует (от 91 до 640 мкмоль/л), но чаще всего не превышает 340 мкмоль/л. Развитие билирубиновой энцефалопатии отмечается редко и в основном происходит в раннем неонатальном периоде при участии других патологических факторов. Динамический контроль за показателями НБ в сыворотке крови и раннее назначение фенобарбитала, своевременное и адекватное проведение фототерапии позволяют эффективно снизить уровень билирубина и предупредить развитие энцефалопатии.
 Проникновение билирубина внутрь клеток блокирует дыхательные ферменты митохондрий, тормозит реакции с участием аденилатциклазы и К+/Na+-АТФазы, нарушает функциональное состояние мембраны клетки и приводит к гибели нейронов. При этом ядра головного мозга приобретают характерный желтый цвет, обусловленный накоплением в них билирубина, что служит основанием для использования термина «ядерная желтуха».
Проникновение билирубина внутрь клеток блокирует дыхательные ферменты митохондрий, тормозит реакции с участием аденилатциклазы и К+/Na+-АТФазы, нарушает функциональное состояние мембраны клетки и приводит к гибели нейронов. При этом ядра головного мозга приобретают характерный желтый цвет, обусловленный накоплением в них билирубина, что служит основанием для использования термина «ядерная желтуха». Вместе с тем возможность влиять на этиологический фактор часто ограничена (например, при несовместимости матери и плода по редким факторам крови, при трансплацентарных инфекциях, врожденных дефектах глюкуронилтрансферазы). Поэтому основное значение приобретает патогенетическое лечение.
Вместе с тем возможность влиять на этиологический фактор часто ограничена (например, при несовместимости матери и плода по редким факторам крови, при трансплацентарных инфекциях, врожденных дефектах глюкуронилтрансферазы). Поэтому основное значение приобретает патогенетическое лечение. Поэтому после введения препарата альбумина в случае воздействия на организм ребенка гипоксии, ацидоза или гипогликемии билирубин, перераспределившийся первоначально из кожи в сосудистое русло, более легко высвобождается из комплекса с альбумином, чем обычно, что создает потенциальную угрозу его проникновения в клетки головного мозга. При задержке отхождения мекония или отсутствии стула в течение 12 ч детям из группы риска по гипербилирубинемии необходимо проводить очистительные клизмы.
Поэтому после введения препарата альбумина в случае воздействия на организм ребенка гипоксии, ацидоза или гипогликемии билирубин, перераспределившийся первоначально из кожи в сосудистое русло, более легко высвобождается из комплекса с альбумином, чем обычно, что создает потенциальную угрозу его проникновения в клетки головного мозга. При задержке отхождения мекония или отсутствии стула в течение 12 ч детям из группы риска по гипербилирубинемии необходимо проводить очистительные клизмы. Наиболее значимые среди них — гемолитическая анемия, оценка по Апгар на 5-й минуте <4 баллов, PaO2 <40 мм рт.ст. (PkO2 <35 мм рт.ст) >1 ч, pH арт.кр <7,15 (pH кап.кр.<7,1) >1 ч, ректальная температура 35 °C, концентрация сывороточного альбумина 25 г/л, ухудшение неврологического статуса, тяжелое инфекционное заболевание [11].
Наиболее значимые среди них — гемолитическая анемия, оценка по Апгар на 5-й минуте <4 баллов, PaO2 <40 мм рт.ст. (PkO2 <35 мм рт.ст) >1 ч, pH арт.кр <7,15 (pH кап.кр.<7,1) >1 ч, ректальная температура 35 °C, концентрация сывороточного альбумина 25 г/л, ухудшение неврологического статуса, тяжелое инфекционное заболевание [11]. Это служит терапевтическим обоснованием для прерывистого использования фототерапии при гипербилирубинемии. Вместе с тем постоянно происходит обмен изомерами билирубина между кожей и сывороткой крови, что диктует необходимость продолжать фототерапию до тех пор, пока не прекратится патологически высокая продукция билирубина или не повысится эффективность его естественного выведения из организма. Исходя из этого, а также основываясь на собственных клинических наблюдениях, мы рекомендуем при патологических гипербилирубинемиях у доношенных детей проводить фототерапию по классической схеме: длительное воздействие светом с небольшими перерывами на питье и кормление, смену положения ребенка и медицинские манипуляции.
Это служит терапевтическим обоснованием для прерывистого использования фототерапии при гипербилирубинемии. Вместе с тем постоянно происходит обмен изомерами билирубина между кожей и сывороткой крови, что диктует необходимость продолжать фототерапию до тех пор, пока не прекратится патологически высокая продукция билирубина или не повысится эффективность его естественного выведения из организма. Исходя из этого, а также основываясь на собственных клинических наблюдениях, мы рекомендуем при патологических гипербилирубинемиях у доношенных детей проводить фототерапию по классической схеме: длительное воздействие светом с небольшими перерывами на питье и кормление, смену положения ребенка и медицинские манипуляции.



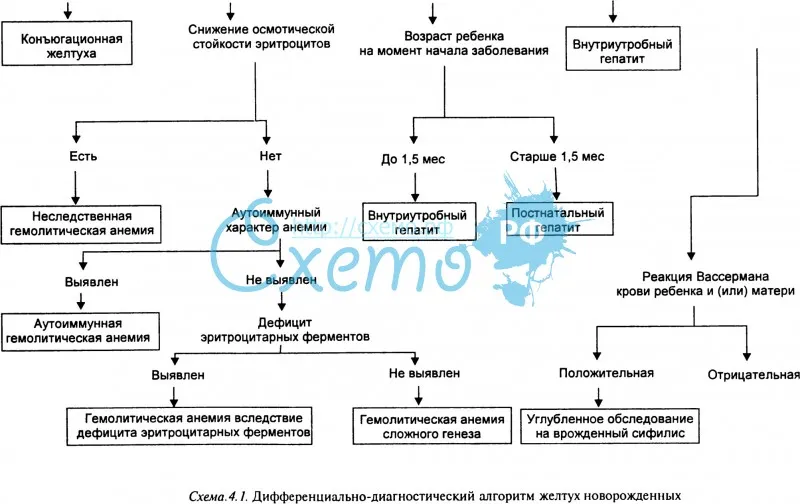
 — Т. 1, № 6. — С. 9-18.
— Т. 1, № 6. — С. 9-18. — 2008. — Vol. 121. — P. e170-e179.
— 2008. — Vol. 121. — P. e170-e179. Petersen J.R., Okorodudu A.O., Mohammad A.A. et al. Association of transcutaneous bilirubin testing in hospital with decreased readmission rate for hyperbilirubinemia // Clin. Chem. — 2005. — Vol. 51. — P. 540-544.
Petersen J.R., Okorodudu A.O., Mohammad A.A. et al. Association of transcutaneous bilirubin testing in hospital with decreased readmission rate for hyperbilirubinemia // Clin. Chem. — 2005. — Vol. 51. — P. 540-544. — 2009. — Vol. 123. — P. e1052.
— 2009. — Vol. 123. — P. e1052. Аннотация книги
Аннотация книги Когда симптомы налицо
Когда симптомы налицо Но продолжительность жизни гемоглобина около 120 суток, после чего начинается процесс его разрушения клетками макрофагами, в результате чего и образуются аминокислоты и пигмент билирубин, имеющий желто-красную окраску. Билирубин не растворим в крови, может свободно циркулировать в крови с помощью молекул транспортных белков. Билирубин может легко проникать в различные ткани нашего организма, но в норме он не задерживается в них, а достаточно быстро транспортируется с током крови непосредственно в клетки печени – гепатоциты. Где и начинается процесс изменения, или скорее даже превращения “свободного билирубина” в несвободный. Под воздействием специфических ферментов и целого каскада химических реакций формируется фракция билирубина, связанного с глюкуроновой кислотой. Теперь он водорастворимый и неспособен передвигаться с током крови по всему организму. Его путь теперь строго регламентирован – он транспортируется в желчный пузырь, чтобы в составе желчи попасть в 12-перстную кишку, трансформироваться в стеркобилин и уробилиноген, и покинуть организм вместе с калом и мочой.
Но продолжительность жизни гемоглобина около 120 суток, после чего начинается процесс его разрушения клетками макрофагами, в результате чего и образуются аминокислоты и пигмент билирубин, имеющий желто-красную окраску. Билирубин не растворим в крови, может свободно циркулировать в крови с помощью молекул транспортных белков. Билирубин может легко проникать в различные ткани нашего организма, но в норме он не задерживается в них, а достаточно быстро транспортируется с током крови непосредственно в клетки печени – гепатоциты. Где и начинается процесс изменения, или скорее даже превращения “свободного билирубина” в несвободный. Под воздействием специфических ферментов и целого каскада химических реакций формируется фракция билирубина, связанного с глюкуроновой кислотой. Теперь он водорастворимый и неспособен передвигаться с током крови по всему организму. Его путь теперь строго регламентирован – он транспортируется в желчный пузырь, чтобы в составе желчи попасть в 12-перстную кишку, трансформироваться в стеркобилин и уробилиноген, и покинуть организм вместе с калом и мочой. В норме, в течение суток, для последующих трансформаций в организме могут образовываться от 100 до 300 мг билирубина.
В норме, в течение суток, для последующих трансформаций в организме могут образовываться от 100 до 300 мг билирубина.
 Как правило, циркуляция эритроцитов в организме около 120 суток, но на фоне гемолитических состояний продолжительность их жизни сокращается и может составлять всего несколько дней или часов. И повышенное разрушение эритроцитов приводит к тому, что в кровь выделяется слишком большое количество билирубина, а полноценно вывести его из организма невозможно. У пациентов с гемолитической желтухой кожные покровы имеют специфическую бледно лимонно-желтую окраску. Стул и моча становятся интенсивно окрашенными. Темная окраска стула объясняется повышенным содержанием стеркобилиногена и стеркобилина. И темный цвет мочи обусловлен большим количеством билирубина, который не успел «связаться» с белками. Повышенный уровень билирубина опасен еще и тем, что он способен проникать через гематоэнцефалический барьер, повреждая головной мозг, вызывая энцефалопатию.
Как правило, циркуляция эритроцитов в организме около 120 суток, но на фоне гемолитических состояний продолжительность их жизни сокращается и может составлять всего несколько дней или часов. И повышенное разрушение эритроцитов приводит к тому, что в кровь выделяется слишком большое количество билирубина, а полноценно вывести его из организма невозможно. У пациентов с гемолитической желтухой кожные покровы имеют специфическую бледно лимонно-желтую окраску. Стул и моча становятся интенсивно окрашенными. Темная окраска стула объясняется повышенным содержанием стеркобилиногена и стеркобилина. И темный цвет мочи обусловлен большим количеством билирубина, который не успел «связаться» с белками. Повышенный уровень билирубина опасен еще и тем, что он способен проникать через гематоэнцефалический барьер, повреждая головной мозг, вызывая энцефалопатию.
 Гемолитическая желтуха еще может быть проявлением хронических заболеваний, при которых имеются патологии оболочки, или биохимические дефекты в самом эритроците, например талассемия, гемоглобинурия, болезнь Минковского — Шоффара.
Гемолитическая желтуха еще может быть проявлением хронических заболеваний, при которых имеются патологии оболочки, или биохимические дефекты в самом эритроците, например талассемия, гемоглобинурия, болезнь Минковского — Шоффара.
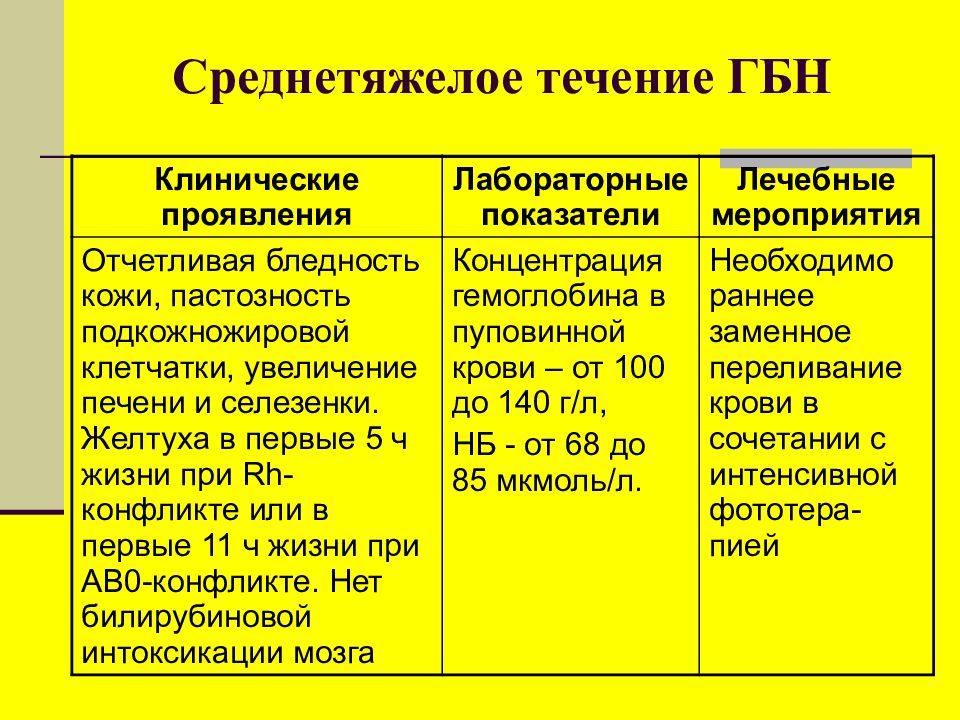 Мембрана гепатоцитов становится проницаемой для билирубина, он не может связаться с белками и транспортироваться из организма. Билирубин свободно проникает в сосудистое русло, проникает в ткани, в результате чего у пациентов появляется яркая желтушная окраска кожных покровов и слизистых оболочек. Стул, наоборот, светлеет, становясь светло-серым или обесцвеченным при тяжелом течении заболевания. У многих пациентов появляется кожный зуд. Моча становится насыщенного оттенка, приобретая цвет «темного пива».
Мембрана гепатоцитов становится проницаемой для билирубина, он не может связаться с белками и транспортироваться из организма. Билирубин свободно проникает в сосудистое русло, проникает в ткани, в результате чего у пациентов появляется яркая желтушная окраска кожных покровов и слизистых оболочек. Стул, наоборот, светлеет, становясь светло-серым или обесцвеченным при тяжелом течении заболевания. У многих пациентов появляется кожный зуд. Моча становится насыщенного оттенка, приобретая цвет «темного пива».
 Традиционно, с выездом на дачный участок возрастает количество иерсиниоза, псевдотуберкулеза (их еще называют иногда «мышиными лихорадками», поскольку грызуны — основные переносчики инфекции), лептоспироз, листериоз, лихорадка Ку.
Традиционно, с выездом на дачный участок возрастает количество иерсиниоза, псевдотуберкулеза (их еще называют иногда «мышиными лихорадками», поскольку грызуны — основные переносчики инфекции), лептоспироз, листериоз, лихорадка Ку.

 Особенно после перенесенных инфекций, приема алкоголя, длительной дегидратации, голодания, эмоциональной и физической нагрузки, а у женщин и во время менструации.
Особенно после перенесенных инфекций, приема алкоголя, длительной дегидратации, голодания, эмоциональной и физической нагрузки, а у женщин и во время менструации.
 Пациенты должны быть осмотрены хирургом, проведено инструментальное обследование для уточнения характера обтурации. Как правило, развитию механической желтухи предшествует приступ сильных болей в правом подреберье. И лишь спустя некоторое время, в зависимости от тяжести процесса, начинают появляться первые признаки желтухи. Отмечается потемнение мочи, слегка желтеют склеры. Важно не откладывать, а обратиться к врачу незамедлительно. Хотя желтуха — это яркий симптом, который не остается незамеченным ни пациентом, ни окружающим, важно проконсультироваться с врачом как можно быстрее.
Пациенты должны быть осмотрены хирургом, проведено инструментальное обследование для уточнения характера обтурации. Как правило, развитию механической желтухи предшествует приступ сильных болей в правом подреберье. И лишь спустя некоторое время, в зависимости от тяжести процесса, начинают появляться первые признаки желтухи. Отмечается потемнение мочи, слегка желтеют склеры. Важно не откладывать, а обратиться к врачу незамедлительно. Хотя желтуха — это яркий симптом, который не остается незамеченным ни пациентом, ни окружающим, важно проконсультироваться с врачом как можно быстрее.
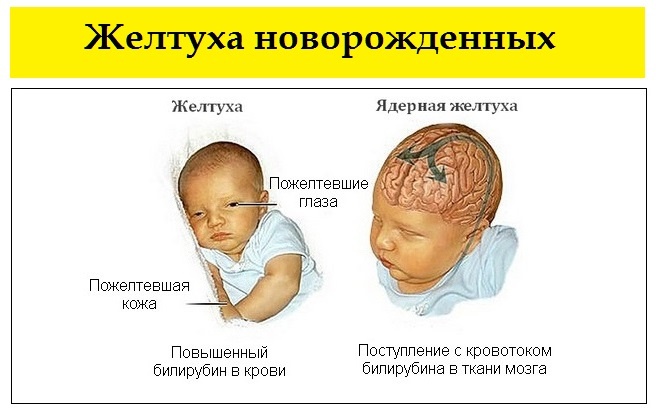 Как правило, этот тип желтухи встречается у детей, но и взрослые не исключение. Каротин содержится в моркови, тыкве, персиках, оранжевом болгарском перце. И если рацион содержит избыточное количество этих продуктов, то избыток каротина, откладываясь в кожных покровах, приводит к ложной желтухе.
Как правило, этот тип желтухи встречается у детей, но и взрослые не исключение. Каротин содержится в моркови, тыкве, персиках, оранжевом болгарском перце. И если рацион содержит избыточное количество этих продуктов, то избыток каротина, откладываясь в кожных покровах, приводит к ложной желтухе.
 Способ позволяет систематизировать и усовершенствовать качество дифференциальной диагностики затяжных вариантов течения желтухи, что дает возможность предотвратить осложнения: ранний фиброз печени, врожденный цирроз печени, атрезия желчных протоков, асцит, кровотечение из варикозных вен пищевода, печеночная недостаточность с летальным исходом.
Способ позволяет систематизировать и усовершенствовать качество дифференциальной диагностики затяжных вариантов течения желтухи, что дает возможность предотвратить осложнения: ранний фиброз печени, врожденный цирроз печени, атрезия желчных протоков, асцит, кровотечение из варикозных вен пищевода, печеночная недостаточность с летальным исходом.
 Недостатком данных рекомендаций является полное отсутствие информации по применению методов диагностики инфекционных факторов риска, способствующих затяжной желтухе. В национальном руководстве «Неонатология» инфекционно-значимые объекты перечисляются как возможная причина формирования желтухи, но врачи практического здравоохранения испытывают трудности при выборе достоверных методов обследования и трактовке полученных результатов, их устраивает конкретный алгоритм исследований с применением диагностических тест-систем на TORCH-комплекс. TORCH — это общепринятая аббревиатура наиболее распространенных в современном мире инфекционных заболеваний: Т — токсоплазмоз, О — другие оппортунистические инфекции, как вирусные гепатиты В и С, хламидиоз, микоплазмоз, уреаплазмоз, инфекционный мононуклеоз, R — краснуха, С — цитомегаловирусная инфекция, Н — герпесвирусная инфекция. Имеется разработанный и внедренный в практику здравоохранения сборник «Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей», в котором дан подробный анализ современных методов диагностики инфекционных заболеваний.
Недостатком данных рекомендаций является полное отсутствие информации по применению методов диагностики инфекционных факторов риска, способствующих затяжной желтухе. В национальном руководстве «Неонатология» инфекционно-значимые объекты перечисляются как возможная причина формирования желтухи, но врачи практического здравоохранения испытывают трудности при выборе достоверных методов обследования и трактовке полученных результатов, их устраивает конкретный алгоритм исследований с применением диагностических тест-систем на TORCH-комплекс. TORCH — это общепринятая аббревиатура наиболее распространенных в современном мире инфекционных заболеваний: Т — токсоплазмоз, О — другие оппортунистические инфекции, как вирусные гепатиты В и С, хламидиоз, микоплазмоз, уреаплазмоз, инфекционный мононуклеоз, R — краснуха, С — цитомегаловирусная инфекция, Н — герпесвирусная инфекция. Имеется разработанный и внедренный в практику здравоохранения сборник «Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорожденных детей», в котором дан подробный анализ современных методов диагностики инфекционных заболеваний.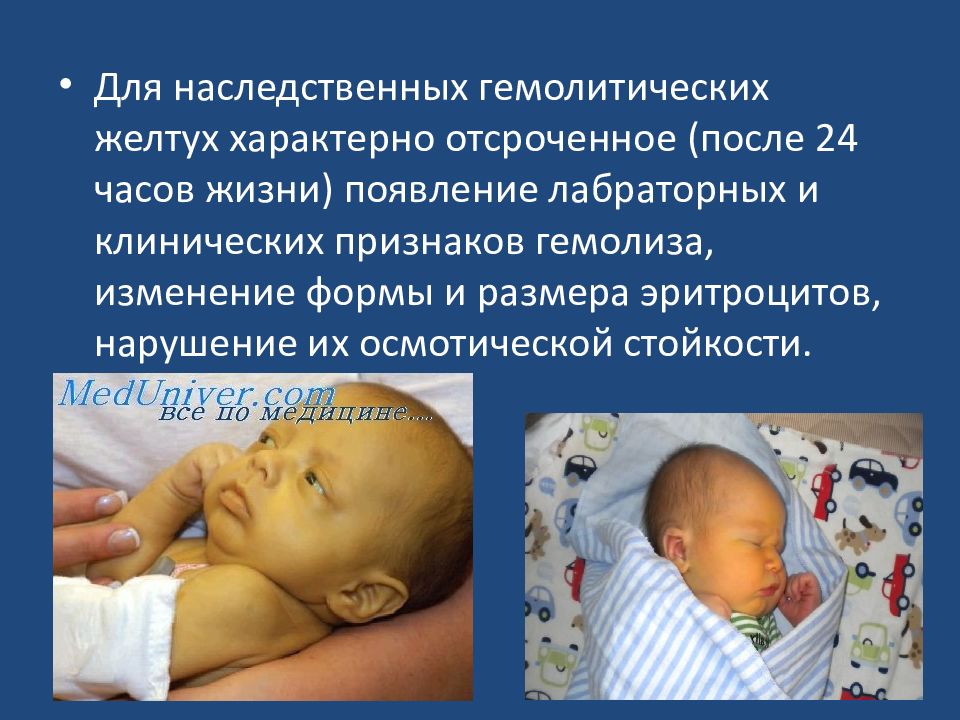 Недостатком этого руководства является тот факт, что в нем отсутствует конкретный план обследования на функциональные пробы печени и маркеры генетических заболеваний. Особенности диагностики генетически-опосредованных заболеваний, протекающих с желтухой, обсуждаются только в руководствах по наследственным заболеваниям. Недостатком современных рекомендаций является отсутствие четкой, хорошо прописанной, адаптированной к современным требованиям программы обследования по выявлению маркеров TORCH-инфекций и генетических заболеваний. Совокупность наборов современных тест-систем ИФА- (иммуноферментный анализ) и ПЦР- (полимеразная цепная реакция) диагностики позволяют полноценно предоставить информацию о роли инфекционных и наследственных факторов риска в формировании патологии печени у детей. Расшифровка этиологически значимых факторов, вызывающих затяжную желтуху и патологию гепатобилиарного тракта, помогает улучшить качество проведения дифференциальной диагностики, уменьшить риски ранней инвалидизации, прогнозировать исходы патологического процесса и составлять программу реабилитации детей на ранних этапах болезни.
Недостатком этого руководства является тот факт, что в нем отсутствует конкретный план обследования на функциональные пробы печени и маркеры генетических заболеваний. Особенности диагностики генетически-опосредованных заболеваний, протекающих с желтухой, обсуждаются только в руководствах по наследственным заболеваниям. Недостатком современных рекомендаций является отсутствие четкой, хорошо прописанной, адаптированной к современным требованиям программы обследования по выявлению маркеров TORCH-инфекций и генетических заболеваний. Совокупность наборов современных тест-систем ИФА- (иммуноферментный анализ) и ПЦР- (полимеразная цепная реакция) диагностики позволяют полноценно предоставить информацию о роли инфекционных и наследственных факторов риска в формировании патологии печени у детей. Расшифровка этиологически значимых факторов, вызывающих затяжную желтуху и патологию гепатобилиарного тракта, помогает улучшить качество проведения дифференциальной диагностики, уменьшить риски ранней инвалидизации, прогнозировать исходы патологического процесса и составлять программу реабилитации детей на ранних этапах болезни. Необходимо систематизировать поиск маркеров TORCH-инфекций для уточнения роли «факультативно-гепатотропных» возбудителей в развитии острого и хронического воспаления в печени, поскольку имеется возможность в предельно короткие сроки провести этиотропную и антифибротическую терапию с целью улучшения прогнозов заболевания. Многие наследственные заболевания, дебютирующие с затяжной формой желтухи, также поддаются лечению, например при галактоземии удается получить ремиссию путем подбора специальной диеты.
Необходимо систематизировать поиск маркеров TORCH-инфекций для уточнения роли «факультативно-гепатотропных» возбудителей в развитии острого и хронического воспаления в печени, поскольку имеется возможность в предельно короткие сроки провести этиотропную и антифибротическую терапию с целью улучшения прогнозов заболевания. Многие наследственные заболевания, дебютирующие с затяжной формой желтухи, также поддаются лечению, например при галактоземии удается получить ремиссию путем подбора специальной диеты. Наличие лимфадении
Наличие лимфадении Зачастую холестатический компонент является грозным признаком дебюта цирроза печени у новорожденного ребенка. Чем раньше будет известно об этом процессе, тем быстрее будут приняты меры для коррекции течения болезни. Известно, что холестатические желтухи периода новорожденности замечательно поддаются лечению с применением максимальной дозировки препаратов урсодеоксихолевой кислоты. Определение уровня сахара крови при желтухе и показателя TTГ должно проводиться не из желания усложнить процесс обследования. Это делается грамотным специалистом для того, чтобы параллельно исключить такие грозные генетические заболевания, как гликогенозы, галактоземию и врожденный гипотиреоз, они зачастую дебютируют с синдромом желтухи.
Зачастую холестатический компонент является грозным признаком дебюта цирроза печени у новорожденного ребенка. Чем раньше будет известно об этом процессе, тем быстрее будут приняты меры для коррекции течения болезни. Известно, что холестатические желтухи периода новорожденности замечательно поддаются лечению с применением максимальной дозировки препаратов урсодеоксихолевой кислоты. Определение уровня сахара крови при желтухе и показателя TTГ должно проводиться не из желания усложнить процесс обследования. Это делается грамотным специалистом для того, чтобы параллельно исключить такие грозные генетические заболевания, как гликогенозы, галактоземию и врожденный гипотиреоз, они зачастую дебютируют с синдромом желтухи. Параллельно определяя уровень α1-фракции глобулина, исключается еще одно генетическое заболевание — болезнь α1-антитрипсиновой недостаточности.
Параллельно определяя уровень α1-фракции глобулина, исключается еще одно генетическое заболевание — болезнь α1-антитрипсиновой недостаточности.
 Для студентов медицинских колледжей, училищ, а также практикующих медицинских сестер.
Для студентов медицинских колледжей, училищ, а также практикующих медицинских сестер. В России
В России

 )
) тяжелое течение ст.
тяжелое течение ст.

 Сестринские рекомендации пациенту
Сестринские рекомендации пациенту




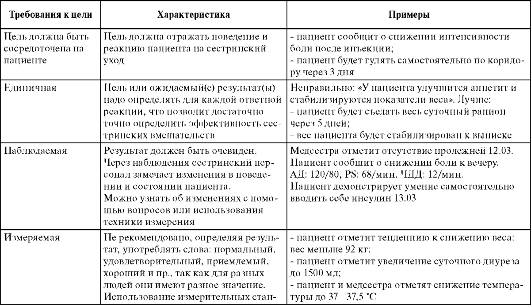
 Планы обслуживания также предоставляют средства связи между медсестрами, их пациентами и другими поставщиками медицинских услуг для достижения результатов в области здравоохранения. Без процесса планирования сестринского ухода будет потеряно качество и последовательность в уходе за пациентами.
Планы обслуживания также предоставляют средства связи между медсестрами, их пациентами и другими поставщиками медицинских услуг для достижения результатов в области здравоохранения. Без процесса планирования сестринского ухода будет потеряно качество и последовательность в уходе за пациентами. Официальные планы ухода подразделяются на стандартизированный план ухода и индивидуальный план ухода: Стандартные планы ухода определяют сестринский уход для групп клиентов с повседневными потребностями. Индивидуальные планы обслуживания разработаны с учетом уникальных потребностей конкретного клиента или потребностей, которые не учитываются в стандартизированном плане обслуживания.
Официальные планы ухода подразделяются на стандартизированный план ухода и индивидуальный план ухода: Стандартные планы ухода определяют сестринский уход для групп клиентов с повседневными потребностями. Индивидуальные планы обслуживания разработаны с учетом уникальных потребностей конкретного клиента или потребностей, которые не учитываются в стандартизированном плане обслуживания.

 Эти компоненты подробно описаны ниже:
Эти компоненты подробно описаны ниже: Некоторые агентства используют план из трех столбцов, в котором цели и оценка находятся в одном столбце. У других агентств есть план из пяти столбцов, который включает столбец для подсказок оценки.
Некоторые агентства используют план из трех столбцов, в котором цели и оценка находятся в одном столбце. У других агентств есть план из пяти столбцов, который включает столбец для подсказок оценки.

 Следует уделять первоочередное внимание опасным для жизни проблемам.
Следует уделять первоочередное внимание опасным для жизни проблемам.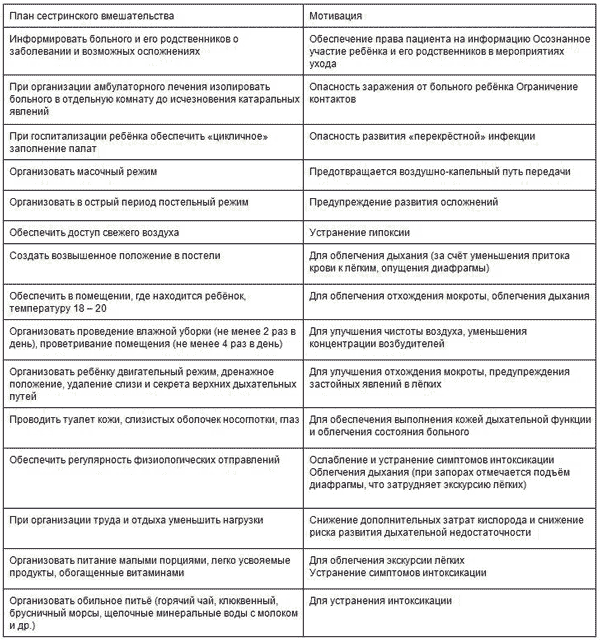

 Этот субъект часто опускается в описании целей, поскольку предполагается, что субъектом является клиент, если не указано иное (семья, второй половинка).
Этот субъект часто опускается в описании целей, поскольку предполагается, что субъектом является клиент, если не указано иное (семья, второй половинка).
 Выбранные вмешательства должны быть направлены на устранение или уменьшение этиологии медсестринского диагноза. Что касается диагнозов, связанных с уходом за больными, вмешательства должны быть направлены на снижение факторов риска у клиента. На этом этапе медсестринские вмешательства определяются и записываются на этапе планирования медсестринского процесса; однако на самом деле они выполняются на этапе реализации.
Выбранные вмешательства должны быть направлены на устранение или уменьшение этиологии медсестринского диагноза. Что касается диагнозов, связанных с уходом за больными, вмешательства должны быть направлены на снижение факторов риска у клиента. На этом этапе медсестринские вмешательства определяются и записываются на этапе планирования медсестринского процесса; однако на самом деле они выполняются на этапе реализации. Включает приказы медсестре о предоставлении лекарств, внутривенной терапии, диагностических тестов, лечения, диеты и активности или отдыха.Оценка и объяснение во время выполнения медицинских предписаний также являются частью вмешательств иждивенцев.
Включает приказы медсестре о предоставлении лекарств, внутривенной терапии, диагностических тестов, лечения, диеты и активности или отдыха.Оценка и объяснение во время выполнения медицинских предписаний также являются частью вмешательств иждивенцев.


 , Торелл-Экстранд, И., и Рредлинг, Р. (2000). Разработка инструмента аудита планов сестринского ухода в истории болезни пациента. BMJ Качество и безопасность , 9 (1), 6-13. [ Ссылка ]
, Торелл-Экстранд, И., и Рредлинг, Р. (2000). Разработка инструмента аудита планов сестринского ухода в истории болезни пациента. BMJ Качество и безопасность , 9 (1), 6-13. [ Ссылка ] ). Узнайте, что такое медсестринский диагноз, его историю и эволюцию, процесс медсестринского ухода, различные типы, его классификации и как правильно писать медсестринский диагноз NANDA.В это руководство также включены советы о том, как вы можете сформулировать более точный диагноз для сестринского дела, а также руководства о том, как вы можете использовать их при составлении планов сестринского ухода (NCP).
). Узнайте, что такое медсестринский диагноз, его историю и эволюцию, процесс медсестринского ухода, различные типы, его классификации и как правильно писать медсестринский диагноз NANDA.В это руководство также включены советы о том, как вы можете сформулировать более точный диагноз для сестринского дела, а также руководства о том, как вы можете использовать их при составлении планов сестринского ухода (NCP).

 Это называется «медсестринский диагноз», потому что это вопросы, которые содержат четкое и точное действие, связанное с тем, какие действия медсестры могут самостоятельно предпринять в отношении конкретного заболевания или состояния. Это включает в себя все, что является физическим, умственным и духовным типом реакции. Следовательно, медсестринский диагноз сосредоточен на уходе.
Это называется «медсестринский диагноз», потому что это вопросы, которые содержат четкое и точное действие, связанное с тем, какие действия медсестры могут самостоятельно предпринять в отношении конкретного заболевания или состояния. Это включает в себя все, что является физическим, умственным и духовным типом реакции. Следовательно, медсестринский диагноз сосредоточен на уходе. Медицинский диагноз обычно не меняется. Медсестры обязаны выполнять предписания врача и проводить предписанные процедуры и терапию.
Медицинский диагноз обычно не меняется. Медсестры обязаны выполнять предписания врача и проводить предписанные процедуры и терапию.
 Медсестры могут направлять диагнозы на рассмотрение в Комитет по диагностической оценке. Совет директоров NANDA-I дает окончательное разрешение на включение диагноза в официальный список этикеток.По состоянию на 2020 год NANDA-I одобрил 244 диагноза для клинического использования, тестирования и уточнения.
Медсестры могут направлять диагнозы на рассмотрение в Комитет по диагностической оценке. Совет директоров NANDA-I дает окончательное разрешение на включение диагноза в официальный список этикеток.По состоянию на 2020 год NANDA-I одобрил 244 диагноза для клинического использования, тестирования и уточнения. В связи с этим медсестры почувствовали необходимость пересмотреть свой уникальный статус и ценность.
В связи с этим медсестры почувствовали необходимость пересмотреть свой уникальный статус и ценность.
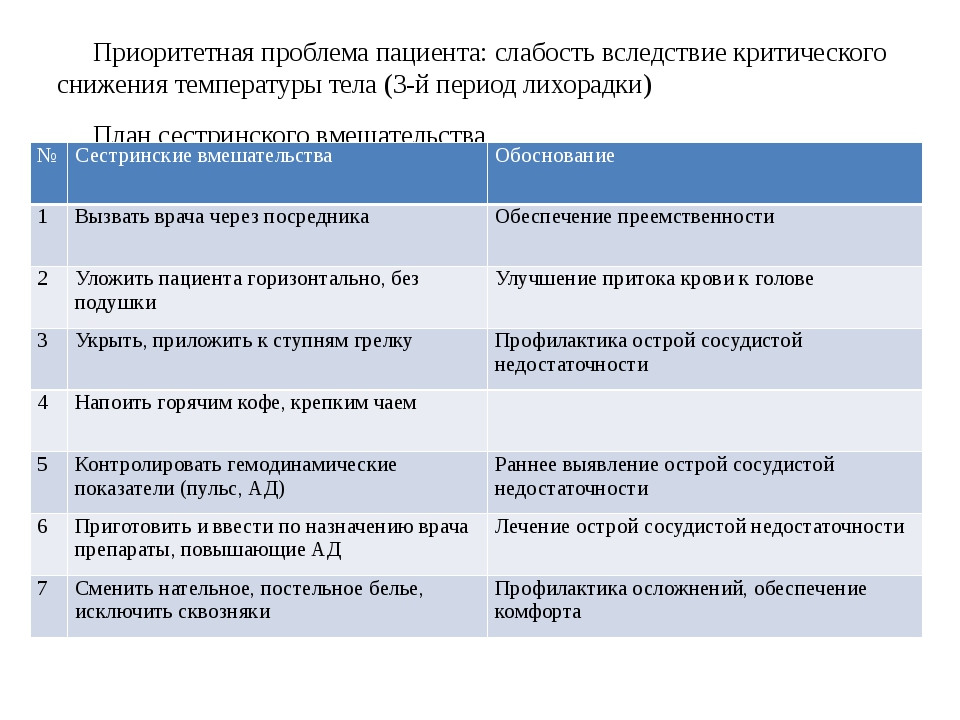

 Но самое страшное то, что у них существует врожденная предрасположенность к алкоголизму.
Но самое страшное то, что у них существует врожденная предрасположенность к алкоголизму. Вреден для плода и сам этиловый спирт, и продукты его распада. Помимо того, что алкоголь влияет на клетки будущего ребенка, из которых формируются ткани и органы, он еще поражает клетки нервной системы, в частности, головного мозга. Алкоголь к тому же снижает содержание в крови витаминов, нарушает обмен веществ и гормональный фон.
Вреден для плода и сам этиловый спирт, и продукты его распада. Помимо того, что алкоголь влияет на клетки будущего ребенка, из которых формируются ткани и органы, он еще поражает клетки нервной системы, в частности, головного мозга. Алкоголь к тому же снижает содержание в крови витаминов, нарушает обмен веществ и гормональный фон.
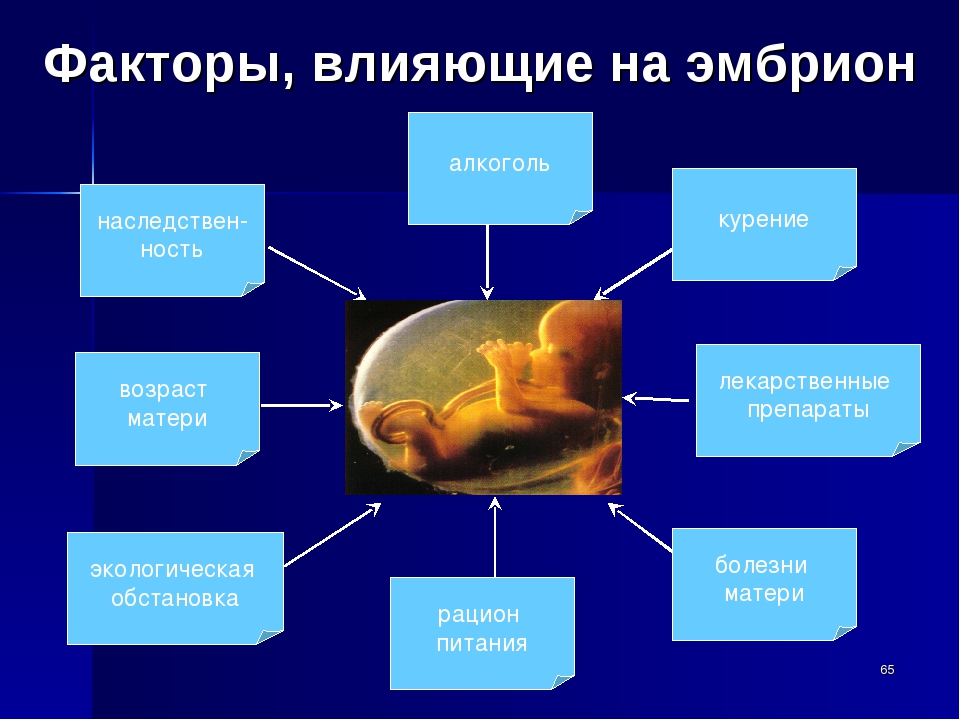 Дети с таким синдромом имеют стойко низкий интеллект, их социальная адаптация ограничена. Радует только то, что в будущем они могут иметь здоровое потомство, если будут воздерживаться от алкоголя в детородный период. То же касается и матерей, у которых родились дети с алкогольным синдромом плода. Если при следующих беременностях они не будут употреблять спиртное, то смогут родить здоровых детей.
Дети с таким синдромом имеют стойко низкий интеллект, их социальная адаптация ограничена. Радует только то, что в будущем они могут иметь здоровое потомство, если будут воздерживаться от алкоголя в детородный период. То же касается и матерей, у которых родились дети с алкогольным синдромом плода. Если при следующих беременностях они не будут употреблять спиртное, то смогут родить здоровых детей. Получается, что формирование основы органов будущего малыша происходило «под градусом». Из-за отсутствия плаценты на ранних сроках беременности растущий плод получает весь алкоголь, выпитый матерью. Поэтому супруги, планирующие рождение детей, должны исключить из своей жизни алкоголь. Мужчина должен соблюдать полное «вето» на спиртное до наступления беременности у жены, а женщина – до окончания лактации.
Получается, что формирование основы органов будущего малыша происходило «под градусом». Из-за отсутствия плаценты на ранних сроках беременности растущий плод получает весь алкоголь, выпитый матерью. Поэтому супруги, планирующие рождение детей, должны исключить из своей жизни алкоголь. Мужчина должен соблюдать полное «вето» на спиртное до наступления беременности у жены, а женщина – до окончания лактации. Если мужчина планирует иметь детей, он должен отказаться от спиртного как минимум за 4 месяца до зачатия. Только так будет сведен до нуля риск пагубного влияния алкоголя на наследственность. Учеными установлена связь между алкоголизмом отца и развитием плода во время беременности. Они считают, что злоупотребление алкоголем отца может вызвать у будущего ребенка плодный алкогольный синдром. Ежедневно употребляемые даже небольшие дозы алкоголя во многих случаях снижают подвижность сперматозоидов и повреждают их наследственную структуру. А это отражается на здоровье будущих детей.
Если мужчина планирует иметь детей, он должен отказаться от спиртного как минимум за 4 месяца до зачатия. Только так будет сведен до нуля риск пагубного влияния алкоголя на наследственность. Учеными установлена связь между алкоголизмом отца и развитием плода во время беременности. Они считают, что злоупотребление алкоголем отца может вызвать у будущего ребенка плодный алкогольный синдром. Ежедневно употребляемые даже небольшие дозы алкоголя во многих случаях снижают подвижность сперматозоидов и повреждают их наследственную структуру. А это отражается на здоровье будущих детей. 12.2019
12.2019





 Это значит, что дозовая зависимость между количеством выпитого спиртного и риском возникновения пороков развития не определена, и эффект алкоголя зависит лишь от индивидуальных особенностей организма матери и плода.
Это значит, что дозовая зависимость между количеством выпитого спиртного и риском возникновения пороков развития не определена, и эффект алкоголя зависит лишь от индивидуальных особенностей организма матери и плода.
 Накапливающиеся в тканях плода смолы, попавшие в легкие матери из сигаретного дыма, значительно повышают риск возникновения у новорожденных злокачественных опухолей.
Накапливающиеся в тканях плода смолы, попавшие в легкие матери из сигаретного дыма, значительно повышают риск возникновения у новорожденных злокачественных опухолей.
 Приспособиться к новой обстановке ребенку не так легко, а объятия пеленочки помогут создать знакомые ощущения. Если пеленать крошку в первые недели жизни, процесс адаптации пройдет максимально легко.
Приспособиться к новой обстановке ребенку не так легко, а объятия пеленочки помогут создать знакомые ощущения. Если пеленать крошку в первые недели жизни, процесс адаптации пройдет максимально легко.


 В практике используют несколько методов пеленания детей.
В практике используют несколько методов пеленания детей.