Как лечить понос у детей в домашних условиях?
Понос у ребёнка — широко распространённое явление, с которым в некоторых случаях можно справиться самостоятельно. На этот случай в домашней аптечке всегда должен быть ряд препаратов, также следует внимательно следить за питанием и питьевым режимом ребенка.
Лекарственные препараты
Выбор лекарства во многом зависит от причины диареи у ребёнка. Это могут быть погрешности в питании, инфекция или сбой из-за каких-то изменений в организме (например, у детей до года понос часто появляется в период, когда прорезаются зубы).

Все медицинские препараты, которые следует иметь в аптечке на этот случай, можно разделить на три группы:
- энтеросорбенты — лекарства, связывающие и выводящие токсины, бактерии и продукты их жизнедеятельности из организма;
- регидратационные средства — препараты для восстановления водно-солевого баланса в организме;
- пробиотики, которые способствуют нормализации микрофлоры кишечника.
Энтеросорбенты
Эти препараты эффективны при отравлении несвежей пищей и диарее, вызванной аллергией или пищевой непереносимостью некоторых продуктов. Они также являются частью терапии при инфекционном поражении кишечника и отравлении лекарствами или ядами, однако в этих случаях обязательно нужно обратиться к врачу. К сожалению, когда понос вызван стрессом или изменениями в организме, энтеросорбенты малоэффективны, но могут облегчить симптомы.
Самым известным энтеросорбентом является активированный уголь, однако сейчас есть аналоги, превосходящие его по удобству применения и поглощающим свойствам.
Один из таких сорбентов — Полисорб, действующим веществом которого является двуокись кремния. Этот препарат является безопасным, так как двуокись кремния не растворяется кислотами или водой, не попадает в кровь и выводится естественным путём в неизменном виде. Она вступает в контакт с токсинами, притягивает их и выводит. Полисорб является неизбирательным сорбентом, поэтому универсален по отношению ко многим причинам диареи: несвежая пища, бактерии и продукты их жизнедеятельности, аллергены и другое.
Дозировка препарата рассчитывается по весу ребёнка, порошок разводится водой и ребёнку просто нужно выпить суспензию — это проще, чем проглотить несколько таблеток активированного угля. По рекомендации врача средство можно давать грудничкам.
Лактофильтрум — энтеросорбент, разрешённый для детей старше 1 года. Состоит из двух активных компонентов. Первый — гидролизный лингин, который обладает способностью впитывать токсины и обеспечивает некоторую дезинфекцию. Второй — лактулоза, которая в кишечнике преобразуется в органические кислоты, подавляющие болезнетворную флору. Препарат влияет на способность кишечника сокращаться и способствует восстановлению нормального баланса микроорганизмов.
Лактофильтрум выпускается в капсулах, которые нужно принимать трижды в день: детям до 3 лет по полтаблетки, с 3 до 7 лет — по одной таблетке, а с 7 до 12 лет —по две.
Энтеросгель применяют для лечения диареи у детей старше года. Активный компонент — полиметилсилоксана полигидрат, гидрофобное вещество, которое обладает пористой структурой. Он буквально поглощает токсины, бактерии и аллергены, выводя их из организма. Препарат обладает весомым плюсом: в отличии от других, он не влияет на способность кишечника усваивать витамины и минералы, а также не воздействует на перильстатику кишечника.
Энтеросгель выпускается в трёх формах:
- паста для приёма внутрь, выпускается в тубах или пакетиках;
- гель, на основе которого готовится суспензия для приёма внутрь, выпускается в пакетах;
- паста со сладким вкусом, выпускается в тубах и пакетиках.
Препарат нужно принимать трижды в день. Дозировка зависит от возраста: от 1 года до 5 лет — по 5 г, то есть по одной чайной ложке. В возрасте до 14 лет нужно принимать по 10 г (десертная ложка), а для детей старше 14 лет дозировка составляет 15 г (столовая ложка).
Смекту разрешено давать детям от рождения. Она представляет собой особое соединение алюминия и магния. Оно обволакивает вирусные агенты, токсины и бактерии, а затем выводит их из организма. Смекта благотворно влияет на раздражённую слизистую, заполняет повреждения, созданные бактериями, и создаёт дополнительный защитный слой. Этот слой защищает слизистую от воздействия бактерий и кислоты желудочного сока. Препарат действует только в ЖКТ, не всасывается в кровь.
Смекта выпускается в пакетиках, которые содержат 3 г порошка для приготовления суспензии. Способ приготовления прост: высыпать содержимое пакетика в стакан и заполнить тёплой водой до половины, размешать и выпить.
Дозировка зависит от возраста:
- ребёнку до 1 года достаточно одного пакетика в сутки;
- ребёнку до 2 лет — 1-2 пакетика в день;
- детям старше 2 лет — 2-3 пакетика.

При остром поносе дозировка может удваиваться. Такая двойная доза принимается в течение 3 дней, затем ещё от 2 до 4 суток препарат принимают в обычной дозе.
Регидратационные средства
Обезвоживание — самое опасное осложнение поноса, причём чем младше ребёнок, тем быстрее оно наступает. Чтобы не допустить или восполнить дефицит жидкости и минеральных веществ, используют специальные препараты.
Самый известный препарат этой группы — Регидрон. Препарат содержит в себе соли натрия, калия и глюкозу — то, что часто теряет организм во время диареи. Препарат выпускается в виде порошка, продаётся в пакетиках. Для приёма его необходимо растворить в воде.
Детям до 1 года раствор дают каждые 10 минут по одной чайной ложке. Детям старше года препарат дают из расчёта 10 мл на килограмм веса после каждого акта диареи. Для детей старше 3 лет доза препарата в первые 6 часов болезни может составлять до литра.
Аналогом препарата считается Тригидросоль. Подобное средство можно приготовить и в домашних условиях (солевой раствор).
Пробиотики
Что бы ни было причиной диареи, всегда страдает микрофлора кишечника, а нарушения в ней препятствуют скорому выздоровлению. Поэтому рекомендуется принимать пробиотики.
Самый известный препарат этой группы — Линекс, причём для детей он выпускается отдельно. Детям не следует давать Линекс для взрослых, так как средства отличаются по составу.
Детский Линекс содержит бифидобактерии, выпускается в пакетиках, содержимое которых нужно высыпать в тёплую воду и выпить. Детям до 7 лет достаточно одного пакетика в сутки, старше — двух пакетиков.
Аналогами Линекса являются Бифидумбактерин, Хилак Форте, Лактобактерин и другие.
Детям нельзя давать противодиарейные средства, (например, Имодиум) если на то не было предписаний врача.
Народные средства
Есть несколько народных рецептов от поноса, которые можно использовать при лечении ребёнка:
- Чай из аптечной ромашки обладает успокаивающим слизистую действием и борется с болезнетворной микрофлорой. Чайную ложку или пакетик аптечной ромашки нужно залить кипятком, дать настояться и выпить.
- Для борьбы с обезвоживанием можно приготовить домашний регидрационный раствор: размешать в стакане тёплой воды чайную ложку кухонной соли и столовую ложку сахара. Принимать так же, как и Регидрон.
- Отвар риса обладает обволакивающим действием. Чтобы его приготовить, нужно проварить в течение 50 минут одну столовую ложку риса, потом крупинки протереть через сито и добавить в отвар. Детям до года достаточно 2-3 глотка каждые 2 часа, для детей старше дозу можно увеличить до половины стакана.
Для лечения детей нельзя использовать рецепты, в состав которых входит перец, алкоголь и дубильные вещества (например, корки граната).
Особенности питания и питьевого режима
Соблюдение диеты — важный аспект лечения. Иногда дети отказываются от еды — в этом случае не нужно настаивать, если речь не идёт о грудничках.
При поносе детям нельзя давать:
- сладости;
- свежие фрукты;
- жареные, копченые блюда;
- молочные продукты;
- маринованные овощи и фрукты;
- орехи и бобовые.
Диета заключается в том, что ребёнку дают хорошо проваренные каши на воде, кисели, при наличии аппетита — немного варёной курицы или индюшатины с овощным бульоном. Из хлебобулочных изделий можно давать галеты и несладкие сухари из белого хлеба.

Детям старше 2 лет можно давать бананы —единственное исключение запрета на свежие фрукты. Банан обволакивает раздражённые стенки желудка и восполняет потери калия.
Ещё одна вкусная часть диеты при диарее — печёные яблоки, которые благотворно влияют на работу кишечника и содержат необходимые витамины. Считается так же, что кисель благотворно влияет на работу ЖКТ.
Из кисломолочных продуктов можно добавить нежирный творог и биокефир без добавок.
Еду нужно готовить только из свежих продуктов и тщательно мыть руки и продукты. Нельзя допускать, чтобы ребёнок ел обжигающе горячую пищу — она должна быть тёплой.
Важно следить, чтобы ребёнок пил достаточно жидкости: воду, слабосладкий чай или отвар шиповника. Пить воду нужно по полстакана каждые полчаса и после каждой дефекации. Не надо заставлять пить сразу и много — это только повредит.
Придерживаться диеты нужно не только в период обострения, но ещё хотя бы неделю после того, как все признаки диареи уйдут.
В каких случаях следует срочно обратиться к врачу?
Домашнее лечение поноса у ребенка может стать опасным в следующих случаях:
- появляется сильная боль в животе, независимо от места её локализации;
- резко повышается температура до 38 градусов и выше — это может свидетельствовать об инфекционной причине диареи, а значит, требуется вмешательство врача;
- если есть вероятность, что ребёнок отравился лекарствами, заведомо токсичными веществами или грибами;
- моча темнеет или отсутствует мочеиспускание в течение 5 часов;
- у ребёнка появляется слабость, головокружение, пересыхают слизистые или западают глаза;
- чёрный кал или появление кровяных сгустков в каловых массах;
- частая диарея в течение суток, несмотря на предпринятые меры.
Не следует тянуть с обращением к врачу, если появился хотя бы один из этих симптомов. До приезда скорой нужно продолжать давать ребёнку воду, регидратационные растворы и сорбенты.
Понос у ребёнка можно лечить дома с помощью медикаментозных и народных средств. Важно соблюдать щадящую диету и питьевой режим. При ухудшении состояния или появлении тревожных симптомов нужно немедленно обратиться к врачу.
Что дать ребенку от поноса: лекарства, средства, таблетки
Диарея у ребёнка – один из самых распространённых недугов. Понос своеобразный сигнал о нарушении в работе маленького организма. Диарея сопровождается спазмами и болью в области желудка, вздутием живота. В стуле могут присутствовать вкрапления слизи, жёлчи и даже крови. Если ребёнок ещё не умеет говорить, он ведёт себя беспокойно, дёргает ножками и постоянно плачет.


Почему возникает понос
Чаще всего понос у ребенка вызывает одна из следующих причин:
- неправильные пищевые привычки – одновременное употребление не сочетаемых друг с другом продуктов, или еды, слишком тяжёлой для детского желудка;
- пищевое отравление – употребление некачественной и несвежей пищи;
- аллергия или индивидуальная непереносимость одного из ингредиентов съеденного блюда;
- психоэмоциональный стресс;
- переедание;
- приём лекарственных препаратов, особенно антибиотиков;
- несоблюдение гигиены.
Понос у ребенка может быть вызван и возникшими заболеваниями:
- ротавирусом, норовирусом;
- воспалением слизистой оболочки в одном из отделов ЖКТ;
- различными кишечными инфекциями, включая дизентерию и сальмонеллёз;
- паразитарным заражением;
- дисбактериозом;
- геморроем;
- болезнью Крона;
- почечной недостаточностью;
- онкологией;
- хроническим заболеванием пищеварительного тракта, включая язвенную болезнь желудка, колит, недостаточность поджелудочной железы.


У грудничка понос может быть вызван другими причинами:
- прорезыванием молочных зубов;
- формированием желудочно-кишечного тракта;
- ферментной либо лактозной недостаточностью;
- первым прикормом, или введением в рацион нового продукта;
- неподходящим составом смеси для искусственного вскармливания;
- реакцией на материнское молоко с избыточным содержанием жира или иных компонентов при несоблюдении женщиной специальной диеты.
При этом пока защитные функции кишечника в детском организме ещё не сформированы окончательно, реакция на любые вирусы, бактерии, новые продукты будет интенсивнее, чем у взрослого пациента.
Как определить причину поноса у ребенка
Первое, что необходимо сделать при появлении поноса у ребёнка – установить её причину. Лучше привлечь для этой цели специалиста. С медицинской точки зрения под поносом у ребенка, подразумевают любое учащённое опорожнение кишечника (чаще двух раз в сутки), сопровождаемое послаблением стула. Для установления поноса используют визуальную оценку каловых масс:


- Водянистый стул – симптом кишечной инфекции, реакции на коровье молоко или переедание. Понос крайне опасен для детей в возрасте до 12 месяцев, так как приводит к быстрой потере запасов влаги в организме.
- Понос белого цвета является нормой для малышей на грудном вскармливании. Но в старшем возрасте понос может быть одним из симптомов гепатита.
- Зеленоватый окрас каловых масс говорит о наличии инфекционного заражения. Дополнительные признаки поноса – рвота, повышение температуры, общая слабость, а также неприятный резкий запах стула. Если помимо зелёного окраса (как вариант, оранжевого) каловые массы имеют хлопьевидную консистенцию, вероятен сальмонеллёз.
- Кровянистый понос – симптом бактериальной инфекции. Если в кале присутствуют не только красные прожилки, но и зеленоватые сгустки – это симптомы дизентерии.
- Жёлтый понос очень светлого оттенка может быть признаком гепатита.
- Чёрный понос нормально для первых дней жизни ребёнка. В дальнейшем он свидетельствует о неправильном питании, кровотечениях, а также злоупотреблением висмутосодержащими лекарственными препаратами.
- Пенистая консистенция – признак лактозной недостаточности, дисбактериоза и целиакии у грудничка. Если симптом наблюдается у ребёнка постарше, он говорит об острой интоксикации.
В лаборатории диагностика будет более точной. В зависимости от предполагаемого заболевания, врач назначит анализы крови и кала, сделает рентген или УЗИ брюшной полости. После исследований он сможет решить, что дать ребёнку от поноса, для достижения быстрого и эффективного результата.
Список эффективных детских препаратов
Препараты от поноса для детей, должны быть не только действенными, но и безопасными. Для того чтобы предотвратить или минимизировать вред от использования лекарственных препаратов, необходимо строго соблюдать рекомендуемую врачом дозировку и режим приёма препаратов. Тип медикамента определяется с учётом причины, вызвавшей недомогание.
Противовирусные, противомикробные препараты
Эта группа медикаментов уместна при кишечных инфекциях. Наиболее эффективные препараты о поноса для ребенка:
Нифуроксазид – противомикробный препарат широкого спектра действия, можно давать новорождённым;


- Энтерол – средство не только уничтожающее бактерии, но и повышающее иммунитет, разрешено с годовалого возраста;


- Фталазол – недорогие таблетки от нескольких групп бактерий, разрешены с двух месяцев;


- Фуразолидон – препарат от поноса бактериального происхождения, а также пищевого отравления, можно давать детям от года;


- Виферон – противовирусный препарат с жаропонижающим действием.
Регидратационные препараты
Эта группа препаратов нацелена не на устранение поноса, а на предотвращение вызываемого ею обезвоживания. Обычного приёма жидкости (воды, чая, соков, компота) в этом случае недостаточно, так как с поносом из организма выводится не только влага, но и соль. Водно-солевой баланс восстанавливают с помощью одного из препаратов:


- Регидрона – пакетиков с готовым солевым раствором. Содержимое упаковки можно разбавить водой, ягодным морсом, настоем шиповника;
- Глюкосоланом – порошком, упакованным в небольшие пакетики. Содержимое одной порции растворяют в литре воды и дают ребёнку в течение дня. А также препарат выпускается в виде таблеток Солан, которые разводят в 100 мл воды.
Объём жидкости, который следует давать малышу для питья, рассчитывается с учётом его возраста и веса:
- 1–4 месяца, вес до 6 кг – 0.2–0.5 л;
- 4–12 месяцев, до 10 кг – 0.5–0.7 л;
- 1–2 года, 10–12 кг – 0.8–1.0 л;
- 2–5 лет, 12–19 кг – 0.9–1.4 л.
Ребенку 6–7 лет дают 1.5 л водно-солевого раствора. Если аптечных препаратов под рукой нет, можно заменить их раствором, приготовленным вручную.
Жаропонижающие препараты
Если диарея у ребенка сопровождается высокой температурой, ребёнку дают жаропонижающие препараты. Среди лекарственных форм уместны порошки, капсулы, таблетки и суспензии. Суппозитории (свечи) в этом случае будут неэффективны из-за нарушения функций кишечника.


Малышу назначают один из препаратов:
- Цефекон;
- Парацетомол;
- Найз;
- Нурофен;
- Нимулид.
Температуру сбивают лишь в том случае, если она превышает 38 градусов или сопровождается судорогами.
Сорбенты
Понос у ребенка может быть одним из симптомов интоксикации организма. Это значит, что внутрь попали отравляющие вещества либо микроорганизмы, вырабатывающие токсины. Чтобы связать их и поскорее вывести наружу, малышу дают один из энтеросорбентов, впитывающих яды подобно губке.
Практически все сорбенты обладают нейтральным или сладким вкусом, поэтому дети принимают их довольно охотно. Этот тип медикаментов практически не имеет противопоказаний, но отдельные препараты содержат добавки (например, подсластители и ароматизаторы), которые подходят не всем. Наиболее распространённые сорбенты, которые можно дать ребёнку при поносе:


Смекта – до года содержимое одного пакета делят на 3–4 приёма и пьют в течение дня. Начиная с 2 лет, дают по 1–2 упаковки, а с 3 лет дозировку увеличивают до 2–3 пакетиков в день.


Активированный уголь назначают малышам старше 12 месяцев. Доступное по цене, но не самое эффективное средство от поноса для детей. Препарат нужно давать в больших объёмах (50 мг/кг массы тела), а ребёнку принять такое количество лекарства сложно. Как вариант, можно растолочь таблетки в порошок и развести в воде, но жидкость будет довольно неприятной на вкус.


Энтеросгель – сорбент, который назначают детям начиная с рождения. Препарат выпускается в виде пастообразной массы, которую достаточно просто запить водой. Малышам до года дают по чайной ложке, не чаще трьох раз в день; детям от 5 до 14 лет – по столовой ложке, с той же частотой.


Полисорб – эффективный препарат при острой интоксикации. Выпускается в виде порошка, который разводят водой для получения суспензии. Детям до 10 кг дают по 0.5 чайной ложки в сутки, от 11 до 30 кг – по полной ложке, от 31 до 40 – по 2 чайных ложки.
Ферменты
Эту группу препаратов назначают на третий день после начала диареи, для
 нормализации работы желудочно-кишечного тракта. Терапия длится в среднем неделю. Используются препараты:
нормализации работы желудочно-кишечного тракта. Терапия длится в среднем неделю. Используются препараты:


- Пангрол 400;
- Мезим форте;
- Панкреатин.
Все три торговых наименования объединяют лекарственные средства на основе панкреатина, влияющего на активность поджелудочной железы. После пройденного курса у пациента улучшаются процессы всасывания питательных веществ в кишечнике.
Антибиотики


Антибиотики ребёнку вправе назначить только врач если есть бактериальная инфекция. Какими бы сильными ни были эти препараты, в
 других случаях они будут неэффективны, и нанесут только вред. Для лечения детей используются такие медикаменты:
других случаях они будут неэффективны, и нанесут только вред. Для лечения детей используются такие медикаменты:
- Левомицетин – воздействует на несколько групп болезнетворных микроорганизмов;
- Фуразолидон – препарат назначается при сальмонеллёзе;
- Интетрикс – уместен при дизентерии;
- Ампициллин – препарат используется при лечении ботулизма;
- Метронидазол – имеет широкий спектр действия.
Пробиотики
Эта группа лекарственных препаратов необходима для закрепления полученного результата и восстановления кишечной микрофлоры. Ребёнку дают одно из следующих препаратов:


- Бифидумбактерин – порошок, который разводят в жидкости, а затем принимают в течение дня. Малышу до года достаточно

 содержимого одного пакетика, разделённого на 2–3 приёма; ребёнку постарше необходимо принимать лекарство 3–4 раза в день.
содержимого одного пакетика, разделённого на 2–3 приёма; ребёнку постарше необходимо принимать лекарство 3–4 раза в день. - Бифиформ Малыш – препарат, который можно давать детям старше одного года. Таким крохам необходимо 1–2 пакетика за сутки; старшим – в 2–3 раза больше.
Чем опасен понос у ребёнка
Понос не только вызывает дискомфортные ощущения. Понос чреват и более серьёзными проблемами со здоровьем:
- стремительной потерей запасов влаги в организме;
- развитием дисбактериоза;
- появлением судорог;
- дерматитами;
- бронхиальной астмой;
- анемией;
- гиповитаминозами;
- истощением и даже летальным исходом.
Помните, что вызов врача обязателен в следующих случаях:
- в стуле обнаружены сгустки крови – это может свидетельствовать о наличии внутреннего кровотечения;
- понос сопровождается температурой выше 38 градусов, рвотой, иными тревожными симптомами;
- понос длится более 2 дней и не прекращается после приёма медикаментов;
- частота опорожнения кишечника превышает 6 раз в сутки;
- заболел ребёнок в возрасте до года.
Профилактика
К сожалению, полностью уберечь ребёнка от вирусов и инфекций невозможно. Но риск появления поноса снизится, если соблюдать меры профилактики:
- следить за гигиеной детской посуды – она всегда должна быть не только чистой, но и сухой, так как вода способствует размножению болезнетворных бактерий;
- грудное молоко нежелательно переливать из одной ёмкости в другую – это тоже может спровоцировать попадание микробов, поэтому современные молокоотсосы обычно уже оборудованы бутылочкой;
- материнская слюна не является дезинфицирующим средством – это распространённое, но грубое заблуждение, поэтому не облизывайте детскую посуду, ложку, пустышку;
- соблюдать врачебные рекомендации относительно введения прикорма;
- давать ребёнку только чистую, свежую, бутилированную воду;
- подбирать смесь для искусственного вскармливания, ориентируясь на указания медиков;
- по мере взросления малыша нужно приучать его к соблюдению правил личной гигиены;
- требовательно относиться к свежести и качеству потребляемых продуктов;
- ограничить количество жареных и маринованных блюд;
- принимать меры по укреплению детского иммунитета;
- при приготовлении домашних блюд соблюдать санитарные нормы обработки пищевых продуктов.
Важна и психологическая обстановка, царящая в доме. Отсутствие стрессов и поводов для беспокойства окажут неоценимую пользу для здоровья малыша.
Понос (диарея) у ребенка без температуры и с температурой — что делать. Чем лечить понос у ребенка.
Понос у ребенка определяется как жидкий неудержимый стул (кал имеет разжиженную консистенцию), когда у ребенка возникает непреодолимое желание скорее освободить кишечник. При этом не имеет особого значения кратность стула; у детей первого года жизни, находящихся на грудном вскармливании, в норме кратность испражнений может достигать до 5-6 раз, а у детей, находящихся на искусственном вскармливании до 3-4 раз в сутки.
Причины возникновения поноса
Для выбора правильной тактики лечения очень важно попытаться установить причину возникновения поноса, такими причинами могут стать:
- Неправильное питание. Нередко понос у грудных детей вызывается слишком частым кормлением. От чрезмерного количества пищи (перекармливания) у ребенка может возникнуть рвота и понос. Большие количества трудно перевариваемой пищи (пища богатая жирами или слишком много грубой растительной пищи богатой клетчаткой) перевариваются не полностью, что вызывает ускорение перистальтики кишечника и увеличивает рост бактерий.
- Неправильное введение прикорма или недостаток пищеварительных ферментов при переводе ребенка на искусственное или смешанное питание. Преждевременное введение прикорма или слишком быстрый переход к новой непривычной пище может вызвать нарушение пищеварения в виде срыгивания и поноса, так как пищеварительная система малыша не готова выделить достаточно ферментов, необходимых для переработки нового продукта. Обязательно должно соблюдаться постепенное введение прикорма и только рекомендованных продуктов.
- Недоброкачественная пища. Неправильное и длительное хранение продуктов способствует развитию в них различных микроорганизмов, вызывающих расстройство пищеварения у детей.
- Дисбактериоз — нарушения микрофлоры кишечника. При котором «полезных» бактерий, которые перерабатывают непереваренные остатки пищи очень мало, а в кишечнике поселяются патогенные микробы, которые могут вызвать расстройство.
- Кишечные инфекции. Такие микробы, как кишечная или дизентерийная палочка, — частые возбудители поносов у детей. Инкубационный период инфекционных болезней кишечника длится от нескольких часов до нескольких суток, например, сальмонеллеза — 2-3 суток, дизентерии — 3-7 суток, коли-инфекции — 10-12 суток.
- Другие заболевания, в том числе органов желудочно-кишечного тракта (гастрит, колит, панкреатит, гепатит, энтерит). Часто сопутствует воспалению легких, воспалению ушей, при остром аппендиците, болезнях печени и многих других органов. А также при перегреве на солнце или отравлениях. Воспаление кишок могут вызывать и глисты (глистные поносы).
Основные разновидности диареи
По характеру испражнений понос зачастую бывает следующих видов:
- водянистым,
- кровянистым,
- жирным
По форме можно разделить на:
- острый понос, который соответствует инфекционной диарее,
- хронический — соответствует неинфекционной диарее.
Понос с водянистым стулом со слизью. Такой водянистый понос свойственен детям с острой формой болезни. Наблюдается в основном при кишечных инфекциях. В таких случаях каловые массы состоят в основном из воды и солей, которые выделяются слизистой кишечника, поврежденной токсинами или вирусами. Водянистый стул связан с поражением тонкого кишечника. Водянистый понос, вызванный бактериями, чаще встречается в жаркое время года – поздней весной и летом, а в зимний период преобладает водянистая диарея вирусной природы. При водянистом поносе очень сильно происходит обезвоживание организма, особенно у грудных детей.
Также возможен водянистый стул неинфекционной природы: при переедании, непереносимости коровьего молока, нарушении всасывания углеводов (лактазная недостаточность), при энтероколитах, гастроэнтеритах.
Общее состояние ребенка (температура тела, кровяное давление, состав крови) при этом изменяются незначительно, так как поражение тканей кишечника, при этом виде поноса обычно незначительно.
Кровянистый понос более скудный, но более частый, чем водянистый и испражнения при кровянистом поносе болезненные, зачастую с ложными позывами (каловые массы при попытке испражнения не выделяются). Возникает кровянистый стул, в основном при поражении толстого кишечника. Причинами такого поноса являются возбудители дизентерии, некоторые разновидности кишечных палочек, У ребенка больного дизентерией слизь выделяется в виде зеленоватых комочков, иногда с красноватыми прожилками, а при сальмонеллезе и коли-инфекции – в виде зеленых или оранжевых хлопьев.
При кровянистом поносе часто наблюдается у ребенка повышение температуры тела и изменяется состав крови (увеличивается число лейкоцитов, СОЭ). Рвота при кровянистом поносе развивается гораздо реже, чем при водянистой диарее.
Наиболее частые возбудители водянистой и кровянистой диареи (поноса) у детей
| Патогенны | Диарея | |
|---|---|---|
| Водянистая (обильный жидкий стул умеренной частоты, признаки воспаления в кале (лейкоциты) отсутствуют) | Кровянистая (частый скудный стул, болезненная дефекация, в кале примеси крови, слизи, лейкоциты) | |
| Вирусы | Ротавирусы, энтеровирусы | — |
| Бактерии | энтеротоксигенные коли, энтеропатогенные коли, сальмонеллы | шигеллы, энтероинвазивные коли, энтерогеморрагические коли, аэромонады, кампилобактер |
| Простейшие | криптоспоридии, лямблии | дизентерийная амеба |
Определение характера стула (кровянистый или водянистый) при поносе имеет важное значение для диагностики, назначения правильного лечения и предупреждения возникновения различных осложнений.
Если у ребенка понос, что делать родителям
При появлении поноса необходимо вызвать врача. До его прихода малыша прекращают кормить. Вне зависимости от типа диареи необходима диета. Следует полностью исключить трудно перевариваемые продукты или продукты богатых клетчаткой (например, сырые фрукты и овощи), молочные продукты, фруктовые соки (особенно виноградный и яблочный), соленные и сладкие продукты, жирную пищу.
Кормить разрешается рисовым отваром, вареным картофелем, спелыми бананами, сухарями, тостами. Поить чаем или кипяченой водой. В самом начале диареи необходимо дать ребенку адсорбенты (активированный уголь или лактофильтрум).
При появлении у ребенка водянистого поноса необходимо предотвратить обезвоживание организма и восполнить водно-солевой баланс. Для этого ребенку можно дать такие растворы, как Регидрон или Оралит. Их приготавливают путем растворения одного пакета в 1 литре кипяченной, охлажденной питьевой воды. Раствор годен к употреблению в течение суток, хранится полученный раствор в холодильнике.
При невозможности купить в аптеке подобный солевой раствор его можно приготовить дома растворив в 1 литре теплой кипяченой воды 1 чайную ложку поваренной соли, 1 столовую ложку сахара и 1/2 чайной ложки пищевой соды.
Раствор необходимо давать дробно, небольшими глотками, для предотвращения рвоты (1-2 чайные ложки каждые 10-15 минут).
Необходимое ребенку количество жидкости
| Возраст | Вес ребёнка | Количество жидкости в мл |
|---|---|---|
| до 4 месяцев | меньше 5 кг | 200-400 мл |
| от 4 до 12 месяцев | от 6 до 10 кг | 400-700 мл |
| от 1 до 2 лет | от 10 до 12 кг | 700-900 мл |
| от 2 до 5 лет | от 12 до 19 кг | 900-1400 мл |
| от 5 до 14 лет | от 19 до 30 кг | 1400-2000 мл |
Профилактика (предупреждение) диареи (поноса)
- Соблюдение личной гигиены.
- Кормление грудью, особенно в жаркие месяцы года – лучшее средство предупреждения поноса.
- Правильное питание, если малыш находится на естественном вскармливании – предлагать малышу воду. Так как, если ребенку жарко, у него может возникнуть жажда, а мама вместо воды даст молоко, тем самым может его перекормить, что может вызвать расстройство пищеварения.
- Тщательная термическая обработка таких продуктов питания, как мясо, молоко, куриные яйца, рыба.
- Перед употреблением необходимо тщательно мыть фрукты и овощи.
- Хранить продукты питания в чистых емкостях при соответствующей температуре и употреблять их до указанного срока хранения.
Лечение поноса (диареи)
При кровянистом поносе необходимо устранить причины заболевания (различные виды микробов) при помощи антибиотиков и противомикробных препаратов, которые назначит врач. Также необходимо восполнить водно-солевой баланс. При дисбактериозной диарее необходимо наладить баланс лакто и бифи-бактерий. Понос от колита лечат препаратами, снимающими воспаление. При лечении от бактериальной инфекции назначаются антибиотики.
При лечении ребенка с поносом дома нужно обратиться к врачу при появлении следующих признаков:
- повышение температуры,
- рвота,
- отказ ребенка от питья,
- появление признаков обезвоживания,
- учащение рвоты, появление примесей крови в поносе.
Назначенное лечение нельзя обрывать даже при прекращении поноса, так как диарея может легко возобновиться при малейшем отклонении от предписанной диеты и лекарственного лечения.
© Copyright: kukuzya.ru
Запрещено любое копирование материала без согласия редакции.
лечение детей от года и более взрослых
«То понос, то золотуха»… Так в старину говорили о череде неприятностей, которые случаются одна за другой. Если же воспринимать все буквально, то диарея и другие кишечные неприятности действительно происходят с детьми довольно часто. Думаю, все знают, что понос особенно опасен для маленьких деток.
Можно ли лечить диарею народными средствами? Да, можно. Но сначала следует четко представлять себе, с каким поносом вы имеете дело. Является ли он следствием несварения пищи или симптомом опасного и серьезного заболевания? Ответ на этот вопрос и объяснит целесообразность применения средств нетрадиционной медицины. Давайте попробуем разобраться.
Симптомы и признаки
Вряд ли у кого возникают сложности с распознаванием диареи у ребенка. Симптомы всегда характерны. Это жидкий стул, частые позывы в туалет, боли в животе, отсутствие аппетита. Ребенок может стать вялым, апатичным, или, наоборот, раздражительным и агрессивным.
Иногда в каловых массах можно разглядеть примеси крови, не до конца переваренные крупные фрагменты пищи. Резкий неприятный запах каловых масс также должен насторожить родителей.
Если с симптомами все более или менее понятно, то значительно сложнее распознать причины диареи. Если состояние вызвано тем, что ребенок съел некачественный продукт или вы допустили плохо сочетающиеся пищевые комбинации (сельдь с молоком, например), то такой понос довольно легко преодолеть при помощи «бабушкиных» рецептов.
Если диарея стала следствием акклиматизации у ребенка (при смене климата, питьевой воды, новой пищи, при поездках в отпуск к морю), то применение народных средств также эффективно и оправданно.
Понос как симптом наличия глист у ребенка также подлежит коррекции народными средствами, как и сами глистные инвазии.
Если причина диареи кроется в нарушениях со стороны нервной системы, то нетрадиционные лечебные меры должны быть направлены не только на устранение жидкого и частого стула, но и на нормализацию психоэмоционального фона ребенка, решение его психологических проблем.
Диарея вирусного происхождения (энтеровирусная, ротавирусная инфекции) довольно успешно лечатся с помощью средств из арсенала народной медицины в домашних условиях.
Иногда понос начинается у детей при нехватке некоторых ферментов, если поджелудочная железа не справляется со своими «обязанностями». При таком расстройстве нужна квалифицированная медицинская помощь.
Однако если в каловых массах есть примеси крови, а диарея сопровождается сильными болями в животе, резким запахом каловых масс, сильной интоксикацией, ребенку может потребоваться вполне традиционная медицинская помощь. Не исключено, что кишечную инфекцию вызвали опасные бактерии, вирусы. Также диарея может быть симптомом серьезного желудочно-кишечного заболевания.
А в следующем видео Доктор Комаровский расскажет нам все о детских кишечных инфекциях.
В чем опасность?
Понос чреват обезвоживанием. Кроме того, при частом жидком стуле ребенок стремительно теряет витамины, микроэлементы, полезные вещества.
Когда народными методами не обойтись?
Уповать на целебный эффект народных средств довольно глупо и даже преступно, если у ребенка диарея сопровождается рвотой, в кале заметна кровь, наблюдается выраженный болевой синдром. Лучше всего при таком состоянии вызвать «Скорую помощь», ведь может получиться так, что вашему малышу требуется не чай из лекарственных трав, а срочное хирургическое вмешательство.
Не всегда народные средства могут справиться и с таким состоянием организма, как дисбактериоз кишечника. Если диарея протекает на фоне приема антибиотиков или сразу после курса лечения, коррекции также потребует медикаментозного лечения. «Бабушкины» рецепты могут лишь на время «заглушить» проявления дисбиоза, но не избавят ребенка от него полностью, не смогут восстановить микрофлору кишечника в полноценном объеме.
Однозначно опасно лечить травами и клизмами с чесноком бактериальные инфекции, вызывающие понос. Это холера, дизентерия, сальмонеллез и стафилококковая инфекция. При такой диарее обычно у малыша наблюдается рвота и высокая температура.
При поносе, который сопровождает заболевания желудочно-кишечного тракта (панкреатит, гепатит и др.) требуется терапия именно больного органа, а не симптоматическое лечение.
А теперь Доктор Комаровский расскажет нам о ротовирусе и чем он опасен.
Народные средства
Рисовый отвар
Сварите 100 гр.риса в несоленой воде, слейте, рис можно употреблять в пищу взрослым, в вот отвар остудите до теплого состояния и давайте ребенку пить несколько раз в сутки. Малышам до 1 года – по столовой ложке 3-4 раза в день, детям от 1 до 3 лет по четверти стакана 3 раза в день, деткам старше – по полстакана 3 троекратно. Диарею с помощью отвара риса удается остановить за 2-3 дня.
Заменитель «Регидрона»
Препарат с таким названием нормализует водно-солевой баланс в организме, нарушенный многократными жидкими испражнениями. Но если у ребенка приключилась диарея, а в домашней аптечке нет ни одного пакетика «Регидрона» и по каким-то причинам нет возможности срочно попасть в аптеку, приготовить лекарство можно самостоятельно.
Возьмите сахар (столовая ложка), соль (чайная ложка) и стакан кипяченой воды, охлажденной до комнатной температуры. Перемешайте все это, и поите ребенка по несколько глотков каждые 15 минут. Такое средство походит и для новорожденных, и для детей 2-5 лет, и для подростков.
Дубовая кора
Подойдет как настой коры дуба, который продается в аптеке, так и сухое сырье. Настой разводят с кипяченой водой и делают клизмы при поносе, отвар коры также походит для такого применения. Для приготовления средства возьмите столовую ложку измельченной коры и две ложки аптечной ромашки. Все смешайте и залейте кипятком (500 гр).
Пусть полученная жидкость около часа настоится в термосе, после чего ее следует процедить через несколько слоев марли, добавить несколько капелек настойки валерианы. Полученным средством делают клизмы трижды в сутки. Детям от рождения до трех лет кору дуба дают только с разрешения педиатра.
Цветки цикория
С помощью такого средства можно остановить диарею у детей любого возраста, однако, если малышу еще не исполнилось 2 года, применять такое растение следует крайне осторожно и исключительно с разрешения врача. Вам понадобится чайная ложка сухих цветков цикория (сбор продается в аптеках и у частных травников) и пол-литра воды. Кипятить сырье надо около 10 минут, после чего дать отвару хорошенько настояться. Процедить и давать малышам по 1 чайной ложке 3 раза в сутки, а детям от 3 лет и старше – по 1,5 столовых ложки троекратно в день.
Бананы
Эти любимые детьми плоды богаты калием, а именно его недостаток образуется в организме в результате диареи. К тому же родителям не придется уговаривать ребенка принять лекарство, бананы вкусны и полезны. Каждый час давайте ребенку по одному спелому плоду.
Если ребенок еще не научился тщательно пережевывать пищу, измельчите мякоть банана в блендере и дайте малышу скушать полученное пюре. Не стоит банан ничем запивать и заедать. Обычно желтый фрукт справляется с диареей за сутки.
Печеные яблоки
Это еще один вкусный и приятный способ избавить ребенка от поноса. Запеченные в духовке фрукты давайте по одному каждый час.
Гранат
Детям постарше можно дать зернышки граната, малышам их давать не стоит. Для лечения диареи у детей от 6-7 лет делают отвар из кожуры граната. Снимите ее с одного спелого средней крупности плода, залейте водой (0,5 литра) и прокипятите.
Дайте настояться, процедите через несколько слоев марли, а затем давайте ребенку в охлажденном состоянии по 2-3 чайных ложки несколько раз в день. Гранат богат дубильными веществами, и понос обычно проходит под их воздействием за один-два дня.
Черемуха
Плоды этого дерева, как все знают с детства, очень вяжут. Этот эффект обусловлен наличием большого количества дубильных веществ в ягодах черемухи, они по праву считают одним из самых эффективных средств от поноса. В стакан кипятка кидают 5-7 ягод и настаивают около часа. Потом питье подогревают до теплого состояния и дают ребенку небольшими порциями каждый раз перед едой.
Черника
Эта ягода воистину уникальна: когда она зрелая, то обладает послабляющим эффектом, а когда ее засушили — это отличное средство от поноса. Возьмите 30 гр. сушеной черники, сделайте отвар с применением 250 гр воды. Полученный напиток давайте ребенку по четверти стакана 4 раза в день.
Соплодия ольхи
4 гр сырья заварите в 250 гр кипятка, прокипятите на водяной бане 15 минут, дайте настояться и поите ребенка по 2 столовых ложки 4 раза в день. Ольха оказывает позитивное воздействие на слизистые оболочки кишечника, нормализует перистальтику.
Опасность самолечения
Наиболее опасен понос, как мы уже выяснили, для маленьких детей. Чем меньше кроха, тем более опасна для него диарея. По этой причине не стоит увлекаться лечением в домашних условиях с помощью народных рецептов, если речь идет о кишечном расстройстве у новорожденных, грудничков в 1 год и детей до 3 лет. Даже если вы подозреваете, что причиной стало банальное пищевое несварение или режущиеся зубки, обязательно обратитесь за помощью к врачу.
Оптимальная схема лечения диареи назначается специалистом после установления истинных причин поноса. Промедление в большинстве случаев представляет серьезный риск для жизни ребенка, потому что понос ведет к довольно быстрому обезвоживанию организма, а такое состояние может привести к летальному исходу.
Что делать нельзя?
- Давать обильное питье и отвары в большом количестве при интенсивной рвоте.
- Принимать кору дуба внутрь. Несмотря на то что многие народные рецепты, в основе которых это полезное сырье, рекомендуют пить отвар дуба, при лечении детей дубовая кора применяется исключительно наружно и назально (при насморке). Пить ее деткам опасно, ведь она оказывает сильное вяжущее действие, к тому же обилие эфирных масел может стать причиной сильной аллергии.
- Нельзя малышам давать средства, содержащие корки граната. Для крох это может оказать очень токсично и вредно.
- Не стоит настаивать на том, чтобы ребенок ел. При поносе потеря аппетита – явление вполне нормальное. Некоторые врачи даже рекомендуют лечить диарею с помощью голодания.
Советы
Для домашнего определения причин диареи можно воспользоваться специальными тестами, которые продаются в аптеках. Они способны ответить на вопрос, бактериальное или иное заражение вызвало жидкий стул.
Чтобы не лечить неприятные симптомы вроде диареи, нужно неукоснительно соблюдать правила гигиены. Приучите ребенка мыть руки перед приемом пищи и сразу после возвращения с прогулки, пусть он с малых лет знает, что овощи и фрукты нужно употреблять только мытыми. Не поите ребенка родниковой водой.
Кормящие мамы должны пристально следить за собственным рационом, не допускать приема продуктов, которые обладают выраженным слабительным эффектом (сливы, например). Тогда и у младенца жидкий стул будет явлением нечастым.
Понос у ребенка (как помочь в домашних условиях?)
Понос у ребенка: что делать? Во-первых, нужно знать, что понос, как и рвота, — механизм защиты организма от болезнетворных микробов и токсинов. Поэтому не надо спешить подавлять диарею лекарственными препаратами. Во-вторых, необходимо улавливать ту грань, когда ребенку нужна врачебная помощь, а не только режим диеты и обильного питья.
Причины поноса у детей очень часто лежат на поверхности: съел что-нибудь не то или слишком много, да еще и немытыми руками, и в то же время диарея — весьма распространенный симптом различных заболеваний. Пренебрегать ее появлением нельзя, особенно у ребенка дошкольного возраста. К причинам поноса можно отнести.
- Погрешности диеты. Если ребенок съел много трудноперевариваемой пищи или попробовал какое-то новое блюдо, у него может быть кратковременный понос. Как правило, он сопровождается вздутием, дискомфортом, незначительными болями в животе. К трудноперевариваемым продуктам относятся сырые фрукты и овощи, жирная, острая пища. Если она употребляется со сладкими напитками или молоком, картина может усугубиться. Категорически запрещено кормить детей младшего (дошкольного) возраста грибами, жирной свининой и рыбой, гусятиной, утятиной, сырыми яйцами, цельными орехами (особенно арахисом). Нельзя злоупотреблять едой из «фаст-фуда» и сладкими газированными напитками, поскольку в них много красителей, консервантов, ароматизаторов, усилителей вкуса. Если причина поноса в диете, то он быстро проходит при устранении неподходящих блюд из рациона.
- Индивидуальная непереносимость продуктов. Зависит от особенностей организма конкретного ребенка. Кто-то может отреагировать на молоко, кто-то на жирное мясо, кто-то на манную кашу, кто-то на сырые овощи и фрукты. Кроме того, у ребенка может быть лактазная недостаточность — дефицит фермента лактазы и плохое переваривание молочного сахара — лактозы. Это приводит к постоянному бродильному процессу в пищеварительной системе, метеоризму, повышению содержания жидкости в кишечнике. Выход из этой ситуации — исключение из рациона цельного коровьего молока, при этом можно оставить кисломолочные продукты.
- Отравления и кишечные инфекции. Когда возбудители кишечной инфекции проникают в организм, первой реагирует пищеварительная система, воспаляется слизистая кишечника и начинается понос. Это основной симптом при любой кишечной инфекции. Диарея у ребенка в 3 года может быть вызвана элементарным несоблюдением правил гигиены. Не всегда удается уследить за маленьким исследователем, особенно на улице, детской площадке. Если есть подозрение на дизентерию, сальмонеллез, амебиаз и др., ребенка предложат госпитализировать. Эти заболевания сопровождаются сильным обезвоживанием, резкой потерей веса, высокой температурой, рвотой. Важна профилактика кишечных инфекций: мытье рук после улицы, туалета, общения с животными; термическая обработка продуктов; мытье свежих овощей и фруктов под проточной водой; качественная и проверенная вода; правильное хранение пищевых продуктов.
- Дисбактериоз. Причины дисбактериоза в детском возрасте могут быть разные: прием антибиотиков, нарушения в питании, кишечные инфекции, глисты. Во всех перечисленных случаях у ребенка может быть понос. Чтобы избавиться от диареи, необходимо устранять первопричину дисбактериоза. Нужно выяснить, каких полезных бактерий не хватает, и восполнить их, включая терапию пробиотиками, ферментами, витаминами, диетой.
- Глистные инвазии — паразиты, заселяющие кишечник. Их размножение приводит к воспалению слизистой кишечника и нарушению работы пищеварения. «Глисты» передаются от зараженного человека здоровому через общие предметы быта, посуду, игрушки. При глистных инвазиях понос не частый, но длительный, хронического характера.
- Острая хирургия. При аппендиците, перитоните, инвагинации (кишечная непроходимость, заворот кишок) иногда может возникнуть понос или рвота. Ребенок нуждается в немедленной госпитализации.
- Синдром раздраженного кишечника. Этот диагноз нередко ставят детям от 1 до 5 лет, у которых наблюдается хронический понос (более 2 недель подряд). Он ставится тогда, когда анализы кала и мочи в порядке, не найдено никаких кишечных возбудителей, патологий. Причина раздраженного кишечника до конца не выявлена. Многие врачи склоняются к тому, что главный фактор — психологическое состояние ребенка, негативные эмоции, страхи, стресс, неблагоприятная атмосфера в семье.
Как вылечить понос у ребенка в домашних условиях? Чтобы не нанести вред здоровью малыша, нужно помнить о двух важных и безопасных способах.
- Голодная пауза или щадящая диета. Обычно ребенок сам отказывается от пищи. Нельзя насильно его кормить.
Какой должна быть щадящая диета при поносе у детей?
— Дробность. Увеличивается количество приемов пищи и уменьшаются порции вполовину. Ребенок может есть в течение дня 6 раз (и даже чаще при наличии у него аппетита).
— Частота приемов пищи. Рекомендуется пропускать один-два приема пищи при тяжелом состоянии, когда малыш отказывается от еды. Порции должны быть еще в два раза меньше.
— Протертая пища. Можно измельчать в блендере.
— Сама диета: Начинают с супов-пюре на основе круп (рис, гречка, овсянка) и каш, приготовленных на воде, из этих же круп без добавления масла. Добавляются сухарики из белого хлеба, галетное печенье, вареный картофель без масла. Педиатры старой закалки могут назначать схему питания при поносе у ребенка под «кодовым названием» БРЯС: сюда входят бананы, рис, яблочное пюре, сухари. Можно также добавить нежирный творог. Яблочное пюре можно заменить печеными яблоками. На 3–4 день (на фоне проводимого лечения и в случае улучшения состояния ребенка) можно добавить в рацион свежий биокефир без добавок низкого процента жирности. При хорошем самочувствии и наличии богатырского аппетита можно предложить ребенку котлеты или тефтели из индюшатины, курицы, телятины, нежирной рыбы, приготовленные на пару.
— Еще несколько пунктов в отношении диеты при поносе: ребенку даются только свежеприготовленные и качественные блюда. Что исключить из меню? Молоко, сливки, сметану, жирный творог, орехи, бобовые, свежие фрукты и овощи, соки, свежий хлеб, булки, сладости, сладкие напитки. А также жареные, острые, копченые, маринованные блюда, мясные бульоны. Еда и питье должны подаваться в теплом, но не горячем виде.
- Обильное питье. Необходимо восполнять потерю жидкости организмом в любом возрасте. Чем старше малыш, тем больше объем питья должен быть.
При поносе важно восполнять потерю жидкости. Какие напитки лучше предлагать малышу?
— Растворы электролитов. Предназначены для восстановления и поддержания водно-солевого баланса в организме. Универсальное средство: можно давать и грудничку, и ребенку более старшего возраста. В аптеке можно купить специальные порошки, из которых делаются эти растворы.
— Самостоятельно приготовленный раствор. Если нет возможности купить готовую смесь, можно приготовить раствор в домашних условиях. Для этого нужно развести в 1 литре кипяченой воды ½ чайной ложки соли, ½ чайной ложки соды, 1 столовую ложку сахара. Хранится жидкость не более 24 часов.
— Компот из сухофруктов. Показан при всех болезнях кишечника, содержит соли калия и магния, необходимые для поддержания водно-солевого баланса при поносе. Компот из изюма. Изюмный отвар питательный, дает организму необходимые минералы и микроэлементы.
— Некрепкий зеленый чай. В нем содержатся биоактивные вещества и микроэлементы, которые нормализуют работу кишечника.
— Щелочная минеральная вода. Должна быть негазированной и теплой.
Если ребенок отказывается от питья в течение нескольких часов, а понос усиливается, нужно срочно обратиться за врачебной помощью.
Что еще можно делать, если у ребенка понос? В этой ситуации важно знать, как не надо «лечить»
- Нельзя сразу останавливать понос противодиарейными средствами (типа имодиум). При кишечной инфекции не спешите избавляться от поноса и рвоты, поскольку таким способом организм освобождается от токсинов. По крайней мере, не надо давать лекарства против поноса в первые часы болезни. Чтобы помочь очистить организм, кроме питья, можно поставить ребенку клизму с водой комнатной температуры. Нельзя давать средства против поноса, если у ребенка высокая температура, в стуле есть кровь.
- В домашних условиях возможно применение энтеросорбентов. Самое безопасное лекарство от поноса для детей до года и малышей старшего возраста — энтеросорбент «Смекта» (или «Неосмектин»). В ней содержится вяжущее вещество, она быстро восстанавливает пораженную слизистую кишечника, обладает абсорбирующими свойствами. Принципы применения энтеросорбентов… Энтеросорбенты необходимо включать в комплексную терапию в первые дни заболевания. Их вводят в ЖКТ естественным путем — перорально (через рот). Как правило, прием сорбентов назначают за 1,5–2 ч до еды. Этот период необходим для того, чтобы препарат вступил в реакцию с содержимым желудка и частично эвакуировался в кишечник, где продолжается процесс его взаимодействия с компонентами кишечного содержимого. Одновременное назначение сорбентов и лекарственных средств исключается, разница в приеме между ними должна составлять 1,5–3 ч. Суточную дозу энтеросорбентов равномерно распределяют на 3–4 приема (можно чаще), в промежутках между приемами пищи.
- Надо лечить не симптом поноса, а первопричину заболевания. Важно ее установить, и только потом назначать лечение. Пусть лучше врач расскажет, чем лечить понос у ребенка, а не соседка или встревоженная бабушка. Нельзя применять какие-либо лекарственные препараты, кроме энтеросорбентов, без назначения педиатра. Врач должен установить диагноз и назначить лечение. Если у малыша острая кишечная инфекция, его нужно обследовать, при тяжелых формах — госпитализировать.
В каких ситуациях нужно срочно обращаться к врачу
Перечисленные симптомы должны служить сигналом к незамедлительным действиям:
- сильная боль в животе;
- обильный и частый понос в течение суток, который не устраняется голодной паузой и питьем;
- обильная рвота, которая мешает поить ребенка;
- темная моча — дефицит жидкости;
- отсутствие мочи в течение 6 часов;
- кал с кровью;
- резкое повышение температуры;
- язык сухой, кожа сероватого оттенка;
- запавшие глаза;
- вялость, слабость.
Самое опасное последствие продолжительного поноса — обезвоживание организма. Нельзя его допускать. И когда возникает вопрос, что делать при поносе у ребенка в 2 года, — никогда не ошибетесь, если будете поить, поить и еще раз поить. Если обезвоживания все-таки не удалось избежать, в больнице неотложная помощь будет заключаться в том, что малышу внутривенно будут вводить солевой раствор.
В заключении хочется еще раз отметить, что лечение поноса у детей в домашних условиях подразумевает два важнейших принципа: щадящая диета и восполнение потери жидкости. Если этими способами в течение суток не удается остановить диарею, и к ней прибавляются такие симптомы, как рвота, повышение температуры, обезвоживание — нужно срочно обратиться за врачебной помощью.
что делать в домашних условиях, чем лечить?
Диарея – опасное состояние, требующее немедленного решения. Частый жидкий стул, независимо от вызвавших его причин, может грозить ребёнку обезвоживанием организма. Поэтому медлить с выбором лечения нельзя. Народные средства от поноса у детей – это копилка проверенных рецептов, эффективно применяемых в домашних условиях. При выборе подходящего метода следует учитывать поставленный диагноз и возраст маленького пациента. Некоторые из представленных рецептов универсальны, и могут применяться для лечения детей всех возрастов с коррекцией дозировки.

Основные причины расстройства
Прежде чем разбираться с вопросом, если у ребёнка понос, что делать в домашних условиях, необходимо установить причину недомогания. Диарея может возникнуть под воздействием самых различных факторов. Употребление жирной или тяжёлой пищи, смена воды или климата, новые продукты питания или даже эмоциональное возбуждение – все это может спровоцировать жидкий стул. В этом случае лечение поноса не подразумевает какой-либо специфической терапии, и для устранения неприятного симптома достаточно коррекции рациона.
Выбирая, чем кормить малыша, отдавайте предпочтение полезной и лёгкой пище, которая будет легко усваиваться. Суточную норму делите на 5–6 приёмов, не перекармливайте.
Но нередко причиной поноса выступают такие серьёзные заболевания, как вирусные или бактериальные инфекции, нарушение состава микрофлоры кишечника или воспаления органов системы пищеварения. В данной ситуации вылечить понос у детей народными средствами не получится, а медикаментозные препараты могут только временно снять симптомы заболевания. Поэтому составлением схемы лечения должен заниматься только лечащий врач. В зависимости от поставленного диагноза он подберёт разрешённые препараты в соответствии с возрастом малыша и подскажет, что можно давать ребёнку дома, чтобы сократить период выздоровления.

Лечение поноса у грудничков народными средствами
Чем младше малыш, тем опаснее для него жидкий стул. В домашних условиях от диареи деткам до года принято использовать рисовый отвар и травяные настои, обладающие вяжущими свойствами. Также обязательным компонентом лечения становится регидратационная терапия.
- Домашний раствор Регидрона. Так как обезвоживание у грудничков начинается очень быстро, то при обильном поносе Регидрон начинают давать ещё до приезда скорой помощи или прихода педиатра. Если пакетика с порошком под рукой не оказалось, приготовить его можно и в домашних условиях. Для этого в стакане кипячёной воды 1 ст. л. сахара и 1 ч. л. соли. Все ингредиенты берём без верха. Поите раствором ребёнка через каждые 10 минут по несколько глотков.
- Рисовый отвар. Клейкий отвар риса обволакивает слизистую желудка и кишечника, оказывая противовоспалительное действие. Одновременно с этим он впитывает избыток жидкости и устраняет метеоризм, снижая перистальтику кишечника. Для его приготовления отварите 1 с. л. риса в стакане воды в течение 45–50 минут. Готовый отвар процедите, и принимайте тёплым через каждых 2 часа. Дозировка для детей до года составляет 2–3 глотка на один приём. Деткам в возрасте 2 года и старше дозу можно увеличить до 50 мл. Рецепт не применяют для лечения бактериального поноса, так как это может затруднить выведение патогенных микроорганизмов.
- Отвар дубовой коры. Для приготовления отвара маленькому ребёнку используют 1 ч. л. коры, проварив её в 250 мл воды в течение 10 минут. Готовое средство настаивают в течение получаса, после чего процеживают и дают малышу через каждых два часа по несколько глотков. Обратите внимание на цвет отвара, если средство получилось слишком концентрированным, перед применением разбавьте водой. Для детей старшего возраста схема приёма остаётся такой же, но при этом готовиться более насыщенный настой.
- Цикорий. Залейте кипятком сухоцветы цикория и проварите в течение 5 минут. Подождите, пока средство настоится и остынет, после чего процедите. Грудничкам при поносе дают по 1 ч. л. через 2–3 часа, деткам старше трёх лет дозировка составляет по 1 ст. л.
- Ромашковый чай. Самый простое средство от поноса – отвар ромашки. Настой обладает мощным антисептическим и противовоспалительным действием, из-за чего быстро снимает спазм в кишечнике и подавляет деятельность патогенной микрофлоры. Тёплый отвар ромашки грудному ребёнку дают через каждый час по несколько столовых ложек.

Эффективные средства для детей от года и старше
Одно из основных правил лечения поноса у детей в домашних условиях – никакой самодеятельности! Сначала устанавливаем причину расстройства, а только потом приступаем к выбору метода устранения диареи у ребёнка в домашних условиях.
Методы, как лечить понос у грудничка, подходят и деткам постарше. Отдельно рассмотрим дополнительные способы, как остановить понос у детей старше года:
- Змеиный горец. Корень змеевика содержит большое количество дубильных веществ, благоприятно воздействующих на стенки кишечника. Главное его преимущества – отсутствие токсичных элементов в составе и, как следствие, абсолютная безопасность для пациентов любого возраста. Измельчённый корень змеиного горца проварите в слабо кипящей воде в течение 10 минут (1 ч. л. на 200 мл воды). Готовый отвар процедите, и давайте ребёнку дважды в день по 20 мл.
- Бананы при расстройстве пищеварения. Каждый час маленькому пациенту необходимо съедать по одному спелому банану. Помимо того, что мякоть жёлтого плода обладает вяжущим действием и помогает быстро устранить диарею, бананы восполняют нехватку калия, утраченного вместе обильным стулом. Этим способом можно лечить понос у ребёнка в возрасте старше 3 лет.
- Печёные и свежие яблоки. Чем лечить жидкий стул, чтобы было вкусно и безопасно? Нужно давать ребёнку яблоки! Благодаря высокому содержанию витамина С и пектина, яблоки эффективно связывают токсины, вызвавшие диарею. Для достижения желаемого эффекта ребёнку дают по яблочку каждый час, предварительно запечённое или натёртое на тёрке.
- Гранатовые корки. Кора граната обладает антисептическими, антибактериальными и вяжущими свойствами. Но в ней содержатся алкалоиды, известные своим токсическим воздействием на организм. Так что способ подходит для лечения диареи у детей в возрасте старше 7 лет. Для приготовления настоя залейте 1 ст. л. измельчённых корок засыпьте в термос и залейте кипятком (0,5 л), после чего оставьте в закрытой таре на 4 часа. Готовый настой процедите, и давайте ребёнку несколько раз в день по 1 ч. л.
- Чёрный перец горошком. Этот метод используется для устранения причины отравления, то есть для выведения токсинов. В лечебных целях необходимо дать ребёнку 4–5 горошин чёрного перца. Перец необходимо проглотить, не разжёвывая, и хорошенько запить водой.
Лекарственные препараты для лечения поноса у детей
Если вы не можете точно ответить, что в питании ребёнка могло спровоцировать диарею, проконсультируйтесь с педиатром. Вы должны будет рассказать лечащему врачу, о рационе крохи, обо всех сопутствующих симптомах и даже предшествующих событиях, который также могли послужить причиной заражения.

При бактериальной или вирусной инфекции народные средства будут малоэффективны, так как большинство из них не устраняет причину диареи. Часто и при дисбактериозе домашней терапии недостаточно. Во всех этих ситуациях потребуется медикаментозная артиллерия, подобрать которую должен специалист. Сами родители здесь сделать ничего не смогут.
Все препараты, предназначенные для лечения поноса и разрешённые для приёма в домашних условиях, можно разделить на несколько групп:
- Энтеросорбенты – связывают и выводят токсины, чаще всего используются для лечения пищевого отравления. В педиатрии разрешено использование таких препаратов, как Смекта, Полисорб, Энтеросгель.
- Пробиотики – полезные бактерии, применяемые для устранения дисбактериоза, расстройства кишечника на фоне приёма антибиотиков и в комплексном лечении кишечных инфекций. Среди них Бифиформ, Линекс, Бифидумбактерин, Лактиале.
Противомикробные и противодиарейные средства – редко используют в педиатрической практике, их назначение показано только при острых кишечных инфекциях в условиях стационара.
Когда домашнее лечение опасно
Домашнее лечение поноса не отменяет консультации у педиатра. Вероятнее всего, для установления точного диагноза потребуется сдать анализы и пройти обследование у гастроэнтеролога.
Но бывают ситуации, когда продолжать самостоятельное лечение невозможно. Внимательно следите за состоянием ребёнка и при первых признаках опасности, вызывайте бригаду скорой помощи. К таким серьёзным симптомам относится:
- сильные боли в животе, независимо от их локализации;
- частые эпизоды поноса, продолжающиеся более 24 часов, несмотря на предпринятые меры;
- интенсивная рвота;
- потемнение мочи или отсутствие мочеиспускания на протяжении последних 6–7 часов;
- обнаружение в каловых массах частиц крови;
- стойкое повышение температуры;
- сухой язык и изменение цвета кожи;
- впавшие глазные яблоки.
Выбирая способ, как вылечить понос у ребёнка без помощи специалистов, родители должны понимать всю степень ответственности. Поэтому внимательно оцените состояние своего крохи, а уже потом выбирайте подходящее средство. Но помните, что не всегда есть время для экспериментов с народной медициной.
Что дать ребенку от поноса: Лечение поноса у ребенка
Внимание!!!данная статья не является руководством к использованию, а просто информацией для размышления.
(что бы знать что с чем едят, и для чего врач назначил данный препарат)
Понос, или диарея, – довольно часто встречающееся у малышей расстройство пищеварения. Под этим понимают учащенное – как правило, более 2–3 раз в сутки – опорожнение кишечника с выделением жидкого стула. Причин может быть много, но чаще всего это происходит из-за нарушений режима питания, кишечных инфекций, заболеваний кишечника или поджелудочной железы, дисбактериоза или отравлений.
В результате из-за чрезмерного раздражения или воспаления в кишечнике увеличивается секреция пищеварительных желез и слизи, уменьшается всасывание жидкости, усиливаются сокращения кишечника – перистальтика. Все это проявляется учащением стула, изменением его консистенции (от кашицеобразной до жидкой), цвета и запаха. Из-за недостаточной выработки пищеварительных ферментов и нарушения состава микрофлоры в кишечнике начинается брожение, и ребенка беспокоят боли и вздутие в животе.
При возникновении диареи малыша, конечно же, необходимо показать педиатру. А маме больного крохи важно знать лекарственные средства, которые эффективны при любой форме поноса, особенно в начальной его стадии, и не вызывают нежелательных реакций или осложнений. К этим лекарствам относят сорбенты, регидратирующие препараты, про- и пребиотики и ферменты.
Малышам противопоказаны средства для лечения поноса на основе ЛОПЕРАМИДА – ИМОДИУМ, ЛОПЕДИУМ, ЭНТЕРОБЕНЕ, ДИАРОЛ.
Если понос сопровождается рвотой, повышением температуры, отказом от питья, выраженными болями в животе или кровью в стуле, ребенок во время лечения должен постоянно находиться под наблюдением врача. Только специалист может оценить тяжесть состояния малыша и при необходимости назначить антибиотики местного действия, например ЭРЦЕФУРИЛ, АМОКСИКЛАВ. На основании результатов посева кала доктор может выписать бактериофаги – специально созданные вирусы, поражающие только болезнетворные бактерии. Если при самостоятельном лечении поноса к концу первых – началу вторых суток проявление его симптомов не уменьшается, следует еще раз обратиться к врачу.
Средства от поноса: сорбенты
Эти препараты извлекают и выводят из кишечника патогенные вирусы, микробы, их токсины и продукты распада, аллергены и избыток газов, усиливают защитные свойства поверхностного слоя кишечника. Сорбенты назначают с первых часов поноса; в более поздние сроки, после 5 дня, они меньше влияют на консистенцию стула, но оказывают хорошее дезинтоксикационное и защитное действие. Препараты не всасываются внутрь, действуя только в кишечнике. Интервал между приемом сорбентов и других лекарств, а также едой должен быть не менее 2 часов, потому что они замедляют всасывание. В случае задержки стула у малыша в течение 2 дней сорбенты отменяют.
Препараты природного происхождения на основе диоктаэдрического смектита – СМЕКТА и ее аналоги – БИФИФОРМ БЕБИ выпускается в форме масляной суспензии, содержит активные лакто- и бифидобактерии, стрептококки ТН 4, витамины группы В, помогает кишечнику избавиться от условно-патогенных и патогенных бактерий. В результате этого нормализуется и восстанавливается работа желудка и кишечника. Показания к применению – диарея, в том числе после лечения антибиотиками, дисбактериоз кишечника.
БИФИФОРМ БЕБИ разрешен к применению с первых дней жизни малыша. Принимают препарат внутрь во время еды по 1 дозе 1 раз в день (отметка на пипетке соответствует 1 дозе) в течение 10 дней. Каждый раз перед применением флакон необходимо встряхнуть. Не рекомендуется прием препарата одновременно с антибиотиками, чтобы антибиотик не оказал губительное действие на полезные бактерии, содержащиеся в БИФИФОРМ БЕБИ.
Из побочных явлений редко встречаются аллергические реакции, тогда препарат отменяют. Противопоказан БИФИФОРМ БЕБИ только при индивидуальной непереносимости. Хранят препарат в сухом месте при температуре не выше 25°C, вскрытый флакон – не больше 14 дней. Во время хранения может появиться видимый осадок, но это не означает снижения полезных свойств лекарства.
Сходный по составу и действию препарат – БИФИФОРМ МАЛЫШ, отличие которого от предыдущего в том, что он не содержит термофильных стрептококков. Этот препарат разрешен с 1 года. Он выпускается в форме порошков и жевательных таблеток с апельсиново-малиновым вкусом. Принимают БИФИФОРМ МАЛЫШ внутрь независимо от еды. Порошок надо развести в прохладной воде температурой не выше 40°C. Детям с 1 года до 2 лет дают по 1–2 порошка 2–3 раза в день, с 2 лет – по 1–2 таблетки или 1–2 порошка 2–3 раза в день. В среднем достаточно курса 5 дней, но возможен и более длительный прием. Побочные эффекты и противопоказания такие же, как у препарата БИФИФОРМ БЕБИ.
ЭНТЕРОЛ выпускается в капсулах или порошках по 250 мг с характерным дрожжевым запахом. Препарат содержит полезные дрожжи сахаромицеты, которые подавляют размножение патогенных микробов, расщепляют их токсины, уменьшают секрецию воды и солей в кишечнике, активируют пищеварительные ферменты, повышают местный иммунитет в кишечнике. Препарат используют для лечения поноса, в том числе после лечения антибиотиками.
Можно назначать ЭНТЕРОЛ малышам с первых дней жизни, в возрасте до 1 года по ½ пакетика или капсулы 2 раза в день, с 1 года – по 1 пакетику или капсуле 2 раза в день, курсом до 5 дней при лечении поноса, до 14 дней – при дисбактериозе. Препарат принимают внутрь за 1 час до еды, порошок можно развести в небольшом количестве прохладной воды или молока (горячую жидкость использовать нельзя: это погубит сахаромицеты). Для малышей капсулу можно раскрыть и смешать ее содержимое с водой. ЭНТЕРОЛ можно принимать вместе с антибиотиками: это не снизит его полезных свойств. Из побочных действий бывает небольшой дискомфорт в животе малыша – небольшое вздутие, метеоризм. Это состояние обычно не требует отмены препарата. Противопоказан ЭНТЕРОЛ при индивидуальной непереносимости, одновременно с противогрибковыми средствами, в стационаре при катетеризации центральной вены.
Лекарства при поносе: пребиотики
ЭУБИКОР выпускается в детских порошках по 1,5 г на основе сахаромицет, дополнительно содержит пищевые волокна, витамины, аминокислоты, макро- и микроэлементы. Механизм действия схож с ЭНТЕРОЛОМ, но благодаря пищевым волокнам более выражена способность выводить токсины и продукты распада.
Разрешен ЭУБИКОР с рождения. До 1,5 лет доза составляет по ¼ пакетика 3 раза в день, от 1,5 лет–до 3 лет по ½ пакетика 3 раза в день, за полчаса до еды, размешав в небольшом количестве прохладной воды или молока, курсом до 3–4 недель. Можно принимать препарат на фоне лечения антибиотиками. При одновременном приеме с другими препаратами рекомендуется интервал не менее 30 минут. Из побочных действий очень редко незначительные аллергические реакции. Противопоказан ЭУБИКОР при глютеновой энтеропатии, фенилкетонурии, при индивидуальной непереносимости.
ХИЛАК ФОРТЕ выпускается в форме капель внутрь во флаконах по 30 и 100 мл. Он содержит продукты обмена лакто- и бифидобактерий. Препарат создает благоприятную питательную среду для размножения полезных бактерий в кишечнике, регулируя их равновесие и нормализуя состав. ХИЛАК ФОРТЕ также ускоряет восстановление поврежденной поверхности слизистой кишечника. Используют его для лечения поноса, диспепсии, дисбактериозов. Принимают ХИЛАК ФОРТЕ до или во время еды, разбавляя небольшим количеством воды. Запивать препарат молоком не рекомендуется. Можно принимать ХИЛАК ФОРТЕ с рождения, в дозе 15–30 капель 3 раза в день, курсом до 2–4 недель. Как только состояние малыша улучшится, дозу уменьшают вдвое. Препарат хорошо переносится, очень редко бывают аллергические реакции (сыпь), запор или понос. Противопоказан препарат при индивидуальной непереносимости.
Лекарства при поносе: ферменты
При сильных поносах дольше 3 дней нарушается переваривание в кишечнике. Косвенными признаками этого будут выраженный метеоризм, зловонный запах стула, густой налет на языке, непереваренные комочки в стуле. В этом случае, а также если есть сопутствующие заболевания желудочно-кишечного тракта, дополнительно назначают ферменты. Их начинают принимать не ранее 3–4 дня поноса, когда постепенно расширяют диету. Стартовыми препаратами будут МЕЗИМ ФОРТЕ, ПАНГРОЛ 400. Для выбора препарата ребенку оптимально сдать анализ кала – копроскопию, чтобы выявить конкретные нарушения пищеварения. При поносе достаточно будет короткого курса ферментов в течение 5–7 дней.
Ферменты с компонентами бычьей желчи – ЭНЗИСТАЛ – не используют при поносе, так как это может усилить его.
ПАНКРЕАТИН выпускается в форме таблеток, капсул по 250 мг, содержит ферменты, переваривающие белки, жиры и углеводы. Препарат облегчает процесс пищеварения: питательные вещества всасываются более полно, а также стимулируется выработка собственных ферментов. ПАНКРЕАТИН можно применять с рождения. Препарат используют в комплексном лечении поноса, повышенного газообразования в кишечнике, при нарушении работы поджелудочной железы. Принимают ПАНКРЕАТИН во время еды 3 раза в день, в основные приемы пищи.
Необходимую часть таблетки можно растолочь, а капсулу вскрыть, смешать с небольшим количеством воды и дать запить водой. Малышам до 1 года достаточно по ¹/³ таблетки или капсулы на прием, детям от 1 года до 2 лет дают 2/3 таблетки или капсулы, с 2 до 3 лет – 1 таблетку или капсулу на прием. Новорожденным более точные навески препарата могут приготовить в аптеке. Из побочных эффектов встречаются аллергические реакции. При одновременном приеме с препаратами железа их всасывание снижается. Противопоказан ПАНКРЕАТИН при индивидуальной непереносимости, а также при остром воспалении поджелудочной железы. Аналогично назначаются МЕЗИМ ФОРТЕ и ПАНГРОЛ 400.
причин, симптомов и домашних средств правовой защиты
Диарея является основной причиной смерти детей младшего возраста и составляет 9% всех случаев смерти среди детей в возрасте до пяти лет, приходящейся примерно на 1400 детей каждый день (1).
В этой статье MomJunction расскажет вам о диарее у детей, о ее причинах и о том, как ее остановить с помощью лечения и домашних средств.
Диарея — насколько плохо она у детей?
Диарея — это частый жидкий водянистый стул, обычно три-четыре раза в день.Диарея — это симптом, который может указывать на наличие желудочно-кишечной инфекции (ЖКТ) или заболевания. Это один из способов, с помощью которого организм изгоняет микробы, инфекции и нежелательную или избыточную слизь из организма.
Пищевое отравление — одна из самых частых причин диареи!
Диарея чаще встречается у детей, чем у взрослых, поскольку первые более уязвимы для микробов из-за их развивающейся иммунной системы. Диарея может быть острой или тяжелой, когда острая диарея длится не более недели (2).Тяжелая или продолжительная диарея длится дольше и может указывать на основное заболевание.
Что еще хуже, диарея может привести к обезвоживанию и ослаблению ребенка. А сильное обезвоживание может потребовать госпитализации!
Итак, что вы действительно должны знать, так это то, что вызывает диарею у детей и как вы можете ее остановить.
[Прочитано: Вирусная инфекция у детей ]
Причины диареи у детей
Причины диареи могут быть временными или хроническими, в зависимости от типа ребенка.Общие причины диареи включают:
- Вирусные инфекции , такие как вирусный гастроэнтерит , широко известный как желудочный грипп, являются одной из частых причин диареи. Другой инфекцией является ротавирус , который часто встречается в зимние и весенние месяцы. В летние месяцы энтеровирусы могут вызывать диарею.
- Бактерии , такие как кишечная палочка, сальмонелла, шигелла и кампилобактер, также могут вызывать желудочно-кишечные инфекции и диарею.Некоторые паразиты , такие как криптоспоридиумы и лямблии, также могут вызывать это состояние (3).
- Некоторые формы диареи, особенно продолжительные, могут быть вызваны пищевой аллергией или непереносимостью определенной пищи. Например, если у ребенка непереносимость лактозы , потребление любого молочного продукта может привести к диарее.
- Пищевое отравление — еще одна причина временной диареи у детей и взрослых, которую обычно можно лечить с помощью лекарств.
- Антибиотики, слабительные и другие лекарства также могут вызвать у ребенка жидкий водянистый стул (4).
- Дети с раздраженным заболеванием кишечника , целиакией и болезнью Крона также имеют тенденцию страдать диареей (5).
Дети, которые путешествуют в зарубежные страны или в новые места, склонны болеть «диареей путешественника», которая вызвана употреблением зараженной пищи и воды (6). Диарея также является одним из побочных эффектов операций на желудке.
Но как узнать, действительно ли у вашего ребенка диарея? Продолжайте читать, чтобы узнать о признаках и симптомах этого состояния.
Симптомы диареи
Помимо жидкого водянистого стула, диарея может характеризоваться другими симптомами, такими как:
- Повышенная частота стула
- Боль в животе
- Тошнота и рвота
- Потеря аппетита
- Обезвоживание
- Потеря веса
- Вздутие живота
- Недержание мочи
Острая диарея, вызванная инфекциями желудочно-кишечного тракта, пищевой аллергией или отравлением, как правило, длится менее четырех недель.Как вы знаете, диарея, продолжающаяся более четырех недель, может указывать на основное заболевание и требует немедленного вмешательства. Это также может привести к таким осложнениям, как обезвоживание.
Диарея и обезвоживание
Обезвоживание — серьезное осложнение диареи. Частый водянистый стул и рвота приводят к потере жидкостей, состоящих из соли и воды, из-за чего ребенок слаб и утомлен. Обезвоживание может быть опасным для детей младшего возраста, особенно младенцев и детей ясельного возраста.
Если у ребенка жидкий стул более двух раз и появляются признаки обезвоживания, немедленно обратитесь к врачу. Вам также следует немедленно вызвать врача , если у ребенка:
- Постоянно выделяется кровавый стул
- Выглядит сонным и тусклым
- Диарея более трех дней
- Рвота жидкостью желтого или зеленого цвета
- Не может удерживать стул, при недержании мочи более двух раз в день
- Есть лихорадка
- Есть сыпь
- Болит живот более двух часов
Не давать ребенку какие-либо лекарства без консультации с врачом.
[Прочтите: Кровавый стул у детей ]
Диагностика диареи у детей
Если вы не уверены, почему у вашего ребенка диарея, обратитесь к врачу. Практикующий врач сможет диагностировать диарею у детей на основании:
- Собранной информации о пищевых привычках ребенка.
- История болезни ребенка , , чтобы узнать, вызывают ли какие-либо лекарства диарею.
- Медицинский осмотр для выявления признаков болезни.
- Осмотр брюшной полости может помочь в определении пораженного участка и органа.
- Анализы крови для проверки на наличие инфекции и исключения некоторых заболеваний.
- Стандартный анализ стула и микроскопия с последующим посевом, если необходимо.
- Тест на культуру стула, , при котором образец стула ребенка берутся для исследования.
- Тесты на голодание, при которых проверяется аллергия или непереносимость у ребенка определенных продуктов.Врач может попросить вас не давать ребенку молочные продукты, продукты, богатые пшеницей или глютеном, орехи и другие распространенные аллергены.
- Ригмоидоскопия, , когда врач использует медицинский инструмент для осмотра прямой кишки ребенка.
- Колоноскопия , которая представляет собой подробное обследование толстой кишки.
После тщательной диагностики врач порекомендует оптимальный курс лечения.
Лечение диареи у детей
Лечение диареи у детей зависит от того, что ее вызывает.В большинстве случаев острой диареи восполнение жидкости — единственное необходимое лечение. В некоторых случаях могут потребоваться лекарства, чтобы остановить диарею и предотвратить чрезмерную потерю жидкостей организма, если состояние сохраняется более 24 часов.
- Регидратация — один из лучших способов лечения диареи у детей. Однако в одной только воде не будет необходимых солей и питательных веществ. Поэтому давайте ребенку пероральный раствор для регидратации через частые промежутки времени в течение дня. Перед этим посоветуйтесь с врачом.
- Если растворы для пероральной регидратации недоступны, смешайте половину ложки соли и половину ложки сахара в стакане воды и хорошо перемешайте, прежде чем давать ребенку.
- Лекарства от диареи могут быть рекомендованы в случае тяжелой диареи, чтобы предотвратить чрезмерную потерю биологических жидкостей. Лекарства не назначаются в случае бактериальных или паразитарных инфекций, так как остановка диареи приведет к улавливанию вызывающих инфекцию паразитов внутри организма (3).
- Здоровая диета с продуктами питания минимизирует симптомы. Ниже приведен список продуктов, которые следует и не следует есть ребенку, страдающему диареей.
Продукты, которых следует избегать:
- Кофеиносодержащие и газированные сладкие напитки или газированные напитки
- Желатиновые десерты с сахаром
- Молочные продукты (особенно молоко), глютен, соя, кунжут и другие аллергены в случае диареи из-за еды аллергия
- Цельные фруктовые соки могут вызвать диарею, поскольку они могут содержать большое количество сахара.
- Газированные фрукты и овощи, такие как брокколи, нут, зеленые листовые овощи, фасоль, горох, ягоды, кукуруза и чернослив.
Продукты питания:
Большинство врачей считают, что можно продолжать есть твердую пищу, когда у ребенка диарея. Лучшим вариантом является диета BRAT, которая включает бананы, рис, яблочное пюре и тосты (сухие), поскольку она щадящая для кишечника. Другие продукты, которые можно есть при диарее, включают (7):
- Запеченное или вареное нежирное мясо
- Приготовленные овощи, такие как морковь, свекла, тыквенные желуди, стручковая фасоль, кончики спаржи и грибы
- Злаки, такие как овсянка, кукурузные хлопья и пшеница (если у вашего ребенка нет аллергии на глютен)
- Блины, вафли и другие продукты из белой муки
- Кукурузный хлеб с небольшим количеством меда или сиропа агавы
- Йогурт — посев в йогурте полезен для кишечника
В случае тяжелой диареи ребенку может потребоваться внутривенное введение жидкости в больнице, даже на несколько часов, для борьбы с обезвоживанием.
Вы можете попробовать еще кое-что дома, если диарея не тяжелая.
[Прочитано: Яичных рецептов для детей ]
Домашние средства от диареи у детей
Как упоминалось ранее, в большинстве случаев диарею можно лечить с помощью здоровой диеты, состоящей из жидкостей и твердой пищи, которые легко воздействуют на кишечник. Но если вы хотите знать, как остановить диарею у детей, вам следует прочитать об этих домашних средствах.
- Имбирь может остановить диарею, а также уничтожить бактерии или паразиты, вызывающие инфекцию в брюшной полости.Отварите небольшой стебель имбиря в стакане воды. Дайте его ребенку, когда он остынет. Вы можете добавить чайную ложку меда, чтобы подсластить сок ребенку.
- Лимон обладает антибактериальными свойствами и может хорошо применяться при лечении диареи. Стакан лимонного сока три-четыре раза в день может нейтрализовать бактерии, вызывающие диарею.
- Картофель содержит крахмал, который может укрепить стул и предотвратить частый водянистый стул и, следовательно, обезвоживание.
- Крахмалистая Жидкость из вареного белого риса или белого риса также может быть дана ребенку для остановки диареи. При кипячении риса добавьте больше воды. Когда рис полностью приготовится, слейте воду в стакан, добавьте в него немного соли и дайте ребенку.
- Черный чай содержит дубильную кислоту, которая может успокоить расстройство желудка и облегчить симптомы диареи. Давайте ребенку две-три чашки черного чая (без кофеина) в день, чтобы облегчить его состояние.
- Ромашка чай помогает бороться с инфекциями желудка, что делает его отличным домашним средством от диареи у детей. Столовую ложку ромашки отварить в стакане воды. Как только он остынет, процедите и давайте ребенку пить два-три раза в день.
- Йогурт — это натуральный пробиотик с полезными бактериями, которые могут облегчить симптомы диареи, вызванной бактериальной инфекцией.
- Пажитник Семена обладают антибактериальными и противовоспалительными свойствами и могут помочь облегчить симптомы диареи.Вскипятите два стакана воды с ложкой семян пажитника, процедите и дайте остыть. Добавьте к нему чайную ложку меда и дайте ребенку немного воды.
- Бананы содержат калий и пектин, которые способствуют затвердеванию стула. Удерживая воду в организме, он также восстанавливает количество электролитов.
Молотую корицу и цедру апельсина также можно смешать с водой и дать ребенку от диареи. Лучшее средство от диареи у детей — давать им много жидкости и соблюдать здоровую диету, состоящую из продуктов, останавливающих диарею.Убедитесь, что ребенок также много отдыхает, чтобы восстановить силы, и как можно скорее встанет на ноги. Диарея — это излечимый симптом, если ее лечить на ранней стадии.
[Читать: Рвота у детей ]
Есть ли у вас какие-нибудь советы по борьбе с диареей у детей? Поделитесь ими с нами в разделе комментариев.
Рекомендуемые статьи:
.
7 способов предотвратить диарею у детей
Больно видеть дискомфорт вашего малыша, даже если он легкий и непродолжительный. Диарея — одно из инфекционных заболеваний, которое не только доставляет дискомфорт детям, но и может быть опасным, если не лечить своевременно и надлежащим образом.

Профилактика диареи так же важна, как и ведение пациента. Если профилактические меры будут проведены правильно, большинству детей будет оказана помощь, особенно в тех случаях, когда варианты лечения недоступны.
Вот основные методы или меры по профилактике диареи у детей:
1. Безопасная санитария
Диарея легко передается фекально-оральным путем. Таким образом, необходимо соблюдать безопасную санитарию. Безопасно избавляйтесь от детских фекалий, поскольку их стул, как правило, содержит больше патогенных микроорганизмов, чем у взрослых.
2. Соблюдение правил гигиены рук
Это простой, но эффективный способ предотвратить инфекционное заболевание. Тщательно мойте руки после мытья ребенка и после удаления его стула.Перед прикосновением к ребенку всегда следует мыть руки.
3. Безопасная вода
Недостаток чистой воды — одна из главных причин передачи диареи. Поэтому обильно и разумно используйте воду для мытья, стирки и питья.
4. Исключительное грудное вскармливание
Первые шесть месяцев исключительно грудного вскармливания имеют первостепенное значение для развития новорожденного. У детей, находящихся на грудном вскармливании в течение первых шести месяцев жизни, снижается риск тяжелой диареи.
5. Повышение гигиены пищевых продуктов
Содержите пищу в чистоте и уделяйте особое внимание питательному аспекту при приготовлении пищи для малышей, особенно во время отлучения от груди (давать хорошо приготовленную дополнительную пищу одновременно с грудным вскармливанием). Неадекватное питание может повысить предрасположенность ребенка к диарее.
6. Введение ротавирусной вакцины
Ротавирус — это вирус, который легко распространяется среди младенцев и младенцев. Этот вирус может вызывать водянистую диарею и рвоту.Защитите своего ребенка от вируса с помощью вакцинации и снизьте вероятность тяжелой диареи.
7. Информация о диарее
Информирование всех и каждого о соответствующих профилактических мерах против диареи является обязательным, потому что каждая мать и каждая семья должны знать, что необходимо делать, чтобы спасти своего ребенка от этой смертельной угрозы. Действительно, нет лучшего лекарства, чем профилактика.
Что вызывает диарею?
Диарея — это инфекционное заболевание, вызываемое инфекцией кишечника.Инфекция может быть вызвана такими микробами, как:
- Вирусы (самый распространенный)
- Бактерии
- Паразиты
Помимо упомянутых микробов, есть несколько факторов, которые могут вызвать диарею у маленьких детей. К ним относятся:
- Непереносимость лактозы
- Пищевая аллергия
- Любая другая проблема с кишечником, например, целиакия или воспалительное заболевание кишечника (болезнь Крона и язвенный колит)
Как узнать, что у вашего ребенка диарея?
Диарея может быть вредной для детей, поскольку вызывает быстрое истощение необходимых солей и воды из их организма.Эта ситуация может привести к обезвоживанию, поэтому внимательно следите за признаками диареи у вашего ребенка. Эти признаки и симптомы могут включать:
Больше испражнений (менее сформированный и водянистый стул, который также может иметь следы крови и / или слизи)
- Лихорадка
- Тошнота
- Рвота
- Потеря аппетита
- Боли в животе, спазмы (вздутие живота)
Что делать, если у ребенка диарея?
Обычно диарея длится от нескольких дней до 2 недель и проходит сама по себе.Основными видами лечения (2), которые могут быть назначены ребенку, страдающему диареей, могут быть:
- Потребление жидкости (молоко, вода)
- Крахмалистые продукты (сухие крупы, хлеб, крекеры, рис, пюре, бананы)
- Продукты, богатые белком (яйца, йогурт)
Не давайте ребенку:
- Фруктовые соки (особенно виноградные и яблочные)
- Газированные напитки
- Бобы или продукты, которые трудно переваривать и могут вызвать жидкий стул
Каковы основные меры по лечению диареи?
Основные меры по лечению диареи включают:
- Регидратация : Дайте раствор солей для пероральной регидратации (ПРС).Он всасывается в кишечнике и заменяет воду и электролиты, потерянные из организма. Продолжайте давать жидкости, чтобы предотвратить обезвоживание.
- Продукты, богатые питательными веществами: Постоянное употребление продуктов, богатых питательными веществами (включая грудное молоко), помогает при лечении диареи.
- Консультация врача : Никогда не откладывайте посещение медицинского работника, если вы заметили кровь в стуле вашего ребенка или заметили какие-либо признаки обезвоживания. В таких ситуациях требуется немедленное медицинское вмешательство, особенно в случае с маленькими детьми.
Когда обращаться к врачу?
Не откладывайте и сообщите лечащему врачу, если заметили у ребенка:
- Признаки обезвоживания (сухость во рту, отсутствие мочеиспускания за 8 часов)
- Тяжелая диарея (стул проходит более чем в 8 раз за 8 часов)
- Водянистый понос с рвотой
- Стул с кровью или слизью
- Необычная сонливость или беспокойство
- Постоянная боль в животе более двух часов.
Диарея считается второй по значимости причиной смерти детей во всем мире, и, к сожалению, она также является одной из распространенных проблем у маленьких детей, живущих в развивающихся странах.Единственный способ справиться с таким неприятным осложнением — это знать его причины, симптомы и профилактические средства. Так что подумайте о профилактике!
Ресурсы:
- https://www.who.int/news-room/fact-sheets/detail/diarrhoeal-disease
- https://medlineplus.gov/ency/patientinstructions/000693.htm
.
Диарея у младенцев — причины, симптомы и лечение
Диарея у младенцев вызывает мучения. Крошка мгновенно теряет энергию, становится слабой, и все ваши усилия по восполнению ее потерянной жидкости кажутся тщетными. В тот момент, когда она пьет молоко, она пачкает подгузник, конечно, в зависимости от тяжести состояния.
Диарея может возникнуть у младенцев любого возраста и сопровождается сопутствующими осложнениями. MomJunction поможет вам понять причины диареи у младенцев и предложит способы управлять этим заболеванием и помочь ребенку почувствовать себя лучше.
Что такое диарея?
Диарея — это повторяющиеся приступы водянистого стула, возникающие несколько раз в день. Всемирная организация здравоохранения определяет это как отхождение трех или более водянистых стула в день (1). Пастообразные или жидкие детские фекалии или несколько твердых (нормальных) стула в день не являются диареей.
Острая диарея вызвана вирусом или бактериями. Повторяющаяся диарея — это жидкий стул у младенца из-за внутренней биохимической проблемы, такой как пищевая аллергия.
Шкала диареи:
Американская академия педиатрии определяет тяжесть диареи по следующей шкале (2):
- Легкая диарея — от двух до пяти водянистых стула в день
- Умеренная диарея — от шести до девяти водянистых стула в день
- Тяжелая диарея — десять или более водянистых стула в день
Есть несколько состояний, которые могут вызвать диарею у младенцев.
[Читать: Домашние средства для ухода за младенцами со свободными движениями]
Вернуться к началу
Что вызывает диарею у младенцев?
Причины водянистого стула следующие:
1. Желудочная или кишечная инфекция:
Инфекции желудочно-кишечного тракта, вызванные в основном вирусами и бактериями, могут привести к пищевому отравлению и диарее. Эти микробы могут проникнуть через загрязненную или недостаточно приготовленную пищу. Они также могут возникать из-за плохого мытья рук и распространения микробов через слюну.
- Ротавирус , поражающий даже новорожденных, вызывает острый гастроэнтерит, что в конечном итоге приводит к кашлю и диарее (3). По данным ВОЗ, ротавирусная инфекция является основной причиной детской смертности, но ее можно предотвратить с помощью иммунизации (4).
- Аденовирус — это группа вирусов, которые поражают различные части тела, включая внутреннюю оболочку желудочно-кишечного тракта. Они могут легко распространяться при кашле, чихании и контакте с загрязненной поверхностью.
- Бактерии Salmonella поражают желудок и кишечник, вызывая тяжелую диарею (5). Инфекции распространяются через зараженную пищу и воду или поверхности. Младенцы, как правило, кладут предметы в рот, что подвергает их риску заражения вирусом.
- E.coli или Escherichia coli вызывают сильную боль в желудке и диарею, а также могут насыщать стул ребенка слизью и кровью (6). Бактерии распространяются через зараженную пищу и плохие санитарные условия.
- Паразитарная инфекция, вызванная микроскопическими паразитами, поражает желудочно-кишечный тракт, вызывая диарею. Giardia lamblia — один из таких паразитов, который распространяется через зараженную воду и пищу (7) (8).
2. Пищевая непереносимость или аллергия:
Если у ребенка аллергия на какую-либо пищу, это означает, что его иммунная система атакует ее. В случае непереносимости пищи пищеварительная система ребенка не может переваривать пищу, вызывая дискомфорт в желудочно-кишечном тракте.
3. Воспалительное заболевание кишечника:
Это группа желудочно-кишечных заболеваний, вызванных генетическими аномалиями, которые приводят к болезненному воспалению внутренней оболочки пищеварительного тракта. Язвенный колит и Болезнь Крона — воспалительные заболевания кишечника, которые могут поражать младенцев (9) и вызывать стойкую диарею. Воспалительное заболевание кишечника является генетическим и не лечится. Для облегчения симптомов следует принимать лекарства каждый день (10).
4. Фруктовый сок:
Фруктовые соки богаты питательными веществами, но иногда их слишком много для маленького тела младенца. Плохое усвоение и перегрузка питательными веществами выводят эти избыточные питательные вещества в виде водянистой диареи (11). Американская академия педиатрии не рекомендует давать фруктовые соки детям младше одного года (12). Целые фрукты лучше, поскольку они богаты клетчаткой и имеют приемлемый уровень концентрации питательных веществ.
5. Тепловое истощение:
Младенцы плохо приспосабливаются к экстремальным температурам.Если ребенок долгое время находится в жарком климате, он может страдать от обезвоживания и головных болей из-за потери воды в организме. В крайних случаях у него также могут быть спазмы в животе и диарея (13). Ребенок должен находиться в прохладной или умеренной температуре и ему следует пить достаточное количество жидкости.
6. Антибиотики:
Диарея у младенцев может быть побочным эффектом антибиотиков, поскольку они действуют против бактерий. Они убивают полезные кишечные бактерии, что затрудняет пищеварение (14). Состояние малыша улучшается после окончания курса антибиотиков.
Понос у младенцев может длиться от нескольких дней до недель в зависимости от степени тяжести состояния. Поэтому крайне важно знать, чего ожидать, когда у ребенка начнется приступ диареи.
[Прочитано: Признаки боли в животе у младенцев ]
Вернуться к началу
Каковы симптомы диареи у младенцев?
Диарея сама по себе является симптомом, но вы можете отличить ее от нормального стула по следующим признакам:
- Ребенок какает больше, чем обычно: У здорового младенца, находящегося на грудном вскармливании, будет не менее шести-десяти стула в день.Это может быть даже реже одного раза в неделю или так же часто, как после каждого сеанса кормления грудью. Младенцы, находящиеся на искусственном вскармливании, как правило, испражняются реже, примерно четыре раза в день. Через два месяца частота какать уменьшается. График каждого младенца отличается от графика других какашек. Но если количество стула внезапно увеличивается, и стул заметно водянистый, то, вероятно, ребенок страдает диареей.
- Стул с неприятным запахом и слизью может указывать на диарею: Если у ребенка стул со слизистым запахом и неприятным запахом, то это может указывать на диарею.Стул у младенцев имеет цвет от желтого до коричневато-желтого. Цвет стула ребенка может зависеть от съеденной пищи. Кроме того, у ребенка может выделяться стул зеленоватого цвета из-за печеночной желчи, которая попадает в желудочно-кишечный тракт, и это абсолютно нормально.
Водянистый стул является верным признаком диареи и может сопровождаться такими симптомами, как спазмы в животе, лихорадка и т. Д., В зависимости от основной причины диареи. Эти симптомы указывают на то, что вы должны показать ребенка врачу.
Вернуться к началу
Когда доставить ребенка к врачу?
Следующие состояния требуют немедленной медицинской помощи:
- В стуле ребенка кровь или красноватый сгусток крови.
- Ребенок раздражителен, у него мало энергии, и он все время кажется сонным.
- Младенец не мочился более 12 часов, что может быть признаком обезвоживания.
- Из-за сухости во рту у ребенка текут слюни меньше обычного.
- У ребенка диарея, а температура тела превышает 100,4 ° F (38 ° C).
Американская академия педиатрии рекомендует медицинское вмешательство в любом случае диареи у детей младше трех месяцев (15).
Вернуться к началу
Как лечить диарею?
Врач начинает лечение после того, как диагностирована причина диареи. Лекарства различаются в зависимости от проблемы и ее серьезности. Например, если у ребенка понос из-за бактериальной инфекции, ему будут назначены антибиотики.Для лечения диареи доступны безрецептурные препараты, такие как Пепто-Бисмол и Каопектат. Однако Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не рекомендует их, поскольку они содержат химические соединения, которые могут нанести вред ребенку (16). Лучше всего проконсультироваться с врачом, чтобы избежать каких-либо осложнений для младенца.
[Прочитано: Причины потери аппетита у младенцев ]
Вернуться к началу
Каковы осложнения нелеченной детской диареи?
Диарея не всегда приходит одна.Иногда это может привести к дальнейшим осложнениям, например:
- Обезвоживание: Ребенок теряет много воды, вызывая дисбаланс жидкости и электролитов в организме. Такое состояние приводит к обезвоживанию, а из-за сильного обезвоживания ребенок теряет до 3% веса тела. Более серьезные последствия — дезориентация и потеря сознания.
- Сыпь от подгузников: Сыпь от подгузников появляется у детей из-за частого какания и вытирания (17). Сыпь от подгузников может вызывать болезненные ощущения, вызывать беспокойство и вызывать проблемы.
Лечение ребенка необходимо дополнить домашним уходом, чтобы малыш вскоре выздоровел.
Вернуться к началу
Уход за младенцем с диареей:
Вот три простых способа ухода за ребенком, когда он страдает диареей:
- Давайте много жидкости: Помимо грудного молока и воды, вы должны восполните потерю электролитов раствором соли для пероральной регидратации (ORS). Давайте ребенку две столовые ложки раствора ПРС каждые 30 минут или в соответствии с указаниями врача.Кроме того, младенцам младше шести месяцев нельзя давать ПРС без указания врача. Однако грудное молоко всегда является безопасным вариантом, и Американская академия педиатрии рекомендует частое грудное вскармливание только грудному ребенку во время диареи (18).
- Небольшое и регулярное питание: Диарея истощает ребенка, и питание жизненно важно для обеспечения достаточного количества калорий. Младенцы, находящиеся на исключительно грудном вскармливании, получают питание только от грудного молока. Итак, увеличивайте частоту кормлений.Для младенцев постарше можно готовить твердую пищу небольшими порциями, которую можно кормить каждые три-четыре часа.
- Соблюдайте гигиену подгузников: Соблюдайте гигиену во время эпизодов диареи, чтобы область подгузников оставалась сухой и чистой. Вымойте попку ребенка мыльной водой, протрите стерилизованной детской салфеткой и подождите, пока она полностью высохнет, прежде чем завернуть свежий подгузник. Нанесите толстый слой защитного крема, такого как вазелин или оксид цинка.
[Читать: Признаки обезвоживания у младенцев ]
Вернуться к началу
Чем кормить ребенка при диарее?
Если ребенку меньше шести месяцев, вы можете безопасно кормить его грудным молоком или молочными смесями, за исключением случаев диареи с непереносимостью лактозы.В таких случаях врач пропишет легко усваиваемую формулу на основе немолочного или гидролизованного протеина (19). Если ребенку больше шести месяцев, вы можете кормить (20):
- Вареное и пюре
- Обычная белая рисовая каша
- Вареные и нежные корнеплоды, такие как морковь и свекла
- Ребенок каши из пшеницы или овсянки
Вы можете давать фрукты ребенку с диареей, но удалите кожуру и семена, поскольку они плохо перевариваются.Дети, находящиеся на искусственном вскармливании, могут продолжать кормить как обычно.
Вот некоторые продукты, которые следует избегать при детской диарее:
- Коровье молоко и молочные продукты, такие как сыр и масло
- Продукты с молоком и высоким содержанием сахара, такие как выпечка, сливочное печенье и т. Д.
- Некоторые фрукты и овощи, которые образуют много газов в желудочно-кишечном тракте или желудке, например, горох, нут, зеленые листовые овощи, брокколи, чернослив и специи, такие как перец
Не забывайте кормить ребенка небольшими порциями. в день вместо трех-четырех обильных приемов пищи.Ребенок также должен иметь достаточный отдых, который в сочетании с гидратацией и лекарствами, несомненно, поможет малышу легко выздороветь. Диарея может быть тяжелой фазой, но ее легко предотвратить.
Вернуться к началу
Как предотвратить диарею у младенцев?
Есть несколько простых способов сдержать диарею.
- Соблюдайте гигиену вокруг ребенка. Младенцы склонны класть что-нибудь в рот, проглатывая возбудителей диареи. Следите за чистотой окружающей среды ребенка и игрушек.Регулярно мойте ребенку руки.
- Давать гигиенически приготовленную пищу. Накормите ребенка правильно очищенными и приготовленными овощами и фруктами. Никогда не давайте замороженные продукты, в том числе замороженные овощи, поскольку они могут содержать бактерии, которые могут не навредить взрослым, но повлиять на младенцев. Убедитесь, что вода, которую вы пьете, чистая, очищенная или кипяченая.
- Члены семьи должны поддерживать здоровую личную гигиену. Вымойте руки перед тем, как брать в руки какие-либо предметы ребенка.Это помогает предотвратить передачу микробов от вас к ребенку.
[Читать: Что вызывает дрожжевую сыпь от подгузников у младенцев ]
Вернуться к началу
Какашки ребенка являются показателем ее общего состояния здоровья. Так что не бросайте подгузник сразу же! Взгляните на него, и если вы подозреваете диарею, отведите ребенка к врачу. Уход, регидратация и соответствующие лекарства — все, что нужно ребенку, чтобы выдержать диарею и быть здоровым и счастливым.
Есть чем поделиться? Оставьте нам комментарий ниже.
Рекомендуемые статьи:
.
Английский | Всемирная гастроэнтерологическая организация
По данным Всемирной организации здравоохранения (ВОЗ) и ЮНИСЕФ, ежегодно во всем мире регистрируется около двух миллиардов случаев диарейных заболеваний, и ежегодно от диареи умирают 1,9 миллиона детей в возрасте до 5 лет, в основном в развивающихся странах. Это составляет 18% всех случаев смерти детей в возрасте до пяти лет и означает, что более 5000 детей умирают каждый день в результате диарейных заболеваний. Из всех случаев смерти детей от диареи 78% приходится на регионы Африки и Юго-Восточной Азии.
Каждый ребенок в возрасте до 5 лет испытывает в среднем три эпизода острой диареи в год. В глобальном масштабе в этой возрастной группе острая диарея является второй ведущей причиной смерти (после пневмонии), и как частота, так и риск смертности от диарейных заболеваний наиболее высоки среди детей этой возрастной группы, особенно в младенчестве — после этого показатели постепенно снижаются. . Другие прямые последствия диареи у детей включают задержку роста, недоедание и нарушение когнитивного развития в странах с ограниченными ресурсами.
Считается, что за последние три десятилетия такие факторы, как широкая доступность и использование солей для пероральной регидратации (ПРС), повышение показателей грудного вскармливания, улучшение питания, улучшение санитарии и гигиены, а также увеличение охвата иммунизацией против кори, способствовали снижению в уровне смертности в развивающихся странах. В некоторых странах, таких как Бангладеш, снижение коэффициента летальности (CFR) произошло без заметных изменений в системе водоснабжения, санитарии или личной гигиены, и это можно в значительной степени объяснить улучшением ведения больных.
ПРС и улучшение питания, вероятно, в большей степени влияют на показатели смертности, чем заболеваемость диареей. Преобладающие плохие условия жизни и незначительные улучшения в области водоснабжения, санитарии и личной гигиены, несмотря на некоторое улучшение питания, возможно, важны для объяснения t
.


 Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.
Основные риски вакцинации связаны с такими побочными эффектами, как лихорадка, покраснение, отек, боль в месте укола, которые самостоятельно исчезают в течение нескольких дней.  При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
При выборе отечественных прививок ребенок вынужден получить 3 укола, т.к. АКДС это одна вакцина, один шприц, полиомиелит, вторая и вакцина от гемофильной инфекция третий укол. Большинство вакцин отлично комбинируются друг с другом. Допустимо вводить несколько вакцин одновременно. Это сокращает количество посещений поликлиники. Комбинация вакцин позволяет своевременно, в короткие сроки уберечь малыша от болезней. Затягивая вакцинацию на длительные сроки, мы увеличиваем шанс ребенка встретить настоящий вирус или бактерию и заболеть, серьезной инфекцией.
 Вакцинация ребенка проводится по графику — в 3, в 4,5 и в 6 месяцев. Затем вакцина вводится в 18, в 20 месяцев и затем в 14 лет. Введение такой вакцины возможно одновременно с другими вакцинами, кроме вакцины БЦЖ. Считается, что пятикратное введение вакцины в детском возрасте полностью позволяет защитить организм от заражения полиомиелитом на протяжении всей жизни. если график вакцинации был нарушен, то ребенка дополнительно прививать не следует, достаточно продолжать делать прививки в положенные сроки.
Вакцинация ребенка проводится по графику — в 3, в 4,5 и в 6 месяцев. Затем вакцина вводится в 18, в 20 месяцев и затем в 14 лет. Введение такой вакцины возможно одновременно с другими вакцинами, кроме вакцины БЦЖ. Считается, что пятикратное введение вакцины в детском возрасте полностью позволяет защитить организм от заражения полиомиелитом на протяжении всей жизни. если график вакцинации был нарушен, то ребенка дополнительно прививать не следует, достаточно продолжать делать прививки в положенные сроки.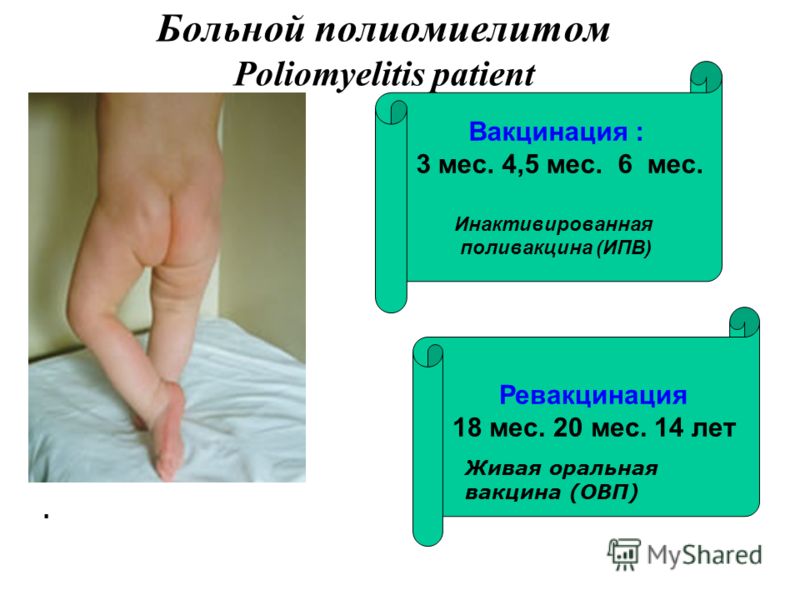


 Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
 к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка.
Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро.
Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. Инъекция проводится внутримышечно в плечо или бедро.
Инъекция проводится внутримышечно в плечо или бедро. Инъекция вводится внутримышечно под лопатку.
Инъекция вводится внутримышечно под лопатку.
 Оно делается на платной основе. Татьяна написала заявление в прокуратуру.
Оно делается на платной основе. Татьяна написала заявление в прокуратуру.
 В числе таких факторов массовый отказ от проведения пробы Манту. Россия относится к 23 странам мира с высоким риском заражения туберкулезом. Поэтому законопроект о внесении ответственности родителей за отказ от прививок, на мой взгляд, полностью оправдан..
В числе таких факторов массовый отказ от проведения пробы Манту. Россия относится к 23 странам мира с высоким риском заражения туберкулезом. Поэтому законопроект о внесении ответственности родителей за отказ от прививок, на мой взгляд, полностью оправдан.. Этот показатель в Воронежской области пока держится, однако с учетом участившихся случаев отказа от прививок статус-кво может измениться в любое время.
Этот показатель в Воронежской области пока держится, однако с учетом участившихся случаев отказа от прививок статус-кво может измениться в любое время.
 В частности, вторжение вируса в центральную нервную систему (ЦНС) может привести к серьезным заболеваниям, включая паралич конечностей или диафрагмы. От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом. Сегодня CDC рекомендует серию вакцин против полиомиелита в списке плановых детских прививок. В этом упражнении описывается механизм действия вакцин против полиомиелита, включая способы введения, составы, профили нежелательных явлений, подходящие группы пациентов, мониторинг и подчеркивается роль межпрофессиональной группы в ведении этих пациентов.
В частности, вторжение вируса в центральную нервную систему (ЦНС) может привести к серьезным заболеваниям, включая паралич конечностей или диафрагмы. От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом. Сегодня CDC рекомендует серию вакцин против полиомиелита в списке плановых детских прививок. В этом упражнении описывается механизм действия вакцин против полиомиелита, включая способы введения, составы, профили нежелательных явлений, подходящие группы пациентов, мониторинг и подчеркивается роль межпрофессиональной группы в ведении этих пациентов. Пациенты с проявлениями полиомиелита со стороны ЦНС подвергаются особенно высокому риску смерти: от 5% до 10% в конечном итоге умирают из-за паралича диафрагмы. [1] От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом.
Пациенты с проявлениями полиомиелита со стороны ЦНС подвергаются особенно высокому риску смерти: от 5% до 10% в конечном итоге умирают из-за паралича диафрагмы. [1] От полиомиелита нет лекарства, поэтому профилактика является ключевым моментом. Обе серии состоят из четырех доз. Ключевое отличие состоит в том, что OPV — это живой аттенуированный вирус. Серию, начатую с одного препарата, можно дополнить другим, если человек получит в общей сложности четыре дозы, причем последняя доза будет введена в качестве ревакцинации в возрасте от 4 до 6 лет.
Обе серии состоят из четырех доз. Ключевое отличие состоит в том, что OPV — это живой аттенуированный вирус. Серию, начатую с одного препарата, можно дополнить другим, если человек получит в общей сложности четыре дозы, причем последняя доза будет введена в качестве ревакцинации в возрасте от 4 до 6 лет.
 (Уровень 1)
(Уровень 1) Минимальный возраст = 6 недель
Минимальный возраст = 6 недель
 Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.  Но это все еще живой вирус. (Это другая вакцина, чем инъекционная вакцина, используемая в США и большинстве развитых стран. Инъекционная вакцина намного дороже и не содержит живых форм вируса.)
Но это все еще живой вирус. (Это другая вакцина, чем инъекционная вакцина, используемая в США и большинстве развитых стран. Инъекционная вакцина намного дороже и не содержит живых форм вируса.)
 Поэтому животных, с которыми играют дети, необходимо мыть.
Поэтому животных, с которыми играют дети, необходимо мыть.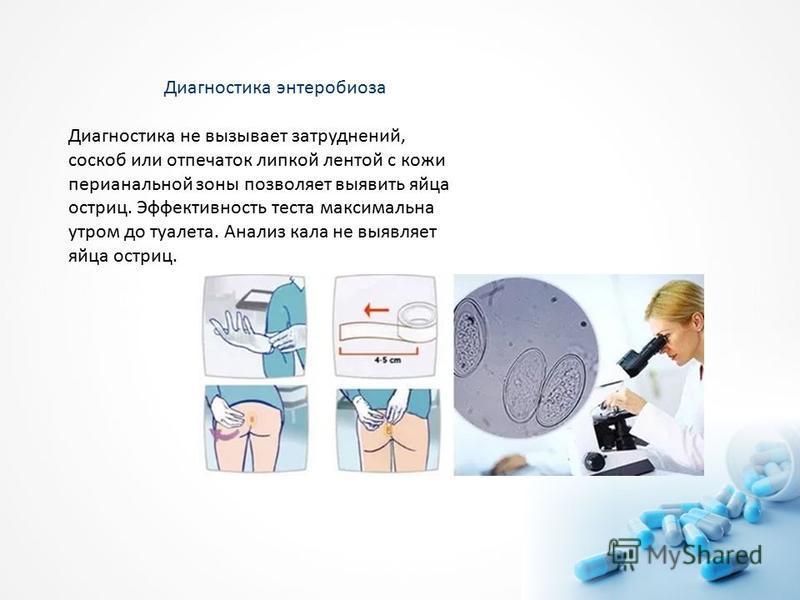 Помимо частых повторных заражений, причиной упорного течения энтеробиоза является нарушение кишечного биоценоза, в том числе микрофлоры кишечника, что повышает восприимчивость к возбудителям острых кишечных инфекций.
Помимо частых повторных заражений, причиной упорного течения энтеробиоза является нарушение кишечного биоценоза, в том числе микрофлоры кишечника, что повышает восприимчивость к возбудителям острых кишечных инфекций.
 В течение 3-5 дней ребенку на ночь в область заднего прохода закладывать тампон, смазанный вазелином, надевать плотно прилегающие трусы, ежедневно менять либо проглаживать постельное белье.
В течение 3-5 дней ребенку на ночь в область заднего прохода закладывать тампон, смазанный вазелином, надевать плотно прилегающие трусы, ежедневно менять либо проглаживать постельное белье.

 В прошлом году было обследовано более 690 тысяч детей.
В прошлом году было обследовано более 690 тысяч детей. Созревание яиц остриц происходит уже через 4-6 часов. В кишечнике человека, проглотившего зрелое яйцо, личинка гельминта развивается во взрослую особь спустя 14 дней.
Созревание яиц остриц происходит уже через 4-6 часов. В кишечнике человека, проглотившего зрелое яйцо, личинка гельминта развивается во взрослую особь спустя 14 дней.
 Установлено, что острицы, способствуют более частому возникновению у инвазированных соматических и инфекционных заболеваний.
Установлено, что острицы, способствуют более частому возникновению у инвазированных соматических и инфекционных заболеваний. возникающий чаще вечером перед сном, при засыпании, иногда боли в животе. Через 2 -3 дня все эти симптомы проходят и. как правило, повторяются каждые 3-4 недели. Эта периодичность связана с завершением развития нового поколения гельминтов в результате повторного заражения
возникающий чаще вечером перед сном, при засыпании, иногда боли в животе. Через 2 -3 дня все эти симптомы проходят и. как правило, повторяются каждые 3-4 недели. Эта периодичность связана с завершением развития нового поколения гельминтов в результате повторного заражения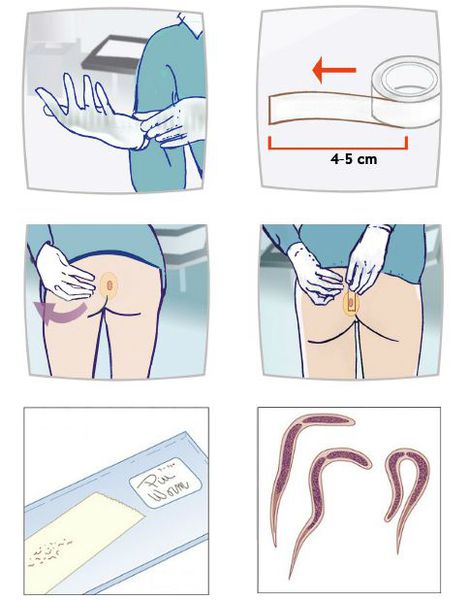 Выявление инвазированных в плановом порядке касается прежде всего наиболее эпидемиологически значимых контиигентов: дети ДДУ. школьники первых -четвертых классов и персонал детских дошкольных учреждений, должны обследоваться один раз в год. Работники пищевой группы и приравненные к ним лица, а также лица, посещающие плавательные бассейны, подлежат обследованию на энтеробиоз. Обследованию на энтеробиоз подвергаются все дети, поступающие на лечение в стационары любого профиля. В поликлиниках обследование проводят по клиническим показаниям.
Выявление инвазированных в плановом порядке касается прежде всего наиболее эпидемиологически значимых контиигентов: дети ДДУ. школьники первых -четвертых классов и персонал детских дошкольных учреждений, должны обследоваться один раз в год. Работники пищевой группы и приравненные к ним лица, а также лица, посещающие плавательные бассейны, подлежат обследованию на энтеробиоз. Обследованию на энтеробиоз подвергаются все дети, поступающие на лечение в стационары любого профиля. В поликлиниках обследование проводят по клиническим показаниям. грецкие орехи, чай из зверобоя, которые способствуют очищению организма oi гельминтов.
грецкие орехи, чай из зверобоя, которые способствуют очищению организма oi гельминтов. Известны случаи эпилептиформных припадков у больных энтеробиозом, развитие аппендицита, вызванное заползанием гельминтов в просвет червеобразного отростка, воспалительные заболевания половых органов и многие другие тяжёлые расстройства, потеря трудоспособности.
Известны случаи эпилептиформных припадков у больных энтеробиозом, развитие аппендицита, вызванное заползанием гельминтов в просвет червеобразного отростка, воспалительные заболевания половых органов и многие другие тяжёлые расстройства, потеря трудоспособности.
 Не рекомендуется исследовать образцы стула, поскольку яиц остриц мало.
Не рекомендуется исследовать образцы стула, поскольку яиц остриц мало. 20-е изд. Вашингтон, округ Колумбия: Американская ассоциация общественного здравоохранения; 2014. С. 187–8.
20-е изд. Вашингтон, округ Колумбия: Американская ассоциация общественного здравоохранения; 2014. С. 187–8. Передача от человека к человеку может происходить при употреблении пищи, к которой прикасаются зараженные руки, или при обращении с зараженной одеждой или постельным бельем. Большинство инфекций, вызываемых Enterobius, протекают бессимптомно.Самый частый симптом энтеробиоза — перианальный зуд, возникающий преимущественно в ночное время. Иногда количество гельминтов настолько велико, что появляются боли в животе, тошнота и рвота. Энтеробиоз можно диагностировать, осмотрев целлофановую ленту на предмет наличия яиц после прижатия к перианальной коже. Полезность исследования кала ограничена, так как глисты и яйца обычно не передаются с калом ». Согласно Закону о страховании штата Нью-Йорк — Раздел 4900 описывает неотложное состояние как медицинское или поведенческое состояние, начало которого является внезапным и проявляется в виде симптомов. достаточной степени тяжести, включая сильную боль, которую благоразумный неспециалист, обладающий средними знаниями медицины и здоровья, мог бы разумно ожидать, что отсутствие немедленной медицинской помощи приведет к: 1) серьезной опасности для пострадавшего; 2) серьезному нарушению функций организма 3) Серьезная дисфункция какой-либо части человека. 4) Серьезное обезображивание. Учитывая вышеуказанные факторы, состояние здоровья этого пациента и потребности в уходе не соответствуют стандартам медицинской необходимости для оказания неотложной помощи в соответствии с политикой штата Нью-Йорк.Лечение острицы никогда не бывает незамедлительным, и, конечно же, не было в этом случае. Состояние, описанное ею на момент обращения, было ничем не примечательным и явно не срочным при сортировке. В связи с закрытием кабинета педиатра ее семья решила обратиться в отделение неотложной помощи. Дежурный врач мог прописать лечение без осмотра ребенка или направить родителей на безрецептурное лечение или в Центр неотложной помощи. План медицинского обслуживания действовал разумно с обоснованным медицинским заключением в наилучших интересах пациента.
Передача от человека к человеку может происходить при употреблении пищи, к которой прикасаются зараженные руки, или при обращении с зараженной одеждой или постельным бельем. Большинство инфекций, вызываемых Enterobius, протекают бессимптомно.Самый частый симптом энтеробиоза — перианальный зуд, возникающий преимущественно в ночное время. Иногда количество гельминтов настолько велико, что появляются боли в животе, тошнота и рвота. Энтеробиоз можно диагностировать, осмотрев целлофановую ленту на предмет наличия яиц после прижатия к перианальной коже. Полезность исследования кала ограничена, так как глисты и яйца обычно не передаются с калом ». Согласно Закону о страховании штата Нью-Йорк — Раздел 4900 описывает неотложное состояние как медицинское или поведенческое состояние, начало которого является внезапным и проявляется в виде симптомов. достаточной степени тяжести, включая сильную боль, которую благоразумный неспециалист, обладающий средними знаниями медицины и здоровья, мог бы разумно ожидать, что отсутствие немедленной медицинской помощи приведет к: 1) серьезной опасности для пострадавшего; 2) серьезному нарушению функций организма 3) Серьезная дисфункция какой-либо части человека. 4) Серьезное обезображивание. Учитывая вышеуказанные факторы, состояние здоровья этого пациента и потребности в уходе не соответствуют стандартам медицинской необходимости для оказания неотложной помощи в соответствии с политикой штата Нью-Йорк.Лечение острицы никогда не бывает незамедлительным, и, конечно же, не было в этом случае. Состояние, описанное ею на момент обращения, было ничем не примечательным и явно не срочным при сортировке. В связи с закрытием кабинета педиатра ее семья решила обратиться в отделение неотложной помощи. Дежурный врач мог прописать лечение без осмотра ребенка или направить родителей на безрецептурное лечение или в Центр неотложной помощи. План медицинского обслуживания действовал разумно с обоснованным медицинским заключением в наилучших интересах пациента. На основании вышеизложенного необоснована медицинская необходимость обращения за неотложной помощью. Отказ страховщика остается в силе.
На основании вышеизложенного необоснована медицинская необходимость обращения за неотложной помощью. Отказ страховщика остается в силе.
 Эмбрион развивается в течение 4–6 часов и становится заразным [1–3]. Яйца имеют овальную форму, слегка приплюснутую сторону, 50–60 мкм в длину и 20–30 мкм в ширину [1–3].Кроме того, яйцеклетки аутофлуоресцируют при наблюдении с помощью ультрафиолетовой микроскопии [1]. Как правило, заражений E. vermicularis диагностируются с помощью так называемого ленточного теста, при котором к коже перианальной области прикасаются прозрачной липкой лентой для сбора яйцеклеток [1–3]. Это нужно делать утром перед мытьем и дефекацией. Характерно, что энтеробиоз поражает детей школьного возраста и лиц, ухаживающих за ними, с симптомами, варьирующимися от бессимптомного заражения до анального зуда (редко зуда вульвы) с сопутствующим ночным беспокойством до острого аппендицита [4–9].Распространенность желудочно-кишечной инвазии E. vermicularis в педиатрической популяции колеблется от 4% до 28% во всем мире и более распространена в умеренном, чем в тропическом климате, и среди людей из городских, а не сельских районов [1–4, 8].
Эмбрион развивается в течение 4–6 часов и становится заразным [1–3]. Яйца имеют овальную форму, слегка приплюснутую сторону, 50–60 мкм в длину и 20–30 мкм в ширину [1–3].Кроме того, яйцеклетки аутофлуоресцируют при наблюдении с помощью ультрафиолетовой микроскопии [1]. Как правило, заражений E. vermicularis диагностируются с помощью так называемого ленточного теста, при котором к коже перианальной области прикасаются прозрачной липкой лентой для сбора яйцеклеток [1–3]. Это нужно делать утром перед мытьем и дефекацией. Характерно, что энтеробиоз поражает детей школьного возраста и лиц, ухаживающих за ними, с симптомами, варьирующимися от бессимптомного заражения до анального зуда (редко зуда вульвы) с сопутствующим ночным беспокойством до острого аппендицита [4–9].Распространенность желудочно-кишечной инвазии E. vermicularis в педиатрической популяции колеблется от 4% до 28% во всем мире и более распространена в умеренном, чем в тропическом климате, и среди людей из городских, а не сельских районов [1–4, 8].
 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 pdf
pdf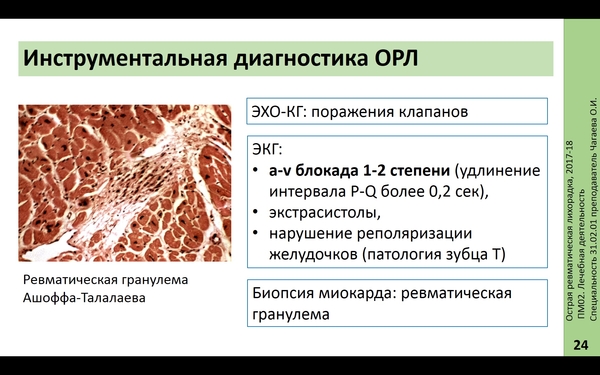 Available from: http://www.bmj.com/content/351/bmj.h4443.long
Available from: http://www.bmj.com/content/351/bmj.h4443.long Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354 Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from: Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 pdf
pdf Available from: http://www.bmj.com/content/351/bmj.h4443.long
Available from: http://www.bmj.com/content/351/bmj.h4443.long Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11 Ацетилсалициловая кислота
Ацетилсалициловая кислота Cardiovascular surgery (London, England), 2000, 8(6), 491. Available from: http://www.ncbi.nlm.nih.gov/pubmed/10996106
Cardiovascular surgery (London, England), 2000, 8(6), 491. Available from: http://www.ncbi.nlm.nih.gov/pubmed/10996106  Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline rhdaustralia.org.au/arf-rhd-guideline
rhdaustralia.org.au/arf-rhd-guideline org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from: Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029 RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline Geneva, 29 September to 3 October 2008. Available from:
Geneva, 29 September to 3 October 2008. Available from: ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
ahajournals.org/content/early/2014/02/27/CIR.0000000000000029 Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from: Available from:
Available from: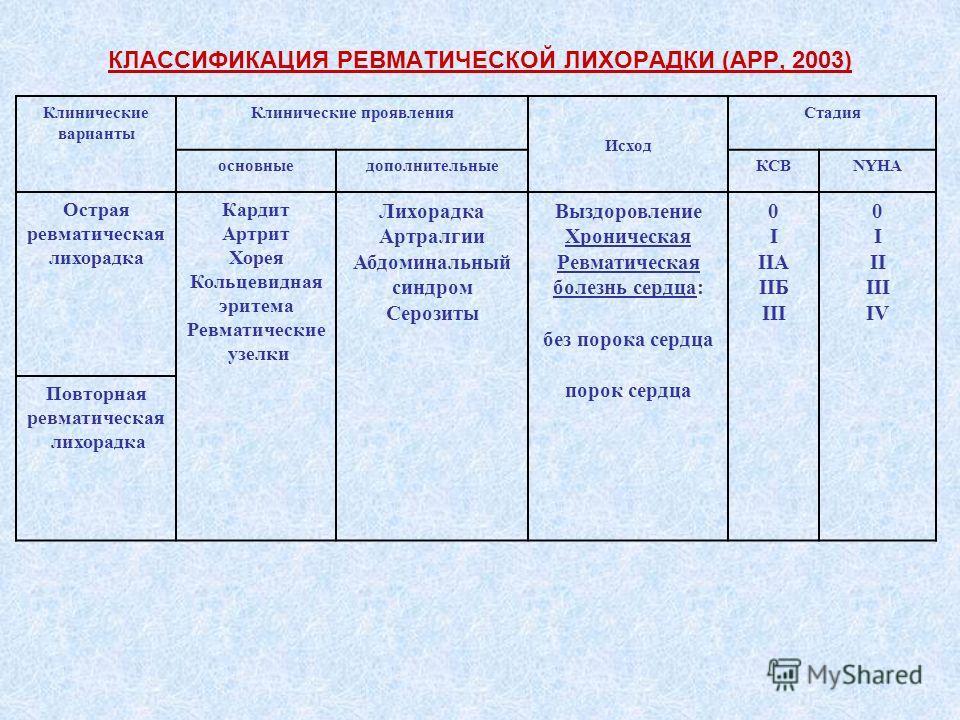 0000000000000029
0000000000000029 Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
 Быково
Быково

 Душ проводится только в жаркие дни.
Душ проводится только в жаркие дни.
 Характеристика поражений сердца у детей с острой ревматической лихорадкой
Характеристика поражений сердца у детей с острой ревматической лихорадкой
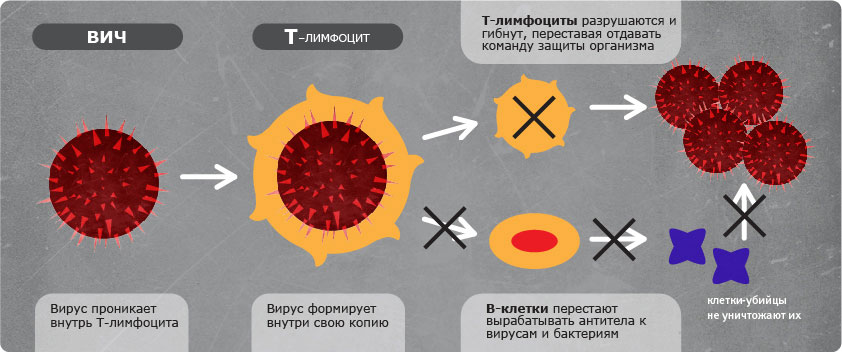










 [8], [9], [10], [11], [12], [13]
[8], [9], [10], [11], [12], [13]







 Истерические припадки встречаются у детей школьного возраста и сопровождаются демонстративным поведением, криками, плачем. Подергивания мышц не достигают степени клонико-тонических судорог, при имитации тонических припадков появляются вычурные (червеобразные) движения тела, усиливающиеся в присутствии других людей. Нейровегетативных симптомов истинного судорожного припадка (бледность, слюнотечение, непроизвольное мочеиспускание) нет. Псевдопараличи и псевдоконтрактуры суставов сочетаются с нормальными рефлексами.
Истерические припадки встречаются у детей школьного возраста и сопровождаются демонстративным поведением, криками, плачем. Подергивания мышц не достигают степени клонико-тонических судорог, при имитации тонических припадков появляются вычурные (червеобразные) движения тела, усиливающиеся в присутствии других людей. Нейровегетативных симптомов истинного судорожного припадка (бледность, слюнотечение, непроизвольное мочеиспускание) нет. Псевдопараличи и псевдоконтрактуры суставов сочетаются с нормальными рефлексами.









 [8], [9], [10], [11], [12], [13]
[8], [9], [10], [11], [12], [13]

 В случае аритмогенных причин синкопе больные могут отмечать «перебои» сердечного ритма. Для исключения кардиального генеза обморока необходимо во всех случаях контролировать частоту пульса и, по возможности, экстренно записать ЭКГ.
В случае аритмогенных причин синкопе больные могут отмечать «перебои» сердечного ритма. Для исключения кардиального генеза обморока необходимо во всех случаях контролировать частоту пульса и, по возможности, экстренно записать ЭКГ. При выходе из этого состояния нужно
При выходе из этого состояния нужно ru
ru Тонкость и легкость
Тонкость и легкость Образование в Чехии
Образование в Чехии Доброе сердце»
Доброе сердце» Буря над Россией
Буря над Россией Взгляд изнутри
Взгляд изнутри нет
нет Курская область
Курская область Данное состояние возникает в результате недостаточности сосудов головного мозга и обусловлено плохим притоком крови к нему. Существует несколько его разновидностей, которые различают по степени тяжести состояния пострадавшего и причинам появления.
Данное состояние возникает в результате недостаточности сосудов головного мозга и обусловлено плохим притоком крови к нему. Существует несколько его разновидностей, которые различают по степени тяжести состояния пострадавшего и причинам появления. Если вокруг собрались люди, нужно попросить их отойти подальше;
Если вокруг собрались люди, нужно попросить их отойти подальше; При появлении рвоты, голову поворачивают на бок, чтобы рвотные массы не попали в легкие, а вытекали наружу.
При появлении рвоты, голову поворачивают на бок, чтобы рвотные массы не попали в легкие, а вытекали наружу.
 Обеспечение головного мозга нарушается вследствие неспособности сердечно-сосудистой системы к быстрой адаптации.
Обеспечение головного мозга нарушается вследствие неспособности сердечно-сосудистой системы к быстрой адаптации.
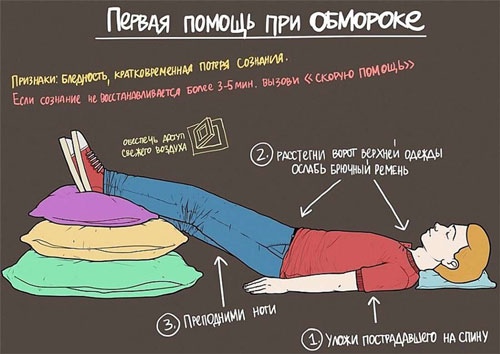 Если постороннего предмета не видно, человека наклоняют вперед и толчкообразно прижимают к себе, держа руки на нижней линии ребер, чтобы воздух в легких вытолкнул его наружу.
Если постороннего предмета не видно, человека наклоняют вперед и толчкообразно прижимают к себе, держа руки на нижней линии ребер, чтобы воздух в легких вытолкнул его наружу. У некоторых детей и подростков наблюдается врожденная или приобретенная наклонность к обморокам из-за индивидуальных особенностей реактивности нервной и сердечнососудистой систем.
У некоторых детей и подростков наблюдается врожденная или приобретенная наклонность к обморокам из-за индивидуальных особенностей реактивности нервной и сердечнососудистой систем.
 Одновременно кожные покровы и видимые слизистые оболочки бледнеют, выступает пот на лице, сердцебиение усиливается, нередко отмечается аритмия пульса, дыхание приобретает поверхностный характер.
Одновременно кожные покровы и видимые слизистые оболочки бледнеют, выступает пот на лице, сердцебиение усиливается, нередко отмечается аритмия пульса, дыхание приобретает поверхностный характер.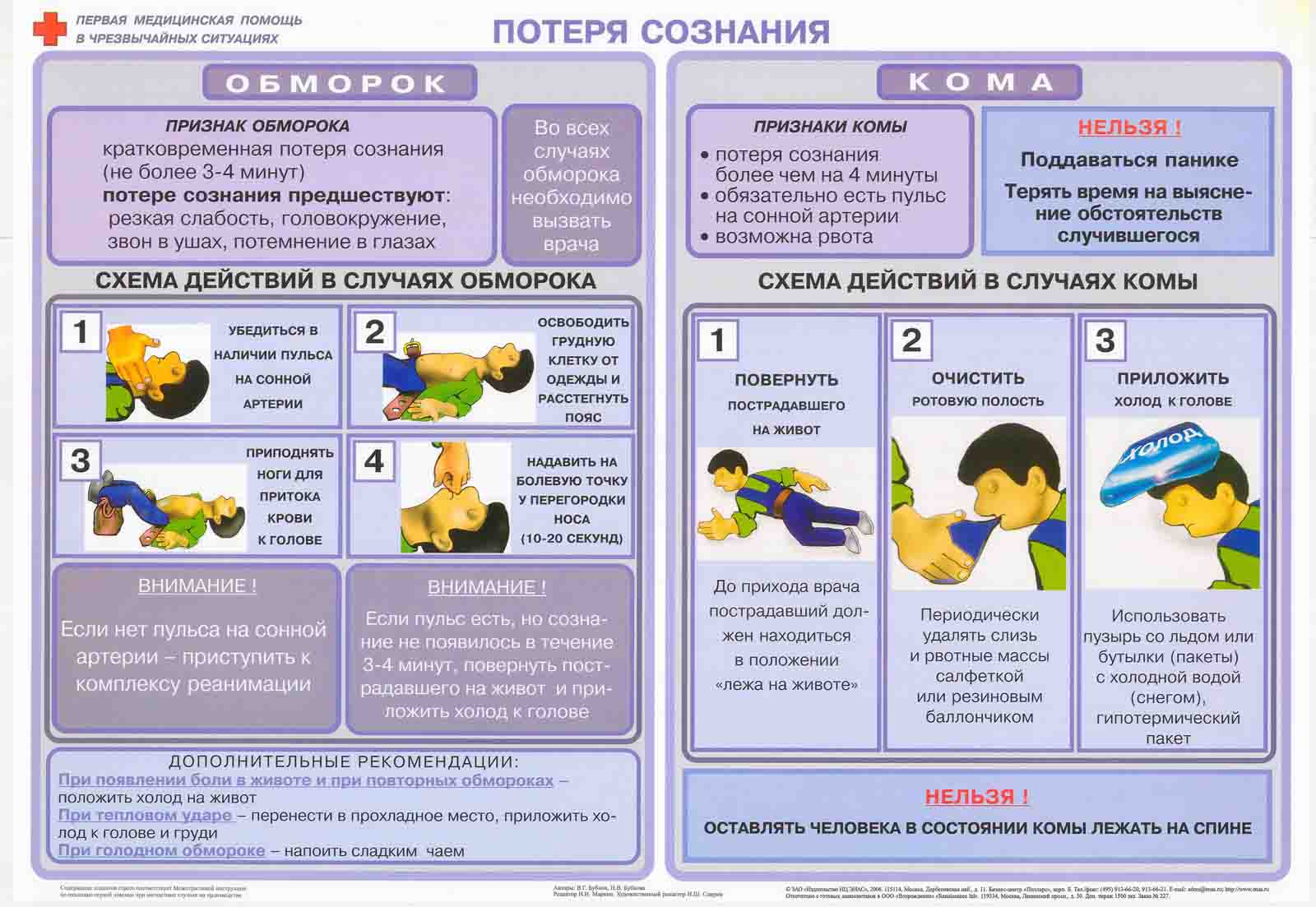 Пострадавший обретает возможность вновь сидеть, стоять и ходить.
Пострадавший обретает возможность вновь сидеть, стоять и ходить.




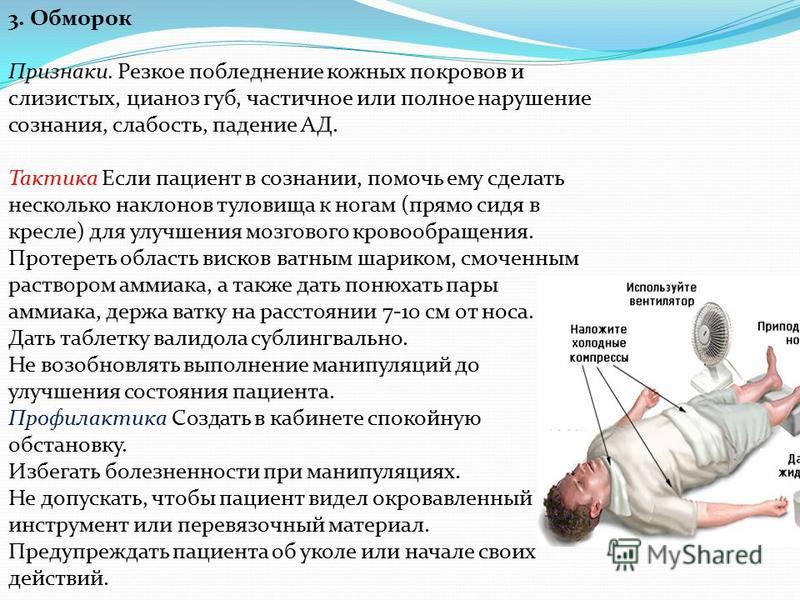



 Большинство молодых людей быстро восстанавливаются после обморока, обычно менее чем за одну минуту.
Большинство молодых людей быстро восстанавливаются после обморока, обычно менее чем за одну минуту. Это может привести к тому, что часть мозга, которая контролирует кровяное давление, частоту дыхания и частоту сердечных сокращений, внезапно переключит передачи и рассинхронизируется.
Это может привести к тому, что часть мозга, которая контролирует кровяное давление, частоту дыхания и частоту сердечных сокращений, внезапно переключит передачи и рассинхронизируется. Они могут помочь ей следить за знаками и помочь ей спуститься на пол, если это произойдет снова, и помогут избежать рисков, например, когда она будет стоять в конце ряда на людных трибунах.
Они могут помочь ей следить за знаками и помочь ей спуститься на пол, если это произойдет снова, и помогут избежать рисков, например, когда она будет стоять в конце ряда на людных трибунах. Если ребенок с диабетом теряет сознание, это считается неотложной медицинской помощью.
Если ребенок с диабетом теряет сознание, это считается неотложной медицинской помощью. Алкоголь вызывает расширение или расширение кровеносных сосудов, что может вызвать падение артериального давления. Некоторые
Алкоголь вызывает расширение или расширение кровеносных сосудов, что может вызвать падение артериального давления. Некоторые

 Когда у него появятся симптомы, напомните ему положить голову между ног или лечь.
Когда у него появятся симптомы, напомните ему положить голову между ног или лечь. Она завершила свое медицинское образование в Государственном университете Нью-Йорка в Бруклине, штат Нью-Йорк, после чего получила ординатуру по педиатрии и стипендию по педиатрической кардиологии в детской больнице пресвитерианской церкви Нью-Йорка-Морган Стэнли в Медицинском центре Колумбийского университета в Нью-Йорке, штат Нью-Йорк.В Американской академии педиатрии доктор Хаксель является членом комитета по публикациям и коммуникациям секции кардиологии и кардиохирургии.
Она завершила свое медицинское образование в Государственном университете Нью-Йорка в Бруклине, штат Нью-Йорк, после чего получила ординатуру по педиатрии и стипендию по педиатрической кардиологии в детской больнице пресвитерианской церкви Нью-Йорка-Морган Стэнли в Медицинском центре Колумбийского университета в Нью-Йорке, штат Нью-Йорк.В Американской академии педиатрии доктор Хаксель является членом комитета по публикациям и коммуникациям секции кардиологии и кардиохирургии. Однако такое увеличение охвата часто не приводит к ожидаемому снижению материнской и новорожденной смертности и мертворождений.Это связано с неадекватным качеством медицинской помощи, оказываемой в медицинских учреждениях.
Однако такое увеличение охвата часто не приводит к ожидаемому снижению материнской и новорожденной смертности и мертворождений.Это связано с неадекватным качеством медицинской помощи, оказываемой в медицинских учреждениях. Для достижения всеобщего охвата услугами здравоохранения важно предоставлять медицинские услуги, отвечающие критериям качества.
Для достижения всеобщего охвата услугами здравоохранения важно предоставлять медицинские услуги, отвечающие критериям качества. Оказание медицинской помощи таким образом, чтобы максимально использовать ресурсы и избегать потерь.
Оказание медицинской помощи таким образом, чтобы максимально использовать ресурсы и избегать потерь.