Карликовый или низкий рост
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Карликовый рост: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нанизм (карликовый рост) – патологическое состояние, характеризующееся аномальной низкорослостью (ниже 130 см у мужчин и ниже 120 см у женщин). Такой диагноз ставят ребенку при отставании в росте более чем на 40%. Если отставание не превышает 20%, говорят о низкорослости.
Разновидности нанизма
Нанизм – проявление и один из симптомов генетически обусловленных нарушений роста, а также нарушений роста при ряде эндокринных и неэндокринных заболеваний. В зависимости от причин замедления роста выделяют несколько видов нанизма.
В некоторых случаях низкорослость возникает под действием токсических факторов или дефицита питательных веществ. Серьезное влияние на рост оказывают эндокринные факторы, в первую очередь гормон роста – соматотропин.
При соматотропной недостаточности или при нарушении восприимчивости клеток к гормону рост замедляется. Низкорослость может наблюдаться при дефиците гормонов щитовидной железы (гипотиреоз) и половых гормонов (гипогонадизм). Преждевременное прекращение роста возникает при избытке глюкокортикоидов – стероидных гормонов, которые синтезируются в коре надпочечников. Генетические причины нанизма относятся к наследственным факторам задержки роста и связаны с нарушением внутриутробного развития. В ряде случаев маленький рост может быть следствием системных заболеваний. Преждевременное прекращение роста бывает обусловлено плохими социальными условиями.
Различают нанизм с пропорциональным и непропорциональным телосложением.
При каких заболеваниях развивается нанизм
Влияние экзогенных факторов. Задержку роста в период внутриутробного развития могут вызывать различные химические соединения, в том числе рентгеновское облучение, а также рентгеновское облучение и длительная гипоксия.
Наиболее «чувствительны» в этом отношении первые три месяца беременности.
Гормональный дисбаланс. Преждевременное прекращение роста вследствие эндокринных нарушений относится к порокам развития. Прямое влияние на рост оказывает соматотропный гормон, или гормон роста, который вырабатывается в передней доле гипофиза. Карликовость может развиваться как при дефиците этого гормона (соматотропная недостаточность), так и вследствие невосприимчивости к нему рецепторов клеток.
Очень часто дефицит гормона роста сочетается с недостаточной продукцией других гормонов аденогипофиза, что служит причиной развития пангипопитуитаризма.
Заболевание развивается очень долго, и первыми его симптомами являются задержка роста и изменение фигуры с развитием евнухоидных пропорций (укороченное туловище и длинные конечности). Задержка роста становится очевидной только на втором году жизни ребенка, а после 4 лет прибавка роста обычно не превышает 2-3 см в год. Характерным признаком заболевания служат мелкие кукольные черты лица. Отмечается атрофия половых желез, задержка развития половых органов.
Недостаточность синтетической функции гипофиза приводит к нарушению роста и изменению функций других секреторных желез (щитовидной, поджелудочной, половых).
У взрослых пациентов с врожденной соматотропной недостаточностью, помимо задержки роста, имеют место абдоминальное ожирение, снижение мышечной массы, гипотония, остеопороз и ранний атеросклероз, снижение степени оволосения, атрофия наружных половых органов и молочных желез у женщин, низкий уровень интеллектуальной и физической активности. Симптомы заболевания появляются, когда в гипофизе остается не более 10% функционирующих клеток.
При изолированном врожденном снижении синтеза тиреотропных гормонов – гипотиреозе также наблюдается задержка роста и несоответствие костного возраста. При этом, в отличие от пациентов с соматотропной недостаточностью, у пациентов с гипотиреозом нарушаются пропорции тела. У детей с врожденным гипотиреозом отмечается плохая заживляемость пупочной ранки; длительная желтуха. При отсутствии своевременного лечения появляются другие типичные признаки: заторможенность, пониженный аппетит, ухудшение сосательного рефлекса, затруднения при глотании, метеоризм, запоры; сухая и шелушащаяся кожа; холодные кисти и стопы; ломкие тусклые волосы. Пороки костного роста заключаются в отставании развития лицевого скелета, позднем прорезывании и смене зубов. Также характерны повышенная масса тела, отечность лица и конечностей, хриплый грубый голос. С возрастом проявляется задержка роста и отставание психомоторного развития.
Интеллектуальное развитие ребенка страдает тем сильнее, чем позднее начато лечение.
При снижении продукции половых гормонов – гипогонадизме – помимо задержки роста наблюдается недоразвитие половых органов, иногда ожирение. Врожденные формы гипогонадизма очень часто сочетаются с дефицитом других гипофизарных гормонов и синдромальными патологиями, в числе которых отмечают синдромы Прадера–Вилли, Барде–Бидля, Лоренса–Муна, Рода, Мэдока.
Синдромальные виды нанизма. Карликовость присуща пациентам с врожденными генетически обусловленными синдромами. К их числу относят синдромы Шерешевского–Тернера (дисгенезия гонад), Нонне, Гетчинсона–Гилфорда, Рассела–Сильвера, Секкеля.
Все синдромальные заболевания характеризуются генетически обусловленными внутриутробными нарушениями развития, что приводит к многочисленным патологиям уже при рождении.
Наследственные заболевания опорно-двигательного аппарата. Маленький рост может быть следствием хондродисплазии, которая имеет наследственный характер. Заболевание сопровождается замедлением роста костей и разрастанием клеток хрящевой ткани эпифизов. Кости конечностей становятся непропорционально короткими и утолщенными, кисти рук имеют форму трезубца. Отмечается макроцефалия с выступающим лбом и плоской переносицей. При рождении рост может находиться в пределах нижней границы нормы, но с возрастом происходит его задержка. Интеллект пациентов обычно сохранен, однако моторное развитие задерживается. Остеопсатироз также относится к числу наследственных заболеваний костной системы. Нарушение синтеза коллагена приводит к раннему окостенению скелета и вследствие этого к прекращению роста. В тяжелых случаях возможна смерть новорожденных.
Один из ведущих симптомов заболевания – склонность к переломам костей, которые могут происходить как внутриутробно, так и во время и после родов.
Могут наблюдаться значительные дефекты костной ткани височной и затылочной областей.
Пороки сердца. Карликовость может развиваться у детей, страдающих грубыми врожденными пороками сердца.
Хронические болезни почек.
Хроническая почечная недостаточность почти всегда сопровождается задержкой роста.
Особенно сильно заметна задержка роста в первые два года жизни и в пубертатном периоде. Причины такого явления заключаются в нарушении питания, частых инфекционных заболеваниях, метаболическом ацидозе. Кроме того, прием глюкокортикостероидов также вызывает нарушение роста.
К каким врачам обращаться
Нарушение роста и диспропорции тела отмечаются уже в первые годы жизни ребенка, и первичный диагноз ставит
педиатр. В дальнейшем может потребоваться помощь
эндокринолога, ортопеда,
уролога, нефролога или
кардиолога.
Диагностика и обследование
Диагностику начинают с опроса и оценки роста родителей пациента. Проводят антропометрические измерения (рост, вес и т. д.) и оценивают половое развитие. Определяют костный возраст ребенка, используя рентгенографию.
Причины низкорослости у детей
Рост ребенка в разные периоды жизни контролируется самыми разными гормонами. Внутриутробно – это гормон роста мамы и гормоны плаценты, только в последнем триместре начинает работать гормон роста плода. Далее до 4.5 – 5 лет на рост сильно влияют гормоны щитовидной железы, которые действуют на зоны роста костей не зависимо от гормона роста. При проведении массового обследования новорожденных на врожденные заболевания можно установить первичное снижение функции щитовидной железы, а вторичные нарушения остаются нераспознанными. С 5 лет рост ребенка регулирует гормон роста и тканевые факторы роста, в частности ИФР -1.
На секрецию гормона роста влияют внешние факторы: питание, сон, физическая нагрузка. На рост ребенка влияют состояние внутренних органов: почек, желудочно-кишечного тракта; достаточное поступление в организм с пищей кальция, железа, белка.
Секреция гормона роста происходит в гипофизе и управляется гормонами гипоталамуса, а секреция данных гормонов — регуляторов зависит от уровня эндорфинов, серотонина, дофамина. Поэтому дети при недостатке любви в семье, при отсутствии родителей имеют психоэмоциональную задержку роста.
Вытягивание детей перед первым классом зависит от работы надпочечников.Пубертатный скачок роста у девочек и мальчиков зависит от уровня половых гормонов (эстрогенов). Причиной низкорослости у детей могут быть генетические синдромы. В семейном анамнезе таких детей имеются родители или другие родственники с низким ростом. Частой причиной остановки роста в любом возрасте являются опухоли головного мозга (краниофарингиома, глиома и другие). При появлении жалоб на низкий рост ребенка проводится исследование: степени задержки роста, степени снижения скорости роста, пропорциональность развития тела ребенка, степень созревания костной системы. Исследуются уровни гормонов щитовидной железы, кальциевый обмен, уровень тканевых факторов роста. Проведение МРТ головного мозга и гипофиза обязательно для исключения опухолевого процесса.Гормон роста в единичном заборе крови не анализируется, из- за пиковой суточной секреции при данном заболевании анализ бесполезен.
Все вышеперечисленные этапы обследования проводятся эндокринологом. При получении косвенных данных нарушения секреции гормона роста проводится проба с клонидином в стационаре. Решается вопрос о назначении подкожного введения соматропина. Обследования ребенка с низким ростом должно проводится как можно раньше, так как при закрытии зон роста с возрастом даже при установлении правильного диагноза эффективность лечения снижается.
При обращении к детскому эндокринологу родителям необходимо предоставить показатели роста за прошедший период времени.
Мальцева Наталья Анатольевна, детский эндокринолог ДМЦ «ПЛЮС»
ФАКТОРЫ РИСКА ЗАДЕРЖКИ ФИЗИЧЕСКОГО РАЗВИТИЯ У ДЕТЕЙ | Каганова
1. Дедов И.И., Тюльпаков А.Н., Петеркова В.А. Соматотропная недостаточность. М: Индекс–Принт. 1998. 312 с.
2. Лыскина Г.А., Шарова А.А. Рост ребёнка и дифференциальная диагностика низкорослости. Медицинская помощь. 2001; 6: 16–19.
3. Витебская А.В. Современные тенденции в диагностике и терапии идиопатической низкорослости. Проблемы эндокринологии. 2007; 1: 46–53.
4. Шарова А.А., Волеводз Н.Н., Петеркова В.А. Низкорослость у детей: причины, дифференциальная диагностика и возможности лечения (обзор литературы). Репродуктивное здоровье детей и подростков. 2006; 3: 53–63.
5. Шилин Д.Е. Современная стратегия преодоления дефицита кальция и витамина D у детей и подростков с позиций профилактики остеопении и переломов. Вопросы практической педиатрии. 2006; 1 (2): 50–56.
6. Дефицит кальция и остеопенические состояния у детей: диагностика, лечение, профилактика. Научно-практическая программа. Под ред. Н.А. Коровиной, В.А. Петерковой. М.: Международный фонд охраны здоровья матери и ребёнка (при участии компании Никомед). 2006. 48 с.
7. Методика оценки и стандарты физического развития детей г. Самары и Самарской области. Информационно-методические материалы для практических врачей и студентов медицинских вузов. Под ред. Р.А. Галкина. Самара. 1998. 104 с.
8. Delange F., Bastany S., Benmiloud M. et al. Definitions of endemic goiter and cretinism, classification of goiter size and severity of endemias and survey techniques. In: Towards the eradication of endemic goiter, cretinism and iodine deficiency. Dunn J., Pretell E., Daza C. Eds. PAHO. Washington. 1986. V. 502. P. 376–383.
9. Забелина В.Д. Кальций и его дефицит насколько важно это для здоровья человека? Consilium Provisorum. 2003; 3 (7): 23–25.
10. Щеплягина Л.А., Моисеева Т.Ю., Богатырева А.О. и др. Витаминно-минеральная коррекция костного метаболизма у детей. Российский педиатрический журнал. 2001; 4: 43–46.
Лечение и диагностика задержки внутриутробного развития плода в ЕМС
10% беременных во всем мире слышали о задержке внутриутробного развития плода (ЗВУР) . Врач ставит такой диагноз по результатам ультразвукового исследования, если обнаружены отклонения от нормы веса, характерного для текущего срока беременности.Об этом можно судить . В акушерстве используют таблицы контроля соответствия веса плода количеству недель беременности.
Причины ЗВУР
Бывает, что вопреки поставленному диагнозу отсутствуют патологии или отклонения. Например, когда родители невысокого роста и ребенок, закономерно, наследует их конституцию и телосложение. Тогда, отклонение от нормы веса и роста ребенка это всего лишь исключение из правил, ведь все мы разные и не всегда укладываемся в рамки среднестатистических значений. Такие дети не нуждаются в специфической терапии ни во время внутриутробного развития, ни после родов.
Однако, во всех прочих случаях к несоответствию веса плода сроку беременности нужно отнестись серьёзно.
Дефицит питательных веществ и кислорода — самая распространенная причина синдрома ЗВУР. Это означает, что малышу недостаточно питание. О чем говорит дефицит питания?
- хромосомный набор с особенностями;
- злоупотребление мамой алкоголем, табаком или наркотическим веществами;
- наличие заболеваний. Например, анемии, гипертонии, сердечно-сосудистые заболевания;
- аномальное прикрепление плаценты.
Кроме этого существуют факторы риска, которые увеличивают вероятность синдрома ЗВУР. Например, многоплодная беременность, инфекционные заболевания, неправильное питание (нередко это происходит, когда женщина в стремлении сохранить фигуру перестают полноценно питаться в период беременности) и самостоятельный приём лекарств.
Симптомы ЗВУР
После 24 недель врач может заподозрить ЗВУР. Диагностировать такую патологию можно в ходе УЗ-исследования. Какие показатели могут насторожить врача?
- Обхват бедренной кости и головы ребёнка;
- Частота сердечных сокращений;
- Количество околоплодных вод;
- Скорость кровотока в плаценте;
- Окружность живота;
- Нарушения функционирования плаценты.
Однако встречаются случаи, когда эта патология протекает бессимптомно.
В классификации синдрома ЗВУР выделяют 3 степени:
- I степень. Плод не успевает в развитии за гестационным возрастом на 1-2 недели. Это состояние можно скорректировать вовремя назначенной терапией — соблюдением режима питания и отдыха. Этих методов достаточно, чтобы минимизировать или даже свести к нулю вероятность отрицательных последствий.
- II степень. Задержка — 3-4 недели. Требуется серьёзная терапия.
- III степень. Диагностируется, когда врач фиксирует отставание сроком более, чем на 1 месяц.
Формы задержки внутриутробного развития
Асимметричная форма
О наличии асимметричной формы говорит существенное снижение массы тела в сочетании с нормальным ростом, несвоевременное формирование тканей живота и груди, туловище развивается некорректно, внутренние органы так же растут неравномерно. Если вовремя не диагностировать ассиметричный ЗВУР и не обратиться за необходимым лечением, то есть риск заторможенного развития головного мозга у ребенка. Асимметричная вариация синдрома ЗВУР, как правило, наблюдается после 24 недели беременности на фоне плацентарной недостаточности.
Симметричная форма
Этот вариант ЗУВР отличается равномерным уменьшением массы тела, внутренних органов и тканей с сохранением общих пропорций. Симметричная форма чаще проявляется в 1-2 триместрах беременности и повышает риски рождения малыша с недоразвитой ЦНС.
Диагностика и лечение ЗВУР
УЗИ — главный метод диагностики ЗВУР. Если врач заподозрит эту патологию, то рекомендовано пройти допплерометрию и КТГ, собрать анамнез и провести физикальное обследование.
Лечение ЗВУР
В современном акушерстве практикуют несколько основных протоколов лечения ЗВУР.
Во-первых, это стимулирование кровотока в цепочке «матка-плацента-плод». Врач направляет пациентку в стационар, где основной формой «лечения» станет отдых и полноценное питание. В стационаре за динамикой развития ситуации наблюдает УЗ-специалист.
В качестве медикаментозного сопровождения терапии беременной назначаются токолитики — препараты для снижения тонуса матки.
Для коррекции тяжелых случаев ЗВУР тактика лечения выбирается индивидуально, исходя из особенностей каждого конкретного случая.
Радикальный способ лечения ЗВУР — досрочное родоразрешение. Это показано в двух случаях — отсутствие динамики роста плода в течение 2 недели и существенное ухудшение состояния плода внутри матки. Если силами медикаментозной терапии удаётся стимулировать темпы роста малыша, то беременность сохраняют до 37 недель, после чего родоразрешают пациентку.
Можно ли избежать ЗВУР?
Вдумчивое отношение к беременности и планирование — универсальные способы предотвратить многие патологии. За 6 месяцев до предполагаемой беременности рекомендуется навестить терапевта, осуществить чекап и купировать хронические заболевания. Отказаться от вредных привычек, наладить питание и добавить физическую активность.
После зачатия необходимой систематически наблюдаться у акушера-гинеколога, не пренебрегать скринингами и стандартными исследованиями. Ранняя диагностика — залог подбора максимально эффективной терапии.
Преимущества лечения ЗВУР клинике EMC
С целью профилактики всех возможных патологий в ЕМС рекомендуют внимательно относиться к планированию беременности и лечению хронических заболеваний и очагов инфекции. Индивидуальное ведение беременности с привлечением нескольких специалистов – является визитной карточкой ЕМС. В клинике самое новейшее оборудование, позволяющее в кратчайшие сроки поставить диагноз ЗВУР и немедленно начать лечение или выходить новорожденных младенцев. Поэтому ведение беременности и родов в ЕМС является гарантией успешного родовспоможения.
Возможная связь ротоглоточной микробиоты с задержкой роста у детей
Задержка роста – это следствие хронического нарушения питания, которое могут вызывать или усугублять рецидивирующие кишечные инфекции и плохая гигиена. У больных детей наблюдается дисбактериоз кишечника, характеризующийся наличием нетипичных микроорганизмов в ротовой полости и глотке.
Четверть всех детей в мире в возрасте до пяти лет имеет задержку роста. Одной из ее возможных причин является детская энтеропатия, вызванная факторами окружающей среды (PEE). Это синдром, который приводит к нарушению питания и характеризуется рецидивами бактериальных кишечных инфекций (из-за плохой гигиены) и хроническим воспалением, связанным с SIBO*. По данным французских ученых, обследовавших детей с задержкой роста (из Мадагаскара и Центральноафриканской Республики), дело не только в этом синдроме.
Транслокация микробиоты ротовой полости
Как выяснили ученые, кишечник больных детей из обеих стран был населен бактериями из ротоглоточной микробиоты, несмотря на различия в генетике, среде обитания и питании. Бактерии из родов Haemophilus, Neisseria, Moraxella и даже Porphyromonas (которые обычно колонизируют микрофлору ротовой полости), были обнаружены в 57 образцах желудочного и 46 образцах дуоденального содержимого. При этом в научной литературе содержатся данные о связи некоторых из этих бактерий с воспалительными заболеваниями (в том числе с раком желудочно-кишечного тракта, диабетом 2-го типа, сердечно-сосудистыми заболеваниями).
Диагностический фекальный маркер
Эти ротоглоточные бактерии также обнаруживались в образцах дуоденального содержимого и в особенно большом количестве – в 404 образцах содержимого периректальной области, взятых у детей с задержкой роста, но отсутствовали у детей из контрольной группы. При этом преобладали энтеропатогенные бактерии из родов Escherichia coli/Shigella и Campylobacter. Помимо прочего, у больных детей наблюдалось сокращение численности Clostridiales. Эти бактерии продуцируют бутират, короткоцепочечную жирную кислоту (КЦЖК), которая является источником питания для клеток эпителия и помогает организму противостоять росту условно-патогенной микрофлоры. Таким образом, больные дети имеют характерный для задержки роста стул – с наличием в нем ротоглоточных бактерий, энтеропатогенов и низким содержанием Clostridiales. Этот вывод открывает перспективы для разработки неинвазивных маркеров заболевания.
Новая гипотеза
По мнению авторов исследования, присутствие ротоглоточных бактерий в фекальной микробиоте может влиять на патофизиологию детской энтеропатии, вызванной факторами окружающей среды (PEE). Размножение ротоглоточных бактерий в тонкой и толстой кишке может вызвать воспаление. На фоне активности энтеропатогенов и снижения уровня бутирата оно приведет к хроническому нарушению питания у детей и, как следствие, задержке роста. В данный момент проводится когортное исследование с участием 1000 детей, которое может подтвердить эту гипотезу.
*SIBO = избыточный бактериальный рост в тонкой кишке
Источники:
Vonaesch P et al. Stunted childhood growth is associated with decompartmentalization of the gastrointestinal tract and overgrowth of oropharyngeal taxa. PNAS September 4, 2018 115 (36) E8489-E8498
Диагностика и современные аспекты лечения задержки роста различного генеза у детей
На правах рукописи
Ж
АТАНЕСЯН РОЗА АРТУРОВНА
ДИАГНОСТИКА И СОВРЕМЕННЫЕ АСПЕКТЫ ЛЕЧЕНИЯ ЗАДЕРЖКИ РОСТА РАЗЛИЧНОГО ГЕНЕЗА У ДЕТЕЙ
14.01.08 — педиатрия
АВТОРЕФЕРАТ
диссертации на соискание учёной степени кандидата медицинских наук
2 4 ИЮЛ 2014
Ставрополь — 2014
005550689
005550689
Работа выполнена в государственном бюджетном образовательном учреждении высшего профессионального образования «Ставропольский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Научный руководитель:
кандидат медицинских наук, доцент Климов Леонид Яковлевич Официальные оппоненты:
Бережанская Софья Борисовна — доктор медицинских наук, профессор, федеральное государственное бюджетное учреждение «Ростовский научно-исследовательский институт акушерства и педиатрии» Министерства здравоохранения Российской Федерации, главный научный сотрудник педиатрического отдела
Биленко Николай Петрович — доктор медицинских наук, профессор, государственное бюджетное образовательное учреждение высшего профессионального образования «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации, кафедра факультетской педиатрии, профессор кафедры
Ведущая организация:
Государственное бюджетное образовательное учреждение дополнительного профессионального образования «Российская медицинская академия последипломного образования» Министерства здравоохранения Российской Федерации
Защита состоится «16» сентября 2014 г. в 10.00 часов на заседании диссертационного совета Д 208.098.01 при государственном бюджетном образовательном учреждении высшего профессионального образования «Ставропольский государственный медицинский университет» Министерства здравоохранения Российской Федерации (355017, г. Ставрополь, ул. Мира, 310).
С диссертацией можно ознакомиться в библиотеке Ставропольского государственного медицинского университета и на сайте www.stgmu.ru
Автореферат разослан « — 2014 г.
Учёный секретарь диссертационного совета, ~
д.м.н., профессор
Калмыкова Ангелина Станиславовна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Диагностика и лечение задержки роста является одним из приоритетных направлений педиатрии. По данным популяци-онных исследований, от 2% до 3% детского населения Российской Федерации страдают низкорослостью (Петеркова В.А., Касаткина Э.П., 2009).
Отклонения от средних величин антропометрических показателей всегда вызывает обоснованную тревогу педиатров, так как в любой задержке роста существует опасность необратимости и утраты возможностей достижения более высоких уровней.
В последние годы происходит интенсивное накопление научных данных, посвящённых изучению этиологии и патогенезу различных форм низкорослости у детей (Витебская A.B., 2007; Audi L. et al., 2013). Важно отметить, что задержка физического развития (ЗФР) является частым, а нередко и первостепенным неспецифическим проявлением ряда серьёзных заболеваний.
Многочисленные исследования, посвященные этиологической расшифровке причин задержки роста, подтверждают актуальность проблемы и необходимость разработки эффективных схем лечения ЗФР у детей и подростков (Дедов И.И., 2004; Grote F.K. et al, 2008).
Расширение возможностей диагностики эндокринных и неэндокринных причин низкорослости, расшифровка молекулярно-генетических основ гормональной регуляции роста ребёнка позволяют установить этиологию у подавляющего числа детей с задержкой роста (Орловский И.Н. и др., 2004; Gorbenko D.B. et al., 2011).
В структуре причин низкорослости у детей и подростков значительную часть занимают неэндокринные формы задержки роста, среди которых идиопатическая низкорослость (ИН), наследственные синдромы, осложненные низкорослостью (НС), наследственные формы костных дис-плазий, соматические заболевания (Коровина Е.А., 2008; Attie K.M., 2000; Medoff-Cooper В. et al., 2013). Крайне интересным междисциплинарным направлением является изучение низкорослости эндокринного генеза, обусловленной соматотропной недостаточностью (СТН).
Совершенствование биосинтетических технологий позволило открыть новую эру в лечении детей и подростков с задержкой роста. Благодаря появлению в практической медицине препаратов рекомбинантного гормона роста (рГР) пациенты с низкорослостью приобрели эффективный способ лечения, позволяющий им достигать социально приемлемого роста (Дедов И.И. и др., 2011; Binder G., 2011).
Гормон роста (ГР) наряду с усилением линейного роста обладает другими важными для организма эффектами, гармонизирующими показатели физического развития и значительно повышающими качество жизни: уве-
личивает т.н. тощую массу тела, повышает минерализацию костной ткани, нормализует липидный обмен, кардиальную функцию, интеллектуальную активность (Hull К., Harvey L.S., 2003; Conway G.S. et al., 2009; Geisler A. etal., 2012).
Несмотря на проведённые исследования по изучению эффективности заместительной терапии у пациентов с дефицитом гормона роста (ДГР) и другими формами низкорослости, остаётся немало нерешённых вопросов, в частности, связанных с анализом экзогенных и эндогенных факторов, влияющих на результаты гормональной терапии.
Цель исследования — совершенствование клинико-лабораторной диагностики различных форм низкорослости у детей и подростков, оптимизация заместительной терапии препаратами рекомбинантного гормона роста пациентов с соматотропной недостаточностью и низкорослостью, обусловленной генетическими синдромами.
Задачи исследования:
1. Изучить нозологическую и возрастно-половую структуру задержки роста у детей и подростков Ставропольского края.
2. Изучить распространённость эндокринных и неэндокринных форм низкорослости среди детей и подростков Ставропольского края.
3. Провести сравнительный анализ клинико-анамнестических и лабораторно-инструментальных показателей у пациентов с различными формами низкорослости.
4. Проанализировать динамику антропометрических показателей у пациентов с соматотропной недостаточностью на фоне продолжительной заместительной терапии препаратами рекомбинантного гормона роста.
5. Представить клинико-антропометрическую характеристику и оценить эффективность заместительной терапии у детей и подростков с парциальным и тотальным дефицитом гормона роста.
6. Установить влияние ряда факторов (возраста начала терапии, исходного уровня задержки роста и степени биологической зрелости) у детей и подростков с дефицитом гормона роста на результаты заместительного гормонального лечения.
Научная новизна работы. Впервые представлена возрастно-половая и нозологическая структура заболеваний, сопровождающихся формированием низкорослости у детей и подростков Ставропольского края.
Впервые изучена распространённость неэндокринных и эндокринных форм низкорослости у детей и подростков Ставропольского края.
Впервые проведена комплексная оценка клинико-антропометрических и лабораторно-инструментальных показателей у детей в зависимости от формы низкорослости.
Проанализированы результаты лечения препаратами рекомбинантного
гормона роста у детей и подростков с соматотропной недостаточностью в зависимости от уровня стимулированного гормона роста в провокационных пробах.
Впервые проведён комплексный анализ клинико-анамнестических факторов, влияющих на результаты ростостимулирующей терапии у детей и подростков с дефицитом гормона роста.
Выявлена взаимосвязь между уровнем биологической зрелости и результатами заместительной терапии препаратами рекомбинантного гормона роста у детей и подростков с соматотропной недостаточностью.
Практическая значимость. В результате проведённого исследования получены достоверные данные о распространённости дефицита гормона роста среди детей и подростков Ставропольского края. Определена нозологическая и возрастно-половая структура пациентов с нанизмом эндокринного и неэндокринного генеза по данным обращаемости.
Показано, что возраст этиологической верификации задержки роста у детей в Ставропольском крае приходится на начало пубертата, что свидетельствует о низкой настороженности врачей амбулаторного звена и недостаточном первичном скрининге детей с низкорослостью.
Продемонстрировано, что тактика наблюдения и результаты ростостимулирующей терапии детей с соматотропной недостаточностью не зависят от уровня исходного показателя стимулированного гормона роста в провокационных пробах с инсулином и клофелином.
Установлено, что своевременная диагностика и начало терапии препаратами рекомбинантного гормона роста до наступления пубертатного периода является благоприятным прогностическим фактором, определяющим более высокую эффективность заместительной ростостимулирующей терапии.
Основные положения, выносимые на защиту:
1. Нозологическая, возрастно-половая структура, клинико-анамнестическая, антропометрическая и лабораторно-инструментальная характеристика детей и подростков с различными формами низкорослости.
2. Эффективность и безопасность заместительной гормональной терапии с использованием препаратов рекомбинантного гормона роста у детей и подростков с низкорослостью эндокринного (дефицит гормона роста) и неэндокринного (наследственные синдромы, сопровождающиеся нанизмом) генеза.
3. Влияние возраста начала терапии, взаимосвязь между задержкой костного возраста, степенью биологической зрелости тг выраженностью ростостимулирующего эффекта заместительной терапии у детей с дефицитом гормона роста.
Личный вклад автора. Автор самостоятельно сформулировала цель и задачи работы, самостоятельно провела подробный анализ современной литературы по выбранной теме, анкетирование пациентов и анализ историй болезни.
Автор лично проводила клинико-анамнестическое обследование пациентов, наблюдение за больными в динамике, оценку клинико-лабораторной, антропометрической эффективности заместительной терапии препаратами рГР.
Диссертант самостоятельно провела анализ и статистическую обработку полученных данных, сформулировала основные научные положения работы, выводы и представила практические рекомендации.
Внедрение результатов исследования в практику. Результаты диссертационной работы внедрены в клиническую практику эндокринологического отделения МБУЗ «Детская городская клиническая больница имени Г.К. Филиппского» г. Ставрополя, педиатрического отделения ГБУЗ СК «Городской клинический центр общей врачебной практики (семейной медицины)» и могут быть рекомендованы для широкого применения в работе детских эндокринологических отделений, поликлиник, специализированных центров.
Основные положения работы используются в педагогическом процессе кафедр факультетской педиатрии, пропедевтики детских болезней, госпитальной педиатрии государственного бюджетного образовательного учреждения высшего профессионального образования «Ставропольский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Публикации и апробация работы. По материалам диссертации опубликовано 25 печатных работ, в том числе 6 работ в рецензируемых научных журналах, рекомендованных ВАК РФ. Основные положения диссертации доложены на XI международном конгрессе «Здоровье и образование в XXI веке» (Москва, 2010), Всероссийской научно-практической конференции «Фармакотерапия и диетология в педиатрии» (Ставрополь, 2010), VI Международной научной студенческой Пироговской конференции (Москва, 2011), XIX Итоговой научной конференции СНО СтГМА с международным участием (Ставрополь, 2011), научно-практической конференции, посвященной 45-летию педиатрии и 20-летию кафедры педиатрии последипломного и дополнительного образования СтГМА (Ставрополь, 2011), научно-практической конференции с международным участием «Инновации молодых учёных», посвященной 75-летию СтГМА (Ставрополь, 2012), II межрегиональной конференции молодых учёных и специалистов «Медицинская наука: взгляд в будущее» (Ставрополь, 2014).
Апробация работы состоялась на межкафедральной конференции кафедр факультетской педиатрии, пропедевтики детских болезней, госпитальной педиатрии, поликлинической педиатрии, детских инфекционных болезней с эпидемиологией ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России (Ставрополь, 2014).
Объём и структура диссертации. Диссертация изложена на 160 страницах компьютерного текста, состоит из введения, обзора литературы, описания методов и объёма проведенных исследований, 3 глав собственных исследований, заключения, выводов, практических рекомендаций и списка литературы, включающего 257 источников, среди которых 97 отечественных и 160 иностранных. Диссертация иллюстрирована 37 таблицами, 33 рисунками и 4 клиническими примерами. Диссертационная работа выполнена в соответствии с планом научных исследований Ставропольского государственного медицинского университета. Номер государственной регистрации № 01201356843.
СОДЕРЖАНИЕ РАБОТЫ Материал и методы исследования. Проанализированы результаты клинико-анамнестического и лабораторно-инструментального обследования 359 пациентов в возрасте от 1 года до 18 лет, госпитализированных в течение 2005 — 2012 гг. в краевое детское эндокринологическое и краевое детское гастроэнтерологическое отделение МБУЗ «ДГКБ им. Г.К. Фи-липпского» с жалобами на выраженную задержку роста.
Всем пациентам было проведено клинико-анамнестическое и лабора-торно-инструментальное обследование, включавшее тщательный сбор анамнеза, оценку антропометрических показателей, определение костного возраста (КВ), исследование гормонального профиля, ультразвуковое исследование щитовидной железы. Пациентам, у которых на основании клинико-анамнестических данных высказано предположение об органическом характере патологии, проведена МРТ головного мозга.
Обработка результатов антропометрических измерений проводилась с учётом пола и возраста пациента с помощью компьютерной программы AnthroPlus WHO и оценивалась в стандартных отклонениях для данного возраста. Таким образом, рассчитывались SDS длины тела, SDS массы тела и SDS индекса массы тела. Определение КВ или биологического возраста осуществлялось с помощью рентгенографии кистей с лучезапяст-ными суставами и определением по методу Грейлиха-Пайла с использованием рентгенологического атласа (Greulich W.W., Pyle S.I., 1959). Использовался аппарат фирмы Apelern (Франция). С целью визуализации структурных изменений селлярной области, таких как, гипоплазия гипофиза, эктопия нейрогипофиза, синдром «пустого турецкого седла» прово-
дилось MPT головного мозга. MPT осуществлялось на томографе фирмы Hitachi (Aperto, Япония) с напряжённостью магнитного поля 0,4 Тесла.
С целью исследования соматотропной функции аденогипофиза пациентам были проведены провокационные пробы с фармакологическими препаратами. Стимулированная секреция ГР исследовалась на фоне стандартных тестов с инсулином и клофелином. Определение концентрации гормона роста (ГР) в сыворотке крови проводилось иммуно-хемилюминесцентым методом на анализаторе IMMULITE 2000XPÍ (компании «Siemens Healthcare Diagnostics Inc», США) с использованием стандартного набора реактивов.
Первым фармакологическим тестом, проводимым пациентам с нанизмом, был инсулинотолерантный тест (ИТТ), при необходимости в качестве второго теста проводили клофелиновую пробу. Стимулированная секреция оценивалась по максимальному уровню ГР на фармакологический стимул. Гормоны гипофиза (тиреотропный гормон, пролактин, адрено-кортикотропный гормон), гормон щитовидной железы (свободный тироксин), кортизол определялись с помощью иммуноферментного метода на иммунохимическом анализаторе UniCel Dxl 800 (Beckman Coulter, США) с использованием систем иммунного анализа Access (США).
Для исследования холестерина (ХС) проводился забор венозной крови у пациента не менее чем через 12 часов после последнего приёма пшци.
Молекулярно-генетическое консультирование пациентов с целью исключения генетической патологии проводилось в центре планирования семьи и репродукции АНМО «Ставропольский краевой клинический консультативно-диагностический центр».
Математическая обработка материала исследования осуществлялась с помощью пакета прикладных программ Microsoft Excel и пакета программ Microsoft Excel 2007 и Attestat с использованием параметрических и непараметрических методов. Результаты представлены в виде: среднее значение ± стандартная ошибка (SD) для параметрических критериев.
Для статистической оценки результатов нами использовались методы вариационной статистики путем расчета среднего арифметического значения (М), среднеквадратического отклонения (s) и ошибки средней арифметической величины (т). Для оценки межгрупповых различий использовали параметрический t-критерий Стьюдента для парных и непарных групп. Для выявления связей между параметрами использовали коэффициент парной корреляции Пирсона (г). Вычисляя показатель существенной разности (t) и учитывая число измерений по таблице t-распределений Стьюдента, определяли вероятность различий (р). Различие считалось статистически достоверным, начиная со значений р<0,05.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
По результатам комплексного обследования пациентов с задержкой роста, ИН диагностирована у 126 (35,1%) детей, в структуре которой семейная низкорослость (СН) выявлена у 55 (43,7%), конституциональная задержка роста (КЗР) — у 71 (56,3%) пациента.
Низкорослость, обусловленная ДГР различного генеза, верифицирована у 96 (26,7%) пациентов, из которых у 78 (81,3 %) детей выявлен изолированный дефицит гормона роста (ИДГР), у 11 (11,4%) — пангипопитуи-таризм опухолевого генеза (9 человек — краниофарингиома, 2 — астроци-тома), у 7 (7,3%) детей имел место пангипопитуитаризм или множественный дефицит гормонов аденогипофиза (МДГА) идиопатического происхождения.
У 65 (18,1%) пациентов причиной выраженной задержки роста являлись генетические синдромы. В структуре генетически детерминированной низкорослости в 20 (30,8%) случаях диагностирован синдром Шере-шевского-Тернера, у 12 (18,5%) детей — различные формы хондродиспла-зии, у 11 (16,9%) детей — синдром Нунан, у 9 (13,8%) — синдром Рассела-Сильвера, у 5 (7,7%) — синдром Прадера-Вилли, у 3 (4,6%) — несовершенный остеогенез, у 2 (3,1%) — челюстно-лицевой дизостоз Крузона, по 1 (1,5%) случаю — синдромы Блоха-Сульцбергера, Аарского и Опитца-Фриаса.
Нанизм соматического генеза, представленный целиакией, диагностирован у 61 (17,0%) пациента. Депривационный нанизм выявлен у 5 (1,4%) детей. Несмотря на проведённое обследование, в 6 (1,7%) случаях причину низкорослости установить не удалось.
При анализе тендерной структуры больных заметно, что мальчики составляют 253 (70,5%) пациента, а девочки — лишь 106 (29,5%).
Показательно, что жалобы на задержку роста и/или низкорослость заметно чаще предъявляют мальчики, так как величина социально приемлемого роста для мужчин традиционно выше, чем для женщин. Закономерно, что задержка роста у мальчиков вызывает у родителей гораздо большие опасения, требует обследования, а в последующем — лечения.
Таблица 1
Возрастпо-половая структура больных с ннзкорослостью
Возраст Пол
мальчики % девочки % всего %
До 3 лет 15 5,9 24 22,6 39 10,9
От 3 до 7 лет 53 21,0 22 20,8 75 20,9
От 7 до 12 лет 68 26,9 42 39,6 110 30,6
От 12 до 18 лет 117 46.2 18 17,0 135 37,6
Итого 253 100,0 106 100.0 359 100,0
В таблице 1 представлен анализ возрастно-половой структуры обследованных больных.
Весомый удельный вес в возрастной структуре занимают подростки от 12 до 18 лет, что, к сожалению, подтверждает весьма позднее обращение пациентов с низкорослостью за специализированной помощью. Нами проанализирована распространённость эндокринных (ДГР) и неэндокринных форм (ИН) низкорослости у детей и подростков Ставропольского края (рис. 1).
— ■ — ■ Дефицит гормона роста
—Идиопатическая
| шзкорослость
2005 2006 2007 2008 2009 2010 2011 2012
Рис 1. Распространённость ДГР и ИН среди детей и подростков Ставропольского края
Отметим, что распространённость как неэндокринных, так и эндокринных форм нанизма прогрессивно растёт. Заметно, что в последние годы отмечается тенденция к увеличению выявления среди детей с низкорослостью пациентов с ДГР, что связано с улучшением диагностики заболевания.
Тем не менее, результаты анализа показателей среднего возраста диагностики у детей и подростков СТН являются не столь оптимистичными. Так в 2005 г. возраст верификации ДГР у детей составлял 11,5 ± 1,03 лет, а в 2012 г. — 10,4 ± 1,39 лет (р>0,05).
С целью выявления дифференциальных признаков нами проведен сравнительный анализ клинико-анамнестических и лабораторно-инструментальных данных пациентов с различными формами низкорослости, а именно между пациентами с ИН, ДГР и НС, сопровождающимися наиболее выраженным отставанием в росте (синдром Шерешевского-Тернера, Нунан, Рассела-Сильвера). Значительной разницы между показателями длины тела при рождении у пациентов с ДГР и ИН не выявлено (р>0,05). Заметно, что средний показатель длины тела при рождении у детей с НС ниже в сравнении с пациентами с ДГР (р<0,001) и ИН (р<0,001) (таблица 2). Аналогично масса тела при рождении у пациентов с генетическими синдромами существенно ниже по сравнению с детьми с ДГР (р<0,001) и ИН (р<0,001).
Рост родителей пациентов с ИН существенно ниже такового у родителей детей с ДГР (р<0,05) и НС, сопровождающимися нанизмом (р<0,05). Существенной разницы в росте родителей между пациентами с ДГР и НС не выявлено (р -0.05).
Таблица 2
Антропометрические показатели при рождении детей _с различными формами нанизма_
Показатели ИН, п — 126 ДГР, п — 96 НС, п — 40
Длина при рождении, см 50,3 ±0,19 50,7 ± 0,26 48,4 ±0,71
Масса при рождении, кг 3109,2 ±40,7 3196,3 ±47,1 2719,5 ± 108,2
Индекс Кетле-1 61,6 ±0,70 62,9 ± 0,77 55.4 ± 1,68
Рост родителей, см 163,3 ±0,54 165,1± 0,6 165,1 ±0,71
Возраст постановки диагноза у детей с НС составлял 8,1 ± 0,67 лет, у пациентов с ДГР и ИН — 10,5 ± 0,40 лет и 11,5 ± 0,29 лет соответственно. Закономерно, что наиболее быстро диагностируется низкорослость, обусловленная НС, которые сопровождаются рядом патогномоничных фено-тииических признаков. Диагностика НС опережает диагностику ДГР в среднем на 2,4 года (р<0,01), а диагностику ИН — на 3,4 года (р<0,001). Наиболее поздно эндокринологическое обследование проводится пациентам с ИН, на 1,0 год позже, чем детям с ДГР (р<0,05). Таким образом, средний возраст обращения за специализированной помощью у пациентов с ДГР и ИН приходится на начало пубертата, что существенно ограничивает потенциал эффекта ростостимулирующей терапии.
Анализ показателей БОБ длины тела при различных формах задержки роста показывает, что наибольшее отклонение отмечается у пациентов с ДГР и генетическими синдромами (рис. 2).
□ Идиопатическая низкорослость
ОСоматотропная недостаточность
□ Наследственные синдромы
Рис. 2. Показатели отклонения роста при различных формах низкорослости
роста
Сравнительный анализ показывает, что у детей с ДГР отмечается более выраженное отставание длины тела в сравнении с пациентами с ИН (р<0,001). Дети с генетически детерминированной низко рослостью по степени отклонения среднего показателя роста также заметно превосходят детей с ИН (р<0,001). Достоверной разницы между детьми с ДГР и НС не выявлено (р>0,05).
Данные об отставании костного возраста у детей с низкорослостью эн-
Рис. 3. Средняя 57) костного возраста при различных формах низкоросло-
сти
Сравнительный анализ показателей отклонения КВ позволяет констатировать, что уровень биологического развития в наибольшей степени отстаёт у пациентов с ДГР. достоверно превосходя аналогичный уровень у детей с ИН (р<0,001) и генетическими синдромами (р<0,01). Отклонение КВ от ХВ у детей с наследственными синдромами превосходит аналогичный показатель у детей с ИН незначительно (р>0,05).
Помимо отрицательного влияния на линейный рост и биологическую зрелость, ДГР у детей негативно отражается на показателях обмена веществ, среди которых весьма чувствительным является уровень холестерина. Частота гиперхолестеринемии и средний уровень холестерина у детей с различными формами низкорослости представлены в таблице 3.
Таблица 3
Показатели холестерина у детей с низкорослостью __различного генеза__
Показатели холестерина ИН, п — 126 ДГР, п — 96 НС, п — 40
менее 5,2 ммоль/л 113 (89,7%) 59(61,5%) 36 (90,0%)
более 5,2 ммоль/л 13 (10,3%) 37 (38,5%) 4(10,0%)
Средний уровень, ммоль/л 4,3 ± 0,08 4,9 ± 0,08 4,2 ±0,10
Доля пациентов с гиперхолестеринемией и уровень холестерина среди детей с ДГР достоверно выше аналогичных показателей в группах детей с ИН (р<0,001) и НС (р<0,001).
Нами проанализирована частота встречаемости триады клинико-лабораторных симптомов (отставание длины тела менее -2,0 808, отставание КВ от ХВ на 2,0 и более года и гиперхолестеринемии) при различных вариантах низкорослости. В группе детей с неэндокринными формами задержки роста (ИН и НС) сочетание этих признаков встречалось в 8 (6,3%) и 4 (10,0%) случаях соответственно, а в группе пациентов с ДГР — у 35 (36,5%) детей.
Очевидно, что на амбулаторном этапе при скрининге детей и подростков с задержкой роста выявление комбинации трёх признаков (отставание длины тела менее -2,0 8Э8, отставание КВ от ХВ на 2,0 и более года и гиперхолестеринемия) существенно повышает вероятность верификации эндокринного генеза низкорослости и требует проведения комплексного специализированного обследования.
В краевом детском эндокринологическом отделении ДГКБ имени Г.К. Филиппского г. Ставрополя нами проанализированы результаты заместительной гормональной ростостимулирующей терапии 34 пациентов с ДГР (29 мальчиков и 5 девочек). Препарат вводился ежедневно подкожно в 22:00 с помощью мультидозных шприц-ручек. Доза препарата составляла 0,033 мг/кг массы тела. Первые инъекции проводились в условиях клиники, дальнейшее лечение осуществлялось в амбулаторных условиях. На фоне проводимой терапии пациенты планово госпитализировались в среднем 1 раз в год с целью мониторинга антропометрических и клинико-метаболическнх показателей.
Дети с ДГР исходно имели резкую задержку роста и КВ (8Э8 длины тела составляло -3,53 ± 0,17 и 808 КВ -3,28 ± 0,16), а вот отклонения массы тела относительно длины тела не отмечалось (ЗОБ массы тела 0,74 ± 0,31). Возраст появления жалоб на задержку роста у детей исследуемой группы составлял 7,6 ± 0,49 лет, а возраст начала терапии препаратами рГР — 11,5 ± 0,48 лет (р<0,01). Очевидно, что столь длительный период, в течение которого низкорослость ребёнка в сознании родителей не представляла собой медицинскую проблему, и отсутствие лабораторно-инструменталыгого обследования со стороны врача-педиатра, свидетельствуют о недостаточной настороженности в отношении задержки роста как возможного симптома разнообразных эндокринных и соматических заболеваний. Т.е. несмотря на существующие алгоритмы обследования детей с низкорослостью, сохраняется тенденция игнорирования этой проблемы в структуре гетерогенных состояний со стороны врачей, либо со стороны родителей.
Терапию рГР длительностью 1 год получали 5 (14,7%) детей, от 1 до 2 лет — 5 (14,7%) и более 2 лет — 24 (70,6%) пациента. Средняя длительность заместительной гормональной терапии у обследованных нами детей составила 2,6 ±0,13 лет.
Нами проанализированы основные критерии эффективности заместительной терапии: динамика скорости роста, динамика отклонения роста и КВ.
Анализ динамики скорости роста пациентов с ДГР на фоне терапии рГР демонстрирует существенную положительную динамику показателей скорости роста, что, несомненно, является иллюстрацией абсолютной эффективности заместительной терапии. Так исходный показатель скорости роста в группе детей с СТН составлял 0,27±0,02 см/мес., а уже на первом Г0Ду _ 0,79±0,04 см/мес, на втором и третьем годах лечения — 0,67±0,03 0,45±0,04 соответственно. Среднемесячная скорость роста на первом году лечения препаратами рГР превосходит таковую до начала терапии в 2,9 раза (р<0,001). На втором году терапии она в 2,5 раза (р<0,001), а на третьем — в 1,7 раза (р<0,05) выше исходных показателей до начала лечения. Ростостимулирующий эффект рГР снижается на протяжении анализируемого периода заместительной терапии: на втором году — в 1,2 раза (р<0,01), а на третьем году — в 1,8 раза (р<0,001) по сравнению с первым годом лечения.
Очевидно, что прирост длины тела на первом (р<0,001), втором (р<0,001) и третьем (р<0,05) годах заместительной терапии достоверно превосходят показатель скорости роста до начала лечения препаратами рГР.
Влияние терапии препаратами рГР на отставание показателей ЗББ роста и КВ не менее весомо, чем на скорость роста. Так, ЗББ длины тела у детей с ДГР исходно составляло -3,53±0,17, а в процессе гормональной ростостимулирующей терапии на первом, втором и третьем году показатель составил -2,75±0,16, -2,18±0,16 и -1,79±0,14 соответственно. Отставание длины тела в течение первого года заместительной терапии рГР уменьшается на 22,1% по сравнению с исходными показателями (р<0,001). На втором году лечения ББЗ роста уменьшается на 20,7% по отношению к показателю первого года (р<0,01), а по отношению к стартовому показателю — на 38,2% (р<0,001). За третий год терапии отставание роста сокращается ещё на 17,9% (р<0,001) по отношению к показателю на втором году, однако в целом по итогам трёх лет лечения ЗОБ роста уменьшается на 50,7% по сравнению с исходным.
Показатель отклонения КВ от ХВ до начала терапии у детей с СТН составлял -3,28±0,16, но уже на первом году терапии он сократился до -2,15±0,17, на втором и третьем году составил: -1,28±0,16 и -0,79±0,17 со-
ответственно. Отметим, что отставание КВ в течение первого года заместительной терапии рГР уменьшается в 1,5 раза по сравнению с исходными показателями (р<0,001). В течение второго года лечения БОБ КВ сократилось в 1,7 раза по отношению к показателю первого года (р<0,001), а по отношению к стартовому показателю в 2,6 раза (р<0,001). Суммарно по итогам трёх лет лечения БОБ КВ сокращается на 4,2 раза в сравнении с исходным показателем (р<0,001).
Очевидно, что отставание в росте на фоне лечения рГР компенсируется несколько позже, чем отставание КВ. Если до начала заместительной терапии разница между отставанием роста и КВ составляла лишь 0,25 БОБ, спустя год — 0,6 БОБ, то через 3 года от начала лечения — уже 1,0 БОБ, причём отставание КВ становится уже незначительным. По-видимому, значительное сокращение разницы между календарным и биологическим возрастом, достигаемое уже через год после начала лечения, является одним из предикторов замедления скорости роста на втором и третьем годах заместительной терапии.
Нами проанализированы показатели ХС крови через 1, 2 и 3 года от начала терапии препаратами рГР. Исходный уровень ХС у детей с ДГР составил 5,2±0,12 ммоль/л, через 1 год, 2 года и через 3 года лечения он достоверно снижался, составив 4,6±0,06 ммоль/л (р<0,001), 4,4 ± 0,05 ммоль/л (р<0,001) и 4,5±0,06 ммоль/л (р<0,001) соответственно. Частота гиперхолестеринемии до начала заместительной терапии составляла 50,0%, а спустя 1 год и 2 года на фоне терапии она сократилась до 2,9% (р<0,01) и 3,4% (р<0,001) соответственно. Очевидно, что помимо росто-стимулирующего эффекта, препараты рГР обладают выраженным позитивным влиянием на липидный обмен, а их использование у детей с ДГР благоприятно отражается на нормализации уровня ХС, снижая риск сердечно-сосудистых заболеваний в последующей жизни.
В литературе неоднозначно описана связь между степенью исходного ДГР и рекомендуемой дозой препарата рГР в процессе заместительной терапии, а соответственно, и результатами лечения пациентов с парциальной и тотальной СТН (Ранке М., Гуилбауд О., 1993). Нами проанализированы результаты лечения препаратами рГР детей с различным уровнем стимулированного ГР.
Первую группу составили 11 (32,4%) детей с парциальным ДГР (9 мальчиков, 2 девочки), вторую группу — 23 (67,6%) пациента с тотальным ДГР (20 мальчиков, 3 девочки).
Сравнительный анализ результатов заместительной терапии пациентов с парциальным и тотальным ДГР приведён в таблице 4. Возраст начала лечения у детей первой группы составляет — 13,1±0,50 лет, а у детей с тотальным ДГР — 11,6±0,66 лет (р> 0,05). Отметим, что заместительная те-
рапия препаратами рГР является высокоэффективной у пациентов обеих групп. Динамика ростостимулирующего эффекта существенно не различается в зависимости от исходного уровня ДГР — в обеих группах максимальные показатели достигнуты на первом году, в дальнейшем — они снижаются. Суммарный прирост на фоне терапии у пациентов первой группы составил 17,0±2,34 см, у детей с тотальным ДГР — 18,6±1,41 см (р>0,05). Очевидно, что значимой разницы между суммарным приростом пациентов с СТН на фоне гормональной терапии в зависимости от показателя стимулированного ГР не выявлено.
Таблица 4
Результаты терапии препаратами гормона роста в зависимости от исходного уровня дефицита гормона роста
Показатели скоростп роста (см/мес) Парциальный ДГР, п = 11 Тотальный ДГР, п = 23 Р
до начала терапии 0,25 ± 0,03 0,28 ± 0,03 >0,05
на первом году терапии 0,80 ± 0,05 0,73 ± 0,05 >0,05
на втором году терапии 0,56 ± 0,04 0,62 ± 0,05 >0,05
на третьем году терапии 0,37 ± 0,07 0,41 ±0,05 >0,05
Нами проанализировано влияние возраста начала терапии на динамику ростостимулирующего действия рГР у детей с СТН (рис. 4). Анализируемые пациенты разделены на три группы в зависимости от возраста начала терапии. Первую группу составили дети в возрасте 8—10 лет (п-11), вторую — дети в возрасте 11-13 лет (п-11) и третью группу — подростки 1417 лет (п—12). Несмотря на то, что на фоне терапии препаратами рГР заметное ускорение роста происходит у детей и подростков во всех группах, в зависимости от возраста начала терапии выявлены существенные различия в реализации ростостимулирующего эффекта рГР. В течение первого года терапии скорость роста у пациентов первой группы выросла в 3,3 раза (р<0,001), второй группы — в 3,4 раза (р<0,01), а третьей — в 2,5 раза (р<0,01) по сравнению с показателями до начала терапии. Заметно, что прирост на первом году лечения в группе детей, начавших курс заместительной терапии в 8-10 лет, существенно выше аналогичного показателя во второй (р<0,01) и третьей группах (р<0,001).
На втором году терапии скорость роста в первой и второй группах замедлялась, однако, по-прежнему превосходила исходную в 2,6 раза (р<0,001) и в 2,6 раза (р<0,01) соответственно.
Анализ результатов терапии пациентов третьей группы показал гораздо более низкие показатели прироста, которые уступают аналогичным в первой и второй группах. Интересно, что I! этой группе не произошло значимого снижения скорости роста на втором году лечения (р>0,05). Не-
смотря на это, динамика скорости роста на третьем году лечения является минимальной, составляя лишь 64,8% (р<0,05) от показателя детей первой группы и 79,5% (р>0,05) в сравнении с показателем второй группы.
1 год ¡5551332 год ЕЕЕЗЗ год —Ф—До начала терапии
Рис. 4. Среднемесячная скорость роста в зависимости от возраста начала заместительной терапии препаратами рГР Суммарный прирост в течение трёх лет заместительной терапии у пациентов первой группы составил — 26,7±2,38 см/год, во второй и третьей группах — 16,9±1,96 см/год и 17,0±1,49 см/год соответственно. Таким образом, у пациентов, которым терапия была начата в допубертатном возрасте, общий прирост достоверно превосходит аналогичные показатели у детей второй (р<0,01) и третьей (р<0,01) групп.
Очевидно, что ростостимулирующий эффект препаратов рГР у детей, заместительная терапия у которых начата в возрасте 8-10 лет, максимально реализуется на протяжении всех трёх лет лечения, в то время, как у подростков 14-17 лет на третьем году терапии скорость роста практически не отличается от исходной величины.
Важным показателям, отражающим биологическую зрелость, является коэффициент костный возраст/хронологический возраст (КВ/ХВ), который в норме должен быть более 0,95. В зависимости от величины индекса КВ/ХВ пациенты с ДГР разделены на три группы. Первую группу составили 7 (20,6%) детей с наиболее выраженным отставанием биологического возраста (средний показатель КВ/ХВ составил 0,5±0,04), вторую — 9 (26,5%) пациентов с умеренным отставанием (КВ/ХВ от 0,55 до 0,75), средний показатель индекса — 0,7±0,01, а третью — 18 (52,9%) детей с незначительным отклонением (коэффициент КВ/ХВ от 0,75 до 0,95), у которых средний показатель индекса — 0,8±0,01.
Результаты терапии у пациентов с ДГР в зависимости от степени биологической зрелости приведены на рисунке 5.
Анализ показывает, что пациенты первой группы характеризуются наиболее высоким ростостимулирующим эффектом на фоне терапии препаратами рГР. В этой группе детей скорость роста на первом году лечения превысила исходный показатель в 5,0 раз (р<0,001), на втором году и третьем годах — в 4,0 раза (р<0,001) и 3.0 раза соответственно (р<0,01). Несмотря на общее замедление скорости роста, показатели детей первой группы выше таковых у детей второй и третьей групп на всём протяжении терапии.
Во второй группе детей с умеренным отставанием КВ/ХВ показатели прироста на первом (р<0,05), втором (р>0,05) и третьем (р<0,05) годах терапии существенно ниже аналогичных показателей детей в первой группе. У детей третьей группы скорость роста на первом и втором годах лечения достоверно выше исходного показателя (р<0,001) и (р<0,01) соответственно. Прирост в течение третьего года терапии достоверно выше стартового показателя (р<0,05), но в 1,5 раза ниже аналогичного уровня у детей первой группы (р<0,05).
1,2 0,9
| 0,6
5 и
0,3
о
Рис. 5. Среднемесячная скорость роста на фоне терапии препаратами рГР в завиатости от степени биологической зрелости Анализ показал, что у пациентов первой группы суммарный прирост составил 27,8=3,73 см/год, у детей второй и третьей групп — 16,2±2,49 см/год (р<0,01) и 19,0±1,21 см/год (р<0,01) соответственно. Таким образом, дети с наиболее выраженным отклонением коэффициента обладают достоверно более высоким ростостимулирующим эффектом на фоне терапии препаратами рГР. Корреляционный анализ продемонстрировал, что между исходным отставанием биологического возраста и суммарным приростом на фоне заместительной ростостимулирующей терапии суще-
0,25-0,55 0,55-0,75
гчум 1 год I 12 год 13 год —<
0,75-0,95
■До начала терапии
ствует отрицательная связь (г=-0,52, р<0,001), то есть, пациенты с наиболее выраженным отставанием КВ заметно лучше реагируют на терапию препаратами рГР.
Таким образом, анализ результатов терапии препаратами рГР у детей и подростков с СТН продемонстрировал её высокую эффективность на всём протяжении лечения. Использование препаратов рГР позволяет не только улучшить антропометрические показатели детей и подростков, но и нормализовать уровень ХС.
ВЫВОДЫ
1. В этиологической структуре низкорослости среди детей и подростков в Ставропольском крае выявлено преобладание неэндокринных форм задержки роста (73,3%), среди которой доминируют пациенты с идиопатической низкорослостью (конституциональной задержкой роста и семейной низкорослостью). Доля детей с дефицитом гормона роста, по данным обращаемости, составила 26,7%. Анализ возрастной и тендерной структуры детей с нанизмом продемонстрировал высокую частоту пациентов старшего школьного возраста и лиц мужского пола.
2. Распространённость идиопатической низкорослости у детей и подростков в Ставропольском крае составляет 10,57 на 100 ООО детского населения, распространённость дефицита гормона роста — 8,33 на 100 000 детского населения.
3. Важным метаболическим маркёром эндокринной формы низкорослости на этапе скрининга детей с задержкой роста является гиперхолестеринемия, сочетающаяся с отставанием длины тела более -2,0 БОБ и отставанием костного возраста от хронологического возраста более чем на 2 года.
4. Высокая эффективность препаратов рекомбинантного гормона роста у пациентов с нанизмом эндокринного генеза и наследственными синдромами выражается в существенном ускорении темпов роста и биологического созревания на протяжении длительного периода, однако эффект заместительной гормональной терапии в процессе лечения прогрессивно снижается.
5. Исходный уровень гормона роста, выявляемый в провокационных фармакологических тестах, у пациентов с соматотропной недостаточностью не влияет на антропометрическую характеристику детей и прогнозируемый эффект ростостимулирующей терапии.
6. Своевременная диагностика дефицита гормона роста и раннее начало заместительной терапии препаратами рекомбинантного гормона роста у детей в возрасте 8—10 лет позволяет достичь достоверно более высокого ростостимулирующего эффекта по сравнению с пациентами, у
которых лечение проводится в более позднем возрасте. Выявлена обратная корреляционная связь между исходным отставанием биологического возраста и увеличением длины тела на фоне заместительной ростостимулирующей терапии.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Для своевременной этиологической диагностики эндокринных и неэндокринных форм низкорослости в амбулаторных условиях у детей в возрасте старше 2-х лет необходимо проводить тщательный сбор биологического и генеалогического анамнеза, а также анализ не реже 1 раза в год антропометрических показателей в соответствии с современными нормативами.
2. Для исключения низкорослости эндокринного генеза дети любого возраста при выявлении задержки роста (менее -2,0 SDS) в сочетании с отставанием костного возраста более чем на 2,0 года и гиперхолестеринемии нуждаются в проведении углублённого клинико-инструментального и лабораторного обследования.
3. Детям с наследственными синдромами, сопровождающимися низкорослостью, должна проводиться ростостимулирующая гормональная терапии препаратами рекомбинантного гормона роста для улучшения антропометрических, метаболических показателей и повышения уровня социальной адаптации.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Атанесян P.A., Климов Л.Я., Углова Т.А. Заместительная терапия гормоном роста у детей с гипофизарным нанизмом и генетическими синдромами, сопровождающимися низкорослостью // Журнал «Медицинский вестник Северного Кавказа». — 2010. — Т. 3, № 19. — С. 7 — 8.
2. Атанесян P.A. Заместительная терапия гормоном роста пациентов с соматотропной недостаточностью // Вестник Российского Государственного Медицинского Университета (спец. выпуск, 24 марта). — Москва, 2011.-С. 389-389.
3. Случай синдрома Алажилля у девочки с мозаичной формой Шере-шевского-Тернера/ Атанесян P.A., Климов Л.Я., Стоян М.В., Вдовина Т.М., Курьянинова В.А., Погорелова Л.В., Долбня C.B., Кулешова O.K., Еремеева О.И., Углова Т.А. // Российский семейный врач. — 2011. — Т. 15, № 4. — С. 40 — 45.
4. Антропометрические показатели детей в периоде клинической манифестации целиакии/ Атанесян P.A., Курьянинова В.А., Климов Л.Я., Стоян М.В., Кашников B.C., Еремеева О.И., Шелегеда М.А., Хомякова Н.С., Кашникова С.Н., Захарова И.Н. // Экспериментальная и клиническая гастроэнтерология. — 2013. — № 1. — С. 55—59.
5. Влияние приверженности соблюдения безглютеновой диеты на динамику антропометрических показателей детей с целиакией/ Атанесян P.A., Курьянинова В.А., Стоян М.В., Климов Л.Я., Шелегеда М.А., Герасименко Е.С., Дагужиева М.Д., Данилова О.С., Милуша Е.В. // Медицинский вестник Северного Кавказа. -2013. — Т. 8, № 2. — С. 76-77.
6. Клинико-анамнестическая характеристика детей с соматотропной недостаточностью в зависимости от уровня дефицита гормона роста/ Атанесян P.A., Климов Л.Я., Курьянинова В.А., Углова Т.А. Стоян М.В., Вдо-вина Т.М., Александрович Г. А., Андреева Е.И. // Педиатрия. Журнал имени Г.Н. Сперанского. — 2013. — Т. 92, № 3. — С. 169 — 170.
7. Атанесян P.A., Климов Л.Я., Углова Т.А. Нозологическая структура детей, наблюдаемых по поводу низкорослости // Сборник материалов XIV Конгресса педиатров России с международным участием «Актуальные проблемы педиатрии». — Москва, 2010. — С. 42 — 42.
8. Атанесян P.A. Использование фармакологических проб в диагностике соматотропной недостаточности у детей и подростков с низкорос-лостью // XVIII итоговая научная конференция студентов и молодых учёных с международным участием: тезисы докладов. — Ставрополь, 2010. — С. 463-464.
9. Атанесян P.A. Структура низкорослости у детей и подростков в Ставропольском крае // XVIII итоговая научная конференция студентов и молодых учёных с международным участием: тезисы докладов. — Ставрополь, 2010.-С. 464-465.
10. Атанесян P.A., Климов Л.Я., Углова Т.А. Диагностика соматотропной недостаточности у детей и подростков с низкорослостью по результатам фармакологических проб // Сборник материалов Всероссийской научно-практической конференции «Фармакотерапия и диетология в педиатрии». — Ставрополь, 2010. — С. 6 — 6.
11. Атанесян P.A., Климов Л.Я. Показатели тиреотропного гормона и свободного тироксина у детей с различными формами низкорослости// Сборник материалов Всероссийской научно-практической конференции «Фармакотерапия и диетология в педиатрии». -Ставрополь, 2010 — С. 7 — 7.
12. Атанесян P.A. Нозологическая структура низкорослости у детей и подростков в Ставропольском крае // Сборник тезисов 11-го Международного конгресса «Здоровье и образование в XXI веке» «Научные и прикладные аспекты концепции здоровья и здорового образа жизни» Российский Университет Дружбы Народов. — Москва, 2010. — С. 18 — 19.
13. Гормональный статус пациентов с различными формами низкорослости/ Атанесян P.A., Климов Л.Я., Углова Т.А., Курьянинова В.А. //
Сборник материалов XV Конгресса педиатров России с международным участием «Актуальные проблемы педиатрии». — Москва, 2011. — С. 34- 34.
14. Эффективность заместительного лечения пациентов с сомато-тропной недостаточностью в зависимости от возраста начала терапии / Атанесян P.A., Климов Л.Я., Углова Т.А., Еремеева О.И. // Сборник материалов XV Конгресса педиатров России с международным участием «Актуальные проблемы педиатрии». — Москва, 2011. — С. 35- 35.
15. Атанесян P.A., Климов Л.Я Гиперхолестеринемия у пациентов с различными формами задержки роста // XIX итоговая научная конференция студентов и молодых учёных с международным участием: тезисы докладов. — Ставрополь, 2011. — С. 137 — 138.
16. Атанесян P.A., Климов Л.Я Оценка эффективности заместительной терапии препаратами рекомбинантного гормона роста пациентов с соматотропной недостаточностью // XIX итоговая научная конференция студентов и молодых учёных с международным участием: тезисы докладов. — Ставрополь, 2011. —С. 138— 139.
17. Низкорослость у детей: структура и современные принципы диагностики / Атанесян P.A., Климов Л.Я., Углова Т.А., Курьянинова В.А. // Сборник материалов научно-практической конференции с международным участием, посвящённой 45-летию кафедры педиатрии и 20-летию кафедры педиатрии института последипломного и дополнительного образования «Актуальные вопросы педиатрии». — Ставрополь, 2011. — С. 129 — 134.
18. Клинико-лабораторная характеристика пациентов с низкоросло-стью эндокринного генеза в зависимости от уровня секреции соматотроп-ного гормона/ Атанесян P.A., Климов Л.Я., Курьянинова В.А., Стоян М.В., Углова Т.А. // Сборник материалов научно-практической конференции педиатров и неонатологов, посвящённой 80-летию члена-корреспондента РАМН, профессора К.В. Орехова. — Ставрополь, 2011. — С. 19 — 24.
19. Калмыкова A.C., Ткачёва Н.В., Зарытовская Н.В., Климов Л.Я., Атанесян P.A. Задержка физического развития у детей и подростков: распространённость, причины, диагностика лечение // Физическое развитие и состояние здоровья детей Ставропольского края. — Ставрополь, ГОУ ВПО СтГМА Минздравсоцразвития России, 2011. — С. 130 — 155.
20. Костный возраст у пациентов с различными формами низкорос-лости/ Атанесян P.A., Климов Л.Я., Курьянинова В.А., Углова Т.А. // Сборник материалов XVI Конгресса педиатров России с международным участием «Актуальные проблемы педиатрии». — Москва, 2012. — С. 38 — 38.
21. Уровень холестерина у детей с эндокринными и неэндокринными формами задержки роста/ Атанесян P.A., Климов Л.Я., Курьянинова В.А.,
Углова Т.А.//Сборник материалов XVI Конгресса педиатров России с международным участием «Актуальные проблемы педиатрии». — Москва, 2012.-С. 39-39.
22. Оценка результатов фармакологических проб у детей с идиопати-ческой низкорослостью/ Атанесян P.A., Климов Л.Я., Курьянинова В.А., Углова Т.А. // Сборник материалов Всероссийской научно-практической конференции «Фармакотерапия и диетология в педиатрии». — Красноярск, 2012.-С. 5-5.
23. Использование препаратов гормона роста у пациентов с генетическими синдромами, осложненными низкорослостью/ Атанесян P.A., Климов Л.Я., Углова Т.А., Вдовина Т.М., Курьянинова В.А., Андреева Е.И., Санеева Г.А.// Материалы краевой научно-практической конференции педиатров, неонатологов и детских хирургов с международным участием, посвященной 40-летию педиатрического факультета и 75-летию СтГМУ. — Ставрополь 2013. — С. 16 — 23.
24. Заместительная терапия препаратами гормона роста детей с сома-тотропной недостаточностью / Атанесян P.A., Курьянинова В.А., Стоян М.В., Андреева Е.И., Санеева Г.А. // Вестник молодого ученого.. — 2013. -Т. 5, № 3-4. — С. 4 — 8.
25. Современные взгляды на патогенез целиакии: взаимосвязь диге-стивных и гормонально-метаболических нарушений / Курьянинова В.А., Алавердян J1.C., Герасименко Е.С., Бобрышев Д.В., Кузнецова И.В., Ди-кова С.П., Стоян М.В., Дагужиева М.Д., Атанесян P.A., Долбня C.B., Аса-турова Д.В. // Вестник молодого ученого. — 2013. — Т. 5, № 3-4. — С. 25 — 31.
СПИСОК СОКРАЩЕНИЙ
SDS — показатель стандартного отклонения (standart deviation score)
ГР — гормон роста
ДГР — дефицит гормона роста
ЗФР — задержка физического развития
ИДГР — изолированный дефицит гормона роста
ИН — идиопатпческая низкорослость
KB — костный возраст
КВ/ХВ — коэффициент костный возраст/хронологический возраст
КЗР — конституциональная задержка роста
МДГА — множественный дефицит гормонов аденогипофиза
НС — наследственные синдромы
рГР — рекомбинантный гормон роста
СН — семейная низкорослость
СТН — соматотропная недостаточность
ХВ — хронологический возраст
АТАНЕСЯН РОЗА АРТУРОВНА
АВТОРЕФЕРАТ
диссертации на соискание учёной степени кандидата медицинских наук
Подписано в печать 01.07.2014. Формат 60×84 ‘/i6.
Гарнитура «Тайме». Бумага офсетная. Печать офсетная. Усл. печ. л. 1,0. Тираж 100. Заказ №281.
Отпечатано с готового оригинал-макета в типографии издательско-полиграфического комплекса СтГАУ «АГРУС», г. Ставрополь, ул. Пушкина, 15.
Амбулаторный Check-up | ЦНМТ
Обследования проводятся амбулаторно и занимают примерно 4 часа.
Программа позволяет оценить большинство факторов, способных вызвать задержку роста у ребенка.
Задержка роста у ребёнка — проблема, которую нельзя игнорировать. Она влечет за собой психологические сложности и является серьёзным симптомом самых разных болезней: эндокринных, соматических, генетических, хромосомных. Как правило, проблема задержки роста возникает после 2-3 лет и при отсутствии лечения только усугубляется.
К счастью, современной медициной изучены основные причины задержки роста и разработаны методы лечения в тех случаях, когда помочь ребёнку возможно. Обычно генетические и хромосомные заболевания распознаются врачами в раннем возрасте, а вот «средовые влияния» (дефицит витаминов, двигательные и эмоциональные нагрузки, острые и хронические заболевания) — требуют диагностики. Как раз для выявления этих многочисленных факторов, приводящих к задержке роста, специалистами ЦНМТ разработан специализированный Check-Up.
Проблема задержки роста возникает после 2-3 лет и при отсутствии лечения только усугубляется.
Что входит в программу
- Консультация педиатра
- УЗИ сердца
- Комплексное УЗИ органов брюшной полости и забрюшинного пространства
- УЗИ щитовидной железы с ЦДК
- Компьютерная электрокардиограмма
- Эхокардиография с ЦДК
Лабораторная диагностика:
- ОАК
- Тиреотропный гормон (ТТГ)
- Комплексное исследование на антитела (Ig M/ IgG/ ЦИК) к паразитам (описторхисов, эхинококков, токсокар, трихинелл, лямблий, аскарид)
- Антитела к тиреопероксидазе
- Трийодтиронин свободный
- Тироксин свободный (св. Т4)
- Белок общий
- Билирубин (общий + фракции)
- Глюкоза
- Ca общий в крови
- Креатинин
- Лактатдегидрогеназа (ЛДГ)
- Липидный спектр (ТГ, ХС общий , ХС ЛПВП, ХС ЛПНП, ХС ЛПОНП, коэффициент атерогенности)
- Мочевина
- Мочевая кислота в крови
- С-реактивный белок (СРБ)
- Щелочная фосфатаза
- Электролиты
- Альфа-амилаза крови
- Гамма-глутамилтрансфераза (ГГТП, гамма-ГТ, )
- ОАМ
- Витамин D (25-ОН)
- Витамин B12
- Паратгормон
- Гормон роста (СТГ)
- Белковые фракции (альбумин, альфа-1-, альфа-2-, бета-, гамма-глобулины)
- Микроэлементы в цельной крови и сыворотке скрининг (таллий, кобальт, цинк, селен, молибден, мышьяк, медь, никель, золото, кадмий, марганец, ртуть, свинец)
- Циркулирующие иммунные комплексы (ЦИК)
- Исследование иммунного статуса без гуморального звена (CD3, CD4, CD8, CD19, CD56, CD3+HLA-DR+, окислительный взрыв)
- Общий IgA
- Общий IgM
- Общий IgG
- Кал на дисбактериоз с определением чувствительности к бактериофагам
- Анализ кала методом обогащения (эфирно-формалиновый метод)
- Кал на копроскопию
- Фолиевая кислота
Задавайте вопросы в специальном разделе или присылайте их на почту [email protected], мы обязательно вам ответим!
Записывайтесь на прием по телефону 8 (383) 363-01-83 или через заявку на сайте
Задержка роста: что это и что это означает
Что такое задержка роста?
Задержка роста — это когда ребенок имеет низкий рост для своего возраста, обычно из-за недоедания, повторных инфекций и / или плохой социальной стимуляции. Всемирная организация здравоохранения классифицирует детей с задержкой роста как детей, рост которых ниже среднего для их возраста и по крайней мере на два стандартных отклонения ниже медианы стандартов роста детей ВОЗ.
Важно отметить, что задержка роста отличается от истощения.Если задержка роста — это низкий рост для веса ребенка, истощение — это низкий вес для роста ребенка.
Реальные последствия задержки роста выходят далеко за рамки линейного роста. У низкорослого ребенка также может быть более слабая иммунная система, функция мозга и развитие органов. Результаты ниже среднего в этих областях также могут ограничить их будущую продуктивность и поставить под угрозу здоровье их будущих детей.
Но есть меры, которые мы можем принять для предотвращения задержки роста, особенно в первые 1000 дней между беременностью и вторым днем рождения ребенка.Для детей с задержкой роста некоторые эффекты можно уменьшить или даже обратить вспять.
Стоимость срока службы при задержке роста значительно превышает физические измерения. Рисунок: Aeri Wittenbourgh
Что вызывает задержку роста?
Есть много факторов, которые способствуют задержке роста в детстве, и эти факторы часто связаны между собой. Некоторые общие факторы, связанные с задержкой роста, включают:
- Плохое питание и отсутствие доступа к разнообразным продуктам питания
- Плохая санитария и отсутствие доступа к чистой питьевой воде
- Отсутствие надлежащего здравоохранения для детей и их матерей
- Неадекватная психосоциальная стимуляция и / или связь родитель-младенец
Ни одна из этих причин не существует в вакууме.Гендерное равенство, участие мужчин в воспитании детей и конфликты могут способствовать психосоциальной стимуляции ребенка. Конфликт, наряду с возможностями получения дохода, ценами на продукты питания и климатическими явлениями, может повлиять на доступность продовольствия и, в свою очередь, способствовать недоеданию или недоеданию.
Наконец, задержка роста часто передается из поколения в поколение: у детей с задержкой роста также выше вероятность, что у взрослых будут дети с задержкой роста. Ребенок с задержкой роста также более склонен к полноте во взрослом возрасте, что создает больший риск для здоровья.
Порочный круг задержки роста
После рождения ребенка важно, чтобы и мать, и ребенок получили надлежащий послеродовой уход. Для детей, рожденных в бедности, одним из важнейших средств борьбы с задержкой роста является грудное молоко, которое укрепляет их иммунную систему и обеспечивает питательными веществами, необходимыми им для роста.
Если мать недоедает, более вероятно, что ее ребенок родится с недостаточным весом. Это запускает цикл задержки роста: без надлежащего послеродового ухода и необходимых питательных веществ ребенок, скорее всего, будет страдать от задержки роста.Если недоедание ребенка не лечить, он сам может вырасти в молодую женщину, которая станет матерью недоедающего ребенка с задержкой роста.
Задержка роста у детей проявляется в цикле недоедания у матерей, что приводит к появлению у детей с недостаточным весом, у которых со временем наблюдается задержка роста и хроническое недоедание. Рисунок: Aeri Wittenbourgh
Помимо цикла задержки роста, который передается из поколения в поколение, существует ряд других факторов: дети, страдающие от задержки роста, могут никогда не реализовать свой полный когнитивный потенциал, что может привести к снижению IQ и нарушению развития мозга.Это также влияет на социально-эмоциональные навыки и общее состояние здоровья. Все эти факторы в конечном итоге связаны с долгосрочным потенциалом, включая экономический потенциал и потенциал здоровья.
Исследование 2011 года показывает, что у детей с хорошим питанием на 33% больше шансов избежать бедности во взрослом возрасте.
Исследование 2011 года, проведенное Сью Хортон и Ричардом Стекель для Копенгагенского консенсуса по проблемам человека, показывает, что у детей с хорошим питанием на 33% больше шансов избежать бедности во взрослом возрасте. Но как им разорвать круговорот?
Связанные
RUTF и CMAM: как простая арахисовая паста произвела гуманитарную революцию
Побочные эффекты детского недоедания могут иметь эффект на всю жизнь.Но есть надежда — и надежда в простом пакете. Узнайте об изобретении, которое спасает жизни за арахис.
Как предотвратить задержку роста?
Простого решения для предотвращения задержки роста не существует.
Однако сосредоточение внимания на том, что обычно называют первой 1000 дней — промежутком времени между беременностью матери и вторым днем рождения ее ребенка, — это ключевая возможность обеспечить здоровое развитие детей во всем мире.
В то время как количество еды — большая часть головоломки, разнообразное питание может быть не менее, а то и более важным.Лечение недоедания даже у детей старше 2 лет с помощью готового лечебного питания (RUTF) может положительно сказаться на показателях задержки роста.
Хава Хусейн из деревни Гугувту в Южном Волло, Эфиопия, со своим двухлетним сыном Мубараком. Концерн обучил Хаву приготовлению дополнительных продуктов питания, направленных на решение проблемы хронического недоедания у маленьких детей. Уровень задержки роста в области превышает 50%.
Чем мы можем помочь
Concern Worldwide работает с местными сообществами над устранением различных причин задержки роста.Посредством усовершенствованных сельскохозяйственных технологий мы помогаем семьям увеличивать и диверсифицировать производство продуктов питания.
Присоединяйтесь к нам на пути к искоренению голода
Чтобы эти важнейшие инициативы могли развиваться без нашей долгосрочной поддержки, концерн Concern часто сотрудничает с местными органами власти в целях улучшения здравоохранения, питания, сельского хозяйства и гигиены, а также содействия гендерному равенству . Мы также работаем внутри сообществ, чтобы их участники владели этими программами.
Вот еще 5 устойчивых решений для замедления роста:
Содействие гендерному равенству
Улучшение гендерного равенства является важной задачей, поэтому мы работаем, чтобы привлечь мужчин к уходу за детьми.В большинстве стран, где мы работаем, мы строим или улучшаем объекты водоснабжения и санитарии и обучаем общины здоровым и гигиеническим привычкам.
Улучшение сельского хозяйства
С помощью Международного научно-исследовательского института продовольственной политики, Irish Aid и Kerry Group Концерн разработал отмеченную наградами программу под названием «Перестройка сельского хозяйства для улучшения питания» или RAIN. Задача: определить основные причины недоедания и устранить их напрямую за счет улучшения сельского хозяйства.Потенциальный охват и влияние RAIN были увеличены за счет местных партнерств в Замбии. Эти отношения также укрепили чувство сопричастности и ответственности сообщества. Неуклонно улучшается питание детей до 5 лет и в обществе в целом.
Массовый скрининг питания беременных женщин, кормящих матерей и детей до пяти лет в Майен-Улеме, Северный Авейл, Южный Судан. В рамках активного выявления случаев заболевания группы «Концерна» выезжают в отдаленные районы и проводят массовое измерение окружности плеча (MUAC) для проверки на предмет недоедания.Затем они направляют вас в ближайший центр питания.
Улучшение здоровья матерей, новорожденных и детей
Начавшаяся по инициативе Concern Worldwide в 2009 году и финансируемая Фондом Билла и Мелинды Гейтс, программа «Инновации для здоровья матери, новорожденного и ребенка (инновации)» разработала и протестировала творческие решения для улучшения здоровья и выживания матерей, младенцев и детей. Команда активно вовлекала сообщества в процесс разработки, чтобы ее программы отвечали их конкретным потребностям.Идеи были уточнены при участии соответствующих экспертов, а затем доработана до тех пор, пока программа не была готова для экспериментальной проверки. Для расширения были выбраны наиболее успешные пилоты.
Улучшение санитарно-гигиенических услуг
Как мы заметим ниже, наличие чистой воды и надлежащей санитарии также имеет далеко идущие последствия. По данным Всемирной организации здравоохранения, почти 400 000 детей в возрасте до пяти лет ежегодно умирают от диарейных заболеваний, которые часто возникают из-за плохих санитарных условий и загрязненной питьевой воды.Обучение правильным правилам гигиены, работа с местными сообществами для поддержания чистоты окружающей среды в деревне и поддержка строительства безопасных и эффективных туалетов — вот основные способы, которыми мы действуем для предотвращения распространения инфекций и болезней, передающихся через воду. Это означает, что больше ресурсов можно сосредоточить на питании.
Бак Куол ест готовую лечебную пищу в отделении первичной медико-санитарной помощи Майом в Южном Судане. Фото: Crystal Wells
Улучшение служб питания
Наконец, и это наиболее очевидно, улучшение общих служб питания в сообществе может помочь разорвать цикл задержки роста.С 2000 года мы также занимаемся общественным лечением острого недоедания (CMAM Surge) на уровне сообщества, учреждения, района, национального и международного уровня. CMAM основан на наблюдении, что часто количество детей, обращающихся за лечением от острого недоедания, имеет тенденцию к пику в определенные месяцы года.
Эти сезонные «всплески» спроса вызваны множеством совпадающих факторов, включая голод перед уборкой урожая, рост заболеваемости малярией или диареей в сезон дождей, структуру рабочей нагрузки женщин и перемещения, связанные с выпасом скота.Во время этих скачков количества пациентов потенциал спасения жизней максимален. Однако государственные системы здравоохранения и гуманитарный сектор в целом часто не в состоянии обеспечить своевременные и эффективные ответные меры.
Подход CMAM Surge систематизировал процесс и предлагает набор практических инструментов, которые помогут медицинским учреждениям и районным медицинским бригадам определить, когда вероятны их всплески недоедания. Отсюда они могут лучше подготовиться к услугам и управлять ими в периоды высокого спроса.
Помогите нам предоставить жизненно необходимое питание для матерей и их младенцев
Коротко о задержке роста
Замедление роста — это нарушение роста и развития, которое дети испытывают из-за плохого питания, повторных инфекций и недостаточной психосоциальной стимуляции. Дети считаются отстающими в росте, если их рост к возрасту более чем на два стандартных отклонения ниже медианы Стандартов роста детей ВОЗ.
Задержка роста в раннем возрасте — особенно в первые 1000 дней от зачатия до двухлетнего возраста — нарушение роста имеет неблагоприятные функциональные последствия для ребенка.Некоторые из этих последствий включают плохие познавательные способности и образовательную успеваемость, низкую заработную плату взрослых, потерю продуктивности и, когда они сопровождаются чрезмерным увеличением веса в более позднем детстве, повышенный риск хронических заболеваний, связанных с питанием, во взрослой жизни.
Линейный рост в раннем детстве является сильным маркером здорового роста, учитывая его связь с риском заболеваемости и смертности, неинфекционными заболеваниями в более позднем возрасте, а также способностью к обучению и производительностью. Это также тесно связано с развитием ребенка в нескольких областях, включая когнитивные, языковые и сенсорно-моторные способности.
Как перестать отставать в росте?
Видео «Коротко о задержке роста» представляет собой интерактивную версию концептуальной основы ВОЗ , посвященной контексту, причинам и последствиям задержки роста в детстве
Глава 1. Задержка роста: что это?
Задержка роста означает неспособность полностью реализовать свой потенциал роста. Но дело не только в высоте…
Видео [продолжительность 00:04:42]
Глава 2.Задержка роста: что на самом деле вызывает?
Самыми прямыми причинами являются недостаточное питание (недостаточное употребление в пищу или употребление продуктов, в которых отсутствуют питательные вещества, способствующие росту) и повторяющиеся инфекции, хронические или заболевания, вызывающие плохое потребление, усвоение или использование питательных веществ. Тогда не хватает ухода и стимуляции для развития…
Видео [продолжительность 00:07:12]
Глава 3. Задержка роста: имеет последствия
Задержка в росте в значительной степени необратима: ребенок не может восстановить рост так же, как он может набрать вес.Дети с задержкой роста чаще болеют, упускают возможность учиться, хуже учатся в школе и вырастают в экономически неблагополучных семьях и с большей вероятностью страдают хроническими заболеваниями.
Видео [продолжительность 00:05:23]
Глава 4. Торможение роста: совместные действия многих секторов могут снизить задержку роста
Общественные программы по обеспечению доступа домохозяйств к надлежащей санитарии, чистой воде и разнообразным продуктам питания, поддержке нуждающихся семей в сокращении бедности, обучению тому, как кормить маленьких детей и защищать их от инфекций, а также адекватным и доступным медицинским услугам для профилактики и лечения инфекции могут в совокупности уменьшить задержку роста среди населения.
Видео [продолжительность 00:07:09]
Задержка роста: концепция, причины, последствия и лечение: 15-я годовщина PLOS Medicine
В рамках празднования 15-й годовщины, редактор Specialty Consulting Ларс Оке Перссон обсуждает влияние PLOS Medicine на здоровье матери и ребенка, выделяя пару исследовательских статей о задержке роста.
Как родители и работники службы охраны здоровья детей, мы смотрим на ребенка и чувствуем себя счастливыми, когда он хорошо растет.В Европе и других странах родители ставят отметки на стене детской спальни: теперь ребенок достиг такой высоты! В Сомали матери обвязывают живот ребенка веревкой: если она расшатывается и соскальзывает вниз, ребенок плохо растет. В детских поликлиниках по всему миру отслеживают рост и наносят на карту пути к здоровью. Если мы замечаем отклонения, мы беспокоимся и спрашиваем себя: в чем могут быть причины, что нам делать?
В нынешнюю эпоху Целей устойчивого развития были поставлены амбициозные глобальные цели в области питания.Одна из этих задач, поставленная Всемирной ассамблеей здравоохранения, — сократить к 2025 году задержку роста среди детей младше пяти лет на 40%. ВОЗ определяет задержку роста как нарушение роста и развития, которое дети испытывают из-за плохого питания, повторных инфекций и неадекватной психосоциальной стимуляции. У детей наблюдается задержка роста, если их рост к возрасту составляет менее -2 стандартных отклонений стандарта ВОЗ по росту детей. Общее количество детей с задержкой роста в мире уменьшилось, но все же 150 миллионов детей в возрасте до пяти лет имеют задержку роста.Это всего лишь часть количества детей, у которых линейный рост замедляется по разным причинам.
Несколько лет назад в журнале PLOS Medicine был опубликован доклад Гударза Данаи и его коллег о факторах риска задержки роста у детей в 137 странах с низким и средним уровнем доходов. Замедление роста уже на стадии плода и суровые условия окружающей среды были ведущими факторами риска задержки роста в этом обширном анализе. В другом отчете об исследовании PLOS Medicine , основанном на когорте новорожденных из исследования недоедания и кишечных заболеваний (MAL-ED), авторы сообщили об аналогичных результатах.Факторы, приводящие к задержке роста, устанавливаются в раннем возрасте. Результаты этих двух отчетов не уникальны. Существует мнение, что причины задержки роста в первую очередь обнаруживаются в раннем возрасте или даже до зачатия. Условия и окружение девочки, которая впоследствии становится матерью, являются центральными. Таким образом, учет детей с задержкой роста позволяет обобщить качество ранней жизни и условия окружающей среды детей. Это понимание лишь частично совпадает с описанием задержки роста в ВОЗ.
Задержка роста в детстве связана с рядом краткосрочных и долгосрочных заболеваний и социальных состояний. У ребенка с ограниченным линейным ростом также может быть нарушена защита от инфекций. У девочки с задержкой роста, как у взрослой беременной женщины, могут возникнуть трудности во время родов. Но некоторые из этих связанных долгосрочных состояний, таких как когнитивное развитие, продуктивность и здоровье взрослых, могут быть статистическими ассоциациями без причинной связи, как недавно было указано.Задержка роста не вызывает некоторых из этих состояний, которые имеют те же основные причины, что и задержка роста.
Какие действия необходимо предпринять для достижения цели сокращения задержки роста на 40% к 2025 году? По-прежнему преобладают пропаганда грудного вскармливания, прикорма и меры против детских инфекций. Все это очень необходимо для здоровья и выживания ребенка, но очень мало или совсем не влияет на задержку роста. Требуются действия для улучшения здоровья и питания девочек-подростков.Часто первая беременность наступает слишком рано. Необходимо дородовое питание в условиях отсутствия продовольственной безопасности и другие меры вмешательства до беременности или на ранних сроках беременности. В статье Danaei авторы делают вывод: «Снижение бремени задержки роста требует смены парадигмы от вмешательств, ориентированных исключительно на детей и младенцев, на те, которые охватывают матери и семьи и улучшают их жизненную среду и питание».
Текущее внимание к задержке роста у детей привлекло внимание всего мира, поставлены цели и мобилизованы ресурсы для питания.Несоответствие между доказательствами и действиями по предотвращению задержки роста создает риск: может возникнуть обратная реакция, когда программы по сокращению задержки роста не окажут влияния на распространенность задержки роста. Необходима специфичность вмешательств по питанию. Усилия по обеспечению оптимального вскармливания младенцев и детей необходимы для профилактики болезней и их благополучия, и их не следует оценивать путем мониторинга задержки роста. Профилактика задержки роста требует взгляда на разные поколения, многосекторальных действий и смещения акцента на ранний период жизни и условия окружающей среды.Устранение коренных причин задержки роста также может снизить риск некоторых долгосрочных проблем, которые имеют те же основные причины, что и проблема задержки роста.
Ларс-Оке Перссон
Фото. Микаэль Валлерстедт
Ларс Оке Перссон — педиатр и эпидемиолог, специализирующийся на глобальном здоровье детей и опыте работы из ряда африканских и азиатских стран. Ранее директор Отдела наук об общественном здравоохранении, Международный центр исследований диарейных заболеваний, Бангладеш, и профессор международного детского здоровья в Упсальском университете.С 2016 г. — профессор оценки общественного здоровья в Лондонской школе гигиены и тропической медицины при Институте общественного здравоохранения Эфиопии в Аддис-Абебе. В его исследованиях основное внимание уделяется вмешательствам на уровне общины для здоровья и выживания детей, вмешательствам в дородовой период питания и краткосрочным и долгосрочным эффектам, а также социальным условиям в семье и обществе и их влиянию на здоровье детей. Он также является редактором-консультантом по специальности PLOS Medicine.
Кредит изображения: kelin, Pixabay (CC0)
Что такое задержка роста? Это могли быть причины задержки роста у детей
Что такое задержка роста? Это могли быть причины задержки роста у детей & nbsp | & nbspФото: & nbspGetty Images
Ключевые особенности
- Уровень детского ожирения и недоедания растет во всем мире
- Плохое питание также может привести к задержке роста у детей
- Вот что вам нужно знать о задержке роста у детей и ее причинах
Нью-Дели: Случаи задержки роста участились в последние несколько лет и последнее десятилетие.По мере роста недоедания и детского ожирения задержка роста становится все более распространенным явлением. Родителям важно понимать причины задержки роста и знать, что это за состояние, чтобы их дети были в безопасности и были здоровы.
Задержка в росте — это задержка роста и развития, которую дети испытывают из-за плохого питания, повторных инфекций и неадекватной психологической стимуляции по определению ВОЗ.
Дети считаются «низкорослыми», если их отношение роста к возрасту более чем на два стандартных отклонения ниже медианы Стандарта роста ребенка ВОЗ.По данным Power of Nutrition, во всем мире около 150 миллионов детей в возрасте до пяти лет страдают задержкой роста. Задержка в росте не только влияет на физическое развитие, но также мешает ребенку полностью реализовать свой когнитивный потенциал во взрослом возрасте.
Каковы причины задержки роста?
Плохое питание — основная причина задержки роста. Рост задерживается, когда ребенок не получает правильного питания. Другие причины могут включать —
История задержки или задержки роста в семье — Если родители или члены семьи невысокого роста, ребенок, вероятно, будет иметь задержку или задержку роста
GH дефицит — Организм вырабатывает гормон роста или GH, который помогает в росте и развитии тела.Дефицит гормона роста может привести к задержке роста.
Гипотиреоз — Снижение активности щитовидной железы также может привести к задержке роста. Щитовидная железа отвечает за выработку гормонов, вызывающих рост.
Сильный стресс, употребление наркотиков во время беременности, анемия, заболевания почек или легких и т. Д. — это несколько факторов, которые также могут способствовать задержке роста у детей.
Отказ от ответственности: Советы и предложения, упомянутые в статье, предназначены только для общих информационных целей и не должны рассматриваться как профессиональные медицинские консультации.Всегда консультируйтесь со своим врачом или профессиональным поставщиком медицинских услуг, если у вас есть какие-либо конкретные вопросы по любому медицинскому вопросу.
причин, последствий, тенденций и методов лечения
10,2
МАРКО КЕРАК: Итак, на этом этапе мы говорим о задержке роста. Причины, последствия, тенденции и методы лечения. Так что же такое задержка роста? Проще говоря, это неспособность реализовать потенциал линейного роста. И это хорошо показано на этой диаграмме. Итак, мы видим самого младшего ребенка, он очевиден, и предполагаем, что старший ребенок самый высокий.Но на самом деле самая старшая из них — эта девочка. Она слишком маленькая для своего возраста. Она не достигла своего потенциала роста.
42,4
Итак, как мы это определяем? Это небольшая длина или рост для возраста. У маленьких детей до двух лет мы измеряем длину тела лежа. В более старых смотрим на рост стоя. Итак, определение задержки роста. Затем мы сравниваем это с сопоставимой по полу и возрасту эталонной группой населения. И в наши дни нам повезло, что у нас есть стандарты роста ВОЗ, которые устанавливают золотой стандарт того, как должны расти дети при оптимальных условиях окружающей среды, здоровья и питания.И мы это интерпретируем. Таким образом, задержка роста — это когда ребенок ниже двух стандартных отклонений или z-значений медианы эталонной популяции.
84,7
Тяжелая задержка роста — это когда они меньше трех, длина или рост в зависимости от возраста, z-баллы от медианы, а умеренные — когда их z-баллы ниже минус трех до минус двух значений z от медианы.
97,9
Итак, как это работает на практике. Давайте посмотрим на эту диаграмму роста девочки. По оси абсцисс мы видим ее возраст в годах и месяцах, а по оси ординат — ее рост в сантиметрах.Мы видим линии. Посередине зеленым цветом обозначена медиана. И крайние значения: плюс два и минус два z-значения и плюс три и минус три. Вы можете видеть, что она начинается чуть ниже медианы, но растет хорошо, примерно параллельно линии. Иногда в возрасте от трех до четырех лет мы можем увидеть проблему. Это может быть проблемой дома, потребление пищи снизилось, может быть болезнь, может быть многое. Она отстает, она начинает отставать в росте.
144.2
Это процесс задержки роста.
148,5
А потом, если что-то не улучшится, она начнет отставать в росте. Таков результат задержки роста, и мы можем видеть, что после четырех лет она сейчас ниже минус двух. И действительно важно различать эти две фазы: процесс замедления роста и задержку роста, состояние задержки роста. Так сколько людей пострадали? Важно сказать, что задержка роста — самая распространенная форма недоедания. Во всем мире затронуты 165 миллионов детей в возрасте до пяти лет.И неудивительно, что это наиболее распространенное явление в странах с низким и средним уровнем доходов, где проживают 160 миллионов из 165 миллионов.
192
Распределение по всему миру неравномерное. Таким образом, в Африке самая высокая доля детей с задержкой роста — 36%, что составляет 56 миллионов детей с задержкой роста. В Азии с более многочисленным населением доля лиц с задержкой роста ниже — 27%, но в целом пострадали 96 миллионов человек. Так каковы последствия? В аналитическом обзоре ВОЗ по задержке роста кратко описывается задержка роста как одно из наиболее серьезных препятствий на пути человеческого развития, имеющее краткосрочные и долгосрочные последствия.В краткосрочной перспективе повышается риск заболеваемости, повышается риск смерти. Согласно последним данным журнала Lancet, задержка роста является причиной более одного миллиона детских смертей в возрасте до пяти лет в год. Это 15% всех случаев смерти детей в возрасте до пяти лет. Есть последствия для развития, а значит, более слабое когнитивное, моторное и языковое развитие. Экономические последствия.
247,7
Таким образом, увеличиваются расходы на здравоохранение для больных и уязвимых детей. Их альтернативные издержки для семей, опекунов, ухода за больным ребенком.Есть и важные долгосрочные последствия. Итак, для здоровья, начиная с пониженного роста взрослого человека, существует повышенный риск ожирения и многих сопутствующих заболеваний. Репродуктивное здоровье хуже. Это сказывается на развитии, поэтому школьная успеваемость снижается. Нарушение способности к обучению. Есть нереализованный потенциал. И, наконец, экономический потенциал, а значит, более низкая трудоспособность, более низкая производительность труда. И все это явно имеет огромные, огромные последствия для стран с низким и средним уровнем доходов.Так что это имеет последствия на протяжении всего жизненного цикла.
297
Итак, если мы начнем с ребенка с низким весом при рождении, что само по себе является типом внутриутробного недоедания, у этого ребенка будет более высокий риск смерти. Это первые дни, когда мозг развивается быстрее всего, поэтому существует большой риск нарушения умственного развития. Опять же, появляется все больше доказательств, гипотезы Баркера или происхождения болезни у взрослых, о том, что то, что происходит на раннем этапе внутриутробного развития, создает основу для более поздней взрослой жизни, вызывает эпигенетические изменения, влияет на дальнейшие способности ребенка и риск хронических заболеваний у взрослых. .Таким образом, этот маленький ребенок, если он не будет адекватно расти, может вырасти и стать низкорослым ребенком. Если не было адекватного прикорма, если у ребенка частые инфекции, если не было адекватного питания, здоровья и ухода.
345,4
А у этого низкорослого ребенка снизились физические умственные способности. Если по-прежнему неадекватные продукты питания, здоровье и уход, очень легко вырасти до низкорослого подростка. С снова сниженной физической познавательной способностью. И, в свою очередь, низкорослый взрослый.И это имеет особое значение для женщин, чья способность рожать здоровых, здоровых детей с нормальным весом при рождении оказывается нарушенной. Таким образом, можно сказать, что это имеет значение для отдельных людей, для семей, для сообществ и, в конечном итоге, для всего общества. Но с жизненным циклом есть также возможности жизненного цикла. И самые важные — это первые 1000 дней жизни. Так от зачатия до первых двух лет жизни. И это известно как первое окно возможностей в 1000 дней.
398.6
И это время, когда организм особенно чувствителен к изменениям, когда есть прекрасная возможность изменить ситуацию и повлиять на происходящее. Не только в молодости, но и на протяжении всей жизни. Так что первые 1000 дней действительно имеют значение. Но снова интересное исследование о том, есть ли в подростковом возрасте второе окно возможностей, второй период быстрого роста. Можем ли мы сделать больше для воздействия и улучшения здоровья взрослых? И наконец, важно не забывать о поддержке матерей, особенно уязвимых взрослых.Например, некоторые действительно захватывающие и интересные исследования о психическом здоровье женщин и о том, как это влияет на застой питания их детей. Итак, возможности на протяжении всего жизненного цикла. Итак, каковы решения проблемы задержки роста?
446,1
В конечном счете, нам нужно устранить причины, а их много. И они начинаются с сообщества и социальных факторов. Контекстные причины. Например, политическая экономия, цены на продукты питания, торговая политика, правила маркетинга. Есть здоровье и забота о здоровье.Например, могут ли люди получить к нему доступ? Насколько доступны медицинские принадлежности? Достаточно ли квалифицированных поставщиков медицинских услуг? Есть образование. Могут ли дети получить доступ к качественному образованию? Достаточно ли там хорошая инфраструктура? Общество и культура. Убеждения, нормы, сети социальной поддержки — все это имеет значение. Есть сельское хозяйство и продовольственные системы, такие вещи, как обработка пищевых продуктов, наличие продуктов, богатых питательными микроэлементами, и безопасность пищевых продуктов, а также качество продуктов питания. И, наконец, в контексте — водоотведение и окружающая среда.
502,8
Тогда есть непосредственные причины, и они варьируются от домашних и семейных причин до дополнительного кормления. Например, качество продуктов питания хорошее, как насчет практики, адекватны они или неадекватны, какова безопасность продуктов питания и воды? Грудное вскармливание — еще один жизненно важный фактор. Неадекватное грудное вскармливание является причиной высокой детской смертности и играет ключевую роль. И есть инфекция. И все это вместе дает задержку роста и развития.Так как же нам их решить? Два способа думать об этом. Существуют специальные меры по питанию, которые, в частности, касаются дополнительного кормления и грудного вскармливания. Но есть также гораздо более широкий и сложный спектр вмешательств, связанных с питанием.
548,8
И они охватывают контекст, особенно охватывают домашние и семейные факторы, охватывают инфекции, вмешательства, связанные с питанием. И наконец, что происходит на глобальном уровне. В настоящее время наблюдается захватывающее движение за расширение рациона питания.И это глобальная инициатива, объединяющая и мобилизующая ключевые заинтересованные стороны вокруг четырех ключевых процессов по борьбе с недоеданием. И уделяя особое внимание задержке роста. И уделяя особое внимание чувствительным людям в первые 1000 дней жизни. Первый из этих процессов связан с созданием политических и операционных платформ. Столь сильное руководство внутри страны. Общие пространства заинтересованных сторон, где люди и организации собираются вместе и берут на себя совместную ответственность за расширение масштабов питания. Мы учитываем передовой опыт в политике в области питания.Расширение проверенных мер вмешательства, включая принятие эффективных законов и политик.
607,3
В-третьих, речь идет о согласовании множества различных секторов, множества различных действий, которые необходимы для получения результатов. Согласовав структуру результатов, имея взаимную подотчетность. И, наконец, речь идет об увеличении ресурсов и мониторинге реализации, отслеживании этого прогресса до конечного успеха. Итак, чтобы закончить. Это важно. Жизненно важно иметь план действий, чтобы положить конец задержке роста. Детям нужно не только выживать, но и процветать.Только борясь с задержкой роста, они могут полностью реализовать свой физический, когнитивный и социальный потенциал.
Что вызывает задержку роста? | Проект Борген
Что вызывает задержку роста? Всемирная организация здравоохранения (ВОЗ) называет задержку роста одним из самых серьезных препятствий на пути человеческого развития.
Задержка в росте описывается как низкий рост для своего возраста или рост более чем на два стандартных отклонения ниже медианного значения Стандартов роста ребенка ВОЗ.
По оценкам, во всем мире 162 миллиона детей в возрасте до пяти лет страдают задержкой роста.
Согласно «Будущему детей», задержка роста является признаком недоедания или нарушений, связанных с питанием. Факторы, способствующие этому, включают плохое состояние здоровья и питания матери до, во время и после беременности, а также неадекватные методы кормления грудных детей, особенно в течение первых 1000 дней жизни ребенка, и инфекцию.
В глобальном исследовании ЮНИСЕФ объясняет, что почти половина всех смертей детей в возрасте до пяти лет связана с хроническим недоеданием. За один год это потеря почти трех миллионов жизней.
Недоедание ведет не только к снижению роста. Недоедание увеличивает риск смерти от обычных инфекций, частоту и тяжесть таких инфекций и способствует замедленному выздоровлению. По данным ЮНИСЕФ, взаимосвязь между недоеданием и инфекцией может создать потенциально смертельный цикл обострения болезни и ухудшения состояния питания.
Последствия задержки роста длительны и, как правило, необратимы. Дети старше двух лет с задержкой роста вряд ли смогут восстановить утраченный потенциал роста.Кроме того, дети, страдающие задержкой роста, имеют повышенный риск задержек в познании и обучении.
Последствия недоедания для населения имеют более широкие последствия. Недоедание увековечивает бедность и замедляет экономический рост. Отчеты Всемирного банка показывают, что до 11 процентов валового национального продукта в Африке и Азии ежегодно теряется из-за недоедания.
Исследование, посвященное долгосрочным последствиям задержки роста в Гватемале, показало, что взрослые, которые отставали в росте, поскольку дети меньше учились в школе, получали более низкие баллы на тестах, имели более низкие расходы на душу населения и большую вероятность жить в бедности.Для женщин задержка роста в раннем возрасте была связана с более низким возрастом первых родов и большим количеством беременностей и детей.
По оценке Всемирного банка, потеря роста взрослого человека на 1% из-за задержки роста в детстве связана с потерей экономической производительности на 1,4%. Дальнейшие оценки показывают, что дети с задержкой роста зарабатывают на 20 процентов меньше, чем взрослые, по сравнению с людьми без задержки роста.
В 2012 г. Всемирная ассамблея здравоохранения одобрила план улучшения питания матерей, детей грудного и раннего возраста к 2025 г.Их первая цель: сокращение на 40 процентов числа детей в возрасте до пяти лет с задержкой роста.
В целом прогресс налицо. По данным ЮНИСЕФ, в период с 1990 по 2014 год число детей в возрасте до пяти лет с задержкой роста во всем мире сократилось с 255 миллионов до 159 миллионов. Сегодня это чуть меньше одного из четырех детей в возрасте до пяти лет, у которых наблюдается задержка роста.
В то же время количество случаев задержки роста увеличилось в Западной и Центральной Африке с 19,9 миллиона до 28,0 миллиона.По состоянию на 2014 год чуть более половины всех детей с задержкой роста проживают в Азии, а более одной трети — в Африке.
— Кара Бакли
Источники: Всемирный банк, ЮНИСЕФ, Будущее детей, Всемирная организация здравоохранения 1, Всемирная организация здравоохранения 2
Фото: Needpix.com
Прекратить задержку роста | ЮНИСЕФ Индия
Задержка роста наносит детям необратимый физический и умственный ущерб. Низкорослый ребенок слишком низок для своего возраста, не развивается полностью, а задержка роста отражает хроническое недоедание в наиболее критические периоды роста и развития в раннем возрасте. Он определяется как процентная доля детей в возрасте от 0 до 59 месяцев, чей рост к возрасту ниже минус два стандартных отклонения (умеренная и тяжелая задержка роста) и минус три стандартных отклонения (серьезная задержка роста) от медианного значения роста ребенка ВОЗ. Стандарты.
В Индии 35 процентов детей в возрасте до пяти лет имеют задержку роста, что является проявлением хронического недоедания. Считается, что задержка роста и другие формы недоедания являются причиной почти половины всех детских смертей во всем мире.(Источник: CNNS 2016-18)
Задержка в росте связана с недоразвитым мозгом с долгосрочными вредными последствиями, включая снижение умственных способностей и способности к обучению, плохую успеваемость в детстве, снижение заработка и повышенный риск хронических заболеваний, связанных с питанием, таких как диабет, гипертония, и ожирение в будущем.
В то время как экономика Индии растет впечатляющими темпами, в стране по-прежнему находится самое большое количество детей с задержкой роста в мире (40.6 миллионов детей), что составляет одну треть от общего числа детей с задержкой роста в мире в возрасте до пяти лет. (Источник: NFHS3 2005-06, CNNS 2016-18)
Задержка в росте начинается еще до зачатия, когда девочка-подросток, которая впоследствии становится матерью, недоедает и страдает анемией, и ухудшается при плохом питании младенцев, а также при неудовлетворительных санитарных условиях и гигиене. К двухлетнему возрасту это необратимо.
Задержка в росте отрицательно сказывается на посещаемости школы и успеваемости. Это, в свою очередь, может снизить последующие доходы взрослого населения.Недоедание снижает экономический рост из-за потери производительности, плохого познания и плохих результатов обучения.
В Индии зафиксирована тенденция к снижению детской задержки роста с 48 процентов в 2006 году до 35 процентов в 2018 году — относительное снижение на 20 процентов. Даже несмотря на впечатляющий спад, сегодня в Индии 40,6 миллиона детей задерживают рост (JME 2018) (Источник: CNNS 2016-18)
На страну приходится почти треть глобального бремени задержки роста среди детей, и различия между штатами и внутри них весьма заметны.
Всего в четырех штатах Индии — Бихар, Мадхья-Прадеш, Махараштра и Уттар-Прадеш — проживает более 50 процентов детей с задержкой роста. Кроме того, распространенность задержки роста выше среди зарегистрированных каст (39 процентов) и зарегистрированных племен (42 процента). (Источник: CNNS 2016-18)
Непосредственные и основные факторы, вызывающие задержку роста, включают практику ухода за младенцами и детьми, гигиену и ограниченную продовольственную безопасность среди самых бедных домохозяйств. Он неразрывно связан с репродуктивным питанием и питанием матери и часто определяется в утробе матери социальным статусом и уровнем образования матери.Традиционные представления, касающиеся приема пищи и качества ухода за девушкой-подростком и женщиной во время беременности и кормления грудью, также являются факторами. В то время как практика исключительно грудного вскармливания улучшилась за последние 10 лет, практика прикорма ухудшилась.
Бедность не является явной причиной задержки роста, поскольку даже среди самых богатых домохозяйств есть дети с задержкой роста.
Даже когда семьи имеют доступ к полноценной пище, маленькие дети не получают полноценного питательного рациона, и только половина матерей кормят грудью своих детей в возрасте до шести месяцев.Отсутствие чистой воды, санитарии и гигиены, ведущие к болезням и опасным для жизни заболеваниям, таким как диарея, также является причиной до 50 процентов всех случаев недоедания среди детей. (Источник: Всемирная организация здравоохранения, Женева, 2008 г.).
Такие проблемы, как задержка роста, которые часто незаметны, необходимо сделать видимыми, чтобы семьи и общины могли принять меры.
В сотрудничестве с правительством крупномасштабная программа ЮНИСЕФ направлена на прекращение задержки роста, особенно в маргинализированных группах, путем сокращения и предотвращения недоедания в целом.
Техническая поддержка ЮНИСЕФ в предоставлении качественных услуг для женщин и детей и в создании спроса на них путем пропаганды здорового питания, кормления детей и ухода за ними является ключевым добавлением к усилиям правительства по сокращению задержки роста среди детей. Важной стратегией является укрепление Деревенских дней здоровья и питания в качестве платформы на уровне общины для предоставления услуг в области здоровья, гигиены и питания для матерей и маленьких детей. Программа также улучшит услуги водоснабжения, санитарии и гигиены в Анганвадис .
Усилия также направлены на обеспечение доступа к качественным основным услугам по охране здоровья матери и ребенка, включая квалифицированное родовспоможение, важнейшее здоровье новорожденных, раннее начало грудного вскармливания, исключительно грудное вскармливание в течение первых шести месяцев и иммунизацию.
Успех ЮНИСЕФ в пропаганде государственных миссий по питанию сыграл важную роль в запуске Национальной миссии по питанию под названием POSHAN (Комплексная программа PM для целостного питания) Abhiyaan, ключевым партнером по реализации которой мы являемся.
Программа
, запущенная в марте 2018 года премьер-министром POSHAN Abhiyaan, направлена на улучшение состояния питания детей в возрасте 0-6 лет, беременных и кормящих матерей. Используя подход, основанный на жизненном цикле, он нацелен на сокращение на шесть процентов случаев задержки роста у детей (в возрасте до 5 лет) с 38,4 до 29,3 процента за три года (с 2018 по 2020 год).

 Ожидая очередь, постарайтесь занять ребенка чтением увлекательной книжки или тихой игрой. Малышу не следует сдавать кровь после рентгенологического исследования и физиопроцедуры.
Ожидая очередь, постарайтесь занять ребенка чтением увлекательной книжки или тихой игрой. Малышу не следует сдавать кровь после рентгенологического исследования и физиопроцедуры.
 Для сбора мочи прикрепите мочесборник согласно прилагаемой инструкции. Но не забудьте сначала подмыть и хорошенько вытереть ребенка, иначе мочесборник может не приклеиться. Как только он будет заполнен, аккуратно сложите клеевую основу мочесборника, закрыв отверстие.
Для сбора мочи прикрепите мочесборник согласно прилагаемой инструкции. Но не забудьте сначала подмыть и хорошенько вытереть ребенка, иначе мочесборник может не приклеиться. Как только он будет заполнен, аккуратно сложите клеевую основу мочесборника, закрыв отверстие. Кал доставляют в лабораторию непосредственно после его сбора.
Кал доставляют в лабораторию непосредственно после его сбора. Сок, чай, тем более с сахаром — тоже еда, поэтому малышу придется немного потерпеть. Обычно в детской поликлинике анализ на сахар сдают вне очереди.
Сок, чай, тем более с сахаром — тоже еда, поэтому малышу придется немного потерпеть. Обычно в детской поликлинике анализ на сахар сдают вне очереди.  В лаборатории с помощью микроскопа определят точное количество лейкоцитов, эритроцитов и цилиндров. В результатах нормального анализа количество лейкоцитов не должно превышать 4000, эритроцитов — 2000, цилиндров — 2000 в 1 мл.
В лаборатории с помощью микроскопа определят точное количество лейкоцитов, эритроцитов и цилиндров. В результатах нормального анализа количество лейкоцитов не должно превышать 4000, эритроцитов — 2000, цилиндров — 2000 в 1 мл. С вечера приготовьте восемь баночек. На восьми листочках укажите время: 6-9 часов, 9-12 и т.д. с интервалом в 3 часа. Каждое мочеиспускание должно быть произведено в баночку, соответствующую определенному интервалу времени. Если ребенок забыл помочиться, напомните ему об этом, но ни в коем случае не принуждайте. Мочу до исследования храните при комнатной температуре. Утром отнесите баночки (в том числе и незаполненные) в лабораторию.
С вечера приготовьте восемь баночек. На восьми листочках укажите время: 6-9 часов, 9-12 и т.д. с интервалом в 3 часа. Каждое мочеиспускание должно быть произведено в баночку, соответствующую определенному интервалу времени. Если ребенок забыл помочиться, напомните ему об этом, но ни в коем случае не принуждайте. Мочу до исследования храните при комнатной температуре. Утром отнесите баночки (в том числе и незаполненные) в лабораторию. Разобраться с составом кала, узнать, как переваривается пища, помогает особый анализ — копрограмма. При ее проведении специальной подготовки ребенка не требуется. Правда, копрологическое исследование также не рекомендуется проводить после клизм, свечей, приема слабительных и препаратов железа.
Разобраться с составом кала, узнать, как переваривается пища, помогает особый анализ — копрограмма. При ее проведении специальной подготовки ребенка не требуется. Правда, копрологическое исследование также не рекомендуется проводить после клизм, свечей, приема слабительных и препаратов железа. 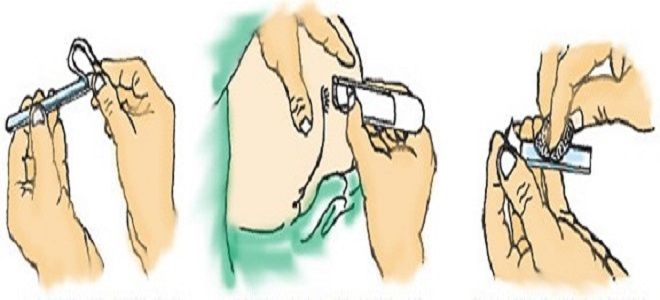 А также помидоров, зеленых частей растительной пищи. Эти меры необходимы, чтобы предупредить ложноположительные результаты пробы.
А также помидоров, зеленых частей растительной пищи. Эти меры необходимы, чтобы предупредить ложноположительные результаты пробы.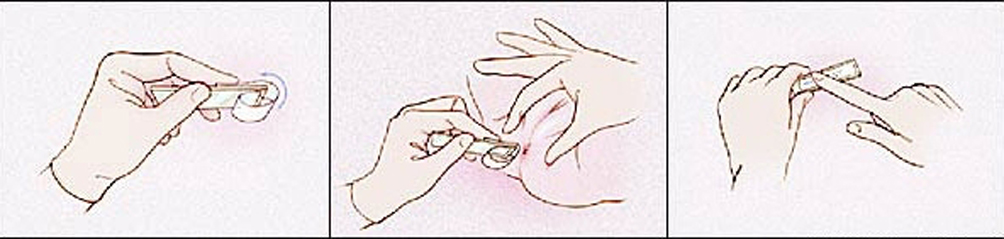 Для общего анализа мокроту собирают в чистую баночку. Если же врач назначил ребенку бактериологическое исследование, то для него необходима стерильная посуда (ее вам выдадут в поликлинике). Последнее исследование позволяет определить, какими микробами вызвано легочное заболевание. Обычно этот анализ выполняется при пневмонии и обострениях хронических заболеваний органов дыхания.
Для общего анализа мокроту собирают в чистую баночку. Если же врач назначил ребенку бактериологическое исследование, то для него необходима стерильная посуда (ее вам выдадут в поликлинике). Последнее исследование позволяет определить, какими микробами вызвано легочное заболевание. Обычно этот анализ выполняется при пневмонии и обострениях хронических заболеваний органов дыхания. После этого нужно выполнить вибрационный массаж ритмичными ударами кончиками пальцев одной руки, расположенной вдоль межреберья ребенка. Этот прием облегчит отхождение мокроты из бронхов.
После этого нужно выполнить вибрационный массаж ритмичными ударами кончиками пальцев одной руки, расположенной вдоль межреберья ребенка. Этот прием облегчит отхождение мокроты из бронхов. Так каких же врачей необходимо пройти? Какие анализы сдать? А главное — как адаптировать ребенка к новому этапу своей жизни?
Так каких же врачей необходимо пройти? Какие анализы сдать? А главное — как адаптировать ребенка к новому этапу своей жизни?
 И проведена проба Манту.
И проведена проба Манту. Действительна эта справка сутки.
Действительна эта справка сутки.
 В диете накануне исследования копрограммы должны присутствовать и белки, и жиры, и углеводы (например, мясная котлета с картофельным пюре с маслом). Для исследования собирается только свежевыделенный кал, полученный в день анализа естественным путем (не после клизмы). Допустимо хранение образца – в плотно закрытом контейнере — в холодильнике в течение нескольких часов (не более 12ч).
В диете накануне исследования копрограммы должны присутствовать и белки, и жиры, и углеводы (например, мясная котлета с картофельным пюре с маслом). Для исследования собирается только свежевыделенный кал, полученный в день анализа естественным путем (не после клизмы). Допустимо хранение образца – в плотно закрытом контейнере — в холодильнике в течение нескольких часов (не более 12ч).
 Для общего анализа мочи лучше использовать первую утреннюю порцию мочи, выделенную после сна, в количестве 100 мл. Для анализа мочи по Нечипоренко – среднюю порцию утренней мочи в количестве 10 мл. Прием анализа: пн.-пт. 8:00-12:00; в кабинете 123
Для общего анализа мочи лучше использовать первую утреннюю порцию мочи, выделенную после сна, в количестве 100 мл. Для анализа мочи по Нечипоренко – среднюю порцию утренней мочи в количестве 10 мл. Прием анализа: пн.-пт. 8:00-12:00; в кабинете 123 Сдают на анализ утренний кал в чистой сухой посуде.
Сдают на анализ утренний кал в чистой сухой посуде. При циститах берут первую порцию мочи в количестве 3-5 мл, при заболеваниях почек – среднюю порцию мочи в том же количестве. Доставить в лабораторию не позднее 2 часов после забора.
При циститах берут первую порцию мочи в количестве 3-5 мл, при заболеваниях почек – среднюю порцию мочи в том же количестве. Доставить в лабораторию не позднее 2 часов после забора. Руки и соски молочных желез протереть тампоном, смоченным 40% спиртом или водкой;
Руки и соски молочных желез протереть тампоном, смоченным 40% спиртом или водкой; 00 в кабинет 125
00 в кабинет 125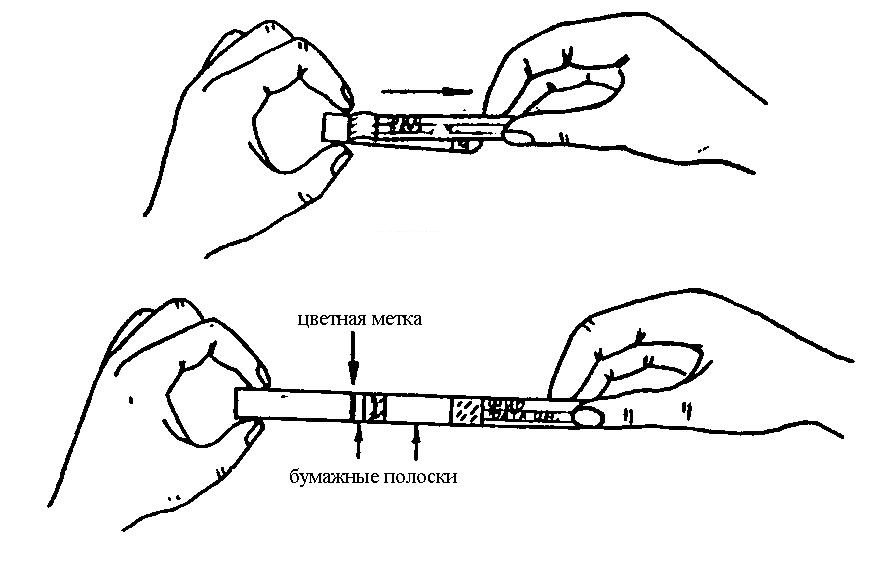 После взятия крови пробирку следует плавно несколько раз перевернуть вверх дном, чтобы кровь в пробирке тщательно перемешалась с антикоагулянтом. Гепарин в качестве антикоагулянта использовать нельзя!
После взятия крови пробирку следует плавно несколько раз перевернуть вверх дном, чтобы кровь в пробирке тщательно перемешалась с антикоагулянтом. Гепарин в качестве антикоагулянта использовать нельзя! После взятия материала тампон помещают в стерильную одноразовую пробирку со специальной транспортной средой и аккуратно обламывают пластиковый стержень на расстоянии не более 0,5 см от рабочей части, оставляя рабочую часть зонда с материалом в транспортной среде. Пробирку плотно закрывают крышкой.
После взятия материала тампон помещают в стерильную одноразовую пробирку со специальной транспортной средой и аккуратно обламывают пластиковый стержень на расстоянии не более 0,5 см от рабочей части, оставляя рабочую часть зонда с материалом в транспортной среде. Пробирку плотно закрывают крышкой.
 Ввести рабочую часть зонда в уретру, несколькими вращательными движениями собрать отделяемое и перенести зонд в пробирку с транспортной средой. Рабочую часть зонда обломить и оставить в пробирке.
Ввести рабочую часть зонда в уретру, несколькими вращательными движениями собрать отделяемое и перенести зонд в пробирку с транспортной средой. Рабочую часть зонда обломить и оставить в пробирке. Поэтому, перед тем, как сдавать анализы, внимательно ознакомьтесь с соответствующими разделами данной памятки. Память человеческая несовершенна, поэтому перед визитом в поликлинику не поленитесь заглянуть на эту страничку.
Поэтому, перед тем, как сдавать анализы, внимательно ознакомьтесь с соответствующими разделами данной памятки. Память человеческая несовершенна, поэтому перед визитом в поликлинику не поленитесь заглянуть на эту страничку. Транспортировка мочи должна производиться только при положительной температуре, в противном случае выпадающие в осадок соли могут быть интерпретированы как проявление почечной патологии, либо совершенно затруднят процесс исследования.
Транспортировка мочи должна производиться только при положительной температуре, в противном случае выпадающие в осадок соли могут быть интерпретированы как проявление почечной патологии, либо совершенно затруднят процесс исследования. Достаточно 15-25 мл.
Достаточно 15-25 мл. Полученную мочу следует хранить в прохладном месте, но не допускать замерзания! Оптимальное место хранения – нижняя полка холодильника.
Полученную мочу следует хранить в прохладном месте, но не допускать замерзания! Оптимальное место хранения – нижняя полка холодильника. При сахарном диабете возможно также определения сахара в моче собранной, в фиксированные (назначенные врачом) промежутки
При сахарном диабете возможно также определения сахара в моче собранной, в фиксированные (назначенные врачом) промежутки Если же отмена лекарства невозможна, необходимо информировать лечащего врача о том, какие вещества применялись в терапевтических целях; это позволит ввести условную поправку к результатам лабораторного исследования.
Если же отмена лекарства невозможна, необходимо информировать лечащего врача о том, какие вещества применялись в терапевтических целях; это позволит ввести условную поправку к результатам лабораторного исследования.
 Нежелательно местное использование мазевых препаратов и свечей. Всё приведённое выше справедливо и при исследовании гинекологических мазков на флору.
Нежелательно местное использование мазевых препаратов и свечей. Всё приведённое выше справедливо и при исследовании гинекологических мазков на флору.
 Количество фекалий, присылаемых для исследования, должно быть не более 5 г. и не менее 3 г. Желательно доставить материал не позже, чем через 2 часа после забора материала.
Количество фекалий, присылаемых для исследования, должно быть не более 5 г. и не менее 3 г. Желательно доставить материал не позже, чем через 2 часа после забора материала. Затем кал забирается ложечкой в контейнер не более 1/3 объема. Нельзя собирать кал вместе с мочой. Написать на этикетке емкости ФИО пациента и дату сбора материала.
Затем кал забирается ложечкой в контейнер не более 1/3 объема. Нельзя собирать кал вместе с мочой. Написать на этикетке емкости ФИО пациента и дату сбора материала. Не рекомендуется собирать кал из унитаза.
Не рекомендуется собирать кал из унитаза. Как сдать соскоб на энтеробиоз у детей, чтобы максимально правильно поставить диагноз и начать эффективное лечение, расскажем в этой статье.
Как сдать соскоб на энтеробиоз у детей, чтобы максимально правильно поставить диагноз и начать эффективное лечение, расскажем в этой статье.
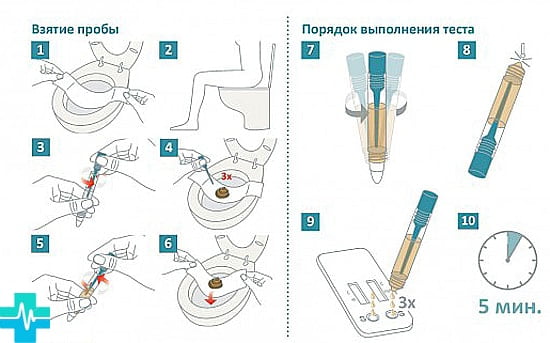




 Из тонкой кишки личинки остриц продолжают свой путь в толстую кишку, где они живут как паразиты (их головы прикреплены к внутренней стенке кишечника).
Из тонкой кишки личинки остриц продолжают свой путь в толстую кишку, где они живут как паразиты (их головы прикреплены к внутренней стенке кишечника). Зуд обычно усиливается ночью, потому что черви перемещаются в область вокруг прямой кишки, чтобы отложить яйца. У девочек инфекция острицы может распространиться на влагалище и вызвать выделения из влагалища.Если зуд приводит к повреждению кожи, это также может привести к бактериальной инфекции кожи.
Зуд обычно усиливается ночью, потому что черви перемещаются в область вокруг прямой кишки, чтобы отложить яйца. У девочек инфекция острицы может распространиться на влагалище и вызвать выделения из влагалища.Если зуд приводит к повреждению кожи, это также может привести к бактериальной инфекции кожи. Яйца остриц приклеиваются к ленте, и их можно увидеть под микроскопом в лаборатории. Лучшее время для взятия пробы яиц с помощью скотча — ночью или утром перед ванной (это когда наибольшая активность остриц наблюдается вокруг прямой кишки). Врач также может взять образцы из-под ногтей ребенка, чтобы найти яйца.
Яйца остриц приклеиваются к ленте, и их можно увидеть под микроскопом в лаборатории. Лучшее время для взятия пробы яиц с помощью скотча — ночью или утром перед ванной (это когда наибольшая активность остриц наблюдается вокруг прямой кишки). Врач также может взять образцы из-под ногтей ребенка, чтобы найти яйца.

 Эксперт Opin Pharmacother. 2001; 2: 267-75.
Эксперт Opin Pharmacother. 2001; 2: 267-75. West J Med. 2000; 172: 305-08.
West J Med. 2000; 172: 305-08. Люди, у которых есть острицы, не грязные. Дети могут заразиться острицами независимо от того, как часто они принимают ванну.
Люди, у которых есть острицы, не грязные. Дети могут заразиться острицами независимо от того, как часто они принимают ванну. Если инфекция тяжелая, ваш ребенок может потерять сон и стать капризным.
Если инфекция тяжелая, ваш ребенок может потерять сон и стать капризным.
 Затем проглоченные яйца попали в его толстую кишку, где и вылупились. Оттуда самки остриц мигрировали из его заднего прохода, чтобы откладывать яйца на его кожу.
Затем проглоченные яйца попали в его толстую кишку, где и вылупились. Оттуда самки остриц мигрировали из его заднего прохода, чтобы откладывать яйца на его кожу. Хотя это тревожно, это не повод для беспокойства.
Хотя это тревожно, это не повод для беспокойства. http://www.cdc.gov/parasites/pinworm/
http://www.cdc.gov/parasites/pinworm/  Черви проникают через пищеварительную систему и откладывают яйца в прямой кишке. Это может показаться ужасающим сценарием из одного из фильмов про Чужих. Но на самом деле инфекции острицы распространены, особенно среди детей школьного возраста.По данным Центров по контролю за заболеваниями США, около 50 процентов детей до 18 лет в какой-то момент заболевают ими. «Так легко выкладывать яйца», — говорит Дженис Херд, педиатр из Калгари. «Они в песке, в наших домах и на детях».
Черви проникают через пищеварительную систему и откладывают яйца в прямой кишке. Это может показаться ужасающим сценарием из одного из фильмов про Чужих. Но на самом деле инфекции острицы распространены, особенно среди детей школьного возраста.По данным Центров по контролю за заболеваниями США, около 50 процентов детей до 18 лет в какой-то момент заболевают ими. «Так легко выкладывать яйца», — говорит Дженис Херд, педиатр из Калгари. «Они в песке, в наших домах и на детях». Однако: «Дети могут носить их долго и не знать», — говорит Херд. «Иногда это предупреждает родителей, когда они видят червя после дефекации у ребенка в подгузнике». Вы также можете заметить червей, вылезающих из попки вашего ребенка.
Однако: «Дети могут носить их долго и не знать», — говорит Херд. «Иногда это предупреждает родителей, когда они видят червя после дефекации у ребенка в подгузнике». Вы также можете заметить червей, вылезающих из попки вашего ребенка.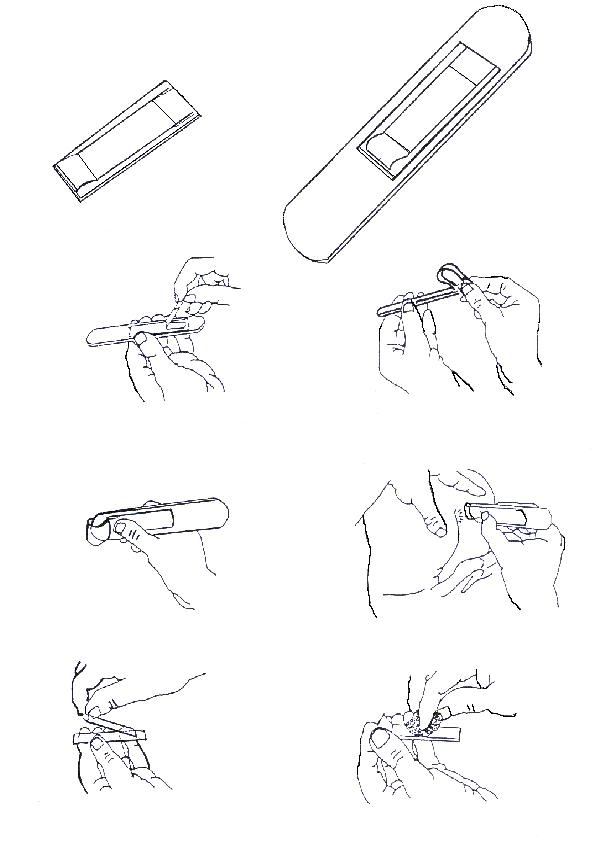 Это безболезненная процедура, но не удивляйтесь, если ваш ребенок немного испугается. «Это действительно весело — пытаться заставить вашего ребенка сотрудничать, потому что это неудобно и странно закрывать его задний проход скотчем», — говорит Гоуэн. «Элли сказала:« Фу, мерзко, мама! »»
Это безболезненная процедура, но не удивляйтесь, если ваш ребенок немного испугается. «Это действительно весело — пытаться заставить вашего ребенка сотрудничать, потому что это неудобно и странно закрывать его задний проход скотчем», — говорит Гоуэн. «Элли сказала:« Фу, мерзко, мама! »» Вам также следует часто чистить сиденья унитаза, мыть игрушки, протирать поверхности в спальнях и избегать вытряхивания постельного белья и постельного белья, чтобы вы могли удержать червей и яйца. Еще один полезный совет от Херд: наполните спальни дневным светом. Острицы ненавидят солнце.
Вам также следует часто чистить сиденья унитаза, мыть игрушки, протирать поверхности в спальнях и избегать вытряхивания постельного белья и постельного белья, чтобы вы могли удержать червей и яйца. Еще один полезный совет от Херд: наполните спальни дневным светом. Острицы ненавидят солнце. Но в целом не стоит слишком беспокоиться о заражении острицами, — говорит Херд. «Скорее всего, у большинства людей они были в какой-то момент в жизни, и это тоже пройдет».
Но в целом не стоит слишком беспокоиться о заражении острицами, — говорит Херд. «Скорее всего, у большинства людей они были в какой-то момент в жизни, и это тоже пройдет». Хотя инфекцию острицы нужно лечить, она обычно не вызывает серьезных проблем со здоровьем.
Хотя инфекцию острицы нужно лечить, она обычно не вызывает серьезных проблем со здоровьем. Хотя симптомы обычно легкие, анальный зуд может быть серьезным.
Хотя симптомы обычно легкие, анальный зуд может быть серьезным.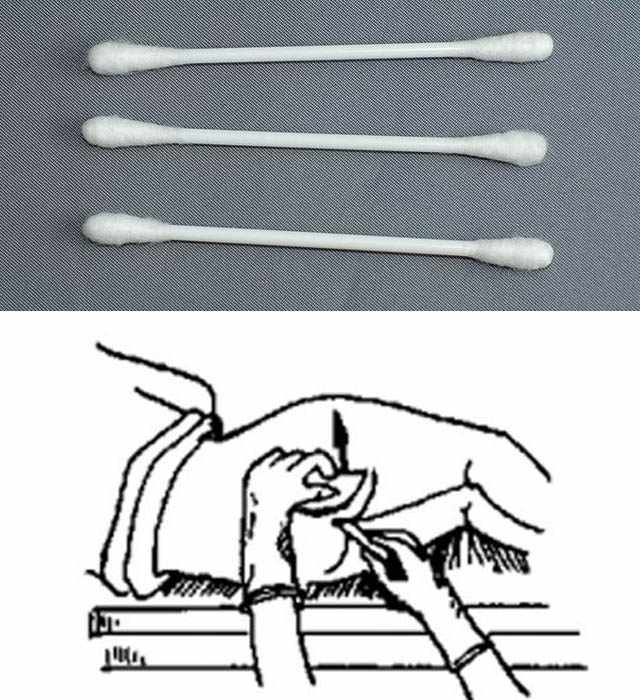

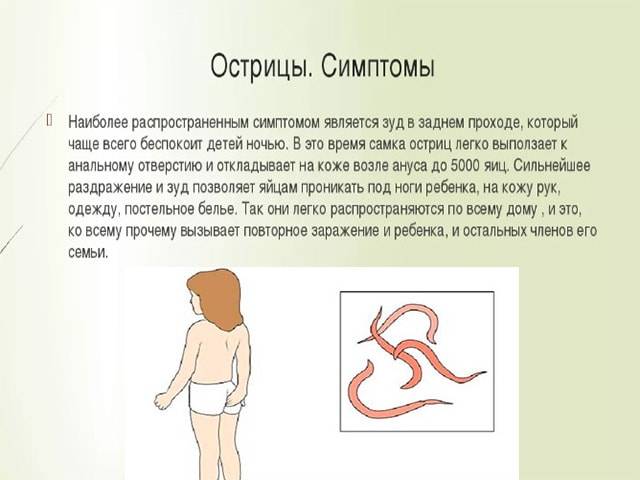 Пока инфицированный человек спит, зрелые острицы выходят из прямой кишки и откладывают яйца вокруг анального отверстия.
Пока инфицированный человек спит, зрелые острицы выходят из прямой кишки и откладывают яйца вокруг анального отверстия.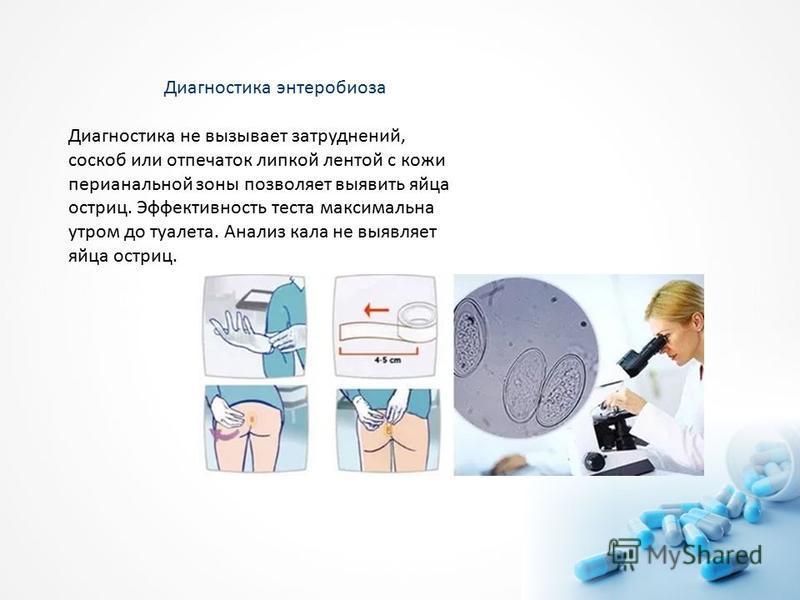

 Убедитесь, что ваши дети тоже моют руки.
Убедитесь, что ваши дети тоже моют руки.
 В частности, матери могут обезумевать, когда думают, что их ребенок заразился «червями» [3]. Следовательно, лечение инфекции острицы может улучшить качество жизни ребенка, а кампании и меры контроля по профилактике острицы положительно признаны большинством родителей [4, 8].
В частности, матери могут обезумевать, когда думают, что их ребенок заразился «червями» [3]. Следовательно, лечение инфекции острицы может улучшить качество жизни ребенка, а кампании и меры контроля по профилактике острицы положительно признаны большинством родителей [4, 8]. vermicularis в PSC составляла 43,4% [16], в северном Таиланде (25%) [17] и в Тимишоаре, Румыния (42.8%) [18].
vermicularis в PSC составляла 43,4% [16], в северном Таиланде (25%) [17] и в Тимишоаре, Румыния (42.8%) [18].

 Лечить и носить супинаторы или нет – решает врач-ортопед. Но есть врожденное плоскостопие, которое надо лечить. Решить вопрос, что у ребенка, должен детский ортопед.
Лечить и носить супинаторы или нет – решает врач-ортопед. Но есть врожденное плоскостопие, которое надо лечить. Решить вопрос, что у ребенка, должен детский ортопед.  д.). В итоге — улучшается кровообращение, нормализуется тонус мышц. Гимнастику лучше проводить в утренние часы, когда мышцы еще не утомлены. Технику и темп упражнений лучше показать малышу на собственном примере. Помещение не должно быть душным, или со сквозняками, а заниматься ребенку следует в удобной одежде, не стесняющей его движений.
д.). В итоге — улучшается кровообращение, нормализуется тонус мышц. Гимнастику лучше проводить в утренние часы, когда мышцы еще не утомлены. Технику и темп упражнений лучше показать малышу на собственном примере. Помещение не должно быть душным, или со сквозняками, а заниматься ребенку следует в удобной одежде, не стесняющей его движений. Не стоит слишком усердствовать и перегружать ребенка. Если он устал и капризничает, лучше прекратить занятие, иначе пользы оно не принесет.
Не стоит слишком усердствовать и перегружать ребенка. Если он устал и капризничает, лучше прекратить занятие, иначе пользы оно не принесет. При этом нужно следить за правильной установкой стоп. Кроме того,на прогулке можно водить ребенка по бревну, имеющемуся на каждой детской площадке, бортовому камню, ограждающему тротуар в сквере, и пр.
При этом нужно следить за правильной установкой стоп. Кроме того,на прогулке можно водить ребенка по бревну, имеющемуся на каждой детской площадке, бортовому камню, ограждающему тротуар в сквере, и пр.
 В первом случае малыш должен потянуться вверх руками и подняться на носки, во втором – присесть на полную стопу.
В первом случае малыш должен потянуться вверх руками и подняться на носки, во втором – присесть на полную стопу.
 Раннее выявление проблем позволит предпринять меры и избежать неприятных последствий;
Раннее выявление проблем позволит предпринять меры и избежать неприятных последствий;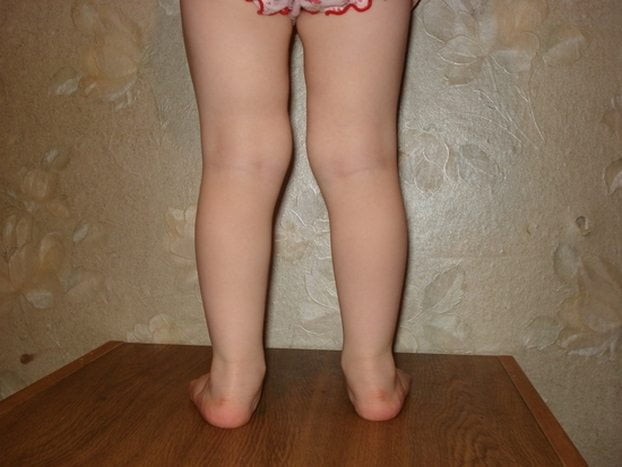 Однако, при повышении влажности вещество начинает активно впитывать воду, которая действует на полимер как пластификатор. В результате этого поливиниловый спирт теряет свою прочность. В некоторых случаях вещество полностью распадается, а затем растворяется в воде.
Однако, при повышении влажности вещество начинает активно впитывать воду, которая действует на полимер как пластификатор. В результате этого поливиниловый спирт теряет свою прочность. В некоторых случаях вещество полностью распадается, а затем растворяется в воде.

 И у шести детей были довольно серьезные осложнения, они лежали в больнице. Слава богу, что они выздоровели. Но прогнозировать трудно — возможны еще какие-то компликации. Это все-таки маленькие дети, у них иммунитет недостаточно серьезный, и они восприимчивее к инфекционным заболеваниям», — рассказала Марченкова.
И у шести детей были довольно серьезные осложнения, они лежали в больнице. Слава богу, что они выздоровели. Но прогнозировать трудно — возможны еще какие-то компликации. Это все-таки маленькие дети, у них иммунитет недостаточно серьезный, и они восприимчивее к инфекционным заболеваниям», — рассказала Марченкова.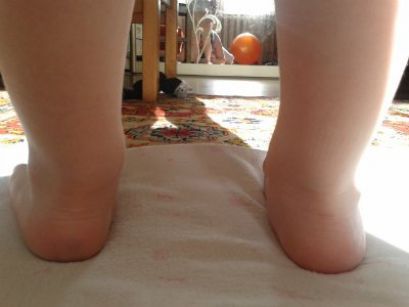
 Это выгодный бизнес. Но пока мясо пройдет через цеха и руки обработчиков, могут возникать риски:
Это выгодный бизнес. Но пока мясо пройдет через цеха и руки обработчиков, могут возникать риски:  Но именно лабораторный анализ — объективный метод доказать, качественное сырье или нет.
Но именно лабораторный анализ — объективный метод доказать, качественное сырье или нет.
 У работников газеты “Ведомости” тоже накопились вопросы к президенту, которые, к сожалению, вчера задать не удалось. Речь не о политической и экономической ситуации в стране. И даже не о приоритетных национальных проектах. Это личный вопрос, но в то же время и государственный.
У работников газеты “Ведомости” тоже накопились вопросы к президенту, которые, к сожалению, вчера задать не удалось. Речь не о политической и экономической ситуации в стране. И даже не о приоритетных национальных проектах. Это личный вопрос, но в то же время и государственный. И в момент рождения детей имела паспорт СССР – т. е. не существующего к тому времени государства. Чтобы получить впоследствии российское гражданство, ей тоже пришлось пройти не одну инстанцию, но сделать то же самое в отношении детей оказалось практически невозможно. “Мы столкнулись с таким безобразием и таким бездушным отношением к людям, что даже теряюсь, какими словами все это Вам описать”, – пишет Сергей Скотников Владимиру Путину. В законе недвусмысленно говорится, что, если один из родителей ребенка имеет гражданство РФ, а другой является лицом без гражданства, ребенок является гражданином РФ. Но в районном и окружном ОВД нашему коллеге объяснили, что случай Сергея очень сложный и что подобные случаи рассматривают только в главном ПВУ города.
И в момент рождения детей имела паспорт СССР – т. е. не существующего к тому времени государства. Чтобы получить впоследствии российское гражданство, ей тоже пришлось пройти не одну инстанцию, но сделать то же самое в отношении детей оказалось практически невозможно. “Мы столкнулись с таким безобразием и таким бездушным отношением к людям, что даже теряюсь, какими словами все это Вам описать”, – пишет Сергей Скотников Владимиру Путину. В законе недвусмысленно говорится, что, если один из родителей ребенка имеет гражданство РФ, а другой является лицом без гражданства, ребенок является гражданином РФ. Но в районном и окружном ОВД нашему коллеге объяснили, что случай Сергея очень сложный и что подобные случаи рассматривают только в главном ПВУ города. “Зачем сгонять людей из всей Москвы на Большую Ордынку?
“Зачем сгонять людей из всей Москвы на Большую Ордынку? Чем московские дети – неграждане отличаются от неграждан Латвии, по поводу которых так любят возмущаться наши чиновники? Во время “прямой линии” 19 декабря 2002 г. к Путину обратился прапорщик 201-й дивизии. За боевые действия на таджико-афганской границе он получил звание Героя Российской Федерации, но ни он, ни жена, ни дети не могли при этом стать полноправными гражданами РФ. Через пять дней после прямого эфира герой и его семья получили гражданство по указу президента, и это, конечно, большой позор, потому что Владимир Путин не может и не должен собственноручно решать проблемы каждого избирателя. Тем более что МВД, как и другие силовые ведомства, выведено из-под контроля премьера и подчиняется непосредственно главе государства и Путин вправе как минимум поинтересоваться, почему стране не нужны ее герои и почему дети российских граждан не могут пользоваться теми же правами, что и их родители. Ведь без гражданства нельзя получить загранпаспорт и даже устроить ребенка в детский сад. Или у нас слишком высокая рождаемость и трое детей – это, с точки зрения паспортно-визовой службы, уже перебор?
Чем московские дети – неграждане отличаются от неграждан Латвии, по поводу которых так любят возмущаться наши чиновники? Во время “прямой линии” 19 декабря 2002 г. к Путину обратился прапорщик 201-й дивизии. За боевые действия на таджико-афганской границе он получил звание Героя Российской Федерации, но ни он, ни жена, ни дети не могли при этом стать полноправными гражданами РФ. Через пять дней после прямого эфира герой и его семья получили гражданство по указу президента, и это, конечно, большой позор, потому что Владимир Путин не может и не должен собственноручно решать проблемы каждого избирателя. Тем более что МВД, как и другие силовые ведомства, выведено из-под контроля премьера и подчиняется непосредственно главе государства и Путин вправе как минимум поинтересоваться, почему стране не нужны ее герои и почему дети российских граждан не могут пользоваться теми же правами, что и их родители. Ведь без гражданства нельзя получить загранпаспорт и даже устроить ребенка в детский сад. Или у нас слишком высокая рождаемость и трое детей – это, с точки зрения паспортно-визовой службы, уже перебор? 75 5м с вилкой с з/к
75 5м с вилкой с з/к Наш автопарк — это более 100 единиц транспортных стредств. На каждой базе разработана грамотная система логистики, которая позволяет доставить Ваш товар в оговоренные сроки. Наши специалисты смогут быстро и точно рассчитать стоимость доставки с учетом веса и габаритов груза, а также километража до места доставки.
Наш автопарк — это более 100 единиц транспортных стредств. На каждой базе разработана грамотная система логистики, которая позволяет доставить Ваш товар в оговоренные сроки. Наши специалисты смогут быстро и точно рассчитать стоимость доставки с учетом веса и габаритов груза, а также километража до места доставки.
 Используются провода и кабеля практически везде, от соединений разных блоков внутри бытовых приборов до передачи электроэнергии на промышленные предприятия. Ниже рассматриваются основные виды кабелей, особенности их применения и конструкции.
Используются провода и кабеля практически везде, от соединений разных блоков внутри бытовых приборов до передачи электроэнергии на промышленные предприятия. Ниже рассматриваются основные виды кабелей, особенности их применения и конструкции.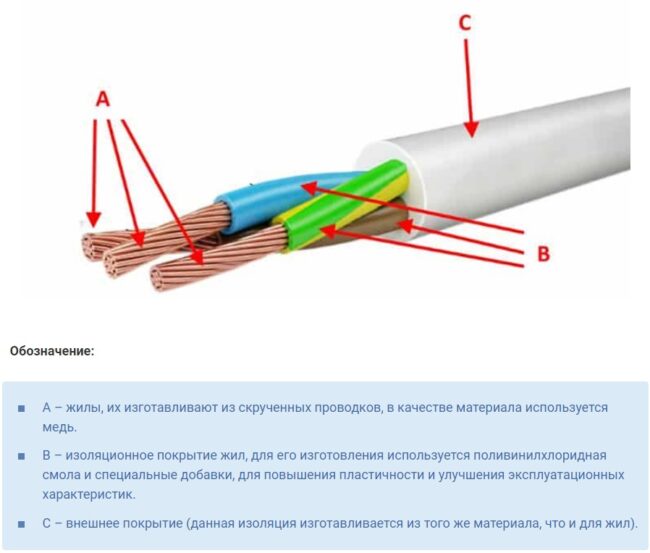 п. Может быть проложен как в стальных трубах, под штукатуркой, строительных каналах, так и навесным нефиксированным способом.
п. Может быть проложен как в стальных трубах, под штукатуркой, строительных каналах, так и навесным нефиксированным способом.



 № 298 (не биометрический). В паспорт родителя в этом случае ОБЯЗАТЕЛЬНО должна быть вклеена фотография ребенка, независимо от его возраста, на которой должна стоять печать паспортно-визовой службы. Отсутствие фотографии или печати является основанием для отказа ребенку в пересечении границы.
№ 298 (не биометрический). В паспорт родителя в этом случае ОБЯЗАТЕЛЬНО должна быть вклеена фотография ребенка, независимо от его возраста, на которой должна стоять печать паспортно-визовой службы. Отсутствие фотографии или печати является основанием для отказа ребенку в пересечении границы.
 При этом достаточно согласия одного из родителей, если от второго родителя не поступало заявления о его несогласии на выезд своих детей за рубеж.
При этом достаточно согласия одного из родителей, если от второго родителя не поступало заявления о его несогласии на выезд своих детей за рубеж.
 Некоторые люди могут принимать лекарства, чтобы предотвратить сердцебиение и облегчить симптомы.
Некоторые люди могут принимать лекарства, чтобы предотвратить сердцебиение и облегчить симптомы.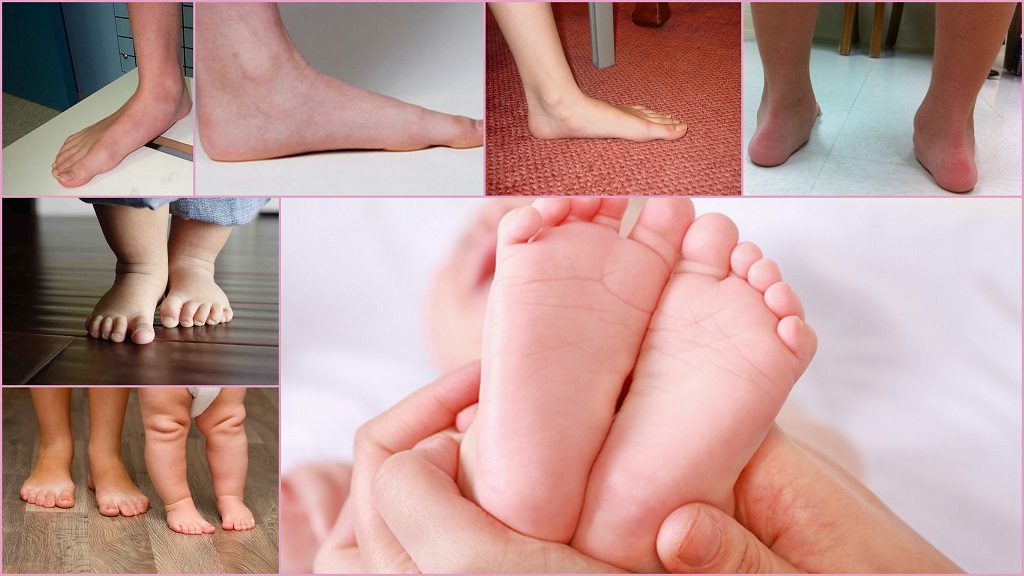 , по ведению пациентов с желудочковой тахикардией и профилактике внезапной сердечной смерти. Тираж, опубликован онлайн 30 октября 2017 г. DOI: 10.1161 / CIR.0000000000000549. По состоянию на 6 ноября 2017 г.
, по ведению пациентов с желудочковой тахикардией и профилактике внезапной сердечной смерти. Тираж, опубликован онлайн 30 октября 2017 г. DOI: 10.1161 / CIR.0000000000000549. По состоянию на 6 ноября 2017 г. Пай, доктор медицины, FACC — кардиология, электрофизиология и Мартин Дж. Габика, доктор медицины — семейная медицина, и Э. Грегори Томпсон, врач внутренних болезней, Адам Хусни, доктор медицины — семейная медицина, и Джон М. Миллер, доктор медицинских наук, FACC — Кардиология, электрофизиология
Пай, доктор медицины, FACC — кардиология, электрофизиология и Мартин Дж. Габика, доктор медицины — семейная медицина, и Э. Грегори Томпсон, врач внутренних болезней, Адам Хусни, доктор медицины — семейная медицина, и Джон М. Миллер, доктор медицинских наук, FACC — Кардиология, электрофизиология *
* Однако если холтеровский монитор показывает, что более 10 процентов сердечных сокращений за 24-часовой период являются ЖЭ, тогда за ребенком следует внимательно следить из-за риска развития желудочковой дисфункции.Затем варианты включают частый мониторинг или, если лечение необходимо из-за симптомов или снижения функции, можно использовать лекарства или электрофизиологическое исследование и абляцию сердца для удаления ткани, из которой возникает аритмия.
Однако если холтеровский монитор показывает, что более 10 процентов сердечных сокращений за 24-часовой период являются ЖЭ, тогда за ребенком следует внимательно следить из-за риска развития желудочковой дисфункции.Затем варианты включают частый мониторинг или, если лечение необходимо из-за симптомов или снижения функции, можно использовать лекарства или электрофизиологическое исследование и абляцию сердца для удаления ткани, из которой возникает аритмия. Если оценка выявляет в остальном нормальное сердце, пациента обычно можно лечить, как если бы диагноз — СВТ, с наблюдением, приемом лекарств или катетерной аблацией, в зависимости от тяжести симптомов.
Если оценка выявляет в остальном нормальное сердце, пациента обычно можно лечить, как если бы диагноз — СВТ, с наблюдением, приемом лекарств или катетерной аблацией, в зависимости от тяжести симптомов. Импульс исходит из области в правом верхнем углу сердца, известной как синусовый узел. Электричество сначала распространяется через две верхние камеры сердца, а затем передается в две нижние камеры. Каждый кусок ткани сердца электрически активен. Все ткани сердца могут проводить электричество. Однако, кроме того, все ткани сердца также могут вырабатывать электричество. Обычно ткань сердца просто проводит электричество, генерируемое синусовым узлом. Однако иногда он также генерирует его; когда это происходит, происходит преждевременное сокращение.
Импульс исходит из области в правом верхнем углу сердца, известной как синусовый узел. Электричество сначала распространяется через две верхние камеры сердца, а затем передается в две нижние камеры. Каждый кусок ткани сердца электрически активен. Все ткани сердца могут проводить электричество. Однако, кроме того, все ткани сердца также могут вырабатывать электричество. Обычно ткань сердца просто проводит электричество, генерируемое синусовым узлом. Однако иногда он также генерирует его; когда это происходит, происходит преждевременное сокращение. Иногда возникает ситуация, когда человек довольно часто болеет ЖЭ. Они могут происходить так часто, что врач сможет оценить их при обычном осмотре. Обычно, когда это происходит, человека направляют для дальнейшего обследования.
Иногда возникает ситуация, когда человек довольно часто болеет ЖЭ. Они могут происходить так часто, что врач сможет оценить их при обычном осмотре. Обычно, когда это происходит, человека направляют для дальнейшего обследования. Монитор Холтера позволяет врачу оценить частоту и характер ЖЭ в течение длительного периода времени. При условии, что исследования не выявляют никаких отклонений, кроме изолированных ЖЭ, обычно можно предположить, что ЖЭ доброкачественные по своей природе и просто более частые, чем то, что наблюдается у большинства людей. Прогноз для человека с доброкачественным ЖЭ в целом отличный. Никакого специального медикаментозного лечения не требуется; никаких особых ограничений деятельности или мер предосторожности также не требуется.Часто частота ЖЭ со временем спонтанно уменьшается. Иногда они могут полностью исчезнуть. Однако при условии, что ЖЭ признаны доброкачественными, опасности для сердца в той или иной степени нет.
Монитор Холтера позволяет врачу оценить частоту и характер ЖЭ в течение длительного периода времени. При условии, что исследования не выявляют никаких отклонений, кроме изолированных ЖЭ, обычно можно предположить, что ЖЭ доброкачественные по своей природе и просто более частые, чем то, что наблюдается у большинства людей. Прогноз для человека с доброкачественным ЖЭ в целом отличный. Никакого специального медикаментозного лечения не требуется; никаких особых ограничений деятельности или мер предосторожности также не требуется.Часто частота ЖЭ со временем спонтанно уменьшается. Иногда они могут полностью исчезнуть. Однако при условии, что ЖЭ признаны доброкачественными, опасности для сердца в той или иной степени нет. Если у вашего ребенка аритмия, его или ее сердце может биться слишком быстро или слишком медленно, или оно может пропускать удары или иметь дополнительные удары. Аритмия может быть результатом физического состояния, например порока сердца, или реакции на внешние факторы, такие как лихорадка, инфекция и прием некоторых лекарств. Даже плач и игра могут на короткое время изменить частоту сердечных сокращений ребенка.
Если у вашего ребенка аритмия, его или ее сердце может биться слишком быстро или слишком медленно, или оно может пропускать удары или иметь дополнительные удары. Аритмия может быть результатом физического состояния, например порока сердца, или реакции на внешние факторы, такие как лихорадка, инфекция и прием некоторых лекарств. Даже плач и игра могут на короткое время изменить частоту сердечных сокращений ребенка.

 Это происходит, когда электрический сигнал запускается в желудочках, заставляя их сокращаться до получения сигналов от предсердий
Это происходит, когда электрический сигнал запускается в желудочках, заставляя их сокращаться до получения сигналов от предсердий Другие частые причины аритмии у детей включают:
Другие частые причины аритмии у детей включают: Врач может провести тест, называемый электрокардиограммой (ЭКГ), который регистрирует сердцебиение, чтобы проверить, регулярно ли оно бьется. Врач может проконсультироваться с детским кардиологом, врачом, специализирующимся на сердечных заболеваниях у детей.
Врач может провести тест, называемый электрокардиограммой (ЭКГ), который регистрирует сердцебиение, чтобы проверить, регулярно ли оно бьется. Врач может проконсультироваться с детским кардиологом, врачом, специализирующимся на сердечных заболеваниях у детей.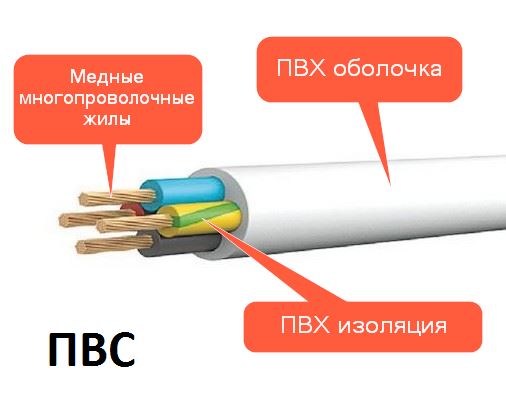

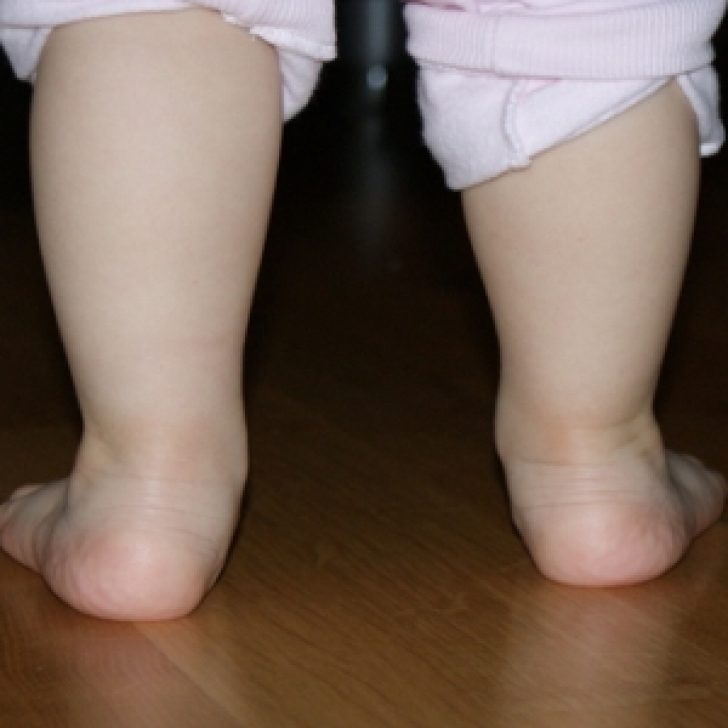 Во время операции лабиринта хирург делает небольшие надрезы или ожоги в предсердиях, чтобы предотвратить распространение дезорганизованных сигналов.
Во время операции лабиринта хирург делает небольшие надрезы или ожоги в предсердиях, чтобы предотвратить распространение дезорганизованных сигналов. Однако, если аритмия возникает вне физических упражнений и игр, возникает часто или продолжается долгое время, особенно в сочетании с любым из перечисленных выше симптомов, вам следует показать ребенка врачу.
Однако, если аритмия возникает вне физических упражнений и игр, возникает часто или продолжается долгое время, особенно в сочетании с любым из перечисленных выше симптомов, вам следует показать ребенка врачу. Промежуток времени, необходимый для завершения цикла, можно измерить и сравнить со средними показателями для детей.
Промежуток времени, необходимый для завершения цикла, можно измерить и сравнить со средними показателями для детей.


 Лечение рассматривается только в том случае, если эпизоды продолжительны или часты. У детей старшего возраста больше шансов получить СВТ.
Лечение рассматривается только в том случае, если эпизоды продолжительны или часты. У детей старшего возраста больше шансов получить СВТ. Возраст вашего ребенка также помогает определить рекомендуемый подход к лечению.
Возраст вашего ребенка также помогает определить рекомендуемый подход к лечению.
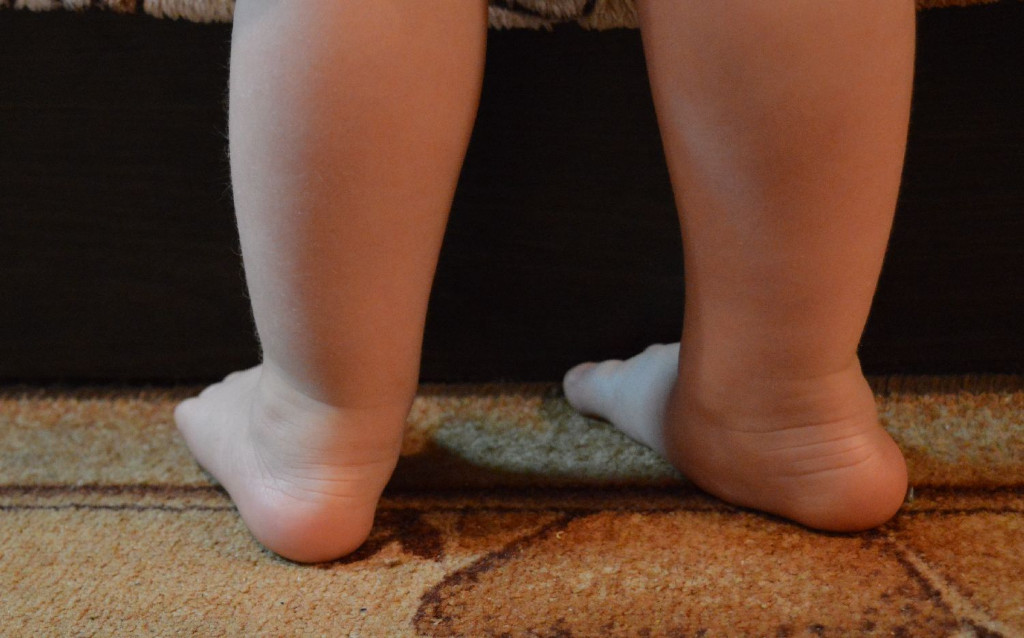
 Без электрических импульсов от синоатриального узла желудочки по-прежнему будут сокращаться и перекачивать кровь, но медленнее, чем обычно.
Без электрических импульсов от синоатриального узла желудочки по-прежнему будут сокращаться и перекачивать кровь, но медленнее, чем обычно.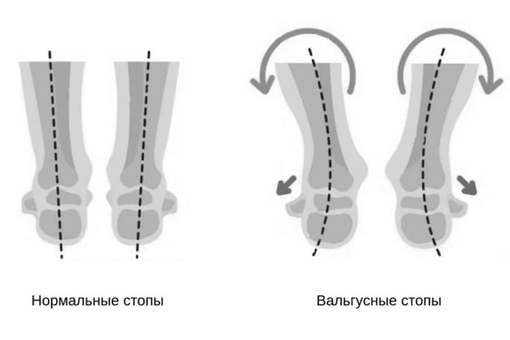 Никогда не прекращайте давать лекарства, не посоветовавшись предварительно с врачом.
Никогда не прекращайте давать лекарства, не посоветовавшись предварительно с врачом. Это даст вашему врачу представление о повседневной работе вашего устройства. Если возникнет проблема, кто-нибудь из вашего врача свяжется с вами и скажет, что делать.
Это даст вашему врачу представление о повседневной работе вашего устройства. Если возникнет проблема, кто-нибудь из вашего врача свяжется с вами и скажет, что делать.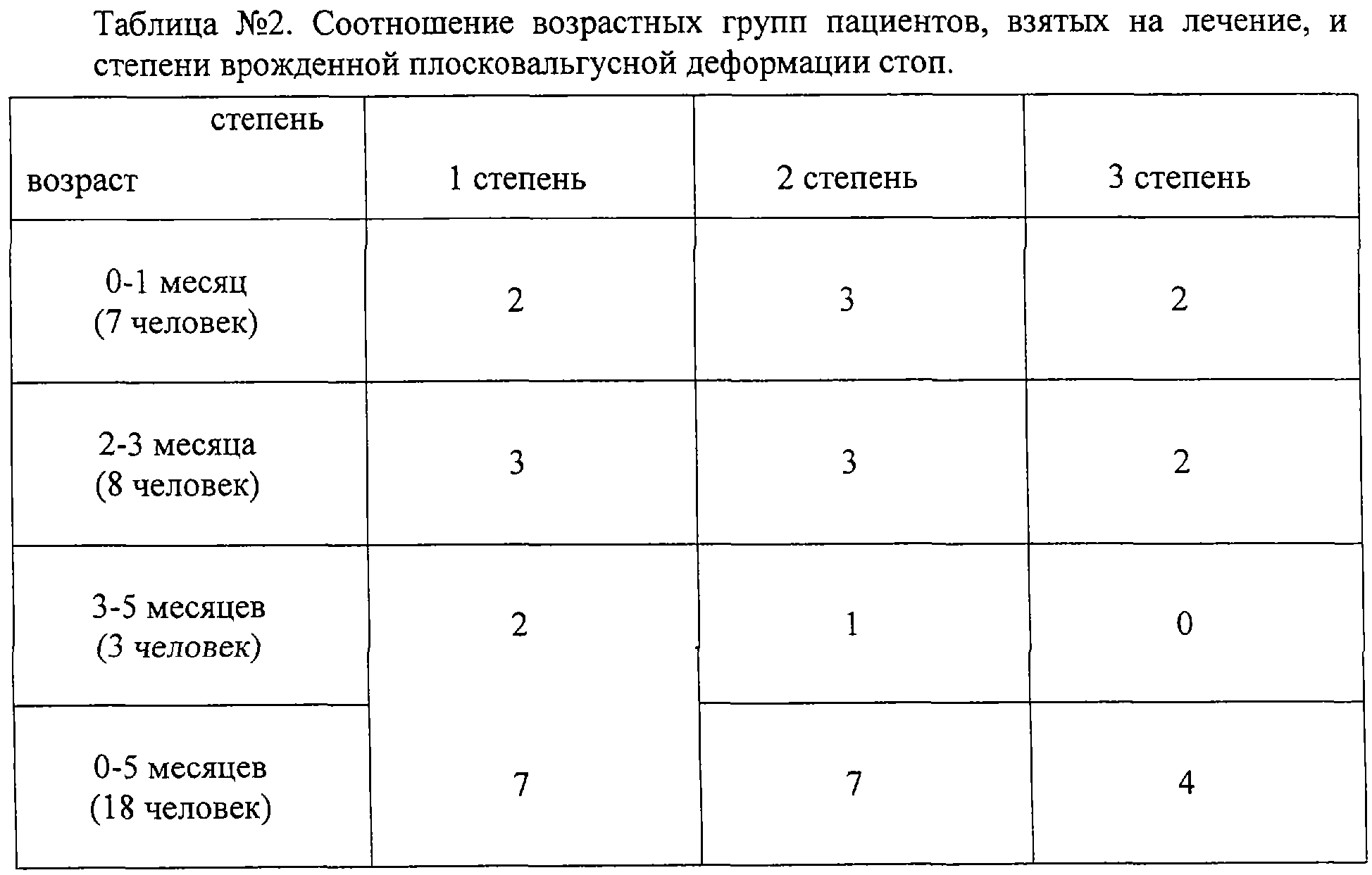 как взрослые, так и дети.
как взрослые, так и дети.

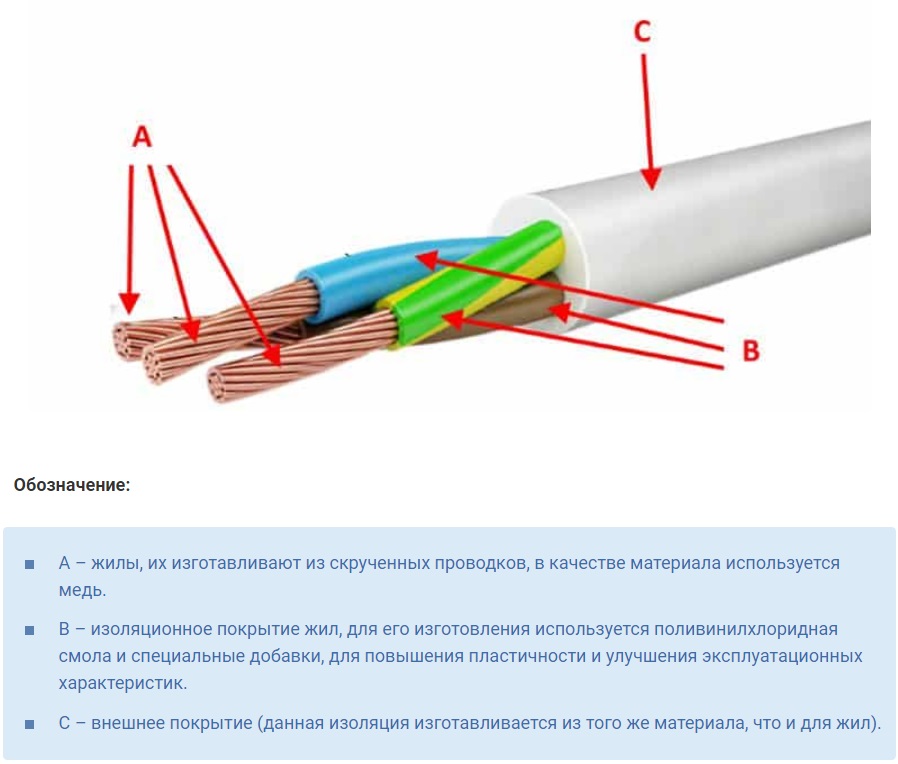 В таких условиях значение ЕС50 для кверцетина и рутина составляло 229 мкмоль / л-1 или pD2 (–log EC50) = 3,64 и 245,4 мкмоль / л-1 или pD2 (–log EC50) = 3,61 соответственно. .Было обнаружено, что (+) — катехин проявляет только отрицательный инотропный эффект (ЕС50 = 45,7 мкМ и pD2 (–log EC50) = 4,34). При инкубации мышцы с (±) -пропранололом (10 мкмоль / л-1), блокатором β-адренорецепторов, наблюдается уменьшение положительного инотропного действия кверцетина и рутина. В экспериментах было установлено, что в присутствии антагониста Са2 + L-каналов — нифедипина (ЕС50), кверктина (229 мкмоль / л-1), рутина (245,4 мкмоль / л-1) и (+) — катехина (45, 7 мкмоль / л-1) дополнительно снижали амплитуду сократительной реакции миокарда на 41,3 ± 5,4%, 43,6 ± 6,5% и 37,2 ± 4,8% соответственно относительно действия нифедипина.Выявлено, что исследуемые флавоноиды через 20-25 мин после добавления в инкубационную среду подавляют скорость аритмии, вызванной аконитином (1 мкмоль / л-1). Также наиболее эффективным оказался кверцетин, который в концентрации 100 мкмоль / л-1 снижает частоту тахикардии, вызванной аконитином, с 264 ± 14 ударов в минуту до 32 ± 12 ударов в минуту.
В таких условиях значение ЕС50 для кверцетина и рутина составляло 229 мкмоль / л-1 или pD2 (–log EC50) = 3,64 и 245,4 мкмоль / л-1 или pD2 (–log EC50) = 3,61 соответственно. .Было обнаружено, что (+) — катехин проявляет только отрицательный инотропный эффект (ЕС50 = 45,7 мкМ и pD2 (–log EC50) = 4,34). При инкубации мышцы с (±) -пропранололом (10 мкмоль / л-1), блокатором β-адренорецепторов, наблюдается уменьшение положительного инотропного действия кверцетина и рутина. В экспериментах было установлено, что в присутствии антагониста Са2 + L-каналов — нифедипина (ЕС50), кверктина (229 мкмоль / л-1), рутина (245,4 мкмоль / л-1) и (+) — катехина (45, 7 мкмоль / л-1) дополнительно снижали амплитуду сократительной реакции миокарда на 41,3 ± 5,4%, 43,6 ± 6,5% и 37,2 ± 4,8% соответственно относительно действия нифедипина.Выявлено, что исследуемые флавоноиды через 20-25 мин после добавления в инкубационную среду подавляют скорость аритмии, вызванной аконитином (1 мкмоль / л-1). Также наиболее эффективным оказался кверцетин, который в концентрации 100 мкмоль / л-1 снижает частоту тахикардии, вызванной аконитином, с 264 ± 14 ударов в минуту до 32 ± 12 ударов в минуту.
 Если малыш уже умеет говорить, то может сообщить Вам о том, что у него болит животик.
Если малыш уже умеет говорить, то может сообщить Вам о том, что у него болит животик. Такое состояние очень опасно для ребенка. Особенно страшно это для совсем маленьких деток. Интоксикация организма может привести к судорожным состояниям, у него может начаться бред, нарушиться работа сердца.
Такое состояние очень опасно для ребенка. Особенно страшно это для совсем маленьких деток. Интоксикация организма может привести к судорожным состояниям, у него может начаться бред, нарушиться работа сердца.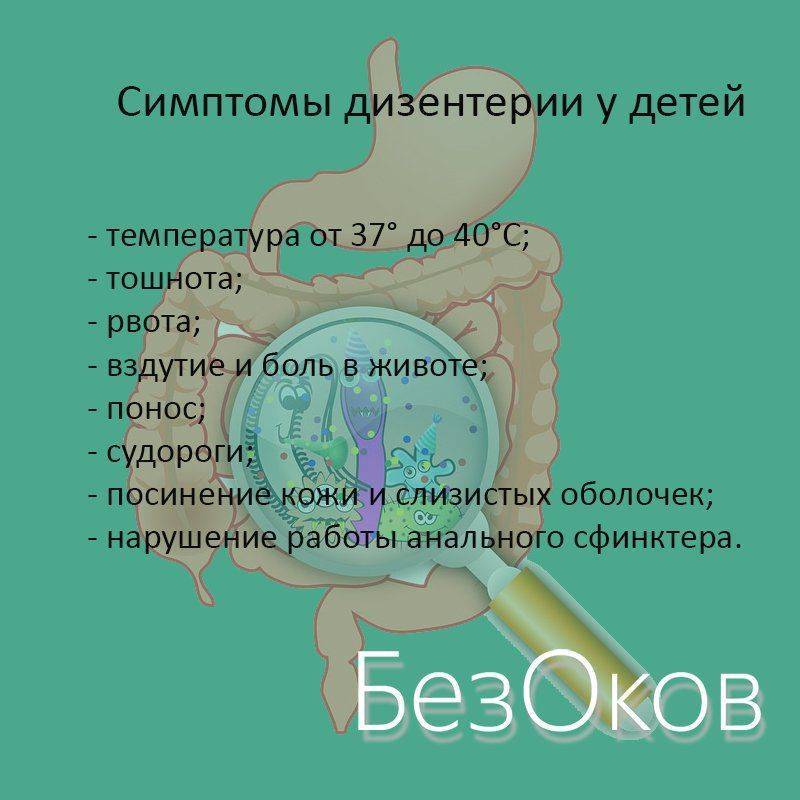 Так дизентерия может распространиться на других деток и членов семьи носителя микробов. Длительность заболевания от четырнадцати дней до полутора месяцев. У некоторых малышей дизентерия может стать хронической. Если в момент попадания инфекции в организм ребенка, он был здоров и крепок, то болезнь может пройти практически не заметно или в легкой форме. А вот если ребенок до болезни дизентерий перенес какие-либо респираторные инфекции, то его иммунная система ослаблена, и болеть дизентерией такой ребенок будет тяжелее.
Так дизентерия может распространиться на других деток и членов семьи носителя микробов. Длительность заболевания от четырнадцати дней до полутора месяцев. У некоторых малышей дизентерия может стать хронической. Если в момент попадания инфекции в организм ребенка, он был здоров и крепок, то болезнь может пройти практически не заметно или в легкой форме. А вот если ребенок до болезни дизентерий перенес какие-либо респираторные инфекции, то его иммунная система ослаблена, и болеть дизентерией такой ребенок будет тяжелее.
 Несмотря на высокий уровень развития иммунологии, и в настоящее время не существует универсальной вакцины, которая могла бы создать иммунитет ко всем видам возбудителей дизентерии. Сложность разработки вакцины обусловлена отчасти еще и тем, что шигеллы – внутриклеточные паразиты, помимо этого, иммунитет даже после перенесенной дизентерии нестойкий и сохраняется в среднем около года.
Несмотря на высокий уровень развития иммунологии, и в настоящее время не существует универсальной вакцины, которая могла бы создать иммунитет ко всем видам возбудителей дизентерии. Сложность разработки вакцины обусловлена отчасти еще и тем, что шигеллы – внутриклеточные паразиты, помимо этого, иммунитет даже после перенесенной дизентерии нестойкий и сохраняется в среднем около года. Кроме того, проведение вакцинации рекомендуется лицам, отъезжающим в регионы с повышенным уровнем заболеваемости дизентерией Зонне или при возникновении угрозы эпидемии данного заболевания (при стихийных бедствиях или крупных авариях водопроводных или канализационных сетей). Как и при применении других вакцин, при применении “Шигеллвака” имеются различные противопоказания к применению, а также возможность развития аллергических реакций. Перед прививкой обязателен осмотр врача.
Кроме того, проведение вакцинации рекомендуется лицам, отъезжающим в регионы с повышенным уровнем заболеваемости дизентерией Зонне или при возникновении угрозы эпидемии данного заболевания (при стихийных бедствиях или крупных авариях водопроводных или канализационных сетей). Как и при применении других вакцин, при применении “Шигеллвака” имеются различные противопоказания к применению, а также возможность развития аллергических реакций. Перед прививкой обязателен осмотр врача.
 Такие больные ввиду легкости симптомов к врачу не обращаются. Инфекция может передаваться через еду и питье, также ее разносят мухи. Передача возбудителя может произойти и через грязные руки.
Такие больные ввиду легкости симптомов к врачу не обращаются. Инфекция может передаваться через еду и питье, также ее разносят мухи. Передача возбудителя может произойти и через грязные руки.


 Источником инфекции служит больной человек или бактерионоситель. Наиболее заразен человек в первые 3 дня болезни. Ребенок заражается через пищевые продукты, воду, предметы обихода. Дизентерию называют «болезнью грязных рук».
Источником инфекции служит больной человек или бактерионоситель. Наиболее заразен человек в первые 3 дня болезни. Ребенок заражается через пищевые продукты, воду, предметы обихода. Дизентерию называют «болезнью грязных рук». Черты лица заострены, кожа бледная с сероватым оттенком, сухая. Стул с кровью, слизью и гноем, болезненный. При стертой форме заболевания ведущие симптомы болезни слабо выражены или полностью отсутствуют. Основным симптомом в этом случае является частый, безболезненный жидкий стул с примесью слизи.
Черты лица заострены, кожа бледная с сероватым оттенком, сухая. Стул с кровью, слизью и гноем, болезненный. При стертой форме заболевания ведущие симптомы болезни слабо выражены или полностью отсутствуют. Основным симптомом в этом случае является частый, безболезненный жидкий стул с примесью слизи. При затяжном течении используют биологические препараты (бификол, бифидобактерин, лактобактерин). В тяжелых случаях ребенка необходимо госпитализировать.
При затяжном течении используют биологические препараты (бификол, бифидобактерин, лактобактерин). В тяжелых случаях ребенка необходимо госпитализировать.
 Бактериофаг — вирус, проникающий в бактериальные клетки и разрушающий их, мощное средство для борьбы с микробами. Обязательно следует соблюдать диету и пить много жидкости. Для восполнения потерь воды и электролитов выпускаются специальные препараты, такие как регидрон, гастролит. В тяжелых случаях солевые растворы вводят внутривенно капельно.
Бактериофаг — вирус, проникающий в бактериальные клетки и разрушающий их, мощное средство для борьбы с микробами. Обязательно следует соблюдать диету и пить много жидкости. Для восполнения потерь воды и электролитов выпускаются специальные препараты, такие как регидрон, гастролит. В тяжелых случаях солевые растворы вводят внутривенно капельно. Вакцина вводится однократно, повторная вакцинация проводится через год.
Вакцина вводится однократно, повторная вакцинация проводится через год. Это значительно затрудняет терапию.
Это значительно затрудняет терапию.

 Боль в этом случае локализуется в области пупка, эпигастральной области.
Боль в этом случае локализуется в области пупка, эпигастральной области.


 Бактериальный посев используют как подтверждающий анализ, потому что его результаты известны только через 2-5 дней. Однако он чрезвычайно важен для точной постановки диагноза и определения чувствительности к антибактериальным препаратам. По результатам исследования врач корректирует проводимое лечение
Бактериальный посев используют как подтверждающий анализ, потому что его результаты известны только через 2-5 дней. Однако он чрезвычайно важен для точной постановки диагноза и определения чувствительности к антибактериальным препаратам. По результатам исследования врач корректирует проводимое лечение
 Диагностическое значение имеет нарастание титра антител в четыре и более раз.
Диагностическое значение имеет нарастание титра антител в четыре и более раз.


 Поэтому важно вовремя позаботиться о том, чтобы были соблюдены меры личной безопасности – тщательная гигиена и, что немало важно, прививка. Прививаться можно как взрослым, так и детям с трех лет.
Поэтому важно вовремя позаботиться о том, чтобы были соблюдены меры личной безопасности – тщательная гигиена и, что немало важно, прививка. Прививаться можно как взрослым, так и детям с трех лет.
 Спустя два года делается еще одна – 0,1 миллилитра;
Спустя два года делается еще одна – 0,1 миллилитра;
 Острые кишечные инфекции бывают по происхождению вирусные (чаще всего), бактериальные либо смешанные вирусно-бактериальные. Существует множество вирусов, вызывающих инфекцию-это ротавирус, норовирус, астровирус, калицивирус, энтеровирус и т д. Среди бактериальных кишечных инфекций чаще встречается сальмонеллез. Реже -другие- например, иерсиниоз, дизентерия. Симптомы заболевания: повышение температуры тела, отказ от еды, боль в животе, питья, рвота, жидкий стул ,слабость, редкое мочеиспускание. В результате у ребенка часто развивается токсикоз и обезвоживание. Ребенок попадает в стационар и его необходимо наблюдать, обследовать и лечить. Очень важно соблюдать все рекомендации лечащего врача, но и участие мамы имеет большое значение в скорейшем выздоровлении ребенка.
Острые кишечные инфекции бывают по происхождению вирусные (чаще всего), бактериальные либо смешанные вирусно-бактериальные. Существует множество вирусов, вызывающих инфекцию-это ротавирус, норовирус, астровирус, калицивирус, энтеровирус и т д. Среди бактериальных кишечных инфекций чаще встречается сальмонеллез. Реже -другие- например, иерсиниоз, дизентерия. Симптомы заболевания: повышение температуры тела, отказ от еды, боль в животе, питья, рвота, жидкий стул ,слабость, редкое мочеиспускание. В результате у ребенка часто развивается токсикоз и обезвоживание. Ребенок попадает в стационар и его необходимо наблюдать, обследовать и лечить. Очень важно соблюдать все рекомендации лечащего врача, но и участие мамы имеет большое значение в скорейшем выздоровлении ребенка. Часто ребенок отказывается от еды и питья-в таких случаях врач обычно назначает капельницу для коррекции обезвоживания, поддержания энергии и снятия токсикоза. На инфузионной терапии ребенка можно кормить и поить -но дробно (малыми порциями и чаще), жидкость предлагайте глоточками (либо поите из шприца по 5-10 мл через 10-15 минут). При бактериальных инфекциях врач назначит Вашему ребенку антибиотики. При кишечных инфекциях существует определенная диета- она соблюдается еще 14 дней после выздоровления. В первые 3-5 дней у детей старше года рекомендуется полное исключение цельномолочных продуктов, а также продуктов, усиливающих моторику и содержащие грубую клетчаткую.
Часто ребенок отказывается от еды и питья-в таких случаях врач обычно назначает капельницу для коррекции обезвоживания, поддержания энергии и снятия токсикоза. На инфузионной терапии ребенка можно кормить и поить -но дробно (малыми порциями и чаще), жидкость предлагайте глоточками (либо поите из шприца по 5-10 мл через 10-15 минут). При бактериальных инфекциях врач назначит Вашему ребенку антибиотики. При кишечных инфекциях существует определенная диета- она соблюдается еще 14 дней после выздоровления. В первые 3-5 дней у детей старше года рекомендуется полное исключение цельномолочных продуктов, а также продуктов, усиливающих моторику и содержащие грубую клетчаткую.
 Прогноз, конечно же, благоприятный, детки выздоравливают. Далее – после выписки из больницы надо соблюдать простые правила личной гигиены, диету до 14 дней. Желаем Вам скорейшего выздоровления!
Прогноз, конечно же, благоприятный, детки выздоравливают. Далее – после выписки из больницы надо соблюдать простые правила личной гигиены, диету до 14 дней. Желаем Вам скорейшего выздоровления!
 После инфекции у некоторых детей возникают проблемы с перевариванием углеводов, таких как лактоза, или белков, содержащихся в таких продуктах, как молоко, молочные продукты или соя. Эти проблемы могут вызвать длительную диарею — часто до 6 недель — после инфекции. Кроме того, некоторые бактериальные и паразитарные инфекции, вызывающие диарею, не проходят быстро без лечения.
После инфекции у некоторых детей возникают проблемы с перевариванием углеводов, таких как лактоза, или белков, содержащихся в таких продуктах, как молоко, молочные продукты или соя. Эти проблемы могут вызвать длительную диарею — часто до 6 недель — после инфекции. Кроме того, некоторые бактериальные и паразитарные инфекции, вызывающие диарею, не проходят быстро без лечения. У детей с функциональным расстройством желудочно-кишечного тракта симптомы часто возникают, однако пищеварительный тракт не повреждается. Функциональные расстройства желудочно-кишечного тракта не являются заболеваниями; это группы симптомов, которые встречаются вместе.
У детей с функциональным расстройством желудочно-кишечного тракта симптомы часто возникают, однако пищеварительный тракт не повреждается. Функциональные расстройства желудочно-кишечного тракта не являются заболеваниями; это группы симптомов, которые встречаются вместе. Исследователи считают, что употребление слишком большого количества подслащенных сахаром напитков, особенно с высоким содержанием кукурузного сиропа с высоким содержанием фруктозы и сорбита, может вызвать диарею у малышей.
Исследователи считают, что употребление слишком большого количества подслащенных сахаром напитков, особенно с высоким содержанием кукурузного сиропа с высоким содержанием фруктозы и сорбита, может вызвать диарею у малышей. Пищевая аллергия обычно проявляется на первом году жизни. Многие дети перерастают аллергию на молоко, молочные продукты и сою к 3 годам. Аллергия на другие продукты, такие как злаки, яйца и морепродукты, также может влиять на пищеварительный тракт у детей.
Пищевая аллергия обычно проявляется на первом году жизни. Многие дети перерастают аллергию на молоко, молочные продукты и сою к 3 годам. Аллергия на другие продукты, такие как злаки, яйца и морепродукты, также может влиять на пищеварительный тракт у детей. Однако недоношенные дети могут в течение короткого времени после рождения испытывать непереносимость лактозы. Иногда люди принимают аллергию на молоко, которая может вызвать диарею у младенцев, за непереносимость лактозы.
Однако недоношенные дети могут в течение короткого времени после рождения испытывать непереносимость лактозы. Иногда люди принимают аллергию на молоко, которая может вызвать диарею у младенцев, за непереносимость лактозы. Мальабсорбция сахарозы вызывает непереносимость сахарозы. У детей с непереносимостью сахарозы отсутствует фермент, который помогает переваривать сахарозу. Большинство детей с непереносимостью сахарозы лучше переносят сахарозу по мере взросления.
Мальабсорбция сахарозы вызывает непереносимость сахарозы. У детей с непереносимостью сахарозы отсутствует фермент, который помогает переваривать сахарозу. Большинство детей с непереносимостью сахарозы лучше переносят сахарозу по мере взросления.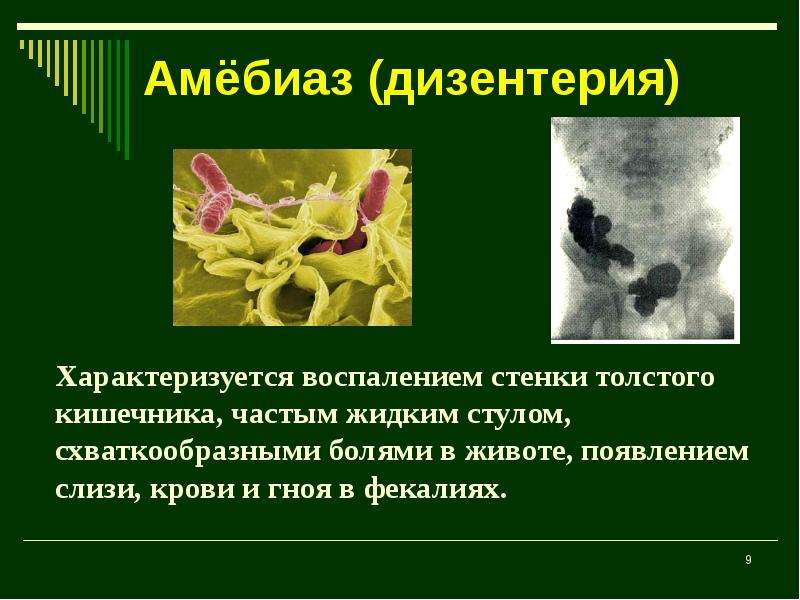
 Обязательно поговорите со своим врачом о количестве жидкости, необходимой вашему ребенку, о том, как убедиться, что он их получает, когда давать и как следить за обезвоживанием.
Обязательно поговорите со своим врачом о количестве жидкости, необходимой вашему ребенку, о том, как убедиться, что он их получает, когда давать и как следить за обезвоживанием. Ваш врач может порекомендовать уменьшить дозу, изменить диету, добавить пробиотик или перейти на другой антибиотик.
Ваш врач может порекомендовать уменьшить дозу, изменить диету, добавить пробиотик или перейти на другой антибиотик. Знайте признаки обезвоживания. Позвоните своему врачу, если у вашего ребенка:
Знайте признаки обезвоживания. Позвоните своему врачу, если у вашего ребенка: 4 ° F (определяется ректальным термометром)
4 ° F (определяется ректальным термометром)
 Некоторые из них могут вызвать тяжелую инфекцию толстой кишки (например, колит, вызванный шигеллой). C. difficile — серьезная причина, которая может возникнуть после приема сильных антибиотиков.
Некоторые из них могут вызвать тяжелую инфекцию толстой кишки (например, колит, вызванный шигеллой). C. difficile — серьезная причина, которая может возникнуть после приема сильных антибиотиков. Во взрослом возрасте может развиться синдром раздраженного кишечника (СРК).
Во взрослом возрасте может развиться синдром раздраженного кишечника (СРК). Легкая диарея или легкая рвота не вызывают этого. Нет и небольшого снижения потребления жидкости.
Легкая диарея или легкая рвота не вызывают этого. Нет и небольшого снижения потребления жидкости.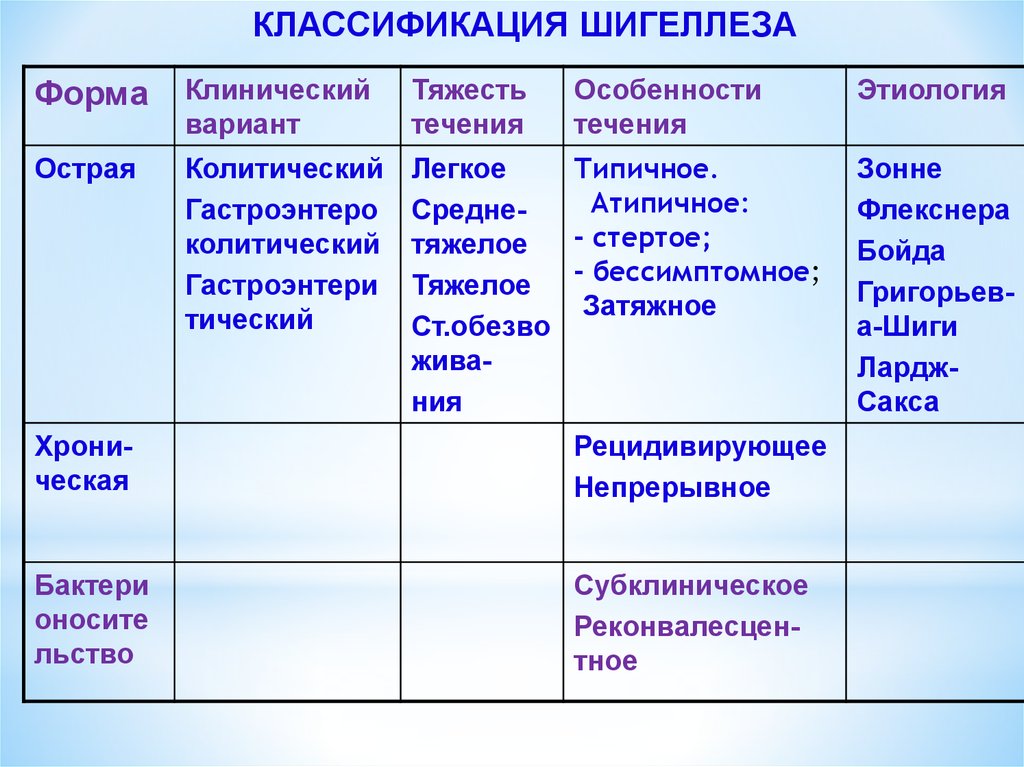 У них также может сильно кружиться голова при попытке встать.
У них также может сильно кружиться голова при попытке встать. Затем он начинает замедляться до 1-4 в день. Это длится до 2-х месячного возраста.
Затем он начинает замедляться до 1-4 в день. Это длится до 2-х месячного возраста. Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
 Причина: они могут усугубить диарею.
Причина: они могут усугубить диарею.
 Его можно купить в продуктовых магазинах или аптеках.
Его можно купить в продуктовых магазинах или аптеках.



 02.2021
02.2021 Обычно они быстро распространяются среди детей, которые не научились пользоваться туалетом.
Обычно они быстро распространяются среди детей, которые не научились пользоваться туалетом.

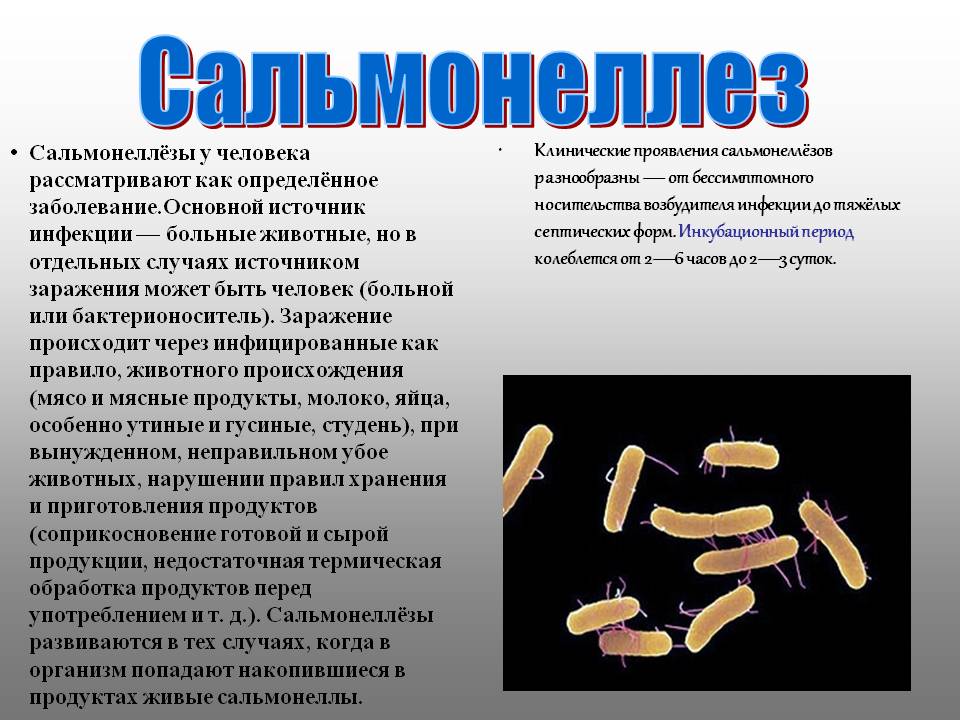 ) каждый час
) каждый час

 Многие называют это «желудочным гриппом», но он не имеет ничего общего с гриппом. Этот вирус поражает желудок и кишечник. Обычно длится от 2 до 7 дней. Под поносом подразумевается жидкий водянистый стул 3 или более раз в день.
Многие называют это «желудочным гриппом», но он не имеет ничего общего с гриппом. Этот вирус поражает желудок и кишечник. Обычно длится от 2 до 7 дней. Под поносом подразумевается жидкий водянистый стул 3 или более раз в день.

 Унция или две (от 30 до 60 мл) каждые 30 минут могут улучшить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте по мере переносимости.
Унция или две (от 30 до 60 мл) каждые 30 минут могут улучшить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте по мере переносимости.
 Ребенок старше 1 года может есть крекеры, белый хлеб, рис и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи. Диеты с низким содержанием жиров усваиваются легче, чем диеты с высоким содержанием жиров.
Ребенок старше 1 года может есть крекеры, белый хлеб, рис и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи. Диеты с низким содержанием жиров усваиваются легче, чем диеты с высоким содержанием жиров. Раздел Лихорадка и дети ниже)
Раздел Лихорадка и дети ниже)


 Для этого нужно часто давать небольшое количество жидкости. Не спешите накормить ребенка.
Для этого нужно часто давать небольшое количество жидкости. Не спешите накормить ребенка.

 Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе.
Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе.
 Никогда не используйте ртутный термометр.
Никогда не используйте ртутный термометр. 2 ° C) или выше, или по указанию поставщика
2 ° C) или выше, или по указанию поставщика

 Когда ребёнок здоров, «жёлтые» клетки накапливаются в его пищеварительном тракте и постепенно выводятся из организма.
Когда ребёнок здоров, «жёлтые» клетки накапливаются в его пищеварительном тракте и постепенно выводятся из организма.
 В связи с этим основные действия должны проводиться не с целью избавиться от желтого оттенка кожи, а с целью выявить и устранить причину заболевания.
В связи с этим основные действия должны проводиться не с целью избавиться от желтого оттенка кожи, а с целью выявить и устранить причину заболевания.  Он содержится в таких продуктах питания: тыква; морковь; абрикосы; помидоры; брокколи.
Он содержится в таких продуктах питания: тыква; морковь; абрикосы; помидоры; брокколи.  Билирубин при желтухе в избытке накапливается в крови и не выводится обычным путем, что приводит к пожелтению кожи и склер. В качестве самостоятельного заболевания желтуху не выделяют. Пожелтение склер и кожных покровов врачи воспринимают в качестве опасного сигнала, который всегда повод для качественной диагностики.
Билирубин при желтухе в избытке накапливается в крови и не выводится обычным путем, что приводит к пожелтению кожи и склер. В качестве самостоятельного заболевания желтуху не выделяют. Пожелтение склер и кожных покровов врачи воспринимают в качестве опасного сигнала, который всегда повод для качественной диагностики.
 Иногда назначается биопсия печени, результаты которой позволяют врачу сделать вывод о природе заболевания и серьезности поражения печени.
Иногда назначается биопсия печени, результаты которой позволяют врачу сделать вывод о природе заболевания и серьезности поражения печени. Внимание собственной чистоте, это и есть путь профилактического противодействия желтухе.
Внимание собственной чистоте, это и есть путь профилактического противодействия желтухе.
 Вирусные частицы-вирионы размножаются в цитоплазме клеток печени. После выхода из клеток печени они попадают в желчные протоки и выделяются с желчью в кишечник. Воспалительный процесс в печени, приводящий к повреждению гепатоцитов, имеет иммунологическую основу. Клетки иммунной системы человека, Т-лимфоциты распознают пораженные вирусом гепатоциты и атакуют их. Это приводит к гибели инфицированных гепатоцитов, развитию воспаления (гепатит) и нарушению функции печени.
Вирусные частицы-вирионы размножаются в цитоплазме клеток печени. После выхода из клеток печени они попадают в желчные протоки и выделяются с желчью в кишечник. Воспалительный процесс в печени, приводящий к повреждению гепатоцитов, имеет иммунологическую основу. Клетки иммунной системы человека, Т-лимфоциты распознают пораженные вирусом гепатоциты и атакуют их. Это приводит к гибели инфицированных гепатоцитов, развитию воспаления (гепатит) и нарушению функции печени.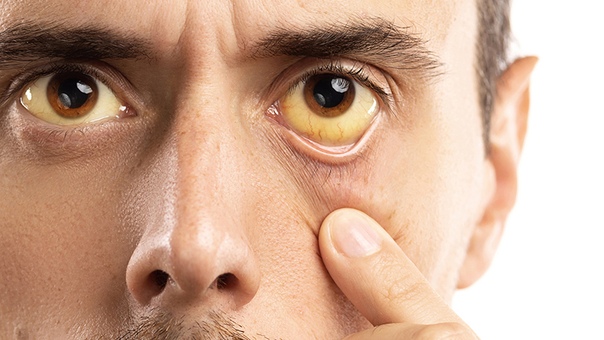
 Если эти антитела обнаруживаются в крови, то контакт с вирусом был: инфекция или вакцинация. Это означает наличие иммунитета к вирусу, то есть риск инфицирования равен нулю и вакцинация от гепатита А не нужна. Повторно заболеть гепатитом А практически невозможно. Если антител нет, то риск есть. Нужна прививка. Существует специальный препарат – иммуноглобулин, который можно ввести непосредственно перед возможным заражением или в течение 2 недель после заражения. Это позволит в течение короткого времени защититься либо от заражения, либо от развития заболевания при состоявшемся заражении.
Если эти антитела обнаруживаются в крови, то контакт с вирусом был: инфекция или вакцинация. Это означает наличие иммунитета к вирусу, то есть риск инфицирования равен нулю и вакцинация от гепатита А не нужна. Повторно заболеть гепатитом А практически невозможно. Если антител нет, то риск есть. Нужна прививка. Существует специальный препарат – иммуноглобулин, который можно ввести непосредственно перед возможным заражением или в течение 2 недель после заражения. Это позволит в течение короткого времени защититься либо от заражения, либо от развития заболевания при состоявшемся заражении. При отсутствии этих антител необходима вакцинация. Не забывайте соблюдать простейшие правила гигиены: мойте руки с мылом после посещения туалета и пользования ванной, после ухода за маленьким ребенком, перед едой и приготовлением пищи.
При отсутствии этих антител необходима вакцинация. Не забывайте соблюдать простейшие правила гигиены: мойте руки с мылом после посещения туалета и пользования ванной, после ухода за маленьким ребенком, перед едой и приготовлением пищи. Затем обычно наступает выздоровление. Большинство случаев гепатита А имеет типичные симптомы, приводит к выздоровлению.
Затем обычно наступает выздоровление. Большинство случаев гепатита А имеет типичные симптомы, приводит к выздоровлению. После введения первой дозы вакцины антитела к вирусу гепатита А у большинства вакцинированных появляются через 2 недели. Длительность защиты с помощью вакцинации не менее 6-10 лет.
После введения первой дозы вакцины антитела к вирусу гепатита А у большинства вакцинированных появляются через 2 недели. Длительность защиты с помощью вакцинации не менее 6-10 лет. При этом наличие маркеров данного вируса в крови чрезвычайно мало, что снижает возможность выявить болезнь на ранней стадии.
При этом наличие маркеров данного вируса в крови чрезвычайно мало, что снижает возможность выявить болезнь на ранней стадии.
 Обычно это происходит такими способами:
Обычно это происходит такими способами:

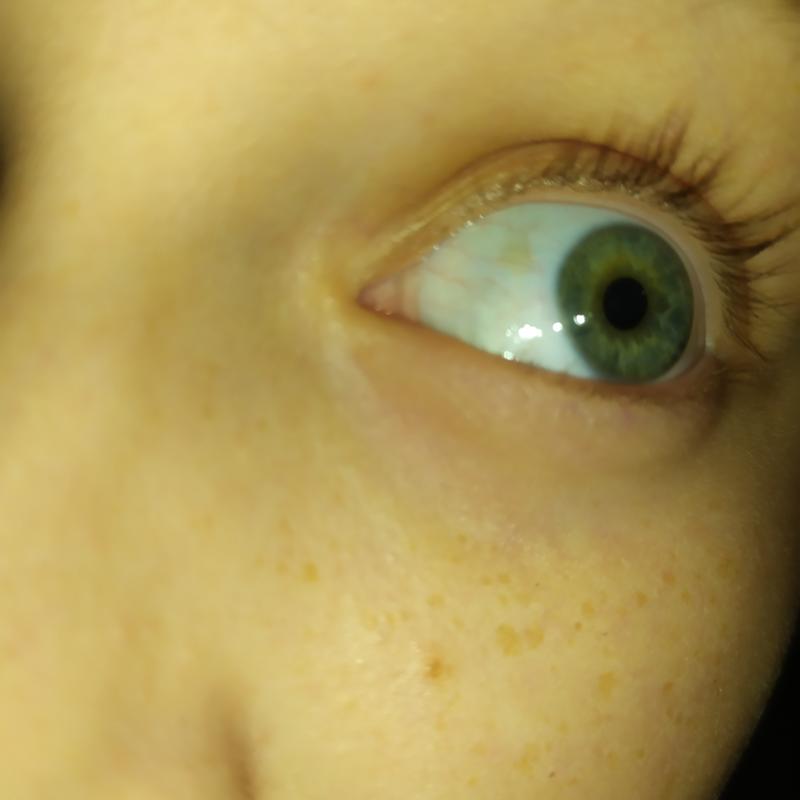 Курс лечения длится в течение 6–12 месяцев. Детям младше 3-х лет стандартная терапия не назначается.
Курс лечения длится в течение 6–12 месяцев. Детям младше 3-х лет стандартная терапия не назначается.
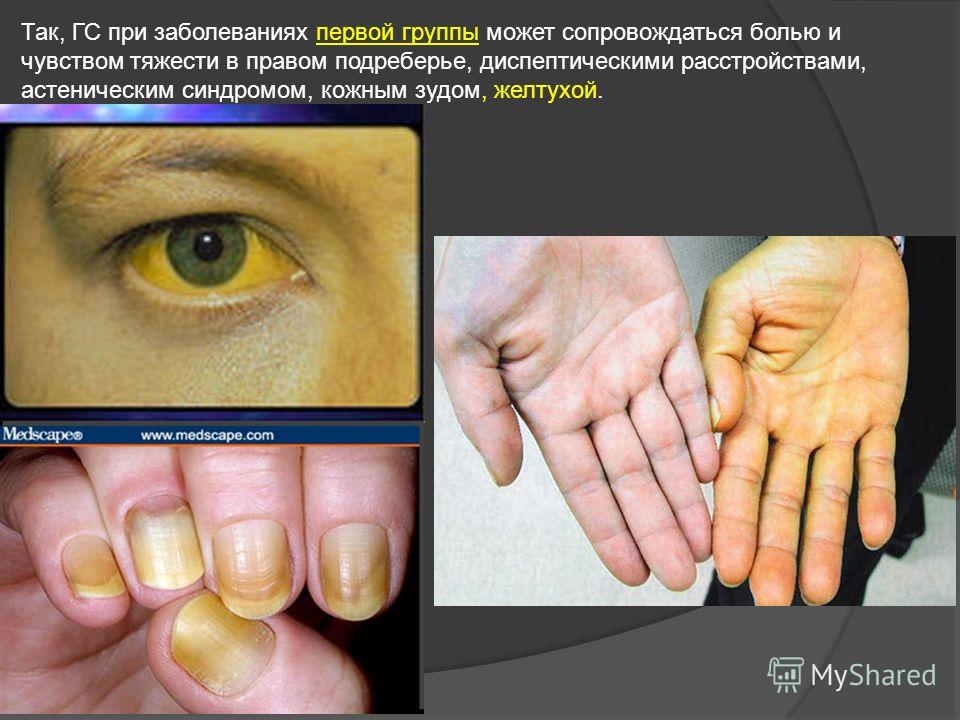 Хронический же тип заболевания можно купировать, если обнаружить на ранней стадии и вовремя начать лечение. В таком случае удастся избежать развития осложнений (цирроза, некроза и т. п.), и маленький пациент сможет вести привычный образ жизни.
Хронический же тип заболевания можно купировать, если обнаружить на ранней стадии и вовремя начать лечение. В таком случае удастся избежать развития осложнений (цирроза, некроза и т. п.), и маленький пациент сможет вести привычный образ жизни.
 Эта детская желтушка обычно проходит через 2-4 недели. Что же вызывает желтуху у детей? Желтуха — это пожелтение кожи и белков глаз, вызванное гипербилирубинемией – то есть, повышением концентрации билирубина в сыворотке крове.
Эта детская желтушка обычно проходит через 2-4 недели. Что же вызывает желтуху у детей? Желтуха — это пожелтение кожи и белков глаз, вызванное гипербилирубинемией – то есть, повышением концентрации билирубина в сыворотке крове.
 Более короткая продолжительность жизни эритроцитов у новорожденных увеличивает выработку билирубина, а низкий уровень бактериальной микрофлоры в кишечнике (которая превращает билирубин в нерастворимую форму),
Более короткая продолжительность жизни эритроцитов у новорожденных увеличивает выработку билирубина, а низкий уровень бактериальной микрофлоры в кишечнике (которая превращает билирубин в нерастворимую форму), Считается, что она вызывается повышенной концентрацией бета-глюкуронидазы в материнском грудном молоке, что вызывает увеличение превращения нерастворимого билирубина обратно в растворимую (неконъюгированную) форму и его обратное всасывание в толстом кишечнике.
Считается, что она вызывается повышенной концентрацией бета-глюкуронидазы в материнском грудном молоке, что вызывает увеличение превращения нерастворимого билирубина обратно в растворимую (неконъюгированную) форму и его обратное всасывание в толстом кишечнике.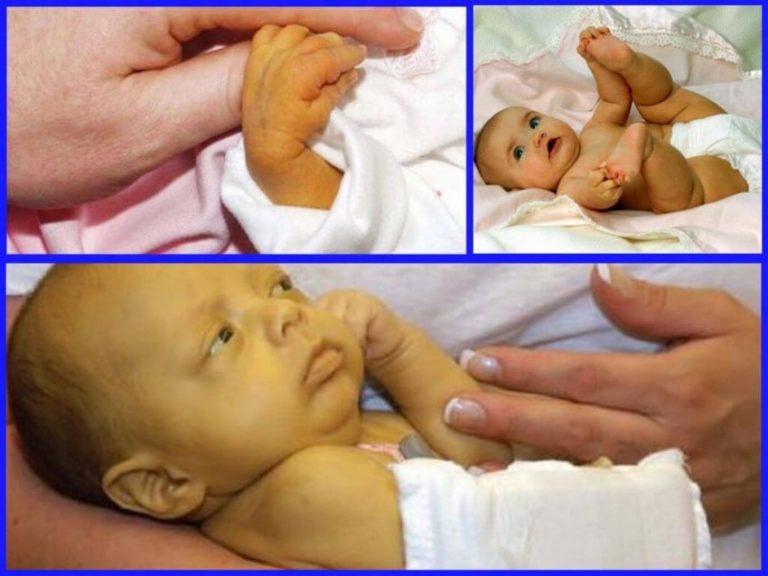
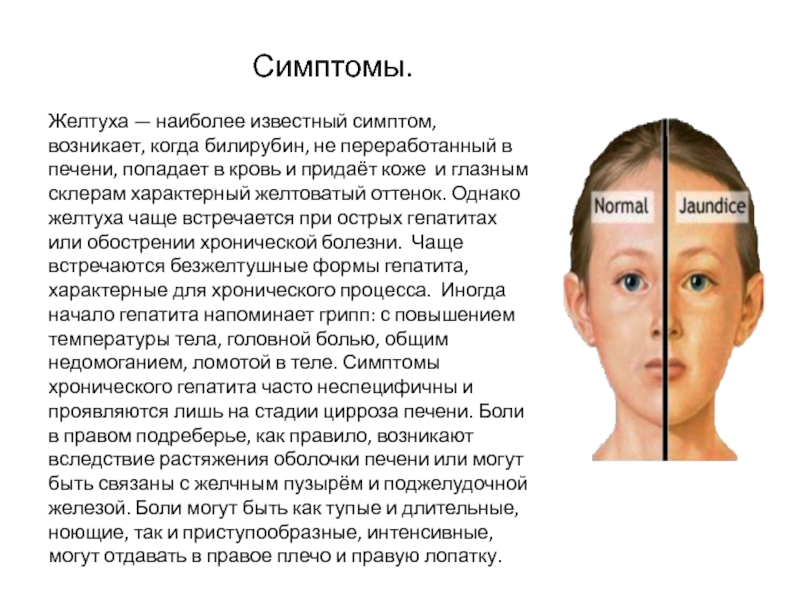
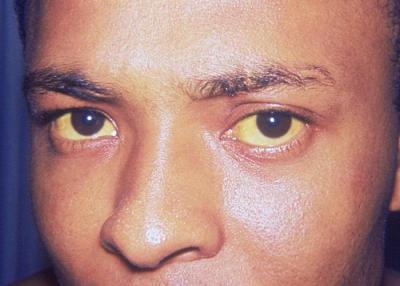
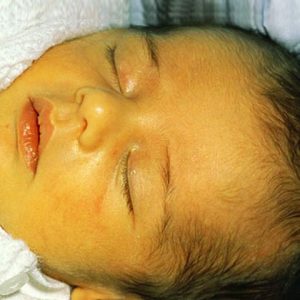 Если уровень билирубина продолжает расти до уровня выше 308 мкмоль / л у доношенного ребенка на грудном вскармливании, может потребоваться временный отказ от грудного молока и переход на молочные смеси. Прекращение грудного вскармливания необходимо только на 1 или 2 дня. Мать при этом должна регулярно сцеживать молоко, чтобы без проблем возобновить кормление грудью, как только уровень билирубина у ребенка начинает снижаться.
Если уровень билирубина продолжает расти до уровня выше 308 мкмоль / л у доношенного ребенка на грудном вскармливании, может потребоваться временный отказ от грудного молока и переход на молочные смеси. Прекращение грудного вскармливания необходимо только на 1 или 2 дня. Мать при этом должна регулярно сцеживать молоко, чтобы без проблем возобновить кормление грудью, как только уровень билирубина у ребенка начинает снижаться.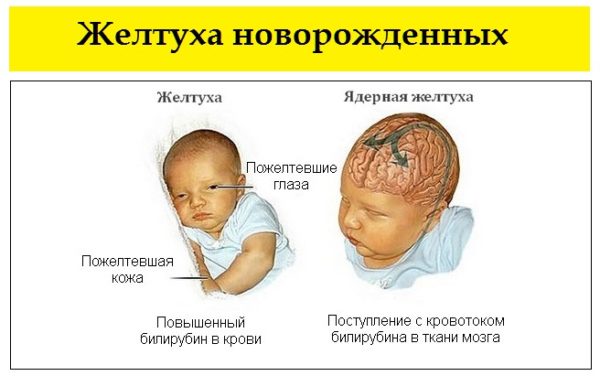 Кровь, взятая для определения концентрации билирубина, должна быть защищена от яркого света, потому что билирубин в пробирках может быстро окисляться при воздействии дневного света.
Кровь, взятая для определения концентрации билирубина, должна быть защищена от яркого света, потому что билирубин в пробирках может быстро окисляться при воздействии дневного света. ru/wp-content/themes/virilis/img/logo.png»
ru/wp-content/themes/virilis/img/logo.png» Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света»
Фотоизомеризация билирубина происходит в коже, поэтому, чем большая площадь тела используется для фототерапии, тем эффективнее процесс лечения. Лампа представляет собой ванночку из безвредного пластика, в основание которой вмонтированы лампы синего света» png»
png» Полное удаление опухоли путем операции или пересадки печени дает наилучшие шансы на выздоровление. Общая выживаемость составляет менее 30%. Факторы, влияющие на вероятность выздоровления:
Полное удаление опухоли путем операции или пересадки печени дает наилучшие шансы на выздоровление. Общая выживаемость составляет менее 30%. Факторы, влияющие на вероятность выздоровления: 
 Опухоль может образоваться в любой части протока. В зависимости от локализации образования существуют три группы: рак внутрипеченочных протоков, рак желчного протока в области ворот печени, рак дистальных желчных протоков.
Опухоль может образоваться в любой части протока. В зависимости от локализации образования существуют три группы: рак внутрипеченочных протоков, рак желчного протока в области ворот печени, рак дистальных желчных протоков.
 Метод щадящий, быстрый и безболезненный. Через небольшой разрез, под короткодействующим наркозом, врач вводит специальный прибор в брюшную полость, осматривает опухоль (на мониторе) и берет кусочек ткани на исследование.
Метод щадящий, быстрый и безболезненный. Через небольшой разрез, под короткодействующим наркозом, врач вводит специальный прибор в брюшную полость, осматривает опухоль (на мониторе) и берет кусочек ткани на исследование. План лечения разрабатывается на междисциплинарной онкологической конференции.
План лечения разрабатывается на междисциплинарной онкологической конференции.
 Т.е. появление асцита у больного с циррозом может быть как осложнением основной болезни, так и признаком рака печени.
Т.е. появление асцита у больного с циррозом может быть как осложнением основной болезни, так и признаком рака печени. Есть некоторые наследственные заболевания, которые повышают вероятность возникновения рака печени.
Есть некоторые наследственные заболевания, которые повышают вероятность возникновения рака печени.
 Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.
Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач ЛIСОД, д.м. н., профессор Алла Винницкая.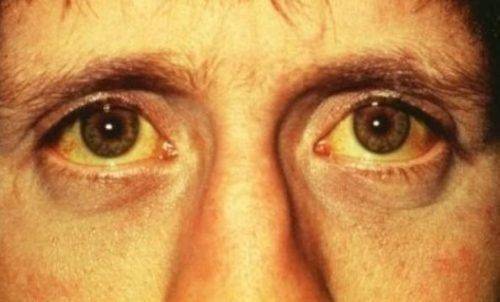 У моего отца поставили диагноз — обьемное оброзование s4 печени c инвазией стенки желчного пузыря, механическая желтуха. Скажите, доктор можно ли ему помочь, пробу не берут — снижают желтизну какая опухоль не знают. Помогите, пожалуйста, что делать. Спасибо.
У моего отца поставили диагноз — обьемное оброзование s4 печени c инвазией стенки желчного пузыря, механическая желтуха. Скажите, доктор можно ли ему помочь, пробу не берут — снижают желтизну какая опухоль не знают. Помогите, пожалуйста, что делать. Спасибо. Параллельно следует сделать стадирование (определить распространенность процесса). После того как у нас будет гистологический диагноз и понятие о том местный ли это процесс или распространенный (метастатический) можно будет выстраивать план лечения.
Параллельно следует сделать стадирование (определить распространенность процесса). После того как у нас будет гистологический диагноз и понятие о том местный ли это процесс или распространенный (метастатический) можно будет выстраивать план лечения.

 Внутри печеночные желчные протоки не расширены . Желчный пузырь удален. Селезенка обычно расположена, плотность ее не изменена, в ее паренхиме множественные кальцинаты. Поджелудочная железа не увеличена в объеме , однородной структуре. Ретропанкреатическое пространство свободно. Объемных образований не выявлено. Параортальные лимфоузлы не увеличены надпочечники обычной формы и размеров. Почки без структурных изменений. В теле Тh21 позвонка нельзя исключить остеосклеротический очаг до 5 мл.
Внутри печеночные желчные протоки не расширены . Желчный пузырь удален. Селезенка обычно расположена, плотность ее не изменена, в ее паренхиме множественные кальцинаты. Поджелудочная железа не увеличена в объеме , однородной структуре. Ретропанкреатическое пространство свободно. Объемных образований не выявлено. Параортальные лимфоузлы не увеличены надпочечники обычной формы и размеров. Почки без структурных изменений. В теле Тh21 позвонка нельзя исключить остеосклеротический очаг до 5 мл.
 Оно не требует лечения при расположении в печени. Для дифференциальной диагностики от опухоли возможно проведение МРТ печени или сканирования с меченными радиоизотопом эритроцитами. Судя по тому что вы описываете (образования в печени и Th21 без динамики с марта 2010) речь не идет об онкологическом заболевании. Находка в 11 грудном позвонке может быть простым так называемым «костным островком».
Оно не требует лечения при расположении в печени. Для дифференциальной диагностики от опухоли возможно проведение МРТ печени или сканирования с меченными радиоизотопом эритроцитами. Судя по тому что вы описываете (образования в печени и Th21 без динамики с марта 2010) речь не идет об онкологическом заболевании. Находка в 11 грудном позвонке может быть простым так называемым «костным островком».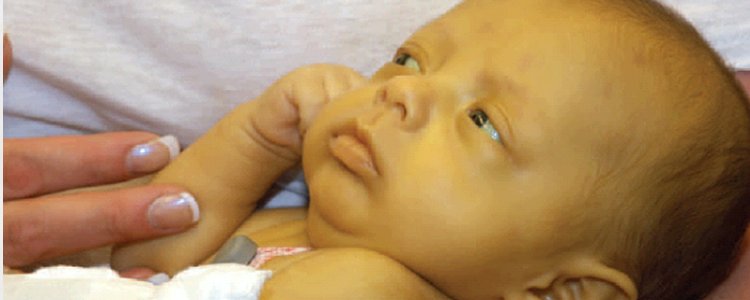 Иногда жалуется на боли в области пупка и печени. Бывают дни, когда температура повышается до 37,5 и выше, и его начинает бить страшный озноб. Он становится очень холодный, губы синеют, начинается сильное потоотделение (как будто водой его окатили). Делаем ему тогда систему, в которую входит физраствор, глюкоза, преднизалон, спазмалгон и реосорбилакт. После системы потоотделение сначала усиливается, а потом прекращается и ситуация более-менее стабилизируется на некоторое время. Скажите мне, пожалуйста, это действительно рак? Или возможна ошибка. Можно что-то сделать, чтобы его вылечить или надо просто ждать конца, а все средства только на короткий срок отодвинут этот конец?
Иногда жалуется на боли в области пупка и печени. Бывают дни, когда температура повышается до 37,5 и выше, и его начинает бить страшный озноб. Он становится очень холодный, губы синеют, начинается сильное потоотделение (как будто водой его окатили). Делаем ему тогда систему, в которую входит физраствор, глюкоза, преднизалон, спазмалгон и реосорбилакт. После системы потоотделение сначала усиливается, а потом прекращается и ситуация более-менее стабилизируется на некоторое время. Скажите мне, пожалуйста, это действительно рак? Или возможна ошибка. Можно что-то сделать, чтобы его вылечить или надо просто ждать конца, а все средства только на короткий срок отодвинут этот конец? Только после этого будет понятно о каком заболевании и, соответственно, лечении будет идти речь.
Только после этого будет понятно о каком заболевании и, соответственно, лечении будет идти речь. У новорожденных гипербилирубинемия часто является временным состоянием, хотя может быть симптомом более серьезного заболевания.Раннее распознавание и лечение важны для предотвращения повышения билирубина до опасного уровня.
У новорожденных гипербилирубинемия часто является временным состоянием, хотя может быть симптомом более серьезного заболевания.Раннее распознавание и лечение важны для предотвращения повышения билирубина до опасного уровня.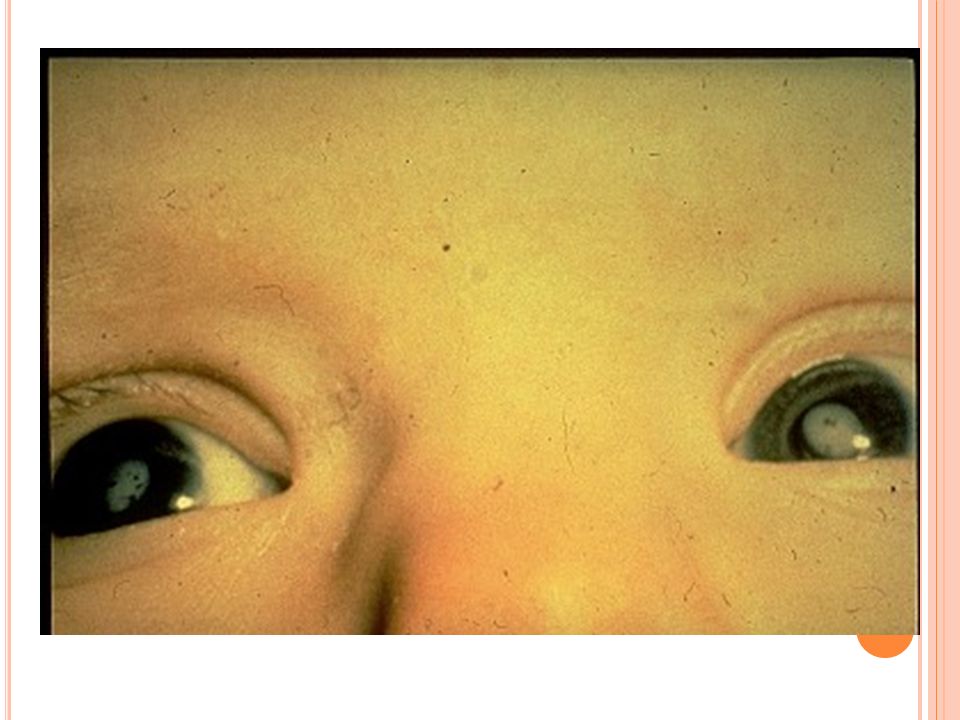
 Или это может быть связано с заболеванием печени, которое не позволяет печени должным образом обрабатывать билирубин.
Или это может быть связано с заболеванием печени, которое не позволяет печени должным образом обрабатывать билирубин. В то же время недостаточное потребление грудного молока может задержать прохождение мекония, богатого билирубином, или первый стул ребенка.Это начальное опорожнение кишечника — важный способ вывести билирубин из организма, отмечает CDC.
В то же время недостаточное потребление грудного молока может задержать прохождение мекония, богатого билирубином, или первый стул ребенка.Это начальное опорожнение кишечника — важный способ вывести билирубин из организма, отмечает CDC.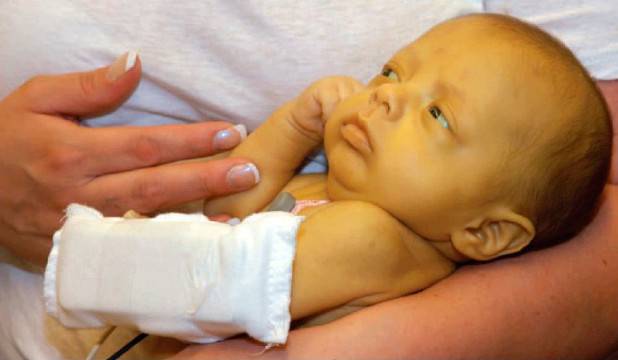
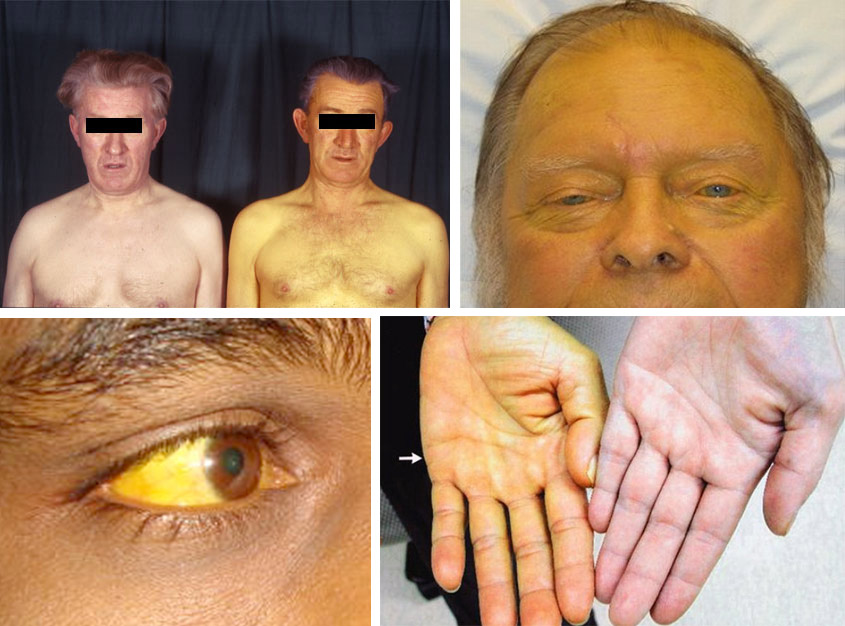
 Билирубин — это коричневато-желтое вещество, которое образуется после распада эритроцитов. Организм избавляется от билирубина через стул (фекалии) и мочу (мочу).
Билирубин — это коричневато-желтое вещество, которое образуется после распада эритроцитов. Организм избавляется от билирубина через стул (фекалии) и мочу (мочу). Чтобы свести к минимуму анализы крови, также используются неинвазивные устройства (чрескожный билирубинометр) для контроля желтухи.
Чтобы свести к минимуму анализы крови, также используются неинвазивные устройства (чрескожный билирубинометр) для контроля желтухи.

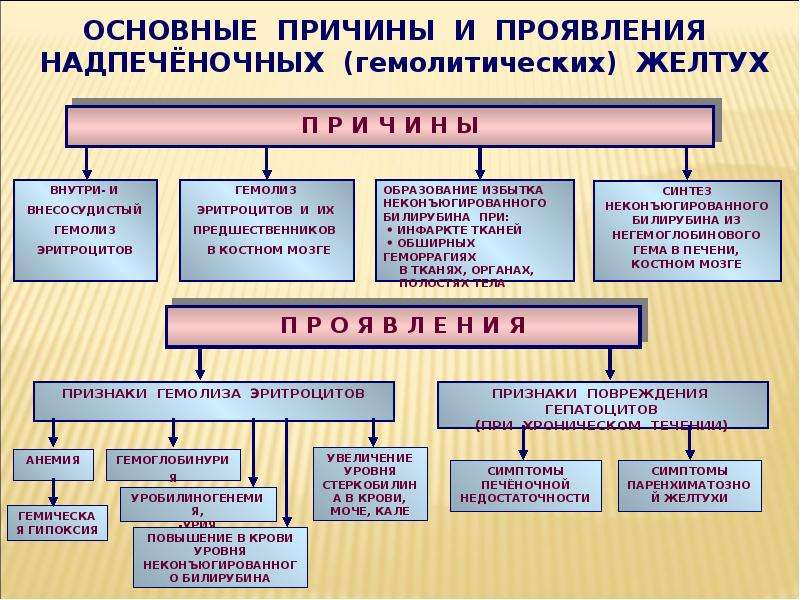 Политика
Политика Иногда преждевременные роды или основное заболевание могут усугубить желтуху.
Иногда преждевременные роды или основное заболевание могут усугубить желтуху. «В этом случае вашего ребенка должен осмотреть врач.”
«В этом случае вашего ребенка должен осмотреть врач.” «Однако очень высокие уровни или неадекватно леченные повышенные уровни могут вызвать повреждение головного мозга, и риск выше для недоношенных детей.Но прежде чем волноваться, знайте, что это необычно ».
«Однако очень высокие уровни или неадекватно леченные повышенные уровни могут вызвать повреждение головного мозга, и риск выше для недоношенных детей.Но прежде чем волноваться, знайте, что это необычно ». . » «Хотя это бывает редко, но когда тяжелая желтуха не поддается лечению другими видами терапии, может потребоваться обменное переливание крови», — говорит д-р.Радхакришнан. «В этой процедуре происходит обмен крови ребенка в небольших объемах, что приводит к разбавлению билирубина и материнских антител. Это требует тщательного наблюдения и должно выполняться в отделении интенсивной терапии новорожденных ».
. » «Хотя это бывает редко, но когда тяжелая желтуха не поддается лечению другими видами терапии, может потребоваться обменное переливание крови», — говорит д-р.Радхакришнан. «В этой процедуре происходит обмен крови ребенка в небольших объемах, что приводит к разбавлению билирубина и материнских антител. Это требует тщательного наблюдения и должно выполняться в отделении интенсивной терапии новорожденных ». По этой причине ваш врач может посоветовать дополнительное кормление помимо грудного вскармливания.
По этой причине ваш врач может посоветовать дополнительное кормление помимо грудного вскармливания.
 Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.
Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.
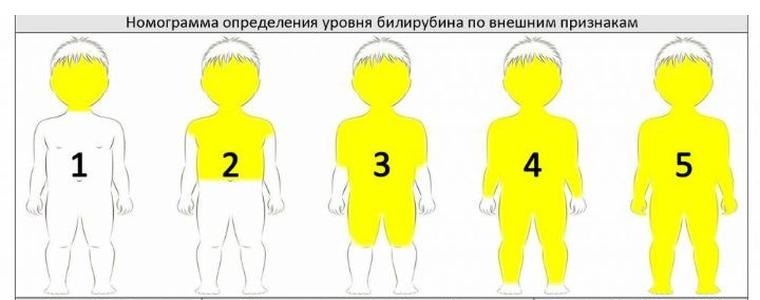
 В некоторых менее тяжелых случаях лечение может проводиться дома.
В некоторых менее тяжелых случаях лечение может проводиться дома.

 Этот водорастворимый билирубин называется конъюгированным билирубином. (Билирубин в крови до того, как он будет поглощен клетками печени, называется неконъюгированным билирубином.)
Этот водорастворимый билирубин называется конъюгированным билирубином. (Билирубин в крови до того, как он будет поглощен клетками печени, называется неконъюгированным билирубином.) Это выводит накопленную желчь обратно в общий желчный проток и выводит его в двенадцатиперстную кишку. Билирубин в желчи придает стулу типичный коричневый цвет.
Это выводит накопленную желчь обратно в общий желчный проток и выводит его в двенадцатиперстную кишку. Билирубин в желчи придает стулу типичный коричневый цвет. Это повышенное количество билирубина затем проникает в ткани тела, вызывая желтуху. Условия, вызывающие повышенную скорость распада эритроцитов, включают:
Это повышенное количество билирубина затем проникает в ткани тела, вызывая желтуху. Условия, вызывающие повышенную скорость распада эритроцитов, включают:
 Иногда это называют механической желтухой или постпеченочной желтухой (печень — другое слово для обозначения печени). Это могут быть следующие условия:
Иногда это называют механической желтухой или постпеченочной желтухой (печень — другое слово для обозначения печени). Это могут быть следующие условия: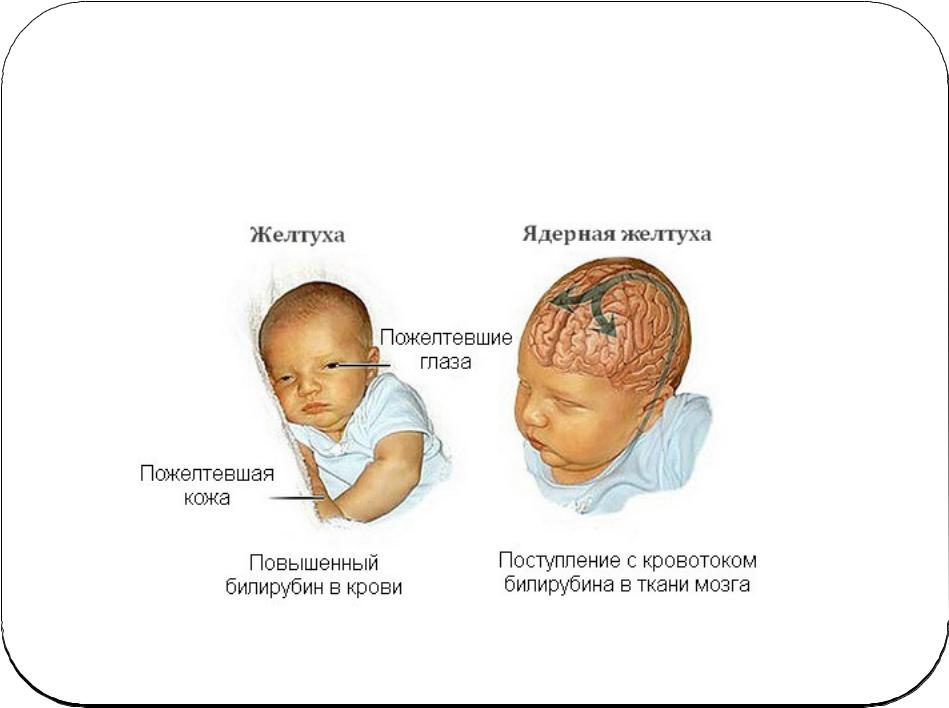 Дополнительные сведения см. В отдельных брошюрах «Острый панкреатит и хронический панкреатит».
Дополнительные сведения см. В отдельных брошюрах «Острый панкреатит и хронический панкреатит». бледный стул (фекалии) и темная моча.
бледный стул (фекалии) и темная моча. Это поможет сузить круг возможных причин желтухи.
Это поможет сузить круг возможных причин желтухи.
 Как правило, желтуха не является физиологической желтухой, если ребенок нездоров и / или желтуха присутствует в первые 24 часа после рождения или длится более 10 дней.
Как правило, желтуха не является физиологической желтухой, если ребенок нездоров и / или желтуха присутствует в первые 24 часа после рождения или длится более 10 дней. Желтуха новорожденных является обычным явлением и встречается примерно у 60% всех новорожденных. (Источник:
Желтуха новорожденных является обычным явлением и встречается примерно у 60% всех новорожденных. (Источник: .
. Ранняя диагностика и лечение причины желтухи могут снизить риск серьезных осложнений, таких как печеночная недостаточность.
Ранняя диагностика и лечение причины желтухи могут снизить риск серьезных осложнений, таких как печеночная недостаточность.


 Признаки острой и хронической форм заболевания могут различаться.
Признаки острой и хронической форм заболевания могут различаться.

 Общие принципы терапии холецистита:
Общие принципы терапии холецистита: В такой ситуации пораженная часть желчного пузыря удаляется.
В такой ситуации пораженная часть желчного пузыря удаляется. )
)
 Нередко заболевание проявляется на фоне общего невроза. Велика роль нервной регуляции работы желчного пузыря и гормонального фона. ДЖВП часто развивается при климаксе, эндокринных нарушениях, в том числе, при сахарном диабете и ожирении. Одновременно с дискинезией желчевыводящих путей часто протекают другие патологии пищеварительной системы: панкреатит, язвенная болезнь, гастрит, воспаление кишечника.
Нередко заболевание проявляется на фоне общего невроза. Велика роль нервной регуляции работы желчного пузыря и гормонального фона. ДЖВП часто развивается при климаксе, эндокринных нарушениях, в том числе, при сахарном диабете и ожирении. Одновременно с дискинезией желчевыводящих путей часто протекают другие патологии пищеварительной системы: панкреатит, язвенная болезнь, гастрит, воспаление кишечника. В медицинском центре Он Клиник ведет прием высококвалифицированный гастроэнтеролог. После глубокого обследования врач порекомендует вам эффективное лечение ДЖВП. Оно поможет восстановить работу желчевыводящих путей и предотвратить развитие осложнений.
В медицинском центре Он Клиник ведет прием высококвалифицированный гастроэнтеролог. После глубокого обследования врач порекомендует вам эффективное лечение ДЖВП. Оно поможет восстановить работу желчевыводящих путей и предотвратить развитие осложнений. ДЖВП – это дискинезия желчевыводящих путей. Согласно классификации, она может быть первичной и вторичной и подразделяться по характеру провоцирующей причины и времени развития.
ДЖВП – это дискинезия желчевыводящих путей. Согласно классификации, она может быть первичной и вторичной и подразделяться по характеру провоцирующей причины и времени развития. Причиной ее возникновения является слишком активное сокращение стенок пораженного органа. Зачастую подобное нарушение наблюдается у молодых пациентов.
Причиной ее возникновения является слишком активное сокращение стенок пораженного органа. Зачастую подобное нарушение наблюдается у молодых пациентов.
 Первичная дискинезия появляется под воздействием самых различных отрицательных факторов в измененных желчных путях. Среди основных причин возникновения этой болезни нужно выделить такие:
Первичная дискинезия появляется под воздействием самых различных отрицательных факторов в измененных желчных путях. Среди основных причин возникновения этой болезни нужно выделить такие:
 Ребенок, страдающий от психосоматических нарушений, отличается строгим выполнением всех данных обещаний, пунктуальностью, добросовестностью. Такие дети отличаются большой ранимостью и подозрительностью, особенно ко всему новому и непривычному. Часто бывают замкнуты и склонны к самообвинению.
Ребенок, страдающий от психосоматических нарушений, отличается строгим выполнением всех данных обещаний, пунктуальностью, добросовестностью. Такие дети отличаются большой ранимостью и подозрительностью, особенно ко всему новому и непривычному. Часто бывают замкнуты и склонны к самообвинению. Она может значительно усиливаться после потребления пищи. При протекании гипертонического типа болезни болевой синдром довольно интенсивный.
Она может значительно усиливаться после потребления пищи. При протекании гипертонического типа болезни болевой синдром довольно интенсивный. В таком случае наблюдаются такие признаки:
В таком случае наблюдаются такие признаки: Боль также отдает в лопатку и спину. Она носит тупой, распирающий характер и продолжается длительное время. При ДЖВП по гипотоническому типу усиление боли происходит после потребления жирной пищи.
Боль также отдает в лопатку и спину. Она носит тупой, распирающий характер и продолжается длительное время. При ДЖВП по гипотоническому типу усиление боли происходит после потребления жирной пищи. Они назначают комплексное исследование, которое позволит определить особенности протекания патологии.
Они назначают комплексное исследование, которое позволит определить особенности протекания патологии.
 Холецистография помогает определить форму и размеры пораженного органа, а также наличие аномалий его развития. Все эти методики позволят точно поставить диагноз ДЖВП желчного пузыря и назначить последующее лечение.
Холецистография помогает определить форму и размеры пораженного органа, а также наличие аномалий его развития. Все эти методики позволят точно поставить диагноз ДЖВП желчного пузыря и назначить последующее лечение. Чтобы основные признаки протекания болезни прошли, потребуется примерно 4 недели.
Чтобы основные признаки протекания болезни прошли, потребуется примерно 4 недели. Они помогают снизить тонус желчевыводящих путей, расслабить сфинктеры, а также препятствуют оттоку желчи. Зачастую назначают препараты, основным действующим веществом которых будет дротаверин. При легких приступах может назначаться «Папаверин».
Они помогают снизить тонус желчевыводящих путей, расслабить сфинктеры, а также препятствуют оттоку желчи. Зачастую назначают препараты, основным действующим веществом которых будет дротаверин. При легких приступах может назначаться «Папаверин».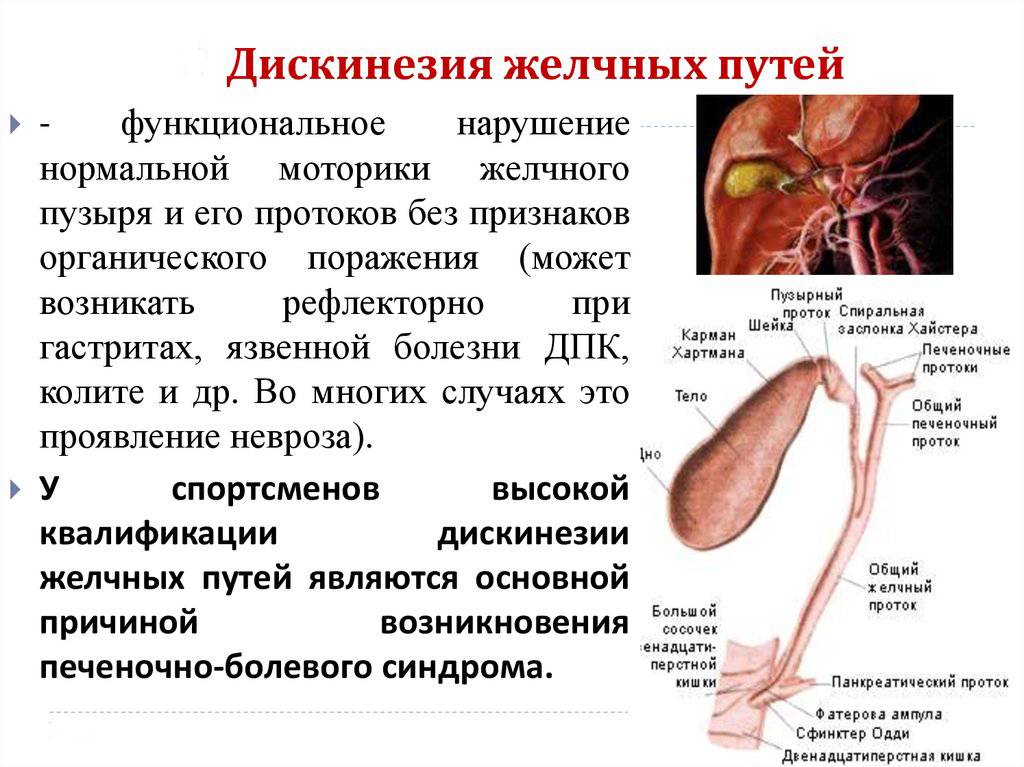 Именно поэтому в состав комплексной терапии обязательно входят тонизирующие или расслабляющие средства. При протекании гипертонической дискинезии назначаются седативные препараты растительного происхождения, а также лекарства, тормозящие процессы перевозбуждения нервной системы. Гипотонический тип болезни требует приема тонизирующих средств.
Именно поэтому в состав комплексной терапии обязательно входят тонизирующие или расслабляющие средства. При протекании гипертонической дискинезии назначаются седативные препараты растительного происхождения, а также лекарства, тормозящие процессы перевозбуждения нервной системы. Гипотонический тип болезни требует приема тонизирующих средств. Солить пищу можно нормально, но во время периода обострения соль ограничивается.
Солить пищу можно нормально, но во время периода обострения соль ограничивается. В частности применяется диадинометрия, которая подразумевает под собой лечебное воздействие на область правого подреберья электрическим током различной частоты. Также применяется электрофорез, который подразумевает под собой воздействие на организм постоянного электрического тока и вводимых с его помощью лекарственных препаратов в область печени.
В частности применяется диадинометрия, которая подразумевает под собой лечебное воздействие на область правого подреберья электрическим током различной частоты. Также применяется электрофорез, который подразумевает под собой воздействие на организм постоянного электрического тока и вводимых с его помощью лекарственных препаратов в область печени. Среди основных нарушений нужно выделить такие, как:
Среди основных нарушений нужно выделить такие, как:
 Это позволит своевременно провести лечение и избежать негативных последствий.
Это позволит своевременно провести лечение и избежать негативных последствий. Кроме того, подобное состояние ведет к застою желчи, что, в свою очередь, может усложняться формированием камней в полости желчного пузыря. И, несмотря на то, что дискинезии желчевыводящих путей время от времени диагностируются у мужчин, чаще всего от подобной хвори страдают именно представительницы женского пола в возрасте от 20 до 40 лет. Именно поэтому каждой девушке стоит ознакомиться с основным причинами и симптомами болезни.
Кроме того, подобное состояние ведет к застою желчи, что, в свою очередь, может усложняться формированием камней в полости желчного пузыря. И, несмотря на то, что дискинезии желчевыводящих путей время от времени диагностируются у мужчин, чаще всего от подобной хвори страдают именно представительницы женского пола в возрасте от 20 до 40 лет. Именно поэтому каждой девушке стоит ознакомиться с основным причинами и симптомами болезни. Это могут быть панкреатиты, энтериты, язвы, гастриты, хронический аппендициты, а также некоторые паразитарные болезни, инфекции, в частности сальмонеллез. К факторам риска также можно отнести и некоторые аллергические заболевания, в частности сезонный ринит и атопический дерматит.
Это могут быть панкреатиты, энтериты, язвы, гастриты, хронический аппендициты, а также некоторые паразитарные болезни, инфекции, в частности сальмонеллез. К факторам риска также можно отнести и некоторые аллергические заболевания, в частности сезонный ринит и атопический дерматит. После обследования и анализов специалист сможет поставить диагноз и определить оптимальную схему лечения. Терапия в данном случае обязательно должна быть комплексной. Как правило, пациентам назначают спазмолитические средства, которые облегчают отток желчи. Обязательной частью лечения должна быть диета, исключающая холодные блюда, жирные продукты, сладости. Если нарушение возникло на фоне невроза, то показан также прием седативных лекарств. Безусловно, в данном случае также важно определить причину дискинезии. Например, при наличии гельминтов используются противопаразитарные препараты, а при болезнях пищеварительной системы внимание нужно уделить и их лечению. Полезным будет и санаторно-курортный отдых.
После обследования и анализов специалист сможет поставить диагноз и определить оптимальную схему лечения. Терапия в данном случае обязательно должна быть комплексной. Как правило, пациентам назначают спазмолитические средства, которые облегчают отток желчи. Обязательной частью лечения должна быть диета, исключающая холодные блюда, жирные продукты, сладости. Если нарушение возникло на фоне невроза, то показан также прием седативных лекарств. Безусловно, в данном случае также важно определить причину дискинезии. Например, при наличии гельминтов используются противопаразитарные препараты, а при болезнях пищеварительной системы внимание нужно уделить и их лечению. Полезным будет и санаторно-курортный отдых. Впрочем, точной статистики по этому поводу не существует, поскольку далеко не каждый больной обращается за врачебной помощью. Дискинезия желчевыводящих путей (ДЖВП) доставляет немало неприятностей, но жизни не угрожает. Тем не менее, следует уметь распознавать эту болезнь, чтобы отличить ее от более тяжелых заболеваний. Кроме того, она в ряде случаев может привести к осложнениям, поэтому стоит знать, как ее лечить.
Впрочем, точной статистики по этому поводу не существует, поскольку далеко не каждый больной обращается за врачебной помощью. Дискинезия желчевыводящих путей (ДЖВП) доставляет немало неприятностей, но жизни не угрожает. Тем не менее, следует уметь распознавать эту болезнь, чтобы отличить ее от более тяжелых заболеваний. Кроме того, она в ряде случаев может привести к осложнениям, поэтому стоит знать, как ее лечить. Из желчного пузыря через другой проток желчь поступает в пищеварительный тракт, а если говорить точнее, в двенадцатиперстную кишку. Часть желчи также поступает через особые желчевыводящие пути непосредственно из печени в двенадцатиперстную кишку, минуя желчный пузырь.
Из желчного пузыря через другой проток желчь поступает в пищеварительный тракт, а если говорить точнее, в двенадцатиперстную кишку. Часть желчи также поступает через особые желчевыводящие пути непосредственно из печени в двенадцатиперстную кишку, минуя желчный пузырь.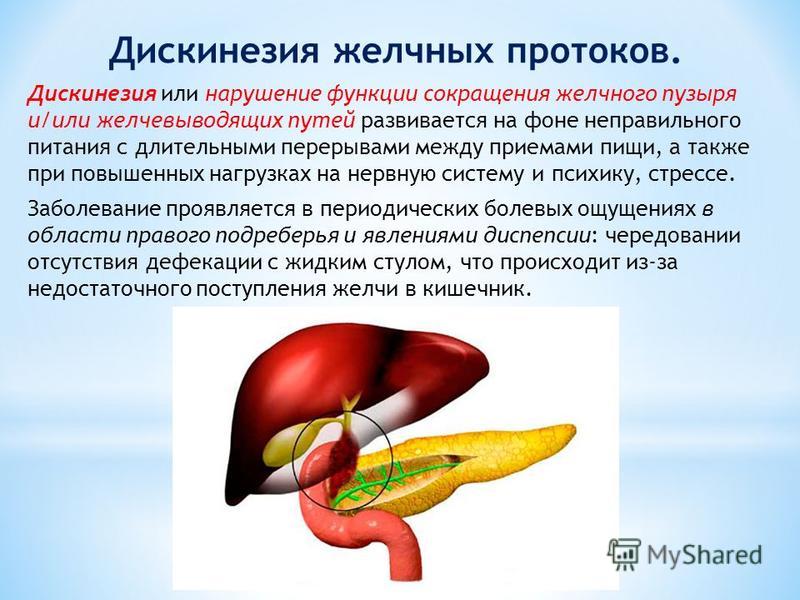 В случае слишком быстрого перемещения желчи она поступает в кишечник в слишком разбавленном виде. А в случае медленного перемещения желчи она не попадает вовремя в кишечник. Находясь слишком долгое время в пузыре, она приобретает чрезмерную насыщенность. Попадание в кишечник как слишком разбавленной, так и слишком концентрированной желчи из желчевыводящих путей отрицательно влияет на пищеварение.
В случае слишком быстрого перемещения желчи она поступает в кишечник в слишком разбавленном виде. А в случае медленного перемещения желчи она не попадает вовремя в кишечник. Находясь слишком долгое время в пузыре, она приобретает чрезмерную насыщенность. Попадание в кишечник как слишком разбавленной, так и слишком концентрированной желчи из желчевыводящих путей отрицательно влияет на пищеварение. В целом дискинезии чаще подвержены женщины, чем мужчины. У детей также может встречаться дискинезия желчевыводящих путей, хотя и не так часто, как у взрослых.
В целом дискинезии чаще подвержены женщины, чем мужчины. У детей также может встречаться дискинезия желчевыводящих путей, хотя и не так часто, как у взрослых.
 Также дискинезии желчевыводящих путей могут наблюдаться при инфекциях и глистных инвазиях, лямблиозах, хронических инфекциях (кариес, тонзиллит и т.д.).
Также дискинезии желчевыводящих путей могут наблюдаться при инфекциях и глистных инвазиях, лямблиозах, хронических инфекциях (кариес, тонзиллит и т.д.). Поэтому любой душевный дискомфорт отражается и на функционировании мышц желчных протоков, и, как следствие, на моторике желчевыводящих путей. К тому же при стрессах и неврозах люди обычно не сильно заботятся о качестве и правильности питания, что также вносит свою лепту в развитие недуга. Особенно отчетливо проявляется зависимость заболевания от состояния нервной системы при гипокинетической форме.
Поэтому любой душевный дискомфорт отражается и на функционировании мышц желчных протоков, и, как следствие, на моторике желчевыводящих путей. К тому же при стрессах и неврозах люди обычно не сильно заботятся о качестве и правильности питания, что также вносит свою лепту в развитие недуга. Особенно отчетливо проявляется зависимость заболевания от состояния нервной системы при гипокинетической форме. Это боль. Но характер боли также неодинаков. При гиперкинетической форме боль появляется приступами, обычно после приема пищи или ночью. Она имеет резкий характер и ощущается в области правого подреберья. Иногда боль может отдавать в плечо или лопатку, немного напоминая кардиалгия или боли при остеохондрозе. Болевой приступ обычно непродолжителен и длится около получаса.
Это боль. Но характер боли также неодинаков. При гиперкинетической форме боль появляется приступами, обычно после приема пищи или ночью. Она имеет резкий характер и ощущается в области правого подреберья. Иногда боль может отдавать в плечо или лопатку, немного напоминая кардиалгия или боли при остеохондрозе. Болевой приступ обычно непродолжителен и длится около получаса. Также при этом возможно пожелтение кожи и белков глаз.
Также при этом возможно пожелтение кожи и белков глаз. Гипокинетическая форма также опасна тем, что ведет к застою желчи (холестазу). В свою очередь, это может привести к острой форме болевого синдрома – коликам, а также к образованию камней в желчном пузыре – желчнокаменной болезни. Воспаление желчного пузыря может перекинуться и на поджелудочную железу, приводя к еще более тяжелому заболеванию – панкреатиту.
Гипокинетическая форма также опасна тем, что ведет к застою желчи (холестазу). В свою очередь, это может привести к острой форме болевого синдрома – коликам, а также к образованию камней в желчном пузыре – желчнокаменной болезни. Воспаление желчного пузыря может перекинуться и на поджелудочную железу, приводя к еще более тяжелому заболеванию – панкреатиту. д.
д.

 Если дискинезия является вторичной, то основные усилия должны быть направлены на устранение основного заболевания. Например, при глистной инвазии проводится терапия при помощи противогельминтных препаратов, в случае гепатитов используются антивирусные средства. Также по возможности проводится и симптоматическая терапия дискинезии, направленная на устранение неприятных ощущений, вызываемых заболеванием.
Если дискинезия является вторичной, то основные усилия должны быть направлены на устранение основного заболевания. Например, при глистной инвазии проводится терапия при помощи противогельминтных препаратов, в случае гепатитов используются антивирусные средства. Также по возможности проводится и симптоматическая терапия дискинезии, направленная на устранение неприятных ощущений, вызываемых заболеванием. Также не следует принимать пищу слишком поздно, последний прием должен быть за 2-3 часа до сна. С другой стороны, не стоит и ложиться на голодный желудок.
Также не следует принимать пищу слишком поздно, последний прием должен быть за 2-3 часа до сна. С другой стороны, не стоит и ложиться на голодный желудок.
 Лучше пить не холодную воду, а нагретую до комнатной температуры. Точный сорт воды лучше всего уточнить у гастроэнтеролога, поскольку все воды имеют различный состав минералов, и неправильный выбор может привести к тому, что они не помогут, а даже навредят.
Лучше пить не холодную воду, а нагретую до комнатной температуры. Точный сорт воды лучше всего уточнить у гастроэнтеролога, поскольку все воды имеют различный состав минералов, и неправильный выбор может привести к тому, что они не помогут, а даже навредят.
 Но, к сожалению, большинство пациентов, обратившихся к врачу с симптомами ДЖВП, не готовы вместо гастроэнтеролога идти к психотерапевту. Поэтому можно ограничиться общими рекомендациями – избегать стрессов, спать достаточное количество времени и принимать легкие седативные средства. При лечении нервных дисфункций врач-психотерпевт может назначить и более сильные средства – транквилизаторы, антидепрессанты и нейролептики.
Но, к сожалению, большинство пациентов, обратившихся к врачу с симптомами ДЖВП, не готовы вместо гастроэнтеролога идти к психотерапевту. Поэтому можно ограничиться общими рекомендациями – избегать стрессов, спать достаточное количество времени и принимать легкие седативные средства. При лечении нервных дисфункций врач-психотерпевт может назначить и более сильные средства – транквилизаторы, антидепрессанты и нейролептики. Следует принять раствор сульфата магния или высокоминерализованной воды и лечь на правый бок, подложив под него грелку.
Следует принять раствор сульфата магния или высокоминерализованной воды и лечь на правый бок, подложив под него грелку.
 Код по МКБ-10 заболевания (международный классификатор болезней): K82.8.0.
Код по МКБ-10 заболевания (международный классификатор болезней): K82.8.0.
 Причина данного типа заболевания – повышенная моторика (двигательный режим) мышц желчевыводящих путей (ЖВП). Расстройство часто встречается у людей молодого возраста.
Причина данного типа заболевания – повышенная моторика (двигательный режим) мышц желчевыводящих путей (ЖВП). Расстройство часто встречается у людей молодого возраста.

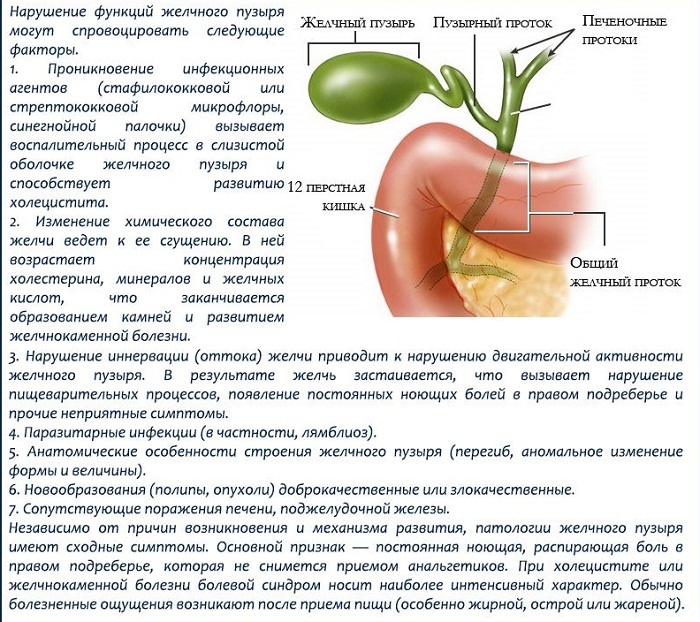 п.).
п.).

 Для лечения используются те же методы, что у взрослых пациентов: диетотерапия, физиотерапия, разгрузка нервной системы, здоровый режим труда и отдыха, специальные упражнения.
Для лечения используются те же методы, что у взрослых пациентов: диетотерапия, физиотерапия, разгрузка нервной системы, здоровый режим труда и отдыха, специальные упражнения.
 Для детей исключается насильственное кормление.
Для детей исключается насильственное кормление.


 Но это не так. Паразитозы не избирательны, ими легко заразиться в закрытом коллективе, например, в детском саду или при выезде на один из популярных восточных или африканских курортов. В медицинском центре «О-Три» проводится быстрая и точная диагностика паразитозов и дисбактериозов, а также эффективное лечение этих состояний.
Но это не так. Паразитозы не избирательны, ими легко заразиться в закрытом коллективе, например, в детском саду или при выезде на один из популярных восточных или африканских курортов. В медицинском центре «О-Три» проводится быстрая и точная диагностика паразитозов и дисбактериозов, а также эффективное лечение этих состояний.
 д.
д.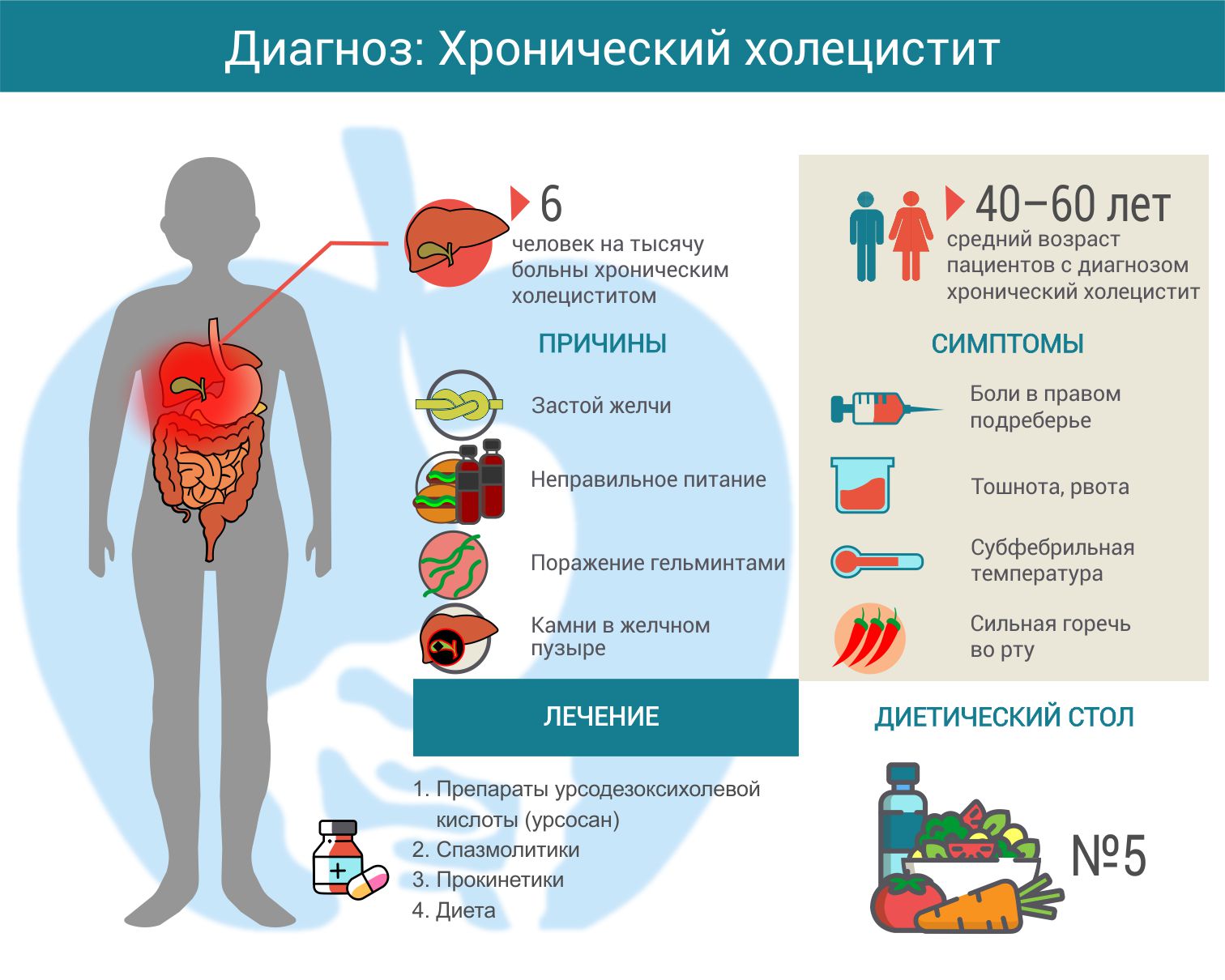 Не всегда ребенку нужны так называемые поливитаминно- минеральные комплексы, которые сейчас широко рекламируют. Они далеко не все хорошо усваиваются организмом, а многие, будучи продуктом синтетического происхождения, еще и накапливаются в органах и тканях, вызывая нежелательные последствия. Исследования показали, что детям нужна аккуратная и избирательная коррекция (восполнение) витаминно-минерального дефицита.
Не всегда ребенку нужны так называемые поливитаминно- минеральные комплексы, которые сейчас широко рекламируют. Они далеко не все хорошо усваиваются организмом, а многие, будучи продуктом синтетического происхождения, еще и накапливаются в органах и тканях, вызывая нежелательные последствия. Исследования показали, что детям нужна аккуратная и избирательная коррекция (восполнение) витаминно-минерального дефицита.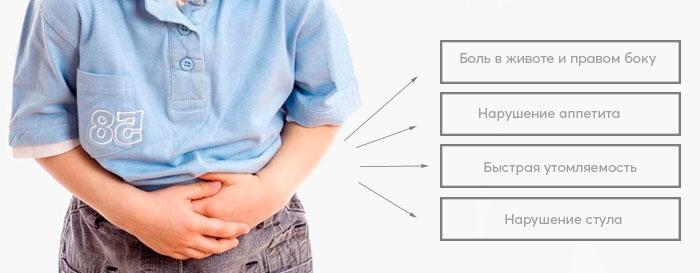 Выпячивание наружной яремной вены называется вздутием яремной вены.
Выпячивание наружной яремной вены называется вздутием яремной вены. Это также может быть вызвано констриктивным перикардитом (инфекцией слизистой оболочки, окружающей сердце) и тампонадой сердца (заполнением мешка вокруг сердца кровью или другой жидкостью), оба из которых ограничивают объем сердца. Правосторонняя сердечная недостаточность — еще одна причина повышенного вздутия яремной вены.
Это также может быть вызвано констриктивным перикардитом (инфекцией слизистой оболочки, окружающей сердце) и тампонадой сердца (заполнением мешка вокруг сердца кровью или другой жидкостью), оба из которых ограничивают объем сердца. Правосторонняя сердечная недостаточность — еще одна причина повышенного вздутия яремной вены. Развитие отека легких не обязательно указывает на сердечную причину и сердечную причину отека легких, не все из них можно отнести к левожелудочковой недостаточности. 1 Большинство женщин, у которых во время беременности развиваются симптомы и признаки сердечной недостаточности, не имеют ранее существовавшей кардиомиопатии. В этой статье описаны сердечные причины отека легких во время беременности со ссылкой на другие дифференциальные диагнозы.
Развитие отека легких не обязательно указывает на сердечную причину и сердечную причину отека легких, не все из них можно отнести к левожелудочковой недостаточности. 1 Большинство женщин, у которых во время беременности развиваются симптомы и признаки сердечной недостаточности, не имеют ранее существовавшей кардиомиопатии. В этой статье описаны сердечные причины отека легких во время беременности со ссылкой на другие дифференциальные диагнозы. В глобальном масштабе косвенные причины материнской смертности составляют четверть смертей, зарегистрированных в промышленно развитых странах, с еще более высокими показателями в Южной Азии и странах Африки к югу от Сахары: 29.3 и 28,6% соответственно. 3
В глобальном масштабе косвенные причины материнской смертности составляют четверть смертей, зарегистрированных в промышленно развитых странах, с еще более высокими показателями в Южной Азии и странах Африки к югу от Сахары: 29.3 и 28,6% соответственно. 3  2 Примечательно, что категория «медицинских и хирургических» расстройств включает в себя преобладание сердечных смертей, которые являются наиболее частой причиной в этой группе, на которую приходится 36,5% смертности, а на желудочковую недостаточность приходится чуть более половины этих смертей.
2 Примечательно, что категория «медицинских и хирургических» расстройств включает в себя преобладание сердечных смертей, которые являются наиболее частой причиной в этой группе, на которую приходится 36,5% смертности, а на желудочковую недостаточность приходится чуть более половины этих смертей. Данные из Великобритании являются диагностически специфичными, что позволяет охарактеризовать различные виды желудочковой недостаточности на те, которые вызваны перипартальной кардиомиопатией, дилатационной кардиомиопатией различных видов и аритмогенной кардиомиопатией правого желудочка.
Данные из Великобритании являются диагностически специфичными, что позволяет охарактеризовать различные виды желудочковой недостаточности на те, которые вызваны перипартальной кардиомиопатией, дилатационной кардиомиопатией различных видов и аритмогенной кардиомиопатией правого желудочка.
 9,10 Увеличенный сердечный выброс направляется в расширенный периферический системный кровоток, который показывает падение системного сосудистого сопротивления с первого триместра и далее.Степень адаптации такова, что разница в артериовенозном кислороде падает на ранних сроках беременности и повышается до уровней, существовавших до беременности, к концу беременности. Как левый, так и правый желудочки демонстрируют признаки увеличения массы, объема и конечного диастолического объема во время беременности. Эти изменения отражают увеличение сердечного выброса и внутрисосудистого объема крови и обращаются вспять после родов. 11 Эти адаптации кратко описаны в Рисунок 1 ниже.
9,10 Увеличенный сердечный выброс направляется в расширенный периферический системный кровоток, который показывает падение системного сосудистого сопротивления с первого триместра и далее.Степень адаптации такова, что разница в артериовенозном кислороде падает на ранних сроках беременности и повышается до уровней, существовавших до беременности, к концу беременности. Как левый, так и правый желудочки демонстрируют признаки увеличения массы, объема и конечного диастолического объема во время беременности. Эти изменения отражают увеличение сердечного выброса и внутрисосудистого объема крови и обращаются вспять после родов. 11 Эти адаптации кратко описаны в Рисунок 1 ниже. Выделяются три специфические для беременности причины сердечной недостаточности (преэклампсия, перипартальная кардиомиопатия и эмболия околоплодными водами) вместе со всеми не связанными с беременностью причинами сердечной недостаточности, которые могут стать сопутствующими заболеваниями, осложняющими беременность.
Выделяются три специфические для беременности причины сердечной недостаточности (преэклампсия, перипартальная кардиомиопатия и эмболия околоплодными водами) вместе со всеми не связанными с беременностью причинами сердечной недостаточности, которые могут стать сопутствующими заболеваниями, осложняющими беременность. 13 Левый желудочек плохо переносит внутривенную нагрузку жидкостью, демонстрируя быстрое повышение левостороннего давления наполнения без каких-либо аналогичных наблюдаемых изменений в правом сердце. 14,15 Иногда при тяжелой преэклампсии выявляется легкое нарушение систолической функции, хотя обычно оно носит временный характер.
13 Левый желудочек плохо переносит внутривенную нагрузку жидкостью, демонстрируя быстрое повышение левостороннего давления наполнения без каких-либо аналогичных наблюдаемых изменений в правом сердце. 14,15 Иногда при тяжелой преэклампсии выявляется легкое нарушение систолической функции, хотя обычно оно носит временный характер. 19,20
19,20  Механизм острого ухудшения не выяснен. 22
Механизм острого ухудшения не выяснен. 22  27 Определение Европейского общества кардиологов менее конкретное, утверждая, что это идиопатическая кардиомиопатия, проявляющаяся недостаточностью левого желудочка в конце беременности или в течение нескольких месяцев после беременности, для которой невозможно найти другую причину.Обычно, но не обязательно, это дилатационная кардиомиопатия, которая развивается при отсутствии какой-либо идентифицируемой причины сердечной недостаточности, включая генетические кардиомиопатии. Патофизиология изучена не полностью, но продукт расщепления пролактина катепсином 16 кДа был идентифицирован как возможный механизм, основанный на индукции апоптоза миоцитов. 27,28 Другие идентифицированные механизмы включают воспалительные изменения, которые вызывают окислительный стресс и развитие аутоиммунитета к белкам сердечного происхождения. 29 Последний механизм может быть результатом повреждения сердца, а не причинным механизмом. Другие исследователи указали на связь между послеродовой кардиомиопатией, преэклампсией и многоплодной беременностью, которые связаны с дисбалансом ангиогенных и антиангиогенных факторов, что повышает вероятность того, что этот механизм также может быть одним из путей, ведущих к развитию кардиомиопатии.
27 Определение Европейского общества кардиологов менее конкретное, утверждая, что это идиопатическая кардиомиопатия, проявляющаяся недостаточностью левого желудочка в конце беременности или в течение нескольких месяцев после беременности, для которой невозможно найти другую причину.Обычно, но не обязательно, это дилатационная кардиомиопатия, которая развивается при отсутствии какой-либо идентифицируемой причины сердечной недостаточности, включая генетические кардиомиопатии. Патофизиология изучена не полностью, но продукт расщепления пролактина катепсином 16 кДа был идентифицирован как возможный механизм, основанный на индукции апоптоза миоцитов. 27,28 Другие идентифицированные механизмы включают воспалительные изменения, которые вызывают окислительный стресс и развитие аутоиммунитета к белкам сердечного происхождения. 29 Последний механизм может быть результатом повреждения сердца, а не причинным механизмом. Другие исследователи указали на связь между послеродовой кардиомиопатией, преэклампсией и многоплодной беременностью, которые связаны с дисбалансом ангиогенных и антиангиогенных факторов, что повышает вероятность того, что этот механизм также может быть одним из путей, ведущих к развитию кардиомиопатии.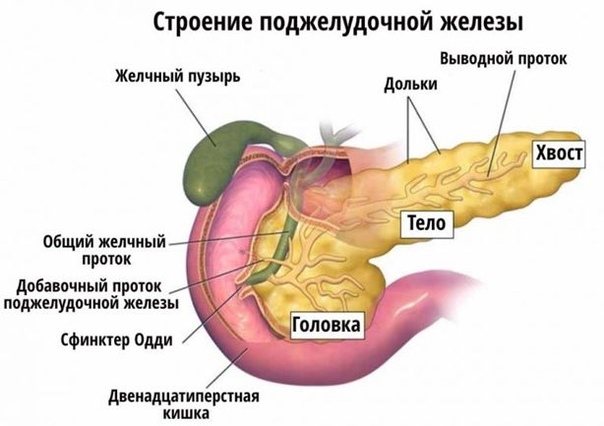 30
30  Правожелудочковая аритмогенная CMO связана с риском внезапной сердечной смерти, которая не изменяется при наступлении беременности. 34
Правожелудочковая аритмогенная CMO связана с риском внезапной сердечной смерти, которая не изменяется при наступлении беременности. 34  35
35  25 Помимо обычно выявляемой дислипидемии, приводящей к ишемической болезни сердца, аномальное происхождение коронарных артерий, расслоение коронарной артерии, тяжелый стеноз аорты и гипертрофическая кардиомиопатия могут проявляться ишемическими симптомами и признаками. Смертность от ишемической болезни сердца является необычным явлением в европейских странах и также не регистрируется в обзорах материнской смертности в Африке.
25 Помимо обычно выявляемой дислипидемии, приводящей к ишемической болезни сердца, аномальное происхождение коронарных артерий, расслоение коронарной артерии, тяжелый стеноз аорты и гипертрофическая кардиомиопатия могут проявляться ишемическими симптомами и признаками. Смертность от ишемической болезни сердца является необычным явлением в европейских странах и также не регистрируется в обзорах материнской смертности в Африке.
 У женщин с обычно прооперированными врожденными пороками сердца беременность протекает без осложнений при хорошей переносимости усилий до беременности. 38 Из нескорректированных поражений синдром Марфана с расширенным корнем аорты и синдром Эйзенменгера несут наибольший риск смерти из-за расслоения или сердечной недостаточности.Врожденно стенозированные клапаны, цианотическое заболевание при отсутствии легочной гипертензии, системный правый желудочек или кровообращение по Фонтану несут умеренный риск сердечной недостаточности, тогда как дефекты перегородки и восстановленная коарктация рассматриваются как поражения с низким риском. 39
У женщин с обычно прооперированными врожденными пороками сердца беременность протекает без осложнений при хорошей переносимости усилий до беременности. 38 Из нескорректированных поражений синдром Марфана с расширенным корнем аорты и синдром Эйзенменгера несут наибольший риск смерти из-за расслоения или сердечной недостаточности.Врожденно стенозированные клапаны, цианотическое заболевание при отсутствии легочной гипертензии, системный правый желудочек или кровообращение по Фонтану несут умеренный риск сердечной недостаточности, тогда как дефекты перегородки и восстановленная коарктация рассматриваются как поражения с низким риском. 39 
 42 Ограниченный полный пульс и умеренно повышенное давление в яремной вене являются следствием увеличения объема плазмы и гипердинамического кровообращения. Ухудшение периферического отека также является физиологическим следствием того, что внесосудистая жидкость может накапливаться к моменту родов, когда кровотечение после родов может потребовать физиологического переливания жидкости, хранящейся в тканях, в истощенный внутрисосудистый отсек. Ладонная эритема обычно наблюдается при отсутствии заболевания печени и отражает повышенную перфузию кожи.Частота сердечных сокращений слегка повышена, чаще встречаются аритмии, в том числе синусовая аритмия. 43 При осмотре прекордиума может быть обнаружен верхушечный толчок, смещенный в шестое межреберье за срединно-ключичной линией. Шумы систолического потока обычно слышны у левого края грудины, вызванные усилением кровотока через аортальный и легочный клапаны. 44 Суфле из молочной железы также может быть слышно из-за повышенного потока через внутренние грудные сосуды.
42 Ограниченный полный пульс и умеренно повышенное давление в яремной вене являются следствием увеличения объема плазмы и гипердинамического кровообращения. Ухудшение периферического отека также является физиологическим следствием того, что внесосудистая жидкость может накапливаться к моменту родов, когда кровотечение после родов может потребовать физиологического переливания жидкости, хранящейся в тканях, в истощенный внутрисосудистый отсек. Ладонная эритема обычно наблюдается при отсутствии заболевания печени и отражает повышенную перфузию кожи.Частота сердечных сокращений слегка повышена, чаще встречаются аритмии, в том числе синусовая аритмия. 43 При осмотре прекордиума может быть обнаружен верхушечный толчок, смещенный в шестое межреберье за срединно-ключичной линией. Шумы систолического потока обычно слышны у левого края грудины, вызванные усилением кровотока через аортальный и легочный клапаны. 44 Суфле из молочной железы также может быть слышно из-за повышенного потока через внутренние грудные сосуды. Третий тон сердца также можно услышать при нормальной беременности.
Третий тон сердца также можно услышать при нормальной беременности. ЭКГ может показывать аномалии сегмента ST, указывающие на ишемию, а также на наджелудочковые аритмии при нормальной беременности. 42
ЭКГ может показывать аномалии сегмента ST, указывающие на ишемию, а также на наджелудочковые аритмии при нормальной беременности. 42  Заболевания класса II включают все другие аритмии, восстановленную тетралогию Фалло и прооперированные дефекты перегородки, которые связаны с небольшим увеличением риска. Заболевания категории II – II ВОЗ, при которых существует значительно повышенный риск неблагоприятных исходов, включают все формы кардиомиопатии, протезы сердечных клапанов, синдром Марфана с градуированным риском в зависимости от степени дилатации аорты, цианотической болезни сердца, кровообращения фонтанов и системный правый желудочек. ВОЗ IV, где риск неблагоприятного исхода достаточно высок, чтобы считать беременность противопоказанной, включает легочную гипертензию, тяжелый симптоматический стеноз аорты или митрального клапана, перенесенную перипартальную кардиомиопатию с остаточным желудочковым нарушением, тяжелую левожелудочковую недостаточность (фракция выброса менее 30%) и аортальный заболевание (либо коарктация, либо синдром Марфана с расширенным корнем аорты более 45 мм).
Заболевания класса II включают все другие аритмии, восстановленную тетралогию Фалло и прооперированные дефекты перегородки, которые связаны с небольшим увеличением риска. Заболевания категории II – II ВОЗ, при которых существует значительно повышенный риск неблагоприятных исходов, включают все формы кардиомиопатии, протезы сердечных клапанов, синдром Марфана с градуированным риском в зависимости от степени дилатации аорты, цианотической болезни сердца, кровообращения фонтанов и системный правый желудочек. ВОЗ IV, где риск неблагоприятного исхода достаточно высок, чтобы считать беременность противопоказанной, включает легочную гипертензию, тяжелый симптоматический стеноз аорты или митрального клапана, перенесенную перипартальную кардиомиопатию с остаточным желудочковым нарушением, тяжелую левожелудочковую недостаточность (фракция выброса менее 30%) и аортальный заболевание (либо коарктация, либо синдром Марфана с расширенным корнем аорты более 45 мм). 26 Клиники комбинированной оценки обычно централизованы в крупных учебных больницах как в промышленно развитых, так и в развивающихся странах, при этом документально подтверждены успешные результаты лечения женщин с заболеваниями III и IV стадий ВОЗ.
26 Клиники комбинированной оценки обычно централизованы в крупных учебных больницах как в промышленно развитых, так и в развивающихся странах, при этом документально подтверждены успешные результаты лечения женщин с заболеваниями III и IV стадий ВОЗ.

 С другой стороны, это способно ускорить начало болезни, поэтому в семьях, где есть больные сахарным диабетом, детям не рекомендуется есть много сладкого.
С другой стороны, это способно ускорить начало болезни, поэтому в семьях, где есть больные сахарным диабетом, детям не рекомендуется есть много сладкого. И ни в коем случае не переохлаждаться, поскольку любое инфекционное или вирусное заболевание может поставить точку в «медовом месяце».
И ни в коем случае не переохлаждаться, поскольку любое инфекционное или вирусное заболевание может поставить точку в «медовом месяце».
 Обязательным при этом остается самоконтроль, а также соблюдение режима питания и инсулинотерапии.
Обязательным при этом остается самоконтроль, а также соблюдение режима питания и инсулинотерапии. Режимы дозирования зависят от возраста, уровня активности, полового созревания, и времени от постановки диагноза. В течение нескольких недель после постановки диагноза, у многих пациентов наступает временное снижение потребности в инсулине из-за остаточного функционирования бетта-клеток (фаза медового месяца). Эта фаза медового месяца может длиться от нескольких месяцев до 2 лет, после чего потребность в инсулине, как правило, составляет 0,7 — 1 единицу/кг/день. В период полового созревания, пациенты нуждаются в более высоких дозах (до 1,5 единиц/кг/день), чтобы компенсировать резистентность к инсулину, обусловленную увеличением уровня гормонов в пубертате.
Режимы дозирования зависят от возраста, уровня активности, полового созревания, и времени от постановки диагноза. В течение нескольких недель после постановки диагноза, у многих пациентов наступает временное снижение потребности в инсулине из-за остаточного функционирования бетта-клеток (фаза медового месяца). Эта фаза медового месяца может длиться от нескольких месяцев до 2 лет, после чего потребность в инсулине, как правило, составляет 0,7 — 1 единицу/кг/день. В период полового созревания, пациенты нуждаются в более высоких дозах (до 1,5 единиц/кг/день), чтобы компенсировать резистентность к инсулину, обусловленную увеличением уровня гормонов в пубертате.
 При этом режиме, дети, как правило, получают нейтральный протамин Хагедорна ( инсулин НПХ) перед завтраком, ужином и перед сном а также получают инсулин короткого действия перед завтраком и ужином. Так как НПХ и инсулин короткого действия можно смешивать, этот режим обеспечивает меньше инъекций, чем базально-болюсный режим. Однако этот рацион питания предусматривает меньшую гибкость, требует установленного ежедневного графика приема пищи и перекусов и в значительной степени заменен аналогами инсулина, гларгином и детемиром, в связи с причиной более низкого риска развития гипогликемии.
При этом режиме, дети, как правило, получают нейтральный протамин Хагедорна ( инсулин НПХ) перед завтраком, ужином и перед сном а также получают инсулин короткого действия перед завтраком и ужином. Так как НПХ и инсулин короткого действия можно смешивать, этот режим обеспечивает меньше инъекций, чем базально-болюсный режим. Однако этот рацион питания предусматривает меньшую гибкость, требует установленного ежедневного графика приема пищи и перекусов и в значительной степени заменен аналогами инсулина, гларгином и детемиром, в связи с причиной более низкого риска развития гипогликемии. Использование инсулиновой помпы для введения базальной дозы обеспечивает максимальную гибкость; помпу можно запрограммировать подавать различные дозы инсулина в разное время в течение дня и ночи.
Использование инсулиновой помпы для введения базальной дозы обеспечивает максимальную гибкость; помпу можно запрограммировать подавать различные дозы инсулина в разное время в течение дня и ночи.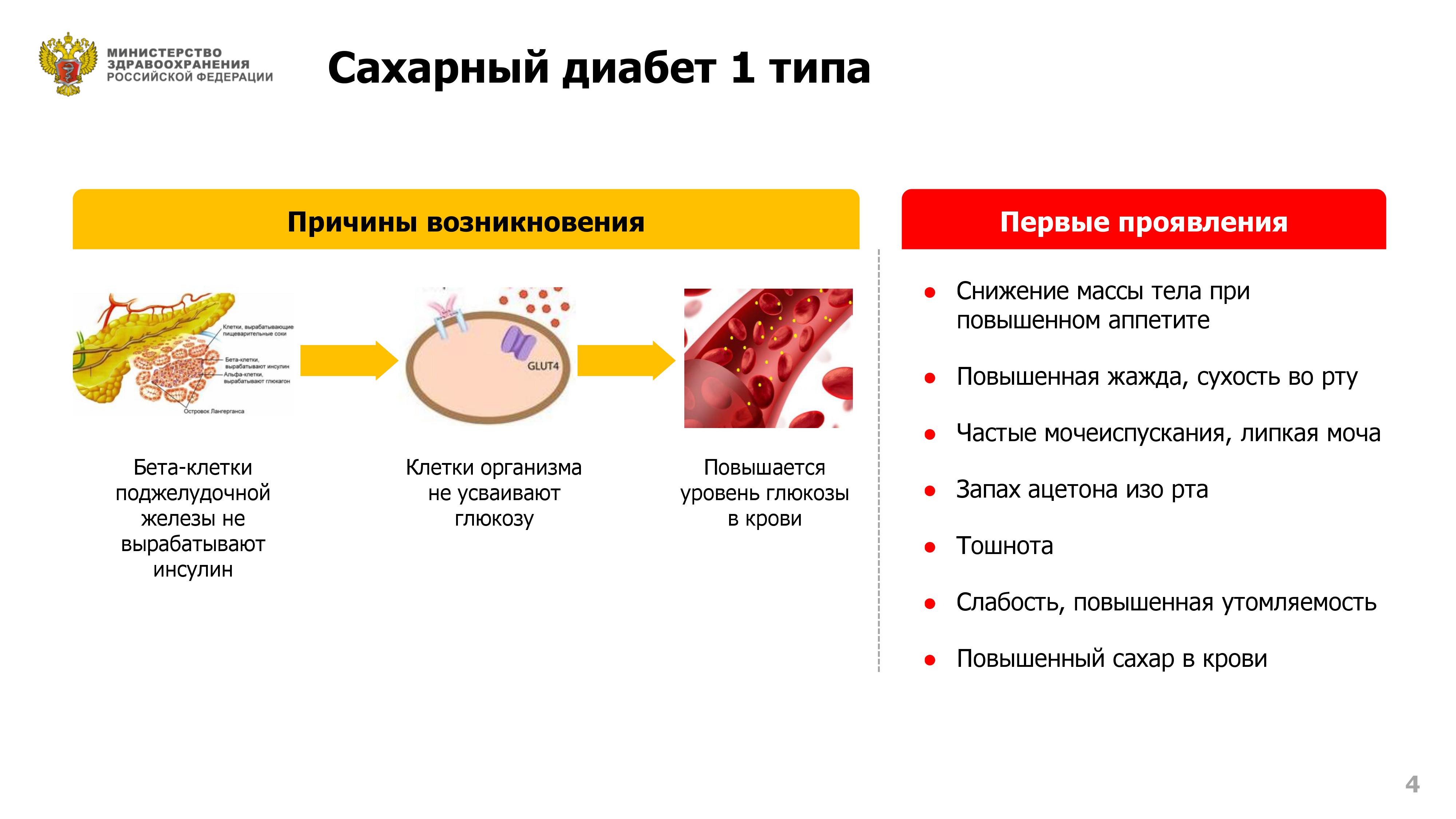
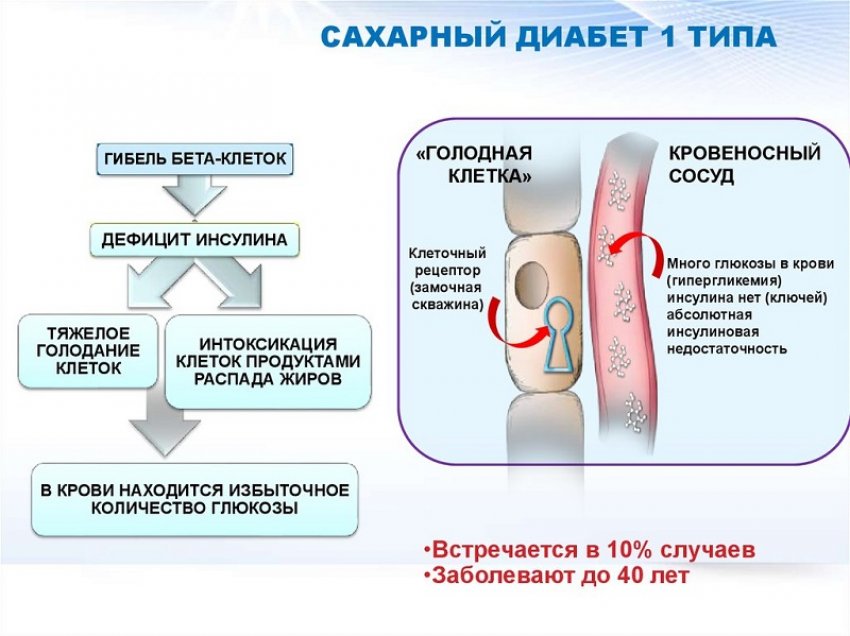 Для самостоятельного измерения уровня сахара крови созданы портативные приборы – глюкометры, размер которых не превышает размеры мобильного телефона, а время получения результата – нескольких секунд.
Для самостоятельного измерения уровня сахара крови созданы портативные приборы – глюкометры, размер которых не превышает размеры мобильного телефона, а время получения результата – нескольких секунд.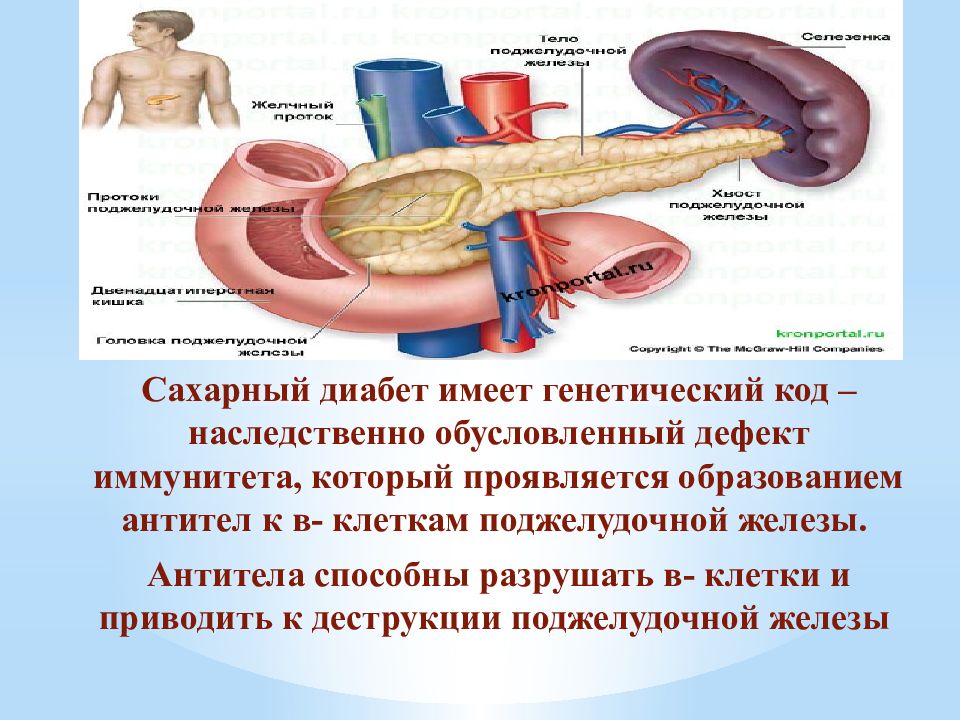 Форма обучения на дому может лишь время от времени и в определенной ситуации понадобиться ученику. В школе главным действующим лицом и помощником для детей остается учитель.
Форма обучения на дому может лишь время от времени и в определенной ситуации понадобиться ученику. В школе главным действующим лицом и помощником для детей остается учитель. Дети и родители обучаются особенностям питания уже при первой госпитализации, когда диагноз сахарного диабета только что был поставлен. По своему составу пища ребенка с диабетом не особенно отличается от пищи здорового человека, просто ежедневно должно учитываться определенное количество углеводов.
Дети и родители обучаются особенностям питания уже при первой госпитализации, когда диагноз сахарного диабета только что был поставлен. По своему составу пища ребенка с диабетом не особенно отличается от пищи здорового человека, просто ежедневно должно учитываться определенное количество углеводов. Если же ребенок принимает участие в спортивном мероприятии, например, в соревновании, кроссе или футбольном матче, у него должен быть в кармане сахар, а у организаторов соревнования – сладкий напиток.
Если же ребенок принимает участие в спортивном мероприятии, например, в соревновании, кроссе или футбольном матче, у него должен быть в кармане сахар, а у организаторов соревнования – сладкий напиток.
 Если же ребенок потерял сознание, требуется немедленно вызвать скорую помощь.
Если же ребенок потерял сознание, требуется немедленно вызвать скорую помощь. Во всем мире существует масса примеров того, как профессиональные спортсмены, будучи больны диабетом, не меняют своего образа жизни из-за болезни, умело рассчитывая физическую нагрузку, режим и инсулинотерапию. Физические упражнения заставляют организм «сжигать» сахар быстрее, чем в обычной обстановке, что способствует более быстрому снижению уровня сахара в крови. Поэтому необходимо иметь в виду, что дети с диабетом перед занятиями должны обязательно проконтролировать сахар крови, поесть или, в крайнем случае, съесть что-то сладкое (например, шоколадку).
Во всем мире существует масса примеров того, как профессиональные спортсмены, будучи больны диабетом, не меняют своего образа жизни из-за болезни, умело рассчитывая физическую нагрузку, режим и инсулинотерапию. Физические упражнения заставляют организм «сжигать» сахар быстрее, чем в обычной обстановке, что способствует более быстрому снижению уровня сахара в крови. Поэтому необходимо иметь в виду, что дети с диабетом перед занятиями должны обязательно проконтролировать сахар крови, поесть или, в крайнем случае, съесть что-то сладкое (например, шоколадку). Рекомендуются те профессии, которые не связаны с экстремальными условиями, ненормированным рабочим днем и отсутствием возможностей для регулярного питания. Можно рекомендовать выбрать, например, занятия языками, различные гуманитарные профессии, имеющие спокойный, облегченный режим работы. В любом случае, нельзя из-за болезни не разрешать овладеть той или иной специальностью, если только она не входит в перечень официально запрещенных для людей с диабетом.
Рекомендуются те профессии, которые не связаны с экстремальными условиями, ненормированным рабочим днем и отсутствием возможностей для регулярного питания. Можно рекомендовать выбрать, например, занятия языками, различные гуманитарные профессии, имеющие спокойный, облегченный режим работы. В любом случае, нельзя из-за болезни не разрешать овладеть той или иной специальностью, если только она не входит в перечень официально запрещенных для людей с диабетом.
 Не думайте, что он хочет пошутить над вами, когда жалуется на жажду или часто просится выйти.
Не думайте, что он хочет пошутить над вами, когда жалуется на жажду или часто просится выйти. Вместе с тем, они требуют ненавязчивого, осторожного присмотра.
Вместе с тем, они требуют ненавязчивого, осторожного присмотра. Сахарный диабет занимает первое место среди всех эндокринных заболеваний у детей. Сахарный диабет у детей протекает относительно остро и без соответствующего лечения, как правило, приобретает тяжелое, прогрессирующее течение. Такое развитие диабета у детей обусловлено интенсивным ростом организма ребенка и соответственно усиленным обменом веществ.
Сахарный диабет занимает первое место среди всех эндокринных заболеваний у детей. Сахарный диабет у детей протекает относительно остро и без соответствующего лечения, как правило, приобретает тяжелое, прогрессирующее течение. Такое развитие диабета у детей обусловлено интенсивным ростом организма ребенка и соответственно усиленным обменом веществ.

 Несмотря на сложность выявления симптомов диабета у ребенка существуют характерные признаки сахарного диабета у детей, облегчающие определение болезни. Так, например, важным симптомом диабета является ночное недержание мочи. При сахарном диабете у детей выделяется в 2-4 раза больше мочи, чем у здоровых детей. Также, у детей больных сахарным диабетом часто возникают поражения кожи (фурункулез), зуд кожи и т.д. У грудных детей сахарный диабет сопровождается расстройством пищеварения (диарея, запор, рвота), беспокойством. Ребенок больной диабетом много и жадно сосет грудь или пьет воду. От сладкой мочи белье и пеленки становятся жесткими, хрустящими. Данные симптомы часто наблюдаются при среднем или тяжелом течении сахарного диабета. При легкой форме сахарного диабета у больных детей может не быть почти никаких жалоб или признаков болезни, и диагноз ставят на основании определения уровня сахара в крови и в моче.
Несмотря на сложность выявления симптомов диабета у ребенка существуют характерные признаки сахарного диабета у детей, облегчающие определение болезни. Так, например, важным симптомом диабета является ночное недержание мочи. При сахарном диабете у детей выделяется в 2-4 раза больше мочи, чем у здоровых детей. Также, у детей больных сахарным диабетом часто возникают поражения кожи (фурункулез), зуд кожи и т.д. У грудных детей сахарный диабет сопровождается расстройством пищеварения (диарея, запор, рвота), беспокойством. Ребенок больной диабетом много и жадно сосет грудь или пьет воду. От сладкой мочи белье и пеленки становятся жесткими, хрустящими. Данные симптомы часто наблюдаются при среднем или тяжелом течении сахарного диабета. При легкой форме сахарного диабета у больных детей может не быть почти никаких жалоб или признаков болезни, и диагноз ставят на основании определения уровня сахара в крови и в моче.
 Питание ребенка больного сахарным диабетом должно отвечать всем требованиям, которые в настоящее время предъявляются к питанию здорового ребенка: диета должна быть максимально сбалансированной по всем важнейшим ингредиентам (белкам, жирам, углеводам и витамины). Соблюдение этого условия, позволяет детям с диабетом нормально расти и развиваться. В то же время специальная диета исключает углеводную нагрузку и тем самым облегчает течение и лечение диабета.
Питание ребенка больного сахарным диабетом должно отвечать всем требованиям, которые в настоящее время предъявляются к питанию здорового ребенка: диета должна быть максимально сбалансированной по всем важнейшим ингредиентам (белкам, жирам, углеводам и витамины). Соблюдение этого условия, позволяет детям с диабетом нормально расти и развиваться. В то же время специальная диета исключает углеводную нагрузку и тем самым облегчает течение и лечение диабета.
 Благодаря внедрению в лечебную практику препаратов инсулина длительного действия, как правило, бывает достаточно одной инъекции инсулина в день.
Благодаря внедрению в лечебную практику препаратов инсулина длительного действия, как правило, бывает достаточно одной инъекции инсулина в день. В РФ, по данным Федерального регистра сахарного диабета, насчитывается более 33 тысяч детей и подростков в возрасте до 18 лет с СД 1-го типа.
В РФ, по данным Федерального регистра сахарного диабета, насчитывается более 33 тысяч детей и подростков в возрасте до 18 лет с СД 1-го типа. Вероятно, что в развитие СД у детей вносят свой вклад в определенном сочетании генетические факторы, факторы образа жизни (питание, двигательная активность), возможно, какие-то вирусные заболевания, стресс и др. С развитием СД2 у подростков связывают недостаточный уровень двигательной активности, малоподвижный образ жизни и особенности питания, характеризующиеся преобладанием нездоровой, калорийной пищи.
Вероятно, что в развитие СД у детей вносят свой вклад в определенном сочетании генетические факторы, факторы образа жизни (питание, двигательная активность), возможно, какие-то вирусные заболевания, стресс и др. С развитием СД2 у подростков связывают недостаточный уровень двигательной активности, малоподвижный образ жизни и особенности питания, характеризующиеся преобладанием нездоровой, калорийной пищи. Поэтому в детском и подростковом возрасте контролировать СД заметно труднее, и необходимо прикладывать больше усилий для достижения поставленных целей лечения.
Поэтому в детском и подростковом возрасте контролировать СД заметно труднее, и необходимо прикладывать больше усилий для достижения поставленных целей лечения. к. чем меньше возраст ребенка, тем больше реакций и отношений он выстраивает, отталкиваясь от родителей. Второе, важно, чтобы запреты и ограничения в жизни ребенка, которые должны быть у детей, не выстраивались только на основании диабета. Например, тебе нельзя сладкое, т.к. у тебя диабет. А разве детям, у которых нет диабета, полезно сладкое? Конечно, нет. Это только один из примеров. Обосновывайте ограничения в жизни ребенка без постоянной ссылки на диабет, т.к. если будете делать так, то любой возненавидит свою болезнь. И третье, воспринимайте своего ребенка и его диабет отдельно. Ваш ребенок – это личность со своими интересами и особенностями характера, да у него есть диабет, но диабет это не весь ваш ребенок, поэтому не сводите все разговоры к тому, какой сегодня сахар, сколько ввел инсулина. Спрашивайте об этом между делом, в первую очередь интересуясь самим ребенком, а не только его диабетом.
к. чем меньше возраст ребенка, тем больше реакций и отношений он выстраивает, отталкиваясь от родителей. Второе, важно, чтобы запреты и ограничения в жизни ребенка, которые должны быть у детей, не выстраивались только на основании диабета. Например, тебе нельзя сладкое, т.к. у тебя диабет. А разве детям, у которых нет диабета, полезно сладкое? Конечно, нет. Это только один из примеров. Обосновывайте ограничения в жизни ребенка без постоянной ссылки на диабет, т.к. если будете делать так, то любой возненавидит свою болезнь. И третье, воспринимайте своего ребенка и его диабет отдельно. Ваш ребенок – это личность со своими интересами и особенностями характера, да у него есть диабет, но диабет это не весь ваш ребенок, поэтому не сводите все разговоры к тому, какой сегодня сахар, сколько ввел инсулина. Спрашивайте об этом между делом, в первую очередь интересуясь самим ребенком, а не только его диабетом. Если говорить про маленьких детей, то сложности в основном связаны с трудностью подбора инсулинотерапии исходя из питания, двигательной активности, в связи с очень выраженной ее лабильностью и необходимостью очень точного соответствия инсулинотерапии потребностям ребенка. И нам здесь во многом, конечно, помогают современные технологии – это помповая инсулинотерапия и системы непрерывного мониторинга. Если говорить про сложности в старшем, подростковом возрасте, то они в основном связаны с психологическими факторами, которые влияют на приверженность к самоконтролю и лечению сахарного диабета. К сожалению, в силу возрастных особенностей подростки недостаточно тщательно контролируют свой СД, а родители, как правило, уже перекладывают контроль за диабетом на подростка. Все это приводит к заметному ухудшению гликемического контроля и повышает риск развития острых и хронических осложнений. Поэтому в этом возрасте детский эндокринолог должен обращать внимание на психологические и психосоциальные аспекты развития подростка.
Если говорить про маленьких детей, то сложности в основном связаны с трудностью подбора инсулинотерапии исходя из питания, двигательной активности, в связи с очень выраженной ее лабильностью и необходимостью очень точного соответствия инсулинотерапии потребностям ребенка. И нам здесь во многом, конечно, помогают современные технологии – это помповая инсулинотерапия и системы непрерывного мониторинга. Если говорить про сложности в старшем, подростковом возрасте, то они в основном связаны с психологическими факторами, которые влияют на приверженность к самоконтролю и лечению сахарного диабета. К сожалению, в силу возрастных особенностей подростки недостаточно тщательно контролируют свой СД, а родители, как правило, уже перекладывают контроль за диабетом на подростка. Все это приводит к заметному ухудшению гликемического контроля и повышает риск развития острых и хронических осложнений. Поэтому в этом возрасте детский эндокринолог должен обращать внимание на психологические и психосоциальные аспекты развития подростка. Кроме того, большая роль в подростковом возрасте отводится работе психолога.
Кроме того, большая роль в подростковом возрасте отводится работе психолога.
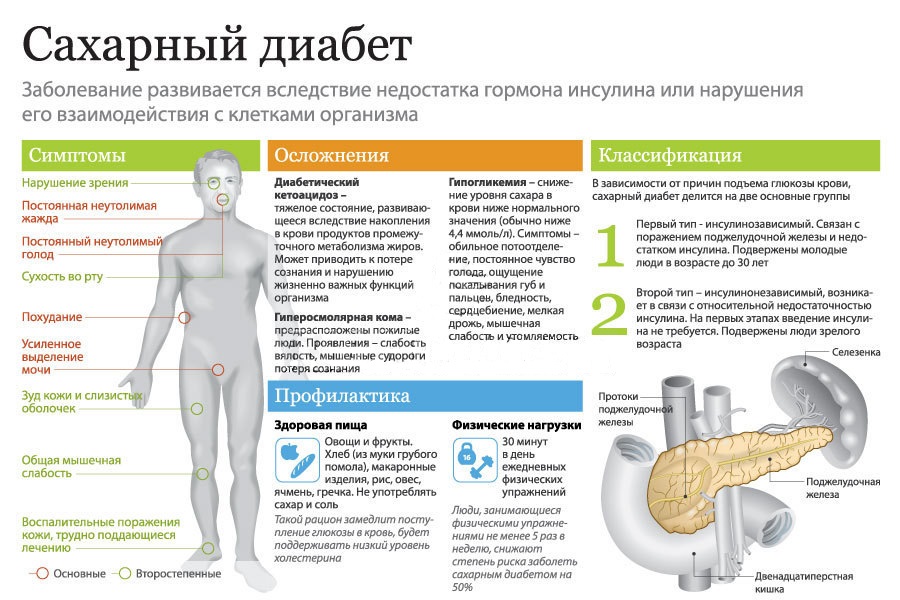
 В этом возрасте, например, очень часто девочки отказываются от помповой инсулинотерапии и непрерывного мониторирования глюкозы, потому что ношение этих устройств выдает их заболевание и, кроме того, внешне выглядит не очень привлекательно.
В этом возрасте, например, очень часто девочки отказываются от помповой инсулинотерапии и непрерывного мониторирования глюкозы, потому что ношение этих устройств выдает их заболевание и, кроме того, внешне выглядит не очень привлекательно.
 Педиатры в Германии, да и во всей Европе обеспокоены: им все чаще приходится иметь дело с этим хроническим заболеванием на практике.
Педиатры в Германии, да и во всей Европе обеспокоены: им все чаще приходится иметь дело с этим хроническим заболеванием на практике.  Впрочем, о причинах можно только догадываться, как и о том, например, почему на севере Европы диабет первого типа чаще встречается, чем на юге, а на западе детей, заболевших диабетом, больше, чем на востоке.
Впрочем, о причинах можно только догадываться, как и о том, например, почему на севере Европы диабет первого типа чаще встречается, чем на юге, а на западе детей, заболевших диабетом, больше, чем на востоке. «Диабет первого типа — это судьбоносное заболевание, — комментирует Томас Капеллен. — Иммунная система делает то, что она не должна была бы делать. Родители, как правило, быстро понимают, что это на всю жизнь. Дети осознают не сразу. Им сложно принять этот факт».
«Диабет первого типа — это судьбоносное заболевание, — комментирует Томас Капеллен. — Иммунная система делает то, что она не должна была бы делать. Родители, как правило, быстро понимают, что это на всю жизнь. Дети осознают не сразу. Им сложно принять этот факт». Девочке не нужно искать укромного места, чтобы измерить показатели и сделать необходимую инъекцию. Открытость и как можно больше «нормальности», — к этому призывают врачи семью и окружение детей, заболевших сахарной болезнью. Ребенок с диабетом может делать все то же самое, что и его сверстники, только должен контролировать уровень сахара в крови и корректировать его.
Девочке не нужно искать укромного места, чтобы измерить показатели и сделать необходимую инъекцию. Открытость и как можно больше «нормальности», — к этому призывают врачи семью и окружение детей, заболевших сахарной болезнью. Ребенок с диабетом может делать все то же самое, что и его сверстники, только должен контролировать уровень сахара в крови и корректировать его.
 Проблемы появляются в переходном возрасте. Голова подростка занята совершенно другими вещами, и он может утратить бдительность.
Проблемы появляются в переходном возрасте. Голова подростка занята совершенно другими вещами, и он может утратить бдительность. Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина.
Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина. Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету.
Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету. Они становятся беспокойными, менее концентрированными и на любые мелочи реагируют более агрессивно.
Они становятся беспокойными, менее концентрированными и на любые мелочи реагируют более агрессивно.
 Если на этой стадии может возникнуть диабетическая кома.
Если на этой стадии может возникнуть диабетическая кома. Организму ребёнка в сутки требуется около 10 гр. углеводов на 1 кг. веса. По этой причине дети так особенно любят сладкое – это просто естественная потребность растущего организма. Так что вопреки всеобщему убеждению, повышенное употребление сладкого в детском возрасте не приведёт к сахарному диабету. Ещё не до конца сформированная нервная система ребёнка, может давать сбои, и влиять на уровень сахара в крови, поэтому особенно бережно следует оберегать детей от нервных стрессов и потрясений.
Организму ребёнка в сутки требуется около 10 гр. углеводов на 1 кг. веса. По этой причине дети так особенно любят сладкое – это просто естественная потребность растущего организма. Так что вопреки всеобщему убеждению, повышенное употребление сладкого в детском возрасте не приведёт к сахарному диабету. Ещё не до конца сформированная нервная система ребёнка, может давать сбои, и влиять на уровень сахара в крови, поэтому особенно бережно следует оберегать детей от нервных стрессов и потрясений. Вовсе не обязательно, что дети, для которых характерны перечисленные выше признаки (все, или часть из них), заболеют диабетом. Но у них к этому недугу существует предрасположенность, которая может реализоваться под воздействием тех или иных внешних факторов. Чаще всего такими провоцирующими факторами становятся перенесенное инфекционное заболевание.
Вовсе не обязательно, что дети, для которых характерны перечисленные выше признаки (все, или часть из них), заболеют диабетом. Но у них к этому недугу существует предрасположенность, которая может реализоваться под воздействием тех или иных внешних факторов. Чаще всего такими провоцирующими факторами становятся перенесенное инфекционное заболевание.
 В США почти каждый третий ребенок имеет избыточный вес. Когда ребенок набирает вес, вероятность заболевания диабетом увеличивается в два раза.
В США почти каждый третий ребенок имеет избыточный вес. Когда ребенок набирает вес, вероятность заболевания диабетом увеличивается в два раза.
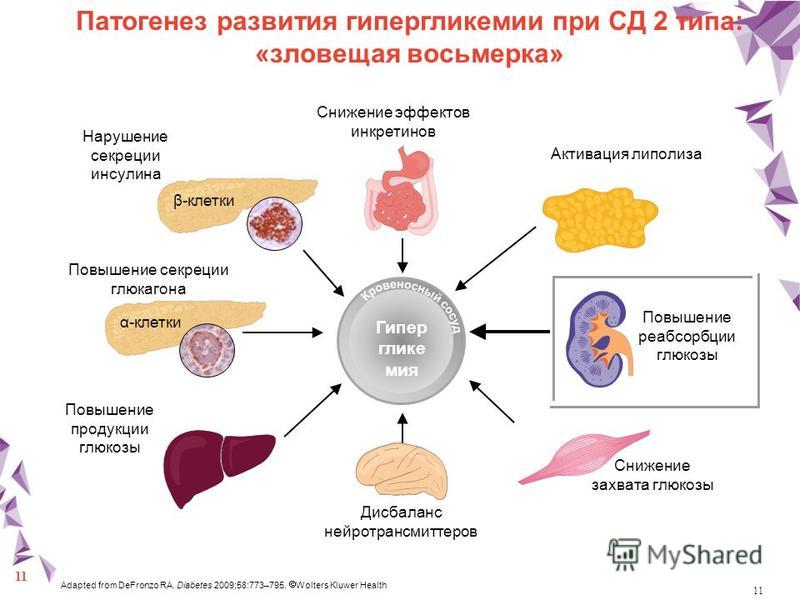 Они могут использовать традиционный тест из пальца или непрерывный монитор глюкозы.
Они могут использовать традиционный тест из пальца или непрерывный монитор глюкозы.

 Это особенно важно, когда они не с вами.
Это особенно важно, когда они не с вами.


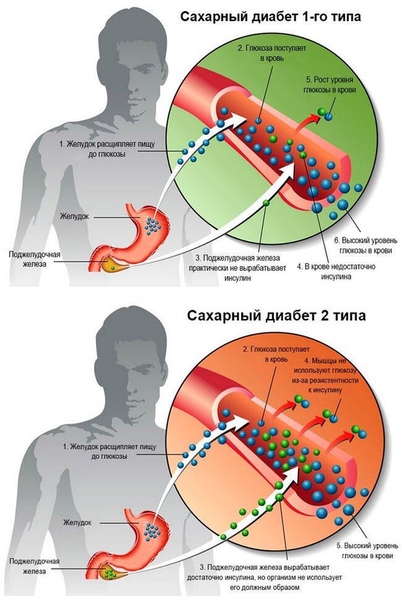
 Если вы заметили у своего ребенка какие-либо симптомы диабета, важно как можно скорее пройти медицинский осмотр, чтобы врач мог сразу же начать лечение.
Если вы заметили у своего ребенка какие-либо симптомы диабета, важно как можно скорее пройти медицинский осмотр, чтобы врач мог сразу же начать лечение. Примерно каждый 400 детей в Соединенных Штатах заболевает диабетом 1 типа.
Примерно каждый 400 детей в Соединенных Штатах заболевает диабетом 1 типа. Без инсулина глюкоза накапливается в кровотоке, лишая клетки организма энергии.
Без инсулина глюкоза накапливается в кровотоке, лишая клетки организма энергии.

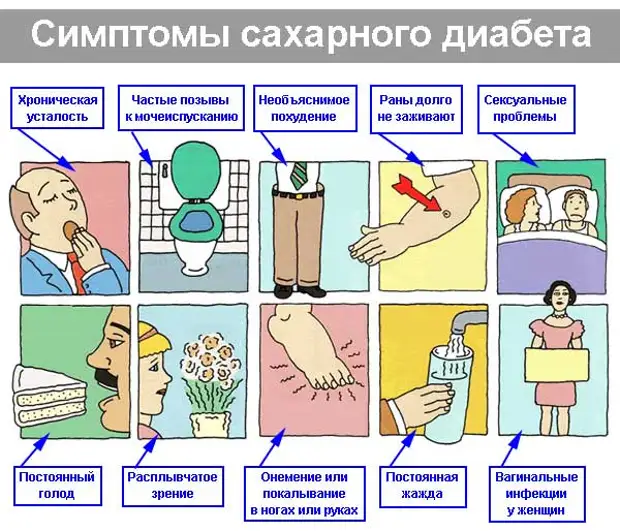 Мы также можем помочь вам получить доступ к гибридным системам с обратной связью, которые интегрируют данные с устройства CGM пациента с его инсулиновой помпой для более постоянного контроля уровня глюкозы.
Мы также можем помочь вам получить доступ к гибридным системам с обратной связью, которые интегрируют данные с устройства CGM пациента с его инсулиновой помпой для более постоянного контроля уровня глюкозы. Каждый из них обозначается именем, например IDDM1.
Каждый из них обозначается именем, например IDDM1.




 Некоторые национальности более подвержены диабету, чем другие. Однако питание и вес играют гораздо большую роль в определении того, заболеет ли ребенок диабетом 2 типа.
Некоторые национальности более подвержены диабету, чем другие. Однако питание и вес играют гораздо большую роль в определении того, заболеет ли ребенок диабетом 2 типа. Доктор Чоудхари призывает своих пациентов с диабетом 1 типа есть здоровую, хорошо сбалансированную пищу и избегать сахара или газированных напитков, если у них не очень низкий уровень сахара в крови.
Доктор Чоудхари призывает своих пациентов с диабетом 1 типа есть здоровую, хорошо сбалансированную пищу и избегать сахара или газированных напитков, если у них не очень низкий уровень сахара в крови.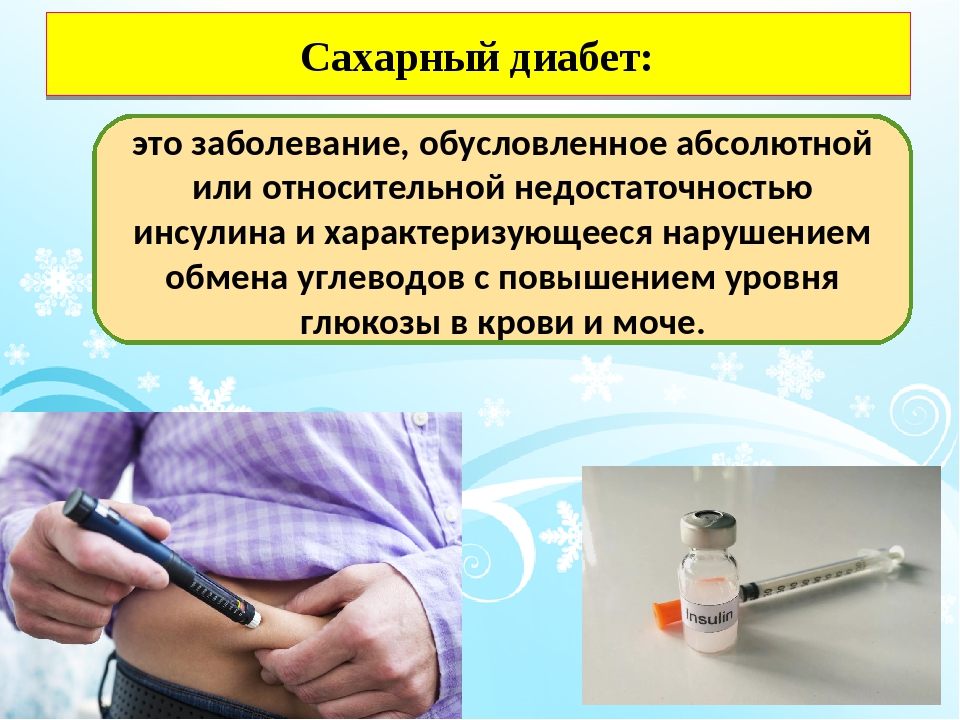
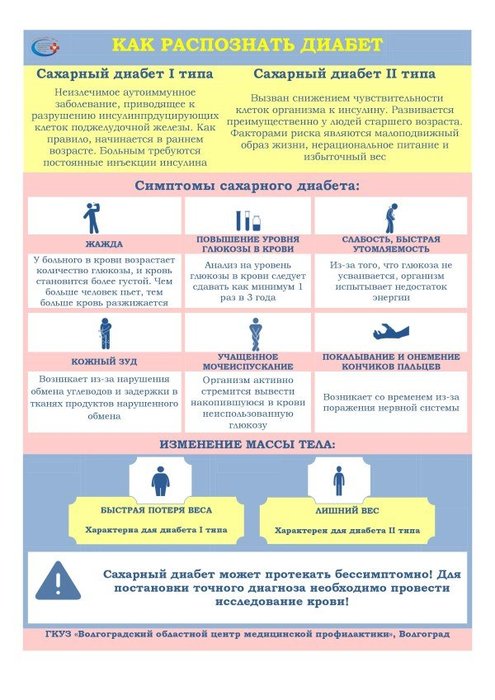
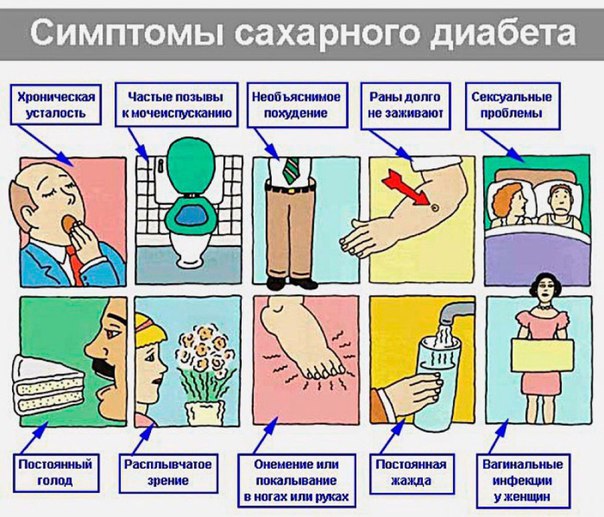
 Симптомы обычно развиваются быстро, в течение нескольких недель, и включают:
Симптомы обычно развиваются быстро, в течение нескольких недель, и включают: Несмотря на то, что диабет 2 типа очень редко встречается у маленьких детей, люди с большей вероятностью разовьются позже, если в детстве они имели избыточный вес или страдали ожирением.Следите за тем, чтобы ваш ребенок ел здоровую диету, регулярно занимался спортом и не набирал лишний вес, чтобы защитить его от диабета в будущем.
Несмотря на то, что диабет 2 типа очень редко встречается у маленьких детей, люди с большей вероятностью разовьются позже, если в детстве они имели избыточный вес или страдали ожирением.Следите за тем, чтобы ваш ребенок ел здоровую диету, регулярно занимался спортом и не набирал лишний вес, чтобы защитить его от диабета в будущем.

 Также неплохо познакомить их с другими детьми, больными диабетом.
Также неплохо познакомить их с другими детьми, больными диабетом. К счастью, существует больше простых способов отслеживать уровень сахара в крови и вводить инсулин, чем когда-либо.Мы готовы дать вам четкие ответы на все вопросы, от мониторинга уровня глюкозы до планирования приема пищи.
К счастью, существует больше простых способов отслеживать уровень сахара в крови и вводить инсулин, чем когда-либо.Мы готовы дать вам четкие ответы на все вопросы, от мониторинга уровня глюкозы до планирования приема пищи.  Без инсулина наши клетки не могут функционировать, потому что глюкоза остается заблокированной. В результате глюкоза из пищи накапливается в кровотоке. Слишком много накопленной глюкозы приводит к повышению уровня сахара в крови, что затем вызывает развитие симптомов.
Без инсулина наши клетки не могут функционировать, потому что глюкоза остается заблокированной. В результате глюкоза из пищи накапливается в кровотоке. Слишком много накопленной глюкозы приводит к повышению уровня сахара в крови, что затем вызывает развитие симптомов..jpg) При диабете 1 типа ключа просто нет. «Полное отсутствие инсулина, поступающего из клеток поджелудочной железы», — говорит она. По сути, организм разрушает клетки поджелудочной железы, которые отвечают за выработку инсулина.
При диабете 1 типа ключа просто нет. «Полное отсутствие инсулина, поступающего из клеток поджелудочной железы», — говорит она. По сути, организм разрушает клетки поджелудочной железы, которые отвечают за выработку инсулина. В некоторых случаях члены семьи людей с диабетом 1 типа также страдали аутоиммунными заболеваниями, такими как целиакия или волчанка.
В некоторых случаях члены семьи людей с диабетом 1 типа также страдали аутоиммунными заболеваниями, такими как целиакия или волчанка. Это означает, что иммунная система их организма начнет атаковать собственные клетки. При диабете 1 типа организм атакует бета-клетки поджелудочной железы, которые отвечают за выработку инсулина.
Это означает, что иммунная система их организма начнет атаковать собственные клетки. При диабете 1 типа организм атакует бета-клетки поджелудочной железы, которые отвечают за выработку инсулина. Это происходит потому, что организм больше не может превращать глюкозу в топливо, и он начинает сжигать жир, который затем производит кетоны в крови и моче.
Это происходит потому, что организм больше не может превращать глюкозу в топливо, и он начинает сжигать жир, который затем производит кетоны в крови и моче.
 Чтобы ребенку было легче, наметьте ему точки от макушки головы до конца лап. Попросите постараться не выходить за эти границы.
Чтобы ребенку было легче, наметьте ему точки от макушки головы до конца лап. Попросите постараться не выходить за эти границы.

 Не нужно слишком тереть лист, так как он может начать скатываться и повредится. Излишки воды уберите салфеткой. Бумага не должна блестеть.
Не нужно слишком тереть лист, так как он может начать скатываться и повредится. Излишки воды уберите салфеткой. Бумага не должна блестеть.
 Затем другой цвет другой палочкой.
Затем другой цвет другой палочкой. Дайте высохнуть.
Дайте высохнуть.  Достаточно привести в пример хотя бы, как вел себя кот в сапогах, и сразу же понятно, что значит настоящий эстет и хозяин своей жизни, несмотря на то, что мы порой наивно полагаем, что имеем над котами хоть какую-то власть.
Достаточно привести в пример хотя бы, как вел себя кот в сапогах, и сразу же понятно, что значит настоящий эстет и хозяин своей жизни, несмотря на то, что мы порой наивно полагаем, что имеем над котами хоть какую-то власть. Посмотрите, какой гордый и красивый образец. Это не кот в сапогах, его проще назвать Васькой, но именно такого всякий ребенок полюбит.
Посмотрите, какой гордый и красивый образец. Это не кот в сапогах, его проще назвать Васькой, но именно такого всякий ребенок полюбит.
 В нашем уроке мы будем легко нарисовать простую, но красивую кошку пошагово.
В нашем уроке мы будем легко нарисовать простую, но красивую кошку пошагово.
 Наша основа будет состоять из нескольких фигурок – я рисую форму головы, тела, сверху расположились треугольники ушек. Смотрите, уже начинает напоминать нарисованную кошечку! Старайтесь, чтобы линии основы были едва видны, это позволит нам в дальнейшем не отвлекаться на них. Далее я начинаю прорисовывать мордашку кошки. Она несколько заостренная, в нижней части мордочки расположились носик и рот. Чуть выше носа рисуем формы глаз кошки.
Наша основа будет состоять из нескольких фигурок – я рисую форму головы, тела, сверху расположились треугольники ушек. Смотрите, уже начинает напоминать нарисованную кошечку! Старайтесь, чтобы линии основы были едва видны, это позволит нам в дальнейшем не отвлекаться на них. Далее я начинаю прорисовывать мордашку кошки. Она несколько заостренная, в нижней части мордочки расположились носик и рот. Чуть выше носа рисуем формы глаз кошки. У котят всегда голова достаточно большая на мультяшных рисунках, мы также будем использовать этот прием. Дальше я рисую линии – они будут означать корпус и хвостик.
У котят всегда голова достаточно большая на мультяшных рисунках, мы также будем использовать этот прием. Дальше я рисую линии – они будут означать корпус и хвостик.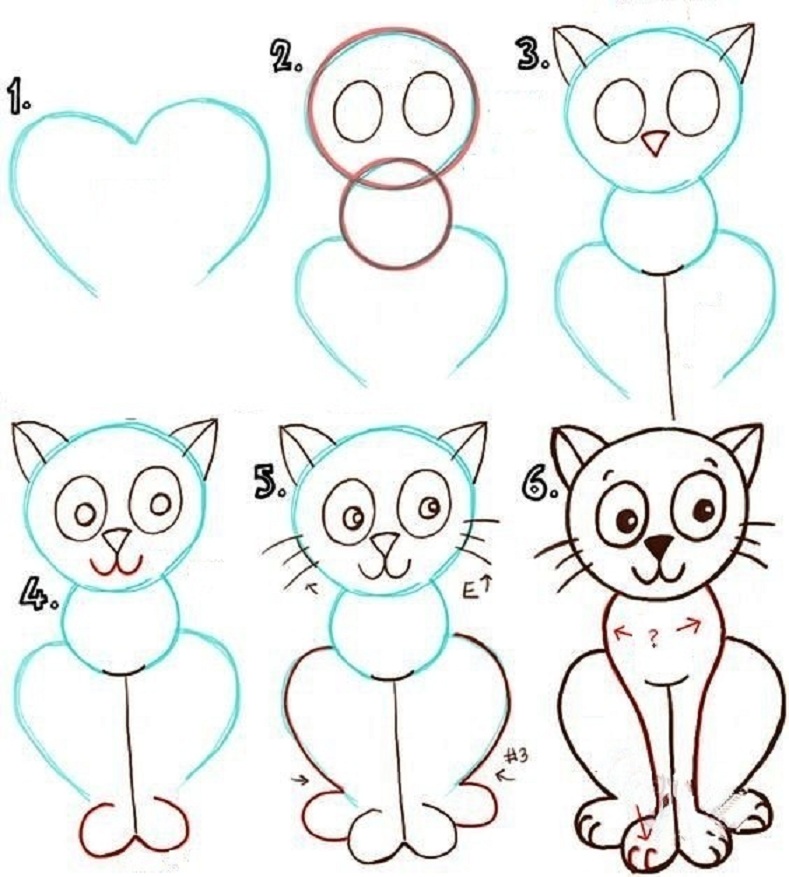 Потренируйтесь на черновике, спустя несколько попыток у вас точно получится красиво и аккуратно. Также активно используйте ластик, убирая лишние неуверенные линии.
Потренируйтесь на черновике, спустя несколько попыток у вас точно получится красиво и аккуратно. Также активно используйте ластик, убирая лишние неуверенные линии. Этот метод основан на тех же фундаментальных правилах, что и великие произведения современного искусства, но справятся даже дети.
Этот метод основан на тех же фундаментальных правилах, что и великие произведения современного искусства, но справятся даже дети.


 Но в этом и прелесть рисунка кошки карандашом, есть возможность проявить свое видение образа.
Но в этом и прелесть рисунка кошки карандашом, есть возможность проявить свое видение образа. Ляля, окно и шторка белые, поэтому ребенок решает сделать их в нежных голубых тонах. Особое внимание он уделяет рисунку на лице Ляли. Тут розовый носик и ушки, а еще отблескивают брови и усы, которые малыш прорисовывает простым карандашом, словно они отсвечивают серебром.
Ляля, окно и шторка белые, поэтому ребенок решает сделать их в нежных голубых тонах. Особое внимание он уделяет рисунку на лице Ляли. Тут розовый носик и ушки, а еще отблескивают брови и усы, которые малыш прорисовывает простым карандашом, словно они отсвечивают серебром.
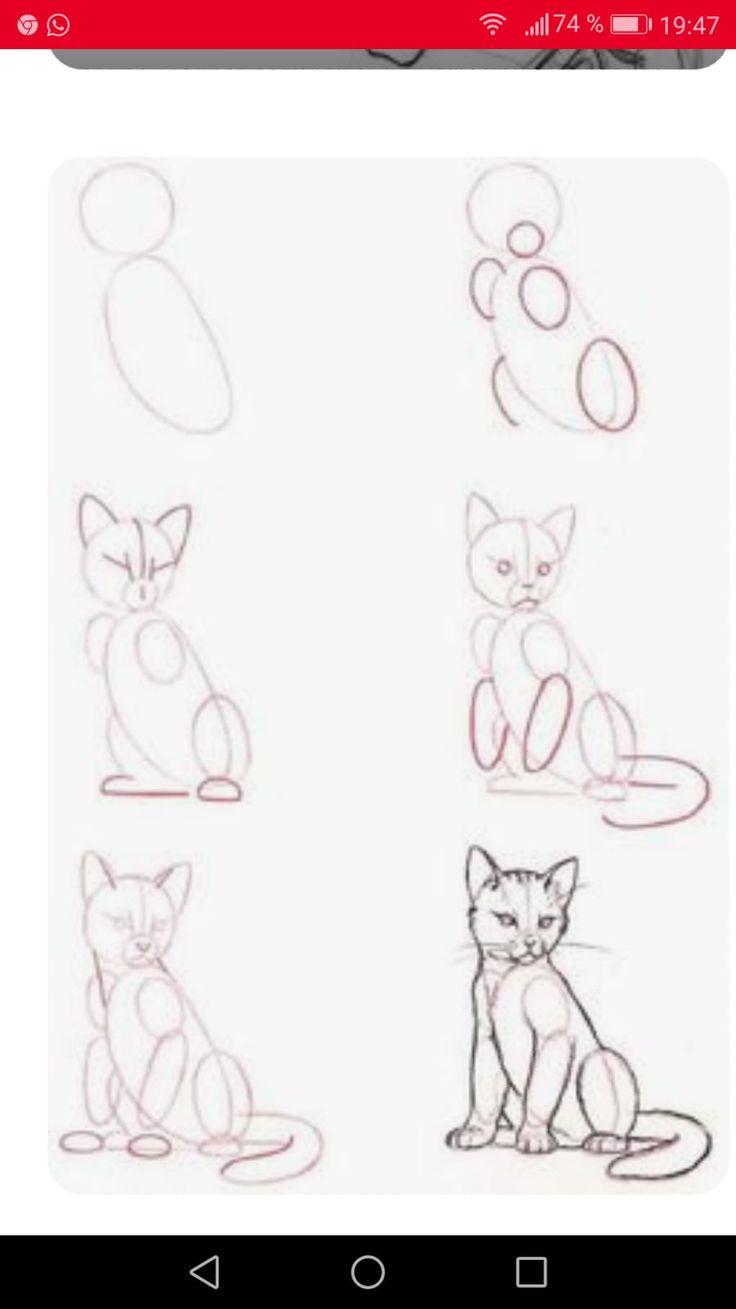
 Это цветные карандаши, восковые мелки, фломастеры (многие дети любят обводить ими контур и подчёркивать детали) гуашь (поскольку рисование кота акварелью уже требует более высокого мастерства). В любом случае понадобится остро заточенный простой карандаш и ластик (для исправления недочётов и стирания вспомогательных линий).
Это цветные карандаши, восковые мелки, фломастеры (многие дети любят обводить ими контур и подчёркивать детали) гуашь (поскольку рисование кота акварелью уже требует более высокого мастерства). В любом случае понадобится остро заточенный простой карандаш и ластик (для исправления недочётов и стирания вспомогательных линий). Далее изображение дополняется ушками, носиком, закрытыми глазами и усами животного. Завершает образ длинный хвост, окутывающий тело животного. Осталось только разукрасить зверька по своему вкусу.
Далее изображение дополняется ушками, носиком, закрытыми глазами и усами животного. Завершает образ длинный хвост, окутывающий тело животного. Осталось только разукрасить зверька по своему вкусу.





 Достаточно часто дети сталкиваются с проблемой, когда они только начинают развивать свои творческие способности, а объект рисования очень сложный. В нашем уроке мы будем легко нарисовать простую, но красивую кошку пошагово.
Достаточно часто дети сталкиваются с проблемой, когда они только начинают развивать свои творческие способности, а объект рисования очень сложный. В нашем уроке мы будем легко нарисовать простую, но красивую кошку пошагово.
 Сначала нарисуем реалистичную кошечку в полный рост с помощью пошагового руководства с картинками.
Сначала нарисуем реалистичную кошечку в полный рост с помощью пошагового руководства с картинками. Вот такую кошку у нас получилось нарисовать!
Вот такую кошку у нас получилось нарисовать! А что получилось у вас?
А что получилось у вас?
 Хвост должен быть нарисован с левой стороны от кошки. Хвост кошки должен быть немного пушистым.
Хвост должен быть нарисован с левой стороны от кошки. Хвост кошки должен быть немного пушистым.


 ? Если Ваш ответ «да», то наш курс поможет Вам развить скорочтение и синхронизировать оба полушария головного мозга.
? Если Ваш ответ «да», то наш курс поможет Вам развить скорочтение и синхронизировать оба полушария головного мозга.
 Затем следует изучение композиции — удачное расположения предмета на листе. В первую очередь нужно обрисовать кошку карандашом.
Затем следует изучение композиции — удачное расположения предмета на листе. В первую очередь нужно обрисовать кошку карандашом. Но сейчас у нас нет цели стремиться к реалистичному изображению.
Но сейчас у нас нет цели стремиться к реалистичному изображению. Для этого воспользуйтесь шаблоном или нарисуйте самостоятельно.
Для этого воспользуйтесь шаблоном или нарисуйте самостоятельно.




 Для этого соединим круги линиями — в результате образуется туловище и голова кота. Далее рисуем более мелкие детали — уши, хвост и лапы. Для дальнейшей прорисовки мордочки необходимо обозначить центральную ось, делящую ее пополам.
Для этого соединим круги линиями — в результате образуется туловище и голова кота. Далее рисуем более мелкие детали — уши, хвост и лапы. Для дальнейшей прорисовки мордочки необходимо обозначить центральную ось, делящую ее пополам. Прорабатываем детали
Прорабатываем детали
 Проследив за тем, в какой гамме работает кроха, можно больше понять о его внутреннем мире и психологическом состоянии.
Проследив за тем, в какой гамме работает кроха, можно больше понять о его внутреннем мире и психологическом состоянии.

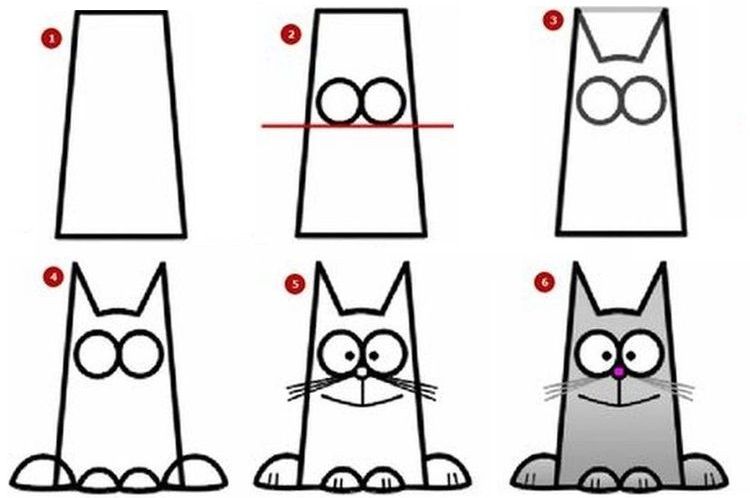

 Самосвал перевозит грузы с одного места в другое, поэтому обратим внимание на большой кузов и большие колеса. Продолжаем уроки рисования. Рис…
Самосвал перевозит грузы с одного места в другое, поэтому обратим внимание на большой кузов и большие колеса. Продолжаем уроки рисования. Рис… Если ребенок проявляет интерес к творчеству, то научить ребенка рисова…
Если ребенок проявляет интерес к творчеству, то научить ребенка рисова… ..
.. ..
.. ..
.. ..
.. ..
.. ..
.. Когда начинать? Детский …
Когда начинать? Детский … Когда она возьмет этот толстый мелок и приступит к работе, вы увидите, как ее искусство и письмо меняются и становятся более управляемыми и сложными по мере ее роста.
Когда она возьмет этот толстый мелок и приступит к работе, вы увидите, как ее искусство и письмо меняются и становятся более управляемыми и сложными по мере ее роста. Не все дети развиваются с одинаковой скоростью, но, предлагая повторяющиеся забавные опыты с использованием разнообразных художественных и письменных принадлежностей, вы со временем увидите поступательный прогресс.
Не все дети развиваются с одинаковой скоростью, но, предлагая повторяющиеся забавные опыты с использованием разнообразных художественных и письменных принадлежностей, вы со временем увидите поступательный прогресс. По мере того, как они растут, чтобы терпеть больше сенсорных входов, вы можете постепенно возвращать занятия искусством в их распорядок.
По мере того, как они растут, чтобы терпеть больше сенсорных входов, вы можете постепенно возвращать занятия искусством в их распорядок. Это важный шаг к чтению и письму.
Это важный шаг к чтению и письму.

 (Рецепты соленого теста можно найти в Интернете или в местной библиотеке.) Пусть ваш ребенок наденет вашу старую рубашку (с обрезанными рукавами) в качестве халата и положите на стол газету или старую занавеску для душа, чтобы она оставалась чистой.
(Рецепты соленого теста можно найти в Интернете или в местной библиотеке.) Пусть ваш ребенок наденет вашу старую рубашку (с обрезанными рукавами) в качестве халата и положите на стол газету или старую занавеску для душа, чтобы она оставалась чистой. Выделите несколько минут, чтобы понаблюдать за работой вашего ребенка: Посмотрите на линии, которые вы проводите — их так много! Или Эта картинка действительно интересная. Эти цвета делают меня счастливым. Или Я вижу, вы очень много работаете над своим рисунком. Или просто: Расскажите мне о своей фотографии. Тогда посмотрите, не хочет ли ваш ребенок больше делиться.
Выделите несколько минут, чтобы понаблюдать за работой вашего ребенка: Посмотрите на линии, которые вы проводите — их так много! Или Эта картинка действительно интересная. Эти цвета делают меня счастливым. Или Я вижу, вы очень много работаете над своим рисунком. Или просто: Расскажите мне о своей фотографии. Тогда посмотрите, не хочет ли ваш ребенок больше делиться.
 Самое главное, творческое самовыражение позволяет детям задействовать магию своего собственного воображения — в этом и заключается суть ребенка.
Самое главное, творческое самовыражение позволяет детям задействовать магию своего собственного воображения — в этом и заключается суть ребенка. и Мотт, А. (нет данных). Фазы развития в искусстве. Загружено 10 июня 2008 г.
и Мотт, А. (нет данных). Фазы развития в искусстве. Загружено 10 июня 2008 г. Обратите внимание на реакцию ребенка на различные звуки, образы и текстуры.Это поможет вам понять ребенка и его способ адаптации к окружающей среде. Это помогает ему чувствовать себя в безопасности и начинает его непрерывный процесс саморазвития.
Обратите внимание на реакцию ребенка на различные звуки, образы и текстуры.Это поможет вам понять ребенка и его способ адаптации к окружающей среде. Это помогает ему чувствовать себя в безопасности и начинает его непрерывный процесс саморазвития.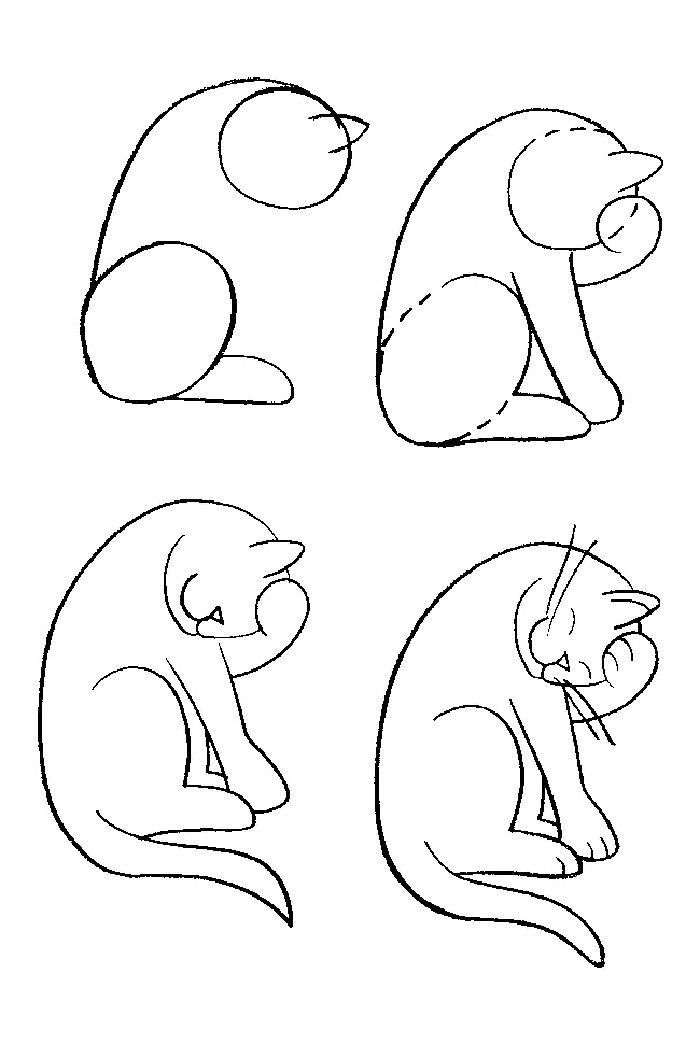 Маленьким детям нужно много возможностей для инициирования и руководства своей собственной деятельностью.
Маленьким детям нужно много возможностей для инициирования и руководства своей собственной деятельностью. Ваша роль — сохранять спокойствие и помогать им адаптироваться к требованиям повседневной жизни. Последовательность в установке пределов полезна, но также важно сохранять гибкость. Постарайтесь наладить партнерские отношения с каждым малышом. Таким образом, установленные вами ограничения обнадеживают, но не подавляют самооценку малыша.
Ваша роль — сохранять спокойствие и помогать им адаптироваться к требованиям повседневной жизни. Последовательность в установке пределов полезна, но также важно сохранять гибкость. Постарайтесь наладить партнерские отношения с каждым малышом. Таким образом, установленные вами ограничения обнадеживают, но не подавляют самооценку малыша. Я не вернусь до Четвертого июля!» Миссис Герингер показывает ему два больших пальца и отвечает: «Отлично, Аарон!» Аарон качает качели выше, его самооценка резко возрастает.
Я не вернусь до Четвертого июля!» Миссис Герингер показывает ему два больших пальца и отвечает: «Отлично, Аарон!» Аарон качает качели выше, его самооценка резко возрастает.

 Обычно уверенный в себе ребенок часто испытывает некоторую незащищенность. У ребенка могут быть проблемы с отделением. Он может скорее смотреть, чем участвовать, или может требовать внимания. Невысказанные вопросы в его поведении могут быть такими: «Кто я в этой большой группе детей?» Как я вписываюсь? Как я удовлетворю свои потребности?
Обычно уверенный в себе ребенок часто испытывает некоторую незащищенность. У ребенка могут быть проблемы с отделением. Он может скорее смотреть, чем участвовать, или может требовать внимания. Невысказанные вопросы в его поведении могут быть такими: «Кто я в этой большой группе детей?» Как я вписываюсь? Как я удовлетворю свои потребности?
 В то время как самооценка касается того, «кто я», самоуважение больше связано с тем, «как я забочусь о себе». Сильное чувство собственного достоинства позволяет детям говорить, если они думают, что что-то несправедливо, если их игнорируют или даже если они плохо себя чувствуют. Ключевое слово — уважение. По мере того, как их самооценка растет и включает самоуважение, дети узнают, что справедливое для них должно быть справедливым и для окружающих. Это когда и как ребенок узнает, что он не одинокая рыба в большом бассейне. Он видит, что на самом деле он одна из многих разных рыб, которые работают вместе, чтобы создать гармонично текущее море друзей.
В то время как самооценка касается того, «кто я», самоуважение больше связано с тем, «как я забочусь о себе». Сильное чувство собственного достоинства позволяет детям говорить, если они думают, что что-то несправедливо, если их игнорируют или даже если они плохо себя чувствуют. Ключевое слово — уважение. По мере того, как их самооценка растет и включает самоуважение, дети узнают, что справедливое для них должно быть справедливым и для окружающих. Это когда и как ребенок узнает, что он не одинокая рыба в большом бассейне. Он видит, что на самом деле он одна из многих разных рыб, которые работают вместе, чтобы создать гармонично текущее море друзей.


 Спешное знакомство между кошкой и детьми может заставить кошку нервничать из-за того, что она находится рядом с детьми, и даже может заставить ваших детей испугаться или обидеться на нее.Вместо этого постепенно вводите их в течение недели или двух, когда кошке будет предоставлено столько времени, сколько ей нужно, чтобы полностью освоиться. Вашу новую кошку сначала нужно оставить, чтобы она поселилась в отдельной комнате, в которой есть все необходимое, например, еда, вода, когтеточка, игрушки, лоток для мусора и т. Д., А также места, где можно спрятаться. После того, как они расселятся, дайте кошке возможность несколько раз осмотреть остальную часть дома, когда там тихо и ваших детей нет рядом.Как только они получат такую возможность, вы можете начинать знакомить кошку и детей.
Спешное знакомство между кошкой и детьми может заставить кошку нервничать из-за того, что она находится рядом с детьми, и даже может заставить ваших детей испугаться или обидеться на нее.Вместо этого постепенно вводите их в течение недели или двух, когда кошке будет предоставлено столько времени, сколько ей нужно, чтобы полностью освоиться. Вашу новую кошку сначала нужно оставить, чтобы она поселилась в отдельной комнате, в которой есть все необходимое, например, еда, вода, когтеточка, игрушки, лоток для мусора и т. Д., А также места, где можно спрятаться. После того, как они расселятся, дайте кошке возможность несколько раз осмотреть остальную часть дома, когда там тихо и ваших детей нет рядом.Как только они получат такую возможность, вы можете начинать знакомить кошку и детей. отстойник. Убедитесь, что, оказавшись в комнате, кошка сможет быстро и безопасно уйти, если захочет.Если это поможет, поместите маленьких детей в игровую ручку или за калитку для безопасности детей с тихой игрушкой, книгой или ширмой, чтобы им было чем заняться. Как только дети устроятся, впустите кошку в комнату и попросите детей не обращать на них внимания. Кошка может подойти и обнюхать детей, но пусть кошка спровоцирует любые взаимодействия (если таковые имеются). Как бы соблазнительно это ни выглядело, посоветуйте ребенку сначала не прикасаться к кошке. Приготовьте лакомства для кошек, чтобы соблазнить кошку поближе к ребенку или отодвинуть ее подальше.Будьте готовы поднять ребенка, если он возбудится или попытается схватить кошку.
отстойник. Убедитесь, что, оказавшись в комнате, кошка сможет быстро и безопасно уйти, если захочет.Если это поможет, поместите маленьких детей в игровую ручку или за калитку для безопасности детей с тихой игрушкой, книгой или ширмой, чтобы им было чем заняться. Как только дети устроятся, впустите кошку в комнату и попросите детей не обращать на них внимания. Кошка может подойти и обнюхать детей, но пусть кошка спровоцирует любые взаимодействия (если таковые имеются). Как бы соблазнительно это ни выглядело, посоветуйте ребенку сначала не прикасаться к кошке. Приготовьте лакомства для кошек, чтобы соблазнить кошку поближе к ребенку или отодвинуть ее подальше.Будьте готовы поднять ребенка, если он возбудится или попытается схватить кошку. Позвольте кошке подойти и понюхать вашего ребенка, если она хочет (и если и ребенок, и кошка кажутся комфортными), но отговаривайте ребенка от прикосновения к кошке, если кошка не подстрекает к этому.Играть с игрушками для кошек — это нормально, но постарайтесь не позволять ребенку слишком волноваться или шумно. Если они это сделают, прервите ознакомительную сессию и дайте кошке немного места. Первые впечатления имеют большое значение, поэтому постарайтесь не торопиться с этими этапами.
Позвольте кошке подойти и понюхать вашего ребенка, если она хочет (и если и ребенок, и кошка кажутся комфортными), но отговаривайте ребенка от прикосновения к кошке, если кошка не подстрекает к этому.Играть с игрушками для кошек — это нормально, но постарайтесь не позволять ребенку слишком волноваться или шумно. Если они это сделают, прервите ознакомительную сессию и дайте кошке немного места. Первые впечатления имеют большое значение, поэтому постарайтесь не торопиться с этими этапами. Многие взрослые тоже этого не знают, так что будет полезно учиться вместе с ними. Хорошая идея — присматривать за кошкой и ребенком, когда они вместе, особенно на этих ранних стадиях, но не поднимайте кошку, чтобы заставить их взаимодействовать. Поощряйте детей прикасаться к кошке в основном вокруг подбородка, щек и между ушами и не прикасаться к хвосту и животу кошки (даже если эти области могут быть особенно привлекательными!). Также неплохо помочь ребенку определить признаки того, что кошке нравится общение, и, что еще более важно, когда она достаточно насытилась или чувствует себя некомфортно.Это очень полезно с точки зрения безопасности, поскольку вероятность того, что ваш ребенок укусит или поцарапает, будет гораздо меньше, если он знает, где можно дотронуться до кошки, а когда остановиться.
Многие взрослые тоже этого не знают, так что будет полезно учиться вместе с ними. Хорошая идея — присматривать за кошкой и ребенком, когда они вместе, особенно на этих ранних стадиях, но не поднимайте кошку, чтобы заставить их взаимодействовать. Поощряйте детей прикасаться к кошке в основном вокруг подбородка, щек и между ушами и не прикасаться к хвосту и животу кошки (даже если эти области могут быть особенно привлекательными!). Также неплохо помочь ребенку определить признаки того, что кошке нравится общение, и, что еще более важно, когда она достаточно насытилась или чувствует себя некомфортно.Это очень полезно с точки зрения безопасности, поскольку вероятность того, что ваш ребенок укусит или поцарапает, будет гораздо меньше, если он знает, где можно дотронуться до кошки, а когда остановиться. Игрушки-палочки и игрушки на веревочках дадут вашим детям возможность поиграть с кошкой, но также позволят кошке сохранять дистанцию и привыкнуть к своей новой семье, развлекаясь и сжигая немного энергии.Убедитесь, что кошка имеет доступ хотя бы к одной зоне, свободной от детей, либо используя детские ворота, либо создавая пространства наверху, где они также могут получить доступ к таким вещам, как еда и вода, также поможет им наслаждаться общением и быстрее осесть.
Игрушки-палочки и игрушки на веревочках дадут вашим детям возможность поиграть с кошкой, но также позволят кошке сохранять дистанцию и привыкнуть к своей новой семье, развлекаясь и сжигая немного энергии.Убедитесь, что кошка имеет доступ хотя бы к одной зоне, свободной от детей, либо используя детские ворота, либо создавая пространства наверху, где они также могут получить доступ к таким вещам, как еда и вода, также поможет им наслаждаться общением и быстрее осесть. Рисовать ему больше не нравилось, и многие работы отправлялись в мусорное ведро, потому что они не были тем, что он считал «достаточно хорошими».
Рисовать ему больше не нравилось, и многие работы отправлялись в мусорное ведро, потому что они не были тем, что он считал «достаточно хорошими». Эти ловкость и мелкая моторика также применяются в 101 различных действиях с использованием рук.
Эти ловкость и мелкая моторика также применяются в 101 различных действиях с использованием рук.
 Развитие художественной самостоятельности
Развитие художественной самостоятельности Хорошая идея — говорить о том, что ваш ребенок рисует, потому что это проявляет интерес, но важно не навешивать ярлыки на неизвестное.
Хорошая идея — говорить о том, что ваш ребенок рисует, потому что это проявляет интерес, но важно не навешивать ярлыки на неизвестное.
 Как родители, опекуны и педагоги, мы все хотим побудить наших детей осваивать навыки, которые им понадобятся на всю жизнь, но многие из нас не обязательно много думают о , как развиваются эти навыки — или в каком возрасте мы можем поощрите наших детей начать обучение навыкам письма.
Как родители, опекуны и педагоги, мы все хотим побудить наших детей осваивать навыки, которые им понадобятся на всю жизнь, но многие из нас не обязательно много думают о , как развиваются эти навыки — или в каком возрасте мы можем поощрите наших детей начать обучение навыкам письма.

 Знание этого позволяет родителям, опекунам и педагогам лучше учить маленьких детей основам языка, давая им лучший старт для обучения на протяжении всей жизни.
Знание этого позволяет родителям, опекунам и педагогам лучше учить маленьких детей основам языка, давая им лучший старт для обучения на протяжении всей жизни.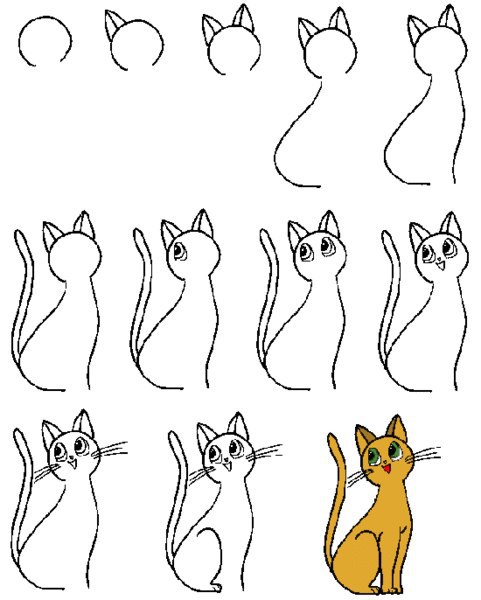 Если ваш малыш следит за типичным двигательным развитием, вы можете проверить график развития его навыков, чтобы узнать, чего он должен достичь по возрасту. Например, если ваш малыш слишком мал для того, чтобы держать карандаш, возможно, еще не время начинать вводить слова.
Если ваш малыш следит за типичным двигательным развитием, вы можете проверить график развития его навыков, чтобы узнать, чего он должен достичь по возрасту. Например, если ваш малыш слишком мал для того, чтобы держать карандаш, возможно, еще не время начинать вводить слова.

 На этапе подготовки к работе многие из существующих схем ребенка будут оспорены, расширены и перестроены. Их взгляд на мир может измениться.
На этапе подготовки к работе многие из существующих схем ребенка будут оспорены, расширены и перестроены. Их взгляд на мир может измениться. Для ребенка на предоперационной стадии игрушка обладает качествами, выходящими за рамки того, как она была задумана для функционирования, и теперь может использоваться для обозначения персонажа или объекта, в отличие от всего, что было задумано изначально.Плюшевый мишка, например, может быть малышкой или королевой далекой страны!
Для ребенка на предоперационной стадии игрушка обладает качествами, выходящими за рамки того, как она была задумана для функционирования, и теперь может использоваться для обозначения персонажа или объекта, в отличие от всего, что было задумано изначально.Плюшевый мишка, например, может быть малышкой или королевой далекой страны! Дети склонны выбирать картинку, которая представляет их собственный, а не взгляд куклы. Однако когда дети разговаривают с другими, они, как правило, используют разные структуры предложений и лексику при обращении к младшему ребенку или взрослому человеку. Подумайте, почему может наблюдаться эта разница.Как вы думаете, это указывает на некоторую осведомленность о взглядах других? Или вы думаете, что они просто моделируют образцы речи взрослых?
Дети склонны выбирать картинку, которая представляет их собственный, а не взгляд куклы. Однако когда дети разговаривают с другими, они, как правило, используют разные структуры предложений и лексику при обращении к младшему ребенку или взрослому человеку. Подумайте, почему может наблюдаться эта разница.Как вы думаете, это указывает на некоторую осведомленность о взглядах других? Или вы думаете, что они просто моделируют образцы речи взрослых?
 Это форма заболевания известна как бронхиальная астма физического напряжения. Тем не менее, правильно распределенная нагрузка может дать большое преимущество и помочь детям контролировать свое состояние.
Это форма заболевания известна как бронхиальная астма физического напряжения. Тем не менее, правильно распределенная нагрузка может дать большое преимущество и помочь детям контролировать свое состояние.  90% детей страдают именно первым типом астмы.
90% детей страдают именно первым типом астмы.
 Из-за узости просветов бронхиального дерева астмой в основном болеют мальчики;
Из-за узости просветов бронхиального дерева астмой в основном болеют мальчики; Для этого достаточно самостоятельно послушать и проанализировать дыхание ребенка, ведь дети зачастую пугаются, замыкаются и скрывают необъяснимые для себя новые болезненные ощущения. Также важно обратить внимание на внешний вид ребенка – если область губного треугольника стала синеть, то ребенок нуждается в срочной госпитализации, потому что идет резкая нехватка кислорода.
Для этого достаточно самостоятельно послушать и проанализировать дыхание ребенка, ведь дети зачастую пугаются, замыкаются и скрывают необъяснимые для себя новые болезненные ощущения. Также важно обратить внимание на внешний вид ребенка – если область губного треугольника стала синеть, то ребенок нуждается в срочной госпитализации, потому что идет резкая нехватка кислорода. Принимают их при приступах в качестве мгновенной помощи, для профилактики их запрещено применять.
Принимают их при приступах в качестве мгновенной помощи, для профилактики их запрещено применять.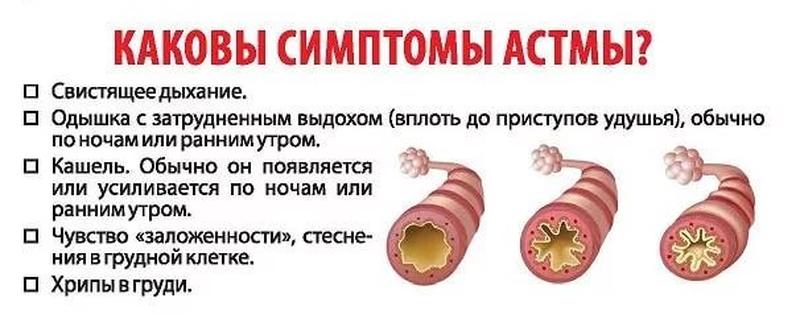 К ним можно отнести физические тренировки, различные рефлексотерапии, а также дыхательные гимнастики, которые очень результативны именно у детей.
К ним можно отнести физические тренировки, различные рефлексотерапии, а также дыхательные гимнастики, которые очень результативны именно у детей. Если же молока нет или мама вынуждена прекратить вскармливание, то смесь должна очень тщательно подбираться и даваться малышу только после согласования с педиатром.
Если же молока нет или мама вынуждена прекратить вскармливание, то смесь должна очень тщательно подбираться и даваться малышу только после согласования с педиатром. Для этого создайте счастливую атмосферу в семье и тогда недуги будут намного реже появляться в вашем доме.
Для этого создайте счастливую атмосферу в семье и тогда недуги будут намного реже появляться в вашем доме.
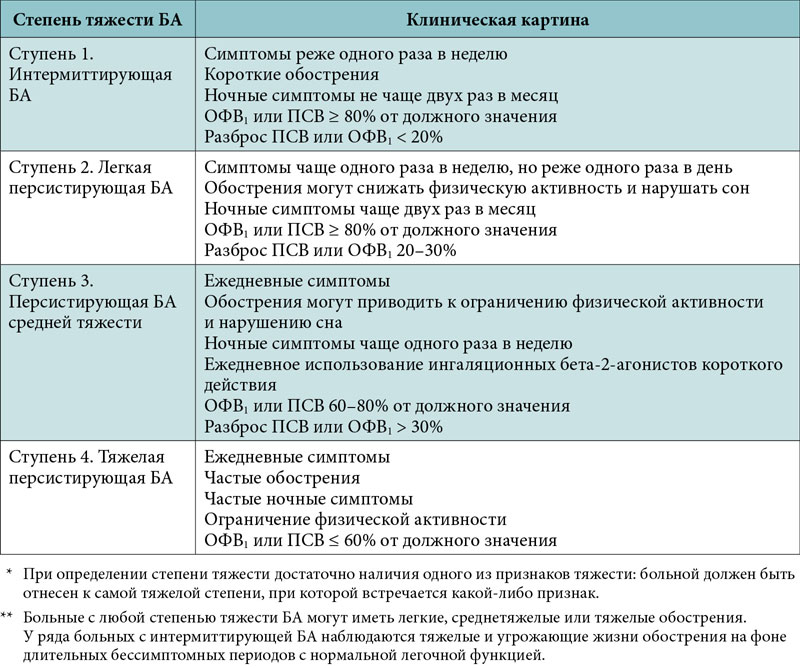


 Для терапии бронхиальной астмы, аллергического ринита, поллиноза метод аллерген специфической иммунотерапии (АСИТ) позволяющий достичь отличного результата лечения бронхиальной астмы.
Для терапии бронхиальной астмы, аллергического ринита, поллиноза метод аллерген специфической иммунотерапии (АСИТ) позволяющий достичь отличного результата лечения бронхиальной астмы. Поэтому, если ребенку поставили этот опасный и неприятный диагноз, не стоит впадать в отчаяние. Квалифицированные специалисты смогут подобрать максимально эффективную программу лечения и профилактики заболевания.
Поэтому, если ребенку поставили этот опасный и неприятный диагноз, не стоит впадать в отчаяние. Квалифицированные специалисты смогут подобрать максимально эффективную программу лечения и профилактики заболевания. Проблемой становится выдох.
Проблемой становится выдох. Из-за этого заболевание часто могут спутать с чем-то другим, а значит, начать неправильное лечение.
Из-за этого заболевание часто могут спутать с чем-то другим, а значит, начать неправильное лечение. Но существует определенные протоколы лечения бронхиальной астмы, которые прошли уже достаточное испытание временем и показали свою высокую эффективность. Они помогают поддерживать жизнь пациента во вполне комфортном состоянии и делают ее полноценной. Многие дети, страдающие бронхиальной астмой, благодаря правильно подобранному лечению, занимаются спортом, ведут активный образ жизни и даже общаются с домашними питомцами.
Но существует определенные протоколы лечения бронхиальной астмы, которые прошли уже достаточное испытание временем и показали свою высокую эффективность. Они помогают поддерживать жизнь пациента во вполне комфортном состоянии и делают ее полноценной. Многие дети, страдающие бронхиальной астмой, благодаря правильно подобранному лечению, занимаются спортом, ведут активный образ жизни и даже общаются с домашними питомцами.
 Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом. Найдите подходящий для Вас вид движения и нагрузки.
Найдите подходящий для Вас вид движения и нагрузки.


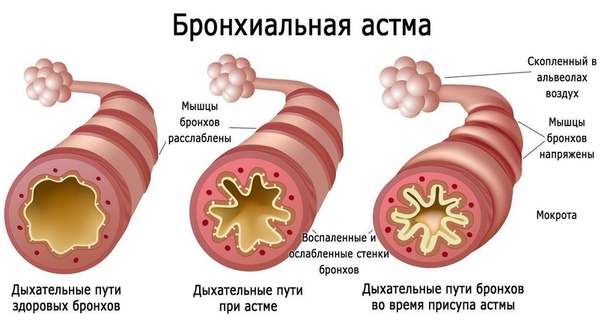 При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.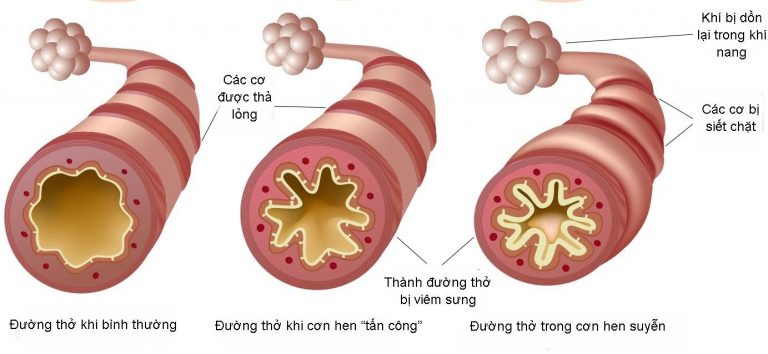
 Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
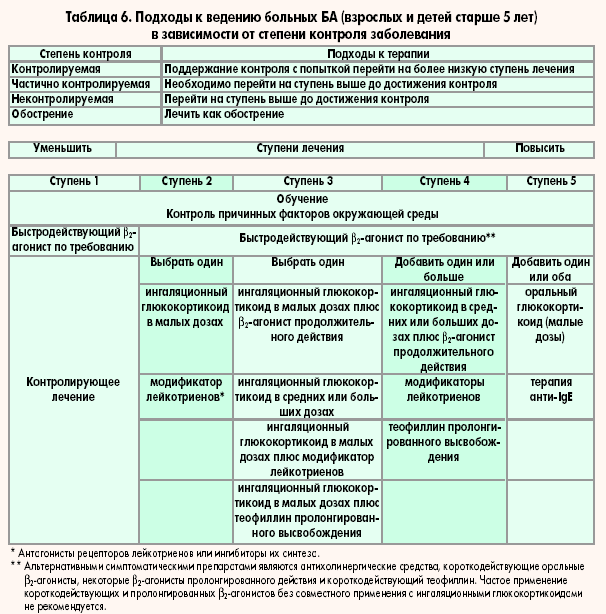
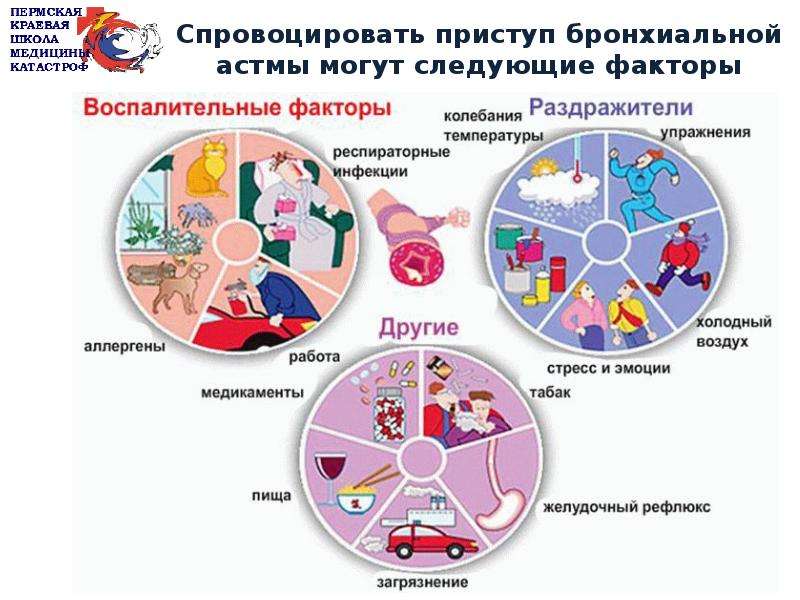
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
 Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
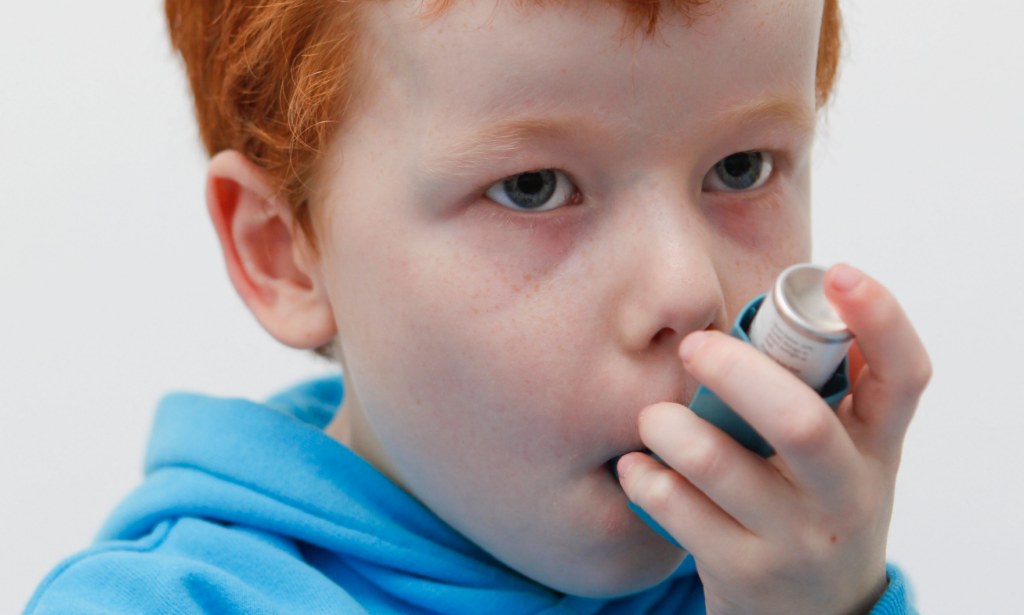 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).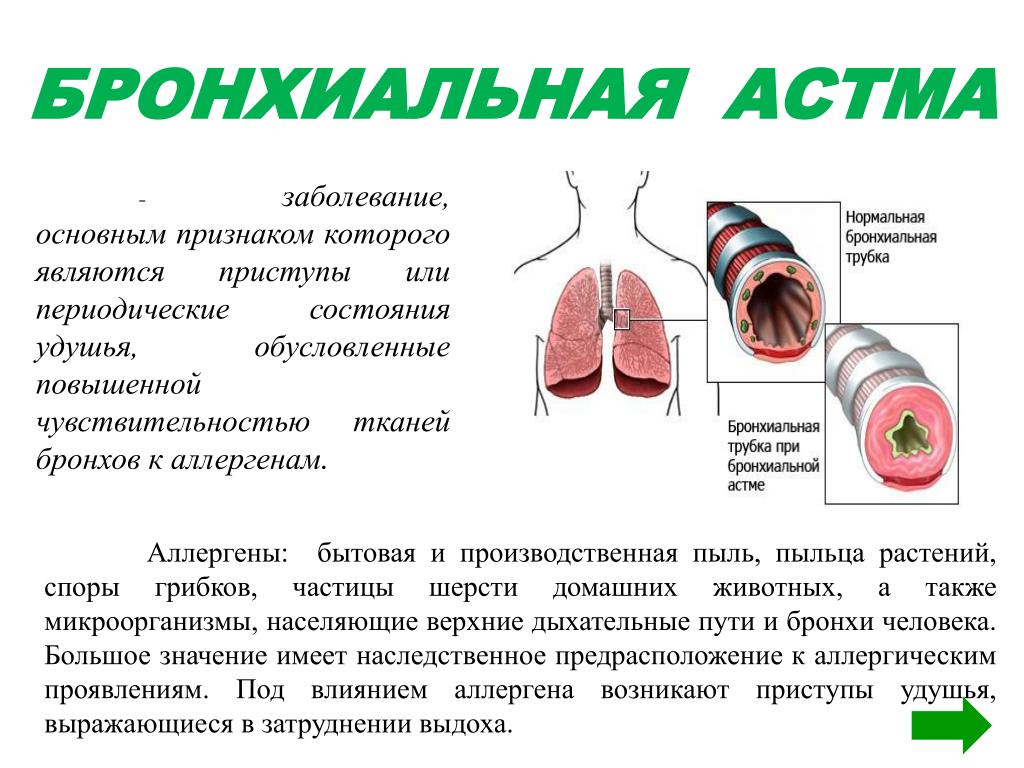 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
 Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
 Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения. Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
 Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем. Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
 Предсказуемость позволяет детям чувствовать себя в безопасности и развить чувство управления своей жизнью. По мере того, как усиливается это чувство, они могут справиться с более значительными изменениями: самостоятельно ходить в школу, оплачивать покупки в магазине, поехать влагерь на лето.
Предсказуемость позволяет детям чувствовать себя в безопасности и развить чувство управления своей жизнью. По мере того, как усиливается это чувство, они могут справиться с более значительными изменениями: самостоятельно ходить в школу, оплачивать покупки в магазине, поехать влагерь на лето. Со временем они осознают необходимость чистить зубы, собирать рюкзаки, застилать постель, делают это без постоянных напоминаний. Это усиливает их чувство самостоятельности, а детям, которые ощущают себя более независимыми, меньше хочется бунтовать.
Со временем они осознают необходимость чистить зубы, собирать рюкзаки, застилать постель, делают это без постоянных напоминаний. Это усиливает их чувство самостоятельности, а детям, которые ощущают себя более независимыми, меньше хочется бунтовать.
 00-8.20
00-8.20 25-8.50
25-8.50 30-9.40
30-9.40 20-12-10
20-12-10 00-15.00
00-15.00 15-15.40
15-15.40 55-16.30
55-16.30 00-8.20
00-8.20 25-8.50
25-8.50 15-9.30
15-9.30 10-10.20
10-10.20 20-15.00
20-15.00 15-15.40
15-15.40 Ульяновск. Режим дня
Ульяновск. Режим дня
 Способность выбора дидактической игры, доступной по сложности возможностям ребенка, отражает уровень сформированности его собственной самооценки. Наблюдение за свободной деятельностью детей является важным показателем в оценке эффективности работы педагогов группы.
Способность выбора дидактической игры, доступной по сложности возможностям ребенка, отражает уровень сформированности его собственной самооценки. Наблюдение за свободной деятельностью детей является важным показателем в оценке эффективности работы педагогов группы.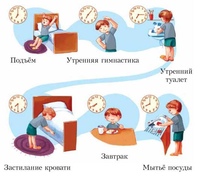


 Необходимо создавать условия для становления ведущих видов деятельности. Если дети поступают в детский сад в 2,5 — 3 года, мы считаем оптимальным по времени начала воспитательно-образовательной работы в условиях детского сада.
Необходимо создавать условия для становления ведущих видов деятельности. Если дети поступают в детский сад в 2,5 — 3 года, мы считаем оптимальным по времени начала воспитательно-образовательной работы в условиях детского сада.
 В опросе приняли участие около 10 000 малышей и их матерей, и на каждом возрастном этапе — 3, 5 и 7 лет — результаты оказались схожими: дети, которые ложились поздно и/или не следовали режиму, были более раздражительными и зачастую гиперактивными, а те, кто ложились спать по четкому графику, оказались куда более спокойными и социально адаптированными. При этом, если в 3 года режим отсутствовал, но вводился в более позднем возрасте, поведение ребенка неизменно улучшалось.
В опросе приняли участие около 10 000 малышей и их матерей, и на каждом возрастном этапе — 3, 5 и 7 лет — результаты оказались схожими: дети, которые ложились поздно и/или не следовали режиму, были более раздражительными и зачастую гиперактивными, а те, кто ложились спать по четкому графику, оказались куда более спокойными и социально адаптированными. При этом, если в 3 года режим отсутствовал, но вводился в более позднем возрасте, поведение ребенка неизменно улучшалось. Родители, придерживающиеся философии свободного режима, просто следуют естественным биоритмам малыша, а не устанавливают для него строгий график сна и приема пищи. Взрослые в этом случае приучаются быть внимательными к потребностям ребенка, вовремя улавливая смены его настроения и самочувствия и реагируя на них.
Родители, придерживающиеся философии свободного режима, просто следуют естественным биоритмам малыша, а не устанавливают для него строгий график сна и приема пищи. Взрослые в этом случае приучаются быть внимательными к потребностям ребенка, вовремя улавливая смены его настроения и самочувствия и реагируя на них. Каждый родитель сам для себя решает, что лучше всего подходит ему и его ребенку. Как выбрать режим, который оптимален именно для вас?
Каждый родитель сам для себя решает, что лучше всего подходит ему и его ребенку. Как выбрать режим, который оптимален именно для вас? Таким образом, родители подбирают оптимальное время для сна, кормления и прогулок в соответствии с биоритмами ребенка, и режим дня, так или иначе, носит вполне упорядоченный характер.
Таким образом, родители подбирают оптимальное время для сна, кормления и прогулок в соответствии с биоритмами ребенка, и режим дня, так или иначе, носит вполне упорядоченный характер.


 К концу второго года жизни малыш перейдет на одноразовый сон с периодами бодрствования длительностью 4 – 4,5 часа.Готовность к одноразовому дневному сну очевидна, когда ребенок может поддерживать хорошее настроение весь день, крепко спит, не переутомляется ближе к вечеру.Если отказ от второго сна произошел слишком рано, у малыша будут заметны перепады настроения, снижение аппетита, всплески гиперактивности, капризность. Эти признаки могут проявиться не сразу, а только через некоторое время, когда усталость накопится. В этом случае, если ночной отдых удлинить не получается, разумно было бы на некоторое время вернуть второй сон.Периоды бодрствования включают в себя прогулки, прием пищи, игры и ритуалы ухода и подготовки ко сну. Подробнее о сне мы пишем здесь.
К концу второго года жизни малыш перейдет на одноразовый сон с периодами бодрствования длительностью 4 – 4,5 часа.Готовность к одноразовому дневному сну очевидна, когда ребенок может поддерживать хорошее настроение весь день, крепко спит, не переутомляется ближе к вечеру.Если отказ от второго сна произошел слишком рано, у малыша будут заметны перепады настроения, снижение аппетита, всплески гиперактивности, капризность. Эти признаки могут проявиться не сразу, а только через некоторое время, когда усталость накопится. В этом случае, если ночной отдых удлинить не получается, разумно было бы на некоторое время вернуть второй сон.Периоды бодрствования включают в себя прогулки, прием пищи, игры и ритуалы ухода и подготовки ко сну. Подробнее о сне мы пишем здесь.
 В 1 год у ребенка 5-разовое кормление, к 2 годам — 4-разовое.Режим питания строится таким образом, чтобы после кормления ребенок не отправлялся сразу спать, а некоторое время бодрствовал и только после этого засыпал до следующего приема пищи. Такой ритм дня обеспечивает и бодрое состояние, и высокую познавательную активность, а главное, постепенно приучает к пониманию цикличности времени суток, сопровождающегося определенными ритуалами.
В 1 год у ребенка 5-разовое кормление, к 2 годам — 4-разовое.Режим питания строится таким образом, чтобы после кормления ребенок не отправлялся сразу спать, а некоторое время бодрствовал и только после этого засыпал до следующего приема пищи. Такой ритм дня обеспечивает и бодрое состояние, и высокую познавательную активность, а главное, постепенно приучает к пониманию цикличности времени суток, сопровождающегося определенными ритуалами. Готовить ребенка ко сну лучше заранее, прекратив шумные игры, приглушив свет, совершив все необходимые ритуалы (высаживание на горшок, умывание, купание, сказка на ночь и другие приготовления, которые у вас появятся со временем и станут традиционными). Для выработки режима отход ко сну и в дневное, и в ночное время следует осуществлять в один и тот же час: так у ребенка будет формироваться условный рефлекс на определенное время. Впоследствии малыш будет чувствовать усталость к установленному времени укладывания и легче засыпать.
Готовить ребенка ко сну лучше заранее, прекратив шумные игры, приглушив свет, совершив все необходимые ритуалы (высаживание на горшок, умывание, купание, сказка на ночь и другие приготовления, которые у вас появятся со временем и станут традиционными). Для выработки режима отход ко сну и в дневное, и в ночное время следует осуществлять в один и тот же час: так у ребенка будет формироваться условный рефлекс на определенное время. Впоследствии малыш будет чувствовать усталость к установленному времени укладывания и легче засыпать. Но и ограничивать физическую активность своими запретами (даже если они связаны с вопросами безопасности) нельзя, так как это незаметно, но устойчиво ведет к понижению эмоционального тонуса ребенка, плохому настроению, недовольству окружающим миром, малыш быстрее утомляется, становится плаксивым, раздражительным.
Но и ограничивать физическую активность своими запретами (даже если они связаны с вопросами безопасности) нельзя, так как это незаметно, но устойчиво ведет к понижению эмоционального тонуса ребенка, плохому настроению, недовольству окружающим миром, малыш быстрее утомляется, становится плаксивым, раздражительным.



 Эту прогулку желательно не пропускать: она особенно важна в связи с растущей к концу дня усталостью малыша. Свежий воздух снимет нервное напряжение и физически подготовит ребенка к легкому отходу ко сну, который будет более спокойным и продолжительным.
Эту прогулку желательно не пропускать: она особенно важна в связи с растущей к концу дня усталостью малыша. Свежий воздух снимет нервное напряжение и физически подготовит ребенка к легкому отходу ко сну, который будет более спокойным и продолжительным. Ребенок после 3 лет уже может самостоятельно принимать ванну и душ, хотя ловко пользоваться полотенцем ему все еще немного затруднительно, а потому может потребоваться помощь взрослых.В этом возрасте очень важно следить за гигиеной после горшка. Дети могут не придавать большого значения этому нюансу, и родители должны аккуратно и ненавязчиво присматривать за этим важным навыком поддержания чистоты после туалета.Главная задача родителей в этом возрасте — стимулировать у детей активную самостоятельную деятельность, развивать и закреплять уже появившиеся навыки и умения путем постоянного повторения.
Ребенок после 3 лет уже может самостоятельно принимать ванну и душ, хотя ловко пользоваться полотенцем ему все еще немного затруднительно, а потому может потребоваться помощь взрослых.В этом возрасте очень важно следить за гигиеной после горшка. Дети могут не придавать большого значения этому нюансу, и родители должны аккуратно и ненавязчиво присматривать за этим важным навыком поддержания чистоты после туалета.Главная задача родителей в этом возрасте — стимулировать у детей активную самостоятельную деятельность, развивать и закреплять уже появившиеся навыки и умения путем постоянного повторения. Малышу, который придерживается режима, в дальнейшем будет намного легче адаптироваться к условиям детского сада.
Малышу, который придерживается режима, в дальнейшем будет намного легче адаптироваться к условиям детского сада. Но как быть, если нет?
Но как быть, если нет? 
 д.
д.  В нём всё работает слаженно и ритмично: сердцебиение, работа внутренних органов, частота дыхания, работа головного мозга и т.д. Подобная регулярность и последовательность действий позволяют человеку чувствовать себя хорошо. Поэтому для здоровья и развития ребёнка продуманный режим отдыха, питания, физических и умственных занятий имеет большое значение.
В нём всё работает слаженно и ритмично: сердцебиение, работа внутренних органов, частота дыхания, работа головного мозга и т.д. Подобная регулярность и последовательность действий позволяют человеку чувствовать себя хорошо. Поэтому для здоровья и развития ребёнка продуманный режим отдыха, питания, физических и умственных занятий имеет большое значение.

 Вывод очевиден: учёбу необходимо чередовать с хорошим отдыхом!
Вывод очевиден: учёбу необходимо чередовать с хорошим отдыхом! До 7.30 вы должны приготовить завтрак, на который уйдёт около 15 минут. Затем следует получасовая дорога в учебное заведение, ну и ориентировочно до 12.30 ученик будет находиться в школе.
До 7.30 вы должны приготовить завтрак, на который уйдёт около 15 минут. Затем следует получасовая дорога в учебное заведение, ну и ориентировочно до 12.30 ученик будет находиться в школе.
 В противном случае информация будет усваиваться достаточно плохо.
В противном случае информация будет усваиваться достаточно плохо.

 Теперь я не знаю, когда и чем мне заниматься. Не знаю когда зарядку делать, когда спать ложиться, когда гулять. Попробовала без режима жить, так такое началось! Везде беспорядок, все кувырком, уставать стала, болеть. Вот и решила я к вам, ребята, обратиться за помощью.
Теперь я не знаю, когда и чем мне заниматься. Не знаю когда зарядку делать, когда спать ложиться, когда гулять. Попробовала без режима жить, так такое началось! Везде беспорядок, все кувырком, уставать стала, болеть. Вот и решила я к вам, ребята, обратиться за помощью. Ребята научат тебя, ее выполнять. Музыкальная разминка
Ребята научат тебя, ее выполнять. Музыкальная разминка

 д.
д. ..
..
 Итак, я потратил день на то, чтобы разрабатывать наш собственный визуальный график и быстро применять его дома. Визуальный распорядок дня, видимый ему, действительно уменьшил для него беспокойство и разочарование и значительно улучшил нашу повседневную жизнь.
Итак, я потратил день на то, чтобы разрабатывать наш собственный визуальный график и быстро применять его дома. Визуальный распорядок дня, видимый ему, действительно уменьшил для него беспокойство и разочарование и значительно улучшил нашу повседневную жизнь.
 Для этого у детей есть выбор из нескольких продуктов от General Mills, например, Totino’s Pizza Rolls и GoGurt, которые мы покупаем в нашем местном магазине Walmart.В настоящее время вы можете зарабатывать Double Box Tops * исключительно в Walmart!
Для этого у детей есть выбор из нескольких продуктов от General Mills, например, Totino’s Pizza Rolls и GoGurt, которые мы покупаем в нашем местном магазине Walmart.В настоящее время вы можете зарабатывать Double Box Tops * исключительно в Walmart! Это также создает более спокойную домашнюю среду для мамы, папы и детей!
Это также создает более спокойную домашнюю среду для мамы, папы и детей!
 Затем вы будете использовать вторую точку на липучке в разделе «Готово».
Затем вы будете использовать вторую точку на липучке в разделе «Готово».

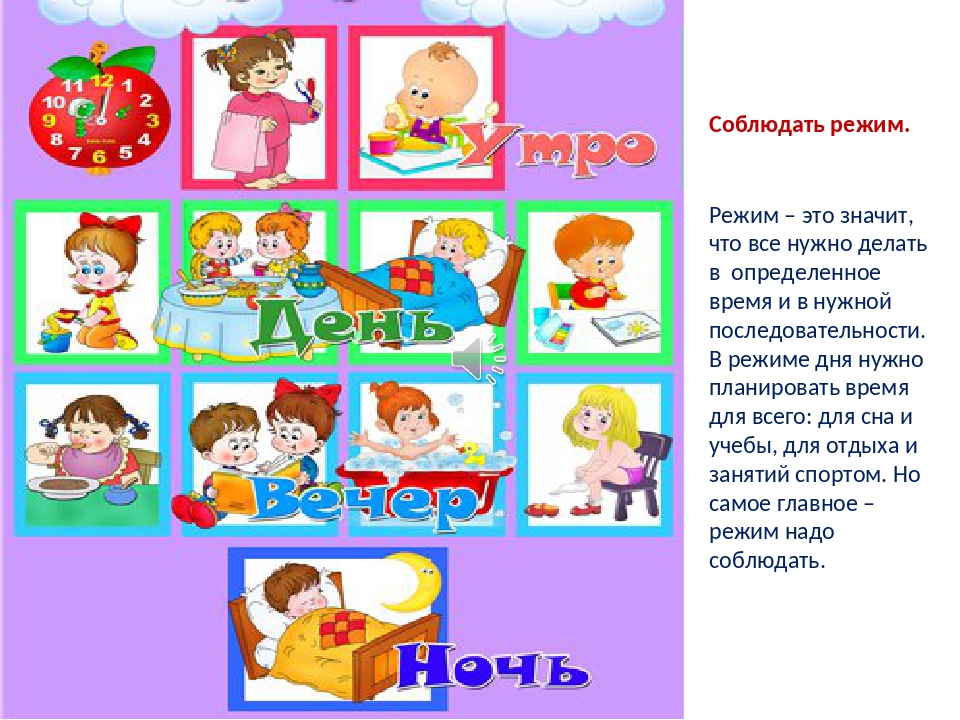
 И самое близкое, что я подхожу, это «Продолжайте работать над своим списком!»
И самое близкое, что я подхожу, это «Продолжайте работать над своим списком!»  ”
” Используя Mac Pages или Microsoft Word, вы можете создать совершенно уникальный набор карточек, которые подходят вашей семье.
Используя Mac Pages или Microsoft Word, вы можете создать совершенно уникальный набор карточек, которые подходят вашей семье. Если они еще не читают, предложите им угадать, что, по их мнению, означает каждая карточка, исходя из их распорядка. Познакомьте их с карточками и объясните, что они собираются использовать эти карточки для самостоятельной работы, как и большие дети.
Если они еще не читают, предложите им угадать, что, по их мнению, означает каждая карточка, исходя из их распорядка. Познакомьте их с карточками и объясните, что они собираются использовать эти карточки для самостоятельной работы, как и большие дети.
 Если вы доступны в случае возникновения каких-либо проблем, ребенка будут рады позаботиться о себе.
Если вы доступны в случае возникновения каких-либо проблем, ребенка будут рады позаботиться о себе.  Они увидят, что вы сделали зря, и просто обратятся к самим карточкам. Это цель. Убедитесь, что вы присутствуете и входите, и выходите, пока они готовятся, но при необходимости верните их к карточкам.
Они увидят, что вы сделали зря, и просто обратятся к самим карточкам. Это цель. Убедитесь, что вы присутствуете и входите, и выходите, пока они готовятся, но при необходимости верните их к карточкам.

 Вы можете использовать их для составления расписания занятий с указанием дней академической и физической активности.Или вы можете использовать их, чтобы отслеживать домашние дела, за которые отвечает каждый ребенок, от чистки зубов до приготовления обеда и вывоза мусора. В конце каждого дня каждый сможет проверить и увидеть, как много они достигли.
Вы можете использовать их для составления расписания занятий с указанием дней академической и физической активности.Или вы можете использовать их, чтобы отслеживать домашние дела, за которые отвечает каждый ребенок, от чистки зубов до приготовления обеда и вывоза мусора. В конце каждого дня каждый сможет проверить и увидеть, как много они достигли. com
com
 (Нет в наличии на Amazon? Попробуйте их сайт.)
(Нет в наличии на Amazon? Попробуйте их сайт.) Как только все будет готово, натяните карточки на бельевую веревку, чтобы дети могли видеть, как пройдет день.
Как только все будет готово, натяните карточки на бельевую веревку, чтобы дети могли видеть, как пройдет день.
 com; Ранее она писала о материнстве для родителей и работающей матери.
com; Ранее она писала о материнстве для родителей и работающей матери.

 Тем не менее, в сегодняшнем загруженном мире, где у детей слишком много планов, а у родителей практически нет способностей, взрослые часто упускают этот важный фундаментальный факт. Кроме того, как мы, монтессорианцы, знаем, что возложение на детей ответственности и сопричастности развивает уверенность и независимость, что ведет к устойчивости, целеустремленности и сосредоточенности.‘
Тем не менее, в сегодняшнем загруженном мире, где у детей слишком много планов, а у родителей практически нет способностей, взрослые часто упускают этот важный фундаментальный факт. Кроме того, как мы, монтессорианцы, знаем, что возложение на детей ответственности и сопричастности развивает уверенность и независимость, что ведет к устойчивости, целеустремленности и сосредоточенности.‘
 Сказать ребенку, что он должен сделать x или убрать y, будет не так эффективно.
Сказать ребенку, что он должен сделать x или убрать y, будет не так эффективно.
 Какой замечательный подход для приобщения маленьких детей к рутине. Включение ребенка в изображение — это замечательно, потому что дети относятся к себе самим! Дети будут полны решимости завершить свои дела!
Какой замечательный подход для приобщения маленьких детей к рутине. Включение ребенка в изображение — это замечательно, потому что дети относятся к себе самим! Дети будут полны решимости завершить свои дела! Вы видите, что соединение изображения со словами — это умно, потому что элемент неожиданности с потянув липучку вниз — это идеальный способ зацепить ребенка.
Вы видите, что соединение изображения со словами — это умно, потому что элемент неожиданности с потянув липучку вниз — это идеальный способ зацепить ребенка. Они дают детям четкое представление о последовательности и ожиданиях дня. Это очень важно для маленьких детей и детей с особыми потребностями. Я обнаружил, что показ моим детям плана на день помогает нашему дню проходить более гладко.
Они дают детям четкое представление о последовательности и ожиданиях дня. Это очень важно для маленьких детей и детей с особыми потребностями. Я обнаружил, что показ моим детям плана на день помогает нашему дню проходить более гладко.
 Это тот, который у нас есть в школьной комнате, и его приятно иметь, чтобы мой трехлетний ребенок мог видеть, что у нас происходит в течение дня.
Это тот, который у нас есть в школьной комнате, и его приятно иметь, чтобы мой трехлетний ребенок мог видеть, что у нас происходит в течение дня. Ему намного лучше, когда он знает, что происходит. Поскольку он еще не умеет читать, я решил составить для него это визуальное расписание. Это помогает ему понять, чего ожидать от дня. Он любит все это видеть! Большую часть дней у нас происходит одно и то же, но иногда мы добавляем встречу или игровое свидание.
Ему намного лучше, когда он знает, что происходит. Поскольку он еще не умеет читать, я решил составить для него это визуальное расписание. Это помогает ему понять, чего ожидать от дня. Он любит все это видеть! Большую часть дней у нас происходит одно и то же, но иногда мы добавляем встречу или игровое свидание. Изображение 92836792.
Изображение 92836792.
