Редкие и атипичные синдромы и заболевания
Редкие (орфанные) заболевания — это группа патологий с небольшой распространенностью каждой из них в общей популяции.
Орфанные заболевания характеризуются широким разнообразием симптомов и признаков, причем у пациентов, страдающих одной и той же редкой патологией, симптомы и признаки могут сильно различаться. Несмотря на низкую распространенность в общей популяции какой-то одной редкой болезни, группа орфанных патологий включает около 7 000 заболеваний. Таким образом, в совокупности, редкими болезнями и синдромами во всем мире страдают сотни тысяч людей.
Распространенность каждого орфанного заболевания в общей популяции не превышает 1 пациента на 2 000 человек — это критерий, принятый в Европейском союзе. В России редкими предлагается считать заболевания «с распространенностью не более 10 случаев на 100 000 населения» — 1 пациент на 10 000 человек.
Многие редкие заболевания являются генетическими и, следовательно, наблюдаются уже в момент рождения ребенка или в раннем детстве (хондродисплазии, проксимальная спинальная мышечная атрофия, нейрофиброматоз, несовершенный остеогенез, муковисцидоз, синдром Ретта).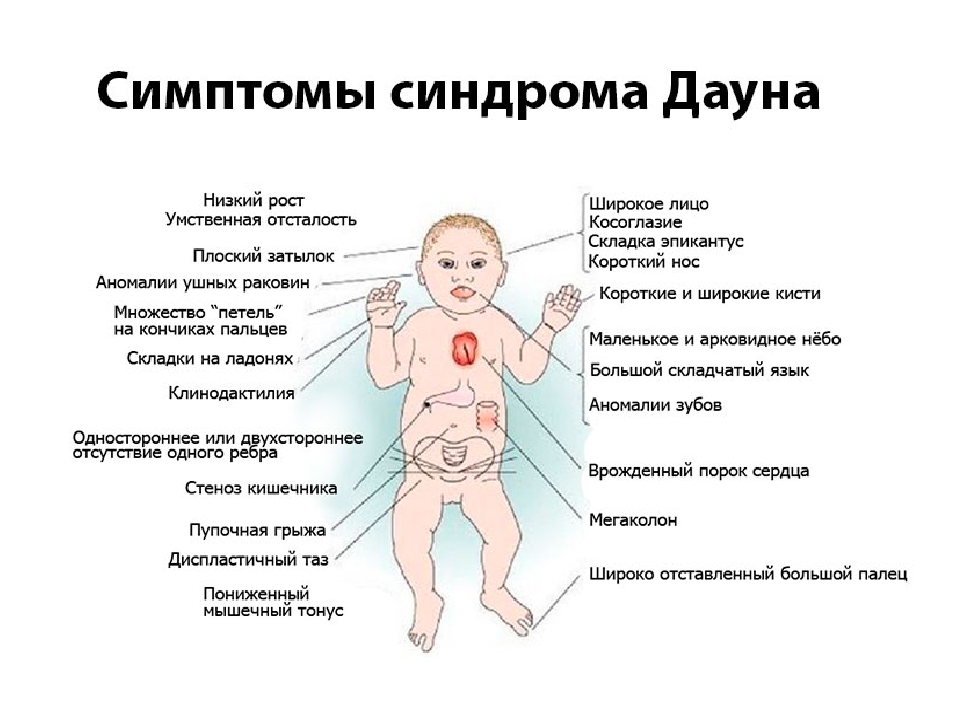 Однако более 50% орфанных заболеваний проявляются в зрелом возрасте, например: болезнь Хантингтона, болезнь Крона, боковой амиотрофический склероз, саркома Капоши, рак щитовидной железы. Существуют и редкие заболевания, которые имеют инфекционную природу, например: некоторые аутоиммунные патологии и редкие виды рака.
Однако более 50% орфанных заболеваний проявляются в зрелом возрасте, например: болезнь Хантингтона, болезнь Крона, боковой амиотрофический склероз, саркома Капоши, рак щитовидной железы. Существуют и редкие заболевания, которые имеют инфекционную природу, например: некоторые аутоиммунные патологии и редкие виды рака.
На сегодняшний день причины возникновения большинства орфанных заболеваний неизвестны. Лечения для многих редких синдромов и болезней также не существует. Тем не менее, в последние годы медицина достигла значительных успехов в диагностике, лечении и даже предотвращении некоторых из них.
Значимость орфанных заболеваний определяется не только большим количеством страдающих от них людей, но и высокой стоимостью лекарств для патогенетической терапии. Однако для подавляющего числа редких болезней и синдромов лекарственных препаратов, воздействующих на причину их развития, не существует. Поэтому многие пациенты вынуждены ограничиваться симптоматической терапией, что говорит о высокой социальной значимости орфанных заболеваний. Кроме того, летальность некоторых редких патологий — например, с выраженными нарушениями метаболизма — достигает высоких показателей, и часть пациентов с такими нарушениями не доживает до совершеннолетия.
Кроме того, летальность некоторых редких патологий — например, с выраженными нарушениями метаболизма — достигает высоких показателей, и часть пациентов с такими нарушениями не доживает до совершеннолетия.
Нередко нетипичная клиническая картина, недостаточная осведомленность части врачей о проявлениях орфанных заболеваний, трудности с адекватным лабораторным тестированием приводят к поздней диагностике редких болезней и синдромов и их неправильному лечению.
В своей практике врач любой специальности может столкнуться как с редкими заболеваниями, так и с атипичными проявлениями часто встречающейся патологии. Так, хирург может столкнуться с атипичным характером болевого синдрома при остром аппендиците в случае тазового расположения аппендикса, гастроэнтеролог или терапевт — с нетипичными проявлениями гастроэзофагеальной рефлюксной болезни (чувство комка в горле, кашель, нарушения сердечного ритма), кардиолог — с атипичным болевым синдромом при инфаркте миокарда (боль в области нижней челюсти, в верхних отделах живота). В связи с этим, задачей врача любой специальности является своевременное распознавание атипичных и редких синдромов и определение дальнейшей тактики ведения.
В связи с этим, задачей врача любой специальности является своевременное распознавание атипичных и редких синдромов и определение дальнейшей тактики ведения.
Врачи клиники Рассвет уделяют большое внимание самоподготовке и изучению сложных и редких заболеваний, что позволяет своевременно диагностировать и лечить орфанные патологии и, в то же время, выявлять частые заболевания с атипичной (необычной) картиной течения.
Universitätsklinikum Heidelberg: Детская неврология, лечение эпилепсии
Клиника нейропедиатрии Гейдельбергского центра детской и подростковой медицины вместе с Центром лечения эпилепсии занимается лечением и изучением неврологических заболеваний в детском возрасте. Мы тесно сотрудничаем с международными исследователями и врачами, чтобы предложить каждому ребенку сорвеменную и индивидуальную диагностику и терапию.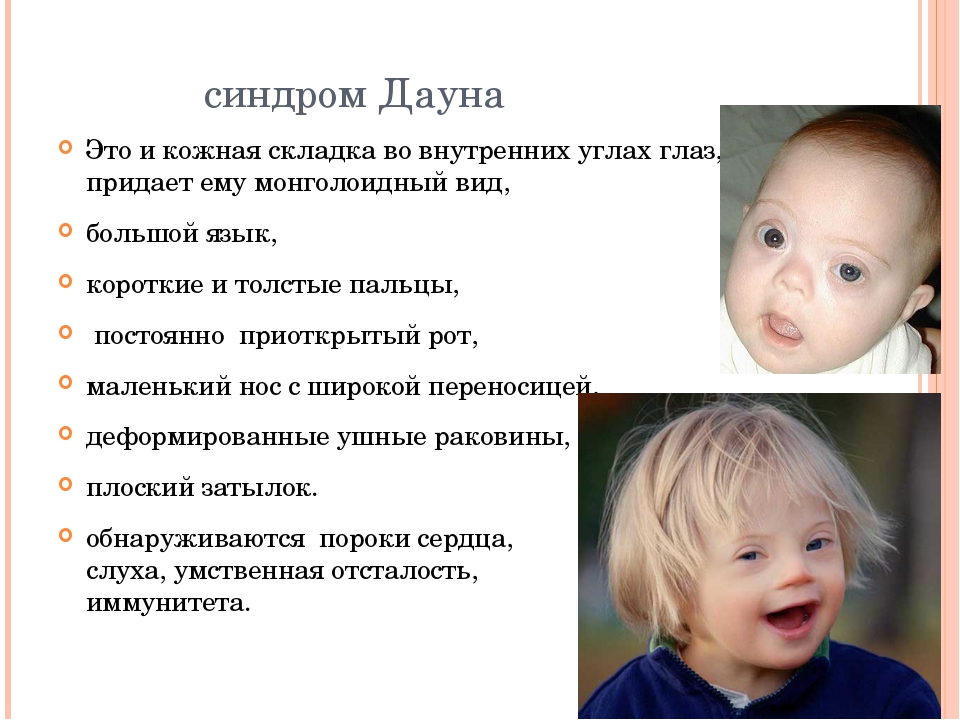
Всемирно известная Лаборатория изучения нарушений обмена веществ позволяет быстро осуществить диагностику при подозрении на наследственные метаболические нарушения. В результате возможна целенаправленная терапия (в частности заместительная ферментная терапия). В нашем сертифицированном Центре лечения эпилепсии осуществляются различные виды диагностики, лечение наследственной эпилепсии, оценка необходимости операции для лечения эпилепсии у детей и взрослых. Мы располагаем обширным опытом в лечении инфекционных заболеваний, например, аутоиммунного воспаления мозга, рассеянного склероза и инфекционных заолеваний головного мозга (например, боррелиоза и менингита).
Head of Division of Neuropaediatrics and Pediatric Metabolic Medicine
Эпилепсия и эпилептические энцефалопатии у детей
- В нашем сертифицированном Центре лечения эпилепсии осуществляются различные виды диагностики, лечение наследственной эпилепсии, оценка необходимости операции для лечения эпилепсии у детей и взрослых.

- Наша клиника сертфицирована в качестве центра лечения эпилепсии и клиники амбулаторного лечения пациентов с эпилепсией.
Нейродегенеративные и нейрометаболические нарушения
- Всемирно известная Лаборатория изучения нарушений обмена веществ позволяет быстро осуществить диагностику при подозрении на наследственные метаболические нарушения. В результате возможна целенаправленная терапия (в частности заместительная ферментная терапия).
Инфекционные заболевания центральной нервной системы
- Мы располагаем обширным опытом в лечении инфекционных заболеваний, например, аутоиммунного воспаления мозга, рассеянного склероза и инфекционных заолеваний головного мозга (например, боррелиоза и менингита).
Нервно-мышечные заболевания периферической нервной системы
- Наша нейрофизиологическая лаборатория и современные анализы позволяют установить точный диагноз при миопатии, нейропатии и других заболеваниях, связанных с повреждениями нервов, независимо от происхождения (врожденное, инфекционное или аутоиммунное заболевание).

- Мы предлагаем широкий спектр видов диагностики от клинического обследования до исследования мышечной ткани и современных генетических исследований.
- Мы участвуем в международных исследованиях и с помощью современных методик осуществляем лечение спинальной мышечной атрофии («Нусинерсен»), врожденных миастенических синдромов и мышечной дистрофии.
Нарушения моторных функций
- Благодаря междисциплинарному взаимодействию с отделениями детской ортопедии и нейрохирургии (специализированная консультация по вопросам тонуса) мы разрабатываем и осуществляем индивидуальную терапию для детей с нарушениями двигательных функций, в частности медикаментозную и инвазивную терапию (интратекальная терапия баклофеном, селективная дорсальная ризотомия, глубокая стимуляция мозга)
Функциональные болевые синдромы или психосоматические заболевания с неврологическими симптомами.
Чтобы помочь детям с такими различными проблемами, мы работаем в команде детских неврологов, специально обученных детских медсестер и специалистов по психологии, эрготерапевтов, физиотерапии, логопедии, социальной педагогике и диетологии. Пациентов с нейрохирургическими проблемами мы обслуживаем вместе с коллегами соответствующих операционных отделений. Для диагностического прояснения ситуации, лечения и долгосрочного контроля мы располагаем стационарными и амбулаторными отделениями. Мы лечим пациентов с нейрохирургическими показаниями в тесном взаимодействии с хирургическиими отделениями. Наша команда нейрохирургов обладает обширным опытом и квалификацией в лечении заболеваний у детей и взрослых, в частности используя современные техники внутриутробной хирургии и лечения новорожденных.
Медицинская диагностика включает в себя весь спектр современных методов исследования университетской детской клиники, например:
- электроэнцефалограмма (стандарт, сон, долговременная, видео),
- нейрофизиология (вызванный потенциал, нейрография, электромиография),
- длительный ЭЭГ-видеомониторинг для диагностики устойчивых к лечению эпилепсий,
- магнитная энцефалография,
- визуализация (ультразвук, КТ, МРТ, СПЕКТ, ПЭТ),
- специальные лабораторные исследования, прежде всего, для врожденных нарушений обмена веществ.

Картины болезней и данные обследования обсуждаются всеми специалистами на междисциплинарном уровне.
Центр лечения эпилепсии включает в себя специализированные амбулаторное и стационарное отделения для тяжело поддающихся лечению эпилепсий. Центр входит в состав нейропедиатрического отделения, в котором работают высокоспециализированные врачи, младший и средний медперсонал. Здесь проводится сложнейшая дохирургическая диагностика эпилепсии у детей и подростков с симптоматическими эпилепсиями с неудовлетворительной реакцией на медикаменты. Структурное повреждение головного мозга у этих пациентов может вызывать припадки. Если удается локализовать место образования эпилептических припадков, оперативное удаление нездоровой ткани может привести к полному прекращению приступов. Решение о приемлемости такой операции как метода лечения всегда принимается экспертами в индивидуальном порядке после обширной диагностики эпилепсии.
Решение о приемлемости такой операции как метода лечения всегда принимается экспертами в индивидуальном порядке после обширной диагностики эпилепсии.
Наши пациенты размещаются в двух- и трехместных палатах с ванной комнатой и телевизором. Мы понимаем, что для вас важно находиться рядом с ребенком круглосуточно, размещение родителей зависит от возраста ребенка, пожалуйста, укажите его во время приема. Здоровые дети – братья и сестры – в течение дня могут находиться под присмотром в специально организованных детских комнатах «Планета ребенка» в главном здании.
Многие пациенты страдают редкими заболеваниями, и вместе с Центром лечения редких заболеваний мы прилагаем все усилия для быстрой диагностики и лечения. Для этого мы используем специализированные и самые современные методы диагностики.
Самые необычные психопатологические синдромы
Психопатологический синдром – это совокупность симптомов психически больного человека, которые регулярно повторяются и объединены общими механизмами происхождения. Синдромы бывают самыми разными и порой выражаются в виде крайне необычных проявлений. Ниже мы расскажем о нескольких психопатологических синдромах, которые встречаются нечасто и отличаются экстраординарностью симптомов.
Синдромы бывают самыми разными и порой выражаются в виде крайне необычных проявлений. Ниже мы расскажем о нескольких психопатологических синдромах, которые встречаются нечасто и отличаются экстраординарностью симптомов.
Синдром Капгра
Это расстройство, при котором больной уверен, что кого-то из его окружения, например, близкого родственника, заменил двойник (симптом отрицательного двойника). Иногда таким пациентам может казаться, что место их близких заняли клоны или инопланетяне. Это часто является симптомом шизофрении и неврологических болезней.
Есть предположение, что бред отрицательного двойника появляется из-за отсутствия эмоционального отклика на знакомые лица.
Также при синдроме Капгра человек, напротив, может принимать неизвестных ему людей за знакомых и родственников (симптом положительного двойника). Кроме того больной может утверждать, что плохие поступки, в которых его обвиняют, на самом деле совершает его двойник, который в точности на него похож.
Есть предположение, что бред отрицательного двойника появляется из-за отсутствия эмоционального отклика на знакомые лица. Это может происходить из-за физиологических нарушений в работе головного мозга. Дело в том, что когда мы видим и идентифицируем человека как знакомого, зрительная информация передается в веретенообразную извилину, которая, в том числе, отвечает за распознавание лиц. Полученные результаты направляются из веретенообразной извилины в миндалевидное тело, где осуществляется эмоциональная проверка и вырабатывается соответствующая реакция. При повреждении волокон, которые связывают веретенообразную извилину и миндалевидное тело, происходит разрыв связи между восприятием информации и эмоциями. Это может привести к тому, что человек хорошо понимает, кто перед ним, но не узнает его и не чувствует с ним эмоциональной связи.
Синдром Мюнхгаузена
Синдром Мюнхгаузена – это хроническое расстройство, при котором больной намеренно симулирует симптомы заболеваний и наносит себе увечья, чтобы подвергнуться медицинскому лечению и всяческим обследованиям. Синдром был назван в честь Карла Фридриха Иеронима, барона фон Мюнхгаузена, который известен историями о своих выдуманных подвигах.
Синдром был назван в честь Карла Фридриха Иеронима, барона фон Мюнхгаузена, который известен историями о своих выдуманных подвигах.
Пациенты с синдромом Мюнхгаузена постоянно требуют внимания к себе и своим симптомам и могут вести себя агрессивно, если не получают необходимой им поддержки. Такой больной может сам причинять себе вред или боль, чтобы его страдания выглядели максимально правдоподобно. Люди, подверженные этому заболеванию даже способны подделывать свои анализы, чтобы добиться внимания врачей или госпитализации. Симуляция болезни позволяет человеку с синдромом Мюнхгаузена окружить себя заботой, которую он не дополучает в обычной жизни.
Причины синдрома до конца не изучены. Есть много предположений, и все они строятся исключительно вокруг психологических причин. Одно из них состоит в том, что это заболевание развивается из-за недостатка внимания со стороны взрослых в детстве. Часто синдромом Мюнхгаузена проявляется на фоне психической травмы, например, из-за пережитого физического или сексуального насилия.
Читайте также
Мифы о диагностике психических заболеваний
Расстройство периодических движений конечностей
Это такой синдром, при котором человек непроизвольно и регулярно двигает руками и ногами во сне. Его часто путают с синдромом беспокойных ног, однако при расстройстве периодических движений конечностей больной не просто хочет шевелить ногами из-за дискомфорта, а осуществляет именно непроизвольные движения. При этом синдроме больной в основном двигает пальцами ног, лодыжками, коленями и бедрами. Движения конечностей обычно происходят с периодическими интервалами от 20 до 40 секунд. В основном они возникают только в первую половину ночи во время фаз медленного сна.
Люди, страдающие этим расстройством, часто просыпаются посреди ночи и из-за этого постоянно чувствуют сонливость в течение дня. Во многих случаях расстройство периодических движений конечностей сопровождается другими медицинскими проблемами, такими как болезнь Паркинсона или нарколепсия. Болезни сердца, апноэ сна, а также наличие психических расстройств повышают риски развития расстройство периодических движений конечностей.
Болезни сердца, апноэ сна, а также наличие психических расстройств повышают риски развития расстройство периодических движений конечностей.
Синдром Ганзера
Это крайне редкое диссоциативное расстройство, которое впервые было описано немецким психиатром Зигбертом Йозефом Ганзером на основе наблюдений за тюремными заключенными. Поэтому этот синдром иногда называют тюремным психозом. Основные симптомы этого заболевания – нарушение сознания и коммуникации в форме приблизительных ответов. Например, на вопросы вроде «сколько ног у кошки?», такие больные отвечают: «примерно 4». Также пациенты, страдающие синдромом Ганзера, не могут решать простейшие арифметические уравнения, однако их ответы близки к правильным. При этом часто встречается правильное выполнение более сложных действий и задач.
В большинстве случаев симптомы синдрома Ганзера исчезают через несколько дней после психоза или после того, как человек перестает подвергаться стрессовой ситуации.
В большинстве случаев появлению синдрома Ганзера предшествует сильный стресс, а за ним следует период психоза, сопровождаемый амнезией. У больных этим расстройством могут возникать галлюцинации и бредовые фантазии, связанные с психотравмирующей ситуацией. Они могут испытывать беспокойство, панику, депрессивное состояние, ступор или, напротив, двигательное возбуждение. Во время острой фазы симптомов человеку может потребоваться госпитализация и психиатрическая помощь .
Многие психиатры описывали подобные нарушения у солдат, находящихся в стрессовых условиях. Зачастую это расстройство наблюдается у больных эпилепсией и шизофренией. В большинстве случаев симптомы синдрома Ганзера исчезают через несколько дней после психоза или после того, как человек перестает подвергаться стрессовой ситуации.
Синдром Диогена
Синдром Диогена также называют синдром старческого убожества или патологическим накопительством. Это психическое расстройство, которое характеризуется социальной изоляцией, пренебрежительным отношением к бытовым вопросам и склонностью к бессистемному накоплению ненужных вещей, а также отсутствием критического отношения к своему состоянию.
Чаще всего это расстройство встречается у пожилых людей и сопровождается сильными изменениями характера: больные становятся более эмоционально неустойчивы, раздражительны и иногда даже агрессивны. У таких людей теряется реалистичность установок и появляется враждебность по отношению к тем, кто предлагает им свою помощь. Пациенты, страдающие синдромом Диогена, не заботятся о личной гигиене и чистоте своего дома. Со временем их жилище превращается в склад старых и никому не нужных вещей, которые мешают свободно перемещаться по дому. При этом страдают и основные психические функции больных. Наиболее часто синдром Диогена возникает у людей, которые в свое время были очень активны и успешны в профессиональном плане, но вынуждены были отойти от дел.
Предположительно, развитие этого расстройство происходит по нескольким основным причинам. Синдром может появиться у человека, пережившего травму головы или операцию на мозге, вследствие чего происходит повреждение нейронов, отвечающих за принятие решений. Также это расстройство может развиться из-за возрастных дегенеративных изменений в тех же отделах головного мозга. Вероятнее всего синдром Диогена связан как с поражением некоторых зон коры в лобных долях полушарий головного мозга, так и с повреждением более глубоких подкорковых структур.
Также это расстройство может развиться из-за возрастных дегенеративных изменений в тех же отделах головного мозга. Вероятнее всего синдром Диогена связан как с поражением некоторых зон коры в лобных долях полушарий головного мозга, так и с повреждением более глубоких подкорковых структур.
Основные варианты неврологической патологии детей первого года жизни, признаки (симптомы) неврологии у грудничков и новорожденных
Для выявления заболеваний нервной системы, проявляющихся специфической задержкой психомоторного развития, важное значение имеет оценка сопутствующих задержке развития неврологических и психопатологических признаков. Возрастная незрелость нервной системы ребенка первого года жизни определяет фрагментарность и недифференцированность наблюдаемых у него признаков. Организм, особенно новорожденного и грудного ребенка, реагирует на различные вредности ограниченным числом типовых реакций, характер которых в первую очередь зависит от возрастной фазы нервно-психического развития. Ниже представлены основные варианты, отражающие преимущественно тип нервно-психического реагирования на первом году жизни.
Ниже представлены основные варианты, отражающие преимущественно тип нервно-психического реагирования на первом году жизни.
Общий осмотр новорожденного — на что обращать внимание родителям
Учитывая высокую частоту перинатальной патологии нервной системы и возможные трудности получения квалифицированной специализированной помощи, несомненным представляется острейшая необходимость в получении родителями соответствующей научно-популярной информации.
Что мы можем увидеть сами? — общий осмотр новорожденного
Ребенок в норме ритмично дышит, совершает автоматические движения конечностями в достаточном объеме и симметрично. Малейшие ограничения движения в руках или ногах должны быть основанием для целенаправленного исследования — нет ли двигательных нарушений? Важное значение имеет характер и громкость плача ребенка. Многое может подсказать поза новорожденного. В одних случаях ребенок вял, малоподвижен, иногда — буквально распластан. В других случаях, наоборот, тонус в конечностях равномерно повышен — при пеленании сразу же обращает на себя внимание своеобразная тугоподвижность конечностей. Очень важно не пропустить при осмотре даже небольших судорожных подергиваний.
Очень важно не пропустить при осмотре даже небольших судорожных подергиваний.
Очень многое дает осмотр головки новорожденного. Родовая опухоль типична для большинства новорожденных. Чем больше размеры этой опухоли, тем, следовательно, труднее прошло рождение ребенка, и такой ребенок должен быть предметом особенно внимательного обследования. У некоторых детей обращают на себя внимание кровоподтеки на лице, шее, туловище как следствие травматичных родов — в этих случаях чаще обнаруживаются и неврологические симптомы.
Деформации головы ( так называемая «конфигурация») практически всегда указывает на родовую травму черепа, и среди этих детей значительно чаще встречается черепно-мозговая симптоматика, что вполне понятно и легко объяснимо.
В повседневной практике иногда недооценивается кефалогематома обычно лишь потому, что она «часто встречается» и «находится вне черепа». Действительно, речь идет о поднадкостничной гематоме, иногда весьма значительной по размерам. Она действительно часто встречается, но это не может служить доводом «против» — это травма, и важна для диагноза даже не кефалогематома сама по себе, а то, о чем она свидетельствует, — на уровне такой гематомы в подлежащих участках мозга несомненно существуют участки микрокровоизлияний, которые вне зависимости от возраста пациента свидетельствуют о контузии мозга. Одним из важных показателей трудностей с родоразрешением является такой признак, как нахождение костей черепа друг на друга. Эта небольшая дислокация обычно не приводит к повреждению подлежащих тканей мозга, но с несомненностью указывает на то, что череп плода проходил по родовым путям, испытывая большое сопротивление — в этих случаях нередко выявляются и признаки повреждения нервной системы.
Одним из важных показателей трудностей с родоразрешением является такой признак, как нахождение костей черепа друг на друга. Эта небольшая дислокация обычно не приводит к повреждению подлежащих тканей мозга, но с несомненностью указывает на то, что череп плода проходил по родовым путям, испытывая большое сопротивление — в этих случаях нередко выявляются и признаки повреждения нервной системы.
Большую роль в оценке состояния ребенка играет состояние родничков: напряжение, выбухание родничков является очень грозным симптомом повышения внутричерепного давления. О многом говорят врачу размеры головки новорожденного: признаки гидроцефалии, если они обнаружены с первых дней жизни, обычно свидетельствуют о внутриутробной патологии мозга, тогда как постепенное развитие гидроцефалии может быть нередко следствием родового повреждения головного мозга.
Здесь следует отметить катастрофическую частоту неоправданно расширенного диагноза «гипертензионно-гидроцефальный синдром», который во многих больницах и поликлиниках ставится по поводу и без повода. Самое ужасное, что в подобных случаях сразу же начинается массивная и длительная терапия диакарбом, не только неоправданная, но изнуряющая ребенка.
Самое ужасное, что в подобных случаях сразу же начинается массивная и длительная терапия диакарбом, не только неоправданная, но изнуряющая ребенка.
У некоторых новорожденных головка имеет размеры меньше нормальных, и к тому же мозговая часть черепа меньше лицевой — иногда, это свидетельствует о внутриутробной и генетической патологии (микроцефалия) и, к сожалению, имеет тяжелые последствия. В последнее время все чаще встречаются дети с очень ранним закрытием родничка при этом темп роста головки у таких новорожденных отчетливо отстает от нормы.
Достаточно часто встречается признак «короткой шеи», и он обычно очень демонстративен и бросается в глаза. Создается впечатление, что шея у ребенка очень короткая (хотя никакого анатомического дефекта нет), голова кажется расположенной прямо на плечах. С возрастом степень этих проявлений постепенно убывает. У этих же детей обращает на себя внимание выраженность поперечных складок на шее с упорным мокнутием в области этих складок. Можно предполагать, что симптом короткой шеи возникает в результате перерастяжения шеи в процессе тяжелых родов с последующим рефлекторным сокращением ее по типу «феномена гармошки». Позднее именно у этих детей появляется еще один очень важный признак — резкое защитное напряжение шейно-затылочных мышц.
Позднее именно у этих детей появляется еще один очень важный признак — резкое защитное напряжение шейно-затылочных мышц.
Оценка состояния брюшной стенки очень важна. Известно, что у многих новорожденных живот дряблый, распластанный, и в этих случаях нельзя исключить нарушение сократительной способности брюшных мышц в результате родовых повреждений грудного отдела спинного мозга. Особенно это демонстративно при преимущественно односторонней локализации поражения — «слабая» половина брюшной стенки слегка выпячивается, пупок смещается при крике. При двустороннем поражении судить об этом труднее. Бывает полезен следующий тест: если у такого новорожденного слабый плач, то при давлении рукой врача на живот ребенка голос становится значительно громче.
Столь же неблагоприятным следует считать приапизм — спонтанную эрекцию полового члена у новорожденного. Педиатры нередко сталкиваются с этим признаком, но не знают, как его трактовать. В то же время в неврологии взрослых этот симптом хорошо известен и свидетельствует о значительной спинальной патологии.
Мы попробовали рассмотреть некоторые возможности общего осмотра новорожденного для поиска признаков, позволяющих заподозрить ту или иную неврологическую патологию.
Каждый из перечисленных выше признаков не может считаться доказательным, но в совокупности они приобретают большой диагностический смысл. В любом случае, разрешить ваши сомнения сможет только врач, специализирующийся в области неонатальной неврологии.
<< Вернуться к оглавлению
Перинатальная мозговая депрессия (нервная гиповозбудимость)
Малая двигательная и психическая активность ребенка, которая всегда ниже его дви-гательных и интеллектуальных возможностей; высокий порог и длительный отсроченный период возникновения всех рефлекторных и произвольных реакций. Депрессия часто сочетается с низкими мышечным напряжением и рефлексами, замедленной переключаемостью нервных процессов, эмоциональной вялостью, пониженной мотивацией и слабостью волевых усилий.
Гиповозбудимость может быть выражена в различна степени и проявляться либо эпизодически, либо стойко. Эпизодическое возникновение синдрома характерно для соматических заболеваний, особенно патологии желудочно-кишечного тракта, сопровождающихся гипотрофией. Иногда легкие, но стойкие проявления синдрома могут быть обусловлены типом высшей нервной деятельности. Преобладание мозговой депрессии в первые месяцы жизни наблюдают при недоношенности, у детей, перенесших кислородное голодание, внутричерепную родовую травму. Выраженная и стойкая депрессия часто сопровождается задержкой психомоторного развития, которая приобретает некоторые характерные особенности.
Эпизодическое возникновение синдрома характерно для соматических заболеваний, особенно патологии желудочно-кишечного тракта, сопровождающихся гипотрофией. Иногда легкие, но стойкие проявления синдрома могут быть обусловлены типом высшей нервной деятельности. Преобладание мозговой депрессии в первые месяцы жизни наблюдают при недоношенности, у детей, перенесших кислородное голодание, внутричерепную родовую травму. Выраженная и стойкая депрессия часто сопровождается задержкой психомоторного развития, которая приобретает некоторые характерные особенности.
Задержка психомоторного развития при гиподинамическом синдроме характеризуется замедленным формированием всех условных рефлексов. В период новорожденности и в первые месяцы жизни это проявляется в отставании развития условного рефлекса на время кормления; в дальнейшем задерживается развитие всех пищевых условных рефлексов (рефлекс на положение кормления, вид груди или бутылки с молоком и т. д.), задерживается развитие пищевой, а затем зрительной и слуховой доминанты и чувствительных локальных реакций.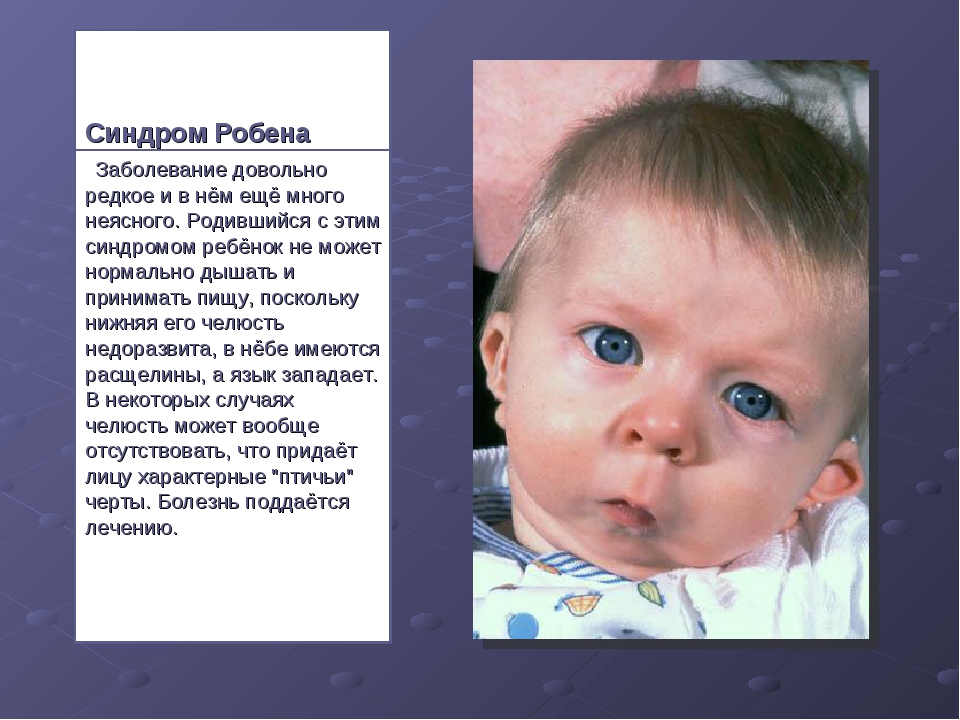 Особенно характерна задержка развития цеп-ных двигательных сочетанных рефлексов, что наиболее отчетливо начинает проявляться со второго полугодия жизни! Такой ребенок в возрасте 6-8:мес не похлопывает рукой по одеялу или игрушке, не стучит предметом об предмет, к концу года не производит повторных выбрасываний предмета, не вкладывает предмет в предмет. Это проявляется также в голосовых реакциях: ребенок редко повторяет звуки, слоги, т. е. выполняя однократные движения и произнося отдельные звуки, он не стремится к их повторению. В результат задержки формирования условных рефлексов на сочетании слова с предметом или действием как в конкретной, так и в неконкретной ситуации начальное понимание речи и подчинение словесным :командам у этих детей происходит в более поздние сроки. При этом формируется отставание таких функций, как предметно-манипулятивная деятельность, ползанье, лепет, понимание речи, собственная речь.
Особенно характерна задержка развития цеп-ных двигательных сочетанных рефлексов, что наиболее отчетливо начинает проявляться со второго полугодия жизни! Такой ребенок в возрасте 6-8:мес не похлопывает рукой по одеялу или игрушке, не стучит предметом об предмет, к концу года не производит повторных выбрасываний предмета, не вкладывает предмет в предмет. Это проявляется также в голосовых реакциях: ребенок редко повторяет звуки, слоги, т. е. выполняя однократные движения и произнося отдельные звуки, он не стремится к их повторению. В результат задержки формирования условных рефлексов на сочетании слова с предметом или действием как в конкретной, так и в неконкретной ситуации начальное понимание речи и подчинение словесным :командам у этих детей происходит в более поздние сроки. При этом формируется отставание таких функций, как предметно-манипулятивная деятельность, ползанье, лепет, понимание речи, собственная речь.
При варианте гиповозбудимости в более поздние сроки отмечают формирование положительных эмоциональных реакций.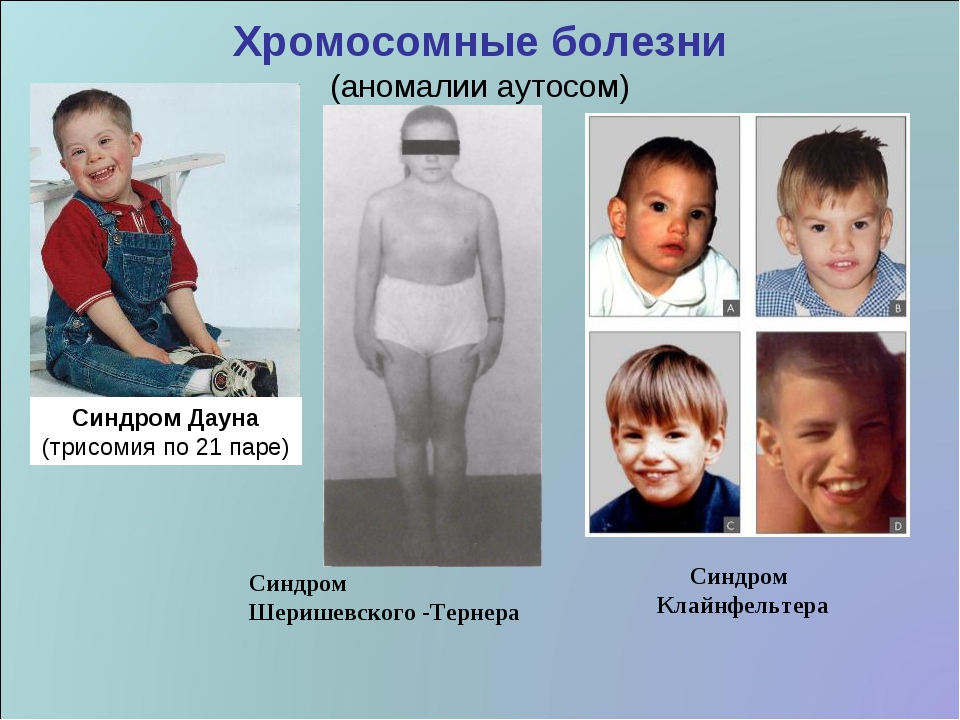 Это проявляется как при общении со взрослым, так и в спонтанном поведении ребенка. В период новорожденности при общении со взрослым у таких детей обычно отсутствует ротовое внимание, в возрасте 2 мес не выражена или слабо выражена реакция радостного оживления при виде взрослого и ласковом голосе. Часто вместо мимики оживления у ребенка можно видеть только реакцию сосредоточения. Улыбка появляется позже 8-9 нед, для ее возникновения требуется комплекс раздражителей, включая и проприоцептивные, их повторность; латентный период возникновения улыбки в ответ на раздражитель удлинен.
Это проявляется как при общении со взрослым, так и в спонтанном поведении ребенка. В период новорожденности при общении со взрослым у таких детей обычно отсутствует ротовое внимание, в возрасте 2 мес не выражена или слабо выражена реакция радостного оживления при виде взрослого и ласковом голосе. Часто вместо мимики оживления у ребенка можно видеть только реакцию сосредоточения. Улыбка появляется позже 8-9 нед, для ее возникновения требуется комплекс раздражителей, включая и проприоцептивные, их повторность; латентный период возникновения улыбки в ответ на раздражитель удлинен.
В состоянии бодрствования ребенок остается вялым, пассивным, ориентировочные реакции возникают в основном на сильные раздражители. Реакция на новизну вялая и в большинстве случаев имеет характер пассивного изумления, когда ребенок с широко раскрытыми глазами остается неподвиж-ным при виде нового предмета, не предпринимая активных попыток приблизиться к нему, захватить его. Чем более длительный период отсутствуют активное бодрствование и ориентировочно-исследовательское поведение, тем более выражено отставание в психомоторном развитии.
Комплекс оживления — одно из основных проявлений активных форм эмоционального поведения у ребенка первых месяцев жизни — при гиповозбудимости либо отсутствует, либо проявляется в рудиментарной форме: слабой мимической реакцией без блеска глаз и голосовых реакций или отсутствием двигательного компонента, отчетливых вегетативных проявлений. Активные отрицательные эмоцио-нальные реакции также слабо выражены и почти не отражаются на общем поведении ребенка.
Особенности эмоциональной сферы определяют вторичное недоразвитие интонационной выразительности голосовых реакций, а также специфику формирования сенсорных функций. Так, на втором возрастном этапе гиповозбудимый ребенок обычно хорошо фиксирует и прослеживает предмет, но движения глазных яблок за перемещающимся предметом у него начинаются не сразу, а после определенного латентно-го периода, как это характерно для новорожденного: глаза как бы постоянно догоняют перемещающийся в поле зрения предмет. Эти зрительные реакции отличаются непостоянством, и для их возникновения часто необходимы специальные оптимальные условия: определенное состояние ребенка, до-статочная сила и длительность раздражителя и др.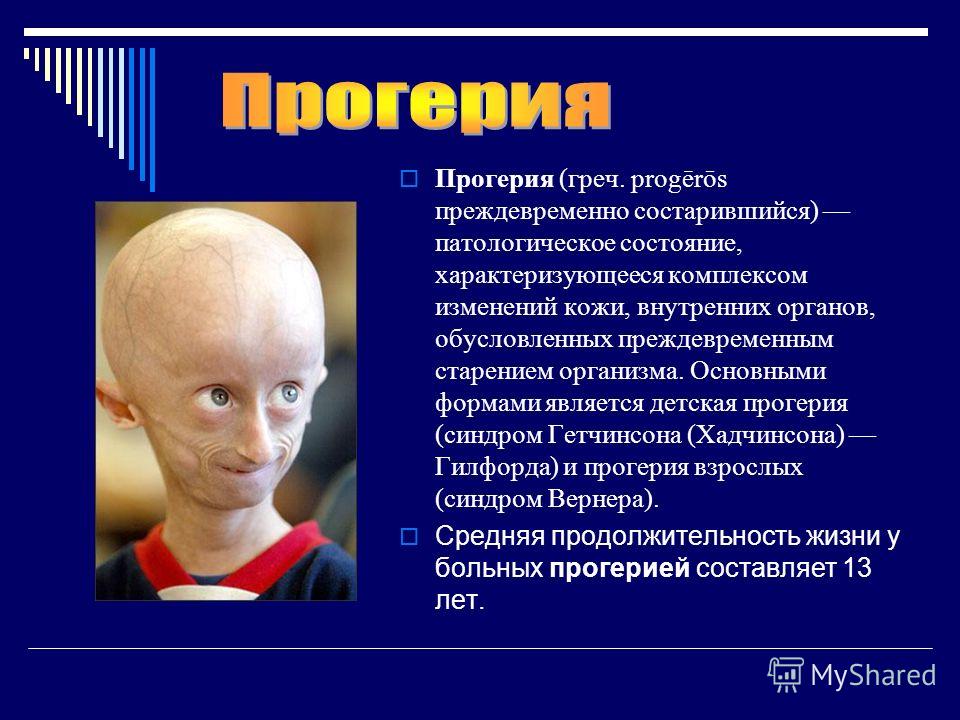 Во второй возрастной период указанные реакции наиболее отчетливо и часто возникают не в положении на спине, а в вертикальном положении на руках у взрослого. Особенностью зрительного восприятия при гиповозбудимости на этом возрастном этапе является также то, что ребенок спонтанно почти не рассматривает окружающие предметы, у него отсутствует активный поиск раздражителя. Гиповозбудимый ребенок обычно поворачивает голову и глаза к невидимому источнику звука после неоднократного повторения и длительного латентного периода; слуховое восприятие, так же как и зрительное, обычно не приобретает доминантного характера.
Во второй возрастной период указанные реакции наиболее отчетливо и часто возникают не в положении на спине, а в вертикальном положении на руках у взрослого. Особенностью зрительного восприятия при гиповозбудимости на этом возрастном этапе является также то, что ребенок спонтанно почти не рассматривает окружающие предметы, у него отсутствует активный поиск раздражителя. Гиповозбудимый ребенок обычно поворачивает голову и глаза к невидимому источнику звука после неоднократного повторения и длительного латентного периода; слуховое восприятие, так же как и зрительное, обычно не приобретает доминантного характера.
Задержка психомоторного развития при синдроме гиповозбудимости характеризуется диспропорцией развития, которая проявляется во всех формах сенсорно-моторного поведения. Так, при достаточном развитии дифференцирована эмоциональных реакций на «своих» и «чужих» ребенок проявляет активной радости на общение со знакомыми протеста на общение с незнакомыми лицами, т. е. на в возрастных этапах остается выраженной недостаточная активность общения.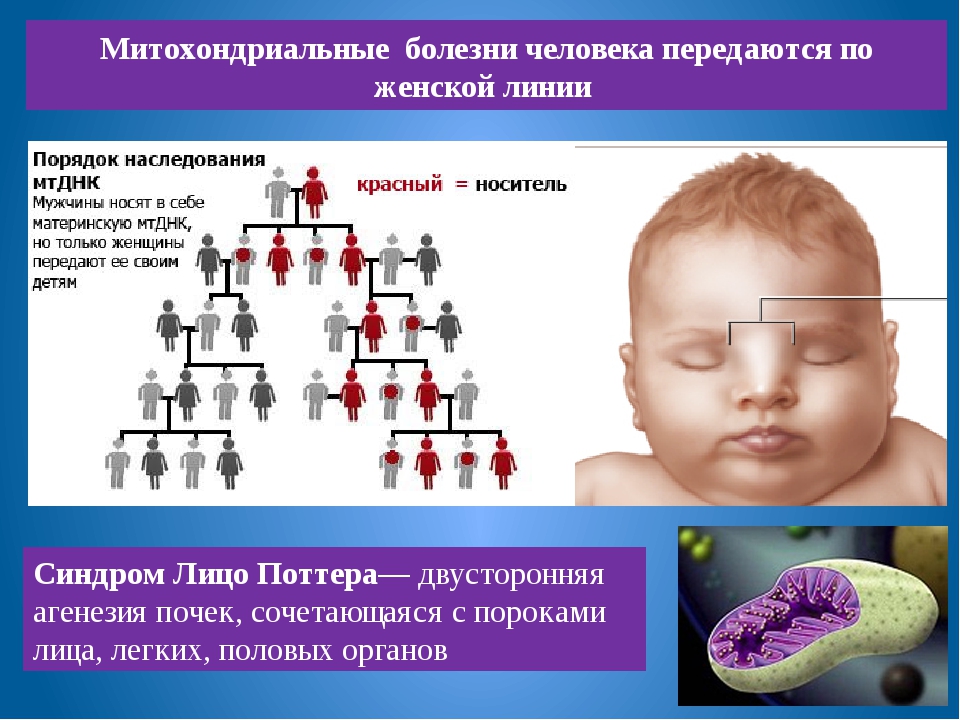 Наряду со своевременным развитием отдельных сенсорных функций наблюдается отставание в формировании интерсенсорных связей, особенно в системе тактильно-кинестетического анализатора, поэтому гиповозбудимые дети позже начинают рассматривать и сосать свои руки, ощупывать игрушки, у них с задержкой формируется зрительно-моторная координация. Отсутствие активного исследовательского поведения выражается в диспропорциональности развития зрительного восприятия. Поэтому при достаточном развитии у ребенка дифференцированного зрительного восприятия может сохраняться автоматический характер прослеживания предмета.
Наряду со своевременным развитием отдельных сенсорных функций наблюдается отставание в формировании интерсенсорных связей, особенно в системе тактильно-кинестетического анализатора, поэтому гиповозбудимые дети позже начинают рассматривать и сосать свои руки, ощупывать игрушки, у них с задержкой формируется зрительно-моторная координация. Отсутствие активного исследовательского поведения выражается в диспропорциональности развития зрительного восприятия. Поэтому при достаточном развитии у ребенка дифференцированного зрительного восприятия может сохраняться автоматический характер прослеживания предмета.
При динамической количественной оценке возрастного развития ребенок с синдромом гиповозбудимости в разные периоды теряет 7-9 баллов, причем максимальную потерю наблюдают в возрасте 4-5 мес, когда в норме должны активно формироваться первые интерсенсорные связи и активные формы поведения.
<< Вернуться к оглавлению
Перинатальная мозговая гипервозбудимость
Двигательное беспокойство, эмоциональная неустойчивость, нарушение сна, усиление врожденных рефлексов, повышенная рефлекторная возбудимость, тенденция к патологическим движениям часто в сочетании со сниженным порогом судорожной готовности.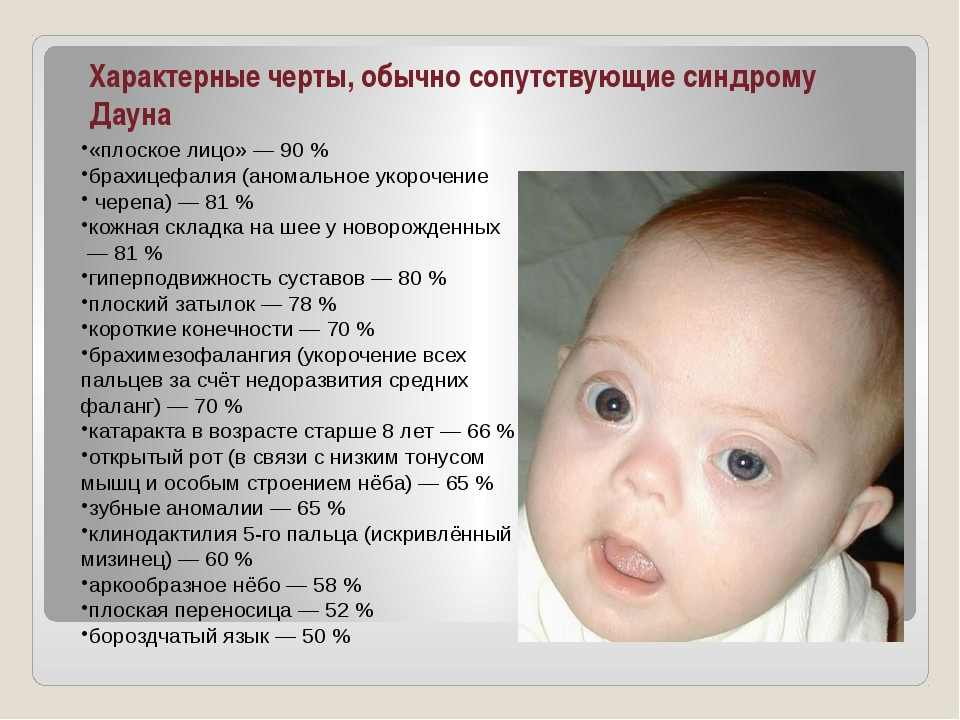 Гипервозбудимость в причинном отношении мало специфична и может наблюдаться у детей с перинатальной патологией, некоторыми наследственными ферментопатиями и другими обменными нарушениями, врожденной детской нервностью и при минимальной мозговой дисфункции. Выраженного отставания в психомоторном развитии у этих детей может и не быть, но при тщательном обследовании обычно удается отметить некоторые негрубые отклонения.
Гипервозбудимость в причинном отношении мало специфична и может наблюдаться у детей с перинатальной патологией, некоторыми наследственными ферментопатиями и другими обменными нарушениями, врожденной детской нервностью и при минимальной мозговой дисфункции. Выраженного отставания в психомоторном развитии у этих детей может и не быть, но при тщательном обследовании обычно удается отметить некоторые негрубые отклонения.
Для нарушения психомоторного развития при синдроме гипервозбудимости характерно отставание в формировании произвольного внимания, дифференцированных двигательных и психических реакций, что придает психомоторному развитию своеобразную неравномерность. У таких детей к концу первого года жизни обычно хорошо выражены познавательный интерес к окружающему, активные формы общения, и в то же время при сильных эмоциях может проявляться общий комплекс оживления с диффузными двигательными реакциями.
Все двигательные, сенсорные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают быстро, после короткого латентного периода и так же быстро угасают.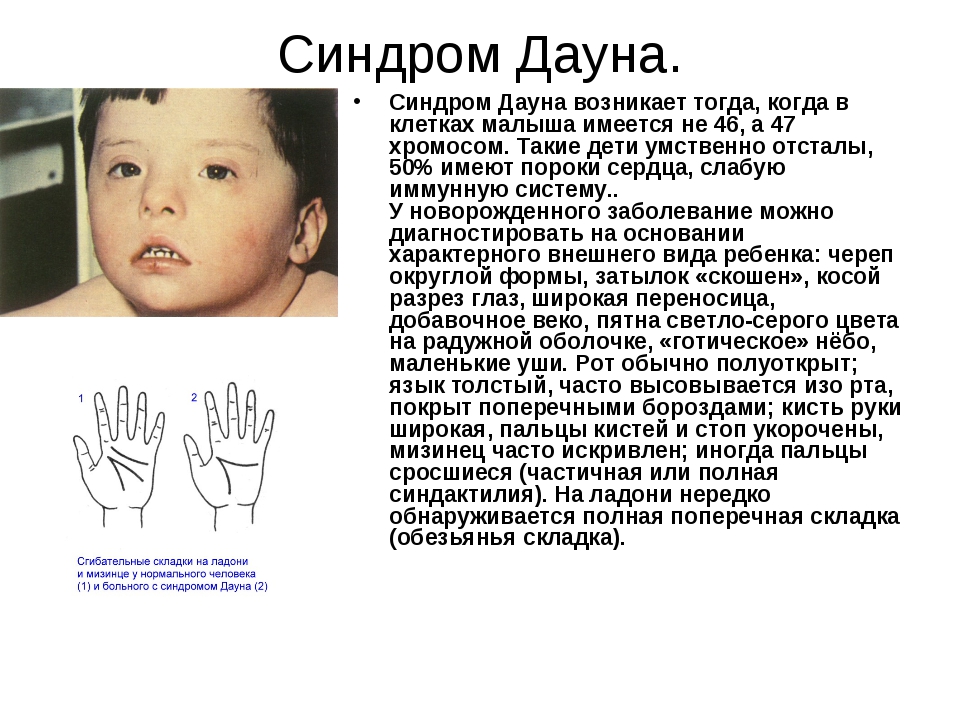 Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. При этом манипулятивная исследовательская деятельность, подражательные игры и жесты у них выражены слабо. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудизмости сочетается с повышенной психичской истощаемостью. При оценке возрастного развития гипервозбудимого ребенка обычно относят не к группе задержки, а к «группе риска», если гипервозбудимость не сочетается с другими неврологическими нарушениями.
Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. При этом манипулятивная исследовательская деятельность, подражательные игры и жесты у них выражены слабо. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудизмости сочетается с повышенной психичской истощаемостью. При оценке возрастного развития гипервозбудимого ребенка обычно относят не к группе задержки, а к «группе риска», если гипервозбудимость не сочетается с другими неврологическими нарушениями.
<< Вернуться к оглавлению
Послеродовое расстройство регуляции внутричерепного давления
Гипертензионно-гидроцефальный синдром
Повышение и неустойчивость внутричерепного давления у детей раннего возраста часто сочетается с гидроцефальными проявлениями, которые характеризуется расширением определенных внутримозговых пространств в результате скопления избыточное количества спинномозговой жидкости.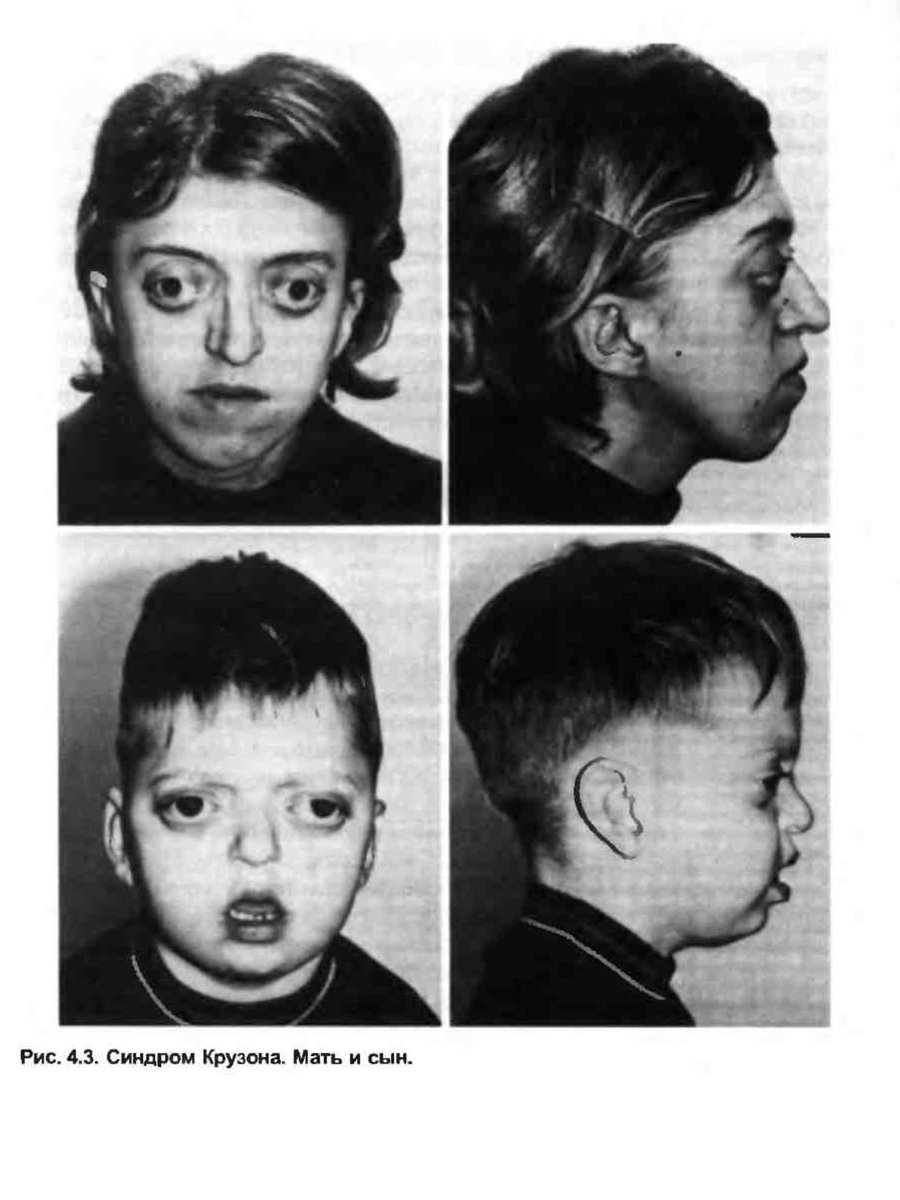 Повышение внутричерепного давления у новорожденных и грудных детей может быть преходящим или постоянным, гидроцефалия — компенсированной или субкомпенсированной, что наряду с анатомо-физиологическими особенностями раннего возраста и обусловливает широкий диапазон клинических проявлений.
Повышение внутричерепного давления у новорожденных и грудных детей может быть преходящим или постоянным, гидроцефалия — компенсированной или субкомпенсированной, что наряду с анатомо-физиологическими особенностями раннего возраста и обусловливает широкий диапазон клинических проявлений.
В большинстве случаев при гипертензионно-гидроцефальном синдроме имеет место увеличение размеров головы, что выясняется путем динамического измерения ее окружности и сравнения с динамикой роста и массы тела. Патологическим считают прирост окружности головы, превышающий нормальный более чем на 2 сигмальных отклонения. По мере увеличения окружности головы выявляется диспропорция между мозговым и лицевым черепом. Увеличение черепа может быть асимметричным вследствие односторонне патологического процесса либо дефекта ухода за ребенком.
Повышение внутричерепного давления у грудных детей сопровождается также расхождением черепных швов, что можно определить при пальпации и рентгенологическом исследовании.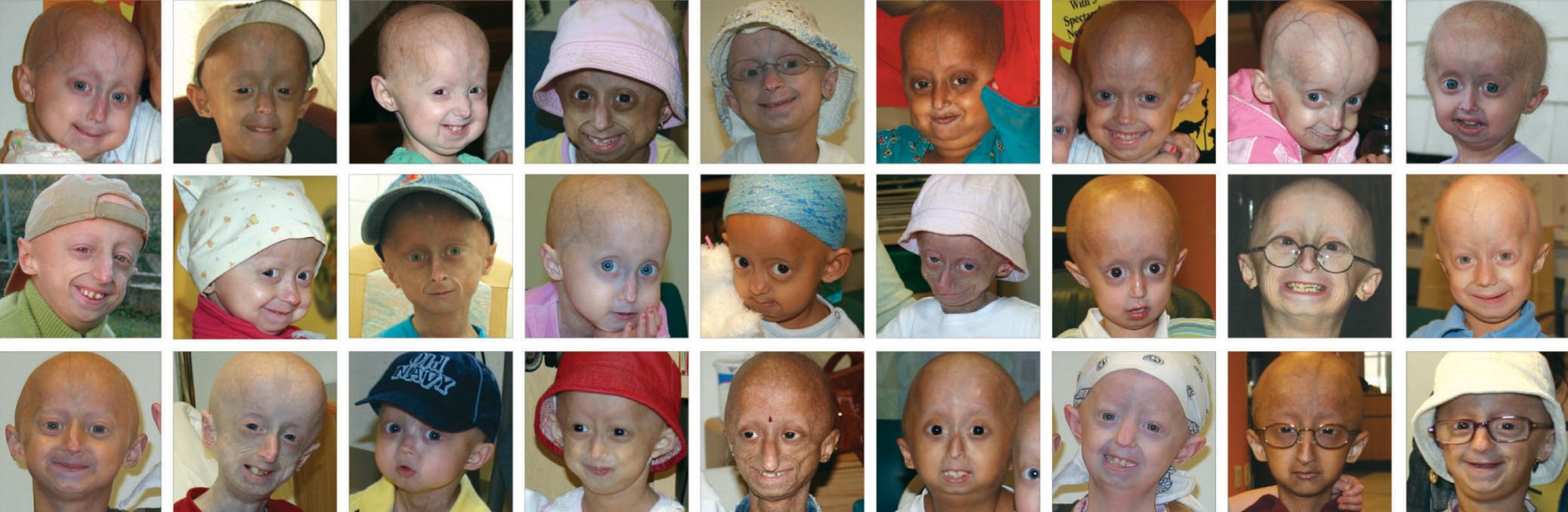 Расхождение швов наступает быстро при прогрессирующей гидроцефалии и более медленно, когда внутричерепное давление повышено нерезко или стабилизировалось. При перкуссии черепа отмечают звук «треснувшего горшка».
Расхождение швов наступает быстро при прогрессирующей гидроцефалии и более медленно, когда внутричерепное давление повышено нерезко или стабилизировалось. При перкуссии черепа отмечают звук «треснувшего горшка».
Другим признаком повышения внутричерепного давления является выбухание и увеличение большого родничка. При выраженном гидроцефальном синдроме могут быть открыты малый и боковые роднички. Следует, однако, иметь в виду, что изменение черепных швов и родничков выявляется лишь на определенной стадии развития патологического процесса, поэтому их отсутствие при однократном осмотре нельзя расценивать как свидетельство против наличия гипертензионно-гидроцефального синдрома.
При повышении внутричерепного давления у новорожденных и грудных детей расширяется венозная сеть волосистой части головы и истончается кожа на висках.
Неврологическая симптоматика при гипертензионно-гидроцефальном синдроме зависит как от степени выраженности синдрома и его прогрессирования, так и от тех изменений мозга, которые явились его причиной. В первую очередь меняется поведение детей. Они становятся легко вoзбyдимыми, раздражительными, крик — резким, пронзительным, сон — поверхностным, дети часто просыпаются. Такой комплекс признаков более характерен для преобладания гипертензионного синдрома. При гидроцефальном синдроме, наоборот, дети в большинстве случаев сонливые. Снижение аппетита, срыгивания, рвота приводят к уменьшению массы тела. Поражение черепных нервов проявляется симптомом «заходящего солнца», сходящимся косоглазием, горизонтальным нистагмом.
В первую очередь меняется поведение детей. Они становятся легко вoзбyдимыми, раздражительными, крик — резким, пронзительным, сон — поверхностным, дети часто просыпаются. Такой комплекс признаков более характерен для преобладания гипертензионного синдрома. При гидроцефальном синдроме, наоборот, дети в большинстве случаев сонливые. Снижение аппетита, срыгивания, рвота приводят к уменьшению массы тела. Поражение черепных нервов проявляется симптомом «заходящего солнца», сходящимся косоглазием, горизонтальным нистагмом.
Мышечный тонус меняется в зависимости от выраженности внутричерепной гипертензии и течения заболевания. В первые месяцы жизни при повышении внутричерепного давления, особенно если оно сопровождается гипервозбудмостью и объем черепа не увеличен, мышечный тонус часто бывает повышенным, сухожильные рефлексы высокими, с расширенной зоной, иногда наблюдаются клонусы стоп. При гидроцефальном синдроме с умеренно выраженной внутричерепной гипертензией вначале наблюдают мышечную гипотонию. Если гидроцефалия прогрессирует, в дальнейшем можно отметить нарастание мышечного тонуса, раньше в ногах. Это связано с растяжением пирамидных волокон парасагиттальной области за счет увеличения желудочков мозга.
Если гидроцефалия прогрессирует, в дальнейшем можно отметить нарастание мышечного тонуса, раньше в ногах. Это связано с растяжением пирамидных волокон парасагиттальной области за счет увеличения желудочков мозга.
У новорожденных и грудных детей при гипертензионно-гидроцефальном синдроме часто выражен тремор рук. Он может быть частым, мелкоразмашистым или редким, крупноразмашистым типа гемибализма. Судороги наблюдаются значительно реже, они возникают обычно при быстром нарастании внутричерепной гипертензии.
Изменения на глазном дне у маленьких детей развивается не обязательно в связи с возможностью увеличения объема черепа за счет расхождения черепных швов. Однако в ряде случаев можно обнаружить расширение вен, стушеванность границ соска зрительного нерва, а в дальнейшем, при прогрессировании гидроцефалии, его отек и атрофию.
Важное значение для диагностики гипертензионного синдрома имеет определение давления спинномозговой жидкости при люмбальной пункции, которое в норме у новорожденных составляет 50-100 мм вод.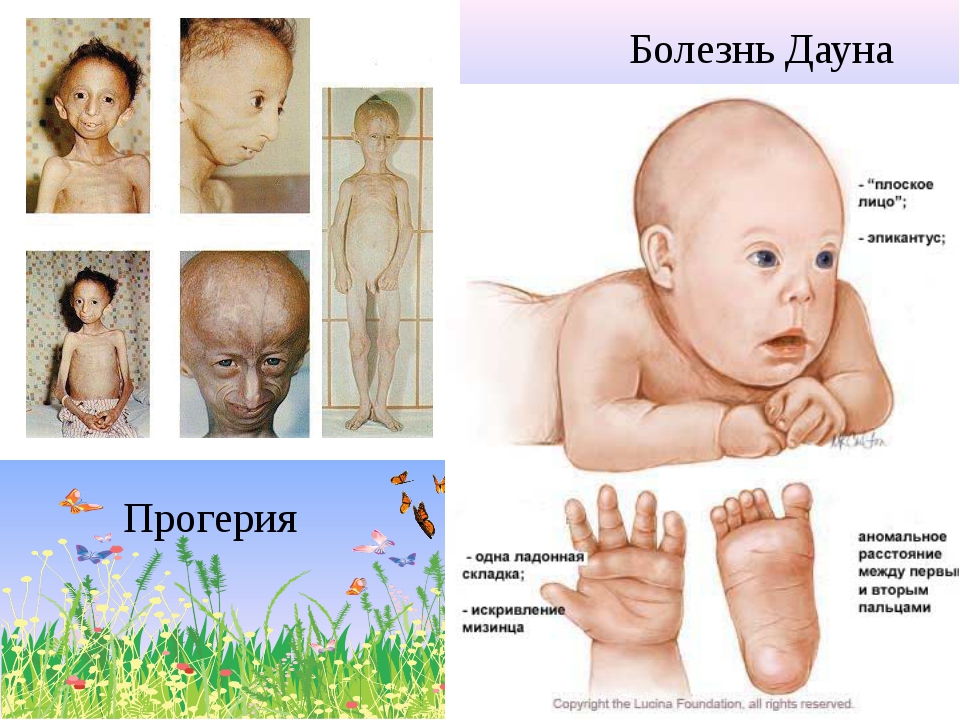 ст., у грудных-60-150 мм вод. ст. При гипертензионном синдроме ликворное давление у грудных детей может повышаться до 200-3Q мм вод. ст. и выше. Состав спинномозговой жидкости при гипертензионно-гидроцефальном синдроме зависит от особенностей патологического процесса, в результате которого он возник, характера течения синдрома, стадии его развития. Чаще наблюдают нормальный состав ликвора, но могут быть белково-клеточная или клеточно-белковая диссоциация.
ст., у грудных-60-150 мм вод. ст. При гипертензионном синдроме ликворное давление у грудных детей может повышаться до 200-3Q мм вод. ст. и выше. Состав спинномозговой жидкости при гипертензионно-гидроцефальном синдроме зависит от особенностей патологического процесса, в результате которого он возник, характера течения синдрома, стадии его развития. Чаще наблюдают нормальный состав ликвора, но могут быть белково-клеточная или клеточно-белковая диссоциация.
Наряду с клиническими, офтальмологическими и ликворологическими данными для диагностики гипертензионно-гидроцефального синдрома важное значение имеют: трансиллюминация череепа, ЭхоЭГ, краниография, компьютерная томография.
Метод трансиллюминации безопасен, ее можно проводить неоднократно и в амбулаторных условиях. Принцип метода заключается в распространении лучей света в пространстве, заполненном жидкостью. В норме у новорожденных грудных детей вокруг тубуса с источником света возникает кольцо свечения шириной от 0.5 до 3 см в зависимости от плотности костей черепа. Наиболее интенсивное свечение наблюдают в лобных областях (до 3 см), наименьшее в затылочной области (0,5—1 см). Увеличение границ свечения возникает при расширении субарахноидального пространства до 0,5 см. Просвечивание полостей внутримозговой ткани или желудочков возможно только при толщине мозговой ткани менее 1 см.
Наиболее интенсивное свечение наблюдают в лобных областях (до 3 см), наименьшее в затылочной области (0,5—1 см). Увеличение границ свечения возникает при расширении субарахноидального пространства до 0,5 см. Просвечивание полостей внутримозговой ткани или желудочков возможно только при толщине мозговой ткани менее 1 см.
У детей с наружной и внутренней гидроцефалией выявляют симметричное свечение. Асимметричное свечение имеет место при одностороннем расширении желудочка и суоарахноидального пространства.
На ЭхоЭГ при гидроцефалии регистрируют увеличение количества отраженных эхо-сигналов, вентрикулярного индекса (норма 1,9) и амплитуды эхопульсаций. В случае асимметричного расширения желудочковой системы м-эxo смещено в сторону, противоположную увеличенному желудочку.
У детей грудного возраста при легком повышении внутричерепного давления без расхождения черепных швов краниография не дает достаточной информации для диагностики. В то же время именно краниограмма может дать объективные доказательства повышения внутричерепного давления. При прогрессировании гидроцефалии на краниограммах уже спустя 2-3 нед наблюдают расхождение черепных швов, чаще венечного и стреловидного. Асимметричное расширение черепных швов указывает на локализацию очага поражения. Истончение костей свода чeрeпa и выраженные пальцевые вдавления у детей первого года жизни указывают на относительную давность процесса приведшего к ограничению внутричерепного пространства.
При прогрессировании гидроцефалии на краниограммах уже спустя 2-3 нед наблюдают расхождение черепных швов, чаще венечного и стреловидного. Асимметричное расширение черепных швов указывает на локализацию очага поражения. Истончение костей свода чeрeпa и выраженные пальцевые вдавления у детей первого года жизни указывают на относительную давность процесса приведшего к ограничению внутричерепного пространства.
Компьютерная томография — безопасный и безболезнен ный метод рентгенологического исследования черепа и мозговых структур, лучевая нагрузка при котором минимЯ ная (0,3 нагрузки при получении обычной рентгеногра черепа). Для детей раннего возраста значение указанных преимуществ очень велико. Кроме того, ее можно проводить амбулаторно. Компьютерная томография дает четкое представление о размерах желудочков мозга при гидроцефалии, а также о наличии и локализации очагов поражения.
Глубина и характер задержки психомоторного развив при гидроцефалии и гипертензионном синдроме варьируют в широких пределах в зависимости от первичных изменений нервной системы, вызвавших гидроцефалию, и от вторично обусловленных нарастающей гипертензией. Если деструктивные изменения мозга, вызвавшие гидроцефалию, были выраженными, даже в случае компенсации гидроцефалии консервативными или хирургическими мероприятиями, развитие ребенка значительно задерживается. В то же время присоединение и прогрессирование гипертензионно-гидроцефального синдрома при любой патологии делает задержку развития еще более выраженной и своеобразной, несмотря на компенсацию первичного процесса. Наконец, при своевременной эффективной компенсации и первичного процесса, и гидроцефалии легкая задержка развития, чаще парциальная, быстро ликвидируется.
Если деструктивные изменения мозга, вызвавшие гидроцефалию, были выраженными, даже в случае компенсации гидроцефалии консервативными или хирургическими мероприятиями, развитие ребенка значительно задерживается. В то же время присоединение и прогрессирование гипертензионно-гидроцефального синдрома при любой патологии делает задержку развития еще более выраженной и своеобразной, несмотря на компенсацию первичного процесса. Наконец, при своевременной эффективной компенсации и первичного процесса, и гидроцефалии легкая задержка развития, чаще парциальная, быстро ликвидируется.
<< Вернуться к оглавлению
Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено.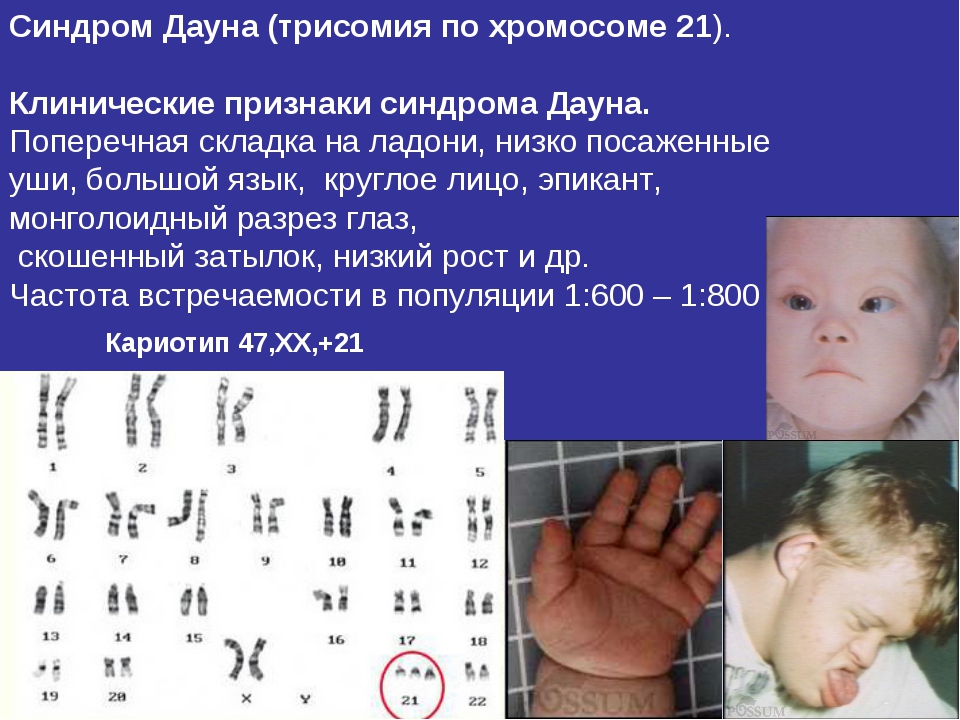 Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.
Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.
Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning.
A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe. A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.

Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities.
Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS. The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person. (Website in English)
Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece.
 By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.
By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Невролог для родителей о детях
Что общего между ребенком, боящимся выйти к доске, и отличником, страдающим кожной аллергией и тиками?
Между импульсивным ребенком, который грубит учителям и бьет одноклассников, и боязливым и неуверенным в себе троечником с головными болями и нарушением внимания?
Между беспокойным, раздражительным, нервничающим по любому поводу ребенком и его соседом по парте страдающим расстройством сна и энурезом, которому ничего не интересно, на которого не действуют ни окрики, ни двойки?
В основе многих этих проявлений поведения у детей лежат нарушения механизмов развития нервной системы…
Чем же объясняются нарушения нервной деятельности у малыша, если видимых изменений в мозге не определяется?
Дело в том, что внешне правильно сформированный мозг еще не является гарантией нормальной его работы. Испытав неблагоприятные влияния в критическом периоде (внутриутробно, в процессе родов или в новорожденном), мозг «выходит из расписания» своего развития в наиболее ответственную фазу. Формирование важнейших функций не успевает «укладываться» в отведенный для этого оптимальный возрастной период, в своеобразный пик пластичности нервной системы, и тогда, кроме уже сказанного, у малыша могут развиться и необратимые состояния ….
Испытав неблагоприятные влияния в критическом периоде (внутриутробно, в процессе родов или в новорожденном), мозг «выходит из расписания» своего развития в наиболее ответственную фазу. Формирование важнейших функций не успевает «укладываться» в отведенный для этого оптимальный возрастной период, в своеобразный пик пластичности нервной системы, и тогда, кроме уже сказанного, у малыша могут развиться и необратимые состояния ….
Но если бы все, что происходит в периоде детства было необратимым, то и детские болезни нервной системы были бы неизлечимы…
А это не так!
Как лечить болезни мозга? На это ответят наши детские неврологи и психоневрологи.
Детскому психоневрологу, в отличие от взрослого невропатолога, приходится встречаться практически со всей патологией, присущей организму:
- поражением нервной системы внутриутробно и в родах в результате различных неблагоприятных факторов
- нарушениями моторного развития (от темповых задержек формирования начальных двигательных навыков до парезов и параличей)
- родовой и бытовой черепно-мозговой травмой и их последствиями
- эпилепсией, др.
 судорожными состояниями
судорожными состояниями - расстройствами сна, в том числе пароксизмальными
- нарушениями мозгового кровообращения (инсультами) как в острой, так и в хронической стадии
- гидроцефалией врожденного и приобретенного характера
- «помолодевшим» рассеянным склерозом, опухолями мозга др. прогрессирующими заболеваниями нервной системы
- болями различного происхождения
- наследственными нервно-мышечными заболеваниями и др. генетическими заболеваниями с поражением нервной системы
- нарушением поведения, проблемами адаптации, невротическими реакциями и привычками (тики, заикания, недержание мочи, навязчивости, страхи и др.)
- заболеваниями психической сферы (ранней детской шизофренией, аутизмом, задержками психического развития — интеллектуальной недостаточностью различной степени выраженности)
- расстройствами, «сопровождающими» хронические соматические заболевания
и многими другими расстройствами, кроме, пожалуй, очень небольшого круга генетических состояний, возраст-зависимых, но и они имеют тенденцию к омоложению…
Перинатальное поражение нервной системы — собирательный диагноз, подразумевающий нарушение функции или структуры головного (энцефалопатии) и спинного мозга различного происхождения, возникающее в перинатальный период (с 28 недели внутриутробного развития, включая родовой акт, до периода соответствующего первой неделе жизни ребенка с характерными для него процессами адаптации новорожденного к условиям внешней среды).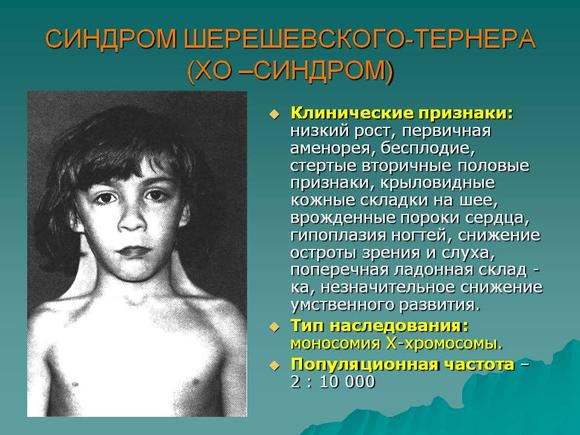 Причинами, влияющими на возникновение симптомов ППНС могут быть:
Причинами, влияющими на возникновение симптомов ППНС могут быть:
- внутриутробные инфекции (краснуха, герпес, цитомегаловирус, сифилис и др.)
- обострения хронических заболевании будущей матери с неблагоприятными изменениями метаболизма
- интоксикации
- действие различных видов излучения
- генетическая обусловленность
- длительный безводный период
- отсутствие или слабая выраженность схваток и неизбежная в этих случаях стимуляция родовой деятельности
- недостаточное раскрытие родовых путей
- стремительные роды
- применение ручных родовспомогательных приемов
- кесарево сечение
- обвитие плода пуповиной
- большая масса тела и размеры плода
- нейроинфекции
- травмы
Следствием этих причин является нарушение дыхания и кровообращения (асфиксия, гипоксия), энергодефицит сердца и мозга, недостаточность отдельных органов или функциональных систем (полиорганная недостаточность), приводящая в некоторых случаях к необратимым явлениям.
Родовая травма новорождённых это повреждения органов и тканей плода, которые возникают во время родов в результате несоответствия между родовыми изгоняющими силами (схватками, потугами) и эластичностью тканей плода. К предрасполагающим причинам относят: токсикозы беременных, сердечно-сосудистые заболевания матери, инфекции, перенесенные во время беременности, нарушения обмена веществ, недонашивание и перенашивание беременности и др. Особую роль в возникновении родовой травмы играет внутриутробная асфиксия (гипоксия) плода.
Иногда травмы сопровождаются внутричерепными кровоизлияниями, отёком головного мозга с повышением внутричерепного давления, с развитием гидроцефалии (водянки мозга), переломами ключиц и плечевых костей, позвоночника, повреждениями лицевого нерва и параличами плечевого сплетения и др.
Черепно-мозговая травма ( в т.ч. бытовая). Травмы головы могут быть очень разными по степени тяжести: от небольшого ушиба мягких тканей головы до серьезных повреждений черепа и головного мозга. У маленьких детей даже порой внешне «безобидные» падения с небольшой высоты могут скрывать под собой переломы черепа, его внутренней платины с повреждением ткани мозга. Механическая травма черепа приводит к сдавлению мозговой ткани, натяжению и смещению ее слоев, и временному резкому повышению внутричерепного давления. Смещение мозгового вещества может сопровождаться разрывом мозговой ткани и сосудов (кровоизлияниям), ушибом мозга. Обычно эти механические нарушения дополняются сложными изменениями в мозге и их последствиями.
У маленьких детей даже порой внешне «безобидные» падения с небольшой высоты могут скрывать под собой переломы черепа, его внутренней платины с повреждением ткани мозга. Механическая травма черепа приводит к сдавлению мозговой ткани, натяжению и смещению ее слоев, и временному резкому повышению внутричерепного давления. Смещение мозгового вещества может сопровождаться разрывом мозговой ткани и сосудов (кровоизлияниям), ушибом мозга. Обычно эти механические нарушения дополняются сложными изменениями в мозге и их последствиями.
Эпилепсия, хроническое психоневрологическое заболевание, характеризующееся склонностью к повторяющимся внезапным припадкам. Припадки бывают различных типов (судорожные и безсудорожные), но в основе любого из них лежит очень высокая электрическая активность нервных клеток головного мозга.
Эпилепсия известна с древнейших времен. Эпилептические припадки отмечались у многих выдающихся людей, таких, как апостол Павел и Будда, Юлий Цезарь и Наполеон, Гендель и Данте, Ван Гог и Нобель. Ее распространенность достигает 15–20 случаев на 1000 человек. Кроме того, примерно у каждого двадцатого ребенка хотя бы раз отмечались судороги при повышении температуры. Различают эпилепсию как самостоятельное заболевание, эпилептические синдромы (при различных заболеваниях головного мозга) и эпилептические реакции на внезапно возникшие внешние стимулы (отравления, интоксикации, влияния условий внешней среды, травмы, стрессы и др.)
Ее распространенность достигает 15–20 случаев на 1000 человек. Кроме того, примерно у каждого двадцатого ребенка хотя бы раз отмечались судороги при повышении температуры. Различают эпилепсию как самостоятельное заболевание, эпилептические синдромы (при различных заболеваниях головного мозга) и эпилептические реакции на внезапно возникшие внешние стимулы (отравления, интоксикации, влияния условий внешней среды, травмы, стрессы и др.)
Пароксизмальные расстройства сна (парасомнии). Пароксизмальные нарушения сна известны со времен античности и описаны в трудах Гиппократа и Аристотеля. Отдельные из них имеют сходство с эпилепсией, как по проявлениям, так и по диагностическим характеристикам. К настоящему времени известно большое число самостоятельных синдромов, возникающих во сне, которые связанны с особенностями развития нервной системы ребенка (включая общемедицинские, неврологические, эмоциональные, социальные проблемы, факторы окружающей среды). Это такие как энурез, ночные страхи и кошмары, вегетативные нарушения (избыточная потливость, нарушения частоты дыхания, приступы удушья и сердцебиения), бруксизм (скрежет зубами), избыточная двигательная активность во время сна, вздрагивания, снохождение, сноговорения, приступообразные ночные боли, судороги в конечностях, нарушения пробуждения после сна.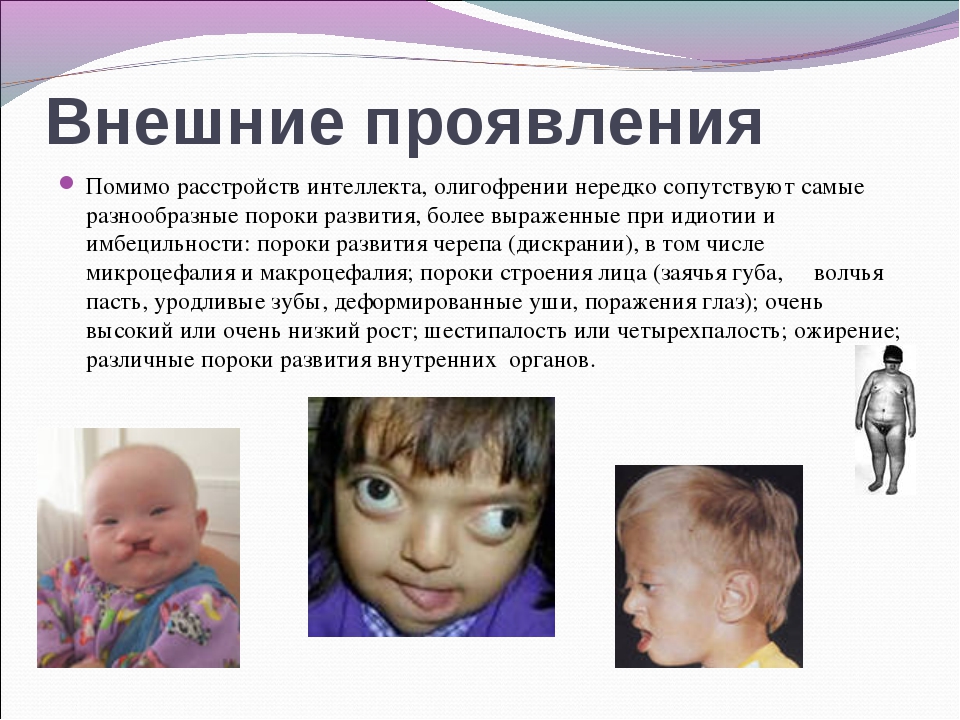
Наряду с этими расстройствами сна выделяют и нарушения ритма «сон-бодрствование», связанные с расстройствами засыпания (диссомнии), а так же расстройства сна при сопутствующих заболеваниях (ОРВИ, ринит, различные болевые синдромы, период прорезывания зубов у детей и др.), расстройства сна могут отмечаться и при психиатрических заболеваниях и др.
Нарушения мозгового кровообращения у детей. У детей возможно развитие всех видов нарушений мозгового кровообращения, начиная с их начальных проявлений (в виде головных болей, головокружений, расстройств сознания, задержек интеллектуального развития и др.) и заканчивая инсультами. Болезни крови, опухоли мозга, неправильное развитие стенок самих мозговых сосудов (аневризмы), сахарный диабет, употребление алкоголя и наркотиков могут привести к сосудистым заболеваниям мозга, как у взрослых, так и у детей. Достаточно высока вероятность их развития при болезнях сердца, нарушениях сердечного ритма, пороках сердца и воспалительных заболеваниях мышцы сердца. Воспалительные заболевания сосудов мозга — васкулиты — также могут быть причиной нарушения мозгового кровообращения. У детей чаще встречается васкулит при ревматизме. Нарушения мозгового кровообращения головного и спинного мозга у детей могут быть и отдаленными последствиями родовой травмы позвоночника.
Воспалительные заболевания сосудов мозга — васкулиты — также могут быть причиной нарушения мозгового кровообращения. У детей чаще встречается васкулит при ревматизме. Нарушения мозгового кровообращения головного и спинного мозга у детей могут быть и отдаленными последствиями родовой травмы позвоночника.
Нервный ребенок — это раздражительный, непослушный ребенок, который не умеет и не хочет владеть собой. Причем под этот родительский «диагноз» попадает практически 90%, совершенно различных детей. Рождение нервного ребёнка может зависеть от того, что будущая мать нервничала, страдала от токсикоза, тяжело рожала. Но даже в том случае, когда нет ни одной из перечисленных причин, и ваш ребенок родился и растет в благополучных условиях, причиной нервозности может стать врожденная недостаточность определенных структур мозга. Под понятием «нервный ребенок» с точки зрения медицины может скрываться как ребенок с повышенной эмоциональной чувствительностью, так и с аномалиями развития характера, неврозом, с органическими нарушениями деятельности головного мозга.
Нервным ребенок также становится, когда недосыпает, весь день смотрит телевизор, слушает ужастики, когда в доме очень шумно и многолюдно, в семье ссорятся, когда он единственный ребенок в семье, и любящие его взрослые выполняют любой его каприз или желание, думая, что в этом и заключается истинная любовь.
Если вас что-то тревожит в поведении нервного ребенка, непременно обратитесь к врачу: неврологу, психоневрологу, клиническому психологу. В большинстве случаев речь идет не о серьезных психических отклонениях, а об обычных недомоганиях, которые, если их вовремя «захватить», довольно легко поддаются коррекций. Специалисты смогут выяснить причину, с помощью различных видов обследования — ультразвукового исследования (УЗИ), электроэнцефалографии (ЭЭГ), лабораторных анализов, нейропсихологического и патопсихологического обследования. Лечение нервного ребенка комплексное – медикаментозное (психофармакотерапия), психосоциальное лечение (направлено на коррекцию микросоциальной среды, окружающей ребенка, на формирование поддержки и помогающих взаимоотношений), психотерапия (направлена на коррекцию поведения),
Невротические реакции — это психогенные расстройства, которые появляются из-за ссор, конфликтов, «загрызающего» чувства одиночества, каких-либо страхов. Невротическая реакция легко возникает из-за пережитого печального или страшного для человека события. Подталкивает к ним и напряжённый ритм современной жизни и школьные нагрузки, и всё чаще они обнаруживаются у самых незащищённых — у наших детей. Конечно же, жизнь маленького человечка не обходится без проблем. Но и проблемы детишек бывают разные. Одно дело, когда они укладываются в рамки возрастных норм развития. Но некоторые малышовые проблемы могут решить только специалисты, такие как тики, заикания, энурез, синдром гиперактивности с дефицитом внимания сосание пальцев и языка, раскачивания телом и головой (яктация), мастурбация (онанизм), возникший в допубертатном возрасте, кусание ногтей (онихофагия), выдёргивание волос (трихотилломания) и др.
Невротическая реакция легко возникает из-за пережитого печального или страшного для человека события. Подталкивает к ним и напряжённый ритм современной жизни и школьные нагрузки, и всё чаще они обнаруживаются у самых незащищённых — у наших детей. Конечно же, жизнь маленького человечка не обходится без проблем. Но и проблемы детишек бывают разные. Одно дело, когда они укладываются в рамки возрастных норм развития. Но некоторые малышовые проблемы могут решить только специалисты, такие как тики, заикания, энурез, синдром гиперактивности с дефицитом внимания сосание пальцев и языка, раскачивания телом и головой (яктация), мастурбация (онанизм), возникший в допубертатном возрасте, кусание ногтей (онихофагия), выдёргивание волос (трихотилломания) и др.
При задержке психического развития помощь оказывает детский невролог, психоневролог, психиатр. Родители не всегда осознают желательность раннего обращения к данным специалистам, хотя именно они могут оказать помощь в проблемах ребенка, в том числе поведенческих и эмоциональных. Обязательна консультация эндокринолога, кардиолога, т.к. причины задержки могут крыться в неврологических, гормональных нарушениях, болезнях сердечно-сосудистой системы. Возможно, ребенку понадобится проведение дополнительных исследований -МРТ (магнитно-резонансная томография), компьютерная томография (КТ), ультразвуковые исследования (УЗИ), ЭЭГ (электроэнцефалография). Для более точного понимания причин происхождения проблем ребенка.
Обязательна консультация эндокринолога, кардиолога, т.к. причины задержки могут крыться в неврологических, гормональных нарушениях, болезнях сердечно-сосудистой системы. Возможно, ребенку понадобится проведение дополнительных исследований -МРТ (магнитно-резонансная томография), компьютерная томография (КТ), ультразвуковые исследования (УЗИ), ЭЭГ (электроэнцефалография). Для более точного понимания причин происхождения проблем ребенка.
По показаниям могут назначаться лекарства, улучшающие память и внимание, уменьшающие возбудимость и развивающие усидчивость. У детей, в отличие от взрослых, больше резервов и возможностей организма. При своевременной помощи явления задержки психического развития в дальнейшем заметно сглаживаются, происходит хорошая адаптация в быту
Что такое синдром дефицита внимания и гиперактивности (СДВГ) ?
«Гиперактивность» — это неусидчивость, невнимательность и импульсивность, частые ночные пробуждения, встречается чаще всего в детском возрасте и влияет на общую атмосферу в Вашей семье и на социальное будущее Вашего ребенка. Этот синдром — «сборная солянка» самых различных болезней, их причину необходимо выяснить.
Этот синдром — «сборная солянка» самых различных болезней, их причину необходимо выяснить.
Раннее органическое поражение головного мозга в перинатальном периоде (например, осложнения во время беременности, родовая травма, гипоксия в родах), а также генетические и социально-психологические факторы (семейные конфликты, дефекты в воспитании, острые и хронические стрессы, снижающие устойчивость нервной системы к внешним и внутренним воздействиям).
«Дети-катастрофы», «трудные дети» — так называют детей с СДВГ. Действительно, они доставляют столько хлопот родителям, постоянно попадают в какие-то неприятные ситуации, так как у них часто не развито чувство самосохранения и контроль за поведением. В школе они не могут усвоить учебный материал, находиться за партой в течение всего урока. При этом такие дети чаще всего не обнаруживают задержку психического развития или выраженных неврологических нарушений, хотя повышенная возбудимость может проявляться и при различных ранних поражениях нервной системы (травмы головы, нейроинфекции и т. д.). Такие дети требуют индивидуального подхода в учебном процессе, поэтому важны рекомендации педагога. Не стоит считать таких детей агрессивными и опасными для других детей. С возрастом в процессе социального взаимодействия явления гиперактивности становятся менее выражены. Иногда такие люди становятся лидерами, обладают повышенной работоспособностью.
д.). Такие дети требуют индивидуального подхода в учебном процессе, поэтому важны рекомендации педагога. Не стоит считать таких детей агрессивными и опасными для других детей. С возрастом в процессе социального взаимодействия явления гиперактивности становятся менее выражены. Иногда такие люди становятся лидерами, обладают повышенной работоспособностью.
При СДВГ может помочь невролог, психоневролог, психиатр, медицинский психолог (клинический психолог), а еще лучше – все вместе, ведь тогда у врачей будет возможность обсудить схему комплексного лечения, что будет наиболее эффективным.
Так, нужно обязательно выяснить, каково состояние физического здоровья, не являются ли особенности поведения ребенка следствием органических нарушений в головном мозгу ультразвуковые исследования (УЗИ), ЭЭГ (электроэнцефалография), МРТ (магнитно-резонансная томография), консультация невролога.
Важно оценить состояние сердечно-сосудистой системы (проконсультироваться у терапевта, кардиолога), определить уровень гормонов и получить консультацию эндокринолога.
Лечение – комплексное — биологическое, психологическое и социальное. Медикаментозное лечение (психофармакотерапия) направлено на уменьшение двигательного беспокойства, улучшение функций познания окружающего мира, нормализацию сна.
Энурез
Энурез (второе название — недержание мочи) – неспособность человека «дотерпеть» до туалета, постоянная борьба с мокрыми простынями.
Приучение малыша к горшку является одним из этапов общего психического и физического развития ребенка. Возраст, в котором уже можно говорить об энурезе у ребенка, должен составлять не менее 4-5 лет.
Причины энуреза самые различные — психическая травма, аномалии развития мочевыводящих путей, недоразвитие пояснично-крестцового отдела позвоночника, неправильный режим дня, нерациональное питание, эндокринные нарушения, задержка созревания нервной системы.
Энурез может быть как самостоятельным заболеванием, так и проявлением какой-либо другой болезни. Различают энурез дневной и ночной, первичный и вторичный. При первичном энурезе отмечается отсутствие предшествующего контроля за опорожнением мочевого пузыря. О вторичном энурезе говорят в том случае, если человек, как минимум, 6 месяцев контролировал процесс мочеиспускания, а потом опять начал мочиться в штаны или постель, вследствие влияния урологических, неврологических, психических или эндокринных заболеваний.
Различают энурез дневной и ночной, первичный и вторичный. При первичном энурезе отмечается отсутствие предшествующего контроля за опорожнением мочевого пузыря. О вторичном энурезе говорят в том случае, если человек, как минимум, 6 месяцев контролировал процесс мочеиспускания, а потом опять начал мочиться в штаны или постель, вследствие влияния урологических, неврологических, психических или эндокринных заболеваний.
При энурезе отмечаются стойкие нарушения сна, проблемы с засыпанием и пробуждением, чрезмерно глубокий сон, ночные страхи, сноговорение и снохождение. Если такого ребенка разбудить насильно, то можно наблюдать нарушение ориентации с двигательным возбуждением, страхами.
Кто поможет при энурезе?
При энурезе поможет, психоневролог. Дополнительно нужно обследоваться, чтобы исключить порок развития мочевого тракта и позвоночника, сахарный диабет, заболевания центральной нервной системы. Понадобятся консультации педиатра, эндокринолога, лабораторные исследования, ультразвуковое исследование почек и мочевого пузыря (УЗИ), ЭЭГ (электроэнцефалография).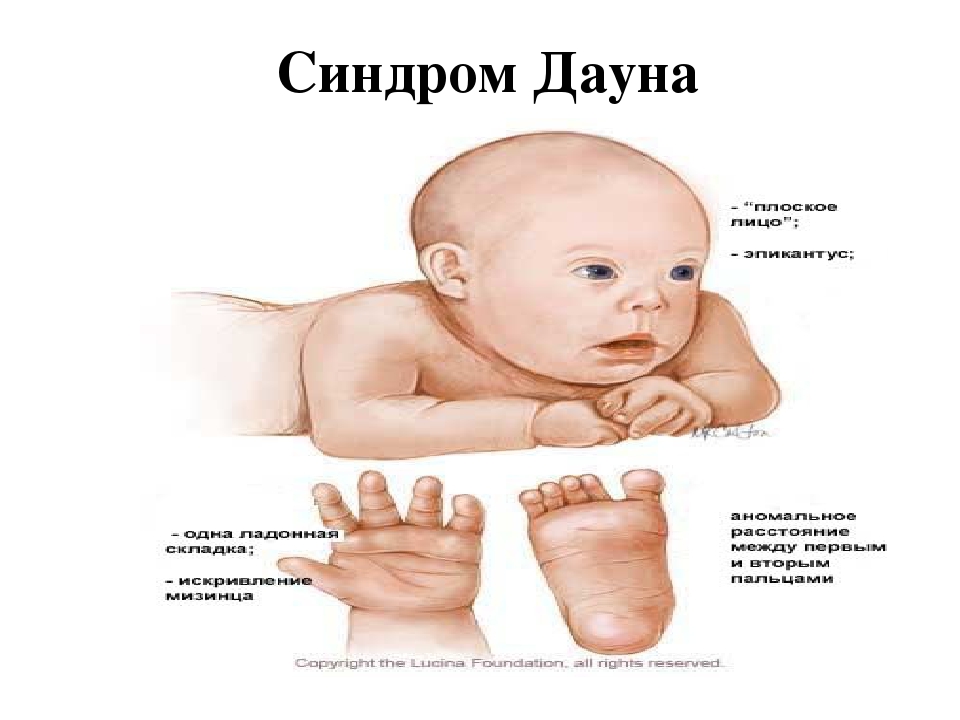
Лечение энуреза – комплексное. Медикаментозное лечение (психофармакотерапия) направлено на устранение тревоги и страхов, стабилизацию настроения. Психотерапия – на устранение эмоциональных расстройств и изменение поведения, в частности соблюдение распорядка дня, пищевого и питьевого режима — ограничение жидкости, употребление продуктов только с малым содержанием жидкости. Другие немедикаментозные методы воздействия – иглорефлексотерапия, мануальная терапия.
ГОЛОВНАЯ БОЛЬ У ДЕТЕЙ
Дети довольно часто жалуются на головную боль. В большинстве своем она носит, как говорят врачи, доброкачественный характер и лишь в редких случаях становиться проявлением серьезного общего или неврологического заболевания. А потому важно не отмахиваться от робкой жалобы ребенка, который порой еще и не может четко сформулировать, что у него болит. Родительская тревога, побуждающая их обращаться к врачу для выявления причин нездоровья ребенка, объяснима и оправдана.
Почему же у детей болит голова?
Острая головная боль у детей является в первую очередь одним из основных симптомов острых нейроинфекционных заболеваний, а также пароксизмальных состояний, в то время как хроническая головная боль является частым проявлением вегетодистонии, неврозов.
Наиболее частая ГОЛОВНАЯ БОЛЬ НАПРЯЖЕНИЯ. В ее основе — болезненное сокращение мышц мягких тканей головы (скальпа) или шейно-затылочной области.. Головная боль напряжения связана, как правило, с эмоциональными стрессами. А какие стрессы у ребенка? Их не счесть. Это, например, подготовка к контрольной или экзаменам, пропажа любимого домашнего животного, ссора с другом… Полный ребенок, которому не хочется раздеваться в присутствии одноклассников, часто жалуется на головную боль перед уроками физкультуры. Длительность такой боли обычно не превышает 1 — 2 часов. Конечно, контрольные, экзамены в школе врач не в силах отменить, но вот над устранением, смягчением стрессорных воздействий надо потрудиться и родителям, и учителям, и врачу. Врач обычно назначает профилактические средства.
Врач обычно назначает профилактические средства.
Наиболее характерный тип сосудистой головной боли — МИГРЕНЬ. Это заболевание связывают с генетически обусловленными изменениями мозговых сосудов. Приступы мигрени у детей, как и у взрослых, провоцируют физические и умственные перегрузки, эмоциональные стрессы, изменения атмосферного давления, погодных условий, аллергические реакции: например, так любимые ребенком сыр и шоколад могут стать причиной головной боли.
Чаще у детей бывает простая форма мигрени. Фаза, предшествующая возникновению приступа боли, включает в себя раздражительность, недомогание, головокружение, тошноту, затуманивание зрения или появление пятен перед глазами, резкое изменение настроения.
Родителям следует знать: у страдающего мигренью ребенка особо чувствительный тип нервной системы, которая реагирует на разные раздражители болевыми ощущениями по ходу сосудов головного мозга и скальпа. Поэтому очень важно с помощью врача максимально выявить все факторы, провоцирующие приступы, и по возможности исключить их из жизни детей.
Нередко у детей диагностируют ПСИХОГЕННУЮ ГОЛОВНУЮ БОЛЬ. Она может быть связана с депрессией, страхом перед поступлением в школу, усиливаться при трудностях усвоения школьной программы и отсутствии контакта со сверстниками или родителями. Такие дети требуют консультации психоневролога и психолога.
Бывает, что родители опасаются, что головная боль у их ребенка вызвана ОПУХОЛЬЮ МОЗГА. Хотя это наиболее редкая причина, она должна быть исключена путем тщательного обследования. У детей опухоли локализуются в основном в задней черепной ямке, вызывают затруднение оттока спинномозговой жидкости, повышают ее давление. Боль при этом ощущается в затылке или шее, сопровождается тошнотой и рвотой. Ребенок нередко выглядит вялым, безразличным. Наблюдается шаткость походки. Развитие гемипареза (слабости в мышцах левых или правых конечностей) может свидетельствовать о развитии опухоли в одном из полушарий мозга. Наиболее информативная диагностическая процедура для подтверждения или исключения опухоли головного мозга — компьютерная томография, на которую обычно и направляют пациента.
Крайне редко у детей наблюдается невралгическая боль имеющая пароксизмальный характер. Это короткие, следующие друг за другом приступы пронизывающей, режущей, жгучей боли с локализацией в области лица (краниальная невралгия или прозопалгия) с присутствием зон, раздражение которых провоцирует приступ (прикосновение, умывание, прием пищи и т.д.), сюда в частности относится невралгия тройничного нерва.
Помимо этого, выделяют лекарственную головную боль, вызванную приемом некоторых лекарственных препаратов, например антигистаминных, антибиотиков и др.
Головная боль, связанная со злоупотреблением различных анальгетиков, чаще нестероидных противовоспалительных средств, а также противомигренозных средств, называется абузусной, или риккошетной. Известна также головная боль кофеиновой абстинении у любителей крепкого чая и кофе при невозможности выпить любимый напиток еще и еще раз.
Если у ребенка головная боль сочетается с высокой температурой и напряжением мышц шеи, затрудняющим сгибание головы вперед, есть основание заподозрить МЕНИНГИТ. В таких случаях без промедления обращайтесь к врачу.
В таких случаях без промедления обращайтесь к врачу.
Смешанная головная боль. Головная боль представляет собой лишь субъективный симптом, который сопровождает разные заболевания. Чтобы успешно лечить головную боль, необходимо, прежде всего, выяснить механизм ее возникновения, так как различные типы головной боли требуют совершенно разного подхода.
Обследование детей, страдающих головной болью, начинается с тщательного изучения жалоб, истории развития заболевания и внимательного врачебного осмотра. Если при осмотре выявляют симптомы органического поражения центральной нервной системы, то проводятся специальные инструментальные и лабораторные исследования для уточнения диагноза. Помощь по головной боли оказывают неврологи и психоневрологи. Для правильной диагностики важны исследования —УЗИ сосудов (Допплерографическое исследование), ЭЭГ, МРТ, КТ, осмотр окулиста и пр. специалистов по показаниям.
Их не надо бояться. Напротив, не затягивая, выполните все предписанное врачом. Ибо только тогда результат лечения вашего ребенка будет обеспечен максимально
Ибо только тогда результат лечения вашего ребенка будет обеспечен максимально
Лечение головной боли. В нашем центре применяется патогенетический подход к лечению головной боли. Он включает в себя не только медикаментозную терапию, а также нетрадиционные методы в лечении (иглорефлексотерапию, мануальную терапию), психологическую коррекцию, рациональную психотерапию и рекомендации по изменению образа жизни (поведенческая медицина).
Артрит у детей — причины, симптомы, диагностика и лечение артрита у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Вопросы
Артрит у детей – это группа заболеваний, характеризующихся воспалением одного или нескольких суставов различного происхождения. Диагностикой и лечением патологии занимается ревматолог.
Описание заболевания
Артрит сопровождается болевым синдромом в пораженных частях тела и опасен своими осложнениями. В ряде случаев заболевание ведет к развитию деформаций в суставах или образованию контрактур. В будущем это может снижать трудоспособность пациента и становиться причиной инвалидизации.
Согласно статистике, 1 ребенок из 1000 страдает от артрита. Мальчики сталкиваются с поражением суставов в 2-3 раза реже девочек. Патология может возникать у детей от 0 до 18 лет. Однако чаще всего страдают пациенты в возрасте до возраста 5-6 лет.
Независимо от своего происхождения артриты способны запускать аутоиммунные процессы в организме, которые характеризуются системностью. Патогенетические звенья заболевания помимо суставов начинает поражать кожу, мышцы и внутренние органы.
Виды артритов у детей:
- Ювенильный ревматоидный артрит (ЮРА). Аутоиммунное заболевание, которое часто становится причиной деформации суставов и последующего снижения трудоспособности во взрослом возрасте.

- Ревматический артрит. Болезнь является следствием негативного воздействия стрептококков. Кроме суставов, в патологический процесс часто вовлекается сердечно-сосудистая система.
- Ювенильный анкилозирующий спондилоартрит. Более редкая форма артритов, сопровождающаяся поражением позвоночника с постепенным развитием его деформации.
- Реактивные артриты. Группа патологий, которые характеризуются поражением суставов на фоне жизнедеятельности бактерий и вирусов, размножающихся преимущественно в желудочно-кишечном тракте или мочевыделительной системе пациента.
Болезнь может протекать остро или хронически. Задача родителей и врачей состоит в своевременном выявлении патологии и предотвращении ее перехода в латентное состояние. такой подход снижает риск развития осложнений.
Симптомы артрита детей
Основным симптомом всех видов артритов является боль в пораженном суставе. Ее характеристика может отличаться в зависимости от причины возникновения болезни и индивидуальных особенностей организма.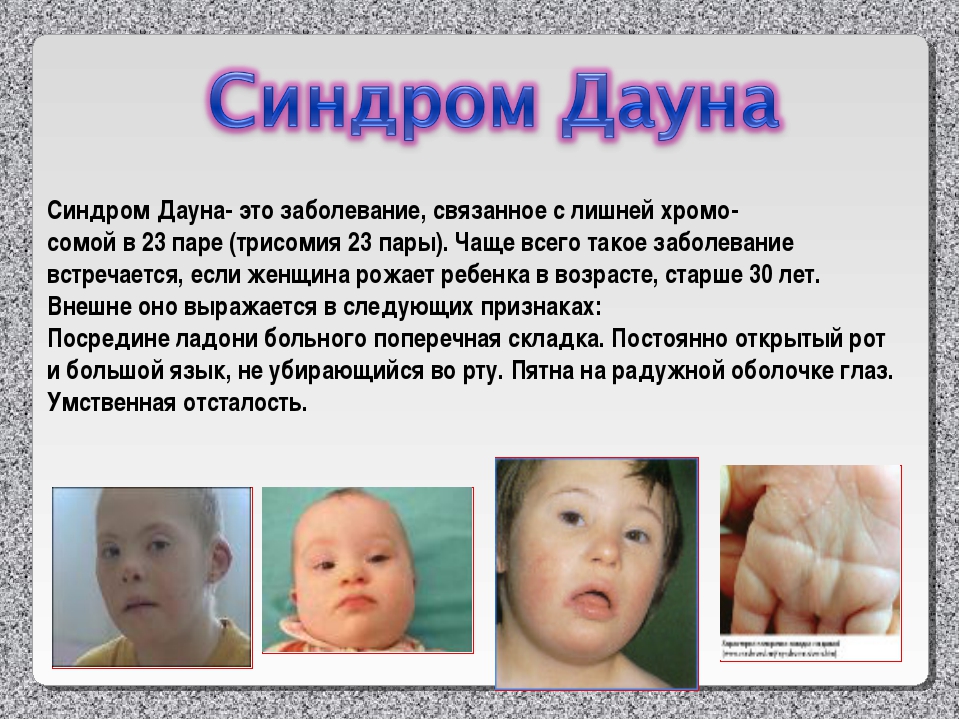
Однако каждое заболевание имеет свои особенности, заключающиеся в излюбленной локализации, интенсивности боли, наличии деформации суставов и т.д. В таблице приведена дифференциальная диагностика суставного синдрома при разных артритах. Это поможет родителям сориентироваться в разнообразии симптоматики и, ничего не упустив, вовремя обратиться к детскому ревматологу.
|
Характеристика / Болезнь |
ЮРА |
Ревматический артрит |
Ювенильный анкилозирующий спондилоартрит |
Реактивный артрит |
|
Локализация |
Мелкие суставы (кисть, стопа) |
Большие суставы (плечевой, локтевой, коленный) |
Суставы ног с вовлечением в процесс спины |
Колени, стопы |
|
Интенсивность |
Выраженная |
Выраженная |
Умеренная |
Выраженная |
|
Особенности |
Симметрическое поражение, утренняя скованность больше 30 минут |
Асимметрическое поражение, мигрирующий характер боли |
Снижение подвижности позвоночника |
Сочетание с воспалением конъюнктивы, половых органов, асимметрическое поражение |
|
Деформации суставов |
Деформации по типу «лебединой шеи», «ласт моржа» |
Образование деформаций не характерно |
Окостенение суставов позвоночника с потерей подвижности |
Деформации образуются крайне редко |
Кроме суставного синдрома, разные артриты могут сопровождаться и другими признаками:
- классические симптомы воспаления – покраснение, отек, снижение функциональной активности, повышение локальной температуры кожи над очагом поражения;
- лихорадка до 38-39оС;
- мышечная боль;
- утренняя скованность – необходимость разрабатывать пораженные суставы после пробуждения;
- увеличение в размерах близлежащих лимфатических узлов.

Снижение функции суставов может проявляться хромотой, невозможностью удерживать ручку, карандаш, выполнять бытовые действия.
Причины артрита у детей
Артриты у детей могут быть следствием влияния как внутренних, так и внешних факторов. Чаще всего болезнь развивается на фоне следующих ситуаций:
- Перенесенные вирусные или бактериальные инфекции. Особенно опасны воспалительные процессы в пищеварительном тракте или мочевыделительной системе.
- Аутоиммунные нарушения. Ювенильный ревматоидный артрит является следствием неправильного функционирования иммунной системы, когда образуются агрессивные иммунные клетки против собственных тканей.
- Травмы и оперативные вмешательства с нарушением правил асептики и антисептики. Ушибы, открытые переломы, гематомы увеличивают риск развития воспаления в суставе.
- Генетическая предрасположенность. Предопределяет сниженную резистентность соединительной ткани к неблагоприятному внешнему воздействию (особенно опасна дисплазия соединительной ткани).

- Механическое повреждение внутрисуставных тканей на фоне ожирения, слишком интенсивных занятий спортом и подъем ребенком непомерных тяжестей.
Мнение эксперта
Ревматологи подчеркивают, что артриты у детей являются очень коварными заболеваниями, которые способны приводить к инвалидизации ребенка. Стойкие деформации суставов могут остаться на всю жизнь и тем самым снижать трудоспособность пациента. Именно поэтому нужно вовремя обращаться к ревматологу за специализированной помощью, направленной точно в цель. Раннее начало терапии способствует снижению рисков развития осложнений. Кроме того, длительность лечения на начальных стадиях болезни существенно короче, чем в запущенных случаях.
Диагностика артрита у детей
Установление диагноза артрита начинается еще на этапе первичной консультации. Врач оценивает общее состояние ребенка и детализирует жалобы, проводит осмотр и оценивает функциональную активность пораженных суставов.
Для установления причины заболевания ревматолог назначает лабораторные и инструментальные методы обследования:
- Общий и биохимический анализ крови. Оценивается выраженность воспалительного процесса в организме.
- Анализ крови на специфические маркеры воспаления – антистрептолизин О, фибриноген, С-реактивный белок.
- Анализ крови на HLA-B27. Этот маркер указывает на анкилозирующий спондилоартрит.
- Анализ крови на цитруллинированный виментин (MCV) – маркер ревматоидного артрита.
- УЗИ пораженных суставов. Врач оценивает объем синовиальной жидкости, размеры полости сустава, состояние поверхностей хрящей.
- Рентгенография пораженных суставов. Это исследование необходимо для оценки степени поражения костной ткани.
- МРТ суставов. Показано в трудных клинических случаях.
Еще одним эффективным методом диагностики является артроскопия. Это инвазивная эндоскопическая процедура, которая предусматривает введение в полость сустава тонкого зонда с видеокамерой на конце. С его помощью врач осматривает патологический участок изнутри. Главным минусом такой процедуры является ее инвазивность. Поэтому артроскопия назначается в последнюю очередь, когда неинвазивные методы обследования не могут помочь в установлении объективного диагноза.
С его помощью врач осматривает патологический участок изнутри. Главным минусом такой процедуры является ее инвазивность. Поэтому артроскопия назначается в последнюю очередь, когда неинвазивные методы обследования не могут помочь в установлении объективного диагноза.
При выявлении симптомов поражения других органов и систем ребенка осматривают смежные специалисты – кардиолог, ортопед, инфекционист, офтальмолог.
Лечение артрита у детей
Артрит у детей – патология, требующая комплексного лечения. Кроме купирования болевого синдрома, перед врачом стоит задача нормализовать функцию иммунной системы пациента и предотвратить переход болезни в хроническую стадию в тех случаях, когда это возможно. Для этого используются преимущественно консервативные методы лечения.
Консервативное лечение
Независимо от типа артрита консервативная терапия направлена на решение следующих задач:
- Устранение боли и воспаления в пораженных суставах.

- Выведение из организма продуктов жизнедеятельности микроорганизмов, ставших причиной болезни.
- Оптимизация функции иммунной системы.
- Восстановление функции пораженного сустава.
- Предотвращение развития контрактур и деформаций.
Достичь этих целей с помощью одних лишь медикаментов не всегда возможно. Поэтому ревматологи используют комплексный подход, включающий следующие компоненты:
- Противовоспалительные препараты. Они включают как обычные нестероидные противовоспалительные средства, так и гормоны. Иногда пациентам назначаются препараты «тяжелой артиллерии» — цитостатики. Однако в педиатрии их стараются избегать из-за побочных эффектов.
- Физиотерапия. Упор делается на локальные противовоспалительные и восстанавливающие процедуры – УВЧ, магнитотерапия, ультразвук.
- Массаж и ЛФК.
- Бальнеотерапия, отдых в курортных зонах.
Комплексное влияние на пораженные суставы в частности и организм в целом способствуют активации внутренних защитных механизмов и, следовательно, более быстрое восстановление суставов. При своевременном обращении к врачу удается справиться с болезнью и предотвратить развитие осложнений.
При своевременном обращении к врачу удается справиться с болезнью и предотвратить развитие осложнений.
Хирургическое лечение
Операции по поводу артрита в детской практике проводятся крайне редко. Они показаны только при органической деформации суставов и стойких контрактурах.
Профилактика артрита у детей
Профилактика артритов предполагает устранение провоцирующих факторов. Конечно, изменить собственную ДНК никто пока не может. Однако можно вовремя лечить ангину, избегать контактов с больными ОРВИ людьми, рационализировать физические нагрузки, избегая непосильного перенапряжения.
При наличии в семье родственников, страдающих артритом, рекомендуется хотя бы раз в год посещать ревматолога и сдавать базовый набор анализов для выявления доклинических изменений. Это позволит вовремя начать терапию, если будет диагностирована патология.
Вопросы
- Какой врач занимается лечением артрита у детей?
Выявлением и лечением артрита занимается детский ревматолог.
- Всегда ли при артритах развиваются деформации?
Стойкие деформации характерны для ювенильного ревматоидного артрита и анкилозирующего спондилоартрита. Однако они возникают не всегда. Основой профилактики деформации является своевременное обращение к врачу и целенаправленное лечение. - Можно ли вылечить артрит народными средствами?
Народная медицина не является научно обоснованной формой лечения. Это означает, что прогнозировать действие тех или иных лекарственных растений на организм ребенка не представляется возможным. Используя методы народной медицины, теряется драгоценное время, и патологический процесс может принимать агрессивное течение. Для эффективной борьбы с артритами требуется применение медикаментозных средств, направленных на прерывание порочного круга имеющихся в организме изменений. Народная медицина может выступать в роли вспомогательной терапии, но никак не базовой, и только после консультации с лечащим врачом. - Всегда ли надо пить «гормоны» при артритах у детей?
Гормональная терапия назначается детям только с определенными формами артритов при наличии абсолютных показаний.
Источники
- Ревматология: Клинические рекомендации / под ред. Акад. РАМН Е.Л. Насонова. – 2-е изд., испр. и доп. — М.: ГЭОТАР-Медиа, 2010. – 752 с.
- Assier E., Boissier M.-C., Dayer J.-M. Interleukin-6: from identification of the cytokine to development of targeted treatments. Joint Bone Spine 2010;77(6):532–6.
- Nam J.L., Wintrop K.L., van Vollenhoven R.F. et al. Current evidence for the management of rheumatoid arthritis with biological disease-modifying antirheumatic drugs: a systemic literature rewires informing the EULAR recommendations for the management of RA.
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.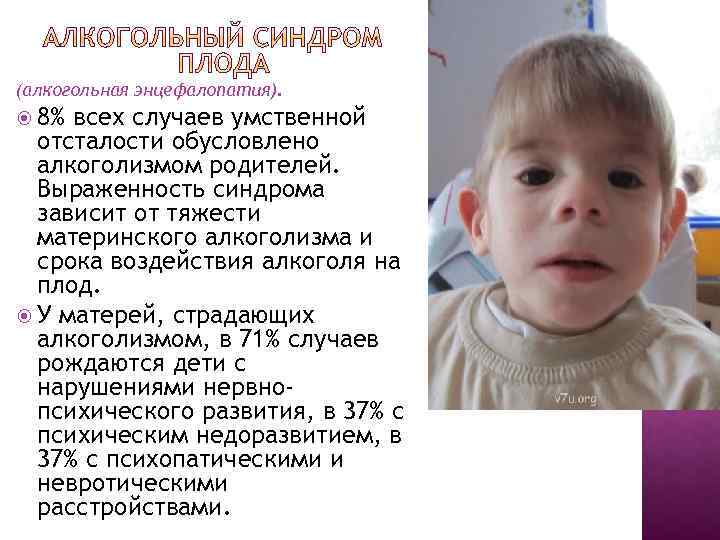
Что такое врожденные пороки сердца?
Врожденные пороки сердца (ВПС) — наиболее распространенный вид врожденных пороков. По мере развития медицинской помощи и лечения младенцы с ИБС живут дольше и здоровее. Узнайте больше фактов о CHD ниже.
Что такое врожденные пороки сердца (ВПС)?
ВПС присутствуют при рождении и могут повлиять на структуру сердца ребенка и его работу. Они могут влиять на то, как кровь течет через сердце и выходит к остальному телу.ИБС может варьироваться от легкой (например, небольшое отверстие в сердце) до тяжелой (например, отсутствие или плохо сформированные части сердца).
Приблизительно у каждого четвертого ребенка, рожденного с пороком сердца, имеется критическая ВПС (также известная как критический врожденный порок сердца). 1 Младенцам с критической ИБС в первый год жизни требуется хирургическое вмешательство или другие процедуры.
Типы
Ниже приведены примеры различных типов CHD.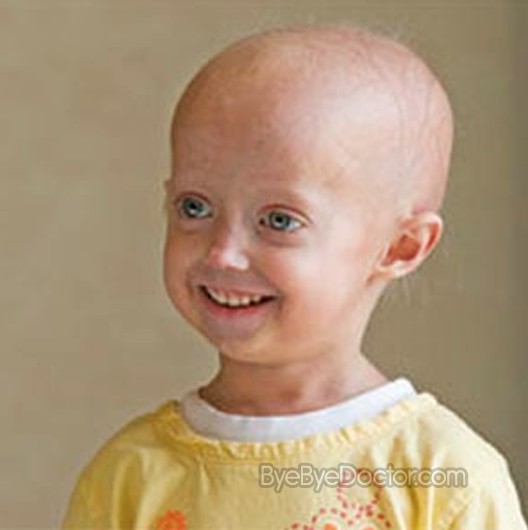 Типы, отмеченные звездочкой (*), считаются критическими ВПС.
Типы, отмеченные звездочкой (*), считаются критическими ВПС.
Признаки и симптомы
Признаки и симптомы ИБС зависят от типа и серьезности конкретного дефекта. Некоторые дефекты могут иметь несколько признаков или симптомов или не иметь их. Другие могут вызвать у ребенка следующие симптомы:
- Ногти или губы, окрашенные в синий цвет
- Учащенное или затрудненное дыхание
- Усталость при кормлении
- Сонливость
Диагностика
Некоторые ВПС могут быть диагностированы во время беременности с помощью специального вида ультразвукового исследования, называемого эхокардиограммой плода, при котором создаются ультразвуковые изображения сердца развивающегося ребенка.Однако некоторые ВПС не обнаруживаются до рождения или в более позднем возрасте, в детстве или в зрелом возрасте. Если поставщик медицинских услуг подозревает, что у него может быть ИБС, ребенок может пройти несколько тестов (например, эхокардиограмму) для подтверждения диагноза.
Лечение
Лечение ВПС зависит от типа и серьезности имеющегося дефекта. Некоторым пострадавшим младенцам и детям может потребоваться одна или несколько операций для восстановления сердца или кровеносных сосудов. Некоторых можно вылечить без хирургического вмешательства с помощью процедуры, называемой катетеризацией сердца.Длинная трубка, называемая катетером, проходит через кровеносные сосуды в сердце, где врач может проводить измерения и снимки, проводить анализы или устранять проблему. Иногда порок сердца невозможно полностью устранить, но эти процедуры могут улучшить кровоток и улучшить работу сердца. Важно отметить, что даже если порок сердца был устранен, многие люди с ВПС не излечиваются. См. Дополнительную информацию о жизни с ИБС ниже.
Причины
Причины ИБС у большинства младенцев неизвестны.Некоторые дети имеют пороки сердца из-за изменений в их индивидуальных генах или хромосомах . Считается, что ИБС вызывается сочетанием генов и других факторов, таких как окружающая среда, диета матери, состояние здоровья матери или прием лекарств матери во время беременности. Например, определенные состояния матери, такие как ранее существовавший диабет или ожирение, были связаны с пороками сердца у ребенка. 2,3 Курение во время беременности, а также прием некоторых лекарств также связаны с пороками сердца. 2,3
Например, определенные состояния матери, такие как ранее существовавший диабет или ожирение, были связаны с пороками сердца у ребенка. 2,3 Курение во время беременности, а также прием некоторых лекарств также связаны с пороками сердца. 2,3
Подробнее об исследованиях по ИБС »
Жизнь с CHD
По мере развития медицинской помощи и лечения младенцы с ВПС живут дольше и здоровее. Многие дети с ВПС сейчас доживают до взрослого возраста. По оценкам, более двух миллионов человек в Соединенных Штатах живут с ИБС. Многие люди с ВПС без особых трудностей ведут самостоятельную жизнь. У других со временем может развиться инвалидность. Некоторые люди с ИБС имеют генетические проблемы или другие состояния здоровья, повышающие их риск инвалидности.
Даже при улучшенном лечении многие люди с ИБС не излечиваются, даже если их порок сердца был устранен. У людей с ВПС со временем могут развиться другие проблемы со здоровьем, в зависимости от их конкретного порока сердца, количества сердечных пороков, которые у них есть, и серьезности порока сердца. Например, некоторые другие проблемы со здоровьем, которые могут развиться, включают нерегулярное сердцебиение (аритмии), повышенный риск инфицирования сердечной мышцы (инфекционный эндокардит) или слабость в сердце (кардиомиопатия).Людям с ИБС необходимы плановые осмотры у кардиолога (кардиолога), чтобы оставаться максимально здоровыми. Им также могут потребоваться дальнейшие операции после первых операций в детстве. Людям с ИБС важно регулярно посещать врача и обсуждать с ним свое здоровье, в том числе конкретное состояние сердца.
Например, некоторые другие проблемы со здоровьем, которые могут развиться, включают нерегулярное сердцебиение (аритмии), повышенный риск инфицирования сердечной мышцы (инфекционный эндокардит) или слабость в сердце (кардиомиопатия).Людям с ИБС необходимы плановые осмотры у кардиолога (кардиолога), чтобы оставаться максимально здоровыми. Им также могут потребоваться дальнейшие операции после первых операций в детстве. Людям с ИБС важно регулярно посещать врача и обсуждать с ним свое здоровье, в том числе конкретное состояние сердца.
Подробнее о жизни с CHD »
Список литературы
- Остер М, Ли К, Хонейн М, Коларуссо Т, Шин М, Корреа А.Временные тенденции выживаемости младенцев с критическими врожденными пороками сердца. Педиатрия . 2013; 131 (5): e1502-8.
- Дженкинс К.Дж., Корреа А., Файнштейн Д.А., Ботто Л., Бритт А.Е., Дэниэлс С.Р., Эликсон М., Уорнес, Калифорния, Уэбб К.Л. Ненаследственные факторы риска и врожденные сердечно-сосудистые дефекты: текущие знания: научное заявление Совета Американской кардиологической ассоциации по сердечно-сосудистым заболеваниям у молодежи: одобрено Американской академией педиатрии.
 Тираж .2007; 115 (23): 2995-3014.
Тираж .2007; 115 (23): 2995-3014. - Пател СС, Бернс TL. Негенетические факторы риска и врожденные пороки сердца. Pediatr Cardiol. 2013; 34 (7): 1535-55.
Таблицы роста для детей с синдромом Дауна
Таблицы роста для детей с синдромом Дауна в США доступны для загрузки ниже. Эти диаграммы могут помочь медицинским работникам отслеживать рост детей с синдромом Дауна и оценивать, насколько хорошо растет ребенок с синдромом Дауна по сравнению со сверстниками с синдромом Дауна.
Диаграммы клинического роста
Клинические карты представлены в метрических единицах (килограммах и сантиметрах). Каждая таблица доступна для мальчиков и девочек. Каждая диаграмма показывает 5 -й , 10 -й , 25 -й , 50 -й , 75 -й , 90 -й и 95 -й процентили. Доступны следующие графики:
Для детей от рождения до 3 лет:
- Масса в килограммах *
- Длина / рост в сантиметрах (длина измеряется, если ребенок не может стоять без опоры, в этом случае измеряется рост)
- Окружность головы (измерение вокруг головы ребенка в наибольшей области)
- Удельная масса
* Кривые весовых процентилей начинаются в возрасте 0 месяцев; другие кривые роста «от рождения до 3 лет» начинаются в возрасте 1 месяца.
Для лиц в возрасте 2-20 лет:
- Масса
- Высота
- Окружность головы
0-36 месяцев
Мальчики
Вес в килограммах pdf icon [PDF — 718K]
Длина / высота в сантиметрах значок pdf [PDF — 620K]
Окружность головы значок в формате pdf [PDF — 655K]
Вес в килограммах на длину в сантиметрах значок pdf [PDF — 742K]
Девочки
Вес в килограммах pdf icon [PDF — 133K]
Длина / высота в сантиметрах значок pdf [PDF — 140K]
Окружность головы значок в формате pdf [PDF — 136K]
Вес в килограммах на длину в сантиметрах значок pdf [PDF — 134K]
2-20 лет
1,2
Мальчики
Вес в килограммах pdf icon [PDF — 691K]
Высота в сантиметрах значок pdf [PDF — 715K]
Окружность головы значок в формате pdf [PDF — 623K]
Девочки
Вес в килограммах pdf icon [PDF — 124K]
Высота в сантиметрах значок pdf [PDF — 137K]
Окружность головы значок в формате pdf [PDF — 169K]
1 Графики роста индекса массы тела (ИМТ) доступны по адресу https: // www. cdc.gov/growthcharts/clinical_charts.htm
cdc.gov/growthcharts/clinical_charts.htm
2 См. публикацию Земеля и др., внешний значок для графиков роста индекса массы тела (ИМТ) для выборки детей с синдромом Дауна
Методы и разработки
Для получения дополнительной информации о методах и разработке графиков роста для детей с синдромом Дауна, пожалуйста, посетите http://pediatrics.aappublications.org/content/early/2015/10/21/peds.2015-1652.abstractexternal icon.
Фон
Приведенная ниже информация поможет вам прочитать и интерпретировать графики роста детей с синдромом Дауна.
Что такое процентиль?
Процентили — это наиболее часто используемый показатель для оценки размеров и моделей роста отдельных детей в Соединенных Штатах. Процентили ранжируют положение индивида, указывая, какой процент эталонной совокупности этот индивид будет равен или превосходить. Контрольная популяция — это группа лиц, модели роста которых использовались для разработки диаграмм роста.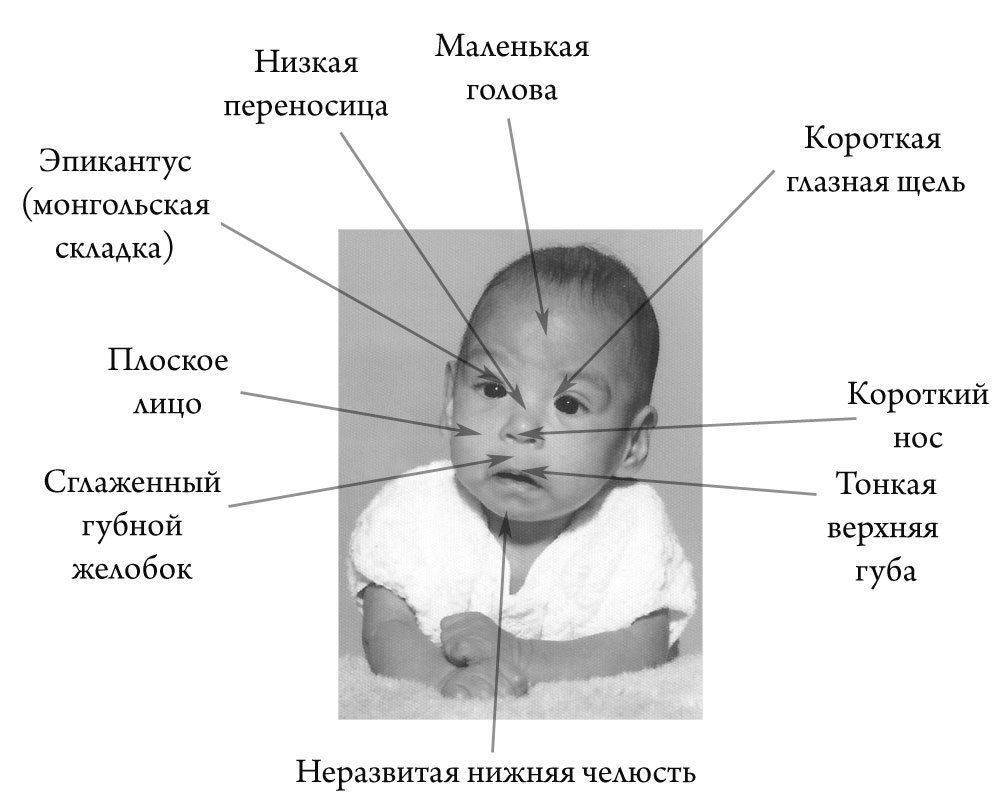
Что такое z-оценка?
Z-оценка — это показатель того, как индивид соотносится со средним значением для контрольной совокупности.Z-показатель имеет прямое отношение к процентилям. Для получения дополнительной технической информации об этих оценках и о том, как они рассчитываются, посетите https://www.cdc.gov/growthcharts/growthchart_faq.htm.
Мой ребенок находится на уровне 5-го процентиля в таблице или ниже, что мне делать?
Если вас беспокоит рост вашего ребенка, поговорите с лечащим врачом вашего ребенка.
Какие соображения следует учитывать при использовании этих диаграмм?
Специализированные таблицы роста, такие как эти новые таблицы роста для детей с синдромом Дауна, содержат полезные справочные данные о росте детей с синдромом Дауна, но могут иметь некоторые ограничения.Например, для этого исследования исследователи измерили рост группы из 637 человек с синдромом Дауна, набранных из медицинских и общественных мест, в основном из Филадельфии. Эти дети могут не быть репрезентативными для всех детей с синдромом Дауна в Соединенных Штатах. Для получения дополнительной информации о методах и разработке диаграмм роста для детей с синдромом Дауна, пожалуйста, посетите http://pediatrics.aappublications.org/content/early/2015/10/21/peds.2015-1652.абстракциявнешний значок.
Эти дети могут не быть репрезентативными для всех детей с синдромом Дауна в Соединенных Штатах. Для получения дополнительной информации о методах и разработке диаграмм роста для детей с синдромом Дауна, пожалуйста, посетите http://pediatrics.aappublications.org/content/early/2015/10/21/peds.2015-1652.абстракциявнешний значок.
Номер ссылки
Земель Б.С., Пипан М., Столлингс В.А., Холл В., Шадт К., Фридман Д.С., Торп П. Таблицы роста для детей с синдромом Дауна в США. Педиатрия . 2015 1 ноября; 136 (5): e1204-11.
Трисомия 21 (синдром Дауна) | Детская больница Филадельфии
Трисомия 21 — наиболее распространенная хромосомная аномалия у людей, от которой ежегодно страдают около 5000 новорожденных и более 350 000 человек в Соединенных Штатах.
Трисомия 21, также известная как синдром Дауна, является генетическим заболеванием, вызванным дополнительной хромосомой. Большинство младенцев наследуют по 23 хромосомы от каждого родителя, всего 46 хромосом. Однако младенцы с синдромом Дауна в конечном итоге получают три хромосомы в положении 21 вместо обычной пары.
Однако младенцы с синдромом Дауна в конечном итоге получают три хромосомы в положении 21 вместо обычной пары.
Другие примеры трисомии встречаются в положениях 13 и 18. Трисомия 21 — самая распространенная из трех, встречающаяся в 1 из каждых 691 рождений. Заболевание было впервые обнаружено в 1866 году британским врачом Джоном Лэнгдоном Дауном и позже названо в его честь.
По мере роста вашего ребенка с синдромом Дауна он подвергается большему риску определенных медицинских проблем, и у него может развиться:
Проблемы в любой из этих областей могут повлиять на развитие и поведение вашего ребенка.
Синдром Дауна возникает из-за дополнительной копии хромосомы 21, которая может заставить тело и мозг развиваться иначе, чем у ребенка без синдрома.
Риск рождения ребенка с синдромом Дауна увеличивается с возрастом женщины — женщинам старше 35 часто рекомендуется пройти пренатальное генетическое тестирование их нерожденных детей, — но, поскольку у более молодых женщин рождается больше детей, они рожают 80 процентов детей. младенцы с синдромом Дауна.
младенцы с синдромом Дауна.
Симптомы синдрома Дауна могут включать:
- Отличительные черты лица
- От легкой до средней степени умственной отсталости
- Проблемы с сердцем, почками и щитовидной железой
- Многочисленные респираторные инфекции, от простуды до бронхита и пневмонии
- Скелетные аномалии, включая заболевания позвоночника, бедра, стопы и кистей рук
- Гибкие суставы и слабые, гибкие мышцы
- Чрезмерно тихий ребенок
- Менее реагирует на раздражители
- Нарушение зрения и слуха
- Мизинец, загнутый внутрь
- Большое пространство между большим и вторым пальцами стопы
- Одиночная глубокая складка на подошвах стопы и одной или обеих рук
Тесты для подтверждения синдрома Дауна часто проводят до рождения ребенка с помощью амниоцентеза или биопсии ворсин хориона (CVS).Для амниоцентеза игла вводится через брюшную стенку матери в амниотический мешок, и небольшой образец околоплодных вод берется и исследуется в лаборатории.
Если вашему ребенку не был поставлен пренатальный диагноз синдрома Дауна, диагностика обычно начинается при рождении на основании его внешнего вида. Врачи запросят у вас подробный семейный медицинский анамнез, проведут физический осмотр вашего ребенка и проанализируют хромосомы вашего ребенка. После постановки диагноза может быть назначено дополнительное тестирование, чтобы помочь врачам лучше понять, как синдром Дауна может повлиять на вашего ребенка, и помочь выявить любые ранние осложнения этого расстройства.
Тесты могут включать:
- Генетическое тестирование , в котором образец слюны вашего ребенка используется для идентификации ДНК вашего ребенка.
- Анализы крови , которые могут помочь определить использование и эффективность лекарств, биохимические заболевания и функцию органов.
- Рентгеновские снимки , дающие изображения костей.
- Магнитно-резонансная томография (МРТ) , в которой используется комбинация больших магнитов, радиочастоты и компьютера для получения подробных изображений органов и структур внутри тела.

- Компьютерная томография (КТ) , в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения изображений поперечного сечения («срезов») тела.
- EOS imaging , технология визуализации, которая создает трехмерные модели из двух плоских изображений. В отличие от компьютерной томографии, изображения EOS выполняются, когда ребенок находится в вертикальном или стоячем положении, что позволяет улучшить диагностику — для некоторых состояний — благодаря положению с опорой на вес.
Нет лекарства от синдрома Дауна.Лечение назначается при возникновении определенных проблем, таких как проблемы с сердцем, мышечная слабость или искривление позвоночника, которые требуют лечения.
В Детской больнице Филадельфии (CHOP) мы практикуем совместную, ориентированную на семью помощь. Команда опытных врачей, в которую входят хирурги и врачи мирового уровня, детские медсестры, физиотерапевты и эрготерапевты, психологи и другие специалисты, будут сотрудничать с вами в уходе за вашим ребенком.
У многих детей с синдромом Дауна также диагностируется множество вторичных состояний, которые присутствуют при рождении и могут быть вылечены, когда ваш ребенок маленький.Это часто верно для таких состояний, как проблемы с сердцем, аномалии рук и ног.
В других случаях осложнения синдрома Дауна могут стать очевидными — или проблемными — только по мере роста вашего ребенка. Это часто верно для деформаций позвоночника, таких как сколиоз и состояния бедра, которые могут потребовать хирургической коррекции.
Состояние каждого ребенка индивидуально, поэтому лечение подбирается индивидуально. В зависимости от потребностей вашего ребенка, его вылечят специалисты кардиологии, ортопедии, эндокринолога и другие.Лечение может включать терапию, операцию или дополнительные услуги поддержки для вашего ребенка и семьи.
Помощник по уходу может помочь вам собрать самую важную информацию об уходе за вашим ребенком в одном месте.
Ваш ребенок с синдромом Дауна должен находиться под наблюдением врача и в зрелом возрасте. Эксперты программы «Трисомия 21» в CHOP помогут вам организовать уход за вашим ребенком с синдромом Дауна на всех этапах его роста. Программа Трисомии 21 — одна из немногих программ Детской больницы, которая занимается лечением пациентов старше 18 лет и в пожилом возрасте.
Эксперты программы «Трисомия 21» в CHOP помогут вам организовать уход за вашим ребенком с синдромом Дауна на всех этапах его роста. Программа Трисомии 21 — одна из немногих программ Детской больницы, которая занимается лечением пациентов старше 18 лет и в пожилом возрасте.
Советы для перехода к взрослой жизни
Если вашему ребенку была сделана операция, ему нужно будет проконсультироваться с хирургом примерно через одну-две недели после операции, а затем снова через три и шесть месяцев после операции. После этого настоятельно рекомендуется проводить ежегодный мониторинг со стороны обученных врачей, чтобы гарантировать, что любые проблемы будут обнаружены и устранены как можно скорее.
Во время последующих посещений вашему ребенку может потребоваться дополнительное рентгеновское обследование и другие диагностические исследования. Цель постоянного мониторинга — помочь выявить любые нарушения в росте или развитии и решить проблемы со здоровьем по мере их появления.
Последующее наблюдение, постоянная поддержка и услуги доступны в нашем главном кампусе и во всей нашей сети обслуживания CHOP. Наша команда стремится к сотрудничеству с родителями и лечащими врачами, чтобы обеспечить вашему ребенку наиболее актуальную, всестороннюю и специализированную помощь.
Кроме того, врачи могут порекомендовать вашему ребенку обратиться к нескольким различным специалистам, поскольку в диагностике синдрома Дауна может быть задействовано очень много систем организма.
Например, ваш ребенок может видеть:
- Врач-ортопед по вопросам, связанным с костями и мышцами, в частности для диагностики и лечения нестабильности шейного отдела позвоночника, нестабильности бедра и возможности вывиха бедра.
- Кардиолог по вопросам, связанным с сердцем. Может быть заказана эхокардиограмма, чтобы сделать снимки сердца вашего ребенка, чтобы помочь диагностировать или исключить пороки сердца.
- Детский аудиолог, обученный выявлять, диагностировать, лечить и контролировать проблемы со слухом.

- Детский офтальмолог (глазной врач), который может оценить зрение вашего ребенка и поставить диагноз, а также лечить глаза или проблемы со зрением.
- Детский эндокринолог для проверки функции щитовидной железы.Гормоны щитовидной железы играют важную роль в росте, развитии и обмене веществ вашего ребенка. Уровни щитовидной железы проверяются с помощью анализа крови.
- Генетик для индивидуального или семейного консультирования.
- Пульмонолог при любых проблемах с дыханием.
- Невролог по вопросам нервной системы и головного мозга.
- Физиотерапевты и эрготерапевты для развития физических способностей и навыков вашего ребенка.
В 1983 году ожидаемая продолжительность жизни людей с синдромом Дауна составляла 25 лет; однако сегодня исполнилось 60 лет.Этому быстрому росту в значительной степени способствовали достижения кардиологии. Поскольку наука и технологии продолжают совершенствоваться, а тонкости синдрома Дауна исследуются и открываются, ожидается, что ожидаемая продолжительность жизни людей с синдромом Дауна также будет увеличиваться.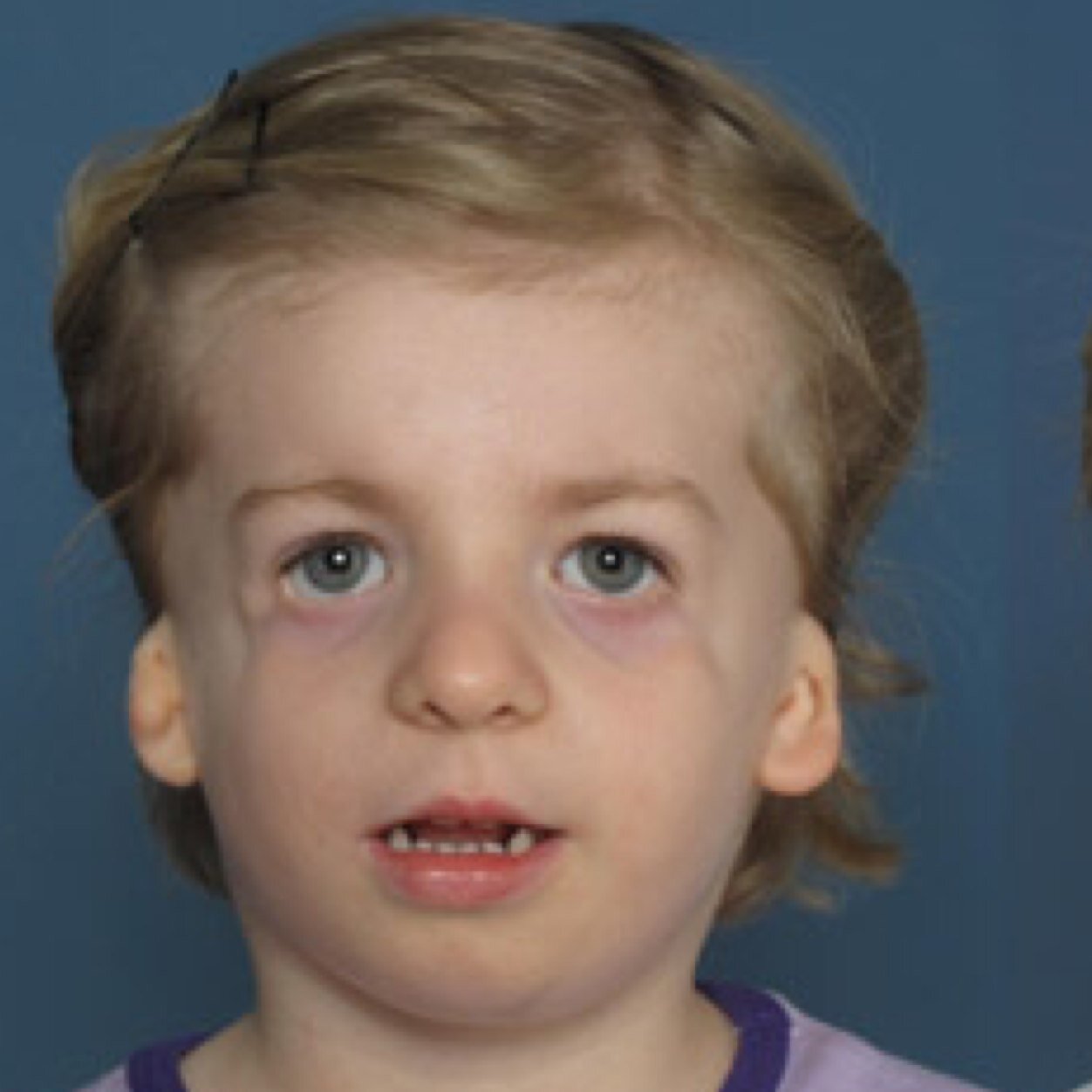
Сегодня дети с синдромом Дауна посещают обычные учебные классы школ по всей стране. В некоторых случаях они интегрированы в определенные курсы, в то время как в других ситуациях студенты полностью включены в обычный класс по всем предметам.Степень интеграции зависит от способностей ребенка.
Многие люди с синдромом Дауна учились в колледже, живут самостоятельно и сохраняют работу. Эти люди — трудолюбивые и преданные своему делу сотрудники. Стимулирующая домашняя обстановка, позитивная поддержка со стороны семьи и друзей, качественные образовательные программы и хорошее здравоохранение позволяют людям с синдромом Дауна полностью раскрыть свой потенциал и вести полноценную жизнь. Будьте изобретательны, настойчивы и возлагайте большие надежды.
Несмотря на успехи, дети с синдромом Дауна по-прежнему имеют более высокий риск развития определенных заболеваний, таких как сердечные заболевания, желудочно-кишечные аномалии и деменция.Ранняя диагностика и лечение этих связанных состояний приводит к лучшим результатам.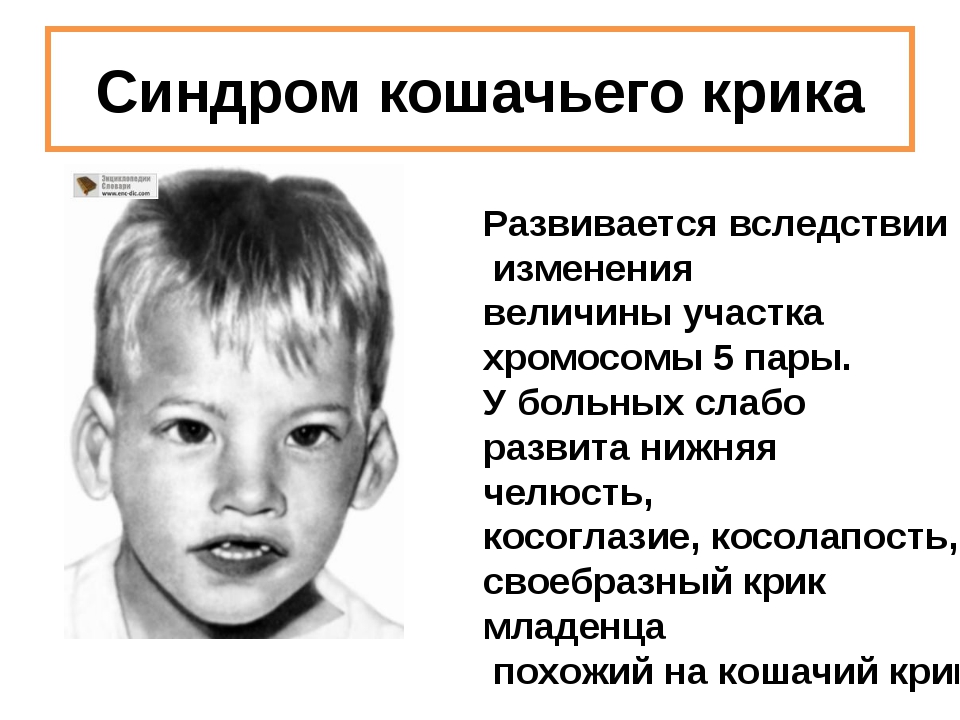
При регулярном медицинском обслуживании и надежной системе поддержки дети с синдромом Дауна могут прожить долгую, полную и счастливую жизнь.
Синдром Дауна | Симптомы и причины
Что вызывает синдром Дауна?
Синдром Дауна — распространенное генетическое заболевание, которое возникает, когда у ребенка есть дополнительная копия хромосомы 21.
Хромосомы — это структуры внутри каждой клетки человека, содержащие ДНК.Эти крошечные структуры, которые дети наследуют от своих родителей, играют ключевую роль в определении того, как будет развиваться ребенок, например, будет ли он высоким или низким, иметь темную или светлую кожу, вьющиеся или прямые волосы.
Обычно яйцеклетка матери и сперма отца начинаются с 23 хромосом. Когда яйцеклетка и сперматозоид встречаются при зачатии, ребенок наследует по 23 хромосомы от каждого родителя, в результате чего получается 46 хромосом.
При синдроме Дауна изменение происходит во время деления клетки, так что яйцеклетка или сперматозоид имеют дополнительную 21 хромосому.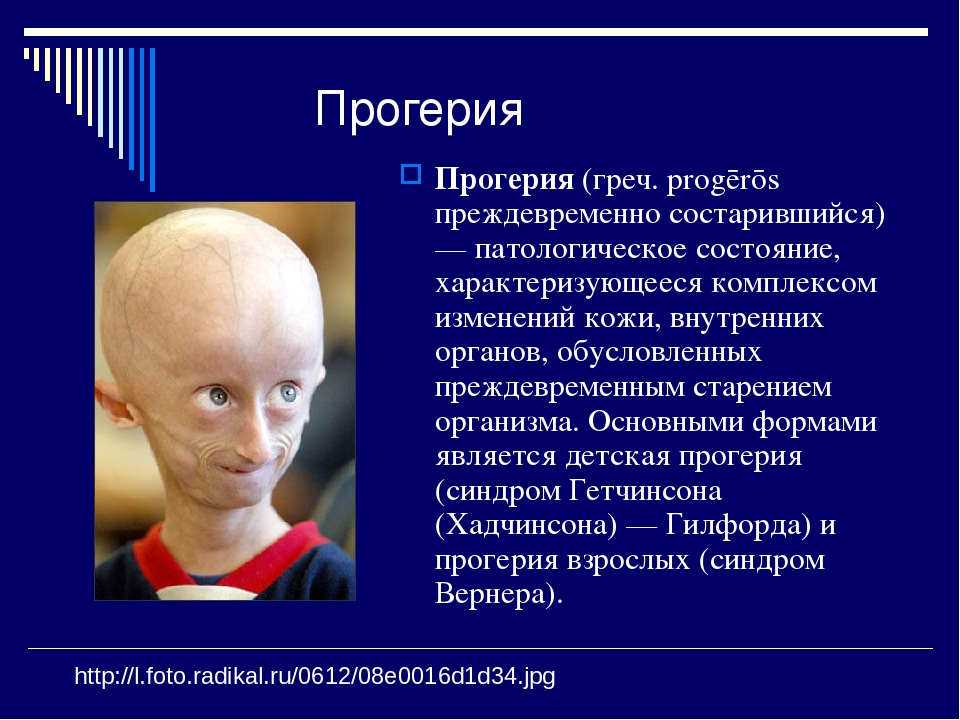 Исследователи до сих пор не уверены, что заставляет клетки делиться таким образом (хотя вероятность этого увеличивается с увеличением возраста матери). Если эта яйцеклетка или сперматозоид оплодотворяются, у ребенка появляются три копии двадцать первой хромосомы или трисомии 21. Этот дополнительный генетический материал вызывает проблемы со здоровьем и развитием синдрома Дауна.
Исследователи до сих пор не уверены, что заставляет клетки делиться таким образом (хотя вероятность этого увеличивается с увеличением возраста матери). Если эта яйцеклетка или сперматозоид оплодотворяются, у ребенка появляются три копии двадцать первой хромосомы или трисомии 21. Этот дополнительный генетический материал вызывает проблемы со здоровьем и развитием синдрома Дауна.
Каковы симптомы синдрома Дауна?
Синдром Дауна может поражать детей физически, когнитивно и поведенчески.Каждый ребенок с этим заболеванием уникален и может обладать следующими характеристиками в разной степени или не обладать вовсе.
Физические характеристики
Дети с синдромом Дауна обладают некоторыми из следующих физических особенностей:
- глаза, наклоненные вверх, от внутреннего угла к внешнему
- маленькие ушки, которые могут немного загибаться вверху
- рот меньше среднего, а язык больше
- нос меньше среднего, с уплощенной переносицей
- короткие коренастые руки и ноги
- широкое пространство между большим и вторым пальцами стопы
- короткие шеи и маленькие руки с короткими пальцами
- Одна складка, которая проходит прямо через ладонь, и вторая складка, которая загибается большим пальцем вниз, а не три складки на ладони
- Рост ниже среднего
- Низкий мышечный тонус (гипотония) по всему телу и чрезмерно расшатанные суставы
Психологические, когнитивные и поведенческие симптомы
Большинство детей с синдромом Дауна достигают вех в развитии позже, чем другие дети, включая способность ходить и говорить. У них часто бывает умственная отсталость от легкой до умеренной степени, и у них могут быть определенные проблемы с вниманием, вербальной памятью и выразительным общением.
У них часто бывает умственная отсталость от легкой до умеренной степени, и у них могут быть определенные проблемы с вниманием, вербальной памятью и выразительным общением.
Поведенческие проблемы, такие как упрямство, импульсивность и вспышки гнева, могут чаще встречаться у детей с синдромом Дауна. Многие дети громко разговаривают сами с собой, чтобы понять и обработать информацию.
С другой стороны, многие дети с синдромом Дауна обладают сильными социальными навыками. Даже в младенчестве многие используют невербальное общение для связи с другими.Они часто хорошо учатся наглядно, лучше всего понимают информацию, когда видят ее через изображения, предметы или демонстрации. Многие дети с синдромом Дауна учатся читать слова раньше, чем ожидают их родители или учителя.
Синдром Дауна | Бостонская детская больница
Синдром Дауна и умственная отсталость
Большинство детей с синдромом Дауна имеют определенный уровень умственной отсталости, обычно от легкой до умеренной. Люди с легкой степенью умственной отсталости обычно могут научиться делать повседневные вещи, например читать, работать и самостоятельно пользоваться общественным транспортом. Людям с умеренной умственной отсталостью обычно требуется дополнительная поддержка.
Люди с легкой степенью умственной отсталости обычно могут научиться делать повседневные вещи, например читать, работать и самостоятельно пользоваться общественным транспортом. Людям с умеренной умственной отсталостью обычно требуется дополнительная поддержка.
Многие дети с синдромом Дауна могут посещать обычные классы, хотя им может потребоваться дополнительная помощь или изменения. Благодаря широко распространенным программам специального образования и сообществ, все больше и больше людей с синдромом Дауна заканчивают среднюю школу, посещают колледжи и работают в своих сообществах.
Чтобы помочь детям с синдромом Дауна раскрыть свой наивысший потенциал, родители могут как можно раньше обратиться за помощью в программы помощи. По закону каждый штат должен предоставлять услуги по развитию и специальному обучению для детей с синдромом Дауна, начиная с рождения с ранним вмешательством и затем продолжая государственное образование до 21 года.
Синдром Дауна и проблемы со здоровьем
У детей с синдромом Дауна могут быть самые разные проблемы со здоровьем. Около половины из них рождаются с врожденным пороком сердца — структурной проблемой сердца, развивающейся во время беременности.
Около половины из них рождаются с врожденным пороком сердца — структурной проблемой сердца, развивающейся во время беременности.
К наиболее частым врожденным порокам сердца у детей с синдромом Дауна относятся:
У многих детей с пороками сердца также развивается легочная гипертензия — состояние, которое может вызвать длительное повреждение легких, если его не лечить.
Другие проблемы со здоровьем, которые обычно возникают у детей с синдромом Дауна, включают:
Как мы лечим синдром Дауна
Бостонская детская больница с синдромом Дауна — одна из старейших и крупнейших программ для детей с синдромом Дауна и их семей.Программа является узкой специализацией Центра развивающей медицины.
С самого первого визита в Boston Children’s молодые родители работают с командой профессионалов, стремящихся поддержать все клинические, физические и эмоциональные потребности своего ребенка. Мы предоставляем специализированную медицинскую помощь, ресурсы, поддержку и защиту детям с синдромом Дауна от рождения до 22 лет и регулярно направляем пациентов в другие специализированные клиники Boston Children’s, в зависимости от потребностей ребенка. Мы также помогаем родителям связаться с другими семьями с синдромом Дауна и подключить их к общественным и образовательным услугам, подходящим для их ребенка.
Мы также помогаем родителям связаться с другими семьями с синдромом Дауна и подключить их к общественным и образовательным услугам, подходящим для их ребенка.
Для детей, рожденных с пороками сердца, наш Кардиологический центр является крупнейшим в США и одним из самых специализированных в мире. Мы предоставляем полный спектр услуг, а наши специалисты имеют обширный опыт лечения редких проблем с сердцем с результатами, которые являются одними из лучших в мире.
Поддержка будущих родителей, которым поставили пренатальный диагноз синдрома Дауна
Программа по лечению синдрома Дауна тесно сотрудничает с Центром расширенной помощи плоду. В зависимости от потребностей семьи мы предоставляем дородовые консультации, чтобы ответить на вопросы и помочь будущим родителям узнать больше о синдроме Дауна.Мы предлагаем конфиденциальные, недирективные консультации семьям, не уверенным в своих планах, предоставляя безопасную возможность собрать информацию и принять обоснованное решение о беременности.
Для семей с вероятным или подтвержденным диагнозом, которые планируют продолжить беременность, дородовой визит становится первым клиническим посещением, когда мы начинаем помогать планировать будущее ребенка. Мы обсуждаем общие медицинские условия, проблемы развития, образование и ресурсы в сообществе.
Синдром Ди Джорджи | Детская черепно-лицевая программа Dell
Что такое синдром ДиДжорджи?
Синдром ДиДжорджи (СДД) — это генетическое заболевание, которое, среди прочего, может вызывать пороки сердца, плохое функционирование иммунной системы ребенка и волчью пасть.Он возникает во время внутриутробного развития плода и проявляется рядом симптомов, которые у детей различаются по частоте и степени тяжести.
Это заболевание связано с хромосомой 22 в организме человека. Ряд других заболеваний, таких как велокардиофациальный синдром и синдром Шпринцена-Голдберга, также был связан с развитием хромосомы 22 в ткани плода. Эти расстройства наряду с синдромом ДиДжорджи часто также называют синдромом делеции 22q11.2.
Эти расстройства наряду с синдромом ДиДжорджи часто также называют синдромом делеции 22q11.2.
Что вызывает синдром ДиДжорджи?
Синдром ДиДжорджи возникает, когда часть хромосомы 22 удаляется у развивающегося плода.В ядре большинства живых клеток находится хромосома, несущая генетическую информацию для создания большего количества клеток. У каждого человека есть две копии хромосомы 22, которые они наследуют от каждого из родителей.
У ребенка с синдромом ДиДжорджи удаленная часть хромосомы 22 приводит к отсутствию 30-40 генов. Конкретные роли и функция этих генов до сих пор не совсем понятны, но они известны как область 22q11.2 хромосомы 22.
Делеция этих генов может происходить в сперме отца, яйцеклетке матери или на ранних стадиях внутриутробное развитие.В редких случаях эта делеция может быть унаследована от родителя, у которого также отсутствует генетическая информация в хромосоме 22.
Каковы симптомы синдрома ДиДжорджи?
Из-за большого количества и серьезности симптомов, возникающих из-за синдрома ДиДжорджи, дети часто получают лечение у различных специалистов, включая черепно-лицевых хирургов, детских кардиологов и гематологов.
Некоторые симптомы синдрома ДиДжорджи могут присутствовать у младенцев при рождении, однако другие симптомы могут проявляться только со временем в младенчестве и раннем детстве.Синдром ДиДжорджи может поражать различные системы органов и структуры тела, поэтому у некоторых детей этого не происходит.
Пороки сердца — общая черта синдрома ДиДжорджи, поэтому у детей могут возникать проблемы с кровью и кровообращением. Цианоз, состояние, возникающее из-за плохого кровообращения, при котором кожа ребенка становится синеватой, может быть признаком проблемы с сердцем.
Синдром ДиДжорджи часто связан с гипопаратиреозом, который вызывает дефицит кальция в крови ребенка. Это также часто влияет на работу вилочковой железы.Нарушение работы вилочковой железы приводит к снижению функционирования иммунной системы ребенка.
Расщелина неба — еще одна частая черта синдрома ДиДжорджи. Расщелина неба может стать причиной проблем с кормлением и желудочно-кишечного тракта у младенцев.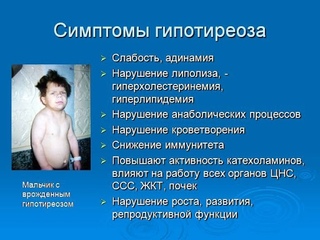
Какие методы лечения синдрома Ди Джорджи?
Хотя от синдрома ДиДжорджи нет лекарства, лечение обычно позволяет исправить серьезные проблемы, такие как порок сердца или крайне низкий уровень кальция. При необходимости можно решать или контролировать другие проблемы со здоровьем, а также проблемы развития, поведения или психического здоровья.
Существуют лекарства и процедуры, которые лечат различные расстройства, возникающие в результате синдрома ДиДжорджи, и их можно использовать для ускорения развития ребенка и помощи ему в нормальном функционировании мира.
Добавки кальция и витамина D обычно используются для лечения гипопаратиреоза, а легкое нарушение функции вилочковой железы обычно не требует ухода или вакцинации, в отличие от других детей.
Тяжелая дисфункция тимуса может привести к тяжелым и даже опасным для жизни инфекциям.Для лечения этого состояния часто используются трансплантаты костного мозга и крови. Расщелина неба и пороки сердца обычно требуют хирургического лечения.
В зависимости от особенностей синдрома ДиДжорджи у ребенка различные методы лечения могут помочь им компенсировать любую задержку в развитии, вызванную его нарушениями. Логопедия, трудотерапия и развивающая терапия могут принести пользу ребенку, страдающему синдромом ДиДжорджи.
Синдром Питта-Хопкинса — NORD (Национальная организация по редким заболеваниям)
С публикацией все большего числа серий случаев мы улучшаем картину сопутствующих симптомов и прогнозов людей с синдромом Питта-Хопкинса.Однако многое в этом расстройстве до конца не изучено. Важно отметить, что у пораженных людей могут быть не все симптомы, описанные ниже. Родители должны поговорить с лечащим врачом и медперсоналом своих детей об их конкретном случае, сопутствующих симптомах и общем прогнозе.
Младенцы с синдромом Питта-Хопкинса могут иметь пониженный мышечный тонус (гипотония) и выглядеть ненормально «гибкими». Гипотония может влиять на питание и моторику, например ходьбу. Проблемы с кормлением могут возникать в младенчестве, но, как правило, проходят с возрастом. Их можно охарактеризовать как очень тихих и чрезмерно спящих. У некоторых младенцев может быть аномально маленькая окружность головы (послеродовая микроцефалия).
Их можно охарактеризовать как очень тихих и чрезмерно спящих. У некоторых младенцев может быть аномально маленькая окружность головы (послеродовая микроцефалия).
Больные младенцы и дети сталкиваются с задержкой в достижении основных этапов развития, в том числе в сидении или поднятии головы вверх. Обычно они значительно задерживают обучение ходьбе. Некоторые дети могут ходить только с посторонней помощью, в то время как другие могут не ходить. Большинству детей нужна фиксация для стабилизации расшатанных лодыжек.Дети, которые могут ходить, могут иметь неустойчивую походку с широкой походкой. Они могут демонстрировать нарушение координации (атаксия) и быть неуклюжими. Речь значительно задерживается. Некоторые дети развивают способность говорить несколько слов, но многие дети не могут говорить. Большинство детей обладают лучшими восприимчивыми языковыми навыками, а это означает, что они могут понимать больше информации, которую им говорят, чем они могут говорить сами. Эти дети могут воспользоваться вспомогательными устройствами для общения, включая доски с картинками и говорящие устройства на базе планшетов. Многие могут учиться и общаться с помощью языка жестов.
Многие могут учиться и общаться с помощью языка жестов.
Большинство пораженных детей имеют умственную отсталость от средней до тяжелой степени. Однако нарушения речи и моторики затрудняют определение истинных умственных способностей ребенка. Достижения в области технологий и новые методы лечения позволили затронутым детям достичь большего, чем первоначально предполагалось, и некоторые врачи и родители считают, что существует более широкий диапазон интеллектуальных способностей, чем обычно сообщается в медицинской литературе.
Младенцы и дети обычно имеют отличительные черты лица. Эти особенности включают аномально широкий рот с полной нижней губой; широко расставленные зубы; расширенные ноздри; широкая переносица; острый, опущенный кончик носа; уши слегка чашевидной формы; и глубоко посаженные глаза, слегка наклоненные вверх с выступающим надглазничным гребнем. У них может быть выступающая верхняя губа, которая дважды изогнута (лук Купидона), пухлые щеки, а также выступающая нижняя часть лица и подбородок. Эти отличительные черты лица могут стать более выраженными или заметными с возрастом.
Эти отличительные черты лица могут стать более выраженными или заметными с возрастом.
Дети с синдромом Питта-Хопкинса могут иметь нерегулярное или ненормальное дыхание. У них могут возникать повторяющиеся эпизоды, когда они дышат очень быстро (гипервентиляция), часто за которыми следуют эпизоды, когда они с трудом дышат или на мгновение перестают дышать (кризы апноэ). Апноэ может вызвать цианоз — состояние, при котором кожа приобретает синеватый оттенок из-за недостатка кислорода. Нарушения дыхания могут быть вызваны стрессом, сильными эмоциями или усталостью. Проблемы с дыханием обычно не возникают во время сна.Возраст начала нарушения дыхания может варьироваться и колеблется от 7 месяцев до 7 лет.
Больные дети описываются как общительные и счастливые, часто смеющиеся и улыбающиеся. Смех может возникать спонтанно или в неподходящее время. Однако некоторые дети могут быть тихими или замкнутыми в своем собственном мире (эгоцентризм) и испытывать трудности в общении. Также случаются эпизоды агрессии, крика или возбуждения, часто в ответ на неожиданные изменения в распорядке дня. Дополнительные поведенческие проблемы являются общими и могут включать гиперактивность, беспокойство, членовредительство и застенчивость. Дети с синдромом Питта-Хопкинса также демонстрируют стереотипные движения рук, которые включают хлопки в ладоши, хлопанье руками, взмахи руками, мытье рук, скрещивание пальцев и частые движения руки в рот. Также могут наблюдаться тряски головой, удары головой, раскачивание тела, скрежетание зубами (бруксизм) и выдергивание волос. Дети могут многократно и многократно играть с игрушкой и могут проявлять интерес к одной конкретной части игрушки.
Дополнительные поведенческие проблемы являются общими и могут включать гиперактивность, беспокойство, членовредительство и застенчивость. Дети с синдромом Питта-Хопкинса также демонстрируют стереотипные движения рук, которые включают хлопки в ладоши, хлопанье руками, взмахи руками, мытье рук, скрещивание пальцев и частые движения руки в рот. Также могут наблюдаться тряски головой, удары головой, раскачивание тела, скрежетание зубами (бруксизм) и выдергивание волос. Дети могут многократно и многократно играть с игрушкой и могут проявлять интерес к одной конкретной части игрушки.
Судороги могут возникать чуть менее чем у половины людей и обычно начинаются в детстве, но иногда присутствуют с рождения или развиваются уже в подростковом возрасте. Большинство детей страдают запорами, которые могут быть очень серьезными. Гастроэзофагеальный рефлюкс был зарегистрирован менее чем у половины больных. У большинства людей болевой порог высокий.
Дополнительные симптомы могут включать чрезмерное слюнотечение (особенно в молодом возрасте), тяжелую близорукость (миопию), косоглазие (косоглазие) и аномальное искривление хрусталика глаза (астигматизм).




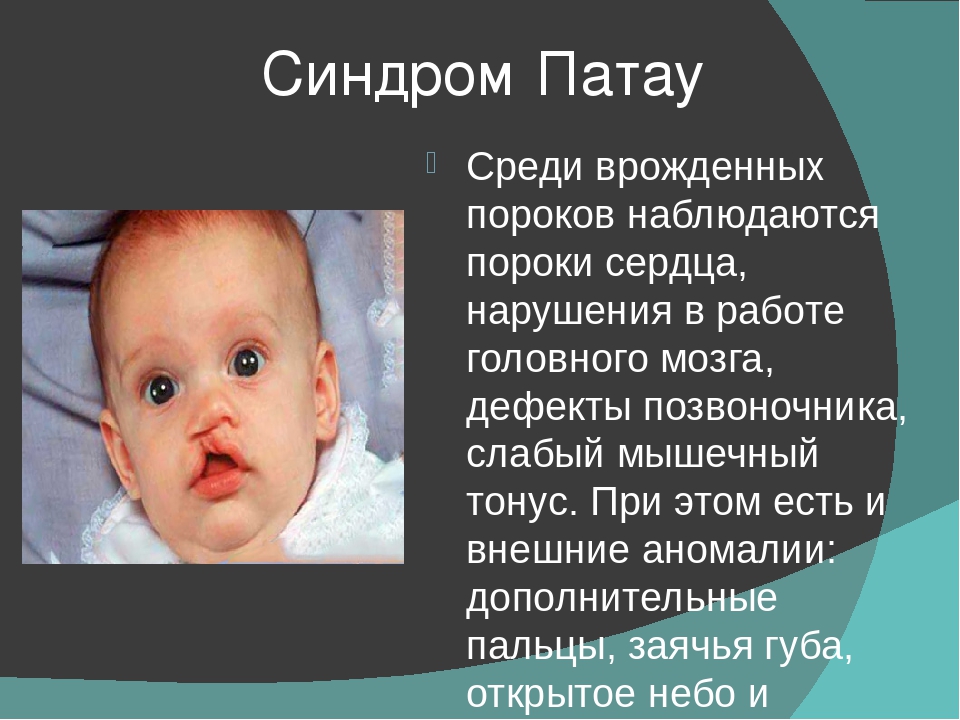
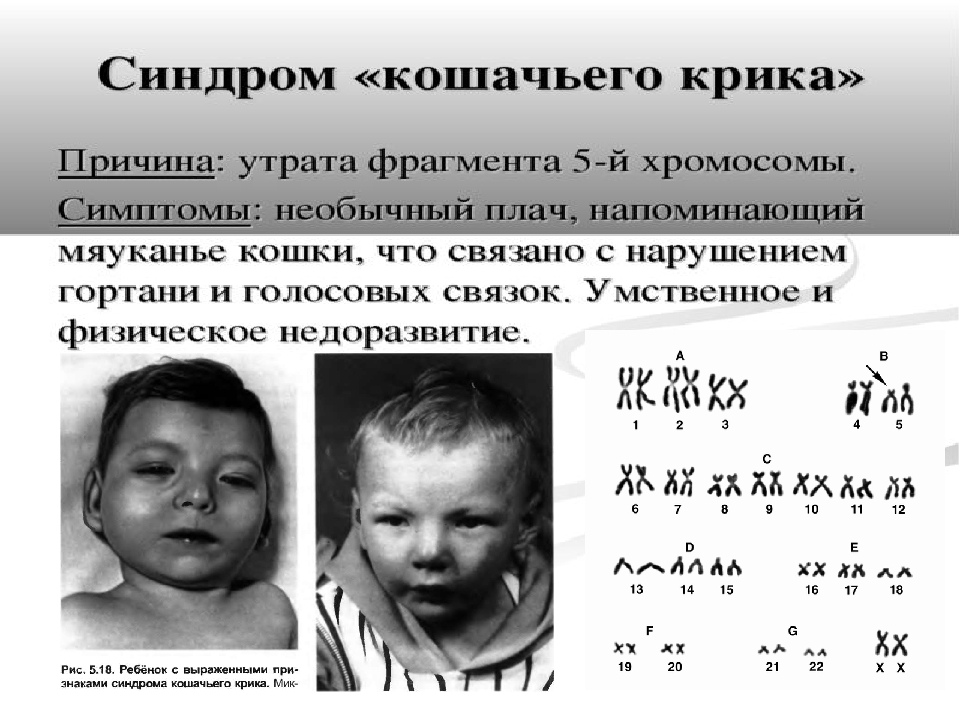
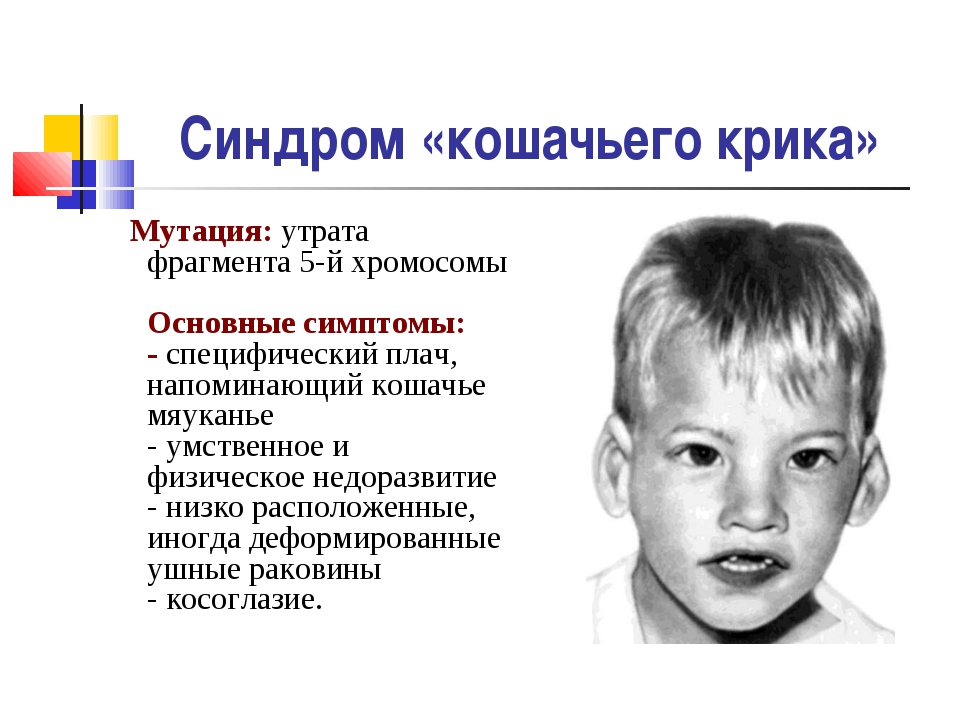 By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.
By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on. судорожными состояниями
судорожными состояниями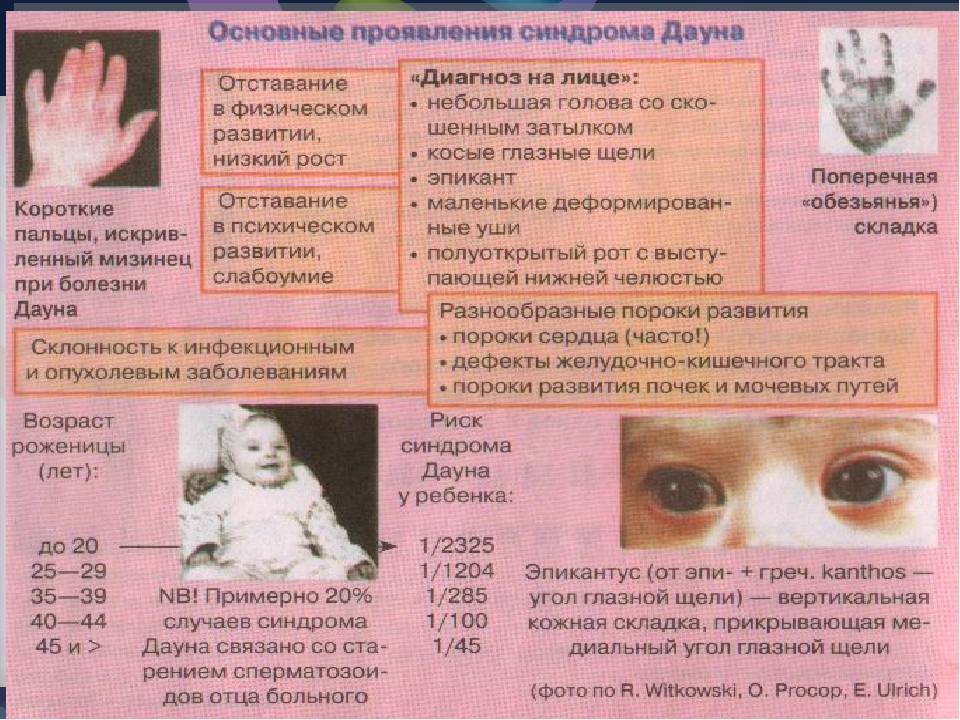


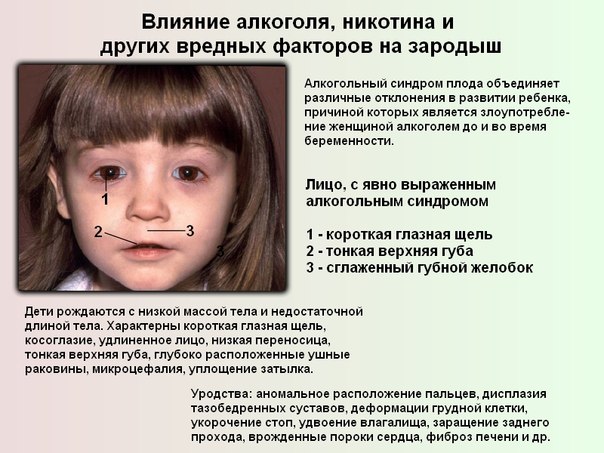


 Тираж .2007; 115 (23): 2995-3014.
Тираж .2007; 115 (23): 2995-3014.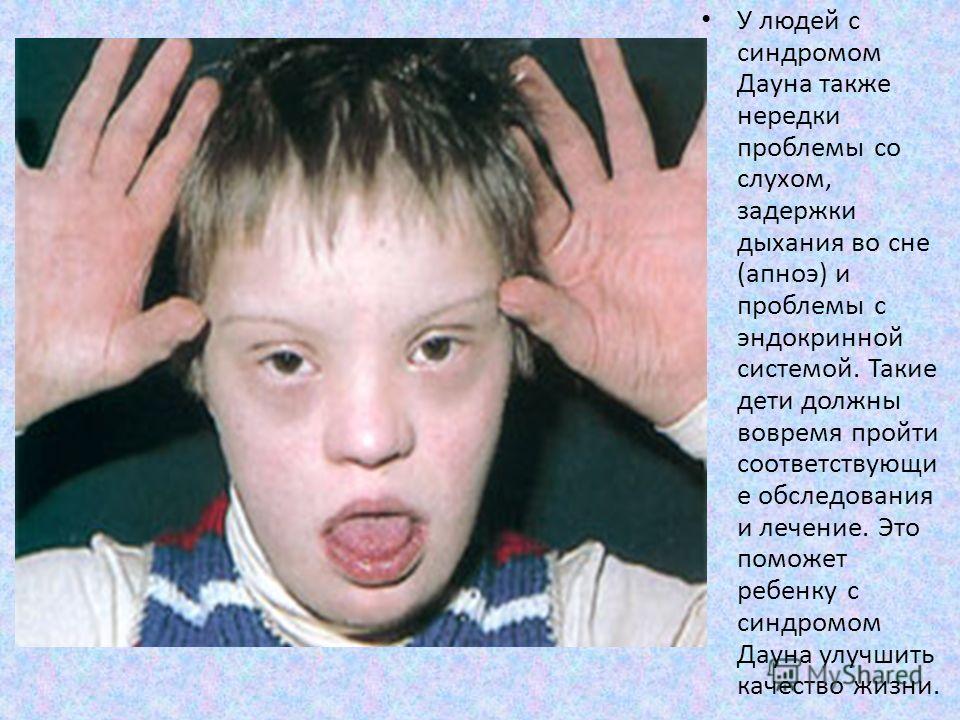
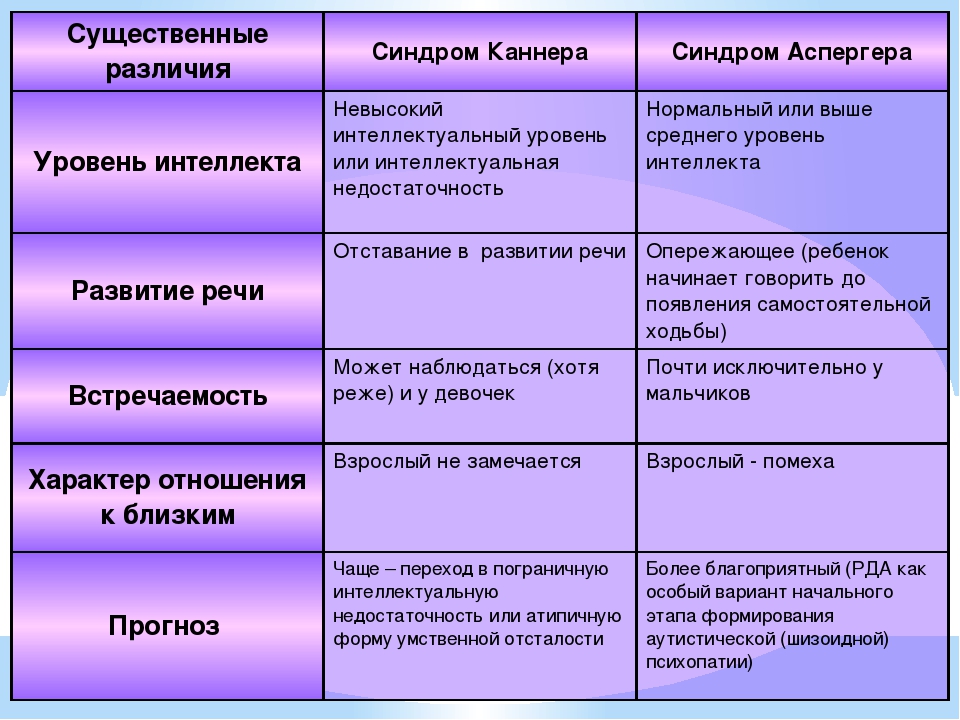
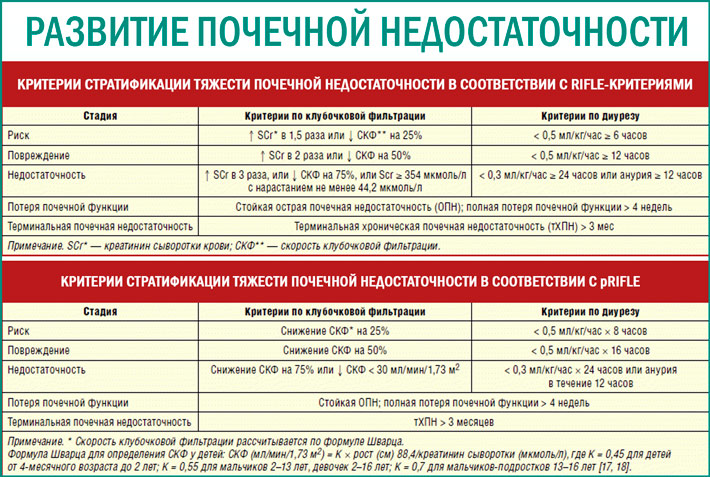 При почечной недостаточности происходит дисбаланс всех видов обменов, что в конечном счете влечет за собой отказ систем организма.
При почечной недостаточности происходит дисбаланс всех видов обменов, что в конечном счете влечет за собой отказ систем организма.

 д. И все же первые признаки заболевания нельзя пропустить. К ним относятся: отсутствие аппетита у ребенка, доходящее до полного отказа от пищи; диарея вместе с рвотой и тошнотой; отеки конечностей; увеличение печени и вздутие живота; серый цвет лица; ломкие волосы; запах аммиака изо рта, минимальное выделение мочи и т.д. Также тревогу родителей должна вызвать явная задержка роста у ребенка.
д. И все же первые признаки заболевания нельзя пропустить. К ним относятся: отсутствие аппетита у ребенка, доходящее до полного отказа от пищи; диарея вместе с рвотой и тошнотой; отеки конечностей; увеличение печени и вздутие живота; серый цвет лица; ломкие волосы; запах аммиака изо рта, минимальное выделение мочи и т.д. Также тревогу родителей должна вызвать явная задержка роста у ребенка.
 Гемодиализ — это этап для подготовки к трансплантации почки.
Гемодиализ — это этап для подготовки к трансплантации почки. Со временем (от нескольких месяцев до нескольких лет) почки могут полностью утратить способность обеспечивать очищение организма и, как следствие, нормальную жизнедеятельность. Такое состояние называют терминальной стадией хронической почечной недостаточности.
Со временем (от нескольких месяцев до нескольких лет) почки могут полностью утратить способность обеспечивать очищение организма и, как следствие, нормальную жизнедеятельность. Такое состояние называют терминальной стадией хронической почечной недостаточности.



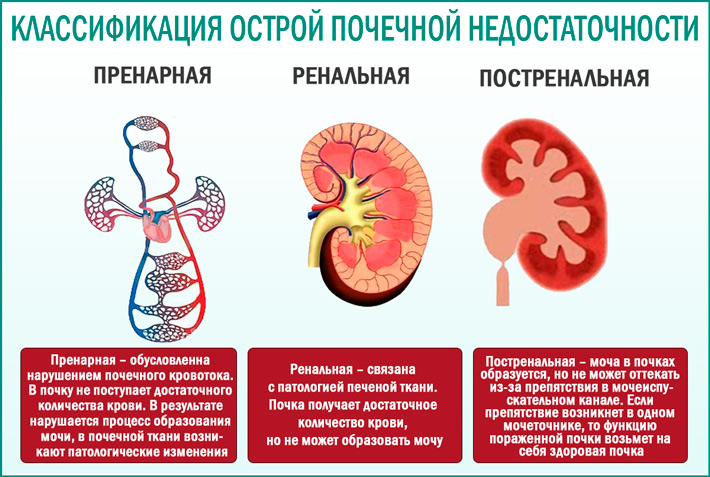 Crit. Care Med. 2001; 29 (8): 1526—1531.
Crit. Care Med. 2001; 29 (8): 1526—1531. J.A.S.N. 1998: 1126—1132.
J.A.S.N. 1998: 1126—1132. Нарушенная почечная функция и гемодиализ могут существенно повлиять на эффект лекарств. Проконсультируйтесь с врачом, прежде чем вносить изменения в примем лекарственных средств.
Нарушенная почечная функция и гемодиализ могут существенно повлиять на эффект лекарств. Проконсультируйтесь с врачом, прежде чем вносить изменения в примем лекарственных средств. Люди с заболеваниями почек принимают витамин D в предварительно активированной форме, чтобы он мог использоваться организмом.
Люди с заболеваниями почек принимают витамин D в предварительно активированной форме, чтобы он мог использоваться организмом.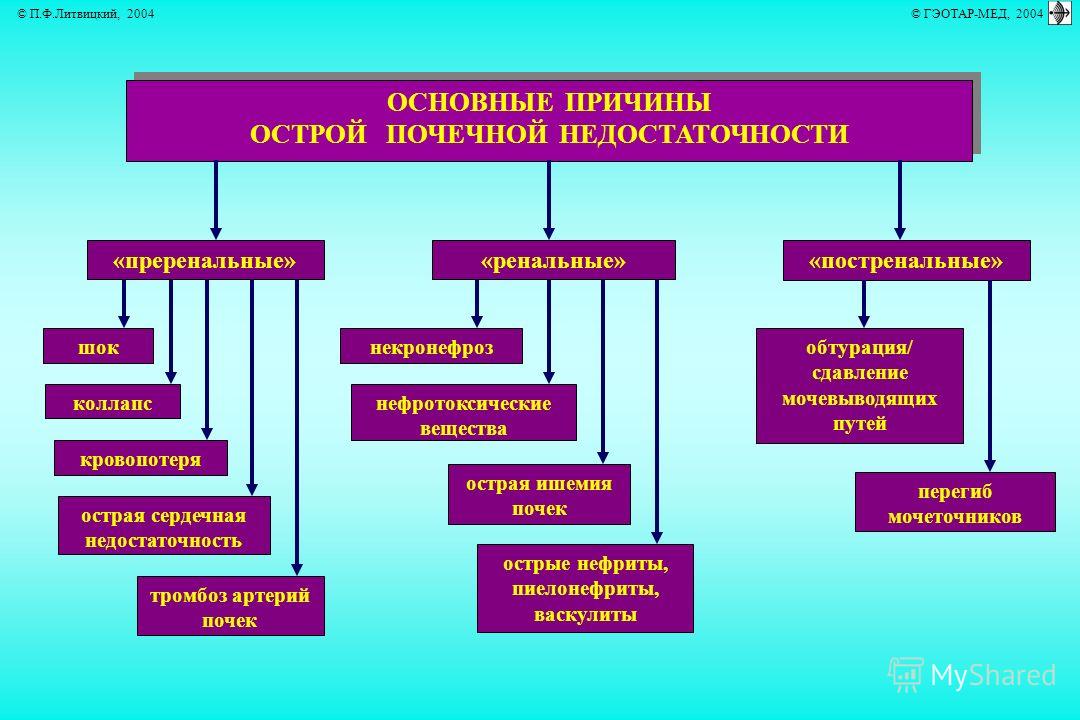 Синтетический эритропоэтин может вводиться внутривенно или под кожу в качестве заменителя эритропоэтина, вырабатываемого собственным организмом, для того, чтобы сохранить необходимый для нормального функционирования и самочувствия уровень эритроцитов.
Синтетический эритропоэтин может вводиться внутривенно или под кожу в качестве заменителя эритропоэтина, вырабатываемого собственным организмом, для того, чтобы сохранить необходимый для нормального функционирования и самочувствия уровень эритроцитов. Такие препараты «связывают» фосфат и уменьшают его всасывание в кровь из кишечника.
Такие препараты «связывают» фосфат и уменьшают его всасывание в кровь из кишечника.
 Знайте значение своих основных показателей — скорости клубочковой фильтрации (СКФ) и уровеня креатинина в сыворотке. Попросите Вашего врача объяснить их значение.
Знайте значение своих основных показателей — скорости клубочковой фильтрации (СКФ) и уровеня креатинина в сыворотке. Попросите Вашего врача объяснить их значение. Вы также должны информировать лечащего врача о том, что другой врач назначил Вам какой-либо курс лечения.
Вы также должны информировать лечащего врача о том, что другой врач назначил Вам какой-либо курс лечения.


 Обе почки имеют размер сжатого мужского кулака.
Обе почки имеют размер сжатого мужского кулака. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда. )
) Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек). От стадии тяжести хронической болезнью почек зависит дальнейшее лечение.
От стадии тяжести хронической болезнью почек зависит дальнейшее лечение. е. стадия предиализа, возникают поздние симптомы почечной недостаточности).
е. стадия предиализа, возникают поздние симптомы почечной недостаточности). Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см.
Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см.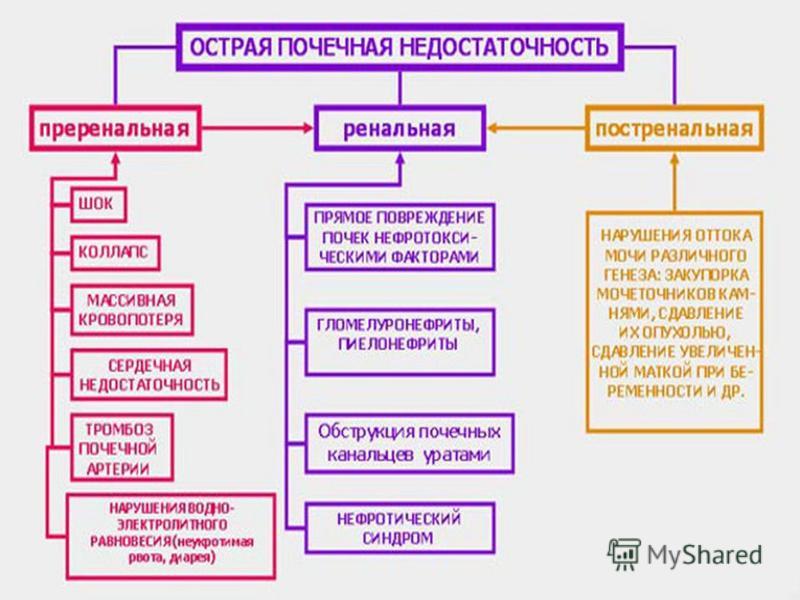 таблицу 1).
таблицу 1).
 При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
Если обследование все же необходимо провести, соблюдайте следующие правила подготовки: Важно исключать повторные обследования с большим объемом контрастного вещества.
Важно исключать повторные обследования с большим объемом контрастного вещества. В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе. Попросите Вашего врача объяснить их значение.
Попросите Вашего врача объяснить их значение.

 ст..
ст.. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
 Ниже приведены рекомендуемые значения уровня сахара в крови.
Ниже приведены рекомендуемые значения уровня сахара в крови.
 Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ). Обсудите план лечения со своим лечащим врачом.
Обсудите план лечения со своим лечащим врачом.


 Некоторые лекарства могут повредить почки.
Некоторые лекарства могут повредить почки. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми. Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
 Анемия возникает у большинства пациентов с хронической болезнью почек.
Анемия возникает у большинства пациентов с хронической болезнью почек. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью. Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом. В случае хронической болезни почек важно питаться полноценно, следить за объемом пищи и ее разнообразием. Все это поможет почкам лучше справиться со своей функцией. Отслеживание диеты при помощи Вашего лечащего врача и ее целесообразное изменение поможет защитить Ваши почки и предупредить прогрессирование хронической болезни почек. В случае легкого поражения почек в качестве основы режима питания можно взять так называемую пирамиду питания, но в случае тяжелого поражения почек диету нужно обязательно согласовать с врачом.
В случае хронической болезни почек важно питаться полноценно, следить за объемом пищи и ее разнообразием. Все это поможет почкам лучше справиться со своей функцией. Отслеживание диеты при помощи Вашего лечащего врача и ее целесообразное изменение поможет защитить Ваши почки и предупредить прогрессирование хронической болезни почек. В случае легкого поражения почек в качестве основы режима питания можно взять так называемую пирамиду питания, но в случае тяжелого поражения почек диету нужно обязательно согласовать с врачом. Если же вес тела слишком большой, это является большой нагрузкой для почек. В данном случае нужно обсудить с врачом, как именно можно понемногу снизить вес, без того, чтобы это было опасным для Вашего здоровья. Если вес тела увеличивается слишком быстро, обязательно проинформируйте об этом врача. Внезапное увеличение веса тела, которое сопровождается отеками, проблемами с дыханием и увеличением кровяного давления, может быть знаком того, что в Вашем организме накопляется слишком много жидкости.
Если же вес тела слишком большой, это является большой нагрузкой для почек. В данном случае нужно обсудить с врачом, как именно можно понемногу снизить вес, без того, чтобы это было опасным для Вашего здоровья. Если вес тела увеличивается слишком быстро, обязательно проинформируйте об этом врача. Внезапное увеличение веса тела, которое сопровождается отеками, проблемами с дыханием и увеличением кровяного давления, может быть знаком того, что в Вашем организме накопляется слишком много жидкости. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
 Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.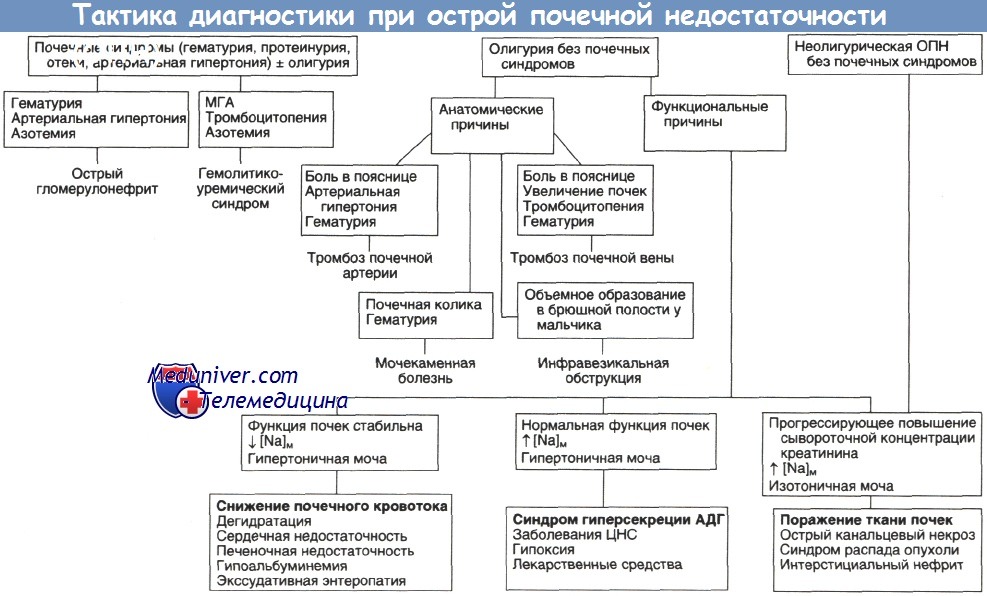 Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
 Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки. Снижение веса тела поможет почкам дольше работать в нормальном режиме.
Снижение веса тела поможет почкам дольше работать в нормальном режиме. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
 Гуляйте, проводите легкие тренировки или займитесь садом или огородом
Гуляйте, проводите легкие тренировки или займитесь садом или огородом О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
 Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться. Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.

 Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
 Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
Carolinas HealthCare System Renal Services. Charlotte, North Carolina. Compact Renal.
Compact Renal. 2012;12(5):21–30. Russian).
2012;12(5):21–30. Russian). Vrach. 2013;(8):9–17. Russian).
Vrach. 2013;(8):9–17. Russian). KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl. 2012;2(1): 1–126.
KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl. 2012;2(1): 1–126.

 Эффективен такой диагностический метод энтеробиоза у детей как мазок с помощью липкой ленты. Мазок по правилам берут через 2—3 часа после отхода ко сну, либо рано утром, прежде чем ребенок проснется.
Эффективен такой диагностический метод энтеробиоза у детей как мазок с помощью липкой ленты. Мазок по правилам берут через 2—3 часа после отхода ко сну, либо рано утром, прежде чем ребенок проснется. Заболевание широко распространено в мире, от него чаще всего страдает вся семья при заражении хоть одного человека. К заболеванию очень восприимчивы дети, потому чаще всего именно они заражаются первыми. Это заболевание не страшное и успешно лечится, если своевременно провести необходимую диагностику и принять меры.
Заболевание широко распространено в мире, от него чаще всего страдает вся семья при заражении хоть одного человека. К заболеванию очень восприимчивы дети, потому чаще всего именно они заражаются первыми. Это заболевание не страшное и успешно лечится, если своевременно провести необходимую диагностику и принять меры. Используется, как анализ ПЦР, так и другие современные исследования. Запишитесь, приходите в удобное время, у вашего ребенка возьмут кровь из вены. При обнаружении энтеробиоза врач пропишет необходимые медикаментозные препараты.
Используется, как анализ ПЦР, так и другие современные исследования. Запишитесь, приходите в удобное время, у вашего ребенка возьмут кровь из вены. При обнаружении энтеробиоза врач пропишет необходимые медикаментозные препараты. Встречаются осложнения в виде сальпингита, энтероколита, и прочие.
Встречаются осложнения в виде сальпингита, энтероколита, и прочие.

 Существует два варианта снятия соскоба:
Существует два варианта снятия соскоба:
 Изначально я к ней пришла на ГСГ процедуру доктор провела замечательно, ничего не больно, успокаивала меня (я еще та трусиха)…на основании ГСГ дала свои рекомендации Правильные. Спасибо Вам огромное!
Изначально я к ней пришла на ГСГ процедуру доктор провела замечательно, ничего не больно, успокаивала меня (я еще та трусиха)…на основании ГСГ дала свои рекомендации Правильные. Спасибо Вам огромное!
 Все перечисленные сотрудники оперативно и профессионально помогали побороть вирус. Здоровья Вам и терпения. Молодцы!
Все перечисленные сотрудники оперативно и профессионально помогали побороть вирус. Здоровья Вам и терпения. Молодцы! Спасибо большое!
Спасибо большое! 2020
2020

 Для этого малышам нередко назначают бифидумбактерин.
Для этого малышам нередко назначают бифидумбактерин.




 Особенно часто он встречается среди детей, посещающих организованные детские коллективы (до 30 % детей). Пик заболеваемости приходится на 5-9 лет. Основной путь передачи инфекции – фекально-оральный. Яйца остриц попадают в подвздошную и слепую кишку, где происходит их созревание и спаривание взрослых особей. Взрослые острицы свободно перемещаются в просвете кишки. Оплодотворенная самка мигрирует в прямую кишку, после чего откладывает до 10-15000 яиц на поверхности кожи перианальной области . Активность самок максимальна в ночное время суток. Присутствие яиц и гельминтов в некоторых случаях сопровождается ночным зудом, беспокойством, нарушением сна, энурезом. Однако чаще энтеробиоз протекает бессимптомно. С перианальной области яйца гельминтов распространяются на кожу рук, одежду, игрушки, предметы быта, где могут сохраняться при благоприятных для них условиях до 3 недель, что обуславливает высокую заразность заболевания. Попадание яиц с кожи рук в полость рта может приводить к реинфекции.
Особенно часто он встречается среди детей, посещающих организованные детские коллективы (до 30 % детей). Пик заболеваемости приходится на 5-9 лет. Основной путь передачи инфекции – фекально-оральный. Яйца остриц попадают в подвздошную и слепую кишку, где происходит их созревание и спаривание взрослых особей. Взрослые острицы свободно перемещаются в просвете кишки. Оплодотворенная самка мигрирует в прямую кишку, после чего откладывает до 10-15000 яиц на поверхности кожи перианальной области . Активность самок максимальна в ночное время суток. Присутствие яиц и гельминтов в некоторых случаях сопровождается ночным зудом, беспокойством, нарушением сна, энурезом. Однако чаще энтеробиоз протекает бессимптомно. С перианальной области яйца гельминтов распространяются на кожу рук, одежду, игрушки, предметы быта, где могут сохраняться при благоприятных для них условиях до 3 недель, что обуславливает высокую заразность заболевания. Попадание яиц с кожи рук в полость рта может приводить к реинфекции. Так как яйца остриц не выделяются с калом, микроскопическое или любое другое исследование кала не применяется. Лабораторная диагностика энтеробиоза у детей и взрослых осуществляется с помощью микроскопии мазков-отпечатков с кожи перианальной области. При энтеробиозе отсутствует эозинофилия, характерная для инвазивных гельминтозов. Однако нарушения показателей общеклинических тестов возможны при длительно текущей инфекции и реинфекции (признаки мальабсорбции, анемия), а также при присоединении вторичной инфекции кожных покровов.
Так как яйца остриц не выделяются с калом, микроскопическое или любое другое исследование кала не применяется. Лабораторная диагностика энтеробиоза у детей и взрослых осуществляется с помощью микроскопии мазков-отпечатков с кожи перианальной области. При энтеробиозе отсутствует эозинофилия, характерная для инвазивных гельминтозов. Однако нарушения показателей общеклинических тестов возможны при длительно текущей инфекции и реинфекции (признаки мальабсорбции, анемия), а также при присоединении вторичной инфекции кожных покровов.
 По возвращении в детский коллектив такие дети становятся источником инвазии для остальных детей.
По возвращении в детский коллектив такие дети становятся источником инвазии для остальных детей. Острая (или ранняя) фаза инвазии определяется аллергической реакцией организма немедленного или замедленного типов на личинки паразитов, совершающих сложную и продолжительную миграцию в человеческом организме (кровь, печень, легкие, серозные оболочки). Продолжительность этой фазы инвазии 2-4 недели.
Острая (или ранняя) фаза инвазии определяется аллергической реакцией организма немедленного или замедленного типов на личинки паразитов, совершающих сложную и продолжительную миграцию в человеческом организме (кровь, печень, легкие, серозные оболочки). Продолжительность этой фазы инвазии 2-4 недели. Диагноз инвазии гельминтами основывается на анализе комплекса эпидемиологических и клинико-лабораторных данных и требует подтверждения методами специфической диагностики – паразитологическими (метод нативного мазка, методы обогащения по Като, Калянтарян) и иммунологическими (РСК,РЛА, РНГА, ИФА, кожные аллергические пробы).
Диагноз инвазии гельминтами основывается на анализе комплекса эпидемиологических и клинико-лабораторных данных и требует подтверждения методами специфической диагностики – паразитологическими (метод нативного мазка, методы обогащения по Като, Калянтарян) и иммунологическими (РСК,РЛА, РНГА, ИФА, кожные аллергические пробы).
 В большинстве случаев развиваются те или иные симптомы болезни. При легкой форме энтеробиоза вечером при отходе ко сну у больного возникает легкий зуд в перианальной области. Он держится 1-3 дня и затем самопроизвольно исчезает, но через 2-3 недели часто появляется вновь. Такая периодичность в появлении зуда связана со сменой поколений остриц – в результате реинвазии. Расчесывание больным окружности заднего прохода приводит к ссадинам, вторичной бактериальной инфекции кожи, возникновению дерматитов, что отягощает течение болезни. У некоторых больных на передний план выступают кишечные расстройства – учащенный кашицеобразный стул, иногда с примесью слизи, тенезмы, при ректороманоскопии нередко обнаруживаются на слизистой точечные кровоизлияния, мелкие эрозии, усиление сосудистого рисунка, раздражение слизистой наружного и внутреннего сфинктеров. Описаны энтеробиозные аппендициты, обусловленные сочетанием инвазии острицами со вторичной бактериальной инфекцией.
В большинстве случаев развиваются те или иные симптомы болезни. При легкой форме энтеробиоза вечером при отходе ко сну у больного возникает легкий зуд в перианальной области. Он держится 1-3 дня и затем самопроизвольно исчезает, но через 2-3 недели часто появляется вновь. Такая периодичность в появлении зуда связана со сменой поколений остриц – в результате реинвазии. Расчесывание больным окружности заднего прохода приводит к ссадинам, вторичной бактериальной инфекции кожи, возникновению дерматитов, что отягощает течение болезни. У некоторых больных на передний план выступают кишечные расстройства – учащенный кашицеобразный стул, иногда с примесью слизи, тенезмы, при ректороманоскопии нередко обнаруживаются на слизистой точечные кровоизлияния, мелкие эрозии, усиление сосудистого рисунка, раздражение слизистой наружного и внутреннего сфинктеров. Описаны энтеробиозные аппендициты, обусловленные сочетанием инвазии острицами со вторичной бактериальной инфекцией.
 Для этого на ночь ставят клизму: детям 1-3 стакана воды, прибавляя на каждый стакан половину чайной ложки соды.
Для этого на ночь ставят клизму: детям 1-3 стакана воды, прибавляя на каждый стакан половину чайной ложки соды. При тяжелых формах энтеробиоза противоглистное лечение следует сочетать с применением лекарственных средств, действие которых направленно на устранение осложнений. Против зуда больным рекомендуется принимать внутрь антигистаминные препараты (фенкарол, супрастин, тавегил) в возрастных дозировках и смазывать область вокруг анального отверстия мазью, содержащей 5%-й раствор анастезина.
При тяжелых формах энтеробиоза противоглистное лечение следует сочетать с применением лекарственных средств, действие которых направленно на устранение осложнений. Против зуда больным рекомендуется принимать внутрь антигистаминные препараты (фенкарол, супрастин, тавегил) в возрастных дозировках и смазывать область вокруг анального отверстия мазью, содержащей 5%-й раствор анастезина. 
 Передача происходит при прямом контакте с зараженными предметами или даже при половом контакте.Большинство инфекций протекают бессимптомно. Хотя показатель излечения высок, рецидивы — обычное явление.
Передача происходит при прямом контакте с зараженными предметами или даже при половом контакте.Большинство инфекций протекают бессимптомно. Хотя показатель излечения высок, рецидивы — обычное явление. Это также часто наблюдается у взрослых, которые заботятся о детях и детях, помещенных в специализированные учреждения. Данные Центра по контролю и профилактике заболеваний показывают, что, по оценкам, в Соединенных Штатах инфицировано около 40 миллионов человек.Передача может происходить при контакте с зараженной одеждой, постельными принадлежностями, предметами личной гигиены и мебелью. Фекально-оральный путь передачи — наиболее распространенный. В редких случаях передача может происходить через ингаляционный режим, когда яйца вдыхаются, а затем глотаются.
Это также часто наблюдается у взрослых, которые заботятся о детях и детях, помещенных в специализированные учреждения. Данные Центра по контролю и профилактике заболеваний показывают, что, по оценкам, в Соединенных Штатах инфицировано около 40 миллионов человек.Передача может происходить при контакте с зараженной одеждой, постельными принадлежностями, предметами личной гигиены и мебелью. Фекально-оральный путь передачи — наиболее распространенный. В редких случаях передача может происходить через ингаляционный режим, когда яйца вдыхаются, а затем глотаются. Взрослые особи женских особей и яйца мигрируют в анальную область в основном в ночное время и откладывают тысячи яиц в перианальной области. Эта миграция вызывает кожный зуд. Яйца вылупляются возле анальной области, вызывая перианальный зуд. Это приводит к заражению пальцев рук и приводит к проглатыванию яиц (автоинфекция) и возобновлению жизненного цикла червя. Иногда личинки мигрируют обратно в прямую кишку и тонкий кишечник и начинают свой жизненный цикл (ретроинфекция).
Взрослые особи женских особей и яйца мигрируют в анальную область в основном в ночное время и откладывают тысячи яиц в перианальной области. Эта миграция вызывает кожный зуд. Яйца вылупляются возле анальной области, вызывая перианальный зуд. Это приводит к заражению пальцев рук и приводит к проглатыванию яиц (автоинфекция) и возобновлению жизненного цикла червя. Иногда личинки мигрируют обратно в прямую кишку и тонкий кишечник и начинают свой жизненный цикл (ретроинфекция). У некоторых пациентов наблюдалась водянистая диарея. Иногда боль в животе и другие серьезные осложнения, такие как аппендицит, могут возникать из-за того, что глисты блокируют просвет аппендикса, или могут привести к воспалению вокруг аппендикса. [4] Иногда крошечные нитевидные черви могут быть видны невооруженным глазом в перианальной области.
У некоторых пациентов наблюдалась водянистая диарея. Иногда боль в животе и другие серьезные осложнения, такие как аппендицит, могут возникать из-за того, что глисты блокируют просвет аппендикса, или могут привести к воспалению вокруг аппендикса. [4] Иногда крошечные нитевидные черви могут быть видны невооруженным глазом в перианальной области. Исследование кала не помогает в диагностике E. vermicularis , поскольку они обычно лишь изредка выделяются с калом.Иногда рекомендуется анализ образца стула, чтобы исключить другие причины.
Исследование кала не помогает в диагностике E. vermicularis , поскольку они обычно лишь изредка выделяются с калом.Иногда рекомендуется анализ образца стула, чтобы исключить другие причины.
 Его следует избегать у детей младше 2 лет. Мебендазол и альбендазол следует избегать в первом триместре беременности и детям младше 1 года. Беременным пациенткам следует проконсультироваться со своим врачом перед началом лечения.
Его следует избегать у детей младше 2 лет. Мебендазол и альбендазол следует избегать в первом триместре беременности и детям младше 1 года. Беременным пациенткам следует проконсультироваться со своим врачом перед началом лечения.
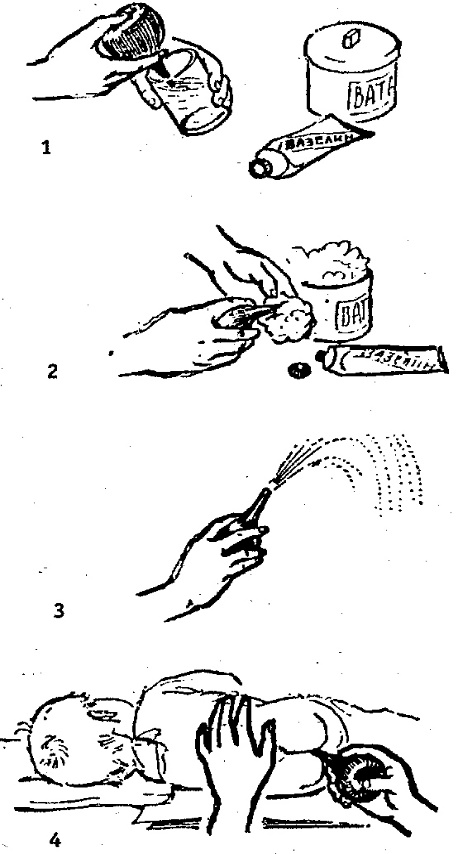 [Уровень V]
[Уровень V]
 Лента должна улавливать яйца остриц, что можно подтвердить, посмотрев на ленту под микроскопом.
Лента должна улавливать яйца остриц, что можно подтвердить, посмотрев на ленту под микроскопом. Они также могут быть бессимптомными носителями, что может представлять повышенную опасность и представлять особые проблемы для общественного здравоохранения [15].
Они также могут быть бессимптомными носителями, что может представлять повышенную опасность и представлять особые проблемы для общественного здравоохранения [15]. Личная гигиена, уровень образования детей, перенаселенность, социально-экономические условия и климат могут быть связаны с инфекцией остриц [24].
Личная гигиена, уровень образования детей, перенаселенность, социально-экономические условия и климат могут быть связаны с инфекцией остриц [24]. Этот вывод был подтвержден отчетами о других исследованиях, проведенных [28] в провинции Вавилон и [29] в Китае (Гуандун). Этот результат отличался от результатов, полученных [30] в провинции Сулейманий и [31] в Северном Таиланде.
Этот вывод был подтвержден отчетами о других исследованиях, проведенных [28] в провинции Вавилон и [29] в Китае (Гуандун). Этот результат отличался от результатов, полученных [30] в провинции Сулейманий и [31] в Северном Таиланде.
 Эти результаты соответствуют результатам, полученным [14] в Испании и [38] в Иране (Кашан).Дефицит витамина B12 и фолиевой кислоты связан с анемией и делением клеток. Кроме того, витамин B12 участвует в синтезе ДНК [6]. Некоторые паразиты населяют кишечник и вызывают повреждение кишечного эпителия. Следовательно, эти паразиты могут привести к мальабсорбции и вызвать дефицит витамина B12 и фолиевой кислоты [39].
Эти результаты соответствуют результатам, полученным [14] в Испании и [38] в Иране (Кашан).Дефицит витамина B12 и фолиевой кислоты связан с анемией и делением клеток. Кроме того, витамин B12 участвует в синтезе ДНК [6]. Некоторые паразиты населяют кишечник и вызывают повреждение кишечного эпителия. Следовательно, эти паразиты могут привести к мальабсорбции и вызвать дефицит витамина B12 и фолиевой кислоты [39].

 Одна самка острицы может отложить 10 000 яиц и, откладывая яйца, погибает.Яйца способны вызвать инфекцию через шесть часов при температуре тела.
Одна самка острицы может отложить 10 000 яиц и, откладывая яйца, погибает.Яйца способны вызвать инфекцию через шесть часов при температуре тела. Поскольку зуд усиливается ночью, когда самки глистов подходят к анальному отверстию, чтобы отложить яйца, это часто приводит к нарушению сна и раздражительности.Плохой сон по ночам у маленьких детей может быть связан с острицами. Иногда зуд вызывает кровотечение и кровоподтеки в этой области, а также могут возникать вторичные бактериальные инфекции. У женщин зуд может распространяться на влагалище и иногда вызывать инфекцию влагалищной области (вагинит). Энтеробиоз обычно длится от одного до двух месяцев.
Поскольку зуд усиливается ночью, когда самки глистов подходят к анальному отверстию, чтобы отложить яйца, это часто приводит к нарушению сна и раздражительности.Плохой сон по ночам у маленьких детей может быть связан с острицами. Иногда зуд вызывает кровотечение и кровоподтеки в этой области, а также могут возникать вторичные бактериальные инфекции. У женщин зуд может распространяться на влагалище и иногда вызывать инфекцию влагалищной области (вагинит). Энтеробиоз обычно длится от одного до двух месяцев.
 Иногда назначают серию из шести процедур, каждая с интервалом в две недели.Если члены семьи продолжают инфицироваться, причиной может быть источник за пределами дома.
Иногда назначают серию из шести процедур, каждая с интервалом в две недели.Если члены семьи продолжают инфицироваться, причиной может быть источник за пределами дома. Некоторые способы предотвращения заражения или распространения болезни включают следующие рекомендации:
Некоторые способы предотвращения заражения или распространения болезни включают следующие рекомендации:
 Наклеивание прозрачной липкой ленты на перианальную кожу и исследование ее на наличие яиц — лучший способ поставить диагноз. Лучше всего это делать утром перед купанием, поскольку черви мигрируют в периоды отдыха. Можно провести микроскопию фекалий, хотя обнаружение яиц является исключением.
Наклеивание прозрачной липкой ленты на перианальную кожу и исследование ее на наличие яиц — лучший способ поставить диагноз. Лучше всего это делать утром перед купанием, поскольку черви мигрируют в периоды отдыха. Можно провести микроскопию фекалий, хотя обнаружение яиц является исключением. Инфекции остриц в основном поражают педиатрические группы населения, в некоторых группах распространенность которых, по сообщениям, составляет 10–50 процентов.
Инфекции остриц в основном поражают педиатрические группы населения, в некоторых группах распространенность которых, по сообщениям, составляет 10–50 процентов.

 Яйца обычно кладут на ночь, пока ребенок спит. Яйца сопровождаются раздражающей слизью, которая вызывает сильный зуд и расчесывание. Яйца попадают в руки, а оттуда в рот, чтобы повторно заразиться.
Яйца обычно кладут на ночь, пока ребенок спит. Яйца сопровождаются раздражающей слизью, которая вызывает сильный зуд и расчесывание. Яйца попадают в руки, а оттуда в рот, чтобы повторно заразиться. Это обычно влияет на семейные группы или учреждения. Плохая гигиена и перенаселенность являются отягчающими факторами.
Это обычно влияет на семейные группы или учреждения. Плохая гигиена и перенаселенность являются отягчающими факторами.


 Мебендазол убивает глистов.
Мебендазол убивает глистов. [3] Реже они обнаруживаются в ушах и носу. В редких случаях черви проникают в брюшную полость, вызывая гранулемы печени, яичников, почек, селезенки и легких. [4] Описаны хронический тазовый перитонит и илеоколит.
[3] Реже они обнаруживаются в ушах и носу. В редких случаях черви проникают в брюшную полость, вызывая гранулемы печени, яичников, почек, селезенки и легких. [4] Описаны хронический тазовый перитонит и илеоколит.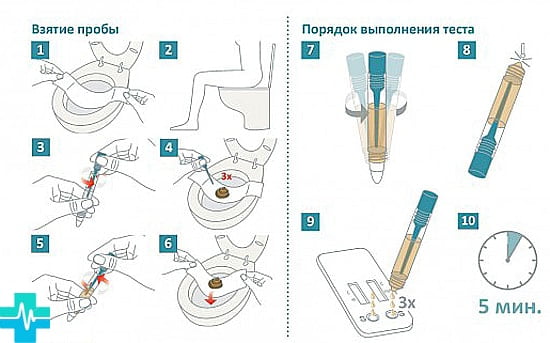 Они живут в кишечнике.
Они живут в кишечнике. У ребенка могут быть проблемы со сном из-за зуда. У девочек также может быть покраснение и зуд вокруг влагалища.
У ребенка могут быть проблемы со сном из-за зуда. У девочек также может быть покраснение и зуд вокруг влагалища.



 После 24 часов без рвоты возобновите нормальное питание.
После 24 часов без рвоты возобновите нормальное питание. «Температура и дети» ниже)
«Температура и дети» ниже) Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
 Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни).
Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни). Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка.
Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка. Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
 Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу! Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
 Но прежде чем переходить к ним, следует знать норму кратности стула у детей разных возрастов.
Но прежде чем переходить к ним, следует знать норму кратности стула у детей разных возрастов. Кроме того, существуют хронические и функциональные поносы. В любом случае, следует незамедлительно обратиться к педиатру, потому как понос может являться первым признаком весьма грозного заболевания – дизентерии.
Кроме того, существуют хронические и функциональные поносы. В любом случае, следует незамедлительно обратиться к педиатру, потому как понос может являться первым признаком весьма грозного заболевания – дизентерии. В этом случае необходимо обратить внимание на рацион питания ребенка, особенно в возрасте до четырех лет, и категорически исключить газированную воду, торты, пряники, конфеты и печенье, а также снизить употребление фруктовых соков. Педиатр Медицинского центра «Академик» г. Искитима поможет подобрать правильный рацион для вашего ребенка, найдет причину расстройств желудочно-кишечного тракта. После проведения обследования может понадобиться и ограничение в молоке, клетчатке и жирах. Педиатр МЦ «Академик» г. Искитима может назначить препараты ферментной группы. Кроме того, могут назначаться лекарственные средства, снимающие боль, а также препараты, нормализующие кратность стула в сутки.
В этом случае необходимо обратить внимание на рацион питания ребенка, особенно в возрасте до четырех лет, и категорически исключить газированную воду, торты, пряники, конфеты и печенье, а также снизить употребление фруктовых соков. Педиатр Медицинского центра «Академик» г. Искитима поможет подобрать правильный рацион для вашего ребенка, найдет причину расстройств желудочно-кишечного тракта. После проведения обследования может понадобиться и ограничение в молоке, клетчатке и жирах. Педиатр МЦ «Академик» г. Искитима может назначить препараты ферментной группы. Кроме того, могут назначаться лекарственные средства, снимающие боль, а также препараты, нормализующие кратность стула в сутки.





 Это бобы, брокколи, цветная капуста, капуста и газированные напитки.
Это бобы, брокколи, цветная капуста, капуста и газированные напитки. Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей. Обычно диарея является симптомом инфекции кишечного тракта, которая может быть вызвана различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей. Обычно диарея является симптомом инфекции кишечного тракта, которая может быть вызвана различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
 Дегидратация происходит в том случае, если эти потери не возмещаются.
Дегидратация происходит в том случае, если эти потери не возмещаются. Двумя наиболее распространенными возбудителями диареи — как умеренной, так и тяжелой — в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli . Другие патогены, такие как cryptosporidium и shigella, также могут иметь значимость. Необходимо также учитывать этиологические модели, характерные для конкретной местности.
Двумя наиболее распространенными возбудителями диареи — как умеренной, так и тяжелой — в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli . Другие патогены, такие как cryptosporidium и shigella, также могут иметь значимость. Необходимо также учитывать этиологические модели, характерные для конкретной местности. Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь.
Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь. Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.
Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.
 У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней). Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.

 ..) проводят профилактику бактериальных осложнений.
..) проводят профилактику бактериальных осложнений.


 Если поить с чашки и он выпьет полную чашку — не сомневайтесь, его тут же стошнит. Поэтому, нужно взять чайную ложку и выпаивать. Под мультик. Каждые пять минут по ложке. Глоток, снова глоток. Организм не тратит свои ресурсы на то, чтобы стошнить глоток. И эти 5 мл жидкости усвоятся. Чем выпаивать? Организм теряет не только воду, но и соли. Поэтому специальными глюкозо-солевыми растворами лучше всего. Если вы ждете врача и нет возможности отлучиться из дома в аптеку — ромашковый или фенхелевый чай, можно пакетированный, можно гранулированный, но в составе не должно быть лактозы или же просто слабозаваренный чай. Все зависит от ваших возможностей — вдруг вы в деревне у бабушки, 50 км от райцентра, нет аптеки — тогда детскую питьевую воду, кипяченую воду.
Если поить с чашки и он выпьет полную чашку — не сомневайтесь, его тут же стошнит. Поэтому, нужно взять чайную ложку и выпаивать. Под мультик. Каждые пять минут по ложке. Глоток, снова глоток. Организм не тратит свои ресурсы на то, чтобы стошнить глоток. И эти 5 мл жидкости усвоятся. Чем выпаивать? Организм теряет не только воду, но и соли. Поэтому специальными глюкозо-солевыми растворами лучше всего. Если вы ждете врача и нет возможности отлучиться из дома в аптеку — ромашковый или фенхелевый чай, можно пакетированный, можно гранулированный, но в составе не должно быть лактозы или же просто слабозаваренный чай. Все зависит от ваших возможностей — вдруг вы в деревне у бабушки, 50 км от райцентра, нет аптеки — тогда детскую питьевую воду, кипяченую воду. Единственное что может понадобиться – ферментация сцеженной порции молока перед кормлением специальными ферментами, снижающими лактозную нагрузку. Если ребенок отказывается от груди — не может сосать, тогда сцеживать и опять же с ложки давать.
Единственное что может понадобиться – ферментация сцеженной порции молока перед кормлением специальными ферментами, снижающими лактозную нагрузку. Если ребенок отказывается от груди — не может сосать, тогда сцеживать и опять же с ложки давать.


 В большинстве случаев острая инфекционная диарея прекратится, когда организм избавится от инфекции.
В большинстве случаев острая инфекционная диарея прекратится, когда организм избавится от инфекции. Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет.
Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет. «Избегайте сока и других сладких напитков».
«Избегайте сока и других сладких напитков».
 Если вы чувствуете, что определенная пища вызывает у вашего ребенка проблемы, запишите это и обсудите с врачом.
Если вы чувствуете, что определенная пища вызывает у вашего ребенка проблемы, запишите это и обсудите с врачом.
 Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на свой почтовый ящик.
Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на свой почтовый ящик.

 «В них, как правило, содержится дополнительный сахар, чтобы помочь спортсменам во время высоких физических нагрузок, но они не подходят для замены жидкости. Продукты и жидкости с более высоким содержанием сахара, такие как сок, печенье, пирожные и газированные напитки, могут способствовать диарее, втягивая больше жидкости в кишечник, в результате чего избыток жидкости и сахара быстро выходит на другой конец.”
«В них, как правило, содержится дополнительный сахар, чтобы помочь спортсменам во время высоких физических нагрузок, но они не подходят для замены жидкости. Продукты и жидкости с более высоким содержанием сахара, такие как сок, печенье, пирожные и газированные напитки, могут способствовать диарее, втягивая больше жидкости в кишечник, в результате чего избыток жидкости и сахара быстро выходит на другой конец.” Продукты для снятия диареи, такие как Pepto-Bismol и Kaopectate, содержат висмут, магний или алюминий, которые могут быть вредными для младенцев и детей ясельного возраста, поскольку они могут быстро накапливаться в организме маленьких детей.
Продукты для снятия диареи, такие как Pepto-Bismol и Kaopectate, содержат висмут, магний или алюминий, которые могут быть вредными для младенцев и детей ясельного возраста, поскольку они могут быстро накапливаться в организме маленьких детей. «То, что в стуле выглядит как кровь, может быть раздражением аноректальной области, вызывающим кровотечение кожи. Он выглядит как ярко-красная кровь, которая находится на стуле ». Ваш педиатр может посоветовать крем для облегчения, если это происходит.
«То, что в стуле выглядит как кровь, может быть раздражением аноректальной области, вызывающим кровотечение кожи. Он выглядит как ярко-красная кровь, которая находится на стуле ». Ваш педиатр может посоветовать крем для облегчения, если это происходит. Но риск серьезного вреда от вакцины очень мал, и польза от нее превышает этот риск. По данным Центров по контролю и профилактике заболеваний, вакцинация против ротавируса сократила количество младенцев, нуждающихся в неотложной помощи или госпитализации по поводу ротавирусной болезни, примерно на 85 процентов.
Но риск серьезного вреда от вакцины очень мал, и польза от нее превышает этот риск. По данным Центров по контролю и профилактике заболеваний, вакцинация против ротавируса сократила количество младенцев, нуждающихся в неотложной помощи или госпитализации по поводу ротавирусной болезни, примерно на 85 процентов. Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина.
Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина.
 Также может развиться тошнота (рвота), высокая температура (лихорадка), ломота в конечностях и головная боль.
Также может развиться тошнота (рвота), высокая температура (лихорадка), ломота в конечностях и головная боль.

 Обычно они осматривают вашего ребенка на наличие признаков нехватки жидкости в организме (обезвоживания). Они могут проверить свою температуру и частоту сердечных сокращений. Они также могут осмотреть живот вашего ребенка на предмет нежности.
Обычно они осматривают вашего ребенка на наличие признаков нехватки жидкости в организме (обезвоживания). Они могут проверить свою температуру и частоту сердечных сокращений. Они также могут осмотреть живот вашего ребенка на предмет нежности. Во многих случаях вам не нужно обращаться за медицинской помощью. Однако вам следует обратиться за медицинской помощью в следующих ситуациях (или если есть какие-либо другие симптомы, которые вас беспокоят):
Во многих случаях вам не нужно обращаться за медицинской помощью. Однако вам следует обратиться за медицинской помощью в следующих ситуациях (или если есть какие-либо другие симптомы, которые вас беспокоят):
 Вы можете обнаружить, что потребность вашего ребенка в корме увеличивается. Вам также могут посоветовать давать дополнительные жидкости (воду или напитки для регидратации) между кормлениями.
Вы можете обнаружить, что потребность вашего ребенка в корме увеличивается. Вам также могут посоветовать давать дополнительные жидкости (воду или напитки для регидратации) между кормлениями. Использование шприца может помочь детям младшего возраста, которые не могут делать глотки.
Использование шприца может помочь детям младшего возраста, которые не могут делать глотки. Эта трубка проходит через нос вашего ребенка, спускается вниз по горлу и прямо в желудок. Альтернативное лечение — это жидкости, вводимые непосредственно в вену (внутривенные жидкости).
Эта трубка проходит через нос вашего ребенка, спускается вниз по горлу и прямо в желудок. Альтернативное лечение — это жидкости, вводимые непосредственно в вену (внутривенные жидкости). Они более вероятны у очень маленьких детей. Они также более вероятны, если у вашего ребенка текущее (хроническое) заболевание, такое как диабет, или если его иммунная система каким-либо образом ослаблена. Например, если они длительно принимают стероидные препараты или проходят курс химиотерапии от рака. Возможные осложнения:
Они более вероятны у очень маленьких детей. Они также более вероятны, если у вашего ребенка текущее (хроническое) заболевание, такое как диабет, или если его иммунная система каким-либо образом ослаблена. Например, если они длительно принимают стероидные препараты или проходят курс химиотерапии от рака. Возможные осложнения: Реактивные осложнения возникают нечасто, если причиной диареи является вирус.
Реактивные осложнения возникают нечасто, если причиной диареи является вирус. Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает.
Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает. В идеале используйте жидкое мыло в теплой проточной воде, но лучше любое мыло, чем никакое. Тщательно вытрите руки после мытья. Детям старшего возраста, когда у них диарея, рекомендуется следующее:
В идеале используйте жидкое мыло в теплой проточной воде, но лучше любое мыло, чем никакое. Тщательно вытрите руки после мытья. Детям старшего возраста, когда у них диарея, рекомендуется следующее: Затем постирайте в отдельной стирке при максимально высокой температуре.
Затем постирайте в отдельной стирке при максимально высокой температуре. В частности, всегда мойте руки и учите детей мыть их:
В частности, всегда мойте руки и учите детей мыть их: Есть эффективная вакцина против ротавируса.В Великобритании было принято решение регулярно вакцинировать детей от ротавируса. С сентября 2013 года стали доступны капли (перорально) для предотвращения ротавирусной инфекции, наряду с другими обычными вакцинациями. Эти капли назначают в возрасте 2 и 3 месяцев.
Есть эффективная вакцина против ротавируса.В Великобритании было принято решение регулярно вакцинировать детей от ротавируса. С сентября 2013 года стали доступны капли (перорально) для предотвращения ротавирусной инфекции, наряду с другими обычными вакцинациями. Эти капли назначают в возрасте 2 и 3 месяцев.
 Выявить причину проблемы может быть сложно.
Выявить причину проблемы может быть сложно. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза. Детям, страдающим хронической диареей с генетической причиной — также называемой врожденной энтеропатией, — квалифицированные врачи нашей Программы врожденной энтеропатии могут предложить всестороннюю оценку и лечение.
Детям, страдающим хронической диареей с генетической причиной — также называемой врожденной энтеропатией, — квалифицированные врачи нашей Программы врожденной энтеропатии могут предложить всестороннюю оценку и лечение. Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место.
Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место. Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита.
Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита. Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами.
Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами. Когда это хроническое заболевание, необходимо дальнейшее обследование.
Когда это хроническое заболевание, необходимо дальнейшее обследование. Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала.
Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала. Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин.
Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин. Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С.
Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С.
 При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции.
При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции. Дети старшего возраста должны пить много воды вместе с обычным питанием.
Дети старшего возраста должны пить много воды вместе с обычным питанием. Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения.
Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения. Часто возникают вопросы о необходимости проведения колоноскопии, эндоскопии, проверки дыхания или специализированных лабораторных исследований. В этих случаях целесообразно обратиться к гастроэнтерологу, который может помочь семье или пациенту понять, нужны ли эти процедуры или тесты и когда они нужны.
Часто возникают вопросы о необходимости проведения колоноскопии, эндоскопии, проверки дыхания или специализированных лабораторных исследований. В этих случаях целесообразно обратиться к гастроэнтерологу, который может помочь семье или пациенту понять, нужны ли эти процедуры или тесты и когда они нужны.

 Ребенку необходимо иметь возможность принимать и удерживать много жидкости.
Ребенку необходимо иметь возможность принимать и удерживать много жидкости.

 Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их./imgs/2018/04/24/07/2159164/1940de18fa6495cde9904d049a54466aad0dc25d.jpg) Вам может понадобиться помощь раньше.
Вам может понадобиться помощь раньше.






 Когда у вас диабет, проблемы могут вызвать даже незначительные заболевания.
Когда у вас диабет, проблемы могут вызвать даже незначительные заболевания.
 Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.



 Избыток желчи в стуле может придать ему желтый или зеленый цвет. Избыток воды и непереваренного сахара в кишечнике приводит к частому жидкому стулу. Продукты с высоким содержанием неперевариваемой клетчатки, такие как овощи и фрукты, могут казаться «цельными» или непереваренными в стуле.Бактерии в толстой кишке питаются избыточным непереваренным сахаром, создавая больше жидкости и газа в качестве побочного продукта. Это также способствует жидкому или «взрывному» стулу и газообразованию.
Избыток желчи в стуле может придать ему желтый или зеленый цвет. Избыток воды и непереваренного сахара в кишечнике приводит к частому жидкому стулу. Продукты с высоким содержанием неперевариваемой клетчатки, такие как овощи и фрукты, могут казаться «цельными» или непереваренными в стуле.Бактерии в толстой кишке питаются избыточным непереваренным сахаром, создавая больше жидкости и газа в качестве побочного продукта. Это также способствует жидкому или «взрывному» стулу и газообразованию. Каждый день записывайте частоту и постоянство дефекации вашего ребенка, а также ведите дневник с указанием типов продуктов и напитков, которые он или она потребляет. Это поможет вашему врачу поставить диагноз диареи малыша или решить, требуется ли дальнейшее обследование для поиска других причин диареи. Помните, что если диагноз диареи у малышей ставится после консультации с педиатром, это не считается болезнью, а скорее безобидным состоянием детства.Подавляющее большинство детей перерастают диарею малышей со временем и / или при соблюдении диетических вмешательств.
Каждый день записывайте частоту и постоянство дефекации вашего ребенка, а также ведите дневник с указанием типов продуктов и напитков, которые он или она потребляет. Это поможет вашему врачу поставить диагноз диареи малыша или решить, требуется ли дальнейшее обследование для поиска других причин диареи. Помните, что если диагноз диареи у малышей ставится после консультации с педиатром, это не считается болезнью, а скорее безобидным состоянием детства.Подавляющее большинство детей перерастают диарею малышей со временем и / или при соблюдении диетических вмешательств.
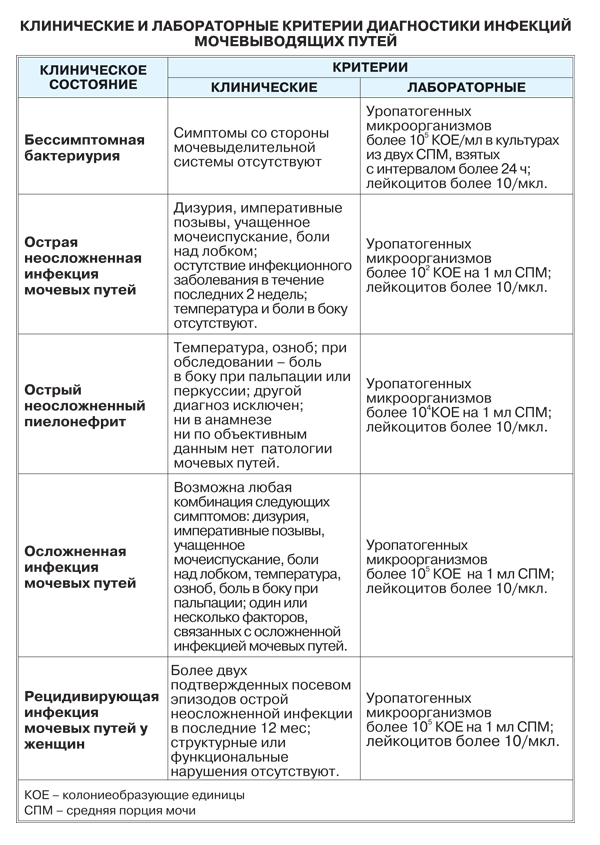

 Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.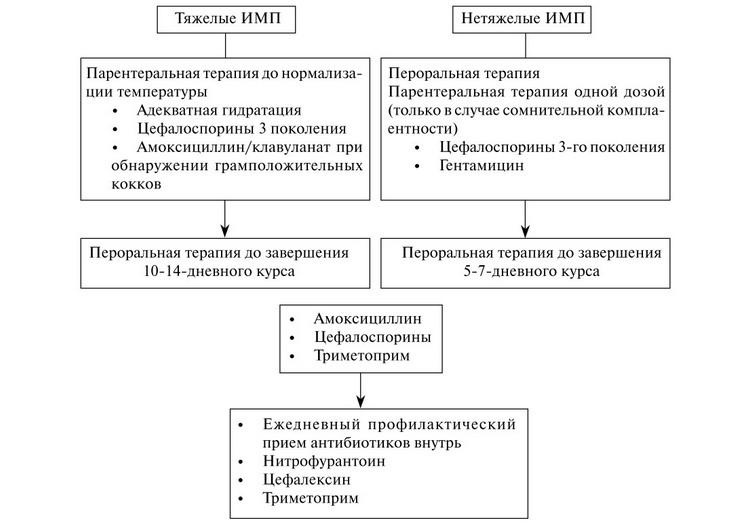 Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
 Но так случается не всегда, и вот почему.
Но так случается не всегда, и вот почему.

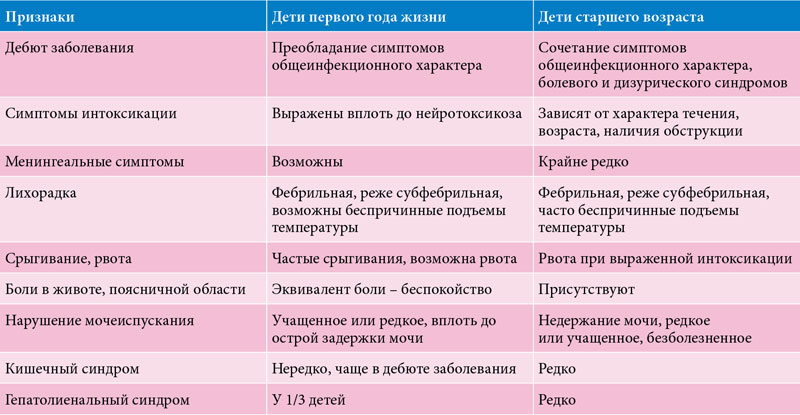 Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной. Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение. Эта ситуация повторялась 1 или 2 раза в году».
Эта ситуация повторялась 1 или 2 раза в году».
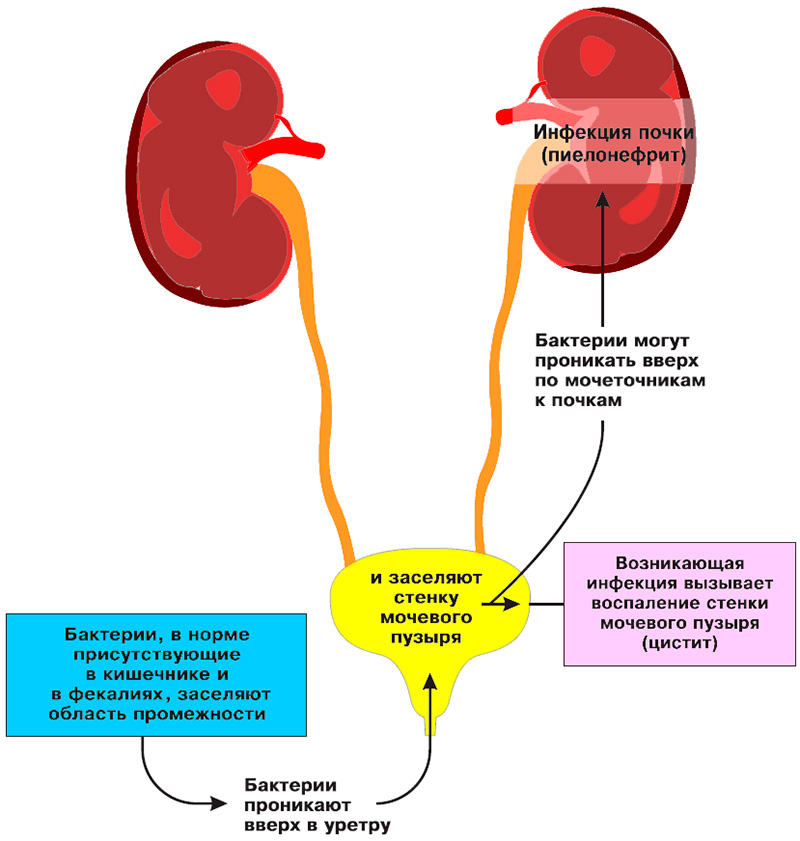
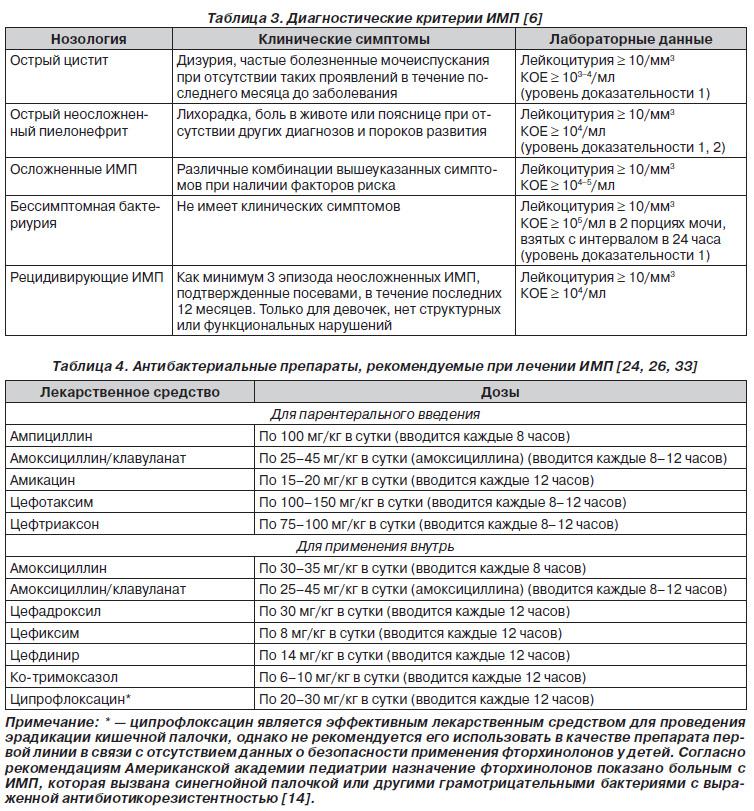


 По сути сам по себе жар у ребенка в отсутствии каких-либо других видимых симптомов болезни нередко сигнализирует именно о начале воспаления в мочевом тракте (в этом случае следует провести общий анализ мочи ребенка).
По сути сам по себе жар у ребенка в отсутствии каких-либо других видимых симптомов болезни нередко сигнализирует именно о начале воспаления в мочевом тракте (в этом случае следует провести общий анализ мочи ребенка).



 Наличие портативного анализатора мочи дома позволяет сдавать анализ избегая контактов с инфекционными больными(в поликлиниках и лабораториях).
Наличие портативного анализатора мочи дома позволяет сдавать анализ избегая контактов с инфекционными больными(в поликлиниках и лабораториях). Как известно, рецидивирующая ИМВП является фактором риска прогрессирования повреждения почек с формированием почечной недостаточности.
Как известно, рецидивирующая ИМВП является фактором риска прогрессирования повреждения почек с формированием почечной недостаточности. Как правило, это медикаменты пенициллинового ряда. Для подростков более подходят препараты, строение которых основано на макроциклическом лактонном кольце. Более щадящими антибактериальными препаратами считаются нитрофураны.
Как правило, это медикаменты пенициллинового ряда. Для подростков более подходят препараты, строение которых основано на макроциклическом лактонном кольце. Более щадящими антибактериальными препаратами считаются нитрофураны.
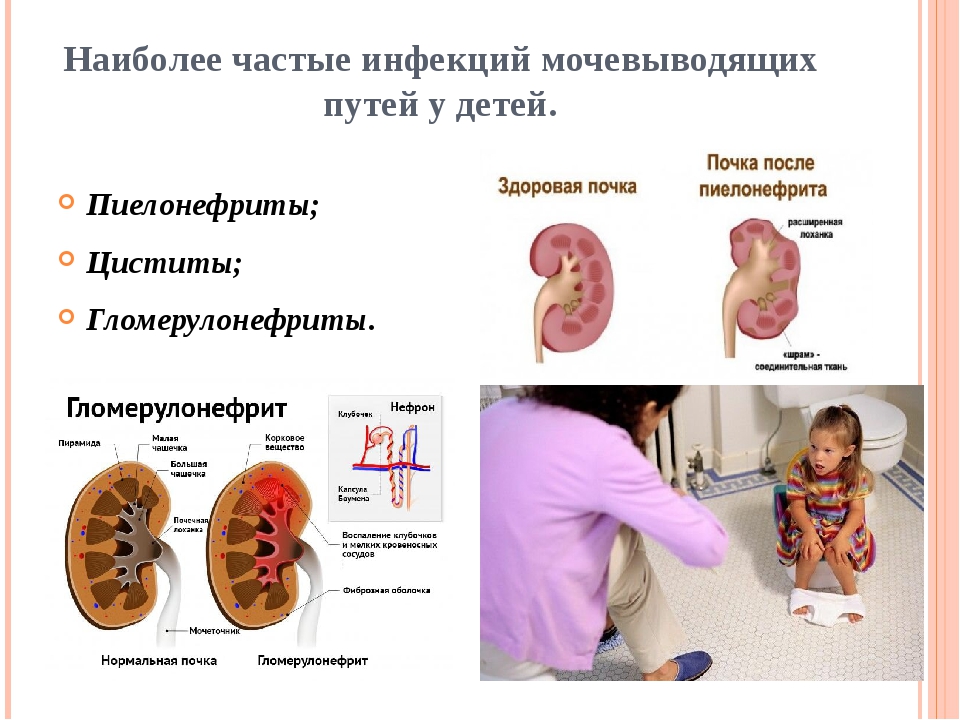 Н., Пинелис В.Г., Гусарова Т.Н., Арсеньева Е.Н.
Н., Пинелис В.Г., Гусарова Т.Н., Арсеньева Е.Н. Чаще всего это гидронефрозы, пузырно–мочеточниковые рефлюксы, мегауретеры. К сожалению, и в настоящее время, в эпоху высоких технологий, диагностика этих заболеваний часто проводится с опозданием – тогда, когда они осложняются инфекцией мочевыводящих путей.
Чаще всего это гидронефрозы, пузырно–мочеточниковые рефлюксы, мегауретеры. К сожалению, и в настоящее время, в эпоху высоких технологий, диагностика этих заболеваний часто проводится с опозданием – тогда, когда они осложняются инфекцией мочевыводящих путей. Однако при хроническом течении инфекции могут определяться микробные ассоциации.
Однако при хроническом течении инфекции могут определяться микробные ассоциации.


 Затем, в связи с введением в клиническую практику большого числа высокоэффективных химиотерпевтических препаратов в других классах химических веществ, которые превышали по степени активности нитрофураны и имели ряд преимуществ по фармакокинетическим и токсикологическим характеристикам, интерес к препаратам рассматриваемой группы снизился. Тем не менее до сих пор нитрофураны применяются в медицинской практике. По–прежнему представляет практический интерес один из первых нитрофуранов – фуразидин. Однако опыт применения препаратов данной группы в настоящее время не удовлетворяет практикующих врачей. Достижения, полученные в изучении патогенеза ИМП, показывают, что альтернативным подходом в лечении инфекций мочевых путей является стимуляция собственных иммунных механизмов пациента, направленных против патогенной флоры, с помощью иммунотерапевтических препаратов.
Затем, в связи с введением в клиническую практику большого числа высокоэффективных химиотерпевтических препаратов в других классах химических веществ, которые превышали по степени активности нитрофураны и имели ряд преимуществ по фармакокинетическим и токсикологическим характеристикам, интерес к препаратам рассматриваемой группы снизился. Тем не менее до сих пор нитрофураны применяются в медицинской практике. По–прежнему представляет практический интерес один из первых нитрофуранов – фуразидин. Однако опыт применения препаратов данной группы в настоящее время не удовлетворяет практикующих врачей. Достижения, полученные в изучении патогенеза ИМП, показывают, что альтернативным подходом в лечении инфекций мочевых путей является стимуляция собственных иммунных механизмов пациента, направленных против патогенной флоры, с помощью иммунотерапевтических препаратов.  coli. Данный препарат носит название Уро–Ваксом.
coli. Данный препарат носит название Уро–Ваксом..gif)


 В то же время применение Уро–Ваксома привело к достоверному снижению содержания фактора некроза опухоли и интерферона–g, уровень интерлейкина–8 напротив несколько повысился. Эти результаты подтвердили тот факт, что Уро–Ваксом действительно обладает иммуномодулирующим эффектом, подавляя продукцию провоспалительных цитокинов и интерферона. Повышение продукции интерлейкина–8, по–видимому, является определенной компенсацией на прием препарата, но окончательное суждение по этому вопросу требует дополнительных исследований.
В то же время применение Уро–Ваксома привело к достоверному снижению содержания фактора некроза опухоли и интерферона–g, уровень интерлейкина–8 напротив несколько повысился. Эти результаты подтвердили тот факт, что Уро–Ваксом действительно обладает иммуномодулирующим эффектом, подавляя продукцию провоспалительных цитокинов и интерферона. Повышение продукции интерлейкина–8, по–видимому, является определенной компенсацией на прием препарата, но окончательное суждение по этому вопросу требует дополнительных исследований.  coli в течение первых пяти дней терапии. У детей, получающих изолированную антибактериальную терапию (фурагин), как правило, санация наступала позже – на 7–9 сутки. Количество рецидивов заболевания было значительно снижено. За 6–тимесячный период наблюдения за детьми, у которых была достигнута клинико–лабораторная ремиссия заболевания, у 17 из 20 детей не отмечалось изменений в анализах мочи. Стерильными оставались и контрольные посевы мочи. У детей II группы более чем в 90% случаев сохранялась стойкая ремиссия заболевания.
coli в течение первых пяти дней терапии. У детей, получающих изолированную антибактериальную терапию (фурагин), как правило, санация наступала позже – на 7–9 сутки. Количество рецидивов заболевания было значительно снижено. За 6–тимесячный период наблюдения за детьми, у которых была достигнута клинико–лабораторная ремиссия заболевания, у 17 из 20 детей не отмечалось изменений в анализах мочи. Стерильными оставались и контрольные посевы мочи. У детей II группы более чем в 90% случаев сохранялась стойкая ремиссия заболевания. 
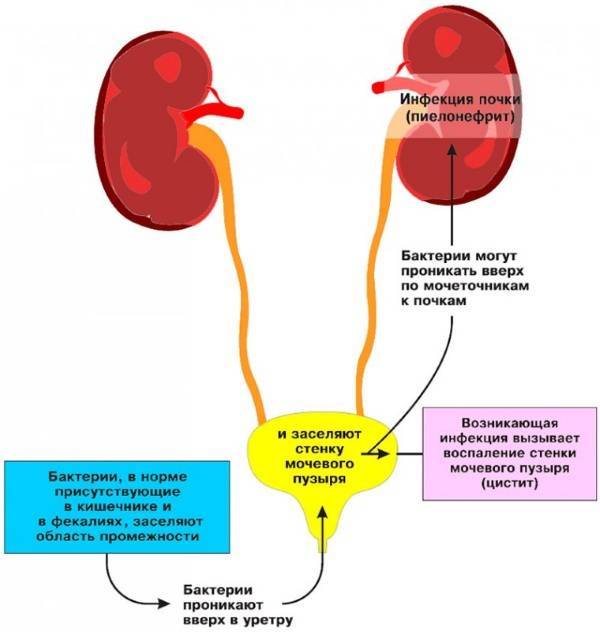 С., Россихин В.В., Адаменко А.Н. Клиническая эффективность нитрофуранов в урологической практике. Здоровье мужчины, 2002; 3: 1–3.
С., Россихин В.В., Адаменко А.Н. Клиническая эффективность нитрофуранов в урологической практике. Здоровье мужчины, 2002; 3: 1–3. Наиболее распространенным урологическим заболеванием у детей является инфекция мочевыводящих путей. Это чаще встречается у мальчиков в первый год жизни, чем у девочек в более позднем возрасте. Причины инфекции мочевыводящих путей очень разнообразны: анатомические и функциональные особенности, врожденные аномалии, инфекции половых путей и т. Д. Дети страдают от частых болезненных, затрудненных мочеиспусканий, тошнотворных болей в проекции почек, над-тактильной области, лихорадки, общей интоксикации. Лекарство используется, но в случае повторяющейся инфекции желательно проконсультироваться с урологом.
Наиболее распространенным урологическим заболеванием у детей является инфекция мочевыводящих путей. Это чаще встречается у мальчиков в первый год жизни, чем у девочек в более позднем возрасте. Причины инфекции мочевыводящих путей очень разнообразны: анатомические и функциональные особенности, врожденные аномалии, инфекции половых путей и т. Д. Дети страдают от частых болезненных, затрудненных мочеиспусканий, тошнотворных болей в проекции почек, над-тактильной области, лихорадки, общей интоксикации. Лекарство используется, но в случае повторяющейся инфекции желательно проконсультироваться с урологом. К наиболее распространенным урологическим заболеваниям у мальчиков относятся: фимоз и крипторхизм.
К наиболее распространенным урологическим заболеваниям у мальчиков относятся: фимоз и крипторхизм. Цель операции на крипторхиде — опустить и зафиксировать яичко из брюшной полости или пахового канала.
Цель операции на крипторхиде — опустить и зафиксировать яичко из брюшной полости или пахового канала.
 Большинство женщин привыкло обращаться к своему участковому врачу-гинекологу. Важно знать всем представительницам женского пола, что гинекологические анализы не позволяют выявить заболевания мочевыделительной системы. Если женщину беспокоят какие-либо симптомы непосредственно связанные с мочеиспусканием: количество «походов» в туалет, боли, рези при мочеиспускании, чувство неполного опорожнения мочевого пузыря, нестерпимые позывы к мочеиспусканию – следует обратиться к врачу урологу.
Большинство женщин привыкло обращаться к своему участковому врачу-гинекологу. Важно знать всем представительницам женского пола, что гинекологические анализы не позволяют выявить заболевания мочевыделительной системы. Если женщину беспокоят какие-либо симптомы непосредственно связанные с мочеиспусканием: количество «походов» в туалет, боли, рези при мочеиспускании, чувство неполного опорожнения мочевого пузыря, нестерпимые позывы к мочеиспусканию – следует обратиться к врачу урологу. Кроме того, непривычная организму еда (слишком острое, соленое) либо алкоголь могут усугубить положение и проявить инфекцию.
Кроме того, непривычная организму еда (слишком острое, соленое) либо алкоголь могут усугубить положение и проявить инфекцию. Специалист установит причину заболевания, поставит диагноз, назначит соответствующее лечение, предложит эффективные меры профилактики Вам и Вашей второй половинке.
Специалист установит причину заболевания, поставит диагноз, назначит соответствующее лечение, предложит эффективные меры профилактики Вам и Вашей второй половинке.  ИМП можно не лечить, потому что симптомы могут быть не очевидны для ребенка или родителей.
ИМП можно не лечить, потому что симптомы могут быть не очевидны для ребенка или родителей.
 Обычно это делают в больнице. В противном случае антибиотики можно принимать внутрь, в виде жидкости или таблеток.
Обычно это делают в больнице. В противном случае антибиотики можно принимать внутрь, в виде жидкости или таблеток.
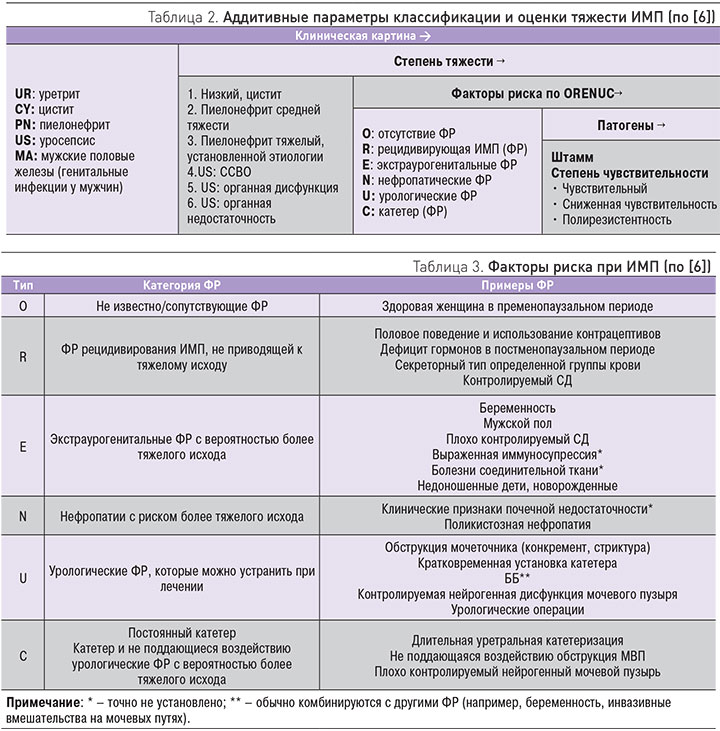 Он не содержит бактерий, вирусов и грибков. Инфекция возникает, когда микроорганизмы (обычно бактерии из пищеварительного тракта) цепляются за отверстие уретры (полая трубка, по которой моча из мочевого пузыря выходит за пределы тела) и начинает размножаться. Большинство инфекций возникает из-за бактерий Escherichia coli (E. coli), которые обычно живут в пищеварительном тракте.
Он не содержит бактерий, вирусов и грибков. Инфекция возникает, когда микроорганизмы (обычно бактерии из пищеварительного тракта) цепляются за отверстие уретры (полая трубка, по которой моча из мочевого пузыря выходит за пределы тела) и начинает размножаться. Большинство инфекций возникает из-за бактерий Escherichia coli (E. coli), которые обычно живут в пищеварительном тракте.

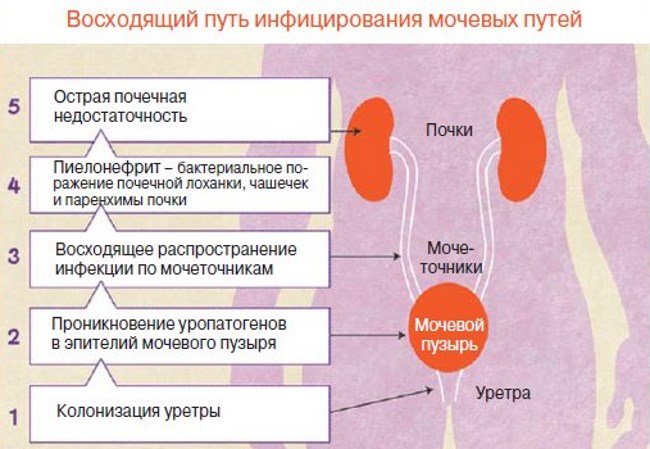
 Он включает мочевой пузырь и почки, а также соединяющие их трубки. Когда микробы (называемые бактериями) попадают в мочевыводящие пути, они могут вызвать инфекцию.
Он включает мочевой пузырь и почки, а также соединяющие их трубки. Когда микробы (называемые бактериями) попадают в мочевыводящие пути, они могут вызвать инфекцию.
 Например, моча может вытекать из мочевого пузыря в почки. Подобные проблемы могут повысить вероятность заражения ребенка инфекцией мочевого пузыря или почек.
Например, моча может вытекать из мочевого пузыря в почки. Подобные проблемы могут повысить вероятность заражения ребенка инфекцией мочевого пузыря или почек. Ваш врач может дать вашему ребенку другое лекарство. У детей важно быстро вылечить инфекции мочевыводящих путей, чтобы предотвратить другие серьезные проблемы со здоровьем. Иногда ребенку младше 3 месяцев может потребоваться ввести лекарство через вену (IV) и некоторое время оставаться в больнице. Ребенку, который слишком болен, чтобы принимать лекарство через рот или у него проблемы с инфекциями, также может потребоваться госпитализация.
Ваш врач может дать вашему ребенку другое лекарство. У детей важно быстро вылечить инфекции мочевыводящих путей, чтобы предотвратить другие серьезные проблемы со здоровьем. Иногда ребенку младше 3 месяцев может потребоваться ввести лекарство через вену (IV) и некоторое время оставаться в больнице. Ребенку, который слишком болен, чтобы принимать лекарство через рот или у него проблемы с инфекциями, также может потребоваться госпитализация. Бактерии могут попасть в уретру и вызвать ИМП.
Бактерии могут попасть в уретру и вызвать ИМП.
 Затем они могут путешествовать по мочевыводящим путям и инфицировать мочевой пузырь (цистит) и почки (пиелонефрит). Большинство ИМП у детей быстро проходят при правильном лечении антибиотиками.
Затем они могут путешествовать по мочевыводящим путям и инфицировать мочевой пузырь (цистит) и почки (пиелонефрит). Большинство ИМП у детей быстро проходят при правильном лечении антибиотиками.
 В некоторых случаях вашему ребенку может потребоваться операция.
В некоторых случаях вашему ребенку может потребоваться операция.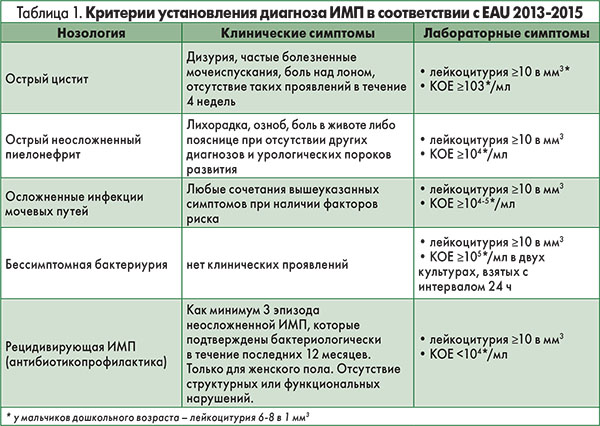


 Посев мочи может подтвердить диагноз и определить причину инфекции. Но результаты обычно не доступны в течение пары дней. Вместо того, чтобы откладывать лечение и ждать результатов посева мочи, врач, вероятно, назначит вашему ребенку антибиотики, если симптомы, анамнез и анализ мочи вашего ребенка показывают, что вероятна ИМП.
Посев мочи может подтвердить диагноз и определить причину инфекции. Но результаты обычно не доступны в течение пары дней. Вместо того, чтобы откладывать лечение и ждать результатов посева мочи, врач, вероятно, назначит вашему ребенку антибиотики, если симптомы, анамнез и анализ мочи вашего ребенка показывают, что вероятна ИМП.
 Это рентгеновский тест, который позволяет сфотографировать мочевой пузырь и уретру вашего ребенка во время мочеиспускания.
Это рентгеновский тест, который позволяет сфотографировать мочевой пузырь и уретру вашего ребенка во время мочеиспускания. Основная цель лечения — предотвратить повреждение почек и его краткосрочные и долгосрочные осложнения за счет быстрого и полного устранения инфекции. Ранняя оценка и лечение очень важны.Не откладывайте вызов врача, если считаете, что у вашего ребенка или маленького ребенка может быть ИМП.
Основная цель лечения — предотвратить повреждение почек и его краткосрочные и долгосрочные осложнения за счет быстрого и полного устранения инфекции. Ранняя оценка и лечение очень важны.Не откладывайте вызов врача, если считаете, что у вашего ребенка или маленького ребенка может быть ИМП. Или вашему ребенку может потребоваться короткое пребывание в больнице и короткий курс внутривенных (IV) антибиотиков. После того, как у вашего ребенка улучшится температура и другие симптомы и он почувствует себя лучше, врач может назначить пероральные антибиотики.
Или вашему ребенку может потребоваться короткое пребывание в больнице и короткий курс внутривенных (IV) антибиотиков. После того, как у вашего ребенка улучшится температура и другие симптомы и он почувствует себя лучше, врач может назначить пероральные антибиотики.
/66.jpg) Если результаты анализов показывают аномалии мочевыводящих путей, которые повышают риск повторных инфекций, врач может порекомендовать длительное лечение антибиотиками.
Если результаты анализов показывают аномалии мочевыводящих путей, которые повышают риск повторных инфекций, врач может порекомендовать длительное лечение антибиотиками. Употребление достаточного количества жидкости наполняет мочевой пузырь и может помочь вашему ребенку чаще опорожнять мочевой пузырь.
Употребление достаточного количества жидкости наполняет мочевой пузырь и может помочь вашему ребенку чаще опорожнять мочевой пузырь.
 Во многих случаях, если симптомы и анализ мочи указывают на ИМП, врач начнет прием лекарства, не дожидаясь результатов посева мочи.
Во многих случаях, если симптомы и анализ мочи указывают на ИМП, врач начнет прием лекарства, не дожидаясь результатов посева мочи.
 Это делает антибиотики менее эффективными, а будущие бактериальные инфекции труднее лечить.
Это делает антибиотики менее эффективными, а будущие бактериальные инфекции труднее лечить.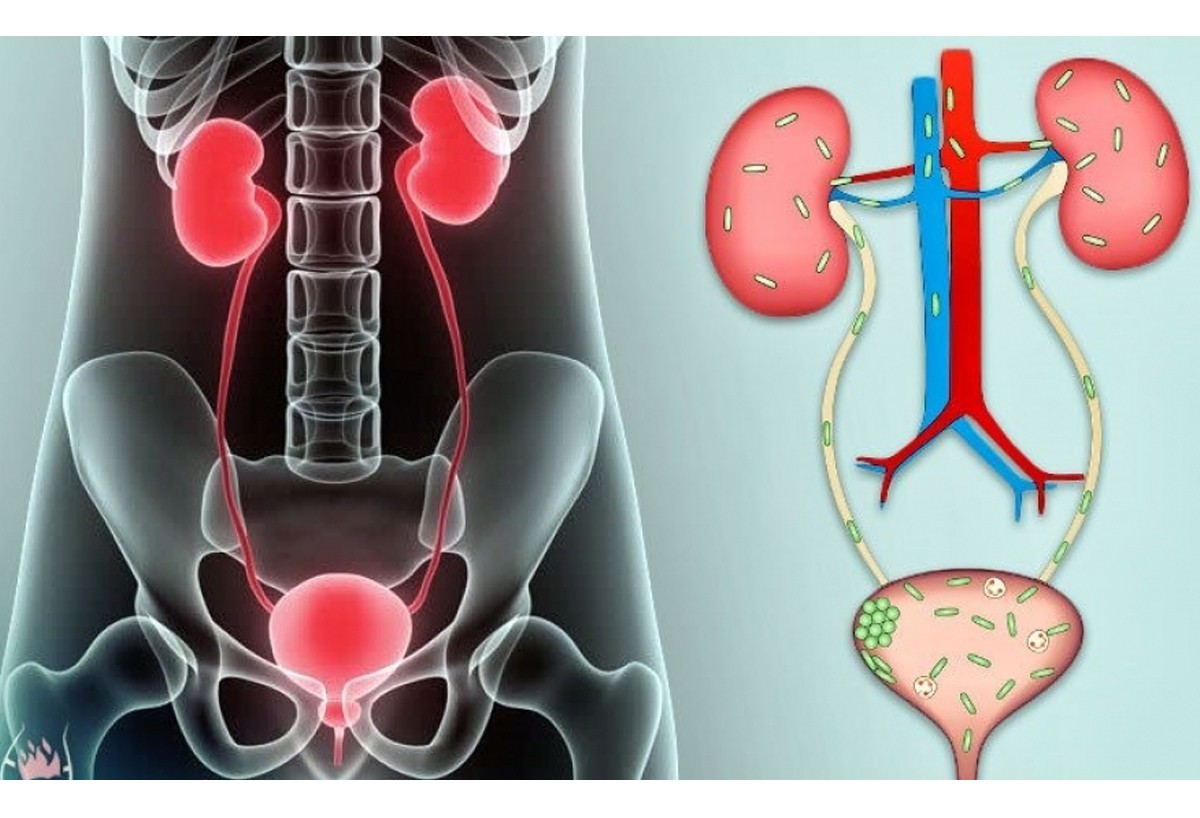
 ).Инфекция мочевыводящих путей: Руководство по клинической практике по диагностике и лечению начальной ИМП у младенцев с лихорадкой и детей от 2 до 24 месяцев. Педиатрия, 128 (3): 595–610. DOI: 10.1542 / peds.2011-1330. Проверено 9 июня 2016 г.
).Инфекция мочевыводящих путей: Руководство по клинической практике по диагностике и лечению начальной ИМП у младенцев с лихорадкой и детей от 2 до 24 месяцев. Педиатрия, 128 (3): 595–610. DOI: 10.1542 / peds.2011-1330. Проверено 9 июня 2016 г. Информацию об этих инфекциях у подростков и взрослых см. В разделе «Инфекции мочевыводящих путей у подростков и взрослых».
Информацию об этих инфекциях у подростков и взрослых см. В разделе «Инфекции мочевыводящих путей у подростков и взрослых».
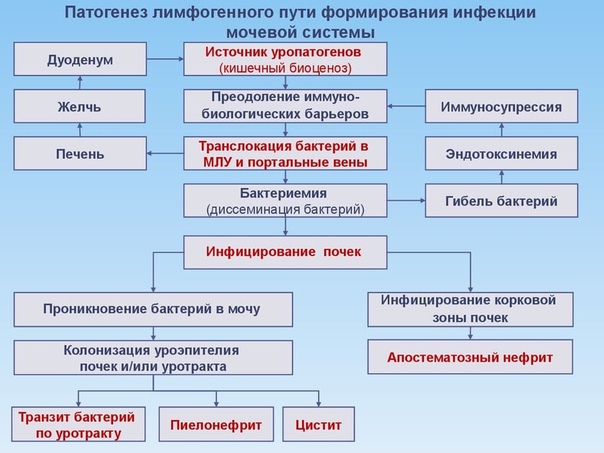
 Не прекращайте это только потому, что вашему ребенку стало лучше. Ему или ей необходимо принять все лекарства, чтобы поправиться. Количество дней, в течение которых ребенок должен будет принимать лекарство, зависит от болезни, возраста ребенка и типа антибиотика.
Не прекращайте это только потому, что вашему ребенку стало лучше. Ему или ей необходимо принять все лекарства, чтобы поправиться. Количество дней, в течение которых ребенок должен будет принимать лекарство, зависит от болезни, возраста ребенка и типа антибиотика.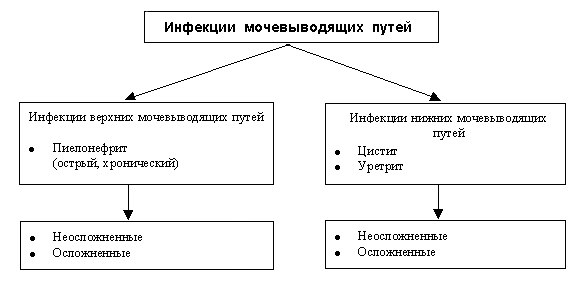
 Симптомы ИМП у младенца или ребенка младшего возраста могут включать:
Симптомы ИМП у младенца или ребенка младшего возраста могут включать:

 Структурные или функциональные проблемы, которые ограничивают способность почек или мочевого пузыря выводить мочу должным образом, могут увеличить риск ИМП. Эти проблемы могут присутствовать при рождении или могут развиться вскоре после этого.
Структурные или функциональные проблемы, которые ограничивают способность почек или мочевого пузыря выводить мочу должным образом, могут увеличить риск ИМП. Эти проблемы могут присутствовать при рождении или могут развиться вскоре после этого.
 Вместо того, чтобы откладывать лечение и ждать результатов посева мочи, врач, вероятно, назначит вашему ребенку антибиотики, если симптомы, анамнез и анализ мочи вашего ребенка показывают, что вероятна ИМП.
Вместо того, чтобы откладывать лечение и ждать результатов посева мочи, врач, вероятно, назначит вашему ребенку антибиотики, если симптомы, анамнез и анализ мочи вашего ребенка показывают, что вероятна ИМП.
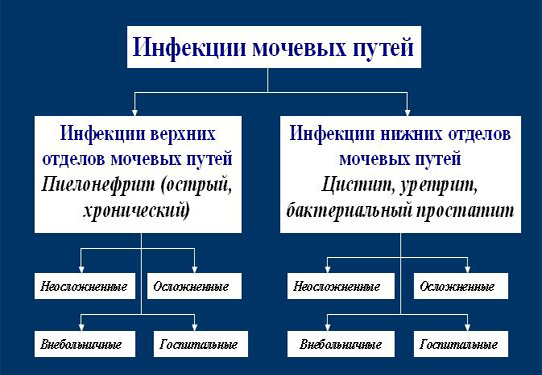 Если тест обнаружит какое-либо из этих состояний, врач может наблюдать за вашим ребенком и, при необходимости, назначить ему профилактическое лечение.
Если тест обнаружит какое-либо из этих состояний, врач может наблюдать за вашим ребенком и, при необходимости, назначить ему профилактическое лечение.
 Или причина инфекции может отличаться от типа бактерий, которые обычно вызывают ИМП.
Или причина инфекции может отличаться от типа бактерий, которые обычно вызывают ИМП.
 Для получения дополнительной информации см. Темы Запор, Возраст 11 лет и младше и Запор, Возраст 12 лет и старше.
Для получения дополнительной информации см. Темы Запор, Возраст 11 лет и младше и Запор, Возраст 12 лет и старше.
 Некоторые врачи более нерешительно назначают антибиотики для длительного применения из-за растущей обеспокоенности по поводу роста устойчивых к антибиотикам бактерий.
Некоторые врачи более нерешительно назначают антибиотики для длительного применения из-за растущей обеспокоенности по поводу роста устойчивых к антибиотикам бактерий. Например, детям с тяжелым пузырно-мочеточниковым рефлюксом может помочь операция. Для получения дополнительной информации см. Раздел Пузырно-мочеточниковый рефлюкс (VUR).
Например, детям с тяжелым пузырно-мочеточниковым рефлюксом может помочь операция. Для получения дополнительной информации см. Раздел Пузырно-мочеточниковый рефлюкс (VUR). (2012). Длительное наблюдение за пациентами после инфекции мочевыводящих путей в детском возрасте. Архив детской и подростковой медицины, 166 (12): 1117–1122. Также доступно в Интернете: http://archpedi.jamanetwork.com/article.aspx?articleid=1378179.
(2012). Длительное наблюдение за пациентами после инфекции мочевыводящих путей в детском возрасте. Архив детской и подростковой медицины, 166 (12): 1117–1122. Также доступно в Интернете: http://archpedi.jamanetwork.com/article.aspx?articleid=1378179. Грегори Томпсон, доктор медицины — внутренняя медицина
Грегори Томпсон, доктор медицины — внутренняя медицина 
 Отправка окончательных результатов анализа мочи вашему врачу может занять до 48 часов.
Отправка окончательных результатов анализа мочи вашему врачу может занять до 48 часов.


 Типичной ИМП у детей в возрасте до 12 лет является острая ИМП нижних отделов, вызываемая кишечной палочкой, которая быстро реагирует на антибиотики. 2
Типичной ИМП у детей в возрасте до 12 лет является острая ИМП нижних отделов, вызываемая кишечной палочкой, которая быстро реагирует на антибиотики. 2  2
2  3 Детей с рецидивирующими ИМП следует направить к педиатру для оценки основных причин.
3 Детей с рецидивирующими ИМП следует направить к педиатру для оценки основных причин.
 Затем мочу следует слить из пакета в емкость для сбора мочи.
Затем мочу следует слить из пакета в емкость для сбора мочи. 3 Моча может быть получена при 80-90% процедур с предварительным ультразвуком по сравнению с примерно 50%, когда не используется. 6 Младенца следует положить на спину с вытянутыми ногами. Контейнер для сбора следует держать под рукой на случай, если младенец испортится до или во время процедуры, особенно при первом снятии подгузника. Нанесите на нижнюю часть живота анестезирующий крем местного действия. Протрите кожу спиртом, а затем введите иглу 23G по средней линии нижней складки живота. 7 Введите перпендикулярно коже и аккуратно выполните аспирацию по мере продвижения иглы. 7 В случае неудачи извлеките иглу прямо под кожу, а затем продвиньте ее снова, повернув иглу под углом от таза. 7
3 Моча может быть получена при 80-90% процедур с предварительным ультразвуком по сравнению с примерно 50%, когда не используется. 6 Младенца следует положить на спину с вытянутыми ногами. Контейнер для сбора следует держать под рукой на случай, если младенец испортится до или во время процедуры, особенно при первом снятии подгузника. Нанесите на нижнюю часть живота анестезирующий крем местного действия. Протрите кожу спиртом, а затем введите иглу 23G по средней линии нижней складки живота. 7 Введите перпендикулярно коже и аккуратно выполните аспирацию по мере продвижения иглы. 7 В случае неудачи извлеките иглу прямо под кожу, а затем продвиньте ее снова, повернув иглу под углом от таза. 7  rch.org.au
rch.org.au
 Бессимптомную бактериурию у младенцев и детей не следует лечить антибиотиками. 3
Бессимптомную бактериурию у младенцев и детей не следует лечить антибиотиками. 3  «Обзор лечения»).
«Обзор лечения»). Б. Триметоприм может подходить для детей старшего возраста, которые могут глотать таблетки. Рекомендуемая доза для детей в возрасте от 6 до 12 лет составляет 150 мг один раз в сутки (перед сном) в течение трех дней.
Б. Триметоприм может подходить для детей старшего возраста, которые могут глотать таблетки. Рекомендуемая доза для детей в возрасте от 6 до 12 лет составляет 150 мг один раз в сутки (перед сном) в течение трех дней. Было показано, что короткие курсы столь же эффективны, как и традиционные более длительные курсы (например, семидневные) для детей. 3,8,12
Было показано, что короткие курсы столь же эффективны, как и традиционные более длительные курсы (например, семидневные) для детей. 3,8,12 

 Мета-анализ, оценивающий осложнения ИМП у детей, показал, что примерно у 15% почек постинфекционное рубцевание. 14 Рубцевание почек может оказывать долгосрочное воздействие на заболеваемость и смертность, включая повышение уровня гипертонии и протеинурии, снижение функции почек и учащение терминальной стадии болезни почек.
Мета-анализ, оценивающий осложнения ИМП у детей, показал, что примерно у 15% почек постинфекционное рубцевание. 14 Рубцевание почек может оказывать долгосрочное воздействие на заболеваемость и смертность, включая повышение уровня гипертонии и протеинурии, снижение функции почек и учащение терминальной стадии болезни почек.
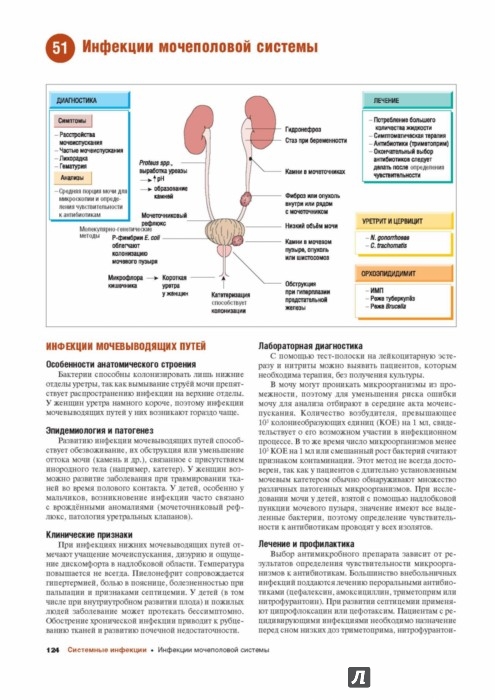 Инфекция мочевыводящих путей. Окленд; 2007. Доступно с: www.adhb.govt.nz/starshipclinicalguidelines/_Documents/Urinary%20Tract%20Infection.pdf (по состоянию на май 2012 г.).
Инфекция мочевыводящих путей. Окленд; 2007. Доступно с: www.adhb.govt.nz/starshipclinicalguidelines/_Documents/Urinary%20Tract%20Infection.pdf (по состоянию на май 2012 г.).

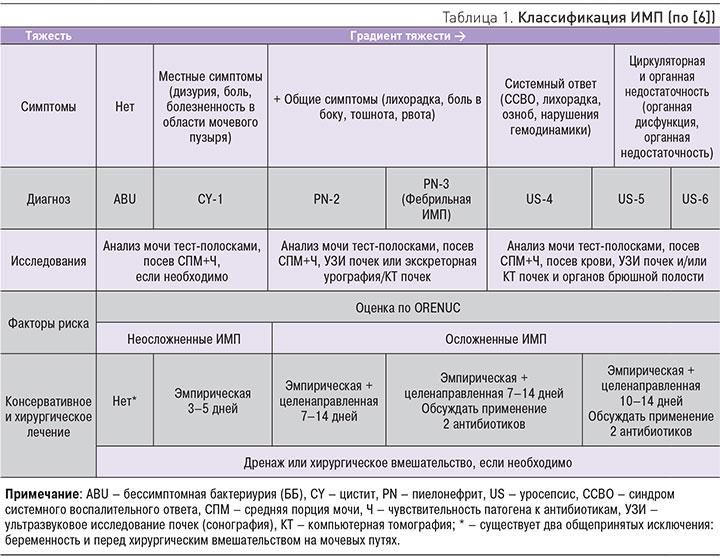



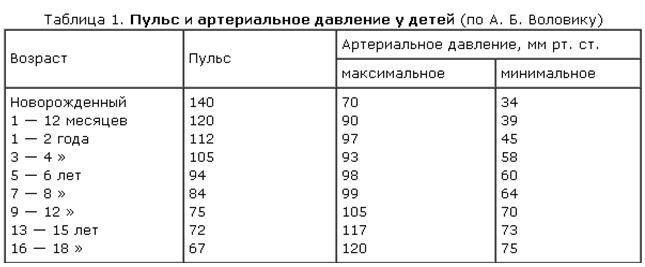
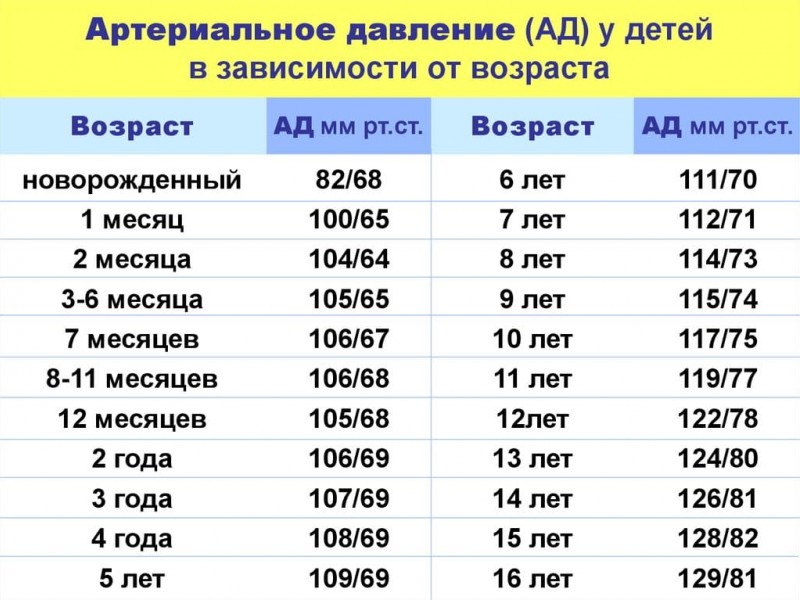
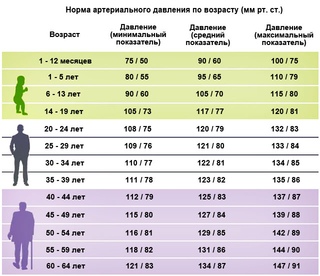
 Если же коротко, то при повышенном АД у ребенка, ему рекомендовано:
Если же коротко, то при повышенном АД у ребенка, ему рекомендовано:
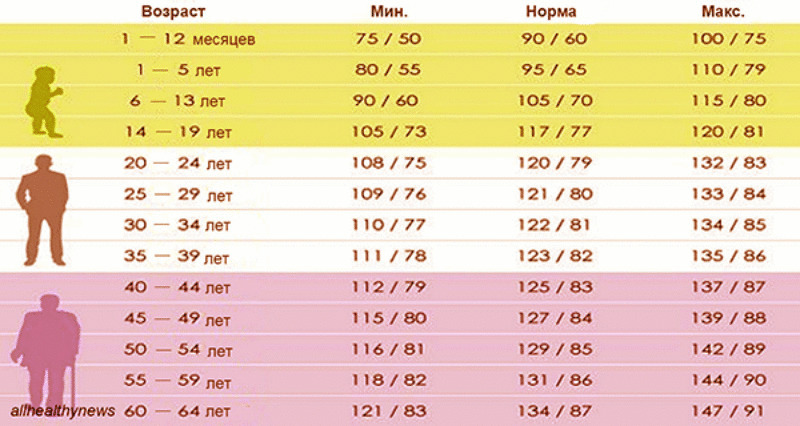 Измеряются они в миллиметрах ртутного столба (мм рт.ст.).
Измеряются они в миллиметрах ртутного столба (мм рт.ст.). ст.
ст.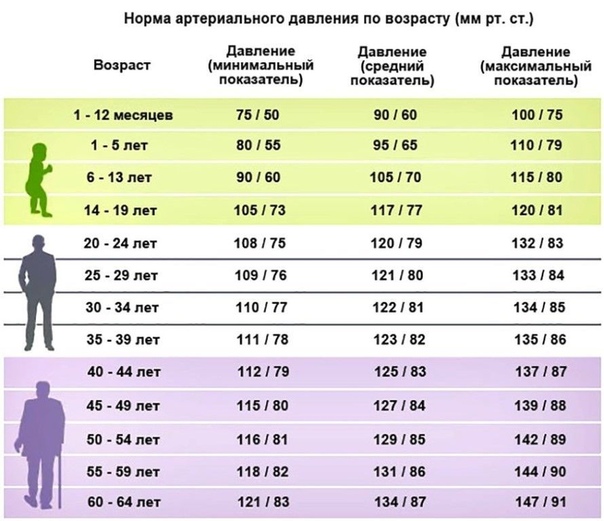
 Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны.
Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны. Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
 Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
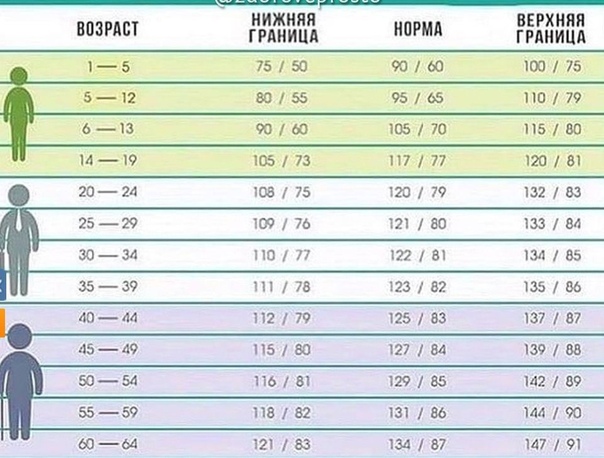 Отрицательный эффект усиливается при передозировке лекарственных средств;
Отрицательный эффект усиливается при передозировке лекарственных средств;
 Отсутствие необходимого количества свежего воздуха, физических нагрузок – верная причина частого расширения сосудов.
Отсутствие необходимого количества свежего воздуха, физических нагрузок – верная причина частого расширения сосудов.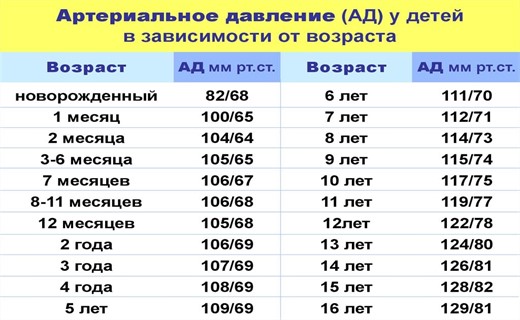 Определенные лекарственные средства, которые принимаются продолжительное время, могут худшим образом влиять на артериальное давление. К примеру, такой эффект дают сосудосуживающие капли;
Определенные лекарственные средства, которые принимаются продолжительное время, могут худшим образом влиять на артериальное давление. К примеру, такой эффект дают сосудосуживающие капли;
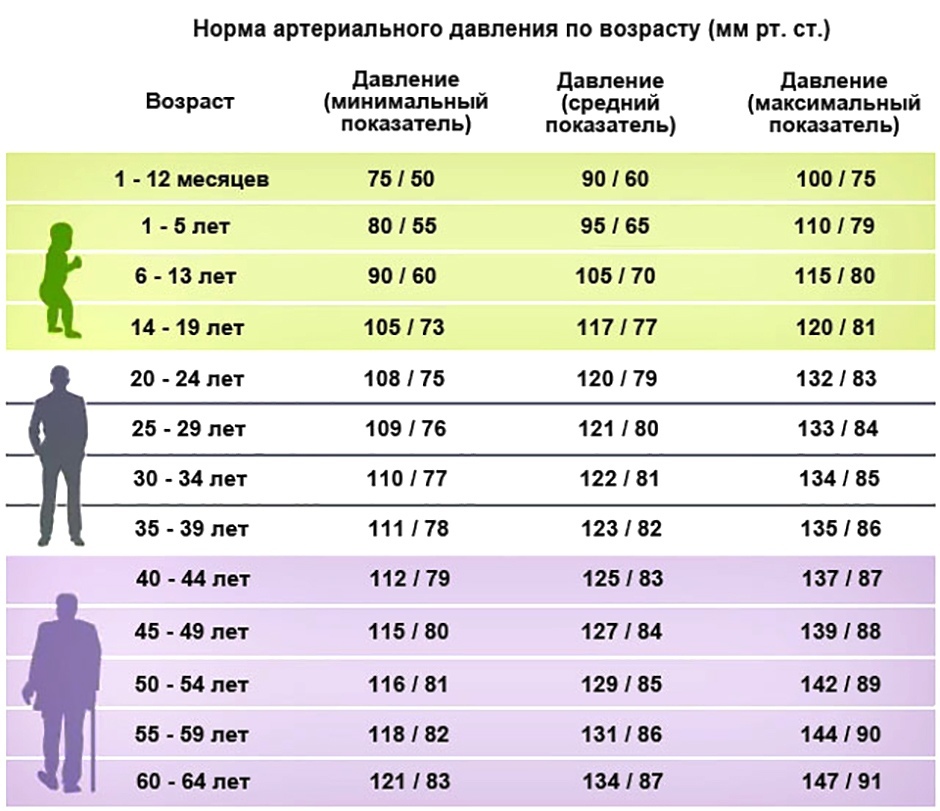
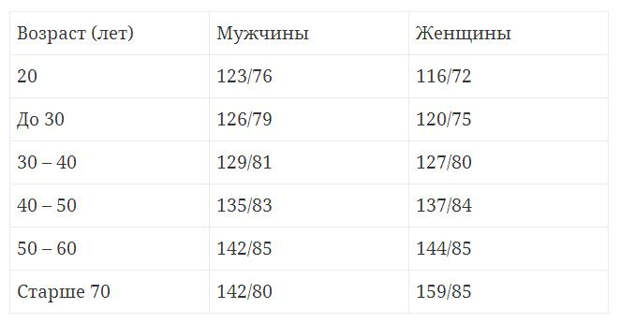 Преодолеть новые трудности, разобраться во «взрослых» проблемах сложно без советов и помощи семьи. Нужно наблюдать за сверстниками, друзьями, любыми коллективными отношениями подростка – помогать налаживать контакты, разрешать конфликты.
Преодолеть новые трудности, разобраться во «взрослых» проблемах сложно без советов и помощи семьи. Нужно наблюдать за сверстниками, друзьями, любыми коллективными отношениями подростка – помогать налаживать контакты, разрешать конфликты.
 ст., артериальное давление поддерживается на этом уровне длительный период жизни.
ст., артериальное давление поддерживается на этом уровне длительный период жизни.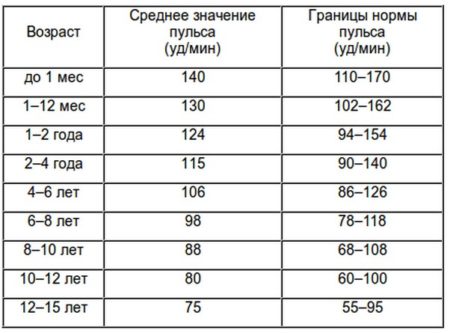
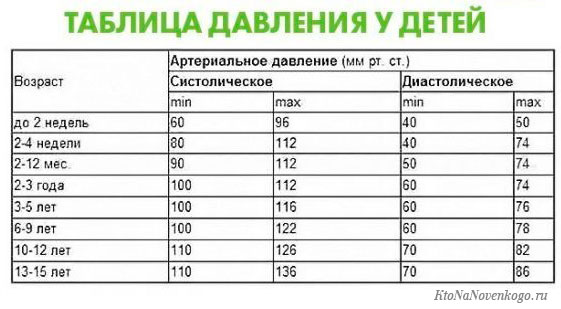 Для измерения давления тонометром у ребенка рекомендуется приобретение специальных детских манжет.
Для измерения давления тонометром у ребенка рекомендуется приобретение специальных детских манжет.
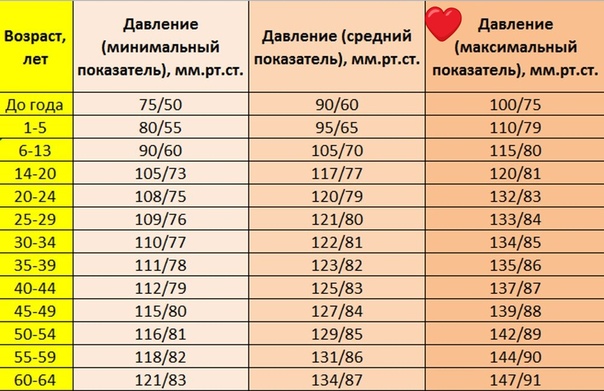 Если у новорожденного ребенка давление около 80/50, то у четырнадцатилетнего подростка оно приближается к норме взрослого.
Если у новорожденного ребенка давление около 80/50, то у четырнадцатилетнего подростка оно приближается к норме взрослого.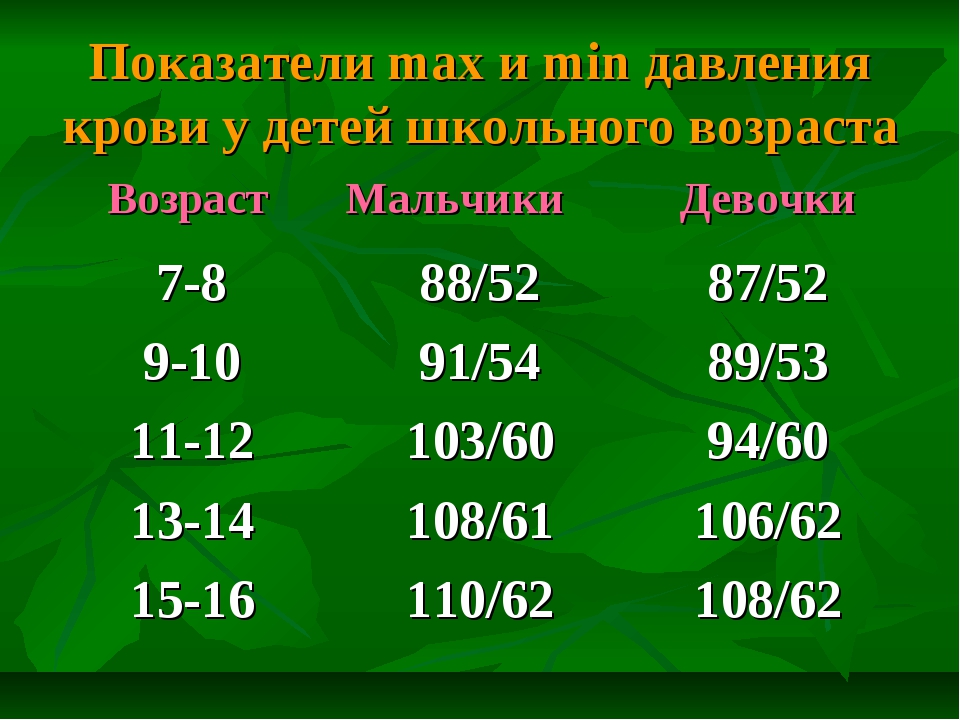

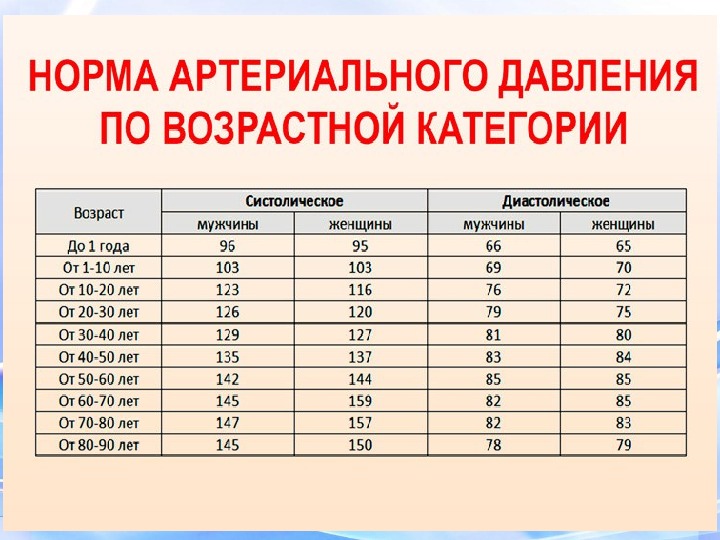 Нормальным АД принято считать значения систолического и диастолического АД, не выходящие за пределы 10-го и 90-го центилей.
Нормальным АД принято считать значения систолического и диастолического АД, не выходящие за пределы 10-го и 90-го центилей.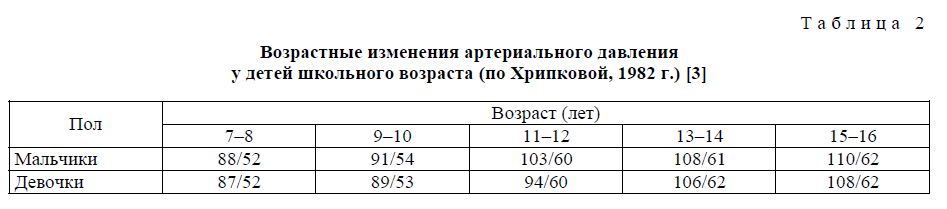 Это может зависеть от наследственных, внешних факторов, конкретного возраста. Если беременная женщина курит во время беременности, увеличивается риск того, что у грудного малыша будут проблемы со здоровьем.
Это может зависеть от наследственных, внешних факторов, конкретного возраста. Если беременная женщина курит во время беременности, увеличивается риск того, что у грудного малыша будут проблемы со здоровьем.
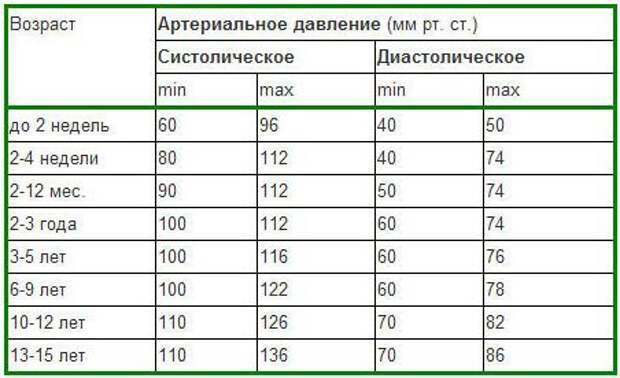 Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час.
Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час.
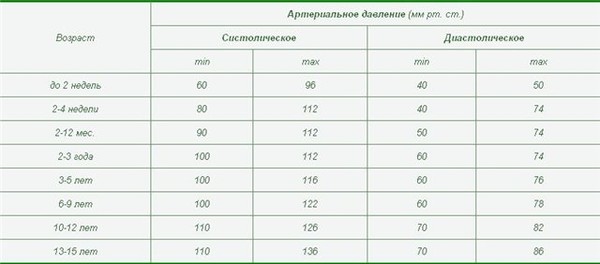 С ростом ребенка кровяное давление постепенно увеличивается. Практика показывает, что наибольший скачок артериального давления наблюдается у детей от рождения до года, примерно в пятилетнем возрасте у детей обоих полов оно выравнивается, а затем у мальчиков оно становится немного выше, чем у девочек. Как изменяется артериальное давление у детей по возрасту, читайте в материалах этой статьи.
С ростом ребенка кровяное давление постепенно увеличивается. Практика показывает, что наибольший скачок артериального давления наблюдается у детей от рождения до года, примерно в пятилетнем возрасте у детей обоих полов оно выравнивается, а затем у мальчиков оно становится немного выше, чем у девочек. Как изменяется артериальное давление у детей по возрасту, читайте в материалах этой статьи. Проще говоря, момент сокращения сердечной мышцы обозначен систолой, а момент ее расслабления – диастолой. При сжатии мышц сосудистых стенок давление растет, а при их расслаблении – понижается.
Проще говоря, момент сокращения сердечной мышцы обозначен систолой, а момент ее расслабления – диастолой. При сжатии мышц сосудистых стенок давление растет, а при их расслаблении – понижается.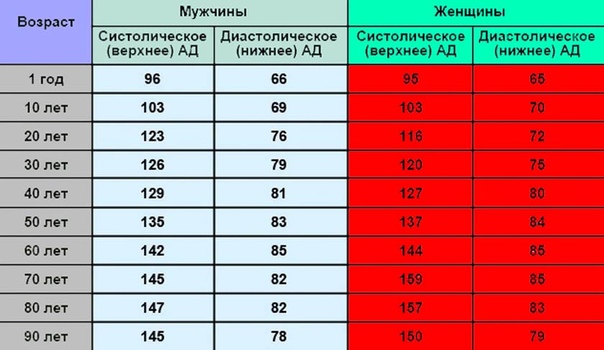
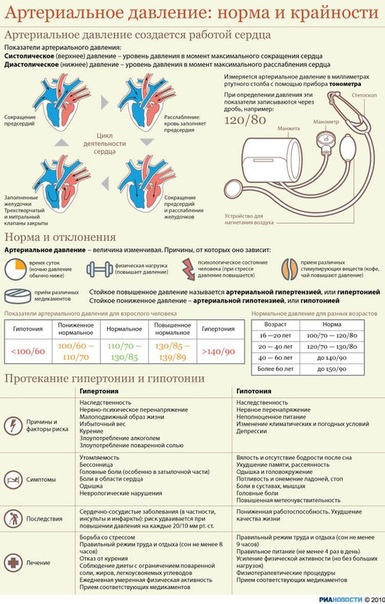 Если ребенок старше, то измерения производят в положении сидя, при этом ручка должна быть согнутой в локтевом суставе, а ладошка обращена вверх. В инструкциях к тонометру всегда подробно с иллюстрациями описывается правильное положение пациента.
Если ребенок старше, то измерения производят в положении сидя, при этом ручка должна быть согнутой в локтевом суставе, а ладошка обращена вверх. В инструкциях к тонометру всегда подробно с иллюстрациями описывается правильное положение пациента.
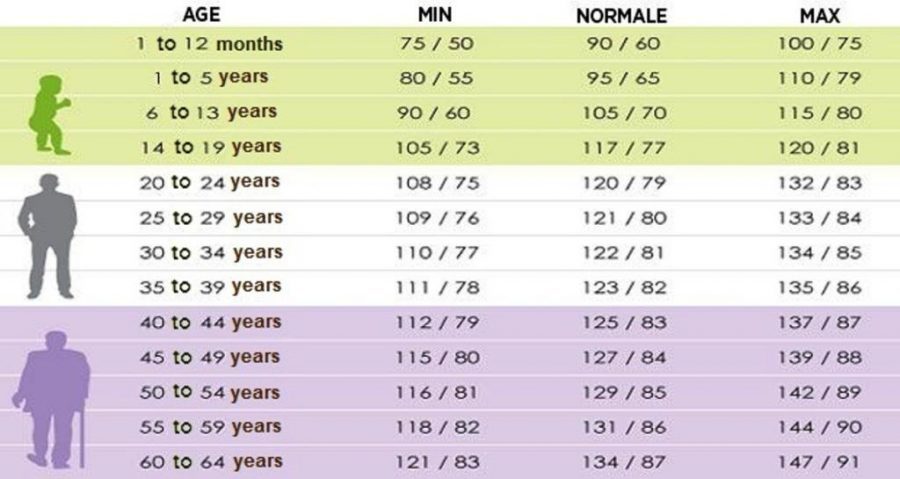 Но самым значимым и тревожным фактором отклонения от нормы АД может свидетельствовать наличие заболевания.
Но самым значимым и тревожным фактором отклонения от нормы АД может свидетельствовать наличие заболевания. ст. (СД) и 40-50 мм рт. ст. (ДД). Уже к началу второго месяца эти показатели в связи с тем, что тонус сосудиков крохи увеличивается, вырастают до пределов 90-112/50-74 мм рт. ст. (СД/ДД соответственно). Такое давление сохраняется до конца первого года жизни малыша.
ст. (СД) и 40-50 мм рт. ст. (ДД). Уже к началу второго месяца эти показатели в связи с тем, что тонус сосудиков крохи увеличивается, вырастают до пределов 90-112/50-74 мм рт. ст. (СД/ДД соответственно). Такое давление сохраняется до конца первого года жизни малыша.

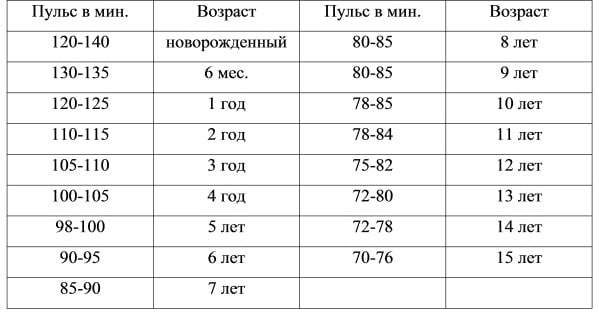


 . В то же время изменения уровней САД и ДАД с возрастом, наблюдаемые в настоящем исследовании, были меньше по сравнению как с объединенным исследованием 7 , так и с исследованием в Японии. 5 Характер изменения уровня артериального давления с возрастом был явно нелинейным, максимум достигался в возрасте 12 лет.
. В то же время изменения уровней САД и ДАД с возрастом, наблюдаемые в настоящем исследовании, были меньше по сравнению как с объединенным исследованием 7 , так и с исследованием в Японии. 5 Характер изменения уровня артериального давления с возрастом был явно нелинейным, максимум достигался в возрасте 12 лет. Это было особенно ярко выражено у мальчиков, у которых связь между ИМТ и артериальным давлением присутствовала во всех трех моделях многомерного регрессионного анализа, то есть когда артериальное давление анализировалось как непрерывная переменная (Модель 1) и когда сравнивались дети с гипертонией. со всеми другими детьми (Модель II) или с детьми с нормальным артериальным давлением (Модель III).У девочек связь между ИМТ и уровнем артериального давления была обнаружена только тогда, когда САД и ДАД анализировались как непрерывные переменные. Сильная положительная взаимосвязь между артериальным давлением и ростом, весом и различными показателями массы тела была обнаружена во многих исследованиях 6,9,16,17 , включая исследования, демонстрирующие, что потеря веса снижает артериальное давление у тучных подростков. 18,19 ИМТ также был значимой независимой переменной в регрессионной модели для систолического и диастолического артериального давления в когортном исследовании артериального давления у девочек-подростков в США.
Это было особенно ярко выражено у мальчиков, у которых связь между ИМТ и артериальным давлением присутствовала во всех трех моделях многомерного регрессионного анализа, то есть когда артериальное давление анализировалось как непрерывная переменная (Модель 1) и когда сравнивались дети с гипертонией. со всеми другими детьми (Модель II) или с детьми с нормальным артериальным давлением (Модель III).У девочек связь между ИМТ и уровнем артериального давления была обнаружена только тогда, когда САД и ДАД анализировались как непрерывные переменные. Сильная положительная взаимосвязь между артериальным давлением и ростом, весом и различными показателями массы тела была обнаружена во многих исследованиях 6,9,16,17 , включая исследования, демонстрирующие, что потеря веса снижает артериальное давление у тучных подростков. 18,19 ИМТ также был значимой независимой переменной в регрессионной модели для систолического и диастолического артериального давления в когортном исследовании артериального давления у девочек-подростков в США.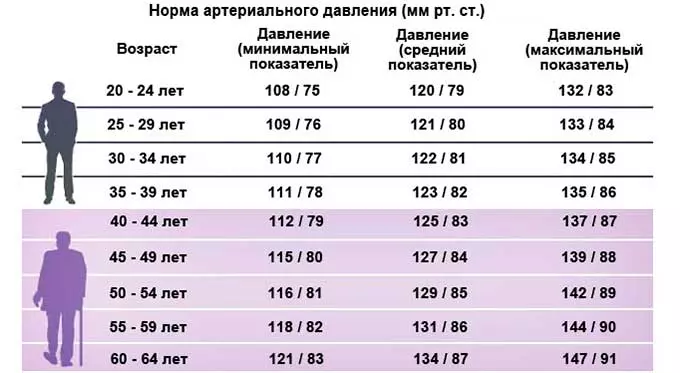 10
10 
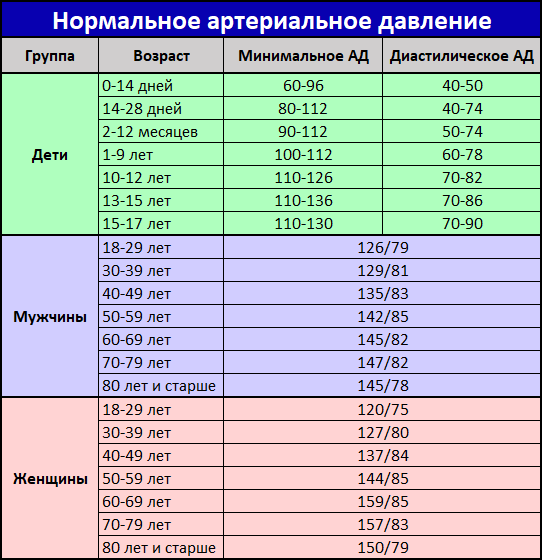 Однако более полезными являются стандартизованные диаграммы процентилей артериального давления, которые были составлены с использованием необработанных данных NHANES.Составленные графики процентилей артериального давления доступны для скачивания в Интернете.
Однако более полезными являются стандартизованные диаграммы процентилей артериального давления, которые были составлены с использованием необработанных данных NHANES.Составленные графики процентилей артериального давления доступны для скачивания в Интернете. Сначала вы смотрите на диаграмму роста CDC по возрасту, чтобы определить процентиль роста вашего ребенка. 4-летний мальчик ростом 103 см будет находиться примерно в 75-м процентиле роста (найдите точку пересечения возраста и роста и выберите ближайшую кривую). Теперь, используя диаграмму процентилей артериального давления, вы можете найти значения отсечки для 90-го и 95-го процентилей артериального давления у 4-летнего мальчика, который находится в 75-м процентиле роста.Использование диаграммы артериального давления дает следующие значения для нашего примера ребенка:
Сначала вы смотрите на диаграмму роста CDC по возрасту, чтобы определить процентиль роста вашего ребенка. 4-летний мальчик ростом 103 см будет находиться примерно в 75-м процентиле роста (найдите точку пересечения возраста и роста и выберите ближайшую кривую). Теперь, используя диаграмму процентилей артериального давления, вы можете найти значения отсечки для 90-го и 95-го процентилей артериального давления у 4-летнего мальчика, который находится в 75-м процентиле роста.Использование диаграммы артериального давления дает следующие значения для нашего примера ребенка: Хотя этот процесс не очень сложен, он может сбивать с толку и требовать много времени. По этим причинам лучше всего оставить работу по выяснению официальной интерпретации артериального давления вашего ребенка квалифицированному медицинскому работнику.
Хотя этот процесс не очень сложен, он может сбивать с толку и требовать много времени. По этим причинам лучше всего оставить работу по выяснению официальной интерпретации артериального давления вашего ребенка квалифицированному медицинскому работнику. Детям с ХБП очень важно проверяться на высокое кровяное давление. Раннее выявление и лечение высокого кровяного давления помогает снизить вероятность этих осложнений. Этот информационный бюллетень предназначен для родителей детей с ХБП. Буклет расскажет вам, что вам нужно знать об обнаружении и лечении высокого кровяного давления у вашего ребенка.
Детям с ХБП очень важно проверяться на высокое кровяное давление. Раннее выявление и лечение высокого кровяного давления помогает снизить вероятность этих осложнений. Этот информационный бюллетень предназначен для родителей детей с ХБП. Буклет расскажет вам, что вам нужно знать об обнаружении и лечении высокого кровяного давления у вашего ребенка.
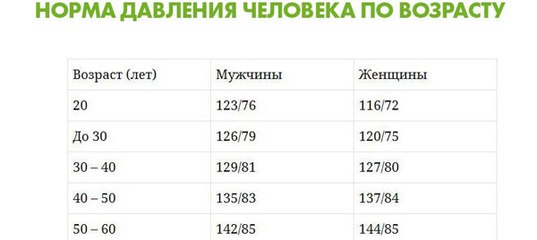
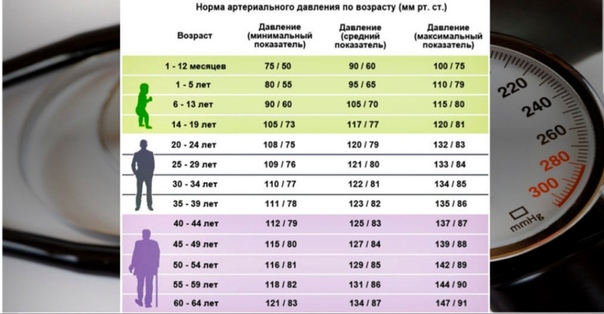 Почки играют ключевую роль в поддержании нормального кровяного давления.Если почки вашего ребенка повреждены, они не смогут регулировать кровяное давление. В результате у ребенка повышается артериальное давление и обостряется ХБП. Тщательное соблюдение плана лечения вашего ребенка и контроль его артериального давления могут помочь предотвратить обострение болезни почек и предотвратить болезни сердца.
Почки играют ключевую роль в поддержании нормального кровяного давления.Если почки вашего ребенка повреждены, они не смогут регулировать кровяное давление. В результате у ребенка повышается артериальное давление и обостряется ХБП. Тщательное соблюдение плана лечения вашего ребенка и контроль его артериального давления могут помочь предотвратить обострение болезни почек и предотвратить болезни сердца.
.gif) Диагноз высокого кровяного давления должен основываться как минимум на двух показаниях, сделанных за три отдельных посещения врача. Спросите врача, какое значение артериального давления у вашего ребенка и не считается ли оно слишком высоким.
Диагноз высокого кровяного давления должен основываться как минимум на двух показаниях, сделанных за три отдельных посещения врача. Спросите врача, какое значение артериального давления у вашего ребенка и не считается ли оно слишком высоким.  (Примеры изменения образа жизни см. В следующем вопросе.) К уходу за вашим ребенком должен привлекать врач, имеющий специальную подготовку в области заболеваний почек и высокого кровяного давления у детей.
(Примеры изменения образа жизни см. В следующем вопросе.) К уходу за вашим ребенком должен привлекать врач, имеющий специальную подготовку в области заболеваний почек и высокого кровяного давления у детей. Повышение физической активности не только помогает снизить артериальное давление, но и может помочь ребенку с избыточным весом достичь здорового веса и поддерживать его. Спортивные программы и программы упражнений в школе могут быть хорошими способами повысить уровень активности ребенка. Важно поговорить с лечащим врачом ребенка, прежде чем он начнет выполнять какую-либо программу упражнений.
Повышение физической активности не только помогает снизить артериальное давление, но и может помочь ребенку с избыточным весом достичь здорового веса и поддерживать его. Спортивные программы и программы упражнений в школе могут быть хорошими способами повысить уровень активности ребенка. Важно поговорить с лечащим врачом ребенка, прежде чем он начнет выполнять какую-либо программу упражнений.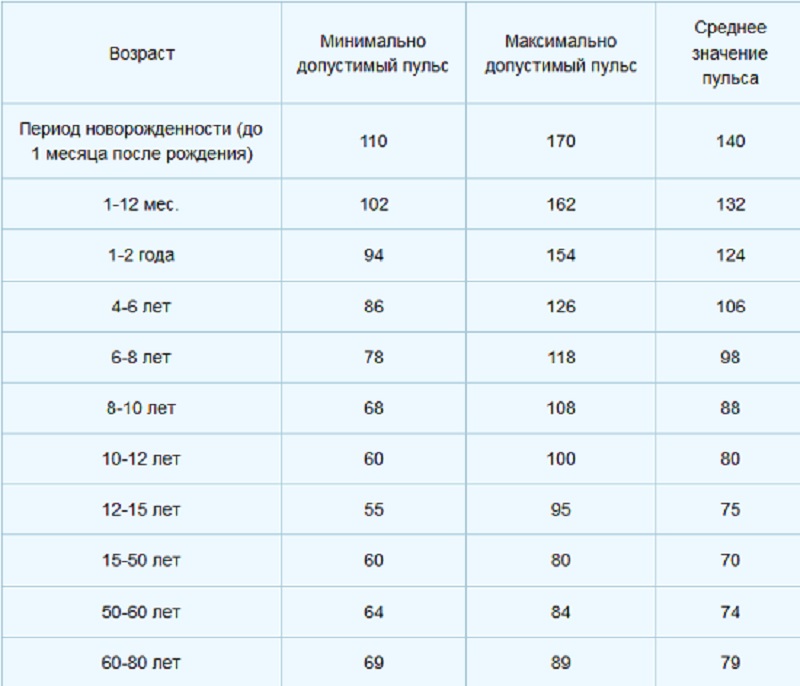 Некоторые исследования показали, что эти лекарства могут помочь защитить функцию почек. Если у вашего ребенка задержка соли и воды, ему также могут назначить мочегонные средства (водные таблетки). Другие типы лекарств от кровяного давления, такие как бета-адреноблокаторы, клонидин и блокаторы кальциевых каналов, также могут быть выбраны в качестве лекарств первой линии, которые будут использоваться в комбинации с другими лекарствами.Большинству детей с высоким артериальным давлением и ХБП требуется более одного лекарства. Дозу любого лекарства, которое получает ваш ребенок, необходимо подбирать с учетом возраста и веса ребенка.
Некоторые исследования показали, что эти лекарства могут помочь защитить функцию почек. Если у вашего ребенка задержка соли и воды, ему также могут назначить мочегонные средства (водные таблетки). Другие типы лекарств от кровяного давления, такие как бета-адреноблокаторы, клонидин и блокаторы кальциевых каналов, также могут быть выбраны в качестве лекарств первой линии, которые будут использоваться в комбинации с другими лекарствами.Большинству детей с высоким артериальным давлением и ХБП требуется более одного лекарства. Дозу любого лекарства, которое получает ваш ребенок, необходимо подбирать с учетом возраста и веса ребенка.  При этом жизненно важно быть честным при записи измерения артериального давления. Записывать то, что, по вашему мнению, хотел бы врач, не помогает; вы должны записывать то, что вы фактически измеряете.
При этом жизненно важно быть честным при записи измерения артериального давления. Записывать то, что, по вашему мнению, хотел бы врач, не помогает; вы должны записывать то, что вы фактически измеряете./60/1.png)
 Чтобы определить, высокое ли артериальное давление у вашего ребенка, врач сравнит его / ее показания с диаграммами, в которых указаны нормальные диапазоны для детей в зависимости от пола, возраста и размера.
Чтобы определить, высокое ли артериальное давление у вашего ребенка, врач сравнит его / ее показания с диаграммами, в которых указаны нормальные диапазоны для детей в зависимости от пола, возраста и размера. 5–7
5–7
 Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка.В таблице ниже содержится информация, которая может помочь.
Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка.В таблице ниже содержится информация, которая может помочь. Ст.)
Ст.) (2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement. 172 (12): 1573–1579.
172 (12): 1573–1579. Педиатрия .
Педиатрия .
 Гипертония .
Гипертония . Энн Интерн Мед. .
Энн Интерн Мед. .

 Спирт .
Спирт . Но у детей также могут быть отклонения от нормы артериального давления, что может негативно сказаться на здоровье в долгосрочной перспективе. Что нормально, а что нет, кратко изложено в рекомендациях по клинической практике, опубликованных в августовском выпуске журнала Pediatrics.«
Но у детей также могут быть отклонения от нормы артериального давления, что может негативно сказаться на здоровье в долгосрочной перспективе. Что нормально, а что нет, кратко изложено в рекомендациях по клинической практике, опубликованных в августовском выпуске журнала Pediatrics.« Нормы могут значительно различаться, поскольку в этих таблицах артериальное давление сгруппировано по 7 различным категориям роста для каждого возраста. Таким образом, сравнение показаний артериального давления с этими таблицами имеет важное значение при интерпретации результатов.
Нормы могут значительно различаться, поскольку в этих таблицах артериальное давление сгруппировано по 7 различным категориям роста для каждого возраста. Таким образом, сравнение показаний артериального давления с этими таблицами имеет важное значение при интерпретации результатов.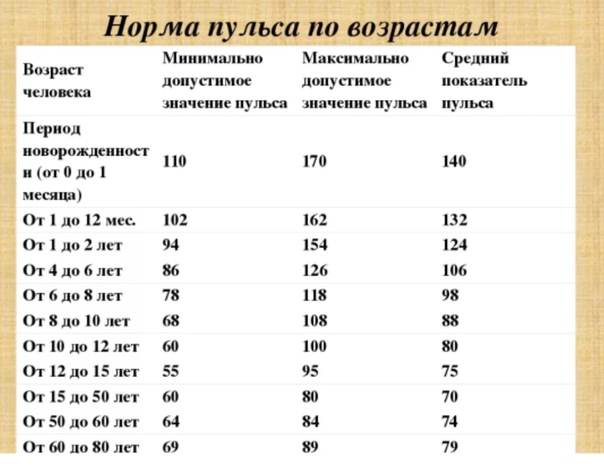

 После отщепления молекулы
После отщепления молекулы
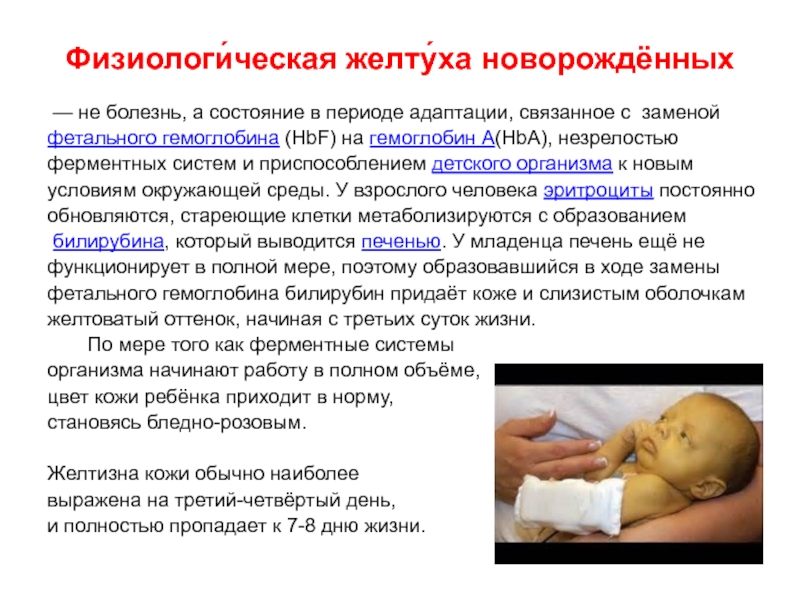
 Механическая
Механическая Теоретически одна молекула альбумина может связать две молекулы
Теоретически одна молекула альбумина может связать две молекулы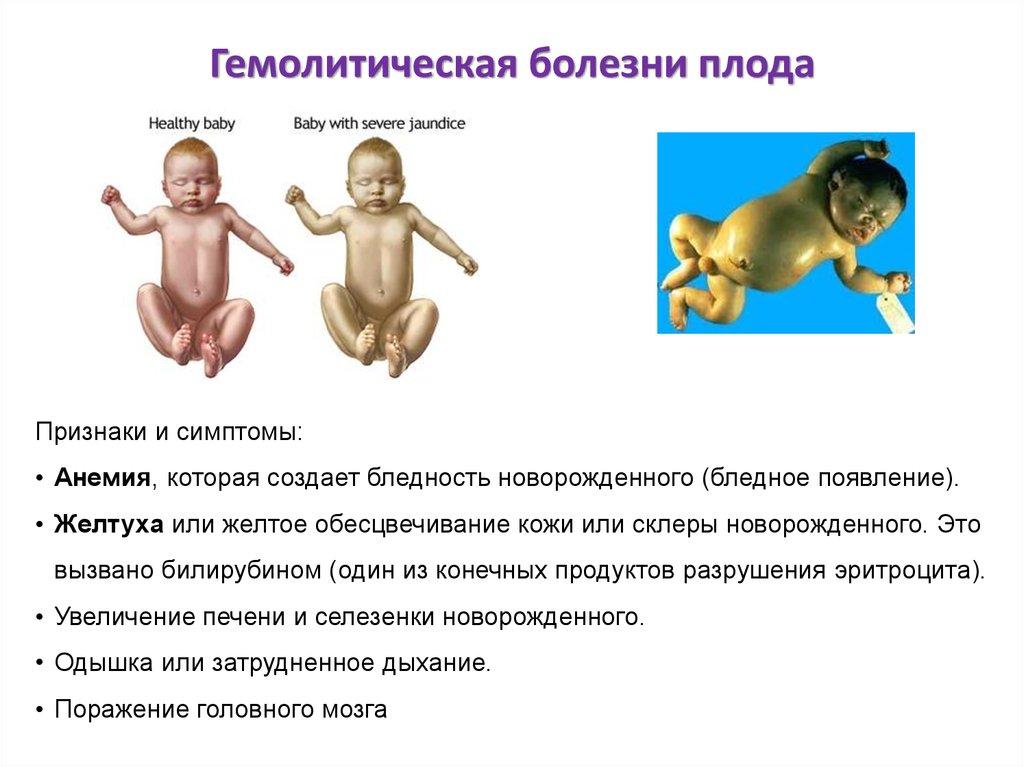
 Заселение кишечника новорожденного нормальной кишечной
Заселение кишечника новорожденного нормальной кишечной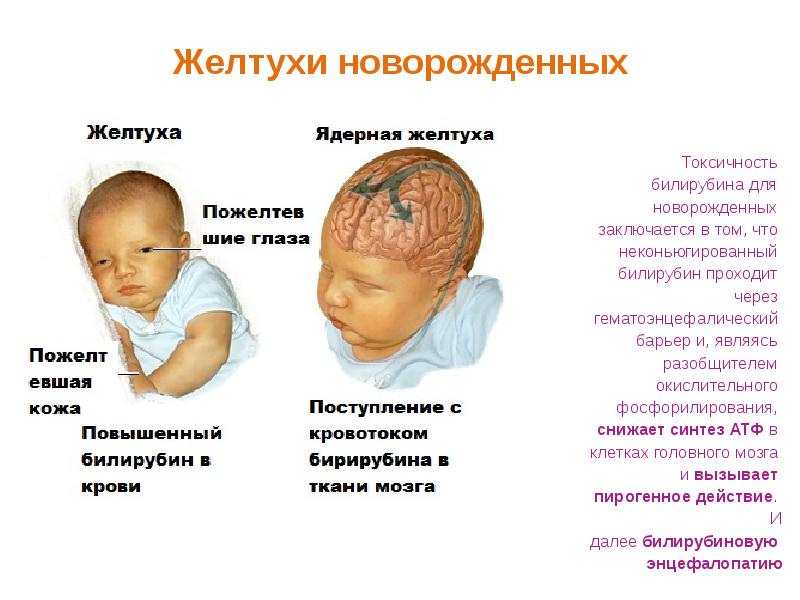
 Общее состояние
Общее состояние Длительность желтухи составляет от 3
Длительность желтухи составляет от 3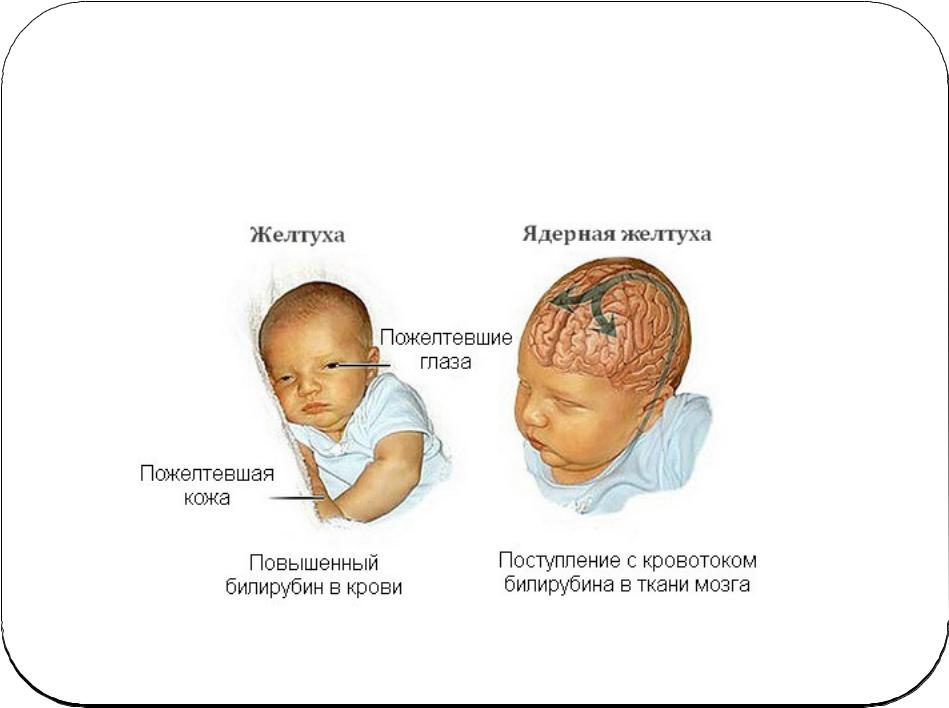
 Отличительной чертой
Отличительной чертой
 В клинической картине желтуха либо врожденная, либо появляется в течение
В клинической картине желтуха либо врожденная, либо появляется в течение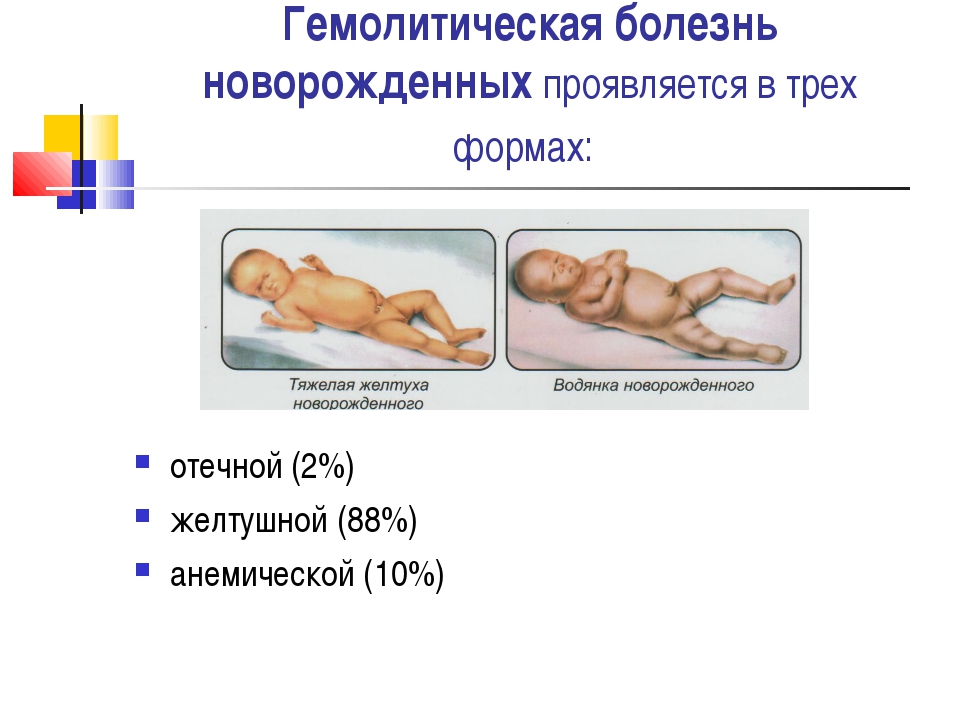 Всем женщинам с резус-отрицательной
Всем женщинам с резус-отрицательной



 Для ускорения выведения билирубина из организма иногда применяют методику
Для ускорения выведения билирубина из организма иногда применяют методику Однако они не оказывают существенного влияния на уровень сывороточного
Однако они не оказывают существенного влияния на уровень сывороточного Показаниями к проведению данной
Показаниями к проведению данной Начальная лечебная доза составляет 15–20 мг/кг в сутки. При
Начальная лечебная доза составляет 15–20 мг/кг в сутки. При
 При галактоземии применяется диета, не содержащая галактозу и
При галактоземии применяется диета, не содержащая галактозу и В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004.
В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004.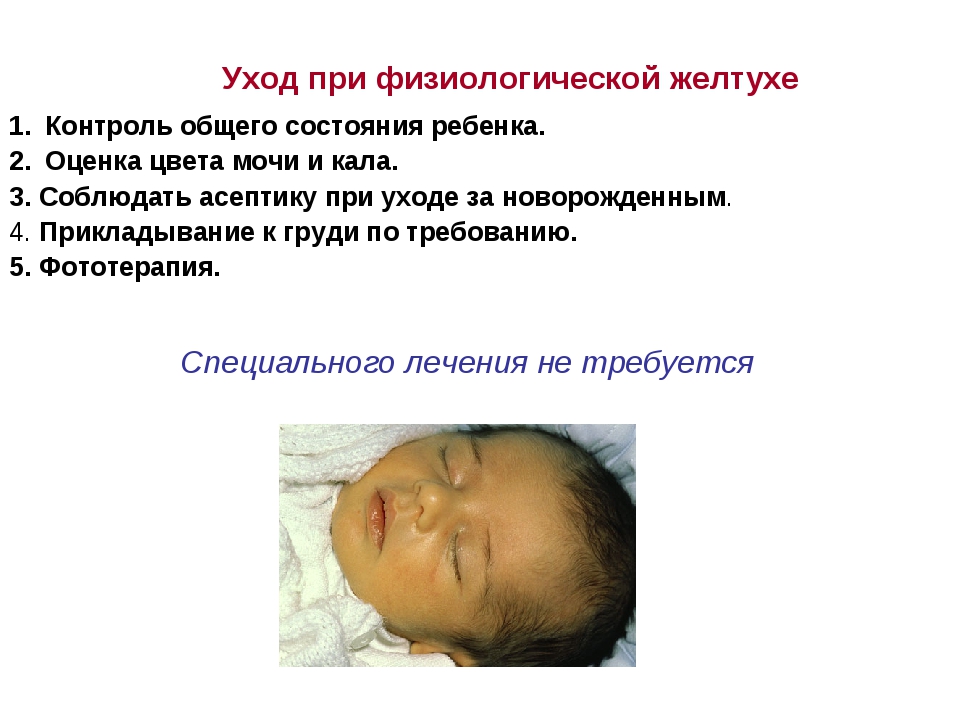 З. Г. Апросиной, Н. А.
З. Г. Апросиной, Н. А.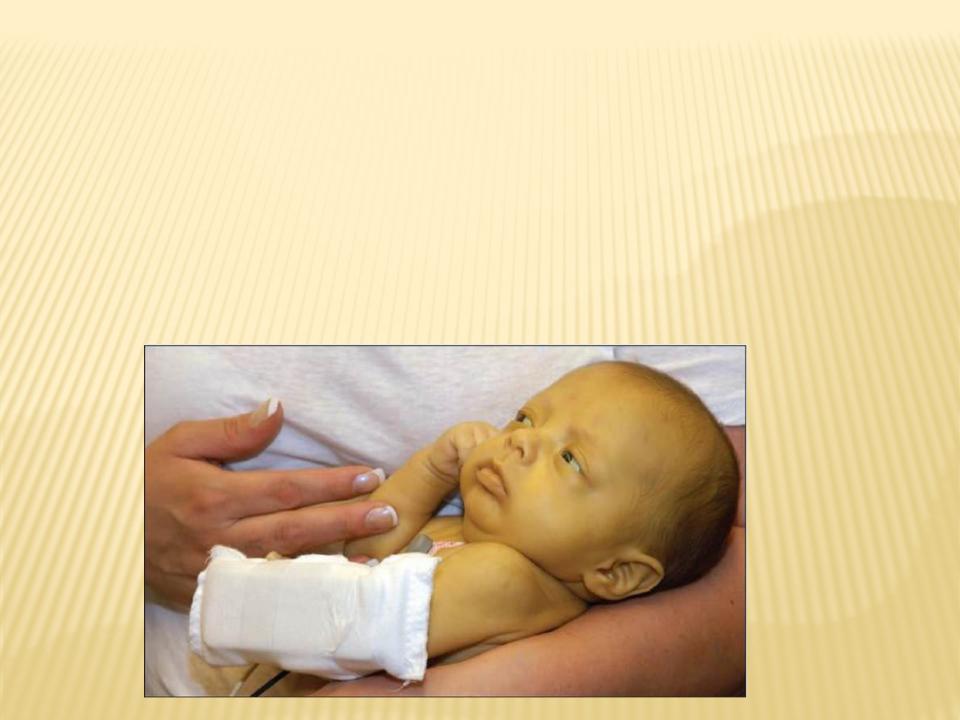
 ).
).


 Больные беспокойные. Тошнота Рвота Гипертермия – чаще рефлекторная (раздражение центра терморегуляции) Желтуха появляется через 12-24 часа от начала приступа. Сначала темнеет моча, затем склеры и кожа. Желтуха может быть транзиторной – если камень вентильный и нарастающий, если камень ущемлён
Больные беспокойные. Тошнота Рвота Гипертермия – чаще рефлекторная (раздражение центра терморегуляции) Желтуха появляется через 12-24 часа от начала приступа. Сначала темнеет моча, затем склеры и кожа. Желтуха может быть транзиторной – если камень вентильный и нарастающий, если камень ущемлён Желтушно-холецистная форма Причина желтухи двоякая: — либо камень холедоха приводит к обструкции и воспалению ЖП; — либо воспаление ЖП переходит на протоки, вызывая их непроходимость. Может быть и ферментативный холецистит. В клинической картине превалируют симптомы острого холецистита. С него начинается заболевание, а через сутки появляется желтуха.
Желтушно-холецистная форма Причина желтухи двоякая: — либо камень холедоха приводит к обструкции и воспалению ЖП; — либо воспаление ЖП переходит на протоки, вызывая их непроходимость. Может быть и ферментативный холецистит. В клинической картине превалируют симптомы острого холецистита. С него начинается заболевание, а через сутки появляется желтуха.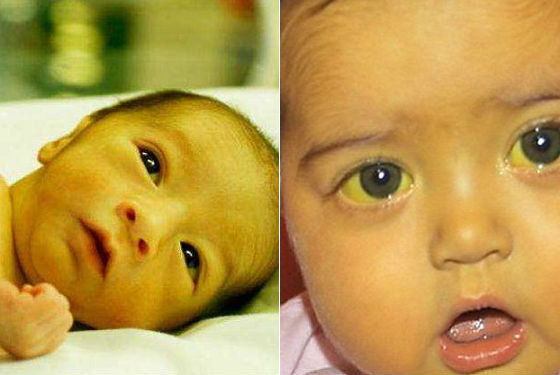 Способы: Назобилиарный дренаж ЭПСТ Стент Лапароскопическая холецистостомия При сочетании желтухи с острым холециститом или панкреатитом, тактическое решение определяет патология ЖП или ПЖ.
Способы: Назобилиарный дренаж ЭПСТ Стент Лапароскопическая холецистостомия При сочетании желтухи с острым холециститом или панкреатитом, тактическое решение определяет патология ЖП или ПЖ.
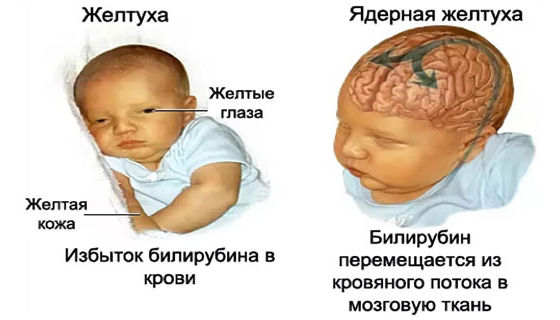 Рвота может быть с примесью желчи или без нее, в зависимости от уровня непроходимости двенадцатиперстной кишки. Обращает на себя внимание запавший живот. Из ануса может отходить как окрашенный стул, так и прозрачная слизь, что так же обусловлено уровнем непроходимости дуоденум. У таких детей рано проявляется и быстро нарастает желтуха. Наибольшую сложность в диагностике вызывает частичная непроходимость двенадцатиперстной кишки. Клинические проявления в этом случае смазаны. Рвота может носить эпизодический характер, из ануса отходит окрашенный стул, ребенок не набирает в весе, желтуха носит затяжной характер.
Рвота может быть с примесью желчи или без нее, в зависимости от уровня непроходимости двенадцатиперстной кишки. Обращает на себя внимание запавший живот. Из ануса может отходить как окрашенный стул, так и прозрачная слизь, что так же обусловлено уровнем непроходимости дуоденум. У таких детей рано проявляется и быстро нарастает желтуха. Наибольшую сложность в диагностике вызывает частичная непроходимость двенадцатиперстной кишки. Клинические проявления в этом случае смазаны. Рвота может носить эпизодический характер, из ануса отходит окрашенный стул, ребенок не набирает в весе, желтуха носит затяжной характер. Для подтверждения диагноза, в случае частичной кишечной непроходимости необходимо выполнение рентгеноконтрастного исследования желудочно-кишечного тракта с водорастворимым контрастом.
Для подтверждения диагноза, в случае частичной кишечной непроходимости необходимо выполнение рентгеноконтрастного исследования желудочно-кишечного тракта с водорастворимым контрастом.
 Обычно он появляется в течение первой недели жизни ребенка.
Обычно он появляется в течение первой недели жизни ребенка.


 В некоторых менее тяжелых случаях лечение может проводиться дома.
В некоторых менее тяжелых случаях лечение может проводиться дома.
 Обычно он расщепляется в печени и выводится из организма с калом.
Обычно он расщепляется в печени и выводится из организма с калом. Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.
Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.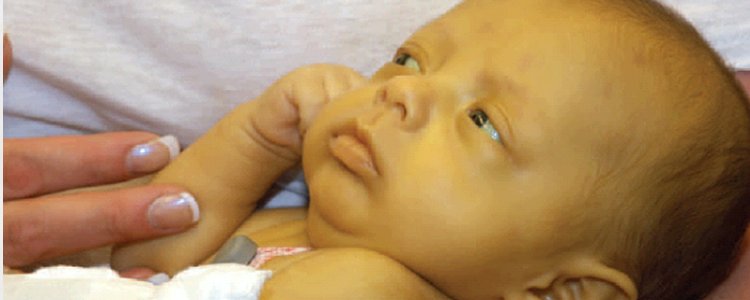

 В некоторых менее тяжелых случаях лечение может проводиться дома.
В некоторых менее тяжелых случаях лечение может проводиться дома.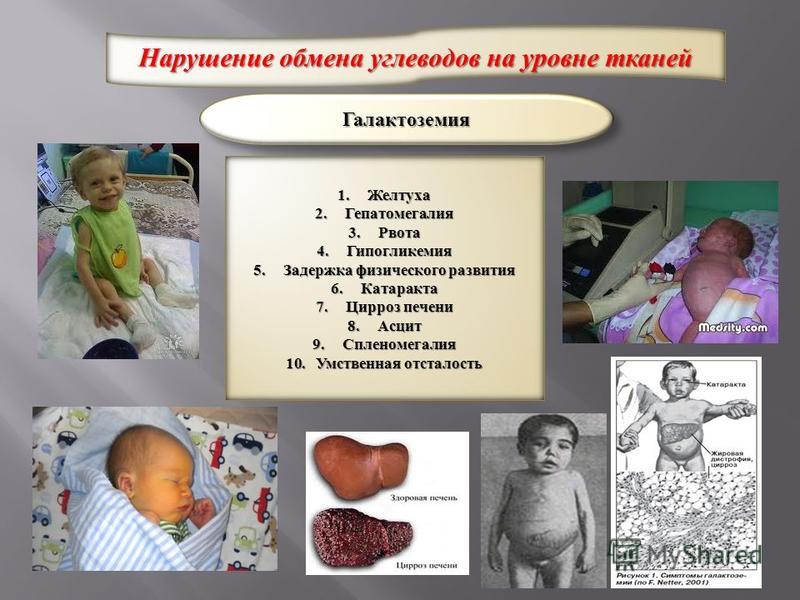

 Обычно он расщепляется в печени и выводится из организма с калом.
Обычно он расщепляется в печени и выводится из организма с калом. Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.
Это происходит через 7 дней жизни, достигая максимума через 2-3 недели.

 В некоторых менее тяжелых случаях лечение может проводиться дома.
В некоторых менее тяжелых случаях лечение может проводиться дома.

 (1) Гипербилирубинемия определяется как общий уровень билирубина в сыворотке выше 1,5…
(1) Гипербилирубинемия определяется как общий уровень билирубина в сыворотке выше 1,5…
 После рождения
После рождения
 Дополнительными факторами могут быть гемолиз
Дополнительными факторами могут быть гемолиз

 2004 год
2004 год


 Низкий уровень билирубина у новорожденных — обычное дело, не вызывает никаких проблем и проходит самостоятельно в первую неделю жизни. Однако некоторые состояния, такие как недоношенность, инфекция или определенные заболевания крови, могут привести к быстрому накоплению билирубина до токсичного уровня.
Низкий уровень билирубина у новорожденных — обычное дело, не вызывает никаких проблем и проходит самостоятельно в первую неделю жизни. Однако некоторые состояния, такие как недоношенность, инфекция или определенные заболевания крови, могут привести к быстрому накоплению билирубина до токсичного уровня. Грудное вскармливание обычно можно продолжить или прервать лишь ненадолго.
Грудное вскармливание обычно можно продолжить или прервать лишь ненадолго.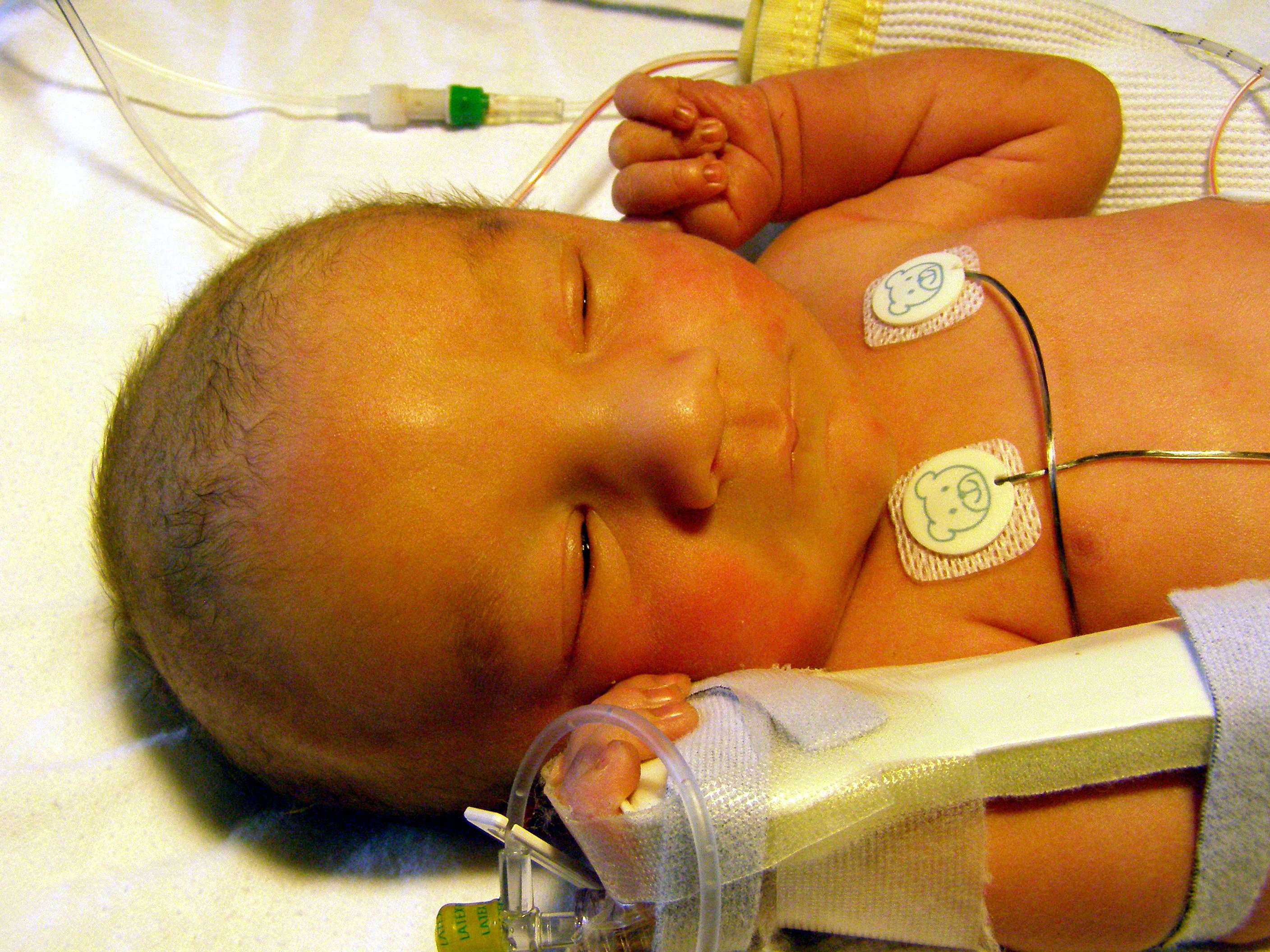 Это состояние называется ядерной желтухой.
Это состояние называется ядерной желтухой. Когда желтуха появляется к концу первой недели, это может быть связано с инфекцией. Позднее появление желтухи на второй неделе часто связано с кормлением грудным молоком, но может иметь и другие причины.
Когда желтуха появляется к концу первой недели, это может быть связано с инфекцией. Позднее появление желтухи на второй неделе часто связано с кормлением грудным молоком, но может иметь и другие причины. Цель состоит в том, чтобы не допустить повышения уровня билирубина до опасного уровня, минимизируя при этом любые негативные последствия лечения. Лечение может включать:
Цель состоит в том, чтобы не допустить повышения уровня билирубина до опасного уровня, минимизируя при этом любые негативные последствия лечения. Лечение может включать: Дети, находящиеся на грудном вскармливании и получающие фототерапию обезвоженными или страдающими чрезмерной потерей веса, могут получать добавку сцеженного молока или смеси.
Дети, находящиеся на грудном вскармливании и получающие фототерапию обезвоженными или страдающими чрезмерной потерей веса, могут получать добавку сцеженного молока или смеси.  …
… Ip S,
Ip S,
 Педиатрия .
Педиатрия .

:max_bytes(150000):strip_icc()/level-2-nicu-getty-Alvis-Upitis-56a765b33df78cf772958db0.jpg) Семин Неонатол .
Семин Неонатол .
 Рязани на 5-е сутки от начала заболевания с жалобами на непрекращающуюся и болезненную эрекцию полового члена. Эрекция возникла без видимых причин.
Рязани на 5-е сутки от начала заболевания с жалобами на непрекращающуюся и болезненную эрекцию полового члена. Эрекция возникла без видимых причин. Ребенок на 24-е сутки в удовлетворительном состоянии выписан домой. Через 6 месяцев произведена операция по поводу рубцового фимоза.
Ребенок на 24-е сутки в удовлетворительном состоянии выписан домой. Через 6 месяцев произведена операция по поводу рубцового фимоза.
 Половой член в состоянии эрекции, напряжен. Головка полового члена и спонгиозное тело уретры мягкие. Кавернозные тела полового члена плотные, болезненные при пальпации.
Половой член в состоянии эрекции, напряжен. Головка полового члена и спонгиозное тело уретры мягкие. Кавернозные тела полового члена плотные, болезненные при пальпации. Консервативное лечение с использованием гирудотерапии приводит к выздоровлению.
Консервативное лечение с использованием гирудотерапии приводит к выздоровлению. — № 12.
— № 12. Приапизм может быть первым клиническим проявлением хронического миелоидного лейкоза (ХМЛ).
Приапизм может быть первым клиническим проявлением хронического миелоидного лейкоза (ХМЛ). Однако в последнее время отмечается рост заболеваемости приапизмом вследствие широкого применения лекарственных средств для лечения эректильной дисфункции [3]. Наиболее частыми причинами приапизма являются побочный эффект лекарственных препаратов, травмы, неврологические расстройства, серповидно-клеточная анемия и другие заболевания крови [4]. Частота развития приапизма у взрослых мужчин, больных лейкозом, составляет 1-5 % [5]. Лейкоз может стать причиной развития веноокклюзивной (ишемической) формы приапизма вследствие повышенной вязкости циркулирующей крови. Приапизм может быть первым клиническим проявлением хронического миелоидного лейкоза (ХМЛ) [6-9].
Однако в последнее время отмечается рост заболеваемости приапизмом вследствие широкого применения лекарственных средств для лечения эректильной дисфункции [3]. Наиболее частыми причинами приапизма являются побочный эффект лекарственных препаратов, травмы, неврологические расстройства, серповидно-клеточная анемия и другие заболевания крови [4]. Частота развития приапизма у взрослых мужчин, больных лейкозом, составляет 1-5 % [5]. Лейкоз может стать причиной развития веноокклюзивной (ишемической) формы приапизма вследствие повышенной вязкости циркулирующей крови. Приапизм может быть первым клиническим проявлением хронического миелоидного лейкоза (ХМЛ) [6-9]. В анамнезе у больного заболеваний крови, травм, использования лекарственных препаратов для лечения эректильной дисфункции, в том числе интракавернозных инъекций, не было. Больной рассказал, что за последние два года у него было три похожих случая, когда болезненная эрекция продолжалась несколько часов и разрешалась самостоятельно после приема горячего душа. Больной к врачу не обращался.
В анамнезе у больного заболеваний крови, травм, использования лекарственных препаратов для лечения эректильной дисфункции, в том числе интракавернозных инъекций, не было. Больной рассказал, что за последние два года у него было три похожих случая, когда болезненная эрекция продолжалась несколько часов и разрешалась самостоятельно после приема горячего душа. Больной к врачу не обращался. Данные газового состава крови при пункции кавернозных тел указывали на ишемический приапизм (pH 7,10, PO2 — 30 мм рт. ст. PCO — 63 мм рт. ст.). Лечебная тактика состояла из пункционной аспирации крови иглой калибром 19G из кавернозных тел и внутрикавернозной инъекции 2 мл раствора фенилэфрина, разведенного в 0,9 % растворе натрия хлорида до концентрации 100 мкг/мл, каждые 5 минут в течение часа. После чего отмечалось постепенное исчезновение эрекции. В дальнейшем, в связи с выраженным лейкоцитозом, для обследования и лечения больной был переведен в гематологическое отделение. В пунктате костного мозга у него была выявлена гиперклеточность с ми- елоидной гиперплазией без увеличения количества бластных клеток. При цитогенетическом исследовании в клетках костного мозга выявлена филадельфийская (Ph) хромосома. На основании клинической картины, анализа крови и пунктата костного мозга у больного был диагностирован ХМЛ и начато лечение иматинибом в дозе 400 мг/сут, гидроксикарбамидом 3 г/сут, аллопуринолом 300 мг/сут.
Данные газового состава крови при пункции кавернозных тел указывали на ишемический приапизм (pH 7,10, PO2 — 30 мм рт. ст. PCO — 63 мм рт. ст.). Лечебная тактика состояла из пункционной аспирации крови иглой калибром 19G из кавернозных тел и внутрикавернозной инъекции 2 мл раствора фенилэфрина, разведенного в 0,9 % растворе натрия хлорида до концентрации 100 мкг/мл, каждые 5 минут в течение часа. После чего отмечалось постепенное исчезновение эрекции. В дальнейшем, в связи с выраженным лейкоцитозом, для обследования и лечения больной был переведен в гематологическое отделение. В пунктате костного мозга у него была выявлена гиперклеточность с ми- елоидной гиперплазией без увеличения количества бластных клеток. При цитогенетическом исследовании в клетках костного мозга выявлена филадельфийская (Ph) хромосома. На основании клинической картины, анализа крови и пунктата костного мозга у больного был диагностирован ХМЛ и начато лечение иматинибом в дозе 400 мг/сут, гидроксикарбамидом 3 г/сут, аллопуринолом 300 мг/сут. В результате лечения в течение года количество лейкоцитов крови постепенно уменьшилось до 8х109/л, приступы приапизма больше не повторялись.
В результате лечения в течение года количество лейкоцитов крови постепенно уменьшилось до 8х109/л, приступы приапизма больше не повторялись. Онко- гематологические заболевания чаще всего становится причиной развития веноокклюзивной (ишемической, низкопоточной) формы приапизма. В процессе дету- месценции важная роль принадлежит оксиду азота (NO) и простагландинам (PGI2), у онкогематологиче- ских больных вследствие гиперклеточности и повышенной вязкости циркулирующей крови нарушается синтез NO и PGI , что приводит к усилению агрегации тромбоцитов и адгезии лейкоцитов. Тромбоциты прилипают к базальной мембране синусоидальных пространств, развивается пролиферация фибробластов и нарушается сократительная функция гладкой мускулатуры кавернозных тел [12]. Таким образом, кровоток в кавернозных телах ослабевает и усиливается застой крови, что приводит к развитию приапизма. Ишемия продолжительностью более 32 часов сопровождается разрушением эндотелия и трабекул с последующим необратимым фиброзом, приводя к эректильной дисфункции [12].
Онко- гематологические заболевания чаще всего становится причиной развития веноокклюзивной (ишемической, низкопоточной) формы приапизма. В процессе дету- месценции важная роль принадлежит оксиду азота (NO) и простагландинам (PGI2), у онкогематологиче- ских больных вследствие гиперклеточности и повышенной вязкости циркулирующей крови нарушается синтез NO и PGI , что приводит к усилению агрегации тромбоцитов и адгезии лейкоцитов. Тромбоциты прилипают к базальной мембране синусоидальных пространств, развивается пролиферация фибробластов и нарушается сократительная функция гладкой мускулатуры кавернозных тел [12]. Таким образом, кровоток в кавернозных телах ослабевает и усиливается застой крови, что приводит к развитию приапизма. Ишемия продолжительностью более 32 часов сопровождается разрушением эндотелия и трабекул с последующим необратимым фиброзом, приводя к эректильной дисфункции [12]. Лечение приапизма при ХМЛ требует мультидисциплинарного подхода, который предусматривает участие урологов, гематологов, морфологов и других специалистов. Американская ассоциация урологов рекомендует комбинированный подход к лечению приапизма при ХМЛ и подчеркивает важность системной терапии ХМЛ [5].
Лечение приапизма при ХМЛ требует мультидисциплинарного подхода, который предусматривает участие урологов, гематологов, морфологов и других специалистов. Американская ассоциация урологов рекомендует комбинированный подход к лечению приапизма при ХМЛ и подчеркивает важность системной терапии ХМЛ [5].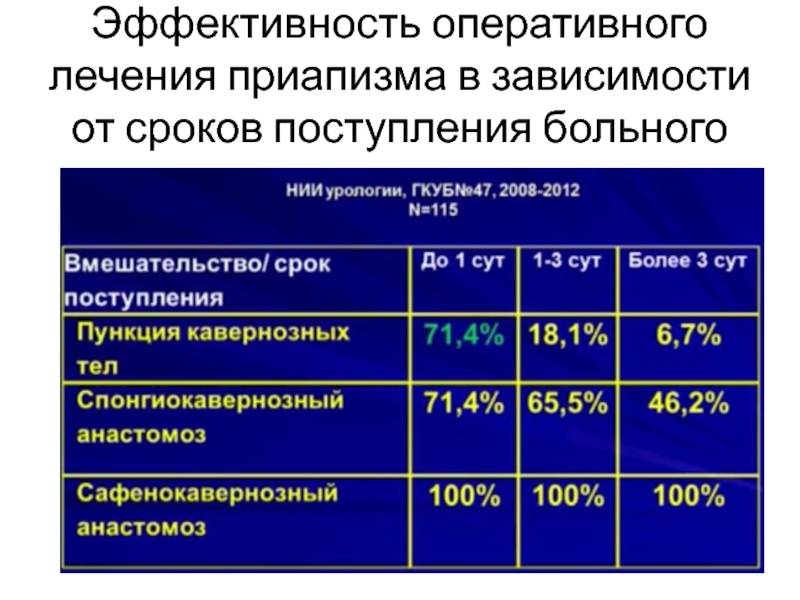 Кроме того, в тех случаях, когда шунтирующие операции оказываются неэффективными или продолжительность приапизма составила более 36 часов, выполняют имплантацию протеза полового члена.
Кроме того, в тех случаях, когда шунтирующие операции оказываются неэффективными или продолжительность приапизма составила более 36 часов, выполняют имплантацию протеза полового члена. Urology. 2001; 57 (5): 970–2.
Urology. 2001; 57 (5): 970–2. Med J Malaysia. 2018; 73(6): 420–2.
Med J Malaysia. 2018; 73(6): 420–2. Therapeutic lymphapheresis in leukostasis-induced priapism. Dtsch Med Wochenschr. 1987; 112(51–52): 1984–5.
Therapeutic lymphapheresis in leukostasis-induced priapism. Dtsch Med Wochenschr. 1987; 112(51–52): 1984–5.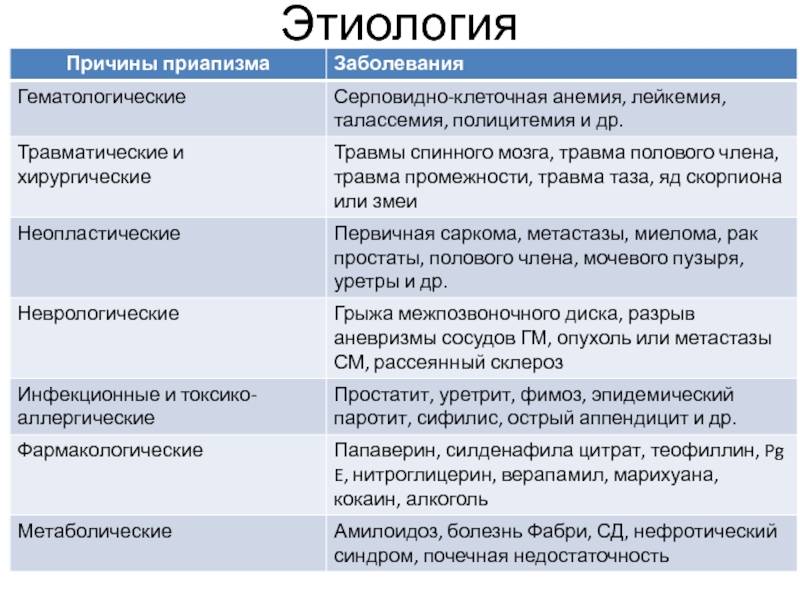 Postgrad Med. J. 2006; 82: 89–94.
Postgrad Med. J. 2006; 82: 89–94. Он же был и богом распутства и его половой член находился в состоянии постоянной эрекции. Приапизм может возникнуть как у взрослых мужчин так и у детей.
Он же был и богом распутства и его половой член находился в состоянии постоянной эрекции. Приапизм может возникнуть как у взрослых мужчин так и у детей. Причина этого вида заболевания остается неизвестной.
Причина этого вида заболевания остается неизвестной. Из наиболее опасных выделяют гипотензивные, антидепрессанты, антикоагулянты, гормоны, наркотики и афродизиаки.
Из наиболее опасных выделяют гипотензивные, антидепрессанты, антикоагулянты, гормоны, наркотики и афродизиаки. При длительной ишемии (недостаточности кровоснабжения) начинаются дегенеративные изменения клеток. А при существовании приапизма более трех суток происходит необратимое повреждение тканей полового члена, приводящее к утрате его эректильной функции, некрозу, гангрене. Половой член становится синюшным, головка приобретает фиолетовый цвет, затем становится черной. Тогда половой член приходится удалять.
При длительной ишемии (недостаточности кровоснабжения) начинаются дегенеративные изменения клеток. А при существовании приапизма более трех суток происходит необратимое повреждение тканей полового члена, приводящее к утрате его эректильной функции, некрозу, гангрене. Половой член становится синюшным, головка приобретает фиолетовый цвет, затем становится черной. Тогда половой член приходится удалять. Мочеиспускание при этом не нарушено. Головка полового члена и мочеиспускательный канал остаются мягкимим. Боль в области корня полового члена возникает позже.
Мочеиспускание при этом не нарушено. Головка полового члена и мочеиспускательный канал остаются мягкимим. Боль в области корня полового члена возникает позже. Проводят пункцию кавернозных тел под местным обезболиванием, используя специальную иглу. Через эту иглу отсасывают избыток крови, промывают кавернозные тела до алого цвета крови. Возможно введение препарата купирующего приапизм (фенилэфрин). Пункция дает хорошие результаты в основном в первые сутки от начала заболевания. По возможности выясняют причину возникновения приапизма и воздействуют на нее.
Проводят пункцию кавернозных тел под местным обезболиванием, используя специальную иглу. Через эту иглу отсасывают избыток крови, промывают кавернозные тела до алого цвета крови. Возможно введение препарата купирующего приапизм (фенилэфрин). Пункция дает хорошие результаты в основном в первые сутки от начала заболевания. По возможности выясняют причину возникновения приапизма и воздействуют на нее. Необычное состояние возникает из-за нарушения кровотока в пещеристых телах полового члена и не исчезает после полового акта.
Необычное состояние возникает из-за нарушения кровотока в пещеристых телах полового члена и не исчезает после полового акта. 
 Яровой С. К., Хромов Р. А., Дзидзария А. Г., Прохоров А. В. Вопросы ургентной андрологии. М.: Уромедиа, 2016, 120 с.
Яровой С. К., Хромов Р. А., Дзидзария А. Г., Прохоров А. В. Вопросы ургентной андрологии. М.: Уромедиа, 2016, 120 с. Non traumatic high flow priapism: arterial embolization treatment. J Radiol. 2006 Feb; 87 (2 Pt 1): 115–9.
Non traumatic high flow priapism: arterial embolization treatment. J Radiol. 2006 Feb; 87 (2 Pt 1): 115–9. Урология. 2017; 5: 86–90. DOI: 10.18565/urology.2017.5.86–90
Урология. 2017; 5: 86–90. DOI: 10.18565/urology.2017.5.86–90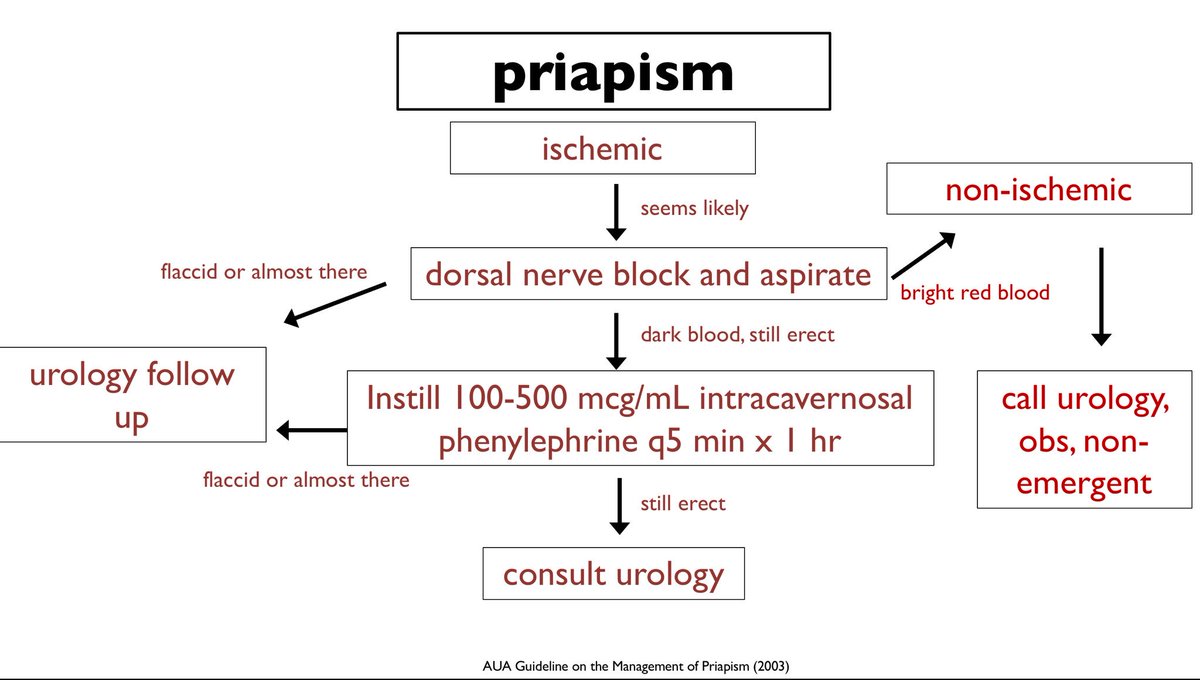 Dabbeche C, Neji H, Haddar S, Daoud E, Ben Mahfoudh K, Mnif J. Post-traumatic priapism successfully managed with selective embolization. Congress: CIRSE 2010. e-Poster: P-100.
Dabbeche C, Neji H, Haddar S, Daoud E, Ben Mahfoudh K, Mnif J. Post-traumatic priapism successfully managed with selective embolization. Congress: CIRSE 2010. e-Poster: P-100. Corbetta JP, Durán V, Burek C, Sager C, Weller S, Paz E, Lopez JC. High flow priapism: diagnosis and treatment in pediatric population. Pediatr Surg Int. 2011 Nov; 27 (11): 1217–21. DOI: 10.1007/s00383–011–2911–7
Corbetta JP, Durán V, Burek C, Sager C, Weller S, Paz E, Lopez JC. High flow priapism: diagnosis and treatment in pediatric population. Pediatr Surg Int. 2011 Nov; 27 (11): 1217–21. DOI: 10.1007/s00383–011–2911–7 Radiologia. 2008 Mar-Apr; 50 (2): 163–7.
Radiologia. 2008 Mar-Apr; 50 (2): 163–7. Яровой С. К., Хромов Р. А. Тактика экстренной урологической помощи при ишемическом приапизме. Лечащий врач. 2014; 1: 46–49.
Яровой С. К., Хромов Р. А. Тактика экстренной урологической помощи при ишемическом приапизме. Лечащий врач. 2014; 1: 46–49. Высокая эффективность БДВД при обструктивном мегауретере отмечена в 31 из 43 мочеточников, что составило 72 % положительных исходов. Длительность стентиро-вания после БДВД составила от 1 до 15 месяцев. Нормализация мочеиспускания при КЗУ после первой лазерной абляции клапана получена у 48 детей, в 4 случаях были необходимы повторные абляции. Длительность катетеризации после вмешательства была от 11 до 40 суток. Рассечение уретероцеле было эффективным у 88 детей. В 3 случаях операция проведена повторно. ПМР в дальнейшем был диагностирован у 15 детей (13,6 %), по поводу чего 12 пациентам выполнено ЭЛПМР, в 3 случаях — геминефроуретерэктомия. После БТТ при СНМП у 93 детей отмечено значительное увеличение емкости мочевого пузыря, улучшение показателей растяжимости стенки и улучшение удержания мочи. Этапные операции проведены 194 раза, до 7 раз у одного пациента, с интервалом 6-12 месяцев.
Высокая эффективность БДВД при обструктивном мегауретере отмечена в 31 из 43 мочеточников, что составило 72 % положительных исходов. Длительность стентиро-вания после БДВД составила от 1 до 15 месяцев. Нормализация мочеиспускания при КЗУ после первой лазерной абляции клапана получена у 48 детей, в 4 случаях были необходимы повторные абляции. Длительность катетеризации после вмешательства была от 11 до 40 суток. Рассечение уретероцеле было эффективным у 88 детей. В 3 случаях операция проведена повторно. ПМР в дальнейшем был диагностирован у 15 детей (13,6 %), по поводу чего 12 пациентам выполнено ЭЛПМР, в 3 случаях — геминефроуретерэктомия. После БТТ при СНМП у 93 детей отмечено значительное увеличение емкости мочевого пузыря, улучшение показателей растяжимости стенки и улучшение удержания мочи. Этапные операции проведены 194 раза, до 7 раз у одного пациента, с интервалом 6-12 месяцев. Результат в виде полного избавления от конкрементов после процедуры нефролитола-паксии получен у 15 из 22 детей, в 7 случаях лапаксия проведена повторно.
Результат в виде полного избавления от конкрементов после процедуры нефролитола-паксии получен у 15 из 22 детей, в 7 случаях лапаксия проведена повторно. И. Комиссаров, И.Ю. Алешин
И. Комиссаров, И.Ю. Алешин ециальный выпуск
ециальный выпуск
 profunda penis диагностировано через 3 месяца. При УЗИ объем эмбо-ла не уменьшен, размывания не происходит, периферической реакции на инородное тело в виде сосудистых эхоизменений в капсуле не отмечается. Центральный кровоток в кавернозных телах симметричен, прослеживается на всем протяжении a. profunda penis с 2 сторон, с отчетливой симметричной пульсацией.
profunda penis диагностировано через 3 месяца. При УЗИ объем эмбо-ла не уменьшен, размывания не происходит, периферической реакции на инородное тело в виде сосудистых эхоизменений в капсуле не отмечается. Центральный кровоток в кавернозных телах симметричен, прослеживается на всем протяжении a. profunda penis с 2 сторон, с отчетливой симметричной пульсацией. Опираясь на удачный опыт, полученный при лечении ребенка с редкой формой артериального приапизма, можно предположить высокую эффективность и безопасность использования рентгенхирургиче-ских технологий лечения с использованием синтетических стабильных сосудистых эмбо-лов у таких пациентов.
Опираясь на удачный опыт, полученный при лечении ребенка с редкой формой артериального приапизма, можно предположить высокую эффективность и безопасность использования рентгенхирургиче-ских технологий лечения с использованием синтетических стабильных сосудистых эмбо-лов у таких пациентов. Мочеиспускание не нарушается. Половой акт не приносит облегчения. Обычно приапизм начинается ночью во время сна.
Мочеиспускание не нарушается. Половой акт не приносит облегчения. Обычно приапизм начинается ночью во время сна.
 Тогда половой член приходится удалять. Такой механизм развития приапизма называется ишемическим или приапизмом со слабым кровоснабжением.
Тогда половой член приходится удалять. Такой механизм развития приапизма называется ишемическим или приапизмом со слабым кровоснабжением. Иногда проводят ультразвуковое исследование сосудов полового члена. Для уточнения диагноза может быть проведена пункция кавернозных тел. При ишемическом типе приапизма кровь, полученная при пункции, бывает темного цвета. При приапизме с хорошим кровоснабжением окраска крови алая. В случае присоединения инфекции и возникновения гнойного кавернита, получают гнойное содержимое.
Иногда проводят ультразвуковое исследование сосудов полового члена. Для уточнения диагноза может быть проведена пункция кавернозных тел. При ишемическом типе приапизма кровь, полученная при пункции, бывает темного цвета. При приапизме с хорошим кровоснабжением окраска крови алая. В случае присоединения инфекции и возникновения гнойного кавернита, получают гнойное содержимое.
 Приапизм с низким потоком — это неотложная ситуация, и ее необходимо немедленно лечить.
Приапизм с низким потоком — это неотложная ситуация, и ее необходимо немедленно лечить.  Анализы крови также могут быть выполнены для проверки состояния, которое может привести к приапизму.
Анализы крови также могут быть выполнены для проверки состояния, которое может привести к приапизму. Лечащий врач вашего ребенка также может промыть кровеносные сосуды физиологическим раствором.
Лечащий врач вашего ребенка также может промыть кровеносные сосуды физиологическим раствором.
 Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health Обычно эрекция возникает из-за раздражителя. Кровеносные сосуды в половом члене расслабляются и позволяют большему количеству крови поступать в половой член.В то же время сокращаются другие сосуды, что приводит к уменьшению кровотока из полового члена, вызывая эрекцию. Обычно после снятия раздражителя пенис возвращается в нормальное нежесткое состояние.
Обычно эрекция возникает из-за раздражителя. Кровеносные сосуды в половом члене расслабляются и позволяют большему количеству крови поступать в половой член.В то же время сокращаются другие сосуды, что приводит к уменьшению кровотока из полового члена, вызывая эрекцию. Обычно после снятия раздражителя пенис возвращается в нормальное нежесткое состояние. Сосуды в половом члене маленькие и легко закупориваются, когда красные кровяные тельца слипаются и слипаются.Длительные эпизоды приапизма очень болезненны и могут привести к рубцеванию и импотенции (потере способности к эрекции). Если у вашего ребенка эрекция продолжается более 2 часов, доставьте его в отделение неотложной помощи для лечения и сообщите об этом медсестре, ведущей ваше дело.
Сосуды в половом члене маленькие и легко закупориваются, когда красные кровяные тельца слипаются и слипаются.Длительные эпизоды приапизма очень болезненны и могут привести к рубцеванию и импотенции (потере способности к эрекции). Если у вашего ребенка эрекция продолжается более 2 часов, доставьте его в отделение неотложной помощи для лечения и сообщите об этом медсестре, ведущей ваше дело. Это серьезное событие, и вам следует немедленно отвезти ребенка в отделение неотложной помощи. Лекарства для лечения приапизма лучше всего работают, если их вводить в течение первых 4 часов после начала обострения. Если не лечить, это может привести к необратимым повреждениям. Пенис будет возбужденным, болезненным и нежным.
Это серьезное событие, и вам следует немедленно отвезти ребенка в отделение неотложной помощи. Лекарства для лечения приапизма лучше всего работают, если их вводить в течение первых 4 часов после начала обострения. Если не лечить, это может привести к необратимым повреждениям. Пенис будет возбужденным, болезненным и нежным.

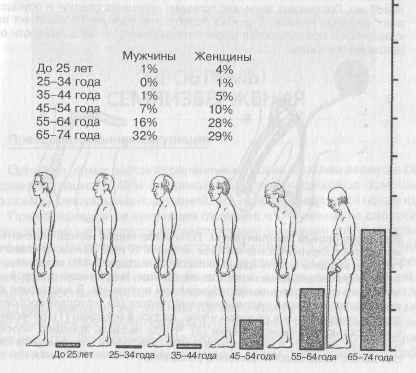

 Мы представляем 13-летнего мальчика, не ведущего половую жизнь, поступившего в нашу амбулаторную клинику с длительной (3,5 часа) устойчивой болезненной эрекцией. Насколько нам известно, идиопатический приапизм с низкой скоростью потока у мальчиков препубертатного возраста ранее не описывался в литературе. Наш случай — первый случай, о котором было сообщено в предпубертатном возрасте.
Мы представляем 13-летнего мальчика, не ведущего половую жизнь, поступившего в нашу амбулаторную клинику с длительной (3,5 часа) устойчивой болезненной эрекцией. Насколько нам известно, идиопатический приапизм с низкой скоростью потока у мальчиков препубертатного возраста ранее не описывался в литературе. Наш случай — первый случай, о котором было сообщено в предпубертатном возрасте.
 При осмотре половой член эректирован с мягкой головкой.А
При осмотре половой член эректирован с мягкой головкой.А При осмотре его пенис был вялым
При осмотре его пенис был вялым Полное парентеральное питание с высоким содержанием жира также
Полное парентеральное питание с высоким содержанием жира также

 Однако очень часто это проявляется как единичное событие [13]. Первоначальное лечение должно быть направлено на системное лечение основного заболевания (например,g., при серповидно-клеточной анемии быстрая гидратация существует при внутривенном введении жидкостей в два-три раза выше поддерживающей нормы) и анальгезии меперидином или морфином, а также гипертрансфузии уплотненных эритроцитов для повышения гемоглобина до более 10-12 мг на дл [14]. Кроме того, следует предпринять попытку телесной аспирации и инстилляции норэпинефрина. К счастью, большинство случаев серповидно-клеточного приапизма у детей быстро разрешаются с помощью этих мер. Однако, если это не удается, и половой член остается эрегированным и болезненным дольше, тогда
Однако очень часто это проявляется как единичное событие [13]. Первоначальное лечение должно быть направлено на системное лечение основного заболевания (например,g., при серповидно-клеточной анемии быстрая гидратация существует при внутривенном введении жидкостей в два-три раза выше поддерживающей нормы) и анальгезии меперидином или морфином, а также гипертрансфузии уплотненных эритроцитов для повышения гемоглобина до более 10-12 мг на дл [14]. Кроме того, следует предпринять попытку телесной аспирации и инстилляции норэпинефрина. К счастью, большинство случаев серповидно-клеточного приапизма у детей быстро разрешаются с помощью этих мер. Однако, если это не удается, и половой член остается эрегированным и болезненным дольше, тогда Должен ли приапизм повторяться после первого эпизода? Это состояние называется заиканием или рецидивирующим приапизмом [16–18]. Патофизиология приапизма заикания неизвестна. Предполагается, что подавление адренорецепторов в кавернозной гладкой мускулатуре или рубцевание интракавернозных венул может вызвать рецидивы [8]. В литературе предлагается несколько эмпирических методов лечения для предотвращения рецидивов, таких как низкие дозы аспирина и дигиталиса.Недавно Burnett et al. постулировали, что дефицит глюкозо-6-фосфатдегидрогеназы (дефицит G6PD) может служить объяснением идиопатического приапизма. Они заметили, что рецидивы приапизма в достаточной степени разрешились с помощью терапии низкими дозами ингибитора ФДЭ5, и объяснили это наблюдение тем фактом, что дефицит G6PD создает патофизиологическую среду, соответствующую аберрантному сигналу оксида азота (NO) и повышенному окислительному стрессу в пещеристом теле [19]. .
Должен ли приапизм повторяться после первого эпизода? Это состояние называется заиканием или рецидивирующим приапизмом [16–18]. Патофизиология приапизма заикания неизвестна. Предполагается, что подавление адренорецепторов в кавернозной гладкой мускулатуре или рубцевание интракавернозных венул может вызвать рецидивы [8]. В литературе предлагается несколько эмпирических методов лечения для предотвращения рецидивов, таких как низкие дозы аспирина и дигиталиса.Недавно Burnett et al. постулировали, что дефицит глюкозо-6-фосфатдегидрогеназы (дефицит G6PD) может служить объяснением идиопатического приапизма. Они заметили, что рецидивы приапизма в достаточной степени разрешились с помощью терапии низкими дозами ингибитора ФДЭ5, и объяснили это наблюдение тем фактом, что дефицит G6PD создает патофизиологическую среду, соответствующую аберрантному сигналу оксида азота (NO) и повышенному окислительному стрессу в пещеристом теле [19]. . Конечная цель
Конечная цель Приапизм при серповидно-клеточной анемии; заболеваемость, риск
Приапизм при серповидно-клеточной анемии; заболеваемость, риск N Engl J Med.
N Engl J Med. Х.
Х. Дж., Юенеманн К.П. Приапизм: этиология, патофизиология
Дж., Юенеманн К.П. Приапизм: этиология, патофизиология 2003; 170: 26-34.
2003; 170: 26-34. Eur Urol. 2001; 39: 20-3.
Eur Urol. 2001; 39: 20-3. 1985; 143: 321.
1985; 143: 321.
 Int J Impot Res. 2004; 16: 346-9.
Int J Impot Res. 2004; 16: 346-9.
 JR Soc Med. 2003. 96: 562–5.
JR Soc Med. 2003. 96: 562–5. 2005; 1: 316–7.
2005; 1: 316–7.


 Травма промежности — наиболее частая причина этого состояния. Мы сообщаем о 7-летнем мальчике с идиопатическим неишемическим приапизмом, который разрешился спонтанно после четырех недель бдительного ожидания.
Травма промежности — наиболее частая причина этого состояния. Мы сообщаем о 7-летнем мальчике с идиопатическим неишемическим приапизмом, который разрешился спонтанно после четырех недель бдительного ожидания. [2] Мы сообщаем о случае неишемического приапизма у ребенка без видимой причины.
[2] Мы сообщаем о случае неишемического приапизма у ребенка без видимой причины.
 В предыдущих отчетах о семи детях с неишемическим приапизмом из-за травмы спонтанное разрешение происходило через 5 дней — 9 месяцев (в среднем через 2 недели) после начала.[2] У двух детей с неишемическим приапизмом неизвестной этиологии приапизм разрешился спонтанно через 25 дней после постановки диагноза. Другой пациент перенес эмболизацию артерио-кавернозной фистулы после трех недель бдительного ожидания. [4,5] Однако нет четких указаний на приемлемую безопасную продолжительность бдительного ожидания у педиатрических или взрослых пациентов.
В предыдущих отчетах о семи детях с неишемическим приапизмом из-за травмы спонтанное разрешение происходило через 5 дней — 9 месяцев (в среднем через 2 недели) после начала.[2] У двух детей с неишемическим приапизмом неизвестной этиологии приапизм разрешился спонтанно через 25 дней после постановки диагноза. Другой пациент перенес эмболизацию артерио-кавернозной фистулы после трех недель бдительного ожидания. [4,5] Однако нет четких указаний на приемлемую безопасную продолжительность бдительного ожидания у педиатрических или взрослых пациентов.

 Многие аномалии развития медицина научилась успешно лечить сразу после рождения малыша или еще в утробе матери.
Многие аномалии развития медицина научилась успешно лечить сразу после рождения малыша или еще в утробе матери.
 Они приводят к уменьшению массы тела у детей, вызывают рвоту, застой желчи, увеличение кислотности, вздутие живота, сильную непроходимость кишечника. Если вовремя не принять меры, может произойти летальный исход.
Они приводят к уменьшению массы тела у детей, вызывают рвоту, застой желчи, увеличение кислотности, вздутие живота, сильную непроходимость кишечника. Если вовремя не принять меры, может произойти летальный исход. Врожденные деформации всегда проявляют себя в определенный период времени. Изменения хорошо заметны, доставляют много проблем или они не значительны и становятся причиной легкого искривления. Точно установить частоту пороков позвоночника не удается, так как они имеют скрытую форму.
Врожденные деформации всегда проявляют себя в определенный период времени. Изменения хорошо заметны, доставляют много проблем или они не значительны и становятся причиной легкого искривления. Точно установить частоту пороков позвоночника не удается, так как они имеют скрытую форму. По мере роста и развития ребенка дисплазия, полученная при рождении, становится все более заметной. Появляются следующие симптомы: укорочение ноги, стопа немного вывернута наружу со стороны вывиха, складки на ягодицах новорожденного ассиметричны, ограничения в разведении бедер.
По мере роста и развития ребенка дисплазия, полученная при рождении, становится все более заметной. Появляются следующие симптомы: укорочение ноги, стопа немного вывернута наружу со стороны вывиха, складки на ягодицах новорожденного ассиметричны, ограничения в разведении бедер. Такое название получено путем сочетания первых букв названия патологий, входящих в число этого синдрома. Он включает в себя: аномалии позвоночника, разные виды пороков сердца, трахеопищеводный свищ с атрезией пищевода, патологии почек, различные дефекты лучевой кости.
Такое название получено путем сочетания первых букв названия патологий, входящих в число этого синдрома. Он включает в себя: аномалии позвоночника, разные виды пороков сердца, трахеопищеводный свищ с атрезией пищевода, патологии почек, различные дефекты лучевой кости. Для лечения применяются операции при ВДНК.
Для лечения применяются операции при ВДНК. В 2013 году в женском отделении была открыта многопрофильная клиника пренатальной диагностики, в которой ведут прием специалисты в области гинекологии, генетики и кардиологии из детской больницы «Сафра» и больницы «Шиба». Здесь проводится комплексная диагностика врожденных пороков сердца во время беременности, а также предлагаются услуги консультации будущим родителям.
В 2013 году в женском отделении была открыта многопрофильная клиника пренатальной диагностики, в которой ведут прием специалисты в области гинекологии, генетики и кардиологии из детской больницы «Сафра» и больницы «Шиба». Здесь проводится комплексная диагностика врожденных пороков сердца во время беременности, а также предлагаются услуги консультации будущим родителям. Чаще встречаются врожденные пороки и аномалии развития, метаболические нарушения. Экологическая ситуация пока не улучшается. Экологичные методы производства используются далеко не везде. Ухудшение состояния окружающей среды не может пройти бесследно для человека. С каждым годом растет количество таких заболеваний, как сахарный диабет, болезни мочеполовой системы, системы кровообращения, дыхательной системы. Здесь работает множество факторов, а беременной женщине, страдающей такими патологиями, сложно выносить и родить здорового ребенка. И даже несмотря на улучшающуюся с каждым годом ситуацию в диагностике начала беременности, ранней стадии многих заболеваний, мы пока не добились улучшения показателей состояния здоровья будущих мам и пап и, соответственно, будущих поколений.
Чаще встречаются врожденные пороки и аномалии развития, метаболические нарушения. Экологическая ситуация пока не улучшается. Экологичные методы производства используются далеко не везде. Ухудшение состояния окружающей среды не может пройти бесследно для человека. С каждым годом растет количество таких заболеваний, как сахарный диабет, болезни мочеполовой системы, системы кровообращения, дыхательной системы. Здесь работает множество факторов, а беременной женщине, страдающей такими патологиями, сложно выносить и родить здорового ребенка. И даже несмотря на улучшающуюся с каждым годом ситуацию в диагностике начала беременности, ранней стадии многих заболеваний, мы пока не добились улучшения показателей состояния здоровья будущих мам и пап и, соответственно, будущих поколений.  Неврологические расстройства — как следствие гипоксических нарушений во время беременности и родов. Метаболические нарушения, включая нарушения билиарного обмена (что приводит к дисфункции желчного пузыря – ред.) на первом месяце жизни ребенка. Врожденные аномалии и пороки развития, число которых неуклонно растет.
Неврологические расстройства — как следствие гипоксических нарушений во время беременности и родов. Метаболические нарушения, включая нарушения билиарного обмена (что приводит к дисфункции желчного пузыря – ред.) на первом месяце жизни ребенка. Врожденные аномалии и пороки развития, число которых неуклонно растет. Дети до года, ввиду своего маленького возраста, имеют склонность к быстрому развитию бурной картины болезни и возникновению угрожающих осложнений. Поэтому в случае этой возрастной группы заниматься самолечением категорически противопоказано, оставьте это врачу. В более старшем возрасте, при отсутствии хронической патологии у ребенка и адекватном самочувствии, опытная мама может какое-то время понаблюдать за состоянием своего ребенка. Но не стоит забывать, что главная совместная обязанность мамы и врача — не навредить.
Дети до года, ввиду своего маленького возраста, имеют склонность к быстрому развитию бурной картины болезни и возникновению угрожающих осложнений. Поэтому в случае этой возрастной группы заниматься самолечением категорически противопоказано, оставьте это врачу. В более старшем возрасте, при отсутствии хронической патологии у ребенка и адекватном самочувствии, опытная мама может какое-то время понаблюдать за состоянием своего ребенка. Но не стоит забывать, что главная совместная обязанность мамы и врача — не навредить.  Постарайтесь найти врача, которому вы сможете довериться, поверьте, никто лучше опытного доктора не сможет вам всё объяснить. К тому же, лечение ребенка никак не может состояться без грамотного, тщательного осмотра.
Постарайтесь найти врача, которому вы сможете довериться, поверьте, никто лучше опытного доктора не сможет вам всё объяснить. К тому же, лечение ребенка никак не может состояться без грамотного, тщательного осмотра.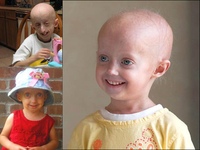 Врачи-педиатры каждый день должны проводить обязательную работу с родителями на тему вакцинации. Каждый ребенок индивидуален и требует грамотного, бережного подхода. Педиатр, который наблюдает за ростом и развитием малыша, хорошо знает его особенности, регулярно общается с его родителями, вызывает у них доверие, помогает составить индивидуальный план вакцинации. При этом обязательно обсуждаются все нюансы, проводится подробная беседа, родители получают всю необходимую информацию. Как правило, это помогает рассеять все страхи, возникающие у мам и пап чаще всего от неправильной, искаженной информации, от неполного понимания самого процесса вакцинации.
Врачи-педиатры каждый день должны проводить обязательную работу с родителями на тему вакцинации. Каждый ребенок индивидуален и требует грамотного, бережного подхода. Педиатр, который наблюдает за ростом и развитием малыша, хорошо знает его особенности, регулярно общается с его родителями, вызывает у них доверие, помогает составить индивидуальный план вакцинации. При этом обязательно обсуждаются все нюансы, проводится подробная беседа, родители получают всю необходимую информацию. Как правило, это помогает рассеять все страхи, возникающие у мам и пап чаще всего от неправильной, искаженной информации, от неполного понимания самого процесса вакцинации. Чтобы доверить жизнь и гармоничное развитие малыша в руки доктору, родители должны быть полностью уверены в его абсолютной компетентности, немаловажную роль здесь играет опыт специалиста, готовность помочь и внимательное отношение. При первом знакомстве врачу крайне важно установить контакт с маленьким пациентом, не только с его родителями, для того, чтобы дальнейшее общение проходило комфортно для ребенка, без дополнительного стресса. Только благодаря этим компонентам и возможно возникновение доверия, а это залог стопроцентного успеха.
Чтобы доверить жизнь и гармоничное развитие малыша в руки доктору, родители должны быть полностью уверены в его абсолютной компетентности, немаловажную роль здесь играет опыт специалиста, готовность помочь и внимательное отношение. При первом знакомстве врачу крайне важно установить контакт с маленьким пациентом, не только с его родителями, для того, чтобы дальнейшее общение проходило комфортно для ребенка, без дополнительного стресса. Только благодаря этим компонентам и возможно возникновение доверия, а это залог стопроцентного успеха. При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца.
При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца. 
 К сожалению, возможности ультразвукового исследования не безграничны. Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком.
К сожалению, возможности ультразвукового исследования не безграничны. Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком. Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья. Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья. Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы. Между тем существуют способы предупредить появление на свет неизлечимо больного ребенка и родить заведомо здоровое дитя. Для этого мы призываем наших пациентов планировать беременность, то есть обследоваться до ее наступления!
Между тем существуют способы предупредить появление на свет неизлечимо больного ребенка и родить заведомо здоровое дитя. Для этого мы призываем наших пациентов планировать беременность, то есть обследоваться до ее наступления! Однако и сейчас статистика не утешает. Даже у здоровых родителей может родиться неполноценный ребенок. Виной тому – плохая экология, стрессы, другие неблагоприятные факторы. Во всем мире давно уже принято говорить о планируемой беременности. Это означает не просто запланировать рождение ребенка на то время, когда вам это удобно – в материальном плане, а пройти полное медицинское обследование. Особенно важно проводить весь комплекс дородовой диагностики и лечения женщинам, которые уже родили ребенка с врожденным пороком и планируют еще иметь детей.
Однако и сейчас статистика не утешает. Даже у здоровых родителей может родиться неполноценный ребенок. Виной тому – плохая экология, стрессы, другие неблагоприятные факторы. Во всем мире давно уже принято говорить о планируемой беременности. Это означает не просто запланировать рождение ребенка на то время, когда вам это удобно – в материальном плане, а пройти полное медицинское обследование. Особенно важно проводить весь комплекс дородовой диагностики и лечения женщинам, которые уже родили ребенка с врожденным пороком и планируют еще иметь детей. Многие аномалии или пороки развития, которые можно выявить на сроке 11-14 недель, определить позднее невозможно. А их выявление позволяет заранее спланировать родоразрешение, необходимое оперативное вмешательство, план лечения, и, как следствие, сохранить ребенку здоровье.
Многие аномалии или пороки развития, которые можно выявить на сроке 11-14 недель, определить позднее невозможно. А их выявление позволяет заранее спланировать родоразрешение, необходимое оперативное вмешательство, план лечения, и, как следствие, сохранить ребенку здоровье.
 Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком.
Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком. Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка.
Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка. Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья. Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья. Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.






 Дети имеют две хромосомы 21 пары и дополнительный материал 21 хромосомы. При этом часть 21-й хромосомы перемещается на другую при нарушении деления хромосом во время формирования сперматозоидов и яйцеклеток родителей (примерно 25 % случаев транслокации) или в момент зачатия (около 75 % случаев).
Дети имеют две хромосомы 21 пары и дополнительный материал 21 хромосомы. При этом часть 21-й хромосомы перемещается на другую при нарушении деления хромосом во время формирования сперматозоидов и яйцеклеток родителей (примерно 25 % случаев транслокации) или в момент зачатия (около 75 % случаев)./GettyImages-526059357-567aa4bf3df78ccc15530c60.jpg)
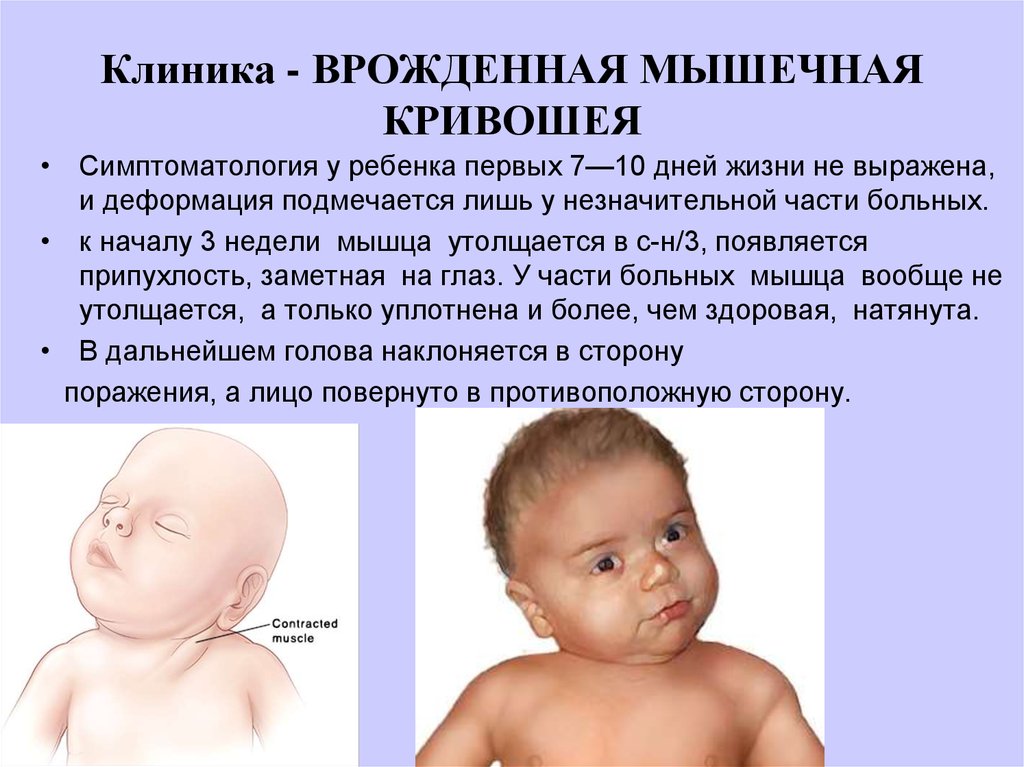 На синдром Дауна проверяют новорождённых. Беременным также назначаются исследования, направленные на выявление синдрома Дауна у плода.
На синдром Дауна проверяют новорождённых. Беременным также назначаются исследования, направленные на выявление синдрома Дауна у плода.
 Низкий уровень эстриола бывает признаком синдрома Дауна.
Низкий уровень эстриола бывает признаком синдрома Дауна.
 Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
Longo, Dennis L. Kasper, J. Larry Jameson, Anthony S. Fauci, Harrison’s principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011.
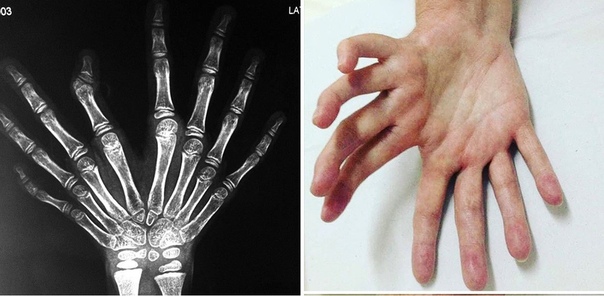 Это может привести к целому спектру кардиальных симптомов, вплоть до инфаркта миокарда и внезапной смерти.
Это может привести к целому спектру кардиальных симптомов, вплоть до инфаркта миокарда и внезапной смерти.




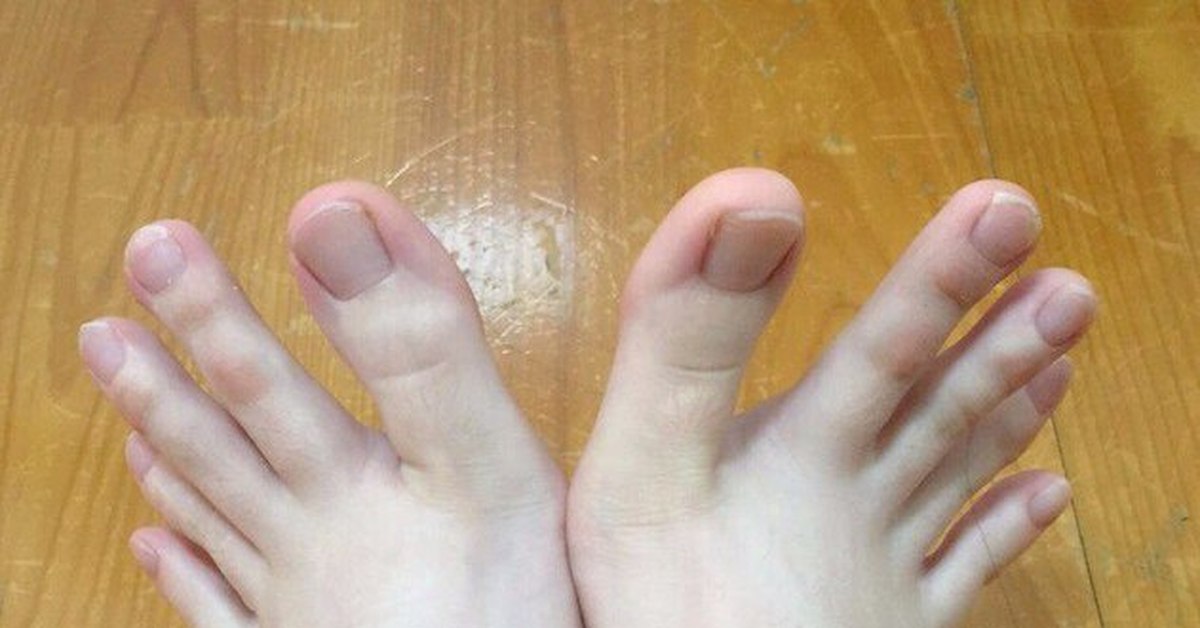 Хромосомная аномалия — это врожденное (присутствующее при рождении) заболевание, которое вызывает нарушения в составе ДНК, например лишние или недостающие хромосомы. Эти аномалии также известны как хромосомные нарушения или мутации.
Хромосомная аномалия — это врожденное (присутствующее при рождении) заболевание, которое вызывает нарушения в составе ДНК, например лишние или недостающие хромосомы. Эти аномалии также известны как хромосомные нарушения или мутации.


 умственная отсталость. Наша команда экспертов выявляет генетические заболевания, анализирует хромосомы, выполняет амниоцентез для пренатальной диагностики, проводит молекулярную и ДНК-диагностику и предоставляет генетические консультации.
умственная отсталость. Наша команда экспертов выявляет генетические заболевания, анализирует хромосомы, выполняет амниоцентез для пренатальной диагностики, проводит молекулярную и ДНК-диагностику и предоставляет генетические консультации. Гены, по отдельности или в сочетании, определяют, какие особенности человек унаследовал от своих родителей, такие как группа крови, цвет волос, цвет глаз и другие характеристики, включая риски развития определенных заболеваний. Определенные изменения в генах или хромосомах могут вызвать проблемы со здоровьем. Когда один или несколько генов или хромосом отсутствуют или мутированы, или если присутствуют дополнительные хромосомы, белки могут не производиться, могут быть созданы неправильно или может быть получено слишком много. Любая из этих ситуаций может вызвать ненормальное развитие и рост и может привести к генетическому синдрому.Генетический тест исследует образец ДНК клеток человека на наличие аномальных генов или анализирует количество, расположение и характеристики хромосом. Тестирование проводится путем анализа образцов крови или тканей тела, чтобы определить, несете ли вы или ваш ребенок гены определенных наследственных заболеваний. Поскольку информация, полученная в результате генетического теста, может иметь огромное влияние на жизнь вашего ребенка, вы можете обратиться к одному из наших генетических консультантов.
Гены, по отдельности или в сочетании, определяют, какие особенности человек унаследовал от своих родителей, такие как группа крови, цвет волос, цвет глаз и другие характеристики, включая риски развития определенных заболеваний. Определенные изменения в генах или хромосомах могут вызвать проблемы со здоровьем. Когда один или несколько генов или хромосом отсутствуют или мутированы, или если присутствуют дополнительные хромосомы, белки могут не производиться, могут быть созданы неправильно или может быть получено слишком много. Любая из этих ситуаций может вызвать ненормальное развитие и рост и может привести к генетическому синдрому.Генетический тест исследует образец ДНК клеток человека на наличие аномальных генов или анализирует количество, расположение и характеристики хромосом. Тестирование проводится путем анализа образцов крови или тканей тела, чтобы определить, несете ли вы или ваш ребенок гены определенных наследственных заболеваний. Поскольку информация, полученная в результате генетического теста, может иметь огромное влияние на жизнь вашего ребенка, вы можете обратиться к одному из наших генетических консультантов. Консультант-генетик может помочь вам принять обоснованное решение.Попросите пройти генетическую консультацию, прежде чем принимать решение о генетическом тестировании. Нашим пациентам и их семьям также доступна медицинская генетическая лаборатория штата Мичиган, расположенная в отделении педиатрии, с единственной целью — предоставить новейшие методы тестирования на редкие генетические заболевания.
Консультант-генетик может помочь вам принять обоснованное решение.Попросите пройти генетическую консультацию, прежде чем принимать решение о генетическом тестировании. Нашим пациентам и их семьям также доступна медицинская генетическая лаборатория штата Мичиган, расположенная в отделении педиатрии, с единственной целью — предоставить новейшие методы тестирования на редкие генетические заболевания. , Фрит М. Познание и поведение при синдроме Сотоса: систематический обзор.PLoS One. 2016 12 февраля; 11 (2): e0149189. DOI: 10.1371 / journal.pone.0149189. eCollection 2016. Обзор. PubMed PMID: 26872390.
, Фрит М. Познание и поведение при синдроме Сотоса: систематический обзор.PLoS One. 2016 12 февраля; 11 (2): e0149189. DOI: 10.1371 / journal.pone.0149189. eCollection 2016. Обзор. PubMed PMID: 26872390. Синдромы чрезмерного роста: от классических к новым. Pediatr Endocrinol Rev.2009; 6 (3): 375-94.
Синдромы чрезмерного роста: от классических к новым. Pediatr Endocrinol Rev.2009; 6 (3): 375-94. gov. Национальная медицинская библиотека США, Национальные институты здравоохранения, https://www.ncbi.nlm.nih.gov/pubmed/. Искать: Синдром Сотоса.
gov. Национальная медицинская библиотека США, Национальные институты здравоохранения, https://www.ncbi.nlm.nih.gov/pubmed/. Искать: Синдром Сотоса. Они могут быть вызваны генетическими факторами или могут быть травмами головного мозга, полученными в результате воздействия факторов окружающей среды (таких как расстройство алкогольного спектра плода, инфекция, физическое повреждение мозга или наркомания матери).DBD обычно поражает человека на протяжении всей его жизни, а симптомы варьируются от высокофункциональных детей и взрослых до лиц с более легкой или тяжелой степенью поражения с умственной отсталостью и множеством других общих симптомов.
Они могут быть вызваны генетическими факторами или могут быть травмами головного мозга, полученными в результате воздействия факторов окружающей среды (таких как расстройство алкогольного спектра плода, инфекция, физическое повреждение мозга или наркомания матери).DBD обычно поражает человека на протяжении всей его жизни, а симптомы варьируются от высокофункциональных детей и взрослых до лиц с более легкой или тяжелой степенью поражения с умственной отсталостью и множеством других общих симптомов. Часто такие дефекты в других системах органов могут быть опасными для жизни, и поэтому большая часть клинической помощи направлена на устранение этих симптомов. Однако, как только опасная для жизни ситуация находится под контролем, именно расстройство мозга чаще всего влияет на качество жизни человека. Многие люди с DBD могут иметь аутизм или страдать от социальной изоляции и одиночества.Также часто встречаются проблемы с психическим здоровьем, такие как сильное беспокойство и депрессия. Другие психические заболевания, такие как шизофрения и биполярное расстройство, теперь также считаются вызванными изменениями в развитии мозга.
Часто такие дефекты в других системах органов могут быть опасными для жизни, и поэтому большая часть клинической помощи направлена на устранение этих симптомов. Однако, как только опасная для жизни ситуация находится под контролем, именно расстройство мозга чаще всего влияет на качество жизни человека. Многие люди с DBD могут иметь аутизм или страдать от социальной изоляции и одиночества.Также часто встречаются проблемы с психическим здоровьем, такие как сильное беспокойство и депрессия. Другие психические заболевания, такие как шизофрения и биполярное расстройство, теперь также считаются вызванными изменениями в развитии мозга. исход.
исход.
 Устранение пожизненной инвалидности, улучшающее участие затронутых людей в нашем обществе и на рабочем месте, может иметь значительные последствия для всего общества.
Устранение пожизненной инвалидности, улучшающее участие затронутых людей в нашем обществе и на рабочем месте, может иметь значительные последствия для всего общества.


 Или кататоническое поведение, например, сидя и глядя, как будто ребенок не может двигаться.
Или кататоническое поведение, например, сидя и глядя, как будто ребенок не может двигаться. Он или она проводит оценку психического здоровья, чтобы понять, как лучше всего
Он или она проводит оценку психического здоровья, чтобы понять, как лучше всего Но они не лечат шизофрению.
Но они не лечат шизофрению.

 К ним относятся гипертония (высокое кровяное давление неизвестной причины) и подагра. Наконец, основной сегмент педиатрической помощи касается лечения и профилактики врожденных аномалий, как функциональных, так и структурных.
К ним относятся гипертония (высокое кровяное давление неизвестной причины) и подагра. Наконец, основной сегмент педиатрической помощи касается лечения и профилактики врожденных аномалий, как функциональных, так и структурных. Основные экологические опасности, угрожающие здоровью маленьких детей, либо неизбежны, как при загрязнении воздуха, либо случайны, как при отравлении или дорожно-транспортных происшествиях. Дети старшего возраста, особенно подростки, как и взрослые, подвергаются преднамеренно опасным экологическим опасностям, таким как курение сигарет, употребление алкоголя и других наркотиков.
Основные экологические опасности, угрожающие здоровью маленьких детей, либо неизбежны, как при загрязнении воздуха, либо случайны, как при отравлении или дорожно-транспортных происшествиях. Дети старшего возраста, особенно подростки, как и взрослые, подвергаются преднамеренно опасным экологическим опасностям, таким как курение сигарет, употребление алкоголя и других наркотиков. Невидимые экологические причины заболеваний, таких как отравления, должны быть тщательно изучены и исследованы методами, которые временами напоминают методы детектива. Заболевания плода могут возникать непосредственно из-за расстройства матери или могут быть вызваны введенными ей лекарствами.Разработаны диагностические методы, позволяющие провести сложное обследование плода, несмотря на его очевидную недоступность. Удаление небольшого количества околоплодных вод, окружающих плод, позволяет исследовать клетки плода, а также саму жидкость. Хромосомные и биохимические исследования на разных стадиях развития могут помочь предвидеть проблемы в послеродовой период; они могут указывать на необходимость немедленного лечения плода такими методами, как переливание крови; или они могут привести к решению о прерывании беременности, потому что было обнаружено серьезное неизлечимое заболевание.Другие специализированные методы позволяют обследовать плод с помощью рентгена и ультразвука, а также с помощью электрокардиографии и электроэнцефалографии (методы наблюдения и регистрации электрической активности сердца и мозга соответственно).
Невидимые экологические причины заболеваний, таких как отравления, должны быть тщательно изучены и исследованы методами, которые временами напоминают методы детектива. Заболевания плода могут возникать непосредственно из-за расстройства матери или могут быть вызваны введенными ей лекарствами.Разработаны диагностические методы, позволяющие провести сложное обследование плода, несмотря на его очевидную недоступность. Удаление небольшого количества околоплодных вод, окружающих плод, позволяет исследовать клетки плода, а также саму жидкость. Хромосомные и биохимические исследования на разных стадиях развития могут помочь предвидеть проблемы в послеродовой период; они могут указывать на необходимость немедленного лечения плода такими методами, как переливание крови; или они могут привести к решению о прерывании беременности, потому что было обнаружено серьезное неизлечимое заболевание.Другие специализированные методы позволяют обследовать плод с помощью рентгена и ультразвука, а также с помощью электрокардиографии и электроэнцефалографии (методы наблюдения и регистрации электрической активности сердца и мозга соответственно). Кровь плода может быть получена для анализа, а некоторые методы позволяют непосредственно наблюдать за плодом.
Кровь плода может быть получена для анализа, а некоторые методы позволяют непосредственно наблюдать за плодом. ).Только если установлены соответствующие нормы для каждой стадии развития, можно адекватно оценить состояние ребенка и правильно интерпретировать результаты диагностических тестов. Таким образом, не стоит беспокоиться о том, что 12-месячный младенец не может ходить один, хотя некоторые младенцы могут это делать в 9-месячном возрасте. Ключевой вопрос заключается в том, в каком возрасте человек начинает беспокоиться, если не достигнут какой-либо рубеж в развитии. Пятилетние мальчики имеют в среднем 44 фунта (20 килограммов) веса, но могут варьироваться от 33 до 53 фунтов (от 15 до 24 килограммов).Уровень гемоглобина, который не вызывает беспокойства у трехмесячного ребенка, может отражать серьезное состояние анемии у старшего ребенка. Уровни некоторых ферментов и минералов в крови у быстро растущего ребенка заметно отличаются от таковых в позднем подростковом возрасте, чей рост почти завершен. Отсутствие у 15-летней девочки менархе (начала менструации) может указывать на отсутствие отклонений в половом развитии, но требует тщательной оценки.
).Только если установлены соответствующие нормы для каждой стадии развития, можно адекватно оценить состояние ребенка и правильно интерпретировать результаты диагностических тестов. Таким образом, не стоит беспокоиться о том, что 12-месячный младенец не может ходить один, хотя некоторые младенцы могут это делать в 9-месячном возрасте. Ключевой вопрос заключается в том, в каком возрасте человек начинает беспокоиться, если не достигнут какой-либо рубеж в развитии. Пятилетние мальчики имеют в среднем 44 фунта (20 килограммов) веса, но могут варьироваться от 33 до 53 фунтов (от 15 до 24 килограммов).Уровень гемоглобина, который не вызывает беспокойства у трехмесячного ребенка, может отражать серьезное состояние анемии у старшего ребенка. Уровни некоторых ферментов и минералов в крови у быстро растущего ребенка заметно отличаются от таковых в позднем подростковом возрасте, чей рост почти завершен. Отсутствие у 15-летней девочки менархе (начала менструации) может указывать на отсутствие отклонений в половом развитии, но требует тщательной оценки.
 но может удержать врача от использования такого лечения для младенца, перед которым вся его жизнь. Наконец, необходимо учитывать потребности в питании растущего ребенка, когда лечение заболевания требует изменения диеты или приема лекарств, которые могут повлиять на всасывание или метаболизм основных питательных веществ.
но может удержать врача от использования такого лечения для младенца, перед которым вся его жизнь. Наконец, необходимо учитывать потребности в питании растущего ребенка, когда лечение заболевания требует изменения диеты или приема лекарств, которые могут повлиять на всасывание или метаболизм основных питательных веществ.
