Асептика и антисептика | Septolit.ru
Что собой представляет асептика?
Асептикой называют комплекс мероприятий, направленных на предотвращение попадания микробов в рану. Под раной стоит понимать не только собственно хирургическую рану, но и различные нарушения целостности кожи вследствие косметологических процедур, маникюра, татуажа, пирсинга и т.д.
Можно утверждать, что суть асептики заключается в создании стерильных условий. Асептика осуществляется путем дезинфекции и стерилизации всех предметов, которые контактируют с раной. Также немаловажно проводить дезинфекцию всего помещения, в котором осуществляются манипуляции, т.к. болезнетворные микроорганизмы могут попадать в рану с загрязненным воздухом.
По большому счету асептика включает в себя:
Виды асептики
Существует два основных вида асептики: физический и химический. Методы физической асептики применяют главным образом для обработки инструментов, изделий, посуды, перевязочного материала, белья. Методы химической асептики применяют при обеззараживании не только инструментов и изделий, но также и поверхностей помещения.
Методы физической асептики
Суть физических методов асептики заключается в обеззараживании объектов путем воздействия на них физическими факторами — высокой температурой, ультрафиолетовым излучением, ультразвуком и т.д.
Физическая асептика может осуществляться с помощью:
- Кипячения;
- Паровой стерилизации;
- Воздушной стерилизации;
- Ультрафиолетового облучения;
- Ионизирующего излучения;
- Ультразвука.
Основным методом обеззараживания инструментов и изделий является термическая стерилизация (паровая и воздушная). Проведение термической стерилизации подразумевает обеззараживание в специальных аппаратах — стерилизаторах. Так, спустя 25 минут стерилизации в паровых стерилизаторах (автоклавах) при температуре 132°С погибают абсолютно все микробы, а наиболее распространенные микроорганизмы умирают и вовсе через пару минут. Для полного обеззараживания инструментов в сухожаровых шкафах потребуется немного больше времени — от 30 до 150 минут.
Стерилизация кипячением — один из наиболее древних методов асептики. Этим методом обычно обеззараживают изделия из металла, стекла или резины. Для проведения стерилизации потребуются специальные стерилизаторы для инструментов. Длительность стерилизации таким методом — 45 минут от момента закипания. Однако нужно помнить о том, что споры некоторых бактерий и определенные вирусы могут оставаться жизнеспособными даже после нескольких часов кипячения!
Метод стерилизации ультрафиолетовым излучением применяют для обеззараживания воздуха в помещении. Для этого используют УФ-лампы, которые оказывают бактерицидное действие.
Методы химической асептики
К химическим методам асептики относят обеззараживание с помощью химических средств (дезсредств). Асептическими свойствами обладают кислоты и щелочи, спирты, окислители, галоиды, альдегиды и другие группы веществ.
Обработка химическими средствами проводится двумя методами:
- Погружение в дезсредство;
- Протирание (распыление).
Согласно принципам асептики все инструменты и изделия многократного использования должны обрабатываться путем их полного погружения в рабочие растворы дезсредства. При этом важно выждать время экспозиции. После дезинфекции инструменты подвергают предстерилизационной очистке и термической стерилизации. Только такой алгоритм позволяет добиться стопроцентного обеззараживания инструментов.
Поверхности помещения (пол, подоконники, стены, двери), мебели и оборудования должны обрабатываться дезсредствами путем протирания. После каждого пациента/клиента проводится уборка помещения, во время которой дезинфицируют все поверхности, с которыми соприкасался посетитель. В конце рабочего дня дезинфицируются все помещение с мытьем полов, плинтусов, подоконников, оборудования и мебели.
Что такое антисептика?
Асептика и антисептика являются двумя разными понятиями. Если асептика направлена на недопущение попадания микроорганизмов в рану, то антисептика направлена на уничтожении инфекции уже попавшей в ткани. Антисептика — это уже более узкое медицинское понятие, по сути, представляющее собой лечение гнойной раны.
Антисептика осуществляется с помощью таких методов:
- Механических;
- Физических;
- Химических;
- Биологических.
Механическая антисептика — это уже не что иное, как хирургическое лечение раны. Она заключается в проведении врачом первичной хирургической обработки раны, удалении из нее омертвевших тканей, вскрытии абсцессов.
Физическая антисептика базируется на уничтожении микроорганизмов в ране с помощью физических явлений. К физической антисептике относят:
- Высушивание раны;
- Ультрафиолетовое облучение раны;
- Лечение раны ультразвуком и лазером;
- Использование гигроскопического перевязочного материала;
- Применение гипертонических растворов;
- Дренирование ран.
Химическая антисептика — это метод борьбы с нагноением раны при помощи различных химических веществ, которые способны вызвать гибель болезнетворных микроорганизмов. Также химический метод антисептики включает в себя обработку рук медработника/мастера бьюти-индустрии дезсредствами.
Суть биологической антисептики, как можно догадаться уже из названия, заключается в лечении гнойных ран препаратами биологического происхождения (антибиотиками, сыворотками, анатоксинами, ферментами).
Таким образом, асептика и антисептика в медицине — это два неразделимых принципа, соблюдение которых помогает предотвратить попадание и распространение инфекции в тканях человеческого организма.
Вернуться к списку публикаций
Асептика при выполнении инъекций — Студопедия
Профилактика ГСИ при проведении инъекций во многом зависит от организации рабочего места медсестры. Подготовка к выполнению уколов проводится на столе достаточного размера с большими выдвижными ящиками. На столе помещают банку с антисептиком, в котором хранят стерильный пинцет. В качестве антисептика могут быть использованы спиртовый раствор хлоргексидина, 6% раствор перикиси водорода и другие антисептики. Эти антисептики меняют ежедневно, пинцет меняется через каждые 3 часа. На столе или рядом с ним размещается бикс со стерильными ватными тампонами для обработки кожи больного спиртом перед инъекциями. Для дезинфекции рук лучше использовать дезинфектанты нового поколения — АХД-2000, велтосепт, сестричка и др.
Перед вскрытием ампулу с лекарством нужно обработать спиртом. Идти по отделению к больному, держа в руке шприц с набранным лекарством – значит нарушать асептику. Внутримышечные инъекции проводят в верхне-наружный квадрат ягодицы. Нельзя делать уколы стоя. Введение раствора в напряженную мышцу всегда болезненно и у больных остается плохое впечатление о работе медсестры. Во время проведения инъекций используются 3 ватных тампона (1-ый для удаления грязи, 2-ой — для создания стерильного инъекционного поля, 3-ий — отдается пациенту).
Асептика в работе мед. сестер поликлиники.
Характерной особенностью поликлинической работы является большой поток разнообразных больных, причем нередко с нагноительными процессами, требующими перевязки, непосредственно предшествует больным, имеющим чистые раны или небольшие ожоги. Естественно, соблюдение асептики в этих условиях — не легкое дело. Для решения этой проблемы необходимо обеспечить разделение потока больных: на больных со свежими ранами, травмами, ожогами и на хирургических больных у которых имеются нагноительные процессы- фурункулы, панариции, свищи и т. д. Больные первой группы должны обращаться в травматологический кабинет.
Травматологический кабинет. Должна быть обеспечена постоянная готовность к оказанию неотложной помощи в установленном для него объеме. В перевязочной нужно иметь накрытый стерильный столик, оснащенный необходимым для первичной хирургической обработки ран. При проведении перевязок или при первичной обработки свежих ран необходимо обеспечить строгое соблюдение асептики. При операции первичной обработки ран накрывают малый стерильный операционный столик, так же как в операционной. Столик накрывают в 2-4 слоя простыней, на него ставится стерильный кювет и с инструментами, выкладывается перевязочный материал, стаканчик для раствора новокаина, почкообразный тазик со шприцами, нити для швов.
Обеспечение асептики в хирургическом кабинете поликлиники сопряжено с неменьшими трудностями, так как не во всех поликлиниках имеются условия для выделения чистой и гнойной операционной, редко удается выделить помещение для предоперационной, поэтому руки моют непосредственно в операционной. Операционная поликлиники должна быть площадью не менее 25 кв.м. и иметь хорошую приточно- вытяжную вентиляцию; потолок, стены, пол должны быть из плиток или выкрашены масляными красками, допускающими проведение ежедневной влажной уборки. Если в поликлинике не удалось выделить помещение для операционной или при очень небольшом объеме работы, плановые операции выполняют в перевязочной утром в начале приема. Вечером перед операционным днем в перевязочной проводится дезинфекция.
Перевязочная хирургического кабинета при малейшей возможности отделяется от кабинета приема больных. Площадь перевязочной должна быть не менее 25-30 кв.м. В перевязочной должен быть накрыт инструментальный столик по выше перечисленным правилам.
Напомним правила асептики при смачивании салфетки раствором: раствор наливают в стакан и туда погружают салфетку. Смачивать салфетку, как иногда можно увидеть, наливая из нее жидкость или прижимая к горлышку склянки, нельзя — это грубое нарушение асептики. В поликлинике часто пользуются мазями. Чтобы сделать мазевую повязку асептично, нужно положить салфетку на стерильную поверхность, шпателем размазать на ней мазь, а затем подать салфетку с мазью хирургу. Иногда можно увидеть, как салфетку укладывают на ладонь и намазывают мазью — это грубое нарушение асептики. В перевязочной поликлинике нужно иметь запас инструментов, чтобы как можно меньше проводить стерилизацию в течение рабочего дня. В поликлинику люди приходят с улицы и приносят на обуви много пыли и грязи. Необходимо перед входом в перевязочную положить коврик для вытирания ног, он должен быть смочен дез. раствором. Тазы и ведра для сбрасывания снятых повязок нужно систематически мыть в перчатках раствором моющих средств и перекиси водорода и заливать дез. средствами.
Медицинская сестра во время перевязок больных с нагноительными процессами надевает клеенчатый фартук, который после каждой перевязки протирают ветошью, смоченной в дез. растворе и обрабатывает руки раствором бактерицидного препарата.
Асептика.
Более ста лет назад французский ученый Пастер доказал, что процессы гниения и брожения вызываются микроорганизмами. Английский хирург Листер на основании работ Пастера пришел к заключению, что заражение ран происходит в результате попадания в них этих микроорганизмов. Первым мысль о заражении ран «госпитальными миазмами» высказал Н. И. Пирогов. Задолго до Листера он применял для дезинфекции ран спирт, ляпис и йод.
Человек постоянно соприкасается с огромным количеством микробов, находящихся в воздухе и на окружающих предметах. На коже и слизистых оболочках здорового человека можно обнаружить разнообразные микроорганизмы. Однако в организм они проникают лишь при нарушении целости кожи или слизистых оболочек вследствии ранений, ссадин, уколов, ожогов, снижении защитных свойств организма, нарушении кровоснабжения, охлаждении, истощении и ослаблении организма человека при общих заболеваниях.
Внедрившиеся в ткань микробы вызывают в месте проникновения гнойно-воспалительные явления (нагноение раны, абсцессы, флегмоны), а в более тяжелых случаях, при попадании их в кровь, — общую гнойную инфекцию (сепсис).
Большинство хирургических манипуляций (операции, инъекции, блокады, внутривенные и подкожные вливания и т. д.) сопровождается тем или иным нарушением целости кожных покровов, вследствие чего становится возможным проникновение микробов в организм. Предупреждение инфицирования ран и борьба с микроорганизмами, попавшими в рану, осуществляются с помощью комплекса мероприятий, получивших название «антисептика» и «асептика».
Асептика – комплекс мероприятий, направленных на предупреждение попадания микробов в рану.
Это достигается полным обеззараживанием всех предметов, которые могут соприкасаться с раной.
Полное уничтожение микробов и их спор на операционном белье, инструментарии, шовном и перевязочном материале, перчатках и руках хирургов называется стерилизацией.
Стерилизацию осуществляют различными способами: паром под давлением (автоклавирование), сухим жаром, прокалыванием, кипячением, обжиганием, выдержыванием в антисептических растворах и растворах антибиотиков. Широко используется стерилизация радиоактивным излучением (гамма-лучи), УФ-лучами (ртутно-кварцевые лампы) и др.
Предмет считается стерилиным, если на его поверхности и в его толще нет микробов, способных размножаться. Контролируют стерильность предметов путем бактериологических посевов на специальные питательные среды.
Перевязочный материал и его стерилизация.
Материал, употребляемый во время операций и перевязок для осушения ран и операционного поля, тампонады ран и накладывания различных повязок, называется перевязочным. Перевязочный материал должен обладать хорошей гигроскопичностью, быстро высыхать, быть эластичным, легко стерилизоваться. Из множества различных перевязочных материалов наибольшее распространение получили марля, вата, лигнин.
Марля — хлопчатобумажная ткань из редко переплетенных нитей, обладающая способностью хорошо всасывать кровь, гной и другие жидкости. Марля эластична, мягка, не засоряет рану и поэтому является тем материалом, из которого делают бинты, салфетки, тампоны, турунды.
Вата — волокна семенной коробочки хлопчатника. В медицине используют гигроскопическую (обезжиренную) вату, которая обладает большой всасывающей способностью. Вату накладывают на рану поверх марли, что увеличивает всасывающую способность повязки и защищает рану от внешних воздействий.
Лигнин — гофрированные листы тончайшей бумаги — применяют вместо гигроскопической ваты.
Перевязочный материал производится как нестерильным в больших рулонах и пакетах (приготовление перевязочного материала нужного размера и его стерилизацию осуществляют медицинские работники на месте) так и стерильным в небольших герметически заклеенных пакетах из пергамента.
Для оказания первой медицинской помощи вне лечебного учреждения (на производстве, в поле, домашней обстановке) наиболее удобны стерильные пакеты. Стерильный перевязочный материал выпускается в виде бинтов или салфеток различных размеров или индивидуальных пакетов, специальных бинтов и пакетов, пропитанных антисептическими растворами йодоформа, бриллиантового зеленого, синтомицином и др. и препаратами, увеличивающими свертываемость крови (например, гемостатическая марля).
Первую помощь на предприятиях и в учреждениях оказывают медицинские работники здравпункта или санитарного поста, т. е. работники предприятий, обученные оказанию первой помощи, имеющие в своем распоряжении аптечку первой помощи, носилки, шины. Здравпункты и санитарные посты должны быть обеспечены необходи мым запасом стерильного перевязочного материала. Наиболее удобными для хранения и применения являются готовые стандартные пакеты со стерильными бинтами салфетками, ватой. Обязательно наличие индивидуального перевязочного пакета, применение которого позволяет быстро и надежно защитить рану от загрязнения.
При отсутствии стерильного перевязочного материала его готовят из нестерильных больших кусков марли.
Салфетки, тампоны в пачках по 10 штук укладывают в биксы и автоклавируют. Стерильный перевязочный материал хранят в закрытых биксах. Вместо стандартных индивидуальных пакетов можно приготовить импровизированные. Для этого берут кусок марли размером 6X9 см, в центре его, почти до краев, укладывают ровный слой ваты, сворачивают пополам марлей наружу завертывают в пергаментную бумагу размером 16X16 см. Индивидуальные пакеты помещают в биксы и стерилизуют.
Стерилизация белья, перевязочного материала наиболее часто осуществляется под давлением в автоклавах.
Белье и перевязочный материал обычно стерилизуют и хранят в металлических барабанах (биксах). На боковых стенках биксов имеются отверстия для прохождения пара внутрь, которые после стерилизации закрывают, перемещая металлический обод. Если отверстия бикса открыты, материал нестерилен. Перевязочный материал можно стерилизовать в мешках из плотной ткани.
Стерильность материала после автоклавирования контролируют с помощью специальных проб. Вместе с материалом в биксы закладывают пробирки с порошком серы, литипирина, амидопирина или другого вещества, точка плавления которого около 120°С. При высокой температуре (120—134°С) вещество плавится. Если расплавления не произойдет, то содержимое биксов нельзя считать стерильным. Иногда применяют метод Микулича. На полоске фильтровальной бумаги карандашом пишут «стерильно», полоску смазывают крахмальным клейстером, а затем погружают в водный раствор йода, — полоска становится интенсивно синего цвета и надпись перестает быть видимой. Полоски также закладывают в биксы с материалом. Под действием температуры выше 110°С крахмал переходит в декстрин, что приводит к исчезновению синей краски и слово «стерильно» становится видимым.
Иногда контроль стерилизации осуществляется с помощью биологической пробы. Кусочек шелковой нити пропитывают раствором, в который добавлено определенное количество спороносных бактерий, и упаковывают в стерильную бумагу. После автоклавирования шелковые нити помещают в питательные среды и выращивают. Отсутствие роста бактерий свидетельствует об эффективности стерилизации.
Простерилизованное белье должно быть обязательно сухим; в противном случае стерильность его сомнительна.
В экстренных случаях при отсутствии стерильной марли или бинтов в качестве перевязочного материала могут быть использованы куски любой чистой материи. Однако, прежде чем положить на рану выстиранную материю, ее необходимо хорошо прогладить горячим утюгом.
Если невозможно и таким образом простерилизовать перевязочный материал, то нестерильную марлю или другой гигроскопический материал (полотно) нужно смочить раствором этакридина лактата (риванол), слабым раствором перманганата калия, натрия тетрабората (буры) (2 чайные ложки на стакан кипяченой воды) или раствором борной кислоты 1/3 чайной ложки на стакан кипяченой воды). Перевязочный материал, пропитанный одним из этих растворов, в исключительных случаях может быть наложен на рану.
Хирургический инструментарий и его стерилизация.
Современный хирургический инструментарий очень разнообразен.
Для рассечения тканей применяют ножи, скальпель, ножницы, для захватывания и удержания мягких тканей — пинцеты, разнообразные крючки, для остановки кровотечения — различные кровоостанавливающие зажимы. Соединяют ткани, сшивая их при помощи различных игл или скобками.
При перевязках применяют пинцеты (анатомические и хирургические), ножницы, зонды (желобоватые и пуговчатые), крючки для расширения раны, разнообразные кровоостанавливающие зажимы, корнцанги.
Перевязки ocvществляют стерильными инструментами независимо от того, чистая рана или гнойная, — инструментальная перевязка.
После каждой перевязки инструмент необходимо мыть и вновь стерилизовать. После перевязки гнойных ран инструменты стерилизуют отдельно.
Металлический инструментарий стерилизуют методом прокаливания и сухим жаром в специальных сухожаровых шкафах. Наиболее распространены шкафы с электрическим нагревом, в которых через 10—15 мин температура достигает 140-180°С. Полная стерильность инструментария при этой температуре наступает через 20—30 мин.
Самый простой метод стерилизации — кипячение. Стерилизацию кипячением можно осуществлять в любой посуде, над любым источником тепла. Имеются специальные стерилизаторы — кипятильники самых различных размеров, от карманных до больших стационарных.
Кипячением можно стерилизовать металлический инструментарий, другие стеклянные изделия, перчатки, резиновые катетеры и трубки, некоторые пластмассовые инструменты, в особых случаях — перевязочный материал. Стерилизуют инструменты кипячением в стерильной воде. Стерильность воды легко достигается двукратным кипячением по 30 мин с интервалом в 6 ч: при таком дробном кипячении гибнут даже самые стойкие споры микробов. В воду добавляют щелочь (гидрокарбонат натрия) до получения 2% раствора. Щелочная вода ускоряет стерилизацию, предупреждает окисление и появление ржавчины на инструментах. Никелированный инструментарий надо опускать в кипящую воду, а остывать он должен на столе, покрытом стерильной клеенкой. Стеклянные изделия (шприцы, колбы, банки, стаканы) во избежание повреждения не следует опускать в кипящую воду.
В экстренных случаях металлический инструментарий может быть обеззаражен ускоренным способом — обжиганием. Обжигание осуществляют горящим спиртом. В таз кладут инструмент, сливают спиртом и поджигают. Пламенем обеспечивается относительно удовлетворительное обеззараживание, однако этот способ» надежной стерилизации не дает.
Обработка рук и обеззараживание перчаток.
Чтобы предупредить попадание инфекции в рану, руки производящего любую хирургическую манипуляцию должны быть тщательно обработаны, а ногти коротко острижены.
Обработка рук включает: тщательную механическую очистку кожи, мытье в растворе антисептика и дубление кожи. Дубление чаще осуществляют спиртом, который, уплотняя кожу, вызывает закрытие пор и тем самым препятствует «самоинфицированию» рук. Существует много способов обработки рук.
Способ Спасокукоцкого — Кочергина.
Загрязненные руки (кисти и предплечья) тщательно моют с мылом под струей проточной воды — удаляют «бытовую» грязь. Основную обработку рук осуществляют в двух эмалированных тазах теплым раствором нашатырного спирта (Sol. Ammonii caustici). В каждый таз на 2 л кипяченой воды добавляют 10 мл нашатырного спирта. Мытье рук производят стерильными марлевыми салфетками. Движения должны быть энергичными, а руки большую часть времени погружены в раствор. В первом тазу особенно тщательно моют предплечья, ногтевые ложа, ладони, во втором — в основном кисти и область лучезапястных суставов. Продолжительность обработки рук в каждом тазу 3 мин. Затем руки тщательно вытирают стерильным полотенцем или салфеткой. Сухие руки (кисть и область лучезапястных суставов) дважды по 2 1/2 мин обрабатывают 96% этиловым спиртом.
Способ Фюрбрингера.
Руки моют с мылом двумя стерильными волосяными щетками 10 мин под струей теплой проточной воды. Затем руки вытирают стерильной салфеткой, обрабатывают 70% этиловым спиртом в течение 3 мин и раствором сулемы 1 : 1000. Ногтевые ложа мазывают спиртовым раствором йода.
Способ обеззараживания рук надмуравьиной кислотой.
Руки моют с мылом в проточной воде, вытирают насухо стерильной салфеткой, затем моют в данном растворе в течение минуты и высушивают стерильной салфеткой. Дезинфицирующий раствор готовят за 1 —1 1/2 ч до применения. Используют 2,4% раствор рецептуры С-4. Для приготовления 1 л раствора берут 17 мл 33% раствора перекиси водорода и 7 мл 100% раствора муравьиной кислоты, смешивают их и в течение часа выдерживают в холодильнике. Затем к полученному раствору до 1 л доливают дистиллированную или кипяченую воду.
Способ обеззараживания рук церигелем.
Церигель — бесцветная вязкая жидкость, оказывающая значительное бактерицидное действие, на воздухе быстро застывает. При обработке рук церигелем на них образуется пленка и руки оказываются в стерильных «перчатках». Способ применения: в сухие ладони наливают 5 мл раствора церигеля и в течение 8—10 с энергично растирают его с таким расчетом, чтобы раствор покрыл поверхность пальцев, кисти и область лучезапястных суставов. Руки сушат в течение 2—3 мин в таком положении, чтобы пальцы не соприкасались друг с другом.
Пленка («перчатка») с рук легко смывается тампоном,смоченным спиртом.
Хирургические перчатки в значительной мере увеличивают надежность дезинфекции, но их применение не заменяет обязательной обработки рук. Стерилизация перчаток осуществляется автоклавированием или кипячением.
Ускоренная обработка рук в экстренных случаях.
При оказании первой медицинской помощи руки по возможности должны быть обеззаражены одним из указанных способов, особенно если у пострадавшего имеются раны или иные повреждения кожи и слизистых оболочек (ссадины, ожоги, отморожения).
В экстренных случаях обработка рук может быть проведена более простым способом. Руки моют с мылом под струей воды, высушивают чистым полотенцем. Затем берут в руки небольшой комочек ваты или бинта, на него наливают 5—7 мл дубящего или дезинфицирующего раствора и тщательно протирают им в течение 1—2 мин пальцы и кисти рук.
Для дубления кожи можно использовать этиловый спирт, 5% спиртовой раствор йода, 5% раствор танина; для дезинфекции — 5% раствор фенола (карболовая кислота), раствор ртути дихлорида (сулема) 1 : 1000, раствор диоцида (1 :5000), 0,5% раствор хлорамина Б, 1% раствор дегмина. При наличии стерильных перчаток их можно надеть на нестерильные руки. В процессе оказания помощи при загрязнении рук их можно повторно протереть тем же дезинфицирующим раствором.
Основные правила асептики и антисептики в хирургии
Асептика и антисептика
Асептика и антисептика в медицине имеют принципиально важное значение, так как связаны с распространением бактерий. Задачами обоих направлений является предупреждение развития инфекции у пациента.
В хирургии инфекции могут распространяться 2-мя путями:
- Внутренним, находящаяся в организме пациента
- Внешняя, распространяющаяся через окружающую среду, в том числе через хирургические инструменты, воздух, бытовые предметы и т.д.
Асептика представляет собой комплекс мероприятий для предупреждения попадания инфекции в рану, ткани и органы пациента во время проведения оперативного вмешательства. К такого рода мероприятиям относятся:
- Оснащение операционных специальными вентиляционными системами
- Проведение влажной уборки и проветриваний
- Стерилизация инструментов и приборов
- Использование стерильного материала
Антисептика – это комплекс мероприятий для устранения инфекции в ране и организме пациента в целом. Подобные мероприятия выполняются с профилактической целью, как например, обработка раны, или терапевтической, если патологические микроорганизмы уже попали в организм. Антисептика ран представляет собой:
- Удаление чужеродных предметов, омертвевших тканей из раны
- Вскрытие ран и хирургическая их обработка
- Наложение повязок, применение растворов
- Использование бактерицидных средств и антибиотиков местного или общего действия
Основные правила асептики и антисептики в хирургии достаточны просты:
- Все, что касается раны, травматической или операционной, должно быть стерильным
- Пациенты хирургического отделения должны быть разделены на «чистых» и «не чистых»
В центре хирургии строго соблюдаются правила асептики и антисептики. С особой тщательностью мы подходим к обработке хирургических инструментов и раны пациента. «Чистота» операционного доступа – это залог скорейшего восстановления больного.
Асептика и Антисептика часть I — Общая хирургия — Каталог статей
АСЕПТИКА И АНТИСЕПТИКА
ОБЩИЕ ПОЛОЖЕНИЯ,
ОПРЕДЕЛЕНИЯ
Асептика («а» — без, «septicus» — гниение) — безгнилостный метод работы.
АСЕПТИКА — это совокупность методов и приемов работы, направленных на предупреждение попадания инфекции в рану, в организм больного, создание безмикробных, стерильных условий для всей хирургической работы путем использования организационных мероприятий, активных обеззараживающих химических веществ, а также технических средств и физических факторов.
Антисептика («anti» — против, «septicus» — гниение) — противогнилостный метод работы. Термин «антисептика» в 1750 г. ввел английский хирург Дж. Прингл, описавший антисептическое действие хинина.
АНТИСЕПТИКА — система мероприятий, направленных на уничтожение микроорганизмов в ране, патологическом очаге, в органах и тканях, а также в организме больного в целом, использующая активные химические вещества и биологические факторы, а также механические и физические методы воздействия.
Таким образом, если антисептика уничтожает микроорганизмы в организме пациента, то асептика предупреждает их попадание в рану, организм больного.
Следует особо подчеркнуть значение организационных мероприятий, именно они являются определяющими. В современной асептике сохранили свое значение два основных ее принципа:
Все, что соприкасается с раной, должно быть стерильно,
Все хирургические больные должны быть разделены на два потока: «чистые» и «гнойные».
Работать без соблюдения правил асептики в хирургии невозможно. Внедрение во внутреннюю среду организма больного — основное отличие хирургических методов. Если при этом у больного возникнет осложнение инфекционного характера в связи с тем, что извне в организм попали микробы, то в настоящее время это будет считаться ятрогенным осложнением, так как связано с недостатками в деятельности хирургической службы.
АСЕПТИКА
1 ОСНОВНЫЕ ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ
Для того чтобы предупредить попадание инфекции в рану, прежде всего нужно знать ее источники и пути распространения
Экзогенной называется инфекция, которая попадает в рану из внешней среды. Основные ее источники: воздух с частицами пыли, на которых оседают микроорганизмы; выделения из носоглотки и верхних дыхательных путей больных, посетителей и медперсонала; раневое отделяемое из гнойных ран, различные бытовые загрязнения.
В рану больному экзогенная инфекция может проникнуть тремя основными путями: воздушно-капельным, контактным и имплантационным.
2 ПРОФИЛАКТИКА
ВОЗДУШНО-КАПЕЛЬНОЙ ИНФЕКЦИИ
При воздушно-капельном пути распространения инфекции микроорганизмы попадают в рану из окружающего воздуха, где они находятся на частицах пыли или в каплях выделений из верхних дыхательных путей или раневого отделяемого.
Для профилактики воздушно-капельной инфекции применяется комплекс мер, главными из которых являются организационные мероприятия, связанные с особенностью работы хирургических отделений и стационара в целом.
ОСОБЕННОСТИ ОРГАНИЗАЦИИ И УСТРОЙСТВА ХИРУРГИЧЕСКОГО СТАЦИОНАРА
Принцип соблюдения правил асептики и антисептики лежит в основе организации хирургического стационара. Это необходимо для профилактики раневой инфекции, создания максимума условий для выполнения операций, обследования и послеоперационного ухода за больными.
Основными структурными подразделениями хирургического стационара являются приемное отделение, лечебно-диагностические отделения и операционный блок.
а) Приемное отделение
Приемное отделение (приемный покой) предназначено для приема, регистрации, осмотра, санитарно-гигиенической обработки и транспортировки больных на лечебные отделения.
Устройство
Приемное отделение должно иметь следующие помещения: вестибюль, регистратура, справочное бюро, смотровые кабинеты. В крупных многопрофильных больницах, кроме этого, должны быть изоляторы, диагностические кабинеты, палаты, где больных обследуют в течение нескольких дней для уточнения диагноза, а также операционные, перевязочные, реанимационный зал (противошоковая палата).
Организация работы
В приемном отделении производятся: регистрация больных, врачебный осмотр, обследование, при необходимости лечение в короткий временной период, санитарная обработка, транспортировка больных в отделение. В приемном покое работают врач и сестра.
Обязанности медицинской сестры
Оформляет историю болезни на каждого поступающего больного (заполняет титульный лист, указывает точное время поступления, диагноз направившего учреждения). Помимо истории болезни соответствующую запись делает и в журнале поступления больных.
Измеряет температуру, проводит осмотр кожных покровов и волосистых частей тела больного для выявления педикулеза (вшивости).
Выполняет назначения врача.
Обязанности врача приемного покоя
Осмотр больного и его обследование.
Заполнение истории болезни, выставление диагноза при поступлении.
Определение необходимости санитарной обработки больного.
Госпитализация в профильное отделение с указанием вида транспортировки.
При отсутствии показаний к госпитализации оказание необходимой амбулаторной медицинской помощи.
Необходимо отметить, что существуют различия при плановой и экстренной госпитализации. При плановой госпитализации врач должен на основании направления или предварительной записи определить, на какое профильное отделение госпитализировать больного, и выявить отсутствие противопоказаний к госпитализации (инфекционные заболевания, неясная лихорадка, контакт с инфекционными больными и пр.). При экстренной госпитализации врач должен сам осмотреть больного, оказать ему необходимую первую помощь, назначить дополнительное обследование, поставить диагноз и направить больного на профильное отделение или отпустить на амбулаторное лечение.
Санитарно-гигиеническая обработка
Санитарно-гигиеническая обработка включает в себя следующие мероприятия:
Гигиеническая ванна или душ.
Переодевание больного.
При обнаружении педикулеза специальная обработка: мытье с мылом под душем, стрижка волос, обработка 50% мыльно-сольвентовой пастой, дезинфекция, дезинсекция белья, одежды и обуви.
Транспортировка больного
Выбор способа транспортировки делает врач в зависимости от тяжести состояния пациента и особенностей заболевания. Возможны три варианта: пешком, на кресле (сидя) и на каталке (лежа).
б) Лечебно-диагностическое отделение хирургического профиля (хирургическое отделение)
Из приемного отделения больные попадают в лечебно-диагностические. Особенности устройства лечебно-диагностических отделений хирургического профиля, прежде всего, подчинены правилам асептики и антисептики. При планировании многопрофильных больниц учитываются особенности контингента больных, своеобразие оборудования хирургических отделений, предназначенных для обследования и лечения пациентов с определенными заболеваниями. Выделяют специализированные отделения (кардиохирургические, урологические, травматологические, нейрохирургические и др.), что делает лечение более эффективным и позволяет предупредить возможные осложнения.
Особенности постройки и соблюдение санитарных норм
Большинство больниц строится в зеленых, наиболее экологически чистых районах. Хирургические отделения должны располагаться не на нижних этажах, по возможности палаты должны быть на 1-2 человек. На 1 больного в стационаре положено не менее 7,5 м2при высоте помещения не менее 3 м и ширине не менее 2,2 м. Ориентация окон палат и лечебно-диагностических кабинетов хирургического отделения любая, но соотношение площади окон и пола — 1: 6, 1: 7. Температура воздуха в палатах должна быть в пределах 18~20°С, а влажность 50-55%. На каждом отделении кроме палат должны быть соответствующие подразделения (пост палатной медсестры, процедурный кабинет, чистая и гнойная перевязочная, санитарная комната, лечебные и диагностические кабинеты, кабинеты заведующего отделением и старшей медсестры, ординаторская, сестринская).
Особенности уборки, мебели
Особенностью хирургического отделения является то, что оно должно быть приспособлено для тщательной многократной уборки, причем обязательно влажной и с применением антисептических средств. Ежедневно производится влажная уборка помещения утром и вечером. Стены моют и протирают влажной тряпкой один раз в три дня. Один раз в месяц очищают от пыли верхние части стен, потолки, плафоны, протирают оконные и дверные рамы.
В связи с необходимостью частой влажной уборки полы должны быть или каменными, или покрыты линолеумом, кафелем, или заливными. Стены выложены плиткой или покрашены краской. В операционной и перевязочной такие же требования предъявляются и к потолкам. Мебель обычно изготовлена из металла или пластмассы, она должна быть легкой, без сложной конфигурации поверхностей, иметь колесики для передвижения. Количество мебели следует максимально ограничить в соответствии с потребностями.
Пропускной режим
На хирургическом отделении не может быть постоянного свободного прохода посетителей. Кроме того, необходимо контролировать их внешний вид, одежду, состояние.
Проветривание
На отделениях существует график проветривания помещений, что значительно (до 30%) снижает обсемененность воздуха.
Спецодежда
Использование спецодежды на отделении обязательно. Раньше это всегда ассоциировалось с белыми халатами, что во многих учреждениях сохранилось до сих пор. В принципе все работники должны иметь сменную обувь, халаты или специальные костюмы из легкой ткани, регулярно проходящие стирку. Оптимальным является использование санпропускников: сотрудники, приходя на работу, принимают душ, снимают с себя повседневную одежду и надевают костюмы (халаты). Выход в спецодежде за пределы отделения не разрешается. В перевязочной, процедурном кабинете, в операционной, в послеоперационных палатах и в отделении реанимации необходимо ношение колпаков. Ношение колпаков обязательно и для постовых медсестер, выполняющих различные процедуры у постели больного (инъекции, забор крови на анализ, постановка горчичников, контроль состояния дренажей и пр.).
в) Операционный блок
Операционный блок — наиболее чистое, <<святое» место хирургического стационара. Именно в операционном блоке необходимо наиболее строгое соблюдение правил асептики. Канули в лету времена, когда операционная находилась прямо на отделении. В настоящее время операционный блок должен всегда располагаться отдельно, а в некоторых случаях он выносится даже в специальные пристройки, соединенные переходом с основным больничным комплексом.
Устройство оперблока, принцип зональности
Для предотвращения загрязненности воздуха и помещения в непосредственной близости от операционной раны в организации операционного блока соблюдают принцип зональности. Существует 4 зоны стерильности в операционной:
Зона абсолютной стерильности.
Зона относительной стерильности.
Зона ограниченного режима.
Зона общебольничного режима (нестерильная).
Порядок работы
Основополагающим принципом в работе оперблока является строжайшее соблюдение правил асептики. В связи с этим выделяют разные виды операционных: плановые и экстренные, чистые и гнойные. При составлении расписания операций в каждой операционной их порядок определяют в соответствии со степенью инфицированности — от менее инфицированной к более инфицированной.
В операционной не должно быть ненужной мебели и техники, до минимума сокращается объем движений и хождений, вызывающих возникновение турбулентных потоков воздуха. Важным является ограничение разговоров. В покое за 1 час человек выделяет 10-100 тысяч микробных тел, а при разговоре — до 1 миллиона. В операционной не должно быть лишних людей. После операции количество микробов в 1 м3 воздуха возрастает в 2-5 раз, а при присутствии, например, группы студентов из 5- 6 человек — в 20-30 раз. Поэтому для просмотра операций устраиваются специальные колпаки, используется система видеотехники.
Виды уборки операционной
В операционной, как и в перевязочной, существует несколько видов уборки:
Текущая (периодическое удаление из бросалок использованного перевязочного материала, белья, помещение резецированных органов в специальные емкости и вынос их из операционной, постоянный контроль за чистотой помещения и устранение возникающих загрязнений: вытирание пола, столов и пр.).
После каждой операции (вынос из операционной всех отработанных материалов, протирание операционного стола раствором антисептика, смена белья, освобождение бросалок, при необходимости — мытье пола, горизонтальных поверхностей, подготовка инструментов и стерильного столика для следующей операции).
В конце рабочего дня (дополнительно к предыдущему способу обязательно проводится мытье полов и горизонтальных поверхностей, выносится весь перевязочный материал и белье, включаются бактерицидные лампы).
В начале рабочего дня (протирание от пыли горизонтальных поверхностей, подготовка стерильного стола и необходимых инструментов).
Генеральная — 1 раз в неделю (операционный зал или перевязочная моются с использованием антисептических растворов, обрабатываются все поверхности: пол, стены, потолки, лампы; передвижное оборудование вывозится и обрабатывается в другом помещении, а после уборки устанавливается на рабочее место).
РАЗДЕЛЕНИЕ ПОТОКОВ БОЛЬНЫХ
Разделение «чистых» и « гнойных» больных — основной принцип асептики. Применение всех самых современных способов профилактики инфекции будет сведено на нет, если в одной палате чистый послеоперационный больной будет лежать рядом с гнойным!
В зависимости от мощности стационара существуют разные способы решения этой проблемы.
При наличии в больнице одного хирургического отделения на нем специально выделяются палаты для гнойных больных, должно быть две перевязочные: чистая и гнойная, причем гнойная должна располагаться в том же отсеке, что и палаты для гнойных больных. Желательно также выделить палату для послеоперационных больных — в противоположной части отделения.
При наличии в больнице нескольких хирургических отделений они разделяются на чистые и гнойные. В масштабе крупных городов возможно даже разделение стационаров на чистые и гнойные. При этом при госпитализации больных врач скорой помощи знает, какие чистые и какие гнойные стационары сегодня дежурят по оказанию экстренной хирургической помощи, и в соответствии с характером заболевания решает, куда везти больного.
МЕТОДЫ БОРЬБЫ С ИНФЕКЦИЕЙ В ВОЗДУХЕ
Какими же методами можно уничтожить микроорганизмы в воздухе или предотвратить их попадание туда?
Ношение масок
Маски используются медицинским персоналом для уменьшения выделения при дыхании капель секрета из носоглотки и ротовой полости во внешнюю среду. Существует два типа масок: фильтрующие и отражающие.
К фильтрующим прежде всего относятся марлевые маски. 3-слойные марлевые маски, закрывающие нос и рот, задерживают 70% выдыхаемых микроорганизмов, 4-слойные — 88%, 6-слойные — 96%. Однако чем больше слоев, тем хирургу труднее дышать. При увлажнении марли ее фильтрующая способность падает. Через 3 часа 100% 3-слойных марлевых масок обильно обсеменены микрофлорой. Для придания маскам большего эффекта они пропитываются антисептиком (например, хлоргексидином), высушиваются и автоклавируются. Свойства таких масок сохраняются 5-6 часов. Современные разовые маски из целлюлозы обычно эффективны в течение 1 часа.
В отражающих масках конденсат из выдыхаемого воздуха стекает по стенкам маски в специальные емкости. Оперировать в таких масках трудно, и сейчас они практически не используются.
Ношение масок обязательно в операционной (причем каждый раз — новой, стерильной маски), в перевязочной. При эпидемии гриппа — в палатах. В ряде случаев — в послеоперационной палате. Маски необходимо использовать при выполнении любых манипуляций в ране, связанных с нарушением покровных тканей (перевязка в палате, катетеризация сосудов и т. д.).
Бактерицидные лампы
Существуют специальные лампы, излучающие УФ-лучи с определенной длиной волны, обладающие максимальным бактерицидным эффектом. Подобные лучи вредны для человека. Поэтому лампы имеют определенную защиту, кроме того, существует режим их работы (режим кварцевания), когда лампы включаются в помещении, где в это время нет персонала и пациентов. Одна бактерицидная лампа в течение 2 часов стерилизует 30 м3 воздуха, кроме того, уничтожаются микроорганизмы на открытых поверхностях. Бактерицидные лампы должны обязательно быть в операционных, перевязочных, процедурных кабинетах, послеоперационных и реанимационных палатах, палатах для гнойных больных.
Вентиляция
Проветривание и вентиляция помещений на 30% снижает загрязненность воздуха микроорганизмами. Если при этом дополнительно используются кондиционеры с бактериальными фильтрами, то эффективность этих мероприятий возрастает до 80%. В особо «чистых» местах, например в операционных, вентиляция должна быть приточной (объем притока воздуха должен превосходить объем оттока).
Личная гигиена больных и медицинского персонала
При поступлении больные проходят через санпропускник в приемном отделении (санобработка, переодевание одежды, контроль на педикулез). Затем пациенты должны соблюдать правила личной гигиены. Тяжелым больным в этом помогают медицинские сестры (умывание, обработка полости рта, бритье, перестилание). Постельное и нательное белье нужно менять каждые 7 дней.
На хирургическом отделении существуют определенные правила, касающиеся медперсонала. Прежде всего это контроль соблюдения правил личной гигиены, отсутствия простудных и гнойничковых заболеваний. Кроме того, раз в 3 месяца персонал проходит обследование на носительство стафилококка в носоглотке. При положительном ответе сотрудник отстраняется от работы, в течение 3-4 дней закапывает в нос антисептики (хлоргексидин), регулярно проводит полоскания зева, после чего повторно берут мазок из носоглотки.
ПОНЯТИЕ О СВЕРХЧИСТЫХ ОПЕРАЦИОННЫХ, БАРООПЕРАЦИОННЫХ, ПАЛАТАХ С АБАКТЕРИАЛЬНОЙ СРЕДОЙ
В ряде случаев развитие после операций инфекции особенно опасно. Прежде всего это касается пациентов после трансплантации органов, получающих иммуносупрессивные препараты, а также ожоговых больных, имеющих огромную площадь входных ворот для инфекции. Для таких случаев существуют сверхчистые операционные и палаты с абактериальной средой.
Сверхчистые операционные с ламинарным током воздуха
Через потолок операционной постоянно нагнетается стерильный воздух, прошедший через бактериальный фильтр. В полу вмонтировано устройство, забирающее воздух. Так создается постоянное ламинарное (прямолинейное) движение воздуха, препятствующее вихревым потокам, поднимающим пыль и микроорганизмы с нестерильных поверхностей.
Барооперационные
Барооперационные — барокамеры с повышенным давлением, в которых выполняются хирургические операции. Они имеют особые преимущества: повышенная стерильность, улучшение оксигенации тканей. В этих операционных хирург одет в специальный герметичный костюм, а на голове у него аппарат для дыхания по замкнутому контуру (вдох и выдох осуществляются с помощью специальных трубок извне). Таким образом, персонал полностью изолирован от воздуха операционной. Одно время такие операционные начали широко создаваться. Самый крупный бароцентр расположен в Москве. Но сейчас такой подход считается экономически нецелесообразным, так как строительство и содержание барооперационных очень дороги, а условия работы в них тяжелые.
Палаты с абактериальной средой
Такие палаты используются в ожоговых центрах, отделениях трансплантации. Их особенностью является наличие бактериальных фильтров, через которые осуществляется нагнетание стерильного воздуха с соблюдением принципа ламинарного движения. В палатах поддерживается относительно высокая температура (22-25°С), а также низкая влажность (до 50%).
3 ПРОФИЛАКТИКА КОНТАКТНОЙ ИНФЕКЦИИ
Профилактика контактной инфекции по существу сводится к осуществлению одного из главных принципов асептики: «Все, что соприкасается с раной, должно быть стерильно».
Итак, что же соприкасается с раной? Это:
хирургические инструменты,
перевязочный материал и хирургическое белье,
руки хирурга,
операционное поле (кожа самого больного).
ОБЩИЕ ПРИНЦИПЫ И СПОСОБЫ СТЕРИЛИЗАЦИИ
СТЕРИЛИЗАЦИЯ (sterilis — бесплодный, лат.) — полное освобождение какого-либо предмета от микроорганизмов путем воздействия на него физическими или химическими факторами.
Стерилизация является основой асептики. Методы и средства стерилизации должны обеспечивать гибель всех, в том числе высокоустойчивых, микроорганизмов, как патогенных, так и непатогенных. Наиболее устойчивы споры микроорганизмов. Поэтому возможность применения для стерилизации определенных средств оценивается наличием у них спороцидной активности, проявляемой в приемлемые сроки. Используемые в практике методы и средства стерилизации должны обладать следующими качествами:
быть эффективными в плане бактерицидной и спороцидной активности,
быть безопасными для больных и медперсонала,
не должны ухудшать рабочие свойства инструментов.
В современной асептике используются физические и химические методы стерилизации.
К физическим методам относят: термические способы — обжигание и кипячение, стерилизацию паром под давлением (автоклавирование), стерилизацию горячим воздухом (сухим жаром), а также лучевую стерилизацию.
К химическим методам относят газовый способ и стерилизацию растворами химических препаратов.
Выбор того или иного способа для стерилизации определяется прежде всего свойствами стерилизуемого изделия. Основными на сегодняшний день являются физические методы стерилизации.
ФИЗИЧЕСКИЕ МЕТОДЫ СТЕРИЛИЗАЦИИ
а) Обжигание и кипячение
Обжигание в настоящее время в хирургической клинике для стерилизации инструментов не используется. Метод можно применять в домашних условиях при невозможности использования других. Обжигание металлических инструментов проводится открытым пламенем. Обычно на металлический поднос кладут инструмент, наливают небольшое количество этилового спирта и поджигают его.
Кипячение долгое время было основным способом стерилизации инструментов, но в последнее время применяется редко, так как при этом методе достигается температура лишь в 100°С, что недостаточно для уничтожения спороносных бактерий.
Инструменты кипятят в специальных электрических стерилизаторах различной емкости. Инструменты в раскрытом виде (шприцы в разобранном виде) укладывают на сетку и погружают в дистиллированную воду (возможно добавление гидрокарбоната натрия — до 2% раствора).
Обычное время стерилизации — 30 минут с момента закипания.
После окончания стерилизации сетку с инструментами достают с помощью специальных стерильных ручек.
б) Стерилизация паром под давлением (автоклавирование)
При этом способе стерилизации действующим агентом является горячий пар. Стерилизация просто текучим паром в настоящее время не используется, так как температура пара в обычных условиях (100°С) недостаточна для уничтожения всех микробов.
В автоклаве (аппарат для стерилизации паром под давлением) возможно нагревание воды при повышенном давлении. Это повышает точку кипения воды и соответственно температуру ^ пара до 132,9°С (при давлении 2 атмосферы).
Хирургические инструменты, перевязочный материал, белье и другие материалы загружаются в автоклав в специальных металлических коробках— биксах Шиммельбуша, Биксы имеют боковые отверстия, которые открывают перед стерилизацией. Крышку бикса плотно закрывают.
После загрузки биксов автоклав закрывают герметичной крышкой и производят необходимые манипуляции для начала его работы в определенном режиме. Работа автоклава контролируется показателями манометра и термометра.
Существует три основных режима стерилизации:
при давлении 1,1 атмосферы — 1 час,
при давлении 1,5 атмосферы — 45 минут,
при давлении 2 атмосферы — 30 минут.
По окончании стерилизации биксы некоторое время остаются в горячем автоклаве для просушки при слегка приоткрытой дверце. При извлечении биксов из автоклава закрывают отверстия в стенках биксов и отмечают дату стерилизации (обычно на прикрепленном к биксу кусочке клеенки). Закрытый бикс сохраняет стерильность находящихся в нем предметов в течение 72 часов.
в) Стерилизация горячим воздухом (сухим жаром)
Действующим агентом при этом способе стерилизации является нагретый воздух. Стерилизация осуществляется в специальных аппаратах — сухожаровых шкафах-стерилизаторах.
Инструменты укладывают на полки шкафа- стерилизатора и вначале высушивают в течение 30 минут при температуре 80°С с приоткрытой дверцей. Стерилизация осуществляется при закрытой дверце в течение 1 часа при температуре 180°С. После этого при остывании шкафа-стерилизатора до 50-70°С дверцу приоткрывают и при окончательном остывании разгружают камеру со стерильным инструментарием.
Стерилизация в автоклаве и сухожаровом шкафу в настоящее время является главным, наиболее надежным способом стерилизации хирургических инструментов.
В связи с этим в стационарах обычно выделяются специальные центральные стерилизационные отделения (ЦСО), где с помощью двух этих методов осуществляется стерилизация наиболее простых и часто используемых инструментов со всех отделений больницы (шприцы, иглы, простые хирургические наборы, зонды, катетеры и пр.).
г) Лучевая стерилизация
Антимикробная обработка может быть осуществлена с помощью ионизирующего излучения (γ-лучи), ультрафиолетовых лучей и ультразвука. Наибольшее применение в наше время получила стерилизация γ-лучами.
Используются изотопы Со60 и Cs137. Доза проникающей радиации должна быть весьма значительной — до 20-25 мкГр, что требует соблюдения особо строгих мер безопасности. В связи с этим лучевая стерилизация проводится в специальных помещениях и является заводским методом стерилизации (непосредственно в стационарах она не производится).
Стерилизация инструментов и прочих материалов проводится в герметичных упаковках и при целостности последних сохраняется до 5 лет. Герметичная упаковка делает удобными хранение и использование инструментов (необходимо просто вскрыть упаковку). Метод выгоден для стерилизации несложных одноразовых инструментов (шприцы, шовный материал, катетеры, зонды, системы для переливания крови, перчатки и пр.) и получает все более широкое распространение. Во многом это объясняется тем, что при лучевой стерилизации нисколько не теряются свойства стерилизуемых объектов.
ХИМИЧЕСКИЕ МЕТОДЫ СТЕРИЛИЗАЦИИ
а) Газовая стерилизация
Газовая стерилизация осуществляется в специальных герметичных камерах. Стерилизующим агентом обычно являются: пары формалина (на дно камеры кладут таблетки формальдегида) или окись этилена. Инструменты, уложенные на сетку, считаются стерильными через 6-48 часов (в зависимости от компонентов газовой смеси и температуры в камере). Отличительной чертой метода является его минимальное отрицательное влияние на качество инструментария, в связи с чем способ используют прежде всего для стерилизации оптических, особо точных и дорогостоящих инструментов.
В отличие от лучевой стерилизации, метод используется непосредственно в стационарах.
б) Стерилизация растворами антисептиков
Стерилизация растворами химических антисептиков, так же как лучевая и газовая стерилизация, относится к холодным способам стерилизации и не приводит к затуплению инструментов, в связи с чем применяется для обработки прежде всего режущих хирургических инструментов.
Для стерилизации в основном используют три раствора: тройной раствор, 96° этиловый спирт и 6% перекись водорода. В последнее время для холодной стерилизации оптических инструментов стали применять спиртовой раствор хлоргексидина, первомур и другие.
Для холодной стерилизации инструменты полностью погружают в раскрытом (или разобранном) виде в один из указанных растворов. При замачивании в спирте и тройном растворе инструменты считаются стерильными через 2-3 часа, в перекиси водорода — через 6 часов.
СТЕРИЛИЗАЦИЯ ХИРУРГИЧЕСКИХ ИНСТРУМЕНТОВ
Обработка всех инструментов включает в себя последовательное выполнение двух этапов: предстерилизационной обработки и непосредственно стерилизации. Вид и объем предстерилизационной обработки определяется степенью инфицированности инструментов, а способ стерилизации прежде всего зависит от вида инструментов.
а) Предстерилизационная подготовка
Предстерилизационная подготовка складывается из обеззараживания, мытья и высушивания. Ей подвергаются все виды инструментов.
Вид и объем предстерилизационной обработки в недавнем прошлом определялся степенью инфицированности инструментов. Так, раньше существенно отличалась обработка инструментов после чистых операций (перевязок), гнойных операций, операций у больных, перенесших гепатит и в группе риска по СПИДу. Однако в настоящее время, учитывая высокую опасность распространения СПИДа, правила предстерилизационной подготовки ужесточены и приравнены к способам обработки инструментов, предусматривающим безусловную гарантию уничтожения вируса иммунодефицита человека. Следует отметить только, что инструменты после гнойных операций, операций у больных, перенесших в течение 5 последних лет гепатит, а также при риске СПИДа обрабатываются отдельно от других.
Все процедуры предстерилизационной обработки обязательно выполняются в перчатках!
Обеззараживание
Непосредственно после использования инструменты погружаются в емкость с дезинфицирующими средствами (накопитель). При этом они должны быть полностью погружены в раствор. В качестве дезинфицирующих средств используется 3% раствор хлорамина (экспозиция 40-60 минут) или 6% раствор перекиси водорода (экспозиция 90 минут). После обеззараживания инструменты промываются проточной водой.
Мытье
Инструменты погружаются в специальный моющий (щелочной) раствор, в состав которого входит моющее средство (стиральный порошок), перекись водорода и вода. Температура раствора 50-60°С, экспозиция 20 минут. После этого инструменты моют щетками в том же растворе, а затем в проточной воде.
Высушивание
Высушивание может осуществляться естественным путем. В последнее время, особенно при последующей стерилизации горячим воздухом, инструменты сушат в сухожаровом шкафу при 80°С в течение 30 минут. После высушивания инструменты готовы к стерилизации.
Выбор метода стерилизации в первую очередь зависит от вида хирургических инструментов.
б) Собственно стерилизация
Все хирургические инструменты по особенностям использованных материалов и других качеств можно условно разделить на три группы:
металлические и
режущие (скальпели, ножницы, хирургические иглы, ампутационные ножи и пр.)
нережущие (шприцы, иглы, зажимы, пинцеты, крючки, зоиды, пластинки, винты, стержни и пр.),
резиновые и пластмассовые (катетеры, зонды, дренажи, наконечники для клизм и пр.),
оптические (лапароскоп, гастроскоп, холедохоскоп, цистоскоп и пр).
Стерилизация нережущих металлических инструментов
Основным методом стерилизации является стерилизация горячим воздухом в сухожаровом шкафу или в автоклаве при стандартных режимах. Возможно также использование кипячения. Однако инструменты после операций по поводу анаэробной инфекции и в группе риска по гепатиту кипятить не рекомендуется. Некоторые виды простых инструментов (пинцеты, зажимы, зонды и др.), предназначенные для одноразового использования, могут стерилизоваться лучевым способом.
Стерилизация режущих металлических инструментов
Проведение стерилизации режущих инструментов с помощью термических методов приводит к их затуплению и потере необходимых для хирурга свойств.
Основным методом стерилизации режущих инструментов является холодный химический способ с применением растворов антисептиков.
В последнее время в перевязочных режущие инструменты, как и нережущие, стерилизуются в сухожаровом шкафу, что приводит к некоторому снижению их остроты, но обеспечивает абсолютную стерильность.
Самыми лучшими способами стерилизации являются газовая стерилизация и особенно лучевая стерилизация в заводских условиях. Последний метод получил распространение при использовании одноразовых лезвий для скальпеля и хирургических игл (атравматический шовный материал).
Стерилизация резиновых и пластмассовых инструментов
Основным методом стерилизации резиновых изделий является автоклавирование. При многократной стерилизации резина теряет свои эластические свойства, трескается, что является некоторым недостатком метода. Допустимо также кипячение резиновых изделий в течение 15 минут.
Пластмассовые изделия разового использования, а также катетеры и зонды подвергаются лучевой заводской стерилизации.
Особо следует сказать о стерилизации перчаток. В последнее время наиболее часто используются одноразовые перчатки, подвергшиеся лучевой заводской стерилизации. При многократном использовании основным методом стерилизации является автоклавирование в щадящем режиме: после предстерилизационной обработки перчатки высушивают, пересыпают тальком (предупреждает слипание), заворачивают в марлю, укладывают в бикс и автоклавируют при 1,1 атм. в течение 30-40 минут или при 5 атм. — 15-20 минут.
В экстренных случаях для стерилизации перчаток возможен следующий прием: хирург надевает перчатки и в течение 5 минут обрабатывает их тампоном, смоченным 96° этиловым спиртом.
После надевания стерильных перчаток обычно их обрабатывают шариком со спиртом для снятия с поверхности талька или других веществ, препятствовавших слипанию резины.
Стерилизация оптических инструментов
Основным методом стерилизации оптических инструментов, требующих наиболее щадящей обработки с исключением нагревания, является газовая стерилизация. Этим способом обрабатываются все инструменты для проведения лапароскопических и торакоскопических вмешательств, что связано с их сложным устройством и дороговизной.
При стерилизации фиброгастроскопов, холедохоскопов, колоноскопов возможно применение и холодной стерилизации с использованием химических антисептиков (этиловый спирт, хлоргексидин, сайдекс — двухкомпонентный препарат на основе глутарового альдегида).
Следует особо отметить, что наилучшим способом профилактики контактной инфекции является использование одноразового инструментария, подвергшегося лучевой заводской стерилизации!
СТЕРИЛИЗАЦИЯ ПЕРЕВЯЗОЧНОГО МАТЕРИАЛА И БЕЛЬЯ
а) Виды перевязочного материала и операционного белья
К перевязочному материалу относятся марлевые шарики, тампоны, салфетки, бинты, турунды, ватно-марлевые тампоны. Перевязочный материал обычно готовят непосредственно перед стерилизацией, используя специальные приемы для предотвращения осыпания отдельных нитей марли. Для удобства подсчета шарики укладывают по 50-100 штук в марлевые салфетки, а салфетки и тампоны связывают по 10 штук.
Перевязочный материал повторно не используется и после применения сжигается.
К операционному белью относятся хирургические халаты, простыни, полотенца, подкладные. Материалом для их изготовления являются хлопчатобумажные ткани. Операционное белье многократного применения после использования проходит стирку, причем отдельно от других видов белья.
б) Стерилизация
Перевязочный материал и белье стерилизуют автоклавированием при стандартных режимах. Перед стерилизацией перевязочный материал и белье укладывают в биксы. Существуют три основных вида укладки бикса:
Универсальная укладка
Обычно используется при работе в перевязочной и при малых операциях. Бикс условно разделяется на секторы, и каждый из них заполняется определенным видом перевязочного материала или белья: в один сектор помещаются салфетки, в другой — шарики, в третий — тампоны и т. д.
Целенаправленная укладка
Предназначена для выполнения типичных манипуляций, процедур и малых операций. Например, укладка для трахеостомии, для катетеризации подключичной вены, для перидуральной анестезии и пр. В бикс укладываются все инструменты, перевязочный материал и белье, необходимые для осуществления процедуры.
Видовая укладка
Обычно используется в операционных, где требуется большое количество стерильного материала. При этом в один бикс укладывают, например, хирургические халаты, в другой — простыни, в третий — салфетки и так далее.
В небольших количествах используется перевязочный материал в упаковках, прошедший лучевую стерилизацию. Существуют и специальные наборы операционного белья одноразового использования (халаты и простыни), изготовленного из синтетических тканей, также подвергшихся лучевой стерилизации.
Глава 2 асептика и антисептика
Общие положения, определения
Асептика (а
— без, septicus
— гниение)
— безгнилостный метод работы.
Асептика —
совокупность методов и приёмов работы,
направлен- ных на предупреждение
попадания инфекции в рану, в организм
больного, создание безмикробных,
стерильных условий для хирургической
работы путём использования организационных
мероприятий, активных обеззараживающих
химических веществ, а также технических
средств и физических факторов.
Следует особо подчеркнуть
значение организационных мероприятий:
именно они становятся определяющими.
В современной асептике сохранили своё
значение два основных её принципа:
• всё, что
соприкасается с раной, должно быть
стерильно;
• всех хирургических
больных необходимо разделять на два
потока: «чистые» и «гнойные».
Антисептика (anti —
против, septicus —
гниение) — противогнилостный метод
работы. Термин «антисептика» в 1750 г.
ввёл английский хирург Дж. Прингл,
описавший антисептическое действие
хинина.
Антисептика —
система мероприятий, направленных на
уничтожение микроорганизмов в ране,
патологическом очаге, органах и тканях,
а также в организме больного в целом,
использующая механические и физические
методы воздействия, активные химические
вещества и биологические факторы.
Таким образом, если
асептика предупреждает попадание
микроорганизмов в рану, то антисептика
уничтожает их в ране и организме пациента.
Работать без соблюдения
правил асептики и антисептики в хирургии
невозможно. Внедрение во внутреннюю
среду организма больного — основное
отличие хирургических методов. Если
при этом у больного возникнет осложнение
инфекционного характера в связи с тем,
что извне в организм попали микробы, то
в настоящее время его будут считать
ятрогенным осложнением, так как его
развитие связано с недостатками
деятельности хирургической службы.
Асептика
Основные пути
распространения инфекции
Чтобы предупредить
попадание инфекции в рану, прежде всего
нужно знать её источники и пути
распространения (рис. 2-1).
Инфекцию,
попадающую в рану из внешней среды,
называют экзогенной. Основные
её источники: воздух с частицами пыли,
на которых оседают микроорганизмы;
выделения из носоглотки и верхних дыха-
тельных путей больных, посетителей и
медперсонала; раневое отделяемое из
гнойных ран, различные бытовые загрязнения.
Рис.
2-1. Основные
пути распространения инфекции
В рану больному
экзогенная инфекция может проникнуть
тремя основными путями: воздушно-капельным,
контактным и импланта- ционным.
Инфекцию,
попадающую в рану из организма самого
больного, называют эндогенной. Основные
её источники: кожа пациента, внутренние
органы, патологические очаги.
Профилактика
воздушно-капельной инфекции
При воздушно-капельном
пути распространения инфекции
микроорганизмы попадают в рану из
окружающего воздуха, где они на- ходятся
на частицах пыли или в каплях выделений
из верхних дыхательных путей либо
раневого отделяемого.
Для профилактики
воздушно-капельной инфекции применяют
комплекс мер, главные из них — организационные
мероприятия, свя- занные с особенностью
работы хирургических отделений и
стационара в целом.
Особенности организации
и устройства хирургического стационара
Принцип соблюдения
правил асептики и антисептики лежит в
основе организации хирургического
стационара. Это необходимо для профилактики
раневой инфекции, создания максимума
условий для выполнения операций,
обследования и послеоперационного
ухода за больными.
Основные структурные подразделения
хирургического стационара включают
приёмное отделение, лечебно-диагностические
отделения и операционный блок.
Приёмное отделение
Приёмное отделение
(приёмный покой) предназначено для при-
ёма пациентов, направленных из амбулаторных
лечебных учреждений (поликлиники,
здравпункта и пр.), доставленных машинами
скорой или неотложной помощи, или
обращающихся за помощью самостоятельно.
Глава 2 асептика и антисептика
Общие положения, определения
Асептика
(а
— без,
septicus
— гниение)
— безгнилостный метод работы.
Асептика
—
совокупность методов и приёмов работы,
направлен- ных на предупреждение
попадания инфекции в рану, в организм
больного, создание безмикробных,
стерильных условий для хирургической
работы путём использования организационных
мероприятий, активных обеззараживающих
химических веществ, а также технических
средств и физических факторов.
Следует
особо подчеркнуть значение организационных
мероприятий: именно они становятся
определяющими. В современной асептике
сохранили своё значение два основных
её принципа:
• всё,
что соприкасается с раной, должно быть
стерильно;
• всех
хирургических больных необходимо
разделять на два потока: «чистые» и
«гнойные».
Антисептика
(anti
—
против, septicus
—
гниение) — противогнилостный метод
работы. Термин «антисептика» в 1750 г.
ввёл английский хирург Дж. Прингл,
описавший антисептическое действие
хинина.
Антисептика
—
система мероприятий, направленных на
уничтожение микроорганизмов в ране,
патологическом очаге, органах и тканях,
а также в организме больного в целом,
использующая механические и физические
методы воздействия, активные химические
вещества и биологические факторы.
Таким
образом, если асептика предупреждает
попадание микроорганизмов в рану, то
антисептика уничтожает их в ране и
организме пациента.
Работать
без соблюдения правил асептики и
антисептики в хирургии невозможно.
Внедрение во внутреннюю среду организма
больного — основное отличие хирургических
методов. Если при этом у больного
возникнет осложнение инфекционного
характера в связи с тем, что извне в
организм попали микробы, то в настоящее
время его будут считать ятрогенным
осложнением, так как его развитие связано
с недостатками деятельности хирургической
службы.
Асептика
Основные
пути распространения инфекции
Чтобы
предупредить попадание инфекции в рану,
прежде всего нужно знать её источники
и пути распространения (рис. 2-1).
Инфекцию,
попадающую в рану из внешней среды,
называют экзогенной.
Основные
её источники: воздух с частицами пыли,
на которых оседают микроорганизмы;
выделения из носоглотки и верхних дыха-
тельных путей больных, посетителей и
медперсонала; раневое отделяемое из
гнойных ран, различные бытовые загрязнения.
Рис.
2-1. Основные
пути распространения инфекции
В
рану больному экзогенная инфекция может
проникнуть тремя основными путями:
воздушно-капельным, контактным и
импланта- ционным.
Инфекцию,
попадающую в рану из организма самого
больного, называют эндогенной.
Основные
её источники: кожа пациента, внутренние
органы, патологические очаги.
Профилактика
воздушно-капельной инфекции
При
воздушно-капельном пути распространения
инфекции микроорганизмы попадают в
рану из окружающего воздуха, где они
на- ходятся на частицах пыли или в каплях
выделений из верхних дыхательных путей
либо раневого отделяемого.
Для
профилактики воздушно-капельной инфекции
применяют комплекс мер, главные из них
— организационные мероприятия, свя-
занные с особенностью работы хирургических
отделений и стационара в целом.
Особенности
организации и устройства хирургического
стационара
Принцип
соблюдения правил асептики и антисептики
лежит в основе организации хирургического
стационара. Это необходимо для профилактики
раневой инфекции, создания максимума
условий для выполнения операций,
обследования и послеоперационного
ухода за больными.
Основные
структурные подразделения хирургического
стационара включают приёмное отделение,
лечебно-диагностические отделения и
операционный блок.
Приёмное
отделение
Приёмное
отделение (приёмный покой) предназначено
для при- ёма пациентов, направленных из
амбулаторных лечебных учреждений
(поликлиники, здравпункта и пр.),
доставленных машинами скорой или
неотложной помощи, или обращающихся за
помощью самостоятельно.
Лекция
An
антисептика. Уход за больными с гнойной патологией.
А
перевязочный материал и операционное белье
стерилизация. Организация работы в операционном блоке. Хирургический
обработка рук хирурга и операционного поля.
организация работы в стерилизационном помещении. Подготовка и стерилизация
режущие, оптические и хирургические инструменты. Стерилизация шовного материала.
АСЕПСИС И АНТИСЕПСИС
В хирургии инфекции очень распространены и могут
даже привести к летальному исходу, несмотря на высокое качество оперативной техники. В
Поэтому профилактика такого осложнения в хирургической практике является важным
вызов, который должен быть основан на принципах асептики и антисептики.
До середины XIX века основные
часть хирургических больных умерла от различных инфекций. Причиной такой ситуации стало отсутствие
элементы об асептике и антисептике. Руки и хирургические инструменты были
убирали не до операции, а после нее. Бинт использовался для перевязки, он
был высушен после использования и в результате нанесен другому пациенту, и
больничные инфекции были довольно распространенным явлением. Каждый второй прооперированный пациент умер.
Нагноение ран считалось неизбежным явлением.
Английский хирург Прингл Дж.(1750)
было введено понятие об антисептике
(против нагноения) на основании его наблюдений. Он изучил
противогнилостное действие минеральных кислот, которые использовались для дезинфекции
канализация. В начале XIX века Пирогов Н.И., использовавший для лечения
ран раствор карболовой кислоты, нитрата серебра, сульфата цинка, спирт
и йодиум. Он считал обработанную рану инфекцией и считал
возможность борьбы с этим.
Венгерский акушер-гинеколог Земмельвайзе заметил, что руки
хирурги явились источником послеродовой лихорадки среди рожениц.Он был
первый врач, применивший хлоральную воду для обработки рук хирурга,
родовые пути, инструменты и материалы. Увеличивают гнойный секрет от
матки женщин, страдающих послеродовой лихорадкой, доказано наличие
инфекции в этом секрете. Ему удалось снизить уровень родового сепсиса в 10 раз.
раз.
Луи Пастер (1857-1863) посредством своих многочисленных тестов доказал, что
развитие микроорганизмов в некоторых стерильных материалах зависит от
проникновение микроорганизмов извне.
Через 20 лет Zemmelvase, Lister J. предложил использовать 2% — 5% раствор
карболовой кислоты для раны, а также для всех соприкасающихся с ней инструментов. Для воздуха
дезинфекция в операционной, 2-3% раствор карболовой кислоты
распыляется.
Листер Дж. Опубликовал материалы своего расследования в 1867 г. и получил
признание — внесение в жизнь правил антисептики.
В нашей стране первооткрыватель идей Листера
был Склифасовский Н.W., работавший в Одессе и
потом в Москве.
Спустя 15 лет Листер заметил, что
карболовая кислота весьма опасна для организма человека и некоторые другие
антисептики. В конце прошлого века разные методы
отработана стерилизация хирургического материала и инструментов. В
ученые разработали методы уничтожения микробов с помощью физических
методы — высокая температура, кипячение и пар. Появляется новое направление хирургии, это
асептика (без гниения), обеспечивающая стерильность
условия хирургической деятельности.
Chemi V. был первым человеком, применившим физико-химическую стерилизацию.
он обработал инструменты кипячением в 5% растворе карболы.
кислота.
Buhner E. (1878) предложил стерилизовать инструменты кипячением,
Терцарон З. (1883) — сухим паром.
В 1882 г. Тренделенбург сконструировал аппарат для стерилизации хирургических
материалы и инструменты сухим паром. В 1886 году Бладгуд изобрел резиновые перчатки.
для защиты рук хирурга от инфекций.С 1890 г. отмечены Ю. и
Изеге (с 1897 г.) стал использовать перчатки для защиты раны от
руки хирурга.
Бергман Э. и Шимелбуш К. сконструировали стерилизационную машину для
кипячение инструментов; они создали металлические бочки для стерилизации
одежду и перевязочные материалы, усовершенствовал автоклав.
Бильро И. сказал в свое время: «Чистыми руками и чистой совестью
неопытный хирург может сейчас добиться лучших результатов, чем самый известный профессор
хирургии несколько лет назад «.
Асептика и анестезиология — основные принципы
современная хирургия.
Асептика Создание стерильных условий с помощью антисептики — это
истребление микроорганизмов из раны, дополняющих друг друга и обеспечивающих
Успех в современной хирургии .
В семидесятых годах нашего века многие авторы одновременно предлагали
устройства для производства стерильного воздуха, так называемые аэротерапевтические устройства.
С помощью этих устройств полная стерилизация и комфортная температура
может быть достигнута в операционной.Можно предположить, что совершенство
аппаратов выведет хирургию на более высокий уровень. Эти аппараты будут
быть очень полезным во время войны.
Меры по
предотвращение попадания инфекции в рану, обозначаются как асептика, в то время как
те, которые вызывают исключение или уничтожение вредных микробов, обычно
называется антисептик.
Два принципа представляют собой единое целое в
профилактика хирургических инфекций.Их следует рассматривать с точки зрения
взаимосвязь между источником инфекции и способом ее передачи
и восприимчивость тела.
Источник
означает место обитания, роста и распространения
микроорганизмов. По отношению к пациенту источником инфекции может быть:
либо экзогенный (извне), либо эндогенный (изнутри
тело).
Основные источники экзогенных инфекций включают пациентов
при гнойном воспалении или здоровых носителях микробов, и
иногда животные.
Виды передачи от экзогенных источников обычно
следующие: воздушно-капельный, прямой контакт и имплантация.
Основные источников из
эндогенные инфекций включают
хронические инфекции за пределами области операции (например, кожные заболевания,
состояния зубов или миндалин) или органов, прооперированных как есть (например,
аппендицит, холецистит, остеомиелит), а также орального, кишечного
и респираторные сапрофиты.
Среди мод из
трансмиссия г.
эндогенные инфекции бывают прямым контактным, лимфо- и гематогенным распространением.
Чтобы успешно предотвратить инфекцию, это
необходимо воздействовать на каждую стадию инфекционного процесса, т.е. на источник
инфекция, способ передачи и хозяин.
Хирургический госпиталь содержит основные функциональные блоки, которые
следующие: хирургический блок, хирургические отделения, гипсовая и лечебная
комнаты и гардеробные.
Антисептика — это комплекс процедур, направленных на уничтожение микробов из
рану или вокруг нее, в патологических местах или во всем организме, чтобы
снизить вирулентность микробов и предотвратить их распространение.
Виды антисептики:
физические, механические, биологические, химические и смешанные.
Физический — создание
неблагоприятные условия для развития микроорганизмов в ране и для
отсасывание микробных токсинов и продуктов распада тканей.Дренаж обеспечивает
отток содержимого раны и способствует выведению токсинов, микробов и
продукты распада тканей. Орошение марли гипертоническими растворами
увеличивает его гигроскопичность, но тампоны с экссудацией раны предотвращают
истечение из раны, поэтому для дренирования они не годятся.
Может быть использован открытый метод лечения (АТД). Раны подсушены; как
в результате создаются неблагоприятные условия для развития микроорганизмов.К этому методу относятся все виды физических процедур.
Механический антисептик:
гигиеническая ванна, бритье и уничтожение лишенных жизненной силы тканей. В
1898 г. Фридрих П. предложил первичную хирургическую обработку раны с помощью
срезание его границ, стенок и дна в пределах здоровых тканей.
Химический — использование
различные химические вещества с бактерицидным и бактериостатическим действием.Эти вещества должны быть безопасными для человеческого организма и его клеток. Они есть
применяется для обработки операционного поля, рук хирурга, стерилизации
изготовление перчаток, хирургических инструментов, швов материалов, дезинфекция помещений.
Биологический — — процедура
с целью повышения иммунитета и усиления защитной силы
организм. В его состав входят специфические вакцины, иммуно-сыворотки, глобулин, кровь.
переливание, плазма и анатоксины.
Смешанный — при одновременном применении некоторых видов антисептики. За
пример для лечения ран: первичное хирургическое лечение — механическое,
промывание раны и окружающей кожи — химическое, применение антибиотиков
-биологический, перевязочный-физ.
Антисептик обладает бактерицидным и бактериостатическим действием. Лучший
те, которые мало влияют на ткань организма и, смешивая
с содержимым раны, не теряют своей активности.
Вещества химические
1.
Группа галоидов — производные хлора и
йод. Их взаимодействие с водородом микробной клетки вызывает коагуляцию
белки протоплазмы. Используют хлорамин В (0,5–2% раствор), йодонат (1% раствор).
водный раствор), уодопирон и йодоформ.
2.
Окислители, контактируя с тканями, выделяют кислород
с обладает сильным окислительным действием, поэтому неблагоприятные условия для
создаются анаэробные и гнилостные микробы.Используют: раствор
перекись водорода (3% водный раствор), перманганат калия (0,1-2% воды
решение).
3.
Кислоты и щелочи — чаще салициловая кислота и борная
кислота, гидрокарбонат натрия.
4.
Альдегиды — сильнодействующие бактерицидные препараты:
формальдегид, глутальдегид и гексаметилентретрамин. Сильно токсичен.
5.
Духи — сильное дезинфицирующее средство. Как обычно этил
используются спирты (70-96% раствор).
6.
Гипертонические растворы — слабые антисептики, обладающие раздражающим действием.
и противодействующие эффекты. Они используют гипертонические растворы натрия.
хлорид (10%), глюкоза (10% и 40% растворы).
7.
Соли тяжелых металлов — сильные и сильнодействующие
антисептики, блокирующие сульфогидральные группы и вызывающие коагуляцию белка
микроорганизмов. Многие вещества этого типа сейчас не используются из-за
их токсические эффекты. Они используют препараты серебра.
8.
Фенолы — это продукты переработки гудрона, масла и
смолы. Они денатурируют и коагулируют белки протоплазмы бактерий.
Есть фенокарболовая кислота, березовый деготь, ихтиол и нафталиновое масло.
9.
Красители представляют собой органические комбинации, отмирающие ткани и
обработка бактерицидным действием: метиленовый синий, бриллиантовый зеленый, акридин
лактат (риванол).
10. Моющие средства
радикальные поверхностно-активные комбинации, относящиеся к группе аммиачных оснований.В них широко используются аммиачные основания. Они широко используются в хирургии и
операционное поле. Они широко используются в хирургии для лечения. Есть
церигель, дегмицид, гексидинхлорид, роккал и др.
Химическая терапия
В эту группу входят антибиотики, сульфаниламидные препараты,
производные нитрофурана, 4 и 8 оксинолина, протеолитические ферменты и их
ингибиторы.
Антибиотики (анти-против, био-
жизнь) относятся к биологической антисептике.Антибиотики используются в хирургии как
дополнительные меры для предотвращения потенциальной инфекции или лечения установленного
инфекция.
Прежде всего, оптимальное начало терапии требует идентификации
микроорганизм. Поскольку перед бактериологическим исследованием может потребоваться терапия.
подтверждение заражения микробом, врач должен начать терапию на основании
наиболее вероятные заражающие организмы.
Александр Флеминг открыл плесень пенициллина в 1928 году.
Существуют следующие группы антибиотиков:
1.
Группа пенициллина продуцируется разными микробами.
бы — пенициллин. Бензилпенициллин эффективен при лечении:
инфекция, вызванная грамположительными бактериями (стафилококк, пневмококк и т. д.)
полусинтетические препараты (оксациллин и метициллин) обеспечили
лечебные средства для борьбы с этим устойчивым микробом.
2.
Группа цефалоспоринов — 7-аминоцефалоспориновая кислота.
это их основа; обладают широким спектром деятельности.Как и пенициллины, это
группа имеет своим механизмом действия ингибирование бактериальной клеточной стенки
образование и включает цефалотин, цефазолин и цефрадин. Третий
производство цефалоспоринов увеличило антимикробную активность против Pseudomonas
организмов. Это поколение включает цефоперазон, цефотоксим и
цефуроксим.
3.
Макролиды — соединения, содержащие макроциклический
лактоновый линг в молекуле. Эритромицин и олеандомицин фосфат являются
активен с грамположительными и грамотрицательными сферами.Эритромицин принимают
0,5-2,0 гр.
4.
Группа левомицетина — сукцинат растворимый и
хлоицид — 2-4 гр в сутки.
5.
Тетрациклины — антибиотики широкого спектра действия.
Террамицин, неомицин, морфоциклин и рондомицин выводятся с помощью
уколы 1-2 гр в сутки.
6.
Рифампицины — природные антибиотики, производимые компанией Radiant.
грибок и их производные. Рифампицин — 0,5-1,5 гр.в день.
7.
Антибиотики разных групп:
—
Линкомицин — широкий спектр действия — 1,5-2,0 гр. в
три этапа в сутки.
—
Ристомицин — 1,0-1,5 мл в сутки.
—
Фусидин — 0,5-1,5 гр в сутки.
—
Полимиксин — внутримышечно, 0,5-0,7 мг / кг 3-4
раз в день.
8.
Антибиотики последнего поколения.
Мефоксин — первый
представитель нового класса антибиотиков.Это полусинтетика
антибиотик широкого спектра действия, парентеральные инъекции (внутривенные,
внутримышечно) по 1 г каждые 8 часов.
Цифран — новый фторхинил.
противомикробный препарат с широким спектром действия на грамположительные и грамотрицательные бактерии. Цифран также блокирует ДНК и
нарушает функцию ДНК, вызывая истребление бактерий. В
антибиотик повреждает мембрану бактериальной клетки, позволяя содержимому клетки
вне.
Норбактин эффективен
антибиотик с широким спектром действия.Механизм деятельности: это
специфический блокатор, вызывающий лизис бактерий, 400 мг один раз в 24 часа на
устно.
Заноцин — его бактериальный эффект зависит от
способность противостоять ДНК бактериального фермента и повреждать мембрану
клетка бактерий. Препарат широкого спектра действия, назначается — 200 г.
мг два раза в день перорально.
1.
Противогрибковые антибиотики — нисталин, леворин активны
с патогенными дрожжевыми грибами.Потребляет в таблетках 250.000 — 500.000,
3-4 раза в день.
сульфаниламид
препараты
Это большая группа с антимикробным действием.
Они нарушают метаболические процессы в бактериальных клетках и вызывают бактериостатическое действие.
эффект. Кратковременной активностью отличаются сульфаниламиды: стрептоцид, этазол,
сульфадимезин и сульфаниламиды пролонгированного действия: сульфапиридазин,
сульфадиметоксин, сульфален и другие. Из-за их плохой растворимости,
осадки могут выпадать, блокируя клетки печени.
Диоксидин предназначен только для местного применения в
форма 1% раствора, внутривенные инъекции по 10,0 мл. Доза на 24 часа
часов 60,0 в 2-3 этапа.
Производные 8-оксихинолина
обладают антибактериальным, противопаразитарным и противогрибковым действием.
Hynosol — раствор 1: 1000 применяется при инфекциях
урогенитальный тракт. Назначают по 1,0 гр 4 раза в день.
Производные 4-нитромидазола используются для лечения
трихомонадоз, амебы.
Метронидазол назначают при гнойном процессе. Принимается внутрь.
Синонимы: трихопол, вагиницид и клион.
Разные антибактериальные препараты природного происхождения.
Хлорофилипт — производное листьев эвкалипта для местного применения.
и парентеральное применение.
Эктерицид содержит водорастворимые продукты рыбьего жира.
окисление, только для местного применения.
Методы антисептики
использование
Асептика (без гноя) — системная
профилактических мероприятий, предотвращающих попадание микробов в операционную рану,
из-за того, что некоторые организационные процедуры выполняются с помощью физических,
химическими и биологическими методами все, что контактирует с раной, должно
быть бесплодным.Истребление микрофлоры: физически — кипячением, горячей водой.
пар под давлением, горячий воздух, гамма-излучение, ультразвук; химически —
окись этилена, уксусная кислота, разные антисептики (дезинфекции).
Развитие асептики и антисептики позволило сформировать новые ветви или
хирургия-кардиохирургия, микрохирургия, трансплантология.
Способы распространения
инфекции в организме
Экзогенный путь: с воздуха —
воздушный, капельный, контактный, имплантационный.
Эндогенный путь воспалительного
процессы кожных покровов организма, очаг инфекции пищеварительного тракта
канал, инфекции дыхательных путей, воспалительные процессы мочеполовой системы
тракт, наборы неизвестной инфекции.
В операционном блоке есть специальные помещения для операционных.
на пациентов. Он должен быть изолирован от хирургического отделения на отдельном этаже.
или обособление здания и соединяться с ними коридором.
Обеспечить режим
стерильности в операционном блоке четыре специальные функциональные зоны :
1.
Стерильная зона , т.е. операционная
театр (для оперирования пациентов), туалетная комната (для предоперационной чистки
руки хирурга) и комнату для стерилизации (для стерилизации
инструменты, которые будут использоваться во время операции).
2.
Чистая зона, т.е. комнаты личного
гигиена и переодевание персонала.
3.
Техническая зона, то есть помещения, где
для кондиционирования воздуха или подачи кислорода и вакуумные устройства.
4.
Грязные
зона, т.е.
комната сестры, палата хирургического врача и комната для грязных
одежда и др.
Операционные, оборудованные для использования
ламинированный стерильный кондиционированный воздух необходим для следующих типов
операция: пересадка тканей с последующим применением иммуносупрессоров,
имплантация протезов, операции при ожогах.
Установка специальной изолирующей коробки с
ламинатный обдув возможен в давно построенных операционных.
Соединения, имеющие
антибактериальные эффекты делятся на две основные группы — химиотерапевтические средства и
химические средства для дезинфекции и стерилизации.
Составы для
дезинфекция и стерилизация используются для предотвращения попадания микробов в
раны, т.е. повлиять на их передачу. Несколько химических антибактериальных средств
могут применяться как химиотерапевтические средства, так и для дезинфекции и
стерилизация (например, хлоргексидином, перекисью водорода).
В операционной такие условия
созданы так, что не будет никаких возможностей для внесения экзогенного
попадание инфекции в операционную рану. Есть лампа, операционный стол,
стол для инструментов, подставки под наркозный аппарат, электрокоагулятор.
В операционную можно пускать людей только в случае крайней необходимости и
после санитарно-гигиенической обработки.
Уборку помещения производит
влажная ткань (1% хлорамина, 3% оксида водорода, 0,5% моющих средств).
1.
Текущая уборка — ватные шарики собирают с
этаж; вытрите кровь с пола.
2.
Уборка операционной после операции обеспечивает ее
чистота перед следующей операцией.
3.
Ежедневная уборка в конце рабочего дня
и после дополнительных операций.
4.
Генеральная уборка проводится один раз в неделю по
по плану, в свободный от операций день — горячая вода с мылом, 3-6
% раствор перекиси водорода, 0,5% раствор моющего средства.
5.
Утром перед началом работы все горизонтально
поверхности протираются влажной тканью. Бактерицидные ультрафиолетовые лампы бывают
используется для обеззараживания воздуха. Вентиляция осуществляется с помощью
кондиционеры, фильтр которых уничтожает микроорганизмы. Температура
не более 24 С, влажность не более 50%. Для специальных чистых операций
они используют операционные с ламинарным потоком воздуха.
Меры профилактики
контактные и имплантационные инфекции
Стерилизация осуществляется физическим
и химические методы.
Физическая — термическая и лучевая стерилизация — кипячение,
стерилизация паром под давлением, стерилизация сухим жаром, гамма-излучение.
Химическая — стерилизация оксидом этилена, обработка уксусной кислотой, химико-терапевтическая обработка. Стерилизация в
автоклав (водяной пар): 120-132 С, давление 1,1 атм / см 2
в течение 45 мин. Лучевая стерилизация — ионным излучением высокой энергии.
мощность.Они используют бета- и гамма-излучение. Ультразвуковая стерилизация
также возможно — стерилизатор залит каким-нибудь антисептиком, который под
воздействие ультразвуковых волн стерилизаторов хирургических инструментов.
Химическая стерилизация: оксид этилена.
обладает бактериальным действием. С помощью газовой стерилизации обрабатывают
инструменты, которые нельзя обрабатывать в автоклавах или стерилизаторах воздуха.
Они используют оксид этилена для стерилизации катетеров, перчаток, эндоскопов,
аппараты для кабинета искусственного кровообращения.
Стерилизация контролируется с помощью
цветной термоиндикатор или гидрохиньон. Краска термоиндикатора наносится
на бумаге бледно-зеленого цвета; при температуре 175-180С становится
темно коричневый.
За исключением ежедневного контроля, они проходят бактериологический контроль один раз в неделю.
или каждые 10 дней.
Стерилизация
инструменты
Самым простым способом стерилизации инструментов считается кипячение в
2% -ный раствор гидрокарбоната натрия или в воде в течение 45 мин.Перед
стерилизации инструменты промывают горячей водой в течение 30 секунд, а затем
их помещают в раствор моющего средства с температурой 50С в течение 15
мин. Инструменты промывают в растворе моющего средства в течение 30 секунд, затем в
проточной водой, прокипяченной в дистиллированной воде и высушенной горячим воздухом с очисткой
перед стерилизацией измеряется амидопирином, бензидином,
фенолфталеин-тесты. Эти тесты показывают, есть ли некоторые компоненты
моющие средства или кровь на инструментах.
При попадании гноя на инструменты дезинфекция проводится
вне — кипячение в 2% растворе гидрокарбоната натрия. С анаэробным
инфекции продолжительность кипячения 90 мин.
Процедуру стерилизации на воздухе проводят в течение 60 мин при t — 180С.
Инструменты из коррозионно-стойких металлов или пластмасс:
стерилизовали в 6% растворе перекиси водорода в течение 90 мин. Инструменты
стерилизуются также в растворе 3-х компонентов (2% формалин, 0,3% фенол,
1,5% бикарбоната натрия) в течение 45 мин.
Шприцы стерилизуются в сухом-горячем контейнере при температуре — 180С в течение 60 мин.
Эндоскопы, катетеры, цистоскопы
стерилизованы глутардиальдегидом и гипохлоридом натрия,
Продолжительность лечения 45–180 мин.
Стерилизация повязки
и оперативное белье
перевязочные материалы и белье помещаются в специальные плотно закрытые бочки и
доставляются в перевязочные или операционные после окончания стерилизации.Перед тем как поместить барабан в автоклав, просверлите отверстия в его боковых сторонах, крышке и дне.
открывать, чтобы пропустить пар. После стерилизации, так как барабан
вынутые из автоклава, эти отверстия необходимо закрыть. Барабан не упаковывается
слишком плотно, иначе пар не пройдет через предметы и
последние не будут стерилизованы должным образом. Холщовые сумки или даже наволочки могут
использоваться для стерилизации при отсутствии металлических бочек. Правила
стерилизация должна строго соблюдаться.
Раньше
упаковки, бочки необходимо протереть насухо. Крышка должна быть закрыта и закрыта и
сетка открылась. Все нестерильные бочки, как правило, хранятся отдельно от
бочки со стерильным материалом.
Перевязочные материалы и белье стерилизуются в автоклавах под давлением.
1,1 атм, t — 120C, 60 мин, или 2,0 атм, t -132C, 30 мин. Белье
срок хранения 3 дня.
Дезинфекция
руки хирурга
Дезинфекции рук хорошие
удаление микроорганизмов с рук.И в таком случае они используют дубильную
кожи, что препятствует проникновению микроорганизмов на поверхность
кожа. Принцип хирургического лечения: уход за руками, уход за ногтями,
механическая очистка с мылом и щеткой в течение 2-5 мин, затем
дезинфекции. Дезинфицирующее средство должно быть:
1.
быстро истребить микрофлору;
2.
истребить микробы в соке перчаток;
3.
обладают кумулятивным эффектом — руки должны быть свободны от
микроорганизмы даже в промежутках между дезинфекциями;
4.
не раздражать кожу.
Классические методы дезинфекции рук по Фурбрингеру (1897),
Спасокукоцкого-Кочергина (1829 г.) в настоящее время не используются, так как требуют много
времени. Теперь используем быстрые методы:
1.
Обработка рук с помощью
раствор перекиси водорода и муравьиной кислоты (1970). В день операции
они готовят 30-33% перекиси водорода и 85-100% муравьиной кислоты,
пропорция 1: 2.4.
2.
Обработка рук с помощью
хлоргексидина биглюконат (1977). Препарат смешивается с 70%
духи; пропорция 1:40. Руки моют с мылом, сушат и протирают.
дважды (по два тампона) 0,5% спиртовым раствором.
3.
Обработка рук с помощью
моющие средства — руки моют с мылом, затем опускают в таз с моющими средствами
(Новость, Астра) 3-5 мин. Раствор моющих средств готовится на заводе
в день операции 1 столовая ложка на 3 литра теплой воды.После высыхания
полотенцем, руки протирают 95% этанолом в течение 3 мин.
4.
Обработка рук дегмином и дергицином (1968) — руки моют с мылом во время
2-3 мин, затем протереть двумя тампонами с 1% раствором препарата, 3 мин.
на каждый тампон просушивают и надевают перчатки.
5.
Лечение церигелем. После мытья рук
на руки наносится мыло, церигель (4 гр). Руки сушат воздухом в течение 2-3 минут.
мин.Затем 95% этиловый спирт вымывает церигель.
6.
Лечение йодоформом (1972) (1% йодопирон
— поливинилпиролидон) — йодоформ и гексахлорофен в мыльном растворе в течение 3-5 лет.
мин. Вытирают руки полотенцем, надевают перчатки.
7.
Обработка рук ультразвуком. Eсть
специальный аппарат с ультразвуковыми ваннами, мойкой и дезинфекцией в течение 1
мин. Руки опускаются в раствор антисептика (0,05% водный раствор
hybitan), через который проходят ультразвуковые волны, они обеспечивают
дезинфекция рук.
подготовка операционного поля начинается с
гигиеническая ванна, бритье волос. Для лечения операционного поля это
перед применением использовали йодонат, йодопирон, хлоргексидин, растворяя исходный
раствор в 4,5-5 раз кипяченой или стерилизованной воде. Другие антисептики:
для обработки операционного поля: 1% раствор дегмицида, 1%
раствор роккала или катамина А-Б, 2,4% раствор первомура. Для
для дезинфекции слизистой оболочки используется 1% раствор алмазной зелени,
3% раствор перекиси водорода, 1% раствор йодоната или йодопирона 0,5%
спиртовой раствор хибитана
Уход за
пациент с межреберным дренажем
Быстрое полное расширение полностью разрушенного легкого
может привести к отеку легких.При очень больших излияниях зажмите трубку на 1 час.
после того, как слилось 1,5 литра, прежде чем дать возможность свободно стекать. Убедитесь, что все
Персонал знает, что трубка зажата и в какое время нужно снять зажим.
Попросите пациента держать бутылку с водой ниже пояса.
уровень, чтобы помнить, что он прикреплен, и не тянуть его случайно.
Для мобильных пациентов следует использовать утяжеленную металлическую подставку.
используется для переноски бутылки и предотвращения ее падения.
Назначьте адекватную анальгезию (петидин или морфин).
может потребоваться) помните, что нанесенная вами хирургическая травма эквивалентна
к колотому ранению.
Регулировка положения: если слив слишком далеко, он
допустимо при использовании стерильной техники и после тщательного протирания антисептиком до
ослабьте удерживающий шов и втяните слив на несколько см перед повторным отверждением
его, стараясь не отодвинуть так далеко, чтобы боковые отверстия выходили из плевральной
пространство.
Дренаж НИКОГДА не следует продвигать дальше в
грудная клетка после первоначального введения переносит инфекцию в
плевральная полость.
Зажмите дренаж из груди только при дренировании очень большого выпота.
(см. выше), если бутылка сломалась или трубка отсоединилась.
Если пациенту с дренажем из грудной клетки на месте требуется
перевод на машине скорой помощи обученной медсестрой с опытом ведения
дренаж грудной клетки должен быть частью эскорта Аластер Иннес, апрель 2007 г.
.
Антисептики и дезинфицирующие средства — определение, типы, различия
- БЕСПЛАТНАЯ ЗАПИСЬ КЛАСС
- КОНКУРСНЫЕ ЭКЗАМЕНА
- BNAT
- Классы
- Класс 1 — 3
- Класс 4-5
- Класс 6-10
- Класс 110003 CBSE
- Книги NCERT
- Книги NCERT для класса 5
- Книги NCERT, класс 6
- Книги NCERT для класса 7
- Книги NCERT для класса 8
- Книги NCERT для класса 9
- Книги NCERT для класса 10
- NCERT Книги для класса 11
- NCERT Книги для класса 12
- NCERT Exemplar
- NCERT Exemplar Class 8
- NCERT Exemplar Class 9
- NCERT Exemplar Class 10
- NCERT Exemplar Class 11
9plar
- RS Aggarwal
- RS Aggarwal Решения класса 12
- RS Aggarwal Class 11 Solutions
- RS Aggarwal Решения класса 10
- Решения RS Aggarwal класса 9
- Решения RS Aggarwal класса 8
- Решения RS Aggarwal класса 7
- Решения RS Aggarwal класса 6
- RD Sharma
- RD Sharma Class 6 Решения
- RD Sharma Class 7 Решения
- Решения RD Sharma Class 8
- Решения RD Sharma Class 9
- Решения RD Sharma Class 10
- Решения RD Sharma Class 11
- Решения RD Sharma Class 12
- PHYSICS
- Механика
- Оптика
- Термодинамика
- Электромагнетизм
- ХИМИЯ
- Органическая химия
- Неорганическая химия
- Периодическая таблица
- MATHS
- Статистика
- 9000 Pro Числа
- Числа
- 9000 Pro Числа Тр Игонометрические функции
- Взаимосвязи и функции
- Последовательности и серии
- Таблицы умножения
- Детерминанты и матрицы
- Прибыль и убыток
- Полиномиальные уравнения
- Разделение фракций
- Microology
- Книги NCERT
- FORMULAS
- Математические формулы
- Алгебраные формулы
- Тригонометрические формулы
- Геометрические формулы
- КАЛЬКУЛЯТОРЫ
- Математические калькуляторы
- 000
- 000 Калькуляторы по химии
- 000
- 000
- 000 Образцы документов для класса 6
- Образцы документов CBSE для класса 7
- Образцы документов CBSE для класса 8
- Образцы документов CBSE для класса 9
- Образцы документов CBSE для класса 10
- Образцы документов CBSE для класса 1 1
- Образцы документов CBSE для класса 12
0003000
- Вопросники предыдущего года CBSE
- Вопросники предыдущего года CBSE, класс 10
- Вопросники предыдущего года CBSE, класс 12
- HC Verma Solutions
- HC Verma Solutions Класс 11 Физика
- Решения HC Verma Физика класса 12
- Решения Лакмира Сингха
- Решения Лакмира Сингха класса 9
- Решения Лахмира Сингха класса 10
- Решения Лакмира Сингха класса 8
9000 Класс
9000BSE 9000 Примечания3 2 6 Примечания CBSE
Примечания
- Дополнительные вопросы по математике класса 8 CBSE
- Дополнительные вопросы по науке 8 класса CBSE
- Дополнительные вопросы по математике класса 9 CBSE
- Дополнительные вопросы по математике класса 9 CBSE Вопросы
- CBSE Class 10 Дополнительные вопросы по математике
- CBSE Class 10 Science Extra questions
- Class 3
- Class 4
- Class 5
- Class 6
- Class 7
- Class 8 Класс 9
- Класс 10
- Класс 11
- Класс 12
- Решения NCERT для класса 11
- Решения NCERT для класса 11 по физике
- Решения NCERT для класса 11 Химия
- Решения NCERT для биологии класса 11
- Решение NCERT s Для класса 11 по математике
- NCERT Solutions Class 11 Accountancy
- NCERT Solutions Class 11 Business Studies
- NCERT Solutions Class 11 Economics
- NCERT Solutions Class 11 Statistics
- NCERT Solutions Class 11 Commerce
- NCERT Solutions for Class 12
- Решения NCERT для физики класса 12
- Решения NCERT для химии класса 12
- Решения NCERT для биологии класса 12
- Решения NCERT для математики класса 12
- Решения NCERT, класс 12, бухгалтерский учет
- Решения NCERT, класс 12, бизнес-исследования
- NCERT Solutions Class 12 Economics
- NCERT Solutions Class 12 Accountancy Part 1
- NCERT Solutions Class 12 Accountancy Part 2
- NCERT Solutions Class 12 Micro-Economics
- NCERT Solutions Class 12 Commerce
- NCERT Solutions Class 12 Macro-Economics
- NCERT Solut Ионы Для класса 4
- Решения NCERT для математики класса 4
- Решения NCERT для класса 4 EVS
- Решения NCERT для класса 5
- Решения NCERT для математики класса 5
- Решения NCERT для класса 5 EVS
- Решения NCERT для класса 6
- Решения NCERT для математики класса 6
- Решения NCERT для науки класса 6
- Решения NCERT для класса 6 по социальным наукам
- Решения NCERT для класса 6 Английский язык
- Решения NCERT для класса 7
- Решения NCERT для математики класса 7
- Решения NCERT для науки класса 7
- Решения NCERT для социальных наук класса 7
- Решения NCERT для класса 7 Английский язык
- Решения NCERT для класса 8
- Решения NCERT для математики класса 8
- Решения NCERT для науки 8 класса
- Решения NCERT для социальных наук 8 класса ce
- Решения NCERT для класса 8 Английский
- Решения NCERT для класса 9
- Решения NCERT для класса 9 по социальным наукам
- Решения NCERT для математики класса 9
- Решения NCERT для математики класса 9 Глава 1
- Решения NCERT для математики класса 9, глава 2
- для математики класса 9, глава 3
- Решения NCERT для математики класса 9, глава 4
- Решения NCERT для математики класса 9, глава 5
- для математики класса 9, глава 6
- Решения NCERT для математики класса 9, глава 7
- для математики класса 9, глава 8
- Решения NCERT для математики класса 9, глава 9
- Решения NCERT для математики класса 9, глава 10
- для математики класса 9, глава 11
- NCERT для математики класса 9 Глава 12
- для математики класса 9 Глава 13
- NCER Решения T для математики класса 9 Глава 14
- Решения NCERT для математики класса 9 Глава 15
Решения NCERT
Решения NCERT
Решения NCERT
Решения NCERT
Решения
Решения NCERT
- Решения NCERT для науки класса 9
- Решения NCERT для науки класса 9 Глава 1
- Решения NCERT для науки класса 9 Глава 2
- Решения NCERT для науки класса 9 Глава 3
- Решения NCERT для науки класса 9 Глава 4
- Решения NCERT для науки класса 9 Глава 5
- Решения NCERT для науки класса 9 Глава 6
- Решения NCERT для науки класса 9 Глава 7
- Решения NCERT для науки класса 9 Глава 8
- Решения NCERT для науки класса 9 Глава 9
- Решения NCERT для науки класса 9 Глава 10
- Решения NCERT для науки класса 9 Глава 12
- Решения NCERT для науки класса 9 Глава 11
- Решения NCERT для науки класса 9 Глава 13
- для науки класса 9 Глава 14
- Решения NCERT для класса 9 по науке Глава 15
Решения NCERT
- Решения NCERT для класса 10
- Решения NCERT для класса 10 по социальным наукам
- Решения NCERT для математики класса 10
- Решения NCERT для класса 10 по математике Глава 1
- Решения NCERT для математики класса 10, глава 2
- Решения NCERT для математики класса 10, глава 3
- Решения NCERT для математики класса 10, глава 4
- Решения NCERT для математики класса 10, глава 5
- Решения NCERT для математики класса 10, глава 6
- Решения NCERT для математики класса 10, глава 7
- Решения NCERT для математики класса 10, глава 8
- Решения NCERT для математики класса 10, глава 9
- Решения NCERT для математики класса 10, глава 10
- Решения NCERT для математики класса 10 Глава 11
- Решения NCERT для математики класса 10 Глава 12
- Решения NCERT для математики класса 10 Глава ter 13
- Решения NCERT для математики класса 10, глава 14
- Решения NCERT для математики класса 10, глава 15
- Решения NCERT для науки класса 10
- Решения NCERT для класса 10, наука, глава 1
- Решения NCERT для класса 10 Наука, глава 2
- Решения NCERT для класса 10, глава 3
- Решения NCERT для класса 10, глава 4
- Решения NCERT для класса 10, глава 5
- Решения NCERT для класса 10, глава 6
- Решения NCERT для класса 10 Наука, глава 7
- Решения NCERT для класса 10, глава 8,
- Решения NCERT для класса 10, глава 9
- Решения NCERT для класса 10, глава 10
- Решения NCERT для класса 10, глава 11
- Решения NCERT для класса 10 Наука Глава 12
- Решения NCERT для класса 10 Наука Глава 13
- NCERT S Решения для класса 10 по науке Глава 14
.


 В этом возрасте дети способны последовательно выполнять несколько двигательных действий подряд, изменять направление движения и подчиняться заданному темпу (в основном среднему). В 4-летнем возрасте малыши достаточно хорошо сохраняют равновесие, спускаются с горы на санках, передвигаются на лыжах и ездят на трехколесном велосипеде.
В этом возрасте дети способны последовательно выполнять несколько двигательных действий подряд, изменять направление движения и подчиняться заданному темпу (в основном среднему). В 4-летнем возрасте малыши достаточно хорошо сохраняют равновесие, спускаются с горы на санках, передвигаются на лыжах и ездят на трехколесном велосипеде. В результате успешно осваиваются прыжки в длину и высоту с разбега, прыжки со скакалкой, лазанье по шесту и канату, метание на дальность и в цель, катание на двухколесном велосипеде, коньках, лыжах и плавание.
В результате успешно осваиваются прыжки в длину и высоту с разбега, прыжки со скакалкой, лазанье по шесту и канату, метание на дальность и в цель, катание на двухколесном велосипеде, коньках, лыжах и плавание.

 Кроме того, нужно иметь в виду, что по своему биологическому развитию дети одной возрастной группы отличаются от средних данных другой возрастной группы на два, или даже более показателя в ту и в другую сторону [7,9].
Кроме того, нужно иметь в виду, что по своему биологическому развитию дети одной возрастной группы отличаются от средних данных другой возрастной группы на два, или даже более показателя в ту и в другую сторону [7,9]. К этому же периоду у детей начинает проявляться, преимущественно, сила мышц правой руки. В подростковом возрасте мышечная сила развивается весьма ускоренно.
К этому же периоду у детей начинает проявляться, преимущественно, сила мышц правой руки. В подростковом возрасте мышечная сила развивается весьма ускоренно.
 Поэтому у детей наблюдается более короткий период восстановления по сравнению со взрослыми.
Поэтому у детей наблюдается более короткий период восстановления по сравнению со взрослыми.

 Все действия среднего медицинского персонала должны производиться согласно требованиям Государственного образовательного стандарта. Каково же понятие сестринского процесса согласно этому документу? В государственном образовательном стандарте указывается, что это определенный метод исполнения и организации сестринского ухода за больным, целью которого является удовлетворение психологических, социальных и физических потребностей общества, семьи, человека.
Все действия среднего медицинского персонала должны производиться согласно требованиям Государственного образовательного стандарта. Каково же понятие сестринского процесса согласно этому документу? В государственном образовательном стандарте указывается, что это определенный метод исполнения и организации сестринского ухода за больным, целью которого является удовлетворение психологических, социальных и физических потребностей общества, семьи, человека.

 В задачу медсестры также входит определение основных аспектов, влияющих на ощущение боли, которые могут быть:
В задачу медсестры также входит определение основных аспектов, влияющих на ощущение боли, которые могут быть:


 В результате применения этого лекарства среди тяжелых больных удалось снизить смертность в пять раз, сообщают «Известия» со ссылкой на данные медиков Санкт-Петербурга, Москвы, Тюмени и Сыктывкара.
В результате применения этого лекарства среди тяжелых больных удалось снизить смертность в пять раз, сообщают «Известия» со ссылкой на данные медиков Санкт-Петербурга, Москвы, Тюмени и Сыктывкара. Из них 80% пациентов умирают. Применение сурфактанта-БЛ помогло снизить смертность в этой категории больных до 14,3%.
Из них 80% пациентов умирают. Применение сурфактанта-БЛ помогло снизить смертность в этой категории больных до 14,3%. Опыт медицинского центра Алмазова, где пациентов с COVID-19 лечили с мая по август, подтвердил пропорцию тяжелых пациентов, а смертность в этой категории больных здесь удалось снизить до 14,3%.
Опыт медицинского центра Алмазова, где пациентов с COVID-19 лечили с мая по август, подтвердил пропорцию тяжелых пациентов, а смертность в этой категории больных здесь удалось снизить до 14,3%. Кому-то хватило двух суток лечения, в некоторых случаях препарат вводили до пяти дней. Четверо умерших пациентов стали жертвами наиболее агрессивных проявлений болезни — катастрофической гипериммунной реакции, именуемой цитокиновым штормом, и развившегося вследствие борьбы с ним сепсиса в сочетании с тромбозом.
Кому-то хватило двух суток лечения, в некоторых случаях препарат вводили до пяти дней. Четверо умерших пациентов стали жертвами наиболее агрессивных проявлений болезни — катастрофической гипериммунной реакции, именуемой цитокиновым штормом, и развившегося вследствие борьбы с ним сепсиса в сочетании с тромбозом.

 Альвеола заполняется, перестает участвовать в газообмене и напоминает сдувшийся и слипшийся воздушный шарик. Дальше ненасыщенная кислородом кровь попадает в левые отделы сердца и разносится по организму. Человек ощущает нехватку кислорода, падает сатурация — насыщение крови кислородом.
Альвеола заполняется, перестает участвовать в газообмене и напоминает сдувшийся и слипшийся воздушный шарик. Дальше ненасыщенная кислородом кровь попадает в левые отделы сердца и разносится по организму. Человек ощущает нехватку кислорода, падает сатурация — насыщение крови кислородом. Поэтому ученые сделали вывод, что сурфактант работает превентивно на более ранней стадии, когда вирус только пытается внедриться в альвеолы.
Поэтому ученые сделали вывод, что сурфактант работает превентивно на более ранней стадии, когда вирус только пытается внедриться в альвеолы.

 и 2015-2016 гг. в Москве, Санкт-Петербурге, Тюмени, Пскове, Сочи, Нижнем Новгороде и других городах России. Смертность среди больных, получавших легочный сурфактант (ТМ Сурфактант-БЛ) вместе с противовирусным препаратом, была очень низкая, а при своевременном приеме смертность была нулевой. В настоящее время препарат включен в список ЖНВЛП.
и 2015-2016 гг. в Москве, Санкт-Петербурге, Тюмени, Пскове, Сочи, Нижнем Новгороде и других городах России. Смертность среди больных, получавших легочный сурфактант (ТМ Сурфактант-БЛ) вместе с противовирусным препаратом, была очень низкая, а при своевременном приеме смертность была нулевой. В настоящее время препарат включен в список ЖНВЛП.

 Созданный в Лаборатории медицинской биотехнологии препарат предупреждает развитие осложнений в форме тяжелых пневмоний при респираторном дистресс синдроме. На сегодняшний день ответ от ведомства не поступал.
Созданный в Лаборатории медицинской биотехнологии препарат предупреждает развитие осложнений в форме тяжелых пневмоний при респираторном дистресс синдроме. На сегодняшний день ответ от ведомства не поступал.
 Официальный сайт компании: www.nativa.pro
Официальный сайт компании: www.nativa.pro

 На долю новорожденных (в первые 28 дней жизни), особенно родившихся недоношенными, приходится 40% всех случаев смерти детей в возрасте до 5 лет. В 2010 г. недоношенными (т.е. до 37 недель гестации) в мире родились около 15 млн детей, из которых умерли более 1 млн [1]. Важную роль в структуре причин смерти недоношенных детей играет респираторный дистресссиндром новорожденных (РДСН). Если во время беременности не проводится профилактика глюкокортикостероидными гормонами, частота РДСН у новорожденных детей, родившихся на сроке гестации <30 недель и 30-34 недели, достигает 65% и 25%, соответственно. У недоношенных детей, родившихся на более поздних сроках гестации, частота РДСН не зависит от пренатальной профилактики и составляет менее 5% [2].
На долю новорожденных (в первые 28 дней жизни), особенно родившихся недоношенными, приходится 40% всех случаев смерти детей в возрасте до 5 лет. В 2010 г. недоношенными (т.е. до 37 недель гестации) в мире родились около 15 млн детей, из которых умерли более 1 млн [1]. Важную роль в структуре причин смерти недоношенных детей играет респираторный дистресссиндром новорожденных (РДСН). Если во время беременности не проводится профилактика глюкокортикостероидными гормонами, частота РДСН у новорожденных детей, родившихся на сроке гестации <30 недель и 30-34 недели, достигает 65% и 25%, соответственно. У недоношенных детей, родившихся на более поздних сроках гестации, частота РДСН не зависит от пренатальной профилактики и составляет менее 5% [2]. Легочный сурфактант – это поверхностно активный липопротеидный комплекс, который синтезируется пневмоцитами II типа плода с 20-24-й недели внутриутробного развития и образует на поверхности альвеол тонкую пленку, снижающую поверхностное натяжение. Кроме того, сурфактант оказывает бактерицидное, иммуномодулирующее и мембраностабилизирующее действие. Главная функция сурфактанта опосредуется входящими в его состав фосфолипидами, прежде всего ди паль митоилфосфатидилхолином, в то время как сурфактантные белки (SP) необходимы для адсорбции и распределения фосфолипидов (SP-B и SP-C) или определяют защитные свойства сурфактанта (SP-A и SP-D) [5].
Легочный сурфактант – это поверхностно активный липопротеидный комплекс, который синтезируется пневмоцитами II типа плода с 20-24-й недели внутриутробного развития и образует на поверхности альвеол тонкую пленку, снижающую поверхностное натяжение. Кроме того, сурфактант оказывает бактерицидное, иммуномодулирующее и мембраностабилизирующее действие. Главная функция сурфактанта опосредуется входящими в его состав фосфолипидами, прежде всего ди паль митоилфосфатидилхолином, в то время как сурфактантные белки (SP) необходимы для адсорбции и распределения фосфолипидов (SP-B и SP-C) или определяют защитные свойства сурфактанта (SP-A и SP-D) [5]. Лечение сурфактантом привело к значительному снижению риска смерти (на 32%), в том числе госпитальной (на 37%), и частоты развития бронхолегочной дисплазии или смерти в течение 28 дней (на 17%), а также риска других осложнений, включая пневмоторакс (на 57%) и интерстициальную эмфизему легких (на 55%).
Лечение сурфактантом привело к значительному снижению риска смерти (на 32%), в том числе госпитальной (на 37%), и частоты развития бронхолегочной дисплазии или смерти в течение 28 дней (на 17%), а также риска других осложнений, включая пневмоторакс (на 57%) и интерстициальную эмфизему легких (на 55%). Применение этой стратегии позволяет избежать длительной механической вентиляции легких, которая оказывает повреждающее действие на легкие новорожденного. Недостаток метода – необходимость в интубации трахеи эндотрахеальной трубкой, которая может повредить гортань и трахею.
Применение этой стратегии позволяет избежать длительной механической вентиляции легких, которая оказывает повреждающее действие на легкие новорожденного. Недостаток метода – необходимость в интубации трахеи эндотрахеальной трубкой, которая может повредить гортань и трахею.
 Благодаря этому порактант альфа характеризуется самой высокой концентрацией кислых фосфолипидов среди нативных препаратов сурфактанта. Это позволяет вводить порактант альфа в более эффективной высокой дозе (200 мг/кг) и в меньшем объеме, чем другие сурфактанты, что может привести к снижению риска блокады эндотрахеальной трубки и других нежелательных явлений. Кроме того, порактант альфа лучше всего подходит для неинвазивного применения, учитывая возможность введения большой дозы в малом объеме. Препарат оказывает быстрое действие и уменьшает фракцию вдыхаемого кислорода (FiO2) у новорожденных с РДСН в течение 5 минут. При этом он характеризуется более длительным интервалом дозирования по сравнению с берактантом (12 и 6 ч, соответственно), что нередко дает возможность ограничиться однократным введением дозы 200 мг/кг. В рандомизированном многоцентровом исследовании у 293 новорожденных с РДСН введение одной дозы сурфактанта оказалось достаточным, соответственно, у 73% и 50% детей, получавших порактант альфа и берактант (p<0,002) [13].
Благодаря этому порактант альфа характеризуется самой высокой концентрацией кислых фосфолипидов среди нативных препаратов сурфактанта. Это позволяет вводить порактант альфа в более эффективной высокой дозе (200 мг/кг) и в меньшем объеме, чем другие сурфактанты, что может привести к снижению риска блокады эндотрахеальной трубки и других нежелательных явлений. Кроме того, порактант альфа лучше всего подходит для неинвазивного применения, учитывая возможность введения большой дозы в малом объеме. Препарат оказывает быстрое действие и уменьшает фракцию вдыхаемого кислорода (FiO2) у новорожденных с РДСН в течение 5 минут. При этом он характеризуется более длительным интервалом дозирования по сравнению с берактантом (12 и 6 ч, соответственно), что нередко дает возможность ограничиться однократным введением дозы 200 мг/кг. В рандомизированном многоцентровом исследовании у 293 новорожденных с РДСН введение одной дозы сурфактанта оказалось достаточным, соответственно, у 73% и 50% детей, получавших порактант альфа и берактант (p<0,002) [13]. Порактант альфа вызывал более быстрое и выраженное снижение FiO2, разница которой между группами была статистически значимой во всех точках (p<0,05).
Порактант альфа вызывал более быстрое и выраженное снижение FiO2, разница которой между группами была статистически значимой во всех точках (p<0,05). Кроме того, оценивали различные вторичные конечные точки, включая дозы сурфактанта, пневмоторакс, легочное кровотечение, открытый артериальный проток и др. В целом в мета-анализ были включены 16 рандомизированных клинических исследований.
Кроме того, оценивали различные вторичные конечные точки, включая дозы сурфактанта, пневмоторакс, легочное кровотечение, открытый артериальный проток и др. В целом в мета-анализ были включены 16 рандомизированных клинических исследований.
 В этой выборке при применении берактанта отмечалось достоверное увеличение риска смерти перед выпиской (ОР 1,62, 95% ДИ 1,11-2,38) и смерти или потребности в кислороде в постменструальном возрасте 36 недель (ОР 1,39, 95% ДИ 1,08-1,79) по сравнению с таковым у детей, получавших порактант альфа.
В этой выборке при применении берактанта отмечалось достоверное увеличение риска смерти перед выпиской (ОР 1,62, 95% ДИ 1,11-2,38) и смерти или потребности в кислороде в постменструальном возрасте 36 недель (ОР 1,39, 95% ДИ 1,08-1,79) по сравнению с таковым у детей, получавших порактант альфа. Преимущества порактанта альфа перед берактантом могли быть следствием различий биофизических или биохимических свойств сурфактантов или введения первого препарата в более высокой дозе. Подтвер ждением второй гипотезы был тот факт, что разница частоты неблагоприятных исходов между группами сравнения была выявлена только у детей, которым порактант альфа вводили в более высокой стартовой дозе (более 100 мг/кг). Кроме того, ранее было установлено, что порактант альфа в дозе 200 мг/кг дает более выраженный эффект, чем в дозе 100 мг/кг. Однако результаты мета-анализа не позволили исключить или подтвердить преимущества более низкой стартовой дозы порактанта альфа, так как выборка таких пациентов была небольшой. Следует отметить, что только порактант альфа может вводиться в дозе 200 мг/кг, в то время как однократные дозы других препаратов сурфактанта не превышают 100 мг/кг. Результаты настоящего систематизированного обзора согласуются с данными других авторов. Например, при мета-анализе 5 исследований, в которых сравнивали препараты сурфактанта разного происхождения у детей с РДСН, также было выявлено достоверное снижение госпитальной летальности при введении порактанта альфа в высокой дозе по сравнению с таковой при применении берактанта [15].
Преимущества порактанта альфа перед берактантом могли быть следствием различий биофизических или биохимических свойств сурфактантов или введения первого препарата в более высокой дозе. Подтвер ждением второй гипотезы был тот факт, что разница частоты неблагоприятных исходов между группами сравнения была выявлена только у детей, которым порактант альфа вводили в более высокой стартовой дозе (более 100 мг/кг). Кроме того, ранее было установлено, что порактант альфа в дозе 200 мг/кг дает более выраженный эффект, чем в дозе 100 мг/кг. Однако результаты мета-анализа не позволили исключить или подтвердить преимущества более низкой стартовой дозы порактанта альфа, так как выборка таких пациентов была небольшой. Следует отметить, что только порактант альфа может вводиться в дозе 200 мг/кг, в то время как однократные дозы других препаратов сурфактанта не превышают 100 мг/кг. Результаты настоящего систематизированного обзора согласуются с данными других авторов. Например, при мета-анализе 5 исследований, в которых сравнивали препараты сурфактанта разного происхождения у детей с РДСН, также было выявлено достоверное снижение госпитальной летальности при введении порактанта альфа в высокой дозе по сравнению с таковой при применении берактанта [15].
 Крупные клинические исследования, посвященные изучению эффективности препарата Сурфактант БЛ, отсутствуют. В связи с этим эффективность препарата при лечении детей с РДСН остается на сегодняшний день малоизученной и сомнительной [2]. Опубликованы результаты ретроспективного анализа опыта применения порактанта альфа и сурфактанта БЛ для лечения РДСН у недоношенных детей [16]. Критериями включения в исследование были тяжелая степень РДСН (механическая вентиляция с фракцией ингаляционного кислорода FiO2≥0,6), масса тела новорожденного от 700 до 2000 г, срок гестации до 32 недель, постнатальный возраст 2-15 ч. Из исследования исключали детей со значительными врожденными аномалиями развития.
Крупные клинические исследования, посвященные изучению эффективности препарата Сурфактант БЛ, отсутствуют. В связи с этим эффективность препарата при лечении детей с РДСН остается на сегодняшний день малоизученной и сомнительной [2]. Опубликованы результаты ретроспективного анализа опыта применения порактанта альфа и сурфактанта БЛ для лечения РДСН у недоношенных детей [16]. Критериями включения в исследование были тяжелая степень РДСН (механическая вентиляция с фракцией ингаляционного кислорода FiO2≥0,6), масса тела новорожденного от 700 до 2000 г, срок гестации до 32 недель, постнатальный возраст 2-15 ч. Из исследования исключали детей со значительными врожденными аномалиями развития. Вторую группу составили новорожденные (n=13), получавшие отечественный сурфактант БЛ однократно в дозе в среднем 100 мг/кг в возрасте 12,0±6,2 ч. Инстилляция препарата производилась в течение 1,5-3 ч на фоне продолжающейся искусственной вентиляции легких (ИВЛ). Дети контрольной группы (n=14) не получали препараты сурфактанта. По основным клиническим показателям три группы были сопоставимы (табл. 1). Средняя масса тела при рождении во всех группах составляла около 1400 г, длина тела – около 39 см, срок гестации – 29 недель. Доля мальчиков и девочек была примерно одинаковой.
Вторую группу составили новорожденные (n=13), получавшие отечественный сурфактант БЛ однократно в дозе в среднем 100 мг/кг в возрасте 12,0±6,2 ч. Инстилляция препарата производилась в течение 1,5-3 ч на фоне продолжающейся искусственной вентиляции легких (ИВЛ). Дети контрольной группы (n=14) не получали препараты сурфактанта. По основным клиническим показателям три группы были сопоставимы (табл. 1). Средняя масса тела при рождении во всех группах составляла около 1400 г, длина тела – около 39 см, срок гестации – 29 недель. Доля мальчиков и девочек была примерно одинаковой. Введение порактанта альфа уже через 5 мин привело к значительному снижению основных параметров ИВЛ, в том числе FiO2, давления на вдохе (PIP) и среднего давления в дыхательных путях, в то время как при применении сурфактанта БЛ их динамика была сопоставимой с таковой в контрольной группе (рис. 2). Например, FiO2 через 5 мин уменьшилась с 0,94 до 0,54 в группе порактанта альфа и с 0,92 до 0,87 в группе сурфактанта БЛ. Через 3 и 24 ч после введения порактанта альфа доля детей, у которых FiO2 составляла ≤0,4, увеличилась до 44,4% и 66,7%, соответственно, в то время как в группе сурфактанта БЛ в те же сроки их доля была значительно ниже – около 8% и фактически не отличалась от таковой в контрольной группе (рис. 3). Сходные результаты были получены и при изучении изменений среднего давления в дыхательных путях и инспираторного давления, которые также удавалось достаточно быстро снизить в первые сутки после введения порактанта альфа. Динамика этих параметров ИВЛ у новорожденных, получавших сурфактант БЛ, и детей контрольной группы достоверно не отличалась.
Введение порактанта альфа уже через 5 мин привело к значительному снижению основных параметров ИВЛ, в том числе FiO2, давления на вдохе (PIP) и среднего давления в дыхательных путях, в то время как при применении сурфактанта БЛ их динамика была сопоставимой с таковой в контрольной группе (рис. 2). Например, FiO2 через 5 мин уменьшилась с 0,94 до 0,54 в группе порактанта альфа и с 0,92 до 0,87 в группе сурфактанта БЛ. Через 3 и 24 ч после введения порактанта альфа доля детей, у которых FiO2 составляла ≤0,4, увеличилась до 44,4% и 66,7%, соответственно, в то время как в группе сурфактанта БЛ в те же сроки их доля была значительно ниже – около 8% и фактически не отличалась от таковой в контрольной группе (рис. 3). Сходные результаты были получены и при изучении изменений среднего давления в дыхательных путях и инспираторного давления, которые также удавалось достаточно быстро снизить в первые сутки после введения порактанта альфа. Динамика этих параметров ИВЛ у новорожденных, получавших сурфактант БЛ, и детей контрольной группы достоверно не отличалась. При ме нение порактанта альфа привело к сокращению длительности ИВЛ, кислородной зависимости и сроков пребывания в палате интенсивной терапии по сравнению с таковыми в двух других группах (табл. 2).
При ме нение порактанта альфа привело к сокращению длительности ИВЛ, кислородной зависимости и сроков пребывания в палате интенсивной терапии по сравнению с таковыми в двух других группах (табл. 2). Длительность ИВЛ, оксигенотерапии и пребывания в палате интенсивной терапии и частота осложнений в трех группах
Длительность ИВЛ, оксигенотерапии и пребывания в палате интенсивной терапии и частота осложнений в трех группах fácies articuláres) сочленяющихся костей покрыты гиалиновым (реже волокнистым) суставным хрящом толщиной 0,2—0,5 мм. Постоянное трение поддерживает гладкость, облегчающую скольжение суставных поверхностей, а сам хрящ, благодаря эластичным свойствам смягчает толчки, выполняя роль буфера.
fácies articuláres) сочленяющихся костей покрыты гиалиновым (реже волокнистым) суставным хрящом толщиной 0,2—0,5 мм. Постоянное трение поддерживает гладкость, облегчающую скольжение суставных поверхностей, а сам хрящ, благодаря эластичным свойствам смягчает толчки, выполняя роль буфера.
 Связки располагаются на внешней стороне суставной капсулы, в некоторых суставах (в коленном, тазобедренном) расположены внутри для обеспечения большей прочности.
Связки располагаются на внешней стороне суставной капсулы, в некоторых суставах (в коленном, тазобедренном) расположены внутри для обеспечения большей прочности. Они находятся во всех костях организма (исключением является лишь подъязычная кость). Их строение напоминает шарнир, за счет чего происходит плавное скольжение костей, предотвращая их трение и разрушение. Сустав представляет собой подвижное соединение нескольких костей, а в организме их насчитывается более 180 во всех частях тела. Бывают неподвижными, частично подвижными и основная часть представлена подвижными суставами.
Они находятся во всех костях организма (исключением является лишь подъязычная кость). Их строение напоминает шарнир, за счет чего происходит плавное скольжение костей, предотвращая их трение и разрушение. Сустав представляет собой подвижное соединение нескольких костей, а в организме их насчитывается более 180 во всех частях тела. Бывают неподвижными, частично подвижными и основная часть представлена подвижными суставами.
 Сокращение количества синовии приводит к ряду заболеваний, деформации костей, потере способности человека к нормальной физической деятельности и, как следствие, даже к инвалидности.
Сокращение количества синовии приводит к ряду заболеваний, деформации костей, потере способности человека к нормальной физической деятельности и, как следствие, даже к инвалидности.
 cylindrica), например атланто-осевой срединный;
cylindrica), например атланто-осевой срединный; Данное заболевание выражено паталогическим состоянием, при котором на протяжении длительного периода, от 3 недель, наблюдаются проблемы с учащенной дефекацией, периодичность которой увеличивается на 50-100% от обычной потребности конкретного организма. Основными признаками такого заболевания, помимо частой дефекации, являются жидкие и неоформленные каловые массы, тенезмы, вздутие живота, урчание, тяжесть и периодические боли.
Данное заболевание выражено паталогическим состоянием, при котором на протяжении длительного периода, от 3 недель, наблюдаются проблемы с учащенной дефекацией, периодичность которой увеличивается на 50-100% от обычной потребности конкретного организма. Основными признаками такого заболевания, помимо частой дефекации, являются жидкие и неоформленные каловые массы, тенезмы, вздутие живота, урчание, тяжесть и периодические боли.


 Сопровождается болью в животе и вздутием.
Сопровождается болью в животе и вздутием. Периодические боли, нарушение стула, жидкая консистенция кала провоцирует снижение веса тела.
Периодические боли, нарушение стула, жидкая консистенция кала провоцирует снижение веса тела. Антибиотики помогут при бактериальной причине заболевания. Симптоматическое лечение обезболивающими препаратами, сорбентами, и восстановление собственной микрофлоры поможет уменьшить воспалительные процессы.
Антибиотики помогут при бактериальной причине заболевания. Симптоматическое лечение обезболивающими препаратами, сорбентами, и восстановление собственной микрофлоры поможет уменьшить воспалительные процессы. Осмотическая диарея характерна для дефицита панкреатических и желчных ферментов, недостаточности дисахаридазы, состояния после резекции тонкой кишки. Такие пациенты предъявляют жалобы на чрезвычайно большое количество стула с обильным содержанием непереваренной пищи;
Осмотическая диарея характерна для дефицита панкреатических и желчных ферментов, недостаточности дисахаридазы, состояния после резекции тонкой кишки. Такие пациенты предъявляют жалобы на чрезвычайно большое количество стула с обильным содержанием непереваренной пищи; Одни специалисты считают, что достаточно трех недель, другие настаивают, что сроки должны быть более четырех. Наряду с перечисленными признаками для хронического поноса характерны:
Одни специалисты считают, что достаточно трех недель, другие настаивают, что сроки должны быть более четырех. Наряду с перечисленными признаками для хронического поноса характерны:
 При этом объем стула превышает физиологическую норму – около 200 г. Диарея может сопровождаться спазматическими болями в животе, экстренными позывами и анальным недержанием.
При этом объем стула превышает физиологическую норму – около 200 г. Диарея может сопровождаться спазматическими болями в животе, экстренными позывами и анальным недержанием. Которая иногда имеет противопоказания — слишком высокое внутричерепное давление, приводящее к вклинению головного мозга. Первым признаком внутричерепной гипертензии служит отёк диска зрительного нерва, диагностируемый нейроофтальмологом при осмотре глазного дна.
Которая иногда имеет противопоказания — слишком высокое внутричерепное давление, приводящее к вклинению головного мозга. Первым признаком внутричерепной гипертензии служит отёк диска зрительного нерва, диагностируемый нейроофтальмологом при осмотре глазного дна.
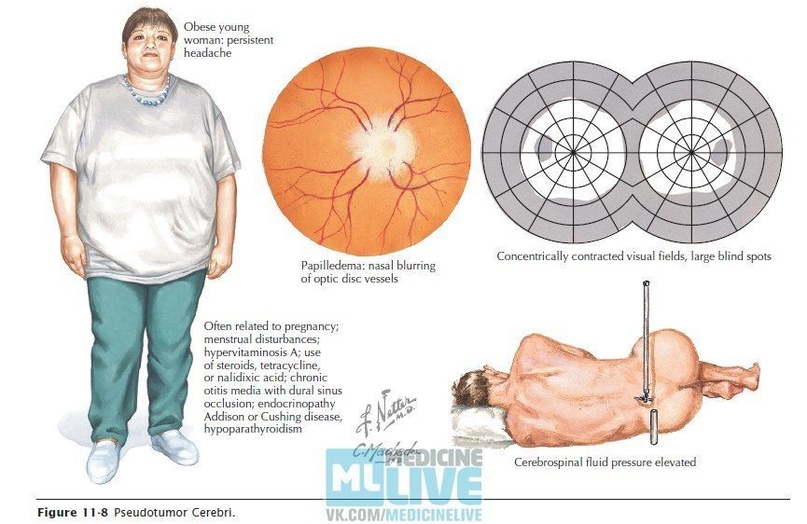 Лечение окклюзионной гидроцефалии оперативное.
Лечение окклюзионной гидроцефалии оперативное.
 При этом пропадает память на прошлые и настоящие события. Но человек находится в сознании, доступен…
При этом пропадает память на прошлые и настоящие события. Но человек находится в сознании, доступен… Следствием такого лечения должно стать приведение массы тела в норму.
Следствием такого лечения должно стать приведение массы тела в норму./nginx/o/2019/08/19/12479138t1h8cec.jpg)

 м.н
м.н Оно превышает нормальное значение и составляет у большинства больных 200-400 мм водн. ст., а у трети пациентов превышает 400 мм водн. ст., в том числе у 10% больных давление достигает 500 мм водн. ст. и более.
Оно превышает нормальное значение и составляет у большинства больных 200-400 мм водн. ст., а у трети пациентов превышает 400 мм водн. ст., в том числе у 10% больных давление достигает 500 мм водн. ст. и более. У детей она иногда возникает после отмены кортикостероидов или после того, как ребенок принял чрезмерное количество витамина А или антибиотика тетрациклина.
У детей она иногда возникает после отмены кортикостероидов или после того, как ребенок принял чрезмерное количество витамина А или антибиотика тетрациклина. В ряде случаев снижение массы тела приводит к улучшению течения заболевания. С этой целью разработана программа по снижению веса и коррекции фигуры.
В ряде случаев снижение массы тела приводит к улучшению течения заболевания. С этой целью разработана программа по снижению веса и коррекции фигуры. Это связано с непониманием механизма развития головных болей у больного и с незнанием Международных критериев диагностики головных болей. Международная классификация головных болей включает более 200 видов головных болей. Для того, чтобы правильно поставить диагноз головных болей, врач должен знать критерии диагностики, которые определены в Международной классификации. Поскольку наиболее распространенными являются первичные головные боли, т.е. головные боли, не связанные с какой-либо патологией, необходимо в первую очередь исключить или подтвердить наличие таких болей как головные боли напряжения и мигрень, а также кластерные головные боли. Наличие временной связи головных болей с черепно-мозговыми травмами, инфекциями, кровоизлияниями, инсультами может настораживать о вторичном характере головных болей, обусловленных данными заболеваниями. Обычно головные боли начинаются в течение первой недели с момента развития этих заболеваний. Если головные боли начались уже через год или полгода, они не связаны с этими заболеваниями согласно критериям диагностики вторичных головных болей.
Это связано с непониманием механизма развития головных болей у больного и с незнанием Международных критериев диагностики головных болей. Международная классификация головных болей включает более 200 видов головных болей. Для того, чтобы правильно поставить диагноз головных болей, врач должен знать критерии диагностики, которые определены в Международной классификации. Поскольку наиболее распространенными являются первичные головные боли, т.е. головные боли, не связанные с какой-либо патологией, необходимо в первую очередь исключить или подтвердить наличие таких болей как головные боли напряжения и мигрень, а также кластерные головные боли. Наличие временной связи головных болей с черепно-мозговыми травмами, инфекциями, кровоизлияниями, инсультами может настораживать о вторичном характере головных болей, обусловленных данными заболеваниями. Обычно головные боли начинаются в течение первой недели с момента развития этих заболеваний. Если головные боли начались уже через год или полгода, они не связаны с этими заболеваниями согласно критериям диагностики вторичных головных болей. При этом обязательно беспокоит также боль в области задней поверхности шеи и имеется напряжение мышц в шейном отделе позвоночника. После курса лечения остеохондроза, такие боли исчезают. Если головные боли сохраняются, вероятно, что они с ним не связаны.
При этом обязательно беспокоит также боль в области задней поверхности шеи и имеется напряжение мышц в шейном отделе позвоночника. После курса лечения остеохондроза, такие боли исчезают. Если головные боли сохраняются, вероятно, что они с ним не связаны. Все дело в том, что это – не диагноз по поводу головных болей, а проявление дисфункции вегетативной нервной системы, связанное с недостаточной адаптацией организма к изменяющимся условиях внешней и внутренней среды. Головные боли при этом могут быть связаны как с наличием мигрени, так и головных болей напряжения.
Все дело в том, что это – не диагноз по поводу головных болей, а проявление дисфункции вегетативной нервной системы, связанное с недостаточной адаптацией организма к изменяющимся условиях внешней и внутренней среды. Головные боли при этом могут быть связаны как с наличием мигрени, так и головных болей напряжения. Грамотный невролог поставит Вам правильный диагноз и назначит правильное лечение головных болей.
Грамотный невролог поставит Вам правильный диагноз и назначит правильное лечение головных болей. Главный признак — необычно высокое давление внутри черепа.
Главный признак — необычно высокое давление внутри черепа.