Родовозбуждение: как вызывают роды
1. Переношенная беременность.
Нормальная беременность может продолжаться до 42 недель, но диагноз «переношенная беременность» ставится не только на основании срока беременности, но и по состоянию плода. Об этом подробно написано в статье «Задержка родов. Когда малыш не торопится».
2. Преждевременное излитие околоплодных вод.
О преждевременном излитии околоплодных вод говорят, когда воды излились до начала родовой деятельности. Если в течение трех часов не развивается родовая деятельность, то проводится родовозбуждение. Это делается потому, что при длительном безводном периоде резко увеличивается риск инфекционных осложнений у матери и плода. Длительность безводного периода исчисляется от начала подтекания вод и до рождения ребенка.Длительным безводный период для плода считается более 10 часов, для матери — более 12 часов. При этом для профилактики инфекционных осложнений назначаются антибиотики.
3. Преждевременная отслойка нормально расположенной плаценты.
При небольшой отслойке амниотомия (вскрытие плодного пузыря) может предотвратить дальнейшую отслойку и кровотечение. При значительном кровотечении необходима экстренная операция кесарево сечение.
4. Поздний гестоз.
В некоторых ситуациях родовозбуждение проводится при позднем гестозе (когда гестоз прогрессирует, отсутствует эффект от проводимой терапии, но возможны роды через естественные родовые пути). Роды «вызывают» потому, что дальнейшее пролонгирование беременности может оказать крайне негативное влияние на организм матери.
5. Резус-конфликт.
Родовозбуждение может проводиться при резус-конфликте, если титр антител постоянно нарастает, а эффект от лечения недостаточный. В данном случае необходимо закончить беременность в интересах плода, продолжение беременности может угрожать его жизни и здоровью.
6. Патологический подготовительный период.
Достаточно распространенным показанием к индукции родовой деятельности является патологический прелиминарный (подготовительный) период. Такое состояние развивается при длительных (в течение нескольких дней) болях внизу живота, сопровождающихся нерегулярными и неэффективными предродовыми схватками. Это ведет к утомлению женщины, начинает страдать плод. Одним из способов вызвать нормальную родовую деятельность является амниотомия, при условии подготовленности родовых путей.
Родовозбуждение может проводиться только при отсутствии противопоказаний для родов через естественные родовые пути.
Как проводится родовозбуждение
Наиболее частый метод родовозбуждения это амниотомия (вскрытие плодного пузыря). Механизм действия амниотомии до конца не известен. Считается, что после нее активизируется выработка простагландинов (биологических веществ, отвечающих за структурные изменения шейки матки и активизацию родовой деятельности). Кроме того, после вскрытия плодного пузыря усиливается раздражение тканей родовых путей предлежащей частью и происходит рефлекторное их сокращение.
Показанием для амниотомии после начала родовой деятельности может быть плоский плодный пузырь (чаще всего он бывает при маловодии). В норме перед головкой находится около 200 мл околоплодных вод, такой пузырь оказывает давление на шейку матки, способствуя ее раскрытию. При плоском плодном пузыре не образуется конус, который давит на шейку матки, а оболочки натягиваются на головку, задерживая ее дальнейшее продвижение. Это может быть причиной слабости родовой деятельности. При многоводии амниотомия также показана, так как перерастяжение матки большим количеством вод может приводить к уменьшению ее сократительной активности.
Амниотомия проводится в родильном отделении при влагалищном исследовании стерильным инструментом, похожим на острый крючок. Вскрытия плодного пузыря женщина не чувствует, процедура безболезненна(неприятные ощущения могут быть вызваны только самим осмотром). При этом изливаются только те воды, которые находятся перед головкой. Остальные воды подтекают в течение всего родового акта. После этого нужно полежать.
Важным условием для амниотомии является наличие «зрелой» (то есть мягкой, готовой к родам) шейки матки.Зрелость шейки матки определяется врачом при влагалищном исследовании. Если шейка матки «незрелая», то предварительно необходимо провести подготовку шейки матки к родам.
После амниотомии в течение 2-3х часов проводится наблюдение. Только после этого, если схватки не начинаются, приступают к внутривенному введению препаратов, активизирующих родовую деятельность.
В настоящее для родовозбуждения и для подготовки шейки матки к родам часто используются препараты, содержащие простагландины. Они способствует изменению структуры тканей шейки матки, обеспечивая ее созревание, а также оказывает определенное расслабляющее действие на перешеек, шейку и нижний сегмент матки. Кроме расслабления и открытия шейки матки, под действием простагландинов происходит выделение эндогенного окситоцина гипофизом, за счет чего происходит усиление сократительной активности матки.
Широкое распространение получили препараты простагландинов в виде геля (Препидил-гель). Гель вводится в канал шейки матки и в задний свод влагалища. Условием является целый плодный пузырь, поэтому при преждевременном излитии вод метод не используется. В среднем родовая деятельность начинается через 9-10 часов после введения геля (это зависит от зрелости шейки матки). Однако в некоторых случаях эффекта нет, может потребоваться повторное введение геля. Максимально допускается трехкратное введение геля в течение 24 часов.Если при этом нужный эффект не достигается, дальнейшее введение геля бесполезно.
После начала родовой деятельности при необходимости допускается внутривенное введение окситоцина, но не ранее чем через 6 часов после введения геля.
Противопоказаниями для применения препарата являются: наличие рубца на матке после кесарева сечения или после других операций на матке, многоплодная беременность, выраженные признаки нарушения состояния плода, узкий таз, подтекание околоплодных вод, аллергия на простагландины, астма, повышенное внутриглазное давление.
После проведения родовозбуждения чаще, чем при спонтанном развитии родовой деятельности, возникает слабость родовой деятельности. Если после проведения родовозбуждения сила схваток недостаточна, то приступают к искусственной активизации родовой деятельности с помощью медикаментозных препаратов. Чаще всего для этого используются препараты Окситоцин (аналог естественного окситоцина — гормона гипофиза, который влияет на сократительную активность матки) или Энзапрост (простагландин Е2). Чаще всего препарат вводится внутривенно капельно. Это позволяет быстро достигнуть эффекта, с помощью скорости вливания можно регулировать частоту и силу схваток. Вместо иглы в вену вводится катетер — мягкая тонкая пластиковая трубочка, поэтому женщине нет необходимости лежать неподвижно, боясь пошевелить рукой, к которой прикреплена капельница. Она может изменять свое положение, вставать, ходить рядом со стойкой для капельницы. Разные женщины по-разному реагируют на одинаковые дозы препарата, поэтому скорость введения подбирается индивидуально, начиная с 4-6 капель в минуту (обычно введение производится со скоростью 10-30 капель в минуту).
При стимуляции родовой деятельности необходим тщательный контроль за состоянием плода. По возможности сердцебиение плода регистрируется постоянно с помощью специального прибора кардиотахографа (фетального монитора). Если такой возможности нет, то врач регулярно (не реже, чем каждые 20 минут) выслушивает сердцебиение плода с помощью акушерского стетоскопа.
Естественные методы родовозбуждения
Существуют естественные методы, которые помогают в конце беременности ускорить наступление родов. Естественные методы хороши тем, что эффект от них наблюдается только если организм уже готов к родам.
Наиболее распространенный метод — это секс. В сперме содержатся биологически активные вещества, которые воздействуют на шейку матки и способствуют ее созреванию и подготовке к родам. Часто родовая деятельность развивается после интимной близости (это видно даже из многих рассказов о родах на сайте).
Физическая активность. Конечно, не стоит нагружать себя тяжелыми упражнениями и поднимать тяжести (это может привести к отслойке плаценты), но длительные прогулки, плавание, танец живота, йога при беременности очень полезны, и кроме всего прочего являются своеобразной профилактикой перенашивания беременности.
Массаж сосков. При этом выделяется окситоцин, который вызывает сокращения матки. Соски нужно массировать нежно и аккуратно, чтобы не травмировать.
Важно
— Высыпаться, чтобы организм был отдохнувшим и готовым к родам.
— Для того чтобы роды начались вовремя и протекали нормально, очень важен психологический настрой женщины.Подготовиться к родам помогают психологи в школах для будущих родителей и в центрах родительской культуры.
— Кроме того, важно и физически подготовить свой организм. В этом помогают правильное питание, витамины, своевременное лечение хронических заболеваний, коррекция нарушений при беременности.
как вызвать родовую деятельность — 25 рекомендаций на Babyblog.ru
1. Переношенная беременность.
Нормальная беременность может продолжаться до 42 недель, но диагноз «переношенная беременность» ставится не только на основании срока беременности, но и по состоянию плода. Об этом подробно написано в статье «Задержка родов. Когда малыш не торопится».
2. Преждевременное излитие околоплодных вод.
О преждевременном излитии околоплодных вод говорят, когда воды излились до начала родовой деятельности. Если в течение трех часов не развивается родовая деятельность, то проводится родовозбуждение. Это делается потому, что при длительном безводном периоде резко увеличивается риск инфекционных осложнений у матери и плода. Длительность безводного периода исчисляется от начала подтекания вод и до рождения ребенка.Длительным безводный период для плода считается более 10 часов, для матери — более 12 часов. При этом для профилактики инфекционных осложнений назначаются антибиотики.
3. Преждевременная отслойка нормально расположенной плаценты.
При небольшой отслойке амниотомия (вскрытие плодного пузыря) может предотвратить дальнейшую отслойку и кровотечение. При значительном кровотечении необходима экстренная операция кесарево сечение.
4. Поздний гестоз.
В некоторых ситуациях родовозбуждение проводится при позднем гестозе (когда гестоз прогрессирует, отсутствует эффект от проводимой терапии, но возможны роды через естественные родовые пути). Роды «вызывают» потому, что дальнейшее пролонгирование беременности может оказать крайне негативное влияние на организм матери.
5. Резус-конфликт.
Родовозбуждение может проводиться при резус-конфликте, если титр антител постоянно нарастает, а эффект от лечения недостаточный. В данном случае необходимо закончить беременность в интересах плода, продолжение беременности может угрожать его жизни и здоровью.
6. Патологический подготовительный период.
Достаточно распространенным показанием к индукции родовой деятельности является патологический прелиминарный (подготовительный) период. Такое состояние развивается при длительных (в течение нескольких дней) болях внизу живота, сопровождающихся нерегулярными и неэффективными предродовыми схватками. Это ведет к утомлению женщины, начинает страдать плод. Одним из способов вызвать нормальную родовую деятельность является амниотомия, при условии подготовленности родовых путей.
Родовозбуждение может проводиться только при отсутствии противопоказаний для родов через естественные родовые пути.
Как проводится родовозбуждение
Наиболее частый метод родовозбуждения это амниотомия (вскрытие плодного пузыря). Механизм действия амниотомии до конца не известен. Считается, что после нее активизируется выработка простагландинов (биологических веществ, отвечающих за структурные изменения шейки матки и активизацию родовой деятельности). Кроме того, после вскрытия плодного пузыря усиливается раздражение тканей родовых путей предлежащей частью и происходит рефлекторное их сокращение.
Показанием для амниотомии после начала родовой деятельности может быть плоский плодный пузырь (чаще всего он бывает при маловодии). В норме перед головкой находится около 200 мл околоплодных вод, такой пузырь оказывает давление на шейку матки, способствуя ее раскрытию. При плоском плодном пузыре не образуется конус, который давит на шейку матки, а оболочки натягиваются на головку, задерживая ее дальнейшее продвижение. Это может быть причиной слабости родовой деятельности. При многоводии амниотомия также показана, так как перерастяжение матки большим количеством вод может приводить к уменьшению ее сократительной активности.
Амниотомия проводится в родильном отделении при влагалищном исследовании стерильным инструментом, похожим на острый крючок. Вскрытия плодного пузыря женщина не чувствует, процедура безболезненна(неприятные ощущения могут быть вызваны только самим осмотром). При этом изливаются только те воды, которые находятся перед головкой. Остальные воды подтекают в течение всего родового акта. После этого нужно полежать.
Важным условием для амниотомии является наличие «зрелой» (то есть мягкой, готовой к родам) шейки матки.Зрелость шейки матки определяется врачом при влагалищном исследовании. Если шейка матки «незрелая», то предварительно необходимо провести подготовку шейки матки к родам.
После амниотомии в течение 2-3х часов проводится наблюдение. Только после этого, если схватки не начинаются, приступают к внутривенному введению препаратов, активизирующих родовую деятельность.
В настоящее для родовозбуждения и для подготовки шейки матки к родам часто используются препараты, содержащие простагландины. Они способствует изменению структуры тканей шейки матки, обеспечивая ее созревание, а также оказывает определенное расслабляющее действие на перешеек, шейку и нижний сегмент матки. Кроме расслабления и открытия шейки матки, под действием простагландинов происходит выделение эндогенного окситоцина гипофизом, за счет чего происходит усиление сократительной активности матки.
Широкое распространение получили препараты простагландинов в виде геля (Препидил-гель). Гель вводится в канал шейки матки и в задний свод влагалища. Условием является целый плодный пузырь, поэтому при преждевременном излитии вод метод не используется. В среднем родовая деятельность начинается через 9-10 часов после введения геля (это зависит от зрелости шейки матки). Однако в некоторых случаях эффекта нет, может потребоваться повторное введение геля. Максимально допускается трехкратное введение геля в течение 24 часов.Если при этом нужный эффект не достигается, дальнейшее введение геля бесполезно.
После начала родовой деятельности при необходимости допускается внутривенное введение окситоцина, но не ранее чем через 6 часов после введения геля.
Противопоказаниями для применения препарата являются: наличие рубца на матке после кесарева сечения или после других операций на матке, многоплодная беременность, выраженные признаки нарушения состояния плода, узкий таз, подтекание околоплодных вод, аллергия на простагландины, астма, повышенное внутриглазное давление.
После проведения родовозбуждения чаще, чем при спонтанном развитии родовой деятельности, возникает слабость родовой деятельности. Если после проведения родовозбуждения сила схваток недостаточна, то приступают к искусственной активизации родовой деятельности с помощью медикаментозных препаратов. Чаще всего для этого используются препараты Окситоцин (аналог естественного окситоцина — гормона гипофиза, который влияет на сократительную активность матки) или Энзапрост (простагландин Е2). Чаще всего препарат вводится внутривенно капельно. Это позволяет быстро достигнуть эффекта, с помощью скорости вливания можно регулировать частоту и силу схваток. Вместо иглы в вену вводится катетер — мягкая тонкая пластиковая трубочка, поэтому женщине нет необходимости лежать неподвижно, боясь пошевелить рукой, к которой прикреплена капельница. Она может изменять свое положение, вставать, ходить рядом со стойкой для капельницы. Разные женщины по-разному реагируют на одинаковые дозы препарата, поэтому скорость введения подбирается индивидуально, начиная с 4-6 капель в минуту (обычно введение производится со скоростью 10-30 капель в минуту).
При стимуляции родовой деятельности необходим тщательный контроль за состоянием плода. По возможности сердцебиение плода регистрируется постоянно с помощью специального прибора кардиотахографа (фетального монитора). Если такой возможности нет, то врач регулярно (не реже, чем каждые 20 минут) выслушивает сердцебиение плода с помощью акушерского стетоскопа.
Естественные методы родовозбуждения
Существуют естественные методы, которые помогают в конце беременности ускорить наступление родов. Естественные методы хороши тем, что эффект от них наблюдается только если организм уже готов к родам.
Наиболее распространенный метод — это секс. В сперме содержатся биологически активные вещества, которые воздействуют на шейку матки и способствуют ее созреванию и подготовке к родам. Часто родовая деятельность развивается после интимной близости (это видно даже из многих рассказов о родах на сайте).
Физическая активность. Конечно, не стоит нагружать себя тяжелыми упражнениями и поднимать тяжести (это может привести к отслойке плаценты), но длительные прогулки, плавание, танец живота, йога при беременности очень полезны, и кроме всего прочего являются своеобразной профилактикой перенашивания беременности.
Массаж сосков. При этом выделяется окситоцин, который вызывает сокращения матки. Соски нужно массировать нежно и аккуратно, чтобы не травмировать.
Важно
— Высыпаться, чтобы организм был отдохнувшим и готовым к родам.
— Для того чтобы роды начались вовремя и протекали нормально, очень важен психологический настрой женщины.Подготовиться к родам помогают психологи в школах для будущих родителей и в центрах родительской культуры.
— Кроме того, важно и физически подготовить свой организм. В этом помогают правильное питание, витамины, своевременное лечение хронических заболеваний, коррекция нарушений при беременности.
Как вызывают роды в роддоме
Беременность и роды — это один из наиболее счастливых периодов жизни, которые могут переживать женщина и мужчина. Однако, к сожалению, случаются и непредвиденные обстоятельства во время вынашивания беременности, требующие вмешательства медиков. К такому состоянию относится отсутствие готовности родовых путей к родам. Особенно тревожно этот диагноз звучит для тех женщин, у которых есть показания к срочному родоразрешению. В медицине существует несколько методов стимуляции родовой деятельности.
Итог удачных родов и начало родовой деятельности зависит от степени зрелости шейки матки. Степень зрелости данной части женского репродуктивного органа – матки, измеряется по шкале Бишоп. Гинекологи владеют данной системой оценки. Если шейка оказывается незрелой, то стимуляция родов может быть неэффективна.
Как стимулируют родовую деятельность?
Для того, чтобы подготовить шейку матки, используют несколько способов.
Половой акт
Действительно, половой акт способствует повышению тонуса матки, который может быть продуктивным, то есть вызывать укорочение и размягчение шейки матки. Тактильная стимуляция шейки действительно обладает утеротоническим эффектом. Однако, известный факт, что во время беременности следует придерживаться барьерных методов контрацепции — использования презерватива для того, чтобы избежать инфекций, передающихся половым путём.
Раздражение сосков молочных желез руками
При стимуляции сосков в головном мозге женщины эндогенно выделяется вещество Окситоцин, который и обладает мощным утеротоническим эффектом. Даже в родах при слабости родовой деятельности экзогенно водится данный препарат путем внутривенной капельной инфузии.
Препараты с эстрогеном
Медикаментозными способами созревания шейки матки является использование эстрогенов. Одним из таких препаратов являются свечи гинофлор, которые обладают действующим веществом в виде эстриола. Эстрогены обладают выраженным эффектом в качестве подготовки шейки матки к родам.
Свечами с эстрогенами также являются колпотрофин и колпосептин, последний в своем составе содержит и антисептик, санирующий слизистую влагалища. Ведь кольпит (воспаление слизистой влагалища) – это провоцирующий фактор разрывов мягких тканей и промежности в родах. Воспаленные ткани не обладают нужной эластичностью, податливостью и растяжимостью.
Мифепристон
Таблетки, вызывающие роды в роддоме, имеют название мифепристон. Это антипрогестероновый препарат, который вызывает увеличение тонуса матки, а в последующем – родовую деятельность.
Любое применение медикаментозных средств при беременности – это взвешенное решение, польза которого превышает риск, как для самой беременной, так и для плода. Самостоятельное использование лекарственных средств может быть чревато неблагоприятными последствиями для беременности, в особенности на ранних сроках гестации.
Введение ламинарий
Также в качестве подготовки шейки используются ламинарии — водоросли, которые водятся в цервикальный канал. Они механически разбухают и расширяют его. Однако, при их введении врач акушер-гинеколог должен иметь квалификацию, позволяющую это безопасно провести у беременной женщины.
Простагландины
Стимуляция созревания шейки матки простагландинами. Простагландины могут использоваться в виде геля, вагинальных свечей, а также внутривенных капельных инфузий. Представителем таких препаратов является Препидил гель, весьма эффективен в подготовке шейки. Данный препарат вводится в задний свод влагалища либо интрацервикально, эффект от которого можно ожидать уже спустя 3 часа. Если в течении 24-48 часов эффект от геля отсутствует, то его повторное применение не целесообразно. Условием для введения препарата является целый плодный пузырь.
Прокол плодного пузыря
Амниотомия (прокол плодного пузыря в условиях акушерского стационара) — также используется в качестве стимуляции родовой деятельности. При наличии условий — открытии маточного зева, может проводиться вскрытие плодного пузыря акушером-гинекологом. После излития вод врачи ожидают начала активной родовой деятельности. Однако, при проведении плановой амниотомии следует четко следить за длительностью безводного периода, так как его длительное течение чревато развитием инфекционных осложнений. Обязательно при достижении определенных его значений назначается антибиотикопрофилактика.
Стимуляция окситоцином
Им вызывают роды в роддоме. Окситоцин — один из наиболее известных препаратов, применяемых в акушерстве и гинекологии. По своей сути – это гормон, который синтезируется в участках головного мозга человеческого организма. О нём знают не только специалисты, работающие в акушерско-гинекологической среде, но и многие простые обыватели, беременные и роженицы. Окситоцин вводится путем внутривенных капельных инфузий с контролем количества капель в минуту.
Наблюдаются случаи, когда стимуляция родовой деятельности не приводит к успеху. В таком случае Роды должны план ведения родов должен быть пересмотрен в сторону операции Кесарево сечение.
Подпишитесь на новости
И получайте лайфхаки по планированию беременности. Вам останется только следовать инструкции.
Как вызывают роды в роддоме?
В зависимости от политики, которой придерживается роддом, способы вызывания родов бывают самые различные, кроме того, это еще зависит и от самого врача, который эти роды принимает, и его квалификации. В общем и целом способы вызвать роды наиболее часто применяемые в роддоме можно условно разделить на два типа.
Как вызывают роды — c использованием человеческого фактора
Акушер гинеколог на приеме еще до периода схваток может простимулировать родовую деятельность, расширяя шейку матки вручную. Надо заметить, что процедура эта малоприятна и весьма болезненна. Подобные манипуляции производят в случае перенашивания после 42 недели беременности или после 38 недели при многоплодной беременности. Данный метод способствует отхождению слизистой пробки. Та же процедура проводится и во время родов, перетерпев которую буквально несколько секунд, роженица экономит от двух до пяти часов периода схваток.
Применяется амниотомия, то есть прокол плодного пузыря специальным медицинским инструментом, рукой или пальцем. Данные манипуляции практически безболезненны, имеют место лишь тактильные и не совсем приятные ощущения. После излития околоплодных вод ритмичность схваток значительно возрастает, так как давление в матке падает, и головка плода начинает давить на тазовые кости, что провоцирует шейку матки к раскрытию.
Есть и народный способ, который поддерживают в современной медицине. Рекомендуется больше и как можно дольше ходить, чтобы стимулировать родовую деятельность физической активностью. Кроме этого можно в палате и на кровати выполнять нетрудные упражнения, которые облегчат страдания, снимая болевые ощущения и дополнительно стимулируют родовую деятельность. Можно приседать, придерживаясь за спинку стула, или, встав, на четвереньки, выгибать и прогибать спину.
Как вызывают роды в роддоме — Медикаментозно
Окситоцин. Этот гормон могут вколоть через шприц в вену в дозе, которая зависит от массы тела роженицы и ее состояния, для стимуляции сократительной функции матки. В последнее время вошло в практику окситоцин не просто колоть, но и ставить капельницу, как правило, после этого женщина уже не встает. Окситоцин следует применять с осторожностью, так как он влияет на кровообращение в матке, вызывая сильные болевые ощущения при схватках, а болевой порог у женщин бывает разный. Кроме того изменения кровеносного давления в матке может повлиять и на сам плод, вызывая гипоксию.
Гели или свечи с содержанием простагландина. Применяются местно и воздействуют на шейку матки, увеличивая ее зрелость и готовность к родам, раскрывая ее. Простагландин не попадает в околоплодные воды, минимизируя риски для плода. На завершающем этапе родов зрелость шейки матки после применения простагландина позволяет ей быть более эластичной, снижая риск возникновения разрывов.
Современная медицина позволяет женщинам выбирать роддом самостоятельно, оценивая все плюсы и минусы, поэтому важно воспользоваться таким правом. Рекомендуется выбирать и лечащего врача, который будет принимать роды, так как после начала родовой деятельности женщина будет не в состоянии принимать решения, поэтому она должна целиком и полностью доверять врачу, хотя, конечно, при выборе стимуляции, врачи обязаны уведомить роженицу о всех возможных побочных явлениях.
Эпидуральная анестезия — безопасное обезболивание< | >Дыхательные упражнения при родах, как их правильно выполнять |
|---|
Как спровоцировать роды самостоятельно — эффективные способы и рекомендации специалистов
В акушерстве идеальным сроком родов считается сороковая неделя беременности. Но, как известно, ребеночек может появиться на свет как на 38-й, так и на 42-й неделе. И если первый вариант в большинстве случаев радует женщину, то перехаживание всегда так нежелательно для беременной. Это не удивительно, последние недели самые тяжелые и женщине хочется как можно скорее взять на руки свою кроху и оставить позади трудные 9 месяцев своей жизни.
Когда рожать?
ПДР или иными словами «предполагаемая дата родов» озвучивается врачом уже на первом скрининге, и женщина с самого начала имеет представление, в каких числах она должна родить. Правда впоследствии дата ПДР может меняться в зависимости от УЗ-исследований и других факторов, но в целом беременность должна длиться 40 недель.
Естественно, это только в книжках все идеально и в срок, а в реальности роды могут начаться в самый непредсказуемый момент. Если преждевременные роды приводят женщину в ужас и тревогу по причине неподготовленности, то затянувшаяся беременность также может вызвать панику у будущей матери, которая начинает искать способ покончить с этим.
Только если все сроки давно вышли, а малыш не собирается показываться, можно смело предпринимать соответствующие меры. Существуют множество способов ускорить процесс и подтолкнуть малыша наконец покинуть свой уютный мирок и появиться на свет. Но перед тем, как спровоцировать роды, необходимо морально подготовиться к предстоящему и точно быть уверенной, что все сроки давно вышли, а еще лучше проконсультироваться со своим врачом.
Нужно ли ускорять событие
Самостоятельно предпринимать какие-либо меры для скорейших родов только с целью побыстрее родить все-таки не стоит. Если беременность протекает нормально, а малыш по всем показателям чувствует себя хорошо, правильным будет не вмешиваться в природу и ждать естественного родоразрешения. Вполне возможно, что сроки были поставлены неправильно и у ребенка в запасе еще пара недель.
Совсем другое дело, когда к этому есть прямые показания. К примеру, малыш может испытывать кислородное голодание в связи с тем, что плацента стареет и не может выполнять свои функции в полной мере. К тому же, как известно, после 40 недель черепные кости ребенка начинают затвердевать, следственно, малышу будет сложнее передвигаться по родовым путям. Но даже в этих случаях перед тем, как спровоцировать роды, обязательно нужно все обговорить с гинекологом. Опытный врач сможет определиться с дальнейшими действиями.
Можно ли вызывать роды, находясь дома?
Многие гинекологи требуют беременную явиться в родильный дом по истечении 40 недель вне зависимости от того, начались роды или нет. И уже в условиях больницы обследуют течение беременности. Как вызвать и ускорить роды, в дальнейшем решает врач.
Но бывают исключения, когда женщине позволяют находиться дома и ждать начала родовой деятельности. Измученная и уставшая женщина начинает задаваться вопросом, можно ли вызвать роды в домашних условиях? Ответ — конечно можно.
Но перед тем, как спровоцировать роды, хорошо бы заранее подготовиться к предстоящему исходу. К примеру, приготовьте сумку со всеми необходимыми вещами в роддом и документы. Настройтесь на положительный исход, хорошенько выспитесь и помните, что все ниже перечисленные приемы не дают гарантию, что роды начнутся немедленно. Вполне возможно, что ни один из них не подействует, но попробовать все же стоит.
Как вызвать роды в домашних условиях
Итак, прошли все сроки, отведенные вам врачом, и вы понимаете, что пора бы уже разродиться. Прежде чем сдаваться на милость врачам и применять какие-либо препараты, беременная женщина может попробовать следующее:
- Секс. Даже если он был запрещен вам все эти 9 месяцев, теперь можно смело заняться любовью, ведь вы уже готовы к родам. Дело в том, что простагландины, находящиеся в сперматозоидах, смягчают шейку матки. Этот способ один из самых действенных, особенно когда присутствует женский оргазм. Сильные сокращения матки могут спровоцировать схватки. Как и во всех других методах, все-таки следует соблюдать осторожность.
- Пешие прогулки. Физическая активность и свежий воздух необходим беременной на любом сроке, но если вы задумались о том, как вызвать роды естественным путем, вам придется гулять чуть дольше обычного.
- Помойте окна. По статистике, у большинства женщин родовая деятельность начиналась сразу после активной физической нагрузки. К примеру, это может быть ремонт, генеральная уборка или стирка. Единственное, нужно помнить, что в любом случае нельзя поднимать тяжелые предметы и забираться высоко.
- Массаж груди. Интенсивные прикосновения к грудям провоцируют выброс гормона окситоцина, который запускает процесс родов.
Народные методы
Существуют и другие, более действенные способы. Но перед тем, как спровоцировать роды самостоятельно народными методами, хорошо бы проконсультироваться со своим врачом. Вполне вероятно, что данные методы в конкретном случае будут противопоказаны. Что советует народная медицина для ускорения родовой деятельности:
- Касторка. Дело в том, что данное средство воздействует на организм, как слабительное, повышающее перистальтику кишечного тракта. Тем самым можно как вызвать схватки в домашних условиях, так и избежать проблем со стулом во время родов.
- Чай из малиновых листьев. Ни в коем случае не следует принимать такой чай до 40 недели, так как он может спровоцировать выкидыш или преждевременные роды. В листьях малины содержится высокая концентрация эстрогенов, за счет чего происходит смягчение и разглаживание тканей матки.
- Льняное масло, семена льна. Воздействие на организм аналогично с малиновыми листьями. Семена можно перемолоть и употреблять, добавив в йогурты или каши, а льняным масло заправлять салаты.
- Ароматерапия. Считается, что некоторые запахи способны вызвать схватки у беременных женщин. Так почему бы не попробовать? Легкий массаж с использованием ароматных масел или приятный душ с запахами роз и жасмина если и не вызовут схватки, то помогут расслабиться.
- Акупунктура. При помощи еле заметных прокалываний тончайшими иголочками в соответствующие точки на теле можно как спровоцировать роды, так и случайно навредить здоровью. Поэтому иглоукалыванием должен заниматься только мастер своего дела!
Остальное сделают в роддоме
Если ни один из вышеперечисленных методов так и не помог, и вы уже не знаете, как вызвать роды самостоятельно, значит пора собирать вещи и ехать в роддом. Еще раз напомним, что стимуляцию родовой деятельности медикаментозным путем врач назначит только, если это действительно необходимо. Вот некоторые причины:
- гипоксия плода;
- старение или отслойка плаценты;
- преждевременное отхождение вод;
- поздний токсикоз;
- определенные болезни беременной женщин;
- слабая родовая деятельность.
Вы, конечно, вправе изучить все доступные на сегодня методы стимуляции в роддомах и потребовать сделать вам конкретную процедуру, или вовсе отказаться от каких-либо стимуляций. Но порой лучше довериться специалисту и предоставить врачам сделать свою работу.
Окситоцин
Схватки, раскрытие шейки матки и вся родовая активность зависят от гормона окситоцина. В тех случаях, когда необходимо срочно запустить процесс, врачи вводят беременной при помощи капельницы препарат с этим гормоном. Следует отметить, что данный метод весьма действенный и всегда приводит к родам, но судя по отзывам, схватки протекают значительно болезненнее, поэтому вместе с окситоцином приходится колоть обезболивающее.
Как мы уже писали выше, организм способен и сам выработать окситоцин в достаточном количестве. Поэтому если вы хотите избежать стимуляции капельницами, начинайте массировать соски с 36-37 недели.
Амниотомия
В идеале околоплодный пузырь должен лопнуть в процессе интенсивных схваток. Если по какой-то причине это не произошло, врач может провести процедуру самостоятельно. Для этого акушеры используют специальный крючок, при помощи которого зацепляют край пузыря и прокалывают его.
Не нужно бояться, процедура совершенно безболезненна, так как пузырь не имеет нервных окончаний. После прокола и излития вод схватки становятся сильнее, а раскрытие шейки ускоряется.
Катетер Фолея
Если излагаться простыми словами — катетер Фолея представляет собой небольшой баллончик с трубочкой. Баллончик вставляют в цервикальный канал и наполняют физиологическим раствором.
По мере наполнения он расширяется, чем провоцирует отслоение пузыря. Повышается тонус и моторика матки, в итоге запускается выработка веществ, отвечающих за родовую деятельность.
Ламинарии и другие методы
Если перед беременной и врачами стоит такая задача, как ускорить роды и родить быстрее, не прибегая к химическим препаратам, в медицине могут быть использованы и другие способы стимуляции. Например, специальные палочки — ламинарии. Они изготовлены из морских водорослей и вставляются в цервикальный канал. Действие водоросли простое — поглощая влагу, палочки набухают, чем способствуют расширению зева.
Еще одним способом помочь малышу появиться на свет является отслоение околоплодных оболочек механическим путем. Беременная женщина ложится на привычное гинекологическое кресло, далее врач вводит палец во влагалище и отделяет мембрану от плодного пузыря. Стоит отметить, что такая манипуляция весьма неэффективна.
Рекомендации специалистов
Понятное дело, что за долгие 9 месяцев беременная женщина очень устает как физически, так и морально. Хочется поскорее сбросить с себя эту ношу и обнять самого родного человечка. Поэтому многие измученные женщины пускаются во все тяжкие с целью ускорения родов, даже когда в этом совершенно нет необходимости.
Имеются ряд противопоказаний, при которых категорически запрещен запуск родовой деятельности неестественным путем:
- Если предыдущие роды женщины заканчивались кесаревым сечением или при наличии любых рубцов на животе, стимуляция может спровоцировать расхождению старого шва.
- Беременная женщина склонна к гипертонии. Некоторые препараты способны вызывать повышение давления.
- Если присутствуют сердечно-сосудистые заболевания у женщины.
- В случаях, когда начались маточные кровотечения.
- Узкий таз или несоответствие размеров головы ребенка и таза роженицы.
- В анамнезе сахарный диабет, инфекционные болезни матки.
Гинекологи всего мира в один голос утверждают, что не нужно стимулировать роды, если нет на это прямых показаний, и уж тем более заниматься этим самостоятельно. Потерпите еще совсем немного, и как бы хорошо не чувствовал себя малыш, он все равно рано или поздно появится на свет к маме.
можно ли ускорить процесс в домашних условиях, как поспособствовать схваткам на поздних неделях беременности, как это делают в роддоме
Автор Максим Фадовский На чтение 6 мин. Просмотров 649
Как вызвать быстрее роды – этот вопрос начинает беспокоить женщину, если срок гестации превышает 38-39 недель, а предполагаемый срок родов давно прошел. Даже здоровой женщине лучше проконсультироваться со своим лечащим доктором перед использованием «домашних» средств, так как безобидные, на первый взгляд, действия могут привести к осложнениям родовой деятельности.
Современная медицинская литература не указывает, на каком сроке вызывают роды, так как временной промежуток индивидуален. Прежде всего, организм беременной должен быть готов к родовой деятельности психологически и физически. Происходит изменение гормонального фона, меняется форма шейки матки, в грудных железах начинается выработка молозива. Важно, чтобы процесс стимулирования родовой деятельности происходил после этих изменений, а не предшествовал им. Иначе можно добиться только осложненных родов, которые приведут к повреждению матери и будущего ребенка.
Принятие решения, на каком сроке вызывают роды, остается за лечащим врачом, а не за будущей мамой.
Можно ли безопасно ускорить роды в домашних условиях?
Существует несколько десятков домашних способов, как ускорить роды. Некоторые основаны на знаниях физиологии беременной женщины и особенностей родовой деятельности, другие передаются как личный опыт старшими опытными женщинами. Советы в стиле, как вызвать схватки в домашних условиях, не имеют научного обоснования, поэтому нельзя быть уверенной в их результативности.
Искать советы, как вызвать роды в домашних условиях, можно только женщине, беременность которой протекает без осложнений. Если отмечалась угроза самопроизвольного прерывания беременности, хроническая соматическая патология (сахарный диабет, болезни сердца и сосудов), аномалии плаценты, поздний гестоз, то от экспериментов над своим здоровьем и будущего ребенка лучше отказаться. Советы, как вызвать роды на 40 неделе беременности и большем сроке гестации, таким пациенткам противопоказаны.
Физическая активность всегда полезна для беременной, так как усиливается скорость кровотока, улучшается кровоснабжение мышц нижней половины тела.
Активная домашняя работа, ходьба по лестнице, катание на фитболе – все это способствует притоку крови к ногам и органам малого таза, уменьшает спазм гладкой мускулатуры. Таким образом стимулируется интенсивное кровоснабжение матки и плавное начало родовой деятельности. Важно не увлекаться чрезмерными нагрузками – от подъема тяжестей все же лучше отказаться.
Полезны будут пешие прогулки
Нахождение в вертикальном положении способствует тому, что головка плода давит на нижний сегмент матки и вызывает постепенное раскрытие шейки. Длительные медленные прогулки на свежем воздухе – безопасный вариант, как вызвать роды на 38 неделе беременности.
Сексуальные ласки и половое сношение – приятный и полезный вариант, как вызвать схватки. Неспешное и неагрессивное сексуальное удовольствие способствует притоку крови к зоне промежности. Поглаживание грудных желез способствует выработке окситоцина, который стимулирует сократительные движения маточной мускулатуры. В мужской сперме содержится простагландин Е, который способствует укорочению и размягчению шейки матки.
Регулярный массаж сосков – еще один безопасный способ, как самостоятельно вызвать роды. Поглаживание, легкое пощипывание, круговые движения теплым душем – все это также стимулирует выработку окситоцина. Некоторые женщины используют более интенсивный вариант стимуляции – пользуются молокоотсосом.
Различные гомеопатические средства, ароматические масла сомнительны в своей эффективности, поэтому могут оказать положительное влияние на процесс ускорения родов только при комплексном воздействии. Возможно, именно такие средства помогают женщинам успокоиться, уменьшить стрессовое состояние накануне родов, что и вызывает начало родовой деятельности.
Как поспособствовать схваткам на поздних неделях беременности?
Совет, как вызвать роды на 41 неделе беременности, должен быть безопасным. Если подсчеты правильные, то речь идет, возможно, о переношенной беременности. Стремительные роды могут быть опасны на таком сроке гестации как для женщины, так и для будущего ребенка.
Главная задача для женщины – максимально расслабиться. Стресс обуславливает спазм гладкой мускулатуры, в том числе и матки, уменьшает приток крови к внутренним органам. Все это не способствует подготовке шейки матки и началу родовой деятельности. Чтобы снять стресс, будущей маме можно сделать следующее:
- принять теплый душ;
- если еще не отошла слизистая пробка, то вполне допускается теплая ванна с ароматическими маслами;
- заняться кропотливой работой, которая заставит сосредоточиться и отвлечься от назойливых мыслей, подойдет даже не тяжелая домашняя работа;
- поговорить с мамой или подругой, обсудить все детали предстоящих родов – это способствует формированию родовой доминанты;
- мысленно или вслух обратиться к ребенку – сработает психогенный фактор.
Сборы вещей и документов в родильный дом, подготовка вещей и обстановки для новорожденного также помогают настроиться на правильную волну.
Как это делают в роддоме?
Ответ на вопрос, как вызывают роды в роддоме, можно получить у своего доктора, чтобы женщина была морально готова к возможным вмешательствам. Специальные лекарственные средства и медицинские манипуляции понадобятся не всем, но при необходимости будущая мама будет меньше волноваться.
Таблетки, вызывающие родовую деятельность
Какие таблетки вызывают роды, знает акушер-гинеколог, который ведет беременность и роды женщины. Он же принимает решение о необходимости их применения. Главная действующая субстанция этой фармакологической группы – простагландины. Среди их многочисленных биологических эффектов – стимуляция сокращений маточной мускулатуры и расширение шейки матки.
Таблетки, вызывающие роды в роддоме – это чаще всего Мизопростол или Динопростон. Они не оказывают влияние на синтез молозива и молока, не изменяют гормональный фон и баланс свертывающей и антисвертывающей системы.
Важно понимать, что таблетки, вызывающие роды, применяются на различных сроках гестации для прерывания нежелательной беременности или по медицинским показаниям. Категорически недопустимо их использовать самостоятельно, такое вмешательство допускается только в родильном доме и по строгим медицинским показаниям.
На каком сроке показано?
Важно не только искать способы, как вызвать родовую деятельность, но и на каком сроке это делать. Универсального временного промежутка нет, кроме стандартных сроков беременности (37-42 недели). Оценивается с помощью УЗИ состояние плаценты и плода, учитывается соматическая патология женщины, риск развития осложнений.
Сроки стимуляции подбираются индивидуально, но чаще всего возникает такая необходимость при большом сроке гестации (40 недель и больше). Если организм женщины не подготовлен, например, шейка матки еще не стала широкой и короткой, стимуляция откладывается или проводится в течении нескольких дней.
Как проводят стимуляцию?
О методах стимуляции родовой деятельности обязательно расскажет акушер-гинеколог, если в этом возникает необходимость. Для ускорения родовой деятельности используются такие медицинские вмешательства:
В некоторых случаях применяется сочетание нескольких методик, если нет противопоказаний. Решение принимает не пациентка, а акушер-гинеколог.
Заключение
- Способы, как вызвать роды на 39 неделе беременности или на более поздних сроках, подразделяются на «домашние» и медицинские. К первым относятся физическая нагрузка, занятие сексом, стимуляция сосков, гомеопатические средства. Их эффективность не доказана, но это не уменьшает их популярность.
- Медицинские средства – это специальные таблетки, амниотомия, инъекции окситоцина. Все эти способы применяются только по строгим медицинским показаниям и только акушером-гинекологом.
- Конкретных сроков для необходимости стимуляции родовой деятельности нет, учитывается не только срок гестации, но и состояние женщины и будущего ребенка.
Исследование
предполагает, что медицинские ошибки стали третьей ведущей причиной смерти в США
Поделиться быстрыми фактами
- 10 процентов всех смертей в США в настоящее время происходят из-за медицинской ошибки. — Нажмите, чтобы написать в Твиттере
- Третьей по величине причиной смерти в США является медицинская ошибка — Click to Tweet
- Медицинские ошибки — это малоизвестная причина смерти. — Нажмите, чтобы написать в Твиттере
Анализируя данные об уровне медицинской смертности за восьмилетний период, эксперты по безопасности пациентов Джона Хопкинса подсчитали, что более 250 000 смертей в год происходят из-за медицинской ошибки в США.S. Их цифра, опубликованная 3 мая в BMJ , превосходит третью ведущую причину смерти Центров по контролю и профилактике заболеваний США (CDC) — респираторное заболевание, от которого умирает около 150 000 человек в год.
Команда Джона Хопкинса заявляет, что метод CDC по сбору национальной статистики здравоохранения не позволяет классифицировать медицинские ошибки отдельно в свидетельстве о смерти. Исследователи выступают за обновленные критерии классификации смертей в свидетельствах о смерти.
«Уровни смертности, напрямую связанной с неправильным медицинским обслуживанием, не учитывались ни в одном стандартизированном методе сбора национальной статистики», — говорит Мартин Макари, M.D., M.P.H., профессор хирургии Медицинского факультета Университета Джона Хопкинса и авторитетный специалист по реформе здравоохранения. «Система медицинского кодирования была разработана для максимального увеличения выставления счетов за услуги врачей, а не для сбора национальной статистики здравоохранения, как она используется в настоящее время».
В 1949 году, говорит Макари, США приняли международную форму, в которой использовались коды счетов Международной классификации болезней (МКБ) для подсчета причин смерти.
«В то время недооценивалось, что диагностические ошибки, медицинские ошибки и отсутствие защитных сетей могут привести к чьей-либо смерти, и из-за этого медицинские ошибки были непреднамеренно исключены из национальной статистики здравоохранения», — говорит Макари.
Исследователи говорят, что с тех пор национальная статистика смертности составлялась с использованием кодов выставления счетов, которые не имеют встроенного способа распознавания показателей смертности из-за того, что медицинское обслуживание пошло не так.
В своем исследовании ученые изучили четыре отдельных исследования, в которых анализировались данные об уровне медицинской смертности с 2000 по 2008 год, в том числе одно, проведенное Управлением генерального инспектора Министерства здравоохранения и социальных служб США и Агентством по исследованиям и качеству здравоохранения.Затем, используя показатели госпитализаций за 2013 год, они экстраполировали, что на основе в общей сложности 35 416 020 госпитализаций 251 454 смертельных случая произошли из-за медицинской ошибки, что, по словам исследователей, теперь составляет 9,5 процента всех смертей каждый год в США.
. CDC, в 2013 году 611105 человек умерли от болезней сердца, 584881 человек умерли от рака и 149205 человек умерли от хронических респираторных заболеваний — трех основных причин смерти в США. Недавно рассчитанный показатель медицинских ошибок ставит эту причину смерти позади рака, но опережает ее. респираторная инфекция.
«Самые популярные причины смерти, по данным CDC, определяют финансирование исследований и приоритеты общественного здравоохранения нашей страны», — говорит Макари. «Сейчас много внимания уделяется раку и болезням сердца, но, поскольку врачебные ошибки не значатся в списке, проблема не получает финансирования и внимания, которых заслуживает».
Исследователи предупреждают, что большинство медицинских ошибок происходят не из-за плохих врачей, и что сообщение об этих ошибках не должно сопровождаться наказанием или судебным иском.Скорее, они говорят, что большинство ошибок представляют собой системные проблемы, в том числе плохо скоординированную помощь, фрагментированные страховые сети, отсутствие или недостаточное использование сетей социальной защиты и других протоколов, в дополнение к неоправданным изменениям в моделях врачебной практики, в которых отсутствует ответственность.
«Неоправданные вариации присущи здравоохранению. Разработка согласованных протоколов, которые оптимизируют доставку лекарств и уменьшают вариабельность, может улучшить качество и снизить затраты в здравоохранении. Чтобы решить эту проблему, необходимы дополнительные исследования по предотвращению медицинских ошибок », — говорит Макари.
Майкл Дэниел из Johns Hopkins является соавтором исследования.
Чтение этикеток с лекарствами
Этикетки с лекарствами содержат информацию, необходимую для правильного использования лекарств. Конечно, лекарства могут быть очень полезны. Они снимают симптомы и могут уменьшить боль. Они также снимают боли. Но помните, что большинство лекарств — это наркотики. Они тоже могут быть вредными. Поэтому очень важно внимательно читать этикетки на лекарствах. Перед применением лекарства следует прочитать этикетки.
Без рецепта лекарства можно купить без рецепта врача. Этикетки на этих лекарствах содержат много информации.
| КОЛДАЙД Снимает кашель, жар, головные боли при простуде. Активные ингредиенты: Гексафенол, Аспирин, Хлориниол. Изготовлены по: Wonder Drugs, Йонкерс, штат Нью-Йорк — | ü Название продукта ü Симптомы, которые снимает продукт ü Активные ингредиенты ü Название и адрес компании, производящей продукт |
Этикетки, отпускаемые без рецепта, также содержат очень конкретные указания по применению лекарства.
| НАПРАВЛЕНИЯ ПО ПРИМЕНЕНИЮ: Возьмите 2 таблетки | Количество каждой дозы Как часто это можно принимать Как принимать дозу |
На этикетке также будут указаны различные предупреждения или предостережения:
| ВНИМАНИЕ: Принимайте не более 8 таблеток в день более | Общая доза, которую можно принять за один день |
Понимание:
Внимательно изучите следующую этикетку. Ответьте на на вопросы об этом.
1. Как называется этот товар? 2. Перечислите симптомы, которые, как предполагается, снимает этот продукт. 3. Сколько этого продукта следует принимать на каждую дозу? 4. Как часто можно принимать дозу? 5. Какое максимальное количество этого продукта можно принимать в течение 24 часов? 6. Какие сигналы означают, что вам следует прекратить использование этого продукта? 7. Какие еще меры предосторожности следует соблюдать покупателю?
Информация для потребителей
DAYCARE
ДНЕВНЫЕ ХОЛОДЫ МЕДИЦИНА
Назначение товара:
Для облегчения заложенности носа, кашля, ломоты и болей, а также при раздражении горла при простуде или гриппе без побочных эффектов сонливости.
Преимущества продукта:
помогает прочистить заложенный нос и заложенные носовые пазухи
Успокаивает, успокаивает кашель
облегчает головную боль и ощущение боли во всем теле
успокаивает раздражение горла при кашле
Отсутствие сонливых побочных эффектов. Ненаркотический
Снимает симптомы простуды, позволяя хорошо начать день.
Инструкция по применению:
Взрослые: от 12 лет и старше — предоставляется одна жидкая унция в медицинской чашке (2 столовые ложки)
Дети: 6-12 1/2 унции жидкости в медицинском стакане (1 столовая ложка) Может быть повторено
каждые четыре (4) часа по мере необходимости.
Максимум 4 дозы в день.
Предупреждение:
Не назначать детям младше 6 лет без указания врача. Постоянный кашель может указывать на наличие серьезного заболевания. Лицам с высокой температурой или постоянным кашлем, а также с высоким кровяным давлением, диабетом, сердечными заболеваниями или заболеваниями щитовидной железы не следует использовать этот рецепт без указания врача. Не используйте более десяти дней, если это не предписано врачом. Не превышайте рекомендованную дозировку, если не назначил врач.ХРАНИТЬ В НЕДОСТУПНОМ ДЛЯ ДЕТЕЙ
Текст 5
Боль
Перед тем, как прочитать статью, обсудите эти вопросы с партнером.
Вы можете дать определение боли?
Почему мы чувствуем боль?
Что бы произошло, если бы вы не чувствовали боли?
Боль — это жизненно важная часть защиты нашего тела, и без нее мы не смогли бы выжить.
Боль предупреждает нас об опасностях и, таким образом, помогает избежать повреждений нашего тела.Если тело уже повреждено, боль помогает заживлению, потому что заставляет нас защищать наши травмы. Некоторые дети рождаются с редким заболеванием, которое не позволяет им чувствовать боль. Они не усваивают уроков, которые преподает боль, и в результате страдают множеством переломов, и инфекциями.
Боль возникает, когда нервные окончания в нашей коже и наших внутренних органах посылают сообщения через центральную нервную систему в наш мозг. Сам мозг не может чувствовать боли.Существует два типа боли: острая боль, , которая длится непродолжительное время и устраняется после устранения причины, и хроническая боль, , которая может длиться всю жизнь и обычно не поддается лечению. Хроническую боль необходимо контролировать с помощью лекарств или других методов. Препараты снимают боль двумя способами. Некоторые блокируют нервные сообщения и не дают им попасть в мозг. Другие изменяют способ получения сообщений мозгом, уменьшая их влияние. Разработано множество методов контроля хронической боли без лекарств.К ним относятся гипноз , акупунктура, массаж и электронная стимуляция нервов.
Pain иногда работает странным образом. Например, можно получить серьезную травму, но не почувствовать боли — солдаты в бою могут не чувствовать боли от ран до окончания боя. Может случиться и обратное: пациенты, потерявшие конечность, могут продолжать чувствовать боль в конечности еще долгое время, даже если она отсутствует. Эта «фантомная» боль является примером невропатической боли, вызванной повреждением оставшихся нервов.
Преимущества Недостатки врача. Плюсы и минусы медицинской профессии — Эволюция медицинской профессии — Исчезновение хороших врачей
Преимущества профессии врача, Преимущества врача:
В идеальных ситуациях это прекрасная профессия. Дети изо всех сил стремятся стать врачами либо потому, что они боготворят кого-то, либо потому, что их вдохновил какой-то врач, либо их родители направили их стать врачами. К числу положительных черт этой профессии, на мой взгляд, относятся:
- Благородная профессия -Одна из основных причин выбора этой профессии — это удовольствие, получаемое от лечения человека.Освобождение пациента от его агонии или возвращение пациента на грань смерти приносит огромное удовлетворение, и этого не может сравниться ни одна другая профессия.
- Достойный заработок — В процессе врачи обычно зарабатывают от среднего до приличного уровня жизни. Большинство врачей на самом деле зарабатывают достаточно приличный доход. Но он может варьироваться в зависимости от города, страны и специализации. Те, кто готов работать сверхурочно, жертвуя своей семьей и личной жизнью, могут зарабатывать больше.
- Уважительная профессия — В тот момент, когда человек узнает, что вы врач, у него возникает уважение.Некоторые пациенты, выздоровев, даже начинают приравнивать вас к божественности.
- Условия труда — В большинстве развитых стран мира условия труда хорошие. Но они различаются в зависимости от страны, штата, города и больницы (государственной или частной), в которой человек работает.
- Непрерывное обучение — Врач каждый день узнает что-то новое. Постоянная умственная стимуляция позволяет врачам оставаться в умственном состоянии.
- Самостоятельная профессия — Врач может быть самостоятельным в своей профессии. Ему не всегда нужно работать в системе, и он может заниматься своей собственной практикой. В такой схеме нет пенсионного возраста, и он может продолжать работать до тех пор, пока не останется в форме. Скорее, чем старше врач, тем он более опытен в сложных медицинских делах.
- Социальная профессия — Эта профессия предполагает активное взаимодействие с общественностью и обществом.Следовательно, врач изучает многие социальные аспекты жизни, в отличие от других профессий, которые связаны только с кабинетной работой.
- Профилактическая и социальная ответственность — Врач может сыграть важную роль в изменении определенных аспектов и табу, укоренившихся в обществе. Например, врач может привлечь внимание всех слоев общества к последствиям курения или выступить против определенных привычек, таких как открытая дефекация. И его пациенты слышат и следят за ним.
- Имущество для семьи и друзей -Врач в семье — это реальный актив.Он не только лечит своих пациентов, но и дает профилактические советы своей семье и друзьям. Многие из вас должны сначала обратиться к своему родственнику за неформальным советом, прежде чем обратиться к специалисту.
- Целитель человечества — В целом, медицина остается единственной профессией, которая облегчает боль, лечит и лечит человечество. Заслуга увеличения продолжительности жизни и гораздо лучшего качества жизни принадлежит исключительно достижениям в области медицины и исследованиям, проведенным врачами и учеными.Без врачей человечество давно бы вымерло из-за эпидемий и инфекций.
Эти преимущества и достоинства врача находятся в ИДЕАЛЬНЫХ УСЛОВИЯХ, постепенно сокращаются, а недостатки возрастают с каждым днем.
Недостатки профессии врача, Недостатки профессии врача:
Выбор медицинской карьеры или профессия врача — недостаток для врача по сравнению с другими профессиями?
Проблемы, с которыми сталкиваются врачи, не только бесчисленное множество, но и настолько сложны и разнообразны, что их трудно анализировать.Часто приходится слышать, как врачи обсуждают эти проблемы всякий раз, когда одна из них возникает. Если так много врачей испытывают такое отвращение ко всей системе, что не поощряют своих детей заниматься этой профессией, которая до сих пор была одной из самых желанных, значит, с этой профессией что-то не так. Проблем в этой профессии слишком много, и их трудно анализировать.
- Медицинские курсы Сравнительно длительный и обширный учебный курс и сложная подготовка с рабскими обязанностями: , который я обсуждал в одной из моих предыдущих статей о «порабощении врачей».
2. Неуверенное будущее для начинающих врачей на момент обучения: В настоящее время просто заниматься MBBS недостаточно, и важно специализироваться. Из-за меньшего количества мест в аспирантуре, плохого регулирования медицинского образования, неравных критериев, в конечном итоге очень немногие люди получают филиал и колледж по своему выбору. В конечном итоге они должны просто плыть по системе.
3. Неблагоприятная среда для начинающих врачей : Внезапно маленькие и способные дети заканчивают обучение и оказываются во враждебной среде, подвергаясь публичному гневу, закону и СМИ по причинам, которые они не могут понять.Они сталкиваются с постоянной негативной рекламой, плохой инфраструктурой и озабоченными негативными убеждениями общества.
4. Трудное начало карьеры: После тяжелого времени в медицинском колледже, неустойчивой семейной жизни и без денег эти блестящие врачи начинают свою борьбу. Еще до того, как они начнут зарабатывать ни копейки, общество уже имеет свои предвзятые мнения из-за негативной рекламы в средствах массовой информации и половина рассматривает их как обман и нечестность. На их работу смотрят с подозрением и часто критикуют.
5. Страх и беспокойство по поводу фактического лечения , благоприятного и неблагоприятного прогноза пациента, не дает покоя врачу.
6. Обвиняют все болезни : Общество предвзято из-за сообщений СМИ и бойких разговоров некоторых знаменитостей без надлежащего понимания неумелой медицинской системы, административных сбоев и сложности медицинской индустрии. Это приводит к формированию всеобщего настроения против всех врачей, а затем, к сожалению, обвиняется во всех недомоганиях всей системы здравоохранения.
7. Страдает личная и семейная жизнь : Большое количество пациентов с меньшим количеством врачей является причиной тяжелых условий работы, а частые неурочные часы работы очень негативно сказываются на семье и личной жизни врача.
8. Риск для самого врача: Неоднократные контакты с инфицированными пациентами в дополнение к продолжительной работе без надлежащего питания делают их подверженными определенным опасностям для здоровья, например инфекциям, которые обычно включают туберкулез и другие бактериальные и вирусные заболевания.Радиологи и интервенты получают радиационное облучение. Из-за тяжелых условий работы некоторые врачи склонны к депрессии, тревоге и могут начать злоупотреблять психоактивными веществами.
9. Нереалистичные ожидания общества : Каждый пациент не подлежит спасению, но обычно родственники не принимают эту реальность. Доктора заставляют делать больше, утверждая, что он не работает должным образом. Обвинения в некомпетентности и халатности в таких обстоятельствах довольно часты.Эти болезненные дискуссии могут доходить до любых размеров, и одного такого родственника на каждый день достаточно, чтобы испортить настроение на день.
10. Ретроспективный анализ каждого действия врача продолжается всю жизнь- Это может быть пациентов и родственников каждый день в форме «Почему этого не было сделано раньше»? Ежедневные раздражающие дискуссии, аргументов, жалоб, разногласий лишь усугубляют боль и недовольство, если состояние пациента не улучшается.Или это может быть судов и многих регулирующих органов. Если, к сожалению, будет судебный процесс против врача, он будет тратить все свое время на адвокатов и суды, на рассмотрение которых уйдут годы.
В этих судебных делах врач находится в невыгодном положении, поскольку его решение, которое сейчас подвергается сомнению, было принято в то время добросовестно и с использованием всей его мудрости. Ретроспективное решение может оказаться не лучшим, но более поздний ретроспективный анализ вместе с мудростью ретроспективного взгляда на многие годы может признать его ошибочным, если будет использован поиск ошибок.Это, наряду с общим настроением и сочувствием к больному, делает медиков бездельником для судебных исков и наказаний. Даже если будет доказано, что врач невиновен, его преследование и запятнение репутации будут полным и почти постоянным. Ни у одного врача нет времени заниматься такими вещами все время. Даже если такие события случаются не со всеми, сам страх перед такими возможными сценариями и их возможными осложнениями всегда таится в глубине души.
11.физическое нападение, обычных случаев словесного оскорбления и угроз без их вины. Многие становятся боксерскими грушами для неумелой медицинской системы и невидимой медицинской индустрии. Угроза физического нападения также вполне реальна. В последнее время толпа не щадит даже женщин-врачей. Молчание видных социальных людей, знаменитостей и общественных деятелей по этому поводу указывает на все более нецивилизованное мышление общества.
12.Медицинская промышленность может быть богатой, но не врачи: Мнение о том, что врачи — это богатое сообщество, неверно. Несмотря на приличный или средний заработок, заработки большинства врачей все же не соответствуют их тяжелому труду, а именно другим профессиям. Доктора, которые также работают инвесторами, менеджерами или сотрудничают с промышленностью, могут быть богаче. Но определенно большинство врачей, которые просто оказывают медицинскую помощь, не очень богаты.
13. Неблагоприятная прибыль юристов и юридической индустрии за счет врачей является недостатком для медицинской профессии : Я видел по телевидению рекламу с нулевой оплатой и фиксированной комиссией, которую проводили юристы в системах здравоохранения в некоторых развитых странах.Они заманивают пациентов подавать иски и обещают им значительную компенсацию. Нет недостатка в таких родственниках, юристах, готовых попытать счастья, иногда в отместку, а иногда и для выманивания денег, полученных в качестве компенсации. Такое поощрение и подстрекательство к судебным искам против врачей является серьезным недостатком для медицинской профессии.
14. В целом, сложный сценарий для врачей: Среди врачей растет недовольство этой сложной системой наказаний.Их связывает столько факторов, что они, в конце концов, все время оказываются на стороне получателя. Они находятся под клятвой Гиппократа, и поэтому ожидается, что они будут работать с очень высокой моралью, доброй волей и добротой для страданий человечества и умирающих пациентов. Они также должны вести тщательную документацию и работать в соответствии с нормами медицинской промышленности. Предполагается, что они будут принимать большое количество пациентов с меньшим количеством персонала и медперсоналом, при этом обеспечивая отличную помощь в этих обстоятельствах.А если и этого недостаточно, то страх перед судами и судебно-медицинскими исками, словесными угрозами, оскорблениями и физическим насилием, а также проявлением недоверия со стороны пациента и родственников еще больше затрудняет работу. Кроме того, в некоторых местах могут быть издевательства со стороны определенных административных систем, которые используют тактику давления, чтобы добиться своего. С таким количеством противников
Ситуация похожа на плавание на небольшой лодке по торнадо.
25 ФАКТОРОВ — ПОЧЕМУ ЛЕЧЕНИЕ ДОРОГОЕ
КАБИНА ГЕРОИ VS НАСТОЯЩИЕ ГЕРОИ
21 профессиональный риск врача или медсестры
дорогое место в медицинском колледже: стоит ли
Нравится:
Нравится Загрузка…
Связанные
Список врачей — Принимаются невакцинированные пациенты
Список врачей — Принимаются невакцинированные пациенты
Выбор пациентов Список врачей
Перейти прямо к: наш список | Бэбицентр 6 секций
| Другие списки.
* Пояснения: *
Архивный список врачей
сообщили, что принимают пациентов
, которые не вакцинируют или предпочитают вакцинировать по альтернативному графику
Уточнение:
Почти все врачи в этом списке ДЕЛАЮТ вакцинацию по рекомендованному CDC графику.
Но, как сообщается, принимают одно или несколько из следующих:
Пациенты, которые не вакцинируются.
Пациенты, которым проводится выборочная вакцинация.
Пациенты, которым вакцинация проводится по альтернативному графику.
Примечание. Список ниже «заархивирован», однако некоторые имена были удалены, а некоторые добавлены по мере того, как информация была (и есть) предоставлена нам, поэтому эта страница больше не является точной
дубликат оригинального заархивированного источника.
Хорошая новость в том, что Лиора в BabyCenter.com собрал несколько списков, не поддерживающих Vax, в один большой список, разбитый на 6 разделов. Увидеть ниже.
Наша копия оригинала была получена по адресу:
http://web.archive.org/web/20101012214043/http://novaxdoctors.webs.com/
Anti-Vaccine Friendly Doctors
Первоначально размещено по адресу: http: //novaxdoctors.webs.com/
Внимание! Многие данные на этой странице относятся к 12 октября 2010
Если после проверки нашего списка (ниже) вы не можете найти то, что вам нужно, ниже приведен еще один заархивированный список от 12 февраля 2018 года:
Найдите ближайшего к вам врача, дружественного к вакцинам (спросите на веб-странице DrSears [в архиве])
ДокторСирс (известность по альтернативному списку вакцин) список врачей, которые [или были]
«дружелюбно относится к пациентам, которые хотят помочь с выбором вакцины или хотят отложить вакцинацию или отказаться от нее.
Врачи, перечисленные здесь, прочитали или были знакомы с моей книгой и связались со мной, чтобы их практика была указана здесь в качестве такого места.
пациенты могут прийти и почувствовать себя желанными гостями ». Контактная информация.
Алабама |
Аляска |
Аризона |
Арканзас |
Австралия |
Калифорния
Колорадо |
Коннектикут |
Делавэр |
Флорида |
Джорджия
Гавайи |
Айдахо |
Иллинойс |
Индиана |
Айова
Канзас |
Кентукки |
Луизиана |
Мэн |
Мэриленд
Массачусетс |
Мичиган |
Миннесота |
Миссисипи |
Миссури
Монтана |
Небраска |
Невада |
Нью-Гэмпшир |
Нью-Джерси
Нью-Мексико |
Нью-Йорк |
Северная Каролина |
Северная Дакота |
Огайо
Оклахома |
Орегон |
Пенсильвания |
Род-Айленд |
Южная Каролина
Южная Дакота |
Теннесси |
Техас |
Юта |
Вермонт
Вирджиния |
Вашингтон |
Западная Вирджиния |
Висконсин |
Вайоминг
Дополнительные ссылки на поиск врачей
Алабама
| Врач | Город | Телефон | Принятая страховка |
Аляска
| Врач | Город | Телефон | Принятая страховка |
| Др.Бриггс | Анкоридж | 907-561-4459 | ? |
| One Family, LLC. Родильный центр и оздоровительная клиника | 1108 E Northern Lights Blvd. Ste B Анкоридж | 907.349.3054 факс 907.349.3056 | ? |
| Доктор Бет Медфорд | Фэрбенкс | ? | ? |
| Доктор Тимоти Фут | Фэрбенкс | ? | ? |
| Д-р Дас С.Кануру | Шеффилд | 256-386-4300 | ? |
Аризона
| Врач | Город | Телефон | Принятая страховка |
| Доктор Мартин | Чендлер | ? | ? |
| Доктор Рут Тан Лим | Меса | ? | ? |
| Доктор Рубин Эспиноса | Меса | ? | ? |
| Др.Б. Л. Бансал | Меса | 480-962-1808 | ? |
| Доктор Барал | Феникс | 480-970-0000 | ? |
| Доктор Митчел Н.Д. | Феникс | 480-970-0000 | ? |
| Д-р Йесика ДиКампли | Феникс | 602-493-2273 | ? |
| Доктор Грин | Прескотт | ? | ? |
| Др.Скотт Дженсен MD Семейная медицина Дженсена | Квин-Крик | 480-677-3688 | ? |
| Доктор Сэм Бенджамин | Скоттсдейл | ? | ? |
| Доктор Дорис Рапп | Скоттсдейл | ? | ? |
| Д-р Коллин Хубер | Темпе | 480-839-2800 | ? |
| Доктор Эндрю Диккенс | Темпе | 480-699-7400 | вне сети |
| Др.Крейг Стеллпфлунг, NDC | Темпе | 480-699-7400 | вне сети |
Арканзас
| Врач | Город | Телефон | Принятая страховка |
| Доктор Гарсия | Кроссетт | ? | ? |
| Доктор Аарон Уайт | Гринвуд | 479-996-4111 | ? |
Австралия
Калифорния
| Обратите внимание, что после прохождения SB277 в Калифорнии не разрешены личные исключения для посещения школы.Увидеть Страница освобождения Калифорнии. Приведенные ниже списки, вероятно, все еще принимают непривитых детей, но вряд ли они напишут медицинское освобождение который все еще доступен в Калифорнии. Если перечисленные ниже врачи и / или доктора, перечисленные на других сайтах, не подходят, попробуйте связаться с этими организациями: A Voice for Choice Врачи за информированное согласие .org Weston A Price .org. | ||||
|---|---|---|---|---|
| Врач | Город | Телефон | Принятая страховка | |
| Др.Тайлан | Лагерь ангелов | ? | ? | |
| Доктор Рехана Рафик | Бейкерсфилд | ? | ? | |
| Доктор Дональд Кейс | Барстоу | ? | ? | |
| Д-р Ричард Сингер | Брентвуд | ? | ? | |
| Доктор Екатерина Черн | Бурбак | 818-842-7145 | ? | |
| Др.Джеймс Сирс | Пляж Капистрано | ? | ? | |
| Доктор Розалинд | Encinitas | ? | ? | |
| Доктор Кристин Вуд | Encinitas | ? | ? | |
| Д-р Тодд Харкер | Эскондидо | ? | ? | |
| Редвуд Педиатрия | Фортуна | 707-725-9355 | ? | |
| Др.Майкл О. Ауфдемберг, доктор медицины | Ирвин | 949-786-5437 | ? | |
| Доктор Гайтан | Лагуна Хиллз | 949-951-5437 | ? | |
| Доктор Лорен Федер www.drfeder.com | Лос-Анджелес | (323) 651-4454 | ? | |
| Доктор Эдмонд Сарраф Детские драгоценности | Лос-Анджелес | (310) 888-7778 | ? | |
| Доктор Бернадин Селони | Los Feliz | ? | ? | |
| Др.Сэнди Лай | Los Feliz | ? | ? | |
| Д-р Поль Флейсс | Los Feliz | ? | ? | |
| Доктор Хоуп Юинг | Марипоса | ? | ? | |
| Д-р Сабина Соннеман MD | Редвуд-Сити | 415-269-7115 | ? | |
| Д-р Брайан Дзвоник, ND Калифорнийская клиника натуропатии | 6860 Brockton Ave., Люкс 6 Риверсайд | (951) 202-2340 | ? | |
| Доктор Сантос | Сан-Маркос | ? | ? | |
| Доктор Джоди Лаппин | Санта-Моника | ? | ? | |
| Доктор Джей Гордан | Санта-Моника | ? | ? | |
| Доктор Линда Нессбаум | Санта-Моника | ? | ? | |
| Др.Адема | Санти | 619-596-5445 | Cigna, возможно другие | |
| Дебра Гамбрелл, D.O. Остеопатия Западного округа | Севастополь | 866-960-1910 | ? | |
| Доктор Ричард Ботто | Саус Лэйк Тахо | ? | ? | |
| Доктор Маргарет Петерсон | Вентура | 805-643-2895 | ? | |
| Джефф Лестер | Watsonville | 831-724-1164 | Мост | |
Колорадо
| Врач | Город | Телефон | Принятая страховка | |
| Др.Рой Стейнбок | Боулдер | 303-318-4102 | Не подает претензии по выставлению счетов | |
| Доктор Рафаэль д’Анджело | Столетие | 303-721-9984 | Максимальное количество принимаемых страховок | |
| Доктор Тай Джонсон | Колорадо-Спрингс | ? | ? | |
| Доктор Нэнси Доусон | Колорадо-Спрингс | 719-592-9890 | ? | |
| Др.Джон Дэвис | Колорадо-Спрингс | 719-278-3612 | ? | |
| Доктор Кэтрин Флезия | Колорадо-Спрингс | 719-633-7575 | ? | |
| Доктор Теренс Тринка | Хвойное дерево | 303-838-9355 | ? | |
| Партнеры в педиатрии | Денвер | 303-388-4256 | ? | |
| Доктор Бланнинг | Денвер | 720-404-9199 | ? | |
| Др.Элизабет Олбриттон | Виндзор | 970.495.7000 | Многие, см. Сайт | |
| Доктор Белла Айсенхауэр, Северная Дакота 811 Подзорная труба | ЛУИЗВИЛЬ | 720-514-9127 | ||
| Доктор Роберт Брюс | Лавленд | См. Сайт | См. Веб-сайт выше. | |
| Д-р Дин Фуджи Клиника Кайзер | Вестминстер | (303) 338-4545 | ? |
Коннектикут
| Врач | Город | Телефон | Принятая страховка |
| Др.Синди Сент-Ондж | Эйвон | 860-678-0484 | ? |
| Доктор Хуан | Гринвич | 203-661-2441 | ? |
| Доктор Диана Лопусны | Милфорд | 203-874-2800 | Некоторая страховка принята |
| Доктор Кендра Беккер | Мистик | ? | ? |
Делавэр
Флорида
| Врач | Город | Телефон | Принятая страховка |
| Др.Дикус | Кассельберри | 407-699-9511 | ? |
| Доктор Данута Джексон-Кертис | Клируотер | 727-771-8282 | Много |
| Доктор Джон Несс | Честерленд | 850-385-1839 | United HC |
| Доктор Пангер | Ft. Пирс | ? | ? |
| Доктор Валери Майлз | Джексонвилл | ? | ? |
| Др.Каролина Серон | Джексонвилл | ? | ? |
| Доктор Джон Мур III | Лейкленд | ? | ? |
| Доктор Эдвард | Озеро Мэри | 407-829-8960 | ? |
| Доктор Кристи Маги | Озеро Мэри | 407-829-8960 | ? |
| Д-р Джозеф Канниццаро | Longwood | 407-862-1163 | ? |
| Др.Фарид Магед MD | Мельбурн | 239-752-5210 | ? |
| Маргарет Л. Витцлеб, ARNP | Мельбурн | 321-775-0477 | |
| Доктор Стивен Джорджианни | Мельбурн / Вьера | 321-637-2908 | ? |
| Д-р H.E. Фанг-Патрик | Мирамар | 954-499-0572 | ? |
| Доктор Франк Берзанскис | Орландо | 407-658-7700 | ? |
| Др.Корнелия Франц Центр Франца | Орландо | 407-857-8860 | ? |
| Дэвид Бергер, MD, FAAP WholisticFamilyCare.com WholisticReLeaf.com | Тампа, Флорида 33618 3405 W Fletcher Avenue | (813) 960-3415 | |
| Доктор Франц | Пляж Веро | ? | ? |
| Доктор Стивен Джорджианни | Виера / Мельбурн | 321-637-2908 | ? |
| Др.Джейдип Патель | Часовня Уэсли | ? | ? |
Грузия
| Врач | Город | Телефон | Принятая страховка |
| Доктор Виктор Пэйтон | Афины | ? | ? |
| Д-р Джон Дэвид Аллен | Августа | ? | ? |
| Все дети Бога, педиатрические | Калхун | 706-625-5900 | ? |
| Др.Boudreuax | Камминг | 678-208-2050 | ? |
| Д-р Рене Латони | Дакула | ? | ? |
| Д-р Джеффри Абрамс | Норкросс | ? | ? |
| Доктор Уэйн Дарвилл | Северо-Запад | ? | ? |
| Доктор Сенека Андерсон | Розуэлл | ? | ? |
| Др.Рамон Рамос | Саванна | 912-354-3400 | ? |
| Оздоровительный центр ANWAN | Такер | 678-205-2039 | ? |
Гавайи
| Врач | Город | Телефон | Принятая страховка |
| Доктор Лючио Паскуа Клиника лечебных искусств Вахиава | Вахиава, Оаху | ? | ? |
Айдахо
| Врач | Город | Телефон | Принятая страховка | |
| Др.Эшли Дэвис Семейная медицина Дэвиса | Бойсе 222 N 2-я улица, офис 204 | 208.429.9100 208.429.9118 факс | Major | |
| Д-р Уллери | Бойсе | ? | ? | |
| Доктор Давид Бутук | Меридиан | 208-888-1199 | ? | |
| Доктор Дэвид Дэй | Рексбург | ? | ? | |
| Мишель Андерсон, FNP Pend Oreille Healthcare | Сэндпойнт 1207 Мичиган-стрит., Ste. C | (208) 265-2221 | ? |
Иллинойс
Индиана
| Врач | Город | Телефон | Принятая страховка | |
| Beahm, Dr. David MD, педиатр 1210 Medical Arts Blvd | Андерсон | (765) 298-4520 | ? | |
| Форрест, доктор Дана, доктор медицины, семейный врач 1306 E 7th St #A | Оберн | (260) 925-1255 | ? | |
| Др.Рик Монтгомери | Evansville | 812-424-7823 | ? | |
| Доктор Янг Парк | Индианаполис | 317-613-3064 | ? | |
| Доктор Олатубосун Огунтое MD | Кокомо | ? | ? | |
| Шли, доктор Сара Д.О., общая практика 10429 Hosler Rd | Лев | (260) 627-6030 | ? | |
| Holm Byron M MD Holm Medical Clinic | 2855 Miller Dr, Плимут | (574) 936-7777 | ? | |
| Биляна, д.Узелак, врач-педиатр, 2001 Indianapolis Blvd. | Schererville | (219) 836-3477 | ? | |
| Доктор Джамин А. Йодер, доктор медицинских наук, семейный врач 8175 W US Highway 20 | Шипшевана | (260) 768-7432 | ? | |
| Другие врачи: https://www.facebook.com/IndianaCoalitionForVaccinationChoice/notes | ||||
|---|---|---|---|---|
Айова
Канзас
| Врач | Город | Телефон | Принятая страховка |
| Др.Дафф | Манхэттен | ? | ? |
| Доктор Сюзанна Альт | Миссия | ? | ? |
| Джон М. Гринвуд, MD Семейная медицина Колледж-Пойнт | Олате | 913-764-7788 | Медикейд |
| Д-р Марк Калер | Оверленд-Парк | ? | ? |
| Доктор Дуглас Брукс | Оверленд-Парк | 913-345-3650 | ? |
| Др.Копье Slaymaker | Деревня Прари | 913-642-2100 | Программа Medicaid не принимается |
| Брайан Гибсон, доктор медицины Семейная практика оптимального здоровья | Топика | 785-228-2277 | ? |
| Доктор Нельсон | Топика | ? | ? |
| Доктор Приджетт | Топика | ? | ? |
Кентукки
Луизиана
| Врач | Город | Телефон | Принятая страховка |
| Др.Пещера Стефани | Батон-Руж | 225-767-7433 | ? |
| Д-р Ками Делер Н.Д., MW | Ковингтон | ? | ? |
| Блэр Арсено, APRN, PNP-AC denhamspringspeds.com | 1213 North Range Ave Denham Springs | ОФИС 225-665-6677 | Все |
| Д-р Майкл Перкинс | ДеРиддер | 337-462-6000 | ? |
| Др.Charice Hebert | Юнис | 337-550-8530 | ? |
| Доктор Кристофер Дж. Леумас | Хаммонд | ? | ? |
| Д-р Мелисса Хеберт | Лафайет | ? | ? |
Мэн
| Врач | Город | Телефон | Принятая страховка |
| Доктор Пол Дэвис | Оберн | ? | ? |
| Др.Сюзанна Хамфрис, нефрология и внутренние болезни | Бангор | 207-973-8833 | Позвоните в офис |
| Доктор Дана Уиттен MD | Белфаст | 207-338-4257 | ? |
| Центр здоровья True North | Фалмут | 207-781-4488 | ? |
| Доктор Дебора Пибоди | Линкольнвилл | 207-236-4851 | ? |
| Др.Кеннет Бейкер | Норриджевок | ? | ? |
| Доктор Гейбл MD | Окленд | ? | ? |
| Д-р Салливан DO | Окленд | ? | ? |
| Доктор Кэтрин Кимбалл DO | Вотервиль | 207-873-3753 | ? |
| Доктор Шевин CT, MD | Вудсток | ? | ? |
Мэриленд
| Врач | Город | Телефон | Принятая страховка |
| Др.Аруна Хурана | Колумбия | 410-997-8200 | ? |
| Menchavez Pediatrics Dr Menchavez, MD | Камберленд | (301) 777-2722 | UniCare, &? |
| Д-р Шафат У. Хан, доктор медицины | Hagerstown | (301) 733-9335 | ? |
Массачусетс
| Врач | Город | Телефон | Принятая страховка |
| Др.Кисель | Адамс | ? | ? |
| Доктор Дэвид Соломон | Бруклин | ? | ? |
| Д-р Джанет Леватин | Челмсфорд | ? | ? |
| Доктор Кеннон | Холлистон | ? | ? |
| Доктор Марк Воннегут | Куинси | 617-745-0050 | ? |
| Доктор Мария Этель Эвалес | Спрингфилд | 413-747-5437 | Мост |
Мичиган
| Врач | Город | Телефон | Принятая страховка |
| Др.Москович | Кларксон | ? | ? |
| Д-р Авраам | Кларксон | ? | ? |
| Доктор Кинан Мерфи | Флинт | ? | ? |
| Доктор Давид Сова | Гранд-Рапидс | ? | ? |
| Д-р Кэтрин А. Кролл DO, PC | Гвинн | ? | ? |
| Др.Джон Кутсьер | Дженисон | 616-949-6112 | Принято много планов, включая HSA |
| Доктор Уильям Пейдж-Эчолс | Лансинг | 517-333-3550 | ? |
| Д-р Жан-Ги Даньёли | Лансинг | 517-230-2090 | ? |
| Доктор Тилль | Saginaw | ? | ? |
| Доктор Элиэзер Мелендес | Стерджис | (269) 651-7114 | Список |
| Др.Регина Ризк | Озеро у стен | ? | ? |
| Д-р Наиля Ахмад | Уотерфорд | 248-666-2120 | ? |
| Доктор Парк-Дэвис | Вест Блумфилд | ? | ? |
Миннесота
| Врач | Город | Телефон | Принятая страховка |
| Доктор Жанель Кеплингер | Анока | ? | ? |
| Др.Райдер Хитпартнерс | Кун Рэпидс | ? | ? |
| Доктор Хизер Вайнсетт | Дулут | 218-249-7870 | ? |
| Доктор Роберт Заяц 6452 City W Pkwy | Иден-Прери | (952) 999-0333 Свидетельство на YouTube | ? |
| Доктор Рут Винджайер CNM | Long Prarie | 320-732-2131 | ? |
| Др.Солонюк | Миннеаполис | ? | ? |
| Доктор Томас Джей Лоудер | Миннеаполис | ? | ? |
| Доктор Тереси Рид | Миннеаполис и Ричфилд | 612-873-8200 | ? |
| Доктор Марк Хох | Миннетонка | 763-546-5797 | ? |
Миссисипи
| Врач | Город | Телефон | Принятая страховка |
Миссури
| Врач | Город | Телефон | Принятая страховка |
| Педиатрия для всего ребенка 522 N New Ballas Rd, Suite 245 | Creve Coeur | 314-272-4005 | |
| Др.Криста Бойд | Nixa | ? | Пишет без исключений |
| Доктор Криситан Весслинг | Webster Groves | ? | ? |
| Доктор Виктор Ловелл Доктор Недра Твилли | Whistlestop Pediatrics Warrensburg | 660-747-3141 | ? |
Монтана
| Врач | Город | Телефон | Принятая страховка |
| Др.Пегги О’Хара, доктор медицины | Ливингстон | 406-222-0800 | EBMS |
| Доктор Кристин Берк | Missoula | ? | ? |
| Доктор Джон Арнольд | Missoula | ? | ? |
Небраска
Невада
| Врач | Город | Телефон | Принятая страховка |
| Др.Далия Вакс | Лас-Вегас | ? | ? |
| Доктор Вакс | Лас-Вегас | 702-562-8800 | ? |
| Доктор Шазия Кирмани | Лас-Вегас | ? | ? |
| Доктор Эдмунд Фаро | Лас-Вегас | 702-614-5437 | ? |
| Доктор Мендоза | Лас-Вегас | 702-614-5437 | ? |
Нью-Гэмпшир
| Врач | Город | Телефон | Принятая страховка |
| Др.Отери | Бедфорд | ? | ? |
| Доктор Говард Шлахтер | Хоксетт | ? | ? |
| Доктор Василий Бруно | Хоксетт | ? | ? |
| Д-р Брайан Ирвин | Тамворт | 603-323-3311 | Наиболее принимаемые |
Нью-Джерси
| Врач | Город | Телефон | Принятая страховка |
| Др.Майкл Каскарина | Кирпич | ? | ? |
| Доктор Ноха Полак, MD | Байонна и Юнион-Сити | 201-319-9800 | Мост |
| Доктор Навас | Кольт Шея | ? | ? |
| Доктор Говард Шлахтер | Эссекс Феллс | 973-226-8393 | ? |
| Доктор Мария Микале DO | Хакенсак | ? | ? |
| Др.Chi | Hackettstown | ? | ? |
| Доктор Котлер | Миллберн | ? | ? |
| Доктор Лоуренс Розен | Ораделл | ? | ? |
| Доктор Лоис Гончарук НП | Саммит | ? | ? |
Нью-Мексико
| Врач | Город | Телефон | Принятая страховка |
| Др.Джон Лильестранд | Альбукерке | 505-291-2402 | ? |
| Доктор Йохемс | Альбукерке | 505-291-2402 | ? |
| Доктор Шери Уайтакер | Хлодвиг | ? | ? |
| Доктор Уитлок | Розуэлл | ? | ? |
Нью-Йорк
Северная Каролина
| Врач | Город | Телефон | Принятая страховка |
| Др.Бриджит Фоглеман | Эшвилл | 828-258-0969 | ? |
| Д-р Синтия Дж. Либерт, доктор медицины Уход за телом | Эшвилл, Северная Каролина | (828) 490-1545 | ? |
| Доктор Канелос | Charolette, Weddington | ? | ? |
| Доктор Соня Рапапорт | Озеро Мэри | 919-969-1414 | Нет |
| Д-р Салли Карпентер | Смитфилд | 919-934-0564 | ? |
| Др.Джон Келли | Swannanoa | ? | ? |
| Доктор Раман | Wilkesboro | 336-903-0147 | ? |
Северная Дакота
| Врач | Город | Телефон | Принятая страховка |
Огайо
| Врач | Город | Телефон | Принятая страховка |
| Др.Коул | Цинциннати | 513-563-4321 | Нет |
| Доктор Фабри | Цинцинатти | 513-521-5333 | ? |
| Джефф А. Драснин, доктор медицины, FAAP Педиатрическая группа ESD | Цинциннати (Гайд-парк) | 513-533-6100 | ? |
| Доктор Шерил Лойтхаузер | Кливленд | 330-239-2320 | ? |
| Д-р Дхану Сант | Колумбус | ? | ? |
| Др.Али Карин DO | Колумбус | ? | ? |
| Доктор Мортон Сондерс | Водопад Кайахога | См. Информацию в Uniontown | ? |
| Доктор Йонас | Дейтон | ? | ? |
| Доктор Кристофер Стетлер | Hartville | 330-877-0781 | ? |
| Доктор Джен Снайдер | Лейквуд | 216-227-0717 | ? |
| Др.Джастин Крюгер | Мэрисвилль | 937-644-1441 | ? |
| Доктор Шерри Тенпенни | Мидлбург Высота | 440-239-3438 | ? |
| Д-р Джанет Леватин Camp_and_Sports | Мидлбург Высота | 440-239-3438 | ? |
| Доктор Декстер М. Генсолин, доктор медицины | Наполеон | 419-592-0800 | Paramount Advantage |
| Др.Сьюзан Лоуренс | Юго-Восток | ? | ? |
| Доктор Читкара MD | Спрингфилд | ? | ? |
| Доктор Хидер | Толедо | ? | ? |
| Доктор Мортон Т. Сондерс младший, DO Summa Health | Юнионтаун | 330-899-0103 | Medicaid / многие |
| Доктор Луиза Миллер | Вустер | 330-345-1100 | ? |
Оклахома
| Врач | Город | Телефон | Принятая страховка |
| Др.Суреш Бхарани | Сломанная стрела | 918-455-4140 | SoonerCare (Medicaid), Community Care |
| Доктор Келли Стивенс | Эдмонд | ? | ? |
| Доктор Пол Томас | Макалестер | ? | ? |
| Доктор Джеральд Вутен DO | Дженкс | ? | ? |
Орегон
| Врач | Город | Телефон | Принятая страховка |
| Др.Яни Роллинз | Ашленд | 541-488-0873 | ? |
| Д-р Кэтрин Зиеман Н.Д., LM | Грешем | 503-492-1221 | ? |
| Д-р Кристин Гроскопп | Медфорд | ? | ? |
| Доктор Бретт Уайт | Портленд | ? | ? |
| Доктор Пол Томас, MD | Портленд | www.drpaul.md | Все, кроме Kaiser |
| Др.Кристин Силс | Розбург | ? | ? |
| Доктор Карен Маклиш | Розбург | 541– | OHP, Providence и др. |
Пенсильвания
| Врач | Город | Телефон | Принятая страховка |
| Д-р Патрик Р. Смарч | Аллентаун | 610-791-1020 | Максимальное количество принимаемых страховок |
| Др.Стивен Л. Кулик | Аллентаун | 610-791-1020 | Максимальное количество принимаемых страховок |
| Доктор Николь К. Лютке, D.O. Семейная медицина с широким топором | Синий колокол | 215-793-0600 | ? |
| Доктор Лиза Казо | Истон | 610-559-0266 | ? |
| Доктор Дональд Роббинс DMD | Экстон | ? | ? |
| Детское общественное педиатрическое отделение | Гринсбург | ? | ? |
| Педиатр | Джонстаун | ? | ? |
| Др.Ларри Миллер DAN | Lansdale | 215-412-4910 | ? |
| Доктор Дон Маккракен, доктор медицины | Monessen | 724-684-8780 | ? |
| Доктор Дженнифер Реппипи | Моногахела | 724-483-2040 | ? |
| Доктор Джон Поррино | Новая Британия | 215-230-1990 | ? |
| Pocono Группа взрослых и детей | Северо-Восток | ? | ? |
| Др.Ciannfranni | Пеннсбург | ? | ? |
| Доктор Анна Сурай | Питтсбург | ? | ? |
| Д-р Абуси | Питтсбург | ? | ? |
| Доктор Энтони Ковач | Питтсбург | ? | ? |
| Хиропрактик округа Три-Каунти | Поттстаун | ? | ? |
| Др.Wylie | Скрэнтон, Округ Лакаванна | 570-342-8500 | ? |
Род-Айленд
| Врач | Город | Телефон | Принятая страховка |
Южная Каролина
| Врач | Город | Телефон | Принятая страховка |
| Доктор Чак Уэстон | Гринвуд | 864-223-2663 | Наиболее принимаемые |
| Др.Крейг Конивер | Северный Чарльстон | 843-767-7650 | ? |
Южная Дакота
| Врач | Город | Телефон | Принятая страховка |
Теннесси
| Врач | Город | Телефон | Принятая страховка |
| Доктор Бретт Одум | Бристоль | ? | ? |
| Др.Casal | Куквилл | ? | ? |
| Доктор Торри | Коринф | ? | ? |
| Д-р Даниэль Б. Калб, MD, MPH, FAAFP | Франклин | 615-791-9784 | Различное страхование принимается |
| Доктор Анджела Мосс | Gordonsville | ? | ? |
| Доктор Рассел Реа | Ноксвилл | ? | ? |
| Smiley Family Центр хиропрактики и оздоровления | Мадионвиль | 423-442-2100 | ? |
| Ньюпорт Педиатрия | Ньюпорт | 423-623-0653 | ? |
| Др.Джон Бейтс | Юнион-Сити | 731-885-4338 | ? |
Техас
Юта
| Врач | Город | Телефон | Принятая страховка |
| Доктор Кэтрин Стоукс | Огден | ? | ? |
| Доктор Хизер Харрисон | Прово | ? | ? |
| Доктор Джеффри Дженсен | Прово | 801-373-8930 | ? |
| Др.Брайан Тернер | Южный Иордан | ? | |
| Доктор Элизабет Смит | Стэнсбери | ? | ? |
Вермонт
| Врач | Город | Телефон | Принятая страховка |
Вирджиния
| Врач | Город | Телефон | Принятая страховка |
| Педиатрический и оздоровительный центр Колдуэлл | Честер | ? | ? |
| Др.Эрик Мадрен | Вирджиния-Бич | ? | ? |
| Доктор Фред Финк | Вирджиния-Бич | 757-461-6342 | ? |
Вашингтон
| Врач | Город | Телефон | Принятая страховка |
| Доктор Кэролайн Штампфли | Арлингтон | ? | ? |
| Джанель Ньюман-Ковачев Н.Д. Врач-натуропат Generations Natural Health Clinic | 8412 Myers Road East Suite 203 Bonney Lake, WA 98391 | (253) 277-1308 | |
| Др.Джоди Берг Интегративная семейная клиника | 3903 Colby Ave Everett WA 98201 | (425) 258-2325 | ? |
| Доктор Карен Расмуссен ND | Federal Way | ? | ? |
| Virginia Frazer, ND Blue Heron Naturopathic Care | 315 w 1st Avenue Kennewick WA 99336 | (509) 586-9691 | |
| Педиатрия Фир-Крик, доктор Мишель Хейс, ARNP | Лейквуд | 253-565-7686 | Многие, включая DSHS |
| Dr Jeremiah Stevens, Nd Dr Julia Stevens, Nd | Озеро Свободы | 509-590-1343 | ? |
| Др.Стивен Грант | Мэрисвилль | 360-658-6800 | ? |
| Доктор Стивен Шлафер | Милл-Крик | 425-338-5668 | ? |
| Доктор Антонич | Mt. Вернон | ? | ? |
| Доктор Коуэн | Mt. Вернон | ? | ? |
| Доктор Генри Дегив | Олимпия | Информация | ? |
| Др.Шенель Робертс, Северная Дакота, LM | Сиэтл | ? | ? |
| Доктор Сьюзан Реймер | Сильвердейл | ? | ? |
Западная Вирджиния
| Врач | Город | Телефон | Принятая страховка |
| Доктор Гита Д. Джаярам, доктор медицины | Чарльстон | 304-925-4726 | Medicaid Carelink |
| Др.Safder | Принстон | ? | ? |
Висконсин
| Врач | Город | Телефон | Принятая страховка |
| Д-р Марк Камслер | Делафилд | ? | ? |
| Д-р Эми Лаутц | Хейлз Корнерс | ? | ? |
| Доктор Франческа Ольмдео-Эстрада | Милуоки | 414-445-6520 | ? |
| Др.Янис Кинг, NP | Монро | ? | ? |
| Доктор Джилл Ларсон | Новый Берлин | 262-928-4500 | ? |
| Доктор Гейл Гамильтон MD | Pardeeville | 608-429-2185 | Страховые компании с наибольшей поддержкой на местном уровне |
| Д-р Шерил Айверсон DO | Рипон | 920-748-7000 | ? |
| Доктор Джошуа Кливленд | Речной водопад | 714-425-0333 | Medicare, Medicaid, Humana, BC / BS |
| Др.Bergquist | Viroqua | ? | ? |
Вайоминг
| Врач | Город | Телефон | Принятая страховка | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Д-р Осс и д-р Воль Педиатрия Северо-Восточного Вайоминга | 916 Jackson Avenue, Шеридан, Вайоминг | (307)675-5555 | см.Обследование прямой кишки: Исследование прямой кишки: виды, показания, методы проведенияРектальное исследование в Москве — цены
Пальцевое ректальное исследование: показания к проведению
Возможности процедуры ректального исследования
Методика проведения ректального исследования
Методы ректального обследования
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом Ректоскопия что это такое показание применение подготовка особенности рекомендацииРектоскопия что это такое? Ректоскопией называется диагностирование прямокишечного органа и стенок его слизистой. Название ректоскопия в переводе с латинского языка обозначает наблюдение прямой кишки. Определение ректоскопия и что это такое – эндоскопическое исследование прямого кишечника, сигмовидного кишечника (включая нижние отделы). Процедура проводится с помощью введенного в анальное отверстие особого устройства – ректороманоскопа. В ходе исследования аноректальной зоны специалистам удается визуально определить причину возникновения запора, диареи, кровопотерь и других патологических явлений. Особенности диагностикиВрач колопроктолог Если больного диагностируется любая болезнь ЖКТ, без ректоскопии не обойтись. Данное исследование признано самым информативным в отличие от иных методов диагностики. Ректоскопия внутри прямой кишки, неприятное, но безболезненное обследование. Чем отличается диагностика колоноскопия от ректороманоскопии? Две разновидности исследования тестируют кишечник на предмет назначения схемы лечения при имеющемся заболевании. При колоноскопии не применяется ректоскоп, для диагностики используется иное устройство, что отличает исследовательскую область. На ректоскопии анализируется не только прямой кишечник, но и сигмовидная кишка, а колоноскопию назначают для исследования всей длины толстого кишечника. Способ диагностики определяется проктологом по состоянию пациента и жалобам на симптомы. При подозрении на тяжелое заболевание специалист может рекомендовать пройти оба вида исследования, в профилактических целях достаточно диагностироваться ректоскопией. Устройство ректоскопа и цель его примененияРектороманоскоп Ректоскопия и колоноскопия – важные исследовательские методы, проводимые с особыми инструментами. Ректоскоп – это металлическая трубка, оснащенная тубусами различных диаметров и длины (сменные), световодами и подсвечивающей системой. Ректоскопы имеют разную длину и отличительную конструкцию. Однако на результативность осмотра это ни как не отражается. Основное правило – это обработанный инструмент и стерильный наконечник (во избежание занесения инфекции в прямокишечный орган). У проктологов имеются гибкие и жесткие эндоскопы, которые предусматривают проведение обследования органа на глубину до 30 сантиметров от анального входа. С помощью ректоскопии можно по месту не только тестировать состояние кишечных стенок, но и устранить некоторые патологические образования и провести терапевтические мероприятия:
Осматривая кишечную полость, проктолог устанавливает требуемую терапию при колите или иной патологии. Показания к ректоскопииПеред назначением методики тестирования органа, проктолог опрашивает больного на предмет беспокоящих симптомов и жалоб. Иногда перед врачом стоит выбор что назначить рентген кишечника или подойдет колоноскопия. Больным после 45 лет осматривают орган в целях профилактики или для своевременной диагностики онкологического процесса в прямом кишечнике. Для проведения ректороманоскопии сопутствуют некоторые причины: Как называется исследование прямой кишки – основные методы обследованияСовременная проктология обладает широким набором различных методов исследования, которые способствуют проведению тщательной диагностики отделов толстого кишечника и прямой кишки. Для выявления патологических процессов необходимо своевременно обратиться к врачу. Проктолог назначит исследование прямой кишки, которое состоит из общего осмотра, пальцевого исследования, аноскопии либо дополнительных диагностических мер, таких как ректоскопия, ирригоскопия, колоноскопия. Строение кишечникаКишечник является внутренним органом, который расположен в брюшной полости. Его формируют два больших отдела — тонкий и толстый кишечник. Длина тонкого кишечника составляет от 6 до 8 м. Этот орган всасывает основную часть всех полезных микроэлементов, которые находятся в пище, например, углеводы, жирные кислоты и аминокислоты. Патологические процессы, которые протекают в тонкой кишке встречаются исключительно в редких случаях и вызваны они в основном инфекционным характером. Длина толстого кишечника гораздо меньше и составляет около 1-2 м. Однако орган при этом обладает гораздо большим диаметром. Толстый кишечник выполняет следующие функции:
Причины для исследования кишечникаПроблемы с органами желудочно-кишечного тракта возникают достаточно часто. На фоне развития заболеваний отмечаются различные клинические симптомы. В большинстве случаев жалобам не уделяется должное внимание, люди часто игнорируют болезненную симптоматику. По этой причине выявление патологий у большинства пациентов на ранних стадиях отмечается в редких случаях. Вторым фактором, который приводит к откладыванию визита к лечащему врачу является психологический аспект – стеснение пациентами проведения исследования прямой кишки и заднего прохода. В связи с таким подходом к терапии, развитие болезни происходит достаточно быстро, что приводит к постановке диагноза пациенту на поздних стадиях заболевания. Проводить исследование прямой кишки у женщин и мужчин необходимо при появлении следующей симптоматики:
Проведение внешнего осмотра и пальцевого исследованияУ многих пациентов часто возникает вопрос: как называется исследование прямой кишки и кто это проводит? Врач, который занимается заболеваниями в данной области, называется врач-проктолог. Процедуры исследования могут отличаться в зависимости от принципов их проведения. Учитывая патологическую симптоматику, врач определяет пациенту назначение к проведению ректоскопии, колоноскопии, ирригоскопии и т.д. Однако перед проведением любой более сложной диагностической процедуры врач проводит начальный внешний клинический осмотр пациента аускультацией, пальпацией, перкуссией и так далее. При таком обследовании врач выполняет пальпацию с целью изучения положения каждого отдела кишечника для определения его подвижности и консистенции. Кроме того, это позволяет определять наличие объемных образований, которые могут являться опухолью. На следующем этапе исследования прямой кишки осуществляется проведение пальцевого исследования. Посредством данного метода можно провести оценку состояния анальных каналов, а также определить состояние сфинктера и его функциональность. Параллельно с этим проктолог может проанализировать характер выделений и состояние слизистой оболочки. Посредством пальцевого исследования можно легко обнаружить изменения геморроидальных вен, а также разрастание опухоли в прямой кишке. Использование инструментальных методовВрач-проктолог хорошо знает, как исследовать кишечник и прямую кишку различными эндоскопическими методами диагностики. Для этой цели используются следующие основные подходы — аноскопия и ректороманоскопия. При аноскопии в прямую кишку вводится специальный эндоскоп небольших размеров и протяженности. Данным прибором врач может провести визуальную оценку состояния слизистой оболочки кишечника и определить возникновение в ней патологических изменений (язв, новообразований, воспалительных процессов), а также выполнить биопсию подозрительных участков для проведения гистологических исследований. При проведении ректороманоскопии определяется не только состояние прямой кишки, но и обследуется сигмовидный отдел в толстом кишечнике. Именно благодаря данной процедуре можно достичь полноценного проктологического осмотра, что позволит узнать основные причины заболевания, которое поражает толстый кишечник и прямую кишку. Перед данным исследованиям пациент должен быть предварительно подготовлен к процедуре. Им должна быть проведена очистка кишечника посредством клизмы или приема медицинских препаратов. ВИДЕО «АНОСКОПИЯ, РЕКТОСКОПИЯ, КОЛОНОСКОПИЯ: В ЧЕМ МЕЖДУ НИМ РАЗЛИЧИЯ?» Проведение ирригоскопии и колоноскопииЭти методы исследования дают возможность оценить состояние толстого кишечника по всей его длине, что необходимо при различных видах патологии любой сложности. Ирригоскопия представляет собой рентгенологическое исследование толстой кишки, которое заключается в том, что орган заполняется сульфатом бария, после чего выполняются рентгеновские снимки. Проведение снимков кишечника осуществляется через некоторое время, что дает возможность детально провести оценку его состояния и работу каждого основного отдела кишки. Благодаря данному методу выявляются опухоли, свищи, дивертикулы и другие патологические состояния. Колоноскопия является основным эндоскопическим исследованием прямой кишки, которое также используется для оценки состояния и других участков толстой кишки. Такое обследование считается наиболее результативным при диагностике патологий в данной области. При проведении процедуры врач получает достоверные сведения о состоянии кишечника, выполняет биопсию, а также осуществляет микроинвазивное хирургическое вмешательство, например, при удалении полипов, для остановки кровоточивости внутри кишечника и т.д. Колоноскопию проводят под общим наркозом. Проктологический осмотр и подготовка к немуПеред тем, как посетить проктолога, пациент должен выполнить соответствующую подготовку к осмотру. Перед первичной консультацией необходимо провести очистку конечных отделов прямой кишки от каловых масс посредством использования микроклизмы.
Чтобы подготовить кишечник к осмотру, используются различные методы его очистки, среди которых стоит отметить:
Подбирать методику для очистки кишечника необходимо после консультации с врачом, который должен в дальнейшем провести полное исследование. Если причина проктологического визита – это наличие ярко выраженной боли в прямой кишке или сильного кровотечения, то самостоятельно проводить очистку кишечника запрещается. ЗаключениеПри своевременном обращении за медицинской помощью, и первых проявлениях болезненной симптоматики, врач может провести оптимальные методы диагностики и определить наиболее точный диагноз. Это позволит назначить эффективное лечение и устранить заболевание за достаточно короткое время, исключив риск возникновения осложнений. ВИДЕО «КОЛОНОСКОПИЯ КИШЕЧНИКА» Цифровое ректальное исследование: цель, процедура и подготовкаЧто такое пальцевое ректальное исследование?Пальцевое ректальное исследование (DRE) — это простая процедура, которую врачи используют для исследования нижней части прямой кишки и других внутренних органов. DRE проводится по ряду причин. Это быстрый и простой способ проверить здоровье предстательной железы мужчины. Он может обнаруживать такие состояния, как увеличенная простата (доброкачественная гиперплазия простаты) и рак простаты. Подробнее: Что вы хотите знать о увеличенной простате (ДГПЖ)? » Простата — это орган размером с грецкий орех, который снабжает часть спермы, выделяемой во время мужской эякуляции.Эта жидкость питает и защищает сперму, выделяемую во время полового акта. В сочетании с анализом крови на простатоспецифический антиген (ПСА), DRE может отслеживать изменения в состоянии простаты. DRE может использоваться для:
Для выполнения DRE ваш врач осторожно введет в задний проход палец в перчатке со смазкой.Это позволяет им нащупать любые отклонения от нормы. Например, увеличенная простата ощущается как выпуклость за стенкой прямой кишки. Рак простаты может ощущаться как неровности на обычно гладкой поверхности простаты. Подробнее: Что вы хотите знать о раке простаты? » Мужчины могут чувствовать боль или позывы к мочеиспусканию во время обследования. Это потому, что ваш врач оказывает сильное давление на простату. DRE обычно проводится как часть обычного медицинского осмотра мужчин и женщин.Во время гинекологического осмотра ваш врач может выполнить DRE, чтобы проверить пространство между прямой кишкой и влагалищем на предмет каких-либо аномалий. Большинство мужчин и женщин ощущают лишь незначительный дискомфорт во время процедуры. У людей с геморроем или трещинами заднего прохода может наблюдаться небольшое кровотечение. DRE не подходит для выявления рака толстой кишки. Во время DRE можно получить доступ только к небольшой части нижней части толстой кишки. Однако для получения образца стула можно использовать DRE. Если в стуле присутствует кровь, это может указывать на рак толстой кишки или другие проблемы. Кровь не всегда видна невооруженным глазом в образце стула, поэтому ваш врач может захотеть провести анализ кала на скрытую кровь для подтверждения. Ваш врач попросит вас раздеться и надеть больничную одежду. Во время осмотра врач выберет наиболее удобную для вас позу. Возможны следующие варианты:
Ваш врач попросит вас расслабиться, прежде чем осторожно надеть перчатку и смазал палец в анус.Затем они будут прощупывать нижнюю часть прямой кишки в течение от нескольких секунд до нескольких минут. Во время обследования они могут давить на нижнюю часть живота. DRE — это безопасный и легкий экзамен. Никакого оборудования не требуется, кроме смотровых перчаток и смазки. Ваш врач сможет сразу сказать вам, если он почувствует что-то ненормальное, и обычно может дать вам хорошее представление о проблеме. Ваш врач будет искать такие вещи, как увеличенная простата, узелки или болезненность простаты, грубая кровь, геморрой, трещины заднего прохода и опухоли прямой кишки.Если у вас есть отклонение от нормы, которое ваш врач не может точно диагностировать во время обследования, вам потребуется дополнительное обследование. Это обследование может включать биопсию, проктоскопию, ректороманоскопию или колоноскопию. Если ваш врач проверяет наличие скрытой крови, образец будет отправлен в лабораторию после обследования, и вы должны будете получить результаты в течение 1-2 дней. Ректальное исследование
Ректальное обследование или Ректальное обследование — это внутреннее обследование прямой кишки, проводимое врачом или другим медицинским работником. ПроцедураЦифровое ректальное исследование (DRE, Latin palpatio per anum или PPA) — относительно простая процедура. Пациент раздевается, затем помещается в положение, обеспечивающее доступ к анальному отверстию (лежа на боку, сидя на корточках на столе для осмотра, наклонившись над столом для осмотра или лежа с ногами в стременах). Если пациент лежит на боку, врач обычно просит его поднять одну или обе ноги к груди. Если пациент наклоняется над столом для осмотра, врач попросит его положить локти на стол и слегка присесть. Если пациент принимает положение лежа на спине, врач попросит пациента соскользнуть к концу стола для осмотра, пока его ягодицы не окажутся сразу за концом. Затем пациент кладет ноги на стремена. Врач раздвигает ягодицы и обычно осматривает внешнюю область (анус и периний) на предмет каких-либо аномалий, таких как геморрой, опухоли или сыпь. Затем, когда пациент расслабляется, врач вводит смазанный в перчатке палец в прямую кишку через задний проход и пальпирует внутренности в течение примерно шестидесяти секунд. ИспользованиеЭтот экзамен можно использовать: DRE часто сочетается с FOBT (анализ кала на скрытую кровь), который может быть полезен для диагностики этиологии анемии и / или подтверждения желудочно-кишечного кровотечения. DRE не подходит в качестве инструмента скрининга колоректального рака, потому что он исследует менее 10% слизистой оболочки толстой кишки; ректороманоскопия предпочтительна. Тем не менее, это важная часть общего обследования, поскольку многие опухоли или другие заболевания проявляются в дистальной части прямой кишки. Иногда проктоскопия также может быть частью ректального исследования. ВетеринарияВ ветеринарии ректальное исследование используется у собак для анализа простаты (как и у мужчин), тазовой уретры, подпоясничных лимфатических узлов и анальных желез.У лошадей это жизненно важный компонент клинического обследования на колики, чтобы определить наличие или отсутствие перекрута, закупорки или смещения кишечника. Когда лошади проходят ректальное обследование, существует небольшой риск разрыва прямой кишки, который может быть опасным для жизни событием, быстро приводящим к перитониту и септическому шоку. Это также обычная процедура для крупного рогатого скота и один из методов диагностики беременности как у лошади, так и у коровы. Процедура у собак и кошек аналогична человеческим.Что касается лошади, пациент стоит в стойле и может получить успокоительное. Экзаменатор надевает длинную перчатку, доходящую до плеча. Экзаменатор вводит кисть и руку в прямую кишку настолько глубоко, насколько это необходимо. Народная культураИз-за табу, окружающих анус, а также из-за возможности дискомфорта и смущения ректальный осмотр является распространенным приемом комедийного жанра. Как правило, это не показано прямо, но подразумевается, поскольку исследователь надевает перчатку и смазывает ее, находясь позади пациента.Таким же образом часто используется поиск полости тела. См. ТакжеВнешние ссылкиРектальное обследование — NHSРектальное обследование — это когда врач или медсестра проверяют пальцем любые проблемы внутри вашего ягодиц (прямой кишки). Обычно это происходит очень быстро, и вы не должны чувствовать боли. Когда может потребоваться ректальное исследованиеИногда для исследования требуется ректальное исследование: Мужчинам иногда требуется ректальное обследование, чтобы проверить наличие проблем с простатой. Что такое простата? Простата — это небольшая железа, которая есть только у мужчин. Это:
До ректального исследованияВаш врач или медсестра должны объяснить, что произойдет, и почему вам нужно ректальное обследование. Они будут знать, что некоторые люди могут смущаться, но это обычная процедура. Сообщите врачу или медсестре, если:
Что происходит во время ректального исследованияСначала вас попросят раздеться ниже пояса.Если вы носите свободную юбку, обычно можно просто снять нижнее белье. Сообщите врачу или медсестре, если вы хотите переодеться за занавеской или побыть одни в комнате. Врач или медсестра:
Если вы мужчина, врач или медсестра могут надавить на вашу простату. Это может вызвать у вас желание пописать, но это не должно повредить. Когда вы оденетесь, с вами обсудят результаты обследования. Последняя проверка страницы: 8 декабря 2017 г. Цифровое ректальное исследование (DRE) | Мичиган МедицинаОбзор тестаПальцевое (пальцевое) ректальное исследование проводится для выявления проблем с органами или другими структурами в области таза и нижней части живота.Во время обследования врач осторожно вводит смазанный в перчатке палец одной руки в прямую кишку. Другой рукой он может нажимать на нижнюю часть живота или область таза. Пальцевое ректальное исследование может проводиться мужчинам как часть полного физического обследования для проверки предстательной железы. Это делается женщинам в рамках гинекологического осмотра для проверки матки и яичников. Другие органы, такие как мочевой пузырь, иногда также можно прощупать во время пальцевого ректального исследования. Зачем это нужноЦифровое ректальное исследование (DRE) проводится по адресу:
Как подготовитьЕсли у вас геморрой, сообщите об этом врачу до начала обследования. Ваш врач постарается не беспокоить ваш геморрой. Как это делаетсяПри пальцевом ректальном исследовании вы снимаете одежду ниже пояса.Вам дадут платье.
Ваш врач осторожно вводит смазанный палец в перчатке в прямую кишку. Другой рукой он может надавить на нижнюю часть живота или область таза, чтобы нащупать болезненность или проблемы, такие как увеличение, твердость или нарост. Как это себя чувствуетМужчины могут чувствовать некоторый дискомфорт или боль во время пальцевого ректального исследования (DRE). Ваш врач должен сильно надавить на простату, чтобы нащупать проблемы. Это давление может вызвать у вас желание помочиться. Обследование может быть болезненным, если предстательная железа опухла или раздражена. Большинство женщин не находят СНР болезненным. Вы можете чувствовать давление или дискомфорт, когда врач нажимает на ваш живот, чтобы пощупать внутренние органы. Людям с геморроем, разрывами кожи вокруг ануса (так называемые анальные трещины) или другими анальными язвами DRE может показаться более болезненным, чем люди без этих проблем. РискиНебольшое кровотечение из прямой кишки может возникнуть после обследования, особенно при наличии геморроя или трещин заднего прохода. В редких случаях вы можете почувствовать головокружение и обморок. Это ощущение называется вазовагальным обмороком и вызывается страхом или болью, когда врач вводит палец в прямую кишку. Вазовагальный обморок более вероятен, если вы встаете. РезультатыПальцевое ректальное исследование проводится для выявления проблем с органами или другими структурами таза и нижней части живота. Во время обследования врач осторожно вводит смазанный в перчатке палец одной руки в прямую кишку.
Что влияет на тестГеморрой или трещины заднего прохода могут вызывать дискомфорт во время пальцевого ректального исследования. Что думать о
Список литературы
КредитыПо состоянию на 21 августа 2019 г. Автор: Healthwise Staff По состоянию на: 21 августа 2019 г. Автор: Медицинское обозрение: E. Грегори Томпсон, доктор медицины — внутренние болезни, Кэтлин Ромито, доктор медицины — семейная медицина, и Джимми Руис, доктор медицины — медицинская онкология, гематология Ректальное (PR) обследование · Желудочно-кишечный тракт · Навыки ОБСЕ · MedistudentsПредисловиеРектальные (PR) исследования выполняются по ряду клинических причин, таких как изменение режима кишечника, ректальное кровотечение или симптомы мочеиспускания.Это навык, который хирурги применяют ко всем пациентам, и поэтому он обычно исследуется, поскольку это важный навык, который необходимо знать. Для обследования вам будет предоставлен манекен, однако вы должны представить, что это настоящий пациент, и поговорить с ним как с таковым, поскольку это является частью схемы оценки. Этапы процедурыШаг 01Вымойте руки, представьтесь пациенту и уточните его личность.Объясните, что вы хотите сделать, и получите согласие. Это немного неудобная процедура, поэтому вам следует предупредить об этом пациента. Для этого обследования требуется сопровождающий. Шаг 02Убедитесь, что у вас есть все необходимое оборудование для станции:
Ректальный комплект Реклама Шаг 03Расположение пациента при этой процедуре очень важно.Попросите их лечь на левый бок, подтянув колени к груди, вытолкнув ступни вперед и обнажив анус. Шаг 04Вымыв руки и надев перчатки, разделите ягодицы и осмотрите область вокруг анального отверстия. Обратите внимание на любые отклонения от нормы, включая кожные бирки, геморрой и трещины. Внешний осмотр Шаг 05После осмотра смажьте указательный палец правой руки. Смажьте указательный палец правой руки Реклама Шаг 06Сообщите пациенту, что собираетесь начать процедуру. Поместите палец на анус так, чтобы он указывал вперед, и надавите на среднюю линию ануса. Применять давление Шаг 07Поддерживайте давление так, чтобы ваш палец вошел в прямую кишку. Первоначально нужно оценить анальный тонус, попросив пациента сжать палец. Поддерживайте давление, чтобы вставить Шаг 08Систематически исследуйте каждую часть прямой кишки, проводя пальцем по часовой стрелке и против часовой стрелки по всей окружности. Вы должны почувствовать любые отклонения от нормы, такие как поврежденные фекалии, образования или язвы. Поверните по часовой стрелке Поверните против часовой стрелки Реклама Шаг 09Одна из основных причин проведения ректального исследования у мужчин — это оценка предстательной железы.Это лежит впереди и всегда нужно прощупывать. Вы должны проверить размер, плотность и наличие бороздки по средней линии. Шаг 10Уберите палец и проверьте перчатку на цвет фекалий, а также на наличие слизи или крови. Осмотрите перчатку Шаг 11Удалите всю смазку, оставшуюся вокруг ануса, снимите перчатки и выбросьте их в контейнер для медицинских отходов. Удалите смазку Реклама Шаг 12Разрешите пациенту одеться и поблагодарить его. Вымойте руки и сообщите о результатах экзаменатору. Реклама Ассистент радиолога: динамическое ректальное исследование
. Впс причины: Врожденные пороки сердца — причины, симптомы, диагностика и лечениеПорок сердца: виды, диагностика, лечениеТермин «порок сердца» объединяет группу патологий с нарушением анатомии сердечных клапанов или перегородок. Проявляется сбоем кровообращения во всем организме с различной степенью гипоксии органов и тканей. В зависимости от этиологии может встречаться как у детей, так и у взрослых, отличаясь при этом степенью тяжести и прогнозом на будущее. Что такое порок сердца?Сердце разделено на две половины. Одна из них питает малый круг кровообращения, в котором венозная кровь насыщается кислородом, а другая – большой круг кровообращения, который питает все ткани и органы. Срединная перегородка не дает венозной и артериальной крови смешиваться. Каждая половина имеет в своем составе предсердие и желудочек, а также систему клапанов. Вместе этот комплекс обеспечивает упорядоченное поступательное движение крови в выбранном направлении. Достаточно появиться повреждению в одной из упомянутых структур, и вся отработанная система кровообращения будет нарушена. Ткани и органы будут получать недостаточно кислорода и питания. КлассификацияПо типу повреждений пороки бывают:
По своей обширности нарушения структуры сердца могут быть простыми, сложными и комбинированными, а по уровню гипоксии – белыми, когда снабжение клеток кислородом поддерживается на достаточном уровне, и синими (с цианозом). В последнем случае, во избежание смертельного исхода или непоправимого разрушения мозговых структур, проводят срочное хирургическое вмешательство. Классификация, предложенная Нью-Йоркской ассоциацией кардиохирургов выделяет 4 класса сложности сердечных пороков:
Кроме того, все пороки сердца условно можно разделить на 2 группы:
Врожденные патологии сердца (ВПС)Причиной ВПС могут являться:
Распространенные виды врожденных пороков сердца:
Приобретенные пороки сердца (ППС)В отличие от врожденных пороков, среди приобретенных чаще встречаются нарушения структуры клапанного аппарата. Основные виды отклонений: стеноз (сужение отверстия клапана) и недостаточность (неполное закрытие). Подобному воздействию могут подвергаться все основные виды клапанов сердца: аортальный, митральный, трехстворчатый, клапан легочной артерии. Самый распространенный вид стеноза – аортальный. На него приходится до 80% случаев. Наиболее вероятные причины развития ППС:
ДиагностикаБазовый комплекс диагностических процедур при выявлении порока сердца:
Для новорожденных с пороком сердца характерна малая масса тела, низкая физическая активность, характерное посинение носогубного треугольника. При обследовании на порок сердца, симптомы у взрослых пациентов достаточно специфичны:
Помимо общих симптомов порока сердца существуют и специфические для отдельных его форм симптомы:
ЛечениеВылечить порок сердца с помощью консервативных методов невозможно, однако многие ППС можно компенсировать приемом медикаментов:
Когда медикаментозное лечение не в состоянии компенсировать имеющиеся патологии, назначают хирургическую операцию по протезированию или реконструкции клапанов. Для этого используют механические или биологические протезирующие структуры. На заметку! В отношении ВПС есть одно исключение – открытый артериальный проток можно полностью ликвидировать медикаментозным путем, но только если начать лечение в первые сутки после рождения ребенка. Все остальное лечат только с помощью хирургических вмешательств. Профилактические мерыПрофилактика приобретенных пороков заключается в здоровом образе жизни. Он позволяет не только укрепить защиту организма от инфекций, но и усилить его регенеративные возможности в случае травматических повреждений. Основные рекомендации:
Профилактика врожденных пороков касается в первую очередь будущих родителей. Перед зачатием ребенка, а также все время беременности (особенно опасен первый триместр) будущей матери следует придерживаться следующих правил подготовки:
В случае приема наркотических средств может потребоваться дополнительный курс лечения и восстановительной терапии. Беременность на фоне наркотической зависимости несет прямую угрозу нормальному развитию ребенка. виды и причины развития, симптоматика, лечение и прогнозАнатомические аномалии сердечно-сосудистой системы встречаются почти у 1,7% новорождённых детей. Врождённый порок сердца (ВПС) возникает чаще всего в период внутриутробного развития или же непосредственно после рождения малыша. Опасность этой патологии заключается в том, что летальный исход происходит в 90% случаев. Согласно статистическим данным около 5% детей, имеющих эту патологию, умирает не достигая совершеннолетнего возраста. Течение болезниРитмичное сокращение сердечной мышцы обеспечивает нормальную работу кровеносной системы, ответственной за насыщение организма кислородом. Из-за аномального строения сердца наблюдаются морфологические изменения, ведущие к ВПС. Пороком сердца считается отклонение от нормальных показателей в той степени, которая приводит к снижению насыщенности крови кислородом либо не позволяет осуществлять полноценное кровоснабжение. Такая патология, как ВПС, диагностируется не только у новорождённых и детей до 15 лет. Этим заболеванием страдают и взрослые люди, родившиеся с этим заболеванием. Поэтому не стоит думать, что дети, преодолевшие возрастной рубеж в 15 лет, избавились от недуга. Человек с диагнозом ВПС может умереть в любую минуту, что непосредственно зависит от характера болезни и её типа. Причины развития патологииВозникновению врождённого порока сердца способствует несколько факторов. Основными из них становятся следующие:
При незначительных размерах аномалии развиваются врождённые патологии различных видов. Образование третьей хромосомы приводит к формированию дефектов створками клапанов предсердий и желудочков. Мутации генов приводят не только к развитию сердечных аномалий, но и прочих дефектов различных систем и органов. Чаще всего, страдают нервная, пищеварительная и сердечно-сосудистая системы, а также лёгкие. Алкоголь оказывает губительное воздействие не только на организм самой женщины, но и её будущего ребёнка. Если употребление спиртного родителями достигает значительных размеров, то у плода возможно развитие не только порока сердца, но и прочих нарушений. Под воздействием алкоголя нередко развивается открытый артериальный проток, аномалия межпредсердной или межжелудочковой перегородки. Этиловый спирт относится к группе наиболее опасных продуктов, употребляемых человеком. У женщин, имеющих склонность к алкоголю, нередко (в 40% случаев) рождаются дети с признаками ВПС. Особую опасность несёт употребление спиртосодержащих напитков в первом триместре беременности, когда происходит формирование жизненно важных систем и органов ребёнка. Если беременная женщина перенесла гепатит или краснуху, также возрастает вероятность развития ВПС (и не только) у её будущего ребёнка. Примерно в 2,4% случаев именно краснуха у женщины становится причиной порока сердца у ребёнка.
Кроме того, развитие патологии может быть спровоцировано следующими факторами:
Вероятность развития ВПС у ребёнка значительно возрастает, если женщина попала под воздействие этих факторов, находясь в положении. Помимо этого, вероятность развития порока сердца у ребёнка повышается в случае, если будущая мама входит в группу риска по следующим нарушениям:
Клинические проявленияСимптоматика этого заболевания определяется видом ВПС и его степенью тяжести. Основная часть симптомов появляется практически сразу после рождения ребёнка, но некоторые признаки могут оставаться в скрытом состоянии на протяжении всей жизни человека. К примеру, у одной группы малышей может наблюдаться отставание в росте, недоразвитие конечностей и мышц, пониженный аппетит, обмороки, одышка, цианоз, часто повторяющиеся ОРВИ, сердечные шумы. У других же детей отсутствуют какие-либо симптомы патологии. Специалисты объединяют все симптомы врождённого порока сердца в следующие синдромы:
Фазы проявления симптоматикиНа первом этапе происходит адаптация организма к нарушениям сердечной деятельности, а также изменениям всей системы кровотока. Симптомы слабовыраженны либо совсем отсутствуют. Но такое состояние сохраняется только до наступления момента нарушения гемодинамики, что приводит к развитию сердечной декомпенсации. Этот период является наиболее опасным, поскольку высока вероятность летального исхода. Если же первую фазу удалось пережить, то спустя пару некоторое время здоровье восстанавливается.
Терминальная (третья) фаза характеризуется истощением компенсаторных сил и организм, при этом начинает испытывать повышенные нагрузки. В результате происходит развитие дегенеративных и дистрофических нарушений сердца, а также других органов. С течением времени клиника усиливается, что приводит к смерти больного. Мамы должны внимательно следить за состоянием своих новорождённых детей: насколько малыш активен, как сосёт грудь, двигается и т. д. Если при сильном плаче у ребёнка синеют конечности или появляется синюшность в области носогубного треугольника во время кормления, необходимо срочно обратиться к специалисту, который проведёт полное обследование. Виды врождённого порокаВ медицине насчитывается около сотни видов различных пороков сердца. Основные из них условно разделяют на две группы: белые и синие. Такое разделение определяется интенсивностью изменения цвета кожи. В свою очередь, белые ВПС разделяются на следующие подвиды:
Синяя подгруппа ВПС также имеет несколько разновидностей. Основными из них считаются следующие:
Дефект межжелудочковой перегородкиТакая аномалия у новорождённых встречается довольно часто. Патология характеризуется смешением обогащённой и необогащенной крови. Происходит это по причине образования в сердце небольшого отверстия, формирующегося на границе между правым и левым желудочком. Через него кровь из левого желудочка (обогащённая) попадает в правый, где и происходит смешивание с необогащённой кровью. При незначительной аномалии болезнь может никак не проявляться. В противном случае, фиксируется интенсивное смешивание крови, в результате чего кожа на пальцах и губах приобретает синюшный оттенок. Поскольку дефект хорошо поддаётся лечению, чаще всего жизнь ребёнка удаётся сохранить.
Двустворчатый аортальный клапанЭтот вид ВПС обычно встречается в более старшем возрасте, но может быть также диагностирован у детей. Патология характеризуется образованием в клапане аорты только двух створок (в норме их три), отсюда и название недуга — двустворчатый аортальный клапан. Аномалия образуется ещё в утробе матери, в период формирования сердечной мышцы. Происходит это примерно на восьмой неделе беременности. Если в это время женщина позволяла себе сильные нагрузки как в физическом, так и психическом плане, то вероятность рождения ребёнка с двустворчатым клапаном значительно возрастает. Заболевание поддаётся лечению, но операция проводится только в том случае, если сердце испытывает существенные нагрузки либо присутствует интенсивная симптоматика. Аномалия межпредсердной перегородкиВ этом случае отверстие располагается между левым и правым предсердием. Такой вид патологии развивается у детей довольно редко, но в любом случае прогноз благоприятный. Дефект небольшого размера может затянуться самостоятельно, значительная аномалия лечится хирургическим путём. Если же не провести операцию, развивается сердечная недостаточность. Лечение и прогнозПри ВПС назначается медикаментозная терапия либо проводится операция. Медикаментозное лечение показано лишь при незначительной аномалии либо при подготовке к хирургическому вмешательству и в период реабилитации. Задача медикаментозной терапии — обеспечение лучшего усвоения кислорода внутренними органами и нормализация давления в лёгочной артерии. С этой целью назначаются бета-блокаторы, антиаритмические и мочегонные средства, соли калия, препараты на основе наперстянки. Некоторые виды ВПС успешно лечатся при помощи медикаментов, но это относится к так называемым «белым» типам заболевания. При «синих» же пороках назначается оперативное вмешательство. Прогноз определяется видом аномалии и её сложностью. Например, при коарктации аорты современная медицина предлагает использовать протезирование, что значительно увеличивает продолжительность жизни больного.
Диагноз ВПС у ребёнка — это ещё не приговор. Раннее выявление порока сердца у новорождённого, а лучше — ещё в период внутриутробного развития, позволит вовремя начать лечение, а значит, и сохранить жизнь малыша. Всем мамам следует тщательно следить за поведением, а также состоянием здоровья своего малыша, и при малейших отклонениях обращаться в клинику, где проведут полное обследование. Если диагностика выявит врождённый порок сердца, лечение будет назначено, в зависимости от вида ВПС и его тяжести. Врожденные пороки сердца у взрослых
Процент взрослых людей с диагностированными врожденными аномалиями составляет не более одного процента от всех выявленных заболеваний, так как проблема чаще всего обнаруживается в детском возрасте и корректируется. Дети с тяжелыми пороками умирают в первые недели жизни. Легкие пороки позволяют прожить всю жизнь без оперативного вмешательства. Механизмы возникновенияВрожденные пороки сердца у взрослых проявляются в подростковом или уже зрелом возрасте. Происхождение заболевания может быть связано с генетическими или наследственными факторами.
Заражение краснухой или корью в период вынашивания ребенка приводит к развитию у плода стеноза аорты или артерии легкого, дефекту межпредсердной или межжелудочковой перегородки.
Эффект позднего выявления связан с тем, что изменения в работе сердца происходят медленно, постепенно, не вызывая четких симптомов. Нарастание симптоматики связано с такими факторами:
У взрослого человека состояние могут осложнять тромбоз, инфекционный эндокардит, легочная гипертензия. Гипертензия легких высокой степени, приводящая к патологическому слиянию кругов кровообращения, называется синдромом Эйзенменгера. Классификация врожденных пороков сердца у взрослыхУчеными выявлено и описано множество вариантов и сочетаний ВПС. По состоянию легочного кровотока их делят на три группы:
Наиболее часто используется классификация, учитывающая нарушение гемодинамики и анатомическое строение сердца. Пороки, имеющие доброкачественное течение:
Гипертрофия миокардаСердце адаптируется к перегрузкам за счет гипертрофии мышцы, компенсируя сердечную недостаточность. Со временем компенсаторная функция перерастает в патологическую. Постепенно развивается дистрофия сердечной мышцы, склероз, фиброз.
При анализе крови у больных выявляют большое количество эритроцитов, что связано с хронической гипоксемией и характерно для синих пороков сердца. Дефекты клапановПС, связанные с дефектами клапанов, в сочетании с проблемными коронарными артериями вызывают ИБС. Сердечная недостаточность, вызванная аномальным строением клапанов, приводит к гипертрофии и утомлению сердца. Стеноз клапанов перекрывает кровоток, что приводит к кислородному голоданию и ишемии. При проявлении симптомов стеноза в остром состоянии требуется немедленная операция по замене пораженного клапана на протез.
Искусственный клапан может быть изготовлен из металла, графита или силикона, такой протез устойчив к износу, но у него есть существенный недостаток – риск тромбоэмболии. Для снижения вязкости крови пациенты должны пожизненно принимать специальные препараты, разжижающие кровь. Донорские клапаны снижают риск образования тромбов, но они недолговечны и могут лопнуть или подвергнуться кальцинозу, поэтому каждые десять лет биологический протез необходимо менять. Биологический клапан устанавливают, ориентируясь на такие показания:
Консервативное лечение ВПСЛегкие пороки, диагностированные в зрелом возрасте, лечат консервативным путем, медикаментозная терапия требуется также в дооперационном периоде и после проведения операции.
Комбинированные пороки, осложненные болезнями внутренних органов, требуют пожизненного приема медикаментов. Для чего необходимо принимать препараты:
Основные группы медикаментов:
Медикаменты, применяемые при диагностированном пороке, должны назначаться лечащим врачом, так как неправильное лечение может привести к серьезным проблемам со здоровьем. Все препараты из групп, перечисленных выше, являются тяжелыми препаратами, поэтому самолечение ими недопустимо. Общая цель медикаментозной терапии – снятие симптомов, увеличение продолжительности жизни за счет замедления прогресса нарушений, вызываемых ВПС.
Препараты этой группы выписывают с большой осторожностью, так как они могут привести к резкому падению давления и обморочному состоянию. При гипертрофии миокарда или фиброзе назначают восстанавливающие препараты, относящиеся к группе простагландинов, или их аналог эпопростенол. При лечении необходимо учитывать, что простагландины токсичны и у них много противопоказаний. Гипервязкость, обусловленная хроническим недостатком кислорода, лечится кровопусканием. Однако существует риск возникновения анемии и хронической гипоксии тканей, поэтому такой подход в наше время имеет мало сторонников и назначается в крайних случаях. Пациенту, которому проводят кровопускание, дополнительно вводят внутривенно глюкозу. Взрослые с врожденным пороком сердца. Образ жизни и прогноз
Больше половины пациентов имеют шанс дожить до глубокой старости при соблюдении рекомендаций врача. Средний период жизни от двадцати до тридцати лет с момента возникновения симптомов ВПС. Более половины больных живут дольше тридцати лет. Выживаемость людей после пятидесяти лет составляет 80 %. Диета при врожденных пороках сердца
Специальная диета необходима для подержания тонуса всего организма, уменьшения нагрузки на сердце и снятия отеков. Кардиотрофическая диета включает в список необходимых продуктов молочные продукты, содержащие легкоусвояемые белки, растительные жиры, продукты, богатые кальцием, магнием и марганцем, а также витаминами.
Запрещенные продукты:
Количество жидкости должно соответствовать норме, причем в это количество входят и супы, предпочтительно овощные или фруктовые. Полезные напитки:
Все блюда готовят на пару, отварное мясо и рыбу обжаривать нельзя. Яйца в цельном виде подавать не рекомендуется, только, как добавку в выпечку. Кардиотрофическую диету может назначать только врач, сообразуясь с диагнозом и состоянием больного.
Врожденный порок сердца – что это такое, причины развития и правила коррекции для сохранения жизниВрожденные сердечные пороки (ВПС) – это целый ряд заболеваний, которые связаны тем, что оказывают влияние на миокард, его клапаны, сосуды. Формируются они уже на стадии внутриутробного развития ребенка. Нарушения провоцируют патологическое изменение кровообращения системного и внутри сердца, перегрузку миокарда. Признаки зависят от вида порока. Обычно это посинение и бледность кожи, отставание малыша в развитии, шум при прослушивании сердца, недостаточность дыхания, сердца. Когда есть подозрения на врожденные пороки, назначается специальная диагностика. Даже у взрослого, у мужчины или женщины, может быть выявлен ВПС. Что такое порок?ВПС – это нарушение, которое развивается на стадии внутриутробного развития, затрагивает анатомическое строение миокарда, связанных с ним сосудов, клапанов между полостями. Разные дефекты могут сочетаться или дополняться другими заболеваниями.
В этиопатогенезе порока главная роль отводится двум механизмам:
По классификации можно выделить более 100 видов пороков. Некоторые увеличивают объем крови, другие, наоборот, способствуют его уменьшению. Также каждый порок проявляется с разной силой. Одни аномалии заметны уже с рождения и требуют неотложной операции, а другие протекают плавно, не предполагают реализации срочных мер, поддаются медикаментозной коррекции хотя бы начальный период жизни ребенка Иногда порок выявляется неожиданно, но уже не в первые месяцы жизни. Симптомы могут быть незначительными или прогрессировать до интенсивных, которые угрожают жизни. Обычно симптомы патологии – учащенное дыхание, синеватый оттенок кожного покрова, плохая прибавка в весе, быстрое утомление во время еды. Боль для подобных пороков не характерна. ПричиныОсновные причины заболевания обуславливает внешнее влияние на плод в первом триместре вынашивания. Спровоцировать дефект могут:
что это такое, описание симптомов, лечение, прогнозПороки сердца – это аномалии развития или приобретенные анатомические дефекты кардиальных структур и магистральных сосудов, вызывающих нарушение кровообращения.
Общая информацияЗаболевания кардиологического профиля занимают обширную рубрику в классификаторе МКБ-10. Согласно статистическим оценкам, именно подобные расстройства чаще всего становятся причиной смерти людей по всему миру. Даже онкологические процессы существенно отстают по частоте и летальности. Подобные отклонения представлены значительным количеством патологий разной тяжести.
Парадоксально, но выявить порок порой не так трудно, а вот терапия — задача куда более нетривиальная, требующая высокого профессионализма докторов. Основная методика лечения — операция по восстановлению нормальной анатомической структуры сердца. Прогнозы зависят от локализации поражения, скорости прогрессирования, степени функциональных нарушений. Однозначно сказать что-либо нельзя, нужно учитывать конкретный случай. Частота встречаемости врожденных пороков сердца высока и, по оценке различных авторов, колеблется от 0,8 до 1,2% среди всех новорожденных. В группу врожденных пороков сердца входят как относительно легкие нарушения развития сердца и сосудов, так и тяжелые формы патологии сердца, несовместимые с жизнью. Многие виды врожденных пороков сердца встречаются не только изолированно, но и в различных сочетаниях друг с другом, что значительно утяжеляет структуру дефекта. Примерно в трети случаев аномалии сердца сочетаются с внесердечными врожденными пороками ЦНС, опорно-двигательного аппарата, ЖКТ, мочеполовой системы и пр. К наиболее частым вариантам врожденных пороков сердца, встречающимся в кардиологии, относятся дефекты межжелудочковой перегородки (ДМЖП – 20%), дефекты межпредсердной перегородки (ДМПП), стеноз аорты, коарктация аорты, открытый артериальный проток (ОАП), транспозиция крупных магистральных сосудов (ТКС), стеноз легочной артерии (10-15% каждый). Виды пороков и их отличияВсе пороки сердца делятся на врожденные и приобретенные. Они отличаются друг от друга патофизиологией, тяжестью, продолжительностью жизни человека. Существует множество классификаций ВПС, но наиболее часто клиницистами используется классификация Мардера, разделяющая все ВПС на пороки с цианозом и без цианоза (т.е. «синие» и «белые»).
Врожденные пороки сердцаНарушения в анатомическом строении сердца ребёнка, образуются ещё внутриутробно (во время беременности), но проявляются только после рождения. Чтобы получить более полное представление о проблеме – смотрите картинки пороков сердца. Для удобства их классифицировали, взяв за основу кровоток через лёгкие, то есть малый круг.
Дефект межжелудочковой перегородки (ДМЖП)
ДМЖП встречается чаще всего, обычно в сочетании с другими аномалиями. Через отверстие артериальная кровь из левого желудочка (там выше давление) проходит в правый, увеличивая нагрузку на малый круг, а затем – и на левую часть сердца. Мышечная стенка увеличивается, на рентгене видно «шарообразное» сердце. Лечение: если отверстие перегородки маленькое и особо не влияет на кровообращение, то операция не требуется. В случае серьёзных нарушений оперативное вмешательство обязательно – отверстие ушивают, межжелудочковая перегородка становится нормальной. Прогноз: пациенты живут долго, до глубокого преклонного возраста. Отсутствие межжелудочковой перегородки, либо большой её дефектДругое название – комплекс Эйзенменгера. Кровь смешивается в желудочках, в ней низок уровень кислорода, поэтому цианоз сильный. Перегружен малый круг кровообращения, сердце шарообразно увеличено. Виден сердечный горб, пульсация справа, для уменьшения одышки больные садятся на корточки (так называемое вынужденное положение). Лечение: важно вовремя сделать операцию, пока стенка лёгочной артерии ещё имеет нормальное строение. Прогноз: без адекватных мер пациенты редко живут до 20 – 30 лет. Открытое овальное отверстиеНе зарастает перегородка между предсердиями. Кровь идёт слева – направо, по градиенту давления, стенка правого предсердия и желудочка утолщается, давление возрастает. Теперь идёт сброс уже справа – налево, и сердце увеличивается (гипертрофируется) в левых частях. Небольшое отверстие не даёт особых проявлений, люди прекрасно живут с ним. Если дефект выражен, то виден акроцианоз, мучает одышка.
Сочетанный порок: незаращённое овальное отверстие и сужение митрального или аортального клапанов. Сердце сильно увеличивается в размерах, образуется «сердечный горб» – грудина выпячивается вперёд, бледность, одышка. Лечение: оперативное, если дефекты серьёзно выражены и функционально опасны. Прогноз: при изолированном пороке – положительный, при сочетанном – осторожный (в зависимости от стадии нарушения кровотока). Незаращение артериального (боталлова) протокаПосле рождения ребёнка не прервалось сообщение между аортой и лёгочной артерией. Снова тот же принцип: кровь уходит из зоны высокого давления в зону более низкого, то есть из аорты по боталловому протоку в лёгочную артерию. Венозная кровь смешивается с артериальной, малый круг испытывает перегрузку. Сначала идёт увеличение правого, а затем и левого желудочка. Видна пульсация артерий на шее, развивается цианоз и сильная одышка (нехватка воздуха).
Прогноз и лечение: такой порок, если диаметр не заросшего протока невелик, может долго не давать о себе знать и не опасен для жизни. Если дефект серьёзен, операция неизбежна, а прогноз в большинстве случаев – негативный. Сужение (коарктация) аортыНаблюдается по ходу грудного и брюшного отделов аорты, чаще – в области перешейка. Кровь не может нормально поступать вниз, развиваются дополнительные сосуды между верхними и нижними частями тела. Подробнее https://sosudy.info/koarktaciya-aorty
Признаки: жар и жжение в лице, тяжесть в голове, онемение ног. Пульс напряжён на артериях рук, а на ногах – ослаблен. Артериальное давление, измеренное на руках, гораздо выше, чем на ногах (измеряем только лёжа!). Лечение и прогноз: нужна операция по замене суженного участка аорты на трансплантат. После лечения люди живут долго и не испытывают никаких неудобств. Тетрада ФаллоТетрада Фалло – тяжелейший и самый частый порок у новорожденных. Анатомически – сочетанный, с нарушением выхода из правого желудочка лёгочной артерии и её сужением, большим отверстием в межжелудочковой перегородке, декстрапозицией (располагается справа, а не слева, как в норме) аорты.
Симптомы: цианоз даже после небольших нагрузок, развиваются приступы с тяжёлой одышкой и потерей сознания. Нарушается работа желудка и кишечника, есть расстройства нервной системы, рост и развитие ребёнка замедлены. Лечение: в не слишком тяжёлых случаях – операция, устраняется стеноз (сужение) лёгочной артерии. Прогноз: неблагоприятный. С сильным цианозом и глубокими нарушениями развития, к сожалению, дети не могут прожить долго. Сужение (стеноз) устья лёгочной артерииОбычно проблема в неправильном развитии клапанного кольца, реже причиной сужения легочной артерии может быть опухоль или расширение (аневризма) аорты. Дети отстают в развитии (инфантилизм), руки синюшные и холодные, иногда виден сердечный горб. Характерен вид пальцев на руках: они становятся похожи на барабанные палочки – с расширенными и утолщёнными кончиками. Основные осложнения – инфаркт (отмирание) лёгкого и гнойные процессы, тромбы, примерно в 1/3 случаев – туберкулёз. Как лечить: только операция. Прогноз: в зависимости от наличия и тяжести осложнений. Резюме: врождённые пороки сердца, в большинстве своём, можно вылечить, как у детей, так и у взрослых. Операций на сердце бояться не надо, сейчас техника совершенствуется и кардиохирурги постоянно проходят обучение. Результат во многом зависит от общего состояния пациента и вовремя сделанной операции. Приобретённые пороки сердцаВ период от рождения и до формирования проблемы, сердце имеет нормальное строение, кровоток не нарушен, человек совершенно здоров. Основная причина приобретённых пороков сердца – ревматизм или другие заболевания, с локализацией патологических (связанных с болезнью) процессов именно в сердце и отходящих от него крупных сосудах. Изменённые клапаны могут сужать отверстия для входа и выхода крови – это называется стенозом, или расширять их по сравнению с нормой, формируя функциональную недостаточность клапанов. В зависимости от степени дефекта и нарушения тока крови, ввели понятия компенсированных (за счёт утолщения стенок сердца и усиления сокращений, кровь проходит в нормальных объёмах) и декомпенсированных (сердце увеличивается слишком сильно, мышечные волокна не получают нужного питания, сила сокращений падает) приобретённых пороков. Недостаточность митрального клапанаНеполное смыкание створок – результат их воспаления и последствий в виде склероза (замены «рабочих» эластичных тканей на жёсткие соединительные волокна). Кровь при сокращении левого желудочка забрасывается в обратном направлении, в левое предсердие. В итоге нужна большая сила сокращений, чтобы «вернуть» кровоток в сторону аорты, и гипертрофируется (утолщается) вся левая часть сердца. Постепенно развивается недостаточность по малому кругу, а затем – нарушение оттока венозной крови из большого круга кровообращения, так называемая застойная недостаточность.
Признаки: митральный румянец (розовато – голубой цвет губ и щёк). Дрожание грудной клетки, ощущается даже рукой – его называют кошачье мурлыканье, и акроцианоз (синюшный оттенок кистей и пальцев стоп, носа, ушей и губ). Такие живописные симптомы возможны только при декомпенсированном пороке, а при компенсированном их не бывает. Лечение и прогноз: в запущенных случаях, для профилактики недостаточности кровообращения, требуется замена клапана на протез. Пациенты живут долго, многие даже не подозревают о болезни, если она – в стадии компенсации. Важно вовремя лечить все воспалительные заболевания. Митральный стеноз (сужение клапана между левым предсердием и желудочком)Стеноз митрального клапана встречается чаще (в 2 – 3 раза) у женщин, по сравнению с мужчинами. Причина – ревматические изменения эндокарда, внутренней оболочки сердца. Такой порок редко бывает изолированным, обычно он сочетается с проблемами клапана аорты и трёхстворчатого.
Кровь не поступает в нормальном количестве из предсердия в левый желудочек, растёт давление в системе левого предсердия и лёгочных вен (по ним артериальная кровь из лёгких входит в сердце), возникает приступ отёка лёгких. Немного подробнее: в лёгких идёт замена СО2 на кислород в крови, происходит это через мельчайшие, со стенкой всего в одну клетку толщиной, капилляры альвеол (пузырьков). Если повышается давление крови в системе лёгочных капилляров, то жидкая часть «продавливается» в полость альвеол и заполняет их. При вдохе воздух «вспенивает» эту жидкость, усугубляя проблему с газообменом. Картина отёка лёгких: клокочущее дыхание, розоватая пена изо рта, общий цианоз. В таких случаях сразу вызывайте «скорую», а до приезда врачей усадите человека, если есть мочегонное в ампулах и вы умеете делать уколы – введите препарат внутримышечно. Цель – уменьшить объём жидкости, тем самым снизить давление в малом круге и отёк. Последствия: по прошествии времени, если проблему не решать, образуется митральное лёгкое со склерозом ткани и уменьшением полезного для газообмена объёма лёгких. Признаки: одышка, митральный румянец и акроцианоз, приступы сердечной астмы (затруднён вдох, а при бронхиальной астме человеку трудно сделать выдох) и отёка лёгких. Если митральный стеноз появился в детстве, то видно уменьшение грудной клетки слева (симптом Боткина), отставание в развитии и росте. Лечение и прогноз: важно вовремя определить, насколько критически сужено митральное отверстие. Если сужение небольшое, то человек живёт нормальной жизнью, но при площади менее 1,5 квадратных сантиметров необходима операция. После неё нужно регулярно проходить противоревматические курсы лечения. Недостаточность аортальных клапановАортальные пороки сердца – на втором месте по частоте, чаще встречаются у мужчин, в 1/2 случаев сочетаются с митральными пороками. Причиной возникновения могут быть как ревматические, так и атеросклеротические изменения аорты.
Во время систолы (сокращения и сжатия) левого желудочка, кровь проходит в аорту, это – в норме. Если аортальный клапан полностью не закрывается, либо аортальное отверстие расширено, то кровь возвращается обратно в левый желудочек во время его «расслабления» – диастолы. Идёт перерастяжение и расширение его полости (дилатация), сначала только компенсаторная (временное «сглаживание» неудобств для сохранения функции), а затем растягивается левое предсердие и митральное отверстие. В итоге получаем застой в малом круге, гипертрофию мышечных стенок сердца. Признаки: если порок декомпенсирован, при измерении артериального давления нижняя цифра (диастолическое давление) может падать практически до нуля. Пациенты жалуются на головокружение, если быстро меняется положение тела (лёг – встал), приступы удушья по ночам. Кожа бледная, видна пульсация артерий на шее (пляска каротид) и покачивание головы. Зрачки глаз и капилляры под ногтями (видно при надавливании на ногтевую пластину) также пульсируют. Лечение: профилактическое – при компенсированном пороке, радикальное – вшивается искусственный аортальный клапан. Прогноз: изолированный порок примерно в 30% находят случайно, при плановом обследовании. Если дефект клапана невелик и нет выраженной сердечной недостаточности, люди даже не подозревают о пороке и живут полноценной жизнью. Последствие аортального порока – сердечная недостаточность, застой крови в желудочке Стеноз устья аорты, изолированный порокЗатруднён выход крови из левого желудочка в аорту: для этого требуется больше усилий, и мышечные стенки сердца утолщаются. Чем меньше аортальное отверстие, тем более выражена гипертрофия левого желудочка.
Признаки: связаны с уменьшением поступления артериальной крови к головному мозгу и другим органам. Бледность, головокружения и обмороки, сердечный горб (если порок развился в детстве), приступы болей в сердце (стенокардия). Подробнее https://sosudy.info/aortalnyj-stenoz Лечение: снижаем физ.нагрузки, проводим общеукрепляющее лечение – если нет выраженной недостаточности кровообращения. При тяжёлых случаях – только операция, замена клапана или рассечение его створок (комиссуротомия). Комбинированный аортальный порокДва в одном: недостаточность клапанов + сужение устья аорты. Такой аортальный порок сердца встречается намного чаще, чем изолированный. Признаки – те же, что и при стенозе устья аорты, только менее заметны. В тяжёлых вариантах начинается застой в малом круге, сопровождается сердечной астмой и отёком лёгких. Лечение: симптоматическое и профилактическое – в лёгких случаях, в тяжёлых – операция, замена аортального клапана либо рассечение его «сросшихся» створок. Прогноз для жизни – благоприятный, при адекватном и вовремя проведённом лечении. Недостаточность трикуспидального (трёхстворчатого) клапанаИз-за неплотного закрытия клапана,кровь из правого желудочка забрасывается обратно в правое предсердие. Его способность компенсировать порок невысока, поэтому быстро начинается застой венозной крови в большом круге.
Признаки: цианоз, вены шеи переполнены и пульсируют, артериальное давление немного понижено. В тяжёлых случаях – отёки и асцит (скопление жидкости в брюшной полости). Лечение – консервативное, в основном для ликвидации венозного застоя. Прогноз – в зависимость от тяжести состояния. Стеноз правого атриовентрикулярного (между правым предсердием и желудочком) отверстияЗатруднён отток крови из правого предсердия в правый желудочек. Венозный застой быстро распространяется на печень, она увеличивается, затем развивается сердечный фиброз печени – активная ткань замещается соединительной (рубцовой). Появляется асцит, общие отёки. Признаки: боль и ощущение тяжести в подреберье справа, цианоз с жёлтым оттенком, всегда – пульсация шейных вен. Артериальное давление снижено; печень увеличена, пульсирует. Лечение: направлено на снижение отёков, но лучше не тянуть с операцией. Прогноз: нормальное самочувствие возможно при умеренной физ. активности. Если появилась мерцательная аритмия и цианоз – быстро к кардиохирургу. Резюме: приобретённые – в основном ревматические пороки сердца. Лечение их направлено как на основное заболевание, так и на уменьшение последствий порока. В случае серьёзной декомпенсации кровообращения, эффективны только операции. Лечение пороков сердца может иметь больше шансов на успех, если люди будут вовремя приходить к врачу. Причём недомогание, как причина явки к эскулапу, совершенно не обязательна: вы можете просто спросить совета и, при необходимости, пройти элементарные обследования. Умный доктор не допускает, чтобы его пациенты болели. Важная ремарка: возраст врача особого значения не имеет. Действительно важны – его профессиональный уровень, способность к анализу и синтезу, интуиция. ДиагностикаИнструментальная диагностика Основные инструментальные методы исследования для диагностики пороков сердца: Электрокардиография. На ЭКГ мне удается увидеть признаки гипертрофии разных отделов сердца по изменению высоты, ширины и формы зубцов. Нередко обнаруживаются аритмии (особенно часто – фибрилляция предсердий). Эхокардиография – это, пожалуй, главный диагностический метод, позволяющий достоверно установить сердечный порок. На Эхо-КГ отчетливо распознается состояние клапанов, перегородок, толщина стенок и объем камер. В режиме допплера можно увидеть направление тока крови между отделами (регургитацию), измерить давление в легочной артерии. При подозрении на порок для получения более детального изображения я назначаю чреспищеводную Эхо-КГ (датчик устанавливается в пищеводе прямо позади сердца). Рентгенография органов грудной клетки – на снимке очень хорошо видно выбухание ствола легочной артерии, усиление легочного рисунка из-за повышения давления в сосудах легких, изменение формы тени сердца, узурацию ребер (неровный контур вследствие сдавливания их межреберными артериями). Особенности леченияК сожалению, не существует лекарства, способного вылечить человека от порока сердца. А все ВПС лечатся только хирургическим путем. Исключением является открытый артериальный проток – врожденный порок, от которого можно полностью избавиться фармакологическим способом. Но это эффективно лишь в первые сутки жизни человека. Для этого я назначаю внутривенное введение нестероидного противовоспалительного препарата (Ибупрофен, Индометацин) в течение 3 дней. При наличии цианоза и признаков тяжелой сердечной недостаточности операция выполняется немедленно. Зачастую хирургам приходится оперировать даже грудничков и годовалых детей. Если же порок был обнаружен при инструментальных методах исследования, и пациента ничего не беспокоит, или имеются незначительные симптомы, операцию можно отложить. Традиционно оперативные вмешательства для устранения ВПС проводятся под общей анестезией, на открытом сердце, с подключением к аппарату искусственного кровообращения. Дефект либо ушивается, либо закрывается заплаткой из перикарда или синтетической ткани. Открытый проток перевязывается или пересекается. В последнее время в специализированных кардиологических центрах, имеющих соответствующее оборудование, возможно выполнение малоинвазивных эндоваскулярных вмешательств. При таких операциях под контролем УЗИ и рентгена через бедренную вену вводится катетер, который достигает правого предсердия. Через катетер вставляется окклюдер, представляющий собой соединенные диски из никель-титановой проволоки. Этим окклюдером и закрывается дефект. Основным противопоказанием к таким операциям является запущенная легочная гипертензия с выраженным склерозированием сосудов. В этих случаях выполняются так называемые паллиативные вмешательства, которые устраняют не сам порок, а его последствия. Искусственно создаются сообщения (анастомозы) между крупными сосудами, чтобы кровь шла в обход перегруженных отделов сердца. Терапия приобретенных пороков сердцаЕсли ППС развился на фоне ревматизма, то, согласно протоколу, обязательно применяют антибактериальную терапию пенициллиновыми антибиотиками. Этот момент очень важен, так как присутствие в организме стрептококковой бактерии способно вызвать развитие новых пороков сердца. Также всегда назначают лекарственную терапию, которая поможет стабилизировать состояние пациента. В первую очередь используются медикаменты, замедляющие прогрессирование сердечной недостаточности:
Существует 2 основных вида операций при ППС:
Протезы клапанов бывают механические (искусственные) и биологические. При установке биологического клапана пациент должен получать антикоагулянтную терапию первые 3 месяца после операции, а при имплантации механического – пожизненно. Вопрос о выборе вида клапана каждый раз решается в индивидуальном порядке. Единственный антикоагулянт, разрешенный для длительного применения при искусственном клапане сердца, это Варфарин. Механические клапаны более долговечны, но их стоимость гораздо выше по сравнению с биологическими. Прогноз и профилактика при врожденных порокахВ структуре смертности новорожденных врожденные пороки сердца занимают первое место. Без оказания квалифицированной кардиохирургической помощи в течение первого года жизни погибает 50-75% детей. В периоде компенсации (2-3 года) смертность снижается до 5%. Ранее выявление и коррекция врожденного порока сердца позволяет существенно улучшить прогноз. Профилактика врожденных пороков сердца требует тщательного планирования беременности, исключения воздействия неблагоприятных факторов на плод, проведения медико-генетического консультирования и разъяснительной работы среди женщин групп риска по рождению детей с сердечной патологией, решения вопроса о пренатальной диагностике порока (УЗИ, биопсия хориона, амниоцентез) и показаниях к прерыванию беременности. Ведение беременности у женщин с врожденными пороками сердца требует повышенного внимания со стороны акушера-гинеколога и кардиолога. Прогноз при приобретенных порокахНезначительные изменения со стороны клапанного аппарата сердца, не сопровождающиеся поражением миокарда, долгое время могут оставаться в фазе компенсации и не нарушать трудоспособность пациента. Развитие декомпенсации при пороках сердца и их дальнейший прогноз определяется рядом факторов: повторными ревматическими атаками, интоксикациями, инфекциями, физической перегрузкой, нервным перенапряжением, у женщин – беременностью и родами. Прогрессирующее поражение клапанного аппарата и сердечной мышцы ведет к развитию сердечной недостаточности, остро развившаяся декомпенсация – к гибели пациента. Прогностически неблагоприятно течение митрального стеноза, т. к. миокард левого предсердия оказывается не в состоянии долго поддерживать компенсированную стадию. При митральном стенозе наблюдается раннее развитие застойных явлений малого круга и недостаточности кровообращения. Перспективы трудоспособности при пороках сердца индивидуальны и определяются величиной физической нагрузки, тренированностью пациента и его состоянием. В отсутствии признаков декомпенсации трудоспособность может не нарушаться, при развитии недостаточности кровообращения показан легкий труд или прекращение трудовой деятельности. При пороках сердца важны умеренная физическая активность, отказ от курения и спиртного, выполнение лечебной физкультуры, санаторное лечение на кардиологических курортах (Мацеста, Кисловодск). Профилактика приобретенных пороковК основным направлениям для предотвращения развития пороков относятся:
При наличии порока необходимо отказаться от интенсивных спортивных занятий, резкой смены климатических условий. Показано наблюдение у кардиолога и своевременное оперативное лечение. Таким образом, приобретенные пороки сердца могут иметь стертую клиническую картину или приводить к выраженной недостаточности кровообращения с летальным исходом. Это зависит от вида и локализации нарушения строения клапанного аппарата. Для радикального лечения используется рассечение или протезирование клапанов. Профилактические мероприятия направлены на ликвидацию инфекции, снижение холестерина в крови, исключение вредных привычек. Источники: cardiogid.com, krasotaimedicina.ru, sosudinfo.ru, cardiograf.com, cardiobook.ru
Редакция сайта Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики. Приобретенные пороки сердца: симптомы, диагностика и лечение
Возникновение данных состояний достаточно опасно и в особо тяжелых случаях может приводить к летальному исходу. Именно поэтому так важно не только своевременное выявление заболевания, но и начало лечебных мероприятий. Чаще всего единственным методом лечения является хирургическое вмешательство. КлассификацияВ современной медицине используется ряд классификаций приобретенных пороков. Первый признак, по которому разделяют клапанные пороки сердца – этиологический фактор. Согласно причинам возникновения, выделяют следующие пороки:
Также различают пороки в зависимости от того, где именно наблюдается нарушение. Согласно этому выделяют следующие формы заболевания:
В зависимости от функционального нарушения:
Учитывая количество пораженных клапанов, выделяют следующие формы:
В зависимости от уровня нарушения кровообращения, пороки бывают следующими:
Помимо этого, в зависимости от общего состояния сердечно-сосудистой системы, пороки бывают следующих видов:
Основные причины ППСВ качестве этиологических факторов приобретенных пороков сердца у взрослых и детей могут выступать следующие состояния:
Отдельно следует сказать про приобретенные пороки сердца и беременность. Во втором и третьем триместрах у будущих мам повышается риск обострения хронических патологий. Поэтому беременность также может являться одним из факторов, повышающих вероятность формирования клапанного поражения. Митральный клапанИначе данный клапан называют двухстворчатым. Нормальная площадь клапана варьируется в зависимости от возраста:
Стеноз
Проявления заболевания напрямую зависят от площади отверстия. В том случае, если она составляет 2 см, наблюдаются следующие жалобы:
В том случае, если площадь 1 см или менее, добавляются следующие симптомы:
Во время осмотра следует обратить внимание на следующее:
Из инструментальных методов диагностики следует выделить следующие:
Медикаментозное лечение не позволяет избавиться от порока, однако требуется для улучшения гемодинамики и борьбы с основным заболеванием. Применяются препараты следующих групп:
Для устранения порока необходимо оперативное вмешательство. Выделяют следующие типы операций:
У каждой из операций есть свои преимущества и недостатки и выбор вмешательства стоит перед специалистом. НедостаточностьПри данной патологии отмечается невозможность створок клапана полностью сомкнуться, в результате чего происходит обратный заброс крови в левое предсердие. Данный порок является одним из наиболее распространенных.
Чаще всего данное заболевание выявляется случайно, при осмотре у специалиста. Первые проявления отмечаются лишь при формировании компенсированного порока сердца. Выделяют следующие симптомы:
Помимо аускультативных и физикальных данных, в диагностике важны инструментальные обследования:
Применяют следующие операции:
Выбор операции зависит от ряда факторов. После проведения вмешательства необходима длительная реабилитация. ПролапсПри данном пороке отмечается прогибание створок в левое предсердие, что приводит к регургитации. Очень часто заболевание протекает бессимптомно и первые признаки выявляются случайно во время профилактического осмотра у специалиста. Из инструментальных исследований применяются:
Оперативное вмешательство проводится только при пролапсе третьей степени. В остальных случаях заболевание не требует операции. Аортальный клапанАортальный клапан – является механизмом, регулирующим попадание крови из левого желудочка в аорту. Состоит из трех полулунных створок, фиброзного кольца, а также синусов Вальсалвы, также участвующих в процессе. СтенозСужение просвета между аортой и левым желудочком называется стенозом. Это состояние приводит к повышению давления в главном органе системы кровообращения, его увеличению, а также развитию недостаточности. Выделяют следующие признаки:
Основные диагностические мероприятия:
При стенозе тяжелой степени рекомендуют проведение следующих операций:
Выбор вмешательства зависит от возраста больного и общего состояния клапанного аппарата. НедостаточностьАортальной недостаточностью называют состояние, при котором отмечается неполное закрытие просвета клапана. Самостоятельно встречается крайне редко. Обычно выявляется в комбинации со стенозом. Для данного состояния характерны следующие проявления:
При данном пороке используется ряд инструментальных методов:
В медикаментозной терапии используются следующие препараты:
Оперативное вмешательство при приобретенной форме обычно проводится не ранее, чем в 55 лет и необходимо при значительном нарушении функции левого желудочка. Проводится протезирование. Аневризма синусов ВальсальвыОдна из разновидностей пороков сердца, при которой отмечается выпячивание стенок сосуда в области аортального клапана. Встречается крайне редко и чаще всего локализуется в правом синусе. Единственный метод лечения – хирургическая пластика. Трехстворчатый клапанСтруктура, благодаря которой происходит сообщение между правыми отделами сердца, называется трикуспидальный (трехстворчатый) клапан. Его основная функция состоит в недопущении регургитации во время систолы. Недостаточность
Выделяют следующие симптомы, характерные для заболевания:
Помимо этого пациент может жаловаться на бледность кожных покровов, а также на наличие перенесенных воспалительных заболеваний. Для диагностики применяют следующие инструментальные исследования:
СтенозДанное заболевание представлено сужением просвета между правыми желудочком и предсердием. В результате этого отмечается недостаточное поступление крови в систему легочных сосудов. Выделяют ряд признаков, характерных для заболевания:
Для диагностики применяют следующие инструментальные исследования:
Лечение оперативное. Проводят следующие вмешательства:
Клапан легочной артерииПульмональный клапан располагается между легочным стволом и правым желудочком и нужен для того, чтобы в диастолу не допускать тока крови из системы легочной артерии обратно в правый желудочек. Клапан состоит из трех полулунных створок: правой, левой и передней. Также в структуру данного клапана входят синусы, которые соответствуют створкам. Недостаточность
Приобретенная форма пульмональной недостаточности очень долго протекает бессимптомно. Основные симптомы наблюдаются в стадию декомпенсации, когда больной предъявляет следующие жалобы:
Со временем возможно появление периферических отеков, возникновение асцита, а также развитие патологий печени. Самыми частым осложнением данного заболевания является эмболическое поражение легочной артерии. При проведении осмотра возможно выявление пульсации в области правых отделов сердца. Пальпаторное исследование может показать наличие дрожания грудной клетки. Аускультативно отмечается выраженный второй тон и слабый шум диастолического характера. Также для постановки данного диагноза необходимы следующие обследования:
Дифференциальную диагностику проводят с другими сердечными пороками, проявляющимися нарушениями в работе правых отделов, а также с беспричинным расширением легочной артерии. Для лечения данного заболевания используются препараты из группы диуретиков, а также венозные дилататоры. Хирургическое лечение показано только при серьезных нарушениях гемодинамики. При этом проводится протезирование легочного клапана, а также устранение сопутствующих пороков. В послеоперационный период могут отмечаться эндокардиты, а также дегенерация протеза. Стеноз
При легком протекании заболевания человек не предъявляет никаких жалоб. При декомпенсированном пороке сердца отмечаются следующие симптомы:
Жалобы пациента и сбор анамнеза играют большую роль, однако основную диагностическую значимость несут инструментальные исследования:
При стенозах легочной артерии, когда градиент давления превышает 50, в обязательном порядке проводится оперативное вмешательство. Выделяют несколько способов проведения операции:
Обзор дешевых VPS-серверов / ХабрВместо предисловияили как так получилось, что появилась эта статьяв котором рассказывается, зачем и почему проводилось это тестирование Полезно под рукой VPS сервер, на котором будет удобно тестировать некоторые вещи. Обычно требуется, чтобы он ещё и был круглосуточно доступен. Для этого нужно бесперебойное функционирование оборудования и белый IP-адрес. В домашних условиях порой довольно сложно обеспечить оба этих условия.А учитывая, что стоимость аренды простенького виртуального сервера сопоставима со службой выдачи Интернет-провайдером выделенного IP-адреса, аренда такого сервера вполне может оправдать затраты. Но как выбрать, у кого заказать такой VPS? Доверия к отзывам на разного рода ресурсах мало. Поэтому появилась идея выбрать лучшего поставщика подобных услуг по простому критерию — по производительности арендованного сервера. Выбор конфигурацииАнализ рынка показал, что минимальная конфигурация, доступная для заказа для пользователей VPS / VDS сервисов, соответствует следующим характеристикам: При этом доступны разные варианты конфигурации накопителя.Обычно упоминается: SATA HDD, SAS HDD, SAS / SATA SSD, NVMe SSD. Выбор участниковЯ не стал вообще читать никакие обзоры. Как оказалось, существуют сервисы подбора виртуальных серверов, например:
Каждый такой сервис предлагает установить необходимые фильтры (например, объём ОЗУ, количество ядер и частоту процессора, и т.д.) и отсортировать результаты по какому-либо параметру (например, по цене). Было решено разделить участников на две группы: к первой группе отнесём предложения с накопителями на жёстких дисках, а ко второй — на флэш-память. Понятно, что типов накопителей больше и скоростных показателей дисков в интерфейсе SAS будут отличаться показатели накопителей в интерфейсе SATA, показатели SSD, работающие по протоколу NVMe будут отличаться от показателей других SSD. Во-вторых, показатели HDD от SSD отличаются в целом сильнее, чем показатели разных HDD между собой и разными SSD между собой. Списки участников тестированияСервера с HDDЖёсткие диски уходят в прошлое, и на рынке хостинга виртуальных серверов предложений c HDD заметно меньше. Сервера с SSDКак мы видим, амплитуда разброса цен на VPS-сервере с SSD, и на сервере с HDD оказалась одинаковой. Это ещё раз говорит о том, что SSD прочно закрепились в серверном сегменте. Методика тестированияКаждый сервер тестировался в течение недели.Нагрузке подвергались ЦП, ОЗУ, дисковая подсистема и сеть. Тесты запускались по расписанию, размещёнными в cron. Результаты собирались и обрабатывались путём сведения значений в таблицы и построения графиков и (или) диаграмм. Использовались следующие инструменты. Синтетические тесты:
Для проверки скорости сети использовался тест speedtest (speedtest-cli). Регистрируемся и заказываем сервераInoventicaПри регистрации требуется указать email, на него высылаются:
При первом входе смена пароля не предложен . Доступные для заказа дата-центры: При попытке заказать сервер при нулевом балансе вам предложат пополнить его, притом на 500 ₽ вне зависимости от выбранной конфигурации. Оказалось, что сервис использует разные панели для управления, в которых нужно регистрироваться отдельно. В рассмотренной выше панели нет нашего тарифа за 49 ₽ (она имеет адрес lk.invs.ru), поэтому мы так и не рассмотрено, что происходит с «установочным платежом». Итак, есть другая панель, основанная на ISP Manager (доступна по адресу счета.invs.ru). При регистрации вводим электронную почту, придумываем пароль, и сразу же попадаем в панель. Даже почту подтверждать не нужно. К слову, логин и сгенерированный сервисом пароль вам отправляют на указанную почту. И тут нам предъявили переключиться на новый интерфейс. Переключившись, мы попадаем в Billmanager. Список доступных ОС здесь короче: Доступные методы зачисления средств: Первый VDS После регистрации мы попадаем в панель ISP Manager (нужно сообщить имя, адрес электронной почты и ввести пароль, ввести его без шанса на ошибку — поле для ввода пароля ИгорьПри попытке зарегистрироваться получаем ошибку: Переключаем язык интерфейса сайта на русский и… Пришлось изменить пароль. Список доступных ОС: Сервис предоставляет как IPv4, так и IPv6 адрес. Настраивать IPv6 также пришлось вручную. Хочется отдельно отметить факт очень долгой установки необходимых для тестирования пакетов. Специально время не замерялось, но в отличие от пары минут, которые хватило на всех остальных хостингах, здесь на это ушло на порядок больше времени — около 20 минут. Доступ к экрану сервера есть: RuVDS Для регистрации необходимо ввести электронную почту и разгадать «капчу». Список доступных ОС выглядит следующим образом: РегРу Для регистрации достаточно указать email. Список доступных ОС: Сервис предоставляет как IPv4, так и IPv6 адреса.IPv6 заработал, как говорится, «из коробки». Т.е. после создания сервера я сразу смог подключиться к нему по IPv6-адресу. Доступ к консоли сервера есть. Хостинг-Россия При регистрации необходимо указать электронную почту и пароль. Для оплаты услуг необходимо подтвердить номер телефона. Список доступных ОС: Первый байт Для регистрации необходимо указать email, телефон, желаемый и страну.Для входа почту необходимо подтвердить. Список доступных ОС: Есть доступ к консоли сервера. Ионос Для регистрации необходимо указать пол, имя, фамилию, город, улицу, желаемый пароль и телефон. Вот список доступных ОС: Некоторое время у меня не получалось зарегистрироваться.В процессе регистрации на одном из шагов страницы обновлялась и внутри появлялась она же, с первым шагом. В какой-то момент я получил сообщение об ошибке, затем всё же смог завершить регистрацию. Хостинг cPanel Для регистрации необходимо указать email и придумать пароль. Список доступных ОС: RamnodeСписок доступных ОС: И список способов оплаты: Результаты тестовВ каждом тесте результаты сортировались от лучшего к худшему, занявшим первое место начислялось 12 баллов, второе — 10, третье — 8, с четвёртого места — 6 и за каждое место ниже начислялось на один балл меньше. Занявшим места ниже девятого баллы не начислялись. Таблица начисления баллов: Таблица результатов тестов (кликабельно)Итоговая таблица баллов (кликабельно)Пьедестал почётаВсе места достались хостингам с SSD.Первое место в ожесточённой схватке завоевал RuVDS. Вторым финишировал AdminVPS, третье место поделили между собой REG.RU и американский Ionos (1 & 1) Все прочие хостинги на пьедестале представляют. ЗаключениеСреди всех участников тестирования первое место занял тариф с SSD от RUVDS. Занять первое место тарифу позволила лучшая производительность процессора и хорошая производительность диска. Поздравляем победителя. Также хочется отметить хостинги adminvps, ionos и regru, они боролись достойно.AdminVPS показал отличную дисковую производительность, но отсталую производительность процессора. REG.RU показал достаточно хорошую производительность, но с дисковой производительностью у него не всё гладко. Ionos показал довольно сбалансированные результаты. У остальных участников результаты сильно хуже. По-своему выдающиеся результаты показал Игорь. Оба их тарифа оказались на самом «дне» таблицы, при использовании их сервиса «Экономическая заметка на глаз». . Бесплатный VPS сервер для форекс трейдинга на Windows — Портал форекс трейдера Чтобы советник работал корректно, всегда вовремя подавал сигналы и открывал сделки (при полной торговле) — необходимо бесперебойное Интернет-соединение и круглосуточное подключение. Далеко не у всех есть возможность держать компьютер включенным 24 часа в сутки, да и Интернет-провайдеры могут подвести, обвалив сеть. В таких ситуациях отличным решением станет использование VPS сервера. Аренда VPS сервера стоит в среднем 10 долларов в месяц, это более 100 долларов в год.Для профессиональных трейдеров такие расходы — не проблема, но у новичков есть вполне понятное желание обойтись минимальными вложениями на старте. Именно поэтому в этой статье мы попытаемся разобраться, есть ли возможность получить VPS-сервер бесплатно, и если да, то каким образом? Возможно ли получить VPS сервер бесплатно? VPS сервер сталной услугой для форекс-трейдеров, и на рынке уже сейчас работает множество компаний, предоставляющих подобный сервис.Чтобы превзойти конкурентов и привлечь новых клиентов такие компании проводят акции и чему максимально выгодные условия, предоставляет возможность арендовать VPS сервер с большой скидкой, а то и вовсе бесплатно. В частности, есть два проверенных способа бесплатно получить в пользование VPS сервер:
Разберем каждый из них подробнее. Бесплатный VPS сервер от форекс брокеров VPS сервер от брокера сейчас не редкость, чуть ли не каждая вторая форекс-компания предоставит своим клиентам такую услугу, причем без дополнительной платы.Однако назвать такой VPS сервер по-настоящему бесплатный — брокеры предоставляют доступ только при определенных условиях (как правило, на депозите у трейдера должна быть определенная сумма). Рассмотрим условия предоставления VPS сервера от нескольких популярных брокерских компаний. InstaforexДля получения бесплатного доступа к доллару серверу от этого брокера необходимо иметь минимум 5000 долларов.Причем в этом случае клиент получает минимальный пакет VPS 256, с жестким диском на 3 Гб, 256 Мб оперативной памяти и процессора 400 МГц. Для получения к более мощному «железу» уже заплатить. Этот брокер предлагает доступ к VPS серверу без дополнительной платы при условии, что трейдер открыл счет в компании минимум на 500.Тип сервера всего и на сайте не представлены его подробные характеристики, уточняется лишь, что скорость передачи данных высокая, величина пинга торгового терминала минимальна и составляет 0,4-1,25 мс. Робофорекс предоставляет VPS сервер с процессором Intel (r) Xeon (r) E5, 1 Гб оперативной памяти и 30 Гб на жестком диске. При этом клиенту достаточно иметь хотя бы 300 долларов в остатке на торговом счете. Однако, помимо этого, трейдером должны быть соблюдены дополнительные условия: .
FortFS VPS от Fort Financial Services — один из любимых у читателей tradelikeapro.ru. FortFS предлагает своим клиентам сервер с 1 Гб оперативной памяти, 50 Гб на жестком диске и процессора с частотой 1 ГГц. Услуга активна для пользователей с депозитом от 1000 долларов. Бесплатная годовая подписка на VPS от Amazon Этот VPS-сервер не имеет прямого отношения к Форекс, являющийся акцией самой компании Amazon.Тем не менее он вполне подходит для использования в торговле на Forex и это отличная возможность для трейдеров получить удаленный сервис в пользование на год совершенно бесплатно. Для того, чтобы получить бесплатный VPS от Amazon на год, необходимо, в первую очередь, зарегистрироваться на портале aws.amazon.com. Для этого нужно пройти несколько этапов. Создание аккаунта начинается с указания адреса электронной почты, также нужно придумать пароль. Далее необходимо выбрать тип VPS. Так как бесплатный всего один — оставляем по умолчанию. Теперь важный момент! Создание ключевых пар. Выбираем пункт «Создать новую пару ключей». В строке «Имя пары ключей» вводим любое имя английскими буквами, нажимаем кнопку «Загрузить пару ключей» и сохраняем файл. Скачанный файл позволит нам получить доступ к виртуальному ПК через удаленный рабочий стол.Скачанный файл будет расширением .PEM, храните файл в надёжном месте! После того, как сервер настроен, можно спокойно использовать его в торговле в течение года, не беспокоясь об оплате. Но и истечение бесплатного периода — еще не конец! Дело в том, что Амазон проверяет пользователей только по электронной почте. Это значит, что можно из года в год открывать новые аккаунты, подключая к ним старые платежные данные, и продолжать пользоваться услугами бесплатно (по крайней мере, до тех пор, пока акция не прекратится). Использовать эту маленькую хитрость или нет, каждому решать самостоятельно, но раз в год регистрировать новую электронную почту и аккаунт на амазоне намного проще и дешевле, чем платить от 100 долларов за сервер. Заключение Как показывает практика, существуют способы получения бесплатного VPS. Даже новички, которые не готовы открыть счет у брокера на $ 500, имеют возможность воспользоваться акцией от Amazon. Однако для профессиональных трейдеров лучшим решением будет аренда платного сервера на специализированном хостинге. Заплатив 10-20 долларов в месяц, трейдер может быть уверен в том, что получает мощное и надежное средство для удаленной торговли.При работе с качественными роботами такие вложения — сущий пустяк, по сравнению с важностью быстрого и бесперебойного соединения с терминалом. Раздел VPS на форуме Тема по серверам от Amazon С уважением, Алексей Вергунов . Что такое VPS / VDS, чем отличается и чем отличается VPS и VDS, KVM и OpenVZ, что такое виртуальный сервер? Купить ПодобратьWhois Регистрация
. Хостинг на AWS (EC2, EBS, S3) для чайников / ХабрНа хабре уже проскак периодически периодически заметки посвященные AWS (Amazon Web-Services) — так что тема не новая. Однако, если для меня лично (да и для многих моих знакомых как знакомых, как выяснилось), этот термин был знаком, однако каких-либо деталей я не знал. Попробую на основании только-что полученного опыта рассказать немного подробней, а так же изложить основные шаги по организации хостинга сервера на AWS и его преимущества. Как и несколько ссылок, могут оказаться полезными. Сразу же хочу сказать огромное спасибо хабрачеловеку Gomer который некоторым поделился некоторой информацией и ссылками. В этом деле важно важное понять — с какой стороны копать — так сказать получить первый пинок. Итак, настал момент ремонта в квартире, и хостинг моего EmForge на домашнем сервере (кстати, на базе процессора Atom — но об этом отдельная история) — становился невозможным. Я давно к этому шеллу (держать сервер дома было не самой лучшей идеей). Куда уходить? Выделенный сервер — дорого, VPS — учитывая что мой сервер на J2EE требовал памяти — получалось тоже не дешево (минимум надо было 512 Мб) — плюс ряд других проблем.И вот я решил (давно собирался) что настало время AWS В прицнипе, если говорить о AWS — то это конструктор. С которым вы можете сделать много чего — главное уметь делать. А еще, организация хостинга сервера с помощью AWS можно сравнить со сборкой компьютера (по сравнению с покупкой готового — заказ хостинга у провайдера):
Я не буду рассматривать организацию кластерных систем, систем высокой доступности и прочая — мне надо было просто захостить мой сервер — ubuntu, tomcat, postgresql + собственно приложение. Что пришлось сделать (если это не очень интересно — можете сразу перейти к концу — где преимущества и минусы):
Минусы
Плюсы
Надеюсь эта информация позволит вам сделать правильный выбор и, если что, сэкономить время и деньги UPD Только закончил пост — как хабр похожий — как я раньше его не заметил — может «рисоваська» смутила? UPD2 перенес в хостинг . Уход за полостью рта алгоритм: Алгоритм ухода за полостью рта — СтудопедияАлгоритм ухода за полостью рта — СтудопедияI. Подготовка к процедуре:
— на спине под углом более 45 град, если это не противопоказано, или — лежа на боку, или — лежа на животе (или спине), повернув голову вбок. 4. Надеть перчатки. 5. Обернуть полотенце вокруг шеи пациента. II. Выполнение процедуры: 1. Приготовить мягкую зубную щетку (без зубной пасты) для чистки зубов. Смочить ее в приготовленном антисептическом растворе. При отсутствии зубной щетки можно использовать марлевую салфетку, закрепленную на зажиме или пинцете. 2. Произвести чистку зубов, начиная с задних зубов, и последовательно вычистить внутреннюю, верхнюю и наружную поверхность зубов, выполняя движения вверх-вниз в направлении от задних к передним зубам. Повторить те же действия с другой стороны рта. Процедура повторяется не менее двух раз.
III. Завершение процедуры:
Дополнительные сведения об особенностях выполнения методики При сухости во рту или галитозе (неприятный запах) рот следует промывать 15-30 мл стандартного состава для полоскания рта (на 1 л воды 1 чайная ложка пищевой соды, 1 чайная ложка соли, мятная вода для запаха) через каждые 2-4 часа. соблюдение личной гигиены пациента. — СтудопедияЦель: соблюдение личной гигиены пациента. Показания: уход за тяжелобольным, ослабленным пациентом. Противопоказания: нет Оценка состояния пациента, выявление проблем. Действительные проблемы: невозможность самоухода, физиоятрогения, психоэмоциональный дискомфорт, и другие выявленные при сестринском обследовании пациента. Потенциальные проблемы:раздражение слизистой , ВБИ. Оснащение: 2 лотка, 2пинцета, салфетки, марлевые шарики, шпатель, грушевидный баллон или шприц Жане, вазелиновое масло, флакон с 2%-ным раствором гидрокарбоната натрия, стакан, клеенка, емкости для с дезинфекции, средства индивидуальной защиты, антисептик. Обязательное условие: Полоскать рот после каждого приема пищи и регулярно, не реже 2 раз в день, чистить зубы. Тяжелобольным следует 2 раза в день протирать слизистую оболочку полости рта и зубы антисептическим раствором.
Уход за полостью рта Уход за полостью рта – необходимая Тяжелобольным, которые не в состоянии Алгоритм обработки полости рта тяжелобольному (в условиях Цель: соблюдение личной гигиены ПОКАЗАНИЯ: регулярный уход за I. ПОДГОТОВКА К Представиться пациенту, получить у
II. Выполнение манипуляции
АЛГОРИТМЫ МАНИПУЛЯЦИЙ Уход за полостью ртаАЛГОРИТМЫ МАНИПУЛЯЦИЙ Уход за полостью рта Цель: соблюдение личной гигиены пациента. Показания: 1. Тяжёлое состояние пациента. 2. Невозможность самоухода. Противопоказания: нет. Возможные осложнения: аспирация Оснащение: 1. Антисептический раствор (0,02% р-ор фурацилина, 0,05% р-ор перманганата калия) 2. Вазелин или масляный раствор витамина Е. 3. Стерильный глицерин. 4. Вакуумный электроотсос или резиновый баллон. 5. Два почкообразных лотка. 6. Емкость 100-200 мл. 7. Кипяченая теплая вода. 8. Корнцанг. 9. Одноразовая зубная щетка 10. Перчатки нестерильные. 11. Пинцет. 12. Полотенце. 13. Стерильные марлевые салфетки. 14. Стерильные палочки с ватными тампонами. 15. Тампоны для обработки полости рта. 16. Шпатели стерильные. 17. Емкости с дезинфицирующим раствором Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Получите информированное согласие пациента на предстоящую манипуляцию. 2. Вымойте и осушите руки, 3. Приподнимите голову пациента. 4. Накройте грудь пациента полотенцем. 5. Наденьте перчатки. 6. Подставьте почкообразный лоток. 7. Налейте в емкость антисептический раствор. 8. Отведите шпателем щеку пациента. 9. Смочите антисептическим раствором ватный тампон и обработайте зубы с одной и с другой стороны, меняя тампоны. 10. Оберните шпатель стерильной марлевой салфеткой, смочите ее антисептическим раствором. 11. Возьмите левой рукой стерильной марлевой салфеткой кончик языка пациента и выведите его изо рта. 12. Снимите шпателем налет с языка в направлении от корня к кончику. 13. Отпустите язык. 14. Наберите в резиновый баллон теплой кипяченой воды, 15. Поверните голову пациента набок. 16. Отведите угол рта шпателем. 17. Оросите рот пациента из баллона теплой водой и попросите сплюнуть. 18. Повторите процедуру с противоположной стороны. 19. Смажьте трещины на языке и губах глицерином. 20. Обработайте мензурку и отработанный материал в соответствии с действующими нормативными документами по санитарно-зпидемиологическому режиму. 21. Снимите и обработайте перчатки. 22. Вымойте и осушите руки. 23. Сделайте отметку о выполненной манипуляции в соответствующей доакументации. Примечания: @ При сухости во рту или галитозе (неприятный запах) рот следует промывать 15-30 мл стандартного состава для полоскания рта (на 1 л воды одна чайная ложка пищевой соды, одна чайная ложка соли, мятная вода для запаха) через каждые 2-4 ч Уход за полостью носа Цель: соблюдение личной гигиены пациента. Показания: 1. Тяжелое состояние пациента. 2. Невозможность самоухода. Противопоказания: нет. Возможные осложнения: нет Оснащение: ватные турунды, мензурка, прокипяченное растительное масло, емкости с дезинфицирующим раствором. Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Получите информированное согласие пациента на предстоящую манипуляцию. 2. Вымойте и осушите руки, наденьте перчатки. 3. Налейте в мензурку масло. 4. Смочите ватную турунду и отожмите о край мензурки. 5. Запрокиньте слегка назад голову пациента. 6. Поднимите кончик носа пациента левой рукой. 7. Введите правой рукой вращательными движениями смоченную масляным раствором ватную турунду в носовой ход. 8. Оставьте её на 2-3 минуты для, размягчения корочек. 9. Удалите ватную турунду вращательными движениями. 10. Обработайте отработанный материал в соответствии с действующими нормативными документами по санитарно-зпидемиологическому режиму. 11. Снимите и обработайте перчатки. 12. Вымойте и осушите руки. 13. Сделайте отметку о выполненной манипуляции в соответствующей доакументации. Уход за глазами Цель: Соблюдение личной гигиены пациента. Показания: 1. Тяжелое состояние больного. 2. Выделение из глаз склеивающее ресницы. 3. Невозможность самоухода. Противопоказания: Нет. Оснащение: 1. шесть марлевых тампонов, мензурка, лоток, перчатки, кипяченая вода (0,02% р-ор фурацилина), емкости с дезинфицирующим раствором. Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Получите информированное согласие пациента на предстоящую манипуляцию. 2. Вымойте и осушите руки, наденьте перчатки. 3. Налейте кипяченую воду в мензурку. 4. Смочите марлевые тампоны, излишки отожмите о край мензурки. 5. Протрите глаза однократно, в одном направлении от наружного края к внутреннему (каждый глаз отдельным тампоном). 6. Сбросьте эти тампоны. 7. Повторите действия при необходимости. 8. Возьмите сухой тампон и протрите глаза в той же последовательности, меняя тампон для каждого глаза. 9. Промойте глаза антисептическим раствором при наличии белых выделений в углах глаз. 10. Обработайте мензурку, пипетку и отработанный материал в соответствии с требованиями санэпидрежима. 11. Снимите и обработайте перчатки. 12. Вымойте и осушите руки. 13. Сделайте отметку о выполненной манипуляции в соответствующей доакументации. Очищение наружного слухового прохода Цель: Вычистить уши пациенту Показания: Невозможность самообслуживания. Противопоказания: Нет. Возможные осложнения: При пользовании жесткими предметами повреждение барабанной перепонки или наружного слухового прохода. Оснащение: ватные турунды, пипетка, полотенце, мензурка, кипяченая вода, 3% раствор перекиси водорода, дезинфицирующие растворы, емкости с дезинфицирующим раствором, Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Получите информированное согласие пациента на предстоящую манипуляцию. 2. Вымойте руки и осушите руки, наденьте перчатки. 3. Налейте кипяченую воду в мензурку, 4. Смочите ватные турунды. 5. Наклоните голову пациента в противоположную сторону. 6. Оттяните левой рукой ушную раковину вверх и назад. 7. Извлеките серу ватной турундой вращательными движениями. 8. Обработайте мензурку и отработанный материал в соответствии с требованиями санэпидрежима. 9. Снимите и обработайте перчатки. 10. Вымойте и осушите руки. 11. Сделайте отметку о выполненной манипуляции в соответствующей доакументации. Примечания. @ При наличии небольшой серной пробки закапайте по назначению врача в ухо несколько капель 3% раствора перекиси водорода. Через несколько минут удалите пробку сухой турундой. Не пользуйтесь жесткими предметами для удаления серы из ушей. Подача судна и мочеприемника, применение подкладного круга Цель: удовлетворение физиологических потребностей пациента, находящегося на постельном режиме. Показания: тяжелое состояние пациента Противопоказания: нет. Оснащение: Емкость с теплой водой, клеенка, лоток, мыло, нестерильные перчатки, подкладное судно и/или мочеприемник, уалетная бумага, чистые салфетки, ширма Последовательность действий медсестры с обеспечением безопасности окружающей среды при подаче судна: 1. Получить информированное согласие пациента на осуществление манипуляции. 2. Отгородить пациента ширмой (при необходимости). 3. Обработать руки гигиеническим способом, осушить. 4. Надеть нестерильные перчатки. 5. Ополоснуть судно и оставить в нем немного теплой воды. Убедиться, что поверхность судна, соприкасающаяся с кожей, сухая. 6. Опустить изголовье кровати до горизонтального уровня. 7. Подойти с помощником с разных сторон кровати: медицинская сестра помогает пациенту слегка повернуться на бок, лицом к себе, придерживая его рукой за плечи и таз, или приподнимает таз пациента (в зависимости от состояния пациента), помощник (вторая медсестра/младший медицинский персонал/родственник пациента) – подкладывает и расправляет клеёнку под ягодицами пациента. 8. Под ягодицы пациента подвести судно и помочь ему повернуться на спину так, чтобы его промежность оказалась на судне. 9. Поднять изголовье кровати так, чтобы пациент оказался в полусидящем положении (положение Фаулера), так как в положении «на спине» многие испытывают трудности при физиологических отправлениях. 10. Снять перчатки, положить их в емкость для дезинфекции. 11. Каждые пять минут проверять, все ли в порядке у пациента. 12. После окончания дефекации надеть новые перчатки. 13. Опустить изголовье кровати. 14. Медицинская сестра помогает пациенту слегка повернуться на бок, лицом к себе, придерживая его рукой за плечи и таз, или приподнимает таз пациента (в зависимости от состояния пациента), помощник (вторая медсестра/младший медицинский персонал/родственник пациента) – убирает судно, вытирает область анального отверстия туалетной бумагой (если пациент не может сделать самостоятельно). 15. Помощник ставит чистое судно, помогает пациенту повернуться на спину так, чтобы промежность его оказалась на судне. Подмыть пациента и тщательно осушить промежность. 16. Переместить пациента на спину. Подмыть его (ее). Тщательно осушить промежность. 17. Убрать судно и клеенку. 18. Снять перчатки и поместить их в емкость для дезинфекции. Продезинфицировать и утилизировать использованный материал 19. Обеспечить пациенту возможность вымыть руки или протереть их антисептическим раствором. 20. Укрыть пациента одеялом, придать ему удобное положение. 21. Обработать руки гигиеническим способом, осушить. 22. Уточнить у пациента его самочувствие. 23. Сделать соответствующую запись о выполненной процедуре в медицинской документации Рекомендации для медсестры: @ Помощь пациенту в использовании судна должны оказывать два медицинских работника или прибегнуть к помощи помощника из числа младшего медицинского персонала или родственника пациента @ Если пациент в состоянии помочь медицинскому работнику, то оказать помощь в использовании судна может оказать и один медицинский работник Последовательность действий медсестры с обеспечением безопасности окружающей среды при подаче мочеприемника:
2. Отгородить пациента ширмой (при необходимости). 3. Обработать руки гигиеническим способом, осушить, надеть перчатки. 4. Ополоснуть судно и оставить в нем немного теплой воды. Убедиться, что поверхность судна, соприкасающаяся с кожей, сухая. 5. Опустить изголовье кровати до горизонтального уровня. 6. Встать с обеих сторон кровати: медицинский работник помогает пациентке слегка повернуться набок, лицом к ней, придерживает рукой за плечи и таз; помощник (вторая медсестра/младший медицинский персонал/родственник пациента) – подкладывает и расправляет клеенку под ягодицами. 7. Под ягодицы пациентки подвести судно и помочь ей повернуться на спину так, чтобы ее промежность оказалась на судне. 8. Для пациента мужчины поставить мочеприемник между ногами и опустить в него половой член (если пациент не может этого сделать самостоятельно).
19. Сделать соответствующую запись о выполненной процедуре в медицинской документации. Рекомендации для медсестры: @ Помощь пациенту в использовании судна должны оказывать два медицинских работника или необходимо прибегнуть к помощи родственника пациента. @ Если пациент в состоянии помочь медицинскому работнику, то оказать помощь в использовании мочеприемника может оказать и один медицинский работник. Уход за наружными половыми органами и промежностью Цель: Подмыть пациента Показания: Дефицит самоухода. Противопоказания: нет Оснащение: судно, зажим (корнцанг или пинцет), водный термометр, нестерильные перчатки, клеёнка, салфетки марлевые (тампоны), фартук клеёнчатый, емкость для воды, мыльный раствор, ширма (если процедура выполняется в общей палате) Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Идентифицировать пациента, представиться, объяснить ход и цель процедуры, получить его согласие. 2. Отгородить пациента ширмой (при необходимости). 3. Обработать руки гигиеническим способом, осушить. 4. Надеть клеенчатый фартук, перчатки. 5. Налить в емкость теплую воду (35 °С – 37 °С). 6. Положить пациента на спину, по возможности согнуть ноги в коленях и слегка развести в тазобедренных суставах. Подложить под пациента клеенку. у женщин — Подставить под крестец пациентки судно. — Встать сбоку от пациентки, в одну руку взять емкость с теплой водой, в другую руку зажим с марлевым тампоном (салфеткой). — Поливать из емкости на половые органы женщины. Последовательно обработать наружные половые органы в направлении к анальному отверстию: область лобка, наружные (большие) половые губы, паховые складки, промежность, область анального отверстия, межягодичную складку. Салфетки менять по мере загрязнения. — Просушить марлевыми салфетками (тампонами) в той же последовательности. — Использованные марлевые салфетки поместить в контейнер для дезинфекции. у мужчин — Поставить судно. — Встать сбоку от пациента, смочить салфетку (варежку) водой. — Аккуратно отодвинуть пальцами левой руки крайнюю плоть, обнажить головку полового члена. — Обработать головку полового члена, кожу полового члена, мошонку, паховые складки, область заднего прохода, межягодичную складку. Менять салфетки по мере загрязнения. — Просушить в той же последовательности. — Убрать салфетки в контейнер для дезинфекции. 7. Убрать судно, клеенку. 8. Обработать руки гигиеническим способом, осушить. 9. Уложить пациента (ку) удобно, накрыть его (ее) простыней, одеялом. 10. Уточнить у пациента его самочувствие. 11. Подвергнуть использованный материал, в том числе и перчатки, дезинфекции. 12. Сделать соответствующую запись о выполненной процедуре в медицинской документации Рекомендации для медсестры: @ Процедура выполняется тяжелобольным пациентам, находящимся на строгом постельном и постельном режиме. @ Подмывание проводится 2 раза в сутки, а также после каждого акта дефекации у всех больных, у женщин после каждого мочеиспускания. @ Естественные складки у тучных людей обрабатывать при увлажнении – присыпкой, при сухости кожи пользоваться увлажняющим кремом Уход за волосами, ногтями, бритье тяжелобольного Цель: Создание максимального комфорта пациенту. Показания: тяжелое состояние пациента Противопоказания: Нет. Оснащение:
Последовательность действий медсестры с обеспечением безопасности окружающей среды при выполнении мытья головы:
15. Клеенку, полотенце, валик, лежащие под головой положить в непромокаемый мешок. 16. При необходимости сменить простыню. 17. Расчесать волосы пациента. Предложить ему зеркало. 18. Обработать руки гигиеническим способом, осушить. 19. Уточнить у пациента его самочувствие. 20. Сделать соответствующую запись о выполненной процедуре в медицинской документации. Примечания: @ После мытья головы, особенно женщинам с длинными волосами следует надеть на голову полотенце или косынку, чтобы избежать переохлаждения. Последовательность действий медсестры с обеспечением безопасности окружающей среды при уходе за ногтями тяжелобольного: 1. Наполнить емкость теплой водой, помочь пациенту вымыть руки с мылом. Подготовить необходимое оснащение. 2. Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента добровольного информированного согласия на предстоящую процедуру. В случае отсутствия такового уточнить дальнейшие действия у врача. 3. Обработать руки гигиеническим способом, осушить. Надеть перчатки. 4. Положить руки пациента на полотенце и вытереть их насухо. 5. Подстричь ножницами ногти пациента. 6. Нанести крем на руки пациента. 7. Положить полотенце в мешок для белья. 8. Удобно расположить пациента в постели. 9. Ножницы поместить в емкость для дезинфекции. 10. Снять перчатки, поместить их в емкость для дезинфекции. 11. Обработать руки гигиеническим способом, осушить. 12. Уточнить у пациента его самочувствие. 13. Сделать соответствующую запись о выполненной процедуре в медицинской документации. Примечания: @ При обработке ногтей на ногах следует стричь их прямо, не закругляя углы для предупреждения врастания. @ При повреждении кожи пациента следует обработать ее 70 %-ным спиртом. Последовательность действий медсестры с обеспечением безопасности окружающей среды при бритье тяжелобольного:
4. Нанести крем для бритья на кожу пациента. Пальцами одной руки натягивать кожу лица, другой осуществлять бритье прямыми движениями от подбородка к щекам. 5. Предложить пациенту воспользоваться лосьоном после бритья. 6. Предложить пациенту зеркало после процедуры.
Примечания: @ Бритье тяжелобольного пациента рекомендовано выполнять электробритвой для уменьшения раздражения и риска инфицирования кожи. @ При повреждении кожи пациента следует обработать ее 70 %-ным спиртом. Приготовление постели пациенту Цель: Создание максимального комфорта пациенту. Показания: поступление пациента в отделение, смена постельного белья. Противопоказания: Нет. Оснащение: кровать, матрац, наматрацник, одеяло (шерстяное или байковое), подушки (2 шт.) комплект белья: простыня, наволочки (2 шт.), пододеяльник, полотенце, клеенка, подкладная. Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Объясните пациенту последовательность ваших совместных действий при перестилке постели. 2. Наденьте перчатки. 3. Продезинфицируйте кровать. 4. Снимите перчатки. 5. Положите на кровать матрац с наматрацником. 6. Постелите простыню, подогнув ее края под матрац. 7. Наденьте наволочки на подушки. 8. Расположите подушки так, чтобы нижняя лежала прямо и выдалась немного из-под верхней, а верхняя упиралась в спинку кровати. 9. Наденьте пододеяльник на одеяло. 10. Положите одеяло на кровать. 11. Повесьте полотенце на спинку кровати. Примечания: @ Если пациент находится на строгом или постельном режимах, необходимо на матрац надевать клеенчатый наматрацник и на простыню в области крестца положить клеенку и пеленку. @ Постель поправляется регулярно, утром и перед сном, и меняется у тяжелобольных по мере загрязнения. Смена постельного белья Цель: соблюдение требований личной гигиены. Показания: После санитарной обработки пациента и у тяжелобольных по мере загрязнения. Противопоказания: Нет Оснащение: комплект чистого белья, мешок для грязного белья, пеленка, перчатки нестерильные Последовательность действий медсестры с обеспечением безопасности окружающей среды:
20. Сделать соответствующую запись о результатах выполнения в медицинскую документацию Примечание: @ В ходе процедуры необходимо контролировать состояние имеющихся дренажных трубок, катетеров, повязок. @ Если пациент не может менять положение в постели, необходимо выполнять процедуру вместе с одним-двумя помощниками. При этом головной конец и таз пациента держатся «на весу» и грязная простыня скатывается под ним сверху вниз Пособие по смене белья и одежды тяжелобольному Цель: соблюдение требований личной гигиены. Показания: После санитарной обработки пациента и у тяжелобольных по мере загрязнения. Противопоказания: Нет Оснащение: перчатки нестерильные, комплект чистого нательного белья, комплект чистой одежды для пациента, непромокаемый мешок для грязного белья, клеенчатый фартук Последовательность действий медсестры с обеспечением безопасности окружающей среды:
21. Сделать соответствующую запись о результатах выполнения в медицинскую документацию Примечание: @ В ходе смены нательного белья и одежды не стоит обнажать пациента (нужно прикрывать его простыней). Следует обеспечивать его безопасность (страховка от падения). Необходимо поощрять пациента активно участвовать в процедуре, разговаривать с ним (поддержание личного достоинства, восполнение потребности в общении). @ Если пациент не может менять положение в постели, необходимо выполнять процедуру вместе с одним – двумя помощниками. При этом один помощник осторожно поднимает голову и плечи пациента, а медицинская сестра одна или со вторым помощником снимает рубашку через голову, затем с рук пациента и надевает ему чистую рубашку в обратном порядке. Размещение тяжелобольного в постели Цель: Предупреждение образования пролежней. Показания: Риск образования пролежней. Противопоказания: Нет. Оснащение:
2. Подушка для головы и дополнительные подушки, необходимые для поддержки положения тела в постели Последовательность действий медсестры с обеспечением безопасности окружающей среды:
Размещение пациента лежа на спине (выполняется одним медицинским работником) 1. Опустить изголовье кровати (убрать лишние подушки), придать постели горизонтальное положение. Убедиться, что пациент лежит посередине кровати. 2. Придать пациенту правильное положение: положить подушку под голову (или поправить оставшуюся), расположить руки вдоль туловища ладонями вниз, расположить нижние конечности на одной линии с тазобедренными суставами. 3. Подложить небольшую подушку под верхнюю часть плеч и шею. 4. Подложить под поясницу небольшое, свернутое валиком полотенце. 5. Подложить валики из скатанной в рулон простыни вдоль наружной поверхности бедер, начиная от области большого вертела бедренной кости. 6. Подложить небольшую подушку или валик под голень в области ее нижней трети. 7. Обеспечить упор для поддерживания стоп под углом 90°. 8. Положить под предплечья небольшие подушки. Размещение пациента в положении Фаулера (выполняется одним медицинским работником) 1. Убедиться, что пациент лежит на спине посередине кровати, убрать подушки. 2. Поднять изголовье кровати под углом 45-60° (или подложить три подушки): человек, прямо сидящий на кровати, находится в положении Фаулера. 3. Подложить подушки или сложенное одеяло под голени пациента. 4. Подложить под голову небольшую подушку (в том случае, если поднималось изголовье). 5. Подложить под предплечья и кисти подушку (если пациент не может самостоятельно двигать руками). Предплечья и запястья должны быть приподняты и расположены ладонями вниз. 6. Подложить пациенту под поясницу подушку. 7. Подложить небольшую подушку или валик под колени пациента. 8. Подложить небольшую подушку пациенту под пятки. 9. Обеспечить упор для стоп под углом 90°. Размещение пациента в положении на боку (выполняется одним медицинским работником, пациент может помочь)
Размещение пациента в положении лежа на животе (выполняется одним или двумя медицинскими работниками, пациент не может помочь)
Размещение пациента в положении Симса 1. Опустить изголовье кровати (убрать лишние подушки), придать постели горизонтальное положение. 2. Положить пациента на спину. 3. Переместить пациента к краю кровати. 4. Переместить пациента в положение лежа на боку и частично на животе. 5. Положить подушку под голову пациента. 6. Под согнутую, находящуюся сверху руку поместить подушку на уровне плеча. Другую руку пациента положить на простыню. 7. Под согнутую «верхнюю» ногу подложить подушку, так чтобы нога оказалась на уровне бедра. 8. У подошвы ноги положить мешок с песком. Окончание процедуры: 1. Убедиться, что пациент лежит удобно. Поднять боковые поручни кровати. 2. Подвинуть прикроватный столик рядом с постелью и положите предметы, часто необходимые пациенту, на столик. 3. Снять перчатки, поместить их в емкость для дезинфекции. 4. Обработать руки гигиеническим способом, осушить. 5. Уточнить у пациента его состояние. 6. Сделать соответствующую запись о выполненной процедуре в медицинской документации Примечания Если пациент весит более 80-100 кг или не может менять положение в постели, необходимо выполнять процедуру вместе с одним – двумя помощниками. При смене положения пациента необходимо руководствоваться следующими правилами: @ Убедиться, что все оборудование, капельницы и трубки, присоединенные к пациенту, надежно закреплены, так что они не будут смещены при его перемещении. @ Отсоединить дренирующие трубки, если это необходимо, и снова их присоединить после придания пациенту необходимой позы. @ Убедиться в наличии помощника при обращении с конечностями, зафиксированными жесткими стабилизаторами (например, гипс, вытяжение) и с тяжелым оборудованием, которое необходимо перемещать вместе с пациентом (например, аппарат для вытяжения). @ Поддерживать необходимое приподнятое положение головы для пациентов, подверженных диспноэ в горизонтальном положении; отводить краткие периоды для отдыха по необходимости во время процедуры. @ Использовать подушки, валики и специальные устройства для поддержания необходимой позы, положения конечностей, предотвращения чрезмерного давления на уязвимые поверхности кожи. @ Убедиться, что лицо пациента не прижато к постели или подушкам во время поворачивания и что положение тела не мешает полному расширению диафрагмы. @ Использовать правильные принципы механики человеческого организма. @ При перемещении пациента соблюдать биомеханику тела Проведение мероприятий по профилактике пролежней Цель: Предупреждение образования пролежней. Показания: Риск образования пролежней. Противопоказания: Нет. Оснащение: перчатки медицинские; фартук; мыло; постельное белье; подкладной резиновый круг, помещенный в чехол; ватно-марлевые круги – 5 шт.раствор камфорного спирта 10 % или 40% р-ор этилового спирта, одеколон, 6% р-ор столового уксуса, 0,5 % раствор нашатырного спирта, 1% – 2 % спиртовой раствор танина; подушки, наполненные поролоном или губкой; полотенце. Последовательность действий медсестры с обеспечением безопасности окружающей среды: 1. Информируйте пациента о предстоящей манипуляции и ходе ее выполнения. 2. Вымойте руки. 3. Наденьте перчатки и фартук. 4. Осмотрите кожу пациента в местах возможного образования пролежней. 5. Обмойте эти участки кожи теплой водой утром и вечером и по мере необходимости. 6. Протирайте их ватным тампоном, смоченным 10 % раствором камфорного спирта или 0,5 % раствором нашатырного спирта или 1%-2% спиртовым раствором танина. Протирая кожу, этим же тампоном делайте легкий массаж. 7. Следите, чтобы на простыне не было крошек, складок. 8. Меняйте немедленно мокрое или загрязненное белье. 9. Используйте подушки наполненные поролоном или губкой для уменьшения давления на кожу в местах соприкосновения пациента с кроватью (или под крестец и копчик подкладывайте резиновый круг, помещенный в чехол, а под пятки, локти, затылок – ватно-марлевые круги) или используйте противопролежневый матрац. 10. Снимите перчатки и фартук, обработайте их в соответствии с требованиями санэпидрежима. 11. Вымойте руки. Уход за полостью рта — алгоритм действий, средства для уходаНаша ротовая полость выполняет много жизненно необходимых функций. Благодаря зубам мы пережёвываем твёрдую пищу, артикулируем звуки, для того чтобы окружающие понимали нас, выражаем эмоции, и по внешнему виду зубов можем произвести приятное впечатление. Есть определённый перечень средств, помогающий поддерживать гигиену и здоровье нашей полости рта — это нить для зубов, чистящая паста, щётка и ополаскиватель. О том, как с умом подойти к выбору этих нехитрых приспособлений для нашего комфорта расскажет данная статья. Даже наши далекие предки ощущали ежедневную необходимость в очищении ротовой полости, для этих целей они приспосабливали предметы, окружающие их в повседневности. На первом месте по популярности стоял обычный древесный уголь и печной пепел. Люди издревле пытались создать что-то специальное для очистки зубов, в истории Индии и Китая есть упоминания об этом еще в 500 году до н.э. Но рецепты древних зубных паст, увы не дошли до нас. Зубные щеки появились в Китае ещё тысячелетие назад и пользовались ими только представители высших сословий. Первая ароматизированная зубная паста была выпущена в виде баночек, в которых обычно мы привыкли видеть зубной порошок, она была создана сравнительно недавно компанией которая у всех на слуху «Colgate» в 1873 году. А через двадцать лет эта компания снова прославилась, выпустив зубную пасту в металлической тубе. Сейчас всё разнообразие паст, представлено тоже в тубах, но уже в пластиковых, такой она стала уже в конце двадцатого века. Из чего состоит зубная паста? Состав паст может меняться у разных серий и производителей, но традиционно в него входит набор нескольких постоянных основных компонентов. В развитых цивилизованных странах важный и основной компонент зубной пасты — фториды и фтор. Различные соединения фторидов славятся своими свойствами укрепления эмали зубов, не давая бактериям проявить свой разрушающий эффект. Стоит отметить, что в некоторых частях планеты вода уже содержит немалое количество фтора. Людям, находящимся в таких странах следует приобретать пасту с пониженным содержанием фтора. Однако наличие в составе пасты фтора и фторидов следует расценивать как качественный продукт. Эффективность фторидов повышают специальные моющие компоненты-детергенты, известные нам как натрия лаурилсульфат и его производные. Моющие субстанции дополнительно помогут очистить ротовую полость и сформируют обильную пену, помогающую равномерно оседать фторосодержащим элементам на зубах. Ещё они обладают хорошим антибактериальным действием, соответственно будут препятствовать зубному камню образовываться на зубах. На зубах в течении дня скапливаются плотные отложения, которые зубной пасте преодолеть нелегко, при такой проблеме в зубную пасту добавляют абразивные элементы, используемые для обработки поверхности для шлифования, и полирования зуба. Абразивами являются оксид алюминия, фосфат и карбонат кальция, питьевая сода и камнезем. Перед производителями стоит задача выбрать оптимальное количество абразива в составе пасты, чтобы помимо очищения, эмаль зубов не травмировалась. Паста содержащая грубый абразив, при длительном использовании поцарапает и сотрет защитную часть эмали, зубы приобретут желтоватый оттенок вместо белого цвета, а кончики зубов при близком рассмотрении будут казаться прозрачными. В таких случаях рекомендуют перейти на зубную пасту с пометкой «для чувствительных зубов», в этих пастах содержится минимальное количество абразива. А из питания на этот период исключить красящие продукты, такие как свекла, кофе, чай и т.д. Это необходимо сделать из-за того, что частички могут проникнуть в щели эмали и изменить цвет повреждённых зубов. На многих пастах известных производителей встречается аббревиатура «TSPP», это значит, что данная паста содержит пирофосфат натрия. Такой компонент в составе препятствует соединению магния и кальция, следовательно, будет предупреждать такую проблему как образование камня на зубах. С применением таких паст зубной налёт не проявится. Избыток всех этих полезных для зубов элементов, к сожалению, на вкус неприятен и некоторые средства даже горьки, поэтому производителям приходится обильно сдабривать их сахарами, отдушкой и красителями. Сахар кариес не спровоцирует, а вот сделать приятным процесс личной гигиены сможет. Современными маркетологами выявлены, какие ассоциации вызывает тот или иной цвет, следовательно, мы приобретаем пасты белых, голубых и других всев Средства и методы гигиены полости рта. Как ухаживать за полостью ртаНемногие болезни способны доставить человеку столько же страданий, как зубная боль. Однако длительное отсутствие проблем из области стоматологии тоже не всегда идет впрок. Не испытывая дискомфорта, люди начинают забывать о том, как ухаживать за здоровьем. Перестают следить за состоянием полости рта, отказываются от нитки и средств полоскания. Содержание
Расплата за пренебрежение здоровьем неизбежна! Если повезет, человек всего лишь проведет в стоматологическом кресле несколько неприятных часов, пока врач ставит новые пломбы. В худшем случае – ему предстоит длительное лечение одной или сразу нескольких болезней:
Халатное отношение, напротив, способно вызвать серьезные проблемы Как правильно чистить зубыОбучение гигиене полости рта начинается в раннем детстве, но
Немногие выполняют сложную процедуру от начала и до конца. Средства гигиены полости ртаВыбор щетки не так прост, как может показаться. Будем Лучше всего со своими задачами справляются электрические В последнее время большую популярность стали приобретать Механическая щетка – это классика. Если работать с ней Большое значение имеет жесткость щетинок. Выбор между
Несколько слов о зубной пасте. Обычно люди ориентируются при выборе на название бренда, не всегда учитывая, что это медицинский препарат. Помимо паст с фтором для ухода за зубами и полостью рта существуют пасты для борьбы с камнем, для отбеливания эмали, для чувствительных или кровоточащих десен. Перечислять можно до бесконечности. Гигиеническая процедура обязательно включает использование При желании флосс можно заменить на пластиковые ершики, они Ополаскиватель уничтожает остатки инфекций, в то же время Полезный совет. Ассортимент в магазинах и аптеках слишком Профессиональные методы гигиены полости ртаРегулярной чистки недостаточно, даже если она проводится Начинается все с осмотра. В зависимости от состояния полости рта, назначается гигиенический уход. Он может включать в себя одну или несколько медицинских услуг:
Чаще всего медобслуживание проводится способами, которые не Здоровье полости рта: освежить в памяти основы ухода за зубамиЗдоровье полости рта: освежите в памяти основы ухода за зубами
Думаете, вы знаете все о правильной чистке зубов щеткой и зубной нитью? Узнайте об основах и о том, что вы можете сделать для улучшения здоровья полости рта. Персонал клиники Мэйо Ваша улыбка и ваше общее состояние здоровья зависят от простых стоматологических привычек, таких как чистка зубов щеткой и зубной нитью. Но используете ли вы правильную технику? Следуйте этим шагам, чтобы защитить свою полость рта. Чистка для здоровья полости ртаЗдоровье полости рта начинается с чистых зубов. Поддержание чистоты в месте соприкосновения зубов с деснами может предотвратить заболевание десен, а поддержание чистоты поверхностей зубов может помочь предотвратить образование кариеса и заболеваний десен. Обратите внимание на следующие основы чистки зубов:
Нить для здоровья полости ртаВы не можете добраться до бактерий в узких промежутках между зубами и под линией десен с помощью зубной щетки. Вот почему так важно ежедневно пользоваться зубной нитью. Когда чистите зубной нитью:
Пока вы делаете основательную работу, не имеет значения, чистите ли вы сначала щеткой или нитью. Другие советы по уходу за полостью ртаВ дополнение к ежедневной чистке зубов щеткой и зубной нитью рассмотрите возможность использования жидкости для полоскания рта, содержащей фтор, для улучшения здоровья полости рта. Также не поддавайтесь искушению использовать зубочистки или другие предметы, которые могут поранить десны и впустить бактерии.Если вы курите, попробуйте бросить. Употребление табака увеличивает риск многих заболеваний, в том числе заболеваний десен и потери зубов. Когда обращаться к стоматологуЧтобы предотвратить заболевание десен и другие проблемы со здоровьем полости рта, запланируйте регулярную чистку зубов и осмотры, включая рентген. А пока обратитесь к стоматологу, если вы заметили какие-либо признаки или симптомы, которые могут указывать на проблемы со здоровьем полости рта, например:
Помните, раннее обнаружение и лечение проблем с деснами, зубами и ротовой полостью может помочь обеспечить хорошее здоровье полости рта на всю жизнь. 6 июня 2019 г. Показать ссылки
Узнать больше Подробно . PALS Algorithms 2020 (Pediatric Advanced Life Support)Есть два важных принципа при оценке проходимости дыхательных путей и дыхания. Во-первых, проходимость или закупорку дыхательных путей. Во-вторых, возможны ли травмы или травмы, которые могут изменить метод лечения закупорки дыхательных путей или неэффективного дыхания. Запатентовано / заблокировано Травма шейного отдела позвоночника? Травма головного мозга? ACLS Algorithms 2020 (Advanced Cardiac Life Support)Есть два важных принципа при оценке проходимости дыхательных путей и дыхания. Во-первых, проходимость или закупорку дыхательных путей. Во-вторых, возможны ли травмы или травмы, которые могут изменить метод лечения закупорки дыхательных путей или неэффективного дыхания. Запатентовано / заблокировано Травма шейного отдела позвоночника? Травма головного мозга? Домашний уход за полостью рта 1) Чистите зубы дважды в день зубной пастой с фтором Частота чистки зубов Фторсодержащая зубная паста Использование зубной нити в качестве сокращения для чистки межзубных промежутков также может быть проблематичным, поскольку пациенты могут не знать об альтернативных устройствах, которые могут быть для них более приятными или эффективными.В мета-обзоре, в который были включены доступные устройства, разработанные для этой цели (например, зубная нить, межзубные щетки, ирригаторы для полости рта и палочки для дерева), был рассмотрен вопрос «Каково влияние механического удаления межзубного налета в дополнение к чистке зубов на лечение гингивита у взрослых? » Сила доказательств преимущества варьировалась от слабой до умеренной в зависимости от рассматриваемого устройства. 16 Таким образом, может не быть одного «лучшего» метода чистки межзубных промежутков; скорее, лучшим методом для любого пациента может быть тот, который он будет регулярно выполнять.Руководящий принцип, относящийся к очистке межзубных промежутков, гласит: «Лучшая забота о каждом пациенте основывается не на оценке врача или научных данных, а, скорее, на искусстве их сочетания посредством взаимодействия с пациентом, чтобы найти лучший вариант для каждого человека». 17 3) Соблюдайте здоровую диету, ограничивающую употребление сладких напитков и закусок 4) Регулярно посещайте стоматолога для профилактики и лечения заболеваний полости рта Что такое алгоритм?Алгоритм — это набор четко определенных инструкций, последовательных для решения проблемы. Качества хорошего алгоритма
Примеры алгоритмовАлгоритм сложения двух чисел Алгоритм нахождения наибольшего из трех чисел Алгоритм нахождения всех корней квадратного уравнения Алгоритм нахождения факториала Алгоритм проверки простого числа Алгоритм ряда Фибоначчи Примеры алгоритмов в программированииАлгоритм сложения двух чисел, введенных пользователем
Шаг 1. Начать
Шаг 2: Объявите переменные num1, num2 и sum.Шаг 3: Считайте значения num1 и num2.
Шаг 4: сложите num1 и num2 и присвойте результат сумме.
сумма ← число1 + число2
Шаг 5: Показать сумму
Шаг 6: стоп
Найдите наибольшее число среди трех разных чисел
Шаг 1. Начать
Шаг 2: Объявите переменные a, b и c.
Шаг 3: Считайте переменные a, b и c.
Шаг 4: Если a> b
Если a> c
Отобразите наибольшее число.
Еще
Отображение c - наибольшее число.
Еще
Если b> c
Дисплей b - наибольшее число.Еще
Дисплей c - наибольшее число.
Шаг 5: Остановить
Корни квадратного уравнения ax 2 + bx + c = 0
Шаг 1. Начать
Шаг 2: Объявите переменные a, b, c, D, x1, x2, rp и ip;
Шаг 3: вычислить дискриминант
D ← b2-4ac
Шаг 4: Если D ≥ 0
r1 ← (-b + √D) / 2a
r2 ← (-b-√D) / 2a
Отобразите r1 и r2 как корни.
Еще
Вычислить действительную и мнимую часть
rp ← -b / 2a
ip ← √ (-D) / 2a
Отображение rp + j (ip) и rp-j (ip) как корней
Шаг 5: Остановить
Факториал числа, введенного пользователем.
Шаг 1. Начать
Шаг 2: Объявите переменные n, факториал и i.
Шаг 3. Инициализируйте переменные
факториал ← 1
я ← 1
Шаг 4: Считайте значение n
Шаг 5: повторяйте шаги, пока i = n
5.1: факториал ← факториал * i
5.2: я ← я + 1
Шаг 6. Отображение факториала
Шаг 7. Остановить
Проверить, является ли число простым числом
Шаг 1. Начать
Шаг 2: Объявите переменные n, i, flag.
Шаг 3. Инициализируйте переменные
флаг ← 1
я ← 2
Шаг 4: Прочтите n от пользователя.Шаг 5: повторяйте шаги до тех пор, пока i = (n / 2)
5.1 Если остаток от n ÷ i равен 0
флаг ← 0
Перейти к шагу 6
5.2 я ← я + 1
Шаг 6: Если flag = 0
Дисплей n не простой
еще
Дисплей n простой
Шаг 7. Остановить
Найдите ряд Фибоначчи до члена ≤ 1000.
Шаг 1. Начать
Шаг 2: Объявите переменные first_term, second_term и temp.
Шаг 3. Инициализируйте переменные first_term ← 0 second_term ← 1
Шаг 4. Отобразите first_term и second_term
Шаг 5. Повторяйте шаги до тех пор, пока second_term ≤ 1000.
5.1: температура ← second_term
5.2: second_term ← second_term + first_term
5.3: first_term ← temp
5.4: Отображение second_term
Шаг 6: стоп
Алгоритм Луна — Проверка номера кредитной картыПоиск инструмента Контрольная сумма Люна Инструменты для проверки номеров, сгенерированных Luhn. Алгоритм Луна (также называемый модулем 10 или модулем 10) представляет собой формулу контрольной суммы для чисел / цифр, используемых с номерами кредитных карт или административными номерами. Результаты Контрольная сумма числа Люна — dCode Тег (и): Контрольная сумма, арифметика Поделиться dCode и другие dCode является бесплатным, а его инструменты — ценная помощь в играх, математике, геокэшинге, головоломках и задачах, которые нужно решать каждый день! Числа, генерируемые алгоритмом ЛунаНомера для проверки Проверить Генератор действительных номеровНомер с пропущенными цифрамиИнструменты для проверки номеров, сгенерированных Luhn.Алгоритм Луна (также называемый модулем 10 или модулем 10) представляет собой формулу контрольной суммы для чисел / цифр, используемых с номерами кредитных карт или административными номерами. Ответы на вопросыДля чего нужен алгоритм Луна?Luhn позволяет проверять номера (кредитная карта, SIRET и т. Д.) С помощью управляющего ключа (называемого контрольной суммой, это номер номера, который позволяет проверять другие). Если символ неправильно прочитан или написан неправильно, алгоритм Luhn обнаружит эту ошибку. Luhn известен, потому что его используют MasterCard, American Express (AMEX), Visa и все кредитные карты. Пример: 12345674 — действительный номер карты, 1234567 — начальный номер, а 4 — контрольная сумма. Пример: Если пользователь вводит 13245674 (2 и 3 переключаются), тогда программа вычисляет контрольную сумму luhn для 1324567 и находит 5 вместо ожидаемых 4, число недействительно, поэтому код был набран неправильно . Как проверить номер с помощью Luhn? (Проверка действительности)Алгоритм Luhn начинается с конца числа, от последней правой цифры до первой левой цифры.Умножение на 2 всех цифр четного ранга. Если удвоение цифры больше или равно 10, замените его суммой цифр. Определите сумму $ s $ всех найденных цифр. Контрольная цифра $ c $ равна $ c = (10 — (s \ mod 10) \ mod 10) $. Пример: Число 853X с X = 0, цифра для вычисления.
5 904 Как рассчитать код CVC / CVC1 / CVV1 / CVC2 / CVV2?CVC (код проверки карты) или CVV (значение проверки карты) или коды проверки — это 3-значные цифры, расположенные на обратной стороне банковских карт.Созданные банками карты Visa и MasterCard имеют собственный алгоритм (на основе закрытого ключа) с использованием номера лицевого счета, даты истечения срока действия карты и кода услуги, затем эта информация сравнивается с рассчитанными банком. Есть даже банки, которые предлагают изменить эти цифры по желанию. Поэтому эти числа невозможно вычислить без знания алгоритма и ключа, и они не имеют никакого отношения к алгоритму Luhn . Как рассчитать срок действия карты?Дата истечения срока (expr / expiry date) не является значением, зависящим от алгоритма Luhn , это не вычислимо.Его значение указано на лицевой стороне карты в формате мм / гг. Можно ли использовать Luhn для кодов подарочных карт?Лучшая практика для создания кода подарочной карты — это сгенерировать случайное число и связать с ним контрольную сумму, например, алгоритм Luhn . Затем код подарочной карты сохраняется в базе данных вместе с ее данными (деньги, имя, баллы лояльности и т. Д.). Использование Luhn позволяет гарантировать, что подарочный код хорошо написан, если он должен быть набран человеком или прочитан машиной.Человек, желающий найти алгоритм генерации, не может этого добиться, так как случайное число обеспечивает слишком низкую вероятность успеха. NB: все коды подарочных карт, к сожалению, не основаны на случайной генерации, и если они детерминированы, то они подвержены уязвимости безопасности, позволяющей производить обратный инжиниринг и потенциальную генерацию по желанию. Используется ли Luhn для кредитных карт с магнитной полосой?Нет, на магнитной полосе есть информация о кредитной карте, заполненная другим контролем контрольной суммы: продольной проверкой избыточности. Задайте новый вопрос Исходный кодdCode сохраняет за собой право собственности на исходный код онлайн-инструмента «Контрольная сумма чисел Люна». За исключением явной лицензии с открытым исходным кодом (обозначенной CC / Creative Commons / free), любой алгоритм, апплет или фрагмент (преобразователь, решатель, шифрование / дешифрование, кодирование / декодирование, шифрование / дешифрование, переводчик) или любая функция (преобразование, решение, дешифрование / encrypt, decipher / cipher, decode / encode, translate), написанные на любом информатическом языке (PHP, Java, C #, Python, Javascript, Matlab и т. д.)) доступ к данным, скриптам или API не будет бесплатным, то же самое для загрузки контрольной суммы Luhn Number для автономного использования на ПК, планшете, iPhone или Android! Нужна помощь?Пожалуйста, заходите в наше сообщество Discord, чтобы получить помощь! Вопросы / комментарииСводка Инструменты аналогичные Поддержка Форум / Справка Рекламные объявления Ключевые слова luhn, карта, кредит, imei, mastercard, amex, visa, american, express, sum, check, контрольная сумма, по модулю, 10, мод, счет, проверка, цифра, число, алгоритм, ключ, ccv, генератор Ссылки Источник: https: // www.dcode.fr/luhn-algorithm © 2020 dCode — Идеальный «инструментарий» для решения любых игр / загадок / геокешинга / CTF. . Трансдермальный путь введения лекарственных средств: Трансдермальное введение. — СтудопедияТрансдермальное введение. — СтудопедияСуществуют препараты, которые можно вводить в организм с помощью пластыря, прикладываемого к коже. Такие лекарства, иногда смешанные с химическими веществами, облегчающими проникновение через кожу, попадают в кровоток без инъекции. Трансдермальный путь введения позволяет лекарственному средству поступать в организм медленно и непрерывно в течение многих часов, дней и даже недель. Однако у некоторых людей на коже в месте контакта с пластырем появляется раздражение. Кроме того, при таком введении лекарство может поступать через кожу недостаточно быстро. Трансдермально вводят только препараты, назначаемые в относительно небольших суточных дозах, например нитроглицерин (от стенокардии), скополамин (от морской болезни), никотин (для отвыкания от курения) и фентанил (для облегчения боли). Преимущества трансдермального введения ЛП: 1) В сравнении с пероральным приемом трансдермальное введение обеспечивает более быстрое действие препарата, избежание эффекта первой проходимости печени и желудочного метаболизма. 2) Поддержание постоянной концентрации препарата в крови. 3) Возможность снижения частоты введения назначенного лекарства в связи с пролонгированным действием ТТС.
4) Возможность уменьшения необходимой дозы ЛП: а. Сведение к минимуму или полное устранение местных побочных эффектов б. Сведение к минимуму или полное устранение системных побочных эффектов в. Получение меньшего эффекта потенцирования или ослабления фармакологического действия препарата при длительном применении г. Сведение к минимуму кумулятивного эффекта при длительном применении 5) Возможность немедленно прекратить лечение. 6) Удобство и простота применения. 7) Экономичность. Ограничения трансдермального введения ЛП: 1) Возможно раздражение кожи из-за аллергической реакции. 2) Оказывают эффект достаточно быстро, но не сразу, как инъекционные ЛФ. 3) Таким способом можно доставлять лишь сильнодействующие лекарственные вещества, обладающие определенными физико-химическими свойствами. Ингаляционное введение. Ингаляционный путь введения — введение лекарственных веществ через дыхательные пути. Ингаляционно можно вводить в организм газообразные вещества (например, закись азота, кислород) пары летучих жидкостей (эфир, фторотан), аэрозоли (взвеси в воздухе мельчайших частиц растворов лекарственных веществ).
В медицинской практике широко используют паровые, тепловлажные, масляные ингаляции, проводимые с помощью специальных аппаратов. Ингаляции лекарственных веществ можно проводить также с помощью карманных ингаляторов. Преимущества ингаляционного пути введения: 1. Действие непосредственно в месте патологического процесса в дыхательных путях. 2. Попадание в очаг поражения, минуя печень, в неизменном виде, что обусловливает высокую концентрацию лекарственного вещества. Недостатки ингаляционного пути введения: 1. При резко нарушенной бронхиальной проходимости плохое проникновение лекарственного вещества непосредственно в патологический очаг. 2. Возможность раздражения слизистой оболочки дыхательных путей лекарственными веществами. Баллонные дозированные аэрозольные препаратыв настоящее время применяют наиболее часто. При использовании такого баллончика больной должен проводить ингаляцию сидя или стоя, немного запрокинув голову, чтобы дыхательные пути распрямились и препарат достиг бронхов. После энергичного встряхивания ингалятор следует перевернуть баллончиком вверх. Сделав глубокий выдох, в самом начале вдоха больной нажимает на баллончик (в положении ингалятора во рту или с использованием спейсера), продолжая после этого вдыхать как можно глубже. На высоте вдоха следует задержать дыхание на несколько секунд (чтобы частицы лекарственного средства осели на стенках бронхов) и затем спокойно выдохнуть воздух. Паровые ингаляции. При лечении катарального воспаления верхних дыхательных путей и ангин издавна применяют паровые ингаляции с помощью простейшего ингалятора. Струя пара, образующегося в водяном подогреваемом бачке, выбрасывается по горизонтальной трубке распылителя и разрежает воздух под вертикальным коленом, вследствие чего лекарственный раствор из стаканчика поднимается по вертикальной трубке и разбивается паром на мельчайшие частицы. Пар с частицами лекарства попадает в стеклянную трубку, которую больной берет в рот и через неё дышит (делая вдох ртом, а выдох носом) в течение 5-10 мин.
ЛЕКЦИЯ 10 — СтудопедияРисунок 9.2 Схема пероральной терапевтической системы «Oros» 1 – мембрана из ацетата целлюлозы, 2 – отверстие 250-500 мкм, 3 – ядро. Высвобождение лекарственного вещества из системы «Орос» идет следующим образом: вода проникает внутрь таблетки через полупроницаемую мембрану, затем происходит растворение лекарственного вещества, находящегося в ядре. Возникающие при этом осмотическое давление увеличивается пропорционально числу молекул или ионов растворенного вещества, находящегося в единице объема раствора. По мере растворения лекарственного вещества, происходит насыщение раствора внутри мембраны. Под действием осмотического давления насыщенный раствор лекарственного вещества выбрасывается через небольшое 250-500 мкм отверстие в мембране (ацетат целлюлозы). Объем растворителя, поступающего через мембрану, равен объему раствора выбрасываемого через отверстие. До тех пор, пока поддерживается насыщенная концентрация лекарственных веществ в системе, то есть часть лекарственного вещества остается нерастворенной, скорость проникновения среды растворения в таблетку и скорость высвобождения растворенного лекарственного вещества остаются постоянными.
В дальнейшем при полном растворении лекарственного вещества происходит постепенное разбавление насыщенного раствора за счет постоянного поступления в таблетку среды растворения, что приводит к замедлению скорости высвобожде-ния. Кинетика этого процесса описывается уравнением первого порядка. Так, терапевтическая система, в которой ядро имеет плотность 1,25 г/см, будет высвобождать лекарственное вещество с постоянной скоростью на протяжении длительного времени. Для таких терапевтических систем осмотического типа, чем больше значение плотности ядра, тем продолжительнее одинаковая доза (постоянно) высвобождающегося лекарствен-ного вещества. А так как плотность вещества является постоянной характеристикой, то при изготовлении лекарствен-ной формы используют большие значения давления прессования, что приводит к удлинению времени растворения и более длительному высвобождению лекарственных веществ. Важным критерием в разработке осмотических перораль-ных систем является выбор полимера, используемого для изготовления полупроницаемой мембраны. Мембрана не только контролирует скорость высвобождения лекарственных веществ, но и обеспечивает постоянный объем растворителя в процессе растворения ядра. Помимо этого, мембрана должна иметь достаточную механическую прочность и быть устойчивой к действию содержимого желудочно-кишечного тракта. Для изготовления мембран наиболее часто используют ацетат целлюлозы. Проницаемость мембраны, изготовленной из этого полимера, регулируют с помощью пластификаторов или других вспомогательных веществ гидрофильной природы.
Для получения отверстия в мембране используют лазерную технику. При этом луч лазера испаряет или прожигает материал мембраны, не затрагивая ядра таблетки. ПРИМЕРЫ. Разработана и исследована система «Орос», содержащая 85 мг индометацина. Скорость высвобождения вещества из лекарственной формы составляет 10 мг/час, постоянная концентрация лекарственных веществ в крови добровольцев поддерживается на протяжении 18 часов. Система весьма эффективна при лечении ревматоидных артритов и остеартритов. Из осмотической системы «Орос» с метапрололом фумаратом высвобождается с постоянной скорость в течение 16 часов 80-90% вещества, что позволяет поддерживать нормальное функционирование сердечно-сосудистой системы в течение суток после однократного приема препарата. К недостаткам пероральных терапевтических систем относится их высокая стоимость, ускоренное привыкание к некоторым лекарственным веществам, необходимость дополни-тельного информирования больного об особенностях примене-ния этих систем. Приведенные данные характеризуют современное состоя-ние в области создания лекарственных форм с регулируемым высвобождением. Несомненно, что эта область фармацевти-ческой технологии переживает бурное развитие. 1.5 Трансдермальные терапевтические системы (ТТС) Трансдермальный путь введения лекарственных веществ позволяет применять лекарственное вещество с узким терапевтическим индексом и коротким периодом полусущество-вания, а также исключить возможность передозировки в начальном периоде терапии и связанную с этим частоту проявления побочного действия лекарственных веществ. Применение трансдермальных терапевтических систем позволяет легко осуществлять дозирование лекарственных веществ. Увеличение или уменьшение дозировки достигается путем накладывания или удаления полосок, содержащих трансдермальные терапевтические системы. Вся доза лекарственного вещества находится вне организма и лишь контактирует с ним и, следовательно, эту лекарственную форму можно рассматривать как одну из наиболее безопасных. Скорость и степень проникновения лекарственных веществ через кожу зависит от ее функционального состояния. С точки зрения физико-химических законов диффузии кожа рассматривается как простая мембрана. Скорость проникнове-ния лекарственных веществ зависит от площади поверхности участков кожи, на котором находится лекарственное вещество, и от концентрации лекарственного вещества на поверхности кожи. Основным принципом создания трансдермальных терапевтических систем является регулирование скорости поступления лекарственных веществ через кожу. Для обеспечения постоянного высвобождения лекарственноых веществ из трансдермальных терапевтических систем в них имеется резервуар и полупроницаемая мембрана, регулирующая скорость поступления веществ на границе раздела лекарственная форма — кожа. Постоянство высвобождения регулируется характеристи-ками мембраны — толщиной, пористостью, набухаемостью и др. Интенсивность проникновения лекарственных веществ через кожный барьер во многом определяется их физико-химическими, свойствами растворимостью, коэффициентом распределения, рКа и др. Движущей силой диффузии является разность концентраций лекарственных веществ в растворе и подкожной клетчатке, которая в определенной степени зависит от растворимости лекарственных веществ в воде и жирах. Жирорастворимые лекарственные вещества легко проникают в кожу, но удерживаются жировой клетчаткой, и лишь небольшое количество их проникает в кровеносное русло. Жировая клетчатка кожи является и барьером на пути диффузии водорастворимых лекарственных веществ в системный круг кровообращения. Следовательно, коэффициент распределения лекарственные вещества в системе масло/вода имеет первосте-пенное значение при разработке составов для трансдермальных терапевтических систем. Размер молекул лекарственных веществ также оказывает влияние на способность проникать через биологические и полимерные мембраны. Природа вспомогательных веществ, используемых в технологии трансдермальных терапевтических систем, существенно влияет на скорость и полноту высвобождения лекарственных веществ. Для ускорения кожной абсорбции и повышения растворимости труднорастворимых лекарственных веществ применяют диметилсульфоксид, монометиловый эфир этиленгликоля, глицерилмонолеат, метилпирролидон, ПВП, формамид и др. НОМЕНКЛАТУРА И ОСОБЕННОСТИ Трансдермальные терапевтические системы со скополамином — это дозированная лекарственная форма, представляет собой пленку, диаметром 1,8 см, площадью 2,5 см2 предназначенную для приклеивания за ухо, где расположен участок кожи, хорошо адсорбирующий лекарственные вещества. Обычно трансдермальные терапевтические системы состоят из 4 расположенных друг за другом слоев. 1. Наружный непроницаемый слой предотвращает действие факторов среды на стабильность и скорость высвобождения лекарственных систем. 2. Следующий слой представляет собой резервуар, содержащий лекарственное вещество. 3. Затем следует мембрана, контролирующая скорость высвобождения лекарственных веществ из трансдермальных терапевтических средств. 4. Последний липкий слой содержит небольшое количество лекарственного вещества необходимого для немедленной абсорбции и создания терапевтических концентраций в плазме крови. Nitroderm пластырь трансдермальная терапевтическая система 5 и трансдермальная терапевтическая система 10, содержит 5 и 10 мг пропионтриола тринитрата (Ciba-Geigy), предназначен для аппликации на кожу вдоль ребер при стенокардии. Трансдермальная терапевтическая система «Nitrodur и Transderm- Nitro» представляют многослойную ламинированную систему мембран толщиной 0,2 мм. Наружный слой этих систем состоит из алюминизированного полиэфира, который предохраняет от попадания в трансдермальную терапевтическую систему влаги и предотвращает испарение нитроглицерина. Резервуар содержит нитроглицерин и лактозу в вязкой силиконовой жидкости. Мембрана изготовлена из сополимера этиленвинил-ацетата и проницаема для нитроглицерина. Адгезивный слой представлен силиконовым каучуком. Выпускается трансдерм двух размеров: 10 и 20 см , количество нитроглицерина, доступное для кожной абсорбции, определяется размером трансдермальной терапевтической системы. Терапевтической дозой считают высвобождение нитроглицерина равное 0,5 мг/см за 24 часа. В форме трансдермальной терапевтической системы выпускается спазмолитик клофелин гидрохлорид. Трансдермальная терапевтическая система клофелина, под названием катапрессан трансдермальная терапевтическая система-1 обеспечивает устойчивое высвобождение лекарственного вещества в течение 7 дней. Доза клофелина зависит от размера самофиксирующихся полосок, площадь которых составляет 3,5; 7,0; 10,5 см2. Трансдермальная терапевтическая система -катапрессан обеспечивает в течение недели постепенное высвобождение лекарственного вещества и способна заменить двухразовый прием обычных таблеток клофелина по 0,5 мг или одновременный прием в сутки таблеток пролонгированного действия, содержащих 0,25 мг лекарственного вещества. Номенклатура лекарственных веществ, вводимых в трансдермальную терапевтическую систему расширяется. Помимо трансдермального введения скополамина, нитроглицерина, клофелина изучается возможность использования в трансдермальной терапевтической системе гормонов и других веществ. Фирма «Ciba-Geigy» разработала трансдермальную терапевтическую систему с лекарственными веществами сердечно-сосудистого действия (бета-блокаторы transicor u lorpres ), длительность действия которых более 24 часов. Созданы трансдермальные терапевтические системы с производными бензодиазепина, обеспечивающие постоянную скорость абсорбции и исключающие возможность развития побочных эффектов при их длительном применении. С этой целью диазепам, нитрозепам, медазепам, лоразепам и другие производные бензодиазепина растворяют или суспендируют в алифатических спиртах или моноалкиловых эфирах таких спиртов, или в пирролидинах, а затем наносят на полимерные мембраны из ацетата целлюлозы, сополимеров этиленполивинилацетата, полиамида, поливинилового спирта и других полимеров. В качестве вспомогательных веществ используют салициловую кислоту обеспечивающую транспорт через кожу лекарственных веществ, а также пропиленгликоль, глицерин, ДМСО и другие вещества, вязкость которых не превышает 700 сП. Созданы трансдермальные терапевтические системы с фентанилом — сильным анальгетиком. Это вещество проникает в кожу со скоростью 4 мкг/см2 .ч. При использовании в качестве ускорителя всасывания этанола скорость всасывания фентанила в кожу увеличивается вдвое. Трансдермальная терапевтическая система содержит от 0,1 до 2% фентанила в 40% водном растворе этанола, загущенного гидроксил-целлюлозой. Мембрана, которая регулирует диффузионный поток лекарственного вещества изготовлена из сополимера полиэтилена и винилацетата. Одной из задач в разработке трансдермальных терапевтических систем является расширение номенклатуры веществ, используемых в качестве полимерных матриц, регулирующих скорость поступления лекарственных веществ в организм. Предложен материал поропластик — молекулярная губка из триацетата целлюлозы в виде полимерных пленок. Такие пленки содержат внутри пор значительное количество практически любой жидкости. Так как поры имеют микроскопические размеры, мембрана прозрачна. Время высвобождения лекарственного вещества из такой мембраны может регулироваться от нескольких часов до месяцев. Использование такой мембраны позволяет включить в состав трансдермальной терапевтической системы средства для терапии стенокардии, а также противоинфекционные, противоаллергические средства и анальгетики. Высвобождение лекарственных веществ из таких систем сопровождается постоянным растворением суспендированных в насыщенном растворе частиц лекарственных веществ и постоянным поддерживанием концентрации насыщенного раствора. Таким образом, целенаправленная разработка лекарствен-ных форм с регулируемым высвобождением обеспечивает максимальное проявление терапевтического действия, пролонгирование, удобство применения и хранения. Широкое внедрение в практику здравоохранения новых лекарственных форм в значительной степени будет зависеть от совместных усилий специалистов различного профиля — фармакологов, провизоров, технологов, клиницистов и др. Парентеральное введение лекарственных средств
Пути введения лекарственных средств в организм человека // ФармакологияПреферанская Нина Германовна Инъекционный способ введения обеспечивает быстроту действия, максимальную биодоступность ЛВ и не зависит от состояния больного. Наиболее часто его используют в стационарных условиях. Лекарства вводят с помощью шприцев, одноразовых систем для инфузий, специализированных шприц-ампул, шприц-тюбиков или с помощью безыгольных инъекторов. Инъекции могут быть: подкожные (п/к), внутримышечные (в/м), внутривенные (в/в), внутриартериальные (в/а), спинномозговые, эндолюмбальные и др. Самым быстрым по скорости наступления эффекта является внутривенный способ введения. Поэтому его часто используют в практике неотложных состояний, в случаях, когда невозможно ввести лекарство другим способом. Внутривенно можно вводить только стерильные, прозрачные растворы. В некоторых случаях допускается небольшое содержание спирта или пропиленгликоля. Недопустимо введение в вену масляных растворов, взвесей и растворов с пузырьками воздуха. Иногда прибегают к длительному внутривенному введению ЛС малыми порциями капельно, инстилляционно (от лат. instillatio – вкапывание), что обеспечивает постоянную его концентрацию в крови. Основным средством доставки ЛВ к органам и тканям, пораженным патологическим процессом, является кровь. Поэтому в последнее время распространение получило внутриартериальное введение ЛС. Таким путем вводят некоторые противомикробные и противоопухолевые средства, т.к. лекарство попадает непосредственно в артерию, кровоснабжающую данный орган. Значительно чаще применяются подкожный и внутримышечный способы введения ЛС, которые обеспечивают сравнительно точную дозировку и быстрое поступление лекарственного вещества в общий кровоток. В подкожную жировую клетчатку вводят обычно водные или масляные растворы, а внутримышечно можно вводить растворы и взвеси. Подкожно и внутримышечно не рекомендуется вводить лекарство, вызывающее некроз или раздражение тканей. Следует отметить, что мышечная ткань менее чувствительна к раздражающим агентам, чем подкожная клетчатка. Внутримышечно иногда вводят взвеси труднорастворимых и медленно рассасывающихся действующих веществ с целью обеспечения длительного (пролонгированного) действия. Например, Бициллин-3 (комбинированный препарат солей бензилпенициллина) после внутримышечного введения рассасывается в течение 1 или 4 нед. Больной, как правило, не в состоянии самостоятельно сделать себе инъекцию, и поэтому введение лекарств инъекционным способом требует специально обученного медицинского персонала. При неквалифицированном парентеральном введении могут возникать различные осложнения: тромбоз вен, эмболия, гематомы, некроз тканей, болевой синдром. Возможен перенос инфекции в группах риска (у больных сифилисом, ВИЧ-инфекцией, гепатитом и др.) и при нарушении герметичности упаковки одноразового шприца. Иногда ЛС вводится непосредственно в определенную полость, где развиваются патологический процесс или патологические очаги в тканях (полости брюшины, плевры, гайморовых полостях, мочевом пузыре, матке, суставе, спинномозговом канале и т.п.). Такой путь введения называется внутриполостной, к нему относятся: конъюнктивальное, интраназальное, внутриплевральное, внутривагинальное, интрастернальное, интратрахеальное, интравентрикулярное, внутриплевральное, интратекальное и др. пути введения. Однако методы введения лекарства здесь могут быть самыми разнообразными (в т.ч. инъекционные), как и применение лекарственных форм от инъекций до введения капель в ухо, нос или глаза, а также мазей для носа, глазных пленок и др. В наружный слуховой проход (в ухо) лекарство могут вводить с помощью турундочек, увлажняя их раствором лекарства, или при нанесении крема, мази, геля. В акушерско-гинекологической практике используют специальные методы введения лекарства, например, внутриматочное введение контрацептива «Мирена», эндоцервикальное введение (введение в цервикальный канал ниже уровня внутреннего зева), интраамниальное введение (в плодный пузырь), интравагинально, например, вводят крем, суппозитории «Овестин». Интравитреальную инъекцию применяют в глазной практике, когда препарат «Луцентис» необходимо ввести в стекловидное тело. К внутриполостным путям введения относят также внутрибрюшинное и внутрикостное введение, эти же пути введения можно отнести к инъекционным, т.к. лекарство вводят с помощью шприца. Инъекционный метод (введение с помощью шприца с иголкой) используют и для введения местных анестетиков. Обильное послойное пропитывание тканей раствором анестетика применяется для инфильтрационной анестезии (инфильтрационное введение). Введение анестетика вокруг нервных стволов вызывает проводниковую (стволовую, регионарную) анестезию. При спинномозговой анестезии раствор анестетика вводят в спинномозговую жидкость в поясничном отделе позвоночника. В зависимости от пространства и локализации действия местного анестетика различают субарахноидальное, эпидуральное, каудальное и паравертебральное введение. Очень важным является ингаляционный способ введения лекарств (лат. inhalare – вдыхать). Этим путем можно вводить газы, пары летучих веществ, аэрозоли, мелкодисперсные порошки. Стенки легочных альвеол имеют очень густую сеть кровеносных капилляров и в своей совокупности представляют большую поверхность (~90 м2), поэтому всасывание действующих веществ через легкие происходит очень быстро. При ингаляционном введении лекарственных средств нужно помнить, что только газы, пары и аэрозоли с мелкими частицами доходят свободно до альвеол. Крупные частицы аэрозоля оседают в трахее и бронхах на пути к альвеолам. Ингаляционный способ введения позволяет создать высокую концентрацию лекарственного вещества на месте введения, что наиболее удобно для лечения бронхолегочных заболеваний и купирования приступов, например, при бронхиальной астме. Особое значение имеет размер частичек действующего вещества, степень дисперсности (лат. disperses – рассыпанный, степень раздробленности вещества на частицы). Частицы размером 20 мкм проникают в терминальные бронхиолы, размером 6 мкм – в респираторные бронхиолы, 2 мкм – в предальвеолярный жом и менее 1 мкм – в альвеолы. Очень сильно измельченное ЛВ, проникая в альвеолы, может повредить структуру мембраны и нарушить дыхательную функцию. Для ингаляционного введения применяются специальные системы доставки: ингалятор для введения сухого порошкообразного вещества, аэрозольный ингалятор дозированный, турбухалеры, различной конструкции небулайзеры, спейсеры и т.п. Преимуществом ингаляционного способа введения является легкость регулирования поступления определенной концентрации вещества в кровь и управляемость этим процессом. Ингаляционным способом вводят и некоторые общие анестетики (средства ингаляционного наркоза), которые через специальные наркозные аппараты создает и поддерживает во вдыхаемом воздухе необходимую концентрацию наркотического вещества. Современные средства для наркоза (общего обезболивания) вводят вместе с кислородной смесью, наркоз хорошо управляем и препараты обладают высокой скоростью выхода больного из наркоза. ЛС можно вводить трансдермально (гр. derma – кожа) через кожу. Накожно наносят путем втирания в кожу специальных мазей, линиментов, паст или путем прикрепления пластырей. Иногда ионизированные ЛВ вводят с помощью электрофореза или ионофореза, прохождение которых через кожу происходит под воздействием слабого электрического поля. В некоторых случаях лекарства имплантируют в таблетках под кожу через разрез в ней. Лекарственные препараты в таких случаях рассасываются очень медленно, в течение 3–5 месяцев, а иногда эти сроки увеличиваются на несколько лет. Таким путем вводят, например, гормональные препараты при недостатке в организме гормонов или с целью контрацепции, а также средства для лечения алкоголизма и наркомании. В последнее время широкое распространение получили трансдермальные терапевтические системы (ТТС). С их помощью удается длительно поддерживать постоянную концентрацию действующего вещества в плазме крови. Например, к таким лекарственным средствам относят Депонит, Нитро-дур, Дюрогезик, Никотинелл, Транстек и др. Все пути введения имеют определенные преимущества и недостатки, знание которых позволяет при различной патологии выбрать правильный путь введения лекарства для достижения необходимого терапевтического эффекта.
Карманный справочник жизненно необходимых лекарственных средствГруппа авторов, 2012Глава 1 Пути введения, дозы, правила приема лекарственных средств Способы и пути введения лекарственных препаратов Что происходит с лекарством в организме? Зачем нужно такое количество лекарственных форм? Почему нельзя все выпускать в виде таблеток или, например, сиропов? Ответам на эти вопросы посвящен данный раздел книги. Биологическая доступность — отношение количества всосавшегося лекарственного вещества к общему количеству этого вещества, выделившегося из лекарственной формы. Иными словами, речь идет о том, какая часть таблетки (сиропа и т. д.) подействует. Выделяются два способа введения лекарственных препаратов — энтеральный (через желудочно-кишечный тракт (ЖКТ)) и парентеральный (минуя ЖКТ). К энтеральным способам относятся введение лекарства внутрь, под язык, за щеку, в прямую кишку. Рассмотрим их подробнее. Несомненно, самый удобный для нас способ — пероральный прием (введение внутрь). Согласитесь, проглотить таблетку можно и в кино, и в магазине, и в самолете. Однако этот способ наименее эффективен с точки зрения биодоступности. Уже во рту, а особенно в желудке и кишечнике, лекарство подвергается воздействию различных неблагоприятных для него факторов: желудочного сока и ферментов. Лекарственные вещества частично адсорбируются пищей и могут просто выйти из организма, не оказав на него никакого воздействия. Если лекарство все же всосалось в кишечнике, оно попадает в печень, где обычно подвергается окислению или другим химическим превращениям. Таким образом, еще до попадания в кровоток лекарство может попросту исчезнуть. Впрочем, не все так плохо. Существует целая категория препаратов — так называемые пролекарства. Они не оказывают никакого воздействия на организм, пока не подвергнутся в нем некоторым химическим превращениям. Гораздо менее удобным, но зато более эффективным является ректальный способ введения лекарств (через прямую кишку в виде ректальных свечей — суппозиториев или клизм с лекарственными растворами). Всасываясь через геморроидальные вены, лекарственные вещества попадают сразу в кровь. Почти треть крови, поступающей от прямой кишки, через печень не проходит. Таким образом, ввести препарат ректально — это практически то же самое, что сделать инъекцию. Недостаток этого способа заключается лишь в небольшой поверхности всасывания и малой продолжительности контакта лекарственной формы с этой самой поверхностью. Поэтому при таком способе приема препаратов крайне важно соблюдать дозировку. С точки зрения биодоступности эффективными также являются сублингвальный (под язык) и трансбуккальный (через слизистую щеки) способы введения лекарств. Благодаря большому количеству капилляров в слизистых щек и языка обеспечивается достаточно быстрое всасывание препаратов, которые при этом практически не подвергаются пресистемной элиминации. Именно поэтому некоторые сердечные препараты, от которых требуется быстрый эффект (например, нитроглицерин), не глотают, а закладывают под язык. К парентеральным способам относятся подкожные, внутримышечные, внутривенные инъекции, а также введение препаратов непосредственно в органы и полости тела. Куда попадает лекарство при внутривенном введении? Сразу в кровь, а следовательно — максимальная биодоступность и эффективность. При подкожном и внутримышечном введении препаратов в соответствующем месте создается депо, из которого лекарство высвобождается постепенно. И все в этих парентеральных способах хорошо, кроме одного: чтобы соблюсти заповедь «Не навреди», нужно обладать хотя бы минимальными навыками осуществления таких манипуляций. Иначе в лучшем случае вас ожидают синяки от кровоизлияний в местах сквозного прокола сосудов, в худшем же — эмболия сосудов. Слово «эмболия» и звучит-то жутковато, а значение его еще страшнее. Если в шприце остался воздух и его случайно вкололи в вену — в ней появляется небольшой пузырек, который будет путешествовать по кровеносным сосудам до тех пор, пока не доберется до такого, через который не сможет проскочить. Как следствие, образуется закупорка сосуда. А если он окажется где-нибудь в районе мозга? Есть еще один способ введения лекарственных препаратов, без которого картина была бы неполной, — введение через бронхи. Общая поверхность альвеол в легких — порядка 200 квадратных метров, что сравнимо с площадью теннисного корта. И весь этот «теннисный корт» впитывает лекарство. Последнее должно быть как можно лучше измельчено — диспергировано. Ведь чем меньше вдыхаемые частички, тем с большим количеством альвеол будет осуществляться контакт. Нам привычны ингаляции и впрыскивания аэрозолей. У врачей есть еще одна возможность вводить лекарство через легкие (точнее, через бронхи, но это недалеко). Хотелось бы пожелать вам никогда с таким способом не сталкиваться. Его используют при реанимации больных с остановкой сердца или тяжелыми расстройствами сердечной деятельности. В бронхи вливают небольшие количества водных растворов лекарственных веществ, что в подобных случаях более эффективно, чем сделать инъекцию. Интраназальный способ (закапывание в нос) тоже не лишен сюрпризов. Слизистая носа напрямую контактирует с обонятельной долей головного мозга, поэтому лекарства очень быстро попадают в спинномозговую жидкость и мозг. Данный способ используется для введения некоторых транквилизаторов, наркотических анальгетиков и средств общей анестезии. Более привычным является закапывание препаратов для лечения насморка (ринита). Их действие основано на сосудосуживающем эффекте. Следует помнить, что такие препараты нельзя применять длительно, так как к ним развивается привыкание, что требует приема более высоких доз, а это, в свою очередь, может привести к сужению крупных сосудов и повышению артериального давления или приступам стенокардии. Трансдермальный способ (нанесение лекарства на кожу) обычно дает только местный эффект, однако некоторые вещества очень легко всасываются и создают в подкожной клетчатке депо, благодаря чему необходимая концентрация препарата в крови может поддерживаться в течение нескольких дней. Введение через кожу обеспечивается не только втиранием, но и накладыванием компрессов, а также принятием ванн с растворами лекарственных препаратов. На кожу также наносят раздражающие вещества, активирующие кровообращение и некоторые рефлекторные реакции. Еще одним способом трансдермального введения лекарств является применение специальных пластырей. Они обеспечивают медленное поступление препарата в организм и могут использоваться в случае лечения высокоактивными веществами, употребляемыми в очень малых дозах, определенную концентрацию которых надо поддерживать постоянно. После того как лекарство попадает в организм, в различных органах и тканях создается различная его концентрация. Так, концентрация вещества в печени и почках в среднем в 10 раз выше, чем в костях и жировой ткани. И дело не только в разной интенсивности кровотока. Равномерному распределению лекарств препятствуют различные тканевые барьеры — биологические мембраны, через которые вещества проникают неодинаково. Рассмотрим основные барьеры. Гематоэнцефалический барьер (ГЭБ) — это особый механизм, который регулирует обмен веществ между кровью, спинномозговой жидкостью и мозгом. Он защищает мозг от чужеродных веществ, попадающих в кровь. Так, известно, что вещества, распадающиеся в растворах на ионы и (или) нерастворимые в жирах, через ГЭБ не проникают. Этот барьер самый мощный, и не зря. Ведь армия без главнокомандующего — это всего лишь кучка (в нашем случае органов). Организм ценен как работающее и взаимодействующее целое. Чтобы лекарство попало в мозг, его чаще всего вводят в спинномозговой канал. Стенка капилляров в отличие от ГЭБ проницаема для большинства веществ. Характерной особенностью этого барьера является способность задерживать высокомолекулярные соединения (например, белок альбумин). Это дает возможность использовать последние в качестве заменителей плазмы. Они циркулируют в кровеносной системе и не могут проникать в ткани организма. Высокой проницаемостью также обладает плацентарный барьер. Этот факт следует учитывать при выборе лекарств для беременных, так как многие препараты способны вызывать нарушения в развитии плода и даже его уродства (тератогенный эффект). Услышав от лечащего врача что-нибудь вроде: «Принимайте по одной таблетке три раза в день», мы нередко задумываемся, от чего зависят дозы прописываемых лекарственных препаратов. То, что нам назначает врач, — это терапевтическая доза. Она соответствует количеству лекарственного средства, которое необходимо принять, чтобы достичь желаемого лечебного эффекта. Терапевтическая доза зависит от многих факторов, таких как возраст, вес больного, общее состояние его здоровья, стадия заболевания, способ введения и т. д. Поэтому дозы определяются из расчета на килограмм массы тела, квадратный метр поверхности тела, год жизни и т. д. Дозы бывают разовые, суточные и курсовые. Их определяют во время клинических испытаний с учетом эффективности препарата, побочных действий и реакций организма. На стадии доклинических испытаний, когда проводятся эксперименты на животных и тканях, обычно выявляют еще два типа доз — токсическую (вызывает отравление) и летальную (приводит к смерти). При этом, как правило, рассчитывают так называемую острую токсическую дозу — дозу, способную вызвать смерть 50 % подопытных животных (ЛД50). Чем она меньше, тем вещество токсичнее. Если терапевтическая доза вещества отличается от ЛД50 менее чем в 20 раз (естественно, терапевтическая должна быть меньше), то ему не суждено войти в список лекарственных.
Побочные эффекты обычно возникают вследствие фармакодинамики лекарственного вещества. Так, прием аспирина приводит к увеличению секреции кислого желудочного сока, а это, в свою очередь, может спровоцировать язвенную болезнь желудка. При приеме нитроглицерина побочным эффектом является головная боль в результате резкого расширения сосудов мозга и сдавления болевых центров. К появлению токсических эффектов может привести передозировка. Однако даже соблюдение дозировки не гарантирует их отсутствия. Например, у пациента может быть нарушена функция печени или почек, и лекарство, вместо того чтобы подвергаться естественному разрушению и выведению из организма, будет накапливаться. Длительное применение лекарства может вызвать привыкание. Оно возникает вследствие: • истощения ресурсов организма; • появления реакции иммунной системы, приводящей к более быстрой инактивации лекарственного вещества в организме; • снижения чувствительности специфических рецепторов. В результате чем дольше больной лечится, тем большие дозы препарата он вынужден принимать, что может привести как к психологической зависимости, так и к физиологической, особенно если речь идет об анальгетиках (препаратах, снимающих болевые ощущения) и веществах, вызывающих эйфорию. В современном мире легкодоступных антибиотиков серьезные трудности и опасения врачей вызывает проблема резистентности (устойчивости) к лекарственному средству, при которой не действуют самые эффективные препараты. Такая ситуация может сложиться из-за бесконтрольного приема антибиотиков. Чаще всего слишком низкая дозировка вкупе с отсутствием анализов приводит к тому, что у бактерий вырабатывается устойчивость к препарату, что, в свою очередь, может послужить причиной перехода болезни в разряд хронических, появления осложнений, возникновения необходимости применять более сильные препараты, повышать дозировки. Как правильно принимать лекарства Когда принимать лекарство — до еды или после? Запивать водой или соком? Что сделать после этого — посидеть или полежать? Давайте разбираться. В данном разделе речь в основном пойдет о лекарствах, принимаемых внутрь в форме таблеток, капсул, драже и т. п. Прежде всего хотелось бы отметить, что в инструкции по применению того или иного препарата всегда указывается, как и когда его надо принимать. Поверьте: если в ней написано «во время еды» или «за 15 минут до еды», это не просто так. Но мы не будем слепо подчиняться правилам, а станем делать это осознанно. Возьмите таблетку в руки. Если она очень большая и вы боитесь, что не сможете ее проглотить, — нет, не надо ее разламывать или крошить — прочитайте инструкцию. Если вы увидите в ней что-нибудь вроде «таблетки, покрытые оболочкой», то придется набираться мужества и глотать (разве что в инструкции сказано обратное). Таблетки заключают в оболочки, чтобы действующие вещества всасывались в определенном отделе желудочнокишечного тракта, минуя желудок без потерь. Разрезав таблетку надвое, вы впустите троянского коня (желудочный сок) в город (содержимое таблетки, защищаемое оболочкой). По этой же причине не стоит вскрывать капсулы и съедать порошок, выбрасывая оболочку. С таким же успехом можете выбросить капсулу целиком: скорее всего, действующее вещество не переживет путешествия по желудку. Разжевывать или нет? Все лекарства проходят обязательный тест на распадаемость, так что вы можете быть уверены, что при соблюдении других условий применения проглоченная целиком таблетка распадется там, где нужно, и в требуемой степени. К немногим исключениям относятся препараты кальция и активированный уголь. Разжевывать первые требует инструкция, а что касается активированного угля, то жевать его — удовольствие ниже среднего, да и пользы от этого немного. К тому же существует «растворимый», очень хорошо диспергирующийся активированный уголь, разжевывать который нет никакой необходимости. Одним из препаратов, который все-таки стоит разжевывать или предварительно измельчать, является аспирин — таким образом уменьшится его раздражающее действие на желудок. Проглотите лекарство и обязательно запейте. Зачем? Жидкость поможет таблетке пройти по пищеводу или смоет остатки порошка со слизистых. Это, во-первых, позволит доставить лекарство по назначению, а во-вторых, защитит слизистую оболочку от раздражения, которое может вызвать препарат. Но и это еще не все. Чтобы действующее вещество выделилось из таблетки и всосалось, она должна распасться, а действующее вещество должно в чем-то раствориться. Полстакана жидкости поспособствует этому процессу. Полстакана — приблизительное количество. Если в инструкции написано: «Запить большим количеством жидкости», — выпейте хотя бы стакан. Обычно это требуется для препаратов, раздражающих слизистые.
Если от вас не требуется запивать препарат молоком — забудьте о нем. Оно может быть полезно при приеме жирорастворимых витаминов (A, D, E) и все тех же раздражающих препаратов, например аспирина. В остальных случаях белки, содержащиеся в молоке, связывают действующие вещества и препятствуют их всасыванию. Более того, молоко разрушает тетрациклиновые препараты. Иногда нужно запивать лекарства кислыми соками — апельсиновым, вишневым, лимонным, смородиновым. Это может понадобиться, если препарат всасывается в желудке: закисление среды ускоряет этот процесс. Ярким примером таких лекарств является аспирин, который всасывается в желудке примерно на 70 %, или ибупрофен. Не запивайте лекарства алкогольными напитками. От них вообще стоит отказаться на время приема лекарственных препаратов. Наверняка об этом написано в инструкции. Последствия игнорирования такого простого правила могут быть различными — от обострения или появления язвы при совместном приеме аспирина и алкогольных напитков до резкого понижения давления с потерей сознания, если запить ими клофелин или анаприлин. И последний момент. Лекарства, принятые за полчаса до еды и более, практически не подвергаются воздействию желудочного сока и быстро попадают в кишечник. Соответственно они быстрее всасываются и начинают действовать. Препараты, которые обладают раздражающим действием и применяются длительно, а также те, которые должны оставаться в желудке подольше, необходимо принимать после еды. Пути введения лекарственного средства, его всасывание, распределение и выведение
Маршрут администрирования | FDANCI Thesaurus OID: 2.16.840.1.113883.3.26.1.1 Код концепции NCI для пути введения: C38114
Способ введения лекарстваПуть введения — определениеПуть введения — метод, которым человек принимает или получает лекарство.Обычные пути введения — пероральный (внутрь), сублингвальный (под языком), инъекционный, местный, трансдермальный и ректальный. Женщины могут использовать некоторые препараты интравагинально. Некоторые препараты доступны только в определенных формах, например, в инъекциях. Многие лекарства доступны во многих формах. Факторы, влияющие на выбранный способ введения, включают состав лекарственного средства и способность человека принимать или получать конкретную форму лекарственного средства. Например, маленький ребенок или человек, который испытывает затруднения при глотании или испытывает тошноту и рвоту, может лучше справиться с лекарством, вводимым с помощью трансдермального пластыря, инъекции или ректального суппозитория.Инъекция обеспечивает максимально быструю доставку; другие формы допускают более медленное поступление препарата в кровоток.
См. Также БИОДоступность; ФАРМАКОКИНЕТИКА. Последняя проверка страницы: О насBeltina.orgBeltina.org содержит много полезной информации о здоровье, пищевых добавках, витаминах, минералах и простых продуктах, которые могут помочь в качестве альтернативного (домашнего) лечения болезней и проблем со здоровьем. Частью энциклопедии является словарь болезней, включающий не только рекомендации по предотвращению каждой болезни, но также ее начальные симптомы, причины и полезные советы по лечению данной болезни.Не стесняйтесь обращаться к нам на нашей странице контактов, если у вас возникнут какие-либо вопросы в будущем, или просто присоединяйтесь к нам на нашей странице в Facebook. : обзор Об авторах: Ниродж Шреста *, Д. Нагасами Венкатеш **, Дживан Шарма Код ссылки: PHARMATUTOR-ART-1068 Реферат Введение Преимущества Состав TDDS 1. Полимерная матрица / резервуар для лекарства Полимеры, используемые для TDDS, можно классифицировать как: Природные полимеры : Производные целлюлозы (ГПМЦ, [11-15] КМЦ натрия, [13,15-17] ацетат целлюлозы, [10] метилцеллюлоза, [13,15] этилцеллюлоза , [11,18,19] желатин, [16] хитозан, [15,20] карбоксиметилгуар натрия, [16] альгинат натрия, [10,13,15] полимеризованная канифоль [ 21] и т. Д. . Синтетические полимеры : поливиниловый спирт, [16] полиэтилен, [22] полиэтиленгликоль, [11] поливинилпирролидон, [11,16,21] eudragits, [9,11,12, 23-25] сополимер этилена и винилацетата, [26] этилвинилацетат, [22] силиконовый каучук [27] и т. Д. . 2. Препарат 3. Усилители проницаемости г. Физические усилители проницаемости г. Другие усилители проницаемости PPT — Пути введения лекарств Презентация PowerPoint, скачать бесплатноПути введения лекарств «Правильные» способы введения лекарств • Правильный пациент • Правильный препарат • Правильная доза • Правильный путь • Право время • Правильная документация Значение администрации лекарственных средств • Поступление лекарства в организм человека.• Разрешает попадание терапевтического агента прямо или косвенно в плазму. • Лекарство, однажды принятое в любой форме, должно быть затем распределено, метаболизировано и окончательно выведено из организма. Как выбрать правильный путь введения • Путь введения определяется в первую очередь свойствами лекарства (такими как растворимость в воде или липидах, ионизация и т. Д.) И терапевтическими целями • (для Например, желательность быстрого начала действия или необходимость длительного введения или ограничения локальным участком).• Выбранный путь введения (ROA) может сильно повлиять на скорость и эффективность действия препарата. Энтерально / параэнтрально Орально Буккально Ректально Сублингвально Местно Трансдермально Ингаляционное Офтальмологическое Интраназальное Отическое Вагинальное Внутрикожное Подкожное Внутримышечное Внутривенное Внутривенное Внутрикостное Внутрикостное Внутримышечное Пути Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутримышечно Внутривенно Внутримышечно Внутримышечно Внутривенно Внутривенно Внутримышечно • Внутривенно • Внутривенно • Внутривенно • Внутривенно • Внутривенно • Внутривенно • Внутривенно • Внутривенно • — помещается под язык • Буккальный путь • Прямая кишка — абсорбция через прямую кишку (суппозитории, анемы) • ЖКТ (напр.грамм. назогастральный, гастротомия) Пероральный путь Пероральный путь • Пероральное введение препарата является наиболее распространенным способом введения, но также и наиболее изменчивым и требует сложного пути к тканям . • Небольшое всасывание происходит, пока лекарство не попадет в тонкий кишечник. Лекарства абсорбируются: • Пассивная диффузия: • Определяется липофильностью лекарственного соединения • Ионизированные препараты плохо всасываются (сильные основания с pKa 10 или выше плохо абсорбируются, как и сильные кислоты с pKa ниже 3, потому что они полностью ионизированы) • Активная диффузия: • Белками-носителями • Пример: ca + 2 переносится V.t-D зависимая система носителя Почему большинство лекарств всасывается из тонкой кишки? • Тонкая кишка имеет гораздо большую поверхность для всасывания (~ 200 м2) по сравнению с желудком (~ 1-3 м2). • Лекарство находится в тонком кишечнике (~ 4 часа) больше, чем в желудке (~ 0,5-1 часа). Может ли пища в желудке снизить всасывание лекарств? • Пища может задерживать время опорожнения желудка, так что лекарства могут разрушаться кислотой. • Взаимодействие между лекарственным средством и частицами пищи. Факторы, влияющие на абсорбцию желудочно-кишечного тракта 1- Изменение моторики желудка, например диарея 2- Спланхнический кровоток (уменьшается при шоке) 3- Размер и состав частиц 4- Физиохимические факторы: то есть ионы, которые влияют на абсорбцию некоторых лекарств. например Тетрациклин: он связывается с пищей, содержащей са и са. Преимущества перорального приема Преимущества: • Удобство • возможность самостоятельного введения • безболезненно • Легко принимать • Безопасно • Абсорбция происходит по всей длине ЖКТ тракта • Дешево По сравнению с большинством других парентеральных путей Недостатки: • Некоторые лекарства имеют неприятный вкус • Раздражение слизистой оболочки желудка может вызвать тошноту и рвоту • Разрушение лекарств желудочной кислотой и пищеварительным соком • Всасывание иногда неэффективно, только частично • Эффект слишком медленный для экстренных случаев • Невозможно использовать пациента без сознания или перенесшего операцию на желудочно-кишечном тракте • Эффект первого прохождения Портальная циркуляция Системная циркуляция Эффект первого прохождения • Когда лекарство всасывается через желудочно-кишечный тракт, оно попадает в портальную систему кровообращения перед тем, как попасть в системный кровоток.• Лекарство может метаболизироваться в кишечнике или даже в портальной крови, но чаще всего именно печень отвечает за метаболизм до того, как лекарство попадает в системный кровоток (плазма). Кроме того, печень может выводить препарат с желчью. • Любой из этих участков может способствовать снижению биодоступности, и весь процесс известен как эффект первого прохождения или устранение первого прохождения. Чем больше эффект первого прохождения, тем меньше агента попадет в большой круг кровообращения при пероральном введении.• Лидокаин (анестезирующее средство) — это лекарство с настолько сильным эффектом первого прохождения, что пероральное введение нецелесообразно. • Пропранолол: значительная часть принятой перорально дозы метаболизируется за счет эффекта первого прохождения. • Нитроглицерин: более 90% нитроглицерина выводится за один проход через печень. • Следовательно, для достижения такого же терапевтического ответа, как и при внутривенном введении, требуется гораздо большая пероральная доза. Пероральный путь обычно следует использовать, когда это возможно, с учетом состояния пациента и способности принимать или переносить пероральные препараты Сублингвальный путь Буккальный путь • Лекарство вводится в между десной и внутренней подкладкой чека • Доставка инсулина к щечной слизистой оболочке с помощью системы RapidMist ™ Сублингвальный и буккальный пути Недостатки • Неудобно • Малые дозы • Неприятный вкус некоторых лекарств Преимущества • Быстрое всасывание • Стабильность лекарства • Избегать эффект первого прохождения • Глицерилтринитрат Ректальный путь • 50% дренажа из ректальной области обходит портальное кровообращение; таким образом сводится к минимуму биотрансформация лекарств печенью. Преимущества ректального введения • Отсутствие разрушения препарата кишечными ферментами или низким pH в желудке • Пациенты, находящиеся в бессознательном состоянии (после операции) • Дети • Если у пациента тошнота или рвота • Подходит для лекарств, влияющих на кишечник, например в качестве слабительного • Раздражающие препараты противопоказаны • Могут использоваться как для местного, так и для системного действия • Абсорбция может варьироваться капсулы, если есть в наличии Пробирку следует промыть до и после закапывания лекарства Пробирки для желудочно-кишечного тракта Преимущества Позволяет использовать желудочно-кишечный тракт у пациентов, которые не могут принимать пероральные препараты Может использоваться в течение длительного времени, при необходимости Может избегать или уменьшать количество инъекций Недостатки При использовании назогастрального зонда лекарства могут всасываться в легкие Трубки малого диаметра часто забиваться Требуются особые меры предосторожности для правильного введения и предотвращения осложнений. тракт • Парентеральное введение также используется для лечения пациентов без сознания и при обстоятельствах, требующих быстрого начала действия. Внутрисосудистое: внутривенное, внутриартериальное • Внутрикостное (инфузия — костный мозг отводится непосредственно в венозную систему.) • Внутримышечно • Подкожно • Внутримозговое (в паренхиму головного мозга) • Внутрицеребровентрикулярное (в желудочковую систему головного мозга) • Интрактекальное (инъекция в спинномозговой канал), например анестезия, метотрексат Интратекальная инъекция (субаракноидное пространство) Кортикостероиды вводятся в полость сустава для снятия боли и воспаления Внутрисуставная тазовая кость Синовиальная полость сустава (содержащая синовиальную жидкость) бедренная кость) ВНУТРИКОСНАЯ Большеберцовая кость Внутрикостная инфузия обычно используется, когда не удается найти подходящее место вены, особенно у младенцев.Эта процедура обычно выполняется в отделении неотложной помощи или отделении интенсивной терапии квалифицированным практикующим врачом. Внутривенное (IV) • Инъекция является наиболее распространенным парентеральным путем. Для лекарств, которые не всасываются перорально, другого выбора часто нет. Преимущества • Быстрое начало действия, поскольку препарат вводится непосредственно в кровоток • Полезен в экстренных случаях и у пациентов без сознания • Препарат не попадает в желудочно-кишечный тракт и метаболизируется в печени • Обычно требуются меньшие дозы, чем при других способах введения, но они стоят дорого высокий Недостатки внутривенного введения Более высокий риск побочных эффектов, таких как: • Быстро достигается высокая концентрация • Введенное количество невозможно отозвать с помощью таких стратегий, как рвота или связывание с активированным углем • Риск эмболии (закупорка кровеносных сосудов) ) • Может занести бактерии из-за заражения • Боль в месте нанесения • Нет возможности самостоятельного введения Преимущества Чрезвычайно быстрое действие Обходит барьеры для всасывания Уровни лекарств контролируются более точно Подходит для введения раздражающих препаратов Подходит для больших объемов пациенты в сознании / без сознания • Недостатки • M Остальные опасные пути • Часто возникает флебит, повышающий риск тромбоза.• Для исчезновения флебита / тромбоза может потребоваться много дней. • Необходимо проводить медленно. • После инъекции лекарство невозможно удалить. • Может быть трудно найти подходящую вену. • Требуется обученный персонал. • Дорого — стерильность, проверка на пирогенность и больший объем растворителя означают более высокие затраты на подготовку, транспортировку и хранение. Внутриартериальный • Подобные свойства, преимущества и недостатки внутривенного введения. • Внутриартериальный путь особенно используется, когда требуется высокая концентрация лекарства в определенных тканях: диагностическая цель и для химиотерапии Внутримышечная инъекция Внутримышечно • Лекарства, вводимые внутримышечно, могут быть водными растворами или специализированными препаратами депо • Часто это суспензия лекарства в неводном носителе, таком как этиленгликоль или арахисовое масло. Внутримышечное введение Задняя ягодичная область • Найдите заднюю подвздошную ость. • Найдите большой вертел. • Проведите воображаемую линию между этими двумя ориентирами. Место инъекции расположено над линией и сбоку от нее. • Наиболее опасный участок из-за расположения седалищного нерва Внутримышечное введение Вентрально-ягодичная область • Ладонь на большом вертеле бедренной кости. • Указательный палец на передней верхней подвздошной ости (бедренной кости).• Средний палец вытянут. • Место инъекции находится внутри треугольника, образованного указательным и средним пальцами. Подкожно • Лекарство вводится под кожу и проникает через стенки капилляров, попадая в кровоток. • Абсорбция в месте инъекции зависит от местного кровотока. • Одновременное введение вазоконстриктора замедлит абсорбцию. Адреналин действует как местное вазоконстрикторное средство и уменьшает удаление лекарственного средства, такого как лидокаин (местный анестетик), из места введения.• Примерами лекарств, вводимых этим путем, являются инсулин и гепарин натрия, ни один из которых не всасывается перорально, и оба они должны всасываться медленно в течение многих часов. Подкожное введение По материалам Smith, S.F., Duell, D.J., Martin, B.C. (2004) Клинические навыки сестринского дела от базового до продвинутого, 6-е изд. Стр. 556. Нью-Джерси: Prentice Hall ВНУТРЕННИЕ УЧАСТКИ Ингаляционный • Вдыхание обеспечивает быструю доставку лекарственного средства через большую площадь поверхности слизистых оболочек дыхательных путей и легочного эпителия, вызывая эффект почти такой же быстрый, как при внутривенном введении.• Этот способ введения используется для лекарств, являющихся газами и летучими веществами (например, некоторых анестетиков), или тех, которые могут быть диспергированы в аэрозоле. • Этот путь особенно эффективен и удобен для пациентов с респираторными жалобами (например, астмой или хронической обструктивной болезнью легких), поскольку лекарство доставляется непосредственно к месту действия, а системные побочные эффекты сводятся к минимуму. Местное применение • Местное нанесение используется, когда желательно местное действие препарата.• Используется для большинства дерматологических и офтальмологических препаратов. • Клотримазол применяется в виде крема для кожи при лечении дерматофитии. • Атропин закапывают прямо в глаз, чтобы расширить зрачок и измерить ошибки рефракции. Трансдермальный • Этот способ введения обеспечивает системные эффекты путем нанесения лекарств на кожу, обычно через трансдермальный пластырь. • Скорость абсорбции может заметно варьироваться в зависимости от физических характеристик кожи в месте нанесения.• Маленькая жирорастворимая молекула. • Этот путь чаще всего используется для длительной доставки лекарств, таких как антиангинальный препарат нитроглицерин. Способ введения -Время до эффекта- • внутривенно 30-60 секунд • внутрикостно 30-60 секунд • эндотрахеально 2-3 минуты • ингаляционно 2-3 минуты • сублингвально 3-5 минут • внутримышечно 10-20 минут • подкожно 15-30 минут • ректально 5-30 минут • прием внутрь 30-90 минут • трансдермальный (местный) переменный (minsto hrs)
трансдермальное введение — Перевод на французский — примеры английский Также описаны композиции и пластырей для трансдермального введения. В изобретении представлены композиции для трансдермального введения оланзапина. Описаны лекарственные формы для трансдермального введения апоморфина. трансдермальное введение бупренорфина в форме комплексов ионных пар Настоящее изобретение относится к трансдермальному введению соединений, блокирующих альфа-адренорецепторы. системы и методы трансдермального введения андрогенных агентов Настоящее изобретение направлено на трансдермальное введение алпразолама вместе с терапевтически приемлемым усилителем проницаемости. Также предложен процесс чрескожного введения фармацевтических препаратов с использованием новых дозированных единиц. Процедура трансдермального введения для фармацевтических продуктов, состоящая из новых единиц дозировки, является официальной. Изобретение относится к системе для последовательного, трансдермального введения системно активных веществ. Он также обеспечивает ионотерапевтический процесс для автоматизированного чрескожного введения ионизированных фармацевтических препаратов с помощью устройства. Это изобретение относится к процессу ионно-терапевтического перметанта в чрескожном введении , автоматизируемом для производства ионизирующих фармацевтических препаратов в качестве помощника по эксплуатации. Изобретение также относится к применению указанной светоотверждаемой мономерной композиции при получении мембраны с контролируемым высвобождением для системы для трансдермального введения . Изобретение касается использования ладитной композиции мономеров, которые можно использовать с люминесцентным покрытием и подготовкой мембраны для борьбы с освобождением для трансдермального введения системы . Описаны системы доставки лекарств для трансдермального введения тамсулозина. трансдермальное введение система, содержащая ацетилсалициловую кислоту, для антитромботической терапии и профилактики рака система трансдермального введения содержит ацетилсалициликулярную кислоту для лечения антитромботических заболеваний и профилактики рака средство, подходящее для трансдермального введения , содержащее производные эрголина композиции для воздействия на профиль высвобождения при трансдермальном введении лекарственных средств Также раскрыты устройства для доставки лекарств и способы трансдермального введения фенолдопама. L’invention Concerne en outre des dispositifs et des procédés de distribution de medicament pour l ‘ transdermique de fénoldopam. Композиции особенно полезны в сочетании с трансдермальным введением прогестагенов и эстрогенов . Композиции особенно полезны в сочетании с трансдермальным введением стероидных лекарственных средств, таких как прогестагены и эстрогены. Эти композиции специально предназначены для трансдермального введения de medicaments stéroïdes tels que des progestogènes et des ÷ strogènes. . Посещение педиатра после года: Врачи для ребенка первого года жизниПлановый осмотр ребенка до года – таблица графика врачей
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Возраст |
Врач |
Необходимые анализы |
|---|---|---|
|
Новорожденный |
Педиатр |
Аудиологический скрининг (проверка слуха специальным прибором), неонатальный скрининг на фенилкетонурию, врожденный гипотиреоз, муковисцидоз, адреногенитальный синдром и галактоземию |
|
1 месяц |
Педиатр, детский хирург, офтальмолог, невролог |
УЗИ органов брюшной полости, сердца, тазобедренных суставов, головного мозга (нейросонография), аудиологический скрининг |
|
2 месяца |
Педиатр |
– |
|
3 месяца |
Педиатр, травматолог-ортопед, невролог |
Аудиологический скрининг, общие анализы мочи и крови |
|
4 месяца |
Педиатр |
– |
|
5 месяцев |
Педиатр |
– |
|
6 месяцев |
Педиатр, невролог, детский хирург |
Общие анализы мочи и крови |
|
7 месяцев |
Педиатр |
– |
|
8 месяцев |
Педиатр |
– |
|
9 месяцев |
Педиатр, стоматолог |
Общие анализы мочи и крови |
|
10 месяцев |
Педиатр |
– |
|
11 месяцев |
Педиатр |
– |
|
12 месяцев |
Педиатр, ЛОР, детский психиатр, детский хирург, офтальмолог, детский стоматолог |
Общие анализы мочи и крови, ЭКГ, анализ на уровень сахара в крови |
Плановые осмотры специалистами ребенка до года
Помимо педиатра, ребенка должны осматривать узкие специалисты. Это необходимо для профилактики и ранней диагностики заболеваний, проверки уровня и темпов развития и др.
Это необходимо для профилактики и ранней диагностики заболеваний, проверки уровня и темпов развития и др.
В первый год жизни ребенку н
когда и с какими симптомами обращаться к этому врачу
Понятие «педиатрия» получило распространение с середины 19 века. Так стали именовать раздел медицинской науки, изучающий здоровье ребенка с учетом физиологических особенностей детского возраста, а также патологические состояния, возникающие у детей, методы их диагностики и лечения.
В педиатрической практике выделяют 2 направления:
- Профилактическая педиатрия — комплекс мероприятий по предупреждению заболеваний детей.
- Клиническая педиатрия, основные задачи которой – диагностика и лечение патологических состояний, возникающих в детском возрасте.
Врач, специализирующийся в этой медицинской отрасли, именуется педиатром.
Лучший друг детей
Без педиатра не обходится ни одно медицинское учреждение, будь то поликлиника по месту жительства, частная клиника или крупный медицинский центр.
С момента рождения и до наступления совершеннолетия жизнь ребенка тесно связана с системой здравоохранения. Это обусловлено более частой, нежели в зрелом возрасте, заболеваемостью, необходимостью делать прививки, проходить плановые диспансеризации. В детском возрасте важно выявлять врожденные патологии развития, так как именно в этом периоде их можно успешно корректировать.
Работа детского доктора в поликлинике обычно бывает организована по участковому принципу: вся территория района, закрепленного за медицинским учреждением, условно подразделяется на участки, за каждым из которого закрепляется врач. Он наблюдает за детьми как на приеме в медицинском учреждении, так и на дому, изучая развитие ребенка в динамике с учетом социальных и бытовых условий.
Порой детский врач, работая на одном и том же участке много лет, наблюдает за всеми этапами взросления своих подопечных, их младших сестер и братьев. Хороший педиатр – весьма ценный специалист, которого фактически считают членом семьи многие проживающие на участке.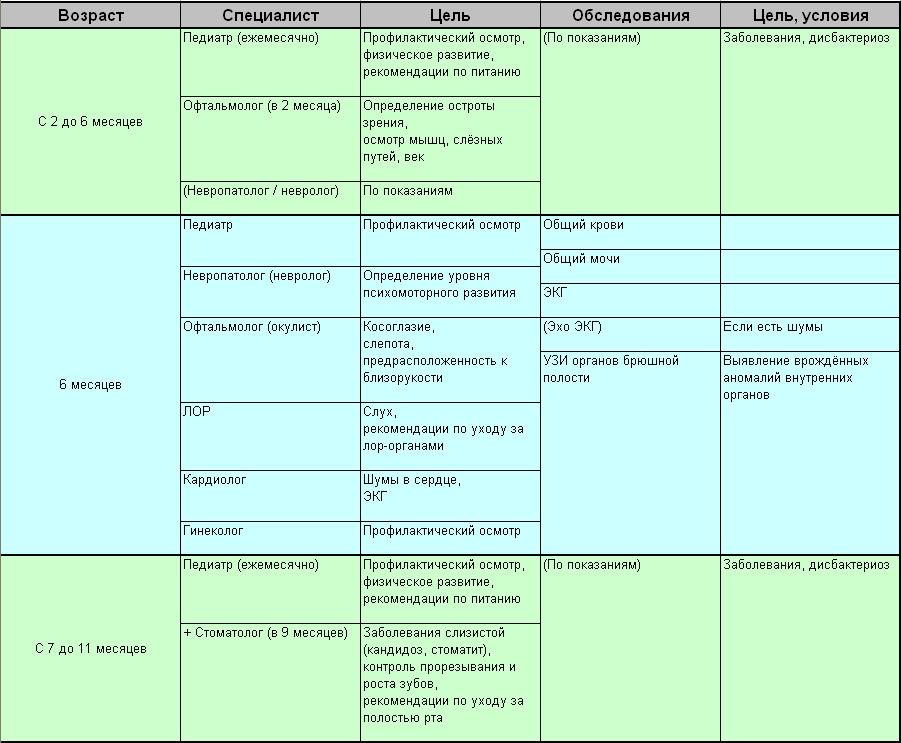
Плановые осмотры педиатра
Такие осмотры касаются прежде всего детей первого года жизни. В это время детский доктор является самым главным врачом для малыша: от правильного развития в возрасте до года зависит состояние здоровья на протяжении последующих лет. Поэтому мама должна смириться с мыслью, что пока младенцу не исполнится года, посещать педиатрический кабинет придется регулярно, даже если ребенок здоров.
Патронаж на дому
Педиатр знакомится со своим маленьким пациентом на второй день после его выписки из родильного дома. Это происходит независимо от желания родителей и без оформления вызова на дом, на основании данных, поступивших в поликлинику из родильного отделения.
Если доктор не посетил младенца в первые 2 дня после выписки из роддома, родителям нужно выяснить причину этой ситуации в поликлинике по месту жительства.
Во время первого визита педиатр изучает состояние младенца сразу после рождения и на момент выписки из родильного отделения, интересуется условиями проживания семьи.
Затем он приступает к осмотру малыша, заключающемуся в следующих манипуляциях:
- Оценка состояния кожных покровов на предмет присутствия опрелостей, потницы, высыпаний.
- Осмотр пупочной ранки.
- Выслушивание дыхания и сердцебиения с помощью фонендоскопа.
- Ощупывание живота.
- Проверка симметричности ягодичных складок, разведение ножек с целью выявления на ранних сроках дисплазии тазобедренных суставов.
- Доктор интересуется характером и частотой стула и мочеиспусканий у младенца.
Завершая визит, педиатр консультирует женщину по всем вопросам, связанным с уходом за младенцем, дает советы по организации грудного вскармливания и режима дня. Он в обязательном порядке проинформирует женщину обо состояниях новорожденного, требующих срочной врачебной помощи, и о том, куда нужно при этом обращаться.
До момента достижения ребенком 1-го месяца педиатр обычно приходит домой к младенцу еще дважды: на 14-й и 21-й день жизни. В ходе этих визитов он оценивает, как идет адаптация маленького пациента к новым условиям, осматривая малыша и обращая внимание на аппетит, особенности сна и бодрствования.
Ребенку 1 месяц: первый визит к педиатру
Начиная с этого возраста домашний патронаж завершается, и мама с малышом в первый раз посещают медицинское учреждение для проведения планового осмотра.
Готовясь к визиту в поликлинику, нужно уточнить режим работы участкового детского врача. Обычно 1 или 2 дня в неделю выделяются для планового профилактического приема детей раннего возраста: это сделано для того, чтобы исключить инфицирование здоровых детей больными во время ожидания приема. Такие дни именуются «грудничковыми» или «днями здорового ребенка».
Действия педиатра будут следующими:
- Определение массы тела маленького пациента.
- Измерение роста ребенка, окружности головы и груди.
- Осмотр родничков.
- Проверка рефлексов.
- Выслушивание дыхания и сердцебиения.
По итогам осмотра детский доктор даст маме необходимые рекомендации и ответит на вопросы, которые для экономии времени нужно продумать заранее. Затем мама получит направление на первую диспансеризацию, которая проводится по достижении малышом возраста 1 месяц.
Внеплановый прием у педиатра: когда требуется помощь детского доктора
Не стоит откладывать визит к педиатру, если у ребенка отмечаются следующие симптомы:
- Появление сомнений, связанных с физическим и психическим развитием ребенка (отставание в росте, плохой набор веса, т.д.).
- Повышение температурных показателей.
- Появление выделений из носа, кашель.
- Расстройства в работе пищеварения (жидкий стул, частые срыгивания, рвота, запоры, т. д.).
- Кожные высыпания любого вида и локализации.
- Выраженное изменение цвета кожных покровов (бледность, желтизна, синюшность, т. д.).
- Жалобы ребенка на периодическую боль любой локализации.
Педиатр – врач-универсал, к нему следует обращаться при первых признаках любого недомогания у детей. Даже если лечение выявленной патологии не будет входить в компетенцию детского врача, он даст рекомендацию, к какому узкопрофильному специалисту нужно обратиться. Это позволит быстро вылечить ребенка и избежать осложнений.
Какие болезни лечит педиатр
Педиатр – это специалист общей практики, обладающий обширными знаниями по разнообразным медицинским направлениям. Осведомленность об особенностях развития патологических состояний в детском возрасте позволяет ему выявлять и эффективно ле
Обязанности врача-педиатра, как проходит прием
Задать вопрос врачу
Уже с первых дней жизни ребенка врач педиатр становится практически членом семьи. Полноценное наблюдение за здоровьем и развитием ребенка невозможно без посещения детской поликлиники. Поэтому родители должно четко понимать, как работают эти учреждения и какие права и обязанности педиатра. На нашем сайте можно записаться на прием педиатру, ознакомьтесь с отзывами пациентов, и расписанием врачей. Профессионализм врачей педиатров доказан сертификатами и дипломами. Наша клиника находится в удобном расположении города Брянска, адрес, телефоны, схема проезда и виды транспорта указанны на странице контактов.
Осмотр у педиатра
Молодым родителям полезно знать, какие обязанности существуют у педиатров.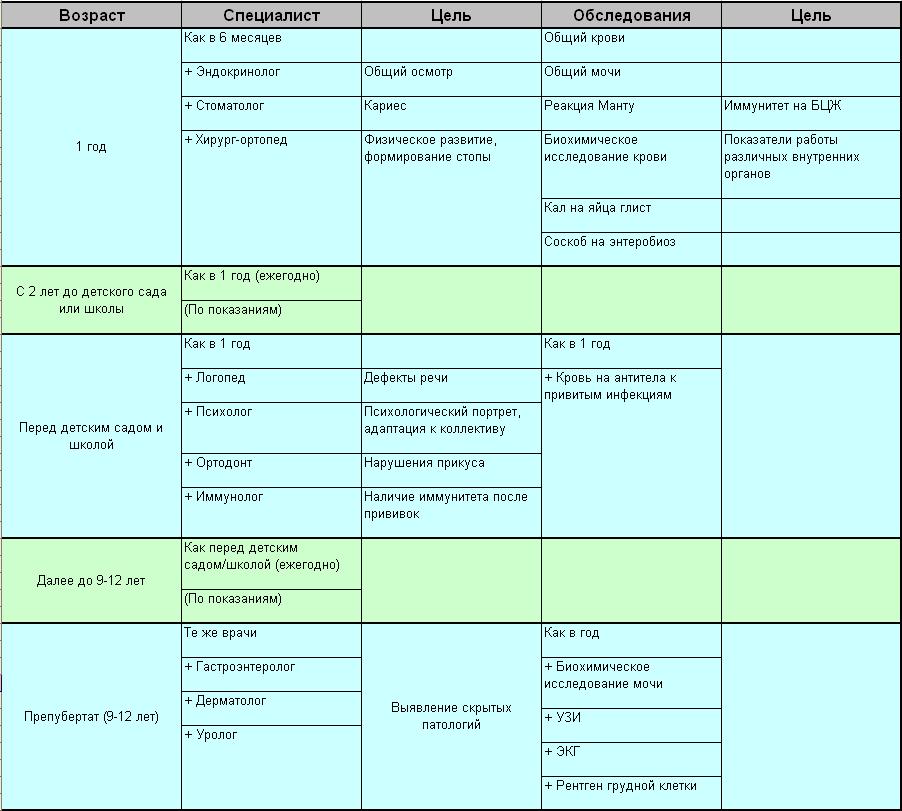 Но сначала перечислим обязанности самих родителей — их, в общем-то, совсем немного. Члены семьи должны приводить ребенка на плановые профилактические осмотры, даже если у малыша нет признаков недомогания, и сдать анализы по направлению педиатра. Также нужно ставить врача в известность о болезни ребенка (вызывать на дом или приходить на прием), осуществлять вакцинацию по направлению педиатра или писать официальный отказ от нее.
Но сначала перечислим обязанности самих родителей — их, в общем-то, совсем немного. Члены семьи должны приводить ребенка на плановые профилактические осмотры, даже если у малыша нет признаков недомогания, и сдать анализы по направлению педиатра. Также нужно ставить врача в известность о болезни ребенка (вызывать на дом или приходить на прием), осуществлять вакцинацию по направлению педиатра или писать официальный отказ от нее.
График плановых осмотров у педиатра лучше хранить дома в распечатанном виде. Впрочем, с малышами до года все понятно: профилактический прием должен проводиться раз в месяц. Такое тщательное наблюдение необходимо для того, чтобы вовремя заметить начинающуюся патологию и не дать ей развиться. Плюс этих консультаций также в том, что вы можете задавать любые вопросы о развитии ребенка, например, о выборе прикорма или беспокойном поведении перед сном.
Когда ребенку исполняется 1 месяц, наряду с педиатром его должны осмотреть невролог, офтальмолог, ортопед, отоларинголог и хирург.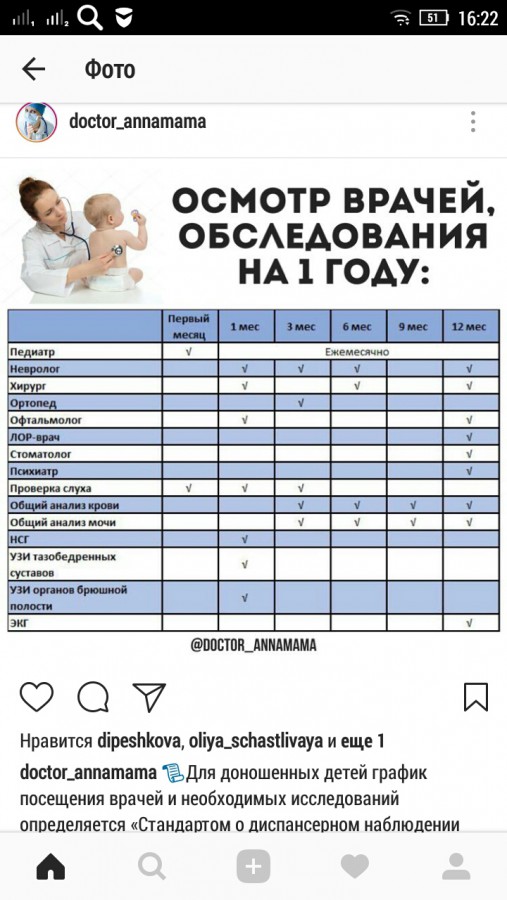 По результатам этих приемов терапевт вновь изучает информацию и, при необходимости, может назначить дополнительные анализы.
По результатам этих приемов терапевт вновь изучает информацию и, при необходимости, может назначить дополнительные анализы.
9-месячный малыш впервые знакомится со стоматологом, поскольку в этом возрасте следует контролировать прорезывание и рост зубов. А в год все перечисленные специалисты вновь осматривают ребенка.
На втором году жизни периодичность посещений педиатра не такая плотная. Если нет никаких жалоб, достаточно одного приема раз в три месяца. Прием у других специалистов, как и сдача общих анализов крови, мочи и кала, проводится всего раз в год.
Более полное обследование ждет ребенка перед поступлением в детский сад. Обычно этот момент приходится на 3-летний возраст. Малыша осматривают не только знакомые ему специалисты, но и дерматолог с логопедом. Процесс повторяется перед зачислением в 1 класс.
В 7 или 8 лет, после первого класса, из обязательного объема обследования исключаются дерматолог и логопед. Зато в 10 лет добавляется прием у эндокринолога. Девочки впервые посещают гинеколога, и всем детям делают электрокардиографию (ЭКГ). В 12 лет — следующее обследование, при котором мальчиков в первый раз осматривает уролог.
Девочки впервые посещают гинеколога, и всем детям делают электрокардиографию (ЭКГ). В 12 лет — следующее обследование, при котором мальчиков в первый раз осматривает уролог.
Вызов педиатра на дом
Если у вас бывали случаи сомнения, можно ли вызывать педиатра на дом, запомните простое правило: ребенок должен приходить в поликлинику, когда у него нет температуры и он не заразен для окружающих. Соответственно, если у малыша есть признаки ОРВИ или подозрение на инфекционное заболевание, например ветрянку — смело вызывайте врача. Стоит добавить, что если ребенок просто плохо себя чувствует, то есть его тошнит или он хочет спать, не нужно идти в поликлинику. Объясните по телефону, что состояние ребенка может ухудшиться во время ожидания очереди в поликлинике, поэтому необходим домашний визит педиатра. У нас вы без труда можете заказать выезд врача педиатра на дом. Доступные цены и высокое качество обслуживания, гарантирует грамотный осмотр, постановку диагноза и скорое выздоровление вашего ребенка.
Постановка диагноза
Лечащий педиатр обязан поставить болеющему ребенку диагноз и внятно разъяснить его родителям. Если врач не в состоянии это сделать на основе осмотра и сданных анализов, он должен дать направление к другому узкому специалисту — тоже педиатру, но с определенным уклоном в специализации.
что такое, порядок проведения, где пройти диспансеризацию ребенку в Москве
Организм ребенка — пожалуй, одна из самых хрупких систем в природе. В течение тех лет, пока наше чадо растет и развивается, мы неизбежно сталкиваемся с различными детскими недугами. Большая часть из них отступит к совершеннолетию, но до тех пор придется на личном опыте постигать особенности течения и лечения самых разных патологий — от кишечных колик и ветрянки до плоскостопия, близорукости или пролапса митрального клапана. Ничего не поделаешь: жизнь любящих мам и пап проходит в неусыпных хлопотах о здоровье ребенка.
Цели детской диспансеризации: предупрежден — значит вооружен
Что же представляет собой детская «болячка»? Непредсказуемое явление? Или все же есть возможность встретить детские недуги во всеоружии? Современная медицина предоставляет такую возможность. Именно с этой целью в здравоохранении введена система детской диспансеризации, подразумевающая регулярные профилактические осмотры и обследования маленьких пациентов — начиная с первых дней их жизни и заканчивая этапом перевода во «взрослую» поликлинику.
Именно с этой целью в здравоохранении введена система детской диспансеризации, подразумевающая регулярные профилактические осмотры и обследования маленьких пациентов — начиная с первых дней их жизни и заканчивая этапом перевода во «взрослую» поликлинику.
Как известно, не все заболевания проявляются сразу — особенно у детей младшего возраста, которые не в силах подробно объяснить родителям и врачам, что их беспокоит. Поэтому главная задача диспансеризации — выявить скрыто протекающие патологии, а также предрасположенность к ним. Кроме того, доктор должен оценить соответствие физического и психологического развития малыша возрастным нормам и при необходимости дать рекомендации родителям о том, как скорректировать то или иное отклонение. Бояться этого не надо, ведь все дети растут в своем индивидуальном темпе, самое важное — не пропустить серьезную болезнь, скрывающуюся под маской мнимого благополучия.
Основным документом, регламентирующим прохождение детской диспансеризации, является приказ Минздрава РФ от 21 декабря 2012г.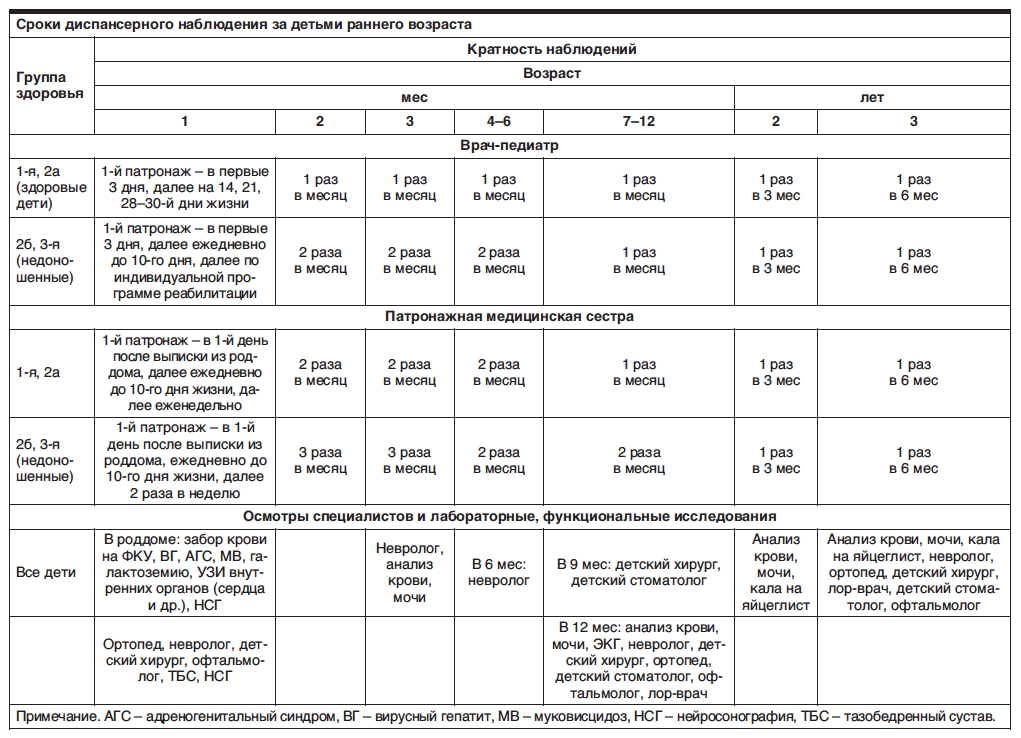 № 1346н. Там обозначен порядок обследования ребенка — с перечислением специалистов, видов анализов и процедур, рекомендованных в зависимости от возраста, и всех необходимых бумаг, которые оформляет врач-педиатр по итогам этого мероприятия. Важно знать, что каждый гражданин России имеет право на бесплатную диспансеризацию, но может по своему усмотрению пройти ее в частном порядке в любой клинике, имеющей соответствующую лицензию.
№ 1346н. Там обозначен порядок обследования ребенка — с перечислением специалистов, видов анализов и процедур, рекомендованных в зависимости от возраста, и всех необходимых бумаг, которые оформляет врач-педиатр по итогам этого мероприятия. Важно знать, что каждый гражданин России имеет право на бесплатную диспансеризацию, но может по своему усмотрению пройти ее в частном порядке в любой клинике, имеющей соответствующую лицензию.
Из приказа родители детей школьного возраста могут узнать, по каким принципам формируются «группы здоровья» для занятий физической культурой, и какие обследования ребенок будет проходить в рамках школьных медосмотров.
Чем болеют наши дети?
Эксперты отмечают, что чаще всего в повседневной практике педиатры сталкиваются с такими заболеваниями, как различные виды проявлений аллергии, бронхиальная астма и, разумеется, острые и хронические простудные заболевания. Нередко врачи выявляют у своих подопечных избыточный вес — следствие неправильного питания в семье, а также снижение зрения, что закономерно объясняется чрезмерным увлечением различными гаджетами и длительным просмотром фильмов, передач и роликов.
Когда ребенку необходимо пройти процедуру?
Нет ничего зазорного в том, чтобы почаще показывать малыша врачам — но важно соблюдать периодичность прохождения углубленных осмотров в рамках детской диспансеризации. Так, на первом году жизни такое мероприятие должно иметь место каждые три месяца: наряду с педиатром пациента осмотрят невролог, детский хирург, ортопед и офтальмолог. Плановые же посещения проходят ежемесячно.
Масштабное исследование ожидает кроху по достижении им 12-ти месяцев: в этот срок ему сделают первую электрокардиографию, а свои заключения дополнительно к основным специалистам (невролог, офтальмолог, хирург-ортопед, педиатр) вынесут детский стоматолог, ЛОР и психиатр.
Далее до трех лет никаких «крупных» осмотров — если у врачей и родителей отсутствуют веские причины для беспокойства — не предвидится. С года до двух малыша нужно будет показать врачам четырежды, с двух до трех лет — всего два раза. В 3 года — очередной всесторонний осмотр с участием детского гинеколога и уролога-андролога, а также логопеда и психолога: это нужно, чтобы оценить готовность ребенка посещать детский сад.
В 3 года — очередной всесторонний осмотр с участием детского гинеколога и уролога-андролога, а также логопеда и психолога: это нужно, чтобы оценить готовность ребенка посещать детский сад.
Потом до самой школы — водить ребенка в поликлинику на осмотр допустимо раз в год. За несколько месяцев до первого звонка здоровье будущего первоклассника вновь оценят узкие специалисты, а диагностические процедуры помогут выявить возможные хронические заболевания. После этого развернутая диспансеризация проводится в 10, 14, 15, 16 и 17 лет. Столь усиленное внимание врачей в последние годы перед совершеннолетием объясняется важностью переходного возраста, когда организм подростка претерпевает многочисленные внутренние и внешние изменения.
Как формируется программа диспансеризации
Почему в каждый определенный возрастной период ребенка осматривают разные врачи и от чего зависит «набор» анализов, которые ему предстоит сдать? Продумывая программу диспансеризации, врачи отталкивались от статистики патологий, которые чаще выявляются на каждом этапе развития организма, и тог
Кто такой педиатр? Все, что вам нужно знать
Педиатры — это врачи, прошедшие специальную подготовку, которые работают с младенцами, младенцами, подростками и молодыми людьми.
По мере взросления дети испытывают быстрые физические, эмоциональные и поведенческие изменения. Дети и подростки имеют уникальные медицинские потребности, которые могут выйти за рамки компетенции врачей, которые в основном лечат взрослых.
Продолжайте читать, чтобы узнать больше о педиатрах, в том числе о том, чем они занимаются, кого они лечат, и о квалификации, необходимой для того, чтобы стать педиатром.В этой статье также представлен список педиатрических специальностей.
Поделиться на Pinterest Педиатры могут специализироваться на лечении определенных заболеваний или возрастных категорий.
Педиатр — это врач, специализирующийся на лечении младенцев, детей, подростков и молодых людей. Педиатрическую помощь можно начать до зачатия и продолжить во время беременности.
По данным Американской академии педиатрии, установить верхний возрастной предел для педиатрической помощи непросто. Академия не рекомендует людям устанавливать возрастные ограничения на педиатрическую помощь, так как это будет зависеть от физических и психических потребностей человека.
По мере роста у детей происходят быстрые физические и психические изменения. Педиатры понимают этот факт и оценивают состояние здоровья ребенка, исходя из нормальных значений для его возраста.
Педиатры могут помочь диагностировать заболевания у детей. В зависимости от состояния родители или опекуны могут отвезти своих детей к педиатру первичного звена или педиатру.
Многие педиатры работают врачами первичного звена. Педиатр этого типа выполняет регулярные проверки здоровья и благополучия.Они также диагностируют и лечат широкий спектр общих заболеваний, проводят вакцинацию и дают соответствующие советы по здоровью молодым людям и их родителям или опекунам.
Другие педиатры специализируются на лечении определенных заболеваний или возрастных категорий. Примеры педиатрических специальностей включают следующее:
Медицина для подростков специалисты специализируются на уходе в подростковом возрасте, от 11 до 21 года.
Педиатры интенсивной терапии помогают командам медицинских работников, которые лечат детей в нестабильных или критических состояниях здоровья.Эти педиатры обычно работают в отделениях интенсивной терапии на базе больниц.
Педиатры, занимающиеся развитием и поведением, оценивают поведенческое развитие детей и подростков. Специалисты в этой области диагностируют и лечат проблемы развития, обучения и поведения у молодых людей.
Педиатры, занимающиеся жестоким обращением с детьми, обладают специальной подготовкой, опытом и навыками, необходимыми для оценки того, мог ли ребенок испытать жестокое обращение или пренебрежение.
Детские онкологи специализируются на диагностике и лечении различных видов рака у детей.
Детские кардиологи диагностируют и лечат различные сердечные заболевания у детей. Многие детские кардиологи тесно сотрудничают с детскими кардиохирургами при выборе наилучших стратегий лечения.
Детские пульмонологи диагностируют, лечат и ведут детей с проблемами дыхания и заболеваний легких.
Детская ревматология лечения детей и подростков, которые имеют опорно-двигательного расстройства, такие как ювенильный ревматоидный артрит и хронические боли.
Детские нефрологи специализируются на лечении заболеваний мочевыделительной системы, включая инфекции мочевыводящих путей и заболевания почек.
Детские неврологи занимаются лечением и лечением неврологических расстройств у детей. Неврологические состояния, которые присутствуют в детстве, могут сохраняться в зрелом возрасте. Детские неврологи наблюдают за лечением своих пациентов от постановки диагноза до подросткового возраста.
Неонатально-перинатальные педиатры оказывают помощь младенцам до, во время и после родов.Также лечат недоношенных и тяжелобольных новорожденных.
Детские гастроэнтерологи следят за здоровьем пищеварительной системы молодых людей.
Детские эндокринологи специализируются на эндокринной системе и гормонах, которые она вырабатывает. Эндокринолог может лечить множество заболеваний у детей, включая диабет.
Педиатры предоставляют широкий спектр медицинских услуг, от проверок состояния здоровья и благополучия до лечения сложных заболеваний.
Педиатры обычно проводят следующие процедуры:
- медицинские осмотры
- делают прививки
- лечение травм, включая переломы и вывихи
- оценивают физическое, эмоциональное и социальное развитие ребенка
- назначают лекарства, такие как обезболивающие и антибиотики
- предоставление общих медицинских консультаций
- диагностика и лечение различных заболеваний
- соединение семей с другими педиатрами, при необходимости
Специалисты-педиатры получают дополнительное образование и подготовку по конкретным методам лечения и диагностическим процедурам.Например, детский кардиолог (кардиолог) обладает передовыми знаниями и опытом лечения сердечных заболеваний у детей. Они также могли пройти обучение для выполнения различных видов сердечных тестов и процедур.
Они также могли пройти обучение для выполнения различных видов сердечных тестов и процедур.
Педиатр первичного звена может не обладать квалификацией или опытом, необходимыми для лечения сложных заболеваний, и может направить семью к соответствующему педиатру для дальнейшего обследования и лечения.
Родители и опекуны могут водить своего ребенка к педиатру для периодических посещений, когда он здоров.Посещения для благополучия ребенка — это возможность для родителей и опекунов задать любые вопросы, которые могут у них возникнуть относительно здоровья их ребенка. При необходимости педиатры также могут делать прививки во время этих посещений.
По оценкам Центров по контролю и профилактике заболеваний (CDC), каждый шестой ребенок в возрасте от 3 до 17 лет имеет хотя бы одну проблему с развитием или поведением. Раннее выявление и лечение могут улучшить долгосрочные результаты для маленьких детей.
Во время медицинского осмотра педиатр оценивает физическое и эмоциональное развитие ребенка. Они также могут задавать вопросы о еде, сне и социальных привычках ребенка. Педиатры могут сообщить родителям и учителям, если у их ребенка есть какие-либо признаки, указывающие на физические или поведенческие проблемы.
Они также могут задавать вопросы о еде, сне и социальных привычках ребенка. Педиатры могут сообщить родителям и учителям, если у их ребенка есть какие-либо признаки, указывающие на физические или поведенческие проблемы.
Компания March of Dimes рекомендует родителям или опекунам отвести своего ребенка к педиатру для осмотра ребенка примерно семь раз в течение первого года их жизни. Детям в возрасте от 1 до 2 лет следует посещать педиатра каждые 3-6 месяцев.
Родители или опекуны, которые постоянно беспокоятся о здоровье своего ребенка, должны позвонить или записаться на прием к педиатру своего ребенка.
Люди должны обратиться в отделение неотложной помощи, если у ребенка температура 40 ° C или выше, или если лихорадка сопровождается судорогами, спутанностью сознания, постоянным плачем или затрудненным дыханием. Вызовите скорую помощь, если у ребенка младше 2 месяцев ректальная температура составляет 100,4 ° F (38 ° C).
Любой родитель или опекун, который думает, что их ребенку требуется неотложная медицинская помощь, должен обратиться в ближайшее отделение неотложной помощи.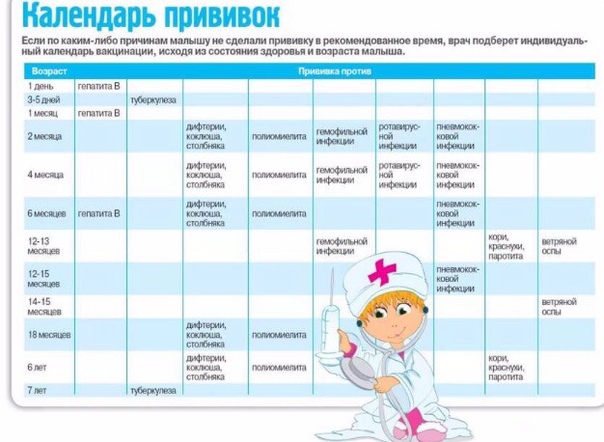
Педиатры должны иметь обширную подготовку и образование, а также иметь лицензию, прежде чем они начнут лечить детей.
Согласно Американскому совету по педиатрии, педиатры должны пройти трехлетнюю программу резидентуры по педиатрии после того, как они закончат медицинский институт.
Некоторые педиатры начинают свою общую практику по уходу после окончания ординатуры, в то время как другие участвуют в программах стипендий, где они получают дополнительную подготовку по педиатрическим специальностям.
Педиатры должны получить государственную лицензию, прежде чем они смогут начать свою практику. Точные требования для получения лицензии варьируются в зависимости от штата.
Большинство педиатров идут еще дальше и получают сертификат совета. Сертифицированные педиатры проходят непрерывное профессиональное образование на протяжении всей своей карьеры.
Американская академия педиатрии определяет подростков как лиц в возрасте от 11 до 21 года. Педиатры могут продолжать посещать молодых людей в подростковом возрасте. Родители или их дети могут почувствовать себя более комфортно, перейдя к педиатру, который специализируется на лечении подростков.
Родители или их дети могут почувствовать себя более комфортно, перейдя к педиатру, который специализируется на лечении подростков.
Педиатрическая помощь обычно распространяется на людей до 21 года.Однако это возрастное ограничение не является обязательным, и некоторые страховые компании прекращают оказание педиатрической помощи после того, как человеку исполнится 18 лет, согласно заявлению Американской академии педиатрии.
Педиатр — это врач, который лечит младенцев, детей, подростков и молодых людей. Педиатры могут работать в качестве терапевтов или специализироваться на лечении детей определенного возраста или детей с определенными заболеваниями.
Родители и опекуны могут рассчитывать на частые посещения педиатра младенцев и маленьких детей.Дети старшего возраста и подростки могут получать пользу от ежегодных посещений врача.
Люди могут выбрать переход к врачам, которые лечат взрослых в позднем подростковом или раннем взрослом возрасте. Решение о смене врача зависит от ребенка, его педиатра и, в некоторых случаях, от страхового покрытия.
Как стать педиатром
Обзор
Педиатр — это врач, обученный удовлетворять медицинские и медицинские потребности пациентов в возрасте до 21 года, и он несет ответственность за гораздо больше, чем просто раздаёт леденцы на палочке беспокойным малышам и отвечает на безумные, средние -ночные телефонные звонки по поводу лихорадочного ребенка.Обладая знаниями и навыками для диагностики, лечения и предотвращения распространенных (и не очень распространенных) заболеваний и состояний, от которых страдают молодые пациенты, педиатр проходит в среднем 13 лет обучения и образования, чтобы стать поставщиком медицинских услуг. Дети.
Кто такой педиатр?
Педиатр специализируется на оказании медицинской помощи более молодым пациентам (от рождения до достижения ими совершеннолетия), которая может длиться до 21 -го -го дня рождения, но, по крайней мере, до подросткового возраста.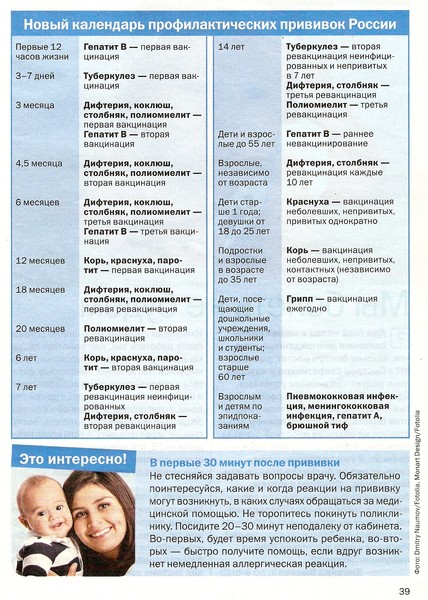 В обязанности педиатра входит не только диагностировать и лечить недуги, от которых обычно страдают младенцы, дети, подростки и молодые люди, но и помогать своим маленьким пациентам поддерживать хорошее здоровье.
В обязанности педиатра входит не только диагностировать и лечить недуги, от которых обычно страдают младенцы, дети, подростки и молодые люди, но и помогать своим маленьким пациентам поддерживать хорошее здоровье.
Педиатры в основном обучены:
- Диагностируйте и лечите заболевания, обычно связанные с детьми, а также учитывайте особые медицинские потребности молодых пациентов, такие как генетические дефекты, злокачественные новообразования, детские инфекции и травмы.
- Оцените подходы к лечению, подходящие для конкретного возраста пациента.
- Проводите ежегодные осмотры, плановые осмотры и вакцинацию.
- Определите, нормально ли растет и развивается ребенок.
- Заказать соответствующие анализы, прописать лекарства и выполнить медицинские процедуры.
- Оказывать медицинскую помощь детям с острым или хроническим заболеванием.
- Работа над снижением младенческой и детской смертности.
Хотя физическое благополучие играет важную роль в роли педиатра, некоторые профилактические меры и консультации, которые они предоставляют детям, могут включать вопросы, связанные с диетой, физическими упражнениями и гигиеной. Педиатр также занимается ранним выявлением и лечением других проблем, которые могут повлиять на рост, развитие и безопасность ребенка, таких как поведенческие трудности, социальные стрессы, нарушения развития, трудности с основными функциями, а также тревожные расстройства и депрессия. .
Педиатр также занимается ранним выявлением и лечением других проблем, которые могут повлиять на рост, развитие и безопасность ребенка, таких как поведенческие трудности, социальные стрессы, нарушения развития, трудности с основными функциями, а также тревожные расстройства и депрессия. .
Короче говоря, педиатрия — это специальность медицины, которая в основном занимается физическим, эмоциональным и социальным здоровьем детей. Также существует множество дополнительных специальностей , которыми педиатр может заниматься для оказания помощи пациентам с более конкретными проблемами.
Например, детские аллергологи лечат и наблюдают за детьми с проблемами иммунной системы, астмой и с аллергическими реакциями на пищу, лекарства и окружающую среду.
Другие примеры включают:
- Детские анестезиологи помогают в ведении новорожденных и детей, перенесших операцию.
- Педиатр занимается лечением младенцев и детей с проблемами со здоровьем, влияющими на их развитие, такими как мышечная дистрофия, физические уродства и СДВГ.

- Детские кардиологи обучены выполнять эхокардиограммы детям с сердечными заболеваниями.
- Есть дерматологи, которые специализируются в первую очередь на лечении кожных заболеваний у детей.
- Детские урологи проходят дополнительное обучение тому, как проводить операции на половых органах и мочевыводящих путях младенцам и детям.
Образовательный курс
Докторантура — это образовательное требование начального уровня для педиатров.
Пошаговая образовательная программа педиатра
1. Получите степень бакалавра. Минимальное требование для поступления в медицинскую школу — не менее трех лет обучения в колледже или университете. Однако большинство студентов-медиков получают степень бакалавра или ученую степень к моменту поступления в медицинский вуз.В то время как некоторые студенты поступают на предварительную медицинскую программу, чтобы стать педиатром, другие удовлетворяют предварительным требованиям, пройдя курсы математики и естественных наук, таких как физика, биология и химия (неорганическая и органическая). Студенты, у которых есть четкая цель стать педиатром при поступлении в бакалавриат, могут выбрать специальность детской психологии или другой дисциплины, тесно связанной с педиатрией.
Студенты, у которых есть четкая цель стать педиатром при поступлении в бакалавриат, могут выбрать специальность детской психологии или другой дисциплины, тесно связанной с педиатрией.
2. Подать заявление в медицинский вуз. Получение звания доктора медицины (MD) или доктора остеопатии (D.О.) Чтобы стать педиатром, необходима степень. При подаче заявления в медицинский вуз обычно просят прислать баллы MCAT вместе с заявлением. Приемный экзамен в медицинский колледж — это стандартизированный экзамен, который измеряет знания и понимание физических и биологических наук. Студент обычно сдает экзамен на третьем году обучения в бакалавриате.
3. Пройти программу медицинского вуза. Медицинская школа обычно длится четыре года .Курсовая работа в течение первых двух лет обучения в медицинской школе включает подготовку по анатомии, биохимии, физиологии, фармакологии и медицинской этике. Остальные два года обучения уходят на обучение уходу за пациентами в медицинских учреждениях (например, в больнице или клинике), которые проходят под наблюдением опытных врачей. За это время студенты изучают несколько специальностей, включая внутреннюю медицину, семейную практику, кардиологию, гинекологию, психиатрию и хирургию.
За это время студенты изучают несколько специальностей, включая внутреннюю медицину, семейную практику, кардиологию, гинекологию, психиатрию и хирургию.
4. Получите ординатуру по педиатрии. По окончании медицинского вуза, выпускник становится врачом, но еще не полностью подготовлен. Следующим шагом является прохождение трехлетней резидентуры по утвержденной программе для дальнейшего изучения лечения детей, которое проходит под наблюдением опытных педиатров.
5. Получите стипендию по специальности (по желанию). Врач, желающий специализироваться в подобласти педиатрии (например, в отделении интенсивной терапии, неонатологии или медицинской генетике), будет проходить стипендиальную программу.В зависимости от специальности обучение длится от двух до трех лет.
6. Получить лицензию. Все врачи в Соединенных Штатах должны получить лицензию, чтобы практиковать в любом штате по своему выбору. Лицензионные требования различаются от штата к штату, но все они включают сдачу экзамена, состоящего из двух частей.
7. Получите сертификат платы (необязательно). Педиатры также могут получить сертификат, сдав еще один экзамен. Стать сертифицированным советом по узкой специальности означает пройти отдельный процесс сертификации, связанный с этой конкретной областью педиатрии.
Карьерный путь
Врачи, прошедшие специальную подготовку по уходу и лечению детей, а также обладающие глубоким пониманием здоровья ребенка, нанимаются для работы в самых разных учреждениях, учреждениях, окружающей среде и отраслях, включая здравоохранение учреждения, общественные центры здоровья, школы, медицинские группы, больничные кассы, государственные клиники и, конечно же, больницы. Педиатры также присоединяются к индивидуальным и многопрофильным группам частной практики.
В условиях больницы педиатры часто выполняют контролирующую роль. Часто они принимают в больницу маленьких пациентов и берут на себя ответственность за заказ необходимых анализов и лекарств. Они также решают, какие процедуры или методы лечения необходимы, и консультируются с персоналом больницы, чтобы обеспечить здоровье и выздоровление пациента.
Они также решают, какие процедуры или методы лечения необходимы, и консультируются с персоналом больницы, чтобы обеспечить здоровье и выздоровление пациента.
Педиатры, специализирующиеся на неонатологии, также нанимаются больницами для лечения недоношенных и больных новорожденных в отделении интенсивной терапии новорожденных.Педиатры, работающие в больницах, также могут стать медицинскими директорами или заведовать педиатрическим отделением в большой больнице.
Детские больницы постоянно ищут квалифицированных, хорошо подготовленных педиатров с дополнительным обучением по специальности, как это видно у детских гематологов / онкологов, которых нанимают для диагностики и лечения младенцев и детей с заболеваниями крови и раковыми опухолями.
Академические круги нанимают педиатров для преподавания в программах медицинских школ, а также проводят исследования в колледжах, университетах, фармацевтических компаниях и других отраслях.
Работодатели, нанимающие педиатров, обычно ищут в кандидате следующие качества :
- Навыки аудирования, необходимые для получения историй болезни от родителей, а также для расшифровки объяснений ребенка о его симптомах и недугах.

- Отличные коммуникативные навыки, чтобы объяснять диагноз и процедуры родителям (и во многих случаях детям и подросткам).
- Терпение и хорошее отношение, чтобы хорошо обращаться с детьми, которые часто опасаются посещения врача.
- Очень наблюдателен и способен распознавать незначительные изменения в состоянии пациента, чтобы знать, когда пора действовать соответствующим образом. Это качество также помогает врачу решать сложные диагностические задачи.
- Сострадательный характер, так как и родители, и дети нуждаются в поддержке и сочувствии во время обследований и лечения.
- Демонстрирует легкую доступность, поскольку неотложные ситуации часто возникают у молодых пациентов. Педиатры часто дежурят, отвечают на вопросы запаниковавших родителей и при необходимости помещают детей в больницу.
Хотя выполнение всех образовательных и обучающих требований является наиболее важной частью приема на работу педиатром, кандидаты на работу могут повысить свои шансы произвести впечатление на работодателя с помощью некоторых из следующих предложений:
- Присоединитесь к группе, связанной с педиатрией: Чтобы получить доступ к потенциальным вакансиям и стать более активным в педиатрическом сообществе, членство в ассоциации или обществе — один из лучших способов войти в путь.
 Американская академия педиатрии (AAP) — одна из самых известных ассоциаций педиатров, которая связывает своих членов с профессиональными ресурсами, образовательными инструментами, онлайн-досками обсуждений, вебинарами и сетевыми возможностями, такими как ежегодные конференции и семинары. Попробуйте стать частью как национальных, так и региональных групп.
Американская академия педиатрии (AAP) — одна из самых известных ассоциаций педиатров, которая связывает своих членов с профессиональными ресурсами, образовательными инструментами, онлайн-досками обсуждений, вебинарами и сетевыми возможностями, такими как ежегодные конференции и семинары. Попробуйте стать частью как национальных, так и региональных групп. - Обучение по узкой специальности: Работодатели постоянно ищут врачей-педиатров, обученных по узкой специальности, такой как неонатология, где врачи получают дополнительный опыт ухода за недоношенными детьми и могут помочь в лечении и уходе за 1 из каждых 9 детей, рожденных недоношенными в стране. Соединенные Штаты, как заявили Центры по контролю и профилактике заболеваний (CDC).
- Начало публикации: Стать авторитетом в определенной теме или области педиатрии увеличивает шансы быть нанятым работодателем, который хотел бы, чтобы в его штат входил кто-то, хорошо разбирающийся в конкретном аспекте педиатрии.
 Это включает публикацию справочников, личных аккаунтов, статей в уважаемых журналах и оригинальных исследований.
Это включает публикацию справочников, личных аккаунтов, статей в уважаемых журналах и оригинальных исследований. - Обладая уникальным опытом: Педиатры с уникальным опытом лечения детей всех возрастов и с различными физическими состояниями являются более привлекательным кандидатом.Говорить на другом языке — это еще один способ претендовать на большее количество должностей и соответствовать конкретным потребностям определенных работодателей.
Согласно отчету о компенсации врачам Medscape (2014 г.), те, кто работает в педиатрии, получали в 2013 г. среднюю зарплату 181 000 долларов, что является третьей по величине специальностью среди всех других типов врачей. С положительной стороны, педиатры, опрошенные Medscape, сообщили об увеличении доходов на 4,9% по сравнению с прошлогодним отчетом.
Средняя годовая заработная плата педиатров также варьируется в зависимости от нескольких факторов, таких как многолетний опыт работы, география и место (или метод) работы. Например, педиатры, проживающие в Южно-Центральном и Юго-восточном регионах, заработали больше всего в 2013 году — от 186 до 199 тысяч долларов. Те, кто получал низкую зарплату, жили на северо-востоке и северо-западе страны и получали домой в среднем 175 000 долларов.
Например, педиатры, проживающие в Южно-Центральном и Юго-восточном регионах, заработали больше всего в 2013 году — от 186 до 199 тысяч долларов. Те, кто получал низкую зарплату, жили на северо-востоке и северо-западе страны и получали домой в среднем 175 000 долларов.
Место работы педиатра также играет роль в том, сколько денег он зарабатывает в год. Те, кто работают в офисных групповых практиках, получали самые высокие зарплаты с годовым доходом от 190 000 до 193 000 долларов США в многопрофильных и узкоспециализированных практиках, соответственно.
Дополнительная рабочая среда и цифры средней годовой заработной платы для педиатров, на которые следует обратить внимание:
- Организации здравоохранения — 189 000 долларов США
- больниц — 177000 долларов
- Сольные практики в офисе — 173000 долларов
- Академический (не госпитальный), исследовательский, военный и правительственный — 164 000 долларов
- Амбулатория — 154 000 долларов
«Доход врача, и в частности педиатра, — это еще не вся« слава », которой он был раньше, но у педиатров есть все основания для финансового успеха в своей карьере», — говорит Стивен Дж. Halm, DO, FAAP, FACP, в обзоре образа жизни педиатра на его веб-сайте YourPediatrician.com, Inc. «Как педиатр, в частности, вы должны признать, что вы будете зарабатывать меньше денег, чем врачи в большинстве других специальностей. области «.
Halm, DO, FAAP, FACP, в обзоре образа жизни педиатра на его веб-сайте YourPediatrician.com, Inc. «Как педиатр, в частности, вы должны признать, что вы будете зарабатывать меньше денег, чем врачи в большинстве других специальностей. области «.
Перспективы трудоустройства для педиатров превосходны с большим количеством возможностей для врачей продвигаться, специализироваться и / или расширяться в своей области. Например, некоторые педиатры переходят на руководящие и административные должности, а также становятся медицинскими директорами в больницах.
Спрос на педиатров будет продолжать расти с появлением множества вариантов обслуживания сельских и малообеспеченных сообществ по всей территории Соединенных Штатов. Более крупные города, такие как Нью-Йорк; Сан-Антонио, Техас; Гринсборо, Северная Каролина; Джексонвилл, Флорида; и Лос-Анджелес, Калифорния, все упоминаются как испытывающие нехватку врачей первичной медико-санитарной помощи, в том числе педиатров.
Начало частной практики…
Педиатр, заинтересованный в открытии частной практики, может сосредоточиться на оказании общей помощи пациентам или сосредоточиться на предоставлении услуг, связанных с узкой специализацией, например детской гастроэнтерологией, детской ортопедией или детской пульмонологией.
От большей свободы в принятии решений по уходу за пациентами до возросших управленческих обязанностей педиатры жонглируют множеством плюсов и минусов при ведении собственной практики.
Помимо большего контроля над лечением пациентов, педиатры также имеют более гибкий график работы. Те, кто занимается частной практикой, могут по своему выбору принимать пациентов только в определенные дни недели, в течение определенного периода времени или на неполный рабочий день, если они решат разделить свое время в другом месте.Кроме того, педиатры, работающие не по найму, обычно зарабатывают в среднем более высокий доход по сравнению с теми, кто работает на оплачиваемой должности; Medscape оценивает разницу в 203 000 долларов против 172 000 долларов в 2013 году.
Тем не менее, педиатр должен проявлять большую упорядоченность, эффективность, организационные навыки и уделять внимание деталям при балансировании обязанностей, связанных с уходом за пациентами и выполнением требований ведения медицинского бизнеса.
Самозанятым педиатрам следует ожидать:
- Принимайте финансовые решения, например, оценивайте начальные затраты, подайте заявку на получение бизнес-кредита и арендуйте надлежащие офисные помещения.
- Оборудуйте частную практику соответствующими инструментами, оборудованием, программным обеспечением и другой мебелью.
- Разработайте практические правила, которые включают получение надлежащей страховки и получение соответствующих юридических рекомендаций.
- Нанимайте, контролируйте и оплачивайте сотрудников.
- Храните упорядоченные файлы, отправляйте документы, обрабатывайте требования о возмещении и преодолевайте любые возникающие препятствия страховой компании.
- Будьте готовы к созданию нового бизнеса путем налаживания контактов с местными жителями, создания бюджета на рекламу и продвижения практики как онлайн, так и офлайн.

Спрос на педиатров всегда будет большим, поскольку, по данным Детского центра, в США ежегодно рождается чуть более 4 миллионов младенцев. Врачи, специализирующиеся на уходе за младенцами, подростками и молодыми людьми, найдут множество возможностей для работы и расширения своих интересов. Хотя образовательный путь к изучению того, как стать педиатром, долог и дорог, преимущества и награды, которые ждут нового врача, того стоят.
Дополнительные ресурсы
похожие темы
До того, как в 1764 году был опубликован первый учебник по педиатрии, были опубликованы и другие книги по этой теме, в том числе Маленькая книга по детским болезням и лечению (1472), Ein Regiment der Jungerkinder (1473) и две другие, которые составляют Pediatric Incunabula (четыре учебника по педиатрии). |
Первая детская больница открылась в Париже, Франция, в 1802 году. |
Чтобы стать педиатром сегодня, студент должен закончить 4 года в университете или колледже, 4 года в медицинской школе, 1 год стажировки и 2 года резидентуры, после чего следует получить сертификат совета.Это 11-летний процесс после окончания средней школы. |
Педиатры несут ответственность за различные процедуры, включая обследования, сбор анамнеза пациентов, выполнение диагностических тестов, направление своих пациентов к специалистам при необходимости, интерпретацию результатов тестов, диагностику болезни и назначение лечения, а также работу в чрезвычайных ситуациях, таких как переломы костей или внезапные переломы. болезни. |
Педиатры также могут стать специалистами в определенной области медицины, включая неврологию, аллергию и иммунологию, кардиологию, неотложную медицину, эндокринологию, гастроэнтерологию, гематологию, инфекционные заболевания, реанимацию, онкологию, хирургию и многие другие. |
Некоторые педиатры специализируются на жестоком обращении с детьми, педиатрии развития и поведенческой педиатрии и социальной педиатрии. |
Большинство педиатров заботятся о своих пациентах до тех пор, пока им больше не потребуется согласие родителей, однако некоторые будут продолжать лечение до достижения ребенком 21 года. |
Выбрать педиатра можно еще до рождения или усыновления ребенка. |
Большинство педиатров в США зарабатывают в среднем 81 доллар в час, но в некоторых штатах этот показатель выше.В Айове и Небраске средние зарплаты выше. |
Большинство педиатров стараются по возможности предотвращать болезни и болезни. Они поощряют регулярные осмотры для выявления любых проблем и поддерживают здоровый выбор. |
Педиатры отслеживают физический рост и развитие ребенка с момента его рождения, что в большинстве случаев помогает выявлять проблемы сразу же после их возникновения. |
В мире есть много больниц, специализирующихся на педиатрической медицине.Некоторые из них включают больницу для больных детей Торонто, вдохновленную лондонской больницей для больных детей. |
Самая большая больница и исследовательский центр в педиатрии — Бостонская детская больница. Педиатрическая больница Торонто — вторая по величине. |
IELTS Writing Task 2 Образец 49
IELTS Writing Task 2 Пример 49 — Молодым людям рекомендуется работать или путешествовать в течение года между окончанием средней школы
- Подробности
- Последнее обновление: четверг, 29 сентября 2016 г. 12: 09
- Написано IELTS Mentor
- Хиты: 217450
IELTS Writing Task 2 / IELTS Essay:
Вы должны потратить около 40 минут на это задание.
В некоторых странах молодых людей поощряют работать или путешествовать в течение года между окончанием средней школы и поступлением в университет.
Обсудите преимущества и недостатки для молодых людей, решивших это сделать.
Обоснуйте свой ответ и включите соответствующие примеры из ваших собственных знаний или опыта.
Вы должны написать не менее 250 слов.
Модель Ответ 1:
В наши дни во многих странах молодые люди часто делают перерыв в учебе после окончания средней школы.Эта тенденция не ограничивается богатыми студентами, у которых есть деньги на поездки, но также очевидна среди более бедных студентов, которые решили работать и стать экономически независимыми на какое-то время.
Причины этой тенденции могут заключаться в признании того факта, что молодой человек, который сразу переходит из школы в университет, довольно ограничен с точки зрения общих знаний и опыта в мире. Напротив, те, кто какое-то время зарабатывали на жизнь или путешествовали в другие места, имеют более широкий взгляд на жизнь и лучшие личные ресурсы, на которые можно опираться. Они имеют тенденцию быть более независимыми, что является очень важным фактором в академической учебе и исследованиях, а также дает им преимущество с точки зрения решения проблем студенческой жизни.
Они имеют тенденцию быть более независимыми, что является очень важным фактором в академической учебе и исследованиях, а также дает им преимущество с точки зрения решения проблем студенческой жизни.
Тем не менее, брать отпуск в таком важном возрасте, безусловно, несет в себе опасность. Молодые люди могут в конечном итоге никогда не вернуться к учебе или им будет сложно повторно адаптироваться к академической среде. Они могут подумать, что лучше продолжить работу или заняться чем-то совершенно отличным от университетского.Но в целом я думаю, что сегодня это менее вероятно, когда академическая квалификация важна для получения разумной карьеры.
Я считаю, что молодых людей следует поощрять к расширению своего кругозора. Это лучший способ получить ясное представление о том, что они надеются сделать со своей жизнью и почему. Студенты с такой точкой зрения обычно являются наиболее эффективными и мотивированными, и годичный перерыв может быть лучшим способом добиться этого.
(примерно 291 слово)
(Типовой ответ подготовлен разработчиком сайта.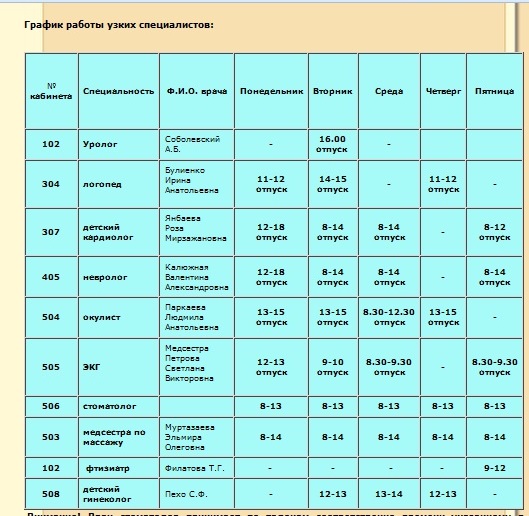 Однако обратите внимание, что это только один пример из многих возможных ответов. Вы должны уловить основные моменты этого эссе и систематизировать их в своем собственном стиле)
Однако обратите внимание, что это только один пример из многих возможных ответов. Вы должны уловить основные моменты этого эссе и систематизировать их в своем собственном стиле)
Модель Ответ 2:
Народы разделены по вопросу о том, что страны должны поощрять молодежь к работе или поездкам до поступления в университет. Некоторые люди думают, что студентам лучше учиться в университете, в то время как другие считают, что путешествия и работа до поступления в университет для получения формального образования лучше для студентов, чтобы понять мир.На мой взгляд, для студентов очень важно развивать общение, достигать зрелости и развивать профессиональные отношения, и более поздний подход — лучший способ достичь этого.
В первую очередь, это подготовит студентов к высшему образованию. В школе ученики не созрели до конца. Даже некоторые остаются ребячливыми в мышлении и поведении. В университете студент встречается с разными типами людей, поэтому для этого требуется хорошее понимание и стадия умственной зрелости. Кампус университета предоставляет специальные и глубокие знания в определенной области, которые требуют усердной работы и способности к обучению. Поскольку университетское образование и преподаватели готовят студентов к выживанию в реальном мире на собственной основе в любом месте, некоторые предыдущие поездки и опыт работы даже ускорили бы это.
Кампус университета предоставляет специальные и глубокие знания в определенной области, которые требуют усердной работы и способности к обучению. Поскольку университетское образование и преподаватели готовят студентов к выживанию в реальном мире на собственной основе в любом месте, некоторые предыдущие поездки и опыт работы даже ускорили бы это.
Кроме того, поможет разобраться в профессиональной жизни. Это предоставит студенту важный опыт, позволяющий управлять учебой с помощью работы, потому что в высших учебных заведениях студенты должны финансировать свое обучение или работать в исследовательских лабораториях.Работа в магазине или небольшом офисе научит студентов понимать рабочее давление, сотрудничать с коллегами и выполнять задание в срок. В школьные годы я работал в магазине по продаже наркотиков, где я научился убеждать и охлаждать разгневанного покупателя во время продажи. Позже это оказалось ценным опытом на моем университетском уровне.
Наконец, это дает возможность улучшить коммуникативные навыки.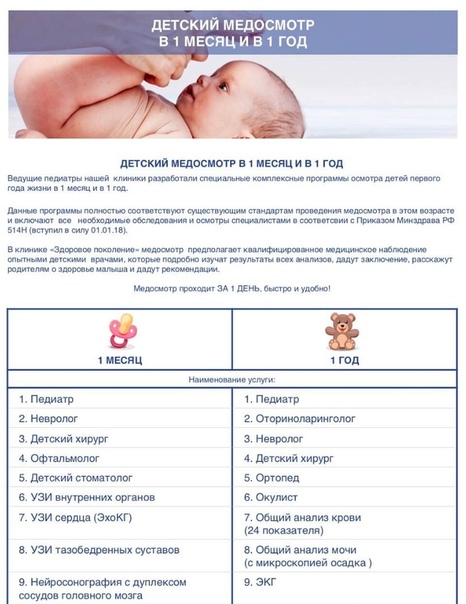 Коммуникативные навыки являются важной частью не только на рабочем месте, но и в учебном центре.Обладая прекрасной речью и уважительным отношением, можно завоевать расположение противников. Путешествие заставляет человека делиться взглядами и изучать различные культуры, языки других народов. Обмен мнениями обогащает говорящие способности.
Коммуникативные навыки являются важной частью не только на рабочем месте, но и в учебном центре.Обладая прекрасной речью и уважительным отношением, можно завоевать расположение противников. Путешествие заставляет человека делиться взглядами и изучать различные культуры, языки других народов. Обмен мнениями обогащает говорящие способности.
Подводя итог, очевидно, что работа перед университетом и путешествия — жизненно важные события. Они не только подготавливают человека к гражданской жизни и зрелости, но и помогают улучшить коммуникативные навыки.
(Приблизительно 350 слов)
[by — Tersem ]
Модель Ответ 3:
Мужчины экспериментировали со всеми возможными способами, чтобы вести лучшую жизнь.Таким образом, подросткам разрешается исследовать мир до получения высшего образования, работая или путешествуя. Прежде чем будет сделан разумный вывод, мы обсудим как преимущества, так и недостатки.
Было доказано, что каникулы после окончания средней школы выгодны для молодежи. Первоначально, посещая места, люди будут знакомиться с различными культурами, традициями и широким кругом людей, и эти посещения будут полезны для получения социальных знаний.Это помогает им в учебе; например, при проведении диссертации, связанной с сообществом. Далее будет добавлен предыдущий опыт работы, поскольку он готовит их к работе. Более того, многие компании предпочитают опытных сотрудников.
Первоначально, посещая места, люди будут знакомиться с различными культурами, традициями и широким кругом людей, и эти посещения будут полезны для получения социальных знаний.Это помогает им в учебе; например, при проведении диссертации, связанной с сообществом. Далее будет добавлен предыдущий опыт работы, поскольку он готовит их к работе. Более того, многие компании предпочитают опытных сотрудников.
Однако есть несколько недостатков в отправке их на работу или в тур. Будет нарушен учебный процесс. В результате студенты могут не проявлять интереса к высшему образованию, в то время как некоторые из них продолжают работать в том же секторе. По мере того как молодые люди начинают зарабатывать деньги работой, они могут склоняться к вредным привычкам, таким как курение, употребление алкоголя, наркомания и так далее.Наконец, поездка на длительный период может повлиять на их финансовое положение, если у них закончатся деньги, которые могут погрязнуть в долгах.
В целом очевидно, что, хотя поощрение молодежи к работе или поездкам дает мало преимуществ, недостатки перевешиваются.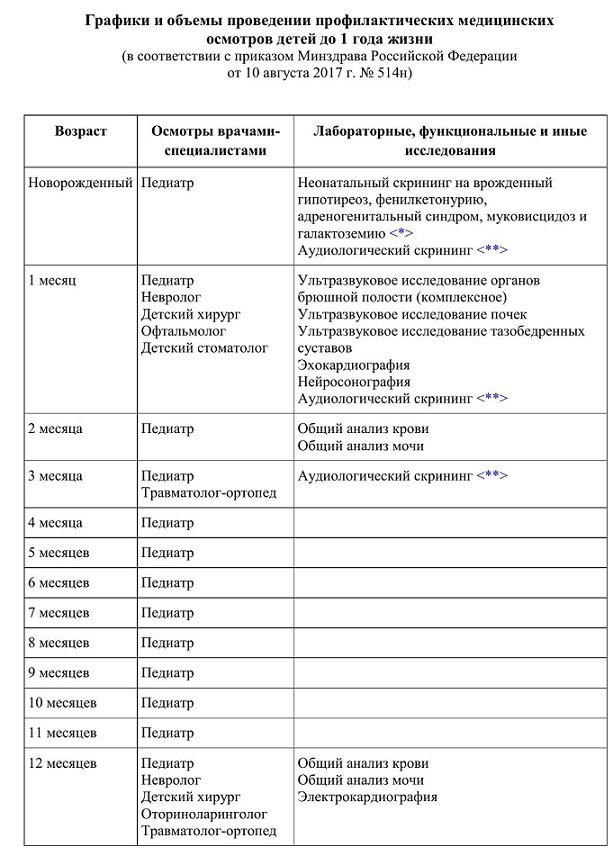 Поэтому я считаю, что молодые люди должны иметь продолжение учебы, чтобы преуспевать в жизни.
Поэтому я считаю, что молодые люди должны иметь продолжение учебы, чтобы преуспевать в жизни.
(Примерно 253 слова)
[by — Mohana ]
Типовой ответ 4:
В некоторых странах очень распространен перерыв в учебе после школы и перед поступлением в университет.Многие люди берут перерыв на год, чтобы путешествовать и исследовать разные страны, или они могут устроиться на работу, чтобы получить опыт. У этой практики есть как плюсы, так и минусы.
Прежде всего, перерыв действительно может помочь в омоложении людей. Путешествуя, вы приобретаете много опыта. Обычно, когда люди учатся в средней школе, они живут в защищенной домашней среде; В случае возникновения каких-либо проблем, вы можете обратиться за помощью и советом к родителям и друзьям. Но когда вы путешествуете, вы сами по себе, и если вы столкнетесь с какой-либо проблемой, вы научитесь с ней справляться.Это не только дает вам возможность справляться с трудными ситуациями в дальнейшей жизни, но и дает уверенность.
Часто молодые люди не понимают, какую карьеру они выберут, и часто сталкиваются с дилеммой в выборе предметов в университетах. Принятие на работу до университета может помочь в выявлении области интересов и предоставить соответствующий опыт. В то же время это также делает их финансово независимыми, некоторые студенты часто экономят деньги, чтобы финансировать учебу в университете.Например, перед тем, как поступить в университет, я не понимал, куда мне идти: компьютерную инженерию или электронику; но после работы в небольшой начинающей компьютерной компании я понял, что мне нравится программировать, и я буду часами сидеть перед компьютерами, чтобы автоматизировать некоторые процессы. Этот опыт работы помог мне прояснить мои мысли, и я был на 100 процентов уверен, что это то, что я буду изучать и делать карьеру.
Иногда перерыв также может иметь негативное влияние на людей.Когда они начинают работать, люди часто берутся за работу, требующую низкой квалификации, но обеспечивающую легкие деньги. Например, такие должности, как продавец, BPO и т. Д. Поскольку люди становятся финансово независимыми, они могут продолжать выполнять ту же работу и никогда не вернуться в университет. Это совершенно очевидно в развитых странах, где многие студенты устраиваются на черную работу и бросают университеты.
Например, такие должности, как продавец, BPO и т. Д. Поскольку люди становятся финансово независимыми, они могут продолжать выполнять ту же работу и никогда не вернуться в университет. Это совершенно очевидно в развитых странах, где многие студенты устраиваются на черную работу и бросают университеты.
В двух словах, у каждой монеты две стороны; с одной стороны, перерыв действительно может помочь некоторым людям познакомиться с миром, понять разнообразие и сделать лучший выбор карьеры.С другой стороны, это может испортить им всю жизнь, легкий доступ к деньгам может ограничить их желание продолжить учебу. Поэтому очень важно оценить все варианты и принять обоснованное решение.
[by — Preeti ]
Модель Ответ 5:
В настоящее время в некоторых странах молодые люди путешествуют раньше. они начинают учебу в университете. Поездка в другие страны не является препятствием для богатых студентов, поскольку у них достаточно денег, чтобы их тратить.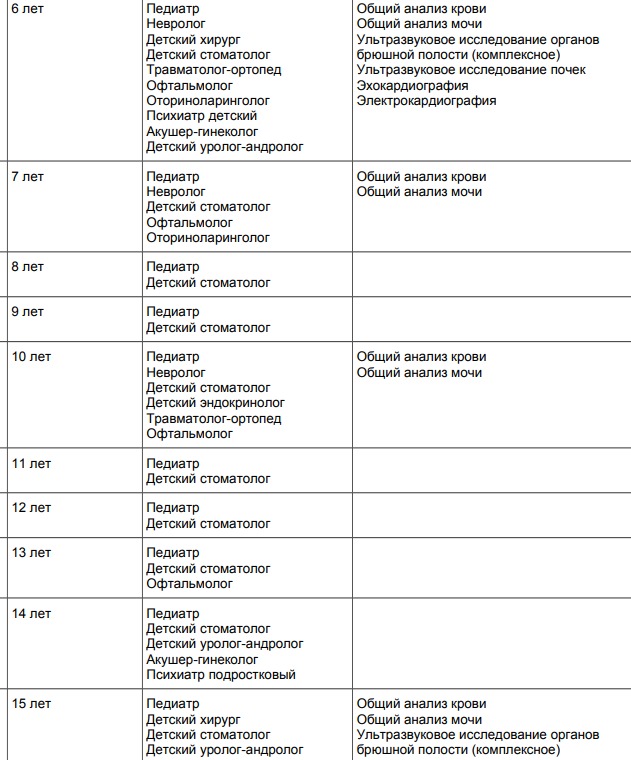 У молодых людей, которые решились на это, есть много достоинств и недостатков.
У молодых людей, которые решились на это, есть много достоинств и недостатков.
Во-первых, студенты могут заполнить временной промежуток между окончанием средней школы и поступлением в университет. Им не нужно просто сидеть дома. Во-вторых, даже бедные люди могут работать после окончания средней школы и зарабатывать деньги на учебу в вузе, чтобы не было бремени для родителей. В-третьих, работа и путешествия по зарубежным странам позволяют получить знания о культуре, нормах и ценностях этой страны.Кроме того, это увеличивает наши коммуникативные навыки. Более того, студенты могут узнать о различных курсах и исследованиях, доступных в стране, и выбрать дальнейшее обучение по своему вкусу. Опять же, работа или путешествия помогают людям увидеть реальность жизни, и они будут готовы справиться с препятствиями в своей будущей жизни. В дополнение к этому, работа и путешествия делают молодых людей независимыми в их будущей учебе в университете. В результате они приобретут уверенность в себе, а это повысит их самооценку.
Напротив, есть и недостатки. Иногда люди никогда не вернутся к своим академическим занятиям, так что страна потеряет своих ученых. И снова молодые люди могут продолжать свою работу, и у них может отсутствовать интерес к учебе. Я думаю, что очень немногие люди бросают учебу только потому, что для хорошей работы нужна более высокая квалификация.
Когда мы взвешиваем обе стороны, преимуществ становится больше. По вышеуказанным причинам, на мой взгляд, страны должны поощрять своих молодых людей работать или путешествовать в течение года между окончанием средней школы и поступлением в университет.
[автор — Synu Jacob ]
Модель Ответ 6:
Понятно думать, что можно было бы подумать о том, чтобы выделить год между окончанием средней школы и поступлением в университет. Во-первых, и работа, и путешествие — это два вида деятельности, которые доставляют какой-то опыт каждому, и это должно дать ученику новый взгляд на свою жизнь.
На момент поступления в университет старшекласснику 18 лет.В том возрасте можно было подумать, что он слишком молод для работы. Но это далеко не правда, то, что начало работы окажется чем-то хорошим в будущем, если это не будет стрессовой и работорговлей. К тому времени, когда мальчик будет готов начать учебу в университете, он станет более ответственным, более опытным и осознает, что он хочет делать со своей жизнью.
Если вместо работы он захочет путешествовать, хотя и не зарабатывает так много денег, как если бы он работал, опыт не будет разочаровывающим.Путешествие по миру — это приятное приключение, в котором человек может больше узнать о других и о себе. Кроме того, путешествие в одиночку дает вам время подумать о себе, о том, идет ли ваша жизнь правильным путем и готовы ли вы сделать следующий шаг. Изучение других культур может помочь вам научиться критически относиться к своей собственной и быть готовым к переменам и препятствиям в своей жизни.
Хотя я согласен с предположением, я не думаю, что следует поощрять это занятие более года. Если это произойдет, есть шанс, что студент потеряет концентрацию и забудет об университете. Хотя сделать карьеру на рабочем месте было бы здорово, мы должны поощрять молодых и способных студентов к достижению более высокого уровня образования, даже если у них уже есть работа.
Если это произойдет, есть шанс, что студент потеряет концентрацию и забудет об университете. Хотя сделать карьеру на рабочем месте было бы здорово, мы должны поощрять молодых и способных студентов к достижению более высокого уровня образования, даже если у них уже есть работа.
При всем этом и с учетом выраженного мнения о продолжительности я согласен с тем, что следует поощрять молодых людей работать или путешествовать в течение года между окончанием средней школы и началом обучения в университете, чтобы мы могли построить лучшую жизнь для них. граждане будущего.
[автор — Núria Quero ]
Образец ответа 7:
Молодые люди, только что окончившие среднюю школу, могут решить продолжить обучение в университете, поработать или поехать за границу. Это эссе о преимуществах и недостатках, с которыми молодые люди могут столкнуться, решив не продолжать обучение сразу после окончания средней школы.
Одним из возможных преимуществ поощрения молодых людей к тому, чтобы они брали академический год до учебы в университете, является то, что студенты могут узнать, чем им действительно нравится заниматься в будущем: фактически, во время учебы большинство предметов рассматривается поверхностно, а студенты часто чувствуют себя вынужденными учиться, не понимая, что они решают свое будущее и не тратят время на книги. Таким образом, остановка на один год может прояснить идеи, а подростки — решить, что лучше всего для их будущего.
Таким образом, остановка на один год может прояснить идеи, а подростки — решить, что лучше всего для их будущего.
Напротив, поощрение молодых студентов к работе или поездкам на год до поступления в университет также может иметь недостатки. В то время как некоторое время может прояснить идеи, слишком много времени может отпугнуть бывших студентов от возобновления учебы: например, молодые люди, которые решают работать после окончания средней школы, обычно не возвращаются к учебе, потому что считают, что это может быть слишком сложно. Это может привести к сокращению количества студентов, поступающих в университеты.
Подводя итог, можно сказать, что существует множество причин в пользу поощрения молодых людей к работе или поездкам в течение одного года после окончания средней школы, но есть и некоторые недостатки, которые необходимо учитывать.
[автор — Лука Бротто ]
Модель Ответ 8:
Работа руководителя требует большой подготовки и твердого отношения к заботе о качестве работы. Наиболее важные качества супервизора будут проанализированы в следующих параграфах с конкретными деталями и примерами.
Наиболее важные качества супервизора будут проанализированы в следующих параграфах с конкретными деталями и примерами.
Во-первых, одна из важнейших характеристик руководителя — это прекрасное понимание характера и динамики работы, которой он должен управлять. Более того, руководитель — это менеджер, который руководит работой группы людей, поэтому он должен быть всесторонним в отношении ошибок и в то же время не должен терять контроль над своими подчиненными, позволяя им делать неисправимые ошибки. Это действительно сложная задача, с которой я сталкиваюсь в этом году, будучи ответственным за исследовательскую группу, которая представляет Университет Падуи на европейском соревновании под названием Solar Decathlon.
Еще одно фундаментальное качество, которое делает хорошего руководителя, — это способность одинаково оценивать все работы подчиненных вместо того, чтобы отдавать предпочтение тем, которые больше уважают его идеи. Качество также включает в себя его / ее нацеленность на сроки и достижение совершенства в команде. Руководить группой людей с помощью строгих правил не всегда возможно, и в этом случае необходимо более высокое лидерское качество. Уметь сохранять баланс в команде и наблюдать за прогрессом, извлекая уроки из прошлых ошибок, и еще три качества, которыми должен обладать каждый хороший руководитель.
Руководить группой людей с помощью строгих правил не всегда возможно, и в этом случае необходимо более высокое лидерское качество. Уметь сохранять баланс в команде и наблюдать за прогрессом, извлекая уроки из прошлых ошибок, и еще три качества, которыми должен обладать каждый хороший руководитель.
В заключение, руководитель должен быть хорошо осведомлен о задачах, над которыми он работает, и он должен быть строгим лидером, но прямо в глазах своих подчиненных.
[автор — Sirojiddin ]
Образец ответа 9:
Образование никогда не сводилось только к изучению информации и базовых навыков. Это также касается социального взаимодействия студентов и их участия в другой деятельности помимо учебы. На мой взгляд, отдых перед поступлением в университет имеет больше плюсов и меньше минусов.
Нельзя отрицать, что студенты из богатых фона семьи предпочитают идти на поездку за границу. Этот тип путешествий помогает им улучшить свои навыки межличностного общения. Также они могут узнать много нового о стране, например, культуру, моду, язык и так далее. Это идеальный способ исследовать их разум и получить социальные знания.
Также они могут узнать много нового о стране, например, культуру, моду, язык и так далее. Это идеальный способ исследовать их разум и получить социальные знания.
Те, у кого нет денег, угрюмо решат поработать год. Работа — один из лучших способов изучить бизнес-стратегии за небольшой промежуток времени.Это место, где можно поработать с людьми из разных возрастных групп. Таким образом, такие качества, как адаптируемость и адаптируемость, будут автоматически расти в вас. И прежде чем начать свою студенческую жизнь, они получают некоторый опыт о промышленном спросе на мировом рынке труда и откладывают деньги на будущее.
Есть некоторые серьезные проблемы с этой идеей, заключающиеся в том, что студенты, берущие перерыв в учебе, могут не продолжать учебу через год.Поскольку они несовершеннолетние, они могут не принимать решения. Возможно, это помеха их будущей карьере. Будет вероятность неравенства между студентами в университете, между богатыми и бедными студентами.
В подростковом возрасте, особенно когда он решает сделать перерыв сразу после окончания средней школы, ученик должен иметь надлежащее руководство и карьерную цель. Так что у него будет мотивация сделать это в будущем.
[by — Yazhini Venugopal ]
Образцовый ответ 10:
В некоторых странах очень популярно использовать годичный промежуток между обучением в средней школе и университете.Те, кто думает, что это возможность для их будущего плана где-то работать и много путешествовать. На самом деле на последнем тренинге, в котором я участвовал, я встретился с несколькими людьми из Дании и Норвегии, которым было больше 24 лет и которые работают в некоммерческих организациях. Собрав все факты, я попытаюсь изучить, каковы преимущества и недостатки использования годичного перерыва.
Прежде всего, конечно, после окончания школы опыт работы и путешествий может быть ценной возможностью для личного развития и карьерного роста. Путешествуя, будущие студенты могут познать другую культуру, ценности и традиции. Более того, во время путешествия студенты могут развить свою независимость и уверенность, и, таким образом, эти два основных качества могут помочь им преодолеть кризис, который может случиться в их жизни. Опыт работы является очень важным фактором, и мой опыт показывает, что в некоторых случаях компании ищут опытных сотрудников больше, чем тех, кто имеет квалификацию или закончил университет и не имеет предыдущего опыта. В дополнение к этому, опыт работы на рабочем месте — это своего рода практика, и все, что получено в результате практики, может совпадать с программой какого-либо предмета, который у них будет, поэтому в этом случае знания студентов по этим предметам будут расширены.
Путешествуя, будущие студенты могут познать другую культуру, ценности и традиции. Более того, во время путешествия студенты могут развить свою независимость и уверенность, и, таким образом, эти два основных качества могут помочь им преодолеть кризис, который может случиться в их жизни. Опыт работы является очень важным фактором, и мой опыт показывает, что в некоторых случаях компании ищут опытных сотрудников больше, чем тех, кто имеет квалификацию или закончил университет и не имеет предыдущего опыта. В дополнение к этому, опыт работы на рабочем месте — это своего рода практика, и все, что получено в результате практики, может совпадать с программой какого-либо предмета, который у них будет, поэтому в этом случае знания студентов по этим предметам будут расширены.
Использование промежуточного года имеет несколько недостатков. Говоря об этом, после работы и путешествий студенты могут быть забыты в своем университете, в некоторых случаях они могут вообще не учиться в университете. Даже в случае прохождения курса в университете такая атмосфера класса, как посещаемость и дисциплина, может показаться студентам сложной. Таким образом, ученики испытывают трудности, которые нужно адаптироваться и преодолеть.
Даже в случае прохождения курса в университете такая атмосфера класса, как посещаемость и дисциплина, может показаться студентам сложной. Таким образом, ученики испытывают трудности, которые нужно адаптироваться и преодолеть.
В заключение, я могу легко сказать, что годичный перерыв имеет некоторые преимущества и недостатки, и трудно сказать, что один из двух превосходит другой, и один известный ученый сказал: раньше я тратил время, а теперь время тратит меня так Я считаю, что брать или нет — это личный выбор.
[автор — Дебора Уэбб, ]
Образцовый ответ 11:
Использование годичного перерыва между средней школой и университетом стало популярным вариантом среди многих молодых студентов. Это свободное время дает перерыв после многих лет формальной учебы, некоторые используют это время для путешествий; другие добровольно работают, а некоторые начинают работать. Хотя все это имеет очевидные преимущества для учащихся разных уровней, нельзя не заметить и недостатки.
Выгоды от отпуска на один год многочисленны.Во-первых, студенты, которые уезжают из дома, вероятно, разовьют независимость и уверенность в себе на личном уровне. Во-вторых, проживание в чужой стране позволяет студентам изучать различные культуры, традиции и точки зрения, что расширит их кругозор в будущем. В-третьих, когда эти студенты работают, они получают профессиональный опыт, потому что они знакомятся с разнообразными рабочими местами, и этот практический опыт поможет им выбрать возможный карьерный интерес. Также они могут сэкономить немного денег, чтобы поддержать их в дальнейшем образовании.
Тем не менее, у такого длительного перерыва есть и недостатки. Главный недостаток состоит в том, что студент может забыть некоторые важные знания, такие как физика и математика, которые обычно необходимы в университете, и они могут потерять хорошие учебные привычки и дисциплину. Следовательно, они могут столкнуться с некоторыми трудностями, когда вернутся в университет. Более того, студентов могут обмануть деньги, которые они могут заработать. В результате некоторые могут подумать, что завершение университетского образования на самом деле не обязательно, если есть деньги.Те обычно прерывают процесс обучения и в конечном итоге теряют нужный трактат.
В результате некоторые могут подумать, что завершение университетского образования на самом деле не обязательно, если есть деньги.Те обычно прерывают процесс обучения и в конечном итоге теряют нужный трактат.
В заключение, выбор промежуточного года — это индивидуальное решение. Хотя есть некоторые очевидные преимущества как на личном, так и на профессиональном уровне, нельзя игнорировать недостатки, связанные с забвением основ науки и даже прекращением обучения.
[автор — Амель Садиг]
. (. 3) |
II. Найдите пары синонимов.Переведите их на русский язык.
1. фамилия | А. закончить школу |
2. отчество | Б. живая |
3. бросить школу | C. работа |
4. любить | D. фамилия |
5. | E.отчество |
6. не женат | F. как |
7. жилая | г. одиночный |
8. фамилия | Х. закончить школу |
III. Переведите предложения.
1. Меня звали в честь моей бабушки.
2. Стать студентом было непросто, но я старался изо всех сил .
3. В школе я хорошо знал химию и биологию.
4. Я происхожу из семьи врачей .
5. Что касается моего персонажа, то мои друзья находят меня очень энергичным и жизнерадостным.
6. Я занимаюсь баскетболом и всегда принимаю участие в спортивных соревнованиях в нашем университете
7.Моей маме чуть больше сорока , но она выглядит молодо для своего возраста .
8. Моей маме на 2 года младше моего отца.
9. В народе я беру после отца по внешнему виду.
10. Моя мама всегда очень занята своей работой, а много делает по дому .
11. Мои родители имеют много общего , но у них разные интересы, хобби, точки зрения на спорт и музыку.
12. Олег окончил вуз и работает экономистом.
13. В большие праздники к нам приезжают бабушка и дедушка, и мы очень хорошо проводим время вместе.
IV. Прочтите и переведите слова с одинаковым корнем.
1) на постоянное жительство, по месту жительства; 2) на выпускной, выпускной; 3) ввести введение; 4) для ознакомления с знакомством; 5) отдавать предпочтение предпочтению, предпочтительнее; 6) забота забота, забота, бережливость, осторожность; 7) вступить в брак, вступить в брак; 8) отличаться разным, разным; 9) занимать род занятий; 10) относиться к родственнику, родственнику, родству; 11) праздновать торжество.
V. Вставьте пропущенный предлог.
1. познакомиться | 2. быть хорошими языками |
3. Дата рождения 1994 | 4. хорошо разбираться в математике |
5. родиться 3 марта | 6. Любить музыку |
7.быть поздно подростком | 8. для поступления в вуз |
9. называться дедушкой | 10. быть первым годом |
11. взять мать в образе | 12. на факультет педиатрии |
13. вперед Беларусь | 14. иметь много общего |
VI. Составьте словосочетания .
1. первая | а. |
2. поздно | б. статус |
3. постоянный | г. детский |
4. прийти | г. название |
5.в браке | e. как |
6. только | ф. подростки |
7. внешний вид | г. с |
VII. Прочтите и переведите текст.
О СЕБЕ И СЕМЬЕ
Разрешите представиться. Меня зовут Ольга Смирнова, сокращенно Оля.Меня назвали в честь бабушки. Я родился 12 мая 1995 года в Бресте и живу там с детства. Сейчас мне семнадцать лет. В этом году я окончила школу и поступила в Гродненский государственный медицинский университет. Стать студентом было непросто, но я старался изо всех сил. В школе я хорошо изучал химию и биологию, это были мои любимые предметы. Меня также интересовали физика и языки. Сейчас я студентка медицинского университета, педиатрический факультет.Я происхожу из семьи врачей. Мои родители и учителя в школе посоветовали мне стать врачом, во-первых, чтобы продолжить семейное занятие, во-вторых, потому что я всегда отдавал предпочтение естественным наукам. Жизнь студента-медика непроста; нам нужно много учиться. Так что у меня мало времени на хобби и интересы. Но когда у меня появляется свободное время, я купаюсь в бассейне и смотрю видео. Я очень люблю спорт. Я занимаюсь баскетболом и всегда участвую в спортивных соревнованиях в нашем университете.Еще я люблю читать интересные книги. Среди моих любимых писателей Чарльз Диккенс и Марк Твен. Что касается характера, то друзья находят меня очень энергичным и жизнерадостным. Но родители считают меня рассеянным. Я думаю, что по характеру я похож на свою бабушку; она очень оптимистична и радостна. Это вполне естественно, ведь мы члены семьи.
Меня также интересовали физика и языки. Сейчас я студентка медицинского университета, педиатрический факультет.Я происхожу из семьи врачей. Мои родители и учителя в школе посоветовали мне стать врачом, во-первых, чтобы продолжить семейное занятие, во-вторых, потому что я всегда отдавал предпочтение естественным наукам. Жизнь студента-медика непроста; нам нужно много учиться. Так что у меня мало времени на хобби и интересы. Но когда у меня появляется свободное время, я купаюсь в бассейне и смотрю видео. Я очень люблю спорт. Я занимаюсь баскетболом и всегда участвую в спортивных соревнованиях в нашем университете.Еще я люблю читать интересные книги. Среди моих любимых писателей Чарльз Диккенс и Марк Твен. Что касается характера, то друзья находят меня очень энергичным и жизнерадостным. Но родители считают меня рассеянным. Я думаю, что по характеру я похож на свою бабушку; она очень оптимистична и радостна. Это вполне естественно, ведь мы члены семьи.
Теперь я хотел бы рассказать вам несколько слов о своей семье.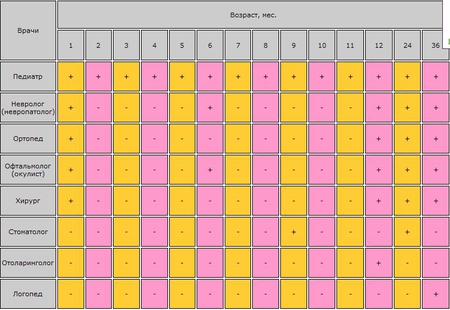 Моя семья — это средняя белорусская семья: в нее входят отец, мама, старший брат и я.Итак, мы семья из четырех человек.
Моя семья — это средняя белорусская семья: в нее входят отец, мама, старший брат и я.Итак, мы семья из четырех человек.
Я бы хотел начать с родителей. У меня есть отец и мать. Их зовут Сергей Иванович и Марина Петровна. Мои родители женаты двадцать пять лет. В этом году мы отмечаем их серебряную свадьбу.
Моему отцу 49 лет, он человек характерный. Он очень красивый, спортивный, высокий мужчина со светлыми волосами и зелеными глазами. Люди говорят, что я внешне похож на своего отца. Что касается его характера, то он очень серьезный и надежный.Он всегда готов помочь всем: и семье, и своим пациентам. Он работает хирургом в областной больнице. В свободное время любит рыбалку и охоту. Я очень люблю своего отца.
Моя мама на 2 года младше отца. Ей под сорок, но она выглядит молодо для своего возраста. Моя мама — красивая, стройная женщина среднего роста. У нее длинные каштановые волосы и голубые глаза. Моя мама очень добрая и заботливая женщина, она всегда очень занята своей работой и у нее много дел по дому.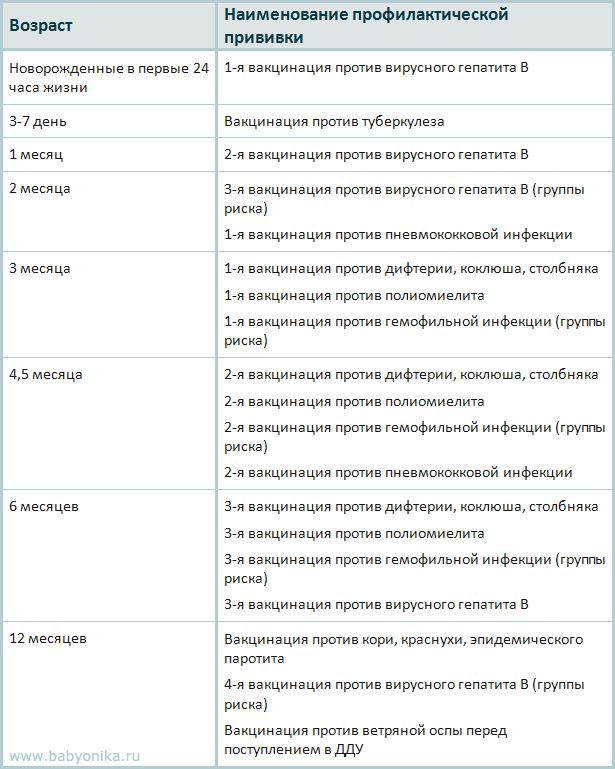 Но все члены семьи стараются ей помочь. Моя мама работает в детской больнице, она врач-педиатр. Я тоже хочу лечить детей.
Но все члены семьи стараются ей помочь. Моя мама работает в детской больнице, она врач-педиатр. Я тоже хочу лечить детей.
У моих родителей много общего, но у них разные интересы, хобби, точки зрения на спорт и музыку. Например, мой отец увлекается спортом, а мама вообще не занимается спортом. Она прекрасная няня. Она ведет дом и заботится о семье. Она очень хорошо готовит и ловко владеет руками. Но мои родители такого же мнения об образовании и воспитании своих детей.Они тоже хорошие специалисты. Оба они настоящие профессионалы в области медицины.
Теперь я расскажу вам пару слов о других членах нашей семьи.
Кроме меня, у моих родителей еще один ребенок. Это мой старший брат. Его зовут Олег. Ему двадцать три года. Женат, имеет семью. Его жена — учительница. Олег окончил университет, работает экономистом. У нас с братом много общего, но мы тоже очень разные.Мой брат увлекается точными науками, а я хорошо разбираюсь в естественных науках. Но мы оба любим спорт и книги.
Мы рады бабушкам и дедушкам. Сейчас они старые, живут в деревне под Брестом. Но мы никогда не забываем регулярно навещать их и помогать по дому.
У нас тоже много родственников. Мои тети, дяди и двоюродные братья живут далеко от нас, в разных городах Беларуси. В большие праздники они приезжают к нам в гости, и мы очень хорошо проводим время вместе.
Итак, мы счастливая семья, и мы хорошо ладим.Наша семья очень сплоченная. Мы помогаем друг другу в сложных ситуациях и вместе обсуждаем все семейные проблемы. Любим вместе проводить свободное время и устраивать семейные праздники. Я еще не замужем, но хотелось бы иметь такие же отношения в собственной семье.
Текстовый словарь
Я старался изо всех сил | |
Факультет педиатрии | |
естественные науки точные науки | |
серебряная свадьба | |
рыбалка | |
охота | |
точка зрения | |
домработница | |
воспитание | |
пара слов | |
семейные торжества |
VIII.
Субарахноидальное это как: Субарахноидальное кровоизлияние > Клинические протоколы МЗ РК
Субарахноидальное кровоизлияние > Клинические протоколы МЗ РК
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» мая 2017 года
Протокол №23
Субарахноидальное кровоизлияние – это кровоизлияние в заполненное спинномозговой жидкостью пространство между паутинной и мягкой оболочками, называемое подпаутинным пространством[1-5].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| I 60 | Субарахноидальное кровоизлияние |
Дата разработки/пересмотра протокола: 2013 года (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| АД | – | артериальное давление |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | Аспартатаминтрансфераза |
| БСФ | – | биосоциальные функции |
| ВЧД | – | внутричерепное давление |
| ГИ | – | геморрагический инсульт |
| ДТЧ | – | декомпрессивная трепанация черепа |
| ЗЧЯ | – | задняя черепная ямка |
| ИВЛ | – | искусственная вентиляция легких |
| КТ | – | компьютерная томография |
| МДК | – | мультидисциплинарная команда |
| МР | – | медицинская реабилитация |
| НВК | – | нетравматическое внутричерепное кровоизлияние |
| ОАК | – | общий анализ кровт |
| ОАМ | – | общий анализ мочи |
| ТМО | – | твердая мозговая оболочка |
| ЦПД | – | центральное перфузионное давление |
| ЧМТ | – | черепно-мозговая травма |
| ЧСС | – | частота сердечных сокращений |
| ШКГ | – | шкала комы Глазго |
Пользователи протокола: ВОП, терапевты, неврологи, анестезиологи-реаниматологи, нейрохирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответl |
Субарахноидальное кровоизлияние:симптомы, диагностика, лечение
Что такое субарахноидальное кровоизлияние
Головной мозг защищен мягкой мозговой, твердой мозговой и паутинной оболочкой. В непосредственном контакте с извилинами находится паутинная оболочка, за ней следует мягкая мозговая оболочка. Твердая мозговая оболочка располагается между мозгом и костями черепа. В норме пространство между этими структурами заполнено ликвором.
В непосредственном контакте с извилинами находится паутинная оболочка, за ней следует мягкая мозговая оболочка. Твердая мозговая оболочка располагается между мозгом и костями черепа. В норме пространство между этими структурами заполнено ликвором.
Субарахноидальное кровоизлияние (САК) – это кровоизлияние в пространство головного мозга между мягкими и паутинными мозговыми оболочками. Простыми словами, в подпаутинном пространстве мозга скапливается кровь и сдавливает окружающие структуры.
Патология считается одним из видов геморрагического инсульта и грозит тяжелыми последствиями для человека – резким повышением внутричерепного давления, отеком мозга, поэтому нужна срочная медицинская помощь. Мозговое кровотечение развивается в результате нарушения мозгового кровообращения.
Виды
Специалисты классифицируют субарахноидальное кровоизлияние в зависимости от того, по какой причине возник САК:
-
спонтанное кровоизлияние. Происходит в результате внезапного повышения внутриартериального давления при нервном перенапряжении, сильном кашле, в момент родов, при подъеме тяжестей и натуживании во время акта дефекации. Но патология не развивается ни с того ни с сего. Ей предшествуют имеющиеся болезни, например, васкулит, аневризма, тромбоз мозговых вен, нарушенное кровообращение, гипертония и т.д.,
Происходит в результате внезапного повышения внутриартериального давления при нервном перенапряжении, сильном кашле, в момент родов, при подъеме тяжестей и натуживании во время акта дефекации. Но патология не развивается ни с того ни с сего. Ей предшествуют имеющиеся болезни, например, васкулит, аневризма, тромбоз мозговых вен, нарушенное кровообращение, гипертония и т.д.,
-
травматическое кровоизлияние. Диагностируется реже. Заболевание развивается в результате механического воздействия на голову – сильного ушиба, пролома костей черепа, разрыва внутренних тканей, сотрясения мозга, черепно-мозговой травмы, когда из-за травмы разрываются сосуды в подпаутинном пространстве.
Кроме того, САК делится на несколько форм в зависимости от того, в каком месте скопилась кровь:
-
изолированное. Кровь изливается под паутинную оболочку, поэтому не сдавливает внутримозговые структуры и вещество мозга, -
субарахноидально-паренхиматозное. После попадания под паутинную оболочки кровь просекается в вещество мозга,
После попадания под паутинную оболочки кровь просекается в вещество мозга,
-
субарахноидально-вентрикулярное. После попадания под паутинную оболочку кровь попадает в желудочки мозга, -
субарахноидально-паренхиматозно-вентрикулярное. Кровь распространяется по всем структурам головного мозга. К сожалению, при этой форме повышен риск летального исхода.
Причины возникновения
Исходя из практики, кровотечение случается из-за разрыва аневризмы, реже причиной патологии становится атеросклеротическая или микотическая аневризма. В основном разрывается аневризма средней, передней мозговой, соединительной или сонной артерии. Обычно САК случается после 50 лет, когда врожденная или приобретенная аневризма истончается и разрывается. Стенки артерии головного мозга выпячивают, постепенно просвет увеличивается, и артерия лопается. Кровь из поврежденной артерии вытекает в подпаутинное пространство и повышает внутричерепное давление.
Помимо аневризмы, запускающим механизмом субарахноидального кровотечения может послужить:
-
аномальное соединение вен и артерий в общую структуру без соединяющих капилляров, -
злокачественные опухоли головного мозга, -
врожденные заболевания соединительных тканей головного мозга, -
дистрофия стенок сосудов в результате воспаления, -
осложнения инфекций головного и спинного мозга, -
заболевания кровотока, например, нарушенная свертываемость крови или повышенная хрупкость сосудов, -
острые травмы головы, черепно-мозговая травма, -
неконтролируемые скачки артериального давления (гипертония, эклампсия), -
превышение нормы инъекций осмотических диуретиков, из-за которых повышается количество циркулирующей крови, и под давлением разрываются стенки сосудов.
Очень редкой, но возможной причиной САК может быть осложнение острого панкреатита, при котором в кровь поступают ферменты поджелудочной железы и заполняют подпаутинное пространство мозга.
В группу риска входят больные гипертонией, наркозависимые от кокаина, люди с аутоиммунными и дегенеративными поражениями сосудов головного мозга, а также люди, которые бесконтрольно принимают антикоагулянты.
Симптомы и признаки
Патология развивается внезапно и быстрым темпом, перед этим клиника болезни незаметна.
Симптомы субарахноидального кровотечения появляются по нарастающей и самочувствие больного ухудшается буквально поминутно. В момент разрыва сосуда и выхода крови клиническая картина следующая:
-
моментально появляется головная боль. Она настолько острая, что человек не может отвлечься на иные занятия. Максимальной боль становится спустя два часа, -
в любой момент случается обморок, а в момент разрыва сосуда больной теряет сознание, -
возникают припадки и судороги конечностей, -
ощущается, будто по голове бьют тяжелым предметом, -
мелькают мушки и темные круги перед глазами, -
в течение двух часов больной становится обеспокоен своим состоянием, усиливается неврологическая симптоматика. Больной становится эмоционален – показывает страх, панику, агрессию.
Больной становится эмоционален – показывает страх, панику, агрессию.
Если не оказать первую помощь в течение первых часов, состояние больного ухудшится. В момент истечения крови из сосудов и смешивания крови с веществом мозга усиливаются неврологические признаки:
-
сильная тошнота с позывами к рвоте, -
учащается дыхание и сердцебиение, -
расширяется зрачок на стороне кровоизлияния, -
черты лица теряют симметрию, -
нарушается мочеиспускание, больной не контролирует позывы, -
снижается острота зрения, перед глазами картинка расплывается, больной не может смотреть на яркий свет, глаза болят, -
скачок температуры с дальнейшей лихорадкой указывает на поражение головного мозга,
Если больной находится в обмороке более 10 минут и частота потери сознания увеличивается, это означает, что желудочки мозга наполняются кровью. При геморрагической стадии больной заторможен, не разговаривает и не отвечает на вопросы, не реагирует на прикосновения.
При геморрагической стадии больной заторможен, не разговаривает и не отвечает на вопросы, не реагирует на прикосновения.
Уже на следующий день субарахноидальное кровоизлияние вызывает синдром менингита – мышцы затылка и шеи становятся тверже, напрягаются мышцы передней поверхности голени, больной поджимает ноги под себя и запрокидывает голову назад.
В постгеморрагический период восстанавливаются нервные функции, однако наступает частичный паралич вкупе с расстройством речи и глотательной функции. Больной погружается в кому и его неврологические функции снова угнетаются.
Какой врач лечит субарахноидальное кровоизлияние
В первую очередь при развивающейся симптоматике нужно вызвать скорую помощь. В дальнейшем после госпитализации диагностикой и лечением заболевания занимается невролог.
Диагностика
После поступления в стационар проводится комплексное обследование. Первые признаки субарахноидального кровоизлияния схожи с осложнениями менингита, гриппа, эпилепсии, ишемического инсульта, инфаркта миокарда, поэтому для подтверждения диагноза осуществляется:
-
МРТ мозга. Визуализирует локализацию и размер очага кровоизлияние. В режиме реального времени на мониторе компьютера показываются участки кровопотери и уплотнения паренхимы. На снимках видно, какие отделы головного мозга затронуты, какой сосуд лопнул, затронут ли ствол головного мозга,
Визуализирует локализацию и размер очага кровоизлияние. В режиме реального времени на мониторе компьютера показываются участки кровопотери и уплотнения паренхимы. На снимках видно, какие отделы головного мозга затронуты, какой сосуд лопнул, затронут ли ствол головного мозга,
-
КТ мозга. По результатам диагностируется стадия кровоизлияния. Первая стадия – кровь отсутствует, вторая стадия – кровяные сгустки меньше одного миллиметра, третья стадия – кровяные сгустки больше одного миллиметра, четвертая стадия – кровь попала в желудочки, -
пункция спинномозговой жидкости. Через прокол на пояснице забирают ликвор из спинномозгового канала для оценки его состава. Если в ликворе обнаруживается кровь, то диагностируется субарахноидально-вентрикулярное или изолированное кровоизлияние.
Исследование ликвора проводят через 12 часов после развития первых симптомов, поскольку только за это время кровь проникнет из желудочков мозга в спинномозговое пространство, -
УЗИ сосудов или церебральная ангиография. Проводится перед операцией для уточнения этиологии паренхиматозного кровоизлияния.
Проводится перед операцией для уточнения этиологии паренхиматозного кровоизлияния.
Невролог проверяет рефлексы, измеряет артериальное давление и температуру. Стоит отметить, что часто диагностика САК затруднена, т.к. больной поступает в стационар в бессознательном состоянии или состоянии комы.
В некоторых случаях диагностика дополняется осмотром глазного дна для определения отека зрительного нерва, ЭЭГ для выявления эпилептических обострений, рентгеном черепа при травматической природе развития заболевания.
Методы лечения
В течение первых минут приступа нужно уложить человека на ровную поверхность, подложить под голову подушку и повернуть голову в сторону. Следует расстегнуть пуговицы на рубашке, открыть окно для притока свежего воздуха. Сразу же вызвать скорую. Нельзя давать больному никаких медикаментов. Из-за риска осложнений и летального исхода субарахноидальное кровоизлияние лечится стационарно в палате интенсивной терапии.
Комплексная терапия включает в себя:
-
действия по сердечно-сосудистой и дыхательной стимуляции. Часто пациента подключают к аппарату искусственной вентиляции легких, -
внутривенные инъекции мочегонных средств для уменьшения жидкости и предотвращения отека мозга, -
внутривенные инъекции инсулина или глюкозы, если выявлено гипо- или гипергликемия, -
уколы магнезии при лихорадочном состоянии, -
прием обезболивающих, противовоспалительных средств для купирования неврологической симптоматики, -
прием седативных средств при выраженном психомоторном возбуждении, -
прием гипотензивных средств для нормализации артериального давления, -
прием антиконвульсантов для устранения судорог, -
прием витамина К для остановки кровотечения, -
прием антагонистов кальция для предотвращения спазма сосудов, -
прием антиоксидантов для улучшения мозгового питания.
Медикаменты стабилизируют дыхательную функцию, функцию сердечно-сосудистой системы, предотвращают отек головного мозга и повышение внутричерепного давления, не допускают спазм сосудов и снимают ярко выраженную неврологическую симптоматику.
Хирургическое вмешательство
Операция проводится в срочном порядке, если по результатам МРТ в структурах мозга находится больше 60 мл крови. Максимальный результат достигается при удалении скопившейся крови в течение 72 часов после наступления САК. Для устранения сдавления мозговых оболочек и пропитывания вещества мозга осуществляется дренаж.
Операция осуществляется под общим наркозом через трепанационные отверстия. Скопление крови удаляются, и устанавливается дренаж для отсасывания вновь поступающей крови. Для устранения последствий субарахноидального кровоизляния используются разные методики оперирования:
-
если на снимках МРТ выявился разрыв аневризмы, то на поврежденные сосуд накладывается клипса (клипируется) и он выключается из процесса кровоснабжения, -
при сужении просвета сосудов более чем на треть, устанавливают стент, -
не позже чем на 6 часов после кровоизлияния выполняют эндоваскулярное вмешательство. Через чрезкожную пункцию аневризма эмболизируется тонкими спиралями. Спирали «запирают» поврежденный сосуд и кровь перестает поступать в мозг.
Через чрезкожную пункцию аневризма эмболизируется тонкими спиралями. Спирали «запирают» поврежденный сосуд и кровь перестает поступать в мозг.
Стоит отметить, что хирургическое вмешательство запрещено, если больной находится в коме и его сознание угнетено, у него отсутствует реакция на неврологические раздражители, зафиксирована ишемия мозга. Если данная клиника присутствует, операцию откладывают до момента стабилизации состояния больного и нормализации деятельности центральной нервной системы.
Результаты
Дальнейшее восстановление зависит от степени кровоизлияния. Чем больше мозговых структур заполнилось кровью, тем длительнее и тяжелее реабилитация. Первый реабилитационный период, в который восстанавливают элементарные навыки, длится полгода. Второй реабилитационный период продолжается в течение года. За этот промежуток устраняют последствия неврологических расстройств, а больной восстанавливает возможности бытового обслуживания и социальную активность. Во многих случаях остаточные явления САК остаются.
Во многих случаях остаточные явления САК остаются.
Реабилитация и восстановление образа жизни
Для восстановления функций организма приступают к физиотерапевтическому лечению. Невролог назначает курс электрофореза шейно-воротниковой зоны, магнитотерапии, электромиостимуляции на выбор для восстановления чувствительности и нормализации двигательной активности. Участки, подверженные мышечному спазму, прорабатываются иглорефлексотерапией, за счет чего чувствительность рук и ног возвращается. В позднем реабилитационном периоде полезны аппликации озокерита, кислородные и хвойные ванны.
Чуть позже терапия дополняется лечебной физкультурой и массажем. Врач в индивидуальном порядке подбирает комплекс упражнений для каждого пациента. ЛФК восстанавливает тонус мышц, способствует восстановлению навыков ходьбы, улучшает координацию движений и равновесие, предотвращают развитие контрактур при длительной неподвижности. Упражнения должны выполняться медленно и плавно, под контролем инструктора ЛФК.
Массаж пораженных конечностей делают с первых дней реабилитации. Для устранения повышенного сокращения мышц используют приемы поглаживания, для поднятия тонуса мышц используют приемы растирания и поглаживания. Интенсивность повышается постепенно и через несколько месяцев приступают к интенсивному массированию. Обычно массаж делается курсом по 10-15 сеансов с перерывами в несколько месяцев.
Если САК повлек за собой расстройства речи, проводятся занятия с логопедом. Врач укрепляет мышцы языка, учит заново произносить слоги и слова.
Образ жизни при субарахноидальном кровоизлиянии
К сожалению, в большинстве случаев САК приводит к инвалидности. Больным нужно следить за показателями артериального давления, уровнем сахара в крови, углеводным обменом. Нельзя курить и принимать спиртное – восстановление нейронных связей несовместимо с вредными привычками. Также заниматься тяжелыми и активными видами спорта, чтобы не повлечь повторное кровоизлияние при воздействии физических нагрузок.
Важно стабилизировать питание, кушать больше овощей и фруктов, чтобы обеспечить организм питательными элементами. Специалисты рекомендуют сократить потребление соли и специй. Для облегчения глотания пища должна быть жидкой, перемолотой, мягкой.
Субарахноидальное кровоизлияние травматическое
Субарахноидальное кровоизлияние травматическое (СКТ) — скопление крови под паутинной оболочкой головного мозга, наиболее частая форма внутричерепных кровоизлияний при черепно-мозговой травме.
Субарахноидальное кровоизлияние травматическое может быть обусловлено как непосредственным повреждением сосудов, расположенных в подпаутинном пространстве (пиальных артерий и вен), так и тяжелыми вазомоторными нарушениями, сопровождающими течение ЧМТ. Обычно развитие СКТ сопровождает ушибы головного мозга. Поэтому выявление крови в ЦСЖ у больных с ЧМТ рассматривают как один из признаков повреждения мозгового вещества.
Современные представления о патогенезе субарахноидального кровоизлияния включают следующие механизмы очищения ЦСЖ:
- выведение излившейся крови с оттекающей ЦСЖ за пределы субарахноидального пространства;
- фиксация элементов крови в защитно-трофической системе мягкой мозговой оболочки.
Присутствие крови в субарахноидальном пространстве сопровождается частичным ее распадом с образованием ее дериватов, обладающих токсичными свойствами (оксигемоглобин, билирубин, серотонин, кинины и др.). Продукты распада крови имеют преимущественно вазотропное действие и в сочетании с другими факторами (механическим, нейрогенным) могут вызывать развитие спазма мозговых сосудов, нарушения мозгового кровообращения, усугубляющих течение основного процесса. Формирование сгустков крови в субарахноидальном пространстве, полная или частичная блокада арахноидальных грануляций форменными элементами крови способствуют нарастающим нарушениям ликвороциркуляции и процессов санации ЦСЖ.
Патоморфологические изменения, связанные с наличием излившейся крови в субарахноидальном пространстве, зависят от сроков с момента травмы и от массивности СКТ. Реактивные изменения в мягких мозговых оболочках наблюдаются уже через 1-4 час. в виде нарастающей полиморфноклеточной реакции, достигающей максимума на 3-й сут. К 8-10-м сут. обнаруживаются признаки организации кровоизлияний и явления фиброза мягких мозговых оболочек. В более позднем периоде последствия СКТ проявляются в развитии пролиферативных процессов в оболочках головного мозга и связанных с ними осложнений.
Клиническая картина при субарахноидальном кровоизлиянии.
Характерно сочетание общемозговой, менингеальной и очаговой неврологической симптоматики. Помимо нарушений сознания у всех больных отмечаются интенсивные головные боли, часто дополняемые головокружением, тошнотой, рвотой. Общемозговая симптоматика нередко сопровождается психопатологическими симптомами в виде психомоторного возбуждения, дезориентировки и спутанности сознания. Менингеальные симптомы (светобоязнь, болезненное ограничение движений глазных яблок, ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.) выявляются у большинства больных; их выраженность во многом зависит от массивности СКТ. Менингеальные симптомы обычно нарастают на протяжении первых нескольких сут. после травмы. Регресс менингеальной симптоматики наступает в более поздние сроки по сравнению с санацией ЦСЖ — на 14-21-е сут. при благоприятном течении ЧМТ. Степень выраженности очаговой неврологической симптоматики на фоне СКТ может быть различной. Так, при локализованных субарахноидальных кровоизлияниях очаговая неврологическая симптоматика может проявляться легкой недостаточностью VII и XII черепных нервов по центральному типу, анизорефлексией, мягкой пирамидной симптоматикой. При массивных СКТ очаговая неврологическая симптоматика может носить четкий и стойкий характер, при этом ее выраженность зависит от обширности и локализации повреждения мозга. Течение СКТ часто сопровождается вегетативными нарушениями, проявляющимися в изменении периферической и центральной гемодинамики, терморегуляции и др. У большинства бальных отмечается повышение температуры в течении 7-14 сут, что является результатом раздражения гипоталамического центра терморегуляции и мозговых оболочек излившейся и распадающейся кровью.
Клиническая диагностика субарахноидального кровоизлияния.
Решающей в постановке и уточнении диагноза является люмбальная пункция. Присутствие крови в ЦСЖ подтверждает факт СКТ (разумеется, при исключении путевой крови). В настоящее время доступна прямая неинвазивная диагностика СКТ при использовании КТ. Признаком СКТ является повышение плотности в области базальных цистерн, цистерн моста, сильвиевой щели и субарахноидальных пространств. При этом примесь крови в ЦСЖ на КТ выявляется в том случае, если ее концентрация является достаточно высокой для повышения коэффициента абсорбции ЦСЖ.
Количество эритроцитов в ЦСЖ может колебаться от нескольких сотен до 1-3 и более млн в 1 мкл. Минимальное количество крови, доступное визуальному определению, составляет 500-700 эритроцитов в 1 мкл. В зависимости от количества эритроцитов в ЦСЖ условно различают следующие степени массивности СКТ: легкая — не более 10 тыс. эритроцитов в 1 мкл ЦСЖ; средняя — от 10 до 100 тыс. в 1 мкл; тяжелая — более 100 тыс. в 1 мкл. Массивность СКТ проявляется в определенной зависимости от степени тяжести ушибов головного мозга. СКТ обусловливает ксантохромию ЦСЖ, достигающую наибольшей интенсивности на 3-5-е сут. Исчезновение ксантохромии отмечается в пределах 1-3 нед. после ЧМТ.
Реакция со стороны мозговых оболочек на излившуюся кровь проявляется появлением плеоцитоза в ЦСЖ. Выраженность его разнообразна и связана с различной реактивностью мозговых оболочек.
Лечебные мероприятия при субарахноидальном кровоизлиянии.
Основная их цель — остановка кровотечения, коррекция осложнений СКТ, интенсивная санация ЦСЖ, а также профилактика гнойных осложнений. Наиболее важны в лечении СКТ мероприятия, направленные на санацию ЦСЖ. В настоящее время одним из основных методов очищения остаются периодически проводимые люмбальные пункции с выведением больших количеств измененной ЦСЖ. При этом санация ликворных путей наблюдается в сроки 7-14 сут. после начатого лечения, Учитывая отрицательные последствия присутствия крови и продуктов ее распада в субарахноидальном пространстве, нельзя довольствоваться самопроизвольной санацией ЦСЖ, которая наступает в течение 2-3 нед. К этому времени у большинства пострадавших уже развиваются стойкие патоморфологические нарушения. Активную санацию нужно проводить в течение первых 3 суток. Максимально быстрое очищение ликворных пространств может быть достигнуто при использовании интенсивных методов очищения ЦСЖ. В их основе лежит использование постоянного дренирования ликворных пространств с постоянным контролируемым выведением ЦСЖ или ее замещением (дренирование субарахноидального пространства с установкой постоянного люмбального дренажа; дренирование ликворных пространств на разных уровнях с их промыванием ликворозамещающими растворами; местное промывание ликворных пространств и ран мозга с использованием аспирационно-промывного метода). Применение методов интенсивной санации осуществляется в зависимости от выраженности клинической картины и показателей массивности СКТ. Методы интенсивной санации являются эффективным средством очищения ликворной системы в кратчайшие сроки после ЧМТ. Они являются компонентами комплекса консервативных и хирургических мероприятий, проводимых в лечении ЧМТ, осложненной субарахноидальным кровоизлиянием. Использование методов интенсивной санации в значительной степени облегчает течение острого периода СКТ и снижает количество осложнений в отдаленном периоде ЧМТ. Противопоказанием является неисключенное или неустраненное травматическое сдавление головного мозга (риск развития нижнестволового вклинения).
Кистовидное расширение субарахноидального пространства мозжечка. Что представляет собой субарахноидальное пространство
Что такое субарахноидальное пространство и почему возникает его расширение
Мозг человека — это один из самых сложных и малоизученных органов, который вынужден постоянно работать. Для его нормального функционирования ему необходимо полноценное питание и кровоснабжение.
Головной мозг человека состоит из трех оболочек: мягкой, твердой и паутинной. Субарахноидальное пространство — это место между мягкой и паутинной оболочкой. Паутинная оболочка обволакивает мозг, с другими тканями она связывается подпаутинным соединением.
Они формируют желудочковую систему спинного и головного мозга, заключающаяся из четырех цистерн, в которых происходит циркуляция жидкости.
Субарахноидальное пространство заполнено спинномозговой жидкостью или ликвором, который отвечает за питание и защиту мозга. Создается благоприятная среда для взаимообмена полезными веществами между кровью и мозгом человека, передвижению питательных веществ к нервным окончаниям и желудочкам.
До 140 миллионов клеток ликвора должно насчитываться в субарахноидальном пространстве, который вытекает из мозга через отверстие в четвертом желудочке. Его максимальный объем содержится в цистернах пространства, находящиеся над крупными щелями и бороздами головного мозга.
Причины развития гидроцефалии
По месту скопления жидкости выделяют несколько видов гидроцефалии, среди которых:
- Наружная – в этом случае жидкость сосредоточена в субарахноидальном пространстве, недалеко от черепной коробки;
- Желудочковая – скопление жидкости наблюдается в желудочках мозга, глубоко внутри;
- Общая – в этом случае ликвор накапливается во всем пространстве головного мозга.
Человеческий мозг — очень сложный орган, он, как и сердце, вынужден постоянно работать. При таком активном режиме для нормального функционирования ему требуется оптимальное питание и кровоснабжение. Чтобы в дальнейшем вы понимали, о чем речь, человеческий мозг состоит из трех оболочек:
- паутинной;
- твердой;
- мягкой.
Пространство между паутинной и мягкой оболочками называют субарахноидальным пространством. Сама паутинная оболочка окружает головной мозг и сверху покрыта эндометрием. С двумя остальными тканями она связывается с помощью подпаутинного соединения — перепонок. Сосудистые подпаутинные сплетения образуют желудочковую систему головного и спинного мозга, состоящую из 4 резервуаров. Именно в этих резервуарах циркулирует спинномозговая жидкость.
В ликворе выделяются и удаляются конечные продукты метаболизма мозговых тканей. Ликвор постоянно циркулирует в мозговых полостях, его движение обусловливает сокращение сердца, положение тела, дыхание и даже движение эпителия на сосудистых сплетениях. При нормальных показателях количество жидкости субарахноидального пространства должно оставлять не больше 140 мл.
Как правило, диагноз расширение субарахноидальных конвекситальных пространств не касается взрослых, а ставят его маленьким детям и, в частности, грудничкам. Это могло произойти вследствие родовой травмы или отклонений в развитии головного мозга. Если подобное явление имело место, то малышу назначают УЗД головного мозга, именно этим методом диагностики у детей определяют отклонение субарахноидальных конвекситальных пространств.
Гидроцефалия у взрослых в большинстве случаев развивается в результате инфекционных заболеваний, инсульта, кровоизлияний в мозг, опухолей головного мозга. Нередко данная патология возникает в пожилом возрасте и становится причиной развития преждевременного старческого слабоумия. Если своевременно поставить правильный диагноз, то последствия можно существенно смягчить.
К непосредственным причинам гидроцефалии можно отнести следующее:
- нарушение циркуляции жидкости;
- повышенная выработка ликвора;
- нарушение всасывания жидкости;
- сужение субарахноидальных пространств;
- снижение плотности мозгового вещества в результате его пропитывания спинномозговой жидкостью.
Современному миру известны различные недуги, многие из которых способны привести к летальному исходу. Скопление цереброспинальной жидкости в головном мозгу очень часто диагностируется не только у маленьких детей, но и у представителей старших возрастных групп.
Это очень серьезная патология, лечение которой стоит начинать незамедлительно, поскольку в противном случае возникает большая вероятность развития многих опасных осложнений.
Однако многие люди не только не знают основные клинические проявления заболевания, но даже вовсе не имеют никакого представления о том, что собой представляет расширение конвекситальных субарахноидальных пространств головного мозга.
Несмотря на то что оно диагностируется лишь у одного малыша на несколько тысяч, тем не менее, патология доставляет множество неудобств в повседневной жизни больного ребенка и впоследствии приводит к различным отклонениям в развитии, поскольку из-за плохого кровообращения мозг испытывает нехватку питательных веществ, что негативно сказывается на его развитии и общем состоянии организма.
Виды патологии
Давайте более подробно остановимся на каждой из них и выясним, что представляет собой данное заболевание, чем чреваты последствия отсутствия терапии и какими клиническими проявлениями оно сопровождается.
Что об этом необходимо знать? Расширение субарахноидальных пространств головного мозга этой формы развивается из-за того, что спинномозговая жидкость перестает нормально выводиться из черепной коробки в большой круг кровообращения.
Скопление может наблюдаться не только в отверстиях между желудочками, но и в Сильвиевом водопроводе. В результате этого начинаются застойные процессы, приводящие к патологическим изменениям.
При этом важно понимать, что нарушение нормального кровообращения головного мозга может быть вызвано различными другими проблемами со здоровьем, например, доброкачественными или злокачественными опухолями.
Закрытое расширение субарахноидального конвекситального пространства практически всегда сопровождается повышенным кровеносным давлением, поскольку происходит сдавливание капилляров, в результате чего кровь по ним перестает нормально циркулировать. На фоне этого у больных развиваются неврологические заболевания.
Данная разновидность патологии также называется наружной и является одной из наиболее часто диагностируемых. В отличие от закрытой открытая гидроцефалия протекает в более легкой форме, поскольку при ней жидкость не скапливается, а всего лишь нарушается ее отвод.
Основная причина развития патологии — это нарушение балансировки между вырабатыванием и выведением ликвора, злокачественные опухоли, а также различные заболевания инфекционной этиологии.
Стоит отметить, что расширение конвекситальных субарахноидальных пространств головного мозга также подразделяется на три вида в зависимости от времени и способа развития патологии. Таковыми являются:
- врожденная;
- приобретенная;
- заместительная.
Каждая из них имеет определенные особенности, поэтому нужно более подробно рассказать о каждой разновидности заболевания.
В данном случае расширение субарахноидальных ликворных пространств головного мозга развивается у ребенка уже тогда, когда он еще находится в утробе матери. Подобное состояние очень опасно, поскольку патология продолжает развиваться вместе с малышом и хоть как-то контролировать ее невозможно. Причины могут быть самыми различными:
- выпячивание стенки артерии Галена;
- уплотнение стенок вен;
- базилярная импрессия
- мальформация Арнольда-Киари;
- кровоизлияние мозга;
- неудачные роды, во время которых малышу были нанесены травмы;
- различные инфекционные заболевания, перенесенные матерью во время вынашивания плода.
Важно понимать, что даже незначительное расширение субарахноидального пространства у еще не родившихся детей может вызвать развитие многих серьезных осложнений. Как показывает медицинская статистика, большинство младенцев рождается с различными психическими отклонениями и заболеваниями, а также пороками развития, с которыми им придется жить до самой смерти.
Как не сложно догадаться из названия, данная разновидность патологии развивается у людей, как правило, взрослого возраста из-за различных неблагоприятных факторов.
Чаще всего патология развивается после перенесенных заболеваний инфекционного или вирусного происхождения, например, воспаления головного мозга, кровоизлияния, кисты или различные аномалии и отклонения от нормального физического развития.
Что она собой представляет? Данное расширение субарахноидальных пространств головного мозга у взрослых встречается крайне редко, поскольку оно в чистом виде не проявляется. Чаще всего патология спровоцирована отмиранием клеток мозговой коры.
По мере протекания атрофического процесса мягкие ткани уменьшаются в размерах, в результате чего в черепной коробке образуется свободное пространство, которое постепенно заполняется жидкостью.
В очень тяжелых случаях врачи могут пойти на радикальные методы лечения, а именно хирургическое вмешательство, однако подобное случается лишь в тех случаях, когда создается реальная угроза для жизни пациента. Среди основных провоцирующих факторов можно выделить следующие:
- возрастные изменения в структуре головного мозга;
- заболевания сосудистой системы;
- повышенное артериальное давление;
- отравление мозгового вещества ядовитыми компонентами;
- болезнь Крейтцфельдта – Якоба.
Расширение субарахноидальных пространств головного мозга у взрослых может протекать в острой и хронической форме. В первом случае патология развивается очень быстро и непредсказуемо, а также сопровождается интенсивной и ярко выраженной симптоматикой. При этом клиническая картина больного постоянно ухудшается.
Медикаментозное лечение является бесполезным, а единственный эффективный способ — это хирургическая операция. В хронической форме патология прогрессирует медленнее, поэтому самочувствие человека ухудшается не так стремительно. Постепенно у больного повышается внутричерепное давление и скапливается жидкость в одном или нескольких отделах головного мозга.
Основным симптомом заболевания является психологический дискомфорт, который испытывает больной.
- Наружная заместительная. Жидкость скапливается возле внешних отделов мозга и оседает под его оболочками.
- Внутренняя. Основная область локализации — это цистерны и желудочки.
- Смешанная. Представляет собой что-то среднее между двумя описанными выше типами.
Почему субарахноидальное пространство расширено
Сбои в циркуляции ликвора вызывают инфекционные заболевания ЦНС, хронические заболевания, менингит, энцефалит, опухоль или родовая травма. Это приводит к уменьшению количества серого и белого вещества в мозге, и как следствие происходит расширение субарахноидального пространства.
Расширенное субарахноидальное пространство свидетельствует о сбое в циркуляции ликвора, происходит избыточная его выработка и попадание в полости мозга, т.е происходит развитие гидроцефалии или водянки и как следствие отмечается повышенное внутричерепное давление.
Повышенное внутричерепное давление и гидроцефалия это два взаимосвязанных диагноза, которые диагностируют практически каждому новорожденному.
Но лишь надеяться на благоприятный исход болезни нельзя, необходимо обратится к невропатологу, который назначит необходимое лечение.
Эти факторы способствуют запуску процесса атрофии, количество белого и серого вещества снижается, способствуя расширению субарахноидального пространства.
Методика и принцип лечения данного заболевания происходит довольно продолжительно и строго в индивидуальном порядке. В большей степени все зависит от характера заболевания, его уровня тяжести, осложнений.
Первоочередно врачами, специализирующие по неврологии, нейрологии – восстанавливается нормализация циркуляции, оттока ликворной жидкости в надмозговой области, нормализуется внутричерепное давление, а так же подавление, при лабораторном подтверждении, выявленных инфекций с помощью применения ряда комплексных противовоспалительных лекарственных средств, медикаментозных препаратов, улучшающих и восстанавливающих метаболизм тканей, клеток центральной нервной системы.
При необходимости, в комплексной нейротерапии врач может назначить ряд физионеврологических амбулаторных процедур, которые позволят минимизировать симптомы диагностируемого заболевания и ускорить долгожданный процесс выздоровления.
Методика и принцип лечения данного заболевания происходит довольно продолжительно и строго в индивидуальном порядке. В большей степени все зависит от характера заболевания, его уровня тяжести, осложнений.Первоочередно врачами, специализирующие по неврологии, нейрологии – восстанавливается нормализация циркуляции, оттока ликворной жидкости в надмозговой области, нормализуется внутричерепное давление, а так же подавление, при лабораторном подтверждении, выявленных инфекций с помощью применения ряда комплексных противовоспалительных лекарственных средств, медикаментозных препаратов, улучшающих и восстанавливающих метаболизм тканей, клеток центральной нервной системы.
При необходимости, в комплексной нейротерапии врач может назначить ряд физионеврологических амбулаторных процедур, которые позволят минимизировать симптомы диагностируемого заболевания и ускорить долгожданный процесс выздоровления.
Симптоматика расширения субарахноидальных пространств
У малышей и взрослых патология проявляется неодинаково. Так, у детей первого года жизни заподозрить неладное помогают такие признаки как:
- Негативная реакция на шум, звуки средней силы, свет;
- Частые срыгивания;
- Плохой сон, беспокойство;
- Косоглазие, разный диаметр зрачков;
- Рост головки, не соответствующий возрасту;
- Выбухание и замедление зарастания родничка;
- Метеочувствительность, беспокойство при смене погоды;
- Вздрагивания, тремор подбородка, ручек или ножек.
У взрослых людей одним из основных симптомов расширения субарахноидального пространства считается головная боль, которая бывает довольно интенсивной и продолжительной. Нередко пациенты жалуются на сильное головокружение и тошноту, невозможность выполнять трудовые обязанности, слабость, беспокойство, тревогу.
Краниалгия особенно выражена рано утром, может сопровождаться рвотой, головокружением, гиперчувствительностью к свету, звукам. Днем пациенты часто сонливы, ночью не могут уснуть либо сон беспокойный и прерывистый. Нарастание головной боли, пульсирующий ее характер, появление рвоты на высоте боли — характерные симптомы увеличивающегося внутричерепного давления.
Двигательные расстройства более характерны для мозжечковой локализации патологии. В этом случае среди симптомов возможны шаткость и неуверенность походки, головокружения, расстройства координации и мелкой моторики.
Постоянная усталость, повторяющиеся приступы сильной головной боли, невозможность нормально выспаться нарушают эмоциональное состояние больных, которые могут стать раздражительными, тревожными, склонными к депрессии. Вторичные изменения в головном мозге нарушают трудоспособность и ограничивают активную жизнедеятельность.
сдавление мозга при субарахноидальном кровоизлиянии
Неравномерное расширение субарахноидального пространства возможно после перенесенных травм, операций на головном мозге, при опухолях, которые локально сдавливают оболочки мозга и ликворные пути. В этом случае наблюдается очаговая неврологическая симптоматика в виде нарушений чувствительности, речи, слуха и т. д. О тяжелом течении патологии говорит судорожный синдром или эпилепсия.
Расширение субарахноидального пространства приводит к повышению давления ликвора, что имеет относительно характерные симптомы. Пациенты отмечают упрямую, устойчивую головную боль с явлениями тошноты и фонтаноподобной рвоты, повышение чувствительности к зрительным и слуховым раздражителям, головокружение.
Степень проявления симптомов зависит от остроты развития и от того, насколько расширено субарахноидальное пространство. У детей расширение подпаутинного пространства чаще всего наблюдается при гидроцефалии и арахноидите. Значительно реже родовая травма или пороки развития нервной системы становятся причинами этого осложнения.
Степени расширения
По тяжести патологических изменений классифицируют три степени:
- Лёгкая. Расширение увеличено незначительно на 1-2 мм от нормы.
- Средняя. Умеренные изменения на 3-4 мм от референсных значений;
- Тяжёлая. Выраженная дилатация более 4 мм, сопровождаемая заполнением ликвором межполушарной щели — полости, разделяющей правое и левое полушария.
Нормальное расстояние между мягкой и паутинной оболочкой у грудничков составляет 2-3 мм.
При своевременно начатом лечении умеренные и лёгкие нарушения поддаются коррекции. Если на фоне расширения субарахноидального пространства размер желудочков не выходит за границы нормы, к 2 годам состояние ребёнка нормализуется.
Расширение ликворных пространств происходит пропорционально росту головы у новорожденного и вздутию родничка.
Течение и исход заболевания зависит от своевременного обращения за медицинской помощью и начала лечения. Если лечение подобрано правильно, то изменение желудочков остаются находится практически в пределах нормы.
- умеренное — увеличение от 1 до 2 мм;
- средняя — увеличение от 3 до 4х мм;
- тяжелая от 4х мм.
Нормальное расстояние между мягкой и паутинной оболочкой у грудничков составляет 2-3 мм.
При своевременно начатом лечении умеренные и лёгкие нарушения поддаются коррекции. Если на фоне расширения субарахноидального пространства размер желудочков не выходит за границы нормы, к 2 годам состояние ребёнка нормализуется.
Межполушарная щель у грудничка: норма показателей, методы диагностики
Расширяются субарахноидальные конвекситальные пространства у грудничков при росте головы – увеличении ее в окружности. Родители могут заметить патологический процесс по выпячиванию родничков – местах черепа, где кости черепа сходились, что ребенок мог беспрепятственно пройти через родовые пути.
Также у младенцев расширения межполушарной щели и субарахноидального пространства сопровождается быстрым увеличением черепа, которое приводит к тому, что ребенок не может поднять голову. В этом случае ставят диагноз – перинатальная энцефалопатия. Кроме общего нарушения состояния, снижение рефлекторной функции, дети становятся капризными, отказываются от еды, отстают физиологически от сверстников, теряют вес.
Есть еще один очень показательный симптом – «лунный взор». Веки больных младенцев постоянно опущены вниз и из-под кожи видна часть белка – зрачок и радужка закатываются под веки. При незначительных поражениях головного мозга такой взгляд появляется периодически, при тяжелых – радужку можно видеть кратковременно.
У детей также может происходить атрофия головного мозга, при которой происходит расширение конвекситальных субарахноидальных пространств. Увеличиваются борозды в лобных, теменных, височных и затылочных областях.
Может потребоваться не только компьютерные и томографические исследования, но и извлечение ликвора при помощи пункции.
В раннем возрасте детям проводят нейросонографию – состояние полости черепа возможно этим способом исследовать только до сращения родничков.
Если повреждению подвергся значительный участок или диагностируется лейкомаляция – этим термином называют размягчение мозга, состояние, когда функциональные способности нарушаются, импульсные сигналы в нужном объеме не посылаются и не принимаются – в дальнейшем ребенок будет отставать в развитии.
Но не следует впадать в панику. У детского организма велик шанс на восстановление, при своевременном и адекватном лечении – при появлении первых симптомов – шансы на выздоровление увеличиваются.
Диагностировать заболевание у малышей до года затруднительно, так как многие методики для такого возраста не применяются. Самым информативным способом является нейросонография. Данная процедура появилась не так давно, лишь в 90-х годах прошлого столетия.
Нейросонография напоминает ультразвуковое исследование, благодаря существующим родничкам можно тщательнее изучить внутричерепное пространство. Датчики нужно сначала смазать специальным гелем, после чего приложить к мягким местам на голове грудничка. Благодаря передаваемому ультразвуку, можно определить наличие или отсутствие патологии, а также выяснить, имеется ли межполушарная щель мозга. Преимуществом этого исследования является его доступность, оно не требует предварительной подготовки, а главное, метод довольно-таки информативный.
Беспричинно расширение субарахноидальных конвекситальных пространств – неравномерное или равномерное – произойти не может. Нарушение циркуляции спинномозговой жидкости всегда вызывается патологическими процессами воспалительного или травматического характера, которые негативно сказываются на общем состоянии, заставляют спазмироваться желудочки головного мозга, приводят к расширению межполушарной щели.
Факторы, вызывающие подобно изменение:
- врожденные патологии ликворпроводящей системы;
- черепно-
Субарахноидальное кровоизлияние — Subarachnoid hemorrhage
Кровотечение в субарахноидальное пространство
| Субарахноидальное кровоизлияние | |
|---|---|
| Другие имена | Субарахноидальное кровоизлияние |
| Компьютерная томография головного мозга, показывающая субарахноидальное кровоизлияние в виде белой области в центре, простирающейся в борозды с обеих сторон (отмечено стрелкой) | |
| Произношение | |
| Специальность | Нейрохирургия |
| Симптомы | Сильная быстроразвивающаяся головная боль , рвота , снижение уровня сознания |
| Осложнения | Отсроченная ишемия головного мозга , церебральный вазоспазм , судороги |
| Типы | Травматические, спонтанные (аневризматические, неаневризматические, перимезэнцефалические) |
| Причины | Травма головы , аневризма головного мозга |
| Факторы риска | Высокое кровяное давление , курение , алкоголизм , кокаин |
| Диагностический метод | КТ , люмбальная пункция |
| Дифференциальный диагноз | Менингит , мигрень , тромбоз венозного синуса головного мозга |
| лечение | Нейрохирургия или вмешательства под радиологическим контролем |
| Медикамент | Лабеталол , нимодипин |
| Прогноз | 45% риск смерти через 30 дней (аневризмы) |
| Частота | 1 на 10 000 в год |
Субарахноидальное кровоизлияние ( САК ) — это кровотечение в субарахноидальное пространство — область между паутинной оболочкой и мягкой мозговой оболочкой, окружающей мозг . Симптомы могут включать сильную быстроразвивающуюся головную боль , рвоту, снижение уровня сознания , лихорадку и иногда судороги . Жесткость шеи или боль в шее также довольно распространены. Примерно у четверти людей небольшое кровотечение с исчезнувшими симптомами происходит в течение месяца после более крупного кровотечения.
САК может возникнуть в результате травмы головы или спонтанно, обычно в результате разрыва аневризмы головного мозга . Факторы риска спонтанных случаев включали высокое кровяное давление , курение, семейный анамнез, алкоголизм и употребление кокаина . Как правило, диагноз можно установить с помощью компьютерной томографии головы, если она проводится в течение шести часов после появления симптомов. Иногда также требуется люмбальная пункция . После подтверждения обычно проводятся дальнейшие тесты для определения основной причины.
Лечение заключается в быстрой нейрохирургии или вмешательствах под рентгенологическим контролем . Для снижения артериального давления могут потребоваться такие лекарства, как лабеталол , до тех пор, пока не произойдет восстановление. Также рекомендуется лечить лихорадку. Нимодипин , блокатор кальциевых каналов , часто используется для предотвращения вазоспазма . Регулярное использование лекарств для предотвращения дальнейших судорог дает неясные преимущества. Почти половина людей с САК из-за аневризмы умирают в течение 30 дней, а около трети выживших имеют постоянные проблемы. От десяти до пятнадцати процентов умирают, не попав в больницу.
Спонтанный САК встречается примерно у одного человека на 10 000 человек в год. Женщины страдают чаще, чем мужчины. Хотя это становится все более распространенным с возрастом, около 50% людей обращаются к ним в возрасте до 55 лет. Это является одной из форм инсульта и включает в себя около 5 процентов всех инсультов. Хирургия аневризм была представлена в 1930-х годах. С 1990-х годов многие аневризмы лечатся менее инвазивной процедурой, называемой эндоваскулярной спиральной спиралью , которая проводится через большой кровеносный сосуд.
Признаки и симптомы
Классическим симптомом субарахноидального кровоизлияния является головная боль типа «громовой удар» (головная боль, описываемая как «как от ударов ногой по голове», или «сильнейшая из когда-либо», развивающаяся от секунд до минут). Эта головная боль часто пульсирует в направлении затылка ( затылка ). Около трети людей не имеют никаких симптомов, кроме характерной головной боли, и примерно у каждого десятого человека, обращающегося за медицинской помощью с этим симптомом, позже диагностируется субарахноидальное кровоизлияние. Может присутствовать рвота, и у 1 из 14 случаются судороги . Может присутствовать спутанность сознания , снижение уровня сознания или кома , а также ригидность шеи и другие признаки менингизма .
Ригидность шеи обычно проявляется через шесть часов после начального появления САК. Изолированное расширение зрачка и потеря зрачкового светового рефлекса могут отражать грыжу головного мозга в результате повышения внутричерепного давления (давления внутри черепа). Внутриглазное кровоизлияние (кровотечение в глазное яблоко) может возникнуть в ответ на повышенное давление: субгиалоидное кровоизлияние (кровотечение под гиалоидной мембраной , которая окружает стекловидное тело глаза) и кровоизлияние в стекловидное тело могут быть видны при фундоскопии . Это известно как синдром Терсона (встречается в 3–13% случаев) и чаще встречается при более тяжелых формах САК.
Нарушения глазодвигательного нерва (пораженный глаз смотрит вниз и наружу и неспособность поднять веко с той же стороны ) или паралич (потеря движения) могут указывать на кровотечение из задней соединительной артерии . Судороги чаще возникают, если кровотечение из аневризмы; в противном случае трудно предсказать место и происхождение кровотечения по симптомам. САК у человека, страдающего судорогами, часто является диагностическим признаком церебральной артериовенозной мальформации .
Комбинация внутримозгового кровоизлияния и повышенного внутричерепного давления (если присутствует) приводит к «симпатическому всплеску», то есть чрезмерной активации симпатической системы. Считается, что это происходит через два механизма: прямое воздействие на мозговой слой, которое приводит к активации нисходящей симпатической нервной системы, и локальное высвобождение медиаторов воспаления, которые циркулируют в периферическом кровообращении, где они активируют симпатическую систему. Как следствие симпатического всплеска происходит внезапное повышение артериального давления ; опосредованной повышенной сократительной из желудочка и увеличение вазоконстрикции что приводит к увеличению системного сосудистого сопротивления . Последствия этого симпатического всплеска могут быть внезапными, серьезными и часто опасными для жизни. Высокие плазменные концентрации адреналина , также могут привести к сердечной аритмии (нарушения в частоте сердечных сокращений и ритме), электрокардиографические изменения (в 27 процентах случаев) и остановке сердца (в 3 процентах случаев) могут возникнуть быстро после начала кровотечения. Еще одним следствием этого процесса является нейрогенный отек легких, при котором процесс повышения давления в малом круге кровообращения вызывает утечку жидкости из легочных капилляров в воздушные пространства, альвеолы легких.
Субарахноидальное кровоизлияние также может возникнуть у людей, перенесших травму головы. Симптомы могут включать головную боль, снижение уровня сознания и гемипарез (слабость одной стороны тела). САК является частым явлением при черепно-мозговой травме и имеет плохой прогноз, если связано с ухудшением уровня сознания.
В то время как громовая головная боль является характерным симптомом субарахноидального кровоизлияния, менее 10% пациентов с соответствующими симптомами имеют САК при обследовании. Возможно, потребуется рассмотреть ряд других причин.
Причины
Виллисовский круг с отмеченными наиболее частыми локациями разорванных аневризм
Большинство случаев САК возникает из-за травм, например, удара по голове. Травматическая САК обычно возникает рядом с местом перелома черепа или внутримозгового ушиба . Часто это происходит на фоне других форм черепно-мозговой травмы. В этих случаях прогноз хуже; однако неясно, является ли это прямым результатом САК или наличие субарахноидальной крови просто показателем более серьезной травмы головы.
В 85% спонтанных случаев причиной является аневризма головного мозга — слабость стенки одной из артерий головного мозга, которая становится увеличенной. Обычно они располагаются в круге Уиллиса и его ответвлений. В то время как большинство случаев связано с кровотечением из небольших аневризм, более крупные аневризмы (которые встречаются реже) с большей вероятностью разорвутся. Аспирин также увеличивает риск.
В 15–20% случаев спонтанной САК аневризма на первой ангиограмме не выявляется . Примерно половина из них связана с неаневризматическим перимезэнцефалическим кровоизлиянием, при котором кровь ограничивается субарахноидальным пространством вокруг среднего мозга (т. Е. Мезэнцефалоном ). В них происхождение крови неясно. Остальные связаны с другими нарушениями, затрагивающими кровеносные сосуды (такими как церебральные артериовенозные мальформации ), нарушениями кровеносных сосудов спинного мозга и кровотечением в различные опухоли .
Злоупотребление кокаином и серповидноклеточная анемия (обычно у детей) и, в редких случаях, антикоагулянтная терапия, проблемы со свертыванием крови и апоплексия гипофиза также могут привести к САК. Рассечение позвоночной артерии , обычно вызванное травмой, может привести к субарахноидальному кровоизлиянию, если расслоение затрагивает часть сосуда внутри черепа.
Патофизиология
Спазм сосудов головного мозга — одно из осложнений, вызванных субарахноидальным кровоизлиянием. Обычно это происходит с третьего дня после аневризмы и достигает пика на 5-7 день. Предлагается несколько механизмов этого осложнения. Продукты крови, выделяемые при субарахноидальном кровоизлиянии, стимулируют путь тирозинкиназы, вызывая высвобождение ионов кальция из внутриклеточного накопления, что приводит к сокращению гладких мышц церебральных артерий. Оксигемоглобин в спинномозговой жидкости (CSF) вызывает сужение сосудов за счет увеличения количества свободных радикалов , эндотелина-1 , простагландина и снижения уровня оксида азота и простациклина . Кроме того, считается , что нарушения вегетативной нервной системы, иннервирующей церебральные артерии, также вызывают спазм сосудов.
Диагностика
Поясничный прокол в процессе. Большая часть спины была промыта дезинфицирующим средством на основе йода, оставив коричневую окраску.
Так как только 10 процентов людей, поступивших в отделение неотложной помощи с головной болью с громовой головной болью, страдают САК, обычно одновременно рассматриваются другие возможные причины, такие как менингит , мигрень и тромбоз венозного синуса головного мозга . Внутримозговое кровоизлияние , при котором кровотечение происходит внутри самого мозга, встречается в два раза чаще, чем САК, и часто ошибочно диагностируется как последний. Обычно САК изначально ошибочно диагностируется как мигрень или головная боль напряжения , что может привести к задержке в получении компьютерной томографии. В исследовании 2004 года это произошло в 12 процентах всех случаев и было более вероятно у людей, у которых были небольшие кровоизлияния и не было нарушений психического статуса. Задержка с диагностикой привела к худшему исходу. У некоторых людей головная боль проходит сама по себе, и других симптомов нет. Этот тип головной боли называют «дозорной головной болью», поскольку предполагается, что она возникает в результате небольшой утечки («предупредительной утечки») из аневризмы. Дозорная головная боль по-прежнему требует обследования с помощью компьютерной томографии и люмбальной пункции, поскольку в последующие три недели может произойти дальнейшее кровотечение.
Первыми шагами для обследования человека с подозрением на субарахноидальное кровоизлияние являются сбор истории болезни и проведение физического обследования . Диагноз не может быть поставлен только на основании клинических данных и общей медицинской визуализации, и, возможно, требуется люмбальная пункция для подтверждения или исключения кровотечения.
Изображения
Методом выбора является компьютерная томография (КТ) головного мозга без контраста . Он обладает высокой чувствительностью и позволяет правильно определить 98,7% случаев в течение шести часов с момента появления симптомов. Компьютерная томография может исключить диагноз у человека с нормальным неврологическим обследованием, если она сделана в течение шести часов. После этого его эффективность снижается, и через несколько дней магнитно-резонансная томография (МРТ) становится более чувствительной, чем КТ.
Поясничная пункция
Поясничный прокол , в котором спинномозговая жидкости (CSF) , удаляет из субарахноидального пространства из позвоночного канала с использованием иглы для подкожных инъекций , показывает свидетельство кровотечения в три проценте людей , у которых не-контраст КТ был обнаружен нормально. Поэтому люмбальная пункция или компьютерная томография с контрастированием считается обязательной у людей с подозрением на САК, если визуализация откладывается до шести часов с момента появления симптомов и дает отрицательный результат. Собирают не менее трех пробирок с CSF. Если повышенное количество эритроцитов одинаково присутствует во всех флаконах, это указывает на субарахноидальное кровоизлияние. Если количество клеток в бутылке уменьшается, более вероятно, что это произошло из-за повреждения небольшого кровеносного сосуда во время процедуры (известного как «травматический удар»). Хотя официального ограничения для красных кровяных телец в спинномозговой жидкости не существует, не было зафиксировано ни одного зарегистрированного случая с концентрацией менее «нескольких сотен клеток» на поле высокой мощности.
Образец спинномозговой жидкости также исследуют на ксантохромию — желтый цвет центрифугированной жидкости. Это можно определить с помощью спектрофотометрии (измерения поглощения света определенной длины волны) или визуального осмотра. Неясно, какой метод лучше. Ксантохромия остается надежным способом выявления САК через несколько дней после начала головной боли. Между началом головной боли и люмбальной пункцией требуется интервал не менее 12 часов, так как гемоглобин из красных кровяных телец превращается в билирубин в течение нескольких часов .
Ангиография
После подтверждения субарахноидального кровоизлияния необходимо определить его происхождение. Если кровотечение, вероятно, возникло из-за аневризмы (что определяется по внешнему виду компьютерной томографии), выбор делается между церебральной ангиографией (введение рентгеноконтрастного вещества через катетер в мозговые артерии) и КТ-ангиографией (визуализация кровеносных сосудов с радиоконтрастом на КТ. сканирование) для выявления аневризм. Катетерная ангиография также предлагает возможность спиральной аневризмы (см. Ниже).
ЭКГ
Изменения ЭКГ напоминают изменения ИМпST у женщины с острым повреждением ЦНС в результате субарахноидального кровоизлияния.
Электрокардиографические изменения относительно обычны при субарахноидальном кровоизлиянии и встречаются в 40–70% случаев. Они могут включать в себя QT пролонгации , Q волны , сердечные аритмии , а также повышение ST , который имитирует сердечный приступ .
Классификация
Для SAH доступно несколько оценочных шкал. Шкала комы Глазго (GCS) повсеместно используется для оценки сознания. Для оценки САК используются три специализированных шкалы; в каждом случае большее число связано с худшим исходом. Эти шкалы были получены путем ретроспективного сопоставления характеристик людей с их результатами.
Первую шкалу тяжести описали Хант и Гесс в 1968 году:
Степень Фишера классифицирует появление субарахноидального кровоизлияния на компьютерной томографии.
| Оценка | Появление кровоизлияния |
|---|---|
| 1 | Не очевидно |
| 2 | Толщина менее 1 мм |
| 3 | Толщина более 1 мм |
| 4 | Диффузный или отсутствующий с внутрижелудочковым кровоизлиянием или расширением паренхимы |
Эта шкала была модифицирована Claassen и соавторами, отражая аддитивный риск, связанный с размером САК и сопутствующим внутрижелудочковым кровотечением (0 — нет; 1 — минимальная САК без ВЖК; 2 — минимальная САК с ВЖК; 3 — толстая САК без ВЖК. ; 4 — толстый САХ с ИВХ) ;.
Классификация Всемирной федерации нейрохирургов (WFNS) использует шкалу комы Глазго и очаговый неврологический дефицит для оценки тяжести симптомов.
| Оценка | GCS | Очаговый неврологический дефицит |
|---|---|---|
| 1 | 15 | Отсутствует |
| 2 | 13–14 | Отсутствует |
| 3 | 13–14 | настоящее время |
| 4 | 7–12 | Присутствует или отсутствует |
| 5 | <7 | Присутствует или отсутствует |
Огилви и Картер предложили исчерпывающую схему классификации для прогнозирования исхода и оценки терапии. Система состоит из пяти оценок, и ей присваивается один балл за наличие или отсутствие каждого из пяти факторов: возраст старше 50 лет; Хант и Хесс класс 4 или 5; Шкала Фишера 3 или 4; размер аневризмы более 10 мм; и аневризма заднего кровообращения 25 мм и более.
Скрининг и профилактика
Скрининг аневризм не проводится на популяционном уровне; поскольку они относительно редки, это было бы нерентабельно . Если у кого-то есть двое или более родственников первой степени родства, у которых было аневризматическое субарахноидальное кровоизлияние, обследование может оказаться полезным.
Аутосомно-доминантная поликистозная болезнь почек (АДПБП), наследственное заболевание почек, как известно, связано с церебральными аневризмами в 8% случаев, но большинство таких аневризм имеют небольшие размеры и, следовательно, маловероятно, что они разорвутся. В результате, скрининг рекомендуется только в семьях с ADPKD, где у одного из членов семьи был разрыв аневризмы.
Аневризму можно обнаружить случайно на снимке головного мозга; это представляет собой загадку, поскольку все методы лечения аневризм головного мозга связаны с потенциальными осложнениями. Международное исследование неразорвавшихся внутричерепных аневризм (ISUIA) предоставило прогностические данные как для людей, у которых ранее было субарахноидальное кровоизлияние, так и для людей, у которых аневризмы были обнаружены другими способами. Те, у кого ранее была САК, были более склонны к кровотечению из других аневризм. Напротив, у тех, у кого никогда не было кровотечения и были небольшие аневризмы (менее 10 мм), очень маловероятно, что у них будет САК, и они, вероятно, понесут вред от попыток восстановить эти аневризмы. На основании ISUIA и других исследований в настоящее время рекомендуется рассматривать людей для профилактического лечения только в том случае, если они имеют разумную ожидаемую продолжительность жизни и аневризмы с высокой вероятностью разрыва. В то же время существует лишь ограниченное количество доказательств того, что эндоваскулярное лечение неразорвавшейся аневризмы действительно полезно.
лечение
Лечение включает в себя общие меры по стабилизации человека, а также использование специальных исследований и лечения. К ним относятся предотвращение повторного кровотечения путем уничтожения источника кровотечения, предотвращение явления, известного как спазм сосудов , а также профилактика и лечение осложнений.
Стабилизация человека — главный приоритет. Людям с пониженным уровнем сознания может потребоваться интубация и механическая вентиляция легких . Артериальное давление, пульс , частота дыхания и шкала комы Глазго контролируются часто. После подтверждения диагноза может быть предпочтительна госпитализация в отделение интенсивной терапии , особенно с учетом того, что 15% пациентов могут иметь дальнейшее кровотечение вскоре после госпитализации. Питание является приоритетом на раннем этапе, кормление через рот или через назогастральный зонд предпочтительнее парентерального пути. Как правило, обезболивание ограничивается менее седативными агентами, такими как кодеин , поскольку седативный эффект может повлиять на психическое состояние и, таким образом, помешать возможности контролировать уровень сознания. Тромбоз глубоких вен можно предотвратить с помощью компрессионных чулок , периодического пневматического сжатия икры или того и другого. Катетер мочевого пузыря обычно вставляется , чтобы контролировать баланс жидкости. Бензодиазепины могут быть назначены, чтобы облегчить страдания. Бодрствующим следует давать противорвотные препараты.
Люди с плохой клинической степенью при поступлении, острым неврологическим ухудшением или прогрессирующим увеличением желудочков на компьютерной томографии, как правило, являются показаниями к установке внешнего желудочкового дренажа нейрохирургом. Внешний желудочковый дренаж может быть вставлен у постели больного или в операционной. В любом случае во время введения необходимо соблюдать строгую асептику . У людей с аневризматическим субарахноидальным кровоизлиянием EVD используется для удаления спинномозговой жидкости , крови и побочных продуктов крови, которые повышают внутричерепное давление и могут увеличить риск церебрального вазоспазма .
Предотвращение повторного кровотечения
Артериограмма показывает частично спиральную аневризму ( обозначена желтыми стрелками ) задней мозговой артерии с остаточным аневризматическим мешком. Этим человеком была 34-летняя женщина, которую лечили от субарахноидального кровоизлияния.
Обычно рекомендуются усилия по поддержанию систолического артериального давления на уровне ниже 140–160 мм рт. Ст. Лекарства для этого могут включать лабеталол или никардипин .
Людям, у которых КТ показывает большую гематому , пониженный уровень сознания или очаговые неврологические признаки, может быть полезно срочное хирургическое удаление крови или окклюзия места кровотечения. Остальные стабилизируются более широко и позже проходят трансфеморальную ангиограмму или КТ-ангиограмму. Трудно предсказать, у кого будет повторное кровотечение, но оно может произойти в любой момент и имеет мрачный прогноз. По прошествии первых 24 часов риск повторного кровотечения в последующие четыре недели остается около 40 процентов, что позволяет предположить, что меры вмешательства должны быть направлены на снижение этого риска как можно скорее. Некоторыми предикторами раннего повторного кровотечения являются высокое систолическое артериальное давление, наличие гематомы в головном мозге или желудочках, плохая степень Ханта-Гесса (III-IV), аневризмы в задней части кровообращения и аневризма размером> 10 мм.
Если церебральная аневризма выявляется при ангиографии, доступны два метода снижения риска дальнейшего кровотечения из той же аневризмы: клипирование и сплетение . Для клипирования требуется трепанация черепа (открытие черепа) для обнаружения аневризмы с последующим наложением зажимов на шейку аневризмы. Спирализация осуществляется через крупные кровеносные сосуды (эндоваскулярно): катетер вводится в бедренную артерию в паховой области и продвигается через аорту к артериям (обе сонные артерии и обе позвоночные артерии ), снабжающие мозг. Когда аневризма обнаружена, развертываются платиновые спирали, которые вызывают образование тромба в аневризме, уничтожая его. Решение о том, какое лечение предпринять, обычно принимает многопрофильная команда, состоящая из нейрохирурга , нейрорадиолога и часто других специалистов в области здравоохранения.
Как правило, выбор между клипированием и намоткой принимается в зависимости от расположения аневризмы, ее размера и состояния человека. Аневризмы средней мозговой артерии и связанных с ней сосудов труднодоступны с помощью ангиографии и, как правило, поддаются клипированию. Те из базилярной артерии и задней мозговой артерии являются труднодоступными хирургическим и более доступными для эндоваскулярного лечения. Эти подходы основаны на общем опыте, и единственное рандомизированное контролируемое исследование, напрямую сравнивающее различные методы лечения, было проведено у относительно здоровых людей с небольшими (менее 10 мм) аневризмами передней мозговой артерии и передней соединительной артерии (вместе «переднее кровообращение»). ), которые составляют около 20 процентов всех людей с аневризмой САК. Это испытание, Международное испытание субарахноидальной аневризмы (ISAT), показало, что в этой группе вероятность смерти или зависимости от других в повседневной деятельности снижалась ( снижение абсолютного риска на 7,4%, снижение относительного риска на 23,5% ), если эндоваскулярная спираль используется в отличие от хирургии. Главный недостаток спирали — возможность рецидива аневризмы; этот риск чрезвычайно мал при хирургическом подходе. В ISAT 8,3 процента нуждались в дальнейшем лечении в долгосрочной перспективе. Следовательно, люди, перенесшие спиралевание, обычно в течение многих лет после этого проходят ангиографию или другие меры для раннего выявления рецидива аневризмы. Другие испытания также показали более высокую частоту рецидивов, требующих дальнейшего лечения.
Спазм сосудов
Спазм сосудов , при котором кровеносные сосуды сужаются и тем самым ограничивают кровоток , является серьезным осложнением САК. Это может вызвать ишемическое повреждение головного мозга (называемое «отсроченной ишемией») и необратимое повреждение головного мозга из-за недостатка кислорода в его частях. В тяжелых случаях это может быть смертельным. Отсроченная ишемия характеризуется новыми неврологическими симптомами и может быть подтверждена транскраниальной допплерографией или церебральной ангиографией. Около трети людей, поступивших с субарахноидальным кровоизлиянием, страдают отсроченной ишемией, а у половины из них в результате возникают необратимые повреждения. Скрининг на развитие вазоспазма можно проводить с помощью транскраниального допплера каждые 24–48 часов. Скорость кровотока более 120 сантиметров в секунду свидетельствует о вазоспазме.
Для профилактики было предложено использование блокаторов кальциевых каналов, которые , как считается, способны предотвратить спазм кровеносных сосудов, предотвращая попадание кальция в гладкомышечные клетки. Блокатор кальциевых каналов нимодипин при пероральном приеме улучшает исход, если его вводить между четвертым и двадцать первым днем после кровотечения, даже если он не снижает выраженность вазоспазма, обнаруженного при ангиографии. Это единственный препарат, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения церебрального вазоспазма. При травматическом субарахноидальном кровоизлиянии нимодипин не влияет на отдаленный исход и не рекомендуется. Другие блокаторы кальциевых каналов и сульфат магния были изучены, но в настоящее время не рекомендуются; также нет никаких доказательств, подтверждающих пользу введения нимодипина внутривенно.
Некоторые более ранние исследования предполагали, что терапия статинами может уменьшить спазм сосудов, но последующий метаанализ, включая дальнейшие испытания, не продемонстрировал положительного эффекта ни на спазм сосудов, ни на исходы. Хотя кортикостероиды с минералокортикоидной активностью могут помочь предотвратить вазоспазм, их применение, по-видимому, не влияет на результаты.
Протокол, называемый «тройной H», часто используется в качестве меры для лечения вазоспазма, когда он вызывает симптомы; это использование внутривенных жидкостей для достижения состояния гипертонии (высокого кровяного давления), гиперволемии (избытка жидкости в кровотоке) и гемодилюции (умеренного разжижения крови). Доказательства этого подхода неубедительны; не было проведено рандомизированных контролируемых испытаний, чтобы продемонстрировать его эффект.
Если симптомы отсроченной ишемии не улучшаются с помощью медикаментозного лечения, можно попытаться провести ангиографию для выявления мест спазмов сосудов и ввести сосудорасширяющие препараты (препараты, расслабляющие стенку кровеносных сосудов) непосредственно в артерию. Также может быть выполнена ангиопластика (вскрытие суженной области баллоном).
Прочие осложнения
Гидроцефалия (нарушение оттока спинномозговой жидкости) может осложнить САК как в краткосрочной, так и в долгосрочной перспективе. Выявляется при компьютерной томографии, на которой наблюдается увеличение боковых желудочков . Если уровень сознания снижен, дренаж излишков жидкости выполняется с помощью терапевтической люмбальной пункции, экстравентрикулярного дренажа (временное устройство, вводимое в один из желудочков) или, иногда, постоянного шунта . Облегчение гидроцефалии может привести к огромному улучшению состояния человека. Колебания артериального давления и электролитного дисбаланса , а также пневмония и сердечная декомпенсация встречаются примерно у половины госпитализированных лиц с САК и могут ухудшить прогноз. Приступы возникают во время пребывания в больнице примерно в трети случаев.
Людей часто лечили профилактическими противоэпилептическими препаратами . Это спорно и не основаны на надежных данных . В некоторых исследованиях использование этих препаратов было связано с худшим прогнозом; хотя неясно, может ли это быть связано с тем, что сами лекарства действительно причиняют вред, или потому, что они чаще используются у людей с худшим прогнозом. Есть вероятность желудочного кровотечения из-за стрессовых язв.
Прогноз
Краткосрочные результаты
САК часто ассоциируется с плохим исходом. Смертность ( смертность ) от САК составляет от 40 до 50 процентов, но тенденции к выживаемости улучшаются. Из тех, кто пережил госпитализацию, более четверти имеют значительные ограничения в своем образе жизни, и менее чем у пятой части отсутствуют какие-либо остаточные симптомы. Задержка в диагностике незначительной САК (принятие внезапной головной боли за мигрень) способствует плохому исходу. Факторы, обнаруженные при поступлении, которые связаны с более плохим исходом, включают более низкий неврологический класс; систолическая гипертензия ; предыдущий диагноз сердечного приступа или САК; заболевание печени ; больше крови и более крупная аневризма на первичной компьютерной томографии; расположение аневризмы в заднем отделе кровообращения ; и старше возраст. Факторы, которые имеют худший прогноз во время пребывания в больнице, включают возникновение отсроченной ишемии в результате спазма сосудов , развитие внутримозговых гематом или внутрижелудочковых кровоизлияний (кровотечение в желудочки мозга) и наличие лихорадки на восьмой день госпитализации.
Так называемое «субарахноидальное кровоизлияние с отрицательной ангиограммой», САК, которое не показывает аневризму при четырехсосудистой ангиографии, имеет лучший прогноз, чем САК с аневризмой, но все же связано с риском ишемии, повторного кровотечения и гидроцефалии . Однако перимезэнцефалический САК (кровотечение вокруг среднего мозга в головном мозге) имеет очень низкую частоту повторного кровотечения или отсроченной ишемии , и прогноз этого подтипа отличный.
Считается, что прогноз травмы головы частично зависит от расположения и количества субарахноидального кровотечения. Трудно отделить эффекты САК от эффектов других аспектов черепно-мозговой травмы; Неизвестно, действительно ли присутствие субарахноидальной крови ухудшает прогноз или это просто признак того, что произошла серьезная травма. У людей со средней и тяжелой черепно-мозговой травмой, у которых есть САК при поступлении в больницу, риск смерти в два раза выше, чем у тех, кто этого не делает. Они также имеют более высокий риск тяжелой инвалидности и стойкого вегетативного состояния , а травматический САК коррелирует с другими маркерами неблагоприятного исхода, такими как посттравматическая эпилепсия , гидроцефалия и более длительное пребывание в отделении интенсивной терапии. Более 90 процентов людей с травматическим субарахноидальным кровотечением и оценкой комы по Глазго более 12 имеют хороший результат.
Есть также скромные данные о том, что генетические факторы влияют на прогноз при САК. Например, наличие двух копий ApoE4 (вариант гена, кодирующего аполипопротеин E, который также играет роль в болезни Альцгеймера ), по-видимому, увеличивает риск отсроченной ишемии и худший исход. Возникновение гипергликемии (повышенного содержания сахара в крови) после эпизода САК повышает риск неблагоприятного исхода.
Долгосрочные результаты
Нейрокогнитивные симптомы, такие как усталость , нарушения настроения и другие связанные симптомы, являются частыми последствиями . Даже у тех, кто хорошо выздоровел в неврологии, часто встречаются тревога, депрессия, посттравматическое стрессовое расстройство и когнитивные нарушения; 46 процентов людей, перенесших субарахноидальное кровоизлияние, имеют когнитивные нарушения, которые влияют на качество их жизни. Более 60 процентов сообщают о частых головных болях. Аневризматическое субарахноидальное кровоизлияние может привести к повреждению гипоталамуса и гипофиза , двух областей мозга, которые играют центральную роль в гормональной регуляции и выработке. Более чем у четверти людей с предыдущим САК может развиться гипопитуитаризм (дефицит одного или нескольких гипоталамо-гипофизарных гормонов, таких как гормон роста , лютеинизирующий гормон или фолликулостимулирующий гормон ).
Эпидемиология
Среднее количество людей с САК на 100 000 человеко-лет в разбивке по возрасту.
Согласно обзору 51 исследования из 21 страны, средняя частота субарахноидальных кровоизлияний составляет 9,1 на 100 000 ежегодно. Исследования из Японии и Финляндии показывают более высокие показатели в этих странах (22,7 и 19,7 соответственно) по причинам, которые не совсем понятны. В Южной и Центральной Америке, напротив, средний показатель составляет 4,2 на 100 000 человек.
Хотя группа людей с риском САК моложе, чем население, обычно страдающее от инсульта, риск все же увеличивается с возрастом. Молодые люди гораздо реже, чем люди среднего возраста (коэффициент риска 0,1 или 10 процентов), имеют субарахноидальное кровоизлияние. Риск продолжает расти с возрастом и на 60 процентов выше у очень пожилых людей (старше 85 лет), чем у людей в возрасте от 45 до 55. Риск САК примерно на 25 процентов выше у женщин старше 55 лет по сравнению с мужчинами того же возраста, что, вероятно, отражает гормональные изменения, возникающие в результате менопаузы , такие как снижение уровня эстрогена .
Генетика может играть роль в предрасположенности человека к САК; риск увеличивается в три-пять раз у родственников первой степени родства людей, перенесших субарахноидальное кровоизлияние. Но факторы образа жизни более важны для определения общего риска. Эти факторы риска включают курение , гипертонию (высокое кровяное давление) и чрезмерное употребление алкоголя . Если вы курили в прошлом, риск САК повысился вдвое по сравнению с теми, кто никогда не курил. Некоторая защита неопределенного значения обеспечивается кавказской этнической принадлежностью , заместительной гормональной терапией и сахарным диабетом . Вероятно, существует обратная зависимость между общим холестерином в сыворотке и риском нетравматического САК, хотя подтверждение этой связи затруднено из-за отсутствия исследований. Примерно 4% аневризматических кровотечений возникают после полового акта, и 10% людей с САК наклоняются или поднимают тяжелые предметы в начале их симптомов.
В целом около 1% всех людей страдают одной или несколькими аневризмами головного мозга. Большинство из них маленькие и вряд ли разорвутся.
История
Хотя клиническая картина субарахноидального кровоизлияния могла быть признана Гиппократом , существование церебральных аневризм и тот факт, что они могут разорваться, не было установлено до 18 века. Сопутствующие симптомы были более подробно описаны в 1886 году эдинбургским врачом доктором Байромом Брамвеллом . В 1924 году лондонский невролог сэр Чарльз П. Саймондс (1890–1978) дал полное описание всех основных симптомов субарахноидального кровоизлияния и ввел термин «спонтанное субарахноидальное кровоизлияние». Symonds также описал использование люмбальной пункции и ксантохромии в диагностике.
Первое хирургическое вмешательство было выполнено Норманом Доттом, учеником Харви Кушинга, работавшим тогда в Эдинбурге. Он представил обертывание аневризм в 1930-х годах и был одним из первых пионеров в использовании ангиограмм. Американский нейрохирург доктор Уолтер Денди , работающий в Балтиморе , был первым, кто представил клипсы в 1938 году. В 1972 году при лечении аневризмы была применена микрохирургия для дальнейшего улучшения результатов. В 1980-х годах была введена терапия тройным Н для лечения отсроченной ишемии из-за вазоспазма , а также были проведены испытания нимодипина в попытке предотвратить это осложнение. В 1983 году российский нейрохирург Зубков и его коллеги сообщили о первом применении транслюминальной баллонной ангиопластики при вазоспазме после аневризматической САК. Итальянский нейрохирург доктор Гвидо Гульельми представил свое лечение эндоваскулярной спиралью в 1991 году.
Ссылки
внешняя ссылка
Послушайте эту статью
Этот аудиофайл был создан на основе редакции этой статьи от 09.08.2008 и не отражает последующих правок.
Виды субарахноидального кровоизлияния | MedBoli.ru
Любые заболевания и проблемы, связанные с работой головного мозга, несут серьезнейшую угрозу жизни человека. Особенно это касается нарушений кровообращения, среди которых одним из опаснейших является определенная патология – субарахноидальное кровоизлияние, также известное под аббревиатурой САК. Этот патологический процесс опасен своей спонтанностью, он является определенной формой инсульта, из-за чего приводит к тяжелым поражениям, затрагивая жизненно важные механизмы и функции в теле человека. Чтобы бороться с этим тяжелым нарушением, важно понимать, чем оно является, каковы его причины, симптомы, а также возможные последствия.
Общие сведения о проблеме и причины ее развития
Субарахноидальным кровоизлиянием называют острый патологический процесс, при котором происходит нарушение мозгового кровообращения, открывается мозговое кровотечение, вследствие чего в подпаутинных пространствах церебральных оболочек главного человеческого органа скапливается кровь.
Субарахноидальное кровоизлияние головного мозга является частным случаем геморрагического инсульта, ведь оно происходит вследствие нарушения целостности кровеносных сосудов в голове. В большинстве случаев речь идет о самопроизвольном разрыве аневризмы, реже причиной спонтанного кровоизлияния становится микотическая или атеросклеротическая аневризма.
Образование аневризм носит приобретенный или врожденный характер, однако обсуждаемый патологический процесс чаще дает о себе знать во взрослом или преклонном возрасте, то есть у людей от 45 до 85 лет. Но встречаются случаи более ранних «ударов», например, у людей, не достигших тридцатилетия.
Если говорить о наиболее вероятных причинах в общем, субарахноидальное кровоизлияние в мозг происходит под воздействием следующих факторов:
- Артериальная аневризма;
- Сосудистые мальформации;
- Определенная наследственная предрасположенность, при которой наблюдаются патологии соединительных тканей;
- Дистрофия сосудистых стенок либо нарушение их целостности ввиду различных воспалительных процессов;
- Инфекционные заболевания, затрагивающие отделы головного и спинного мозга;
- Онкологические заболевания, сопровождающиеся образованием опухолей;
- Нарушения свертываемости крови, в том числе под воздействием употребляемых препаратов;
- Одной из частых причин САК являются травмы головы.
Независимо от того, что именно послужило началу субарахноидального кровоизлияния, последствия всегда несут серьезную угрозу жизни человека, в речь идет о резком повышении внутричерепного давления, развития отека мозга, неврологических расстройствах и прочем.
Виды патологии
Обсуждаемому патологическому процессу в медицине присвоено несколько видов, в зависимости от которых могут даже отличаться причины развития проблемы. Чтобы иметь полное представление об нарушении, стоит рассмотреть эти разновидности отдельно.
Спонтанный
Спонтанное субарахноидальное кровоизлияние в большинстве случаев развивается ввиду резкого скачка внутриартериального давления, послужить которому может чрезмерная физическая нагрузка (например, поднятие тяжести), сильный эмоциональный всплеск, а также надрывный кашель или даже потуги во время родов.
Если говорить о причинах и предрасполагающих факторах, способствующих спонтанному типу патологии, среди них выделяют следующие:
- Различные формы аневризмы;
- Васкулит;
- Сосудистые опухоли;
- Токсические или грибковые поражения сосудистых стенок;
- Заболевания кровеносной системы;
- Тромбоз вен в мозгу;
- Врожденные сосудистые патологии;
- Гипертоническая болезнь;
- Вредные привычки в виде курения и алкогольной зависимости;
- Употребление гормональных препаратов.
Несмотря на обилие предрасполагающих факторов, в 75-80% случаев спонтанное субарахноидальное кровоизлияние происходит именно из-за разрыва аневризмы, которая чаще всего локализуется в сонной артерии, передней мозговой и соединительных, а также средней артериях или «произрастает» из базилярной артерии.
Кроме того, нельзя списывать со счетов генетический, то есть наследственный фактор развития аневризм в мозгу, ведь в таком случае вероятность их появления с последующим разрывом значительно повышается.
Травматический
Травматическое субарахноидальное кровоизлияние встречается несколько реже, а причины его возникновения всегда очевидны и едины: черепно-мозговая травма или сильный ушиб головы.
Иными словами, данный тип патологии развивается только ввиду физического воздействия на голову, при этом часто наблюдается сильное сотрясение мозга, механические повреждения могут иметь как внешний, так и внутренний характер, с разрывом тканей и ушибом мозга, из-за чего последствия только усугубляются.
Однако обязательным фактором диагностирования САК травматического типа является повреждения сосудов, локализующихся непосредственно в подпаутинном пространстве. Если в большинстве случаев САК диагностируется у лиц старше 40 лет, то в данном случае картина в корне меняется, ведь травмы головы чаще получают дети и подростки из-за случайных падений занятий травматичными видами спорта и драк.
Симптомы и проявления патологии
В подавляющем большинстве случаев развитие патологического процесса происходит бессимптомно вплоть до того момента, как случается непосредственно само субарахноидального кровоизлияния. Как только САК произошло, симптомы развиваются стремительно и по нарастающей:
- Пострадавший сразу ощущает острую головную боль, которая постоянно усиливается и достигает апогея в течение 1-2 часов;
- В момент разрыва аневризмы или удара (в зависимости от того, что послужило причиной САК) человек может потерять сознание, кратковременные обмороки способны случаться систематически;
- Больной проявляется крайнюю обеспокоенность, этому состоянию характерны различные эмоциональные всплески (страх, агрессия, паника и прочее), налицо явные признаки неврологических проблем;
- Подобный геморрагический инсульт, а ведь именно о его частном случае идет речь, сопровождается судорогами и припадками.
Дальнейшее развитие симптоматики занимает определенное время, обычно не менее суток, пациент сталкивается со следующими проблемами:
- Дают о себе знать сильные приступы тошноты, которые часто доходят до рвоты;
- Диагностируются изменения в частоте сердцебиения (тахикардия или брадикардия) и учащенное дыхание;
- Развивается зрительная симптоматика, выраженная в непереносимости яркого света, ухудшении зрения, расплывчатости или неясности образов, болезненность глаз;
- Повышается температура тела, лихорадка, это прямое следствие поражения мозга;
- Длительные бессознательные состояния свидетельствуют о том, что кровоизлияние было серьезным изначально или приняло более тяжелый характер, имеет место заполнение желудочковой системы кровью;
- В наиболее тяжелых случаях у пациентов проявляются нарушения дыхательной функции и деятельности сердечной системы.
Ярчайшим признаком субарахноидального кровоизлияния является так называемый менингеальный синдром, которому свойственны затвердение мышц шеи и затылка, светобоязнь, запрокидывание головы и поджимание ног. При САК также выделяют очаговые признаки поражения головного мозга, в таком случае подпаутинным кровоизлияниям сопутствуют расстройства речевых и глотательных функций, частичный паралич, поражения нервной системы.
Чем грозит субарахноидальное кровоизлияние?
Разумеется, тяжесть последствий после САК зависит от того, насколько обширным был патологический процесс, а также более индивидуальных факторов, так как возраст пациента или оперативность оказанной помощи и правильность последующего лечения.
Самые тяжелые последствия обсуждаемой патологии вызываются сосудистым вазоспазмом с последующим развитием ишемических повреждений главного органа. Если данное осложнение принимает тяжелый характер повышается вероятность летального исхода.
Еще одним осложнением является скопление церебральной жидкости в желудочках головного мозга, что приводит к гидроцефалии. Кроме того, можно выделить менее опасные и значительные ухудшения состояния, которые поддаются лечению:
- Систематическая усталость;
- Нарушения памяти;
- Рассредоточенность, проблемы с вниманием;
- Психоэмоциональные и неврологические расстройства.
Все это касается тех случаев, САК нетравматическое, в противном же случае присоединяются отягощающие факторы в виде физических повреждений разной степени тяжести, этом могут быть ушибы, гематомы, нарушения целостности тканей и т.д. В подобных ситуациях количество осложнений возрастает.
Процесс лечения
Субарахноидальное кровоизлияние крайне опасно, лечение данной патологии проводится путем интенсивной терапии, при этом приветствуется комплексный подход.
Ввиду того, больного в любом случае необходимо госпитализировать в кратчайшие сроки, в первую очередь врачи занимаются стабилизацией пациента с последующей нормализацией его состояния, эти задачи первоначальны.
Что касается терапии, применяются преимущественно следующие методики:
- Для предотвращения всевозможных осложнений, повторных «ударов» и в целях безопасности пациента, в норму приводится дыхательная и сердечно-сосудистая деятельность.
- Если имеет место нарастающий отек, проводится мочегонная терапия, с целью снижения притока жидкости.
- Серьезный уклон делается на борьбе с основными симптомами, пациентам назначают противовоспалительные, обезболивающие, средства, антиконвульсанты, седативные препараты и т.д.
- В экстренных случаях, например, когда нужно устранить распространение кровотечения, осуществляют срочное хирургическое вмешательство.
Важно понимать, что абсолютно все действия, направленные на лечение в случае САК, предпринимаются только медперсоналом в условиях стационара. Методы лечения также могут отличаться, во многом это зависит от того, каковы ущерб и последствия патологического процесса.
Загрузка…
Субарахноидальное и внутримозговое кровоизлияние — Консультант по терапии рака
1. Описание проблемы
Что нужно знать каждому врачу
Широко классифицируются как подтипы инсульта, субарахноидальные и внутримозговые кровоизлияния обычно наблюдаются в отделениях интенсивной терапии.
Внутримозговое кровоизлияние (ICH)
Определяется как кровоизлияние в паренхиму головного мозга; обычно возникает в области мелких артерий, кровоснабжающих базальные ганглии, таламус и ствол мозга.ICH делится на разные подгруппы в зависимости от этиологии кровотечения:
1. Гипертоническая (спонтанная) ВЧГ: вторичная по отношению к неконтролируемой гипертонии, наиболее частыми локализацией этого вида ВЧГ являются базальные ганглии, таламус, ствол мозга и мозжечок.
2. Долевой ICH: чаще всего вторичный по отношению к амилоидной ангиопатии (нейродегенеративный процесс), причем возраст является наиболее распространенным фактором риска. Также следует учитывать опухоли и сосудистые мальформации, а также атипичные проявления гипертонического или аневризматического кровотечения.
3. Геморрагическая конверсия ишемического инсульта: чаще встречается при эмболических инсультах крупных сосудов, возникает примерно у 6% пациентов после в / в t-PA.
4. ВЧГ, ассоциированная с венозным инфарктом: чаще всего наблюдается при гиперкоагуляции, обезвоживании и послеродовом периоде. Эти кровоизлияния подозреваются в характерных анатомических местах (например, в медиальной лобной или теменной доле, прилегающей к сагиттальному синусу). Как ни странно, эти кровотечения лечат полной дозой антикоагулянтов.
5. Артериовенозные мальформации (АВМ) и ВЧК, связанные с кавернозной ангиомой: обычно наблюдаются у более молодых пациентов, которые часто имеют в анамнезе судороги или головные боли.
6. Незаконный ICH, вызванный наркотиками: в основном связан со злоупотреблением симпатомиметическими препаратами, такими как кокаин, метамфетамин или любые запрещенные наркотики, которые могут вызвать серьезное повышение артериального давления.
7. Новообразования: наблюдаются при первичных опухолях, таких как GBM, но чаще встречаются при метастатических опухолях, таких как меланома, легкие, почечные, тироидные и хориокарциномы.
8. Кровоизлияние после черепно-мозговой травмы. Эти поражения могут быть изначально негеморрагическими и превращаться в геморрагические ушибы в течение первых 24-48 часов.
Субарахноидальное кровоизлияние (САК)
Определяется как кровоизлияние в субарахноидальное пространство с внутрипаренхимальным кровоизлиянием или без него, и может быть разделено на:
1. Аневризма SAH
2. Неаневризматический САК (наиболее часто травматический САК)
Отличия ICH от SAH
ICH следует подозревать у любого пациента с внезапным появлением очагового неврологического дефицита на фоне головных болей и гипертонии.Диагноз устанавливается на основании экстренной компьютерной томографии головы без контраста.
SAH презентация часто отличается: наиболее частая жалоба — сильная головная боль, которая является «самой сильной головной болью в моей жизни». Часто пациенты обращаются с тревожной или «сторожевой» головной болью, которая предшествует сильной головной боли «раската грома». Возникают ригидность шеи, светобоязнь и менингеальные симптомы, а также очаговый неврологический дефицит. САК является причиной внезапной смерти и его следует рассматривать у пациентов в коме после остановки сердца.
2. Управление в чрезвычайных ситуациях
Экстренное лечение как ICH, так и SAH сосредоточено на быстрой диагностике, контроле артериального давления и направлении в центр с соответствующими возможностями нейрохирургической и нейрокритической помощи. Пациенты могут быть заблокированы до такой степени, что им потребуется интубация для защиты дыхательных путей. При необходимости это следует делать при хорошем гемодинамическом контроле.
Артериальное давление должно быть ниже систолического 160 мм рт. Ст., И новые данные свидетельствуют о том, что ниже 140 мм рт. Ст. Безопасно).Наличие коагулопатии должно вызывать соответствующую коррекцию (т. Е. Тромбоциты, плазма, концентрат протромбина, витамин К, рекомбинантный активированный фактор VII). Расширение гематомы при ВЧК и повторное кровотечение при аневризматическом САК очень распространены в течение первых 24 часов.
3. Диагностика
1. КТ-головка (без контрастирования): исследование выбора для диагностики кровотечения, его размера и местоположения. КТ-ангиография может быть добавлена в медицинских центрах с этой возможностью для поиска основных сосудистых поражений.Для САК: примерно 90% кровоизлияний видны на КТ в течение 24 часов после Иктуса; Толщина сгустка и наличие внутрижелудочкового кровоизлияния предсказывают риск вазоспазма. Люмбальная пункция используется для поиска кровотечения у пациентов с отрицательной КТ головы, но с подозрением на САК. CT можно использовать для оценки объема ICH методом A * B * C / 2 (длина x ширина x глубина) и может показать расширение кровотечения путем сравнения повторного CT с исходным.
2. МРТ: такая же чувствительная, как КТ для диагностики кровотечения, но более трудная для интерпретации, потому что внешний вид ICH меняется с возрастом продуктов крови (требует дополнительных знаний).МРТ — отличное исследование, поскольку оно предоставляет дополнительные данные, которые помогают определить, есть ли основное поражение, вызвавшее кровотечение, например новообразование или острый инсульт.
3. Церебральная ангиография: золотой стандарт SAH (и ICH в этом отношении) для исключения аневризматической причины кровотечения. Немедленное эндоваскулярное лечение аневризмы также может быть выполнено в зависимости от анатомических характеристик аневризмы (расположение, размер шеи и т. Д.) И наличия должным образом обученных нейроинтервенционистов.Примерно у 1 из 7 пациентов с САК ангиограмма отрицательная (так называемая ангиограмма-отрицательная САК). У этих пациентов могут быть венозные кровотечения низкого риска или аневризма (аневризмы) при последующих ангиограммах.
4. КТ-ангиограмма: очень полезное неинвазивное исследование с высокой чувствительностью для аневризм размером более нескольких миллиметров.
5. Люмбальная пункция: должна выполняться любому пациенту с подозрением на САК и отрицательным результатом компьютерной томографии, ксантохромия может быть замечена в течение 12 часов после ИКТ и может продолжаться в течение 2 недель после этого.
Проверьте историю приема лекарств, так как многие пациенты проходят антиагрегантную терапию. Все пациенты с ICH / SAH должны пройти общий анализ крови, тип и скрининг, протромбин / INR / частичное тромбопластиновое время, химическую панель, функциональный тест печени и токсикологический скрининг. Также должны быть получены сердечные ферменты и электрокардиограммы.
4. Специальное обращение
ICH / SAH — это неотложная медицинская (и в некоторых случаях хирургическая) ситуация. Его следует незамедлительно распознать, диагностировать и лечить в условиях интенсивной терапии.
Признание причины кровотечения имеет решающее значение для управления. Все пациенты с ICH / SAH должны поступать и лечиться в условиях строгого контроля (обычно в отделении интенсивной терапии) с частыми неврологическими обследованиями. Визуализирующее исследование головного мозга, обычно компьютерную томографию, должно быть выполнено и повторено для определения размера кровотечения и увеличения объема, обычно в течение 24 часов. КТ-ангиография или обычная церебральная ангиография обычно используются для выявления любого основного поражения или любой аневризмы как причины кровотечения и должны выполняться, как только пациент станет стабильным с респираторной и сердечно-сосудистой точки зрения.
Контроль артериального давления очень важен. Согласно последним рекомендациям AHA / ASA, уровень САД <140 является безопасным. При необходимости для достижения этой цели можно использовать антигипертензивные капельницы (например, никардипин).
При аневризматическом САК окончательное лечение — фиксация аневризмы с помощью клипирования или спирали. Раннее ухудшение состояния пациента с САК чаще всего связано с обструктивной гидроцефалией или, во вторую очередь, с повторным кровотечением. Гидроцефалия лечится с помощью внешнего желудочкового дренажа (вентрикулостомии).Решение о клипировании или спирализации аневризмы во избежание повторного кровотечения принимается по ряду вопросов, включая морфологию аневризмы, расположение аневризмы и возможности / опыт центра, в котором проходит лечение пациента. Это делается в срочном порядке, обычно в течение первых 24 часов.
После того, как аневризма была зафиксирована, основной проблемой является отсроченный ишемический дефицит из-за спазма сосудов. Пациенты наблюдаются с частыми неврологическими обследованиями и ежедневными транскраниальными допплеровскими исследованиями.Период наблюдения обычно составляет 14 дней, но может быть индивидуализирован в зависимости от состояния пациента и риска отсроченного ишемического дефицита. Нимодипин, дигидропиридиновый блокатор кальциевых каналов, является единственным лекарством, которое, как доказано, улучшает исход после САК. Его следует назначать в течение первых 21 дня после кровотечения в дозе 60 мг каждые 4 часа. Также широко используется терапия статинами, но в настоящее время доказательная база недостаточна.
Как и при любом геморрагическом заболевании, коррекция любого кровоточащего диатеза имеет важное значение.Это может быть выполнено с помощью переливания тромбоцитов, если у пациента дисфункция тромбоцитов, чаще всего из-за терапии аспирином или клопидогрелом. Для пациентов с пролонгированным INR, обычно из-за терапии кумадином или заболевания печени, следует рассмотреть возможность применения свежезамороженной плазмы, концентрата протромбинового комплекса, витамина K и рекомбинантного активированного фактора VII.
Существует опасение по поводу использования rFVIIa из-за риска лекарственно-индуцированных тромбоэмболических событий и того, что он искусственно корректирует МНО без добавления факторов свертывания крови, необходимых для нормальной коагуляции.Однако следует подчеркнуть, что соотношение риска и пользы rFVIIa в этих условиях неизвестно.
Профилактические противоэпилептические препараты не рекомендуются для рутинного применения пациентам с ICH / SAH. Однако, если предполагается, что у пациента очень высокий риск судорог, как при долевом / кортикальном ICH или диффузном SAH, посткраниотомия для восстановления аневризмы или если судорожная активность возникла у пациента во время обращения, противоэпилептические препараты следует считать.
Хирургическая эвакуация гематомы должна рассматриваться в индивидуальном порядке, но обычно не рекомендуется при супратенториальной ВЧГ.Пациенты с поверхностными долевыми ICH с большей вероятностью выиграют от хирургической эвакуации, чем пациенты с глубокими гипертоническими кровотечениями (исследование STITCH). Всем пациентам с ВЧ мозжечка> 3 см, у которых неврологическое ухудшение, сдавление ствола мозга или гидроцефалия из-за обструкции желудочков, необходимо срочно удалить хирургическим путем.
Пациентам с пониженным уровнем сознания обычно требуется мониторинг внутричерепного давления с помощью внешнего желудочкового дренажа или другого устройства для измерения внутричерепного давления (например, паренхиматозного болта).Повышенное ВЧД лечат с помощью дренирования спинномозговой жидкости, гиперосмотической терапии, седативных средств и других мер.
Общие рекомендации по оказанию неотложной помощи: профилактическое лечение венозной тромбоэмболии с помощью подкожного низкомолекулярного или нефракционированного гепарина может быть рассмотрено через 3-4 дня от начала ICH или SAH (индивидуально для пациента в зависимости от типа кровотечения, этиологии, нейрохирургии). вмешательства и др.). Устройства последовательного сдавливания можно использовать с момента поступления для уменьшения образования тромбоза глубоких вен.
У этой группы пациентов часто наблюдается лихорадка. Пациента следует обследовать на наличие инфекции, а также лечить лихорадку жаропонижающими препаратами и / или охлаждающими устройствами, чтобы поддерживать нормотермию и минимизировать вторичное повреждение головного мозга.
По возможности важна ранняя мобилизация пациента.
Следует избегать аспирации путем тщательной оценки функции глотания и подъема изголовья кровати.
Наконец, гипонатриемия очень распространена при САК и ВЧГ, либо из-за синдрома несоответствующей секреции антидиуретического гормона (SIADH), либо из-за церебрального солевого истощения (CSW).SIADH — это гипонатремическое нормоволемическое состояние, в то время как CSW — гипонатремическое гиповолемическое состояние. При необходимости гипонатриемию можно скорректировать введением гипертонического раствора (вместе с восстановлением объема в CSW), не забывая избегать слишком быстрой коррекции натрия (> 8-10 мэкв / 24 часа).
Эпидемиология
ICH: встречается у 12-30 случаев на 100 000 человек ежегодно в Соединенных Штатах, составляет 10% всех инсультов с уровнем смертности 30-50%.
На
SAH приходится 5% всех инсультов.Он поражает 30 000 человек в год в Соединенных Штатах. Приблизительно 10% этих пациентов умирают до получения медицинской помощи, а еще 20% умирают после госпитализации.
Прогноз
SAH: 10% пациентов умирают, не дойдя до больницы, еще 20% умирают после госпитализации, и у большинства выживших наблюдаются нейрокогнитивные нарушения. Существует несколько предикторов неблагоприятного исхода после САК, в том числе оценка по шкале комы Глазго при поступлении, степень Ханта-Гесса, размер аневризмы, возраст, повторное кровотечение, вазоспазм, гидроцефалия, гипонатриемия и судороги.
ICH: Заболеваемость и смертность от этого заболевания также высоки. Общий прогноз зависит от возраста пациента, размера гематомы, локализации кровотечения, внутрижелудочкового расширения и уровня сознания при поступлении. Оценка ICH — полезный инструмент для определения прогноза:
Оценка по шкале комы Глазго: 3-4, 2 балла; 5-12, 1 балл; 13-15, 0 баллов
Размер ICH:> 30 см, 1 балл; <30, 0 баллов
IVH: да, 1 балл; Нет, 0 баллов
ВОЗРАСТ:> 80, 1 балл; <80, 0 баллов
РАСПОЛОЖЕНИЕ: инфратенториально, 1 балл; супратенториальный, 0 баллов
Общий балл =% смертности: 0 = 0%, 1 = 13%, 2 = 26%, 3 = 72%, 4 = 97%
Особые рекомендации для медсестер и смежных медицинских работников.
Следите за дисфагией, аспирацией, неспособностью защитить дыхательные пути.
Какие доказательства?
Gebel, JM. «Внутримозговое кровоизлияние». Neurol Clin. об. 18. 2000. С. 419–38.
Broderick, J, Connolly, S. «Рекомендации по ведению спонтанного ICH у взрослых». Инсульт. об. 38. 2010. С. 2001–23.
Hemphill, JC. «Надежная оценочная шкала для ICH, оценка ICH». Инсульт. об. 32. 2001. pp. 891-7.
Мачта, H.«Риск самопроизвольного кровоизлияния после диагностики АВМ». Ланцет. об. 350. 1997. pp. 1065-8.
Stapf, C. «Предикторы кровотечения у пациентов с нелеченной АВМ». Неврология. об. 66. 2006. pp. 1350-5.
«ТРА при остром ишемическом инсульте». N Engl J Med. об. 333. 1995. С. 1581-7.
Сансинг, LH. «Предыдущее применение антитромбоцитов не влияет на рост кровотечения или исход после ICH». Неврология. об. 72. 2009. pp. 1397-402.
Дрейк, CG. «Отчет Комитета Всемирной федерации неврологических хирургов по универсальной классификации САК». J Neurosurg. об. 68. 1988. pp. 985-6.
Tidswell, P, Dias, PS. «Когнитивный результат после разрыва аневризмы: связь с местом аневризмы и периоперационными осложнениями». Неврология. об. 45. 1995. С. 875–82.
Le Roux, PD. «Прогнозирование исхода у пациентов с субарахноидальным кровоизлиянием в тяжелой форме». Нейрохирургия. об.59. 2006. С. 21-7.
Андерсон, штат Калифорния. «Влияние раннего интенсивного лечения для снижения артериального давления на рост гематомы и отека перигематомы при остром внутримозговом кровоизлиянии: исследование интенсивного снижения артериального давления при остром мозговом кровотечении (INTERACT)». Инсульт. об. 41. Февраль 2010. С. 307–12.
Bederson, JB. «Рекомендации по ведению аневризматического субарахноидального кровоизлияния: заявление для медицинских работников специальной группы авторов Совета по инсульту Американской кардиологической ассоциации». Инсульт. об. 40. Март 2009 г., стр. 994-1025.
Mendelow, AD. «Раннее хирургическое вмешательство по сравнению с начальным консервативным лечением у пациентов со спонтанными супратенториальными внутримозговыми гематомами в Международном хирургическом исследовании внутримозговых кровоизлияний». Ланцет. об. 365. 29 января — 4 февраля 2005 г., стр. 387–97.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 4 мая 2020 г.
Что такое субарахноидальное кровоизлияние?
Субарахноидальное кровоизлияние — это кровотечение из поврежденной артерии на поверхности мозга. Это кровотечение часто вызывает внезапную сильную головную боль. Это неотложная медицинская помощь. Субарахноидальное кровоизлияние — это разновидность инсульта.Это может вызвать необратимое повреждение мозга.
Кровь от субарахноидального кровоизлияния пульсирует в пространство между мозгом и черепом. Он смешивается со спинномозговой жидкостью, которая смягчает мозг и спинной мозг. Когда кровь попадает в спинномозговую жидкость, она увеличивает давление, окружающее мозг. Повышенное давление может нарушить работу мозга.
В дни, следующие сразу за кровотечением, химическое раздражение из-за свернувшейся крови вокруг головного мозга может вызвать спазм мозговых артерий.Спазм артерии может вызвать дополнительное новое повреждение мозга.
Чаще всего субарахноидальное кровоизлияние происходит из-за разрыва стенки артерии. Мешкообразная выпуклость называется мешковидной аневризмой. Субарахноидальное кровоизлияние также может возникнуть из-за утечки крови из аномального клубка кровеносных сосудов, называемого артериовенозной мальформацией (АВМ).
Разрыв аневризмы
Несколько крупных артерий образуют круг у основания вашего мозга.Когда субарахноидальное кровоизлияние вызвано разрывом мешковидной аневризмы, аневризма обычно располагается там, где кровеносный сосуд разветвляется от одной из этих крупных артерий. Около 20% пациентов, перенесших субарахноидальное кровоизлияние, имеют множественные аневризмы.
Хотя невозможно предсказать, разорвется ли аневризма, вероятность разрыва аневризмы выше, если ее диаметр составляет 7 миллиметров или более. В большинстве случаев у человека с аневризмой головного мозга никогда не бывает симптомов, связанных с ней.
Утечка AVM
АВМ — это запутанная аномальная сеть кровеносных сосудов, которая соединяет артерию и вену в головном мозге. АВМ формируются случайно до рождения. АВМ может образовываться практически в любом месте головного или спинного мозга, но обычно они находятся в задней части головного мозга.
АВМ могут появляться в нескольких поколениях одной семьи и чаще встречаются у мужчин.Кровотечение из АВМ чаще всего возникает в возрасте от 10 до 30 лет. Если АВМ слишком глубокая, чтобы вызвать кровотечение на внешней поверхности мозга (субарахноидальное кровоизлияние), это может вызвать кровотечение внутри самого мозга (внутримозговое кровоизлияние).
Симптомы
Симптомы субарахноидального кровоизлияния могут включать:
- Очень сильная внезапная головная боль (Некоторые люди говорят, что эта головная боль начинается как удар грома).
- Тошнота и рвота
- Невозможность смотреть на яркий свет
- Жесткая шея
- Головокружение
- Путаница
- Изъятие
- Потеря сознания
Если у вас есть только небольшое субарахноидальное кровоизлияние, у вас может быть несколько из этих симптомов, в частности, внезапно начинающаяся сильная головная боль.Однако ваши симптомы могут улучшиться сами по себе. Это может быть критическим предупреждающим знаком, называемым дозорной головной болью. У людей с небольшим субарахноидальным кровоизлиянием может случиться второе кровотечение в течение следующей недели, если они не получат медицинскую помощь.
В течение нескольких дней после субарахноидального кровоизлияния возможно развитие более типичных симптомов инсульта из-за повреждения определенных участков мозга. Примеры этих симптомов включают:
- Слабость, паралич или онемение одной стороны или одной части тела
- Затруднения при разговоре
- Затруднения при ходьбе
- Кома
Диагноз
Если у вас субарахноидальное кровоизлияние, вы заболеете настолько, что вам нужно будет пройти обследование в отделении неотложной помощи.Врач проведет медицинский осмотр, в том числе неврологический осмотр, и проверит, ограничены ли движения вашей шеи или дискомфортны, что может быть признаком наличия раздражителя, такого как кровь в спинномозговой жидкости.
Будет использоваться один из двух методов визуализации головного мозга: компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Компьютерная томография позволяет получить изображение быстрее.
Люмбальная пункция, также называемая спинномозговой пункцией, может подтвердить наличие субарахноидального кровоизлияния, даже если кровоизлияние слишком маленькое, чтобы его можно было обнаружить на компьютерной томографии.Этот тест также может определить, есть ли у вас менингит — инфекция, которая может вызывать аналогичные симптомы. Во время люмбальной пункции небольшой образец спинномозговой жидкости удаляется через иглу, введенную в вашу спину. Эта жидкость исследуется на наличие крови.
Два других теста, называемые ангиографией мозга и ангиографией МРТ, могут оценить структуру кровотока в вашем мозгу. Один из этих тестов может использоваться для обнаружения аневризмы или аномалии АВМ.
Вам также могут сделать электрокардиограмму (ЭКГ).Сильная нагрузка на мозг во время субарахноидального кровоизлияния может вызвать химические изменения в сердечной мышце. Эти изменения могут вызвать нагрузку на сердечную мышцу и привести к сердечному приступу, даже если ваши сердечные артерии не сужены из-за атеросклероза.
Ожидаемая продолжительность
У тех, кто пережил субарахноидальное кровоизлияние, восстановление идет медленно. Большинство людей не восстанавливают полноценное функционирование в течение нескольких месяцев после субарахноидального кровоизлияния. До 50% людей, переживших субарахноидальное кровоизлияние, будут иметь неврологические нарушения, которые длятся намного дольше или станут постоянными.
Профилактика
Предотвратить субарахноидальное кровоизлияние из-за аневризмы или АВМ практически невозможно. Эти аномалии кровеносных сосудов обычно не вызывают никаких симптомов до появления кровотечения. Было показано, что курение увеличивает риск образования аневризмы, поэтому отказ от курения может предотвратить некоторые случаи геморрагического инсульта.
Некоторые люди предлагают скрининговые тесты, такие как МРТ-ангиография, которые позволят выявить аневризмы до того, как они вызовут проблему.Однако эта идея оказалась непрактичной для большинства людей, потому что операция по удалению аневризмы может привести к снижению функции после выздоровления. Для большинства людей это риск, на который не стоит идти, поскольку большинство аневризм никогда не вызывают серьезного кровотечения.
Скрининг и хирургическое вмешательство не рекомендуются людям, у которых есть единственный близкий родственник с аневризмой головного мозга или субарахноидальным кровоизлиянием. Скрининг и операция могут иметь смысл для людей, у которых есть два или более близких родственника, у которых было кровотечение, поскольку эта семья находится в особенно высоком риске.Поскольку скрининг на аневризму вызывает споры, вам следует внимательно обсудить с врачом риски хирургического вмешательства, прежде чем попросить скрининговый тест.
Лечение
Когда большое кровоизлияние происходит в головном мозге или вокруг него, весь мозг находится в опасности из-за увеличения давления внутри черепа. В большинстве случаев неотложная помощь при геморрагическом инсульте включает измерение и снижение этого давления. В зависимости от уровня сознания пациента и внутричерепного давления ему может потребоваться подключение к дыхательному аппарату.Также можно вводить внутривенные лекарства для снижения давления.
Артериальное давление должно поддерживаться в узком диапазоне. Слишком низкое артериальное давление может быть даже более опасным, чем высокие показатели.
Субарахноидальные кровоизлияния обычно вызывают спазм и сужение ближайших к месту кровотечения артерий. Часто назначают лекарства, называемые блокаторами кальциевых каналов, чтобы предотвратить дальнейшее повреждение мозга спазмом.
Субарахноидальное кровоизлияние часто вызывает сдвиги в уровне химических веществ в крови, называемых электролитами.Ваш врач скорректирует количество химикатов во внутривенных жидкостях на основе результатов ежедневных анализов крови.
Если кровотечение произошло из-за аномально сформированного кровеносного сосуда, вам, вероятно, потребуется процедура для предотвращения повторного кровотечения. В идеале процедура проводится, когда ваше состояние более стабильно.
В случае аневризмы врач может порекомендовать эндоваскулярную спиральную спираль или клипирование аневризмы.
- Эндоваскулярная спиральная спираль — менее инвазивная процедура.Специально обученный врач вставляет тонкую гибкую трубку (называемую катетером) с металлической спиралью на конце в кровеносный сосуд. Врач вводит катетер в мозг в месте аневризмы. Металлическая катушка осталась позади. Он блокирует кровоток к аневризме. Давление внутри аневризмы будет намного ниже, а риск повторного кровотечения уменьшится.
- Для клипирования аневризмы требуется операция на головном мозге. Нейрохирург накладывает небольшой металлический зажим на основание аневризмы.
АВМ иногда можно разрушить тщательно направленным пучком излучения или удалить хирургическим путем. Другой метод называется эмболизацией. Катетер продевают через кровеносный сосуд и направляют к АВМ. Врач вводит специальный материал или химическое вещество в АВМ, чтобы перекрыть кровоснабжение.
В случае неврологического нарушения может потребоваться профессиональная и физиотерапия.Терапевты — это профессионалы, которые помогают человеку улучшить повседневные функции и восстановить силы после черепно-мозговой травмы. Обычно после госпитализации следует пребывание в реабилитационном центре, где может быть проведена дополнительная интенсивная терапия. Цель реабилитации — помочь пациенту восстановить как можно больше физических и речевых функций.
Когда звонить профессионалу
Немедленно обратитесь за неотложной помощью, если у друга или члена семьи проявляются какие-либо неожиданные симптомы, которые указывают на то, что у него может быть субарахноидальное кровоизлияние, особенно если этот человек теряет сознание или внезапно развивается припадок.Немедленно позвоните своему врачу или попросите друга отвезти вас в отделение неотложной помощи, если у вас сильная головная боль и у вас рвота. Менее интенсивные головные боли должны быть оценены врачом, если они у вас часто возникают или если они сопровождаются такими симптомами, как тошнота, рвота, слабость или онемение в любой части тела.
Если у вас внезапно возникла очень сильная головная боль, но она проходит, очень важно обсудить это со своим врачом. Иногда кровь ненадолго вытекает из кровеносного сосуда за 6-20 дней до субарахноидального кровоизлияния.Головная боль, вызываемая этой утечкой, называется дозорной головной болью. Ваш врач может назначить лечение, которое предотвратит более серьезное кровотечение.
Прогноз
Многие пациенты с субарахноидальным кровоизлиянием не доживают до больницы. У тех, кто это делает, прогноз зависит от тяжести первоначального повреждения мозга. Если человек бодрствует и имеет минимальные неврологические отклонения или их нет, немедленный прогноз благоприятен. Однако состояние человека может быстро измениться.
Без лечения кровоточащей аневризмы или АВМ риск повторного кровотечения значительный. Успешное лечение значительно снижает этот риск.
Подробнее о субарахноидальном кровоизлиянии
Сопутствующие препараты
IBM Watson Micromedex
Справочная информация клиники Майо
Внешние ресурсы
Национальный институт неврологических расстройств и инсульта
http://www.ninds.nih.gov/
Национальная ассоциация инсульта
http: // www.stroke.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинские услуги
Что такое субарахноидальное пространство? (с изображениями)
В центральной нервной системе субарахноидальное пространство, также называемое субарахноидальной полостью, представляет собой область в головном мозге между паутинной оболочкой, которая является серединой из трех мембран, покрывающих поверхность мозга, и мягкой мозговой оболочкой. mater, которая является самой глубокой защитной оболочкой, покрывающей мозг.Укрепляющие стержневидные волокна, известные как фиброзные трабекулы, пересекают субарахноидальное пространство, соединяя паутинную мембрану с мягкой мозговой оболочкой, и спинномозговая жидкость заполняет полость, обтекая мозг. Субарахноидальное пространство также содержит кровеносные сосуды, которые снабжают головной и спинной мозг кровью и кислородом. Эта полость защищает мозг от травм и продолжает двигаться вниз по позвоночному столбу вместе с паутинной оболочкой.
Субарахноидальное кровоизлияние — это тип черепно-мозговой травмы, которая может быть вызвана разрывом аневризмы.
Как часть гематоэнцефалического барьера, субарахноидальное пространство помогает защитить мозг от многих инфекций, передающихся с кровью, и некоторых нейротоксинов. Однако большинство вирусов и некоторые бактерии способны проникать через этот барьер, и лечение этих инфекций затруднено, поскольку антитела и лекарства часто не могут пройти через барьер для борьбы с инфекцией. Воспаление и гипертония, а также воздействие радиации, похоже, делают гематоэнцефалический барьер более проницаемым, и иногда это может быть полезно при лечении инфекций мозга.Нанотехнологии могут стать ключом к лечению инфекций головного мозга и других заболеваний головного мозга в будущем, так как лекарства могут быть разработаны с частицами, достаточно маленькими, чтобы проходить через барьер.
Субарахноидальное кровоизлияние может возникнуть в результате травмы головы.
Субарахноидальное кровоизлияние — это особый тип черепно-мозговой травмы, при которой кровь попадает в субарахноидальное пространство. Обычно это вызвано травмой головы, разрывом аневризмы или разрывом артериовенозной мальформации (АВМ). Первоначальные симптомы могут включать внезапную головную боль, которую обычно называют самой сильной головной болью в жизни человека, ригидность шеи, тошноту, рвоту, нечеткое зрение, потерю сознания или судороги.Осложнения от субарахноидального кровоизлияния варьируются от инсульта до судорог и даже смерти.
Самый частый симптом субарахноидального кровоизлияния — это громовая головная боль.
Если у пациента диагностировано субарахноидальное кровоизлияние, лечение должно быть незамедлительным, чтобы обеспечить лучший прогноз.Чтобы остановить кровотечение, можно использовать хирургическое вмешательство и лекарства, но тяжелые кровотечения несут 50-процентную исходную смертность, а у тех, кто выживает, вероятно, наступит отсроченная смерть или необратимое повреждение мозга. Факторы риска субарахноидального кровоизлияния включают травму головы, высокое кровяное давление, использование разжижителей крови, аневризму в анамнезе, курение, злоупотребление алкоголем, геморрагические расстройства и нарушения соединительных тканей в организме.
Гипертония может сделать гематоэнцефалический барьер более проницаемым.Аневризма или разрыв артериовенозной мальформации (АВМ) могут вызвать помутнение зрения или судороги.
Факторы риска субарахноидального кровоизлияния включают курение.
Ригидность шеи может быть признаком субарахноидального кровоизлияния.
Субарахноидальное кровоизлияние: симптомы, причины, лечение
Аневризма образуется при слабости между слоями артерии.Показана нормальная артерия и три ее слоя. Аневризма может образовываться либо в виде вздутия на одной стороне артерии, либо в виде дилатации (увеличения) всей артерии в сегменте.
Что такое субарахноидальное кровоизлияние (САК)?
Субарахноидальное кровоизлияние (САК) — это разновидность инсульта. Чаще всего возникает травма головы.
У пациентов без травм головы САК чаще всего вызывается аневризмой головного мозга. Аневризма головного мозга — это раздувание артерии в головном мозге, которая может разорваться и кровоточить в пространство между мозгом и черепом.
Факторы риска развития аневризмы включают:
Каковы симптомы субарахноидального кровоизлияния (САК)?
Большинство субарахноидальных кровоизлияний, вызванных аневризмами головного мозга, не вызывают симптомов, пока не разорвутся. При разрыве аневризмы головного мозга необходимо немедленно вызвать службу 9-1-1. Симптомы разрыва аневризмы головного мозга включают:
- Внезапная страшная головная боль жизни
- Связанная боль в шее или спине
- Тошнота и рвота
- Пониженная отзывчивость
- Внезапная слабость
- Головокружение
- Захват
Далее: Диагностика и тесты
Последний раз проверял медицинский работник Cleveland Clinic 18.06.2018.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е Новости
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.
Политика
Субарахноидальное кровоизлияние: симптомы, причины и диагностика
Субарахноидальное кровоизлияние возникает, когда кровь просачивается в пространство между двумя мембранами, окружающими мозг.Набухший кровеносный сосуд или аневризма обычно разрывается и вызывает заболевание.
Кровоизлияние этого типа может привести к инсульту и часто имеет тяжелые последствия. Кровотечение может произойти внезапно, вызывая сильную головную боль. Часто причиной является разрыв аневризмы головного мозга или травма головы.
Субарахноидальное кровоизлияние происходит примерно у 10 из каждых 100 000 человек в Соединенных Штатах, что эквивалентно примерно 30 000 новых случаев ежегодно.
Мозг окружают три оболочки.Мягкая мозговая оболочка — это самый внутренний слой, а твердая мозговая оболочка — самый внешний слой.
Между этими двумя находится паутинная оболочка.
Кровотечение при субарахноидальном кровоизлиянии происходит в артериях чуть ниже паутинной оболочки и выше мягкой мозговой оболочки.
Цереброспинальная жидкость заполняет часть мозга, известную как субарахноидальное пространство. Во время субарахноидального кровоизлияния спинномозговая жидкость в субарахноидальном пространстве наполняется кровью.
Субарахноидальные кровоизлияния являются причиной около 5 процентов всех инсультов и примерно каждой четвертой смерти, вызванной инсультом или связанной с ним.
Первым симптомом субарахноидального кровоизлияния часто бывает внезапная и сильная «головная боль громового удара».
Люди описывают эту боль как сильнейшую головную боль в своей жизни, когда они получают удар по голове. Головная боль обычно пульсирует в области затылка.
Другие симптомы включают:
- ригидность шеи
- тошнота
- рвота
- невнятная речь
- депрессия, спутанность сознания, делирий или апатия
- нарушение сознания, иногда потеря сознания
- 10 кровоизлияния или кровоизлияние в глаза
- периодические трудности с поднятием века
- резкое повышение артериального давления
в глазное яблоко
Головная боль и ригидность шеи похожи на симптомы менингита.Однако субарахноидальное кровоизлияние не вызывает кожной сыпи или лихорадки.
Несколько факторов могут привести к субарахноидальному кровоизлиянию.
Аневризма
До 80 процентов субарахноидальных кровоизлияний возникает при разрыве церебральной аневризмы.
Аневризма возникает при набухании части кровеносного сосуда. Это может быть из-за слабости стенки кровеносного сосуда. По мере роста артериального давления кровеносный сосуд раздувается в самом слабом месте. Чем больше опухоль, тем выше риск разрыва или разрыва.
Аневризмы, связанные с субарахноидальными кровоизлияниями, как правило, возникают в круге артерий, кровоснабжающих мозг. Они известны как круг Уиллиса.
У некоторых людей врожденная аномалия приводит к ослаблению и тонкости стенок кровеносных сосудов, что увеличивает риск аневризмы.
Курение, регулярное употребление алкоголя в больших количествах или неконтролируемое высокое кровяное давление также являются факторами риска аневризмы.
Артериовенозная мальформация
Артериовенозная мальформация присутствует с рождения.Ученые считают, что это может быть связано с проблемами со здоровьем плода во время его развития в утробе матери.
Артериовенозная мальформация — это сложная, запутанная сеть аномальных артерий и вен, поражающая кровеносные сосуды спинного мозга, ствола или головного мозга.
Симптомы часто не проявляются до тех пор, пока не произойдет кровотечение.
Другие причины
Тяжелая травма головы, например, удар по голове, может вызвать субарахноидальное кровоизлияние.
Выбор образа жизни и факторы, способствующие увеличению риска субарахноидального кровоизлияния, включают:
- употребление табака
- потребление кокаина
- сильное употребление алкоголя
- высокое кровяное давление
- близкий родственник, у которого также было субарахноидальное кровоизлияние
Если человек испытывает ригидность шеи и сильную головную боль без какой-либо другой известной причины, это может быть признаком субарахноидального кровоизлияния.
Субарахноидальное кровоизлияние — экстренная ситуация. Любой, у кого есть признаки этого состояния, должен немедленно обратиться в отделение неотложной помощи.
МРТ позволяет получить детальное изображение внутренней части черепа. Это может помочь выявить кровоизлияние и другие проблемы с кровеносными сосудами.
Компьютерная томография может обнаружить кровь вокруг мозга и любые проблемы, которые могут возникнуть после этого. Врач может ввести краситель, чтобы выявить источник кровотечения.
При люмбальной пункции врачи с помощью иглы берут образец спинномозговой жидкости из нижнего отдела позвоночника для проверки наличия крови.
Невролог может использовать ультразвуковую допплерографию для контроля кровотока в головном мозге. Необычные изменения скорости кровотока могут указывать на то, что артерии в головном мозге находятся в состоянии спазма. Это может привести к дальнейшему кровотечению.
Чтобы предотвратить спазм кровеносных сосудов возле разорванной аневризмы, врачи могут назначить препарат под названием нимодипин. Нимодипин лечит гипертонию и предотвращает спазмы. Курс этого препарата может продолжаться около 3 недель.
Врач может использовать морфин для лечения головной боли, которую испытывает человек в результате субарахноидального кровоизлияния.
Иногда при лечении хирурги накладывают нейрохирургическое клипирование на аневризму. Этот механизм закрывает кровеносный сосуд небольшим металлическим зажимом.
Эндоваскулярная спиральная спираль — еще один вариант. При этой процедуре хирурги вставляют катетер или небольшую пластиковую трубку в артерию, обычно в паху или ноге. Затем хирург продвигает трубку через кровеносные сосуды до тех пор, пока она не достигнет той части мозга, где они обнаружили аневризму.
После этого лечащий врач вводит платиновые спирали в аневризму через трубку.Они останавливают кровоток в аневризме, эффективно останавливая кровотечение.
Это вмешательство имеет более высокий процент успеха по сравнению с неврологическим клипированием, и люди могут быстрее выздоравливать.
Поделиться на Pinterest Около 5 процентов людей с субарахноидальным кровоизлиянием разовьются эпилепсией.
Самым опасным осложнением субарахноидального кровоизлияния является церебральный вазоспазм. Это когда кровеносный сосуд около аневризмы спазмируется, что усиливает кровотечение.
Это может привести к коме и смерти, если человек не получит лечения.Препарат нимодипин может помочь значительно снизить риск этого осложнения.
Людям с вазоспазмом необходим сильный кровоток, чтобы достичь головного мозга. Один из подходов — поднять кровяное давление путем закачивания жидкости в кровь или переливания крови и плазмы в организм.
Это известно как терапия Triple H, относящаяся к гиперволемии, гемодилюции и гипертонии. Однако исследования пока не подтвердили его эффективность.
Если это лечение не дает результатов, хирург может имплантировать небольшой баллон в артерию и надуть его.Это открывает сосуд и возвращает кровоснабжение.
По данным Национальной ассоциации по инсульту, около 5 процентов людей, перенесших инсульт, испытывают припадок в течение нескольких недель. Приступ более вероятен, если у человека случился инсульт в результате кровотечения.
Кроме того, около 5 процентов людей с субарахноидальным кровоизлиянием разовьются эпилепсией. Первый припадок обычно возникает через год после кровотечения.
Гидроцефалия — еще одно возможное осложнение субарахноидального кровоизлияния.Это состояние может возникнуть, когда в желудочках головного мозга накапливается слишком много спинномозговой жидкости. Это давление может вызвать повреждение мозга.
Для лечения гидроцефалии врачам может потребоваться слить жидкость, поместив трубку или шунт в мозг.
Субарахноидальное кровоизлияние чрезвычайно опасно, и отдаленные результаты зависят от осложнений, которые могут возникнуть.
Согласно одному исследованию 2015 года, 18 процентов людей, попадающих в больницу с этим заболеванием, не выживают.
Более раннее исследование, проведенное в 2006 году, показало, что 12 процентов случаев заболевания заканчивались смертельным исходом до того, как люди попадали в больницу, а еще 10 процентов становились смертельными в течение 24 часов после госпитализации.
Согласно этому исследованию, почти каждая смерть от субарахноидального кровоизлияния наступает в течение 3 недель из-за повторного кровотечения. Около трети выживших впоследствии имели когнитивные осложнения, а у двух третей снизилось качество жизни.
Очень важно, чтобы люди с любым из факторов риска обсуждали с врачом способы снижения своего риска.
Контроль высокого кровяного давления и отказ от наркотиков и чрезмерного употребления алкоголя могут помочь защитить людей от субарахноидального кровоизлияния.
Q:
Как оказать первую помощь человеку с субарахноидальным кровоизлиянием?
A:
Очень важно получить экстренную помощь (911 в США), чтобы профессионалы немедленно доставили их в инсультный центр. Если кровотечение достаточно серьезное, человек может перестать дышать или его сердце может остановиться.
В этом случае обученный персонал должен начать выполнение СЛР.
Сынгу Хан, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Субарахноидальное пространство
Инфобокс Анатомия
Имя = Субарахноидальное пространство
Латиница = spatium subarachnoideum, cavum subarachnoideale
GraySubject = 193
GrayPage = 876
Изображение черепа в разрезе показывая оболочки головного мозга и т. д.(«Субарахноидальная полость» видна слева.)
Caption2 = Схема поперечного сечения спинного мозга и его оболочек. (Субарахноидальная полость помечена центром.)
System =
MeshName = Subarachnoid + Space
MeshNumber = A08.186.566.166.686
DorlandsPre = s_16
DorlandsSuf = 12746651
В центральной нервной системе, субарахноидальное пространство 905arachnoid интервал между паутинной оболочкой и мягкой мозговой оболочкой.
Она занята губчатой тканью, состоящей из трабекул (тонких соединительнотканных волокон, которые отходят от паутинной оболочки и переходят в мягкую мозговую оболочку) и сообщающихся каналов, в которых содержится спинномозговая жидкость.
Эта полость небольшого размера на поверхности полушарий головного мозга. На вершине каждой извилины мягкая мозговая оболочка и паутинная оболочка находятся в тесном контакте, но в бороздах между извилинами остаются треугольные промежутки, в которых находится субарахноидальная трабекулярная ткань.В то время как мягкая мозговая оболочка плотно прилегает к поверхности мозга и погружается в борозды, паутинная оболочка переходит через них от извилины к извилине.
В определенных частях основания мозга паутинная оболочка отделена от мягкой мозговой оболочки широкими промежутками, которые свободно сообщаются друг с другом и называются субарахноидальной цистерной; в них субарахноидальная ткань менее обильна. Субарахноидальное пространство — это место на границе между сосудистой тканью и спинномозговой жидкостью, и оно активно действует в гематоэнцефалическом барьере.
Паутинная материя также продолжается вниз по спинному мозгу и субарахноидальному слою с ним. В спинном мозге он выполняет ту же функцию, что и в головном мозге.
В каких случаях роды стимулируют: Стимулирование родов — Медицинский портал EUROLAB
Стимулирование родов — Медицинский портал EUROLAB
Часто, когда беременность протекает не согласно плану, или при условии риска здоровья матери или ребенка, врачи немного ускоряют ход беременности и стараются стимулировать начало родов.
В каких случаях необходима стимуляция родов
Стимуляция родов требуется достаточно часто. На то существует ряд причин – от поздних родов до осложнений со здоровьем.
Наиболее распространенные случаи, когда необходима стимуляция родов:
-
Уже прошла одна — две недели после планируемой ранее даты родов. После 42-х недель риск для здоровья матери и ребенка повышается, плацента, которая отвечает за питание малыша, может уменьшиться до такой степени, что питание ребенка будет недостаточным. Ребенок также может вдохнуть меконий (содержимое его кишечника), что может привести к блокированию его дыхательных путей.

-
Произошел разрыв мембраны, которая содержит амниотическую сумку, окружающую плод (отход вод), и роды не начинаются (как только воды отходят, повышается риск заражения инфекцией).
-
Вы страдаете определенным заболеванием, которое повышает риск для Вашего здоровья или здоровья ребенка, например, Ваше кровяное давление повышено (преэклампсия), у Вас гестационный диабет, кровотечения, или инфекционное заболевание матки.
-
Плацента частично или полностью закрывает отверстие матки (предлежащая плацента), или она отделилась от стенки матки (отрыв плаценты).
-
Пуповина падает во влагалище (выпадение пуповины).
-
Ребенок находится в боковом (поперечном) положении в матке.
-
Тесты показывают, что развитие или рост ребенка не продолжается, или свидетельствуют об отклонениях работы сердца.
Иногда причиной стимуляции родов бывают факторы немедицинского характера, например, если женщина живет далеко от больницы и ее акушер боится, что она не успеет добраться до больницы, когда начнутся роды. Обоснованность таких причин является спорной, однако, они все же предполагают защиту от определенного риска.
Обоснованность таких причин является спорной, однако, они все же предполагают защиту от определенного риска.
Как стимулируются роды?
При родах нижняя часть матки (шейка матки) становится слабее. Это называется созревание. Шейка матки утончается и открывается (расширяется). Для того, чтобы начались роды, шейка матки должна быть полностью старта и открыта, чтобы позволить головке ребенка пройти сквозь нее.
Перед тем, как стимулировать начало родов, врач проверит состояние шейки матки и положение ребенка в матке, чтобы узнать, будет ли стимуляция родов успешной.
-
Отсоединение мембран. Врач введет палец во влагалище, затем совершит движения вперед и назад, чтобы отделить мембрану, соединяющую амниотическую сумку и стенку матки. Этот процесс называется отсоединением мембран, он приводит к выработке организмом гормонов простагландинов, которые способствуют началу родов.
 Вы можете почувствовать спазмы после этой процедуры, также могут появиться выделения. Как правило, данная процедура выполняется в кабинете врача, после чего женщина едет домой и ждет начала схваток.
Вы можете почувствовать спазмы после этой процедуры, также могут появиться выделения. Как правило, данная процедура выполняется в кабинете врача, после чего женщина едет домой и ждет начала схваток. -
Созревание шейки матки. Препараты под названием простагландины могут стимулировать расширение матки, достаточное для начала родов. Простагландины – аналог гормонов, вырабатываемых организмом, которые стимулируют созревание шейки матки и сокращения матки. Простагландины попадают в организм путем перорального приема или введения в виде геля (свечей) во влагалище. Вы не сможете принять простагландины, если ранее Вам выполняли кесарево сечение – поскольку повышается риск разрыва матки. Другим методом является введение тонкой трубки – катетера – с шариком на конце во влагалище. Когда катетер попадает во влагалище, шарик наполняется жидкостью и стимулирует расширение матки.
-
«Отход вод». Если матка хотя бы частично расширена, врач может стимулировать отход вод, проделав отверстие в амниотической сумке при помощи маленькой пластиковой иглы.
 Как только разрывается амниотическая сумка, должны начаться схватки. После данной процедуры роды должны начаться в течение 24 часов – для того, чтобы избежать попадания инфекции.
Как только разрывается амниотическая сумка, должны начаться схватки. После данной процедуры роды должны начаться в течение 24 часов – для того, чтобы избежать попадания инфекции. -
Стимулирование схваток. Препарат Питоцин может вызвать начало схваток, или стимулировать роды. Питоцин – искусственная форма гормона окситоцина, который вызывает схватки и делает их сильнее. Он вводится внутривенно при помощи трубки, которая вставляется в вену руки. Врач сначала введет небольшую дозу, затем увеличит ее, пока схватки не станут достаточно сильными и частыми, чтобы родился ребенок.
Все данные процедуры проводятся в больнице, чтобы контролировать состояние пациентки и ее ребенка.
В некоторых случаях роды начинаются уже через несколько часов после начала их стимуляции. Иногда процесс занимает несколько дней. Если роды не начнутся после применения одного из описанных выше методов, особенно отхода вод, женщине потребуется кесарево сечение.
Стимулирование родов: каков риск?
Как правило, стимулирование родов не связано с риском. При этом применяются безболезненные методы, однако, они могут вызвать более сильные и частые схватки.
Стимуляция родов, особенно при помощи простагландинов или Питоцина, может быть связанной с риском для тех женщин, которым ранее выполняли кесарево сечение или другую операцию на матке. Существует также минимальный риск того, что плацента отсоединиться от стенки матки (разрыв матки) при приеме данных препаратов, в случае, если схватки станут слишком интенсивными. Если схватки станут слишком сильными, врач снизит дозу медикаментов или прекратит их применение. Разрыв амниотической сумки может привести к инфекционному заболеванию, если роды не начнутся в течение нескольких дней после начала стимуляции родов. В редких случаях происходит выпадение петли пуповины.
Возможно ли самостоятельно стимулировать роды?
Ниже приведен список наиболее популярных среди женщин методов вызвать начало родов самостоятельно:
-
Секс.
 Многие полагают, что секс может вызвать схватки, поскольку сперма содержит простагландины. Однако, научно эта теория не доказана, более того, одно исследование показало, что секс никоим образом не влияет на начало родов.
Многие полагают, что секс может вызвать схватки, поскольку сперма содержит простагландины. Однако, научно эта теория не доказана, более того, одно исследование показало, что секс никоим образом не влияет на начало родов.
как происходит, через сколько действует, показания, плюсы и минусы, методы, препараты, катетер, естественная стимуляция
Не стоит стимулировать роды как минимум до 40 недели. С ее началом можно применять естественные способы, которые не навредят, только настроят организм на процесс.
Дозированные физические нагрузки после 40 недели – йога, скандинавская ходьба, дыхательная гимнастика и выполнение упражнений на гимнастическом мяче очень полезны, но только по разрешению врача. Можно просто устроить генеральную уборку или прогуливаться по лестнице верх-вниз.
Если физические нагрузки вызывают сильное недомогание, усталость, отеки, повышение давление или другие неприятные симптомы, следует уменьшить их интенсивность или вообще отказаться, чтобы избежать более серьезных последствий.
Секс особенно полезен накануне родов по двум причинам:
- В сперме мужчины находятся простагландины, которые оказывают положительное влияние на шейку матки. Она под их действием размягчается, укорачивается, открывается.
- Во время возбуждения в организме женщины выделяется окситоцин. Он способствует сокращению матки, которая будет так готовиться к настоящим схваткам.
Стимуляция сосков на груди подает головной мозг сигналы о выделении окситоцина, уровень которого быстро повышается в крови. Это также полезно для подготовки организма к родам. Рекомендуется раздражать поочередно или вместе оба соска несколько раз в день 3-5 минут.
Нервные сплетения кишечника и матки взаимосвязаны. Раздражение одних приводит к активации других. Это можно использовать для того, чтобы «разбудить» матку. Рекомендуется включать в рацион следующие продукты:
- плоды ананаса;
- зубчики чеснока;
- острые специи – перец и т.
 п.;
п.; - корень солодки;
- овощи – капуста, морковь, свекла;
- из ягод подойдет малина;
- тминное масло или чай.
Существуют активные точки, массаж которых также будет благоприятность началу родовой деятельности. Проводить рекомендуется несколько раз в день по 3-5 минут. Вот две наиболее часто использующиеся точки:
- на ладонной поверхности кистей между большим и указательным пальцами;
- снаружи лодыжки на расстоянии 5-7 см от «косточки» вверх.
В домашних условиях можно использовать аппарат для ДЕНАС-терапии, воздействуя им на область живота, шейно-воротниковую зону.
Рекомендуется также выполнять очистительные клизмы по обычной технологии с раствором чистой теплой воды. Очищение кишечника будет оказывать стимулирующее действие на матку.
Помогут препараты гомеопатии на основе Пульсатиллы и Каулофиллума. Однако использовать их следует только по назначению врача-гомеопата или хотя бы гинеколога.
Показания к стимуляции родов в роддоме:
- переношенная беременность – после 41 недели;
- гестоз, если необходимости в проведении кесарева сечения нет;
- осложнения беременности, требующие родоразрешения при отсутствии наступления родовой деятельности, например, при многоводии и маловодии, подозрение на некоторые пороки развития у плода;
- соматические заболевания женщины, при которых необходимо более раннее родоразрешение, например, при сахарном диабете, сердечно-сосудистых патологиях.
Оценка мамы при поступлении в роддом по шкале Бишоп
Условия для проведения:
- живой плод;
- стабильное контролируемое состояние женщины;
- отсутствие значимого кровотечения из половых путей, отслойки;
- размеры плода и таза женщины соответствуют нормальному течению естественных родов;
- готовность родовых путей к началу схваток, особенно это касается шейки матки – ее длина должна быть не более 2 см и открытие не менее 1,5-2 см.

К плюсам стимуляции родов можно отнести следующее:
- есть возможность уменьшить продолжительность родов;
- в случае слабых схваток они становятся сильнее, что предотвращает возможные страдания плода, а риск осложнений для женщины становится меньше;
- так можно во многих случаях избежать кесарева сечения.
Недостатки процедуры следующие:
- После стимуляции схватки несколько более болезненные, поэтому чаще требуется дополнительное обезболивание.
- Более 1/3 стимуляций в итоге заканчиваются проведением кесаре сечения. «
- Частота таких осложнений, как слабость схваток, отслойка плаценты, гипоския плода, травмы родовых путей женщины и ребенка выше при стимулированных родах, чем при естественных. Однако применение лекарств и каких-то методов проводится на изначально ненормально протекающей беременности.
- Все лекарства попадают плоду. Малыш еще внутриутробно испытывает большой стресс.

Методы стимуляции родов:
- Амниотомия. Это максимально приближенный к физиологическому процессу метод стимуляции. Может выполняться как до начала схваток, так и уже во время них. При выполнении амниотомии специальным инструментом оболочки плодного пузыря вскрываются. В этот момент изливаются передние воды. По их количеству, цвету, запаху можно судить о внутриутробном состоянии малыша. Это безболезненная процедура, которая выполняется на гинекологическом кресле.
- Катетеры Кука (можно заменить их обычными мочевыми при отсутствии). Врач вводит катетер в цервикальный канал до внутреннего зева и наполняет его концевую часть физиологическим раствором. Снаружи остается часть катетера, которая свободно свисает. Для удобства она крепится к бедру беременной. Таким образом наполненный катетер оказывает давление на шейку матки, способствуя ее структурным изменениям. Катетер устанавливается на 12 часов, после чего извлекается.
 Иногда он может выпасть сам — это значит, что шейка матки открылась до такой степени, что уже не удерживает его. Обычно после катетера требуется использовать дополнительные методы стимуляции.
Иногда он может выпасть сам — это значит, что шейка матки открылась до такой степени, что уже не удерживает его. Обычно после катетера требуется использовать дополнительные методы стимуляции. - Ламинарии – спресованные водоросли. Ламинарии вводятся в цервикальный канал и оставляются на 8-12 часов, после чего извлекаются. За это время они постепенно набухают, так как находятся во влажной среде, оказывая механическое давление на шейку матки и приводя к ее открытию.
Применение ламинарии для раскрытия шейки матки
Препараты для стимуляции в роддоме:
- Простагландины. Помимо того, что стимулируют схватки, способствуют трансформации шейки матки, поэтому используются, когда родовые пути еще не совсем готовы к родам (например, длинная или плотная шейка, маленькое открытие). Эффект мягкий, схватки не такие болезненные.
- Окситоцин. Используется, если шейка матки уже готова к схваткам, так как препарат стимулирует только ее сокращения.
 Вводится внутривенно капельно или по линеамату – специальному прибору, который регулирует скорость поступления препарата в кровоток.
Вводится внутривенно капельно или по линеамату – специальному прибору, который регулирует скорость поступления препарата в кровоток.
- Дезаминоокситоцин. Используется обычно для стимуляции схваток во время потуг или как дополнение к основным лекарствам. Препарат не используется одиночно для стимуляции родов, так как его сложно дозировать и контролировать схватки, он менее эффективен по сравнению с другими лекарствами.
Если используются препараты окситоцина, простагландины, проводится амниотомия, то на развитие эффективной родовой деятельности дается три часа. По истечению этого времени если она недостаточная, могут подключаться другие препараты либо же выносится какое-то кардинальное решение, например, выявляются показания для выполнения кесарева сечения.
Читайте подробнее в нашей статье о стимуляции родов в роддоме.
Содержание статьи
Методы естественной стимуляции родов
Как только наступила 37 неделя, можно не волноваться по поводу того, что могут начаться роды. Но не стоит пытаться стимулировать роды, так как впереди еще может оказаться почти пять недель — д 42 включительно.
Но не стоит пытаться стимулировать роды, так как впереди еще может оказаться почти пять недель — д 42 включительно.
После того, как наступила 40 неделя, можно подумать о методах естественной стимуляции родов. Они точно не навредят, а могут помочь организму настроиться на родовой процесс.
Физическая нагрузка
Дозированные нагрузки полезны на всем протяжении беременности. Они помогут контролировать массу тела и сделают организм более выносливым. После 40 недели все также можно и полезно заниматься йогой, скандинавской ходьбой, дыхательной гимнастикой и выполнять упражнения на гимнастическом мяче. Но это все — по разрешению врача и в случае, если беременности протекает физиологически. Любые отклонения могут статьи запретом на подобного рода занятия.
Если нет желания выполнять какие-то специальные упражнения, можно просто устроить дома генеральную уборку или прогуливаться по лестнице верх-вниз, например, если беременная находится в больнице.
Мнение эксперта
Дарья Широчина (акушер-гинеколог)
Если физические нагрузки вызывают сильное недомогание, усталость, отеки, повышение давление или другие неприятные симптомы, следует уменьшить их интенсивность или вообще отказаться, чтобы избежать более серьезных последствий.
Половой контакт
Секс разрешен на протяжении всего периода вынашивания, если беременность протекает без осложнений. Особенно полезны интимные отношения накануне родов по двум причинам:
- В сперме мужчины находятся простагландины, которые оказывают положительное влияние на шейку матки. Она под их действием «подготавливается к родам» — размягчается, укорачивается, открывается. Такой эффект возможен только при определенном гормональном фоне женщины, поэтому не стоит бояться половых контактов до момента доношенной беременности.
- Во время возбуждения в организме женщины выделяется окситоцин. Он способствует сокращению матки, которая будет так готовиться к настоящим схваткам.
Смотрите в этом видео о том, поможет ли секс ускорить наступление родов:
Стимуляция сосков на груди
Области ареолы на молочных железах очень чувствительные. При их раздражении в головной мозг поступают сигналы о выделении окситоцина, уровень которого быстро повышается в крови. Это также полезно для подготовки организма к родам.
При их раздражении в головной мозг поступают сигналы о выделении окситоцина, уровень которого быстро повышается в крови. Это также полезно для подготовки организма к родам.
Рекомендуется раздражать поочередно или вместе оба соска несколько раз в день в течение 3-5 минут.
Рекомендуем прочитать о том, для чего делают клизму перед родами. Из статьи вы узнаете о том, для чего нужна очистительная клизма, больно ли при проведении процедуры, препаратах вместо клизмы.
А здесь подробнее о причинах и последствиях перенашивания беременности.
Особый рацион
Нервные сплетения кишечника и матки взаимосвязаны. Раздражение одних приводит к активации других. Это можно использовать для того, чтобы «разбудить» матку. Рекомендуется включать в рацион следующие продукты:
- плоды ананаса;
- зубчики чеснока;
- острые специи — перец и т.п.;
- корень солодки;
- овощи — капуста, морковь, свекла;
- из ягод подойдет малина;
- тминное масло или чай.

Акупунктура и подобные методы
Существуют активные точки, массаж которых также будет благоприятность началу родовой деятельности. Вот две наиболее часто использующиеся:
- на ладонной поверхности кистей между большим и указательным пальцами;
- снаружи лодыжки на расстоянии 5-7 см от «косточки» вверх.
Точечный массаж рекомендуется проводить несколько раз в день по три-пять минут.
Также в домашних условиях можно использовать такой аппарат для ДЕНАС-терапии, воздействуя им на область живота, шейно-воротниковую зону.
Настои и отвары трав
Растения также могут оказать помощь в стимуляции родовой деятельности. Чаще всего используются следующие:
- крапива;
- спорынья;
- пастушья сумка;
- барбарис.
Рецепты могут быть для приготовления настое
В каких случаях нужна стимуляция родов
Бывает, что беременность протекает не по плану или есть риск для здоровья мамы или малыша. Тогда врачи могут ускорить ход беременности и начать стимулирование начала родов. Поговорим детальнее, в каких случаях нужна стимуляция родов.
Тогда врачи могут ускорить ход беременности и начать стимулирование начала родов. Поговорим детальнее, в каких случаях нужна стимуляция родов.
Когда нужна стимуляция родов?
Ее используют достаточно часто. Причин множество – от поздних родов до различных осложнений со здоровьем.
Рассмотрим самые распространенные случаи необходимости стимуляции родов. Например, прошло пару недель после планируемой даты родов. Во время 42-й недели риск для здоровья мамы и малыша повышается, плацента, отвечающая за питание ребенка, может уменьшиться до такого состояния, что питание крошки будет недостаточным. Кроме того, крошка может вдохнуть такое вещество как меконий, который содержится в его кишечнике, а это, в свою очередь, может привести к блокировке его дыхательных путей.
Также может произойти разрыв мембраны, которая содержит амниотическую сумку, окружающую плод, а роды так и не начались. И вот, воды отошли, повысился риск заражения инфекцией.
Стимуляция родов нужна, если плацента закрывает само отверстие матки. Или же если плацента отделилась от стенки матки. Причиной может послужить и тот факт, когда пуповина падает во влагалище. Речь идет о выпадении пуповины.
Или же если плацента отделилась от стенки матки. Причиной может послужить и тот факт, когда пуповина падает во влагалище. Речь идет о выпадении пуповины.
Стимуляцию также проводят, если есть информация о том, что развитие или рост малыша не продолжается, или есть отклонения в работе его сердца.
Также к причинам стимуляции родов относят факторы, которые носят не медицинский характер, например, если мама живет далеко от больницы, и она боится не успеть добраться до медучреждения, когда начнутся роды.
Как стимулируются роды?
При родах шейка матки становится слабее. Это так называемое созревание. Утончается шейка матки, а потом происходит ее раскрытие. Чтобы начались роды, сама шейка матки должна быть полностью открыта. Это позволит головке малыша пройти сквозь нее.
Перед стимулированием родов, медик должен проверить, каково состояние шейки матки и само положение малыша в матке. Так он узнает, будет ли успешной стимуляция родов.
Отсоединение мембран
Акушер вводит палец во влагалище роженицы, потом он совершает движения назад и вперед.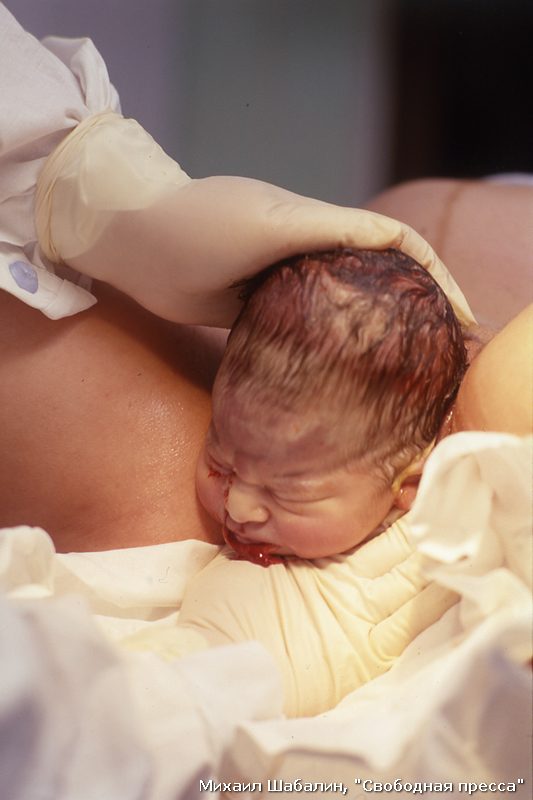 Это необходимо, чтобы отделить мембрану, которая соединяет амниотическую сумку и стенку матки. В организме происходит выброс гормона простагландина, который способствуют началу родов. Мама после этой процедуры может почувствовать спазмы, могут появиться выделения. После этого роженица обычно едет домой и ждет начала схваток.
Это необходимо, чтобы отделить мембрану, которая соединяет амниотическую сумку и стенку матки. В организме происходит выброс гормона простагландина, который способствуют началу родов. Мама после этой процедуры может почувствовать спазмы, могут появиться выделения. После этого роженица обычно едет домой и ждет начала схваток.
Созревание шейки матки
Простагландины стимулируют расширение матки, которого должно быть достаточно для начала родов. Это – аналог гормонов, которые вырабатываются организмом. Они — стимулируют созревание шейки матки и ее сокращение. Простагландины вводят в организм в виде геля во влагалище.
Отход вод
Врач может начать стимулировать также и отход вод, если матка хоть частично расширена. Для этого он делает отверстие в амниотической сумке. Происходит это при помощи пластиковой иглы. После проведения такой процедуры у роженицы должны начаться схватки.
Все эти процедуры проводят в больнице. Это необходимо для того, чтобы контролировать состояние роженицы и ее ребенка.
Как происходит стимуляция родов в роддоме?
Методы
Схватки вызываются двумя способами: механическим или биологическим.
Как стимулируют роды в роддоме:
- отсоединение мембраны;
- катетер Фолея;
- амниотомия;
- ламинарии;
- оральный;
- гормональный.
Отсоединение мембраны. Гинеколог, отделяет мембрану пальцем введя его во влагалище. Это действие провоцирует организм на выработку гормона простагландина, который запускает процесс.
Катетер Фолея
Баллончик, вставленный в цервикальный канал, наполняют водой. В результате отслаивается плодный пузырь от нижней части матки. Организм матери начинает вырабатывать простагландин и запускается родовая деятельность.
Амниотомия
Это прокол плодного пузыря. Вызывают роды в роддоме этим способом редко. Врач пластмассовым крючком протыкает околоплодный пузырь и медленно спускает амниотическую жидкость.
Ламинарии. Небольшие палочки, изготовленные из водорослей моря. Они способны бережно воздействовать на шейку матки. Подготавливая её и запуская выработку простагландина.
Небольшие палочки, изготовленные из водорослей моря. Они способны бережно воздействовать на шейку матки. Подготавливая её и запуская выработку простагландина.
Оральный
Синтетический антигестаген заставляет сокращаться мышцы матки, тем самым вызывая схватки. Если в течение 24 часов процесс не начинается, то женщине предлагают принять ещё одну таблетку.
Гормональный
В организм роженицы вводят окситоцин или простагландин. Первый гормон провоцирует сокращение матки и вводится внутривенно, капельницей. Второй, отвечает за раскрытие матки, вводится вагинально, то есть в виде свечей или геля. Гормональный способ считается самым безопасным. Причины, когда вызывают роды в роддоме можно узнать у лечащего врача. Самый безопасный и часто используемый гинекологами метод – это стимуляция процесса с использованием гормональных средств.
Показания
На каком сроке стимулируют роды? Процесс запускают когда созреет шейка матки. Этот момент наступает на 37–38 недели, а также если пациентка перехаживает поставленный срок более чем на 10 дней. Существуют варианты, при которых самостоятельное рождение ребенка невозможны или не рекомендованы.
Этот момент наступает на 37–38 недели, а также если пациентка перехаживает поставленный срок более чем на 10 дней. Существуют варианты, при которых самостоятельное рождение ребенка невозможны или не рекомендованы.
В каких случаях вызывают роды:
- при внутриутробном развитии ребёнок не получает нужного количества питательных веществ;
- произошло инфицирование или уменьшилось количество амниотической жидкости;
- плохое функционирование плаценты;
- разрыв околоплодной оболочки;
- срок беременности превысил 42 недели;
- наличие сахарного диабета у будущей мамочки, в этом случае плацента начинает стареть раньше срока или, возможно, что малыш будет больших размеров;
- наличие отёков, высокого давления и белка в моче пациентки, при этом медикаментозному лечению не поддаются, значит, нужно вызвать схватки;
- хронические заболевания, которые ставят под угрозу жизнь и здоровье мамы и малыша;
- наличие резус-конфликта;
- схватки нерегулярные и вялые.

Как помочь себе родить быстрее в роддоме? Физические нагрузки, утренняя гимнастика или просто ходьба способствует началу процесса. К этому добавляют массаж сосков. Делать это нужно аккуратно. Во время массажа в организме пациентки вырабатывается окситоцин.
Принимая 50 г касторового масла, разбавленного в соке, женщина чистит кишечник. Вследствие этого происходит сокращение матки. Но эти сокращения редко приводят к родам в основном происходит длительные схватки. Как результат у малыша в это время наступает кислородное голодание.
За и против
Стимулировать роды или нет? Над этим вопросом мало кто из женщин задумывается заранее. А зря, ведь любое вмешательство в естественный процесс родоразрешения сказывается негативно в первую очередь на малыше. Роды после стимуляции часто протекают стремительно, ребёнок не успевает даже подготовиться к данной процедуре. Поэтому часто у малышей наблюдается гипоксия, нарушается кровообращение, травмы при рождении. Это приводит к повреждениям центральной нервной системы.
Роды после стимуляции часто протекают стремительно, ребёнок не успевает даже подготовиться к данной процедуре. Поэтому часто у малышей наблюдается гипоксия, нарушается кровообращение, травмы при рождении. Это приводит к повреждениям центральной нервной системы.
Проходит несколько месяцев и последствия такой процедуры будут видны неврологу. Он выявит нервно-рефлекторную возбудимость, мышечную дистонию, косолапость, нарушение сна. Когда ребёнку исполнится год, то задержку речи, гиперактивность, хождение на пальчиках, дефицит внимания.
Зачем вызывают роды в роддоме? Начиная с 39 неделе врачи в некоторых случаях провоцируют схватки. Это делается в случаях, когда женщина не в состоянии самостоятельно разродиться или у неё имеются противопоказания к естественному рождению. Гинеколог подробно расскажет об этой процедуре, чтобы роженица не волновалась.
Какая стимуляция родов лучше? На этот вопрос невозможно дать однозначного ответа. Поступая в больницу и решаясь на вызов схваток, пациентка не выбирает какой способ ей больше нравится. Это приоритет лечащего врача.
Это приоритет лечащего врача.
Будущая мамочка должна понимать, что без весомых показаний никто не будет вмешиваться в естественный ход процесса. Но если были обнаружены отклонения, то, главное, в этот момент думать о хорошем и настроиться на позитив.
Стимулирование родов в роддоме и домашних условиях: последствия
Вы девять месяцев с трудом вынашивали ребенка, тщательно берегли себя, чтоб не спровоцировать преждевременные роды. Но вот пришло время, когда малыш в утробе уже полностью сформировался и готов начать жить отдельно от мамы. Приходит такой срок к 38 неделям беременности. На этом сроке ребенок уже может родиться на свет абсолютно здоровым и его организм будет полноценно функционировать. Врачами установлено, что оптимальное время для родов наступает на 38-40 неделе беременности. Однако нередкими бывают ситуации, когда этот срок подошел, а роды не начинаются. В таких случаях врачи считают, что необходима стимуляция родовой деятельности.
Однако нередкими бывают ситуации, когда этот срок подошел, а роды не начинаются. В таких случаях врачи считают, что необходима стимуляция родовой деятельности.
В каких случаях нужно стимулировать роды? Их несколько, но на них стоит обратить свое внимание:
- Перенашивание. Переношенной считается беременность после 41 недели, но иногда бывает и раньше. Признаки переношенной беременности видны на УЗИ, например, быстрое состаривание плаценты. Ученые установили, что перенашивать беременность даже хуже для ребенка, чем не донашивать. Поэтому довольно часто после полных 40 недель беременности врачи назначают стимулирование родов.
- Хронические заболевания. Такие заболевания роженицы как сахарный диабет, болезни почек, сердечно-сосудистые заболевания представляют угрозу для жизни матери. При наличии этих заболеваний обычно роды стимулируют на 38-й неделе.
- Многоплодная беременность. При многоплодной беременности матка слишком сильно растягивается, по этой причине начало родов стимулируют в 37-38 недель.

- Отхождение вод и отсутствие схваток. Если воды отошли, а схватки не начинаются на протяжении нескольких часов, врачи принимают решение об искусственном стимулировании родов.
Стимулирование родов в роддоме ↑
Если вы находитесь в роддоме, за вашим состоянием постоянно наблюдают опытные врачи и акушеры. Они объективно оценивают ваш анамнез, и проводят мониторинг состояния ребенка. Опираясь на эти данные, при необходимости, вам могут провести стимулирование родов различными способами. К ним относятся:
- Отделение околоплодных оболочек. Когда беременная немного перенашивает беременность, а схватки все не начинаются, врач гинеколог при плановом осмотре может аккуратно стимулировать начало родовой деятельности, через зев матки отделив околоплодные оболочки от шейки матки. Эта процедура проводится без наркоза. Беременная в это время ощущает несильную тянущую боль внизу живота, которая возникает от легкого расширения шейки матки.
 Сами околоплодные оболочки не имеют нервных окончаний. Вследствие этой простой процедуры зачастую начинаются схватки.
Сами околоплодные оболочки не имеют нервных окончаний. Вследствие этой простой процедуры зачастую начинаются схватки. - Нанесение специального геля или введение свечи с простагландинами. Простагландины – это специальные активные вещества, вырабатывающиеся в человеческом организме. Эти средства эффективно влияют на созревание и раскрытие шейки матки у беременных. Стимулирование родов гелем или свечами с простагландинами широко применяется врачами, потому как эти вещества не имеют противопоказаний и такая стимуляция безопасна для матери и ребенка. Чаще всего родовая деятельность начинается через час после нанесения геля или введения свечи. Если этого не произошло, то на следующий день допустима повторная стимуляция таким способом.
- Прокалывание околоплодного пузыря. Прибегают к этому методу стимуляции, когда схватки и родовая деятельность идут, но существенно затягиваются. Процедура прокалывания происходит безболезненно во время гинекологического осмотра в роддоме. После прокола околоплодного пузыря и излития околоплодных вод роды должны завершиться не позднее чем через 12 часов. Если естественным путем это не происходит, тогда делают экстренное кесарево сечение.
- Введение окситоцина. Окситоцин – это искусственно созданный аналог человеческого гормона, влияющего на сокращение матки. Вводят окситоцин при помощи капельницы. Подобную стимуляцию назначают тогда, когда родовая деятельность очень слабая или затухает. Однако с применением окситоцина связаны некоторые негативные моменты. При его передозировке происходит гипоксия или кислородное голодание плода, что, конечно же, очень плохо для его здоровья. Поэтому при введении окситоцина очень важно постоянно следить за жизненными показателями ребенка в утробе. Согласно отзывам рожениц при стимулировании родов окситоцином, болезненные ощущения во время схваток усиливаются, как и их интенсивность. Последствиями стимулирования родов окситоцином обычно бывают неврологические нарушения у ребенка.
- Применение гормональных препаратов. В последнее время акушеры-гинекологи с целью стимуляции родов стали часто назначать беременным гормональные препараты, такие как мифепристон и миропристон. Их действие обусловлено тем, что прогестерон, содержащийся в них, приводит к началу родовой деятельности, а также способствуют скорейшему созреванию и раскрытию шейки матки. Противопоказаниями к их применению являются плохая свертываемость крови, астма, диабет, почечная, а также печеночная недостаточность. Если вы не страдаете этими заболеваниями, то применение таких таблеток будет абсолютно безопасным для вас и вашего малыша. Эффективность этих средств высока, а негативные последствия отсутствуют, поэтому они пользуются большой популярностью у врачей.
Стимулирование родов в домашних условиях ↑
Как мы уже выяснили, после 38 недель беременности плод считается полностью доношенным и может быть рожден на свет абсолютно здоровым. Если вы еще не находитесь в роддоме, а с нетерпением ждете дома начала родов, вы можете сами немного простимулировать их начало в домашних условиях. Существует несколько способов и все они абсолютно безопасны:
- Секс. Многие, наверное, будут удивлены, узнав, что заниматься сексом перед родами можно. Врачи же утверждают, что это делать даже нужно. Весь секрет в том, что мужская сперма содержит большое количество простагландинов, которые стимулируют созревание и раскрытие шейки матки. Также во время секса, а особенно при наступлении оргазма, матка начинает существенно сокращаться, что, в свою очередь, также может вызвать начало родов. Главное условие – отсутствие у вашего партнера (мужа) каких-либо инфекционных заболеваний половой системы.
- Прогулки и активный образ жизни. После того как вы доносили беременность до полных 38 недель, можно несколько увеличить физические нагрузки. Конечно же, не стоит начинать поднимать тяжести или выходить на пробежку, но длительные прогулки на свежем воздухе пойдут вам только на пользу, к тому же могут эффективно стимулировать начало родов. Еще наши бабушки и мамы стимулировали роды, мытьем полов во всем доме без помощи швабры. Поэтому если вам захотелось вымыть и обустроить дом к появлению в нем новорожденного, тогда этот период – самое время.
- Употребление касторового масла. Наверняка вы слышали от своих бабушек о таком методе стимуляции родов. Однако его эффективность не была доказана. Касторка – довольно сильное слабительное. Его применение, скорее всего, вызовет сильную диарею, а, возможно, даже тошноту. Такие симптомы вам вряд ли понадобятся во время родов. Но женщины старшего поколения утверждают, что усиленная работа кишечника вызовет стимуляцию сокращения матки. В любом случае – решать вам применять его на практике или нет, ведь касторовое масло не принесет вреда малышу.
Без сомнения, стимулирование родов имеет негативные последствия как любое вмешательство в естественный физиологический процесс. Однако важно помнить, что в некоторых случаях стимуляция родов очень важна для благополучного родоразрешения, поэтому не бойтесь, если врач вам ее назначил. Если вы не уверены в способе стимуляции, посоветуйтесь с еще одним опытным врачом, возможно, он вам порекомендует другой способ. Выбор все равно остается за вами, но не забывайте, что вы несете ответственность за жизнь своего будущего ребенка. Легких и благополучных вам родов!
что выбрать при родах — www.wday.ru
После естественных родов, как только ребенок родился, в вашем теле все еще сохраняется очень высокая концентрация окситоцина. Этот гормон любви отвечает за ту неуловимую связь, которая уже существует между новоиспеченной мамой и ее ребенком. Эта связь очень важна как для выживания младенца, так и для тела женщины.
Через несколько минут после рождения ребенка матка начинает вновь сокращаться, стараясь избавится от плаценты. Послеродовое кровотечение становится минимальным. В большинстве случаев это происходит без вмешательства специалистов и называется физиологической, или третьей стадией родов.
Иногда женщинам делают инъекцию окситоцина, когда ребенок уже родился, чтобы ускорить третий этап и снизить риск слишком обильного кровотечения после родов. Однако женщинам, которые испытали естественные схватки и роды, довольно редко требуются такие инъекции, так как их собственные тела производят окситоцин в достаточно больших количествах.
Стимуляция родов приводит к тому, что женщины не испытывают последний выброс окситоцина. Пустая матка не в состоянии эффективно сокращаться, из-за чего увеличивается риск послеродовых кровотечений. Тогда инъекции просто необходимы для того, чтобы избежать возможных осложнений после родов.
К сожалению, количество женщин, рожающих естественным образом без стимуляции, постоянно уменьшается. Выбор в пользу стимуляции родов делают даже те будущие мамы, которые по медицинским показаниям могли бы родить сами. Конечно, хочется по возможности облегчить такой непростой этап в жизни, но все же и о будущем подумать в момент выбора стоит.
Синтетический гормон не безобиден. Он влияет на природную выработку остальных гормонов, на стресс, настроение и поведение матери. А это, в свою очередь, может стать причиной послеродовой депрессии. Так что если в течение беременности не было осложнений и доктор не рекомендует кесарево сечение, подумайте хорошенько, прежде чем соглашаться на стимуляцию родов.
Что такое принудительный труд, современное рабство и торговля людьми (принудительный труд, современное рабство и торговля людьми)
Что такое принудительный труд?
Под принудительным трудом можно понимать работу, которая выполняется принудительно, и под угрозой какого-либо штрафа . Это относится к ситуациям, в которых людей принуждают к работе с помощью насилия или запугивания или с помощью более тонких средств, таких как манипулирование долгами, сохранение документов, удостоверяющих личность, или угроза денонсации иммиграционным властям.
Определение принудительного труда
Согласно Конвенции МОТ о принудительном труде 1930 года (№ 29), принудительный или обязательный труд — это:
«вся работа или служба, требующаяся от любого лица под угрозой наказания. и за которые это лицо не предлагало себя добровольно «.
Протокол о принудительном труде (статья 1 (3)) прямо подтверждает это определение.
Это определение состоит из трех элементов:
- Работа или услуга относится ко всем видам работы, выполняемой в любом виде деятельности, отрасли или секторе, включая неформальную экономику.
- Угроза любого наказания относится к широкому диапазону наказаний, используемых для принуждения кого-либо к работе.
- Недобровольность: Термин «добровольно предложенный» относится к свободному и осознанному согласию работника принять работу и его или ее свободе уйти в любое время. Это не тот случай, например, когда работодатель или рекрутер дает ложные обещания, чтобы работник устроился на работу, которую он или она иначе не принял бы.
Исключения из определения «принудительный труд»
Статья 2 (2) Конвенции №29 описывает пять ситуаций, которые составляют исключений. из определения «принудительный труд» при определенных условиях (см. Общий обзор принудительного труда, Комитет экспертов МОТ, 2007):
- Обязательная военная служба.
- Обычные гражданские обязанности.
- Тюремный труд (при определенных условиях).
- Работа в чрезвычайных ситуациях, ситуациях (например, война, стихийное бедствие или угроза стихийного бедствия, например, пожар, наводнение, голод, землетрясение).
- Мелкие коммунальные услуги (в пределах общины).
Принудительный труд, введенный государственными органами
Конвенция № 105 об отмене принудительного труда, принятая МОТ в 1957 году, в первую очередь касается принудительного труда, введенного государственными органами. Он прямо запрещает использование принудительного труда:
- в качестве наказания за выражение политических взглядов,
- в целях экономического развития,
- в качестве средства трудовой дисциплины,
- в качестве наказания за участие в забастовках,
- как средство расовой, религиозной или иной дискриминации.
Сфера применения инструментов МОТ о принудительном труде
Обе конвенции о принудительном труде ратифицированы почти повсеместно, а это означает, что почти все страны юридически обязаны соблюдать их положения и регулярно сообщать о них органам МОТ по надзору за соблюдением стандартов. Не подвергаться принудительному труду является фундаментальным правом человека: все государства-члены МОТ должны соблюдать принцип искоренения принудительного труда независимо от ратификации.
В июне 2014 года правительства, работодатели и работники на Международной конференции труда (МКТ) МОТ решили придать новый импульс глобальной борьбе с принудительным трудом, включая торговлю людьми и сходные с рабством практики.
Они подавляющим большинством проголосовали за принятие Протокола 2014 года к Конвенции о принудительном труде 1930 года и Рекомендации 2014 года о принудительном труде (дополнительные меры) (№ 203), которые дополняют Конвенцию 1930 года о принудительном труде (№ 29) и дополняют ее. существующие международные инструменты, содержащие конкретные рекомендации по эффективным мерам, которые необходимо принять в отношении предотвращения, защиты и средств правовой защиты для искоренения всех форм принудительного труда.
Реальность принудительного труда, торговли людьми и современного рабства
Принудительный труд может навязываться взрослым и детям государственными органами, частными предприятиями или отдельными лицами.Это наблюдается во всех видах экономической деятельности, таких как домашний труд, строительство, сельское хозяйство, производство, сексуальная эксплуатация, принуждение к попрошайничеству и т. Д. И во всех странах.
Определение принудительного труда включает:
«традиционные практики принудительного труда, такие как пережитки рабства или сходные с рабством практики, и различные формы долговой кабалы, а также новые формы принудительного труда, которые появились в последнее время. десятилетия, например, торговля людьми ». 1 также называют «современным рабством», чтобы пролить свет на условия труда и жизни, противоречащие человеческому достоинству.
Принудительный труд отличается от нестандартных или эксплуататорских условий труда. Для определения того, когда ситуация сводится к принудительному труду, могут использоваться различные показатели, такие как ограничение свободы передвижения работников, удержание заработной платы или документов, удостоверяющих личность, физическое или сексуальное насилие, угрозы и запугивание или мошеннические долги, от которых работники не могут сбежать.
Привлечение к принудительному труду является не только серьезным нарушением основных прав человека и трудовых прав, но и уголовным преступлением.
1 МОТ, Общий обзор основных конвенций, касающихся прав в сфере труда в свете Декларации МОТ о социальной справедливости в целях справедливой глобализации , Отчет Комитета экспертов по применению конвенций и рекомендаций, 2012 г., Международная конференция труда .101 / III / 1B, п. 272.
Что такое предложение в экономике? — Определение | Значение
Определение: Предложение — это экономический термин, который относится к количеству данного продукта или услуги, которые поставщики готовы предложить потребителям при заданном уровне цен в определенный период.
Что означает экономическое предложение?
Когда цена продукта низкая, предложение мало. Когда цена продукта высока, предложение велико. Это имеет смысл, потому что компании стремятся получить прибыль на рынке. Они с большей вероятностью будут производить продукцию с более высокой ценой и вероятностью получения прибыли, чем нет.
Факторы предложения
Факторы предложения для данного продукта или услуги связаны с:
- Цена товара или услуги
- цена сопутствующих товаров или услуг
- цены факторов производства
- цена входов
- количество производственных единиц
- технология производства
- ожидания производителей
- государственная политика
- случайные, естественные или другие факторы
Поставщики должны предвидеть изменения цен и быстро реагировать на изменения спроса или цены.Однако некоторые рыночные факторы сложно предсказать. Например, невозможно точно оценить урожайность товаров, однако их урожайность сильно влияет на цены.
Если стоимость доллара США снизится по сравнению с другими валютами, американские товары станут дешевле для импорта из-за рубежа, а экспорт будет стимулироваться для экономики США. Поэтому цены агрессивно реагируют на предложение.
Давайте посмотрим на пример.
Пример
Александра продает клубнику по 2 доллара.50 за кг, а поставляемое количество составляет 30 кг в неделю. Итак, Александра зарабатывает 75 долларов в неделю на клубнике. Однако из-за внезапной засухи количество поставляемой клубники сокращается, и Александре приходится прогнозировать спрос на клубнику.
В этом случае, поскольку спрос на клубнику не может быть удовлетворен за счет поставляемого количества, цена на клубнику резко вырастет. В качестве альтернативы Александра может продавать клюкву по цене 3 доллара за кг. При таком уровне цен и с учетом того, что клюква похожа на клубнику, Александра может продавать около 40 кг в неделю, зарабатывая таким образом 120 долларов.
С точки зрения поставщиков, они могут интенсифицировать производство клубники, чтобы предвидеть случайные погодные явления, влияющие на поставляемое количество. При этом они немедленно отреагируют на повышенный спрос на клубнику, а также на дальнейшее изменение цен.
ВТО | Понимание WTO
вверх
Как
разрешены споры?
Урегулирование споров является обязанностью Органа по разрешению споров (Генеральный совет в другом виде), который состоит из всех членов ВТО.Орган по разрешению споров имеет исключительные полномочия создавать «группы» экспертов для рассмотрения дела и принимать или отклонять выводы групп или результаты апелляции. Он следит за выполнением постановлений и рекомендаций и имеет право санкционировать ответные меры, если страна не выполняет постановление.
Первый этап: консультация (до 60 дней ). Прежде чем предпринимать какие-либо другие действия, спорящие страны должны поговорить друг с другом, чтобы увидеть, смогут ли они самостоятельно урегулировать свои разногласия.Если это не удается, они также могут попросить генерального директора ВТО выступить посредником или попытаться помочь любым другим способом.
Второй этап: комиссия (до 45 дней для группы, которая будет назначена, плюс 6 месяцев для завершения работы комиссии). Если консультации не дали результатов, страна, подавшая жалобу, может попросить назначить комиссию. Страна, находящаяся «на скамье подсудимых», может заблокировать создание группы один раз, но, когда Орган по урегулированию споров встречается во второй раз, назначение больше не может быть заблокировано (если нет консенсуса против назначения группы).
Официально комиссия помогает Органу по разрешению споров выносить решения или рекомендации. Но поскольку отчет группы может быть отклонен только консенсусом в Органе по урегулированию споров, его выводы трудно опровергнуть. Выводы комиссии должны основываться на указанных соглашениях.
Окончательный отчет комиссии обычно предоставляется сторонам в споре в течение шести месяцев. В экстренных случаях, в том числе по скоропортящимся товарам, срок сокращается до трех месяцев.
В соглашении довольно подробно описан принцип работы панелей. Основные этапы:
До первого слушания: каждая сторона в споре представляет комиссии свои аргументы в письменной форме.
Первое слушание: дело для страны, подавшей жалобу, и защиты: страна (или страны), подавшая жалобу, страна-ответчик и те, кто заявили о своей заинтересованности в споре, излагают свои доводы на первом слушании коллегии.
Опровержения: вовлеченные страны представляют письменные опровержения и устные аргументы на втором заседании комиссии.
Эксперты: если одна сторона поднимает научные или другие технические вопросы, комиссия может проконсультироваться с экспертами или назначить группу экспертов для подготовки консультативного отчета.
Первый черновик: комиссия передает описательные (фактические и аргументы) разделы своего отчета обеим сторонам, давая им две недели для комментариев.Этот отчет не содержит выводов и заключений.
Промежуточный отчет: Затем комиссия представляет промежуточный отчет, включая свои выводы и заключения, двум сторонам, давая им одну неделю на то, чтобы запросить обзор.
Проверка: Срок рассмотрения не должен превышать двух недель. В течение этого времени группа может провести дополнительные встречи с двумя сторонами.
Окончательный отчет: Окончательный отчет представляется обеим сторонам, а через три недели он распространяется среди всех членов ВТО.Если комиссия решит, что оспариваемая торговая мера действительно нарушает соглашение или обязательство ВТО, она рекомендует привести эту меру в соответствие с правилами ВТО. Группа может предложить, как это можно сделать.
Отчет становится постановлением: Отчет становится постановлением или рекомендацией Органа по разрешению споров в течение 60 дней, если консенсус не отклоняет его.
Sinus cavernosus: Кавернозный синус — это… Что такое Кавернозный синус?
Кавернозный синус — это… Что такое Кавернозный синус?
- Кавернозный синус
Вены головного мозга
Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки
Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) — венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают кровь из внутренних и наружных вен головного мозга, участвуют в реабсорбции ликвора из субарахноидального пространства.
Анатомия
Стенки синусов образованы твёрдой мозговой оболочкой, выстланной эндотелием. Просвет синусов зияет, клапаны и мышечная оболочка, в отличие от других вен, отсутствуют. В полости синусов располагаются покрытые эндотелием волокнистые перегородки.
Из синусов кровь поступает во внутренние ярёмные вены, помимо этого существует связь синусов с венами наружной поверхности черепа посредством резервных венозных выпускников.
Венозные синусы
- Верхний сагиттальный синус (лат. sinus sagittalis superior) — располагается вдоль верхнего края серповидного отростка твёрдой мозговой оболочки, оканчиваясь сзади на уровне внутреннего затылочного выступа, где открывается чаще всего в правый поперечный синус.
- Нижний сагиттальный синус (лат. sinus sagittalis inferior) — распространяется вдоль нижнего края серпа, вливается в прямой синус.
- Прямой синус (лат. sinus rectus) расположен вдоль места соединения серповидного отростка с намётом мозжечка. Имеет четырёхгранную форму, направляется от заднего края нижнего сагиттального синуса к внутреннему затылочному выступу, открываясь в поперечный синус.
- Поперечный синус (лат. sinus transversus) — парный, находится в поперечной борозде костей черепа, располагаясь вдоль заднего края намёта мозжечка. На уровне внутреннего затылочного выступа поперечные синусы сообщаются между собой. В области сосцевидных углов теменных костей поперечные синусы переходят в сигмовидные синусы, каждый из которых открывается через ярёмное отверстие в луковицу ярёмной вены.
- Затылочный синус (лат. sinus occipitalis) находится в толще края серпа мозжечка, распространяясь до большого затылочного отверстия, затем расщепляется, и в виде краевых синусов открывается в сигмовидный синус или непосредственно в верхнюю луковицу ярёмной вены.
- Пещеристый (кавернозный) синус (лат. sinus cavernosus) — парный, расположен по бокам от турецкого седла. В полости пещеристого синуса располагаются внутренняя сонная артерия с окружающим ее симпатическим сплетением, и отводящий нерв. В стенках синуса проходят глазодвигательный, блоковый нервы и глазной нервы. Пещеристые синусы соединяются между собой межпещеристыми синусами. Через верхний и нижний каменистые синусы соединяются, соответственно, с поперечным и сигмовидным.
- Межпещеристые синусы (лат. sinus intercavernosi) — располагаются вокруг турецкого седла, образуя с пещеристыми синусами замкнутое венозное кольцо.
- Клиновидно-теменной синус (лат. sinus sphenoparietalis) — парный, направляется вдоль малых крыльев клиновидной кости, открываясь в пещеристый синус.
- Верхний каменистый синус (лат. sinus petrosus superior) — парный, идёт от пещеристого синуса вдоль верхней каменистой борозды височной кости и открывается в поперечный синус.
- Нижний каменистый синус (лат. sinus petrosus inferior) — парный, залегает в нижней каменистой борозде затылочной и височной костей, соединяет пещеристый синус с сигмовидным.
Клиническое значение
В результате травмы твёрдой мозговой оболочки, которая может быть обусловлена переломом костей черепа, возможно развитие тромбоза синуса. Также тромбоз синуса может развиться в результате неопластического или инфекционного процесса в черепе. В свою очередь, тромбоз синуса может стать причиной геморрагического инфаркта мозга.
Синусы твёрдой мозговой оболочки участвуют в формировании дуральных артериовенозных мальформаций (ДАВМ), чаще наблюдаемых в области поперечного и сигмовидного синусов, реже — верхнего сагиттального, каменистого синусов или дна передней черепной ямки (этмоидальные ДАВМ). ДАВМ формируются на фоне дегенеративных изменений сосудистой стенки, вследствие травмы или тромбоза синусов. Из прямых ДАВМ (или посттравматических дуральных артерио-венозных фистул) наиболее распространено, в связи с особенностями анатомии, каротидно-кавернозное соустье.
Изображения
Твёрдая мозговая оболочка и её отростки
Синусы основания черепа
См. также
Ссылки
Wikimedia Foundation.
2010.
- Каверин Вениамин Александрович
- Кавецкий
Смотреть что такое «Кавернозный синус» в других словарях:
кавернозный синус — (sinus cavernosus) см. Пещеристый синус … Большой медицинский словарь
КАВЕРНОЗНЫЙ — КАВЕРНОЗНЫЙ, cavernosus (от лат. са verna пещера), пещеристый, анат. термин, прилагаемый к органам, в к рых находятся широкие полости, или лакуны, наполненные кровью. Corpora cavernosa, ne щеристые тела наружных половых и мочевых органов члена,… … Большая медицинская энциклопедия
Верхний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Нижний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Поперечный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Прямой синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
пещеристый синус — (sinus cavernosus, PNA, BNA, JNA; син.: кавернозный синус, пещеристая пазуха) парный синус твердой мозговой оболочки, расположенный в средней черепной ямке по сторонам турецкого седла; правый и левый П. с. соединены межпещеристыми синусами; в П.… … Большой медицинский словарь
Синусы твёрдой мозговой оболочки — У этого термина существуют и другие значения, см. Синус (значения). Вены головного мозга … Википедия
Венозные пазухи — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Венозные синусы — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Пещеристый синус — это… Что такое Пещеристый синус?
Расположение пещеристого синуса (вид сбоку, синус располагается в середине, подписан как sin. cavern.
Расположение пещеристого синуса на основании черепа; показан левый синус (выделен красным)
Пеще́ристый си́нус (пеще́ристая па́зуха, также каверно́зный си́нус; лат. sinus cavernosus) — один из синусов твёрдой мозговой оболочки головного мозга. Пещеристый синус является парным и располагается на основании черепа по бокам от турецкого седла; играет важную роль в осуществлении венозного оттока от мозга и глазниц, а также в регуляции внутричерепного кровообращения.
Впервые пещеристый синус был описан Г. Фаллопием в 1562; название «пещеристый синус» было введено Ж. Винслоу в 1732 г.[1]
Притоки и связи
Основными притоками (сосудами, приносящими венозную кровь) пещеристого синуса являются:
- Вены глазницы (верхняя и нижняя глазничные вены)
- Клиновидно-теменной синус (лат. sinus sphenoparietalis)
- Поверхностные средние вены мозга
Отток венозной крови из пещеристого синуса в основном направляется по верхнему (впадает в поперечный синус) и нижнему (впадает в сигмовидный) каменистым синусам. Правый и левый пещеристые синусы могут быть соединены между собой передним и задним межпещеристыми синусами (иногда при этом образуется «кольцо», охватывающее турецкое седло со всех сторон).
Кроме этого пещеристый синус связан рядом важных анастомозов с венозными сплетениями наружного основания черепа (в первую очередь — с крыловидным сплетением). Эти анастомозы (выпускники) проходят через рваное, овальное и Везалиево (при его наличии) отверстия основания черепа.
Содержимое
Пещеристый синус занимает особое положение среди прочих синусов твёрдой мозговой оболочки по причине того, что через него проходят следующие важные анатомические структуры:
Вне зависимости от формы строения синуса черепные нервы с бо́льшим порядковым номером соприкасаются с пазухой на бо́льшем протяжении [1].
За счёт того, что стенки синуса ригидны, а объём внутрисинусной части внутренней сонной артерии постоянно изменяется в связи с пульсовыми волнами, некоторые исследователи рассматривают систему «пещеристый синус — внутренняя сонная артерия» как своего рода венозный насос, улучшающий и регулирующий венозный отток от структур, располагающихся на внутреннем основании черепа[1][2].
Клиническое значение
Тесные взаимоотношения между пещеристым синусом и внутренней сонной артерией играют определённую роль в развитии и течении некоторых видов патологии внутренней сонной артерии, таких как сонно-пещеристые аневризмы и сонно-пещеристые соустья[2][3].
Опухоли близлежащих структур (в первую очередь — некоторые опухоли гипофиза) могут приводить к сдавлению пещеристого синуса, что, в свою очередь будет проявляться признаками нарушения функций тех нервов, которые через него проходят. В частности, у таких больных наблюдаются офтальмоплегия (расстройства движения глазных яблок) и расстройства чувствительности в зонах иннервации глазничного и верхнечелюстного нерва.
Многочисленные связи пещеристого синуса с внечерепными венозными структурами могут служить путём распространения инфекции с мягких тканей лица в полость черепа (с развитием синус-тромбоза). Наиболее часто таким путём является анастомоз между лицевой веной и венами глазницы в области медиального угла глаза (распространению инфекции способствует также и то, что лицевая вена лишена клапанов).
Дополнительные изображения
Косой разрез через пещеристый синус
Вены глазницы (видно впадение вен в пещеристый синус в левой части рисунка)
Смотри также
Примечания
Ссылки
Венозные синусы твёрдой мозговой оболочки 1
В этой статье про венозные синусы и ток крови по ним. Постараюсь воспроизвести объяснение, после которого я сам начал их немного понимать, будучи слушателем.
Рис. Объемная реконструкция венозных синусов твердой мозговой оболочки.
Объемный ход этих венозных каналов трудно спроецировать на какую-нибудь одну плоскость. Подойдём к синусам из нескольких проекций. Начнём с основания черепа от кавернозных синусов.
Основные притоки пещеристого синуса:
- вены глазницы,
- клиновидно-теменной синус,
- поверхностные средние вены мозга.
Отток венозной крови из пещеристого синуса:
- верхний каменистый синус,
- нижний каменистым синус,
- крыловидное сплетение.
Пещеристый синус, или пещеристая пазуха, или кавернозный синус, или sinus cavernosus
Синус является парным и располагается на основании черепа по бокам от турецкого седла. Синус содержит много соединительнотканных перегородок, разделяющих полость синуса на ряд отдельных сообщающихся между собой полостей, наподобие пещеристого тела.
Рис. Вид сверху. Кавернозный синус отмечен синими точками.
Рис. Вид сбоку. Кавернозный синус на нижней картинке отмечен синим цветом. FR — круглое отверстие, CC — рваное отверстие, Se — турецкое седло, SOF — верхнее рваное отверстие, ICA — сонная артерия (её пещеристый сегмент).
Рис. Вид спереди. На рисунке фронтальный срез через кавернозный синус (синего цвета). Через синус проходит пещеристая часть внутренней сонной артерии, или arteria carotis interna (красного цвета) и окружающие её симпатические волокна. Кроме того, в стенках синуса проходят черепно-мозговые нервы (жёлтого цвета): глазодвигательный нерв, блоковый нерв, глазничный нерв (первая ветвь тройничного нерва), верхнечелюстной нерв (вторая ветвь тройничного нерва), отводящий нерв.
Рис. Во фронтальной плоскости кавернозный синус проецируется в область между орбитами.
Основные притоки кавернозного синуса.
Реки, по которым венозная кровь наполняет озеро кавернозного синуса..
Верхняя и нижняя глазничные вены
Глазничных вен две: верхняя и нижняя. Верхняя глазная вена, v. ophthalmica superior выходит из орбиты через верхнюю глазничную щель в полость черепа, где впадает в пещеристый синус. Нижняя глазная вена анастомозирует с верхней глазной веной, делится на две ветви. Верхняя ветвь проходит через верхнюю глазничную щель в полость черепа и вливается в пещеристый синус.
Рис. Глазничные вены впадают в кавернозный синус.
Нижняя ветвь выходит из орбиты через нижнюю глазничную щель и впадает в глубокую вену лица, v. faciei profunda.
Рис. Верхняя и нижняя глазничные вены впадают в кавернозный синус.
Клиновидно-теменной синус, или sinus sphenoparietalis, или синус Бреше.
Синус спускается по своду черепа вдоль венечного шва, переходит под клиновидно-теменной шов. Далее синус переходит со свода черепа на свободный край малых крыльев клиновидной кости, следует по ним в медиальном направлении до впадения в кавернозный синус.
Рис. Клиновидно-теменные синусы показаны стрелками.
Поверхностные средние вены мозга.
Средние (сильвиевы) вены впадают в кавернозные и сфенопариетальные синусы. Средние вены обеспечивают отток от передне-верхних отделов височных долей и задних отделов нижних лобных извилин.
Рис. На схеме поверхностная венозная система полушарий головного мозга (по Бейли). Синим отмечена средняя мозговая вена, впадающая в кавернозный синус.
1 — вена Троларда; 2 — вены роландовой борозды; 3 — вена Лаббе; 4 — средняя мозговая вена; 5 — анастомоз между ветвями лобных вен и ветвями средней мозговой вены.
Крыловидное сплетение
Венозное крыловидное сплетение расположено между крыловидными мышцами.
Пещеристый синус связан рядом анастомозов с венозным крыловидным
сплетением. Отток венозной крови из полости черепа в крыловидное сплетение происходит через анастомозы выпускники, проходящие через рваное, овальное и
Везалиево (при его наличии) отверстия основания черепа.
Рис. В центре рисунка вверху представлен кавернозный синус. Видны его взаимосвязи с крыловидным сплетением.
Средние менингеальные вены являются такими анастомозами, переносящими
венозную кровь из полости черепа наружу. Так, vv. meningeae mediae
сопровождают одноименную артерию, соединяются по пути с
клиновидно-теменным синусом и, выйдя из полости черепа через остистое
отверстие, впадают в крыловидное (венозное) сплетение.
Рис. Крыловидное сплетение — венозная сеть в центре рисунка. Сплетение связано с глубокой веной лица (Fac) и верхнечелюстной веной (Max), которые в свою очередь впадают во внутреннюю яремную вену.
Кроме связей с полостью черепа, в крыловидное сплетение оттекает кровь из полости носа по клиновидно-нёбной вене, от височной ямки по глубоким височным венам, от жевательных мышц по жевательным венам.
Интеркавернозный синус
Правый и левый кавернозные синусы соединяются между собой двумя поперечными анастомозами: передним и задним межпещеристыми, или интеркавернозными синусами, или sinus intercavernosi.
Рис. Передний и задний межпещеристые, или интеркавернозные синусы, или sinus intercavernosi расположены между кавернозными синусами.
Благодаря этому вокруг турецкого седла формируется замкнутое кольцо венозных полостей.
Рис. На фотографии препарата показаны передний (SICS) и задний (IICS) интеркавернозные синусы, по бокам от которых видны сонные артерии.
Отток крови из кавернозных синусов происходит в дорсальном направлении по верхним и нижним каменистым синусам.
Верхние каменистые синусы берут начало в заднем отделе пещеристой пазухи, проходят по верхнему краю пирамидки височной кости и впадают в сигмовидный синус.
Рис. Верхние каменистые синусы отмечены стрелками. Они начинаются от пещеристой пазухи (отмечена синими точками), проходят по верхнему краю пирамидки височной кости и впадают в сигмовидный синус.
Нижние каменистые синусы, идущие по блуменбахову скату назад и вниз, впадают во внутренние яремные вены соответствующей стороны.
Рис. Нижние каменистые синусы, идут по скату назад и вниз (отмечены стрелками), впадают во внутренние яремные вены (отмечены кружками) соответствующей стороны.
В задней черепной ямке затылочное отверстие окружено венозным кольцом, подобно венозным кольцам позвоночного канала. Это непарное сплетение, носящее название основного, соединяется спереди с пещеристым, а по бокам с нижними каменистыми синусами. Помимо описанных связей, основное сплетение сообщается также с венозными сплетениями позвоночного канала и через затылочный синус с поперечной пазухой.
На этом закончим первую часть про синусы.
Пещеристая пазуха | Info-Farm.RU
Пещеристая пазуха, кавернозный синус (лат. Sinus cavernosus) — венозный пространство между внешней и внутренней пластинками твердой мозговой оболочки, парный, расположенный на основании черепа с обеих сторон от турецкого седла (клиновидная кость). Относится к синусов твердой оболочки.
Анатомия
В пещеристых пазухе содержится много перегородок, что придает ей пещеристого характера, откуда и происходит ее название. Иногда может иметь вид венозного сплетения.
Правая и левая пещеристые пазухи соединяются между собой с помощью передней и задней мижпечеристих пазух (sinus intercavernosi), расположенных в толще диафрагмы турецкого седла, соответственно, спереди и сзади гипофиза. В результате чего вокруг гипофиза образуется циркулярный синус (большой синус).
В пещеристых пазуху впадает клино-теменной синус (sinus sphenoparietalis) и верхняя глазная вена (vena ophtalmica superior). Кровь с пещеристой пазухи главным образом оттекает через верхний и нижний каменистый синусы (sinus petrosus superior et sinus petrosus inferior) во внутреннюю яремную вену (vena jugularis interna).
При сечении синус не спадаеться и имеет вид треугольника, в котором различают три стенки: верхнюю, внешнюю и внутреннюю. В толще внешней стенки синуса проходит много черепно-мозговых нервов: глазодвигательный нерв (III пара ЧМН), блоковый нерв (IV пара ЧМН), глазной нерв (первая ветвь тройничного нерва — V пара ЧМН), верхнечелюстной нерв (вторая ветвь тройничного нерва — V пара ЧМН). Листок твердой мозговой оболочки формирует фиброзную влагалище для ЧМН, при этом нервы несколько выступают в полость пещеристого синуса.
Через кавернозный синус проходит внутренняя сонная артерия вместе с симпатичным сонным сплетением. Ее сопровождает отводящий нерв (VI пара ЧМН), размещенный чуть латеральнее от внутренней сонной артерии.
С помощью эмиссарные вен пещеристый синус сочетается с крыловидным венозным сплетением. Очная вена и угловая вена глаза, которые отвечают за отток крови от тканей лица, носа, глазного яблока, также имеют сообщение с кавернозным синусом.
Клиническое значение
В случае воспалительного процесса в области лица, инфекция через глазную вену и угловую вену может распространиться до кавернозного синуса и вызвать его тромбоз — небезбечне для жизни осложнения.
При повреждении или разрыве стенки внутренней сонной артерии может возникнуть артериовенозная фистула — каротидно-кавернозное соустья. Симптомами которого являются пульсирующий экзофтальм, шум в ушах, прогрессирующая потеря зрения.
Изображения по теме
sinus cavernosus Википедия
Расположение пещеристого синуса (вид сбоку, синус располагается в середине, подписан как sin. cavern.
Расположение пещеристого синуса на основании черепа; показан левый синус (выделен красным)
Пеще́ристый си́нус (пеще́ристая па́зуха, также каверно́зный си́нус; лат. sinus cavernosus) — один из синусов твёрдой мозговой оболочки головного мозга. Пещеристый синус является парным и располагается на основании черепа по бокам от турецкого седла; играет важную роль в осуществлении венозного оттока от мозга и глазниц, а также в регуляции внутричерепного кровообращения.
Впервые пещеристый синус был описан Габриеле Фаллопием в 1562 году; название «пещеристый синус» было введено Якобом Винсловом в 1732 году[1].
Притоки и связи[ | ]
Основными притоками (сосудами, приносящими венозную кровь) пещеристого синуса являются:
- Вены глазницы (верхняя и нижняя глазничные вены)
- Клиновидно-теменной синус (лат. sinus sphenoparietalis)
- Поверхностные средние вены мозга
Отток венозной крови из пещеристого синуса в основном направляется по верхнему (впадает в поперечный синус) и нижнему (впадает в сигмовидный) каменистым синусам. Правый и левый пещеристые синусы могут быть соединены между собой передним и задним межпещеристыми синусами (иногда при этом образуется «кольцо», охватывающее турецкое седло со всех сторон).
Кроме этого пещеристый синус связан рядом важных анастомозов с венозными сплетениями наружного основания черепа (в первую очередь — с крыловидным сплетением). Эти анастомозы (выпускники) проходят через рваное, овальное и Везалиево (при его наличии) отверстия основания черепа.
Содержимое[ | ]
Пещеристый синус занимает особое положение среди прочих синусов твёрдой мозговой оболочки по причине того, что через него проходят следующие важные анатомические структуры:
Венозные синусы — это… Что такое Венозные синусы?
- Венозные синусы
Вены головного мозга
Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки
Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) — венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают кровь из внутренних и наружных вен головного мозга, участвуют в реабсорбции ликвора из субарахноидального пространства.
Анатомия
Стенки синусов образованы твёрдой мозговой оболочкой, выстланной эндотелием. Просвет синусов зияет, клапаны и мышечная оболочка, в отличие от других вен, отсутствуют. В полости синусов располагаются покрытые эндотелием волокнистые перегородки.
Из синусов кровь поступает во внутренние ярёмные вены, помимо этого существует связь синусов с венами наружной поверхности черепа посредством резервных венозных выпускников.
Венозные синусы
- Верхний сагиттальный синус (лат. sinus sagittalis superior) — располагается вдоль верхнего края серповидного отростка твёрдой мозговой оболочки, оканчиваясь сзади на уровне внутреннего затылочного выступа, где открывается чаще всего в правый поперечный синус.
- Нижний сагиттальный синус (лат. sinus sagittalis inferior) — распространяется вдоль нижнего края серпа, вливается в прямой синус.
- Прямой синус (лат. sinus rectus) расположен вдоль места соединения серповидного отростка с намётом мозжечка. Имеет четырёхгранную форму, направляется от заднего края нижнего сагиттального синуса к внутреннему затылочному выступу, открываясь в поперечный синус.
- Поперечный синус (лат. sinus transversus) — парный, находится в поперечной борозде костей черепа, располагаясь вдоль заднего края намёта мозжечка. На уровне внутреннего затылочного выступа поперечные синусы сообщаются между собой. В области сосцевидных углов теменных костей поперечные синусы переходят в сигмовидные синусы, каждый из которых открывается через ярёмное отверстие в луковицу ярёмной вены.
- Затылочный синус (лат. sinus occipitalis) находится в толще края серпа мозжечка, распространяясь до большого затылочного отверстия, затем расщепляется, и в виде краевых синусов открывается в сигмовидный синус или непосредственно в верхнюю луковицу ярёмной вены.
- Пещеристый (кавернозный) синус (лат. sinus cavernosus) — парный, расположен по бокам от турецкого седла. В полости пещеристого синуса располагаются внутренняя сонная артерия с окружающим ее симпатическим сплетением, и отводящий нерв. В стенках синуса проходят глазодвигательный, блоковый нервы и глазной нервы. Пещеристые синусы соединяются между собой межпещеристыми синусами. Через верхний и нижний каменистые синусы соединяются, соответственно, с поперечным и сигмовидным.
- Межпещеристые синусы (лат. sinus intercavernosi) — располагаются вокруг турецкого седла, образуя с пещеристыми синусами замкнутое венозное кольцо.
- Клиновидно-теменной синус (лат. sinus sphenoparietalis) — парный, направляется вдоль малых крыльев клиновидной кости, открываясь в пещеристый синус.
- Верхний каменистый синус (лат. sinus petrosus superior) — парный, идёт от пещеристого синуса вдоль верхней каменистой борозды височной кости и открывается в поперечный синус.
- Нижний каменистый синус (лат. sinus petrosus inferior) — парный, залегает в нижней каменистой борозде затылочной и височной костей, соединяет пещеристый синус с сигмовидным.
Клиническое значение
В результате травмы твёрдой мозговой оболочки, которая может быть обусловлена переломом костей черепа, возможно развитие тромбоза синуса. Также тромбоз синуса может развиться в результате неопластического или инфекционного процесса в черепе. В свою очередь, тромбоз синуса может стать причиной геморрагического инфаркта мозга.
Синусы твёрдой мозговой оболочки участвуют в формировании дуральных артериовенозных мальформаций (ДАВМ), чаще наблюдаемых в области поперечного и сигмовидного синусов, реже — верхнего сагиттального, каменистого синусов или дна передней черепной ямки (этмоидальные ДАВМ). ДАВМ формируются на фоне дегенеративных изменений сосудистой стенки, вследствие травмы или тромбоза синусов. Из прямых ДАВМ (или посттравматических дуральных артерио-венозных фистул) наиболее распространено, в связи с особенностями анатомии, каротидно-кавернозное соустье.
Изображения
Твёрдая мозговая оболочка и её отростки
Синусы основания черепа
См. также
Ссылки
Wikimedia Foundation.
2010.
- Веннегор оф Хесселинк
- Венок из маргариток
Смотреть что такое «Венозные синусы» в других словарях:
Венозные пазухи — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Синусы твёрдой мозговой оболочки — У этого термина существуют и другие значения, см. Синус (значения). Вены головного мозга … Википедия
СИНУСЫ — твердой мозговой оболочки (sinus durae matris), или венозные пазухи, представляют собой вместилища, не спадающиеся, лишен | ные клапанов, в большинстве на поперечном разрезе треугольного очертания. Местами в них имеются перекладины, особенно… … Большая медицинская энциклопедия
Венозные пазухи — синусы, каналы в толще твёрдой мозговой оболочки у позвоночных животных и человека, собирающие кровь из вен мозга, твёрдой его оболочки и костей черепа. Стенки пазух туго натянуты и не спадаются при разрезе; клапаны в них отсутствуют.… … Большая советская энциклопедия
Синусы (анатомия) — другое значение: синус математическая функция. Синусы (лат. sinus пазуха, залив; в анатомии) пазухи, углубления, полости, выпячивания, длинные замкнутые каналы; пазухи (каналы) твёрдой мозговой оболочки у позвоночных животных и человека,… … Википедия
синусы твердой мозговой оболочки — (sinus durae matris) венозные каналы, образованные расщеплением твердой мозговой оболочки, изнутри выстланные эндотелием. Синусы сращены о костями черепа в области борозд; они лишены клапанов, на поперечном разрезе треугольной формы, стенки их … Словарь терминов и понятий по анатомии человека
Синусы — в анатомии, пазухи, углубления, полости, выпячивания, длинные замкнутые каналы; пазухи (каналы) твёрдой мозговой оболочки у позвоночных животных и человека, наполненные венозной кровью (см. Венозные пазухи), полости некоторых черепных… … Большая советская энциклопедия
Верхний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Кавернозный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Нижний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают… … Википедия
Синусы твердой мозговой оболочки (венозные синусы, синусы головного мозга): анатомия, функции
Головной мозг является органом, обеспечивающим регуляцию всех функций организма. Он включен в состав ЦНС. Изучением мозга занимались и продолжают заниматься ведущие ученые и медики разных стран.
Общие сведения
Мозг включает в себя 25 млрд нейронов, образующих серое вещество. Вес органа различается в зависимости от пола. Например, у мужчин его масса около 1375 г, у женщин – 1245 г. В среднем ее доля в общем весе тела составляет 2 %. При этом учеными установлено, что уровень интеллектуального развития не связан с массой мозга. На умственные способности влияет количество связей, созданных органом. Клетками мозга являются нейроны и глии. Первые генерируют и передают импульсы, вторые – исполняют дополнительные функции. Внутри мозга есть полости. Они именуются желудочками. В разные отделы человеческого тела от рассматриваемого нами органа отходят черепно-мозговые нервы. Они парные. Всего от мозга отходит 12 пар нервов. Покрывают мозг три оболочки: мягкая, твердая и паутинная. Между ними существуют пространства. В них происходит циркуляция спинномозговой жидкости. Она выступает в качестве внешней гидростатической среды для ЦНС, а также обеспечивает выведение продуктов обмена. Оболочки мозга различаются своим строением и числом сосудов, проходящих в них. Однако все они обеспечивают защиту содержимого верхней части черепа от механических повреждений.
Паутинная МО
Arachnoidea encephali отделена от твердой оболочки посредством капиллярной сети субдурального пространства. Она не заходит в углубления и борозды, как сосудистая. Однако паутинная оболочка перекидывается через них в форме мостиков. В результате образуется субарахноидальное пространство, которое заполняет прозрачная жидкость. На некоторых участках, преимущественно на основании головного мозга, отмечается особенно хорошее развитие подпаутинных пространств. Они формируют глубокие и широкие вместилища – цистерны. В них содержится цереброспинальная жидкость.
Сосудистая (мягкая) МО
Pia mater encephali непосредственно покрывает мозговую поверхность. Она представлена в виде прозрачной двухслойной пластинки, которая распространяется в щели и борозды. В сосудистой МО присутствуют хроматофоры — пигментные клетки. Особенно много их выявлено на основании мозга. Кроме этого, здесь присутствуют лимфоидные, тучные клетки, фибробласты, многочисленные волокна нервов и их рецепторы. Части мягкой МО сопровождают артериальные сосуды (средние и крупные), достигая артериол. Между их стенками и оболочкой расположены пространства Вирхова — Робена. Они заполнены спинномозговой жидкостью и имеют сообщение с субарахноидальным пространством. Через них перекинуты эластические и коллагеновые фибриллы. На них подвешиваются сосуды, посредством которых создаются условия для их смещения во время пульсации без влияния на мозговое вещество.
ТМО
Она характеризуется особой прочностью и плотностью. В ее составе присутствует большое количество эластических и коллагеновых волокон. Образована твердая оболочка плотной соединительной тканью.
Особенности
Твердая оболочка выстилает полость черепа изнутри. Вместе с этим она выступает как его внутренняя надкостница. В районе большого отверстия в затылочной части ТМО переходит в твердую оболочку спинного мозга. Она также формирует периневральные влагалища для черепных нервов. Проникая в отверстия, оболочка срастается с их краями. Связь с костями свода непрочная. Оболочка легко отделяется от них. Этим обуславливается возможность возникновения эпидуральных гематом. В районе черепного основания оболочка срастается с костями. В особенности прочное сращение отмечается на участках соединений элементов друг с другом и выхода черепных нервов из полости. Внутренняя поверхность оболочки выстлана эндотелием. Это обуславливает ее гладкость и перламутровый оттенок. На некоторых участках отмечается расщепление оболочки. Здесь формируются ее отростки. Они глубоко выпячиваются в щели, которыми отделены части мозга. На участках отхождения отростков, а также в местах прикрепления к костям внутреннего черепного основания формируются треугольные каналы. Они также покрыты эндотелием. Эти каналы – это синусы твердой мозговой оболочки.
Серп
Он считается наиболее крупным отростком оболочки. Серп проникает в продольную щель между левым и правым полушариями, не достигая мозолистого тела. Представляет собой тонкую серповидно изогнутую пластинку в виде 2 листков. В расщепленном основании отростка залегает верхний сагиттальный синус. Противоположный край серпа имеет утолщение также с двумя лепестками. В них залегает нижний сагиттальный синус.
Соединение с элементами мозжечка
В передней части серп сращивается с петушиным гребнем на решетчатой кости. Задняя область отростка на уровне затылочного внутреннего выступа соединяется с наметом мозжечка. Он, в свою очередь, нависает над черепной ямкой двускатной палаткой. В ней залегает мозжечок. Его намет проникает в поперечную щель в большом мозге. Здесь он отделяет полушария мозжечка от затылочных долей. На переднем крае намета присутствуют неровности. Здесь образуется вырезка, к которой прилегает мозговой ствол спереди. Латеральные участки намета срастаются с краями борозды в задних отделах на поперечном синусе затылочной кости и с верхними кромками пирамид на височных костях. Соединение проходит до задних отростков клиновидного элемента в передних частях с каждой стороны. В саггитальной плоскости располагается серп мозжечка. Его передний край свободен. Он разделяет полушария мозжечка. Задняя часть серпа расположена вдоль затылочного внутреннего гребня. Она проходит до края большого отверстия и охватывает его двумя ножками с обеих сторон. В основании серпа присутствует затылочный синус.
Другие элементы
В турецком седле выделяется диафрагма. Она представляет собой пластинку, расположенную горизонтально. В ее центре находится отверстие. Пластинка натянута над гипофизарной ямкой и образует ее крышу. Под диафрагмой находится гипофиз. Он через отверстие соединяется с гипоталамусом с помощью воронки и ножки. В районе тройничного вдавления возле вершины височной кости твердая мозговая оболочка расходится на 2 листка. Они формируют полость, в которой находится узел нерва (тройничного).
Синусы твердой мозговой оболочки
Они представляют собой пазухи, сформированные вследствие расщепления ТМО на два листка. Синусы головного мозга выступают в качестве своеобразных сосудов. Их стенки образованы пластинами. Пазухи и вены головного мозга имеют общий признак. Их внутренняя поверхность выстилается эндотелием. Между тем синусы головного мозга и сосуды отличаются непосредственно строением стенок. У последних они эластичные и включают в себя три слоя. При разрезе просвет вен спадается. Стенки пазух, в свою очередь, туго натянуты. Они формируются волокнистой плотной соединительной тканью, в которой присутствуют эластические волокна. При разрезе просвет пазух зияет. Кроме этого, в венозных сосудах присутствуют клапаны. В полости пазух находится несколько неполных перекладин и волнистых перекладин. Они покрыты эндотелием и перебрасываются от стенки к стенке. В некоторых синусах эти элементы отличаются значительным развитием. В стенках пазух нет мышечных элементов. Синусы твердой мозговой оболочки обладают строением, позволяющим крови беспрепятственно оттекать под действием своей тяжести вне зависимости от колебаний внутричерепного давления.
Виды
Различают следующие синусы твердой мозговой оболочки:
- Sinus sagittalis superior. Верхняя саггитальная пазуха проходит вдоль верхней кромки большого серпа, от петушиного гребня до затылочного внутреннего выступа.
- Sinus sagittalis inferior. Нижняя сагитальная пазуха находится в толще свободной кромки большого серпа. Он впадает в sinus rectus задней частью. Соединение находится на участке, где нижняя кромка большого серпа срастается с передним краем мозжечкового намета.
- Sinus rectus. Прямой синус располагается в расщеплении намета по линии присоединения к нему большого серпа.
- Sinus transversus. Поперечная пазуха расположена в месте отхождения намета мозжечка от оболочки мозга.
- Sinus occipitalis. Затылочный синус залегает в основании мозжечкового серпа.
- Sinus sigmoideus. Сигмовидный синус находится в одноименной борозде на внутренней черепной поверхности. Он выглядит в форме буквы S. В районе яремного отверстия пазуха переходит во внутреннюю вену.
- Sinus cavernosus. Парный кавернозный синус расположен по обеим сторонам турецкого седла.
- Sinus sphenoparietalis. Клиновидно-теменной синус прилегает к заднему свободному участку на малом крыле клиновидной кости.
- Sinus petrosus superior. Верхний каменистый синус находится у верхнего края височной кости.
- Sinus petrosus inferior. Каменистый синус нижний находится между скатом затылочной и пирамидой височной костей.
Sinus sagittalis superior
В передних отделах верхний синус анастомозирует (соединяется) с венами носовой полости. Задняя часть впадает в поперечную пазуху. Слева и справа от нее находятся боковые лакуны, сообщающиеся с ней. Они представляют собой полости небольшого размера, расположенные между наружными и внутренними листками ТМО. Их количество и величина очень различны. Лакуны сообщаются с полостью sinus sagittalis superior. В них входят сосуды твердой оболочки и головного мозга, а также диплоические вены.
Sinus rectus
Прямой синус выступает в качестве своеобразного продолжения sinus sagittalis inferior сзади. Он соединяет задние части пазух superior и inferior. Кроме верхнего синуса, в передний конец sinus rectus входит большая вена. Сзади пазуха впадает в среднюю часть sinus transversus. Этот участок именуется синусным стоком.
Sinus transversus
Эта пазуха самая большая и широкая. На внутренней части чешуи кости затылка она соответствует широкой борозде. Далее sinus transversus переходит в сигмовидный синус. Затем он уходит в устье внутреннего яремного сосуда. Sinus transversus и Sinus sigmoideus, таким образом, выступают как основные венозные коллекторы. При этом в первый впадают все прочие пазухи. Некоторые венозные синусы входят в него непосредственно, некоторые – опосредованно. Справа и слева поперечная пазуха продолжается в sinus sigmoideus соответствующей стороны. Тот участок, где в нее впадают венозные синусы sagittalis, rectus и occipitalis, именуется стоком.
Sinus cavernosus
Его другое название – пещеристый синус. Это наименование он получил в связи с наличием многочисленных перегородок. Они придают пазухе соответствующую структуру. Через кавернозный синус проходят отводящий, глазной, блоковый, глазодвигательный нерв, а также сонная артерия (внутренняя) вместе с симпатическим сплетением. Между правой и левой частью пазухи присутствует сообщение. Оно представлено в виде заднего и переднего межпещеристого синуса. В результате в районе турецкого седла формируется сосудистое кольцо. В пещеристый синус (в его передние отделы) впадает sinus sphenoparietalis.
Sinus petrosus inferior
Он входит в верхнюю луковицу яремной (внутренней) вены. К sinus petrosus inferior также подходят сосуды лабиринта. Каменистые синусы твердой оболочки мозга соединены несколькими сосудистыми каналами. На базилярной поверхности затылочной кости они формируют одноименное сплетение. Оно образовано слиянием венозных ветвей правого и левого sinus petrosus inferior. Через затылочное отверстие соединяются базилярное и внутреннее позвоночное сосудистое сплетение.
Дополнительно
На некоторых участках синусы оболочки формируют анастомозы с наружными венозными сосудами головы с помощью выпускников – эмиссарных вен. Кроме этого, пазухи сообщаются с диплоическими ветвями. Эти вены располагаются в губчатом веществе в костях черепного свода и впадают в поверхностные сосуды головы. Кровь, таким образом, оттекает по сосудистым ветвям в пазухи ТМО. Затем она впадает в левую и правую яремные (внутренние) вены. За счет анастомозов пазух с диплоическими сосудами, выпускниками и сплетениями, кровь может оттекать в поверхностные сети лица.
Сосуды
К твердой оболочке через левое и правое остистые отверстия подходит менингеальная (средняя) артерия (ветвь верхнечелюстной). В височно-теменном участке ТМО она разветвляется. Оболочка передней ямки черепа снабжается кровью из передней артерии (ветви решетчатой из системы глазного сосуда). В ТМО задней ямки черепа разветвляется менингеальная задняя, ветви позвоночной и сосцевидная ветвь затылочной артерии.
Нервы
Твердая оболочка иннервируется различными ветвями. В частности, к ней подходят ответвления блуждающего и тройничного нервов. Кроме этого, иннервацию обеспечивают симпатические волокна. Они поступают в твердую оболочку в толще внешней стенки кровеносных сосудов. В районе черепной передней ямки ТМО получает отростки из глазного нерва. Его ветвь – тенториальная – обеспечивает иннервацией мозжечковый намет и серп мозга. Снабжение черепной средней ямки осуществляется за счет менингеального отростка верхнечелюстного и части нижнечелюстного нервов. Большинство ветвей пролегает по ходу сосудов оболочки. В намете мозжечка, однако, ситуация несколько иная. Там мало сосудов, и ветви нервов располагаются в нем независимо от них.
Кавернозный синус — это … Что такое Кавернозный синус?
- Кавернозный синус
Вены головного мозга
Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки
Синусы твёрдой мозговой оболочки ( венозные синусы , синусы головного мозга ) — венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают кровь из внутренних и наружных вен головного мозга, участвуют в реабсорбции ликвора из субарахноидального пространства.
Анатомия
Стенки синусов образованы твёрдой мозговой оболочкой, выстланной эндотелием. Просвет синусов зияет, клапаны и мышечная оболочка, в отличие от других вен, отсутствуют. В полости синусов располагаются покрытые эндотелием волокнистые перегородки.
Из синусов кровь поступает во внутренние ярёмные вены, помимо этого существует связь синусов с венами наружной поверхности посредством резервных венозных выпускников.
Венозные синусы
- Верхний сагиттальный синус (лат. sinus sagittalis superior ) — вдоль верхнего края серповидного отростка твёрдой мозговой оболочки, оканчиваясь сзади на уровне внутреннего затылочного выступа, где открывается чаще всего в правый поперечный синус.
- Нижний сагиттальный синус (лат. sinus sagittalis inferior ) — проходит вдоль нижнего края серпа, вливается в прямой синус.
- Прямой синус (лат. sinus rectus ) расположен вдоль места соединения серповидного отростка с намётом мозжечка.Имеет четырёхгранную форму, направляемую от заднего края нижнего сагиттального синуса к внутреннему затылочному выступу, открываясь в поперечный синус.
- Поперечный синус (лат. sinus transversus ) — парный, находится в поперечной борозде костей черепа, располагаясь вдоль заднего края намёта мозжечка. На уровне внутреннего затылочного выступа поперечные синусы сообщаются между собой. В области сосцевидных угловых теменных костей поперечные синусы переходят в сигмовидные синусы которых , каждый из которых открывается через ярёмное отверстие в луёмной вены.
- (лат. sinus occipitalis ) находится в толще края серпа мозжечка, распространяясь до большого затылочного отверстия, расщепляется, и в виде краевых синусов открывается в сигмовидный синус или непосредственно в верхнюю луковицу ярёмной вены.
- Пещеристый (кавернозный) синус (лат. sinus cavernosus ) — парный, расположен по бокам от турецкого седла. В полости пещеристого синуса располагаются внутренняя сонная артерия с окружающим ее симпатическим сплетением, и отводящий.В стенках синуса проходят глазодвигательный, блоковый нервы и глазной нервы. Пещеристые синусы соединяются между собой межпещеристыми синусами. Через верхний и нижний каменистые синусы соединяются, соответственно, с поперечным и сигмовидным.
- Межпещеристые синусы (лат. sinus intercavernosi ) — располагаются вокруг турецкого седла, образуя с пещеристыми синусами замкнутое венозное кольцо.
- Клиновидно-теменной синус (лат. sinus sphenoparietalis ) — парный, направляется вдоль малых крыльев клиновидной кости, открываясь в пещеристый синус.
- Верхний каменистый синус (лат. sinus petrosus superior ) — парный, идёт от пещеристого синуса вдоль верхней каменистой борозды височной кости и открывается в поперечный синус.
- Нижний каменистый синус (лат. sinus petrosus inferior ) — парный, залегает в нижней каменистой борозде затылочной и височной костей, соединяет пещеристый синус с сигмовидным.
Клиническое значение
В результате мозга твёрдойовой оболочки, которая может быть обусловлена переломом костей черепа, возможно развитие тромбоза синуса.Также тромбоз синуса может развиться в результате неопластического или инфекционного процесса в черепе. В свою очередь, тромбоз синуса может стать причиной геморрагического инфаркта мозга.
Синусы твёрдой мозговой оболочки участвуют в формировании дуральных артериовенозных мальформаций (ДАВМ), чаще наблюдаемых в области поперечного и сигмовидного синусов, реже — верхнего сагиттального, каменистого синусов или дна передней черепной ямки (этмоидальные ДАВМ). ДАВМ формируются на фоне дегенеративных изменений сосудистой системы, инду травмы или тромбоза синусов.Из прямых ДАВМ (или посттравматических дуральных артерио-венозных фистул) наиболее распространено, в связи с особенностями анатомии, каротидно-кавернозное соустье.
Изображения
Твёрдая мозговая оболочка и её отростки
Синусы основания черепа
См. также
Ссылки
Фонд Викимедиа.2010.
- Каверин Вениамин Александрович
- Кавецкий
Смотреть что такое «Кавернозный синус» в других словарях:
кавернозный синус — (sinus cavernosus) см. Пещеристый синус… Большой медицинский словарь
КАВЕРНОЗНЫЙ — КАВЕРНОЗНЫЙ, cavernosus (от лат. Са verna пещера), пещеристый, анат. термин, прилагаемый к органам, в крых находятся широкие полости, лакуны, наполненные кровью.Кавернозные тела, не щеристые тела, наружных половых и мочевых органов члена,…… Большая медицинская энциклопедия
Верхний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные листками твёрдой мозговой оболочки. Получают…… Википедия
Нижний сагиттальный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные листками твёрдой мозговой оболочки.Получают…… Википедия
Поперечный синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают…… Википедия
Прямой синус — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки.Получают…… Википедия
пещеристый синус — (sinus cavernosus, PNA, BNA, JNA; син .: кавернозный синус, пещеристая пазуха) парный синус твердой мозговой оболочки, расположенный в средней черепной ямке по сторонам стороннего седла; правый и левый П. с. соединены межпещеристыми синусами; в П.…… Большой медицинский словарь
Синусы твёрдой мозговой оболочки — У этого существуют и другие значения, см. Синус (значения).Вены головного мозга… Википедия
Венозные пазухи — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки. Получают…… Википедия
Венозные синусы — Вены головного мозга Срез черепа, демонстрирующий синусы твёрдой мозговой оболочки Синусы твёрдой мозговой оболочки (венозные синусы, синусы головного мозга) венозные коллекторы, расположенные между листками твёрдой мозговой оболочки.Получают…… Википедия
.
Пещеристый синус — это … Что такое Пещеристый синус?
Расположение пещеристого синуса (вид сбоку, синус составляет в середине, подписан как sin. Cavern.
Расположение пещеристого синуса на основании черепа; показан левый синус (выделен красным)
Пеще́ристый си́нус ( пеще́ристая па́зуха , также каверно́зный си́нус ; лат. sinus cavernosus ) — один из синусов твёрдой мозговой оболочки головного мозга. Пещеристый синус является парным и предоставляется на основании черепа по бокам от турецкого седла; играет важную роль в осуществлении венозного оттока от мозга и глазниц, а также в регуляции внутричерепного кровообращения.
Впервые пещеристый синус был описан Г. Фаллопием в 1562 г .; название «пещеристый синус» было введено Ж. Винслоу в 1732 г. [1]
Притоки и связи
Основными притоками (сосудами, приносящими венозную кровь) пещеристого синуса являются:
- Вены глазницы (верхняя и нижняя глазничные вены)
- Клиновидно-теменной синус (лат. sinus sphenoparietalis )
- Поверхностные средние вены мозга
Отток венозной крови из пещеристого синуса в основном направляется по верхнему (впадает в поперечный синус) и нижнему (впадает в сигмовидный) каменистым синусам.Правый и левый пещеристые синусы могут быть соединены между собой передним и задним межпещеристыми синусами (иногда при этом образуется «кольцо», охватывающее турецкое седло со всех сторон).
Кроме этого пещеристый синус связан рядом важных анастомозов с венозными сплетениями наружного основания (в первую очередь — с крыловидным сплетением). Эти анастомозы (выпускники) проходят через рваное, овальное и Везалиево (при его наличии) отверстия основания черепа.
Содержимое
Пещеристый синус занимает особое положение среди других синусов твёрдой мозговой структуры по причине того, что через него проходят важные анатомические структуры:
Вне зависимости от формы строения синуса черепные нервы с бо́льшим порядковым номером соприкасасаются с пазухой на бо́льшем протяжении [1] .
За счёт того, что стенки синуса ригидны, а объём внутрисинусной части внутренней сонной артерии постоянно изменяется в связи с пульсовыми волнами, некоторые исследователи рассматривают систему «пещеристый синус — внутренняя сонная артерия» как своего рода венозный насос, улучшающий и регулирующий венозный отток от структур , располагающимся на внутреннем основании черепа [1] [2] .
Клиническое значение
Тесные взаимоотношения между пещеристым синусом и внутренней сонной артерией играют важную роль в развитии некоторых видов патологии внутренней сонной артерии, таких как сонно-пещеристые аневризмы и сонно-пещеристые соустья [2] [3] .
Опухоли близлежащих структур (в первую очередь — некоторые опухолиофиза) могут приводить к сдавлению пещеристого синуса, что, в свою очередь, будет проявляться признаки нарушения функций техов, которые через него проходят. В частности, у таких больных наблюдаются офтальмоплегия (расстройства движения глазных яблок) и расстройства чувствительности в иннервации глазничного и верхнечелюстного нерва.
Многочисленные связи пещеристого синуса с внечерепными венозными структурами могут служить путём распространения инфекции с мягких тканей лица в полостьпа (с развитием синус-тромбоза).Наиболее часто такой путём является анастомозом между лицевой веной и венами глазницы в области медиального угла глаза.
Дополнительные изображения
Косой разрез через пещеристый синус
Вены глазницы (видно впадение вен в пещеристый синус в левой части рисунка)
Смотри также
Примечания
Ссылки
.
Пещеристая пазуха | Info-Farm.RU
Пещеристая пазуха, кавернозный синус (лат. Sinus cavernosus) — венозное пространство между внешней и внутренней пластинками твердой мозговой оболочки, парный, расположенный на основании черепа с обеих сторон от турецкого седла (клиновидная кость). Относится к синусов твердой оболочки.
Анатомия
В пещеристых пазухе содержится много перегородок, что придает ей пещеристого характера, откуда и происходит ее название.Иногда может иметь вид венозного сплетения.
Правая и левая пещеристые пазухи соединяются между собой с помощью передней и левая мижпечеристих пазух (sinus intercavernosi), примен в толще диафрагмы турецкого седла, соответственно, спереди и сзади гипофиза. В результате чего вокруг гипофиза образуется циркулярный синус (большой синус).
В пещеристых пазуху впадает клино-теменная синус (sinus sphenoparietalis) и верхняя глазная вена (верхняя офтальмическая вена). Кровь с пещеристой пазухи главным образом оттекает через верхний и нижний каменистый синусы (верхняя пазуха пазухи и нижняя пазуха пазухи) во внутреннюю яремную вену (внутренняя яремная вена).
Прирезание синус не спадаеться и имеет вид треугольника, в котором различают три стенки: верхнюю, внешнюю и внутреннюю. В толще внешней стенки синуса проходит черепно-мозговых нервов: глазодвигательный нерв (III пара ЧМН), блочный нерв (IV пара ЧМН), глазной нерв (первая ветвь тройничного нерва — V пара ЧМН), верхнечелюстной нерв (вторая ветвь тройничного нерва — V пара ЧМН).Листок твердой мозговой структуры формирует фиброзную влагалище для ЧМН, при этом нервы несколько выступают в полость пещеристого синуса.
Через кавернозный синус проходит внутренняя сонная артерия вместе с симпатичным сонным сплетением. Ее сопровождает отводящий нерв (VI пара ЧМН), размещенный чуть латеральнее от внутренней сонной артерии.
С помощью эмиссарных вен пещеристый синус сочетается с крыловидным венозным сплетением. Очная вена и угловая вена глаза, которые отвечают за отток крови от тканей лица, носа, глазного яблока, также имеют сообщение с кавернозным синусом.
Клиническое значение
В случае воспалительного процесса в области лица, инфекция через глазную вену и угловую вену может распространиться до кавернозного синуса и вызвать его тромбоз — небезбечне для жизни осложнения.
При повреждении или разрыве стенки внутренней сонной артерии может возникнуть артериовенозная фистула — каротидно-кавернозное соустья. Симптомами которого являются пульсирующий экзофтальм, шум в ушах, прогрессирующая потеря зрения.
Изображения по теме
.
Медицинская энциклопедия — значение слова Каверно́зный Си́нус
(sinus cavernosus)
см. Пещеристый синус.
Смотреть значение Каверно́зный Си́нус в других словарях
Синус — математ. отвес с конца дуги на луч (радиус). Обращенный синус, косинус, часть луча, меж дуги и синуса.
Толковый словарь Даля
Синус — синуса, м.(латин. sinus — изгиб, кривизна) (анат.). Название различных пазух, углублений, полостей и замкнутых каналов. Венозный синус сердца.
Толковый словарь Ушакова
Кавернозный Прил. — 1. Имеющий каверны. 2. Наблюдаемый при кавернах.
Толковый словарь Ефремовой
Синус — -а; м. [от лат. sinus — изгиб, кривизна]
1. Матем. Тригонометрическая функция угла в прямоугольном треугольнике, равная отношению катета противолежащего угла к гипотенузе.
2 ………
Толковый словарь Кузнецова
Венечный Синус — (sinus coronarius, PNA, BNA, JNA; син .: венечная пазуха, коронарный синус) кровеносный сосуд, расположенный в заднем отделе венечной борозды сердца и впадающий в правое предсердие; ……..
Большой медицинский словарь
Венозный Синус Склеры — (sinus venosus sclerae, PNA, BNA, JNA; син.: венозная пазуха склеры, лаутов канал, склеральный канал, шлеммов канал) круговой венозный сосуд, расположенный в толще склеры на границе с ……..
Большой медицинский словарь
Диафрагмомедиастинальный Синус — (recessus phrenicomediastinalis, PNA; sinus phrenicomediastinalis, JNA; син. Диафрагмомедиастинальное углубление) плевральный синус, расположенный в месте перехода диафрагмальной плевры в средостенную.
Большой медицинский словарь
Затылочный Синус — (sinus occipitalis, PNA, BNA, JNA) непарный синус твердой мозговой оболочки, расположенный в толще серпа мозжечка по его заднему краю от синусного стока до заднего края большого затылочного……..
Большой медицинский словарь
Синус — •, в анатомии — пазуха, углубление, впадина, выпячивание, расширение, длинный замкнутый канал (например, венозный синус, каротидный синус).
Научно-технический энциклопедический словарь
Кавернозный Синус — (sinus cavernosus) см. Пещеристый синус.
Большой медицинский словарь
Каменистый Синус Верхний — (sinus petrosus superior, PNA, BNA, JNA) парный синус твердой мозговой оболочки, расположенный по верхнему краю пирамиды височной кости и соединяющий пещеристый синус с сигмовидным ;……..
Большой медицинский словарь
Каменистый Синус Нижний — (sinus petrosus inferior, PNA, BNA, JNA) парный синус твердой мозговой оболочки, расположенный вдоль клиновидно-каменистой щели; соединяет пещеристый синус с сигмовидным; в К. с. н. впадают вены ствола мозга.
Большой медицинский словарь
Каротидный Синус — (sinus caroticus, PNA) см.Сонный синус.
Большой медицинский словарь
Клиновидно-теменная Синус — (sinus sphenoparietalis, PNA, BNA, JNA; син. Синус малого крыла) парный синус твердой мозговой оболочки, расположенной по краю малого крыла клиновидной кости; соединяется с пещеристым ……..
Большой медицинский словарь
Кожный Синус Врожденный — (sinus cutaneus congenitus) см.Эпителиальный копчиковый ход.
Большой медицинский словарь
Коронарный Синус — см. Венечный синус.
Большой медицинский словарь
Млечный Синус — (sinus lactifer, LNH) расширение протока молочной железы, служащее резервуаром, в котором скапливается молоко, выработанное в альвеолах.
Большой медицинский словарь
Мочеполовой Синус — (sinus urogenitalis) см.Мочеполовая пазуха.
Большой медицинский словарь
Ногтевой Синус — (sinus unguis, LNH) щель между ногтевым ложем и ногтевым валиком.
Большой медицинский словарь
Пещеристый Синус — (sinus cavernosus, PNA, BNA, JNA; син .: кавернозный синус, пещеристая пазуха) парный синус твердой мозговой оболочки, расположенный в средней черепной ямке по сторонам турецкого седла ;……..
Большой медицинский словарь
Пилонидальный Синус — см. Эпителиальный копчиковый ход.
Большой медицинский словарь
Плевральный Синус — (recessus pleuralis, PNA; sinus pleurae, BNA, JNA; син .: плевральное углубление, плевральный карман) часть плевральной полости, расположенная в месте перехода одной части пристеночной плевры в другую.
Большой медицинский словарь
Каротидный Синус — (от греч.karoo — погружаю в сон и синус) — расширеннаячасть общей сонной артерии в месте разделения ее на наружную и внутреннюю.В каротидном синусе установлены баро- и хеморецепторы, ……..
Большой энциклопедический словарь
Поперечный Синус — (sinus transversus, PNA, BNA, JNA) парный синус твердой мозговой оболочки, расположенный в одноименной борозде на внутренней поверхности затылочной кости; соединяет синусный сток с сигмовидным синусом.
Большой медицинский словарь
Прямой Синус — (sinus rectus, PNA, BNA, JNA) непарный синус твердой мозговой оболочки, расположенный в месте прикрепления серпа большого мозга к намету мозжечка; в П. с. впадают нижний сагиттальный ……..
Большой медицинский словарь
Реберно-диафрагмальный Синус — (recessus costodiaphragmaticus, PNA; sinus phrenicocostalis, BNA, JNA; син.реберно-диафрагмальное углубление) глубокий плевральный синус, расположенный в месте перехода реберной плевры в диафрагмальную.
Большой медицинский словарь
Реберно-медиастинальный Синус — (recessus costomediastinalis, PNA: sinus costomediastinalis, BNA, JNA: син .: реберно-медиастинальное углубление, реберно-средостенный синус) плевральный синус, расположенный вертикально в переходе ……..
Большой медицинский словарь
Реберно-средостенный Синус — (sinus costomediastinalis) см.Реберно-медиастинальный синус.
Большой медицинский словарь
Рокитанского-ашоффа Синус — (с. Рокитанский, 1804-1878, австрийский патолог; Л. Ашофф, 1866-1942, нем. Патолог) впячивание слизистой оболочки желчного пузыря между мышечными пучками его стенки; может служить местом ……..
Большой медицинский словарь
Сагиттальный Синус Верхний — (sinus sagittalis superior, PNA, BNA, JNA; син.стреловидный синус верхний) непарный синус твердой мозговой оболочки, расположенный на своде черепа в одноименных бороздах лобной, теменных ……..
Большой медицинский словарь
Посмотреть еще слова:
.
Алкалоз респираторный это: Респираторный алкалоз | симптомы и лечение респираторного алкалоза
Газовые и негазовые алколозы. Принципы их выявления и патогенетической коррекции
Газовый или респираторный алкалоз возникает при избыточном выведении углекислоты из организма (при гипервентиляции, гипервентиляционном управляемом дыхании). Основные причины респираторного алкалоза: острая (пневмония, бронхиальная астма, отек легких) и хроническая (правожелудочковая недостаточность, фиброз легких) гипоксия, физическая нагрузка, стимуляция дыхательного центра (опухоль мозга, энцефалит, интоксикация салицилатами, страх, боль, лихорадка), сепсис, цирроз печени, чрезмерная искусственная вентиляция легких, острая анемизация организма, отравление окисью углерода.
Клинические проявления респираторного алкалоза. Больные жалуются на парестезии, онемение и покалывание в коже. При тяжелой форме алкалоза появляется мышечная тетания, так как алкалоз, с одной стороны, непосредственно усиливает нервно-мышечную возбудимость, а с другой, умеренно снижает количество Са2+ в плазме. Тяжелая форма респираторного алкалоза сопровождается спутанность или утратой сознания, что может быть следствием гипокапнитического спазма мозговых сосудов. Алкалоз повышает возбудимость в-адренорецепторов в сердце, сосудах, кишечнике и бронхах (отсюда тахикардия, гипотензия) и одновременно уменьшает парасимпатические эффекты (возникают запоры, обусловленные замедлением перистальтики кишечника).
Алкалоз повышает возбудимость в-адренорецепторов в сердце, сосудах, кишечнике и бронхах (отсюда тахикардия, гипотензия) и одновременно уменьшает парасимпатические эффекты (возникают запоры, обусловленные замедлением перистальтики кишечника).
Организм пытается компенсировать изменения КОС при гипокапнии за счет уменьшения щелочного резерва. Эта компенсация обусловлена участием двух механизмов:
1. При недостатке углекислоты ионы хлора выходят из эритроцитов в плазму и вытесняют НС03 из бикарбоната: Сl- + NaHCO > НС03- + NaCI. Вследствие этого уменьшается щелочной резерв и нарастает количество h3CO3.
2. Удаление относительного избытка бикарбоната с мочой, вследствие чего моча становится щелочной.
Диагностика респираторного алкалоза базируется на основании анализа причин, клинических проявлений и данных биохимического анализа гидрокарбонатной системы плазмы. Они свидетельствуют о гипокапнии и алкалемии разной степени выраженности. Количество гидрокарбоната в плазме уменьшено, но редко бывает менее 15 нмоль/л. рН при компенсированной форме не изменено, а при декомпенсированной — повышено.
рН при компенсированной форме не изменено, а при декомпенсированной — повышено.
Принципы патогенетической коррекции газового алкалоза включают:
1. Коррекцию основного заболевания. Это единственно правильный метод лечения при респираторном алкалозе.
2. Назначение седативных и успокаивающих средств.
Метаболический (негазовый) алкалоз (a. metabolica; син.: алкалоз обменный) — алкалоз, возникающий вследствие нарушений обмена веществ и накопления в организме метаболитов со щелочными свойствами. Обычно он возникает при увеличении экскреции кислоты через желудочно-кишечный тракт или почки. В клинике метаболический алкалоз поддерживается чаще всего при усилении реабсорбции гидрокарбоната, обусловленного сокращением объема жидких сред или уменьшением количества хлоридов.
Метаболический (негазовый) алкалоз (a. metabolica; син.: алкалоз обменный) — алкалоз, возникающий вследствие нарушений обмена веществ и накопления в организме метаболитов со щелочными свойствами. Обычно он возникает при увеличении экскреции кислоты через желудочно-кишечный тракт или почки. В клинике метаболический алкалоз поддерживается чаще всего при усилении реабсорбции гидрокарбоната, обусловленного сокращением объема жидких сред или уменьшением количества хлоридов. Алкалоз часто сопутствует гипокалиемии, и наоборот. Дефицит калия в организме способствует поддержанию метаболического алкалоза путем стимуляции секреции кислоты в почечных канальцах, а, следовательно, усиления реабсорбции гидрокарбоната. Алкалоз сам по себе может вызвать гипокалиемию и дефицит К+ в тканях.
Обычно он возникает при увеличении экскреции кислоты через желудочно-кишечный тракт или почки. В клинике метаболический алкалоз поддерживается чаще всего при усилении реабсорбции гидрокарбоната, обусловленного сокращением объема жидких сред или уменьшением количества хлоридов. Алкалоз часто сопутствует гипокалиемии, и наоборот. Дефицит калия в организме способствует поддержанию метаболического алкалоза путем стимуляции секреции кислоты в почечных канальцах, а, следовательно, усиления реабсорбции гидрокарбоната. Алкалоз сам по себе может вызвать гипокалиемию и дефицит К+ в тканях.
Специфические клинические симптомы и признаки метаболического алкалоза отсутствуют. Вместе с тем, тяжелый алкалоз сопровождается апатией, спутанностью сознания, ступором (stupor лат. оцепенение — состояние обездвиженности с полным или частичным отсутствием речевого общением с окружающими — мутизмом — и ослабленными реакциями на раздражение). Снижение в крови концентрации ионизированного кальция. Если количество Са2+ ниже нормы, то быстрое развитие алкалоза может привести к мышечной тетании. После тетанического приступа тяжесть метаболического алкалоза уменьшается, так как в момент судорожных сокращений мышц значительно возрастает количество образующейся молочной кислоты.
После тетанического приступа тяжесть метаболического алкалоза уменьшается, так как в момент судорожных сокращений мышц значительно возрастает количество образующейся молочной кислоты.
Алкалоз повышает возбудимость в-адренорецепторов в сердце, сосудах, кишечнике и бронхах, одновременно уменьшая парасимпатические эффекты, что сопровождается тахикардией, снижением системного артериального давления. Отмечаются запоры, обусловленные замедлением перистальтики кишечника.
Организм пытается компенсировать метаболический алкалоз, включая ряд механизмов:
1. Связывание угольной кислотой относительного или абсолютного избытка щелочи, что будет повышать щелочной резерв.
2. Восстановление соотношения карбонатного буфера за счет перехода НС03- и Сl- из эритроцитов в плазму с последующим вытеснением ионами хлора карбонатанионов из бикарбоната. НС03-, высвободившиеся из NaHC03 и перешедшие в плазму из эритроцитов, а также уменьшение легочной вентиляции увеличивают количество Н2СОз.
3. Выведение из организма почками избытка NaHCO и Na2HPO4.
4. Респираторная компенсация метаболического алкалоза ограничена. Она проявляется снижением легочной вентиляции и повышением рСО2 но поскольку гипоксия сдерживает эту реакцию, то рСO2 редко повышается до 50-55 мм рт.ст.
Диагностика. Для метаболического алкалоза характерно увеличение в плазме крови BE и гидрокарбоната. При компенсированной форме повышено рСО2. При увеличении концентрации НСО2- на 1 ммоль рСО2 повышается примерно на 0,6 мм рт.ст. Уровень калия в плазме часто снижен, и на ЭКГ можно увидеть типичные изменения зубцов Т и U: уплощение и инверсия зубца Т, увеличение выступа зубца U, а также прогиб сегмента ST.
У больных со стойким метаболическим алкалозом рН мочи ниже 7,0, несмотря на увеличение в плазме концентрации гидрокарбоната. При алкалозе, связанном с уменьшением объема жидких сред организма содержание Сl- в моче невелико (менее 10 ммоль/л). Если алкалоз вызван гиперальдостеронизмом и тяжелым дефицитом К+ в организме, то количество Cl- в моче увеличено (более 20 ммоль/л).
Принципы патогенетической коррекции метаболического алкалоза. Больные с легкой или умеренной степенью алкалоза редко нуждаются в специфической коррекции. При гастрическом алкалозе целесообразно внутривенное введение солевых растворов, чтобы усилить экскрецию гидрокарбоната почками и корригировать КОС.
Больным с алкалозом, обусловленным приемом диуретиков, для коррекции электролитных нарушений полезно назачить хлорид калия. Алкалоз при гиперфункции надпочечников купируют путем специфического лечения, направленного на основное заболевание. Длительный метаболический алкалоз желудочного происхождения корригируют ацидофицирующими веществами (разбавленный раствор соляной кислоты или кислых солей – хлорид аммония, гидрохлорид аргинина). У большей части больных можно избежать применения ацидофицирующихсредств, если провести лечение растворами хлорида калия или хлорида натрия.
АЛКАЛОЗ РЕСПИРАТОРНЫЙ — это… Что такое АЛКАЛОЗ РЕСПИРАТОРНЫЙ?
- АЛКАЛОЗ РЕСПИРАТОРНЫЙ
- мед.

Респираторный алкалоз характеризуется увеличением рН и снижением рС02 крови.Этиология
Респираторный алкалоз связан с избыточным удалением С02 через лёгкие. Причины: любые нарушения, связанные с неадекватным увеличением частоты дыхания и выведения С02
• Возбуждение (истерическая гипервентиляция) — наиболее частая причина респираторного алкалоза
• Отравление салицилатами
• Гипоксия
• Любое воспалительное или объёмное поражение лёгкого
• Патология ЦНС (инсульт, опухоль, инфекция, травма)
• Грамотрицательная септицемия
• Печёночная недостаточность.Клиническая картина
• ЦНС: чувство беспокойства быстро переходит в заторможенность
• Нервно-мышечные расстройства: возможно возникновение судорожного синдрома
• Сердце: при лёгком алкалозе — увеличение сердечного выброса; при рН крови выше 7,7 происходит нарушение функций сердца.Диагноз
• Острый респираторный алкалоз.
Увеличение частоты дыхания приводит к избыточному выведению С02 лёгкими, что в свою очередь вызывает повышение рН крови.
 При остром снижении рС02 крови на каждые 10 мм рт.ст. уровень бикарбоната плазмы снижается на 2 мЭкв/л, а рН крови возрастает на 0,08. Уровень хлоридов сыворотки крови также повышается
При остром снижении рС02 крови на каждые 10 мм рт.ст. уровень бикарбоната плазмы снижается на 2 мЭкв/л, а рН крови возрастает на 0,08. Уровень хлоридов сыворотки крови также повышается
• Хронический респираторный алкалоз. В течение нескольких часов после острого снижения рСО, артериальной крови уменьшается секреция Н+ в дистальной части нефрона, что приводит к уменьшению бикарбоната плазмы крови. При хроническом снижении рС02 крови на каждые 1-0 мм рт.ст. уровень бикарбоната плазмы уменьшается на 5-6 мЭкв/л, а рН крови возрастает только на 0,02. Также повышается содержание хлоридов в сыворотке крови.Лечение
Главная цель — коррекция основного заболевания. В случаях тяжёлого респираторного алкалоза (рН >7,6) может возникнуть необходимость в применении обогащённых С02 дыхательных смесей или в управляемом дыхании.
См. также Алкалоз метаболический, Ацидоз метаболический, Ацидоз респираторныйМКБ
Е87.3 Алкалоз
Справочник по болезням.
2012.
- АЛКАЛОЗ МЕТАБОЛИЧЕСКИЙ
- АЛКОГОЛИЗМ
Смотреть что такое «АЛКАЛОЗ РЕСПИРАТОРНЫЙ» в других словарях:
алкалоз респираторный — (a. respiratoria) см. Алкалоз газовый … Большой медицинский словарь
АЛКАЛОЗ МЕТАБОЛИЧЕСКИЙ — мед. Метаболический алкалоз характеризуется повышением рН крови и увеличением концентрации бикарбоната. Этиология Увеличение уровня бикарбоната плазмы крови происходит в результате повышенного его образования в желудке или в почках со снижением… … Справочник по болезням
Алкалоз — МКБ 10 E87.387.3 МКБ 9 276.3276.3 MeSH … Википедия
Алкалоз — I Алкалоз (позднелат. alcali щелочь, от арабского alquali + osis) одна из форм нарушения кислотно щелочного равновесия организма; характеризуется абсолютным или относительным избытком оснований, т.е. веществ, присоединяющих ионы водорода… … Медицинская энциклопедия
алкалоз газовый — (a.
 gasea; син.: А. дыхательный, А. респираторный) А., возникающий в результате чрезмерного выведения углекислоты из организма; может развиваться при хирургических вмешательствах, лихорадке, опухолях мозга, истерии и других состояниях,… … Большой медицинский словарь
gasea; син.: А. дыхательный, А. респираторный) А., возникающий в результате чрезмерного выведения углекислоты из организма; может развиваться при хирургических вмешательствах, лихорадке, опухолях мозга, истерии и других состояниях,… … Большой медицинский словарьОстрый респираторный дистресс-синдром — Рентгенограмма … Википедия
Дыхательная недостаточность — I Дыхательная недостаточность патологическое состояние, при котором система внешнего дыхания не обеспечивает нормального газового состава крови, либо он обеспечивается только повышенной работой дыхания, проявляющейся одышкой. Это определение,… … Медицинская энциклопедия
ОТРАВЛЕНИЕ САЛИЦИЛАТАМИ — мед. Острое или хроническое отравление лекарственными препаратами, содержащими салицилаты (ацетилсалициловая кислота [аспирин], салицилат натрия, салициловый спирт и др.) возникает при случайном или преднамеренном приёме большой дозы ЛС,… … Справочник по болезням
МКБ-10: Класс IV — Список классов Международной классификации болезней 10 го пересмотра Класс I.
 Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … ВикипедияМКБ-10: Класс E — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Алкалоз — это… Что такое Алкалоз?
Алкало́з — увеличение pH крови (и других тканях организма) за счёт накопления щелочных веществ.
Алкало́з (позднелат. alcali щелочь, от арабск. al-quali) — нарушение кислотно-щелочного равновесия организма, характеризующееся абсолютным или относительным избытком оснований.
Классификация
Алкалоз может быть компенсированным и некомпенсированным.
Компенсированный алкалоз — нарушение кислотно-щелочного равновесия, при котором рН крови удерживается в пределах нормальных величин (7,35—7,45) и отмечаются лишь сдвиги в буферных системах и физиологических регуляторных механизмах.
При некомпенсированном алкалозе рН превышает 7,45, что обычно связано со значительным избытком оснований и недостаточностью физико-химических и физиологических механизмов регуляции кислотно-щелочного равновесия.
Этиология
По происхождению алкалоза выделяют следующие группы.
Газовый (респирато́рный) алкалоз
Возникает вследствие гипервентиляции лёгких, приводящей к избыточному выведению СО2 из организма и падению парциального напряжения двуокиси углерода в артериальной крови ниже 35 мм рт. ст., то есть к гипокапнии. Гипервентиляция лёгких может наблюдаться при органических поражениях головного мозга (энцефалиты, опухоли и др.), действии на дыхательный центр различных токсических и фармакологических агентов (например, некоторых микробных токсинов, кофеина, коразола), при повышенной температуре тела, острой кровопотере и др.
Негазовый алкалоз
Основными формами негазового алкалоза являются: выделительный, экзогенный и метаболический. Выделительный алкалоз может возникнуть, например, вследствие больших потерь кислого желудочного сока при желудочных свищах, неукротимой рвоте и др. Выделительный алкалоз может развиться при длительном приёме диуретиков, некоторых заболеваниях почек, а также при эндокринных расстройствах, приводящих к избыточной задержке натрия в организме. В некоторых случаях выделительный алкалоз связан с усиленным потоотделением.
Выделительный алкалоз может возникнуть, например, вследствие больших потерь кислого желудочного сока при желудочных свищах, неукротимой рвоте и др. Выделительный алкалоз может развиться при длительном приёме диуретиков, некоторых заболеваниях почек, а также при эндокринных расстройствах, приводящих к избыточной задержке натрия в организме. В некоторых случаях выделительный алкалоз связан с усиленным потоотделением.
Экзогенный алкалоз наиболее часто наблюдается при избыточном введении бикарбоната натрия с целью коррекции метаболического ацидоза или нейтрализации повышенной кислотности желудочного сока. Умеренный компенсированный алкалоз может быть обусловлен длительным употреблением пищи, содержащей много оснований.
Метаболический алкалоз встречается при некоторых патологических состояниях, сопровождающихся нарушениями обмена электролитов. Так, он отмечается при гемолизе, в послеоперационном периоде после некоторых обширных оперативных вмешательств, у детей, страдающих рахитом, наследственными нарушениями регуляции электролитного обмена.
Смешанный алкалоз
Смешанный алкалоз (сочетание газового и негазового алкалоза) может наблюдаться, например, при травмах головного мозга, сопровождающихся одышкой, гипокапнией и рвотой кислым желудочным соком.
Патогенез
При алкалозе (особенно связанном с гипокапнией) происходят общие и регионарные нарушения гемодинамики: уменьшается мозговой и коронарный кровоток, снижаются АД и минутный объем крови. Возрастает нервно-мышечная возбудимость, возникает мышечный гипертонус вплоть до развития судорог и тетании. Нередко наблюдается угнетение моторики кишечника и развитие запоров; снижается активность дыхательного центра. Для газового алкалоза характерно снижение умственной работоспособности, головокружение, могут возникать обморочные состояния.
Лечение
Терапия газового алкалоза заключается в устранении причины, вызвавшей гипервентиляцию, а также в непосредственной нормализации газового состава крови путем вдыхания смесей, содержащих углекислый газ (например — карбогена). Терапия негазового алкалоза проводится в зависимости от его вида. Применяют растворы хлоридов аммония, калия, кальция, инсулин, средства, угнетающие карбоангидразу и способствующие выделению почками ионов натрия и гидрокарбоната.
Терапия негазового алкалоза проводится в зависимости от его вида. Применяют растворы хлоридов аммония, калия, кальция, инсулин, средства, угнетающие карбоангидразу и способствующие выделению почками ионов натрия и гидрокарбоната.
Примечания
Ссылки
См. также
алкалоз респираторный — это… Что такое алкалоз респираторный?
- алкалоз респираторный
- (a. respiratoria) см. Алкалоз газовый.
Большой медицинский словарь.
2000.
- алкалоз обменный
- алкалоз экзогенный
Смотреть что такое «алкалоз респираторный» в других словарях:
АЛКАЛОЗ РЕСПИРАТОРНЫЙ — мед. Респираторный алкалоз характеризуется увеличением рН и снижением рС02 крови. Этиология Респираторный алкалоз связан с избыточным удалением С02 через лёгкие.
 Причины: любые нарушения, связанные с неадекватным увеличением частоты дыхания и… … Справочник по болезням
Причины: любые нарушения, связанные с неадекватным увеличением частоты дыхания и… … Справочник по болезнямАЛКАЛОЗ МЕТАБОЛИЧЕСКИЙ — мед. Метаболический алкалоз характеризуется повышением рН крови и увеличением концентрации бикарбоната. Этиология Увеличение уровня бикарбоната плазмы крови происходит в результате повышенного его образования в желудке или в почках со снижением… … Справочник по болезням
Алкалоз — МКБ 10 E87.387.3 МКБ 9 276.3276.3 MeSH … Википедия
Алкалоз — I Алкалоз (позднелат. alcali щелочь, от арабского alquali + osis) одна из форм нарушения кислотно щелочного равновесия организма; характеризуется абсолютным или относительным избытком оснований, т.е. веществ, присоединяющих ионы водорода… … Медицинская энциклопедия
алкалоз газовый — (a. gasea; син.: А. дыхательный, А. респираторный) А., возникающий в результате чрезмерного выведения углекислоты из организма; может развиваться при хирургических вмешательствах, лихорадке, опухолях мозга, истерии и других состояниях,… … Большой медицинский словарь
Острый респираторный дистресс-синдром — Рентгенограмма … Википедия
Дыхательная недостаточность — I Дыхательная недостаточность патологическое состояние, при котором система внешнего дыхания не обеспечивает нормального газового состава крови, либо он обеспечивается только повышенной работой дыхания, проявляющейся одышкой.
 Это определение,… … Медицинская энциклопедия
Это определение,… … Медицинская энциклопедияОТРАВЛЕНИЕ САЛИЦИЛАТАМИ — мед. Острое или хроническое отравление лекарственными препаратами, содержащими салицилаты (ацетилсалициловая кислота [аспирин], салицилат натрия, салициловый спирт и др.) возникает при случайном или преднамеренном приёме большой дозы ЛС,… … Справочник по болезням
МКБ-10: Класс IV — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
МКБ-10: Класс E — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Респираторный алкалоз
Определение.
Респираторный
алкалоз – состояние, характеризующееся
снижением рСО2
крови и возрастанием рН крови.
Патофизиология.
Если
эффективная альвеолярная вентиляция
увеличивается сверх пределов, необходимых
для удаления суточной нагрузки СО2
вследствие повышения частоты дыхания
или объема вдыхаемого воздуха, то в
результате этого произойдет снижение
рСО2
и увеличение системного рН. Снижение
рСО2
(гипокапния) может развиться в результате
как физиологической, так и нефизиологической
стимуляции дыхания. Если вентиляция не
восстановлена, повышение системного
рН вследствие падения рСО2
сводится к минимуму снижением концентрации
бикарбоната плазмы. Концентрация
бикарбоната снижается в результате
действия внепочечных механизмов, прежде
всего титрования внутриклеточными
небикарбонатными буферами. НСО3—
плазмы падает на 0,2 ммоль/л на каждый 1
мм.рт.ст. снижения рСО2.
Начальная реакция на гипервентиляцию
и респираторный алкалоз заключается в
выходе Н+
из
клеток во внеклеточную жидкость, где
он присоединяется к бикарбонату,
обуславливая снижение его концентрации.
Эти водородные ионы поступают из
клеточных буферов, а также за счет
повышенной продукции молочной кислоты,
происходящей под действием алкалоза в
клетках. Почечные механизмы начинают
действовать через 2-3 дня. Секреция Н+
снижается, что приводит к уменьшению
секреции аммиака и угнетению реабсорбции
НСО3—.
Этиология.
Причинами
респираторного алкалоза являются любые
нарушения, связанные с неадекватным
возрастанием частоты дыхания и избыточной
элиминацией двуокиси углерода через
легкие.
Причины
респираторного алкалоза.
А.
Гипервентиляционный синдром
Б.
Патология ЦНС
1.
Опухоль
2.
Инфекции
3.
Травма
4.
Инсульт
В.
Гипоксия
1.
Бронхиолоспазм
2.
Сердечная недостаточность
3.
Высотная болезнь
4.
Пневмонии
5.
Легочная эмболия
6.
Интерстициальные легочные заболевания
7.
РДСВ
Г.
Лекарства
1.
Катехоламины
2.
Прогестины
3.
Салицилаты
Д.
Беременность
Е.
Боль
Ж.
Гипертиреоидизм
З.
Болезни печени (печеночная недостаточность)
И.
Воспаление.
К.
Непроходимость вентиляционного аппарата.
Клинические
проявления респираторного алкалоза
начинаются с головных болей, чувства
беспокойства, которое может прогрессировать
в выраженную заторможенность и прекому.
Присоединяются нервно-мышечные
расстройства, такие как судороги,
парестезии с возможным развитием
тетании.
Диагностика.
Диагноз острого респираторного алкалоза.
Увеличение частоты дыхания приводит к
потере двуокиси углерода через легкие,
что в свою очередь вызывает повышение
рН крови. При остром снижении рСО2
крови на каждые 10 мм рт.ст., уровень
бикарбоната плазмы снижается на 2 мэкв/л,
а рН крови возрастает на 0,08. Повышен
уровень хлоридов сыворотки.
Диагноз
хронического респираторного алкалоза.
В течении нескольких часов после острого
снижения рСО2
артериальной крови уменьшается секреция
водородного иона в дистальной части
нефрона, что приводит к снижению уровня
бикарбоната плазмы. При хроническом
снижении рСО2
крови на каждые 10 мм рт.ст. уровень
бикарбоната плазмы уменьшается на 5-6
мэкв/л, а рН крови возрастает только на
0,02. Повышается также уровень хлоридов
в сыворотке.
Лечение
Для
терапии респираторного алкалоза бывает
достаточным лечение основного заболевания.
При рН более 7,6 может возникнуть
необходимость в применении обогащенных
двуокисью углерода дыхательных смесей
или в управляемом дыхании.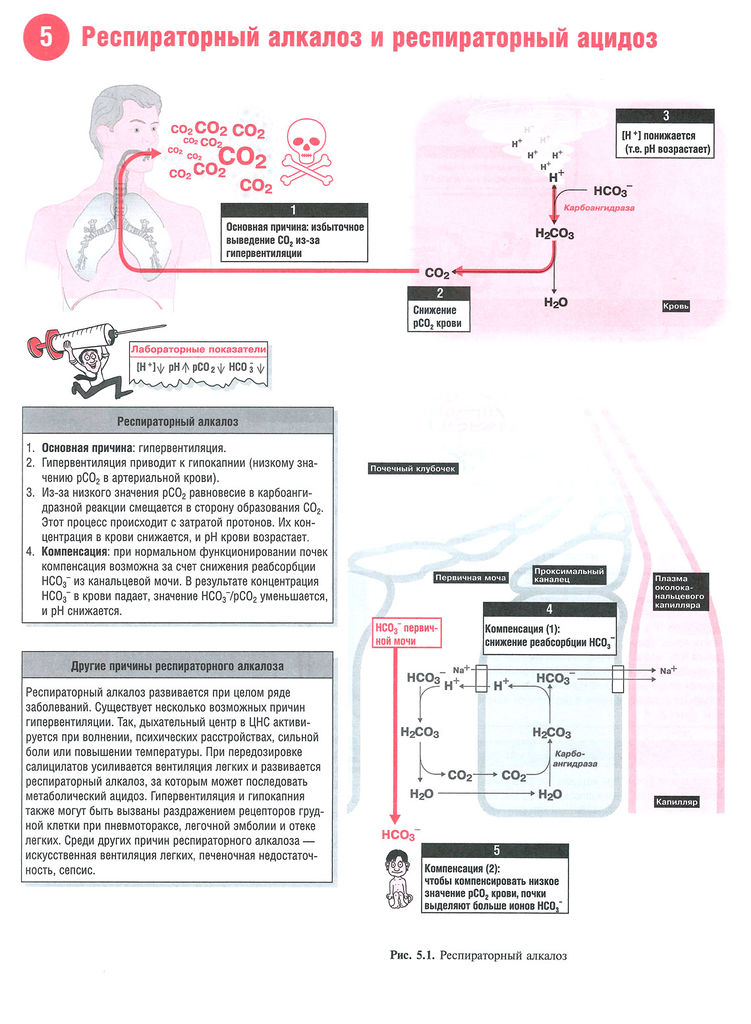
Респираторный алкалоз
Респираторный
алкалоз характеризуется увеличением
рН и гипокапнией (снижением рСО2
крови до 35 мм рт.ст. и более).
причина
и основные Признаки респираторного
алкалоза
Причина
газового алкалоза: гипервентиляция
лёгких. При этом объём альвеолярной
вентиляции выше необходимого для
выведения того количества СО2,
которое образуется в процессе обмена
веществ за определённый период времени.
Основные признаки
газового алкалоза
• Нарушения
центрального и органно‑тканевого
кровообращения.
Причины
† Повышение
тонуса стенок артериол головного мозга,
ведущее к его ишемии.
† Повышение
тонуса стенок сосудов головного мозга,
ведущее к его ишемии.
† Снижение
тонуса стенок артериол в органах и
тканях (кроме мозга!).
Это, в свою очередь
приводит к:
‡ развитeю
aртериальной гипотензии,
‡ депонированию
крови в расширенных сосудах,
‡ уменьшению
ОЦК,
‡ снижению
венозного давления,
‡ уменьшению
объёма крови, притекающей к сердцу,
‡ уменьшению
ударного и сердечного выбросов.
Указанная цепь
изменений кровообращения уменьшает
кровоснабжение тканей и органов, включая
сердце. Это ещё более усугубляет системные
расстройства кровообращения, что
замыкает гемодинамический порочный
круг при газовом алкалозе.
• Гипоксия
Причины
†
Недостаточность
кровообращения.
† Увеличение
сродства Hb
к кислороду, снижающее диссоциацию HbO2
в тканях.
† Нарушение
(в условиях респираторного алкалоза)
карбоксилирования пировиноградной
кислоты и превращения её в оксалоацетат,
а также восстановления последнего в
малат. Помимо усугубления энергодефицита,
Помимо усугубления энергодефицита,
описанные расстройства создают условия
для развития метаболического ацидоза.
† Угнетение
гликолиза в условиях гипоксии: снижение
pСО2
до 15–18 мм рт.no. сопровождается торможением
активности многих ферментов гликолиза.
• Гипокалиемия,
развивающаяся в значительной мере в
связи с транспортом K+
из межклеточной жидкости в клетки в
обмен на H+.
• Мышечная слабость,
проявляющаяся гиподинамией, парезом
кишечника, параличами скелетной
мускулатуры. Указанные расстройства
являются в основном результатом
гипокалиемии.
• Нарушения
ритма сердца — пароксизмы тахикардии,
экстрасистолия — также обусловлены
гипокалиемией. При снижении уровня K+
в плазме крови до 2 ммоль/л развивается
гиперполяризация плазмолеммы
кардиомиоцитов, нередко приводящая к
остановке сердца в систоле.
• Гипервентиляционная
тетания вследствие:
† Снижения
[K+]
в межклеточной жидкости в связи с
повышенным связыванием K+
альбуминами.
† Уменьшения
концентрации H+
в межклеточной жидкости. рН плазмы крови
является важным фактором, регулирующим
связывание Ca2+
альбуминами: уменьшение [H+]
(при алкалозе) активирует фиксацию Ca2+
белками.
Механизмы
компенсации респираторного алкалоза
Устранение
респираторного алкалоза достигается
при участии двух групп механизмов:
срочных и долговременных. Как те, так и
другие обеспечивают: 1) снижение в плазме
крови и в других биологических жидкостях
концентрации HCO–3
и
2) повышение рCO2и
как следствие — концентрации H2CO3
(рис. 13–4).
Рис.
13–4. Механизмы компенсации респираторного
алкалоза.
Срочная компенсация
респираторного алкалоза
• Снижение
объёма альвеолярной вентиляции в связи
с подавлением активности инспираторных
нейронов при уменьшении рCO2
крови.
Этот экстренный механизм включается
при алкалозе, развивающемся в результате
гипервентиляции и обусловливает
восстановление уровня углекислоты в
организме.
• Активация
внутриклеточных буферных систем:
гидрокарбонатного, белкового,
гемоглобинового, фосфатного. Это
обеспечивает выход H+
из
клетки в межклеточную жидкость и далее
в кровь в обмен на K+
и Na+.
• Активация
гликолиза с интенсивным образованием
молочной и пировиноградной кислот, что
приводит к уменьшению рН крови (снижение
концентрации H+
и увеличение HCO3
активирует
гликолитические реакции).
• Выход
внутриклеточного Cl–
в
межклеточную жидкость в обмен на HCO3–.
Это обеспечивает снижение концентрации
гидрокарбоната как в интерстиции, так
и в плазме крови и, как следствие —
уменьшение рН.
Активация
внеклеточных буферных систем значимой
роли в устранении газового алкалоза не
имеет в связи с их малой ёмкостью по
генерации H+.
Долговременные
механизмы компенсации респираторного
алкалоза
Долговременные
механизмы устранения респираторного
алкалоза реализуется преимущественно
почками:
• Торможением
ацидогенеза в связи с повышенной
концентрацией НCO–3
в
эпителии дистальных отделов нефронов.
• Активацией
калийуреза.
• Увеличением
выведения из крови в мочу Na2
HPO4.
• Торможением
аммониогенеза. Последнее происходит
при угнетении в условиях алкалоза
активности глутаминазы и снижения
количества глутамата, поступающего в
митохондрии.
Типичные
изменения показателей КЩР при респираторном
алкалозе
Основной
патогенетический фактор: снижение рCO2
в крови.
• Типичные
направления изменений показателей КЩР
(капиллярная кровь) при газовом алкалозе
рН | [H] |
рCO2 | [НCO3–] |
• Пример изменения
показателей КЩР (капиллярная кровь) при
компенсированном газовом алкалозе.
рН 7,44 | рCO2 |
SB | ВЕ +4 ммоль/л |
ВВ 47 ммоль/л |
|
Кровь взята у
пациентки после приступа истерии.
История болезни Натали
| Тег
Обзор
Анализ газов артериальной крови может многое рассказать о том, что происходит внутри пациента. Гомеостатические механизмы в организме очень стараются поддерживать pH, PaO 2 и PaCO 2 на постоянных физиологических уровнях. Легкие и почки работают вместе, чтобы гарантировать, что это так в краткосрочной и долгосрочной перспективе, соответственно. Когда pH, газы и ионы бикарбоната (HCO 3 — ) отклоняются от своих обычных диапазонов, характер изменений указывает на то, что не так и что организм пытается с этим делать.
Основные сведения о газах крови
С самого начала стоит выделить нормальные диапазоны для PaO 2 и PaCO 2 , а также то, что считается ненормальным:
Существует четыре механизма, которые могут привести к гипоксемии (и, возможно, к нарушениям CO 2 ):
Обратите внимание, что для трех вышеуказанных механизмов влияние на PaCO 2 является «Нормальным (или низким)». Это связано с тем, что при низком уровне PaO 2 организм обычно реагирует на усиление вентиляции, иногда даже чрезмерно (см. Гипервентиляцию ниже).В отличие от гиповентиляции, CO 2 будет накапливаться до уровня выше нормы. (Подробнее о том, почему тело иногда заставляют гипервентиляцию, см. Запись о несоответствии V̇A: Q̇c, чтобы полностью решить эту проблему.) Альвеолярные диффузные дефекты возникают, когда диффузионный барьер для газообмена выше нормы, например, при болезни альвеолярный протеиноз. Такие проблемы встречаются довольно редко. V̇A: Несоответствие Q̇c является компонентом многих респираторных заболеваний, а шунтирование — серьезным несоответствием.Удобное определение шунта состоит в том, что, хотя несоответствие V̇A: Q̇c можно до некоторой степени преодолеть, переведя пациента на дополнительный O 2 , в случае шунта это не так.
Существует только один путь развития гипокапнии: чрезмерная вентиляция легких (помимо метаболических потребностей организма в выведении CO 2 .
Как мы уже обсуждали в другом месте (и это никогда не может быть подчеркнуто достаточно), адекватность вентиляции определяется PaCO 2 , а не PaO 2 .
Ацидемия или алкалиемия
Регулирование pH крови — это дело, которым совместно управляют легкие и почки. У них совершенно разные роли. Все сводится к уравнению, определяющему перенос CO 2 в крови:
Уравнение выше описывает равновесие. Реакция может протекать в любом направлении в зависимости от количества присутствующих компонентов реакции. Если вы добавите CO 2 , вы переместите уравнение вправо, получив H + (ацидемия).Если вы выбросите слишком много CO2 на другой стороне уравнения, вы снизите H + в организме (алкалиемия). Это то, что происходит в организме в зависимости от того, как вы его напрягаете.
Допустим, вы опоздали, и бежите, чтобы успеть на поезд. Ваше тело будет задействовать анаэробный метаболизм, чтобы произвести часть необходимой энергии, и будет производиться молочная кислота. Мы называем это метаболическим ацидозом, поскольку накопление кислоты происходит по вине организма. Это добавляет H + к правой части уравнения, перемещая его влево и производя CO 2 .Ваши легкие сдуют это, когда вы задыхаетесь и восстанавливаетесь в поезде. Незначительное нарушение pH быстро устраняется несколькими глубокими вдохами. Легкие отлично справляются с решением подобных небольших проблем.
Когда легкие плохо работают, почки могут помочь, изменив количество HCO 3 –, которое они выделяют с мочой. Это компенсация. Если у вас была незначительная тромбоэмболия легочной артерии (скажем, в результате тромбоза глубоких вен, который отошел от вашей ноги и застрял в ветви легочной артерии), ваши легкие могут выбросить CO 2 , чрезмерно пытаясь поднять PaO 2 (гипервентиляция).Результатом будет алкалиемия. Если бы оно было маленьким, вы бы никогда не узнали, что у вас эмболия, потому что почки могут исправить алкалиемию, выделяя HCO 3 –, вытягивая уравнение вправо, чтобы произвести кислоту (H + ). Однако быстрый анализ газов артериальной крови все расскажет: ваш уровень PaCO 2 будет низким, ваш уровень HCO 3 — также будет низким, но уровень pH крови будет правильным. Алкалоз респираторного происхождения и компенсируется почками.
Простой урок заключается в том, что pH определяется не абсолютными значениями CO 2 и HCO 3 — , а их соотношением.
Интерпретация результатов анализа газов артериальной крови
Шаг 1: Определите первичное возмущение
Первая задача — выявить первичное нарушение и определить, является ли оно респираторным (PaCO 2 ) или метаболическим (HCO 3 –) по происхождению.Найдите нарушение, которое объясняет изменение pH. Не пытайтесь жонглировать для этого различными ценностями, их взлетами и падениями. Посмотрите на pH и сразу же примите решение: алкалоз это или ацидоз (об этом может сказать только pH — игнорируйте все остальное) и кто виноват, легкие или тело?
Рисунок 1: Первоначальный подход к анализу результатов газов артериальной крови (ABG). Во-первых, установите, находится ли pH вне нормального диапазона 7,35-7,45. Если это так, определите виновника: найдите изменение CO 2 (кислота, которая снижает pH при избытке) или HCO 3 — (основание, которая повышает pH при избытке), которое может объяснить изменение pH.Пока не обращайте внимания на все остальное. Мы можем вычислить другие — возможно, сбивающие с толку — значения, как только решим, в чем заключается основная проблема.
Причинами респираторного ацидоза и алкалоза являются гиповентиляция и гиповентиляция соответственно. Причины нарушения обмена веществ более разнообразны.
Давайте попробуем этот простой алгоритм на примере ABG.
Мужчина 15 лет перенес реконструктивную операцию по восстановлению ранее сломанной ключицы. Его послеоперационное обезболивание включает морфин, который доставляется с помощью управляемой пациентом обезболивающей помпы.Его мать предупреждает медицинскую команду, что он стал сонным и бессвязным. Анализ газов артериальной крови показывает:
У него низкий pH артериальной крови, она кислая. Что является источником дисбаланса? PaCO 2 является высоким (это соответствует картинке), тогда как HCO 3 — является нормальным. Итак, это респираторный ацидоз: он гиповентилирует. Угнетение дыхания — хорошо известный побочный эффект опиоидных препаратов, таких как морфин.
Шаг 2: ищите компенсацию
После того, как вы определили причину (метаболизм в сравнении с вентиляцией), которая вызывает нарушение pH, остальные числа будут либо выглядеть нормально (как в примере выше), либо могут быть полностью противоречивыми. Однако не отказывайтесь от первоначального заключения о первичном нарушении! Нечетные значения, вероятно, представляют собой некую компенсацию со стороны почки за легкие или легкие за почки. Дело в том, что или анализатор ГКМ мигает.
Если хроническое PaCO 2 является первичным нарушением, почки будут медленно компенсировать в течение нескольких часов или дней, вызывая аналогичное изменение HCO 3 –. В остром состоянии для этой почечной компенсации может не быть времени, потому что этот процесс включает синтез новых ферментов. Однако респираторная компенсация метаболических проблем будет почти мгновенной, поскольку кислотно-щелочная регуляция легких осуществляется на основе дыхания за вдохом. Вы можете вызвать респираторный ацидоз, задерживая дыхание, но вы задохнетесь задолго до того, как почки смогут что-то с этим поделать!
Вместо того, чтобы составлять огромную блок-схему, учитывающую все возможности (здесь есть одна, если вы действительно хотите, чтобы ее переехали), давайте просто подумаем о респираторных и метаболических нарушениях простыми словами:
Рисунок 2: Рисунок 2: Анализ большинства показаний AGB — это процесс выявления первичного нарушения (дыхательного или метаболического) с последующим поиском компенсации (если таковая имеется).Как только вы это поймете, вам действительно не понадобится сложная блок-схема для проведения анализа.
Как только вы поймете возможности и их влияние на pH, вы можете свести все это к простому двухэтапному подходу, который работает большую часть времени:
- Шаг 1: Определите, какое отклонение от нормы соответствует наблюдаемому нарушению pH (алкалоз или ацидоз): PaCO 2 (респираторный) или HCO 3 — (метаболический)? У вас главное беспокойство.Держись.
- Шаг 2: Любые изменения, которые теперь выглядят полностью противоречащими тому, что вы решили на шаге 1, вероятно, являются компенсацией. Убедитесь, что числа имеют смысл. В конце концов, анализаторы газов крови могут использоваться неправильно или неправильно откалиброваны.
Это может произойти в ситуации, когда компенсация вернула pH в нормальный диапазон. Вот почему так важно смотреть на картину в целом, а не следовать блок-схемам, которые могут остановить вас на нормальном уровне pH и не заметить систему компенсации, контролирующую pH.
Давайте рассмотрим несколько более сложных примеров и применим эту простую процедуру.
В рамках планового лечения в HDU 72-летней пациентке с пневмонией каждые 4 часа сдают анализ крови по артериальной магистрали. Ее последний анализ показывает:
- Шаг 1: pH высокий = алкалоз. PaCO 2 низкий, что хорошо соответствует этому. Это респираторный алкалоз.
- Шаг 2: Почечная компенсация отсутствует, хотя HCO 3 – находится на самой низкой стороне нормального диапазона, что предполагает, что компенсация может быть недалеко.Медицинская бригада надеется, что следующая ГД будет немного менее интересной.
Этот пациент также страдает гипоксемией, которая не так очевидна с гипервентиляцией, при которой мы могли бы ожидать хорошей оксигенации крови. Старые руки распознают эту общую закономерность, возникающую в результате несоответствия вентиляции: перфузия (V: Q). Вы можете прочитать об этой общей находке при респираторных заболеваниях здесь. Эмили, страдающая серьезным обострением астмы, является хорошим примером несоответствия VQ, приводящего к гипоксемии и гипервентиляции.
Шестнадцатилетняя беспечная больная диабетом 1 типа, которая случайно оставила инсулин дома, теряет сознание в конце школьного спортивного дня и попадает в отделение неотложной помощи. Ее значения ABG:
- Шаг 1: Низкий pH — это ацидоз. PaCO 2 низкое, что не может объяснить нарушение pH. Однако ее HCO 3 — низкий, и это так. Это метаболический ацидоз. В этом случае это почти наверняка диабетический кетоацидоз.
- Шаг 2: Здесь мы видим значительную респираторную компенсацию. Без этой гипервентиляции pH был бы еще ниже. Екатерина — типичный случай диабетического кетоацидоза с респираторной компенсацией в виде дыхания Куссмауля.
19-летняя женщина доставлена в отделение неотложной помощи на машине скорой помощи с тяжелым обострением астмы на вечеринке и не отреагировала на экстренный ингалятор (сальбутамол), который она всегда носит с собой. Друзья вызвали скорую помощь, когда она не могла нормально говорить, задыхаясь.Сейчас она умирает. При поступлении ее АБГ показала:
- Шаг 1: Респираторный ацидоз. Только высокий уровень CO 2 может объяснить низкий уровень pH.
- Шаг 2: Почечная компенсация отсутствует. Это соответствует истории острого респираторного кризиса.
У этой пациентки респираторная недостаточность II типа: она не может получить достаточно O 2 в кровь и не может вывести CO 2 (дыхательная недостаточность I типа — это просто гипоксия).Это наихудший сценарий. Раньше, по мере развития обострения, у нее, вероятно, был респираторный алкалоз, возникающий из-за слишком большого количества выдоха CO 2 — немного как у пациента с пневмонией, описанного выше. Однако к тому времени, когда она добралась до отделения неотложной помощи, ее бронхоспазм настолько ограничен, что поток воздуха в легкие настолько ограничен, что она не может даже выпустить избыток CO 2 и удерживает его.
Пациент 69 лет доставлен в отделение неотложной помощи женой и дочерью с обострением хронической обструктивной болезни легких.Он слишком запыхался, чтобы говорить. Его жена подтверждает, что его самочувствие ухудшается в течение нескольких дней, и в течение последних 5 лет у него были подобные обострения в это холодное время года. Его результаты ABG:
- Шаг 1: pH его артериальной крови — пограничный ацидоз. Его повышенный PaCO 2 хорошо соответствует картине, но достаточно серьезен, чтобы мы могли ожидать более глубокого ацидоза.
- Шаг 2: Его HCO 3 — приподнят.Эта почечная компенсация почти наверняка является причиной того, что рН его артериальной крови не нарушен более серьезно, чем следовало бы, учитывая сохраняемый им CO 2 .
У этого джентльмена тоже глубокая гипоксемия. У него дыхательная недостаточность II типа (как и у пациента с астмой), но его почки в течение последних нескольких дней компенсировали его, поддерживая уровень pH в артериальной крови на низком уровне от нормы. Это не необычные показания ГК для пациента с ХОБЛ. Г-н Хан представляет интересный случай ухудшения дыхания и почечной компенсации, наблюдаемого при этом заболевании.
16 Респираторный алкалоз — Скачать бесплатно PDF
Скачать 16 Респираторный алкалоз …
С. Фаубель и Дж. Топф
16 Респираторный алкалоз
16
16 Респираторный алкалоз
439
Жидкий, электролитный и кислотно-щелочной компаньон
Введение Респираторный алкалоз возникает из-за гипервентиляции.
МЕТАБОЛИЧЕСКИЙ АКИДОЗ
pH ∝
HCO3– CO2
ДЫХАТЕЛЬНЫЙ АКИДОЗ
pH ∝
HCO3– CO2
МЕТАБОЛИЧЕСКИЙ АКИДОЗ
CO2
RHCO3–
HCO3– CO2
Респираторный алкалоз характеризуется пониженным PCO2 и повышенным pH.После буферизации и почечной компенсации уровень бикарбоната снижается. Снижение P CO2, известное как гипокапния, всегда является результатом гипервентиляции. Двуокись углерода — это продукт метаболизма, который выводится из легких. При соответствующем дыхании PCO2 обычно находится в узком диапазоне (40 ± 4 мм рт. Ст.). Респираторный алкалоз возникает, когда легкие выводят больше углекислого газа, чем вырабатывается метаболизмом. Вентиляция сверх того, что необходимо, называется гипервентиляцией.Исследование респираторного алкалоза — это исследование гипервентиляции.
Респираторный алкалоз характеризуется уменьшением ______, что вызывает увеличение ______. Двуокись углерода — это отходы _________, и каждый день производится относительно постоянное количество. Первичное снижение PCO2 всегда связано с ______________.
440
PCO2 pH метаболизм гипервентиляция
; ; ;;
S. Faubel и J. Topf
16 Респираторный алкалоз
Введение Гипервентиляция возникает из-за измененного восприятия и передачи сигналов.
+
Обнаружение и передача сигналов
Мышцы и движение
Центр контроля дыхания в продолговатом мозге реагирует на изменения в CO2, O2 и pH, посылая сигналы по нервам дыхательным мышцам.
Дыхательные мышцы расширяют грудную клетку, что снижает внутригрудное давление и втягивает воздух в легкие.
CO2 CO2 CO2
O2 O2 O2
Свободный поток
Газообмен
Для прохождения воздуха в альвеолы необходим патентованный дыхательный путь.
Обмен CO2 и O2 происходит в альвеолах. Кислород попадает в кровь, а СО2 — в альвеолы.
При респираторном алкалозе снижение углекислого газа всегда происходит из-за гипервентиляции, вызванной изменением восприятия и передачи сигналов. Это отличается от респираторного ацидоза, при котором гиповентиляция может быть вызвана дефектами любого из четырех этапов дыхания. Факторы, которые влияют на центр контроля дыхания и вызывают гипервентиляцию, будут описаны на следующей странице. Единственная причина гипервентиляции, которая не связана с изменением восприятия и сигналов, — это чрезмерная вентиляция на механическом аппарате ИВЛ.
Есть _______ основных этапов дыхания • ощущение и _________ • __________ и движение • свободное _____ • газ __________
четыре сигнальных мускулатуры обмен потоком
Дыхательный _________ может быть вызван дефектом на любом из этапов дыхания, в то время как респираторный __________ только из-за изменений ________ и сигнализации.
определение ацидоза и алкалоза
441
; ; ;;
Сопутствующие жидкости, электролиты и кислотно-щелочные соединения
Этиология Факторы, запускающие гипервентиляцию, можно сгруппировать по четырем механизмам.
прямая стимуляция
сердечно-легочная болезнь
Кислород
гипоксемия
; ;;;
сознательный контроль
Существует четыре основных механизма, которые влияют на восприятие и передачу сигналов, вызывая гипервентиляцию: прямая стимуляция центра контроля дыхания, гипоксемия, сердечно-легочные заболевания (независимо от гипоксии), сознательный контроль дыхания. Они будут подробно обсуждаться на следующих страницах.
Респираторный алкалоз характеризуется (n) _________ (снижение / увеличение) PCO2, которое вызывается ________________.Существует четыре основных механизма гипервентиляции: • прямая стимуляция центра контроля дыхания • _________ • сердечно-легочные заболевания • сознание _______ дыхания
442
уменьшение гипервентиляции
контроль гипоксемии
S. Faubel and J. Topf
16 Респираторный Алкалоз
Этиология Прямая стимуляция Существует множество факторов, которые напрямую стимулируют центр контроля дыхания.
; ; ;;
тревога
ОЙ! лихорадка
заболевание головного мозга
грамотрицательный сепсис
боль
заболевание печени
прогестерон
токсичность аспирина
Все перечисленные ниже состояния вызывают гипервентиляцию, напрямую стимулируя центр контроля дыхания в мозговом веществе.• • • •
тревожная лихорадка токсичность аспирина болезнь печени
• боль • прогестерон • грамотрицательный сепсис
• заболевание головного мозга опухоль CVA энцефалит
Механизмы респираторной стимуляции разнообразны: заболевание мозга из-за механического раздражения, заболевание печени, возможно, из-за влияние повышенного содержания аммиака и грамотрицательного сепсиса через бактериальные токсины. Респираторный алкалоз является ранней находкой при грамотрицательном сепсисе, и осторожный врач должен учитывать этот диагноз в соответствующей клинической ситуации.Поскольку в список входят боль, лихорадка и беспокойство, неудивительно, что респираторный алкалоз часто встречается у тяжелобольных. Прогестерон способствует гипервентиляции, связанной с беременностью. Прогестерон использовался в качестве стимулятора дыхания для лечения центральной гиповентиляции. Салицилаты напрямую стимулируют дыхание; Следует подозревать токсичность аспирина при наличии как респираторного алкалоза, так и метаболического ацидоза анионной щели. Следует подозревать салицилатную токсичность у пациентов с __________ алкалозом и _________ ацидозом с анионным разрывом.
респираторный метаболический
443
Жидкий, электролитный и кислотно-щелочной компаньон
Лечение метаболического ацидоза бикарбонатом может вызвать респираторный алкалоз при прямой стимуляции. нейтрализует extracel2 бикарбонатный чистый водород и производит небольшое количество CO2.
HC
O– 3
acido1 Метаболический процесс снижает pH и стимулирует дыхание.
HCO3 H +
H + H +
HCO3
H + H +
HCO3
C
HCO3 H +
C
H +
H +
000 H + 000
H +
H +
000
H +
H +
— 3
не может легко попасть в мозг 3 HCO, но CO проникает быстро, 2
снижает pH и стимулирует дыхание.
Быстрая коррекция метаболического ацидоза бикарбонатом может вызвать респираторный алкалоз путем прямой стимуляции центра контроля дыхания. Метаболический ацидоз характеризуется низким содержанием бикарбоната плазмы и компенсаторным снижением СО2. Ацидемия напрямую стимулирует центр контроля дыхания, чтобы усилить вентиляцию. Лечение метаболического ацидоза бикарбонатом быстро увеличивает уровень бикарбоната плазмы и pH плазмы. Однако, поскольку бикарбонат не проникает быстро через гематоэнцефалический барьер, внутриклеточный pH остается ацидозным.Стойкий внутриклеточный ацидоз в центре управления дыханием, несмотря на коррекцию внеклеточного pH, стимулирует дыхание. Поскольку гипервентиляция продолжается при отсутствии метаболического ацидоза, развивается первичный респираторный алкалоз. Интересно, что после приема бикарбоната дыхание может увеличиваться. Нейтрализация H + бикарбонатом производит CO2, который легко проникает в клетки центра контроля дыхания, дополнительно снижая внутриклеточный pH и стимулируя дыхание.Лечение метаболического ацидоза бикарбонатом также может вызывать метаболический алкалоз с поздним началом. Это описано в главе 14, Метаболический алкалоз, стр. 371.
444
S. Faubel и J. Topf
16 Респираторный алкалоз
Этиология Гипоксия и хроническая гипоксия состояния, связанные с гипоксией, могут вызывать респираторный алкалоз. Острая гипоксия
Хроническая гипоксия
Острая болезнь легких
Хроническая болезнь легких
Застойная сердечная недостаточность
тяжелая анемия
Резиденция на большой высоте
58 37 Гипотония
Обычно вентиляция у углекислого газа является чувствительной и чувствительной в результате уровень PCO2 в артериальной крови поддерживается в узком диапазоне.Однако в условиях гипоксии снижение PCO2 из-за усиленной вентиляции допустимо для повышения PO2. Гипоксия начинает стимулировать вентиляцию, когда PO2 падает ниже 60 мм рт. Падение уровня кислорода обнаруживается хеморецепторами в каротидных телах, расположенными на бифуркации внутренней и внешней сонных артерий. Поскольку хеморецепторы сигнализируют об усилении вентиляции для улучшения оксигенации, уровень углекислого газа падает, вызывая респираторный алкалоз. Острые причины гипоксии, которые могут вызвать гипервентиляцию и острый респираторный алкалоз, включают острые легочные заболевания (например,ж., астма, тромбоэмболия легочной артерии, пневмония и отек легких) и гипотония. Хроническая гипоксия и респираторный алкалоз могут быть вызваны хроническими заболеваниями легких (например, интерстициальным фиброзом и интерстициальным заболеванием легких), застойной сердечной недостаточностью, тяжелой анемией и пребыванием на большой высоте. Гипоксия стимулирует дыхание, когда PO2 падает ниже _______. Легочные заболевания, такие как астма и тромбоэмболия легочной артерии, могут вызывать ________ гипоксию. Высокое _________ проживания — причина хронической гипоксии.
60 мм рт.ст. острая высота над уровнем моря
445
Жидкость, электролит и кислотно-щелочной компаньон
Клиническая корреляция: в зависимости от степени тяжести одни и те же легочные заболевания могут вызывать респираторный алкалоз или респираторный ацидоз.
Легкое заболевание
Среднее заболевание
Тяжелое заболевание
PO2
нормальный
низкий
низкий
PCO2
низкий
низкий
респираторный высокий
000 респираторный алкалоз
000 респираторный алкалоз
000
000 респираторный алкалоз
000
000 респираторный алкалоз Кислотно-основное расстройство
Некоторые из тех же легочных ди
Респираторный ацидоз
QUES.8: Случай 4:
Некомпенсированные лабораторные результаты: pH = 7,2, pCO2 = 60, CO2
= 24.
а. Перечислите состояние — ацидоз или алкалоз, метаболическое или
респираторный, компенсированный или некомпенсированный.
pH = 7,2 указывает на ацидоз, некомпенсированный
pCO2 = 60 = респираторный
CO2 = 24 = респираторный, некомпенсированный
г. Какова основная причина этого состояния?
Респираторный ацидоз возникает, когда углекислый газ не
выводится из крови из-за гиповентиляции (медленное дыхание)
или препятствия в обмене газов.Такие условия
вызванные эмфиземой, астмой, бронхитом, пневмонией и легочными
отек. Углекислый газ увеличивается в крови, поскольку он не может
эффективно диффундируют из легких.
г. Объясните результаты других лабораторных исследований, указав основную причину и
принципы равновесия.
Равновесие: CO2 + HOH === h3CO3 === H + + HCO3-
Сравните лабораторные результаты с нормальными значениями. В респираторном
ацидоз, увеличение углекислого газа является основной причиной
другие лабораторные результаты.Повышенный CO 2 вызывает равновесие
сдвиг вправо увеличивается H 2 CO 3 , H +
и HCO 3 — . Повышенный ион H +
приводит к снижению pH (7.15) с нормального значения 7,4. HCO 3 —
(30 ммоль) немного выше нормы.
г. Укажите и объясните, как компенсация вернет pH к
нормальный с использованием принципов равновесия.Посмотрите на таблицу 2, чтобы найти
компенсационные механизмы.
Компенсация почек:
В организме есть свои методы коррекции отклонений pH.
Эти методы называются методами «компенсации». Если
следует помнить, что существует два основных кислотно-основных регуляторных механизма,
тогда в случае респираторного ацидоза почки пытаются
компенсировать низкий pH.
Компенсация заключается в увеличении выделения H +
иона и, следовательно, увеличивают удержание или реабсорбцию HCO 3 —
в кровь.Увеличение HCO 3 — ионов
в крови заставляет уравнение буфера сдвигаться влево, таким образом, H +
ионы уменьшаются, а pH увеличивается.
Типичные компенсированные лабораторные результаты: pH = 7,35, HCO $ b3 $ s $ s- $ b
= 35, pCO $ b2 $ s = 70. Обратите внимание, что pH в норме, но другие лабораторные
результаты ненормальные.
e. Объясните, как лечение __? ___ будет работать с использованием равновесия.
принципы.
Лучшее решение для лечения респираторного ацидоза — лечение
причина гиповентиляции. Это уменьшит pCO 2 ,
уменьшите H + и увеличьте pH.
Неотложная помощь — введение NaHCO 3 — .

 Это дает возможность убедиться специалисту в правильности постановки предварительного диагноза, сложившегося по результатам сбора анамнестической информации, изучения жалоб и визуального осмотра пациента. Во-вторых, пальцевое исследование помогает определить целесообразность проведения и схему дальнейшего инструментального обследования.
Это дает возможность убедиться специалисту в правильности постановки предварительного диагноза, сложившегося по результатам сбора анамнестической информации, изучения жалоб и визуального осмотра пациента. Во-вторых, пальцевое исследование помогает определить целесообразность проведения и схему дальнейшего инструментального обследования.
 Кроме того, процедура ректального исследования позволяет диагностировать изменения внутренних женских половых органов и аномалии анального сфинктера.
Кроме того, процедура ректального исследования позволяет диагностировать изменения внутренних женских половых органов и аномалии анального сфинктера.

 С помощью подобной методики доктор исследует и выявляет опухолевые новообразования или болезни тазовой брюшины и верхнего отдела прямой кишки. Также специалист может определить подвижность стенок прямой кишки к влагалищу;
С помощью подобной методики доктор исследует и выявляет опухолевые новообразования или болезни тазовой брюшины и верхнего отдела прямой кишки. Также специалист может определить подвижность стенок прямой кишки к влагалищу;
 Не зная что это такое ректоскопия, больные часто боятся такой диагностики, но пройдя исследование убеждаются, что страх был беспричинным. Некоторые пациенты могут ощущать дискомфортное чувство из-за нагнетенного воздуха в прямой кишечник. Для исследования ребенка применяется анестетическое обезболивание и детский ректоскоп со сменными тубусами, различных диаметров, для взрослых – наркоз не требуется.
Не зная что это такое ректоскопия, больные часто боятся такой диагностики, но пройдя исследование убеждаются, что страх был беспричинным. Некоторые пациенты могут ощущать дискомфортное чувство из-за нагнетенного воздуха в прямой кишечник. Для исследования ребенка применяется анестетическое обезболивание и детский ректоскоп со сменными тубусами, различных диаметров, для взрослых – наркоз не требуется.
 Аномальное развитие структур сердечно-сосудистой системы начинается на стадии эмбриона и называется ВПС (врожденный порок сердца). Не все пороки диагностируются, и бывает так, что врожденный порок сердца у взрослых выявляется лишь тогда, когда начинает вызывать серьезные проблемы со здоровьем.
Аномальное развитие структур сердечно-сосудистой системы начинается на стадии эмбриона и называется ВПС (врожденный порок сердца). Не все пороки диагностируются, и бывает так, что врожденный порок сердца у взрослых выявляется лишь тогда, когда начинает вызывать серьезные проблемы со здоровьем. Что провоцирует аномалии сердечно-сосудистой системы:
Что провоцирует аномалии сердечно-сосудистой системы: Злоупотребление будущей матери алкоголем приводит к рождению детей с дефектом межжелудочковой перегородки.
Злоупотребление будущей матери алкоголем приводит к рождению детей с дефектом межжелудочковой перегородки. Пороки также делят на синие и белые, однако эта классификация очень относительна, так как белые пороки могут перерастать в синие, например, как в случае с синдромом Эйзенменгера (открытый артериальный проток, дефекты перегородок).
Пороки также делят на синие и белые, однако эта классификация очень относительна, так как белые пороки могут перерастать в синие, например, как в случае с синдромом Эйзенменгера (открытый артериальный проток, дефекты перегородок). У больных возникает риск развития эндокардита, связанного с постоянной травматизацией эндотелия или эндокарда и отложением в сосудах тромботического вещества, способствующего оседанию бактерий и микроорганизмов.
У больных возникает риск развития эндокардита, связанного с постоянной травматизацией эндотелия или эндокарда и отложением в сосудах тромботического вещества, способствующего оседанию бактерий и микроорганизмов. При стенозе с ишемической болезнью дополнительно устанавливают шунт на коронарной артерии. Обычно установку шунта проводят на вене руки, ноги или грудной клетки. Поток крови проходит через шунтированную артерию, не заблокированную тромбами.
При стенозе с ишемической болезнью дополнительно устанавливают шунт на коронарной артерии. Обычно установку шунта проводят на вене руки, ноги или грудной клетки. Поток крови проходит через шунтированную артерию, не заблокированную тромбами.
 гликозиды сердечные;
гликозиды сердечные; Для снятия риска кальциноза и тромбоэмболии кардиологи назначают верапамил, бепридил или нифедипин (антагонисты кальция).
Для снятия риска кальциноза и тромбоэмболии кардиологи назначают верапамил, бепридил или нифедипин (антагонисты кальция). В первую очередь больным рекомендуют отказаться от поднятия тяжестей, длительного нахождения на открытом солнце.
В первую очередь больным рекомендуют отказаться от поднятия тяжестей, длительного нахождения на открытом солнце. Здоровье пациентов с ВПС зависит от того, насколько правильно они питаются.
Здоровье пациентов с ВПС зависит от того, насколько правильно они питаются. Продукты, содержащие калий, магний и марганец:
Продукты, содержащие калий, магний и марганец: Противовоспалительное и кардиотрофическое действие оказывается за счет устранения из меню кондитерских сладостей, хлеба из белой муки, соли и раздражающих нервную систему продуктов питания.
Противовоспалительное и кардиотрофическое действие оказывается за счет устранения из меню кондитерских сладостей, хлеба из белой муки, соли и раздражающих нервную систему продуктов питания.














 Приобретенными пороками сердца (ППС) называют группу заболеваний, во время которых происходит нарушение работы клапанного аппарата сердца, проявляющиеся нарушением работы системы кровообращения.
Приобретенными пороками сердца (ППС) называют группу заболеваний, во время которых происходит нарушение работы клапанного аппарата сердца, проявляющиеся нарушением работы системы кровообращения. При данном пороке отмечается малый размер просвета между левыми предсердием и желудочком. Развивается данное состояние из-за сильного утолщения створок. При стенозе площадь отверстия не достигает 3 см.
При данном пороке отмечается малый размер просвета между левыми предсердием и желудочком. Развивается данное состояние из-за сильного утолщения створок. При стенозе площадь отверстия не достигает 3 см. Единственная методика, позволяющая избавиться от порока – оперативное вмешательство. Чтобы понять, нужна ли операция, необходимо знать степень недостаточности, зависящую от уровня обратного заброса крови.
Единственная методика, позволяющая избавиться от порока – оперативное вмешательство. Чтобы понять, нужна ли операция, необходимо знать степень недостаточности, зависящую от уровня обратного заброса крови. При данном заболевании клапан не может в полной мере выполнять свою функцию, поскольку не происходит закрытие просвета. Изолированно данное состояние не встречается. Чаще всего комбинируется с недостаточностью или стенозом митрального клапана.
При данном заболевании клапан не может в полной мере выполнять свою функцию, поскольку не происходит закрытие просвета. Изолированно данное состояние не встречается. Чаще всего комбинируется с недостаточностью или стенозом митрального клапана. Под недостаточностью данного клапана понимают его поражение, при котором створки не могут сомкнуться в полной мере, что приводит к регургитации крови. В том случае, если порок является изолированным, происходит компенсаторное увеличение правых отделов, что дает сердцу нормально работать в условиях повышенной нагрузки. При длительном течении заболевания и отсутствии лечения формируется недостаточность трехстворчатого клапана и правого желудочка.
Под недостаточностью данного клапана понимают его поражение, при котором створки не могут сомкнуться в полной мере, что приводит к регургитации крови. В том случае, если порок является изолированным, происходит компенсаторное увеличение правых отделов, что дает сердцу нормально работать в условиях повышенной нагрузки. При длительном течении заболевания и отсутствии лечения формируется недостаточность трехстворчатого клапана и правого желудочка. При данной патологии отмечается поражение исключительно створок клапана. Фиброзное кольцо при этом не затрагивается. Сами дефекты формируются в результате спаек, которые вносят ограничение в нормальное движение створок, не позволяя им раскрыться достаточным образом. Чаще всего встречается в комбинации с другими пороками, крайне редко – изолированно.
При данной патологии отмечается поражение исключительно створок клапана. Фиброзное кольцо при этом не затрагивается. Сами дефекты формируются в результате спаек, которые вносят ограничение в нормальное движение створок, не позволяя им раскрыться достаточным образом. Чаще всего встречается в комбинации с другими пороками, крайне редко – изолированно. Еще десять лет назад большинство форекс трейдеров практически ничего не знало обенных серверов, а также автоматические торговые системы только набирали популярность. Сейчас в сети можно найти тысячи различных форекс роботов, более того, теперь собственного советника может создать любой желающий — для этого не нужно обладать навыками программирования, достаточно использовать специальным инструментарием.
Еще десять лет назад большинство форекс трейдеров практически ничего не знало обенных серверов, а также автоматические торговые системы только набирали популярность. Сейчас в сети можно найти тысячи различных форекс роботов, более того, теперь собственного советника может создать любой желающий — для этого не нужно обладать навыками программирования, достаточно использовать специальным инструментарием.

 Клиенты, имеющие на депозите менее 5000 долларов, могут получить скидку на услугу, но заплатить за пользование сервером им придется.
Клиенты, имеющие на депозите менее 5000 долларов, могут получить скидку на услугу, но заплатить за пользование сервером им придется.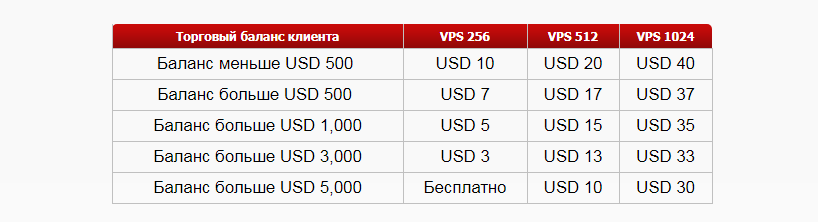 Exness
Exness  РобоФорекс
РобоФорекс  Таким образом, чтобы получить доступ к VPS, каждый клиент должен вести активную торговлю.
Таким образом, чтобы получить доступ к VPS, каждый клиент должен вести активную торговлю.

 Следующий шаг — заполнение формы с контактными данными.Лучше указывать реальную информацию, если вы планируете использовать бесплатную аренду VPS на год, подойдут любые правдоподобные данные.
Следующий шаг — заполнение формы с контактными данными.Лучше указывать реальную информацию, если вы планируете использовать бесплатную аренду VPS на год, подойдут любые правдоподобные данные. Далее нужно подтвердить платежные данные (привязать карту к аккаунту). Здесь есть несколько вариантов:
Далее нужно подтвердить платежные данные (привязать карту к аккаунту). Здесь есть несколько вариантов:  После подтверждения платежных данных следует верификация через номер телефона. После указания номера звонка от Amazon нужно дождаться в соответствующем поле пин-код. После этой проверки и регистрации в целом будет завершена, и можно приступить к настройке VPS.
После подтверждения платежных данных следует верификация через номер телефона. После указания номера звонка от Amazon нужно дождаться в соответствующем поле пин-код. После этой проверки и регистрации в целом будет завершена, и можно приступить к настройке VPS.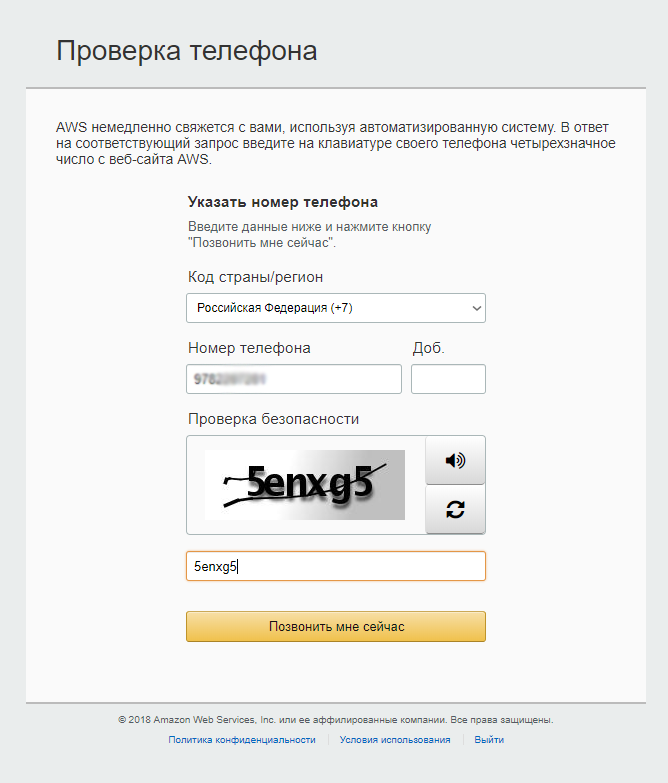 Перед тем, как запустить аккаунт, бесплатный базовый план. Вам предложат указать цели использования сервиса — там можно указать любую информацию.
Перед тем, как запустить аккаунт, бесплатный базовый план. Вам предложат указать цели использования сервиса — там можно указать любую информацию. Зайдя в аккаунт, нужно выбрать пункт «Запуск виртуальной машины» прямо на главной странице.
Зайдя в аккаунт, нужно выбрать пункт «Запуск виртуальной машины» прямо на главной странице. Иногда сервис попросит подождать некоторое время — доступ к настройке VPS открывается в течение 24 часов с момента регистрации.
Иногда сервис попросит подождать некоторое время — доступ к настройке VPS открывается в течение 24 часов с момента регистрации. Когда доступ получен, можно приступать к настройке VPS.Первый пункт — выбор операционной системы. Оптимальным оптимальным будет достаточно легкая, Windows Server 2008. Ее мощность вполне хватит для работы с терминалом, при этой нагрузке на сервер будет минимальной.
Когда доступ получен, можно приступать к настройке VPS.Первый пункт — выбор операционной системы. Оптимальным оптимальным будет достаточно легкая, Windows Server 2008. Ее мощность вполне хватит для работы с терминалом, при этой нагрузке на сервер будет минимальной.
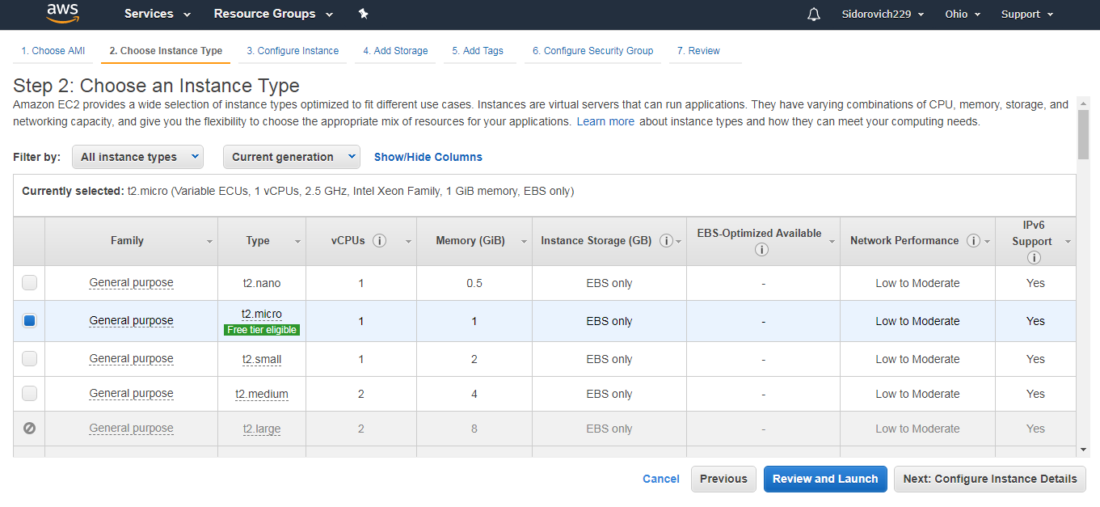 Все остальные шаги также можно пройти на автомате, ничего не меняя в настройках, и перейти сразу к запуску.
Все остальные шаги также можно пройти на автомате, ничего не меняя в настройках, и перейти сразу к запуску.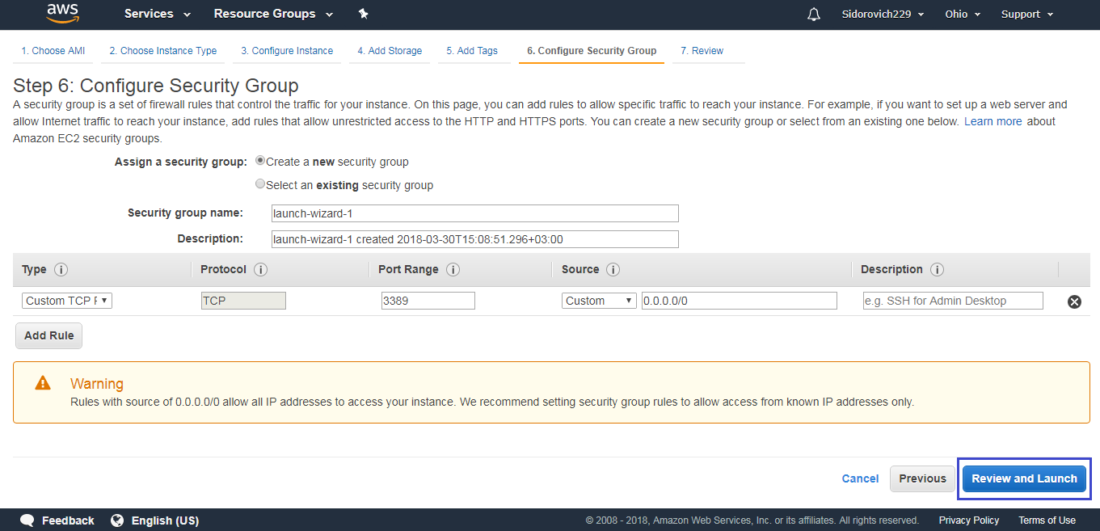 Перед запуском необходимо создать пару ключей.Для этого нужно выбрать соответствующую команду в появившемся окне. Сервис сгенерирует ключевую пару в отдельном файле, который загрузится на ваш компьютер. С его помощью вы сможете получить доступ к виртуальной машине со своего компьютера.
Перед запуском необходимо создать пару ключей.Для этого нужно выбрать соответствующую команду в появившемся окне. Сервис сгенерирует ключевую пару в отдельном файле, который загрузится на ваш компьютер. С его помощью вы сможете получить доступ к виртуальной машине со своего компьютера.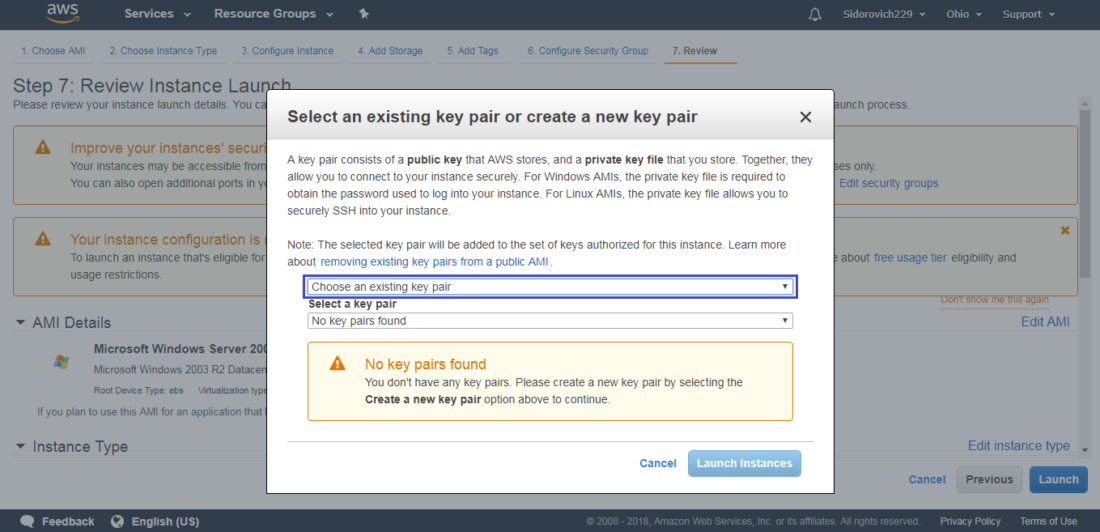 После загрузки файла придет сообщение о том, что сервер успешно создан и в аккаунте можно посмотреть его данные.
После загрузки файла придет сообщение о том, что сервер успешно создан и в аккаунте можно посмотреть его данные.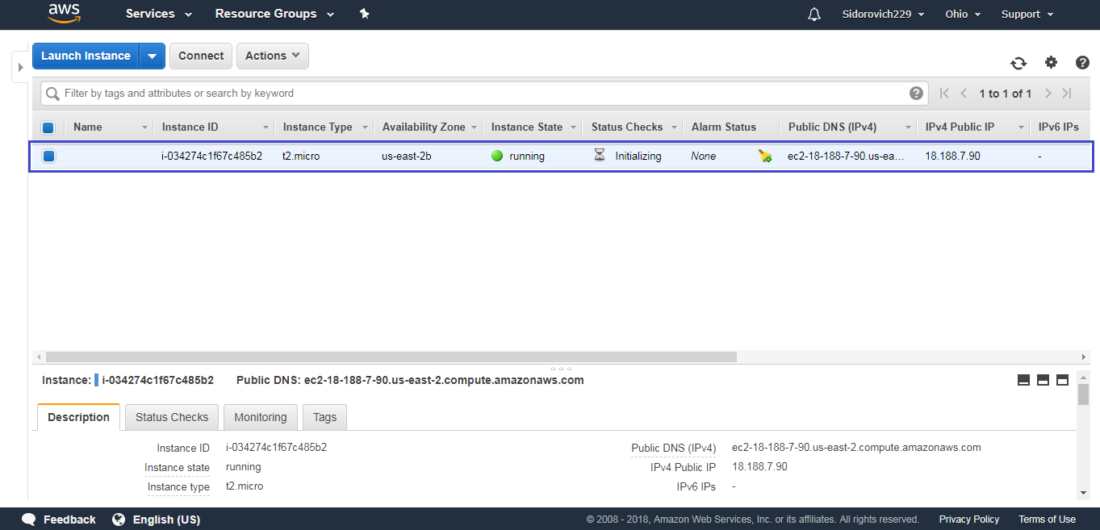 Итак, VPS создан, осталось научиться к нему подключаться.
Итак, VPS создан, осталось научиться к нему подключаться. 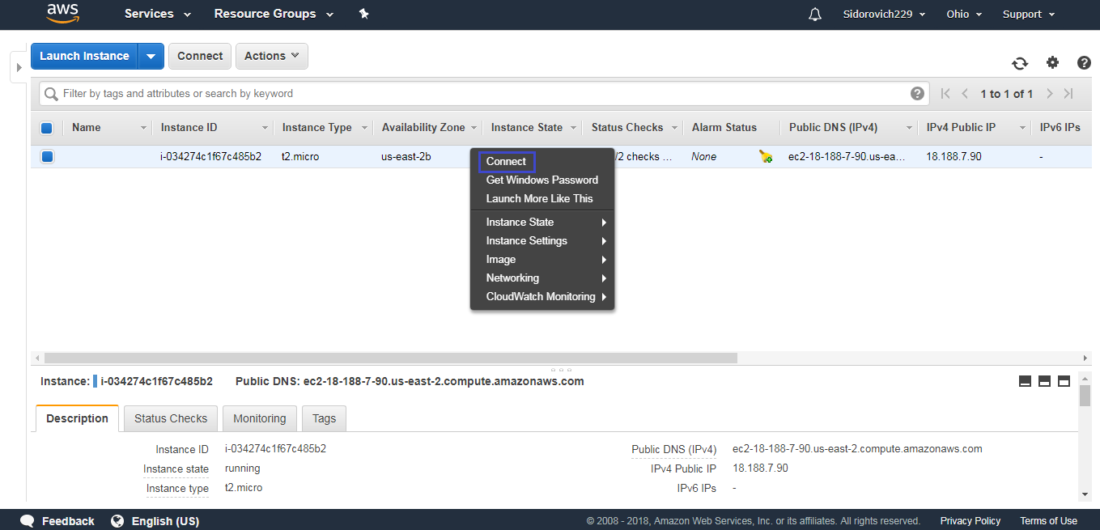 Открывается окно настройки соединения. Для работы нам нужен логин и пароль. Логин уже создан (по умолчанию это всегда «Администратор», потом его можно поменять), а пароль предстоит сгенерировать.
Открывается окно настройки соединения. Для работы нам нужен логин и пароль. Логин уже создан (по умолчанию это всегда «Администратор», потом его можно поменять), а пароль предстоит сгенерировать.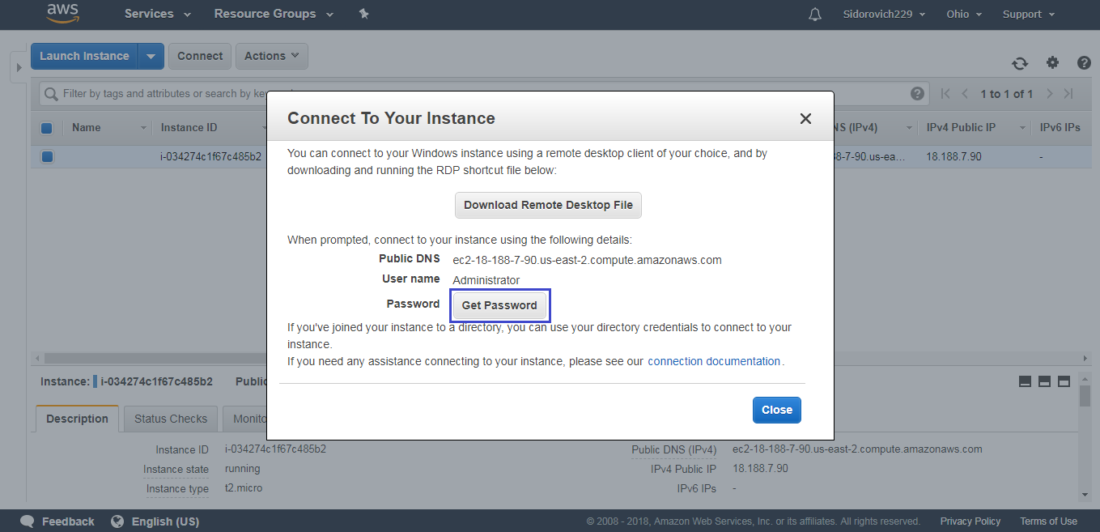 Нажав «Get Pasword», в дополнительном окне для генерации пароля нужно закрепить сгенерированный ранее файл. После этого в поле будет вставлена пара ключей и можно будет создать пароль.
Нажав «Get Pasword», в дополнительном окне для генерации пароля нужно закрепить сгенерированный ранее файл. После этого в поле будет вставлена пара ключей и можно будет создать пароль.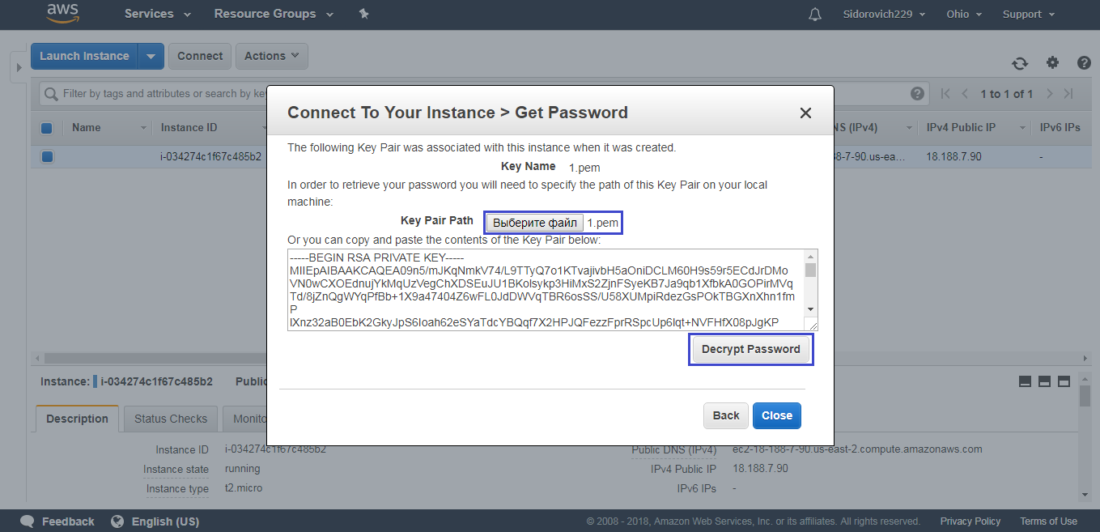 Логин и пароль получены, теперь нажимаем «Загрузить файл удаленного рабочего стола», чтобы скачать ярлык для запуска виртуальной машины со своего компьютера.
Логин и пароль получены, теперь нажимаем «Загрузить файл удаленного рабочего стола», чтобы скачать ярлык для запуска виртуальной машины со своего компьютера.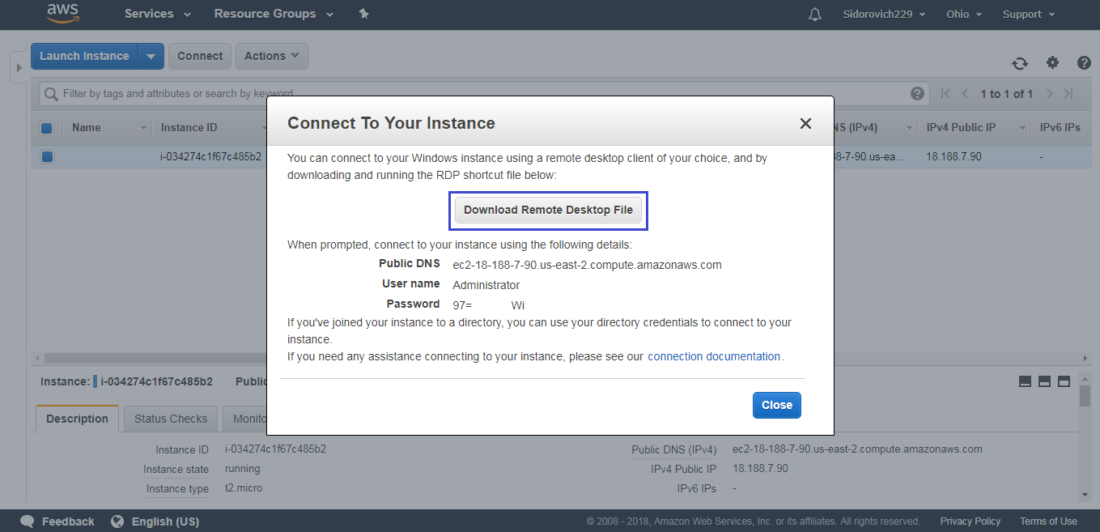 На компьютер будет загружен файл, запустив который, вы попадаете на свой виртуальный сервер. Осталось только логин и пароль!
На компьютер будет загружен файл, запустив который, вы попадаете на свой виртуальный сервер. Осталось только логин и пароль!



 Американская академия педиатрии (AAP) — одна из самых известных ассоциаций педиатров, которая связывает своих членов с профессиональными ресурсами, образовательными инструментами, онлайн-досками обсуждений, вебинарами и сетевыми возможностями, такими как ежегодные конференции и семинары. Попробуйте стать частью как национальных, так и региональных групп.
Американская академия педиатрии (AAP) — одна из самых известных ассоциаций педиатров, которая связывает своих членов с профессиональными ресурсами, образовательными инструментами, онлайн-досками обсуждений, вебинарами и сетевыми возможностями, такими как ежегодные конференции и семинары. Попробуйте стать частью как национальных, так и региональных групп. Это включает публикацию справочников, личных аккаунтов, статей в уважаемых журналах и оригинальных исследований.
Это включает публикацию справочников, личных аккаунтов, статей в уважаемых журналах и оригинальных исследований.
 Больницы также начали добавлять детские отделения к уже существующим больницам, включая Шарите в Берлине, Санкт-Петербурге в 1834 году и Британскую больницу для больных детей в 1852 году.
Больницы также начали добавлять детские отделения к уже существующим больницам, включая Шарите в Берлине, Санкт-Петербурге в 1834 году и Британскую больницу для больных детей в 1852 году.
 род занятий
род занятий резиденция
резиденция Происходит в результате внезапного повышения внутриартериального давления при нервном перенапряжении, сильном кашле, в момент родов, при подъеме тяжестей и натуживании во время акта дефекации. Но патология не развивается ни с того ни с сего. Ей предшествуют имеющиеся болезни, например, васкулит, аневризма, тромбоз мозговых вен, нарушенное кровообращение, гипертония и т.д.,
Происходит в результате внезапного повышения внутриартериального давления при нервном перенапряжении, сильном кашле, в момент родов, при подъеме тяжестей и натуживании во время акта дефекации. Но патология не развивается ни с того ни с сего. Ей предшествуют имеющиеся болезни, например, васкулит, аневризма, тромбоз мозговых вен, нарушенное кровообращение, гипертония и т.д.,
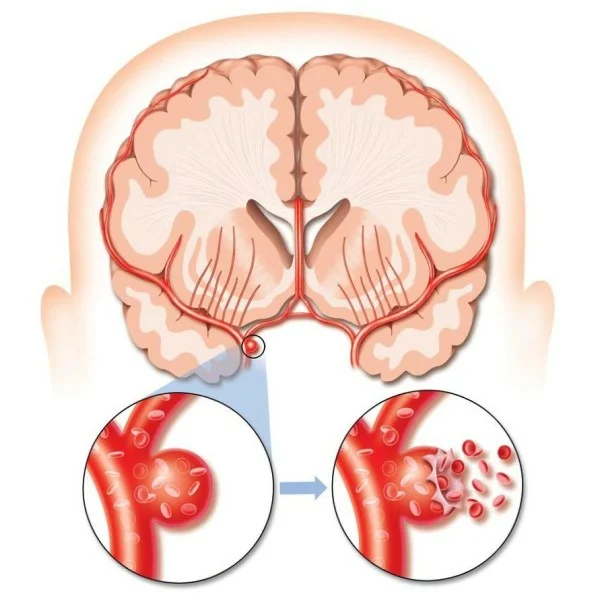 После попадания под паутинную оболочки кровь просекается в вещество мозга,
После попадания под паутинную оболочки кровь просекается в вещество мозга,
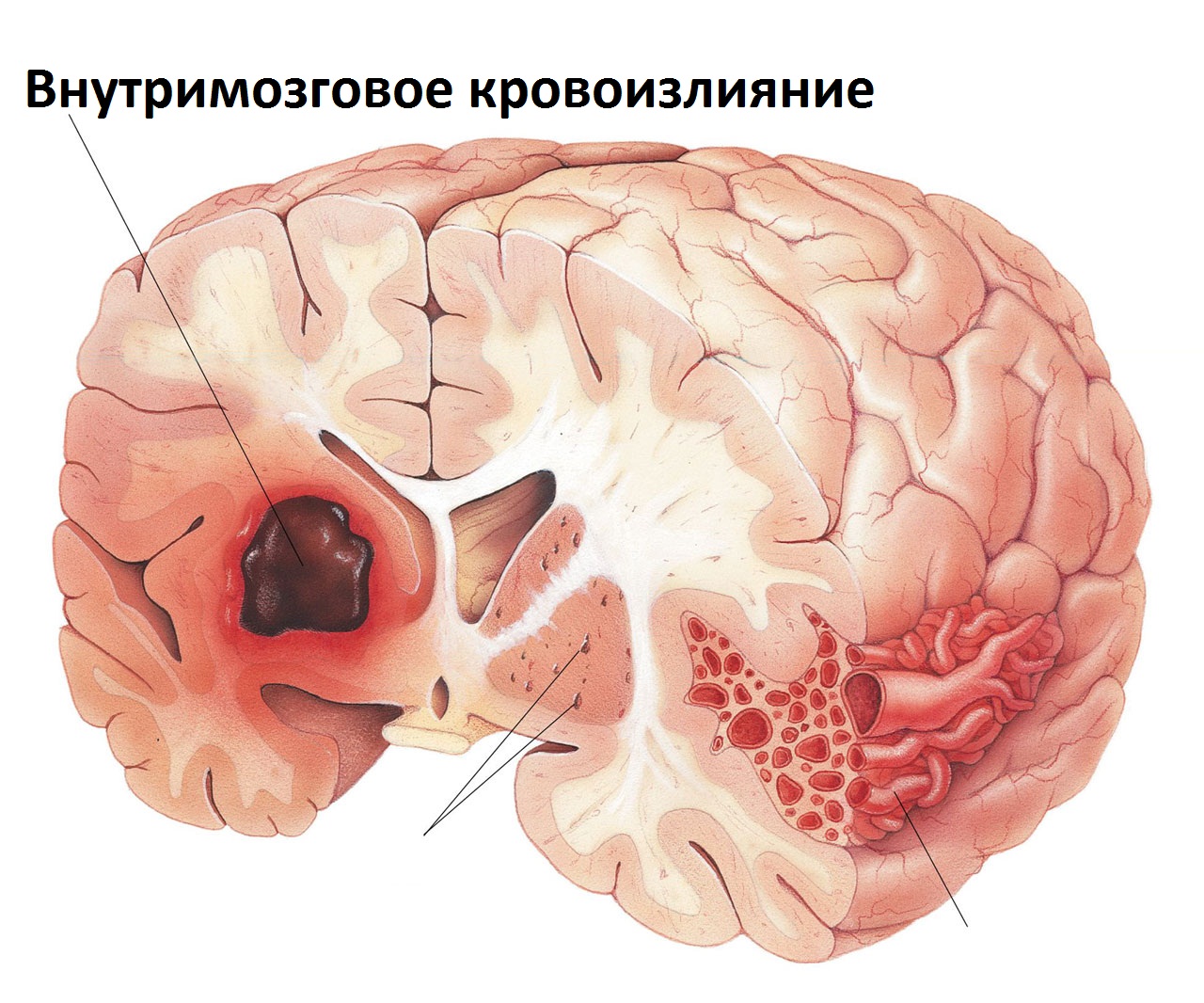
 Больной становится эмоционален – показывает страх, панику, агрессию.
Больной становится эмоционален – показывает страх, панику, агрессию.
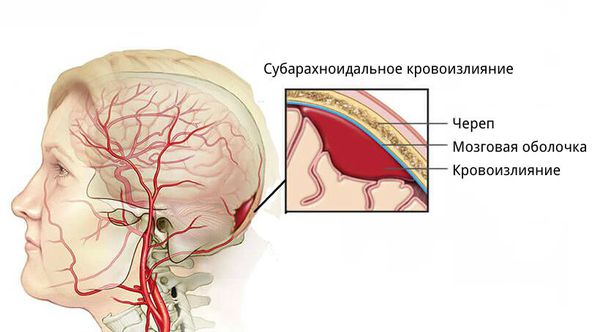 Визуализирует локализацию и размер очага кровоизлияние. В режиме реального времени на мониторе компьютера показываются участки кровопотери и уплотнения паренхимы. На снимках видно, какие отделы головного мозга затронуты, какой сосуд лопнул, затронут ли ствол головного мозга,
Визуализирует локализацию и размер очага кровоизлияние. В режиме реального времени на мониторе компьютера показываются участки кровопотери и уплотнения паренхимы. На снимках видно, какие отделы головного мозга затронуты, какой сосуд лопнул, затронут ли ствол головного мозга,
 Проводится перед операцией для уточнения этиологии паренхиматозного кровоизлияния.
Проводится перед операцией для уточнения этиологии паренхиматозного кровоизлияния.

 Через чрезкожную пункцию аневризма эмболизируется тонкими спиралями. Спирали «запирают» поврежденный сосуд и кровь перестает поступать в мозг.
Через чрезкожную пункцию аневризма эмболизируется тонкими спиралями. Спирали «запирают» поврежденный сосуд и кровь перестает поступать в мозг.
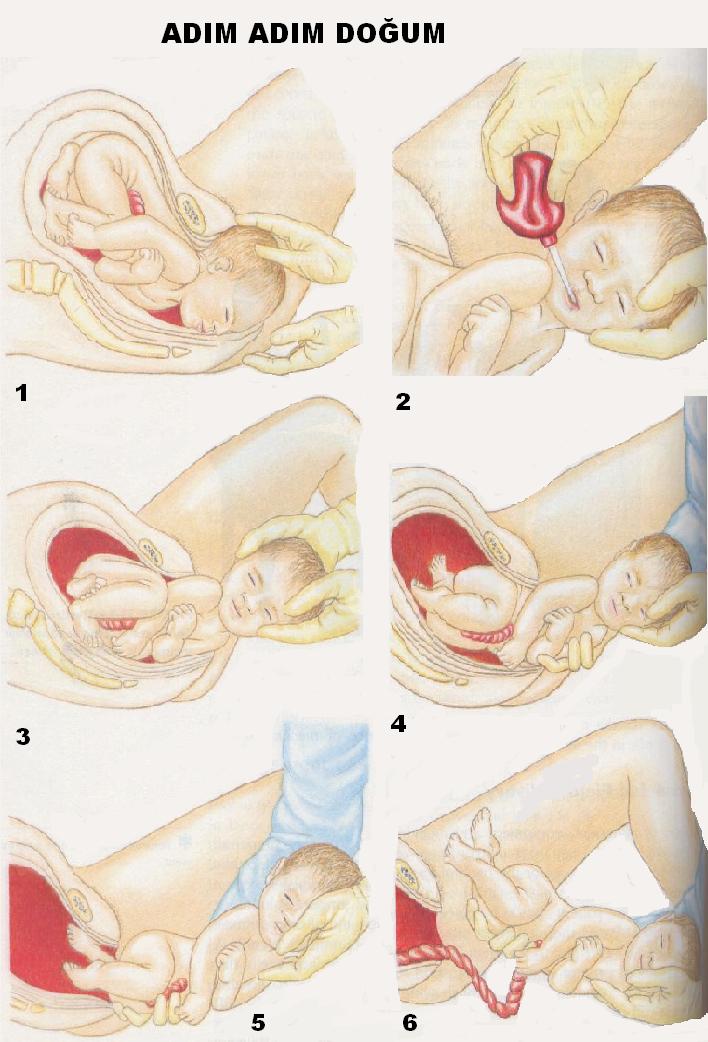
 Вы можете почувствовать спазмы после этой процедуры, также могут появиться выделения. Как правило, данная процедура выполняется в кабинете врача, после чего женщина едет домой и ждет начала схваток.
Вы можете почувствовать спазмы после этой процедуры, также могут появиться выделения. Как правило, данная процедура выполняется в кабинете врача, после чего женщина едет домой и ждет начала схваток. Как только разрывается амниотическая сумка, должны начаться схватки. После данной процедуры роды должны начаться в течение 24 часов – для того, чтобы избежать попадания инфекции.
Как только разрывается амниотическая сумка, должны начаться схватки. После данной процедуры роды должны начаться в течение 24 часов – для того, чтобы избежать попадания инфекции. Многие полагают, что секс может вызвать схватки, поскольку сперма содержит простагландины. Однако, научно эта теория не доказана, более того, одно исследование показало, что секс никоим образом не влияет на начало родов.
Многие полагают, что секс может вызвать схватки, поскольку сперма содержит простагландины. Однако, научно эта теория не доказана, более того, одно исследование показало, что секс никоим образом не влияет на начало родов. п.;
п.;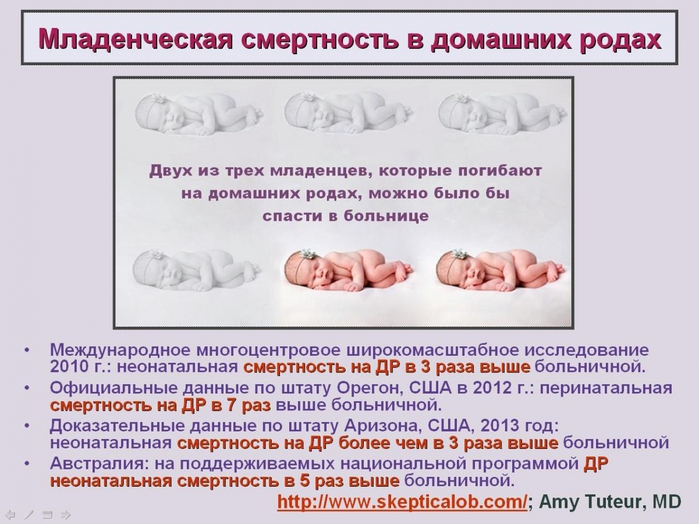

 Иногда он может выпасть сам — это значит, что шейка матки открылась до такой степени, что уже не удерживает его. Обычно после катетера требуется использовать дополнительные методы стимуляции.
Иногда он может выпасть сам — это значит, что шейка матки открылась до такой степени, что уже не удерживает его. Обычно после катетера требуется использовать дополнительные методы стимуляции. Вводится внутривенно капельно или по линеамату – специальному прибору, который регулирует скорость поступления препарата в кровоток.
Вводится внутривенно капельно или по линеамату – специальному прибору, который регулирует скорость поступления препарата в кровоток.


 Сами околоплодные оболочки не имеют нервных окончаний. Вследствие этой простой процедуры зачастую начинаются схватки.
Сами околоплодные оболочки не имеют нервных окончаний. Вследствие этой простой процедуры зачастую начинаются схватки.
 При остром снижении рС02 крови на каждые 10 мм рт.ст. уровень бикарбоната плазмы снижается на 2 мЭкв/л, а рН крови возрастает на 0,08. Уровень хлоридов сыворотки крови также повышается
При остром снижении рС02 крови на каждые 10 мм рт.ст. уровень бикарбоната плазмы снижается на 2 мЭкв/л, а рН крови возрастает на 0,08. Уровень хлоридов сыворотки крови также повышается gasea; син.: А. дыхательный, А. респираторный) А., возникающий в результате чрезмерного выведения углекислоты из организма; может развиваться при хирургических вмешательствах, лихорадке, опухолях мозга, истерии и других состояниях,… … Большой медицинский словарь
gasea; син.: А. дыхательный, А. респираторный) А., возникающий в результате чрезмерного выведения углекислоты из организма; может развиваться при хирургических вмешательствах, лихорадке, опухолях мозга, истерии и других состояниях,… … Большой медицинский словарь Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия Причины: любые нарушения, связанные с неадекватным увеличением частоты дыхания и… … Справочник по болезням
Причины: любые нарушения, связанные с неадекватным увеличением частоты дыхания и… … Справочник по болезням Это определение,… … Медицинская энциклопедия
Это определение,… … Медицинская энциклопедия